Insuman® Basal GT
Insuman Basal GT 100 I.U./ml
Número de rexistro: P Nº 011994/01 do 26 de xullo de 2004
Composición
1 ml dunha suspensión neutra por inxección contén 100 UI de insulina humana (100% proteína de insulina cristalina).
Excipientes: sulfato de protamina, m-cresol, fenol, cloruro de cinc, fosfato de dióxido de dióxido de sodio, glicerol, hidróxido de sodio, ácido clorhídrico, auga para a inxección.
Propiedades farmacolóxicas:
Contraindicacións
- hipoglucemia,
- reacción de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do fármaco, coa excepción dos casos nos que a insulina terapia é vital. En tales casos, o uso de Insuman Bazal GT só é posible cunha supervisión médica coidadosa e, se é necesario, en combinación con terapia antialerxica.
Precaucións e instrucións especiais
Posible reacción inmunolóxica cruzada da insulina humana coa insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia de Insuman Bazal GT debe valorarse na clínica mediante probas intradérmicas. Se durante unha proba intradérmica se detecta hipersensibilidade á insulina humana (reacción inmediata, como Arthus), debería realizarse un tratamento máis baixo supervisión clínica. Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar ás insulinas humanas debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal.
A hipoglicemia pode desenvolverse se a cantidade de insulina inxerida superou a necesidade desta.
Hai certos síntomas e signos clínicos que deben indicar ao paciente ou a outros sobre unha forte caída do azucre no sangue. Estes inclúen: sudoración súbita, palpitacións, tremores, fame, somnolencia, alteracións do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez, dor de cabeza, falta de coordinación dos movementos, así como transitorias. trastornos neurolóxicos (discapacidade da fala e da visión, síntomas paralíticos) e sensacións inusuales. Cunha diminución crecente dos niveis de azucre, o paciente pode perder o autocontrol e incluso a conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións.
Moitos pacientes, como resultado do mecanismo de reacción adrenérxica, poden desenvolver os seguintes síntomas, indicando unha diminución do azucre no sangue: sudoración, humidade da pel, ansiedade, taquicardia (palpitaciones), presión arterial alta, tremor, dor no peito, alteración do ritmo cardíaco.
Por iso, cada paciente con diabetes e que recibe insulina debe aprender a recoñecer síntomas pouco comúns que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente o azucre no sangue e a orina teñen menos probabilidades de desenvolver hipoglucemia. A tendencia á hipoglucemia grave pode prexudicar a capacidade do paciente para conducir un coche e operar calquera equipo. O paciente pode corrixir a diminución do nivel de azucre que notou comendo azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia.É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina.
En determinadas circunstancias, os síntomas de hipoglucemia poden ser leves ou ausentes. Tales situacións prodúcense en pacientes anciáns, en presenza de lesións do sistema nervioso (neuropatía), con enfermidade mental concomitante, con terapia concomitante con outros medicamentos (ver "Interacción con outros fármacos"), cun baixo nivel de mantemento de azucre no sangue ao cambiar insulina.
As seguintes causas son posibles para unha forte diminución do azucre no sangue: sobredose de insulina, inxección inadecuada de insulina (en pacientes anciáns), cambio a outro tipo de insulina, saltar comidas, vómitos, diarrea, actividade física, aliviar situacións estresantes, beber alcohol e enfermidades que reducen a necesidade en insulina (enfermidade grave do fígado ou dos riles, diminución da función da corteza suprarrenal, hipófise ou tiroides), cambio do sitio de inxección (por exemplo, pel do abdome, ombreiro ou coxa), así como interacción con outro medicamento coa axuda de drogas (ver "Interacción con outras drogas")
O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes con baixos niveis de azucre no sangue.
Un grupo de risco especial está composto por pacientes con episodios de hipoglucemia e estreitamento significativo dos vasos coronarios ou cerebrais (circulación coronaria ou cerebral deteriorada), así como pacientes con retinopatía proliferativa.
O fracaso de seguir unha dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento do azucre no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico que ten diabete.
Embarazo e lactación
O tratamento con Insuman Bazal GT debe continuar durante o embarazo. Durante o embarazo, especialmente despois do primeiro trimestre, deberase esperar un aumento da demanda de insulina. Non obstante, inmediatamente despois do nacemento, a necesidade de insulina xeralmente cae, o que entraña un risco importante de hipoglucemia. Se está embarazada ou planea un embarazo, asegúrese de informar ao seu médico.
Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesario axustar a dose e a dieta.
Clasificación nosolóxica (ICD-10)
| Suspensión por administración subcutánea | 1 ml |
| insulina humana (100% proteína de insulina cristalina) | 3.571 mg (100 UI) |
| excipientes: sulfato de proteína - 0,318, metacresol (m-cresol) - 1,5 mg, fenol - 0,6 mg, cloruro de cinc - 0,047 mg, dihidrato de fosfato sódico dihidrato - 2,1 mg, glicerol (85%) - 18,824 mg, hidróxido de sodio (usado para axustar o pH) - 0,576 mg, ácido clorhídrico concentrado (usado para axustar o pH) - 0,246 mg, auga para inxección - ata 1 ml |
Insulin Insuman Bazal GT - instrucións de uso
O tratamento da diabetes a miúdo require o uso de medicamentos que conteñan insulina. Estes inclúen Insuman Bazal GT. Paga a pena descubrir qué propiedades e características ten para que o proceso de exposición terapéutica sexa efectivo e seguro.
O fabricante deste medicamento é Francia.A ferramenta pertence ao grupo dos hipoglucemios. Creouse a partir da insulina humana de orixe semisintético. Á venda atopouse en forma de suspensión por inxección. A duración da exposición á sustancia activa é media.
Ademais do compoñente activo, inclúense neste medicamento outras substancias que contribúen a aumentar a súa eficacia.
Estes inclúen:
- auga
- cloruro de cinc
- fenol
- sulfato de protamina,
- hidróxido de sodio
- glicerol
- metacresol
- fosfato dihidróxeno dihidrato de sodio,
- ácido clorhídrico.
| Vídeo (fai clic para reproducir). |
A suspensión debe ser homoxénea. A súa cor adoita ser branca ou case branca. Úsao subcutáneamente.
Pode escoller unha das formas máis axeitadas que se atopan á venda:
- Cartuchos de 3 ml (paquete de 5 unidades).
- Cartuchos colocados nas xeringas. O seu volume tamén é de 3 ml. Cada pluma de xeringa é desbotable. No paquete hai 5 unidades.
- Viales de 5 ml. Son de vidro incoloro. En total, hai 5 frascos nun paquete.
Use o medicamento só segundo o indicado por un especialista, tendo en conta as indicacións e as limitacións. Só podes estudar as características da droga. Para unha correcta aplicación é necesario un coñecemento especial.
| Vídeo (fai clic para reproducir). |
O efecto de calquera medicamento débese ás substancias activas incluídas na súa composición. En Insuman Bazal, o ingrediente activo é a insulina, que se obtén de xeito sintético. O seu efecto é similar ao da insulina común producida no corpo humano.
O seu efecto sobre o corpo é o seguinte:
- redución de azucre
- estimulación de efectos anabolizantes,
- desacelerar o catabolismo,
- acelerar a distribución da glicosa nos tecidos activando o seu transporte intercelular,
- aumento da produción de glicóxeno,
- supresión dos procesos de glicoxenólise e gliconeoxénese,
- unha diminución da taxa de lipólise,
- aumento da lipoxénese no fígado,
- aceleración do proceso de síntese de proteínas,
- estimulación da inxestión de potasio por parte do corpo.
Unha característica da sustancia activa que forma a base deste medicamento é a súa duración da acción. Ao mesmo tempo, o efecto dela non se produce de inmediato, senón que se desenvolve gradualmente. Os primeiros resultados fanse notables unha hora despois da inxección. A droga máis eficaz afecta o corpo despois de 3-4 horas. O efecto deste tipo de insulina pode durar 20 horas.
A absorción do medicamento provén de tecido subcutáneo. Alí, a insulina únese a receptores específicos, debido ao cal se distribúe por todo o tecido muscular. A eliminación desta sustancia é realizada polos riles, polo que a súa condición afecta á velocidade deste proceso.
Usar calquera medicamento debe estar seguro. Isto é especialmente certo para as drogas que proporcionan normalización de indicadores vitais, que inclúen os niveis de azucre no sangue.
Para que a terapia non prexudique ao paciente, cómpre seguir as instrucións do medicamento e usalo só se ten un diagnóstico adecuado.
Insuman Bazal úsase para tratar a diabetes. Prescríbese nos casos en que o paciente necesita usar insulina. Ás veces o medicamento úsase en combinación con outros medios, pero a monoterapia é aceptable.
Unha característica aínda máis importante do consumo de drogas é a consideración de contraindicacións. Por mor deles, o medicamento seleccionado pode empeorar o benestar do paciente, polo que o médico primeiro debe estudar a anamnesis e realizar as probas necesarias para asegurarse de que non haxa restricións.
Entre as principais contraindicacións ao remedio Insuman chámanse:
- intolerancia á insulina individual,
- intolerancia aos compoñentes auxiliares da droga.
Entre as restricións destacan funcións como:
- embarazo
- lactación materna
- insuficiencia hepática
- patoloxía no funcionamento dos riles,
- anciáns e idade infantil do paciente.
Estes casos non pertencen a contraindicacións estritas, pero os médicos deben tomar precaucións á hora de prescribir o medicamento. Normalmente, estas medidas consisten nunha comprobación sistemática dos niveis de glicosa e axuste da dosificación. Isto reduce o risco de efectos non desexados.
Estudando as características da acción de calquera fármaco, é preciso descubrir como afecta ás mulleres durante o embarazo e a lactación.
O ter un fillo adoita provocar un aumento do nivel de azucre no sangue da nai expectante, o que require a normalización destes indicadores. É moi importante entender que medicamentos son seguros nesta situación.
Non se obtiveron datos precisos sobre os efectos de Insuman sobre unha muller embarazada e o feto. A partir da información xeral sobre as drogas que conteñen insulina, podemos dicir que esta sustancia non penetra na placenta, polo tanto non é capaz de causar disturbios no desenvolvemento do neno.
A propia paciente só debe beneficiarse de insulina. Non obstante, o médico que teña en conta debe ter en conta todas as características do cadro clínico e controlar atentamente a concentración de glicosa. Durante o embarazo, o azucre pode cambiar drasticamente segundo o termo, polo que necesitas controlalos, axustando a porción de insulina.
Coa alimentación natural do neno, tamén se permite o uso de Insuman Bazal. O seu compoñente activo é un composto proteico, polo que cando chega ao bebé xunto co leite materno, non se dan mal. A sustancia divídese no tracto dixestivo do neno en aminoácidos e é absorbida. Pero ás nais móstrase dieta neste momento.
No tratamento da diabetes con susp. Insuman Bazal debe ter en conta todos os cambios que se producen no corpo do paciente. Non sempre son positivos. Segundo se recolle nas revisións dos pacientes, este medicamento pode causar moitos efectos secundarios, cuxo principio de eliminación depende do seu tipo, intensidade e outras características. Se ocorren, pode ser necesario un axuste de dosificación, terapia sintomática, así como a substitución do medicamento polos seus análogos.
Este fenómeno é un dos máis comúns cando se usa insulina. Desenvólvese se a dose do medicamento está incorrectamente seleccionada ou en presenza de hipersensibilidade no paciente. Como resultado, o corpo está cargado con máis insulina da necesaria, debido ao cal o nivel de azucre reducirase drasticamente. Tal resultado é moi perigoso, xa que os casos graves de hipoglucemia poden ser mortais.
A hipoglicemia caracterízase por síntomas como:
- concentración prexudicada,
- mareos
- fame
- calambres
- perda de coñecemento
- tremor
- taquicardia ou arritmia,
- cambios na presión arterial, etc.
Pode eliminar unha hipoglucemia leve con alimentos que conteñan hidratos de carbono rápidos. Aumentan os niveis de glicosa ata a normalidade e estabilizan a condición. En casos graves deste fenómeno, necesítase asistencia médica.
Algúns sistemas inmunitarios de algunhas persoas poden responder a este medicamento con alerxias. Normalmente, para evitar tales casos, realízase unha proba preliminar para a intolerancia á composición.
Pero ás veces o uso da droga prescríbese sen tales probas, que poden provocar os seguintes fenómenos:
- reaccións na pel (edema, vermelhidão, erupcións cutáneas,)
- broncoespasmo
- baixar a presión arterial,
- angioedema,
- choque anafiláctico.
Algunhas das reaccións anteriores non se consideran ameazantes. Noutros casos, é necesaria a cancelación inmediata de Insuman, porque o paciente pode morrer debido a iso.
A terapia con insulina pode provocar un aumento do control metabólico, como resultado do cal o paciente pode formar edema. Ademais, esta ferramenta leva a un atraso no sodio no corpo dalgúns pacientes.
Por parte dos órganos visuais, tecido subcutáneo e pel
O trastorno visual ocorre debido a cambios bruscos nas lecturas de glicosa. En canto o perfil glicémico está aliñado, estas infraccións pasan.
Entre os principais problemas visuais inclúense:
- aumento da retinopatía diabética,
- perturbacións visuais transitorias,
- cegueira temporal.
Neste sentido, é moi importante previr oscilacións dos niveis de azucre.
O principal efecto secundario contra o tecido subcutáneo é a lipodistrofia. Débese á inxección na mesma zona, o que provoca perturbacións na absorción da sustancia activa.
Para evitar este fenómeno, recoméndase alternar as áreas de administración de fármacos dentro da zona admisible para estes fins.
As manifestacións da pel adoitan ser causadas pola incapacidade do corpo para ter insulinoterapia. Despois dalgún tempo, elimínanse sen tratamento, non obstante, o médico que o atendese debería saber deles.
Estes inclúen:
- dor
- vermelhidão
- a formación de edema,
- coceira
- urticaria
- inflamación
Todas estas reaccións aparecen só no lugar da inxección ou preto dela.
A droga Insuman débese consumir só de forma subcutánea. Suponse que entra na coxa, no ombreiro ou na parede abdominal anterior. Para evitar o desenvolvemento de lipodistrofia, non se deben facer inxeccións na mesma zona, suponse que se alternan os lugares. O momento óptimo para unha inxección é o período previo á comida (aproximadamente unha hora ou un pouco menos). Así será posible conseguir a maior produtividade.
En media, a dosificación inicial é de 8-24 unidades á vez. Posteriormente, esta dose pódese axustar cara arriba ou cara a abaixo. A porción máxima permitida é de 40 unidades.
A selección dunha dose está afectada por un indicador como a sensibilidade do corpo ao compoñente activo da droga. Se hai unha forte sensibilidade, o corpo reacciona á insulina moi rapidamente, polo que tales pacientes necesitan unha porción menor, se non, pode producirse unha hipoglucemia. Para os pacientes con sensibilidade reducida para un tratamento produtivo, a dosificación debe aumentar.
Vídeo tutorial sobre o uso dunha xiringa:
Trasladar o paciente a outro medicamento debe estar baixo unha estreita supervisión médica. Normalmente isto faise para evitar o desenvolvemento de consecuencias negativas por contraindicacións ou efectos secundarios. Tamén ocorre que o paciente non está satisfeito co prezo de Bazal.
O médico debe escoller a dose do novo medicamento con moito coidado para non provocar fortes flutuacións no perfil glicémico - isto é perigoso por efectos secundarios. Tamén é moi importante comprobar o nivel de glicosa no paciente para cambiar a dose a tempo ou comprender que non é adecuado para o tratamento.
Para cambiar a dosificación, o médico debe avaliar a dinámica. Se a porción inicial prescrita do medicamento non produce resultados, debes descubrir por que ocorre isto. Só despois disto, a dose pode aumentar, controlando de novo o proceso.
Ás veces a reacción ao fármaco pode estar ausente debido ás características individuais do corpo, e a hiperreactividade adoita desenvolverse debido á presenza de contraindicacións. Só un especialista pode descubrilo.
Hai varias categorías de pacientes respecto dos cales hai que ser especialmente prudente.
- Mulleres embarazadas e lactantes. En relación a eles, é necesario comprobar sistematicamente os indicadores de glicosa e cambiar a dose do medicamento segundo os resultados.
- Pacientes con insuficiencia renal e hepática. Estes órganos son os máis activos afectados pola droga. Polo tanto, en presenza de patoloxías nesta área, o paciente require unha dose reducida de fármaco.
- Pacientes anciáns. Con idade do paciente de máis de 65 anos, moitas veces é posible detectar patoloxías no funcionamento de varios órganos. Os cambios relacionados coa idade poden afectar o fígado e os riles.Isto significa que para tales persoas, a dosificación debe seleccionarse con moito coidado. Se non hai violacións nestes órganos, entón podes comezar coa porción habitual, pero periodicamente deberías realizar un exame. Se se produce unha insuficiencia renal ou hepática, asegúrese de reducir a cantidade de insulina consumida.
Antes de mercar Insuman Bazal, ten que asegurarse de que será útil.
Un aumento non autorizado da dose pode causar unha sobredose do medicamento. Normalmente isto leva a un estado hipoglucémico, cuxa gravidade pode ser moi diferente. Nalgúns casos, a falta de asistencia médica, o paciente pode morrer. Con unha forma máis débil de hipoglucemia, pode deixar o ataque coa axuda de alimentos ricos en carbohidratos (azucre, doces, etc.).
Insuman Bazal GT: instrucións de uso e revisións
Nome latino: Insuman Basal GT
Código ATX: A10AC01
Ingrediente activo: insulina humana, isófano (insulina humana, isofano)
Productor: Sanofi-Aventis Deutschland, GmbH (Sanofi-Aventis Deutschland, GmbH) (Alemaña)
Actualización da descrición e foto: 29/11/2018
Insuman Bazal GT: insulina humana de duración media da acción.
Forma de dosificación: suspensión para administración subcutánea (s / c): facilmente dispersable, case branca ou branca (3 ml cada un en cartuchos de vidro incoloro, 5 cartuchos en ampollas, 1 paquete nun paquete de cartón, 3 ml en cartuchos de vidro incoloro montado en xeringas desbotables SoloStar, nun paquete de cartón de 5 plumas de xeringa, 5 ml en botellas de vidro incoloro, nun paquete de cartón de 5 botellas, cada paquete tamén contén instrucións de uso Insuman Bazal GT).
Composición de 1 ml de suspensión:
- substancia activa: insulina-isófano (enxeñaría xenética humana) - 100 UI (Unidades Internacionais), que corresponde a 3.571 mg,
- compoñentes auxiliares: glicerol ao 85%, fenol, metacresol (m-cresol), dióxido de fosfato sódico dihidrato, cloruro de cinc, protamina sulfato, auga para a inxección, así como ácido clorhídrico e hidróxido de sodio (para axustar o pH).
A sustancia activa Insuman Bazal GT - insulina-isófano obtense mediante enxeñería xenética empregando E. coli K12 135 pINT90d, na estrutura é idéntica á insulina humana.
O medicamento reduce a glicosa no sangue, reduce os efectos catabólicos e promove o desenvolvemento de anabolizantes. Aumenta o transporte de glicosa e potasio ás células, aumenta a síntese de glicóxeno no fígado e nos músculos, inhibe a gluconeoxénese e a glicogólise, mellora o fluxo de aminoácidos ás células, a síntese de proteínas e o uso de piruvatos. A insulina suprime a lipólise, aumenta a lipoxénese no fígado e no tecido adiposo.
O efecto hipoglucémico desenvólvese dentro dunha hora, alcanza un máximo despois de 3-4 horas, persiste durante 11-20 horas.
A vida media da insulina plasmática en voluntarios sans é de aproximadamente 4-6 minutos, en pacientes con insuficiencia renal, este indicador aumenta.
A farmacocinética da insulina non reflicte o seu efecto metabólico.
Insuman Bazal GT úsase para a diabetes mellitus que precisa tratamento con insulina.
- hipoglucemia,
- hipersensibilidade a calquera compoñente auxiliar do medicamento ou insulina, excepto cando a terapia con insulina é vital.
Nos seguintes casos, Insuman Bazal GT debe usarse con precaución (é necesario un axuste da dose e un control minucioso do estado do paciente):
- insuficiencia renal
- insuficiencia hepática
- enfermidades intercurrentes
- estenosis grave das arterias coronarias e cerebrais,
- retinopatía proliferativa, especialmente en pacientes que non sufriron tratamento con fotocoagulación (terapia con láser),
- idade avanzada
Acción farmacolóxica
Insuman Bazal GT contén insulina idéntica en estrutura á insulina humana e obtida por enxeñaría xenética usando a cepa K12 E. Coli.
- reduce a glicosa no sangue e aumenta os efectos anabólicos e tamén reduce os efectos catabólicos,
- Mellora o transporte de glicosa ás células, así como a formación de glicóxeno nos músculos e no fígado, mellora o uso de piruvato. Inhibe a glicoxenólise e a gliconeoxénese,
- potencia a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise,
- estimula o consumo de aminoácidos por células e activa a síntese de proteínas,
- Promove o consumo de potasio por parte das células.
Insuman Bazal GT (suspensión de isofan-insulina) é unha insulina con acción gradualmente en desenvolvemento e prolongada. O efecto hipoglucémico prodúcese dentro dunha hora e alcanza un máximo dentro de 3-4 horas despois da administración subcutánea do medicamento. O efecto persiste durante 11-20 horas.
Farmacocinética
A vida media da insulina sérica en suxeitos saudables é de aproximadamente 4-6 minutos. En insuficiencia renal grave, é máis longa. Cómpre salientar que a farmacocinética da insulina non reflicte o seu efecto metabólico.
Resultados preclínicos de probas de seguridade
Realizouse un estudo da toxicidade aguda despois da administración subcutánea a ratas. Non se detectaron efectos tóxicos. Estudos sobre os efectos farmacodinámicos da administración subcutánea do fármaco a coellos e cans revelaron as reaccións hipoglicémicas esperadas.
Embarazo e lactación
Non hai estudos clínicos sobre o uso de insulina humana durante o embarazo. A insulina non atravesa a barreira placentaria. Ao prescribir o medicamento ás mulleres embarazadas, deberase ter precaución.
No caso de pacientes con diabetes mellitus preexistente ou xestacional, é importante manter unha taxa metabólica adecuada durante todo o embarazo. A necesidade de insulina no primeiro trimestre do embarazo pode diminuír, pero no segundo e terceiro trimestre adoita aumentar. Inmediatamente despois do nacemento, a demanda de insulina baixa rapidamente (aumento do risco de hipoglucemia). É necesario un coidado co control dos niveis de glicosa no sangue.
Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
Dosificación e administración
A selección do nivel de glicosa no sangue desexado, a preparación de insulina e a súa dose para o paciente é realizada individualmente polo médico, segundo a dieta, o nivel de actividade física e o estilo de vida. A dose de insulina determínase en función do nivel de glicosa no sangue, así como en función do nivel de actividade física e do estado do metabolismo dos carbohidratos. O tratamento coa insulina require un adestramento adecuado do paciente. O médico debe dar as instrucións necesarias coa frecuencia para determinar o nivel de glicosa no sangue e tamén dar recomendacións apropiadas no caso de cambios na dieta ou no réxime de insulinoterapia.
Dosis diarias e hora de administración
Normalmente, a dose media diaria de insulina é de 0,5 a 1,0 ME por kg de peso corporal do paciente, sendo o 40-60% da dose unha insulina humana de acción longa. Insuman Bazal GT adóitase administrar profundamente de forma subcutánea 45-60 minutos antes da comida.
Axuste posterior da dose
Mellorar o control glicémico pode levar a un aumento da sensibilidade á insulina, dando lugar a unha diminución dos requirimentos de insulina. Ademais, tamén se pode requirir un axuste da dose, por exemplo, ao cambiar o peso corporal do paciente,
- ao cambiar o estilo de vida do paciente (incluída dieta, nivel de actividade física, etc.),
- noutras circunstancias que poidan aumentar a tendencia a desenvolver hipoglucemia ou hiperglicemia (ver instrucións e precaucións especiais de uso).
Solicitude en grupos especiais de patentes
En pacientes anciáns e pacientes con insuficiencia renal e hepática, a demanda de insulina pode reducirse.
Insuman Bazal GT administra subcutaneamente. A administración intravenosa do medicamento está absolutamente excluída.
A absorción de insulina e, consecuentemente, o efecto de redución da glicosa da dose administrada pode variar dependendo do sitio de inxección (por exemplo, a rexión da parede abdominal anterior en comparación coa rexión femoral). Con cada inxección posterior, o sitio da inxección debería cambiarse dentro da mesma área.
O sitio da inxección debe cambiarse cada vez. O cambio da área de inxección (por exemplo, do abdome á coxa) débese facer só despois de consultar a un médico.
Insuman Bazal GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas).
Non mesture Insuman Bazal GT con insulina de diferente concentración (por exemplo, 40 UI / ml e 100 UI / ml), con insulina de orixe animal ou outros medicamentos.
Hai que lembrar que a concentración de insulina é de 100 UI / ml (para frascos de 5 ml ou cartuchos de 3 ml), polo tanto, é necesario empregar só xeringas de plástico deseñadas para esta concentración de insulina no caso de usar frascos ou a pluma de xiringa OptiPen Pro1 no caso de cartuchos. A xeringa de plástico non debe conter ningún outro medicamento ou as súas cantidades residuais.
Antes do primeiro conxunto de insulina do frasco, retire a tapa de plástico (a presenza da tapa é unha evidencia dun frasco sen abrir). A suspensión debe mesturarse ben inmediatamente antes da instalación e non se debe formar escuma. Isto faise mellor xirando a botella, suxeitándoa nun ángulo agudo entre as palmas das mans. Despois da mestura, a suspensión debe ter unha consistencia uniforme e unha cor branca leitosa. Non se pode usar a suspensión se ten algunha outra forma, é dicir. se permanece transparente ou se formaron flocos ou grumos no propio líquido, na parte inferior ou nas paredes do frasco. En tales casos, debes usar outra botella que cumpra as condicións anteriores, e tamén debes informar ao teu médico.
Antes de recoller a insulina do frasco, un volume de aire igual á dose prescrita de insulina é aspirado na xeringa e inxectado no frasco (non no líquido). Despois envólvese a xeringa o frasco coa xeringa e recóllese a cantidade necesaria de insulina. Antes da inxección, elimine as burbullas de aire da xeringa.
Tómase un dobre de pel no lugar da inxección, introdúcese unha agulla debaixo da pel e inxecta lentamente insulina. Despois da inxección, a agulla elimínase lentamente e o sitio da inxección é presionado cun cotonete durante varios segundos. A data do primeiro kit de insulina do frasco debería estar escrita na etiqueta do frasco.
Despois da apertura, as botellas pódense almacenar a unha temperatura non superior a +25 ° C durante 4 semanas nun lugar protexido da luz e da calor.
Antes de instalar o cartucho (100 UI / ml) na pluma de seringa OptiPen Pro1, déixeo repousar durante 1-2 horas a temperatura ambiente. Despois diso, xire suavemente o cartucho (ata 10 veces) para obter unha suspensión homoxénea. Cada cartucho ten ademais tres bolas metálicas para unha mestura máis rápida do seu contido. Despois de introducir o cartucho na xeringa, vólvese varias veces antes de cada inxección de insulina para conseguir unha suspensión homoxénea. Despois da mestura, a suspensión debe ter unha consistencia uniforme e unha cor branca leitosa. Non se pode usar a suspensión se ten algunha outra forma, é dicir. se permanece transparente ou se formaron flocos ou grumos no propio líquido, na parte inferior ou nas paredes do cartucho. En tales casos, debes usar un cartucho diferente que cumpra as condicións anteriores e tamén debes informar ao teu médico. Elimine as burbullas de aire do cartucho antes da inxección (ver Instrucións para o uso da seringa Pen OptiPen Pro1).
O cartucho non está deseñado para mesturar Insuman Bazal GT con outras insulinas. Non se poden volver cargar cartuchos baleiros.
No caso de que se produza unha rotura da xeringa, pode introducir a dose necesaria no cartucho mediante unha xeringa convencional. Hai que lembrar que a concentración de insulina no cartucho é de 100 UI / ml, polo que só precisa empregar xeringas de plástico deseñadas para unha concentración dada de insulina. A xeringa non debe conter ningún outro medicamento ou as súas cantidades residuais.
Despois de instalar o cartucho, pódese usar - ® durante> 4 semanas. Recoméndase almacenar a unha temperatura non superior a 25 ° C nun lugar protexido da luz e da calor. Cando se use o cartucho, a pluma de xeringa non se debe gardar no frigorífico.
Despois de instalar un cartucho novo, comprobe o funcionamento correcto da xeringa antes de inxectar a primeira dose (consulte Instrucións para usar a xeringa OptiPen Pro1).
Efecto secundario
A hipoglicemia, o efecto secundario máis común, pode desenvolverse se a dose de insulina administrada supera a necesidade desta. Non é posible indicar a incidencia específica da hipoglucemia, xa que este valor nos ensaios clínicos e co uso dun medicamento comercial pode variar en función da poboación e do réxime de dosificación. Os episodios graves de hipoglucemia, especialmente se se repiten, poden levar ao desenvolvemento de síntomas neurolóxicos, incluídos coma, cambras. Nalgúns casos, tales episodios poden ser mortais.
En moitos pacientes, os signos de dano hipoglucémico no sistema nervioso central van precedidos de signos de contraregulación adrenérxica. Por regra xeral, canto máis e máis rápido o nivel de glicosa no sangue diminúe, máis é pronunciado o fenómeno da contraregulación e os seus síntomas.
As seguintes reaccións adversas asociadas ao uso do medicamento e observadas nos ensaios clínicos aparecen enumeradas por clases de sistemas de órganos e en orde decrecente de aparición: moi común (> 1/10), común (> 1/100, 1 / 1.000, 1/10000 ,
Sobredose
Unha sobredose de insulina pode levar a unha hipoglucemia grave e ás veces mortal.
Se o paciente está consciente, debe tomar inmediatamente glicosa, seguido da inxestión de produtos que conteñen hidratos de carbono (ver instrucións especiais e precaucións de uso). Se o paciente está en estado inconsciente, é necesario introducir glucagón en / m ou s / c ou unha solución concentrada de glicosa en / dentro. Se é necesario, é posible reintroducir a dose anterior de glicosa. Nos nenos, a cantidade de glicosa administrada establécese en proporción ao peso corporal do neno.
En casos de hipoglucemia grave ou prolongada despois da inxección ou dextrosa de glucagón, recoméndase que a infusión se faga cunha solución de glucosa menos concentrada para evitar o re-desenvolvemento da hipoglucemia. Nos nenos pequenos é necesario controlar coidadosamente o nivel de glicosa no sangue, en conexión co posible desenvolvemento de hiperglicemia grave.
En determinadas condicións, recoméndase que os pacientes sexan hospitalizados na unidade de coidados intensivos para un control e seguimento máis coidados da terapia.
Interacción con outras drogas
O uso simultáneo de varias drogas pode debilitar ou aumentar o efecto hipoglucémico de Insuman Bazal GT. Polo tanto, cando usa insulina, non pode tomar ningún outro medicamento sen o permiso especial dun médico.
A hipoglicemia pode ocorrer se os pacientes con insulina reciben simultáneamente medicamentos antidiabéticos, inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina, propoxifeno, ácido acetilsalicílico e outros salicilatos, antibióticos sulfonamida.
Pódese observar un debilitamento da acción da insulina coa administración simultánea de insulina e corticotropina, glucocorticosteroides, danazole, diazoxido, diuréticos, glucagón, isoniazido, estróxenos e proxestóxenos (incluídos anticonceptivos orais), derivados de fenotiazina, somatotropina, simpatomina, epatomina salbutamol, terbutalina), hormonas tiroideas, inhibidores da protease e antipsicóticos atípicos (por exemplo, olanzapina e clozapina).
En pacientes que toman simultaneamente insulina e beta-bloqueantes, clonidina e sales de litio, pode observarse tanto debilitamento como potenciación da acción da insulina. A pentamidina pode provocar hipoglucemia seguida de hiperglicemia.
Beber alcol pode causar hipoglucemia ou reducir os niveis de glicosa no sangue a niveis perigosos. Tolerancia do alcol nos pacientes que reciben
insulina reducida. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. O alcolismo crónico, así como o consumo excesivo crónico de laxantes poden afectar os niveis de glicosa no sangue. Os beta-bloqueantes aumentan o risco de hipoglucemia e, xunto con outros axentes simpatolíticos (clonidina, guanetidina, reserpina), poden debilitar ou suprimir completamente os síntomas iniciais da contraregulación adrenérxica (os síntomas son os precursores da hipoglucemia).
Características farmacolóxicas
A dosificación de Insuman Bazal GT é de 100 UI / ml. Despois da administración baixo a pel, comeza a actuar paulatinamente, logrando un efecto hipoglucémico nunha hora. A redución máxima do azucre desenvólvese 3-4 horas despois da inxección, este efecto dura 11-20 horas. O mecanismo de acción ten as súas propias características:
- Ten un efecto anabólico, inhibe os procesos catabólicos, reduce a cantidade de glicosa no plasma sanguíneo.
- Axuda a transferir a glicosa á célula e a sintetizar graos de glicóxeno dela nos hepatocitos e músculos, bloquea as reaccións da glicoxenólise e a gluconeoxénese, optimiza a utilización do produto final - piruvato.
- Reduce as reaccións bioquímicas da lipólise, pero estimula a síntese de graxas no fígado.
- Mellora o transporte de compostos de aminoácidos ás estruturas celulares e a síntese de proteínas.
- Axuda a transferir potasio a través da membrana ás células.
Todos os efectos biolóxicos da insulina insulina basal GT reducen a glicemia.
Características da aplicación
Os pacientes con hipersensibilidade ao medicamento Insuman Bazal GT, para os que non existen outros medicamentos que tolerarían mellor, necesitan continuar co tratamento baixo estricta supervisión médica e, se é necesario, simultáneamente co tratamento antialérxico.
É posible unha reacción inmunolóxica cruzada de insulina humana coa insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia do medicamento Insuman Bazal GT debe valorarse na clínica mediante probas intradérmicas. Se durante unha proba intradérmica se detecta hipersensibilidade á insulina humana (reacción inmediata, como Arthus), debería realizarse un tratamento máis baixo supervisión clínica. Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar á insulina humana debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal.
Con función renal deteriorada, a necesidade de insulina pode diminuír como consecuencia de cambios no seu metabolismo. O deterioro progresivo da función renal na idade avanzada pode levar a unha diminución permanente dos requirimentos de insulina.
En insuficiencia hepática grave, a necesidade de insulina pode diminuír debido á capacidade reducida de gluconeoxénese e aos cambios no metabolismo da insulina. Con un mal control da glicosa ou con tendencia a desenvolver episodios hiperglicémicos ou hipoglucemios, antes de axustar a dose, debes avaliar a forma estricta do paciente que se adhire ao réxime de tratamento, avaliar o lugar de inxección, a técnica de inxección correcta e ter en conta outros factores importantes.
Transición a Insuman Bazal GT
O traslado dun paciente a outro tipo ou marca de insulina debe realizarse só baixo unha estrita supervisión médica. Os cambios na dosificación do medicamento, marca (fabricante), tipo (normal, NPH, cinta, acción longa, etc.), orixe (animal, humano, análogo da insulina humana) e / ou o método de produción poden levar a un axuste na dose de insulina.
A necesidade de axustar (por exemplo, reducir) a dose pode aparecer inmediatamente despois da transferencia. Pola contra, tal necesidade pode desenvolverse gradualmente ao longo de varias semanas.
Despois da transferencia da insulina animal á insulina humana, pode ser necesaria a redución da dosificación, en particular, en pacientes:
- en que antes diso o nivel de glicosa no sangue se mantivo a un nivel inferior, con predisposición á hipoglucemia,
- que previamente requirían altas doses de insulina debido á presenza de anticorpos de insulina. É recomendable un seguimento minucioso do metabolismo durante o traslado dun medicamento a outro e nas primeiras semanas despois deste. Os pacientes que precisen altas doses de insulina debido á presenza de anticorpos contra a insulina poden requirir supervisión médica nun hospital ou nun ambiente similar.
A hipoglicemia pode desenvolverse se a cantidade de insulina inxerida superou a necesidade desta.
Hai certos síntomas e signos clínicos que deberían indicar ao paciente ou a outros sobre unha forte caída dos niveis de glicosa no sangue. Estes inclúen: sudoración súbita, palpitacións, tremores, fame, somnolencia, alteracións do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez, dor de cabeza, falta de coordinación dos movementos, así como transitorias. trastornos neurolóxicos (discapacidade da fala e da visión, síntomas paralíticos) e sensacións inusuales. Cunha caída cada vez maior nos niveis de glicosa, o paciente pode perder o autocontrol e incluso a conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións.
Moitos pacientes, como resultado do mecanismo de reacción adrenérxica, poden desenvolver os seguintes síntomas, o que indica unha diminución dos niveis de glicosa no sangue: sudoración, humidade da pel, ansiedade, taquicardia (palpitaciones), presión arterial alta, tremores, dores no peito, alteracións do ritmo cardíaco. Por iso, cada paciente con diabetes e que recibe insulina debe aprender a recoñecer síntomas pouco comúns que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente os niveis de glicosa no sangue teñen menos probabilidades de desenvolver hipoglucemia. A tendencia á hipoglucemia grave pode prexudicar a capacidade do paciente para conducir un coche e operar calquera equipo. O propio paciente pode corrixir a diminución de glicosa que observou ao comer azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia.É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina.
Un grupo de risco especial está composto por pacientes con episodios de hipoglucemia e estreitamento significativo dos vasos coronarios ou cerebrais (circulación coronaria ou cerebral deteriorada por hipoglucemia), así como pacientes con retinopatía proliferativa, especialmente se non foron tratados con fotocoagulación (risco de cegueira transitoria debido á hipoglucemia).
O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes cun baixo nivel de mantemento de glicosa no sangue.
En determinadas circunstancias, os síntomas de hipoglucemia poden ser leves ou ausentes. Tales situacións prodúcense nos seguintes grupos de pacientes:
- pacientes que foron capaces de mellorar significativamente o control da glicosa,
- pacientes nos que se desenvolva gradualmente a hipoglucemia,
pacientes con longa historia de diabetes,
- en presenza de lesións do sistema nervioso (neuropatía),
- con enfermidade mental concomitante,
- con terapia concomitante con outros fármacos (ver
Interacción con outras drogas)
- ao cambiar insulina.
Nestes casos, a hipoglucemia pode adoptarse de forma severa (con posible perda de coñecemento) incluso antes de que o paciente se dea conta de que desenvolveu unha hipoglucemia.
As seguintes causas son posibles para unha forte diminución dos niveis de glicosa no sangue: sobredose de insulina, inxección inadecuada de insulina (en pacientes anciáns), cambio a outro tipo de insulina, saltar comidas, vómitos, diarrea, actividade física, aliviar situacións de estrés, beber alcohol e enfermidades que reducen a necesidade en insulina (enfermidade grave do fígado ou dos riles, diminución da función da cortiza suprarrenal, hipófise ou tiroides), cambio do sitio de inxección (por exemplo, pel do abdome, ombreiro ou coxa), así como interacción con outras drogas. fármacos venosos (ver Interacción con outros fármacos).
O fracaso de seguir unha dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento do azucre no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade. Durante as vacacións), o paciente debe informarlle ao médico que ten diabete.
No caso do desenvolvemento dunha enfermidade concomitante é necesaria unha observación intensiva. metabolismo. En moitos casos, pode ser necesaria unha proba de orina para cetonas e moitas veces é necesario axustar a dose de insulina. A necesidade de insulina aumenta a miúdo. Na diabetes de tipo 1, os pacientes deben seguir consumindo regularmente hidratos de carbono, polo menos en pequenas cantidades, aínda que sexan capaces de consumir unha pequena cantidade de alimento ou prescindir de alimento, ou se teñen vómitos, etc., nunca deben perder completamente unha inxección de insulina.
Informáronse erros médicos cando outras formas de liberación de Insuman ou outra insulina foron administradas accidentalmente no lugar de Insuman. A etiqueta de insulina debe comprobarse sempre antes de cada inxección para evitar erros médicos entre insulina glargina e outras insulinas.
A combinación de Insuman e pioglitazona
Informáronse casos de insuficiencia cardíaca cando se usou pioglitazona en combinación con insulina, especialmente en pacientes con factores de risco de insuficiencia cardíaca. Isto debe terse en conta á hora de prescribir unha combinación de pioglitazona e Insuman. Ao tomar unha combinación destes fármacos, é necesario facer un seguimento dos pacientes en relación coa aparición de signos e síntomas de insuficiencia cardíaca, aumento de peso e edema.
A pioglitazona debe ser interrompida se se produce algún empeoramento dos síntomas da insuficiencia cardíaca.
Influencia sobre a capacidade de conducir un coche e mecanismos de traballo
A capacidade do paciente para concentrarse e responder pode diminuír como consecuencia dunha hipoglucemia ou hiperglicemia ou, por exemplo, como resultado de discapacidade visual. Isto é perigoso en situacións nas que as habilidades anteriores son de especial importancia (por exemplo, ao dirixir ou traballar maquinaria).
Os pacientes deben ser advertidos sobre a necesidade de precaucións para evitar o desenvolvemento de hipoglucemia durante a condución. Isto é especialmente importante para aqueles que presentan síntomas de precursores de hipoglucemia leve ou ausente ou os episodios de hipoglucemia son frecuentes. Debería preguntarse sobre a conveniencia de conducir un coche e controlar mecanismos de traballo en tales situacións
Formulario de lanzamento
Suspensión 100 UI / ml - 5 ml da droga nun frasco de transparencia1gb ^ vaso de luz. A botella está cortada, espremida cunha tapa de aluminio e cuberta cunha tapa de plástico de protección. En 5 botellas xunto coa instrución da aplicación nun paquete de cartón. Suspensión 100 UI / ml - 3 ml da droga nun cartucho de vidro claro e incoloro. O cartucho está enrolado por un lado cun tapón e espremido cunha tapa de aluminio, por outra banda - cun émbolo. Ademais, colócanse tres bolas metálicas no cartucho. 5 cartuchos con instrucións para o seu uso nunha caixa de cartón.
Condicións de almacenamento
Almacenar a temperatura de 2 ° C - 8 ° C nun lugar escuro.
Non conxele! Non permita que o recipiente entre en contacto directo co conxelador ou obxectos conxelados.
Despois do uso, garde a unha temperatura non superior a 25 ° C nunha caixa de cartón (pero non na neveira).
Mantéñase fóra do alcance dos nenos!
Farmacodinámica
A sustancia activa Insuman Bazal GT - insulina-isófano obtense mediante enxeñería xenética empregando E. coli K12 135 pINT90d, na estrutura é idéntica á insulina humana.
O medicamento reduce a glicosa no sangue, reduce os efectos catabólicos e promove o desenvolvemento de anabolizantes. Aumenta o transporte de glicosa e potasio ás células, aumenta a síntese de glicóxeno no fígado e nos músculos, inhibe a gluconeoxénese e a glicogólise, mellora o fluxo de aminoácidos ás células, a síntese de proteínas e o uso de piruvatos. A insulina suprime a lipólise, aumenta a lipoxénese no fígado e no tecido adiposo.
O efecto hipoglucémico desenvólvese dentro dunha hora, alcanza un máximo despois de 3-4 horas, persiste durante 11-20 horas.
Insuman Bazal GT, instrucións de uso: método e dosificación
O médico determina o réxime de dosificación de insulina (dose e tempo de administración) individualmente para cada paciente, se é necesario, axústela de acordo co estilo de vida do paciente, o nivel da súa actividade física e a terapia dietética.
Non hai normas reguladas precisamente para a dosificación de insulina. A dose media diaria é de 0,5-1 UI / kg, mentres que a proporción de insulina humana de acción prolongada é do 40-60% da dose diaria requirida de insulina.
O médico asistente debe instruír ao paciente sobre a frecuencia de determinar a concentración de glicosa no sangue, así como dar recomendacións sobre o réxime de insulinoterapia no caso de cambios no estilo de vida ou na dieta.
Insuman Bazal GT adóitase administrar profundamente s / c 45-60 minutos antes das comidas.En cada inxección, o sitio da inxección debe cambiarse dentro da mesma área anatómica de administración. O cambio da zona (por exemplo, do abdome á coxa) debe realizarse só despois de consultar a un médico, xa que é posible cambiar a absorción de insulina e, como resultado, un cambio no seu efecto.
Insuman Bazal GT non se debe usar en varias bombas de insulina, incluídas as bombas de implantes. A administración intravenosa da droga está estrictamente prohibida! Non podes mesturalo con insulinas de diferente concentración, análogos de insulina, insulina de orixe animal e calquera outro medicamento.
Insuman Bazal GT pódese mesturar con todos os preparativos de insulina humana fabricados polo grupo Sanofi-Aventis.
A concentración de insulina na preparación é de 100 UI / ml, polo tanto, no caso de usar frascos de 5 ml, só se deben empregar xeringas de plástico desbotables para esta concentración, no caso de usar cartuchos de 3 ml, xeringas clickstar ou plumas OptiPen Pro1.
Inmediatamente antes de marcar, a suspensión debe mesturarse ben e inspeccionar. A preparación preparada para a administración debe ser de consistencia branca láctea uniforme. Se a suspensión ten un aspecto diferente (segue sendo transparente, fóronse formando grumos ou flocos no líquido ou nas paredes / fondo do frasco), non podes usala.
Transición a Insuman Bazal GT doutro tipo de insulina
Ao substituír un tipo de insulina por outro, moitas veces é necesario axustar o réxime de dosificación, por exemplo, no caso de substituír a insulina derivada de animais por humana, cambiar dunha insulina humana a outra, transferir o paciente de insulina humana soluble a insulina de acción máis longa.
No caso de substituír a insulina de orixe animal por insulina humana, pode ser necesario reducir a dose de Insuman Bazal GT, especialmente para os pacientes que previamente foron administrados a concentracións suficientemente baixas de glicosa no sangue, teñen tendencia a desenvolver hipoglucemia, previamente necesitaban altas doses de insulina debido á presenza de anticorpos nela. .
Pode ser necesaria unha redución da dose inmediatamente despois do traslado do paciente a outro tipo de insulina. Ademais, a necesidade de insulina pode diminuír gradualmente ao longo de varias semanas.
Durante a transición ao Insuman Bazal GT con outro tipo de insulina e nas primeiras semanas de terapia, é necesario controlar coidadosamente o nivel de glicosa no sangue. Os pacientes que, debido á presenza de anticorpos, requirían altas doses de insulina, recoméndase a súa transferencia ao medicamento nun hospital baixo supervisión médica.
Con un control metabólico mellorado, é posible un aumento da sensibilidade á insulina, como resultado do cal a necesidade do corpo diminúe.
O cambio da dose de Insuman Bazal GT tamén pode ser necesario se o paciente cambiou o seu estilo de vida (nivel de actividade física, dieta, etc.), peso corporal e / ou outras circunstancias, debido ao que se incrementa a predisposición ao desenvolvemento de hiper- ou hipoglucemia.
A necesidade de insulina pode diminuír en pacientes con insuficiencia renal / hepática nos anciáns. Neste sentido, a selección das doses iniciais e de mantemento debe realizarse con extrema precaución (para evitar o desenvolvemento de reaccións hipoglucémicas).
- Elimina a tapa de plástico da botella.
- Mestura ben a suspensión: tome o frasco nun ángulo agudo entre as palmas das mans e xire suavemente (para evitar a formación de escuma) xírao.
- Recoller o aire na xeringa no volume correspondente á dose requirida de insulina e introducir no frasco (non na suspensión).
- Sen eliminar a xeringa, envorque a botella e deseña a cantidade adecuada de fármaco.
- Elimina as burbullas de aire da xeringa.
- Reúne un dobre de pel con dous dedos, introduce unha agulla na súa base e inxecta lentamente insulina.
- Retire lentamente a agulla e espreite o lugar de inxección cun cotonete por uns segundos.
- Anote a data do primeiro kit de insulina na etiqueta do frasco.
Os cartuchos están deseñados para o seu uso coas plumas de seringa ClickStAR e OptiPen Pro1. Antes da instalación, o cartucho debe manterse a temperatura ambiente durante 1-2 horas, xa que as inxeccións de insulina refrixerada son dolorosas. A continuación, cómpre mesturar a suspensión a un estado homoxéneo: xire suavemente o cartucho unhas 10 veces (cada cartucho ten tres bolas metálicas que permiten mesturar rapidamente o contido).
Se o cartucho xa está instalado na pluma, xírao xunto co cartucho. Este procedemento debe realizarse antes de cada administración de Insuman Bazal GT.
Os cartuchos non están deseñados para mesturar a droga con outros tipos de insulina. Non se deben encher os envases baleiros. En caso de rotura da xeringa, a dose necesaria do cartucho pode administrarse mediante unha xeringa estéril desechable convencional, empregando só xeringas de plástico deseñadas para esta concentración de insulina.
Despois de instalar un novo cartucho antes de introducir a primeira dose, cómpre comprobar o funcionamento correcto da xeringa.
Aplicación de Insuman Bazal GT en xeringas
Antes do primeiro uso, a pluma de xiringa debe manterse a temperatura ambiente durante 1-2 horas. Durante o uso, a pluma de xeringa pódese manter a temperatura ambiente (ata 25 ° C). Non obstante, se está almacenada no frigorífico, sempre debe ser eliminada 1-2 horas antes da inxección.
Antes de cada inxección, cómpre mesturar a suspensión ata un estado homoxéneo: sostendo a pluma de xiringa nun ángulo agudo entre as palmas, xirar suavemente arredor do seu eixe.
As plumas de xeringa usadas SoloStar deberán desfacerse xa que non se pretenden reencontrar. Para evitar a infección, só un paciente debe usar cada xeringa.
Antes da primeira inxección, recoméndase que lea as instrucións de uso da xiringa SoloStar: contén información sobre a correcta preparación, selección de dose e administración do medicamento.
Regras importantes para usar a seringa Pen SoloStar:
- use só agullas compatibles con SoloStar,
- use unha agulla nova para cada inxección e realice unha proba de seguridade cada vez,
- tome as precaucións necesarias para evitar accidentes que impliquen o uso dunha agulla e a posibilidade de transmisión de infección,
- non use unha xeringa que teña danos ou se interrompa o proceso de dosificación do medicamento,
- protexa a pluma xeringa da sucidade e do po (dende o exterior pódese limpar cun pano limpo e húmido, pero non podes lavar, lubricar e mergullar en líquido, xa que se pode danar),
- sempre levar un bolígrafo de xeringa de reposición en caso de danos ou perdas do principal.
Aplicación da xeringa SoloStar:
Posibles efectos secundarios (clasificados do seguinte xeito: moi a miúdo - ≥ 1/10, a miúdo - de ≥ 1/100 a
Substancia activa: 1 ml de suspensión contén 100 ME (3.571 g) de insulina humana. Excipientes: sulfato de protamina, m-cresol, fenol, cloruro de cinc, fosfato de dióxido de dióxido de sodio (E339), glicerol ao 85% (E422), hidróxido de sodio (E524), ácido clorhídrico concentrado (E507), auga para a inxección.
Insuman Bazal GT contén insulina idéntica en estrutura á insulina humana e obtida por enxeñaría xenética usando a cepa K12 E. Coli.
- reduce a glicosa no sangue e aumenta os efectos anabólicos e tamén reduce os efectos catabólicos,
- Mellora o transporte de glicosa ás células, así como a formación de glicóxeno nos músculos e no fígado, mellora o uso de piruvato. Inhibe a glicoxenólise e a gliconeoxénese,
- potencia a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise,
- estimula o consumo de aminoácidos por células e activa a síntese de proteínas,
- Promove o consumo de potasio por parte das células.
Insuman Bazal GT (suspensión de isofan-insulina) é unha insulina con acción gradualmente en desenvolvemento e prolongada. O efecto hipoglucémico prodúcese dentro dunha hora e alcanza un máximo dentro de 3-4 horas despois da administración subcutánea do medicamento. O efecto persiste durante 11-20 horas.
A vida media da insulina sérica en suxeitos saudables é de aproximadamente 4-6 minutos. En insuficiencia renal grave, é máis longa. Cómpre salientar que a farmacocinética da insulina non reflicte o seu efecto metabólico.
Resultados preclínicos de probas de seguridade
Realizouse un estudo da toxicidade aguda despois da administración subcutánea a ratas. Non se detectaron efectos tóxicos. Estudos sobre os efectos farmacodinámicos da administración subcutánea do fármaco a coellos e cans revelaron as reaccións hipoglicémicas esperadas.
Diabetes mellitus que precisan tratamento con insulina.
Hipersensibilidade á substancia activa ou a calquera dos excipientes.
Insuman Bazal GT non se pode administrar por vía intravenosa e empregarse nunha bomba de infusión ou nunha bomba de insulina externa ou implantada.
Non hai estudos clínicos sobre o uso de insulina humana durante o embarazo. A insulina non atravesa a barreira placentaria. Ao prescribir o medicamento ás mulleres embarazadas, deberase ter precaución.
No caso de pacientes con diabetes mellitus preexistente ou xestacional, é importante manter unha taxa metabólica adecuada durante todo o embarazo. A necesidade de insulina no primeiro trimestre do embarazo pode diminuír, pero no segundo e terceiro trimestre adoita aumentar. Inmediatamente despois do nacemento, a demanda de insulina baixa rapidamente (aumento do risco de hipoglucemia). É necesario un coidado co control dos niveis de glicosa no sangue.
Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
A selección do nivel de glicosa no sangue desexado, a preparación de insulina e a súa dose para o paciente é realizada individualmente polo médico, segundo a dieta, o nivel de actividade física e o estilo de vida. A dose de insulina determínase en función do nivel de glicosa no sangue, así como en función do nivel de actividade física e do estado do metabolismo dos carbohidratos. O tratamento coa insulina require un adestramento adecuado do paciente. O médico debe dar as instrucións necesarias coa frecuencia para determinar o nivel de glicosa no sangue e tamén dar recomendacións apropiadas no caso de cambios na dieta ou no réxime de insulinoterapia.
Dosis diarias e hora de administración
Normalmente, a dose media diaria de insulina é de 0,5 a 1,0 ME por kg de peso corporal do paciente, sendo o 40-60% da dose unha insulina humana de acción longa. Insuman Bazal GT adóitase administrar profundamente de forma subcutánea 45-60 minutos antes da comida.
Axuste posterior da dose
Mellorar o control glicémico pode levar a un aumento da sensibilidade á insulina, dando lugar a unha diminución dos requirimentos de insulina. Ademais, tamén se pode requirir un axuste da dose, por exemplo, ao cambiar o peso corporal do paciente,
- ao cambiar o estilo de vida do paciente (incluída dieta, nivel de actividade física, etc.),
- noutras circunstancias que poidan aumentar a tendencia a desenvolver hipoglucemia ou hiperglicemia (ver instrucións e precaucións especiais de uso).
Solicitude en grupos especiais de patentes
En pacientes anciáns e pacientes con insuficiencia renal e hepática, a demanda de insulina pode reducirse.
Insuman Bazal GT administra subcutaneamente. A administración intravenosa do medicamento está absolutamente excluída.
A absorción de insulina e, consecuentemente, o efecto de redución da glicosa da dose administrada pode variar dependendo do sitio de inxección (por exemplo, a rexión da parede abdominal anterior en comparación coa rexión femoral).Con cada inxección posterior, o sitio da inxección debería cambiarse dentro da mesma área.
O sitio da inxección debe cambiarse cada vez. O cambio da área de inxección (por exemplo, do abdome á coxa) débese facer só despois de consultar a un médico.
Insuman Bazal GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas).
Non mesture Insuman Bazal GT con insulina de diferente concentración (por exemplo, 40 UI / ml e 100 UI / ml), con insulina de orixe animal ou outros medicamentos.
Hai que lembrar que a concentración de insulina é de 100 UI / ml (para frascos de 5 ml ou cartuchos de 3 ml), polo tanto, é necesario empregar só xeringas de plástico deseñadas para esta concentración de insulina no caso de usar frascos ou a pluma de xiringa OptiPen Pro1 no caso de cartuchos. A xeringa de plástico non debe conter ningún outro medicamento ou as súas cantidades residuais.
Antes do primeiro conxunto de insulina do frasco, retire a tapa de plástico (a presenza da tapa é unha evidencia dun frasco sen abrir). A suspensión debe mesturarse ben inmediatamente antes da instalación e non se debe formar escuma. Isto faise mellor xirando a botella, suxeitándoa nun ángulo agudo entre as palmas das mans. Despois da mestura, a suspensión debe ter unha consistencia uniforme e unha cor branca leitosa. Non se pode usar a suspensión se ten algunha outra forma, é dicir. se permanece transparente ou se formaron flocos ou grumos no propio líquido, na parte inferior ou nas paredes do frasco. En tales casos, debes usar outra botella que cumpra as condicións anteriores, e tamén debes informar ao teu médico.
Antes de recoller a insulina do frasco, un volume de aire igual á dose prescrita de insulina é aspirado na xeringa e inxectado no frasco (non no líquido). Despois envólvese a xeringa o frasco coa xeringa e recóllese a cantidade necesaria de insulina. Antes da inxección, elimine as burbullas de aire da xeringa.
Tómase un dobre de pel no lugar da inxección, introdúcese unha agulla debaixo da pel e inxecta lentamente insulina. Despois da inxección, a agulla elimínase lentamente e o sitio da inxección é presionado cun cotonete durante varios segundos. A data do primeiro kit de insulina do frasco debería estar escrita na etiqueta do frasco.
Despois da apertura, as botellas pódense almacenar a unha temperatura non superior a +25 ° C durante 4 semanas nun lugar protexido da luz e da calor.
Antes de instalar o cartucho (100 UI / ml) na pluma de seringa OptiPen Pro1, déixeo repousar durante 1-2 horas a temperatura ambiente. Despois diso, xire suavemente o cartucho (ata 10 veces) para obter unha suspensión homoxénea. Cada cartucho ten ademais tres bolas metálicas para unha mestura máis rápida do seu contido. Despois de introducir o cartucho na xeringa, vólvese varias veces antes de cada inxección de insulina para conseguir unha suspensión homoxénea. Despois da mestura, a suspensión debe ter unha consistencia uniforme e unha cor branca leitosa. Non se pode usar a suspensión se ten algunha outra forma, é dicir. se permanece transparente ou se formaron flocos ou grumos no propio líquido, na parte inferior ou nas paredes do cartucho. En tales casos, debes usar un cartucho diferente que cumpra as condicións anteriores e tamén debes informar ao teu médico. Elimine as burbullas de aire do cartucho antes da inxección (ver Instrucións para o uso da seringa Pen OptiPen Pro1).
O cartucho non está deseñado para mesturar Insuman Bazal GT con outras insulinas. Non se poden volver cargar cartuchos baleiros.
No caso de que se produza unha rotura da xeringa, pode introducir a dose necesaria no cartucho mediante unha xeringa convencional. Hai que lembrar que a concentración de insulina no cartucho é de 100 UI / ml, polo que só precisa empregar xeringas de plástico deseñadas para unha concentración dada de insulina.A xeringa non debe conter ningún outro medicamento ou as súas cantidades residuais.
Despois de instalar o cartucho, pódese usar - ® durante> 4 semanas. Recoméndase almacenar a unha temperatura non superior a 25 ° C nun lugar protexido da luz e da calor. Cando se use o cartucho, a pluma de xeringa non se debe gardar no frigorífico.
Despois de instalar un cartucho novo, comprobe o funcionamento correcto da xeringa antes de inxectar a primeira dose (consulte Instrucións para usar a xeringa OptiPen Pro1).
A hipoglicemia, o efecto secundario máis común, pode desenvolverse se a dose de insulina administrada supera a necesidade desta. Non é posible indicar a incidencia específica da hipoglucemia, xa que este valor nos ensaios clínicos e co uso dun medicamento comercial pode variar en función da poboación e do réxime de dosificación. Os episodios graves de hipoglucemia, especialmente se se repiten, poden levar ao desenvolvemento de síntomas neurolóxicos, incluídos coma, cambras. Nalgúns casos, tales episodios poden ser mortais.
En moitos pacientes, os signos de dano hipoglucémico no sistema nervioso central van precedidos de signos de contraregulación adrenérxica. Por regra xeral, canto máis e máis rápido o nivel de glicosa no sangue diminúe, máis é pronunciado o fenómeno da contraregulación e os seus síntomas.
As seguintes reaccións adversas asociadas ao uso do medicamento e observadas nos ensaios clínicos aparecen enumeradas por clases de sistemas de órganos e en orde decrecente de aparición: moi común (> 1/10), común (> 1/100, 1 / 1.000, 1/10000 ,
Boris, Moroz e Elena Khromova Cirurxía sen costuras en odontoloxía en pacientes con diabetes mellitus / Boris Moroz e Elena Khromova. - M.: LAP Lambert Academic Publishing, 2012 .-- 140 páx.
Dreval, A.V. Prevención de complicacións macrovasculares tardías de diabetes mellitus / A.V. Dreval, I.V. Misnikova, Yu.A. Kovaleva. - M.: GEOTAR-Media, 2013 .-- 716 páx.
Evsyukova I.I., Kosheleva N. G. Diabetes mellitus. Embarazadas e recentemente nados, Miklos -, 2009. - 272 c.- Comida que cura a diabetes. - M .: Club de lecer familiar, 2011. - 608 c.
- Zakharov Yu.L. Medicina india. Receitas de ouro. Moscova, Editorial Pressverk, 2001.475 páxinas, 5.000 exemplares

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Reaccións adversas
A hipoglicemia, o efecto secundario máis común, pode desenvolverse se a dose de insulina administrada supera a necesidade dela (consulte "Precaucións e instrucións especiais").
As flutuacións significativas no azucre no sangue poden causar perturbacións visuais a curto prazo. Tamén, especialmente coa terapia intensiva coa insulina, é posible un empeoramento a curto prazo do curso da retinopatía diabética. En pacientes con retinopatía proliferativa, sen usar un curso de terapia con láser, condicións hipoglucemias graves poden levar a cegueira.
Ás veces pode producirse atrofia ou hipertrofia do tecido adiposo no lugar da inxección, o que se pode evitar cambiando constantemente o sitio da inxección. En poucos casos, pode producirse unha leve vermelhidão no lugar da inxección, desaparecendo coa terapia continuada. Se se forma un eritema significativo, acompañado de picazón e hinchazón, e a súa rápida propagación máis aló do lugar da inxección, así como outras reaccións adversas graves aos compoñentes do medicamento (insulina, protamina, m-cresol, fenol), debería informar inmediatamente ao médico, así que como nalgúns casos, tales reaccións poden representar unha ameaza para a vida do paciente. As reaccións de hipersensibilidade severas son bastante raras. Tamén poden vir acompañados do desenvolvemento de angioedema, broncoespasmo, unha caída da presión arterial e moi rara vez un choque anafiláctico.As reaccións de hipersensibilidade requiren unha corrección inmediata na terapia en curso con insulina e a adopción de medidas de emerxencia adecuadas.
Quizais a formación de anticorpos contra a insulina, que poden requirir o axuste da dose da insulina administrada. Tamén é posible a retención de sodio seguida de inchazo dos tecidos, especialmente despois dun curso intensivo de tratamento con insulina.
Cunha forte diminución dos niveis de azucre no sangue, é posible desenvolver hipokalemia (complicacións do sistema cardiovascular) ou o desenvolvemento de edema cerebral.
Dado que algúns efectos secundarios poden, en determinadas condicións, poñer en risco a vida, é preciso informar ao médico asistente cando ocorran.
Se observa algún efecto secundario, consulte co seu médico.
Embarazo e lactación
Debe continuar o tratamento con Insuman ® Basal GT durante o embarazo. A insulina non atravesa a barreira placentaria. O mantemento eficaz do control metabólico durante todo o embarazo é obrigatorio para as mulleres que teñen diabetes antes do embarazo ou para as mulleres que desenvolveron diabetes gestacional.
A necesidade de insulina durante o embarazo pode diminuír durante o primeiro trimestre do embarazo e normalmente aumenta durante o segundo e terceiro trimestre do embarazo. Inmediatamente despois do nacemento, a demanda de insulina diminúe rapidamente (aumento do risco de hipoglucemia). Durante o embarazo e especialmente despois do parto, é necesario un coidadoso control da concentración de glicosa no sangue.
Se está embarazada ou planea un embarazo, asegúrese de informar ao seu médico.
Durante a lactación, non hai restricións na insulinoterapia, non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
Efectos secundarios
Hipoglicemia. O efecto secundario máis común da insulinoterapia pode desenvolverse se a dose de insulina administrada supera a necesidade dela (ver "Instrucións especiais"). Os episodios repetidos de hipoglucemia graves poden levar ao desenvolvemento de síntomas neurolóxicos, incluíndo coma, calambres (ver "Sobredose"). Os episodios de hipoglucemia graves ou prolongados poden ser mortais.
En moitos pacientes, os síntomas e manifestacións de neuroglicopenia poden estar precedidos de síntomas de activación reflexa (en resposta a desenvolver hipoglucemia) do sistema nervioso simpático. Normalmente, cunha diminución máis pronunciada ou máis rápida na concentración de glicosa no sangue, o fenómeno de activación reflexa do sistema nervioso simpático e os seus síntomas son máis pronunciados.
Cunha forte diminución da concentración de glicosa no sangue, é posible o desenvolvemento de hipocalemia (complicacións do CCC) ou o desenvolvemento de edema cerebral.
Os seguintes son eventos adversos observados nos ensaios clínicos clasificados por clases de órganos sistémicos e en orde decrecente de aparición: moi frecuentes (≥1 / 10), frecuentes (≥1 / 100 e presión arterial (frecuencia descoñecida) e choque anafiláctico (pouco frecuente) reaccións) e poden poñer en perigo a vida do paciente. As reaccións alérxicas requiren medidas de emerxencia inmediata e inmediata. O uso de insulina pode provocar a formación de anticorpos contra a insulina (a frecuencia descoñécese). En poucos casos, a presenza destes anticorpos a A sulina pode requirir un cambio na dose de insulina para corrixir a tendencia á hiper- ou hipoglucemia.
Do lado do metabolismo e da nutrición: A insulina pode causar retención de sodio (frecuencia descoñecida) e edema (a miúdo), especialmente cando se mellora o control metabólico anteriormente insuficiente mediante o uso de insulina máis intensiva.
Desde o lado do órgano da visión: Cambios significativos no control glicémico poden causar perturbacións visuais transitorias (frecuencia descoñecida) debido a un cambio temporal no turgor da lente do ollo e o seu índice de refracción.
A mellora a longo prazo do control glicémico reduce o risco de progresión da retinopatía diabética. Non obstante, a terapia con insulina máis intensiva cunha forte mellora do control glicémico pode estar asociada a un deterioro temporal no curso da retinopatía diabética (frecuencia descoñecida). En pacientes con retinopatía proliferativa, especialmente se non están a recibir tratamento con fotocoagulación (terapia con láser), os episodios hipoglucemicos graves poden causar amaurosis transitoria (perda completa da visión).
Por parte da pel e do tecido subcutáneo: do mesmo xeito que con calquera insulina terapéutica, é posible desenvolver lipodistrofia no lugar da inxección (frecuencia descoñecida) e absorción lenta da insulina local.
O cambio constante de sitios de inxección dentro da área de administración recomendada pode axudar a reducir ou deixar estas reaccións.
Trastornos xerais e trastornos no lugar da inxección: A miúdo ocorren reaccións leves no lugar da inxección. Estes inclúen enrojecemento no lugar da inxección (frecuencia descoñecida), dor no lugar da inxección (frecuencia descoñecida), picazón na área de inxección (frecuencia descoñecida), urticaria no lugar da inxección (frecuencia descoñecida), inchazo na área da inxección (frecuencia descoñecida) ou reacción inflamatoria. no lugar da inxección (frecuencia descoñecida).
As reaccións máis pronunciadas á insulina no lugar da inxección normalmente desaparecen ao cabo duns días ou semanas.
Instrucións especiais
En caso de control glicémico insuficiente ou tendencia a episodios de hiper- ou hipoglucemia, antes de decidir axustar a dose de insulina, asegúrese de comprobar o réxime prescrito de administración de insulina, asegúrese de que a insulina se inxecta na área recomendada, verifique a corrección da técnica de inxección e todos os demais factores. que pode afectar o efecto da insulina. Porque o uso simultáneo dunha serie de medicamentos (ver "Interacción") pode debilitar ou aumentar o efecto hipoglucémico da droga Insuman ® Basal GT, co seu uso non pode tomar ningún outro medicamento sen o permiso especial dun médico.
Hipoglicemia. Ocorre se a dose de insulina supera a necesidade desta. O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes cunha baixa concentración de mantemento de glicosa no sangue.
Como ocorre con todas as insulinas, débese ter especial coidado e recoméndase un seguimento intensivo da concentración de glicosa en sangue para pacientes para os que os episodios de hipoglucemia poden ter especial significación clínica, como os pacientes con estenose grave das arterias coronarias ou cerebrais (risco de complicacións cardíacas ou cerebrais de hipoglucemia). , así como en pacientes con retinopatía proliferativa, especialmente se non tiveron fotocoagulación (terapia con láser), porque teñen risco de amaurosis transitoria (cegueira completa) co desenvolvemento de hipoglucemia.
Hai certos síntomas e signos clínicos que deberían indicar ao paciente ou a outros sobre o desenvolvemento de hipoglucemia. Estes inclúen: sudoración excesiva, humidade na pel, taquicardia, alteracións do ritmo cardíaco, aumento da presión arterial, dores no peito, tremores, ansiedade, fame, somnolencia, alteracións do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia durante na boca e arredor da boca, palidez da pel, dor de cabeza, coordinación deteriorada dos movementos, así como trastornos neurolóxicos transitorios (voz e visión deteriorados, síntomas paralíticos) e sensacións inusuales. Cunha diminución cada vez maior na concentración de glicosa, o paciente pode perder autocontrol e incluso conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións.Por iso, cada paciente con diabetes que recibe insulina debe aprender a recoñecer síntomas pouco comúns que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente a concentración de glicosa no sangue teñen menos probabilidades de desenvolver hipoglucemia. O propio paciente pode corrixir a diminución da concentración de glicosa observada no seu sangue ao inxerir azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa.
En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia. É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina. O fracaso de seguir unha dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode levar a un aumento da concentración de glicosa no sangue (hiperglicemia), posiblemente cun aumento da concentración de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico que ten diabete.
Os pacientes deben ser avisados sobre as condicións cando poden cambiar, ter síntomas menos pronunciados ou ausentes completamente sobre o desenvolvemento da hipoglucemia, por exemplo:
- cunha mellora significativa no control glicémico,
- o desenvolvemento gradual da hipoglucemia,
- en pacientes anciáns,
- en pacientes con neuropatía autónoma,
- en pacientes con longa historia de diabetes,
- en pacientes que reciben tratamento simultáneo con certos fármacos (ver "Interacción"). Tales situacións poden levar ao desenvolvemento de hipoglucemia grave (e posiblemente con perda de consciencia) antes de que o paciente se decate de que está a desenvolver hipoglucemia.
Se se detectan valores de hemoglobina glicosilada normal ou diminuída, debe considerarse a posibilidade de desenvolver episodios de hipoglicemia repetidos e non recoñecidos (especialmente nocturnos).
Para reducir o risco de hipoglucemia, o paciente debe seguir estrictamente a dosificación e o réxime nutricional prescritos, administrar correctamente as inxeccións de insulina e ser advertido sobre os síntomas do desenvolvemento de hipoglucemia.
Os factores que aumentan a predisposición ao desenvolvemento da hipoglucemia requiren un seguimento coidadoso e poden requirir un axuste da dose. Estes factores inclúen:
- cambio na área de administración da insulina,
- aumento da sensibilidade á insulina (por exemplo, eliminación de factores de estrés),
- actividade física inusual (aumentada ou prolongada),
- patoloxía intercurrente (vómitos, diarrea),
- inxestión insuficiente de alimentos,
- saltar comidas,
- Algunhas enfermidades endocrinas non compensadas (como hipotiroidismo e insuficiencia pituitaria anterior ou insuficiencia suprarrenal),
- administración simultánea de certos fármacos (ver. “Interacción”).
Enfermidades intercurrentes. Nas enfermidades intercurrentes é necesario un control metabólico intensivo. En moitos casos, indícanse probas de orina para a presenza de corpos cetonas e moitas veces é necesario axustar a dose da insulina. A necesidade de insulina aumenta a miúdo.Os pacientes con diabetes tipo 1 deben seguir consumindo polo menos unha pequena cantidade de hidratos de carbono regularmente, aínda que só poidan tomar unha pequena cantidade de alimentos ou se teñen vómitos e nunca deberían deixar de tomar completamente insulina.
Reaccións inmunolóxicas cruzadas. Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar á insulina humana debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal.
Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia do medicamento Insuman ® Basal GT debe valorarse na clínica mediante probas intradérmicas. Se un exame intradérmico revela hipersensibilidade á insulina humana (reacción inmediata, como Arthus), deberase levar a cabo outro tratamento baixo supervisión médica.
Influencia sobre a capacidade de conducir vehículos ou outros mecanismos. A capacidade de concentración do paciente e a velocidade das reaccións psicomotrices poden verse afectadas como consecuencia de hipoglucemia ou hiperglicemia, así como como consecuencia de trastornos visuais. Isto pode supoñer certo risco en situacións nas que estas habilidades son importantes (conducir vehículos ou outros mecanismos).
Os pacientes deben ser avisados para ter coidado e evitar a hipoglucemia mentres conducen. Isto é especialmente importante en pacientes que teñen unha redución ou falta de coñecemento de síntomas que indican o desenvolvemento de hipoglucemia ou teñen frecuentes episodios de hipoglucemia. En tales pacientes, a cuestión sobre a posibilidade de conducilos con vehículos ou outros mecanismos debe decidir individualmente.
Fabricante
Sanofi-Aventis Deutschland GmbH, Alemaña. Industrialpark Hoechst D-65926, Bruningstrasse 50, Frankfurt, Alemaña.
As reclamacións dos consumidores deben enviarse ao enderezo en Rusia: 125009, Moscova, ul. Tverskaya, 22.
Tel .: (495) 721-14-00, fax: (495) 721-14-11.
No caso da produción da droga no Sanofi-Aventis Vostok CJSC, Rusia, as queixas dos consumidores deben enviarse ao seguinte enderezo: 302516, Rusia, Rexión de Oryol, distrito de Oryol, s / n Bolshekulikovskoye, ul. Livenskaya, 1.
Tel./fax: +7 (486) 2-44-00-55.
Indicacións e contraindicacións: posibles efectos secundarios
As indicacións de uso na práctica clínica da insulina Bazal son a diabetes tipo 1 e tipo 2 cando é necesaria unha combinación de medicamentos hipoglucémicos orais e insulina.
O medicamento está contraindicado en caso de reacción alérxica a un dos compoñentes da anamnesis. Non se pode administrar unha hormona a pacientes en estado de hipoglucemia.
Se existen as seguintes condicións, entón Insuman Bazal GT úsase con maior precaución coa supervisión médica obrigatoria:
- En persoas maiores.
- Con insuficiencia de función renal e hepática.
- En pacientes con estenosis das arterias do cerebro.
- Retinopatía proliferativa diagnosticada, en particular non tratada por fotocoagulación.
- Patoloxías intercurrentes nas que aumenta a necesidade de insulina.

Os pacientes durante hipoglucemia están contraindicados
Cada unha destas condicións require o control dun médico que decidirá se a insulina curta ou longa é adecuada para un determinado paciente e como combinar a súa administración.
Non se pode deter a terapia da diabetes en mulleres embarazadas. Insuman Bazal GT non pasa pola placenta, o que significa que non afecta ao neno. Se a diabetes se desenvolve durante o embarazo (xestacional), é importante regular os niveis de azucre ao longo de todo o período de xestación. No primeiro trimestre, a necesidade de uso de insulina pode ser menor e en 2 e 3 pode aumentar. Despois do parto, hai unha diminución da necesidade de hormona. Na lactación, non hai contraindicacións para o nomeamento de Insuman Bazal.
Pode producirse reaccións adversas ao usar grandes doses de insulina ou unha violación da súa administración. Calquera terapia con insulina pode ser complicada polo estado de hipoglucemia. Esta complicación prodúcese nos casos en que a dose administrada é maior que a necesidade do corpo. Isto obsérvase en persoas maiores, cando se saltan as comidas, pero inxectadas con insulina, traballo físico intenso, bebendo alcol, pola noite. Segundo os síntomas clínicos, quedará claro que o nivel de azucre baixou ata baixar críticamente:
- Sudoración súbita.
- Sensación de fame.
- Somnolencia patolóxica e trastornos do sono.
- Trastorno depresivo.
- Síntomas neurolóxicos (parestesia, cefalea, problemas de coordinación de movementos, cambios na fala e na visión, síndromes paralíticos).
A activación da parte simpática do sistema nervioso autónomo leva a palpitaciones graves, sudoración, falta de respiración, arritmias, dor na proxección do corazón, presión arterial alta.
O sistema inmune pode responder á administración de Insuman Bazal GT cunha reacción alérxica inmediata, broncoespasmo, angioedema e raramente un choque anafiláctico.
En pacientes con maior sensibilidade individual á insulina animal, é difícil cambiar a unha preparación humana obtida por enxeñaría xenética. A continuación, realízanse probas intradérmicas que axudan a identificar as reaccións de hipersensibilidade.
A insulina pode provocar retención de sodio no sangue, polo que é posible desenvolver edema durante o tratamento.
Se non cambia o lugar das inxeccións de insulina, entón desenvolven distrofia da graxa subcutánea e diminúe a absorción do medicamento. Tamén, na zona de inxección pode aparecer dor, vermelhidão, unha reacción como as colmeas, picazón e inchazo. Normalmente, pasados uns días, esas reaccións pasan.
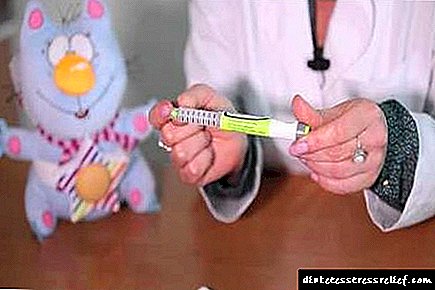
Nos anciáns, a necesidade de insulina é menor, o que significa que a dose é seleccionada con coidado para non provocar hipoglucemia
Vía de administración e dosificación
Instrucións de uso Insuman Bazal GT prevé unha selección de dosificación individual, en función das condicións do paciente e da súa necesidade de hormona. A dose calcúlase polo nivel de azucre no sangue, a actividade física, o estado do metabolismo dos hidratos de carbono.
En media, 0,5-1,0 Insuman Bazal GT requírese por día de media por 1 kg de peso corporal do paciente. Combínase con insulina de acción longa, preferiblemente dun único fabricante. O axuste de dosificación realízase nos seguintes casos:
- Transición da insulina animal.
- Cambio de insulina humana modificada xeneticamente para outra aplicada.
- Substitución de insulina humana soluble por outra máis longa en acción.
- Aumento ou diminución do peso e da actividade física do paciente.
- Condicións nas que é posible o desenvolvemento de hiperglucemia ou hiperglucemia.
A dosificación en persoas maiores é axustada. Nas persoas maiores, a necesidade de insulina é menor, polo que a dosificación é seleccionada e axustada con moito coidado para non provocar un estado de hipoglucemia. En pacientes con enfermidades hepáticas e renales que pasaron ao estadio de insuficiencia de función, é necesaria unha redución de dosificación.
Bazal GT nun paquete contén 5 frascos de medicina en 5 ml. Tamén está dispoñible en cartuchos de 3 ml. Para a inxección, 45-60 minutos antes da comida, a cantidade desexada de suspensión recóllese nunha xeringa de insulina. Entra subcutáneamente nun dobre no abdome, cadeiras. O sitio de inxección cámbiase e alterna periodicamente por recomendación dun médico. A taxa de absorción no sangue e o desenvolvemento do efecto dependen disto. Está prohibido facer o seguinte:
- Introduce o medicamento por vía intravenosa.
- Use nunha bomba de insulina.
- Mestura nunha inxección con outros tipos de preparados de insulina, incluída a orixe animal e nunha concentración diferente.
Antes de encher a solución na xeringa, tes que xirar a botella e axitala para formar unha suspensión. Non debe espuma e ten unha cor diferente á indicada nas instrucións.Se despois de agitar flocos e grumos formados no vidro, non se pode usar tal fármaco.
Despois do primeiro uso, a botella pódese almacenar durante 4 semanas a unha temperatura non superior a 25 graos, protexida da luz. Para non esquecer, a data de apertura indícase na etiqueta. Non se recomenda poñer botellas abertas no frigorífico: as inxeccións con insulina fría causan dor severa.
Analóxicos e custo
O prezo de Insuman Bazal, segundo o volume de botellas, oscila entre os 268 e os 1695 rublos. O custo difire en distintas rexións de Rusia e en farmacias en liña.
RPH insulina (custo de 420 rublos), biosulina (de 500 rublos), Protamina Situacións de emerxencia de insulina (310 rublos), Rosinsulina (a partir de 1000 rublos) poden converterse en análogos de Insuman Bazal.
Un substituto adecuado para o medicamento é capaz de escoller o médico adecuado só. Por iso, no caso da insulina terapia para a diabetes mellitus, a auto-medicación é perigosa.
Número de rexistro : P Nº 011994/01 do 26 de xullo de 2004
1 ml dunha suspensión neutra por inxección contén 100 UI de insulina humana (100% proteína de insulina cristalina).
Excipientes: sulfato de protamina, m-cresol, fenol, cloruro de cinc, fosfato de dióxido de dióxido de sodio, glicerol, hidróxido de sodio, ácido clorhídrico, auga para a inxección.
Formularios de liberación, custo aproximado
A insulina basal está dispoñible como suspensión subcutánea nunha dosificación de 100 UI / ml. A primeira forma de liberación son as botellas de vidro transparente ou incoloro. A parte superior da botella está pechada cun tapón, sobre o que se coloca unha tapa de aluminio. Para maior estanqueidade, ponse unha tapa de plástico encima da tapa. A capacidade da botella é de 5 ml. Nos estantes das farmacias pódese ver insulina Bazal en paquetes de 5 ampolas con instrucións de uso.
A seguinte forma de liberación son os cartuchos de vidro claro cunha capacidade de 3 ml. A parte superior do cartucho está cuberta cun tapón e nel se lle leva unha tapa de aluminio. A parte inferior remata cun émbolo. Ademais, hai tres bolas metálicas no cartucho. Cada paquete contén 5 cartuchos. Tamén necesitan unha xeringa de pluma.
A terceira forma de liberación son os cartuchos en plumas xiringas desbotables SoloStar. Son de vidro claro cunha capacidade de 3 ml. Exteriormente, o cartucho parece exactamente como no caso anterior. Na parte superior da cortiza cunha tapa de aluminio na parte superior. A parte inferior do cartucho remata cun émbolo. Cada cartucho contén 3 bolas metálicas. Neste caso, o paquete contén 5 bolígrafos de xiringa e instrucións de uso.
O custo medio da droga varía ao redor de 1000 rublos. O custo depende da forma de lanzamento elixida.
Características xerais. Composición:
Substancia activa: insulina humana (100% proteína de insulina cristalina) - 3,571 mg (100 UI),
excipientes: sulfato de proteína - 0,318 mg, metacresol (m-cresol) - 1,500 mg, fenol - 0,600 mg, cloruro de cinc - 0,047 mg, dihidrato de fosfato sódico dihidrato - 2,100 mg, glicerol (85%) - 18,824 mg, hidróxido de sodio (usado para axustar o pH) - 0,576 mg, ácido clorhídrico (usado para axustar o pH) - 0,246 mg, auga por inxección - ata 1,0 ml.
Descrición: Suspensión de cor branca ou case branca, facilmente dispersable.
Propiedades farmacolóxicas:
Farmacodinámica Insuman® Basal GT contén insulina idéntica en estrutura á insulina humana e obtida por enxeñería xenética empregando a cepa de E. coli K12 135 pINT90d. O mecanismo de acción da insulina:
- reduce a concentración de glicosa no sangue, promove efectos anabolizantes e reduce os efectos catabólicos,
- aumenta a transferencia de glicosa ás células e a formación de glicóxeno nos músculos e fígado e mellora a utilización de piruvato, inhibe a glicoxenólise e gliconeoxénese,
- aumenta a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise,
- favorece o fluxo de aminoácidos ás células e a síntese de proteínas;
- aumenta o fluxo de potasio ás células.
Insuman® Basal GT é unha insulina de longa acción cun inicio gradual de acción. Despois da administración subcutánea, o efecto hipoglucémico prodúcese dentro dunha hora e alcanza un máximo de 3-4 horas. O efecto persiste durante 11-20 horas.
Farmacocinética En individuos sans, a vida media da insulina plasmática é de aproximadamente 4-6 minutos. En pacientes con insuficiencia renal grave, é máis longo. Non obstante, cabe sinalar que a farmacocinética da insulina non reflicte o seu efecto metabólico.
Axuste da dose adicional
Con un control metabólico mellorado, é posible un aumento da sensibilidade á insulina, como resultado do cal a necesidade do corpo diminúe.
O cambio da dose de Insuman Bazal GT tamén pode ser necesario se o paciente cambiou o seu estilo de vida (nivel de actividade física, dieta, etc.), peso corporal e / ou outras circunstancias, debido ao que se incrementa a predisposición ao desenvolvemento de hiper- ou hipoglucemia.
A necesidade de insulina pode diminuír en pacientes con insuficiencia renal / hepática nos anciáns. Neste sentido, a selección das doses iniciais e de mantemento debe realizarse con extrema precaución (para evitar o desenvolvemento de reaccións hipoglucémicas).
Aplicación Insuman Bazal GT en botellas
- Elimina a tapa de plástico da botella.
- Mestura ben a suspensión: tome o frasco nun ángulo agudo entre as palmas das mans e xire suavemente (para evitar a formación de escuma) xírao.
- Recoller o aire na xeringa no volume correspondente á dose requirida de insulina e introducir no frasco (non na suspensión).
- Sen eliminar a xeringa, envorque a botella e deseña a cantidade adecuada de fármaco.
- Elimina as burbullas de aire da xeringa.
- Reúne un dobre de pel con dous dedos, introduce unha agulla na súa base e inxecta lentamente insulina.
- Retire lentamente a agulla e espreite o lugar de inxección cun cotonete por uns segundos.
- Anote a data do primeiro kit de insulina na etiqueta do frasco.
Aplicación Insuman Bazal GT en cartuchos
Os cartuchos están deseñados para o seu uso coas plumas de seringa ClickStAR e OptiPen Pro1. Antes da instalación, o cartucho debe manterse a temperatura ambiente durante 1-2 horas, xa que as inxeccións de insulina refrixerada son dolorosas. A continuación, cómpre mesturar a suspensión a un estado homoxéneo: xire suavemente o cartucho unhas 10 veces (cada cartucho ten tres bolas metálicas que permiten mesturar rapidamente o contido).
Se o cartucho xa está instalado na pluma, xírao xunto co cartucho. Este procedemento debe realizarse antes de cada administración de Insuman Bazal GT.
Os cartuchos non están deseñados para mesturar a droga con outros tipos de insulina. Non se deben encher os envases baleiros. En caso de rotura da xeringa, a dose necesaria do cartucho pode administrarse mediante unha xeringa estéril desechable convencional, empregando só xeringas de plástico deseñadas para esta concentración de insulina.
Despois de instalar un novo cartucho antes de introducir a primeira dose, cómpre comprobar o funcionamento correcto da xeringa.
Condicións de vacacións:
Suspensión para administración subcutánea de 100 UI / ml.
5 ml de fármaco nunha botella de vidro transparente e incoloro (tipo I). A botella está cortada, espremida cunha tapa de aluminio e cuberta cunha tapa de plástico de protección. 5 frascos con instrucións de uso nunha caixa de cartón.
3 ml de fármaco nun cartucho de vidro claro e incoloro (tipo I). O cartucho está enrolado por un lado cun tapón e espremido cunha tapa de aluminio, por outra banda - cun émbolo. Ademais, colócanse 3 bolas metálicas no cartucho. 5 cartuchos por ampolla de película de PVC e papel de aluminio.1 embalaxe en forma de blister xunto coas instrucións de uso nunha caixa de cartón.
3 ml de fármaco nun cartucho de vidro claro e incoloro (tipo I). O cartucho está enrolado por un lado cun tapón e espremido cunha tapa de aluminio, por outra banda - cun émbolo. Ademais, colócanse 3 bolas metálicas no cartucho. O cartucho está montado na xeringa e un bolígrafo desechable SoloStar®. En 5 plumas de xeringa SoloStar® xunto coa instrución da aplicación nun paquete de cartón.
Entre as numerosas insulinas humanas, un lugar especial está ocupado por medicamentos de duración media da acción. A característica principal é o uso activo en tratamento tanto da diabetes tipo 1 como da diabetes tipo 2 enfermidade de azucre. O fabricante do medicamento é Sanofi-Aventis.
Insulina Insuman Bazal pode ser un excelente axudante para compensar a diabetes estable (no fondo dunha hiperglicemia moderada con niveis de azucre no sangue relativamente estables). Úsase para a terapia clínica con insulina intensiva con dúas inxeccións (mañá e noite) dunha hormona artificial de acción prolongada.
O principal obxectivo da droga é simular a secreción basal natural, que normalmente é producida polo páncreas durante todo o día. A acción do medicamento comeza 1-1,5 horas despois da administración baixo a pel, dura de 11 a 20 horas. O pico cae no intervalo 4-6 horas desde o inicio da administración. A duración do traballo depende da dosificación seleccionada do lugar de inxección, das características individuais do corpo. Normalmente, antes do almorzo, a droga úsase 45-55 minutos antes das comidas.
Para obter unha compensación ideal, é recomendable seleccionar inicialmente a dosificación nun hospital especializado tendo en conta o perfil glicémico diario. Ao transferir a un paciente de insulina porcina a humano, a maioría das veces é necesaria unha redución da dosificación habitual. É especial paga a pena achegar a selección da cantidade do fármaco a pacientes pequenos e a aqueles que precisen un pouco de axuda dunha hormona externa para evitar graves.
Insuman Bazal gt só é adecuado para a administración subcutánea. Crese que o seu uso é capaz de restaurar a sensibilidade das células á súa propia hormona, polo tanto, coa diabetes tipo 2, a terapia con insulina prescrita adoita ser só temporal.
Para administrar o medicamento de forma subcutánea, pode usar xeringa común ou pluma de xiringa moderna . O uso do dispositivo pode simplificar significativamente as inxeccións diarias, mellorar a calidade de vida do paciente. A aparencia do dispositivo e as dimensións compactas tamén son agradables.
Pode mesturar este medicamento con outros medicamentos Sanofi-Aventis se a súa concentración é a mesma (é dicir, 100 e 40 unidades / ml non se poden mesturar categoricamente!). Ademais, non está permitido conectar o medicamento con insulinas animais, medicamentos destinados á terapia con bomba e análogos nunha botella.
Teña en conta que: cando se mestura nunha xeringa, a hormona de acción curta é sempre a primeira en escribir.
Rapido Insuman

A insulina de enxeñería xenética humana úsase activamente no tratamento da diabetes. Refírese a medicamentos de acción curta. Comeza a funcionar despois de 50 minutos, maniféstase o máximo posible no intervalo de 1-4 horas, permanece efectivo ata 7 horas. Un pico pronunciado permite planificar unha carga de hidratos de carbono durante moito tempo, axustando o réxime de alimentación segundo o perfil da droga.
Inxéctase baixo a pel cunha xeringa de insulina. Tamén hai plumas de xeringa especiais Solostar. Os dispositivos desbotables despois do final do cartucho deben ser destruídos.
É máis axeitado para a compensación en adultos que son capaces de unirse a unha rutina diaria específica e planificar adecuadamente a actividade física. Úsase como a principal droga en nenos con pouca necesidade de insulina. Ten un efecto positivo na formación de glicóxenos en fígado e músculos.
O principal efecto secundario é a hipoglucemia grave. Normalmente ocorre cando a dosificación é superada inxustificadamente. Ás veces as reaccións alérxicas prodúcense en forma de urticaria, edema local e picazón. Adecuado para o uso combinado de comprimidos de drogas para reducir o azucre por recomendación do seu médico.
Usouse con éxito para o tratamento. Non require a interrupción durante a lactación. As dosagens poden variar dependendo das necesidades individuais do corpo.
Un frasco aberto de Insuman Rapid ou Insuman Bazal gt permanece válido durante 28 días. Almacénase a temperatura ambiente, non se permite a conxelación. A nova botella debería estar na temperatura + 2 + 8 durante non máis de dous anos. Despois da data de caducidade, o uso pode ser perigoso para a saúde.
Teña en conta que, calquera método de terapia para patoloxías endocrinas só se pode usar despois da consulta co seu médico. A auto-medicación pode ser perigosa.