Como aliviar un ataque de pancreatite?
Débese acordar que os malos hábitos perturban gravemente o funcionamento de todos os órganos internos. A maioría das adiccións perjudiciales afectan ao páncreas. Un estilo de vida nocivo leva á súa inflamación. Na linguaxe dos médicos, esta enfermidade chámase pancreatite. O paciente ten toda unha gama de sensacións desagradables, como náuseas, vómitos. Pero as manifestacións máis desagradables que acompañan a pancreatite son as dificultades. Como tratar a patoloxía? E que se pode facer na casa?

Patoloxía característica
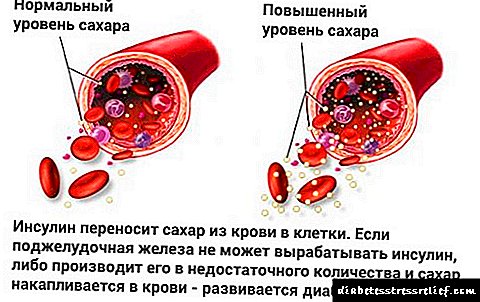
O páncreas é un importante órgano interno que permite absorber adecuadamente o alimento que entra no corpo humano. Segreta moitas hormonas e encimas, incluíndo insulina e glucagón.
O proceso inflamatorio que se produce no páncreas chámase pancreatite. O estancamento das enzimas no corpo leva a inchazo e irritación. Este fenómeno pode ocorrer de súpeto, pero pode prolongarse durante anos.
Esta patoloxía descríbea un historial médico. A pancreatite, segundo o curso, pode ser aguda ou crónica. Non obstante, en calquera caso, tal enfermidade leva á destrución gradual dun órgano importante para o sistema dixestivo.
As principais causas da patoloxía
Nun primeiro momento, consideramos que fontes levan ao desenvolvemento dunha enfermidade como a pancreatite. Por regra xeral, os ataques prodúcense cando se agravan estes factores. Pero, por desgraza, non sempre é posible determinar as causas que levan a unha patoloxía na que o páncreas practicamente se digeriu.
Os médicos dan os seguintes factores, como resultado da que a pancreatite é máis frecuentemente diagnosticada:
- Nutrición inadecuada. O abuso de comida lixo (picante, graxo, frito) pode provocar un ataque de pancreatite. Que facer neste caso? Rexeite unha dieta non saudable e consulte unha dieta. Os alimentos graxos son moi mal absorbidos polo corpo. Como resultado, hai unha violación da saída de zume de páncreas. Ao mesmo tempo, a súa composición cambia. Tales factores provocan náuseas, dor.
- Lesión pancreática. Un dano ao órgano pode ser causado por un forte golpe no abdome, un accidente de coche, unha caída desde a altura, un coitelo ou unha ferida de disparo. Ás veces esta situación require intervención cirúrxica.
- Tomar algúns medicamentos. Certas drogas poden afectar negativamente o funcionamento do páncreas. Os antibióticos, inmunosupresores e corticoides son bastante facilmente capaces de provocar un ataque de pancreatite. Que facer ao paciente? Rexeite estas drogas e siga unha dieta.
- Abuso de alcol. As bebidas que conteñen alcohol teñen un efecto extremadamente negativo na maioría dos órganos. O páncreas non é unha excepción. A mesma imaxe obsérvase como a desnutrición. A saída de zume de páncreas está gravemente prexudicada no corpo, como resultado da enfermidade.
- Malnutrición. Neste caso, quérese proteína. Se o corpo sofre regularmente unha deficiencia destas substancias, unha persoa comeza a desenvolver pancreatite.
- As pedras. O aumento, movendo ao longo dos conductos biliares, contribúe á violación da saída de zume e provoca inchazo do órgano. Como resultado, o paciente experimenta náuseas, vómitos, dor, mareos.
- Patoloxía gastrointestinal. Ás veces, varias enfermidades poden provocar un ataque desagradable.
Síntomas dun ataque
Con esta patoloxía, os pacientes notan signos bastante característicos. Case todos os antecedentes médicos conteñen tales síntomas. A pancreatite maniféstase por dor severa. Neste caso, o malestar pode durar horas.
Os síntomas son característicos da pancreatite:
- Dor abdominal. O síntoma máis básico e frecuente. Aparece en case o 80-95% dos pacientes. A dor pode ser constante ou recorrente, ardente ou dores, espástica ou aguda. Localízase o malestar no abdome superior esquerdo e na rexión epigástrica. Así se manifesta a pancreatite aguda. Os ataques intensifícanse con máis frecuencia despois de comer comida (despois de 20-30 minutos). O paciente experimenta o maior malestar despois de comer alimentos fritos, graxos, picantes, fumados ou tomar alcohol. A dor pode estenderse cara ás costas, clavícula esquerda, omoplato, brazo. Moi a miúdo, a molestia fai que corren. Con fame, esta sintomatoloxía redúcese significativamente. Unha postura forzada tamén axuda a reducir o malestar: é máis doado para o paciente soportar a dor mentres está sentado, inclinándose levemente cara adiante.
- Diarrea Tal síntoma obsérvase na metade dos pacientes. A cadeira ten un cheiro desagradable, ten unha coherencia desformada. Nas feces obsérvanse graxas non digeridas.
- Perda de peso. Síntomas bastante comúns. Pode caracterizar ataques de pancreatite crónica. Por regra xeral, obsérvase nas últimas etapas da enfermidade.
- Náuseas, vómitos. Tal sintomatoloxía non trae alivio ao paciente. Ao mesmo tempo, combinado con diarrea, deshidrata gravemente o corpo. A elasticidade da pel diminúe, os instrumentos quedan moi secos. Obsérvase sinalar as características faciais.
- Obstrución do conducto biliar. As "pingas vermellas" aparecen na superficie do abdome e no peito. Despois de presionar, non desaparecen. Ás veces hai un aspecto amarillo das membranas mucosas e da pel como consecuencia de presionar o conduto cunha glándula inchada.
- Febre, calafríos, falta de respiración. Tales síntomas indican un proceso inflamatorio no corpo. Neste caso, é necesario comezar inmediatamente un tratamento adecuado. Calquera atraso pode levar a complicacións bastante graves.

Despois dunha serie de tales ataques, a enfermidade tórnase crónica. Neste caso, o paciente experimenta periódicamente todos os síntomas característicos da pancreatite. Pero o máis desagradable é a destrución gradual do órgano.
Primeiros auxilios
A terapia adecuada é prescrita só por un médico. A auto-medicación, sobre todo descoñecendo o verdadeiro diagnóstico, é extremadamente perigoso. Ao mesmo tempo, recorda que as molestias graves no abdome nunca deben ser toleradas e afogadas por analxésicos. Mesmo se sabe como aliviar un ataque de pancreatite na casa, definitivamente debería ser examinado. Isto protexerá contra o desenvolvemento de complicacións extremadamente desagradables.
Se experimentas molestias no abdome, debes buscar axuda dun gastroenterólogo. Se o paciente ten dores agudas de "torsión", é necesario chamar inmediatamente a unha ambulancia. Non obstante, mentres o equipo médico viaxa, é posible aliviar a situación dun paciente que sufre un ataque de pancreatite.
Os primeiros auxilios inclúen as seguintes recomendacións:
- Recepción de antiespasmódicos. Tales medicamentos poden aliviar o espasmo. Así, para asegurar a saída ao lumen do intestino do zume pancreático. Neste caso, recoméndase usar non comprimidos, senón inxeccións intramusculares. Actuarán de xeito moito máis eficiente e rápido. A droga máis eficaz é No-shpa.
- Medicamentos para a dixestión. Recoméndase ao paciente beber preparacións enzimáticas: Festal, Mezim, pancreatina. Estes fondos axudan a mellorar a dixestión e poden aliviar a dor.
- Frío no estómago. Tal procedemento facilitará enormemente o estado do paciente. Non obstante, non empregue xeo frío. Neste caso, en vez de alivio, pode agravar o problema. É recomendable usar unha almofada de calefacción chea de auga fría, ou xeo envolto nunha bolsa e un pano. Este evento non só aliviará o malestar da dor, senón que aliviará a inflamación.

Os médicos, explicando como aliviar un ataque de pancreatite, insisten especialmente na exclusión de calquera alimento. O paciente só necesita beber. Neste caso, é máis recomendable dar auga limpa común ou unha auga mineral sen gas.
Tratamento domiciliario
En casos graves, o paciente necesitará hospitalización. Pero ás veces, despois dun exame minucioso, o médico prescribe o tratamento adecuado ao paciente e non o leva ao hospital. Neste caso, é extremadamente importante coñecer as persoas próximas ao paciente como aliviar un ataque de pancreatite na casa. É desexable que a droga No-Shpa e as enzimáticas estean sempre a disposición.
Recomendacións bastante sinxelas permiten evitar ataques repetidos:
- Fame. O tracto dixestivo debe aliviarse completamente. Neste caso, o ferro deixará de producir encimas que o danen. Polo tanto, os pacientes só poden consumir auga, té e galletas durante os primeiros días.
- Chill. O quentamento do páncreas está estrictamente prohibido. Este procedemento levará a un aumento da inflamación e contribuirá á destrución do páncreas polos seus propios hormonas. Lembre: o hipocondrio esquerdo "elixe" o frío! Polo tanto, debe aplicarse un quentador de xeo no páncreas.
- Paz. A patoloxía pode levar facilmente ao desenvolvemento de graves consecuencias. Por iso, os médicos recomendan descargalo todo o corpo posible. Recoméndase aos pacientes observar descanso na cama ata que desaparezan completamente os síntomas da pancreatite aguda.
Complicacións da enfermidade
Que é a pancreatite perigosa? Os ataques non pasan sen rastro e moitas veces levan a complicacións desagradables.

Estes inclúen:
- infección
- quiste
- tecido necrótico da glándula.
Para trastornos críticos, o paciente necesitará intervención cirúrxica. Despois da cirurxía, o paciente adoita prescribirse insulina para regular os niveis de glicosa no sangue. Ademais, recoméndanse medicamentos especiais que conteñen enzimas que aseguren a dixestión normal de graxas e proteínas.
Non é menos importante a nutrición dietética, que en patoloxía crónica, o paciente terá que observar toda a súa vida. E abandona por completo calquera alcol.
A pancreatite crónica pode causar as seguintes complicacións:
- bloqueo de vasos sanguíneos
- acumulación de fluído na zona da glándula,
- ataques periódicos de dor
- bloqueo do intestino delgado e dos conductos biliares,
- risco de desenvolver cancro de páncreas.
Nutrición despois dun ataque agudo
Recoméndase aos pacientes a dieta nº 5 para pancreatite. Non obstante, despois de sufrir un ataque agudo durante varios días, normalmente debería excluír o uso de alimentos.
Os dietistas recomendan as seguintes regras:
- Durante 2-4 días, ao paciente está normalmente prohibido tomar comida. Recoméndase empregar só augas curativas minerais, como Borjomi, Essentuki No. 4. Debe beber en pequenas cantidades en grolos pequenos.
- 5º día. Con moito coidado permítese ampliar o menú. Neste caso, debes saber que ao paciente se lle prescribe unha táboa para a pancreatite nº 5P.
- 6-7 día. A dieta inclúe sopas de mucosa, xelea, cereais líquidos, kefir, coitelos de carne de vaca, polo e peixe. Permitido: puré de patacas, verduras. Todos os pratos con pancreatite deben ser guisados ou fervidos. O paciente pode beber té débil, puré de mazás, galletas, caldo de rosa silvestre.

Esta patoloxía ten un nome pouco atractivo: prediabetes. Por desgraza, cando se trata de pancreatite crónica, as posibilidades de desenvolver unha enfermidade tan grave son altas. Para evitar a aparición de diabetes mellitus, os pacientes reciben unha dieta nº 5 para pancreatite. Esta dieta debe seguirse ao longo da vida.
Os elementos básicos da nutrición son os seguintes produtos:
- leite, kefir, queixo leve, iogur, cuajada azedo,
- pasta, cereais (arroz, avea, trigo mouro),
- vexetais (remolacha, calabacín, cenoria, cabaza, patacas),
- pan branco, galletas de trigo,
- peixe baixo en graxa
- carne (pavo, coello, polo, tenreira),
- xelea de froita, mazás asadas, salsa de baga,
- decoccións de avena, bebidas de froitas, té de camomila, zumes de froitas non ácidas,
- sopas de puré, caldos de verduras.
Da dieta debe excluírse:
- repolo fresco, froitas azedo, legumes,
- sorrel, rabanete, espinaca, rábano,
- pan fresco, doces, muffin,
- especias e especias quentes,
- comida enlatada, carnes afumadas, embutidos, ovos,
- peixe, caldos de carne, borscht, sopa de repolo,
- refresco doce, alcol,
- xeado, crema de leite, crema de leite,
- alimentos fritos.
Esta dieta implica comer unhas 6 veces ao día, en pequenas porcións. Isto evitará o risco de alimentación excesiva.

Opinións do paciente
Sorprendente, con esta patoloxía, todos os pacientes recomendan unha cousa: poñerse en contacto cun gastroenterólogo e non demorar o tratamento. Que testemuñan os pacientes diagnosticados de pancreatite? As revisións dos pacientes falan dunha mellora significativa do benestar despois da medicación prescrita por un médico e da adhesión a unha dieta prescrita.
A maioría dos pacientes afirman que despois dun tratamento prolongado, incluso foron capaces de volver á súa dieta normal. E ao mesmo tempo xa non experimentan síntomas dolorosos característicos.
Artigos expertos médicos
Por suposto, o propio paciente e os seus familiares próximos pregúntanse, pero como aliviar un ataque de pancreatite cando se produce?
Hai recomendacións sinxelas e accesibles que axudarán neste asunto:
- Ás primeiras horas despois do inicio dun ataque está prohibido tomar alimentos.
- A partir de bebidas pódese beber auga limpa (purificada, manancial). Non te achegas con auga mineral, porque neste caso non podes prever o seu efecto sobre o estado do paciente. A auga tómase pouco a pouco, a golpes e a ritmo lento. É mellor manter un tempo a auga na boca para que o líquido comece a estar absorbido xa na cavidade oral.
- O xeo sitúase na rexión epigástrica, é dicir, na proxección de localización do páncreas na superficie do corpo. A localización desta área pódese describir nas seguintes palabras: está situada entre o peito e o embigo. Como medio de reanimación, é adecuado unha almofada de calefacción chea de auga fría. Tamén podes coller calquera paquete do conxelador da neveira e poñelo nesta zona.
- Tal evento poderá aliviar a condición do paciente, reducindo a intensidade da dor, así como procesos inflamatorios e inchazo.
- Recoméndase ao paciente descansar na cama nun estado de descanso completo. Isto é necesario para aliviar a tensión no páncreas e a saturación dos seus vasos sanguíneos con sangue.
- Os expertos recomendan recorrer a tomar espasmolíticos e analxésicos. Neste caso, é importante dispoñer de medicamentos No-shpa, Spazmalgon, Drotaverin e Maksigan no gabinete de medicamentos.
- O paciente ou as súas persoas próximas deben chamar definitivamente ao equipo de ambulancia, cuxos médicos poderán comprender a situación e recorrer a outros procedementos médicos.
Ás veces a xente rexeita recorrer aos servizos médicos de emerxencia só por motivos de falsa modestia e vergoña. Non probes sorte e descoide os servizos dos especialistas. Mesmo se o problema fose esaxerado, sería mellor unha preocupación para a propia saúde que o descoido de síntomas graves.
A pancreatite caracterízase por que é posible unha mellora temporal, pero logo pode chegar un resultado fatal. E isto se aperta a solución ao problema e evita o exame, facendo o diagnóstico correcto e o tratamento adecuado.
- En moitos casos, un ataque de pancreatite provoca unha violación da vesícula biliar, é dicir, o normal fluxo de bile deste órgano. Se o paciente sabe con certeza que non ten pedras na vesícula biliar, entón podemos aconsellarlle que tome dous comprimidos do medicamento Alohol. Isto debe facerse non unha vez, senón tres veces ao día. Cando a bilis sae, faise comprensible, porque o taburete do paciente vólvese líquido. Este movemento da bile é útil nun ataque de pancreatite, xa que estimula o paso natural do zume gástrico do páncreas. Un punto importante é que Alohol tómase só en combinación con antiespasmódicos: No-shpa, Drotaverin, Papaverin.
, , , , , ,
Medicamentos para un ataque de pancreatite
Enumeramos todos os medicamentos que se usan para aliviar o estado agudo do paciente. O medicamento para un ataque de pancreatite é toda unha lista de medicamentos:
- No-spa - é un medicamento antiespasmódico que se usa nos primeiros minutos ou horas do inicio dun ataque en forma de comprimidos.
- O clorhidrato de drotaverina é tamén un medicamento con efecto antiespasmódico, que se pode usar no canto de No-shpa. Úsase en forma de tableta.
- Spazmalgon é unha droga cun efecto espasmolítico similar. Recoméndase empregar para aliviar o estado de pico durante un ataque, tamén tomado en forma de tableta.
- Maxigan é o mesmo antiespasmódico que todos os fármacos anteriores coa mesma forma de comprimido.
- A papaverina é un antiespasmódico, que se inxecta intramuscularmente, en paralelo ás formas orais de antiespasmódicos.
- Alocholum: comprimidos que hai que tomar ao paciente ao mesmo tempo con medicamentos antiespasmódicos, se non ten pedras na vesícula biliar.
- Kontrikal: usado só por persoal asistente nun hospital. Axuda a aliviar o choque da dor nun ataque de pancreatite e tamén participa na restauración do tecido pancreático.
Como aliviar rapidamente un ataque de pancreatite?
Normalmente, unha persoa enferma e a súa familia pregúntanse: como aliviar rapidamente un ataque de pancreatite? Especialmente na casa e sen presenza de persoal médico. Aínda que está moi desanimado, o mellor é chamar para axuda de emerxencia e confiar nos profesionais.
Non obstante, hai situacións nas que non hai xeito de recorrer ao apoio dos traballadores médicos e o paciente precisa con urxencia un alivio. Nesta situación, recoméndase facer o seguinte: proporcionarlle ao paciente paz, frío e fame. Esta non é unha metáfora, senón unha guía de acción.
Así, recoméndase aos familiares dunha persoa enferma:
- Dálle unha completa paz. Non podes facer movementos repentinos. Débese dar ao paciente 0,8 mg de clorhidrato de No-shpa ou Drotaverina e lavar con auga nunha cantidade non superior ao cuarto de vaso.
- Inxectada intramuscularmente cunha solución de papaverina nunha cantidade de dous ml. Podes substituír Papaverine coa mesma cantidade de solución Non-shpa.
- Entón o paciente senta sobre unha cadeira ou cadeira e o corpo inclínase cara adiante. Desde a parte frontal cómpre proporcionarlle apoio a algo para que soportes o peso do corpo e da cabeza.
- Na parte traseira na área de proxección do páncreas colócase calquera recipiente con xeo (almofada de calor, bolsa, etcétera).
- Ao paciente está prohibido comer comida.
- A auga tómase na cantidade dun cuarto de cunca á vez. O líquido úsase cada media hora e non máis que a norma anteriormente indicada. Só a auga pura sen gas actúa como bebida.
- Está prohibido dar ao paciente drogas como Creon, Pazinorm e así por diante, que conteñen enzimas pancreáticas. O descoido desta recomendación pode agravar os síntomas dun ataque de pancreatite.
- Ao instar a vomitar é necesario limpar o estómago do paciente presionando con dous dedos sobre a raíz da lingua. Na maioría dos casos, un ataque de pancreatite tras a liberación de vómitos pasa, pero este alivio chega a tempo.
Por que se produce un ataque?
Antes de dicir como aliviar a dor con pancreatite na casa, é necesario dicir unhas palabras sobre o porqué da enfermidade empeora, xa que isto pode axudar a moitos no futuro a evitar este tipo de situacións.
A exacerbación da pancreatite prodúcese debido á inflamación aguda aguda no parénquima do páncreas, como consecuencia da cal os seus tecidos se inchan e comezan a comprimir os condutos do órgano. Por mor disto, o seu lumen é estreitado e o zume pancreático, que contén enzimas dixestivas, non pode ser descargado no duodeno, como debería ser, pero permanece dentro da glándula, comezando a dixerir as súas propias células. Isto é o que provoca unha forte síndrome da dor, que no sentido literal da palabra feta o paciente.
A inflamación é unha reacción natural dun órgano aos efectos de factores negativos, incluíndo:
- fumar
- beber alcol
- negativa a seguir unha dieta,
- estrés
- falta de sono
En principio, todos estes factores negativos son consecuencia de levar un estilo de vida incorrecto. Por iso, para evitar o agravamento da pancreatite no futuro ou reducir a súa regularidade, o paciente simplemente necesita renunciar a malos hábitos, seguir estrictamente unha dieta, dotarse dun sono de calidade (necesitas durmir polo menos 8 horas) e tratar de evitar situacións estresantes ou aprender a controlar o seu estado emocional.
Non obstante, se unha persoa ten outras enfermidades que tamén teñen un efecto negativo no páncreas (por exemplo, úlcera péptica ou enfermidade do cálculo biliar), por desgraza, non se poden evitar frecuentes exacerbacións. E neste caso, o paciente simplemente precisa coñecer as regras básicas para aliviar a dor, o que o axudará a facer fronte aos ataques por conta propia.
Momentos clave para frear o ataque
Se cando se produce un ataque, o estado do paciente consiste en estar na casa e non precisa chamar a un equipo de ambulancia, neste caso é necesario:
- Siga unha dieta de fame. Durante unha exacerbación da pancreatite, non podes comer nada durante varios días. Isto débese a que cando unha persoa come comida, o páncreas recibe un comando para producir encimas dixestivas. E dado que non poden entrar no duodeno debido ao estreitado lumen dos conductos, permanecen dentro do órgano e intensifican as sensacións dolorosas. E para reducir a síntese de enzimas dixestivas e aliviar a dor, é necesario negarse a comer polo menos 2 días. Neste momento, só se pode consumir auga en pequenas cantidades e a intervalos regulares.
- Use un medicamento antiespasmódico. Destes, No-shpa é o máis popular e seguro. Pero en forma de comprimidos non se pode tomar, xa que o medicamento inicialmente entra no estómago, estimulando así a produción de encimas dixestivas e intensificando a dor. Polo tanto, para aliviar un ataque, é necesario empregar medicamentos antiespasmódicos en forma de solucións para a administración intramuscular.
Se o paciente ten vómitos e diarrea severa durante unha exacerbación da pancreatite, neste momento é moi importante evitar a deshidratación do corpo. Para iso, cada 30-40 minutos, dálle auga ao paciente na cantidade de ¼ cunca. Se na casa hai fármacos antieméticos e antidiarreicos en forma de solucións para a administración intramuscular, pode poñer unha inxección.
Para eliminar a síndrome da dor en si, non debes darlles analgésicos ao paciente. Abondará con facer unha inxección de No-shpa e aplicar unha compresa fría no páncreas. No-spa axudará a aliviar espasmos nos conductos da glándula, mellorando así a patencia do zume do páncreas e unha compresa reducirá a intensidade da dor e mellorará o estado do paciente.
Para reducir a dor, os médicos tamén recomendan sentar ao paciente correctamente. Para iso, é preciso poñelo, pero para que o seu corpo superior se incline cara adiante e as pernas estean presionadas ata o estómago. Noutras palabras, cómpre tomar a posesión do embrión, só en posición sentada. Se o paciente ten vómitos graves, debe colocarse ao seu lado unha cunca ou calquera outro recipiente.
No caso de que a condición do paciente despois de tales medidas non mellore nun prazo de 2-3 horas, é necesario chamar a un equipo de ambulancia. En tal situación, os médicos deben eliminar o ataque. Dado que se os procesos patolóxicos agudos no páncreas duran moito tempo, isto pode levar a necrose, na que se observa a morte do tecido da glándula. Neste caso, restaurar a súa funcionalidade xa non será realista.
Moitas veces a causa da exacerbación da pancreatite é a disfunción da vesícula biliar, como resultado da que a saída da bilis é perturbada e se produce o seu estancamento. Neste caso, para frear a dor, os médicos recomendan tomar Allochol 3 veces ao día. Pero este medicamento ten contraindicacións, entre as que hai enfermidade do cálculo biliar, e se está dispoñible, está estrictamente prohibido tomala, xa que isto pode levar a un forte deterioro no benestar do paciente.
Lembre que a exacerbación da pancreatite e a aparición de dor poden ocorrer baixo a influencia de varios factores. E se non se establecen as causas exactas que provocaron a exacerbación, non se pode tomar ningún medicamento sen receita médica. Isto pode levar non só a un deterioro do benestar, senón tamén a graves problemas de saúde.
Que facer despois de deter un ataque?
Para evitar que se produza outro ataque, é necesario realizar a chamada terapia de rehabilitación. Significa por si só:
- facendo dieta
- tomar enzimas e medicamentos antiespasmódicos,
- paz.
En canto á dieta, debería estar rodando. É dicir, inmediatamente despois de deter o ataque, non se pode comer todo o que vén á man. Durante a semana, a base da dieta do paciente debe ser:
- puré de patacas cocidas en auga sen aceite e cunha cantidade mínima de sal (se é posible mellor excluíla)
- gachas na auga
- puré de sopas cocidas en caldo de verduras,
- xelea
- pan seco
- compotas
- galletas de biscoito
- queixo cottage baixo en graxa.
Unha semana despois, a dieta do paciente pode incluír pratos de carne e peixe, pero deben prepararse a partir de variedades de carne e peixe con poucas graxas e cocer ao vapor. Ao mesmo tempo, a carne e o peixe deben pre-picar, é dicir, pasar por un picador de carne. Tamén pode engadir verduras e froitas á dieta. O seu uso tamén debe ocorrer en forma purificada. Aínda non os podes comer.
Pero despois de 4-5 semanas despois do ataque, pode cambiar a unha dieta "normal", que é recomendable para todos os pacientes con enfermidades do páncreas. Neste caso, os médicos prescriben a táboa de tratamento número 5. Debe seguilo constantemente. Esta dieta exclúe completamente da dieta todos os alimentos "nocivos", que inclúen:
- todos os alimentos graxos e fritos,
- sopas de carne e peixe ricas,
- Chocolate e cacao
- doces
- cocción de manteiga
- Repostería
- comida enlatada
- produtos semi-acabados
- carnes afeccionadas e encurtidos,
- bebidas carbonatadas e alcohólicas
Para evitar unha exacerbación repetida da pancreatite, a dieta diaria do paciente debe ser pintada tendo en conta os produtos permitidos. E estes inclúen:
- caldos secundarios de peixe e carne,
- chuletas de vapor, boliñas de carne, albóndegas,
- verduras e froitas
- cereais
- produtos lácteos e lácteos cun baixo contido en graxa (non superior ao 2,5%),
- té débil
- mel (non máis que 1 cucharada ao día).
A partir destes produtos pódense preparar un gran número de pratos dietéticos, polo tanto, con boa imaxinación, a dieta diaria do paciente será diversa e ao mesmo tempo proporcionará ao seu corpo todas as substancias necesarias.
En canto a tomar drogas, recoméndase que se tomen antiespasmódicos durante 2-3 semanas despois do inicio do ataque. Pero as preparacións enzimáticas (Creon, Pancreatina, Mezim, etc.) deben beber todos os días durante ou despois de comer.
Medicina alternativa na loita contra ataques de pancreatite
A medicina alternativa tamén ten moitas receitas para preparar varios medicamentos na casa, que axudan a combater a síndrome da dor que se produce durante unha exacerbación da enfermidade. Pero só se poden tomar despois dunha consulta previa cun especialista.
Durante a exacerbación da pancreatite, a medicina tradicional recomenda o uso de:
- Zume de pataca. Alivia a inflamación no páncreas e axuda a aliviar a dor. Para preparalo, cómpre tomar tubérculos de pataca, aclaralos a fondo baixo auga corrente e, sen pelar, pasar por un exprimidor ou reixa, e despois tirar o zume da suspensión resultante. Beba debe ½ cunca 3-4 veces ao día antes de comer.
- Zume de pataca e cenoria. Preparado do mesmo xeito que o zume de pataca pura. Non obstante, neste caso, o zume de patacas e cenorias mestúranse nunha proporción de 1: 1. Tome un grolo na cantidade de 1 cunca antes de comer.
- Caldo de avea. Para a súa preparación requiriranse grans de avena cru. Débense tomar na cantidade de 1 culler de sopa, verter 1 cunca de auga fervendo e poñer a lume lento, logo ferver durante 30 minutos. A continuación, o caldo debe ser filtrado e bebido completamente quente antes das comidas. Tales manipulacións deben facerse antes de cada comida.
Debe entenderse que a pancreatite é unha enfermidade grave que pode levar a unha disfunción pancreática completa. E se a miúdo empeora, o seu tratamento debe realizarse en condicións estacionarias baixo a estrita supervisión dos médicos. Se non, podes facerche moitos problemas de saúde que, por desgraza, non se poden superar.
Un ataque de pancreatite aguda, as súas características
A evolución dun ataque de pancreatite aguda consta das seguintes etapas: ataque agudo, subsidencia do ataque, resolución (recuperación ou complicación, transición á versión crónica), ataque agudo repetido.
- Polas razóns máis comúns capaces de provocar a aparición dun ataque agudo de pancreatite inclúen: alcohol, comidas pesadas, patoloxía da vesícula biliar e os seus condutos, lesións traumáticas, cirurxía, biopsia, cancro de páncreas (cancro), colesterol alto (hiperlipidemia).
- Entre as causas raramente atopadas inclúense: fármacos, patoloxía vascular, enfermidades autoinmunes, infeccións (virus, VIH, vermes, etc.), alerxias, picaduras de serpes, pancreatitis hereditaria, embarazo, patoloxía de órganos veciños, así como pancreatite idiopática (cando non se pode establecer a causa).
Os síntomas dun ataque de pancreatite aparecen de súpeto:
- dor aguda (cólicas pancreáticas)
- aumento de temperatura
- aumento da frecuencia cardíaca e respiración,
- náuseas e posiblemente vómitos
- ás veces ictericia.
Rexístranse desviacións nas probas de laboratorio. Na proba de sangue, rexístrase un aumento do nivel de leucocitos, cun cambio na fórmula do leucocito cara á esquerda, unha diminución dos linfocitos, un aumento da ESR.
Detección de marcadores inflamatorios na bioquímica do sangue, crecemento de proteínas C-reactivas e fibrinóxeno, etc. Notase un aumento do nivel de enzimas pancreáticas na bioquímica do sangue: amilases, lipases, elastases, tripsina.
Útil para métodos de hardware diagnóstico (resonancia magnética, TC, ecografía).
É necesario excluír enfermidades con queixas similares, para excluír erros: infarto de miocardio e intestinal, úlcera gástrica perforada, colecistite con pedras e colecistite aguda, rotura da expansión aórtica, cólicas renales e outras causas.
Ademais, poden producirse outros síntomas, pero con menos frecuencia: síntomas de obstrución intestinal, balonazos e flatulencias (flatulencias), deshidratación, síntomas de choque, insuficiencia cardíaca ou renal.
Os síntomas son menos comúns: acumulación de líquido no abdome (ascites), cavidades pleurales (pulmóns) e pericárdicas (pericárdicas), diminución dos niveis de calcio no sangue, zonas de destrución e supuración subcutáneas, trombose nas veas internas, trastorno de coagulación, dano cerebral e cegueira.
As convulsións de pancreatite aguda clasifícanse por severidade: ataque leve, moderado e grave. Isto é importante para un maior tratamento e prognóstico.
- Pancreatite aguda grao leve expresada en manifestacións mínimas de lesións pancreáticas. A función deteriorada sofre pouco. A estrutura da glándula cambia raramente, con tomografía computarizada (tomografía computada). A normalización da afección ocorre dentro dos tres días. Non se rexistran complicacións. Remata con seguridade cunha restauración completa da función. Este grao detéctase nun 50% das persoas enfermas. Pódese repetir un ataque de pancreatite se non se elimina a causa.
- Ao redor do 25% das persoas desenvolven un ataque gravidade moderada. Ás veces fórmanse complicacións (pseudocistas, inflamación e densificación ao redor da glándula, fusión purulenta da glándula). Quizais afecte a outros órganos con trastorno no seu funcionamento, esta condición dura ata 2 días.
- O 25% restante de persoas desenvolven ataque grave de pancreatite. Caracterízase por un dano extensivo ao páncreas, órganos circundantes. Desenvólvense hemorragias venosas, insuficiencia respiratoria e insuficiencia renal. Condición de risco para a vida. As complicacións atópanse moi a miúdo (quistes, pseudocistas da glándula, necrose e supuración da glándula, trastorno de coagulación, desequilibrio de electrólitos). Este ataque dura máis de dous días.
Que facer cun ataque de pancreatite?
A atención primaria consiste en avaliar o estado do paciente e buscar axuda médica. Non alimentes, non bebes, proporcionan paz!
Algunhas queixas son suxestivas para o inicio dun ataque agudo de pancreatite: dor intensa, moitas veces de natureza zóster, vómitos dolorosos e repetidos, tensión dos músculos abdominais.
É posible descubrir as causas anteriores á deterioración (inxestión de alcol, alimentación excesiva, trauma, colelitiasis, etc.).
Esta categoría de persoas está suxeita a un transporte urxente ao departamento cirúrxico, recoméndase en tales situacións, chamar ambulancia "03".
Un médico de ambulancia "03" pode reducir a dor administrando analxésicos, antiespasmódicos e antiinflamatorios.
O departamento necesario fai rápidamente as probas necesarias e realiza unha ecografía, TC (cavidade abdominal). Ademais, segundo os resultados, o médico fai unha conclusión sobre o diagnóstico e o tratamento posterior. Debe realizarse máis tratamento nun hospital.
Na fase inicial, realizan o tratamento con drogas, a intervención cirúrxica realízase co desenvolvemento de complicacións.
Ataque de pancreatite crónica, as súas características
A evolución dun ataque de pancreatite crónica: exacerbación, subsidencia de exacerbación, resolución (remisión, formación de complicacións).
A diferenza dun ataque de pancreatite aguda, un ataque a pancreatite crónica ten varias diferenzas. A duración da pancreatite anterior normalmente supera os 6 meses, con alternan convulsións e períodos de benestar.
Unha queixa clave nun ataque de pancreatite crónica é a dor recoñecida. Os ataques de dor poden cambiar co paso do tempo, a intensidade dos ataques, a súa localización, a implicación de órganos moi localizados no proceso.
A dor pode estar no lado dereito, esquerdo ou no medio, pode ter un carácter herpes con inflamación dos bucles intestinais. A dor aparece inmediatamente despois ou media hora despois de comer.
Comer é o detonante da dor. Unha busca diagnóstica revela a presenza de complicacións, signos de pancreatite crónica.
A produción insuficiente de enzimas pancreáticas exprésase nos seguintes síntomas: diarrea ou feces soltas, gran cantidade de feces, inchazo, flatulencia, molestias abdominais, perda de apetito, feces de graxa, salivación, eructos, náuseas, vómitos repetidos.
As queixas son diversas e non só están relacionadas coa pancreatite, senón que tamén están relacionadas cos órganos veciños. Como resultado dun ataque de pancreatite, o ferro se incha e pode comprimir os órganos veciños.
No proceso de espremer o intestino obtense obstrución intestinal. A ictericia diagnostícase presionando o conduto da vesícula biliar, bloqueándoo cunha pedra. A compresión das venas hepáticas e esplénicas leva á ascite, un aumento do volume do bazo e varices.
Síntomas da pancreatite aguda
Un órgano interno importante no corpo humano é o páncreas, que axuda a dixerir alimentos. Tamén segrega moitas hormonas e encimas necesarias para a dixestión. A inflamación no páncreas causa unha enfermidade como a pancreatite.
Hai dúas formas da enfermidade:
En ambos os casos, o proceso inflamatorio do páncreas vai acompañado de dor aguda. Se non hai un tratamento adecuado e o paciente viola a dieta, hai unha lesión de tecido necrótico, como resultado dunha persoa pode morrer.
En forma aguda de pancreatite, adoitan presentarse os seguintes síntomas:
- dor no hipocondrio á dereita,
- dor de cintas nas costas
- náuseas e mordazos
- inchazo,
- falta de apetito
- a presión baixa
- dor de cabeza
- obsérvanse signos de taquicardia.
Ademais, a dor pode ser levemente debilitada se o paciente está sentado e comprimirá os xeonllos. Mesmo se o ataque pasou, é preciso buscar axuda dun médico para evitar consecuencias graves.
A miúdo xorden preguntas sobre o especialista que se debe consultar para recoñecer os signos de pancreatite aguda. Se se producen estes síntomas, é preciso poñerse en contacto cun terapeuta que, unha vez estudado a condición do paciente, remitirá a un gastroenterólogo. Realizará un estudo e prescribirá terapia para tomar medicamentos e seguir unha dieta estrita. Se é necesario, necesitará consultar un cirurxián e outros especialistas.
Que terapia é necesaria
Despois de que o ataque pasou, non pode comer comida, isto pode provocar unha recaída. Non obstante, non debes limitarte a beber. Os expertos recomendan beber auga fervida ou té edulcorado.
Como aliviar a dor aguda con pancreatite, moitos pacientes están interesados. Despois de que o paciente estea hospitalizado, prescríbense analxésicos.
No hospital, limparán o corpo, poñerán os contagotas necesarios, prescribirán medicamentos que axudan a restaurar o páncreas e a aliviar a inflamación. Os antidepresivos son prescritos xunto con estes fármacos, xa que o estado psicolóxico do paciente empeora durante a terapia. Tamén, se é necesario, lévanse a cabo tratamentos con antibióticos, inhibidores de encimas pancreáticas, infusión de proteínas e solucións de sal.
Se non hai un tratamento adecuado, os ataques diarios poden provocar a destrución do órgano e a morte. Polo tanto, aínda que fose posible eliminar a síndrome da dor, debes contactar inmediatamente cunha institución médica para coñecer a súa causa.
Prevención despois dun ataque
 Na pancreatite crónica, as convulsións poden empeorar, polo que é importante saber como aliviar a inflamación do páncreas na casa. Que drogas se deben tomar en determinadas situacións poderán recoller ao médico que asiste, así como prescribir a súa dosificación. Os primeiros auxilios oportunos para a pancreatite na casa axudarán a evitar complicacións e poden salvar a vida dunha persoa.
Na pancreatite crónica, as convulsións poden empeorar, polo que é importante saber como aliviar a inflamación do páncreas na casa. Que drogas se deben tomar en determinadas situacións poderán recoller ao médico que asiste, así como prescribir a súa dosificación. Os primeiros auxilios oportunos para a pancreatite na casa axudarán a evitar complicacións e poden salvar a vida dunha persoa.
Que facer coa pancreatite na casa, se aparece constantemente unha exacerbación. É importante tomar todos os medicamentos prescritos polo seu médico e seguir unha dieta especial. Despois de todo, a dor con pancreatite ocorre a miúdo debido a unha violación das regras nutricionais. É dicir, comer comida picante, aceitosa ou excesivamente doce. Como resultado, a saída de zume pancreático é alterada, a súa composición cambia e a persoa manifesta síntomas como náuseas e vómitos. O cumprimento da dieta esquecerá a agravación da enfermidade.
Características do tratamento
A pancreatite crónica pode ser case asintomática, pero a maioría dos pacientes aínda experimentan náuseas e molestias periódicas. É posible determinar que unha exacerbación comezou por un forte deterioro da condición. O paciente experimenta dor na cavidade abdominal superior, ás veces son tan fortes que o alivio só chega cando se presionan os xeonllos ata o estómago. Ademais, as náuseas intensifícanse, ás veces termina con vómitos, obsérvanse trastornos de feces e flatulencias.
Na maioría das veces, o tratamento de exacerbación da pancreatite pódese levar a cabo na casa. Só o 20% dos pacientes precisa hospitalización e atención médica inmediata. Pero aínda se recomenda chamar a un médico. Ao final, só un especialista pode distinguir unha exacerbación común das condicións máis graves. En canto sexa posible, cómpre ver a un médico cun aumento da temperatura, unha caída da presión, dor severa que non pasa de tomar antiespasmódicos.
Ao final, tales síntomas poden acompañar a exacerbación habitual da pancreatite crónica ou indicarán complicacións máis graves. Ao final, aínda que a enfermidade é indolora, o páncreas segue prexudicado. Cunha forma crónica de patoloxía, a destrución das células do órgano pode avanzar lentamente. Isto pode levar a consecuencias como a necrose, a inflamación purulenta, a aparición dun tumor, o bloqueo dos condutos da glándula. Todas estas condicións requiren atención médica inmediata. é inaceptable ser tratado na casa.
Pero a exacerbación habitual de gravidade leve ou moderada pode ser eliminada de xeito independente. Normalmente o ataque desaparece en 1-2 semanas, pero se despois de 3-5 días o paciente non sente alivio, aínda debes consultar a un médico.
Metodoloxía para o tratamento posterior
Non existe un tratamento universal para a pancreatite en fase aguda. Ao final, cada enfermidade procede de forma diferente. Pero calquera método debe estar dirixido a aliviar a dor e restaurar o funcionamento normal do páncreas.
Para iso, aplícase necesariamente unha terapia complexa. Ademais dos medicamentos especiais prescritos polo seu médico, precisa unha dieta especial. Ademais, pode empregar métodos populares, facer ximnasia, masaxes, fisioterapia.
Fisioterapia
O tratamento dun ataque de pancreatite na casa non está completo sen medicamentos. Nun primeiro momento, só se toman antiespasmódicos ou analxésicos. Eles axudan a aliviar a dor. Ademais, nos primeiros días, o médico pode recomendar tomar medicamentos que bloqueen as funcións da enzima pancreática. Para iso prescríbense Trasilol, Octreotide, Contrical, así como bloqueadores dos receptores de histamina H2 - Famotidine, Ranitidine. O omeprazol e outros inhibidores da bomba de protóns tamén son eficaces.
Despois de que o paciente comece a comer alimentos, ten que tomar preparados enzimáticos. Necesítanse para non cargar o páncreas e mellorar a dixestión dos alimentos. Pódense nomear Pancreatinum, Festal, Penzistal, Mezim. Pero a maioría das veces son usadas Creon, Hermitage, Panzinorm ou Digestal. Considéranse máis eficaces.
Os restantes medicamentos úsanse segundo as características individuais do curso da pancreatite. Con maior acidez, prescríbense antiácidos - Maalox, Fosfalugel, Almagel. Con inchazo ou náuseas - procinética: Motilium, Tserukal, Domperidon. Enterosgel, Hilak Forte, Polysorb, Lopedium úsanse para normalizar as feces e parar a diarrea.
A nutrición para a exacerbación da pancreatite é case o método de tratamento máis importante. Non hai drogas poden axudar a aliviar un ataque se o paciente non segue unha dieta. Normalmente recoméndase nos primeiros 2-3 días de exacerbación abandonar completamente calquera alimento. Se o paciente sente alivio, no terceiro día, pode activar gradualmente pratos lixeiros. Nun primeiro momento, era gominola, mingau mucoso, puré de sopas de verduras. Se os síntomas desagradables non volven, ao día seguinte a dieta aínda pode diversificarse.
Póñense tortilla ao vapor, sopa de carne, puré de patacas. Inclúense gradualmente produtos lácteos salgados, queixo de pouca graxa, mazás asadas, coitelos de carne con pouca graxa. Despois dunha semana aproximadamente, se non hai deterioración, a dieta expándese aínda máis. Empregan verduras e froitas asadas, cereais, sopas, pastas. Pode comer trigo mouro, carne magra e peixe baixo en graxa, aceite vexetal, produtos lácteos, secos ou pan branco de onte.
Recoméndase usar auga mineral. É mellor que o médico o elixa, xa que teñen diferente mineralización e poden provocar un deterioro. Na maioría das veces con pancreatite, recomendan beber Borjomi, Narzan, Smirnovskaya. A partir del hai que liberar gases, quentar a temperatura ambiente e beber 150-200 ml media hora despois da comida.
O alcol, as bebidas carbonatadas, o café e o cacao están completamente excluídos da dieta dun paciente con pancreatite. Non podes comer carnes graxas, carnes afumadas ou comidas. Non se debe fritir a comida, só fervida ou asada. É necesario rexeitar muffin, tortas, xeados, chocolate. Os feixóns, os cogomelos, os rábanos, as cebolas, o allo e outras verduras que conteñen fibra grosa tamén son prexudiciais para o páncreas.
Métodos populares
Aplique métodos alternativos só despois de consultar a un médico. Recoméndase usalos cando os síntomas da inflamación aguda diminúen un pouco e a dor diminúe. De feito, neste momento só é posible beber auga. Na noite do segundo día do ataque, se hai melloras, a recepción dunha decocción de rosa foi permitida. E só despois duns días, cando o paciente diversifica gradualmente a súa dieta, inclúense outros remedios populares. A principal condición é que deberían ser un método auxiliar de tratamento, durante unha exacerbación, non se pode negar a tomar medicamentos e dieta.
A maioría das veces recoméndase usar unha decocción de avea para a exacerbación da pancreatite. Ten propiedades envolventes, analxésicas e antiinflamatorias, mellora a dixestión e a motilidade intestinal. Para preparar a medicina, os grans de avea necesitan estar empapados, logo cociñados durante moito tempo. Polo tanto, a maioría dos pacientes usan avena. Pásase con auga e fíxase durante varios minutos. A gelatina resultante só debe ser arrefriada e pode beber un vaso antes de cada comida.
Alivia eficazmente o estado do paciente tamén o zume de pataca. Cada vez que necesitas cociñar unha porción fresca. Adoitan ter 2-3 patacas medianas. Pásanse por un espremedor ou o zume esmagado e espremido manualmente. Debe beber media hora antes das comidas varias veces ao día.