Diabetose non compensada: sinais, tratamento e que é perigoso
Unha das consecuencias máis graves da deficiencia de insulina no organismo é a diabetes mellitus descompensada, que, de forma inadecuada ou intempestiva, pode levar a coma hiperglucémica e morte. Non só os logros da medicina moderna, senón tamén simples regras que se deben seguir todos os días poden axudar a evitar este triste destino para os diabéticos.
IMPORTANTE SABER! Incluso a diabetes avanzada pode curarse na casa, sen cirurxía nin hospitais. Basta ler o que di Marina Vladimirovna. lea a recomendación.
Fases da diabetes
Con un exceso de glicosa (o chamado "azucre") no sangue, prodúcense cambios patolóxicos no corpo e prodúcese unha enfermidade desagradable: a diabetes mellitus. Dependendo da capacidade de neutralizar o exceso de glicosa, distínguense varias etapas da enfermidade, a última das cales é a forma máis grave da enfermidade: a descompensación da diabetes mellitus.
O azucre redúcese ao instante! A diabetes co paso do tempo pode levar a unha serie de enfermidades, como problemas de visión, condicións de pel e cabelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinou experiencia amarga para normalizar os niveis de azucre. ler máis.
- Compensación Cando podes nivelar o azucre no sangue con medicamentos, falan de compensación. Os criterios para compensar a diabetes tipo 2 son os mesmos que para a diabetes tipo 1. Os pacientes nesta etapa séntense satisfactorios, non hai patoloxía dos órganos internos.
- Subcompensación. Etapa intermedia entre a compensación e a descompensación. O estado dos pacientes empeora, poden producirse patoloxías e desenvolver complicacións, pero é pouco probable caer en coma hiperglucémico. O estadio de subcompensación caracterízase por unha perda diaria de 50 g de azucre na urina, así como un nivel de glicosa en aproximadamente 13,8 mmol / L.
- Descompensación. Caracterízase por un estado grave do curso da enfermidade e as patoloxías tanto na fase de aparición como no crónico. Os pacientes teñen presenza de cetoacidosis e acetona na orina. O papel protagonista na aparición da enfermidade está xogado pola predisposición hereditaria e a patoloxía do páncreas. A diabetes descompensada pode desenvolverse no medio do estrés e como complicación dunha infección viral.
Signos de descompensación da diabetes
Unha imaxe precisa do diagnóstico da diabetes só se obtén despois de estudos clínicos. Non obstante, a forma descompensada da enfermidade ten síntomas pronunciados, que o paciente é capaz de identificar por si só, e consultar a un médico sen agardar a un exame programado. A descompensación da diabetes provoca complicacións que o corpo sofre dun exceso de azucre no sangue. Os pacientes reducen a inmunidade, o que os fai máis vulnerables ás enfermidades que causan virus, bacterias e fungos nocivos. Os síntomas alarmantes maniféstanse nunha diminución da elasticidade da pel nas mans, na aparición de nódulos amarelos e na aparición de dermatose. Engádense síntomas aos signos comúns coa enfermidade tipo 1 e tipo 2.
Síntomas do tipo 1
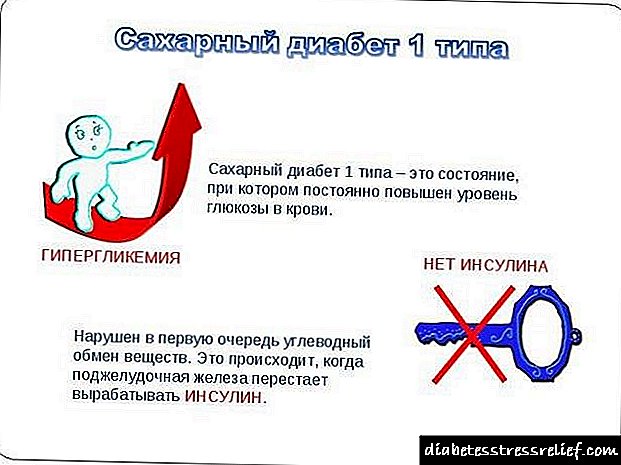
Os diabéticos tipo 1 experimentan unha sensación constante de sede e fame, incluso cando se alimentan. Ademais, teñen unha diminución do peso corporal, ás veces incluso baixo a norma "sa". A diabetes tipo 1 caracterízase por un aumento na diurese diaria, e tamén en ausencia dun tratamento adecuado pode provocar danos nas articulacións e osteoporose. Unha consecuencia desagradable pode ser a diarrea crónica.
Síntomas do tipo 2
A diabetes mellitus tipo 2 caracterízase porque pode que non estean presentes trazos característicos ata que comece a etapa de descompensación. Cun aumento da glicosa no sangue, os pacientes comezan a sentir boca seca, enrojecemento da pel e picazón da pel, notables deficiencias visuais e graves dores de cabeza prolongadas que incluso poden converterse en xaquecas. Se o diagnóstico se fai tarde, pode haber complicacións en forma de enfermidades oculares - cataratas, desprendemento de retina, tamén existe o risco de sufrir nefropatía e caer en coma hiperglicémico. Polo tanto, os pacientes con diabetes subcompensado deben supervisar constantemente o seu benestar e, se empeora, consultar inmediatamente a un médico.
Diagnósticos de laboratorio
Canto máis preciso sexa o diagnóstico, máis probabilidades ten de estabilizar a enfermidade e obter un prognóstico favorable para continuar a terapia. Para fundamentar claramente o tratamento terapéutico, serán necesarias unha serie de probas de laboratorio de sangue e urina. Tendo os indicadores das probas entre mans, o médico determinará que forma de diabetes ten o paciente e tamén seleccionará o tratamento adecuado. Ao elaborar o cadro clínico, descríbense na táboa os seguintes indicadores:
Risco de complicacións
Se chega tarde, un tratamento inadecuado ou nos casos en que os pacientes substitúen voluntariamente os medicamentos prescritos polo médico asistente por suplementos dietéticos, a diabetes en fase de descompensación pode dar unha complicación de complicacións. Os órganos vulnerables son os ollos e os riles, as articulacións, os ósos, o tracto dixestivo e o sistema cardiovascular poden verse afectados. Os pacientes poden desenvolver:
- catarata
- glaucoma e retinopatía,
- nefropatía de diversa gravidade,
- osteoporose
- enteropatía e diarrea crónica,
- hepatose graxa.
O embarazo corre grandes riscos na diabetes descompensada, xa que implica certos cambios bioquímicos no corpo.
Co desenvolvemento do feto, a subcompensación de diabetes mellitus pode pasar á fase de descompensación e é posible que o tratamento cirúrxico non sempre poida comezar, xa que nalgúns casos os medicamentos necesarios poden afectar ao curso do embarazo e provocar consecuencias indesexables: toxicosis, conxelación fetal, lento desenvolvemento do embrión e patoloxías resultantes.
Medidas preventivas
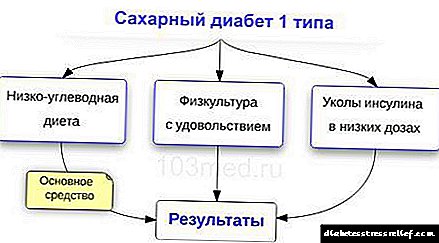
A descompensación é moito máis difícil de tratar que previr a transición da enfermidade a esta fase. Se a causa non é un factor hereditario, os pacientes deben seguir unha serie de regras simples para que a diabetes compensatoria non entre na descompresión. En particular, é necesario someterse regularmente a exames preventivos en médicos especializados: un endocrinólogo e un oftalmólogo. Tamén debes facer estudos programados puntualmente (bioquímica, ECG, análise de orina). Debe controlar constantemente a presión arterial e controlar o nivel de glicosa no sangue. Un gran plus será a dieta e o control das calorías consumidas, así como o mantemento dun diario de alimentos, o que reflectirá a historia de cambios na dieta e posibles consecuencias. Pero o método máis importante de prevención é a adopción oportuna de medicamentos prescritos polo seu médico.
Para a prevención, algúns pacientes comezan a usar aditivos bioactivos (suplementos dietéticos). Estes medicamentos non necesitan receita médica e véndense libremente. Antes de tomalo, é mellor consultar un médico de todos os xeitos e descubrir se hai alerxias a compoñentes de herbas dos suplementos. Tamén hai que lembrar que o suplemento dietético é un suplemento dietético, e non un medicamento completo, polo tanto, a compensación completa da diabetes coa súa axuda é imposible e non pode substituír medicamentos.
¿Aínda parece imposible curar a diabetes?
A xulgar polo feito de estar lendo estas liñas, a vitoria na loita contra o azucre no sangue aínda non está do teu lado.
E xa pensou no tratamento hospitalario? É comprensible, porque a diabetes é unha enfermidade moi perigosa que, se non é tratada, pode producir a morte. Set constante, micción rápida, visión borrosa. Todos estes síntomas son coñecidos de primeira man.
Pero é posible tratar a causa máis que o efecto? Recomendamos a lectura dun artigo sobre os tratamentos actuais contra a diabetes. Lea o artigo >>
Graos de compensación da diabetes
Segundo os estándares rusos, a diabetes divídese en 3 graos:
Esta clasificación úsase para avaliar a eficacia do tratamento. Por exemplo, ao ingresar no hospital, ademais do tipo de diabetes mellitus, o diagnóstico indica "en fase de descompensación". Se o paciente está descargado con subcompensación, isto indica a terapia adecuada.
Non é desexable unha rápida transición do alto contido de azucre á normalidade, xa que leva a neuropatía temporal, deficiencia visual e inchazo.
Na práctica internacional, o grao de compensación non se usa. A diabetes mellitus avalíase dende a posición de risco de complicacións (baixa, alta probabilidade de angiopatía e microangiopatía).
Criterios de compensación
Grazas ao desenvolvemento da medicina, con cada década, os diabéticos están tendo cada vez máis oportunidades de achegar o seu número de sangue á normalidade, o que aumentou notablemente a esperanza de vida e reduciu o número de complicacións. Xunto coa chegada de novos fármacos e autodiagnóstico, estanse axustando os requisitos de diabetes.
A OMS e a Federación de Diabetes estableceron os seguintes criterios para a enfermidade de tipo 1:
| Criterio | Norma | Bo control | Control inadecuado, diabetes descompensado | |
| Glicosa, mmol / L | Antes da comida | 4-5 | ata 6,5 | > 6,5 |
| Máximo despois de comer | 4-7,5 | ata as 9 | > 9 | |
| Antes de durmir | 4-5 | ata 7,5 | > 7,5 | |
| Hemoglobina glicada, GG,% | ata 6.1 | ata 7,5 | > 7,5 | |
A diabetes tipo 2 sempre vai acompañada dunha deterioración do metabolismo das graxas, polo tanto, o perfil lipídico do sangue está incluído nos criterios de compensación:
| Criterios, mmol / L | Complicacións | |||
| baixa probabilidade | anxiopatía | microangiopatía | ||
| GG,% | ≤ 6,5 | por riba de 6,5 | por encima do 7,5 | |
| Glicosa en xaxún, análise de laboratorio | ≤ 6,1 | superior a 6,1 | por encima do 7 | |
| Glúcidos que miden glucosa | antes da comida | ≤ 5,5 | por riba de 5,5 | superior a 6,1 |
| máximo despois de comer | ≤ 7,5 | por encima do 7,5 | superior a 9 | |
| Colesterol | común | ≤ 4,8 | por riba de 4.8 | por riba do 6 |
| baixa densidade | ≤ 3 | por riba de 3 | por riba de 4 | |
| alta densidade | ≥ 1,2 | por baixo de 1.2 | por baixo de 1 | |
| Triglicéridos | ≤ 1,7 | por riba de 1.7 | por riba de 2.2 | |
Criterios de compensación adicionais para a diabetes tipo 2:
| Criterios | Compensación | |||
| bo | insuficiente (subcompensación) | malo (descompensación) | ||
| IMC | mulleres | ata 24 | 24-26 | máis de 26 |
| homes | ata 25 | 25-27 | máis de 27 | |
| Presión arterial | ata o 130/85 | 130/85-160/95 | máis de 160/95 | |
Os criterios de compensación non son uniformes para todos os grupos de pacientes. Os adultos en idade de traballar deberían loitar pola columna "normal" se non aumenta o número de hipoglucemia. En nenos, diabéticos senís, pacientes con sensibilidade reducida á hipoglucemia, os niveis de azucre diana poden ser lixeiramente maiores.
Os valores obxectivos son determinados polo médico que o atende. En todo caso, están dentro dos límites da compensación ou subcompensación. Non se xustifica a descompensación para ningún paciente.
Capacidade de control na casa
Para evitar a descompensación da diabetes, as probas de laboratorio non son suficientes antes de visitar un médico. Necesita un control diario de sangue e presión. O kit mínimo necesario para un diabético: un glucómetro, un tonómetro, tiras de proba de urina con capacidade para determinar o nivel de cetonas. Os pacientes obesos tamén necesitarán escalas do chan. As datas, hora e resultados de todas as medicións do fogar deberán introducirse nun caderno especial - un diario dun diabético. Os datos acumulados permitirannos analizar o curso da enfermidade e cambiar o tratamento en tempo e forma para evitar a descompensación.
Azucre no sangue
Para controlar o azucre, o glucómetro, as lancas e as tiras de proba máis sinxelas son suficientes. Non é necesario mercar dispositivos caros con moitas funcións adicionais, basta con seleccionar un fabricante de confianza e asegurarse de que os consumibles do contador están sempre á venda.
O azucre debe medirse pola mañá cun estómago baleiro, despois de calquera comida, antes de durmir. A diabetes descompensada precisa medicións aínda máis frecuentes: pola noite e con cada deterioro do benestar. Só os diabéticos cun tipo leve de enfermidade 2 poden permitirse medir o azucre con menos frecuencia.
Acetona e azucre na urina
O azucre na orina aparece con máis frecuencia con descompensación da diabetes, cando o seu nivel no sangue é maior que o limiar renal (aproximadamente 9 mmol / l). Tamén pode indicar problemas nos riles, incluída a nefropatía diabética. O azucre na urina mídese unha vez ao mes.
Durante a descompensación da diabetes, o risco de cetoacidosis e coma é elevado. Con tempo, estas complicacións pódense detectar analizando a orina das cetonas. Debe facerse sempre que o azucre se achegue a un limiar de 13 mmol / L.
Para a medición na casa de cetonas e azucre na urina, cómpre mercar tiras de proba, por exemplo, Ketogluk ou Bioscan. A análise é extremadamente sinxela e leva só un par de minutos. Asegúrese de ler o noso artigo sobre acetona en orina.
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes mellitus. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 18 de maio (inclusive) pode conseguilo - Por só 147 rublos!
Hemoglobina glicada
Este indicador reflicte con maior precisión o grao de compensación da diabetes e permítelle determinar a media de azucre dos últimos anos. A análise revela a porcentaxe de hemoglobina exposta á glicosa durante 3 meses. Canto maior sexa, a diabetes está máis preto da descompensación. A hemoglobina glicada (tamén se usa a versión glicosilada) pódese medir a hemoglobina na casa mediante aparellos dialectais especiais ou analizadores portátiles. Estes dispositivos son caros e teñen un erro de medición elevado, polo que é máis racional facer unha análise trimestral no laboratorio.
A diabetes descompensada vai acompañada de cambios patolóxicos nos vasos e un aumento da presión arterial. A hipertensión leva á rápida progresión de angiopatía e neuropatía, polo tanto, para os pacientes con diabetes, os criterios para a norma de presión son máis ríxidos que para persoas saudables - ata 130/85. O exceso repetido deste nivel require a cita do tratamento. É recomendable medir a presión diariamente, así como con mareos e dores de cabeza - vexa o artigo sobre a hipertensión na diabetes.
Factores de descompensación
Provocar a transición da diabetes a unha forma descompensada pode:
- dosificación inadecuada de comprimidos e insulina,
- incumprimento da dieta, cálculo incorrecto de hidratos de carbono nos alimentos, abuso de azucres rápidos,
- falta de tratamento ou de auto-medicación con remedios populares,
- a técnica incorrecta para administrar insulina, máis sobre isto,
- transición extemporánea de comprimidos a insulinoterapia para diabetes tipo 2,
- estrés grave
- feridas graves, intervencións cirúrxicas,
- catarros, infeccións crónicas,
- aumento de peso ata a etapa da obesidade.
Posibles complicacións
A diabetes mellitus non compensada leva complicacións de 2 tipos: agudas e crónicas. A aguda desenvólvese rapidamente, en poucas horas ou días, sen que o tratamento leve a coma e morte. Estes inclúen hipoglucemia grave, cetoacidosis, acidosis láctica e hiperosmolaridade.
A hipoglicemia é máis perigosa que outras complicacións, xa que leva a cambios irreversibles no menor tempo posible. Os primeiros síntomas son fame, tremor, debilidade, ansiedade. Na fase inicial, detense por hidratos de carbono rápidos.Son necesarios pacientes con precoma e coma hospitalización rápida e glicosa intravenosa.
O azucre moi elevado leva a un cambio no número de sangue de varios tipos. Dependendo dos cambios, o coma hiperglicémico divídese en cetoacidótico, ácido láctico e hiperosmolar. Os pacientes precisan asistencia médica urxente, a insulina terapia é necesariamente parte do tratamento.
As complicacións crónicas poden desenvolverse ao longo dos anos, a súa razón principal é unha descompensación prolongada da diabetes. Os vasos de gran azucre (angiopatía) e pequenos (microangiopatía) danan debido ao alto contido de azucre, polo que os órganos non funcionan correctamente. Os máis vulnerables son a retina (retinopatía diabética), os riles (nefropatía) e o cerebro (encefalopatía). A diabetes tipo descompensada leva á destrución de fibras nerviosas (neuropatía). Un complexo de cambios nos vasos e nervios é a causa da formación do pé diabético, morte do tecido, osteoartropatía e úlceras tróficas.
Asegúrese de aprender! Cres que a administración permanente de pílulas e insulina é o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo. ler máis >>