Que causa a diabetes nos nenos, como se manifesta e se pode curar
A diabetes mellitus é un trastorno metabólico no corpo asociado a unha produción de insulina alterada ou cunha diminución da resposta das células á insulina. A enfermidade caracterízase por un aumento crónico da glicosa no sangue.
De todas as patoloxías endocrinas, a diabetes nos nenos é máis común. O curso da enfermidade na infancia e na adolescencia caracterízase por unha extrema mobilidade dos procesos metabólicos e o rápido desenvolvemento da cetoacidosis, unha complicación da enfermidade que, sen tratamento oportuno, pode levar a un coma diabético.
Diagnóstico da diabetes en nenos e adolescentes
Un signo de diabetes é un aumento da concentración de glicosa no plasma - hiperglicemia. Un aumento significativo do azucre confirma o diagnóstico. A falta de hiperglucemia evidente, prescríbense probas repetidas. Pode aparecer síntomas clásicos da enfermidade, pero pode estar ausente.
Para o diagnóstico de diabetes úsanse os seguintes métodos:
Táboa 1
| Eu ou | Os síntomas clásicos de diabetes mellitus ou crise hiperglucémica en combinación cunha concentración de glicosa plasmática de ≥11,1 mmol / L (200 mg / dl). |
| II ou | Niveis de glicosa no plasma de xexún ≥ 7,0 mmol / L (≥126 mg / dL). Xexún: non comer, beber polo menos 8 horas (para bebés - 6 horas). |
| III ou | Nivel á glucosa 2 horas despois dunha carga de ≥11,1 mmol / L (≥200 mg / dL) durante a proba de tolerancia oral á glicosa (PHTT). A proba non se realiza se se pode diagnosticar diabete medindo a glicosa en xaxún, como consecuencia dunha determinación accidental ou despois de comer, xa que o PHTT pode provocar unha hiperglicemia excesiva. |
| IV | HbA1c> 6,5% (hemoglobina A1c). A proba realízase no laboratorio mediante un método certificado polo Programa nacional de estadardización de glicohemoglobina e estandarizado segundo o estudo de control de diabetes e complicacións. |
Para os síntomas da diabetes, prescríbese unha análise urinaria empregando tiras de proba para detectar a glicosa na urina, aumentar o nivel de cetonas na urina ou un glucómetro portátil para medir o nivel de glicosa e cetonas.
Se as cetonas están presentes no sangue ou na orina, é importante comezar con urxencia o tratamento para o neno. O paciente é inmediatamente enviado a un centro especializado no que hai experiencia no tratamento da diabetes infantil. Agardar o día seguinte para confirmar a hiperglicemia é perigoso: pode producirse cetoacidosis.
A concentración de glicosa no sangue aumenta nunha situación estresante:
- no fondo dunha infección aguda,
- despois dunha lesión
- con intervención cirúrxica,
- durante insuficiencia respiratoria,
- con problemas de circulación do sangue.
Tal hiperglicemia pode ser temporal. Require tratamento, pero en si mesmo non indica a aparición de diabetes.
A dificultade para diagnosticar a diabetes en nenos e adolescentes está distinguindo o seu tipo. Os cambios metabólicos finais no corpo do neno co desenvolvemento da enfermidade son similares. Pero as razóns para a ineficacia da acción da hormona insulina poden ser bastante diversas. Por iso, para o tratamento é importante non só establecer un diagnóstico, senón tamén estudar en detalle as causas da diabetes nos nenos para evitar complicacións da patoloxía.
Clasificación da diabetes
A diabetes mellitus divídese nos seguintes tipos:
1) diabetes tipo 1 (diabetes tipo 1) autoinmune e idiopática,
2) diabetes mellitus tipo 2 (DM 2),
3) tipos específicos de diabetes,
O neno ten máis probabilidades de padecer diabetes tipo 1 e hai moito tempo que se cría que os nenos só padecen este tipo de enfermidades. Pero en 2003, a Asociación Internacional de Diabetes anunciou un limiar epidémico para a incidencia da diabetes tipo 2 en nenos e adolescentes. Anteriormente, esta patoloxía era característica de pacientes dun grupo de idade maior e practicamente non se produciu entre os nenos.
Na táboa 2 figuran as características clínicas dese tipo de diabetes que se produce entre nenos e adolescentes.
Táboa 2
| Característica | SD 1 | SD 2 | Monoxénico |
| Idade de débeda | Dende 6 meses ata a adolescencia (adolescencia temperá) | Normalmente durante a puberdade (ou posterior) | Moitas veces despois da puberdade, con excepción da diabetes por mutación do xene da glucokinase, e da diabetes no recentemente nado (neonatal) |
| Cadro clínico | A maioría das veces curso agudo e rápido | Variable: de curso lento, leve (a miúdo asintomático) a grave | Variable (pode ser pouco característico na diabetes debido a mutacións no xene da glucokinase) |
| Autoinmunidade (capacidade do sistema inmune para recoñecer e atacar as células do seu propio corpo) | Si | Non | Non |
| Cetose (unha enfermidade que se produce como consecuencia da inanición de carbohidratos das células, cando o corpo comeza a descompoñer graxa para producir enerxía para formar un gran número de corpos cetonas) | Común | Raramente atopado | A miúdo atópase na diabetes neonatal, raramente noutras formas |
| Obesidade | Frecuencia de poboación (depende da raza, país, nacionalidade) | Frecuencia aumentada de ocorrencia | Frecuencia de poboación |
| Acantose negra (hiperpigmentación da pel, normalmente localizada nos pregamentos do corpo - no pescozo, na axila, na ingle e noutras zonas) | Non | Si | Non |
| Frecuencia (proporción de todos os casos de diabetes en mozos) | Normalmente máis do 90% | Na maioría dos países, menos do 10% (en Xapón, 60 - 80%) | 1 – 4 % |
| Diabetes de pais | 2 – 4 % | 80 % | 90 % |
Esas variantes do curso da diabetes en nenos que non son do primeiro tipo non teñen signos claros e inequívocos de manifestación. Isto complica o seu diagnóstico, leva a erros diagnósticos e tácticas incorrectas para tratar a enfermidade. Por iso, é extremadamente importante analizar información sobre a enfermidade en conxunto, identificar as características do seu inicio, controlar o curso, a reacción do corpo ao tratamento, para non provocar unha complicación.
A diabetes tipo 1 en nenos e adolescentes
Na diabetes tipo 1, hai un déficit absoluto na produción de insulina. Isto débese a un dano selectivo ás células β pancreáticas. Coa natureza autoinmune da enfermidade, o propio sistema inmunitario produce anticorpos que destruen as células β. A diabetes mellitus idiopática tamén continúa coa destrución de células β, pero sen signos dun proceso autoinmune. Os síntomas clínicos da enfermidade aparecen ao destruír preto do 90% das células β pancreáticas.
A diabetes autoinmune é unha enfermidade xenética. A predisposición a ela está determinada pola interacción de moitos xenes. O período desde o inicio do proceso autoinmune ata o desenvolvemento da enfermidade nun neno pode levar varios meses a 10 anos.
A formación de diabetes pode verse afectada por:
- infeccións virais transferidas - virus coxsackie tipo B, rubeola,
- a inxestión de antíxenos estranxeiros no corpo do neno con alimentos (produtos químicos - aloxano, nitratos) como parte da caseína, insulina de vacún, cultivos radicais, cereais.
Durante as seguintes actividades aparece un pequeno efecto protector en nenos con maior risco xenético.
- amamantar só durante máis de 2 semanas,
- continuou a lactación coa introdución de cereais,
- ácidos graxos omega-3,
- metabolismo da vitamina D.
A alimentación excesiva, o rápido crecemento e o aumento de peso na primeira infancia reducen a sensibilidade á insulina. Isto acelera a progresión da diabetes tipo 1.
A diabetes tipo 1 é de 2 a 3 veces máis probabilidades de producirse en nenos que teñen pai con diabetes, en comparación con nenos que teñen nai enferma de diabetes.
Síntomas da diabetes tipo 1
A diabetes mellitus nos nenos continúa por fases:
1) diabetes preclínica (etapas I - III),
2) a manifestación ou debut de diabetes mellitus (manifestacións clínicas da enfermidade, estadio IV),
3) remisión parcial ou fase da "lúa de mel",
4) a fase crónica da dependencia da insulina durante toda a vida,
5) a etapa inestable do período prepubertal (idade primaria, 7-12 anos),
6) un período estable despois da puberdade.
A fase preclínica da diabetes continúa sen síntomas durante moito tempo - meses, anos. Nesta fase pódense detectar anticorpos:
- ás células dos illotes de Langerhans,
- glutamar decarbosilase-65,
- á tirosina fosfatase,
- á insulina.
A presenza de anticorpos será un signo dunha reacción autoinmune contra as células β.
O seguimento a longo prazo de nenos con risco mostrou que na maioría deles o diagnóstico de diabetes mellitus tipo 1 pode establecerse antes do inicio dos síntomas clínicos.
Manifestacións clínicas de diabetes. Os síntomas da enfermidade son diferentes: desde signos que non precisan asistencia médica urxente, ata aparición de cetoacidosis diabética ata o desenvolvemento de coma.
Signos para os que non se precise a ambulancia:
- hai unha incontinencia urinaria nun neno despois de que comezase a pedir un baño,
- a aparición dunha infección por fungos de Candida na mucosa vaxinal en nenas en idade primaria,
- un neno en crecemento está perdendo de forma crónica ou non gañando peso,
- descenso no rendemento escolar,
- hai nerviosismo, irritabilidade,
- infeccións cutáneas frecuentes (cebada, furunculose e outras).
Síntomas da diabetes mellitus que precisan atención médica de emerxencia (cetoacidosis diabética ou coma hiperglicémica):
- deshidratación de moderada a grave,
- vómitos persistentes e dor abdominal,
- aumento da produción de urina a pesar da deshidratación,
- perda de peso asociada á deshidratación, perda de masa muscular e graxa,
- fazulas vermellas brillantes por cetoacidosis,
- alento de acetona
- respiración rara uniforme cunha inhalación ruidosa profunda e maior exhalación con cetoacidosis,
- trastornos da conciencia: desorientación, condición de semia coma (menos frecuentemente coma),
choque - pulso rápido, - baixar a presión arterial é un signo tardío, raramente en nenos con cetoacidosis.
Os síntomas da enfermidade dependen da idade do neno no momento da súa aparición. Na táboa 3 descríbense as características da manifestación da diabetes mellitus dependendo da idade.
Táboa 3
| Grupos de idades | Características da manifestación dos signos iniciais de diabetes en nenos |
| Bebés | Un inicio agudo con pequenos precursores da frecuencia da enfermidade. A sede e a excreción aumentada de ouriños son difíciles de recoñecer, polo tanto a patoloxía diagnostícase con máis frecuencia no estadio anterior a un coma (estupor, estupor) ou con coma. Distínguense dúas variantes clínicas de inicio:
|
| Nenos de 1 ano a 5 anos | Un inicio máis agudo e grave da enfermidade. Non se recoñecen os seus signos clásicos en nenos a esta idade e a patoloxía diagnostícase en coma. Moitas veces hai unha síndrome de absorción prexudicada: aumento do tamaño do abdome, flatulencia, falta de peso corporal, retraso no crecemento cun aumento do apetito no neno. Obsérvanse signos de disfunción intestinal: feces rápidas non formadas e non dixeridas, un aumento significativo do volume das feces. A enfermidade é extremadamente inestable, cunha frecuente diminución da glicosa no sangue (hipoglucemia), o desenvolvemento da cetose.Os signos de hipoglucemia son atípicos: ansiedade, comportamento descontrolado, negativa a comer, vómitos ao intentar alimentar o doce, adormecerse no momento inoportuno. A hipoglucemia grave pode desenvolverse durante a noite e ten consecuencias neurolóxicas. |
| Nenos maiores | Os síntomas da enfermidade son os mesmos que nos adultos: aumento da diabetes, sede, aumento do apetito, perda de peso, noite, ás veces durante o día, incontinencia urinaria. Non obstante, co lento desenvolvemento da enfermidade, non hai queixas específicas e o exame vai nunha dirección incorrecta. A continuación, a diabetes nos adolescentes é detectado por azar. Os prexudicadores da enfermidade son debilidade, fatiga, diminución do rendemento académico, dor de cabeza e irritabilidade. Pode haber enfermidades de furunculose persistentes, cebada e pel. As nenas teñen picazón nos xenitales externos, outras partes do corpo, irregularidades menstruais. A miúdo, a diabetes nos nenos comeza con signos dunha síndrome pseudo-abdominal: dor abdominal, náuseas, vómitos, que se producen con cetoacidosis en rápido desenvolvemento. Uns meses antes do inicio dos síntomas da diabetes, ás veces ocorre hipoglucemia espontánea. Por regra xeral, ocorren despois do esforzo físico ou no estómago baleiro, non van acompañados de incautación e perda de coñecemento. Esta condición fai que o neno teña un maior desexo de comer doces. Os síntomas case constantes da diabetes mellitus son a pel seca e as superficies mucosas, un rubor "diabético" (nas fazulas, a testa, o queixo), seborrea seca no coiro cabeludo, pelado das plantas e palmas, labios secos e vermellos brillantes, marmeladas nas esquinas. |
Nos nenos, a diabetes desenvólvese a calquera idade. Nos primeiros meses de vida, raramente aparece a enfermidade. O risco de diabete aumenta aos nove meses, aumenta gradualmente no período adolescente e diminúe lixeiramente nos adultos.
Remisión parcial ou fase de lúa de mel. Despois do inicio do tratamento coa insulina, aproximadamente o 80% dos nenos e adolescentes diminúe temporalmente a súa necesidade de insulina. Crese que isto débese á restauración parcial das células β debido á aumento da secreción de insulina e á mellora da sensibilidade periférica a ela. Unha condición en que un paciente necesita menos de 0,5 UI de insulina por quilo de peso corporal ao día cun nivel de HbA1c inferior ao 7% considérase remisión parcial.
A fase de remisión parcial pode comezar dentro duns días ou semanas despois do inicio da insulinoterapia e pode durar semanas e, ás veces, anos. Durante ela, a concentración de glicosa mantense estable dentro dos límites normais, a pesar das desviacións na dieta e no réxime de actividade física. Nun pequeno número de nenos e adolescentes, a necesidade de insulina redúcese tanto que pode ser parada sen prexudicar o nivel de glicosa no sangue. Non obstante, é importante entender que a fase de remisión é temporal. A enfermidade non retirou.
En presenza de cetoacidosis no momento da detección da enfermidade e o inicio da diabetes a unha idade temperá, diminúe a probabilidade de remisión.
A fase crónica da dependencia da insulina durante toda a vida. A transición da fase de remisión parcial á fase crónica da dependencia da insulina de toda a vida caracterízase normalmente por unha diminución gradual da función residual das células β. Non obstante, os métodos ultra-sensibles para medir o nivel de péptido C demostran que a secreción de insulina nalgún volume continúa ao longo do tempo no 75% dos pacientes.
Diabetes tipo 1
O único tratamento para a diabetes tipo 1 é a insulinoterapia. É moi importante a alta calidade da insulina durante a terapia. Ademais da introdución de medicamentos, o tratamento coa insulina só pode ser eficaz se se cumpren varias condicións:
- facendo dieta
- actividade física
- adestramento para controlar a enfermidade na casa,
- axuda psicolóxica.
O obxectivo de tratar a nenos e adolescentes con diabetes tipo 1 é lograr o nivel de metabolismo dos carbohidratos o máis preto posible, o desenvolvemento físico e mental normal do neno e a prevención de complicacións da diabetes.
Os preparados de insulina divídense en grupos segundo a orixe - animal e humano. Durante 60 anos, a insulina bovina e porcina, que provocou complicacións vasculares, usouse para tratar a diabetes. Os nenos están sendo tratados con insulina humana.
A produción industrial de insulina humana realízase de dúas formas:
- mediante tratamento enzimático da insulina porcina - insulina semisintética,
- empregando a tecnoloxía de enxeñaría xenética: insulina biosintética.
Na insulina semisintética, están presentes unha pequena cantidade de impurezas de somatostatina, glucagón, polipéptidos pancreáticos. A insulina biosintética non ten estas impurezas e ten menos inmunoxenicidade.
As insulinas de enxeñería xenética humana son as mellores. O seu uso é o máis óptimo para o tratamento da diabetes, xa que estes fármacos impiden o desenvolvemento de complicacións vasculares.
No envase de medicamentos hai necesariamente información sobre o método de produción de insulina humana. En Rusia, a insulina producida mediante tecnoloxía de enxeñaría xenética é subministrada por Novo Nordisk (Dinamarca), Eli Lilly (Estados Unidos) e Aventis (Alemaña).
As insulinas de acción ultracurta - Humalog e NovoRapid - ocupan un lugar especial no tratamento da diabetes na infancia e na adolescencia. Cando se usou estes fármacos, non se observaron efectos adversos, non se rexistrou hipoglucemia grave, non se rexistraron reaccións alérxicas.
Os beneficios do uso de insulina ultrahort en nenos e adolescentes:
- mellorar a calidade de vida dos pacientes - fácil de usar (inmediatamente antes das comidas), pódese usar despois das comidas (con cambio de apetito), reducir o risco de hipoglucemia, flexibilidade da dieta,
- mellorar o estado do metabolismo dos carbohidratos.
As insulinas de ultrasonido están indicadas para nenos dos primeiros anos de vida cun apetito cambiante e inestable, adolescentes con extensión do réxime de vida e nutrición, con tendencia á hipoglucemia nas tardes horas da noite e da noite, cun curso inestable da enfermidade con importantes flutuacións nos niveis de glicosa no sangue.
A diabetes tipo 2 en nenos e adolescentes
A causa da diabetes tipo 2 foi a obesidade. A obesidade está intimamente asociada a unha violación da sensibilidade á insulina (resistencia á insulina), que, en combinación coa deficiencia relativa de insulina existente, leva ao desenvolvemento de diabetes tipo 2.
A diferenza dos adultos, a diabetes tipo 2 en nenos e adolescentes caracterízase por un inicio precoz de complicacións vasculares, incluíndo aterosclerose e enfermidades coronarias, ictus, infarto de miocardio, insuficiencia renal, neuropatía con risco de amputación de extremidades e retinopatía, o que conduce a cegueira.
A aparición de síntomas xeralmente ocorre na adolescencia. Signos da enfermidade:
- aumento da produción de urina,
- sede
- discapacidade visual
- perda de peso
- a presenza de glicosa na orina,
- ás veces - un maior contido de cetonas na orina.
O tratamento para a diabetes tipo 2 en nenos e adolescentes inclúe:
- diminución do sobrepeso,
- aumento da actividade física,
- normalización da glicemia,
- tratamento das condicións concomitantes - metabolismo da graxa alterada, presión arterial alta, alteración da función renal, hepatose graxa.
Para reducir a resistencia á insulina, aumentar a secreción de insulina en nenos e adolescentes, trátase a metformina. Esta é unha droga do grupo biguanida. O medicamento actúa a través de receptores de insulina sobre a sensibilidade dos tecidos periféricos á insulina e reduce o nivel de insulina que circula no sangue.
Diabetes mellit monóxenos
As causas da diabetes de tipo monoxénico son a herdanza. Esta é unha diabetes leve. Procede sen cetose e aparece por primeira vez na adolescencia ou na idade adulta temperá. Anteriormente, a enfermidade chamábase "Diabetes de aparición madura dos mozos - MODY". As causas da enfermidade son mutacións nos xenes.
Diabetes mellitus neonatal (diabetes mellitus monogénico infantil)
O período neonatal é a idade do bebé desde o nacemento ata os 28 días. A diabetes mellitus tipo 1 raramente se manifesta no primeiro ano da vida dun neno, especialmente antes dos seis meses. A diabetes neonatal chámase unha forma monoxénica de diabetes nos primeiros 6 meses da vida dun neno. A enfermidade tamén pode mostrar signos clínicos á idade de 9-12 meses. Por iso, propúxose o seu outro nome - "diabetes monóxeno infantil", pero o termo "diabetes neonatal" aínda é amplamente utilizado.
Esta é unha enfermidade rara. As causas da diabetes en nenos deste tipo son un atraso no desenvolvemento fetal do feto como consecuencia da deficiencia de insulina, así como varios efectos clínicos asociados ao traballo do páncreas.
Aproximadamente a metade dos casos de diabetes mellitus neonatal requiren tratamento ao longo da vida da enfermidade. Noutros casos, despois dunhas semanas ou meses, os síntomas da enfermidade desaparecen, pero a posibilidade de recaer no futuro.
Causas da diabetes nos nenos
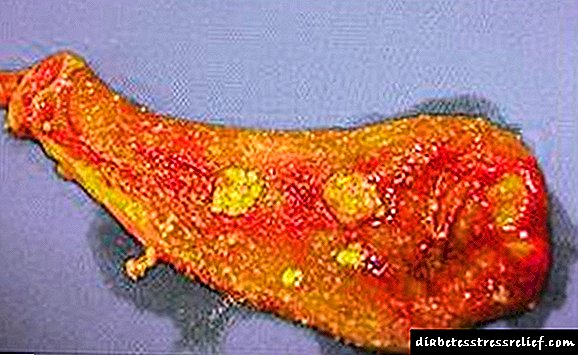
A esencia e causa raíz da diabetes e o primeiro e segundo tipo reside na violación das funcións do páncreas. O órgano refírese tanto ás glándulas de secreción externa como interna. As súas principais funcións:
• Illamento do zume pancreático, cuxos encimas son necesarios para a dixestión,
• produción de insulina,
• Regulación do metabolismo no corpo de graxas, carbohidratos e proteínas.
Se falamos de diabetes tipo 1, dependente da insulina, o principal culpable da enfermidade é o proceso autoinmune. Con ela prodúcese a destrución de células beta que producen insulina (situada no páncreas) e un bloqueo completo da súa produción.
Preste atención! O primeiro e máis importante motivo para o desenvolvemento da patoloxía que se consideraba foi chamada por especialistas a predisposición xenética. Este feito debe alertar a pais que saiban que un deles tiña este problema na súa familia e facer análises de sangue especiais para a súa glicosa.
Outros motivos para a formación de patoloxía:
- O impacto de microorganismos - virus do grupo citomegalovirus, enterovirus, virus Coxsackie, virus do herpes, virus da tos ferina, orellas, sarampelo, rubéola, varicela,
- As enfermidades autoinmunes dun bebé - con elas o sistema inmune afecta negativamente ao páncreas - os corpos de inmunidade específicos destruen a estrutura dun órgano,
- Danos no fígado por virus,
- Tumores malignos formados a unha idade temperá,
- Infeccións agudas e crónicas do tracto urinario
- Lesións ou outras lesións do páncreas.
É importante saber! Tamén enfermidades como o esclerodermia e a artrite reumatoide, o lupus eritematoso e a acromegalia, o bocio tóxico e a pancreatite tamén forman diabete. Ademais do anterior, a causa do desenvolvemento desta patoloxía é a síndrome de Itsenko-Cushing, Down, Klinefelter.
Factores provocadores da diabetes infantil:
- Alimentación frecuente con posterior desenvolvemento de sobrepeso. As violacións das regras para alimentar a un neno polos pais pódense atribuír á mesma categoría - os menús monótonos dominados polos hidratos de carbono forman obesidade, logo da diabetes.
- Diminución da actividade física no neno, estancia rara ao aire libre, violación dos réximes de traballo e descanso,
- Tomar medicamentos sen supervisión por parte do médico asistente,
- Estrés no bebé
- Alimentación artificial ou mixta,
- Cirurxía na historia do neno,
- Comer leite enteiro de vaca.
Polo tanto, non existe dependencia de idade da diabetes tipo 1. A diabetes autoinmune considérase unha enfermidade infantil - o principal golpe recae nos nenos do xardín de infancia, da escola e da adolescencia.
A diabetes mellitus tipo 1 é moito menos común en nenos do primeiro ano de vida e maiores (16-18 anos).
A diabetes tipo 2 é característica das persoas maiores - aínda que nos últimos anos foi bastante común nos nenos - e tamén ten as súas propias razóns para o desenvolvemento:
• A pancreatite con exacerbacións periódicas, o que conduce ao fracaso inevitable do páncreas,
• Unha reacción anormal do corpo á insulina,
• Idade: a maioría das veces este tipo de diabetes aparece en persoas maiores de 40 anos,
• Disposición xenética,
• Alimentación excesiva, sobrepeso. A diabetes tipo 2 tamén se denomina enfermidade de persoas obesas.
Este tipo - o máis común - ata un 90% dos casos recaen sobre el.
Síntomas da diabetes en nenos
 Os dous tipos de diabetes caracterízanse polos mesmos síntomas en todos os períodos do curso. Ao comezo da enfermidade, pode observar debilidade xeral, malestar no bebé. A medida que a patoloxía se desenvolve, o aumento da transpiración e a picazón únense - e pode ser moderado e severo - o que produce ansiedade e trastornos do sono ao pequeno paciente. Os síntomas enumerados son máis susceptibles de ser indirectos, é dicir, pódense observar con outras enfermidades.
Os dous tipos de diabetes caracterízanse polos mesmos síntomas en todos os períodos do curso. Ao comezo da enfermidade, pode observar debilidade xeral, malestar no bebé. A medida que a patoloxía se desenvolve, o aumento da transpiración e a picazón únense - e pode ser moderado e severo - o que produce ansiedade e trastornos do sono ao pequeno paciente. Os síntomas enumerados son máis susceptibles de ser indirectos, é dicir, pódense observar con outras enfermidades.
Os pais deben estar atentos se o neno comeza a orinar frecuentemente, especialmente a miúdo o bebé pide un aseo durante a noite. A razón para isto é unha forte e constante sede - o neno adoita beber. Ademais, ten sensación de fame, aumento do apetito - do sistema dixestivo a miúdo obsérvase náuseas con vómitos posteriores.
A pesar de que o neno adoita beber, ten unha mucosa oral seca, á que se une un sabor metálico na boca, mentres que o cheiro da boca aseméllase ás mazás empapadas.
Debido a que a actividade do neno é reducida, está gañando rapidamente exceso de peso, ademais, a presión e a temperatura do corpo do bebé varían. A visión sofre - ao comezo da enfermidade, obsérvase unha diminución da gravidade, que logo pode ser substituída por unha imaxe dividida.
Ademais, redúcese a inmunidade e a forza ósea do neno.
É importante saber! Os pais teñen que prestar especial atención ao recentemente nado. Os bebés non poden queixarse de sentirse mal e mostrar onde doe. É importante vixiar o bebé, seguir os patróns de alimentación e non negarse a facer análises de sangue.
Tratamento da diabetes en nenos
Descende unha dieta obrigatoria e medicamentos especiais. Estes nenos son medicamentos recetados que poden baixar o nivel de azucre - só un médico pode prescribir a súa dosificación e curso de administración, tendo estudado detidamente as probas. A indicación para estes pacientes é a insulinoterapia, que é prescrita para a vida. A maioría das veces úsase unha bomba de insulina.
A dieta de tales bebés debe estar completamente desprovista de carbohidratos e graxas orgánicas, especialmente refinadas. Mostra fracción, pero é frecuente. Os pais deben considerar coidadosamente as calorías que o bebé consumiu - por comodidade, podes manter un diario de comida.
Que é a diabetes
Para comprender as causas da enfermidade, é necesario entender o que se trata. O azucre que entra no corpo descomponse ata a glicosa. É ela a que é a base enerxética para a existencia de adultos e nenos. A insulina é necesaria para a captación de glicosa. A hormona é producida polas células beta do páncreas e, por algún motivo esta función se perturba, a glicosa permanece sen procesar.
Os valores normais de azucre no sangue para os escolares están entre os 3,5 e os 5,5.Nos recentemente nados, a súa norma é 1,6-4,0, e nos bebés - 2,8-4,4. Con diabetes, estas cifras ascenden a 10 e superiores.
Tipos e formas da enfermidade
Dependendo das causas da diabetes, clasifícase por tipo e forma. En primeiro lugar, a diabetes divídese en dous grandes grupos:
- Tipo I - autoinmune que se produce por un mal funcionamento do sistema inmunitario do neno. É este tipo que é especialmente común entre os nenos e o pico da súa detección prodúcese á idade de entre 5 e 11 anos
- non de tipo I - todos os demais casos de enfermidades, incluída a diabetes tipo II coñecida, inclúen neste grupo. Estas formas de diabetes non son inmunes
Ao redor do 10% dos casos de diabetes en nenos non son do tipo I, que se divide en 4 formas:
- Diabetes tipo II: a insulina é producida pero non a percibe o corpo
- MODY: causado por danos xenéticos ás células produtoras de insulina
- NSD: diabetes en desenvolvemento de recentemente nados ou diabetes neonatal de natureza xenética
- Diabetes resultantes de síndromes xenéticos
Consideremos con máis detalle as causas, síntomas e métodos de tratamento para cada tipo de enfermidade.
Diabetes de tipo I: autoinmune
A base da enfermidade é un mal funcionamento no sistema inmunitario, cando as células beta pancreáticas comezan a ser percibidas como hostís e destruídas pola súa propia inmunidade. Esta forma de diabetes é diagnosticada no 90% dos nenos enfermos e é causada por unha combinación de dúas razóns:
- Predisposición xenética
- Exposición a factores externos que provocan o inicio da enfermidade
Estes factores externos inclúen:
- Enfermidades infecciosas: gripe, rubéola, varicela, orellas
- O estrés - pode ocorrer cando o neno se adapta a un novo equipo (xardín de infancia ou escola) ou nunha situación psicolóxica desfavorable na familia
- Nutrición: alimentación artificial, conservantes, nitratos, exceso de glute
- Unha serie de substancias tóxicas para células beta, por exemplo, o rodenticido, que é un veleno en roedores
Para que se realice a predisposición xenética dun neno á diabetes, é necesaria a exposición a algún factor externo. Na fase latente, as células inmunes destruen lentamente as células beta produtoras de insulina. Pola mañá, o azucre do neno mantense dentro dos límites normais, pero despois dunha comida, obsérvanse os seus saltos.
A diabetes autoinmune en nenos antes do inicio do coma pode ser sospeitoso polos seguintes síntomas:
- A sede - tórnase moi forte, porque a glicosa excesiva no sangue comeza a sacar auga das células do corpo
- A micción frecuente é consecuencia dun aumento da sede. Se na casa o neno adoita ir ao váter, entón nun formulario delicado debes preguntarlles aos profesores da escola ou aos xardíns de infancia se se observan os mesmos problemas aquí
- O desquite é un signo moi grave, especialmente se a enuresis non se viu antes
- Unha forte perda de peso: para obter a enerxía necesaria, o corpo do neno en vez de glicosa comeza a descompoñer graxas e tecidos musculares
- Fatiga: convértese nun compañeiro constante debido á falta de enerxía
- Cambio no apetito: aparece fame, xa que o corpo non é capaz de procesar correctamente os alimentos entrantes, e a perda do apetito é un signo de incipiente cetoacidosis
- A discapacidade visual é un resultado directo do alto contido de azucre, pero só os nenos máis vellos poden queixarse respecto diso
- A aparición do fungo - nas nenas comeza o tordo, os bebés sofren unha erupción grave do cueiro
- A cetoacidosis é un aumento que pode causar a vida no corpo de azucre e cetonas, que se manifesta por perda de apetito, náuseas, vómitos, dor de estómago, perda de coñecemento
Se observa algún cambio no comportamento e estado do neno, ten que contactar cun pediatra. A pregunta de quen trata a enfermidade decídese inequívocamente - un endocrinólogo.É imposible desfacerse da diabetes autoinmune, pero o seu correcto manexo axudará ao neno a evitar crises diabéticas e destrución prematura do sistema vascular. Os pacientes deben tomar insulina toda a vida.
Diabetes tipo II
Durante moito tempo foi considerada unha enfermidade dos anciáns, pero agora cada vez son máis os adolescentes que se enferman con ela. A esencia da enfermidade é que o páncreas produce bastante insulina, pero non o percibe o corpo. Os adolescentes son máis propensos a padecer este tipo de diabetes, xa que durante a pubertade as hormonas de crecemento e as hormonas sexuais comezan a inhibir a sensibilidade dos tecidos á insulina.
As principais causas da enfermidade son:
- Sobrepeso e obesidade
- Un estilo de vida sedentario: para escolares e adolescentes unha excesiva paixón polos ordenadores
- Medicación hormonal
- Enfermidades do sistema endocrino (non do páncreas)
Segue unha actitude máis coidada cos nenos naquelas familias onde hai casos de diabetes tipo II en familiares, o neno naceu cun peso inferior a 2,5 kg. Para as nenas, a presenza de ovario poliquístico ten un risco particular.
A diabetes deste tipo adoita desenvolverse de xeito imperceptible ou cun lixeiro aumento da sede, un cambio no nivel e no peso do azucre. No 25% dos casos, a enfermidade maniféstase con todos os signos de diabetes autoinmune, e aquí reside o principal perigo: confundir as dúas formas de diagnóstico. Na diabetes tipo II, non hai anticorpos contra as células beta nas probas e non se detecta a inmunidade dos tecidos á insulina. Ás veces en nenos con diabetes tipo II, aparecen manchas escuras entre os dedos ou nas axilas.
O tratamento baséase en seguir unha dieta e tomar diversos medicamentos que baixan os niveis de azucre, así como regular o curso das enfermidades concomitantes.
Diabetes MODY
Atópase en nenos menores de 10 anos. A principal causa da enfermidade é o dano ás células beta a nivel xenético. A transferencia de ADN danado é independente de xénero. A enfermidade é diagnosticada só por análises xenéticas, normalmente ten un curso sen complicacións, nun principio prescinde da introdución de insulina adicional, pero ao final pode converterse en dependente da insulina. O grupo de risco inclúe nenos cuxas familias teñen varias xeracións de pacientes con diabetes, casos de insuficiencia renal.
NSD - Diabetes Neonatal
Esta forma de diabetes non inmune detéctase en nenos menores de seis meses, é rara e ten natureza xenética. Hai dúas formas: transitorias e permanentes.
Características da forma transitoria:
- Retraso de crecemento intrauterino
- Alta cantidade de azucre e deshidratación despois do nacemento
- Falta de coma
- O tratamento consiste en insulinoterapia durante un ano e medio.
- A diabetes adolescente regresa no 50% dos casos
A forma permanente é similar á transitoria, pero ten as seguintes características:
- Dependencia de insulina persistente
- As desviacións no desenvolvemento fetal obsérvanse só ocasionalmente
Esencia da enfermidade
En estado normal, o páncreas (un dos seus departamentos) produce unha substancia especial: a insulina. Afecta os procesos metabólicos en todos os tecidos. A súa tarefa principal é reducir a glicosa no sangue, que se forma como resultado de comer alimentos ricos en hidratos de carbono.
Se o azucre non se elimina puntualmente, os nervios, os vasos sanguíneos e os órganos internos sofren. Desenvólvese cetoacidosis ou coma hiperosomolar, que pode levar á morte. Tales situacións prodúcense se o páncreas non achega suficiente insulina ao corpo, ou se esta sustancia non cumpre as súas funcións de eliminar a glicosa do sangue.
Esta é a esencia desta misteriosa enfermidade. Hai algúns trazos da diabetes nos nenos, que os pais deben coñecer.
- A causa máis común de diabetes entre os nenos son as infeccións pasadas, e nos adultos - a obesidade.
- As formas hereditarias maniféstanse a unha idade temperá, pero non sempre inmediatamente despois do nacemento: poden pasar 2-3 anos antes de que a diabetes se manifeste.
- Nos nenos predominan formas graves da enfermidade, obsérvase unha tendencia á progresión. A estabilización ocorre normalmente durante a puberdade.
- Unha forma especial da enfermidade nos nenos é a diabetes mellitus latente, cando non hai síntomas e queixas obvias.
- A diabetes mellitus tipo I é a máis frecuentemente diagnosticada en nenos, diabetes tipo II - nos anciáns.
- As complicacións da diabetes varían en nenos e adultos. A unha idade temperá, a enfermidade está chea de retraso no desenvolvemento físico e, en primeiro lugar, a área xenital pode verse afectada. Con pulmóns débiles, a tuberculose pode comezar.
Estas son as características da diabetes infantil, que os pediatras consideran durante o tratamento e os pais deben ter presente. Coñecer tales matices a miúdo facilita unha comprensión do curso da enfermidade, elimina medos innecesarios e permite tomar medidas oportunas para detectar e tratar a patoloxía. Pero primeiro terás que descubrir que tipo de diabete ten desenvolvido o seu fillo.
Terminoloxía científica. A palabra diabetes remóntase ao grego antigo "διαβαίνω", que se traduce de forma diferente nas fontes: cruzar, expirar, sifón, etc. Pero en calquera caso está asociado a unha micción excesiva: o principal síntoma desta enfermidade. Azucre: porque a orina debido á abundancia de glicosa nela é doce.
Variedades
Ao facer un diagnóstico, o neno adoita empregar a clasificación tradicional (etiolóxica) da diabetes. E o resto permiten determinar con máis precisión o estado do paciente.
- O máis común entre os nenos é a diabetes tipo xuvenil 1. Colócase cando o páncreas non produce insulina en cantidades suficientes. Así, o azucre no sangue non se excreta. Trátase de diabetes mellitus dependente da insulina (abreviatura - IDDM).
- A diabetes mellitus tipo 2 prácticamente non se lles dá aos nenos cando o corpo deixa de absorber insulina, debido a que non é capaz de cumprir a función de excreción de glicosa. Denomínase independente da insulina (denomínase NIDDM).
- Outras formas de diabetes que se desenvolven en nenos debido a defectos xenéticos na insulina, enfermidades pancreáticas, patoloxías endocrinas (síndrome de Itsenko-Cushing, acromegalía, bocio tóxico difuso, feocromocitoma) e o uso de certos medicamentos procedentes de infeccións.
Por gravidade
- Un curso leve (grao I) caracterízase por unha baixa glicemia, cando os indicadores non superan os 8 mmol / l (este é un estómago baleiro), non hai flutuacións no azucre no sangue durante todo o día.
- Gravedade media (II): a glicemia aumenta ata os 14 mmol / l, observanse flutuacións de azucre durante o día.
- O curso severo (grao III) caracterízase por un alto nivel de glicemia (máis de 14 mmol / l), con flutuacións significativas no azucre.
Segundo o grao de compensación do metabolismo dos carbohidratos
- Fase de compensación, cando o tratamento permite normalizar a glicosa no sangue.
- A fase de subcompensación, cando estes indicadores cun tratamento adecuado non son moi diferentes da norma.
- A fase de descompensación é moi perigosa, porque incluso os métodos de tratamento máis eficaces non poden mellorar o metabolismo dos carbohidratos.
- Anxiopatía.
- Retinopatía
- Neuropatía.
- Pé diabético.
- Nefropatía
Para o diagnóstico
Segundo o ICD, a diabetes mellitus está codificada coas marcas E 10-14, todas as complicacións están indicadas no diagnóstico de 0 a 9:
- 0 - coma diabético,
- 1 - cetoacidosis,
- 2 - problemas nos riles
- 3 - patoloxía ocular,
- 4 - neuroloxía,
- 5 - avarías na circulación periférica
- 6 - todas as outras complicacións especificadas,
- 7 - todo un complexo de complicacións múltiples,
- 8 - complicacións descoñecidas,
- 9 - falta de complicacións.
Na maioría das veces, aos nenos diagnostícanlles diabete tipo 1 e, segundo a gravidade do curso, o grao de compensación e as complicacións, prescríbese unha terapia adecuada. Dado que a enfermidade é difícil de tratar, é moito máis fácil previr o máximo posible. E por iso, os pais deben saber por que se desenvolve unha patoloxía así no corpo dos nenos.
Polas páxinas da historia. A insulina descubriuse só en 1921, e ata ese momento, os médicos prescribían aos pacientes con diabetes mellitus só dietas con fame ou media fame como tratamento.
A etioloxía da diabetes segue sendo estudada. Hai moitos controvertidos e non se entenden por completo mesmo por momentos de ciencia. Non obstante, os científicos chaman de forma inequívoca os principais factores de risco. Se os ten en conta, pode evitar o desenvolvemento da patoloxía no neno.
Causas do IDDM (tipo I)
- Defecto congénito ou adquirido.
- Enfermidades virais pasadas: varicela, rubéola, hepatite, gripe, herpes, papeiras.
- Intoxicación tóxica.
- Estrés.
- Enfermidade pancreática.
- Nutrición inadecuada: en bebés - alimentación artificial, posteriormente - moitos conservantes e nitratos nos alimentos.
Causas do NIDDM (Tipo II)
- Obesidade
- Tomar medicamentos hormonais.
- Pubertade.
- Falta de exercicio.
- Herdanza.
- Enfermidades endocrinas.
- Embarazo precoz en adolescentes.
Hai factores que non pode protexer ao seu fillo de (por exemplo, unha disfunción pancreática conxénita). Pero hai aqueles que todos os pais deben ter en conta para adoptar medidas preventivas constantemente. Isto axudará a reducir o risco de desenvolver patoloxía.
Se isto non se puido evitar, o diagnóstico oportuno convértese na tarefa primordial: nos primeiros signos é necesario consultar un médico. Para iso, debes saber como se manifesta a diabetes nos nenos, que síntomas deben alertar.
A unha nota. Cerca do 90% dos nenos con diabetes tipo II son obesos. A inactividade e a alimentación excesiva son as principais causas deste tipo de enfermidades.
Tratamento e prevención
Os nenos diabéticos necesitan unha supervisión médica continua e terapia. Os métodos modernos de diagnóstico, supervisión médica e un enfoque integrado permítennos garantir o desenvolvemento normal do corpo do neno. Houbo casos de recuperación completa de pacientes pequenos.
- A esencia do tratamento é a nutrición adecuada, a prescrición de medicamentos, a hixiene e a presenza de actividade física.
- O conxunto de fármacos inclúe insulina, sulfonamidas, biguanidas e outros.
- Para mellorar os procesos metabólicos no corpo, vitaminas e encimas son posibles.
A insulinoterapia xoga un papel importante no tratamento da diabetes.
Comeza con inxeccións de insulina cristalina de 6-8 horas, a dosificación media é de 8-10 unidades por inxección, que debería ser de 2-3 nun día.
Pódense usar medicamentos de longa duración, por exemplo, insulina-cinc-suspensión e suspensión-insulina-protamina, cuxa efectividade dura ata 24 horas.
A prescrición, a dose e o tempo de administración só o fan un especialista.
O prognóstico e o curso da enfermidade
Con diabetes en nenos, prodúcese unha deficiencia de insulina, que é producida polo páncreas. Debido á falta dunha hormona tan importante, moitas infeccións fanse perigosas para o paciente. Debido a unha diminución da susceptibilidade aos carbohidratos, pode producirse un coma. Esta é a condición máis perigosa que pode levar á morte.
A diabetes en nenos, como nos adultos, é unha enfermidade incurable e crónica. Esta enfermidade está relacionada co sistema endocrino e prodúcese debido á produción insuficiente de certa hormona necesaria para o movemento de glicosa ás células do corpo.Se unha persoa está sa, ten as substancias necesarias en cantidades suficientes, polo que os compoñentes útiles van onde precisan. Con diabetes, a glicosa non ten a capacidade de chegar ás células do corpo, polo que permanece no sangue e o corpo non recibe a nutrición necesaria.
Debido ao atraso na glicosa, non só se produce o debilitamento do corpo, senón tamén o engrosamento do sangue. Como resultado, non pode entregar rapidamente osíxeno e nutrientes ás células. Así, todos os procesos metabólicos son perturbados, polo que a diabetes nos nenos é extremadamente perigoso, porque pode causar complicacións graves.
A diabetes mellitus é de dous tipos. No primeiro caso, obsérvase unha produción insuficiente de insulina, o que conduce á necesidade de inxeccións diarias. As inxeccións axudan a manter o funcionamento normal do corpo e evitan que a glicosa se acumule no sangue. A enfermidade da segunda forma é unha patoloxía na que todo está en orde coa produción da hormona, é dicir, entra no corpo na cantidade adecuada, pero a célula do corpo non é recoñecida pola insulina, que é insensible a ela.

Coma e hipoglucemia
Co desenvolvemento da diabetes nun neno, o proceso de combustión de glicosa nos tecidos retarda. Para obter enerxía, o corpo dos nenos utiliza graxas, o que se converte no motivo da súa caída activa. Todo isto leva á acumulación de ácido acetona, beta-hidroxibutírico e acetoacético no sangue, é dicir, o corpo recibe unha intoxicación grave, que afecta principalmente ao funcionamento do sistema nervioso central. Este tipo de complicacións leva a un coma diabético. Durante este período, hai unha violación da circulación sanguínea e do sistema respiratorio, polo tanto, se non toma as medidas adecuadas, o neno morrerá simplemente.
A hipoglicemia ocorre nas fases iniciais da diabetes. Por regra xeral, isto é posible coa selección dunha dieta especial ou insulinoterapia para o paciente. Os nenos que padecen diabetes necesitan comer correctamente e completamente e tamén evitar un forte esforzo físico, o que pode levar a unha hipoglucemia. Esta manifestación da diabetes pódese determinar polo mareo, a palidez e a letargia do neno, así como por movementos convulsivos e conciencia prexudicada.
Teña coidado
Segundo a OMS, cada ano no mundo morren 2 millóns de persoas por diabete e as súas complicacións. A falta de apoio cualificado para o corpo, a diabetes conduce a varias clases de complicacións, destruíndo gradualmente o corpo humano.
As complicacións máis comúns son: gangrena diabética, nefropatía, retinopatía, úlceras tróficas, hipoglucemia, cetoacidosis. A diabetes tamén pode levar ao desenvolvemento de tumores cancerosos. En case todos os casos, un diabético morre, loita cunha enfermidade dolorosa, ou convértese nunha persoa real con discapacidade.
Que fan as persoas con diabetes? O Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu facer unha ferramenta que cura completamente a diabetes.
Actualmente está en marcha o programa federal "Nación saudable", no marco do cal este medicamento se entrega a todos os residentes da Federación Rusa e da CEI GRATIS . Para máis información, consulte o sitio web oficial de MINZDRAVA.

Consecuencias da diabetes
Os pais teñen que recordar que un neno con diabetes necesita coidados especiais. Un pequeno paciente necesita un tratamento adecuado, o que evitará complicacións graves. A falta de atención adecuada ao problema pode levar a un alentimento do crecemento e desenvolvemento do corpo do neno. Moitas veces os síntomas e signos de diabetes exprésanse como un fígado agrandado, xa que o glicóxeno e a graxa acumúlanse neste órgano.
Como ocorre con outras enfermidades crónicas, con diabetes en nenos pódese observar un trastorno mental. Isto afecta ao comportamento do paciente.
En canto aos cambios vasculares diabéticos, unha patoloxía similar en nenos non é moi común. Non obstante, coa idade, isto maniféstase con máis forza, polo que os terapeuta notan danos vasculares no 90% dos pacientes. Esta é unha complicación moi perigosa que pode reducir a esperanza de vida do paciente se as manifestacións da diabetes comezaron na infancia.
Os nosos lectores escriben
Asunto: Diabetes gañados
A: my-diabet.ru Administración

Aos 47 anos, diagnosticáronme diabetes tipo 2. En poucas semanas gañei case 15 kg. A fatiga constante, a somnolencia, a sensación de debilidade, a visión comezou a sentarse. Cando cumprín os 66 anos, estaba acoitelando a miña insulina de forma estable; todo estaba moi mal.
E aquí está a miña historia
A enfermidade seguiu desenvolvéndose, comezaron ataques periódicos, a ambulancia literalmente devolveume do outro mundo. Todo o tempo pensei que esta vez sería a última.
Todo cambiou cando a miña filla me deixou ler un artigo en Internet. Non podes imaxinar o agradecido que estou con ela. Este artigo axudoume a librarme completamente da diabetes, unha enfermidade supostamente incurable. Os últimos dous anos comecei a mover máis, na primavera e no verán vou ao país todos os días, cultivo tomates e vendelos no mercado. As miñas tías están sorprendidas de como sigo todo, de onde vén tanta forza e enerxía, aínda non cren que teña 66 anos.
Quen queira vivir unha vida longa e enérxica e esquecer esta terrible enfermidade para sempre, leva 5 minutos e lea este artigo.
Vaia ao artigo >>>
As persoas que padecen diabetes desde a infancia terán moitos problemas no futuro. Estes inclúen o desenvolvemento de aterosclerose, glomerulosclerose, retinopatía e cataratas.

Sinais de Insuficiencia Insulina
En nenos e adultos, os síntomas da enfermidade son algo diferentes. En pacientes novos, os primeiros signos de diabetes adoitan manifestarse en poliuria, aos que moitos pais non prestan atención porque consideran que isto é unha simple incontinencia nocturna. Este é un erro extremadamente común cometido non só polos familiares do bebé, senón tamén por especialistas.
Os nenos con diabetes a miúdo poden ter sede. Débense ter en conta os signos de polidipsia, xa que son un claro síntoma da enfermidade. Ademais, o neno está perdendo peso. Isto é posible incluso con boa alimentación e bo apetito.
Co desenvolvemento da diabetes, excrétase moita ouriña do corpo. É brillante e parece normal, pero a análise mostra unha concentración excesiva de azucre e acetona. É de notar que co desenvolvemento da enfermidade tamén se observa acumulación de glicosa no sangue do paciente.
Contos dos nosos lectores
Derrota de diabetes na casa. Pasaron un mes desde que me esquezo dos saltos de azucre e de tomar insulina. Ah, como adoitaba sufrir, desmaio constante, chamadas de emerxencia. Cantas veces fun aos endocrinólogos, pero só din unha cousa alí - "Tome insulina". E agora pasaron 5 semanas, xa que o nivel de azucre no sangue é normal, nin unha soa inxección de insulina e todo grazas a este artigo. Todo o mundo con diabetes debe ler!
Se os pais advirten síntomas similares nun neno, definitivamente deben consultar a un especialista. O descoido a longo prazo dos signos dunha enfermidade tan perigosa leva a que nuns meses o bebé poida desenvolver coma diabético. Se o corpo se infecta, o proceso pode acelerarse e en poucos días xurdirá un grave perigo para a vida.
Con acceso oportuno a un médico, pode determinar a diabetes nun neno na fase inicial e realizar un tratamento oportuno. O diagnóstico da enfermidade realízase principalmente por unha proba de sangue para a glicosa. Entre os signos obvios, cabe destacar a excesiva delgadeza e a sede constante do neno debido á deshidratación do tecido.É importante notar que en diabete mellitus, un neno adoita ter "apetito brutal", pero non aumenta o peso corporal. Este síntoma ocorre debido á deficiencia de insulina, o que fai que os tecidos procesen as súas propias proteínas e graxas, xa que non reciben glicosa. Noutras palabras, o corpo comeza a comer por dentro.
Con unha produción insuficiente de insulina, a diabetes nos nenos pode desenvolverse moi rapidamente. Por este motivo, calquera síntoma sospeitoso non pode ignorarse, a enfermidade pode progresar non ao día, senón á hora. Na infancia, é a primeira forma de diabetes que é especialmente perigosa para a vida dunha persoa.
O segundo tipo de enfermidade caracterízase por un curso máis tranquilo da enfermidade. Os síntomas da diabetes parecen máis lentos, polo que diagnosticar a enfermidade no estadio inicial pode ser moi difícil. Por regra xeral, con este tipo de diabetes, o paciente chega a ver a un médico con moitas complicacións. Os síntomas da diabetes mellitus nos nenos, nos que as células do corpo non recoñecen a insulina, exprésanse coceira severa, supuración da pel e convulsións persistentes, procesos inflamatorios na pel que son moi difíciles de tratar, boca seca, debilidade muscular, fatiga e letarxia, por regra xeral, peculiar na infancia.

Os pais deben ter coidado con síntomas como a supuración e a inflamación na pel, a mala cicatrización das feridas, o sangrado grave das enxivas, a visión prexudicada e as convulsións. Os nenos que padecen diabetes vólvense moi anímicos e cansan rapidamente de calquera actividade.
Coidado infantil necesario
Se se detecta unha enfermidade tan perigosa, un pequeno paciente é enviado a un hospital. Nun primeiro momento, é necesario determinar a dosificación adecuada do medicamento e prescribir unha dieta. Despois de que o médico determine que o corpo percibe normalmente a insulina inxectada, pode cambiar ao tratamento ambulatorio.
A deficiencia de insulina considérase unha enfermidade crónica, polo tanto é imposible desfacerse completamente dela, con todo, coa axuda de medicamentos especiais e unha dieta terapéutica, pódense minimizar as súas manifestacións e efectos no corpo.
Coidar dun paciente con diabetes é unha tarefa difícil que non se pode realizar sen un traballo duro. Os pais deben cumprir todos os requisitos dun especialista con toda responsabilidade. Un paso importante é a terapia dietética. Esta é unha das formas máis eficaces de evitar o desenvolvemento de complicacións en nenos e adultos. A cantidade de graxas, proteínas e hidratos de carbono é determinada polo médico atendendo en función do peso e estado do corpo do paciente. O azucre debe ser excluído da dieta, xa que o paciente o recibirá en cantidades suficientes de leite e froitas.

Axuda cos síntomas dun coma diabético
Cando se produce unha condición crítica, debes actuar moi rápido. Todas as accións deben ser extremadamente precisas, xa que o estado dun coma diabético pode acabar coa morte dun neno.
O pronóstico neste caso depende de canto tempo estivo inconsciente e da gravidade do estado do paciente. Os pais que coidan dun neno que padece diabetes necesitan comprender que non sempre é posible facer fronte a un coma diabético na casa. Moitas veces isto require unha reanimación urxente.
Os principais obxectivos neste caso son estimular o corpo a absorber azucre, loitar contra a circulación sanguínea deteriorada, acidosis e exicosis e accións que evitarán o desenvolvemento da hipokalemia. A terapia con insulina é prescrita definitivamente e realízase unha administración intravenosa a longo prazo dunha solución de sal, glicosa ao 5% e bicarbonato sódico. Ademais, todo depende da idade do paciente e das características do corpo.A dosificación de medicamentos, así como o réxime de tratamento, é determinada só polo médico asistente. Non se pode falar de ningún medicamento propio e un cambio independente na dosificación de medicamentos.
O que os pais non deben esquecer
Coa insulina terapéutica, para que o neno reciba unha dose do medicamento, non é preciso poñerse en contacto cunha institución médica cada vez. As inxeccións poden facelas os propios pais, pero é necesario inxectar en distintas partes do corpo para evitar o desenvolvemento de lipodistrofia.
Os pais deben informarlle ao neno sobre a súa enfermidade e ensinarlles a identificar indicios de hipoglucemia de forma independente. Isto axudará, se é necesario, consultar un médico antes do inicio da crise.
Hai que lembrar que a necesidade do corpo do neno de insulina pode cambiar periodicamente. Polo tanto, é necesario consultar a un médico a tempo e someterse a un exame.
Non menos importante e adestramento psicolóxico con fins preventivos para pais e fillo. Necesitamos aprender a non entrar en pánico en momentos especialmente difíciles. Os adultos deben comprender todo o que está a suceder e saber actuar correctamente neste momento. Sempre a man debe ser ferramentas útiles de primeiros auxilios. Os pais deben ser fortes e apoiar ao seu fillo. Non podes perder o corazón. Coa diabetes, podes vivir unha vida chea de amor e momentos alegres.
Tira conclusións
Se le estas liñas, pode concluír que vostede ou os seus seres queridos están enfermos de diabetes.
Realizamos unha investigación, estudamos unha chea de materiais e comprobamos o máis importante dos métodos e drogas para a diabetes. O veredicto é o seguinte:
Se se administraban todos os fármacos, só foron un resultado temporal, en canto se detivo a inxestión, a enfermidade intensificouse drasticamente.
A única droga que deu resultados significativos é Dialife.
Polo momento, este é o único medicamento que pode curar completamente a diabetes. Dialife mostrou un efecto especialmente forte nas primeiras etapas da diabetes.
Pedimos ao Ministerio de Sanidade:
E para os lectores do noso sitio agora hai unha oportunidade
obter dialife GRATIS!
Atención! Os casos de venda de droga falsa Dialife fixéronse máis frecuentes.
Ao facer unha solicitude usando as ligazóns anteriores, ten a seguridade de recibir un produto de calidade dun fabricante oficial. Ademais, ao pedir no sitio web oficial, recibe unha garantía de devolución (incluídos os gastos de transporte) no caso de que a droga non teña efecto terapéutico.
A diabetes mellitus nos nenos aparece debido a unha violación do proceso de descomposición do azucre (glicosa) no corpo. Esta é unha enfermidade moi perigosa, a taxa de mortalidade desde a que era anterior ao uso das inxeccións de insulina era case o cen por cento.
O número de nenos que viven na nosa época que son tratados e vixian a súa saúde depende só da pronta preocupación dos pais cara ao endocrinólogo e da calidade da terapia. Se todo se fai correctamente, os nenos viven sempre que unha persoa saudable normal.
A produción de enerxía no corpo do neno prodúcese coa axuda da insulina. Fórmase no páncreas nas células dos illotes de Langerhans e prodúcese sempre nun volume diferente. Por exemplo, cando se come comida, prodúcese intensamente e durante o sono, pola contra, máis débil.
Cando a glicosa con alimentos entra no corpo, a súa cantidade aumenta bruscamente, despois do que comeza a liberarse insulina, que absorbe a glicosa e reduce a cantidade de azucre no sangue. Diminuíu - deixou de producirse a insulina. Un bebé saudable leva aproximadamente dúas horas para facelo.
Hai dous tipos de diabetes. Teñen diferentes causas de orixe, síntomas, desenvolvemento e tratamento.
- Primeiro tipo. Comeza cando falta insulina no sangue. As células prodúceno pouco ou nada.O corpo do neno simplemente non pode facer fronte ao procesamento da glicosa e o azucre no sangue aumenta. Este tipo de diabetes sempre se corrixe inxectando insulina.
- O segundo tipo. Neste caso prodúcese unha cantidade normal de insulina, pero ás veces prodúcese un exceso. Pérdese a sensibilidade a esta hormona no corpo do neno e el deixa de recoñecelo.
En nenos maiores dun ano
Normalmente, os signos de diabetes en nenos de un a dous anos medran a velocidade do raio, de media durante varias semanas. Se notas os síntomas descritos a continuación no teu bebé, lévao á clínica e fai probas.
Non ignore nunca este tipo de síntomas de diabetes nos nenos, porque a situación pode empeorar:
- Viaxes frecuentes ao inodoro "pouco a pouco". Os diabéticos adoitan beber moitos líquidos, que deben ser eliminados do corpo. Se o neno escribirá a miúdo pola noite, este é un signo moi alarmante.
- Perda de peso inusual. Este é un dos primeiros indicadores da diabetes infantil. Os nenos diabéticos non poden recibir enerxía do azucre que entra no corpo. Así, o corpo comeza a buscar outras fontes de "recarga" e atópaas na graxa subcutánea e na masa muscular.
- Fame frecuente. Os nenos de un a dous anos con diabetes tipo 1 están mal saturados. Os pacientes sempre teñen fame, aínda que comen moito. Certo, ás veces diminúe o apetito. Tal síntoma indica unha complicación moi mortal: a cetoacidosis diabética.
- O rapaz ten sedento constantemente. Normalmente, este síntoma indica a presenza de diabetes tipo 1 nun neno. Cando o azucre é elevado, o corpo intenta diluír a glicosa no sangue, deshidratando tecidos e células.
- Fatiga constante. O corpo do neno non produce enerxía de glicosa, respectivamente, as células padecen isto e envían os correspondentes sinais ao cerebro. Levan unha sensación de fatiga.
- Cetoacidosis diabética. Esta é unha complicación de diabetes que pon en risco a vida. Síntomas: alento de acetona, náuseas, respiración rápida rápida, somnolencia, dor de barriga. Se os pais non toman medidas urxentes neste caso, o diabético caerá en coma e morrerá. Isto normalmente sucede bastante rápido.
- Fungo. As nenas con diabetes tipo 1 adoitan ter tordo. Adoita desaparecer co inicio do tratamento.
As mostras anteriores de diabetes en nenos son ás veces observadas con outras enfermidades.
Por desgraza, a diabetes é unha enfermidade crónica que non é facilmente tratada. A terapia depende das razóns que levaron ao desenvolvemento da patoloxía no bebé.
As principais causas da diabetes nos nenos:
- Alimentación excesiva. Cando un neno consome de forma incontrolada unha gran cantidade de hidratos de carbono "lixeiros" (bombóns, rolos, azucre), isto carga moito o corpo e provoca a liberación de insulina no sangue. As células pancreáticas responsables da produción da hormona esgótanse rapidamente e deixan de funcionar. Como resultado, o neno diminúe a cantidade de insulina e aparece diabetes mellitus.
- Resfriados frecuentes. Cando un neno está constantemente enfermo, a proporción de anticorpos producidos polo corpo é violada. Ten lugar a supresión inmune que comeza a loitar coas súas propias células, é dicir, coa insulina. Isto leva a danos no páncreas e unha diminución dos niveis de insulina no sangue.
- Herdanza. As estatísticas mostran que nos nenos nacidos de familias de diabéticos tamén pode aparecer a enfermidade. Non necesariamente os nenos nacerán diabéticos, a enfermidade pode facerse sentir entre vinte e trinta anos, ás veces despois dos cincuenta.
- Inactividade. O seu resultado é un conxunto de exceso de peso. Mentres durante a educación física prodúcense intensamente células que producen insulina, o que reduce a glicosa no sangue, evitando que se converta en graxa.
- Exceso de peso. Se un neno come demasiado doce, o azucre non se converte en enerxía, senón que se converte en graxa. Como resultado, as células de graxa "cegan" receptores que recoñecen a insulina coa glicosa. Hai moita insulina no corpo, pero o azucre no sangue non se procesa.
Coma diabético
A enfermidade ten unha complicación moi grave. Chámase coma diabético.
Maniféstase en debilidade severa, sudoración severa, tremor, fame. O neno pode ter unha dobre visión, adormecemento dos beizos e lingua, "mareo". Neste momento agudo, o estado de ánimo cambia bruscamente - desde a calma ata a sobreexcitada e viceversa.
Unha reacción intempestiva a estes signos levará a que o paciente teña alucinacións, tremores, comportamento estraño, como resultado, caerá en coma.
Asegúrese de darlle un doce de chocolate ao seu fillo que pode comer se aumentan os seus niveis de insulina. Isto axudará a previr o desenvolvemento de hipoglucemia.
Nota: enfermidade hemolítica: incompatibilidade de grupos sanguíneos ou factor Rh da nai e do fillo. Unha patoloxía moi grave que se debe evitar.
Primeiro tipo
A diabetes infantil de primeiro tipo supón o noventa e oito por cento de todos os casos de manifestación da enfermidade en bebés. Trátase coa introdución da substitución de insulina.
Ademais, o neno debe comer correctamente, sen fame. Ademais do almorzo, xantar e cea, tomar lanches con alimentos vexetais. Limita o consumo de hidratos de carbono. É necesaria unha dieta para asegurar un nivel normal de glicosa e evitar complicacións que se producen cando hai un exceso ou falta de insulina.
Normalmente, o tratamento da diabetes en nenos vai acompañado do uso de insulina de acción curta - "Actrapida", "Protofan" e outras. Inxéctase cunha pluma de xiringa baixo a pel, que evita a sobredose hormonal. Os nenos poden administrar estes medicamentos. A pregunta "canto entrar?" Neste caso non xorde.
Os pais de nenos con diabetes deberían obter un glucómetro na farmacia. Este dispositivo permítelle medir o azucre no sangue. Todas as indicacións e a cantidade de alimentos comidos polo neno están rexistrados nun caderno, o que se mostra ao endocrinólogo. Así que lle será máis doado determinar a dose óptima de insulina.
O transplante de páncreas tamén pode tratar a diabetes tipo 1. Pero esta operación xa é unha medida extrema.

Segundo tipo
O tratamento da diabetes en nenos do segundo tipo tamén vai acompañado dunha dieta. Baséase en que os hidratos de carbono rápidos son completamente eliminados da dieta do neno - bombóns, rolo, etc. A dieta non pode ser violada, se non a glicosa no sangue pode subir drasticamente.
Para facilitar o seguimento dunha dieta, atopáronse con "unidades de pan" - a cantidade de produto que contén doce gramos de carbohidratos, que aumentan a cantidade de azucre no sangue en 2,2 mmol / l.
En moitos países europeos, os fabricantes indican "unidades de pan" na embalaxe de cada produto. Isto axuda aos diabéticos a controlar a súa dieta. Rusia aínda non introduciu este estándar, pero os pais poden calcular eles mesmos o contido das "unidades de pan". Para iso, o número de hidratos de carbono dispoñibles en cen gramos dun só produto divídese por doce e multiplícase polo peso que o neno planea comer. Obteña o número de "unidades de pan".
Relacionado
A diabetes mellitus en nenos pode ser tratada complementando a terapia médica con métodos alternativos.
- Educación física. A carga dosificada axudará a reducir a glicosa no sangue e a aumentar a sensibilidade do corpo á insulina. Cando os pais planifiquen a actividade física do bebé, deben darlle unha porción adicional de hidratos de carbono antes, durante e despois de que rematen. Aviso: non o esaxere! Está contraindicado o exercicio excesivo en nenos enfermos: pode haber coma diabético.
- Produtos vexetais. Se o bebé ten diabetes tipo 2, entón as sementes de fenugreek, a levadura de cervexa, chícharos, brócoli, salvia e okra serán útiles para controlar os niveis de azucre no sangue.
- Para reducir o exceso de peso, un neno pode ser dado cromo, ácido aristoloquico, Dubrovnik, Chitosan, momordica, Piruvato.
- Para suprimir a sensación de fame, podes mercar sprays orais homeopáticos, sistemas de parche nunha farmacia.

En bebés
Os pais dos bebés deben ter coidado, porque a diabetes non lles é inmediatamente evidente. Os primeiros signos de diabetes en nenos menores dun ano:
- Náuseas, somnolencia e letargo.
- Micción frecuente. Poden saír ao día de tres a seis litros de líquido.
- Cheira a acetona da miña boca.
- As manchas que semellan amidón permanecen nos cueiros. De feito, é o azucre (hai moitas fotos en Internet que demostran este fenómeno).
- Menor peso
- Ansiedade.
- Disminución da presión, ritmo cardíaco rápido.
- Erupción do cueiro nos xenitais externos que non desaparece.
- Respiracións longas.
Os síntomas descritos anteriormente aparecen en bebés con primeiro tipo de diabetes. A enfermidade do segundo tipo nos bebés comeza, como regra, de xeito imperceptible. E os nenos non están hospitalizados con síntomas, senón cunha enfermidade en desenvolvemento.
Ás veces poden aparecer os seguintes signos da enfermidade en bebés diabéticos tipo 2:
- Sangras que sufren as encías.
- Pústulas na pel.
- Sarna.
- Dolores nas esquinas dos beizos.
- Boca seca.
- Curación prolongada de contusións e feridas.
En bebés, a diabetes pode aparecer debido ás seguintes razóns:
- Nai diabética.
- Nai tomando certos medicamentos durante o embarazo.
- Pre-madurez.
Para controlar a diabetes en nenos que aínda non cumpriron un ano, debes seguir unha dieta baixa en carbohidratos sen consumir azucre. Hai que alimentar os peitos observando pausas.
A alimentación dun neno de ata un ano con diabetes adminístrase do mesmo xeito que a un sa. Pero hai algunhas limitacións. Os bebés deben alimentarse primeiro con zumes e purés de verduras e só despois introdúcense cereais e outros alimentos que conteñen hidratos de carbono.
Se o bebé recibe leite materno, pódese alimentar con comida da dieta da nai. Ademais, só se poden permitir produtos para un neno enfermo. Por exemplo, as verduras cocidas nunha dobre caldeira.
Os pequenos diabéticos de seis a sete meses pódense dar kefir sen azucre, puré de trigo mouro fervido, puré de patacas, marmelada de frutosa, mazá ralada e queixo cottage. O momento máis adecuado para alimentarse é seis, nove, once, trece, dezaseis, dezaoito, vinte e dúas horas.
Os endocrinólogos poden prohibir completamente aos nenos enfermos ou permitir unha cantidade limitada de gúrgola de sêmola e arroz, doces, rolos. Pero a dieta do bebé debería consistir principalmente en vexetais, produtos lácteos e froitas sen azucre.
É necesario previr a diabetes nos nenos desde o primeiro día. Algúns consellos:
- O mellor que poden facer as nais é amamantar ao seu bebé durante polo menos un ano e medio. Especialmente nenos cuxos pais teñen diabetes. A alimentación con mesturas artificiais de leite de vaca ás veces afecta negativamente a saúde do páncreas do bebé.
- Control do peso do bebé e prevención da obesidade.
- Nutrición adecuada na familia. Intente comer ben con toda a familia, limitando o uso de conservas, doces, fritos e produtos que conteñen cores artificiais. Asegúrese de comer máis verduras e froitas.
A diabetes mellitus nun neno é unha enfermidade grave que non se pode ignorar. En canto se notan os primeiros signos da enfermidade, os pais pronto deberían mostrar ao bebé ao endocrinólogo. Cando se detecta diabetes, as nais e os pais deben seguir estrictamente as instrucións do médico para que non haxa complicacións.
Intenta comer ben e ensina ao teu bebé co teu propio exemplo. Isto axudará a evitar a diabetes e outras enfermidades.
Na diabetes mellitus (DM), hai unha violación da produción da hormona por parte do páncreas, a insulina, necesaria para controlar o nivel de glicosa no sangue. Por desgraza, esta enfermidade non ten restricións de idade e desenvólvese en adultos e nenos.
É importante non perder os síntomas primarios, o que lle permite tomar medidas terapéuticas a tempo para evitar o desenvolvemento de graves consecuencias.
A diabetes mellitus nos nenos, por regra xeral, pódese determinar extremadamente raramente nas primeiras etapas, xa que non son capaces de describir lacónicamente as sensacións que xorden.
Causas
Nun neno, a diabetes pode desenvolverse por varias razóns. Entre os factores internos hai que destacar:
- Predisposición xenética. Os riscos de desenvolver diabete nos nenos aumentan se a súa nai está enferma con esta enfermidade. Para reducir os riscos, recoméndase manter un control estrito do azucre durante o embarazo.
- Nutrición inadecuada. Comer grandes cantidades de alimentos graxos e doces na primeira infancia leva a unha interrupción nos procesos metabólicos no corpo.
- Enfermidades virais graves (rubéola, varicela, hepatite e papeiras). Con estas enfermidades obsérvase unha poderosa resposta inmune. Os anticorpos producidos polo corpo comezan a actuar sobre o virus patóxeno, destruíndo xunto con el as células do páncreas. Isto orixina a interrupción dos procesos de produción de insulina e, antes de comezar o tratamento, recoméndase eliminar as causas da enfermidade, o que permite mellorar o estado do paciente.
Fases de Progresión
Non todas as formas de diabetes na infancia van acompañadas dunha diminución dos niveis de insulina. Os signos da enfermidade dependerán do grao de toxicidade en glicosa. Nalgúns casos obsérvase un curso leve que se caracteriza por un aumento da insulina no sangue.
A deficiencia de insulina é característica só para a diabetes mellitus tipo 1, o subtipo Mody e a forma neonatal da enfermidade. Os niveis elevados de insulina obsérvanse en diabetes tipo 2 e certos subtipos de Mody.
Fases do desenvolvemento con deficiencia de insulina:
- A falta de hormona pancreática leva a un consumo rápido de graxas.
- Como resultado da súa división, a formación de corpos de acetona e cetonas, que son o suficientemente tóxicos para o cerebro.
- Isto está cheo do desenvolvemento do proceso de "acidificación" no corpo, no que hai unha diminución do pH.
- Como resultado, ocorre unha cetoacidosis diabética e aparecen os primeiros síntomas da enfermidade.
Coa diabetes tipo 1, os procesos de oxidación prodúcense moito máis rápido debido ao feito de que no corpo do neno o sistema enzimático de desenvolvemento é bastante débil e incapaz de facer fronte a unha gran cantidade de toxinas. Se non se toman medidas de tratamento a tempo, hai grandes riscos de coma diabético. Nos nenos, unha complicación similar pode ocorrer dentro das 2-3 semanas despois do inicio dos síntomas primarios da enfermidade.
A diabetes módica é unha forma máis suave da enfermidade, nese caso pode non chegar ao proceso oxidativo e á intoxicación do corpo.
Neste caso, a deficiencia de insulina está mal expresada e os procesos patolóxicos desenvólvense bastante lentamente. A pesar disto, os síntomas primarios serán os mesmos que a diabetes tipo 1.
Cadro clínico
A diabetes nos nenos na fase inicial do desenvolvemento non é fácil de notar. A taxa de desenvolvemento dos cambios que se producen no corpo pode ser diferente, segundo o tipo de enfermidade. A diabetes tipo 1 ten un curso rápido - a condición xeral pode empeorar só en 5-7 días. Se falamos de diabetes tipo 2, neste caso, as manifestacións clínicas prodúcense gradualmente e moitas veces non dan a debida importancia.
Idade infantil de 0 a 3 anos
Non son fáciles de determinar as manifestacións da diabetes en nenos ata un ano. Isto débese a que nos recentemente nados só un especialista experimentado pode distinguir o cadro clínico dos procesos naturais. Na maioría das veces, a diabetes só se determina cando se producen signos como vómitos e deshidratación.
Os signos de diabetes en nenos de 2 anos caracterízanse por perturbar o sono e un mal aumento de peso. Por regra xeral, aparecen problemas dixestivos. Nas nenas da área dos xenitales externos aparece unha erupción característica do cueiro. Unha erupción aparece en forma de calor picante na pel. Son posibles reaccións alérxicas graves e lesións pustulares. Os pais con bebés poden notar a diabetes por orina pegajosa. Os cueiros e a roupa despois do secado convértense en fame.
Nenos preescolares (de 3 a 7 anos)
Os signos de diabetes en nenos a partir de 3 anos son a perda de peso rápida. A probabilidade de desenvolver distrofia non está excluída. O abdome amplíase e as flatulencias están atormentando. Hai unha pronunciada violación das feces e pelexas bastante frecuentes no abdome. As náuseas deixan paso ás dores de cabeza. Obsérvase desgarro e característica letarxia. Un cheiro a acetona aparece na boca e a miúdo négase a comer.
A diabetes tipo 2 nos últimos anos en nenos menores de 7 anos é cada vez máis común. Isto débese a que os pais demasiado pronto comezan a alimentar ao neno con alimentos nocivos, obtendo un conxunto de libras adicionais, o que implica unha diminución da actividade física. Pouco a pouco, aparecen trastornos metabólicos. A diabetes tipo 1 desenvolve unha vantaxe debido a unha predisposición xenética.
Nenos en idade escolar e secundaria
En nenos a partir de 7 anos, non é difícil determinar a diabetes. Debe prestar atención á cantidade de líquido que bebe e á frecuencia de uso do aseo. Se o neno ten enurese, debes consultar a un médico e pasar todas as probas necesarias. Podes sospeitar de diabete pola condición da pel, o nivel de rendemento e actividade do neno na escola.
Os signos de diabetes en nenos de 12 anos son similares ás manifestacións da enfermidade en adultos. Ante a primeira sospeita de diabetes, tes que facer unha proba de sangue para o azucre. Coa progresión da enfermidade, prodúcese unha violación das funcións dos riles e do fígado. Isto vén acompañado da aparición de edema no rostro e da amarela da pel. Moitas veces nesta idade hai unha forte diminución das funcións visuais.
Métodos de diagnóstico
Se hai nenas manifestacións clínicas de diabetes, recoméndase someterse a unha proba de sangue para o azucre. O indicador normal para nenos é 3,3-5,5 mmol / L. cando o nivel sube a 7,5 mmol / l, é unha forma latente de diabetes. Se os indicadores son superiores aos valores establecidos, o médico fai un diagnóstico: diabetes.
Para o diagnóstico, pode utilizar unha proba especial, que consiste en determinar a cantidade de azucre no sangue nun estómago baleiro e despois de consumir 75 g de glicosa disolta en auga. A ecografía do peritoneo prescríbese como medidas de diagnóstico adicionais, o que permite excluír a presenza de inflamación no páncreas.
Métodos de autocontrol coa axuda dos pais
Os pais poden determinar de forma independente se o neno ten diabetes. Para iso, recoméndase seguir estes pasos:
- Mide o azucre no sangue en xaxún con tiras de proba ou un contador de glicosa.
- Comparar co rendemento da proba realizada despois de comer.
- Analizar o cadro clínico da enfermidade.
O mellor é consultar a un médico se aparecen síntomas principais de diabetes nun neno. Con esta enfermidade, a cantidade de acetona no corpo é de gran importancia. Podes establecer o nivel superando unha proba de orina.
Que opcións de tratamento existen
Non se pode curar a diabetes nos nenos. A pesar do rápido desenvolvemento da industria farmacolóxica, aínda non hai ningún medicamento que poida curar a enfermidade. Ao contactar cun médico, prescribiranse todas as probas necesarias e prescribirase unha terapia farmacéutica de apoio, que eliminará a probabilidade de progresión da enfermidade e o desenvolvemento de complicacións.
Que son as drogas?
A diabetes tipo 1 nos nenos, o uso da insulina terapia é a base do tratamento. A terapia de substitución para pacientes pediátricos realízase empregando insulina ou análogos xeneticamente deseñados. Entre as opcións de tratamento máis eficaces, cabe destacar a terapia con insulina de bolus base. Esta táctica de tratamento implica o uso dunha forma prolongada de insulina pola mañá e pola noite. Antes das comidas, adminístrase un medicamento de acción curta.
O método moderno de insulinoterapia para a diabetes é unha bomba de insulina, deseñada para a administración continua de insulina no corpo. Este método é unha imitación da secreción basal. Tamén se practica un réxime de bolo, que se caracteriza por imitar a secreción post-nutricional.
A diabetes tipo 2 trátase con fármacos que reducen o azucre oral. Os compoñentes importantes do tratamento son o aumento da actividade física e da terapia dietética.
Cando se produce cetoacidosis, prescríbese a rehidratación da infusión. Neste caso, necesítase unha dose adicional de insulina. Cando un neno recoméndase dar alimentos que conteñan azucre, como té doce ou caramelo. Se o paciente perde o coñecemento, entón o glucagón ou a glicosa intravenosa deben administrarse intramuscularmente.
Que estilo de vida levar?
Máis importante coa diabetes é a nutrición. O paciente debe seguir unha dieta para excluír a probabilidade de progresión da enfermidade.
Para moitos pais, o diagnóstico da diabetes nun neno convértese nun verdadeiro golpe. Polo tanto, as nais e pais adoitan tentar non notar os primeiros signos dunha enfermidade perigosa, esperando o mellor. Pero debido a este medo de pánico á enfermidade, adoita perderse un tempo precioso cando un neno pode recibir axuda real e deixar a diabetes no inicio do seu desenvolvemento.
Polo tanto, os nenos con diabetes adoitan ir ao hospital en estado grave, cando a enfermidade xa comezou o seu efecto destrutivo no seu corpo. En tales nenos, detéctase un nivel crítico de azucre no sangue, diagnostícase unha diminución da visión, danos nos vasos sanguíneos, corazón e riles.
É importante que todos os pais dos bebés teñan en conta que os signos de diabetes infantil comezan a manifestarse a miúdo nun neno de 5 anos. Ás veces é moi difícil detectar os signos da enfermidade nunha infancia tan temperá.
Non é doado para un neno pequeno describir as súas queixas pola saúde, ademais, moitos adultos non os toman en serio, crendo que o neno acaba de actuar. Por iso, os pais precisan coñecer todos os signos de diabetes en nenos de 5 anos para identificar a enfermidade e comezar a súa terapia.
Por suposto, todos os pais deberían controlar coidadosamente a saúde dos seus fillos para poder identificar a tempo os síntomas da diabetes. Non obstante, debe prestarse especial atención a aqueles nenos que corren o risco de desenvolver esta enfermidade grave.
Actualmente, a medicina aínda non sabe a razón exacta pola que unha persoa ten un trastorno endocrino grave e desenvolve diabetes. Non obstante, hai varios factores que poden desencadear un proceso patolóxico no corpo que impida a absorción normal da glicosa.
Factores que contribúen ao desenvolvemento da diabetes.
- Un fillo nacido dun pai e dunha nai cun diagnóstico de diabetes herdará esta enfermidade no 80% dos casos.
- En tal situación, moi probablemente se manifestará na súa primeira infancia, non máis tarde de 5 anos.
- A razón disto son os xenes que afectan o desenvolvemento do páncreas.
- O ADN de cada persoa contén información sobre cantas células secreadoras de insulina serán despois do nacemento.
- Nos bebés que desenvolven diabete infantil, estas células adoitan ser moi poucas para o consumo normal de glicosa.
Consumo excesivo de azucre por parte dunha muller durante o embarazo. O aumento do nivel de glicosa no sangue dunha muller en situación é moi perigoso para o neno por nacer. O azucre penetra facilmente na placenta e entra no sistema circulatorio do feto, satuándoa de hidratos de carbono dixestibles. E dado que o feto require unha cantidade moi pequena de glicosa, transfórmase en tecido adiposo e deposítase no tecido subcutáneo. Os nenos nacidos de nais que consumen grandes cantidades de doces durante o embarazo nacen a miúdo cun enorme peso - de 5 kg e máis.
Uso frecuente de doces. O consumo regular de alimentos azucarados, como doces, bombóns, varios produtos de repostería, bebidas azucradas e moito máis, fai unha enorme tensión no páncreas, esgotando as súas reservas. Isto afecta negativamente ao traballo das células que producen insulina, que co tempo simplemente deixan de secretar a hormona.
- Os nenos obesos son máis propensos a desenvolver diabete que os seus compañeiros con peso corporal normal. Normalmente, o exceso de peso é o resultado da desnutrición, na que o neno consume alimentos máis do necesario á súa idade.
- Isto é especialmente certo para alimentos con altas calorías, é dicir, unha variedade de doces, patacas fritas, comida rápida, bebidas azucradas e moito máis.
- As calorías sen filtrar convértense en quilos adicionais, que crean unha capa de graxa arredor dos órganos internos. Isto fai que os tecidos sexan insensibles, o que contribúe ao desenvolvemento da diabetes.
Falta de movemento. Os xogos e deportes ao aire libre axudan ao neno a queimar calorías extra e a manter o peso corporal normal, o que é moi importante para a prevención da diabetes. Ademais, a actividade física pode reducir o azucre no sangue, reducindo así a carga no páncreas. Isto protexe as células que producen insulina do esgotamento, que ás veces se produce debido ao traballo excesivamente activo da glándula.
Casos frecuentes de infeccións virales respiratorias agudas. A principal tarefa da inmunidade é a loita contra as bacterias e os virus patóxenos. Cando unha infección entra no corpo humano, o sistema inmune produce anticorpos que destruen os axentes causantes da enfermidade. Non obstante, os arrefriados demasiado frecuentes conducen a que o sistema inmunitario comeza a funcionar constantemente nun modo mellorado. En tal situación, a súa actividade pode dirixirse non só aos patóxenos, senón tamén ás súas propias células, por exemplo, ás que producen insulina. Isto causa patoloxías graves no páncreas e reduce significativamente a cantidade de insulina.
Se o neno ten polo menos un dos factores anteriores, os pais deberían estar máis atentos ao seu fillo para non perder os primeiros sinais que indican unha violación no páncreas.
É importante entender que os síntomas da diabetes non aparecen de inmediato, senón gradualmente. A súa intensidade aumenta co desenvolvemento da enfermidade. Así, ao comezo da enfermidade o neno tórnase letárgico, quéixase de dores de cabeza, perde peso, pero ao mesmo tempo experimenta fame severa e pide a miúdo comida, especialmente doces.
No primeiro ano de vida
Estes son os primeiros síntomas aos que os pais deben prestar atención no primeiro ano da vida do bebé:
- sede
- perda de peso
- poliuria: urina a miúdo e con profusión.
Por regra xeral, nos recentemente nados, os síntomas aparecen xa no primeiro mes de vida.Tamén pode notar os seguintes signos concomitantes de diabetes:
- debilidade
- enfermidades frecuentes debido á inmunidade debilitada,
- aumento do apetito
- enfermidade das encías
- erupción grave do cueiro,
- ouriña clara e brillante
- lesións de pel purulenta e fúngica,
- Manchas "amidónicas" en cueiros, bragas e cueiros.
Se os principais síntomas clínicos da diabetes nun neno se complementan con signos concomitantes, debes informar inmediatamente as túas observacións ao pediatra local para o seu diagnóstico.
A unha idade maior
Unha imaxe clínica similar obsérvase en nenos maiores, pero poden recoñecer a diabetes mellitus por varios síntomas máis:
- diminución do rendemento
- fatiga física rápida,
- obesidade
- mal rendemento escolar
- nas nenas, pode comezar vulvitis.
Calquera manifestación de diabete debe ser notada polos pais puntualmente. Esta é unha enfermidade insidiosa, que en calquera momento pode converterse en coma.
Para evitar tal desenvolvemento de eventos, debes ter moito coidado con calquera desviación na saúde do bebé para excluír ou confirmar con prontitude este diagnóstico. Para iso hai varias técnicas de laboratorio.
Do mundo das celebridades. Moitas persoas famosas están familiarizadas coa diabetes mellitus: E. Hemingway, G. Wells, O. Henry, F. Chaliapin, F. Ranevskaya, Yu. Nikulin, E. Fitzgerald, Jean Reno, E. Taylor, N. Khrushchev, M. Boyarsky, A. Dzhigarkhanyan, S. Stallone, Pele, S. Stone e outros.
Tratamento de drogas
Calquera que se faga o diagnóstico, é preciso tratar de curar a diabetes en calquera neno por calquera medio e os médicos axudarán. Por regra xeral, o recoñecemento médico só é necesario na fase inicial para recoller unha anamnesis, identificar os trazos característicos da patoloxía, prescribir un curso individual de terapia. Non se precisa hospitalización no futuro cun estado estable.
Os principais principios do tratamento da diabetes infantil son a dieta, a insulinoterapia, a actividade física, a rutina diaria. O seu obxectivo é a máxima compensación do proceso diabético e a prevención de complicacións.
Este é o principal método de diabetes en nenos. Supón a cita de medicamentos con diferente eficacia e duración da acción para diferentes períodos do día.
- De acción curta (ata 8 horas): insulina ou porco simple (suinsulina). Trátase de Humulin Regular, Humalog (Estados Unidos), Novorapid, Actrapid MS, Actrapid NM (Dinamarca), Insuman Rapid (Alemaña), VO-S (Rusia).
- A duración media da acción (de 9 a 14 horas): unha suspensión de cinc-insulina amorfa (semilente), insulina-rapardard, insulina B.
- Acción a longo prazo (de 15 a 36 horas): suspensións de insulina-protamina, cinc-insulina (cinta), cinc-insulina cristalina (ultra-cinta). Trátase de Humulin NPH (EUA), Ultratard NM, Protafan NM (Dinamarca), Insuman Bazal (Alemaña), a ultra cinta "VO-S" (Rusia).
O cálculo das dosificacións de insulina para nenos realízase segundo o endocrinólogo equivalente ao azucre-urinario. Os fármacos adminístranse subcutaneamente baixo certas condicións:
- introdución alternativa a distintas partes do corpo: ombreiros, nádegas, cadros, abdome, baixo as omoplatos,
- A insulina debe coincidir coa temperatura corporal
- despois da desinfección da pel, ten que esperar a que se evapore o alcol,
- necesítase unha agulla ultra fina (xeringa especial),
- introdución lenta.
Pódense observar reaccións alérxicas ás preparacións de insulina en forma de vermelhidão, erupcións cutáneas, edema. Isto é raro, pero requirirán un cambio de medicina.
2. Drogas
Ademais da terapia con insulina continua, o tratamento da diabetes tipo 1 inclúe a selección de medicamentos antidiabéticos orais para un neno:
- sulfonilurea (Tolbutamida),
- biguanidas (Fenformin, Adebit, Dibotinum),
- anticoagulantes
- anxioprotectores
- axentes antiplaquetarios
- fármacos que reducen os lípidos,
- compostos de fósforo (ATP),
- esteroides anabolizantes
- vitaminas
- fármacos que reducen o azucre: Glurenorm, Amaril, Maninil, Glyukobay, Diabeton, Siofor, Novonorm,
- multivitaminas e suplementos dietéticos con cromo: FET-X (preparación doméstica), BioActive Chromium (produción danesa), vitaminas para pacientes con diabetes (produtos de Alemaña).
A miúdo realizouse terapia restaurativa.
- Magnetoterapia
- acupuntura,
- terapia capilar
- estimulación eléctrica
- electroforese usando preparados vasculares.
No tratamento de calquera tipo de diabetes mellitus xoga un papel importante a dieta, que os pais deben coidar dende os primeiros días do descubrimento da enfermidade.
Debe entender que a dieta para a diabetes proporciona ao neno un desenvolvemento físico normal. O valor enerxético dos alimentos, o equilibrio de proteínas, graxas e hidratos de carbono nel deben estar o máis preto posible das necesidades fisiolóxicas correspondentes a unha idade determinada. As regras básicas da terapia dietética para esta enfermidade:
- a exclusión de azucre e produtos cun alto contido en hidratos de carbono cristalinos,
- un control estricto da cantidade de pan, produtos de fariña, cereais na dieta diaria do neno,
- as graxas son moderadamente limitadas,
- a relación entre proteínas, carbohidratos, graxas debe ser 1: 4: 0,8,
- 6 comidas ao día: almorzo, xantar, xantar, merenda pola tarde, cea, lanche nocturno,
- incluso a distribución de hidratos de carbono por cada comida, unha gran carga debe ser para o almorzo e o xantar,
- a inclusión dunha pouca fructosa na dieta, que se atopa no mel, remolacha, cenoria, nabos, sandía, melóns e outras froitas e froitos.
A nutrición adecuada dos nenos con diabetes é o fundamento do tratamento prescrito para a enfermidade. Permite que o neno se sinta ben. Co permiso do médico, a terapia principal pode complementarse coa medicina tradicional.
Remedios populares
O tratamento principal para a diabetes en nenos non exclúe o uso competente de varias herbas para paliar a afección xeral. Axuda:
- infusión de follas de arándano,
- decocción de raíces de bardana,
- infusión de vainas de faba,
- fitosorción nº 1: raíz de bardana, vainas de faba, follas de arándano,
- fitobrain n.º 2: follas de menta, arándanos, amorodos silvestres, vainas de faba,
- fitos recollida nº 3: cola de cabalo, froitos de enebro, follas de bidueiro, vainas de faba, raíz de bardana,
- fitos recollida n.º 4: brotes de arándano, vainas de faba, raíz de aralia, cola de cabalo, cadros de rosa, herba de San Xoán, camomila
- Fitosorción nº 5: raíz de dente de león e bardana, ortiga, follas de arándano, cola de cabalo, patria.
Os pais que están preocupados polo diagnóstico do seu fillo están sempre preocupados por tratar a diabetes. Ninguén dará unha resposta definitiva. Co tipo I, a dieta e a insulina en forma de fármaco convértense en compañeiros constantes ata o final da vida, pero ao mesmo tempo permiten non sentir a enfermidade. As previsións para o futuro dependen en boa medida do coidado que se lle prestará ao bebé enfermo.
Isto é interesante! Segundo a investigación da Universidade de Harvard, comer fariña de avea reduce regularmente o risco de diabete.
Debe entender que coidar a un neno con diabetes forma parte do tratamento. E se é insuficiente ou inadecuado, os resultados da terapia principal poden sufrir. Os pais están obrigados a cumprir estritas regras.
- É necesario dominar a técnica de administración da insulina, xa que os pais deben facelo antes dos 12 anos. Cando chegue a esta idade, debes ensinarlle ao neno a apuñalarse.
- Manteña o nivel de azucre baixo control cun contador de glicosa no sangue.
- Asegúrese de que o neno comeu despois da administración de insulina.
- A insulina almacénase na porta do frigorífico. Para viaxes longas é preciso mercar un envase especial para o seu almacenamento.
- Non administre insulina cadrada, turbia e descongelada.
- Organiza a dieta.
- Distribúe uniformemente as cargas físicas e emocionais.
- Examine constantemente a pel e as mucosas, xa que son as primeiras en responder ao desenvolvemento de complicacións no corpo.
- Observado regularmente polos médicos.
- Para evitar arrefriados e infeccións, aumentar a inmunidade por calquera medio dispoñible.
- Coñece outras familias que tamén teñen un neno con diabetes.
- Configure o seu fillo positivamente.
Se os nenos con diabetes mellitus reciben coidados axeitados desde unha idade temperá e adquiren as habilidades de auto-coidado necesario, isto evita complicacións. Por desgraza, esta enfermidade insidiosa está chea das consecuencias máis perigosas.
Feitos, feitos, feitos ... Os estudos clínicos demostraron que os bebés que están amamantados durante polo menos 3 meses teñen menos probabilidades de padecer diabetes, e na idade adulta non padecen obesidade.
Complicacións
Cun aumento do azucre no sangue, o metabolismo no corpo sofre cambios significativos. As súas violacións provocan un mal funcionamento no funcionamento de diversos órganos e sistemas. A medicina coñece as moitas complicacións da diabetes, que son moito máis fáciles de previr que tratar:
- A angiopatía diabética é unha enfermidade dos vasos sanguíneos.
- Retinopatía diabética - dano aos vasos sanguíneos na retina.
- A neuropatía diabética é un trastorno do sistema nervioso.
- O pé diabético: unha lesión purulenta-necrótica dos tecidos brandos do pé, leva á amputación do membro.
- A nefropatía diabética é unha patoloxía irreversible dos riles.
- Coma diabético.
- A cetoacidosis - unha violación do metabolismo dos hidratos de carbono no corpo por falta de insulina, leva a coma.
Tales complicacións específicas da diabetes raramente son diagnosticadas nos nenos, xa que son consecuencia do descoido da patoloxía. Con coidado e tratamento adecuado, pódense evitar e esperan futuras previsións de éxito.
Debe saber isto. Seguindo o tema das complicacións, presentamos outro resultado de investigación: o 80% das mortes por diabetes mellitus prodúcese debido a que esta enfermidade dana as fibras nerviosas e bloquea o sistema cardiovascular.
Todos os pais de nenos con diabetes queren escoitar un prognóstico para o futuro. Dependerá en gran medida do tipo de enfermidade, da realización dun curso terapéutico e dos coidados.
- Non se produce a recuperación completa da diabetes tipo I.
- Coa remisión clínica e de laboratorio, os nenos se desenvolven normalmente e levan un estilo de vida case diferente ao normal.
- É posible un desenlace fatal despois dun coma diabético ou cunha forma avanzada da enfermidade.
- A pesar de que a esperanza de vida dos diabéticos é estatisticamente inferior á media, os que seguen unha dieta e controlan regularmente os seus niveis de azucre no sangue viven máis que os seus compañeiros saudables.
- A mortalidade infantil por diabetes é un caso raro.
Coa actitude adecuada ante a enfermidade dos pais, o estado de ánimo optimista do neno, o tratamento oportuno e os coidados competentes, as previsións para o futuro son as máis favorables. A diabetes mellitus é perigoso, pero esta non é unha sentenza. Aquelas familias felices que non o atoparon só poden ser asesoradas con prevención regular. Ela nunca vai saber deste problema.
Non te rendas! Cando o bañista, o campión olímpico Gary Hall, lle diagnosticaron diabetes tipo I, os médicos instáronlle a deixar de nadar. Ao contrario deles, el continuou adestrando e gañou a súa próxima medalla de ouro. Este pode ser un gran exemplo para os nenos que padecen esta enfermidade.
Cetoacidosis diabética
A cetoacidosis diabética é unha complicación perigosa e aguda da diabetes en nenos, que pode ser fatal. Os seus síntomas son:
- dor abdominal
- fatiga,
- náuseas
- respiración rápida con interrupcións
- cheiro específico de acetona da boca do neno.
Se se producen tales síntomas, debes buscar axuda médica o máis rápido posible. Se non se toman estas medidas, o neno pronto pode perder a consciencia e morrer.
Pódese controlar a diabetes mellitus nos nenos e pódese evitar con facilidade as complicacións desta enfermidade se se crean condicións normais para a vida do neno e un réxime de traballo completo.
Cales son as principais causas da diabetes nos nenos?
Se falamos dos requisitos previos para a aparición de diabetes tipo 1 en nenos e adultos, hoxe a medicina non pode dar unha resposta exacta a esta pregunta. A inmunidade humana está deseñada para combater virus e bacterias potencialmente perigosas que entran no corpo. Por algún motivo, o sistema inmunitario descárgase e ataca as células beta do seu propio páncreas e destrúea, matando insulina.
Hai razóns polas que cómpre falar dunha predisposición hereditaria á diabetes tipo 1. Se un neno sufriu rubéola, gripe ou outras infeccións virais similares, isto tamén pode causar a dependencia da insulina. É el quen é unha importante hormona que axuda a todas as moléculas de glicosa e permítelle chegar do sangue á célula, onde a insulina é usada como principal combustible.
As células especiais que se atopan no páncreas nos illotes de Langerhans son as responsables da produción de insulina. Nunha situación normal, algún tempo despois da comida, a glicosa entra no torrente sanguíneo en cantidades suficientemente grandes, é dicir, a insulina permite que as células teñan bastante del. Como resultado, o nivel de azucre no sangue é reducido e prodúcese insulina en cantidades menores. O fígado é capaz de almacenalo e, se xurde a necesidade, arroxa a cantidade necesaria de azucre ao sangue. Nos casos en que a insulina non é suficiente, o corpo libera independente glicosa no torrente sanguíneo e mantén así a súa concentración necesaria.
O intercambio de azucre e insulina está regulado constantemente en función da retroalimentación. Este é todo o mecanismo de aparición da enfermidade, xa que a inmunidade xa destruíu preto do 80 por cento das células beta, o que leva a unha produción insuficiente de insulina, sen a cal o neno non pode estar saturado de glicosa nas cantidades requiridas. Isto leva a un aumento do azucre no sangue e provoca a aparición de síntomas da diabetes. Nese momento, cando a glicosa é excesiva, o corpo do neno sente unha sensación completa de fame sen este importante combustible.
As principais causas probables de diabetes en nenos
A medicina suxire que hai certas causas que se converten nas causas do inicio da enfermidade. Estes inclúen:
- infeccións virais, que se caracterizan por un curso bastante grave: virus Epstein-Barr, Coxsackie, rubéola, citomegalovirus,
- unha diminución do sangue dun neno de vitamina D,
- a introdución precoz de leite de vaca enteiro na dieta do bebé, estes motivos tamén actúan como o desenvolvemento de alerxias,
- alimentación demasiado temperá con cereais
- auga potable sucia saturada de nitratos.
No groso das causas da enfermidade, é imposible evitar, con todo, algunhas das súas dependencias completamente e dependen completamente dos propios pais. É mellor non apresurarse ao comezo da alimentación, porque considera que o leite materno materno é o alimento ideal para un bebé ata os 6 meses.
Existen supostos non confirmados de que a alimentación artificial pode aumentar a probabilidade de desenvolver diabetes mellitus dependente da insulina. Recoméndase proporcionar ao neno a auga potable máis pura, así como crear condicións óptimas para a súa vida. Ao mesmo tempo, non o podes exceder e rodear ao bebé con obxectos estériles porque este enfoque pode provocar un retroceso.En canto á vitamina D, é necesario entregala ao neno só logo da recomendación do pediatra, porque unha sobredose da sustancia pode causar efectos secundarios.
Como detectar a diabetes?
Para diagnosticar a diabetes nun neno, primeiro hai que valorar o seu estado xeral. Ademais, o médico descubrirá a probabilidade de malabsorción de glicosa e un tipo de diabetes.
Se o neno ten algúns síntomas da enfermidade, entón terás que medir o nivel de azucre no seu sangue usando un glucómetro ou no laboratorio. A análise non prevé un exame de sangue de xaxún obrigatorio. Despois de estudar as normas de glicosa e correlacionalas co resultado, podemos falar da presenza ou ausencia de diabetes nun neno.
A miúdo, os pais descoidan os síntomas da enfermidade ata o momento no que o neno enfermo se desmaia como consecuencia dunha cetoacidosis diabética.
En tales situacións, toman medidas de reanimación e toman análises de sangue para o nivel de anticorpos nel. A diabetes mellitus tipo 1 recoñécese como a enfermidade máis común na nosa rexión e a diabetes tipo 2 é máis común nos países onde hai moitos nenos con sobrepeso. Se o segundo tipo de enfermidade amosa gradualmente signos do seu desenvolvemento, a primeira faise de forma case inmediata e notoria.
Se estamos falando de diabetes tipo 1, os seguintes anticorpos serán inherentes a ela:
- á insulina
- glutamar descarboxilase,
- ás células dos illotes de Langerhans,
- á tirosina fosfatase.
Isto confirma que a inmunidade do neno ataca as células beta producidas polo páncreas.
Con enfermidade tipo 2, despois de comer e antes dela, obsérvase un nivel suficientemente alto de insulina e non se detectarán anticorpos no sangue do paciente. Ademais, as probas de sangue do neno amosarán resistencia á glicosa, dito doutro xeito, reducirase a sensibilidade do corpo e dos seus tecidos aos efectos da insulina.
En case todos os pacientes desta categoría de idade, a enfermidade detectarase como consecuencia da doazón de sangue e urina, que se prescriben para o diagnóstico doutros problemas de saúde. Ademais, a herdanza cargada tamén pode causar axuda médica e someterse a un exame completo. Se un dos parentes sofre unha enfermidade, con probabilidade elevada o neno estará propenso a alterar o metabolismo da glicosa no seu corpo.
Ao redor do 20 por cento dos nenos na adolescencia están enfermos de diabetes tipo 2, o que causa unha sedimenta intensa constante, micción e unha forte perda de masa muscular. Signos similares de diabetes mellitus son consistentes cos signos de diabetes aguda tipo 1.
Agudización do curso da diabetes en nenos
A enfermidade é moi perigosa polas súas complicacións. A violación dos procesos metabólicos pode levar a problemas con todos os órganos e sistemas dun pequeno organismo. Primeiro de todo, estamos a falar de danos no corazón e nos vasos sanguíneos que se dedican á súa nutrición. Ademais, os riles, ollos e tamén o sistema nervioso do neno están seriamente afectados. Se non participas nun tratamento adecuado e non controlas o curso da enfermidade, entón nestes casos inhibe o desenvolvemento mental e o crecemento do paciente. Os pais deben ser conscientes do normal que é o azucre no sangue para o seu fillo.
Entre as complicacións da enfermidade de tipo 1 inclúense as que son provocadas por un nivel de azucre constantemente alto ou nos casos en que hai saltos intensos nela. Do lado de varios sistemas, serán manifestacións:
- enfermidades cardiovasculares. A presenza de diabetes nun paciente aumenta considerablemente o risco de desenvolver angina pectoral incluso en nenos bastante pequenos. A enfermidade maniféstase por dor na zona do peito.A idade nova, a aterosclerose, aumento da presión arterial, vertedura, ataque cardíaco,
- neuropatia. Tal enfermidade causa danos no sistema nervioso do neno. A glicosa alta no sangue conduce á perturbación do funcionamento normal dos nervios, especialmente as pernas. Os síntomas da neuropatía son dor ou unha perda completa de sensación, leve hormigueo nos pés,
- nefropatía. Caracterízase por danos nos riles. A diabetes mellitus causa danos nos glomérulos especiais, que son os responsables de filtrar os residuos de sangue. Como resultado, a insuficiencia renal pode comezar a desenvolverse, o que conduce á necesidade de diálise regular ou incluso dun transplante hepático. Se para os nenos isto non é esencial, pode chegar a ser urxente aos 20 ou 30 anos,
- A retinopatía é unha afección que afecta aos ollos. Os problemas coa produción de insulina provocan danos nos vasos dos ollos. Isto provoca unha saída de sangue ao órgano visual, aumentando o risco de desenvolver glaucoma e cataratas. En casos especialmente difíciles, o paciente pode perder a visión,
- problemas de funcionamento das extremidades inferiores tamén poden ser causados pola diabetes. A enfermidade ten un efecto negativo na sensibilidade dos pés, provocando un deterioro na circulación sanguínea. Se as pernas están afectadas por infeccións, a gangrena pode comezar nestas situacións. Non obstante, isto non é característico da diabetes infantil,
- a pel pobre tamén pode indicar problemas coa absorción de azucre. Nestes casos, o integumento comeza a picar e desconxérase constantemente debido á excesiva vulnerabilidade,
- A osteoporose pode ser causada pola lixiviación de todos os minerais importantes do tecido óseo. Como consecuencia da diabetes, a excesiva fraxilidade dos ósos prodúcese incluso na infancia.
Tipo 1 - Dependente da insulina
Este tipo de diagnóstico é máis frecuente na infancia, son afectados nenos de diferentes idades, tanto recentemente nados como adolescentes. A deficiencia absoluta de insulina é característica deste tipo de patoloxía, e o neno debería estar constantemente en inxeccións de insulina para evitar o desenvolvemento de hiperglicemia.
Normalmente, a diabetes tipo 1 é de natureza autoinmune e está asociada a unha predisposición hereditaria.
Tipo 2 - non independente de insulina
Nos nenos, este tipo de diabetes é raro, é típico para persoas dun grupo de idade maior. Neste caso, a tolerancia á glicosa está prexudicada no corpo, e a insulina pódese usar só para deter a hiperglicemia e o coma de azucre.
A diabetes pode desenvolverse nas seguintes formas:
- Compensado: se a enfermidade se detecta nos primeiros estadios, coa axuda da terapia, pódese normalizar o nivel de glicosa.
- Subcompensado: o nivel de azucre xa é diferente das lecturas normais.
- Descompensado: obsérvanse fallos bastante graves no metabolismo dos carbohidratos, o tratamento faise difícil.
Segundo a gravidade da enfermidade pode ser:
- leve - practicamente non hai síntomas,
- medio - hai infraccións na condición do neno,
- grave: o risco de complicacións aumenta,
- complicado: unha condición moi grave do neno.
Na actualidade coñécense varios factores que poden desencadear o desenvolvemento da diabetes nun neno:
- Predisposición xenética. Esta é a causa máis común da enfermidade. Neste caso, pódese diagnosticar a enfermidade a unha idade temperá e posterior. Unha dieta non saudable, intervencións cirúrxicas, un fondo emocional inestable, exposición a toxinas poden acelerar o desenvolvemento da enfermidade. En bebés con predisposición hereditaria á diabetes, o impulso para o desenvolvemento da patoloxía pode ser mesturado ou nutrición artificial, así como a introdución de leite de vaca na dieta.
- Glicosa alta. Se a nai ten diabetes, o bebé acabado de nacer terá un alto nivel de glicosa.Isto débese a que a glicosa en grandes cantidades é absorbida na placenta e acumúlase no sangue. Así, un neno nace con diabetes conxénita. Para reducir o risco de desenvolver unha patoloxía no feto, a nai debe controlar constantemente o azucre no sangue.
- A inxestión excesiva de carbohidratos. Estamos falando dos chamados carbohidratos "rápidos", que se absorben facilmente e teñen unha gran carga no páncreas. Isto leva a unha diminución da produción de insulina e, co paso do tempo, esta hormona deixa de producirse completamente e a diabete desenvólvese.
- Exceso de peso. Unha alimentación inadecuada leva á acumulación de exceso de tecido adiposo, o que ten un efecto negativo na síntese de insulina. Simplificando, o tecido adiposo inhibe a síntese de insulina.
- Estilo de vida sedentario. Se o neno ten unha actividade física insuficiente, isto leva á obesidade, que á súa vez vai acompañada da acumulación de tecido adiposo.
- Estimulación da inmunidade. As enfermidades catarrales frecuentes empuxan o corpo do neno a producir un gran número de anticorpos. Todo isto leva a que incluso a falta de arrefriado, o corpo segue sintetizando anticorpos que destruen a insulina, o que dá un impulso ao desenvolvemento da enfermidade do azucre.
- Alerxias e enfermidades virais. As enfermidades virais graves e as alerxias empeoran o páncreas. Non obstante, isto só non leva ao desenvolvemento da diabetes. A enfermidade só pode aparecer se o neno ten unha predisposición hereditaria. Neste caso, os virus e as alerxias aceleran o desenvolvemento da diabetes.
O cadro clínico da diabetes pode variar segundo a forma da enfermidade, pero comeza coa aparición dos seguintes síntomas:
- o peso corporal oscila nunha dirección ou outra,
- o neno quéixase constantemente de fame e sede,
- micción frecuente e profusa, especialmente pola noite,
- alteración do sono
- letarxia e fatiga,
- diminución da agudeza visual,
- aumento da suor
- coceira da pel de diversa intensidade.

Tales signos son característicos tanto para 1 como 2 tipos de enfermidade.
A diabetes tipo 1 vai acompañada dos seguintes síntomas:
- aumento da sede
- boca seca
- micción frecuente
- sabor metálico na cavidade oral,
- flutuacións de temperatura e presión arterial,
- unha foto dividida diante dos meus ollos,
- diminución da inmunidade, como consecuencia dos cales os nenos adoitan padecer virus e arrefriados,
- ósos quebradizos
- diminución da actividade física, debilidade,
- longa curación de feridas leves,
- aumento de peso
- mal apetito e, nalgúns casos, unha completa aversión aos alimentos,
- náuseas e vómitos
- inclinouse na área xenital,
- coceira na pel.
Signos de diabetes tipo 2:
- pelado e palidez da pel,
- sede
- aumento do apetito
- cheiro a acetona da boca,
- micción frecuente
- baixa inmunidade
- dor abdominal
- xaquecas frecuentes
- coceira na pel
- insomnio, seguido de somnolencia,
- afastamento muscular.
A diabetes é moi perigosa nun bebé recentemente nado. Non pode expresar as súas queixas, polo que os pais deben prestar atención ao comportamento do bebé, á cantidade de líquido que beben e á frecuencia de ouriñar.
Xa que a maioría das veces un neno ten diabetes tipo 1, distínguense as seguintes etapas do desenvolvemento da patoloxía:
- A primeira etapa - por regra xeral, non hai signos clínicos nesta fase. Pero se os pais teñen diabetes, deberían controlar con moito coidado o neno e controlar o nivel de glicosa no seu sangue.
- Segunda etapa. O nivel de azucre aumenta só con inmunidade debilitada, así como con estrés físico ou emocional.
- Terceira etapa.Non hai aínda unha imaxe clínica viva, con todo, a función do páncreas está significativamente prexudicada, que pode determinarse facilmente durante o exame.
- Cuarta etapa. As manifestacións clínicas viven, e é imposible non notalas.
A especificidade da diabetes nos nenos
Na infancia, a diabetes é máis grave, a enfermidade é propensa á progresión e isto sucede máis rápido que nos adultos. A diabetes dependente da insulina vai acompañada dun reconto constante dos requirimentos de insulina, xa que a sensibilidade á insulina está influída non só polas infeccións e o nivel de actividade, senón tamén polas flutuacións hormonais que se producen no corpo do neno.
Este diagnóstico adoita ser un choque para os pais e canto antes se diagnostique esta patoloxía, menor será o risco de complicacións. É por iso que os médicos volven recordar aos pais que teñen unha historia familiar de diabete, vixían coidadosamente o líquido que bebe o neno e a frecuencia con que ten micción.
Podes sospeitar dunha enfermidade nun neno polos seguintes signos:
- sede
- micción nocturna frecuente,
- aumento do apetito
- sentirse enfermo despois de comer,
- perda de peso súbita
- suor
- debilidade
- alento de acetona
- frecuentes enfermidades infecciosas.
Debe comprender que quizais non todos os signos da enfermidade se observarán ao mesmo tempo. Polo tanto, en presenza de polo menos un dos síntomas enumerados, é mellor consultar un médico para confirmar ou refutar o diagnóstico.
Previsión e prevención
A prevención primaria da diabetes nun neno é planificar a concepción. Os pais deben someterse a un exame xenético para identificar a posibilidade do nacemento dun neno con diabetes.
Para a prevención secundaria do desenvolvemento da enfermidade en nenos e adolescentes, desenvolveuse unha serie de medidas:
- Os pais do neno deberán controlar minuciosamente o estado do bebé e, co menor signo do desenvolvemento da enfermidade, consultar inmediatamente a un médico.
- Se o teu fillo xa está diagnosticado de diabetes, é necesario medir regularmente o azucre no sangue.
- O neno debe adherirse a unha dieta especial.
- O neno debe levar sempre produtos que poidan ser necesarios para evitar o desenvolvemento da hipoglucemia.
- Un diabético debe estar rexistrado e consultar regularmente cun endocrinólogo e especialistas especialistas.
- Os niveis de glicosa deben axustarse mediante inxección de insulina.
A actividade física do neno tamén é moi importante, ademais de minimizar as condicións estresantes.
En canto ao prognóstico da enfermidade, depende do tipo de patoloxía, da puntualidade do tratamento e do coidado correcto do neno. A diabetes mellitus tipo 1 non se pode curar completamente, pero durante a remisión os nenos poden desenvolverse normalmente e levar un estilo de vida normal.
A mortalidade infantil por diabetes é un caso raro e, a pesar de que, segundo as estatísticas, a esperanza de vida dos diabéticos é inferior á media, as persoas que seguen unha dieta e controlan constantemente os niveis de azucre no sangue viven máis que os seus compañeiros sans. Así, podemos dicir que coa correcta actitude dos pais, coidados competentes e tratamento oportuno, o prognóstico será favorable.
A diabetes é certamente unha enfermidade moi perigosa, pero non é de ningún xeito unha sentenza. Non te rendas e agarda só para o peor. Unha actitude optimista é un dos principais factores nun prognóstico favorable.