Hixiene para a diabetes: normas de coidado da pel para diabéticos
O estado hixiénico da cavidade oral en pacientes con diabetes é 2,5 veces peor que en persoas que non padecen esta enfermidade. En pacientes con diabetes, a miúdo detéctase xingivite e periodontite crónica xeneralizada (CGP) de distinta gravidade. Nótase que en pacientes con diabetes hai un maior risco de carie e periodontite. Sábese que en pacientes con diabetes, despois da extracción de dentes, así como outras intervencións dentais cirúrxicas, o tempo de curación amplíase e os procesos de rexeneración empeoran.
As violacións dos procesos metabólicos na diabetes provocan varios cambios na dentición. No 95% dos pacientes, xerostomia prodúcese, nun 5% - un sabor doce. En pacientes anciáns, debido á salivación insuficiente, a membrana mucosa tórnase seca, mordida e cera, a lingua é lisa con atrofia grave das papilas. Notase a presenza de abundantes depósitos dentais e placa, a formación rápida de tártaro.
O leito microcirculatorio periodontal con diabetes sofre cambios patolóxicos antes e con máis frecuencia que os vasos doutros órganos, polo que os dentistas son a miúdo os que identifican esta patoloxía baseándose en queixas características e no cadro clínico: boca seca, ardor e dor ao comer e falar e unha diminución da sensibilidade gustativa. , hiperemia e edema das enxivas, aumento do sangrado, halitosis, aumento da mobilidade dos dentes, supuración e, como resultado, perda precoz dos dentes.
Características da composición da microflora da cavidade oral en pacientes con diabetes mellitus:
• prevalecen asociacións de estreptococo hemolítico e fungos como o lévedo do xénero Candida
• A microflora de petos periodontais está representada por monocultivos de estreptococo hemolítico e bacterias gramnegativas.
No fondo do metabolismo dos carbohidratos e do metabolismo transcapilar, aumentou a permeabilidade das estruturas dos tecidos conectivos, hipoxia, diminución da estabilidade dos tecidos periodontais, aumenta o papel da microflora do surco xingival. Unha alta concentración de glicosa no fluído gingival e na saliva en pacientes con diabetes (de 0,44 a 6,33 mg de glicosa por cada 100 ml de saliva, cunha norma de 0,24 a 3,33 mg) contribúe á multiplicación da microflora, a formación rápida de tártaro. A presenza de abundantes depósitos dentais e placa explícase por unha alta concentración de glicosa na saliva, o que contribúe ao rápido crecemento das bacterias e á formación de tártaro.
O dano ao tecido óseo na diabetes debido á deficiencia de insulina, que inhibe a actividade dos osteoblastos, provoca acidosis metabólica, o que aumenta a actividade dos osteoclastos. En pacientes con diabetes, moito máis cedo que en individuos sen patoloxía do metabolismo dos carbohidratos, a osteoporose desenvólvese. Hai un desaxuste de síntomas clínicos e radiolóxicos: con gingivitis moderada, perda ósea, predominan os petos periodontais profundos. A característica clínica da enfermidade periodontal é o predominio do compoñente inflamatorio e a osteoporose difusa radiolóxica con diferentes graos de atrofia ósea.
A frecuencia da caries dos dentes con carie, a súa localización en pacientes con diabetes depende da duración da enfermidade. Nótase que en pacientes con diabetes, o potencial remineralizador da saliva é reducido e, polo tanto, teñen un maior risco de carie e periodontite. No tratamento da carie dental, móstranse a pacientes con diabetes que estimulan a salivación en combinación co uso de axentes que normalizan parámetros ácido-acido que aumentan o potencial remineralizador da saliva e restablecen a homeostase mineral da cavidade oral. As enfermidades de tecidos duros de dentes de orixe non cariosa en pacientes con diabetes non son máis comúns que nas saudables.
Prevención da diabetes
Estudos recentes demostran que a relación está entre a periodontite grave e a diabetes. En diabete, os pacientes teñen máis probabilidades de experimentar periodontite grave e a periodontite grave, á súa vez, afecta ao control da glicosa no sangue e contribúe á progresión da diabetes. A miúdo os pacientes con diabetes con máis de 60 anos xa non teñen os dentes. A necesidade de usar próteses extraíbles agrava os problemas da mucosa oral.
O tratamento da patoloxía periodontal en pacientes con diabetes debe ser comprensivo: xeral e local. A terapia xeral debe estar dirixida a conseguir unha compensación pola enfermidade subxacente.
O tratamento patoxenético local inclúe:
–– hixiene oral individual (motivación, adestramento, control de hixiene, recomendacións sobre produtos para coidados orais),
- Terapia antiinflamatoria (aclarado con medicamentos que conteñen clorhexidina, miramistina),
• Todos os pacientes con diabetes, independentemente da gravidade do proceso patolóxico no periodoncio, deben estar rexistrados co dentista. O exame médico dental debe realizarse 3-4 veces ao ano.
• Os pacientes en proceso de exame clínico necesitan realizar un exame de raios X unha vez ao ano, porque Os procesos destrutivos no óso do alveolar son máis profundos en comparación cos signos clínicos.
• En pacientes con diabetes, para o diagnóstico precoz de lesións periodontais, é necesario empregar un complexo de probas suficientemente informativas: índice de hixiene oral, índice PMA, PI, KPI, test de Kulazhenko.
• Cando está ingresado no hospital, especialmente en estado de descompensación da diabetes mellitus, desde os primeiros días é necesario prescribir unha solución do 0,06% de abigluconato de clorhexidina para baños orais 1 min 2 veces ao día durante 10 días. Supervisar a hixiene da cavidade oral.
• Para o tratamento de enfermidades periodontais e a prevención da progresión da microangiopatía diabética, é recomendable recomendar unha electroforese dunha solución de 3-5% de cumprimento para a rexión dos procesos alveolares das mandíbulas superiores e inferiores. O curso do tratamento debe prescribir 10-15 procedementos dispensados diariamente.
Normas para coidar a cavidade oral en pacientes con diabetes
• Normalización do azucre no sangue (reduce os síntomas da xerostomia)
• Cepille os dentes ou alomenos enxágüe boca despois de cada comida.
• Uso obrigatorio de fío dental
• Se non hai hemorraxias nas encías, un paciente con diabetes pode usar un cepillo de dentes de dureza media, con hemorraxia ou cunha agravación dos procesos inflamatorios no periodontio, debe empregarse un cepillo suave.
• Pegar e aclarar o uso diario non debe conter substancias antibacterianas fortes, peróxidos fortes con efecto de clareamento e substancias altamente abrasivas.
• Pastas preferidas con aditivos que melloran o metabolismo e a rexeneración dos tecidos, así como compoñentes naturais das plantas que proporcionan un efecto antiinflamatorio leve. Os extractos de plantas como a salvia, a camomila, o romeu, a avena e a ortiga fan un bo traballo.
Como parte de pasta de dentes e enjuague para o seu uso durante unha exacerbación de enfermidades periodontais, os fitocomplexos a base de extractos e aceites esenciais de herbas medicinais demostraron ben. Por regra xeral, tales formulacións teñen unha reacción ácida, polo que os médicos recomendan usalas só durante un curso de exacerbación non superior a catro semanas, despois das cales o paciente debe volver a usar produtos básicos de coidado oral básicos para a diabetes.

Soporte de madeira dunha única columna e métodos de fortalecemento de soportes angulares: soportes VL - estruturas deseñadas para manter os fíos á altura necesaria sobre o chan, auga.

Organización da escorrentía das augas superficiais: a maior cantidade de humidade do planeta evapora da superficie dos mares e océanos (88 ‰).
Medidas de hixiene contra a diabetes
 O endurecemento e unha actividade física factible permiten aumentar a resistencia do corpo dun diabético. Tamén debe prestarse atención á cavidade oral e aos coidados dentais.
O endurecemento e unha actividade física factible permiten aumentar a resistencia do corpo dun diabético. Tamén debe prestarse atención á cavidade oral e aos coidados dentais.
Con diabetes, o risco de carie e enfermidade das encías é varias veces maior. Visítase un dentista unha vez cada seis meses.
A hixiene para a diabetes inclúe o coidado dos pés obrigatorio porque:
- a pel faise seca e escamosa
- úlceras e fisuras aparecen nos pés.
Para previr as complicacións da diabetes, os médicos aconsellan unha atención especial sobre os síntomas que se producen durante a enfermidade.
Coidados para o pé e calzado seguro
 A diabetes mellitus pode converterse nun provocador de menor sensibilidade das extremidades inferiores. É necesario protexer as pernas empregando só zapatos cómodos e evitando frotamentos e feridas. As pernas saudables son unha parte necesaria do tratamento da diabetes, e o teu médico as examinará en todas as consultas.
A diabetes mellitus pode converterse nun provocador de menor sensibilidade das extremidades inferiores. É necesario protexer as pernas empregando só zapatos cómodos e evitando frotamentos e feridas. As pernas saudables son unha parte necesaria do tratamento da diabetes, e o teu médico as examinará en todas as consultas.
Unha das complicacións máis comúns da enfermidade é un pé diabético. Dado que a sensibilidade está prexudicada, unha persoa non sente durante moito tempo como sacudir os zapatos, aparecen os callos e os pés feridos. As feridas mal curativas poden aparecer incluso dende o menor corte.
Para previr un pé diabético, cómpre:
- deixar de fumar
- inspecciona os pés todos os días,
- para procesar zonas danadas.
A atención diaria dos pés inclúe:
- lavarse os pés con auga morna e xabón de calidade,
- limpando a pel cunha toalla de baño,
- lubricación do pé con cremas suavizantes,
- tratar os espazos interdigitais con alcol,
- usa calcetíns de lá empregados en algodón.
Os médicos dan recomendacións sobre o estado das uñas. Entón, non se poden cortar con tesoiras e cómpre arquivalas con regularidade. O bordo da uña debe ser sempre recto, pero non moi curto.
Use zapatos cómodos que teñan un dedo ancho e un talón pequeno. Debe ser de coiro e duradeiro. Esta regra aplícase tanto a mulleres como a homes con diabetes. Non pode manexar os pés por conta propia e máis aínda aplicar unha pedicura para diabéticos se o nivel de visión é insuficiente.
É perigoso auto-medicar, está prohibido despezar millos e usar produtos que conteñan ácido.
É mellor non eliminar os millos por si mesmos, para non danar a pel e provocar unha infección. As pernas non se tratan con auga moi quente.
Procedementos de endurecemento
A categoría de procedementos hixiénicos inclúe tamén o endurecemento, o que aumenta o seu efecto preventivo e curativo, se se combina cun esforzo físico en diabetes mellitus.
- aumento do metabolismo
- aumento da vitalidade global,
- activación da saúde.
As normas de endurecemento deben ser respectadas:
- gradual: calquera acción de endurecemento debe aumentar gradualmente,
- regularidade e sistematicidade: os procedementos realízanse constantemente, ás veces en cursos separados, pero polo menos un mes e medio diarios sen pausas longas,
- enfoque integral: non use un, senón varios tipos de endurecemento,
- personalidade: a duración e a intensidade, así como un sistema de procedementos de endurecemento está determinado pola idade, o estado de saúde, o desenvolvemento físico e as características individuais do paciente.
 O calado do aire para unha persoa con diabetes é un procedemento moi importante. Camiñar a varias temperaturas xa é unha forma de extinción do aire. Estas accións pódense iniciar en cuartos con temperatura ambiente - 18-22 graos.
O calado do aire para unha persoa con diabetes é un procedemento moi importante. Camiñar a varias temperaturas xa é unha forma de extinción do aire. Estas accións pódense iniciar en cuartos con temperatura ambiente - 18-22 graos.
Se a temperatura do aire non é inferior a 16 graos, despois de 2-3 semanas podes comezar a tomar baños ao aire libre. Se a temperatura supera os 25 graos, é mellor que os diabéticos limiten este tipo de procedementos.
Os baños de aire fanse mellor nunha zona de bosques ou xardíns, preto dun encoro. A falta de tal oportunidade, os raios do sol tómanse no balcón, deitados na cama ou no berce. É imprescindible combinar baños de aire con exercicio regular de diabetes.
Cun nivel suficiente de endurecemento e a ausencia de contraindicacións importantes, pódense usar baños de aire en forma de sono nocturno no aire. Tales procedementos deben realizarse só despois de consultar a un médico.
Que ferramentas axudarán no coidado da pel contra a diabetes, contarán o vídeo neste artigo.
Características do coidado da diabetes
As complicacións da diabetes poden ser moi graves. Inclúen complicacións do corazón, ollos e riles, presión arterial alta, trastornos vasculares e danos ás fibras nerviosas (neuropatía diabética), o que nalgúns casos conduce á necesidade de amputación da extremidade. Non obstante, o risco de complicacións da diabetes pódese reducir significativamente se se observan certas normas, como controlar o azucre no sangue, facer dieta, unha actividade física adecuada e unha hixiene persoal adecuada. E unha atención de alta calidade ao paciente pode contribuír de xeito importante a isto.
Algunhas das principais complicacións da diabetes, que poden compensarse notablemente por unha atención de calidade, son as seguintes complicacións:
Dano nervioso
O dano nervioso chámase neuropatía diabética e pódese manifestar por entumecimiento, formigueo, dor, problemas de sudoración ou problemas coa vexiga. Isto débese ao alto azucre no sangue e danos ás estruturas das fibras nerviosas. A atención profesional a domicilio para o paciente pode axudar ao paciente a controlar o azucre no sangue, tomar medicamentos prescritos a tempo, seguir unha dieta e exercicio.
Aumento do risco de infeccións
En pacientes con diabetes, o azucre elevado no sangue contribúe ao crecemento de infeccións bacterianas e fúngicas, especialmente común na pel e nas vías urinarias. O persoal de coidados pode axudar a un ser querido a reducir o risco de infección, mantendo a pel limpa e seca, bañarse regularmente, informando oportuno ao médico que se presente ante tales problemas.
Discapacidade visual
Aínda que o glaucoma e as cataratas son comúns en todas as persoas, as persoas con diabetes desenvolven estas enfermidades con máis frecuencia e nunha idade máis temperá. Co tempo, o azucre elevado no sangue pode danar os vasos sanguíneos do ollo, incluída a retina, a lente e o nervio óptico. A tarefa do persoal de enfermaría é organizar un exame sistemático por parte dos médicos para tratamentos precoz, se xorde a necesidade.
Problemas cos pés
Aínda que cada persoa pode ter problemas nas pernas, os pacientes con diabetes son especialmente propensos á formación de cornos, burbullas, pel seca, rachada e infeccións graves, porque o dano nervioso na diabetes reduce a sensibilidade dos receptores nas pernas. O persoal formado no coidado do fogar pode axudar a que un paciente con diabetes aprenda a prestar atención aos seus pés e a seguir as regras de coidados necesarias (manter os pés limpos e secos), o que reduce considerablemente o risco de infeccións graves.
Complicacións do corazón ou dos riles
A diabetes aumenta a probabilidade de que unha persoa teña problemas de corazón ou riles. Un estilo de vida saudable e un compromiso co control do corazón e os riles son moi importantes. A tarefa do persoal de atención é axudar ao paciente a cumprir estrictamente as recomendacións para tomar medicamentos, asegurar unha actividade física adecuada e asegurar un control regular dos niveis de azucre.Ademais, o persoal de atención permítelle rodear ao paciente con coidado e asume as tarefas gravosas do fogar e o paciente ten máis enerxía para manterse activo.
Recomendacións xerais para coidar a un paciente con diabetes.
Coidados de enfermaría para pacientes con diabetes
1. O persoal de atención e o paciente deben recibir información sobre esta enfermidade e os métodos de tratamento, tanto de fontes de información dispoñibles ao público como dun endocrinólogo, dietista. A nutrición e a actividade física saudables, manter o peso normal e seguir as recomendacións do médico para controlar os niveis de azucre son os principais factores para manter a calidade de vida dun paciente con diabetes.
2. Non fume. Se o paciente fuma, é necesario consultar a un médico para atopar unha forma de desfacerse deste mal hábito. Fumar aumenta o risco de diversas complicacións de diabetes, incluído infarto de miocardio, vertedura, nervios e danos nos riles. De feito, os fumadores con diabetes teñen tres veces máis probabilidades de morrer por enfermidades cardiovasculares que os non fumadores con diabetes.
3. Manter a presión arterial normal e o colesterol sanguíneo. Como a diabetes, a presión alta pode danar os vasos sanguíneos. O colesterol elevado tamén se converterá nun problema para calquera persoa e, con diabetes, aumenta significativamente a posibilidade de desenvolver aterosclerose. E cando hai unha combinación destes factores, o risco de desenvolver complicacións tan graves como un ataque cardíaco ou un ictus aumenta moitas veces. Comer alimentos saudables e exercicio diario, así como tomar os medicamentos necesarios, poden axudarche a controlar os niveis de azucre e colesterol.
4. Limpar os horarios dos recoñecementos médicos anuais e os exames regulares dos ollos. Os exames sistemáticos dos médicos permiten diagnosticar as complicacións da diabetes nos primeiros estadios e conectar o tratamento necesario a tempo. Un oftalmólogo comprobará que o estado dos ollos ten signos de dano na retina, catarata e glaucoma.
5. Vacinación. O azucre elevado no sangue pode debilitar o sistema inmunitario, o que fai que a inmunización rutineira sexa máis importante que para unha persoa común. Isto é:
- Vacinación contra a gripe. Unha vacina contra a gripe pode axudarche a estar san durante a tempada da gripe, así como previr complicacións graves contra a gripe.
- Vacinación contra a pneumonía. Ás veces é necesaria unha vacina contra a pneumonía unha vez. Se o paciente ten complicacións por diabete ou ten máis de 65 anos, pode ser necesaria a revacinación unha vez cada cinco anos.
- Vacina contra a hepatite B. A medicina moderna recomenda na actualidade a vacinación contra a hepatite B se non se vacunou anteriormente contra a hepatite B e o paciente é un adulto de 19 a 59 anos con diabetes tipo 1 ou tipo 2. Se un paciente ten 60 anos ou máis e ten diabetes e non recibiu unha vacina antes, deberase falar coa súa vacuna co seu médico.
- Outras vacinas. Dependendo das circunstancias, o seu médico tamén pode recomendar outras vacinas.
6. Coidado dos dentes e da cavidade oral. A diabetes pode aumentar o risco de infeccións das encías. É necesario cepillar os dentes polo menos dúas veces ao día, unha vez ao día con hilo e polo menos dúas veces ao ano para visitar a un dentista. Debe contactar inmediatamente co seu dentista se hai hemorraxias nas encías e se hai inchazo ou vermelhidão visual.
Diabetes Coidados do pé

Diabetes Coidados do pé
O azucre elevado no sangue pode danar os nervios nas pernas e reducir o fluxo sanguíneo nas pernas. Se non se trata, cortes ou burbullas poden levar a infeccións graves. Para previr problemas nas pernas, debes:
- Lave os pés a diario en auga morna.
- Patas secas, especialmente entre os dedos dos pés.
- Hidratar os seus pés e nocellos con loción.
- Use zapatos e calcetíns todo o tempo. Nunca camiña descalzo. Use zapatos cómodos que se envolven ben sobre o pé, protexe as pernas para deitarse.
- Protexa os pés de exposición a calor e frío. Desgaste zapatos na praia ou no pavimento quente. Non coloque os pés en auga quente. Comprobe a auga antes de baixar as pernas. Non use nunca botellas de auga quente, almofadas de calefacción ou mantas eléctricas. Estas medidas están deseñadas para garantir que o paciente non reciba danos nas pernas debido a unha sensibilidade reducida na diabetes.
- Verifique as patas todos os días para ver se hai ampollas, cortes, úlceras, avermellamento ou hinchazón.
- É necesario consultar a un médico se hai dor nas pernas ou danos que non desaparecen aos poucos días.
7. A inxestión diaria de aspirina. A aspirina reduce a coagulación do sangue. Tomar aspirina diariamente pode reducir o risco de ataque cardíaco e accidente vascular cerebral - as principais complicacións en pacientes con diabetes.
8. Se o paciente consume alcol, a inxestión de alcohol debe ser moderada. O alcol pode causar unha diminución significativa do azucre no sangue, dependendo da cantidade de alcohol que se bebe e da cantidade de comida que se come xunto co alcol. Se o paciente decidiu beber, é preciso facelo só con moderación e sempre con comida. Ademais, hai que ter en conta que o alcol é un produto con alto contido calórico e hai que ter en conta calorías adicionais ao calcular a dieta de calorías.
9. Control do estrés. As hormonas humanas que se producen en resposta a un estrés prolongado poden diminuír a produción de insulina ou reducir a sensibilidade do tecido á insulina. Por iso, é necesario durmir o suficiente e é recomendable aprender os principios de relaxación para minimizar os efectos nocivos do estrés no corpo.
Coidado da pel da diabetes
Hai moitas cousas que podes facer para evitar problemas de pel:
- Mantén a pel limpa e seca. Use po de talco en áreas onde hai dobras da pel como axilas e ingle.
- Evite baños e duchas moi quentes. Se a pel está seca, non empregue baños con burbullas. Use xabóns hidratantes. Despois disto, é recomendable tratar a pel con loción.
- Previr a pel seca. Rascos ou arañazos de pel seca (con picazón) poden levar á infección da pel, así que hidratar a pel para evitar rachaduras, especialmente no clima frío ou vento.
- Se se producen cortes, abrasións ou arañazos, lave os danos na pel con auga e xabón. Non pode usar antisépticos como o alcol ou o iodo para limpar a pel, xa que son moi duros na pel. Podes usar un pomada antibiótica ou un apósito estéril. Para calquera dano máis ou menos significativo na pel, é necesario consultar un médico.
- Durante os meses fríos e secos, é necesario humedificar o aire da habitación. Nadar mellor un pouco menos neste tempo, se é posible.
- Use xampus suaves.
- Póñase en contacto cun dermatólogo se non se poden resolver problemas.
- Coida as pernas. Comproba-los todos os días para ter úlceras e cortes. Use zapatos cómodos e anchos e planos.
10. Control de potencia.

Control da comida da diabetes
Unha dieta equilibrada pode axudar a reducir o peso e, nalgúns casos, reducirá a dose de insulina. Moitas veces, perder só o 10 por cento do seu peso corporal pode axudar a unha persoa con diabetes a manter o seu azucre no sangue.
Que se pode facer:
- Recibe as recomendacións dun nutricionista que axudará a formar unha dieta para un paciente con diabetes, tendo en conta os seus hábitos e preferencias.
- Planifique comidas e lanches, incluíndo ingredientes saudables e alimentos relacionados.
- Proba comidas e lanches antes de alimentar ao paciente.
- Obtén información sobre a cantidade de graxa, proteína e carbohidratos que precisa un paciente con diabetes. Aínda que, o mellor é consultar cun nutricionista sobre a relación destas substancias na dieta.
- Inclúa fibra dietética na túa dieta, que pode reducir os fortes aumentos da glicosa no sangue típicos despois de comer.
- Supervise os niveis de glicosa no sangue antes e despois das comidas, ou segundo o recomendado por un médico.
Actividade física
O exercicio pode axudar a un paciente con diabetes a perder peso e controlar o azucre no sangue. Camiñar só 30 minutos ao día, por exemplo, pode axudar a estabilizar os niveis de glicosa. O maior motivador para o exercicio é unha persoa que coida ao paciente, o que pode estimular o exercicio. O nivel de estrés depende da condición do paciente e en cada caso, a carga pode ser diferente.
Medicación de seguimento.
É necesario controlar a inxestión de todos os medicamentos recomendados polo médico no momento en que se prescriben. Isto é especialmente certo cando a insulina é necesaria, xa que se recomenda medir a glicosa antes de administrar insulina e, por regra xeral, as inxeccións son dadas antes das comidas. Cando usan insulina, os coidadores deben recoñecer os síntomas dunha complicación como a hipoglucemia.
Os signos de hipoglucemia inclúen:
- Nerviosismo
- Confusión
- Transpiración
- Náuseas
- Fame
Cando aparecen tales síntomas, é necesario darlle ao paciente un doce e, se a afección non se normaliza, chame inmediatamente a un médico.
Só un enfoque completo e cualificado da atención a pacientes con diabetes pode asegurar unha calidade de vida normal para o paciente e evitar ou minimizar o desenvolvemento de complicacións da diabetes.
Hixiene para a diabetes: normas de coidado da pel para diabéticos
Moitas veces, a diabetes, especialmente de forma avanzada, vén acompañada de picazón da pel. Tal síntoma obriga a unha persoa a ver a un médico, ás veces por primeira vez. A hixiene na diabetes é importante en calquera fase da patoloxía.
Na diabetes, ocorren pequenos vasos sanguíneos e nervios innervantes, o que leva a un aumento da sensibilidade da pel.
Con esta enfermidade, como consecuencia de perturbacións metabólicas, a inmunidade diminúe. Os diabéticos deben respectar as normas de hixiene: observar a limpeza do corpo, da roupa e da súa casa.
O endurecemento e unha actividade física factible permiten aumentar a resistencia do corpo dun diabético. Tamén debe prestarse atención á cavidade oral e aos coidados dentais.
Con diabetes, o risco de carie e enfermidade das encías é varias veces maior. Visítase un dentista unha vez cada seis meses.
A hixiene para a diabetes inclúe o coidado dos pés obrigatorio porque:
- a pel faise seca e escamosa
- úlceras e fisuras aparecen nos pés.
Para previr as complicacións da diabetes, os médicos aconsellan unha atención especial sobre os síntomas que se producen durante a enfermidade.
A diabetes mellitus pode converterse nun provocador de menor sensibilidade das extremidades inferiores. É necesario protexer as pernas empregando só zapatos cómodos e evitando frotamentos e feridas. As pernas saudables son unha parte necesaria do tratamento da diabetes, e o teu médico as examinará en todas as consultas.
Unha das complicacións máis comúns da enfermidade é un pé diabético. Dado que a sensibilidade está prexudicada, unha persoa non sente durante moito tempo como sacudir os zapatos, aparecen os callos e os pés feridos. As feridas mal curativas poden aparecer incluso dende o menor corte.
Para previr un pé diabético, cómpre:
- deixar de fumar
- inspecciona os pés todos os días,
- para procesar zonas danadas.
A atención diaria dos pés inclúe:
- lavarse os pés con auga morna e xabón de calidade,
- limpando a pel cunha toalla de baño,
- lubricación do pé con cremas suavizantes,
- tratar os espazos interdigitais con alcol,
- usa calcetíns de lá empregados en algodón.
Os médicos dan recomendacións sobre o estado das uñas. Entón, non se poden cortar con tesoiras e cómpre arquivalas con regularidade. O bordo da uña debe ser sempre recto, pero non moi curto.
Use zapatos cómodos que teñan un dedo ancho e un talón pequeno. Debe ser de coiro e duradeiro. Esta regra aplícase tanto a mulleres como a homes con diabetes. Non pode manexar os pés por conta propia e máis aínda aplicar unha pedicura para diabéticos se o nivel de visión é insuficiente.
É perigoso auto-medicar, está prohibido despezar millos e usar produtos que conteñan ácido.
É mellor non eliminar os millos por si mesmos, para non danar a pel e provocar unha infección. As pernas non se tratan con auga moi quente.
A categoría de procedementos hixiénicos inclúe tamén o endurecemento, o que aumenta o seu efecto preventivo e curativo, se se combina cun esforzo físico en diabetes mellitus.
- aumento do metabolismo
- aumento da vitalidade global,
- activación da saúde.
As normas de endurecemento deben ser respectadas:
- gradual: calquera acción de endurecemento debe aumentar gradualmente,
- regularidade e sistematicidade: os procedementos realízanse constantemente, ás veces en cursos separados, pero polo menos un mes e medio diarios sen pausas longas,
- enfoque integral: non use un, senón varios tipos de endurecemento,
- personalidade: a duración e a intensidade, así como un sistema de procedementos de endurecemento está determinado pola idade, o estado de saúde, o desenvolvemento físico e as características individuais do paciente.
O calado do aire para unha persoa con diabetes é un procedemento moi importante. Camiñar a varias temperaturas xa é unha forma de extinción do aire. Estas accións pódense iniciar en cuartos con temperatura ambiente - 18-22 graos.
Se a temperatura do aire non é inferior a 16 graos, despois de 2-3 semanas podes comezar a tomar baños ao aire libre. Se a temperatura supera os 25 graos, é mellor que os diabéticos limiten este tipo de procedementos.
Os baños de aire fanse mellor nunha zona de bosques ou xardíns, preto dun encoro. A falta de tal oportunidade, os raios do sol tómanse no balcón, deitados na cama ou no berce. É imprescindible combinar baños de aire con exercicio regular de diabetes.
Cun nivel suficiente de endurecemento e a ausencia de contraindicacións importantes, pódense usar baños de aire en forma de sono nocturno no aire. Tales procedementos deben realizarse só despois de consultar a un médico.
Que ferramentas axudarán no coidado da pel contra a diabetes, contarán o vídeo neste artigo.
Ademais de tomar medicamentos, unha dieta especial e manter un estilo de vida activo, o coidado da pel para a diabetes é un dos puntos máis importantes no tratamento da patoloxía e protexer o corpo contra o desenvolvemento de complicacións. Dando tempo suficiente para a hixiene, o diabético protexe-se de coceira na pel, dermatite, fisuras e úlceras no corpo, o desenvolvemento de carie e enfermidade das encías.
Con un control insuficiente sobre a limpeza do corpo, a roupa, o calzado e o fogar no seu conxunto, unha inmunidade debilitada dun diabético é facilmente susceptible de factores externos negativos, provocando complicacións da principal patoloxía.
Un punto importante no tratamento da diabetes é a hixiene persoal. Debido a trastornos metabólicos, a inmunidade dos diabéticos faise débil, como consecuencia da que a función rexeneradora do corpo empeora: as feridas cicatrizan durante moito tempo e hai risco de úlceras. Ademais, os pacientes adoitan atoparse con procesos inflamatorios, enfermidades virais e infecciosas. Primeiro de todo, tales complicacións maniféstanse na cavidade oral e nos pés de diabéticos.
Coa diabetes tipo 2, o risco de carie aumenta e a miúdo tamén se produce irritación das membranas mucosas da cavidade oral. Polo tanto, o paciente debe cepillarse os dentes dúas veces ao día cunha pasta que conteña flúor.Axuda a fortalecer o esmalte dental, protexéndose contra a caries. Para iso, usa un pincel especial con cerdas de silicona, deseñado para limpar toda a cavidade oral. O procedemento realízase pola mañá antes das comidas e pola noite antes de durmir. Ademais, durante o día o paciente debe aclarar a boca 1-2 veces cun desinfectante especial e, se é posible, limpar os ocos interdentais con hilo dental despois de comer.
Un dos síntomas da diabetes é a pel seca, que provoca peladura, fisuras e incluso úlceras. Isto refírese principalmente á pel das extremidades inferiores. Para excluír as enfermidades fúngicas, a formación de feridas de curación longa e molestias na vida cotiá, hai que respectar estrictamente as regras de hixiene persoal do pé na diabetes.
- Os baños de pés cálidos teñen un efecto positivo na pel dun paciente diabético, o cal é moi importante.
Ao elixir os zapatos, debes considerar varios puntos. Debe estar feito de materiais transpirables, cunha punta ancha e un talón curto. É importante que o zapato estea cómodo e non esmaga as pernas.
- Lave os pés en auga quente, xa que isto pode producir queimaduras ou irritacións na pel.
- Andar sen zapatos. Nos lugares públicos hai unha alta probabilidade de contraer un fungo ou ferir unha perna.
- Fai pedicuras con mala vista. Neste caso, debes buscar axuda de familiares ou especialistas.
- Eliminar os cornos de forma independente.
Seguindo as recomendacións do médico e cumprindo as normas de hixiene persoal, o paciente impide o desenvolvemento da síndrome do pé diabético. Comezado coa saúde e permitido tal complicación, o paciente condénase gradualmente a problemas coas articulacións dos pés, á formación de feridas purulentas e incluso á amputación das extremidades.
As persoas con diabete mal controlado teñen un maior risco de padecer problemas dentais e enfermidades das encías que as persoas sen diabetes. Isto é debido a que teñen unha resistencia reducida á infección.
Se tes diabetes, debes prestar unha atención especial. hixiene bucal e coidados dentais minuciosos e controlar os niveis de glicosa no sangue. Consulte o seu dentista regularmente sobre como manter os dentes e as encías saudables.
Diabetes - Unha enfermidade común entre a humanidade. Os primeiros signos e síntomas da diabetes poden ocorrer na cavidade oral, polo que preste especial atención aos cambios na cavidade oral, isto tamén pode contribuír ao diagnóstico precoz e ao tratamento da diabetes.
As enfermidades orais máis comúns que afectan ás persoas con diabetes son:
• periodontite (enfermidade das encías)
• estomatite
• carie
• infeccións fúngicas
• líquido planus (enfermidade inflamatoria e autoinmune da pel)
• trastornos do gusto
• sequedad, ardor na boca (saliva baixa).
A periodontite (enfermidade das encías) é causada por unha infección que destrúe o óso que o rodea e apoia os dentes. Este óso soporta os dentes na mandíbula e permítelle mastigar comodamente. As bacterias e os restos de alimentos provocados pola placa, a principal causa da enfermidade das encías.
Se a placa permanece nos dentes e nas encías, endurece, formando depósitos duros nos dentes ou tártaro. O tártaro e a placa irritan as enxivas ao redor dos dentes de xeito que se volven vermellas, inchadas e sangrantes. A medida que a inflamación das encías progresa, os ósos vanse danando. Os dentes están soltos e poden caer por conta propia ou poden ser necesarios.
A enfermidade das encías é máis común e grave en persoas con diabetes mal controlada. Isto é debido a que tenden a ter unha menor resistencia ás infeccións e unha mala curación.
É importante coidar a saúde bucodental e controlar a glicosa no sanguepara previr as enfermidades das encías. Esta é unha rúa de dobre sentido. O tratamento das enfermidades das encías axuda a mellorar o control da glicosa en persoas con diabetes, así como en pacientes con bo control da glicosa, as enfermidades orais poden tratarse moi ben.
Póñase en contacto inmediatamente co seu dentista se observa signos ou síntomas da enfermidade das encías, incluíndo:
• vermelhidão, hinchazón, sangrado das enxivas
• descarga continua (pus) das enxivas
• Separación das enxivas dos dentes
• mal gusto ou mal alento
• mobilidade dos dentes: pode cambiar a picadura
• espazos entre dentes.
A estomatite, un termo xeral para a inflamación e a dor na cavidade oral, pode perturbar algunhas actividades humanas: comer, falar e durmir. A estomatite pode ocorrer en calquera parte da cavidade oral, incluído o interior das meixelas, as encías, a lingua, os beizos e o padal.
A estomatite é unha úlcera amarela pálida cun anel exterior vermello ou un grupo de tales úlceras na cavidade oral, normalmente no interior dos beizos ou as meixelas e na lingua.
Ninguén sabe o que causa exactamente as úlceras, pero moitas condicións contribúen ao seu desenvolvemento, por exemplo, algúns medicamentos, trauma na cavidade oral, mala alimentación, estrés, bacterias ou virus, falta de sono, perda de peso súbita e algúns alimentos como as patacas. , cítricos, café, chocolate, queixo e noces.
A estomatite tamén pode estar asociada a unha diminución temporal do sistema inmune debido ao resfriado común ou á gripe, cambios hormonais ou baixos niveis de vitamina B12 ou ácido fólico. Incluso unha picadura ocasional no interior da meixela ou un corte cun alimento afiado pode causar úlceras. A estomatite pode ser o resultado dunha predisposición xenética e considérase unha enfermidade autoinmune.
As feridas na boca, por regra xeral, non duran máis de dúas semanas, mesmo sen tratamento. Se se pode identificar a causa, o médico é capaz de tratala. Se non se pode identificar a causa, entón o tratamento é aliviar os síntomas.
Tratamento da estomatite na casaAs seguintes estratexias poden axudar a aliviar a dor e a inflamación das úlceras orais:
• Evite as bebidas e alimentos quentes, así como os salados, picantes e cítricos.
• Use analxésicos como o tenlenol.
• Enxágüe a boca con auga fría ou chupa xeo se tes sensación de queimadura na boca.
Cando os niveis de glicosa no sangue non se controlan adecuadamente, os pacientes con diabetes poden ter máis glicosa na súa saliva e na boca seca. Estas condicións permiten que a placa medre nos dentes, resultando en caries e dentes carie.
A placa pódese eliminar con limpeza completa dos dentes e das encías dúas veces ao día cun cepillo de dentes e pasta de dentes con flúor. Use limpadores interdentais ou hilo diario para limpar os restos de alimentos entre os dentes. Un bo coidado dental prevén a caries dental e as enfermidades das encías.
A candidiasis oral (tordo) é unha infección por fungos. Esta enfermidade é causada polo crecemento excesivamente rápido da levadura de Candida Albicans. Algunhas condicións provocadas pola diabetes, como a glicosa alta na saliva, a mala resistencia á infección e a boca seca (saliva baixa) poden contribuír á candidiasis da cavidade oral (tordo).
A candidiasis da cavidade oral provoca manchas brancas ou vermellas na pel da boca, o que pode provocar molestias e úlceras. Unha boa hixiene bucal e un bo control da diabetes (glicosa en sangue) son fundamentais para o éxito do tratamento da candidiasis oral. O seu dentista pode curar esta enfermidade prescribindo medicamentos antifúngicos.
Se tes diabetes para evitar problemas cos dentes e as encías, debes:
• Siga as pautas dietéticas e de medicación do seu médico para manter os niveis de glicosa no sangue o máis normal posible.
• Cepille ben os dentes e as encías dúas veces ao día con pasta de dentes que conteña flúor.
• Use todos os días limpas dentais ou limpas interdentais para limpar entre dentes.
• Visita regularmente ao seu dentista para obter consellos sobre a atención adecuada no fogar, a detección precoz e o tratamento de enfermidades orais para manter os dentes e as encías sans.
• Evite a boca seca: beba moita auga e mastique goma de mascar sen azucre para estimular a produción de saliva.
• Deixar de fumar.
Obter a elección correcta de pasta de dentes e enxágüe axuda a mellorar a calidade de vida para a diabetes.
Como anuncio
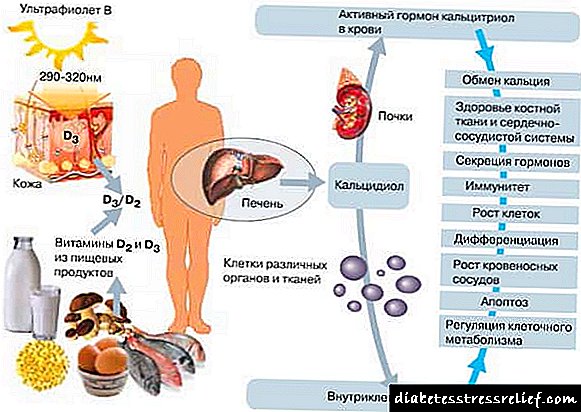
Para as persoas con diabetes, o coñecemento das regras de hixiene bucal é de especial importancia: dentro duns anos despois do inicio da enfermidade, poden desenvolver carie, pode comezar a inflamación das enxivas, como resultado dos que non se gardan dentes sans no burato. Pero hai unha relación inversa: moitas veces é imposible conseguir normoglicemia en presenza de inflamacións na cavidade oral 1. Polo tanto, a elección dos produtos de coidado é unha tarefa importante e seria para unha persoa con diabetes.
Segundo a Federación Mundial 2, o 92,6% das persoas con diabetes teñen problemas coa cavidade oral despois de varios anos de enfermidade. Isto ocorre, por unha banda, debido a unha violación do estado dos vasos sanguíneos nas encías e na membrana mucosa. E por outra banda, debido ao aumento do nivel de glicosa non só no sangue, senón tamén na saliva, se non se consegue a normoglicemia.
A boca seca (xerostomia, síndrome da boca seca) é un dos primeiros signos de azucre no sangue. Se a diabetes non se compensa, a cantidade de glicosa na saliva aumenta, o que leva ao crecemento de bacterias e fungos patóxenos, así como á destrución do esmalte dental (carie). Hai mal alento, un revestimento branco na lingua e a superficie interior das meixelas. Se todos os tecidos que sostén o dente no burato (isto chámase periodontite) están incluídos no proceso inflamatorio, a probabilidade de que os dentes poidan perderse. Calquera ferida cicatrizarse hai moito tempo debido á reducida taxa de rexeneración tisular.
Distintas pasta de dentes e enxágüeis están deseñadas para resolver varios problemas da cavidade oral. Isto debe ser recordado ao elixir entre un gran número de ofertas. Para a prevención da enfermidade das encías, úsanse certos tipos de produtos para o coidado que xa non son eficaces ante a presenza de procesos inflamatorios. E asegúrese de recordar que unha pasta non é suficiente para un coidado adecuado: un enxágüe da boca aclara os restos de alimentos dos espazos interdentais e dos petos xingivales, ten un efecto preventivo adicional. Importante: as persoas con diabetes non deben usar acondicionadores que conteñan alcol para evitar o exceso de limpeza da mucosa.
O número de produtos de coidado no mercado é moi grande. A liña DiaDent da serie DiaVit ® creouse tendo en conta as necesidades especiais do coidado da diabetes e consta de dúas liñas:
Ademais dunha boa capacidade de limpeza, a pasta de dentes DiaDent Regular proporciona prevención de enfermidades das encías debido aos compoñentes de timol, metiluracil, alantoína. Mentol refresca a cavidade oral, elimina o mal alento. Enxágüe "DiaDent" regular "non contén alcol. Ademais, grazas á betaína introducida na composición, hidrata a membrana mucosa, e o alfa-bisabolol ten un efecto antiinflamatorio. O complexo de 7 herbas axuda a mellorar o tecido trófico.
O complexo DiaDent Asset está destinado ao coidado oral cando xa xurdiron problemas: sangrar as encías, dor ao masticar, revestimento branco na lingua. A pasta de dentes DiaDent Active contén un complexo astrinxente a base de lactato de aluminio e o compoñente antibacteriano clorhexidina. E o axente de enjuague DiaDent Active introduciu especialmente ingredientes que proporcionan unha poderosa protección contra as bacterias (triclosan) e os fungos (Biosol ®). Os aceites esenciais de eucalipto e árbore do té aceleran o proceso de curación das membranas mucosas danadas.
Así, coa diabetes, os problemas coa cavidade oral teñen un forte impacto negativo na calidade de vida. Ao elixir produtos de hixiene, as persoas con diabetes deben lembrar que a elección correcta e competente axudará a manter as encías e os dentes sans, un fermoso sorriso e mellorar o benestar global.
Manifestacións de diabetes na cavidade oral: cheiro desagradable, erupcións na lingua e outros problemas
Moitas veces, os cambios na cavidade oral son os signos primarios da diabetes.
Esta enfermidade afecta a todos os recunchos do corpo do paciente, polo que esta área tamén sufre cambios negativos.
Hai un cheiro desagradable, problemas cos dentes e outras cousas máis agradables. A diabetes na cavidade oral maniféstase por un deterioro importante do seu estado.
Na diabetes, a cavidade oral está danada debido a perturbacións críticas no funcionamento do corpo.
Os minerais útiles absorbense peor, o subministro de sangue ás enxivas é perturbado, o que leva a unha falta de calcio nos dentes.
Ademais, obsérvase un nivel elevado de azucre tanto no sangue como na saliva, o que conduce á multiplicación das bacterias e á inflamación grave na cavidade oral. Tamén se reduce a cantidade de saliva, o que aumenta aínda máis os efectos negativos .ads-mob-1
Con diabetes, a cavidade oral pode experimentar os seguintes cambios:
- hai mal alento
- o espazo entre os dentes está en expansión,
- hai inchazo, vermelhidão e sangrado das enxivas,
- sabor desagradable na boca
- a enxiva está separada dos dentes,
- ten lugar a mobilidade dos dentes, o que pode provocar un cambio na picadura,
- descarga purulenta das enxivas
- úlceras tróficas ou decubitais da membrana mucosa,
- Curación prolongada de feridas
- diversas enfermidades virais.
A patoloxía prodúcese debido ao crecemento do tártaro, o que leva á inflamación das enxivas e, como resultado, á destrución do óso.
As principais causas de periodontite na diabetes mellitus son:
- varios trastornos no proceso de circulación do sangue nos tecidos das enxivas,
- deficiencia de nutrientes esenciais
- incumprimento da hixiene bucal.
Despois dunha agravación da enfermidade, ocorren diversos procesos inflamatorios, os tecidos brandos se inchan e comezan a sangrar. Despois disto, a enfermidade pasa á seguinte etapa: un curso purulento, que provoca a destrución ósea.
Signos de periodontite:
- mal alento
- descarga de pus dende as encías,
- sensibilidade do dente ao frío, azedo e quente,
- enxame enxivas
- mal gusto na boca
- enxivas inchadas
- os dentes fanse máis longos e nas etapas posteriores podes ver as súas raíces.
A estomatite é unha enfermidade oral que afecta o interior das meixelas, beizos, enxivas, lingua e padal.
Os primeiros signos do desenvolvemento desta enfermidade en diabéticos son a erosión, ampollas e úlceras nas membranas mucosas da boca.
A medida que a enfermidade avanza, a persoa experimenta dor bastante grave que lle impide comer, beber auga e durmir normalmente.
Por regra xeral, os pacientes con diabetes teñen un contido de azucre suficientemente alto na saliva, o que afecta negativamente á saúde dos dentes. Por mor disto, xorden condicións favorables para a multiplicación de varias bacterias, que se converten na causa de danos no esmalte dental.
O medio ácido creado dana o esmalte do dente e, máis tarde, o tecido dente, que co paso do tempo é o motivo da súa destrución completa.ads-mob-2
Cari provoca:
- dolores de dentes graves
- procesos inflamatorios das enxivas.
A candidiose é unha enfermidade da cavidade oral que se produce debido ao desenvolvemento da levadura Candida Albicans. Na maioría das veces a enfermidade ocorre en pacientes con diabetes mellitus, son estes pacientes os que teñen máis risco de desenvolvelo.
Factores que afectan o desenvolvemento da candidiasis na diabetes:
- diminución da inmunidade
- redución de saliva
- un aumento na concentración de glicosa na saliva,
- boca seca
Os primeiros signos desta enfermidade aparecen en forma de pequenos grans brancos na lingua e nos beizos. Entón comezan a crecer e convértense nun revestimento branco leitoso.
Cando se produce este proceso, os tecidos da boca inflaman bastante e causan dor. Tamén se observa un aumento da temperatura corporal e signos de embriaguez. Ads-mob-1
O líquen máis común ocorre nas femias, afecta aos beizos, paladar duro, encías, meixelas e lingua. A enfermidade non é contaxiosa, está asociada a unha violación persoal da inmunidade celular.
En combinación coa diabetes e a presión arterial alta, a enfermidade foi alcumada como síndrome de Grinspan.
Lichen planus preséntase de varias formas:
- típico
- hiperqueratótico
- exudativo-hiperemico,
- erosivos e ulcerativos,
- bullosa.
Con diabetes descompensado, as úlceras decubitais na mucosa oral son posibles. Prodúcense ao envelenar con substancias nocivas, como un par de pinturas e vernices de baixa calidade, materiais de construción.
A área arredor da úlcera permanece inalterada e no interior hai unha infiltración que cicatriza por moito tempo.
As úlceras tamén poden ser un signo de estomatite, como se mencionou anteriormente.
Co primeiro tipo de diabetes, desenvólvese a cetoacidosis, que é principalmente a causa do mal alento. En tales casos faise sentir o aroma da acetona.
Para liberarse do olor desagradable no segundo tipo de diabetes, o paciente debe adherirse a unha dieta baixa en carbohidratos e consumir máis fluído.
Non hai diferenzas significativas no tratamento de enfermidades orais na diabetes.
Son tratados do mesmo xeito que no estado normal dunha persoa, pero nalgúns momentos o médico debe prestar unha atención máis detallada ás características do curso do diagnóstico.
É aconsellable previr a enfermidade da diabetes, e non eliminala despois da súa aparición. Para iso, debe seguir varias recomendacións para coidar a cavidade oral e consultar a especialistas a tempo para evitar consecuencias negativas .ads-mob-2
Para reducir o risco de enfermidades na cavidade oral, os diabéticos deben cumprir unha serie de regras:
- monitorizar a glicosa no sangue
- xunto co cepillado diario, enxágüe a cavidade oral cun líquido especial despois de cada comida,
- se as enxivas teñen dor ou hemorraxia, debes usar un cepillo de dentes suave,
- hilo para eliminar restos de comida entre os dentes,
- seguirse coa dieta recomendada,
- usa pasta de dentes con fluor
- evitar a boca seca
- visite regularmente o dentista
- facer a elección correcta dos produtos de hixiene (en particular, ten que ter os medios para evitar as agravacións das enfermidades en pouco tempo),
- deixar de fumar
Normas para a atención oral contra a diabetes:
Na diabetes mellitus, a cavidade oral é máis susceptible á inflamación, isto débese á inxesta complicada de nutrientes e ao aumento do nivel de azucre na saliva. Estes factores proporcionan unha atmosfera favorable para o desenvolvemento de bacterias. Para reducir o risco de enfermidade, os diabéticos necesitan un control minucioso da súa hixiene bucal.
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
Kalinchenko S. Yu., Tishova Yu. A., Tyuzikov I.A., Vorslov L. O. Obesidade e síndrome metabólica nos homes. Estado da arte, Medicina práctica - M., 2014. - 128 p.
Dedov I.I., Shestakova M.V., Milenkaya T. M. Diabetes mellitus: retinopatía, nefropatía, Medicina -, 2001. - 176 p.
Danilova L.A. Probas de sangue e urina. San Petersburgo, Edición Dean, 1999, 127 pp., Circulación 10.000 exemplares.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.