Como curar permanentemente a pancreatite e é posible

Calquera enfermidade grave, que inclúe pancreatite, plantexa ao paciente saber se pode curalo completamente e volver ao seu estilo de vida normal. Por desgraza, hai unha serie de dolencias, cuxa eliminación é case imposible. E a razón de tal previsión non depende do nivel de habilidade dos médicos ou doutros factores. Está no específico da enfermidade en si.
É imposible dar unha resposta inequívoca á pregunta sobre a posibilidade dunha cura completa para a pancreatite aguda ou crónica. O risco de que a enfermidade se crónica e as súas exacerbacións periódicas estarán sempre presentes. Non obstante, o paciente non debe tratar esta enfermidade como completamente incurable. Para lograr os resultados desexados, unha persoa terá que facer todos os esforzos para cambiar a súa imaxe na raíz e adherirse a regras e recomendacións estritas dun médico durante moitos anos. Non todos poden seguilos estrictamente. Pero nalgúns casos, aínda é posible desfacerse das manifestacións de pancreatite aguda ou crónica durante moito tempo.
Que lle pasa ao páncreas con esta enfermidade?
Cando se produce o primeiro ataque agudo de pancreatite, o ferro se inflama, dixeriu os seus propios tecidos e xa non pode exercer plenamente as súas funcións de secretar hormonas e axudar na dixestión. Con estes procesos, os tecidos afectados son substituídos por outras estruturas, e o traballo a pleno rendemento do órgano faise imposible.
A visita temperá a un médico durante un ataque é obrigatoria e determina en gran medida o maior prognóstico da enfermidade. Só así se pode evitar a maior propagación de lesións no tecido do órgano. Se a enfermidade non afectou a maioría dos tecidos, é posible falar da cura completa da enfermidade.
¿Pódese curar completamente a pancreatite aguda?
A pancreatite aguda pode ter unha grave gravidade e é este parámetro o que determina en gran medida os próximos pronósticos para a recuperación do paciente e a posibilidade de que a enfermidade se converta en crónica.
Cunha forma leve de pancreatite, unha pequena área da glándula está afectada, que se expresa principalmente no seu edema intersticial e é facilmente tratable. Nalgúns casos, este curso da enfermidade dá previsións favorables, a enfermidade non se fai crónica e cando todas as recomendacións do médico sobre tomar medicamentos, seguir unha dieta e expandirse gradualmente, desfacerse de malos hábitos e cambiar un estilo de vida, o paciente pode contar coa posibilidade dunha cura completa para aguda. pancreatite. Con un tratamento inadecuado ou incumprimento de todas estas regras, a enfermidade pode converterse en crónica e as previsións para a súa eliminación completa son menos favorables.
A forma grave desta enfermidade vén acompañada dunha lesión maior da glándula, o que pode provocar o desenvolvemento de complicacións locais como a necrose pancreática e a infección do tecido, a aparición de quistes ou abscesos. Estes cambios son irreversibles e levan posteriormente á substitución de tecidos de órganos por outras estruturas e violacións importantes das súas funcións. A enfermidade nestes casos faise crónica e a súa cura completa non sempre é posible.
En pancreatite aguda grave, na glándula poden producirse os seguintes cambios irreversibles:
- Acumulación aguda de fluído na glándula ou preto do espazo pancreático,
- Necrose do tecido das glándulas, acompañada da aparición dunha zona limitada ou vertida de tecido morto,
- Cando os tecidos da zona de necrose están infectados, a pancreatite purulenta desenvólvese, o que aumenta a probabilidade de morte do paciente,
- Absceso pancreático, acompañado dunha acumulación de pus na glándula ou tecidos localizados radialmente,
- Falso quiste agudo, acompañado dunha acumulación de zume pancreático nas paredes fibrosas ou granulacións.
Un curso tan complicado de pancreatite aguda non sempre é susceptible de tratamento terapéutico e pode converterse no motivo da cita de intervencións cirúrxicas. Coa formación de abscesos ou quistes, pódense realizar operacións como cistogastrostomía, marsupialización quística, drenaxe endoscópica, etc. E con necrose pancreática, segundo o seu tamaño, se realiza necrectomía (cirurxía conservadora de órganos) ou resección de páncreas. As intervencións cirúrxicas agravan significativamente as predicións para a posibilidade dunha eliminación completa da pancreatite aguda, a enfermidade tórnase crónica e a capacidade de minimizar as súas exacerbacións dependerá da extensión dos danos nos órganos e do cumprimento de todas as recomendacións do médico.
¿Pódese curar a pancreatite crónica para sempre?
Moitos pacientes con pancreatitis crónica, formulando unha pregunta sobre a posibilidade dunha cura completa da enfermidade, preguntan ao médico sobre se poderán volver ao seu xeito de comer e vivir anteriormente, fumar ou tomar bebidas alcohólicas. A resposta en tales casos é inequívoca - calquera violación da dieta prescrita polo médico, o estrés ou os malos hábitos non lle permitirán desfacerse da enfermidade e unha persoa terá unha agravación da enfermidade incluso no contexto de remisión prolongada. O risco de recaída está presente incluso naqueles pacientes que seguen as recomendacións do médico.
Como curar a enfermidade para sempre? Como debe cambiar o estilo de vida do paciente? Só o cumprimento estricto de tales recomendacións pode desfacerse completamente da pancreatite crónica, lograr a súa máxima remisión e minimizar o número de exacerbacións ao mínimo:
- Deixar de alcohol e fumar.
- Adherencia estrita á dieta e á dieta prescritos.
- A exclusión máxima de situacións estresantes.
- Cursos regulares de seguimento médico e tratamento preventivo.
Dieta para pancreatite crónica
A dieta en calquera fase da pancreatite é unha parte fundamental do tratamento. A lista de produtos permitidos e prohibidos e a determinación do método de preparación deben ser realizados por un médico. É por iso que ao introducir un produto na dieta, é mellor consultar primeiro cun médico.
Principios básicos de nutrición para pacientes con pancreatite crónica
A parte principal da dieta dos pacientes con pancreatite crónica son cereais, algúns vexetais e froitas. Pódense incluír na dieta unha pequena cantidade de azucre e débese minimizar o contido de graxas animais e colesterol. A comida debe ser mastexada e o paciente debe autocontrolar a tolerancia dos pratos individuais. As porcións de comida deben ser pequenas e unha comida fraccionada - 5-6 veces ao día.
Os pacientes con pancreatite crónica benefician de cereais (especialmente trigo mouro e avea). O pan pódese consumir de forma lixeiramente seca e a partir de produtos cárnicos pódese usar carne de tenreira con graxa baixa, tenreira, coello, pavo e carne de polo (sen pel). Os pratos de carne deben ser ao vapor ou fervelos. Á hora de escoller o peixe, deberase ter preferencia ao lucio, o bacallau, a perca e a carpa. Os pratos deben prepararse fervendo.
A partir de produtos lácteos está permitido o uso de queixo cottage, bebidas de leite azedo, unha pequena cantidade de crema agria e manteiga de pouca graxa para aderezar pratos, queixos suaves, sen sal e suaves. O leite pódese usar para cociñar.
Os ovos introdúcense na dieta en forma de tortilla de vapor e fervidos ou na preparación de cazuelas, soufflé ou pratos de carne moída. Non podes comer máis de 1 polo ou 2 ovos de codorniz ao día.
As bebidas deben ser moderadamente doces. Esta pode ser froita guisada, zumes non ácidos diluídos con auga, decoccións de rosa silvestre ou froitos secos, té débil.
Na pancreatite crónica, o uso de tales pratos está prohibido:
- Conservas e produtos conservantes
- Caldos de carne ou peixe,
- Carne graxa
- Pratos fritos, picantes, en conserva, salados ou picantes,
- Repostería
- Pan pardo
- Froitas e froitas azosas,
- Café, chocolate e cacao,
- Bebidas gasosas e kvass,
- Alcohol
O listado de servizos sanitarios pode modificar a lista de alimentos prohibidos. Tales limitacións dependen da gravidade da enfermidade.
A dieta constante na pancreatite crónica pode ser un factor fundamental na eliminación completa da enfermidade, na prevención da súa recaída e na aparición dunha longa e persistente remisión. O incumprimento das recomendacións do médico sobre a nutrición e os malos hábitos na maioría dos casos causan unha agravación da enfermidade.
Supervisión médica
A frecuencia das visitas ao médico para a atención de seguimento depende da gravidade do curso da pancreatite crónica:
- Cun curso leve - 2 veces ao ano,
- En casos moderados a graves, 3-4 veces ao ano.
Ao examinar a un paciente, o médico ten en conta as súas queixas, estado xeral, exame físico e análises de sangue para encimas pancreáticas e azucre. Ademais, o paciente está asignado para realizar unha análise coprolóxica de feces e ultrasóns do páncreas, fígado e sistema biliar.
Os datos obtidos permiten ao médico elaborar un plan para a xestión posterior do paciente. Pode recomendar ao paciente recomendacións sobre a necesidade da corrección da dieta, o tratamento contra a recaída e a herbas.
¿Pódese curar a pancreatite con remedios populares?
Nos medios e en internet, hai moitos xeitos de desfacerse da pancreatite coa axuda de remedios populares e suplementos dietéticos. A inxestión de zume de pataca, própole, xelea de avea, diversas preparacións a base de plantas, té de mosteiro e varios suplementos dietéticos (Tiens, Evalar, Siberian Health, Vision, etc.) poden incluírse na terapia complexa ou preventiva da pancreatite crónica, pero o seu uso independente non é capaz. proporcionar "unha cura milagrosa". O uso destes fondos sempre debe acordarse co médico, que se centra nos indicadores de análise e na condición do paciente.
Non é aceptable o uso de remedios populares ou suplementos dietéticos para o tratamento da forma aguda da enfermidade. A pancreatite aguda debe ser tratada médicamente, nun hospital e só baixo supervisión médica. No futuro, co inicio da remisión persistente, o médico pode incluír eses fondos no plan de tratamento, tendo en conta todas as indicacións e contraindicacións posibles para o seu ingreso.
Fitosbor nº 1
As herbas tómanse en proporcións iguais.
Esta colección de fito ten un efecto complexo e ten propiedades antiespasmódicas, coleréticas, rexenerativas, antiinflamatorias, sedantes e inmunostimuladoras. O seu uso normalizará a dixestión, eliminará o malestar no abdome e o nerviosismo, que a miúdo se observa en pacientes con pancreatite. Podes engadir follas de té ás herbas e preparar tés medicinais da mestura resultante. Recoméndase tomar infusión ou té de tales herbas antes de comer 100 ml. Tales cursos de tratamento preventivo, en combinación con outras recomendacións do médico, poden evitar a agravación da enfermidade.
Fitosbor nº 2
- Rizomas valerianos - 3 partes,
- Rizomos de elecampane - 2 partes,
- Inflorescencias violetas - 1 parte,
- Sementes de fiúncho - 1 parte.
Esta colección fito ten un efecto calmante, restaurativo, leve, colerético, antiespasmódico, antiinflamatorio e rexenerativo. Os cursos preventivos da súa administración eliminarán a excitabilidade aumentada do sistema nervioso, normalizarán a dixestión e fortalecerán o sistema inmunitario.
Fitosbor nº 3
- Menta de pementa - 2 partes,
- Yarrow - 1, 5 partes,
- Calendula - 1 parte,
- Oruga do pantano - 1 parte.
Esta colección fito ten un sedante colerético, antiinflamatorio, rexenerador, leve, normalizando a motilidade dos órganos dixestivos e a secreción de encimas pancreáticas. As herbas de colleita pódense usar para evitar agravamentos da inflamación do páncreas e normalizar a dixestión no seu curso crónico.
Fitosbor nº 4
- Brotes de bidueiro
- Herba de San Xoán
- Inmortel
- Flores de camomila.
As herbas tómanse en proporcións iguais.
Esta colección de fito ten un pronunciado efecto antiinflamatorio e ten un efecto antiespasmódico, colerético, apetitoso, calmante e activador da liberación de enzimas pancreáticas. O curso da súa administración pode ser unha boa medida preventiva contra a exacerbación da enfermidade e pode eliminar trastornos dixestivos e molestias no abdome, normalizar a composición e a saída da bilis, eliminar o nerviosismo e moitos outros desagradables síntomas observados con pancreatite.
Fitosbor nº 5
- Sementes de eneldo - 3 partes,
- Inflorescencias violetas - 3 partes,
- Inmortel - 3 partes,
- Flores de camomila - 1 parte.
Esta fito-colección permítelle activar a produción de encimas pancreáticas e bilis, normaliza a composición da bile, elimina espasmos dos músculos lisos dos esfínteres da vesícula biliar e do tracto biliar, normaliza a dixestión e elimina moitos dos seus síntomas. Esta ferramenta pode usarse tanto como parte dun tratamento integral da pancreatite crónica como para a prevención das súas exacerbacións.
Un médico ou fitoterapeuta debe seleccionar un remedio popular baseado en herbas medicinais para o tratamento profiláctico da pancreatite crónica, tendo en conta todas as indicacións e contraindicacións posibles. A duración do ingreso e a frecuencia de cursos desta terapia é individual para cada paciente.
Experiencia - 21 anos. Estou escribindo artigos para que unha persoa poida recibir información veraz sobre unha enfermidade molesta en Internet, comprender a esencia da enfermidade e evitar erros no tratamento.
Comentarios
Moitas grazas, axudas coa información de que non todo está perdido, cómpre loitar e seguir vivindo.

Ola Natalya! Tamén podo recomendar que leas máis a miúdo literatura con bo humor e gústache a arte terapia (debuxar, cantar, escribir contos de fadas, etc.). Póñase ben pronto.
Para poder publicar comentarios, rexístrese ou inicie sesión.
¿É posible ou non?
Para entender se a pancreatite pode curarse para sempre, cómpre falar un pouco sobre o mecanismo de desenvolvemento desta enfermidade. Entón, a pancreatite caracterízase por inflamación das células do páncreas, por mor da cal a súa integridade está deteriorada e deixan de funcionar como antes.
Ao mesmo tempo, o proceso inflamatorio engloba os condutos pancreáticos polos que se libera o zume do páncreas no duodeno. Como consecuencia disto, nelas ocorren periodicamente espasmos, debido ao cal se diminúe significativamente o lumen dos condutos e o zume do páncreas, que en si contén enzimas dixestivas, comeza a acumularse dentro da glándula, iniciando nela procesos de auto-dixestión. O resultado disto é aínda maior dano ás células do órgano e unha violación da súa funcionalidade.
E falando de se a pancreatite pode curarse por completo, débese notar que todas as células do corpo humano teñen a propiedade de curarse. Non obstante, co desenvolvemento desta enfermidade, a destrución de células pancreáticas prodúcese moito máis rápido que a súa restauración. Ao mesmo tempo, o metabolismo perturba a glándula e os procesos de rexeneración son máis lentos.Como resultado disto, hai áreas no páncreas que deixan de funcionar completamente e, por desgraza, é imposible restaurala.
Por onde comezar?
Lembre o principal: a pancreatite é incurable e é imposible desfacerse completamente dela. E non debes confiar en diversos anuncios e publicacións en Internet, que describen coloradamente como unha persoa cura o páncreas tomando un ou outro remedio. Calquera médico dirá que esta enfermidade non é tratable, xa sexa de forma crónica ou aguda.
Neste caso, só podes evitar a recaída da enfermidade, cumprindo algunhas regras:
- Unha vez por todas, renuncia aos malos hábitos. O fume do tabaco e o etanol contido en bebidas alcohólicas afectan negativamente o funcionamento do páncreas e aumentan o desenvolvemento de procesos inflamatorios nel, o que conduce a exacerbacións frecuentes da enfermidade.
- Adhírese constantemente a unha dieta terapéutica. Absolutamente a cada paciente con pancreatite ten asignada unha dieta, o que implica a exclusión de produtos alimentarios que teñan un efecto irritante e estimulante no páncreas. Calquera erro na nutrición tamén pode provocar unha recaída da enfermidade.
- Non tome medicamentos sen o coñecemento dun médico. Esta é probablemente a regra máis importante. Como se mencionou anteriormente, hai moita publicidade de que hai as últimas drogas que poden curar completamente a pancreatite crónica. Moitas persoas cren ela e comezan a tomar medicamentos, cuxa orixe non ten idea. Despois de todo, é importante para eles obter un resultado. Non obstante, un tratamento inadecuado só pode agravar o curso da enfermidade e causar unha disfunción pancreática completa. Polo tanto, ten que tomar drogas só co permiso do médico. E isto aplícase non só aos medicamentos para o páncreas, senón tamén aos analxésicos, inmunostimulantes e outras accións.
Mesmo se unha persoa segue estas simples regras, non poderá desfacerse da pancreatite para sempre, pero poderá esquecer as exacerbacións da enfermidade durante moitos anos e levar un estilo de vida normal.
Normas xerais para o tratamento da pancreatite
O tratamento da pancreatite aguda ou o agravamento da crónica ten as regras xerais:
- Se se produce un ataque agudo, é necesario suprimir rapidamente a produción de enzimas dixestivas polo páncreas. Polo tanto, cando se produce dor, en ningún caso debes tomar preparados enzimáticos, pero debes chamar inmediatamente a un equipo de ambulancia. Os ataques que se producen con pancreatite só se eliminan en condicións estacionarias.
- En canto se produce un ataque, é preciso abandonar completamente o uso de calquera alimento, incluído "pulmóns". Durante este período e os próximos 2-3 días é necesario adherirse a unha dieta con fame. Isto reducirá a fermentación do páncreas e reducirá a gravidade da dor.
- Despois de deter o ataque, debes seguir unha dieta estricta durante 4-6 semanas e despois de regresar á túa dieta habitual, necesitarás someter periodicamente cursos de tratamento que evitarán o progreso da enfermidade. Se o paciente ten problemas de exacerbación moi frecuentes, prescríbese unha dieta estrita de xeito continuado.
Tan pronto como unha persoa ingresa no hospital, recetaráselle unha terapia dirixida a aliviar espasmos que se producen nos condutos do páncreas. Para iso úsase "No-shpa" ou "Papaverine". Para aliviar a dor úsanse analxésicos. E para evitar o desenvolvemento de complicacións durante a exacerbación, úsase a terapia antibacteriana.
Despois de aliviar o ataque de dor e a condición do paciente faise estable, úsanse preparados enzimáticos que axudan ao páncreas a facer fronte ás súas funcións ata que se recupere. No mesmo período, a dieta da fame é cancelada e o paciente é transferido a alimentos con poucas calorías. Ao restaurar a dieta estase axustando constantemente. Estes ou eses produtos engádense gradualmente a unha dieta. Isto permítelle preparar o páncreas gradualmente para as cargas coas que terá que afrontar aínda máis.
Despois do alta, o paciente tamén terá que tomar medicamentos especiais e adherirse a unha dieta estrita. O tempo que tardará isto depende das características individuais do corpo e da súa capacidade de recuperación. Ademais, a dieta do paciente amplíase de novo e gradualmente a persoa regresa ao modo de vida habitual. Pero isto non se aplica a tomar drogas. Na maioría dos casos, son nomeados durante toda a vida.
Debe entenderse que con cada exacerbación da pancreatite prodúcese a morte de certas células pancreáticas. Cada vez, cada vez é máis difícil para o corpo facer fronte ás súas funcións. Por iso, aconséllase que os pacientes tomen constantemente preparados enzimáticos e adhírense a unha dieta terapéutica. Se se descoidan estas regras, o problema de lograr unha etapa estable de remisión e unha ausencia prolongada de exacerbacións será problemático.
Detalle da dieta
A dieta é parte integrante do tratamento da pancreatite aguda e crónica. O seu cumprimento é obrigatorio tanto na remisión como durante a exacerbación, xa que depende do que come unha persoa e depende da súa condición adicional.
Como xa se mencionou anteriormente, durante un ataque agudo, prescríbese unha fame de fame. Recoméndase adherirse a ela durante varios días. Durante este período permítese beber auga só en pequenas cantidades e a intervalos regulares.
Despois de eliminar o ataque de dor, a nutrición baséase nos principios da alimentación dun bebé de seis meses, pero coa excepción do leite. Durante este período pódese usar:
- Sopas de verduras baixas en graxa (deben ser mesturadas)
- mesturas de puré
- zumes de verduras recén espremidos, só non concentrados e en pequenas cantidades (non se permiten beber máis de 1,5 vasos de zumes vexetais ao día).
Durante o período de rehabilitación despois dun ataque, pódese usar só pratos fervidos ou ao vapor sen engadir sal e outras especias. Podes cociñalos en patacas, arroz, lentellas, claras de ovo, etc. A medida que o corpo se recupera, engádense gradualmente pratos de carne e peixe, así como produtos lácteos e produtos lácteos con pouca graxa. Unha lista máis detallada de alimentos permitidos despois dunha exacerbación debería proporcionar un médico.
O máis importante para todas as persoas que padecen pancreatite é o coñecemento de que os alimentos están estrictamente prohibidos para comer, para evitar que a enfermidade progrese e para evitar as súas exacerbacións. Estes produtos son:
- todas as carnes e peixes graxos,
- alimentos fritos e graxos
- graxa
- comida enlatada
- carnes afumadas
- encurtidos
- salchichas,
- produtos semi-acabados
- Cociñar con manteiga
- Alimentos lácteos e leite azedo ricos en graxa.
Se o paciente rexeita malos hábitos e adhírase constantemente a unha dieta terapéutica, poderá esquecer as exacerbacións durante moito tempo e manter a súa saúde durante moitos anos!
Remedios populares
Para a prevención da exacerbación da pancreatite e a aparición de complicacións no seu contexto, ademais da dieta e tomar preparados enzimáticos, tamén se pode usar medicina alternativa. Non obstante, isto debe facerse só despois dunha consulta previa co seu médico.
Para evitar a reaparición da enfermidade, a medicina alternativa recomenda o uso regular de zume diluído de pomelo branco sen azucrar. Os zumes de néctar, sementes de uva e curcumina tamén son moi beneficiosos para o páncreas.
Para eliminar as molestias no hipocondrio esquerdo, podes beber tés de herbas preparadas polo seu Helichrysum, paixón ou bigote dourado. Moitas substancias útiles que axudan ao traballo do tracto dixestivo tamén se atopan nos grans de albaricoque. Durante o día, recoméndase comer 15 nucleolos, dividíndoos en 3-4 doses.
O trigo mouro ao vapor tamén é eficaz. Prepárase do seguinte xeito: o cereal é vertido nunha placa profunda, vertida con auga quente (debe cubrir o trigo mouro completamente) e colocado durante a noite nun lugar cálido. Pola mañá, o trigo mouro estará listo para o seu uso. Como aconsellan os sanadores, debe consumirse para o almorzo e a cea.
A decocción de avea tamén axuda coa pancreatite. Os seus grans na cantidade dun vaso hai que botalos cun litro de auga e poñelos a ferver a lume lento. Despois de 3 horas, o caldo resultante necesita filtrarse. É necesario tomar 100 ml antes de cada comida.
Se hai molestias na proxección do páncreas, a medicina alternativa recomenda un curso de dúas semanas de tratamento con zume de pataca. Para preparalo, cómpre tomar unha pequena pataca, enxágala baixo auga corrente, ralla e espreme o zume da pasta de auga resultante. Basta con beber inmediatamente. Despois de 10-15 minutos, perderá todas as súas propiedades útiles. O zume de pataca tamén debe tomarse antes de cada comida.
Aínda hai unha cantidade enorme de medicina alternativa que lle permite eliminar a unha persoa de ataques de pancreatite. Pero lembre que pode usalos, como medicamentos, só co permiso dun médico. Se o paciente segue todas as súas recomendacións e non viola as prohibicións, poderá "levarse ben" coa pancreatite e levar un estilo de vida normal.
Un pouco de anatomía e fisioloxía
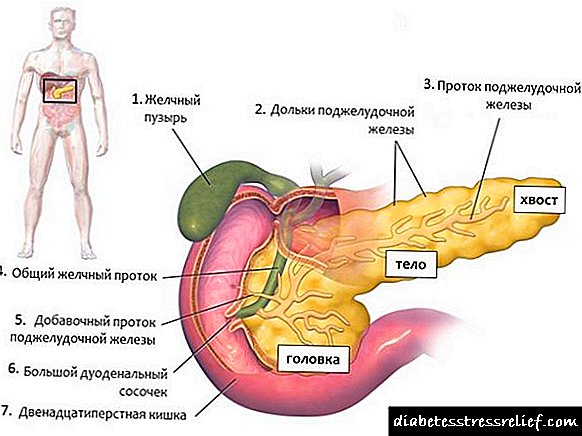
O páncreas é un órgano parénquima (non oco, cunha densa estrutura interna dun tipo especial) que inclúe varias partes:
Páncreas - estrutura e funcións
Todas as partes xuntas teñen aproximadamente 13-15 cm de lonxitude e son un órgano tuberoso rosado que se asemella a unha forma "coma o seu lado". O conducto excretor da glándula está situado case ao longo de toda a súa lonxitude e, saíndo do órgano, fúndese co conduto biliar (coledochus).
Os órganos especiais que poden producir certas substancias no corpo humano divídense en órganos de tipo exocrino (secreción externa) e de tipo endocrino (secreción interna). Tamén se distinguen os corpos que traballan en ambas direccións.
Táboa. Tipos de glándulas do corpo.
| Tipo de glándula | Tipo de substancia liberada | Descrición das actividades do corpo | Exemplo |
|---|---|---|---|
| Glándulas de secreción interna. | O segredo son varias hormonas. | Controla a actividade do corpo mediante hormonas, as hormonas son liberadas no torrente sanguíneo ou no fluxo linfático. | Estamos falando de estruturas hipotálamas, hipofisarias, epifisas, tiroides, paratiroides, suprarenais, glándulas timo. |
| Glándulas de secreción externa. | O segredo son as substancias non hormonais (suor, saliva, bágoas, calostro, leite materno, etc.). | Teñen condutos ao longo do cal o segredo producido se entrega á superficie da pel ou ao lumen dos órganos ocos. | Glándulas sudoríparas, salivares, lacrimais, mamarias. |
| Glándulas mixtas. | Destaca o segredo de ambos tipos. | As hormonas que entran no torrente sanguíneo tamén teñen condutos excretores para outro segredo. | Fígado, gónadas, páncreas. |

Topografía das glándulas endocrinas
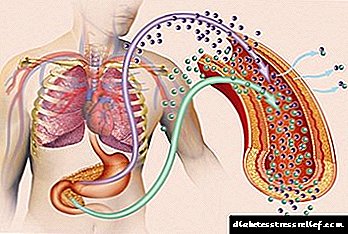
O páncreas é o responsable de dous dos procesos máis importantes do corpo. Ela función exocrina Está dirixido á produción de enzimas que descompoñen os principais nutrientes: amilases (destrúe hidratos de carbono), lipases (graxas) e proteases (proteínas). Á súa vez función endocrina responsable da produción de varias hormonas:
- insulina (reduce o azucre no plasma)
- glucagón (aumenta o contido de azucres no plasma)
- somatostatina (afecta a outras glándulas, inhibindo a súa secreción)
- polipéptido pancreático (mellora a secreción de zume gástrico)
- grelín (aumenta a fame, esperta o apetito).

O papel do páncreas na dixestión
O ferro pode "romper" en calquera fase de calquera función. Non obstante, hai os grupos máis comúns e polo tanto máis importantes de enfermidades aos que hai que prestar especial atención a:
- diabetes mellitus
- hipoglucemia crónica,
- pancreatite
- necrose pancreática,
- crecementos do tumor,
- pancreolititis.
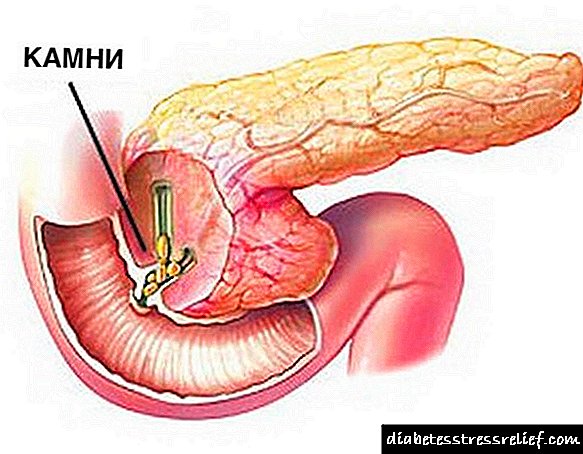
Diagrama de obstrución dos conductos con pedras
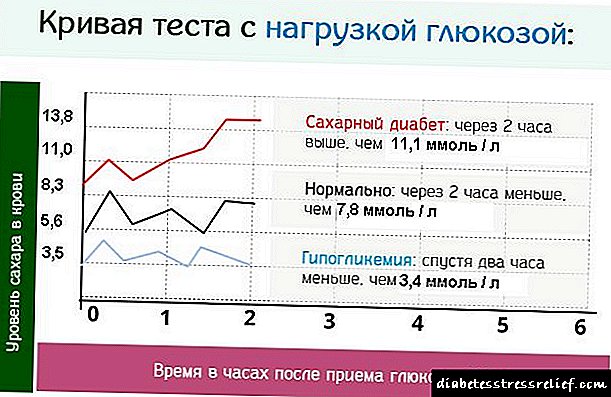
Diabetes mellitus
Na estrutura do páncreas distínguese un tipo especial de formacións: células β de Langerhans. Son os responsables da produción de insulina. Á súa vez, esta hormona favorece a absorción de glicosa polas células, porque o glicóxeno acumúlase no tecido hepático. Baixo a súa acción, os compostos de carbohidratos no corpo descomponse máis lentamente. Ademais, estimula procesos sintéticos relacionados cos ácidos nucleicos, inhibe a ruptura de estruturas proteicas. Tamén afecta o metabolismo das graxas, activando a síntese de ácidos graxos e retardando a descomposición das graxas.

A maior parte dos illotes de Langerhans son células beta
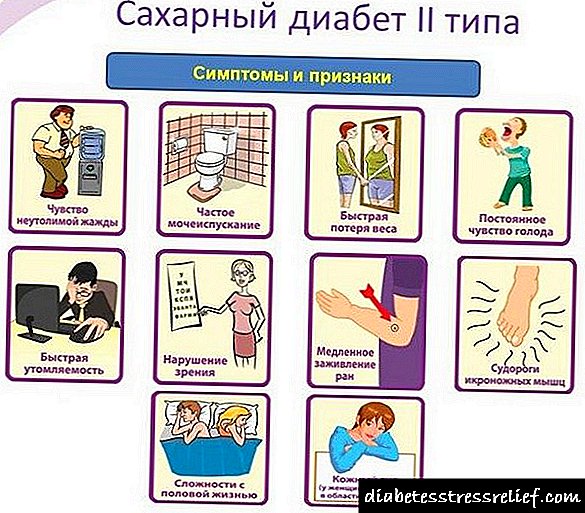
A diabetes mellitus é un trastorno no metabolismo dos carbohidratos, caracterizado por niveis elevados de glicosa no sangue. A clasificación principal da enfermidade divídea en dous tipos. Primeiro, ou diabetes dependente da insulina - Esta é unha situación na que a hormona se produce demasiado pouco. Neste caso, estamos a falar da patoloxía do páncreas. No segundo tipo, os niveis de insulina permanecen dentro dos límites normais ou poden ser elevados, pero non hai receptores nas células para iso.
Hai outra opción - diabetes secundario. Esta enfermidade desenvólvese non porque o traballo das células de Langerhans está perturbado, senón por outra patoloxía do páncreas. Existe un efecto indirecto na súa función endocrina, que provoca diabete.
Síntomas da diabetes tipo 2
A diabetes tipo 1 fórmase debido á agresión autoinmune contra o páncreas, destrución de células β, a miúdo despois de efectos tóxicos ou enfermidades infecciosas. A enfermidade adoita desenvolverse a unha idade nova, aguda, maniféstase con síntomas clínicos pronunciados.
Esta opción é menos favorable que a diabetes tipo 2, porque non se corrixe coa introdución de insulina no corpo. E, por desgraza, hoxe é imposible curar a diabetes do primeiro ou segundo tipo. Non obstante, existen métodos eficaces para corrixir o estado dunha persoa enferma e mellorar significativamente o seu nivel de vida.

É incriblemente importante seguir unha dieta para diabetes:
- a terapia dietética prescríbese para a vida,
- a violación da dieta ameaza con complicacións graves,
- É necesario o cálculo de calorías (contido calórico, composición nutricional e dieta seleccionada por un diabetólogo),
- os carbohidratos deben tomarse nun momento estrictamente definido e nunha cantidade estrictamente definida, o que facilita o control do azucre no sangue e a selección dunha dose de insulina,
- os alimentos graxos deben manterse ao mínimo,
- Recoméndase unha nutrición fraccional 4-6 veces ao día á mesma hora.

Diabetes Nutrición
Só hai un tratamento con drogas para a diabetes tipo 1: insulinoterapia. Os fármacos hipoglicémicos orais non serán efectivos neste caso. A selección da dose debe realizarse categoricamente só por un endocrinólogo. A dosificación debe axustarse regularmente. É importante recordar que unha sobredose de insulina conduce a un coma hipoglucémico, polo que a administración debe facerse con coidado e coidado.
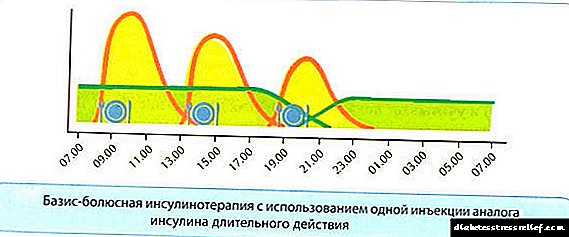
Pancreatite
A pancreatite é un proceso inflamatorio no páncreas, que está en constante progreso, caracterizado pola destrución do tecido do órgano e leva a unha diminución das súas funcións exocrinas e endocrinas.
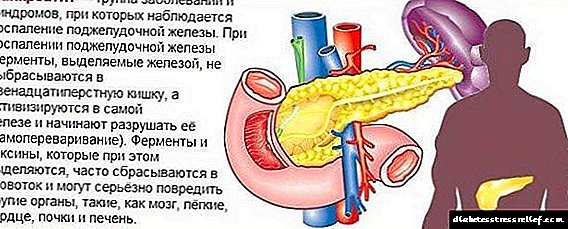
Hai moitas razóns para o desenvolvemento desta enfermidade e a miúdo desenvólvese sen ningún motivo.Non obstante, cómpre resaltar algúns factores que son máis importantes na etioloxía da enfermidade.
- Abuso de alcol. O etanol é extremadamente tóxico para o tecido pancreático, causa edema, inflamación nel e destrúe a súa estrutura.
- A presenza de pedras na vesícula biliar e os condutos. Se unha infección únese a coledocolitiasis, que logo pasa polo sistema linfático ata a glándula pancreática, entón pode desenvolverse a inflamación do órgano.
- Hipercalcemia.
- Fibrosis quística.

A pancreatite pode ser aguda e crónica, con períodos de exacerbación e remisión. A pancreatite crónica tamén se divide en varias formas diferentes (por orixe, clínica, cambios estruturais no órgano e tipo de insuficiencia funcional). Algúns síntomas da enfermidade:
- dores ou cintas no hipocondrio esquerdo,
- náuseas, vómitos que non o facilitan,
- "Gordo", feces descoloradas - esteatorrea,
- azia
- inchazo, etc.

O método de terapia é seleccionado dependendo da condición da persoa. Pódense realizar tanto procedementos conservadores como cirúrxicos. A principal regra no tratamento da pancreatite é o frío, a fame e a paz.
- Terapia dietética. Nas primeiras 12-14 horas despois do desenvolvemento do ataque inicial ou a exacerbación, recoméndase fame, despois da nutrición parenteral. Nos pacientes posteriores, proponse unha dieta estrita con excepción de graxa, frita, picante e picante - táboa nº 5B.
- Perentoriamente o alcohol é cancelado, recoméndase deixar de fumar.
- Alivio da dor. Úsanse principalmente antiespasmódicos (drotaverina, papaverina, mebeverina), anticolinérxicos (platifilina).
- Medicamentos antisecretores (rabeprazol, pantaprazol).
- Terapia de desintoxicación se é necesario (salinas, coloides ou cristalinos gotean por vía intravenosa).
- Enzimas. En caso de diminución da función das glándulas, prescríbense encimas dixestivas. Normalmente son Creon, Pancreatina, etc.

As exacerbacións da pancreatite son tratadas estacionarias. En caso de pancreatitis aguda (por exemplo, despois dunha festa con gran consumo de alcol), é posible unha cura completa. O inchazo e a inflamación diminuirán, a glándula recuperarase e, con maior adherencia a unha dieta que non aforra, non haberá recaída. Pero a pancreatite crónica non se pode curar para sempre, só debe ser controlada.
Non obstante, pódese tratar pancreatite secundaria - que se desenvolve como reacción a un determinado factor. Por exemplo, coa pancreolitiose - a formación de pedras no páncreas e o seu bloqueo do conduto Wirsung (conduto pancreático) - fórmase pancreatite reactiva. Eliminando o problema - eliminando pedras, podes desfacerte completamente da pancreatite.
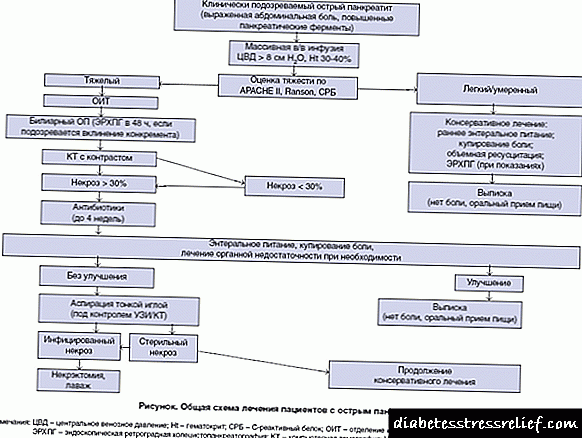
O réxime de tratamento da pancreatite aguda
Necrose pancreática
A necrose pancreática é unha enfermidade moi formidable que se desenvolve como resultado dunha pancreatite aguda ou exacerbada ou como patoloxía independente. Neste caso, a integridade das estruturas secretoras da glándula é violada e a acción de todos os seus encimas está dirixida contra ela. Parece dixerir a si mesma. Precisa intervención médica inmediata, cirurxía: realízase unha autopsia e drenaxe dos abscesos, se é o caso, a excisión do tecido necrótico da glándula e a instalación de drenaxes. Tamén se esixirán operacións repetidas para limpar os residuos. Esta patoloxía, por suposto, non pasará sen rastro. Non obstante, hai casos en que os pacientes tras a necrose pancreática viviron unha longa vida, observando todas as recomendacións sobre dieta, terapia enzimática, etc.
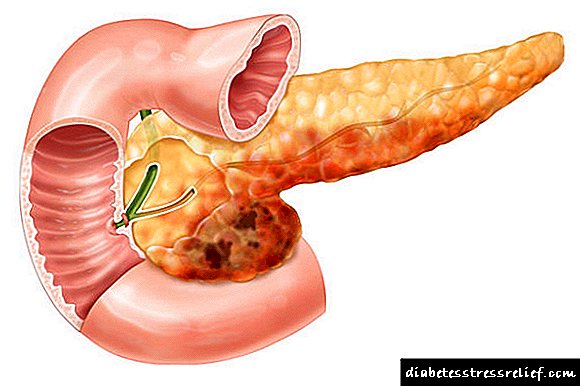
Outra complicación da pancreatite é formación de quistes pancreáticos. Outros factores de risco para o seu desenvolvemento son o trauma dos órganos, a hemorraxia por parénquima. Un quiste é unha cavidade nun órgano cheo de contido. Neste caso, é un "cóctel" de tecido de glándula e encimas dixestivas. O tratamento nesta situación adoita ser rápido. A terapia conservadora móstrase só como un estadio preparatorio, cando hai un proceso inflamatorio no órgano. Hai moitos métodos para eliminar os quistes, tanto laparoscópicos (a través de perforacións con equipos de vídeo) como con acceso clásico (cirurxía abdominal con incisión). A elección do método realízase dependendo do estado do corpo. Despois da eliminación de quistes e cura da pancreatite, o páncreas pode considerarse saudable.
Neoplasias pancreáticas
Desafortunadamente, hoxe os cambios tumorais son comúns, tanto benignos como malignos. Os seus síntomas varían lixeiramente.
Táboa. Síntomas de cambios do tumor.
| Síntoma | Tumor benigno | Tumor maligno |
|---|---|---|
| Composición do tumor | Sobrecruzou as células propias da glándula, non se modificou e non se modificou | Células das glándulas mutadas, atípicas, perdendo especificidade |
| Taxa de crecemento | Moi lento | Relativamente rápido |
| Xerminación nos órganos veciños | Imposible | Posiblemente e a miúdo |
| Dor | Comeza dende as primeiras etapas e exprésase intensamente. Isto débese á imposibilidade do tumor de crecer fóra da súa propia cápsula. Normalmente claramente localizado, constante | Aparece criticamente tarde. Non localizado, nin permanente |
| Sensación de constricción | Hai, especialmente co crecemento do tumor | Non sempre |
| Metabolismo dos carbohidratos | Con tumores extensos, deformación e compresión significativa do órgano | Con grandes tumores |
| Trastornos dixestivos | Moitas veces | Raramente |
| Síntomas de intoxicación xeral | Nunca | Desenvólvese dende as primeiras etapas |
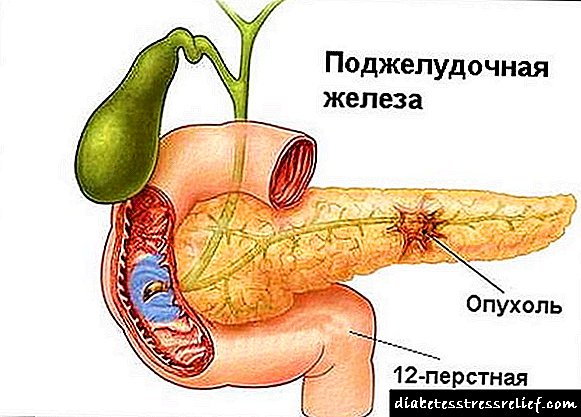
Tumor de páncreas
Con neoplasias benignas, o prognóstico é bastante favorable. É posible eliminar o tumor de varias formas e, como resultado, unha cura completa. Isto non sempre sucede, tamén suceden complicacións, pero na maioría dos casos a enfermidade acaba con éxito.
Pero a patoloxía cancerosa deste órgano é un problema moi grave. En conexión co diagnóstico tardío debido ao malosintoma, a localización complexa dos tumores e as características do propio órgano, a enfermidade é detectada a miúdo xa na fase incurable (incurable). Non obstante, se a patoloxía se detecta puntualmente, hai posibilidades de loitar: aplícase quimioterapia, radioterapia na zona afectada. O método principal segue sendo a intervención cirúrxica. Con un conxunto favorable de circunstancias, o cancro pode curarse por completo e nunca reaparecer.
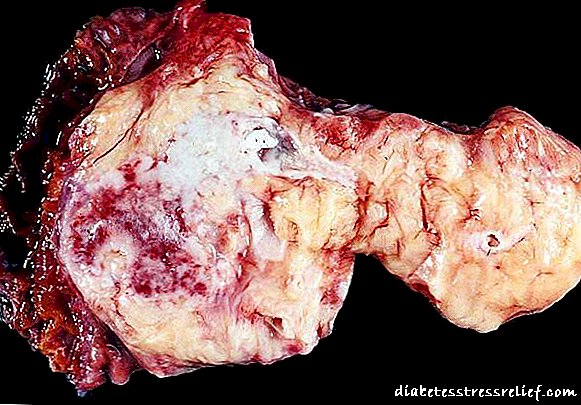
Carcinoma pancreático
O tratamento das enfermidades do páncreas é un proceso moi complexo e ás veces imprevisible. Non sempre, incluso cun cadro clínico clásico e unha boa resposta á terapia, pódese garantir o éxito do tratamento. Ademais, é moi ben sempre unha cura completa para enfermidades. Por iso, é tan importante tomar todas as medidas posibles para a prevención de enfermidades deste órgano.
¿É posible esquecer por completo a enfermidade?
É imposible responder inequívocamente á pregunta, xa que depende da gravidade da patoloxía, da probabilidade de transición a unha forma crónica. A pancreatite leve afecta unha pequena área do páncreas, a enfermidade maniféstase só en pequenos inchazos. Non é difícil curar este grao. O pronóstico da enfermidade, por regra xeral, é favorable, a pancreatite non entra nunha forma crónica.
Se o paciente cumpre todas as recomendacións do médico que asiste, usa medicamentos prescritos, segue estrictamente unha dieta, abandona completamente os malos hábitos, entón pode contar cunha cura para a enfermidade. Se o paciente non cumpre as recomendacións dun especialista, a pancreatite pode pasar facilmente ao estadio crónico e os prognósticos para unha cura completa fanse desfavorables.
Ao aceptar unha enfermidade a unha escala maior, cando apareceron cistos e abscesos, as células foron infectadas, non sempre é posible recuperarse por completo, porque, por desgraza, os procesos patolóxicos que se producen no órgano son irreversibles. É bastante difícil curar permanentemente a pancreatite crónica, xa que ás veces provoca as seguintes complicacións:
- necrose dos tecidos
- o desenvolvemento de pancreatitis purulenta,
- acumulación de fluídos no páncreas,
- absceso pancreático
- un quiste.
Comida despois do alta do hospital
Despois de que o paciente sexa dado de alta do hospital, normalmente recoméndase absterse de comida picante, graxa, en vinagre, alcol e fumar. Estas medidas a miúdo non son suficientes para restaurar o páncreas.
Se unha persoa ten un ataque de pancreatite por primeira vez na súa vida, hai unha alta probabilidade de desfacerse da enfermidade para sempre. Se non se seguen todas as recomendacións, a enfermidade pode pasar a unha forma crónica desapercibida polo paciente.
Para evitar tal desenvolvemento de eventos, debes cumprir as seguintes recomendacións:
- O que se pode comer para evitar o desenvolvemento da enfermidade
Cando se lles pregunta que comer con pancreatite para evitar o desenvolvemento de complicacións e vivir unha vida tranquila, moitos nutricionistas dan as seguintes recomendacións:
- Hai moito debate sobre os tomates para pacientes con pancreatite. Non obstante, todos os médicos afirman que o zume de tomate non fará dano, tampouco está prohibido no guiso, pero tampouco en fase de exacerbación,
- repolo cru pode danar o páncreas, repolo guisado non prexudica o corpo. A repolo agria e de algas, os cogomelos, tamén irritarán
- Non son desexables os cítricos, as mazás agra, a ameixa de cereixa, a ameixa
- O uso limitado de amorodos, sandías, piñas non prexudicará ao paciente,
- os ovos deben comer en cantidades limitadas. Non se deben consumir ovos de polo non máis de 2-3 por semana, a codorniz pode ser máis, 1-2 ovos ao día,
- será útil para comer quefir baixo en graxa, queixo cottage, queixo,
- carne magra
- peixe baixo en graxa
- pan branco lixeiramente seco
- xelea
- compota
- xelea.
Durante o ano despois dun ataque de pancreatite, está prohibido comer:
- doces e chocolate
- zume de uva
- alcol en calquera cantidade
- peixe frito
- peixe enlatado
- comida graxa e picante,
- produtos lácteos graxos,
- cebada e millo
- cocción fresca
- azucre.
É mellor cociñar comida para unha parella, é mellor dala en forma esmagada, para que non requira un gran número de enzimas para o seu procesamento. Os pratos fríos e quentes danarán o corpo.
Os nutricionistas din que incluso se unha persoa sufriu un ataque de pancreatite polo menos unha vez, é necesaria unha nutrición fraccionada e frecuente.
Así, os alimentos non teñen tempo para estancarse no tracto dixestivo e necesítanse menos encimas dixestivas para procesala. O tema da nutrición é importante na enfermidade do páncreas, xa que é a inxestión que afecta ao curso adicional da enfermidade.
Receitas populares para a enfermidade
Hai moitas receitas populares que axudan a desfacerse desta enfermidade. A medicina tradicional debe combinarse sempre coa tradicional. Cando se lles pregunta como curar a pancreatite crónica mediante métodos alternativos, os médicos responden que non pode usalos vostede mesmo e que esperan unha curación completa, polo que pode afastar un tempo valioso, hai máis posibilidades de desenvolver o estadio crónico da enfermidade.
A recepción de receitas alternativas debe acordarse co médico asistente. Despois dunha remisión persistente, un especialista pode prescribir un uso a longo prazo de medicamentos a base de plantas que axuden a consolidar o resultado.
As receitas máis empregadas e eficaces inclúen as seguintes:
- Proporcións iguais de herba de herba, ameixa e menta. 1 cda. l Despeje a mestura con 1 cunca de auga fervendo e insiste durante 30 minutos. Esta colección alivia os espasmos, restaura o tecido, activa a produción de bile e ten un efecto sedante. É capaz de normalizar a dixestión, eliminar molestias no estómago. Se engades follas de té á infusión tratada, entón podes beber ½ cunca antes do té en vez de té. Se se toma esta colección durante 3 meses, pódese evitar o desenvolvemento de complicacións.
- Tome 3 partes de rizomas de valeriana, 2 partes de elecampane, 1 parte de inflorescencias de violetas e sementes de fiúncho. 1 cda. l a composición é vertida con 1 vaso de auga fervendo, infundido durante media hora. Esta colección pode ter un efecto calmante e de calma. Se se toma durante un mes como profilaxis, entón podes aliviar o nerviosismo, por excitabilidade, fortalecer as funcións protectoras do corpo e normalizar o proceso de dixestión.
- Tome 2 partes de menta, unha parte de caléndula, canela de pantano, amarela. 1 cda. l recoller verter 1 cunca de auga fervendo, insistir durante 30 minutos. Esta colección fito ten un bo efecto colerético, restaurador, antiinflamatorio e calmante. É capaz de normalizar a produción de enzimas dixestivas. A miúdo, a composición úsase na pancreatite crónica para evitar o desenvolvemento de recaídas, en agudas para que a enfermidade non entre no estadio crónico.
- Úsanse 3 partes de eneldo, inflorescencias de violetas, inmortelle, 1 parte de camomila. 1 cda. l a colección bótase con 1 cunca de auga fervendo e infúrase durante 30 minutos. Esta composición é capaz de normalizar a dixestión, eliminar os signos da enfermidade, eliminar cólicos e activar a produción de bilis. Pódese usar tanto no estadio agudo como no tratamento dun curso crónico.
A recuperación completa da pancreatite non significa mellorar a saúde ata tal estado que sería posible volver a malos hábitos. Pode conseguir unha falta de recaída e un regreso a unha vida plena, pero ao mesmo tempo entendendo que será necesario seguir estrictamente unha dieta e exames médicos periódicos.