Lipodistrofia xinoide: causas, tratamento
| Lipodistrofia | |
|---|---|
| ICD-10 | E 88.1 88.1 |
| ICD-10-KM | E88.1 |
| ICD-9 | 272.6 272.6 |
| ICD-9-KM | 272.6 |
| Enfermidadesdb | 30066 |
| eMedicina | med / 1307 med / 3523 med / 3523 |
| Malla | D008060 |
Lipodistrofia (dexeneración graxa) É unha condición patolóxica, a miúdo caracterizada pola patoloxía do tecido adiposo. Existen dous tipos principais de lipodistrofia: a atrofia e a hipertrofia. Con lipoatrofia, a creación de tecido adiposo é imposible nun suxeito incluso a falta de actividade física, ximnasia e consumo abundante de alimentos graxos (tortas de manteiga ou crema, carne graxa, alimentos ricos en colesterol, pratos con aceites, etc.) ou alimentos que provocan. a creación de graxa subcutánea (cervexa, algúns tipos de alcol, bebidas carbonatadas, etc.). A principal diferenza entre a lipodistrofia e a distrofia é que o suxeito non sofre delgadez muscular e outras características características das distrofias, só o tecido adiposo está ausente, mentres que a masa muscular permanece normal ou incluso aumenta, o que afecta de xeito óptimo ao físico.
Que é a lipodistrofia? Cales son as causas da súa aparición e que especies existen?
A insulina terapéutica, aínda que se leva a cabo de forma estricta de acordo coas recomendacións médicas, está chea de consecuencias máis imprevisibles (ver o artigo sobre réximes de insulinoterapia).
Dado que cada caso de diabetes mellitus é puramente individual (como din algúns endocrinólogos, hai tantas variedades de diabetes coma os propios pacientes), a reacción á administración adicional da hormona insulina no corpo é completamente impípica. Un dos posibles efectos secundarios da insulina terapia é a lipodistrofia.
Considere cal é esta anomalía, como se manifesta, como se pode eliminar e que medidas deben adoptarse para evitar o desenvolvemento de lipodistrofia.
Que é lipodistrofia (información xeral)
No sentido amplo do termo lipodistrofia é un fenómeno dunha ausencia patolóxica de tecido adiposo no corpo.
Nalgunhas situacións, o aumento do tecido adiposo para unha persoa que padece esta enfermidade é imposible incluso despois de cambiar a natureza da dieta (engadir alimentos graxos, carbohidratos "rápidos" á dieta).
A principal diferenza entre lipodistrofia e distrofia clásica: coa dexeneración graxa, o tecido muscular e outros signos de esgotamento xeral do corpo non se reducen. Moitas veces hai incluso o efecto contrario - a masa muscular (coa dieta e os exercicios de forza adecuados) está a medrar, o que ten un efecto beneficioso sobre a figura.
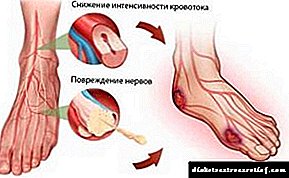
A lipodistrofia na diabetes desenvólvese como consecuencia das inxeccións de insulina.A anomalía adoita ser de natureza local e desenvólvese exclusivamente nos lugares onde se fai unha inxección terapéutica. A atrofia do tecido adiposo ocorre máis frecuentemente en mulleres e nenos.
Hai unha opción de patoloxía inversa: hipertrofia tecido adiposo: a formación dun terrón de graxa denso (lipoma) no lugar dunha inxección de insulina En xeral, a lipodistrofia con insulina terapéutica obsérvase nunha cuarta parte de todos os pacientes aos que se lles prescribe hormonas intravenosas. Neste caso, a patoloxía maniféstase sen conexión coa dosificación e o tipo de medicamento administrado. Non afecta a presenza de lipodistrofia e a gravidade da enfermidade, así como o grao de compensación.
Volver aos contidos
Tipos, síntomas e posibles consecuencias da lipodistrofia
En xeral, unha lipodistrofia moderada e leve local non representa un gran perigo para a saúde: isto é só un defecto cosmético. Non obstante, ás veces afecta negativamente o estado mental dos pacientes, especialmente das mulleres.

O medo é causado por casos de lipodistrofia grave en varias partes do corpo e, en particular, non houbo inxeccións de insulina. Clínicamente, a lipodistrofia caracterízase por unha ausencia total de graxa baixo a pel. No lugar da lipoatrofia, hai un empeoramento da vascularización (o estado do sistema vascular), o que complica a absorción de insulina. Isto, á súa vez, impide a compensación da enfermidade e impide o cálculo obxectivo do período de acción dos preparados de insulina. Esta última circunstancia é especialmente certa para as drogas con efecto prolongado.
A dexeneración graxa desenvólvese en diferentes períodos de tratamento coa insulina - dun mes a varios anos. A gravidade varía desde unha pequena fosa na zona de inxección ata a ausencia total dunha base de graxa subcutánea nunha gran área. As inxeccións son especialmente dolorosas, o que é doblemente difícil para os pacientes pediátricos.

En canto á hipertrofia (deposición excesiva) de tecido adiposo nas zonas de inxección, tales reaccións tamén afectan negativamente a penetración das substancias activas dos fármacos de insulina nos vasos sanguíneos. Ademais, os lipomas (adiposa) son un defecto cosmético notable.
Coñécense casos de desenvolvemento de lipodistrofia sen influencia das inxeccións de insulina: tales situacións xorden no contexto de patoloxías metabólicas hereditarias. A lipodistrofia non inxectable pode ser consecuencia da resistencia á insulina e adoita combinarse coa presenza da síndrome metabólica. Esta síndrome caracterízase por unha violación persistente do metabolismo de lípidos e carbohidratos.
Diabeton: instrucións de uso. Composición e efectos sobre o corpo
O básico do ioga no tratamento da diabetes. Que posturas axudarán aos diabéticos? Ler máis //saydiabetu.net//metody-i-sposoby-lecheniya/netradicionnaya-medicina/joga/
Que é a diabetes renal? Ler máis neste artigo.
Volver aos contidos
Causas da lipodistrofia
A causa directa do comportamento anormal do tecido adiposo é a insulinoterapia. Non obstante, o mecanismo de desenvolvemento e patoxénese da aparición de lipodistrofia en pacientes con diabetes non é totalmente comprendido pola medicina. Crese que o desenvolvemento de reaccións patolóxicas é provocado polo ambiente ácido dos preparados de insulina.
Outras posibles causas e factores provocadores de lipodistrofia:
- Administración incorrecta de insulina (técnica de inxección incorrecta que conduce a un trauma),
- Baixa a temperatura da solución farmacéutica,
- Trauma nos tecidos no lugar de inxección de insulina,
- A acción da insulina como substancia que aumenta a lipólise,
- Resposta inmune inadecuada.
A maioría dos investigadores desta enfermidade consideran que a atrofia da capa de graxa no corpo dun paciente con diabetes con inxeccións de insulina débese precisamente á reacción do sistema de defensa do corpo. O corpo humano percibe a inxección como unha ameaza para a súa propia saúde e en certo xeito responde ás inxeccións.
Hai unha opinión de que o efecto das hormonas "estranxeiras" no corpo exprésase no "reinicio" dos mecanismos metabólicos. Como resultado, os procesos metabólicos comezan a producirse de forma anormal - en particular, o metabolismo da graxa é perturbado: o tecido lipoide comeza a converterse en enerxía.
Recentemente, expresáronse cada vez máis opinións sobre a actividade inmunogénica da insulina. Este factor considérase a causa máis probable de lipodistrofia grave. Neste caso, a insulina actúa como un antíxeno que ataca as defensas do corpo, destruíndo simultaneamente a capa de graxa.
As propiedades antixenicas máis pronunciadas atribúense ás preparacións de insulina obtidas no gando vacún. Por este motivo, aos pacientes propensos a lipodistrofia non se lles recomenda usar fármacos de pouca pureza. A preferencia é a insulina humana.
Que vitaminas son solubles en graxa? Cales son as súas principais funcións e o principio de exposición ao corpo?
Por que é importante o control da presión arterial na diabetes? Lea //saydiabetu.net//kontrol-diabeta/kontrol-serdca-i-sosudov/kontrol-davleniya/
Tordo coa diabetes. Por razóns e métodos de tratamento, lea este artigo.
Volver aos contidos
Terapia e prevención
O tratamento da patoloxía está dirixido a minimizar ou eliminar completamente factores que contribúen ao desenvolvemento da dexeneración graxa. Para evitar a irritación mecánica, de temperatura e química, debe seguirse estrictamente a técnica correcta con insulina.
Non será superfluo recordalos:
- A insulina debe usarse exclusivamente a temperatura ambiente e preferiblemente a temperatura corporal (está prohibido usar o medicamento inmediatamente dende o frigorífico),
- É necesario cambiar o punto de administración de fármacos: unha inxección no mesmo lugar non se fai máis dunha vez cada 60 días (o seu médico informará máis detalladamente sobre a correcta rotación das inxeccións de insulina),
- As inxeccións están feitas con inxectores de plástico desbotables (con agullas delgadas) ou plumas de xeringa, o que reduce a probabilidade de lesións nos tecidos,
- Masaxes o lugar de inxección xusto despois da inxección nunca interferirá.
- Se esfregue a pel cunha solución de alcol antes de que se practique a inxección (que raramente se usa hoxe), sempre debe esperar a que o alcohol se evapore da superficie da pel.
Algúns médicos recomendan usar bombas de insulina, que reducen a probabilidade de desenvolver reaccións negativas despois das inxeccións. Outros investigadores de lipodistrofia observan que cando se usa insulina monocomponente humana ou porcina (con reacción de ph neutra), practicamente non hai casos de esgotamento dos tecidos graxos.
Se xa existe unha lipodistrofia grave, antes de eliminar as súas consecuencias, é necesario analizar que factores levaron a producirse esta patoloxía. Para comezar, debe descartarse completamente a introdución de fármacos hormonais en lugares onde se observe unha atrofia do tecido adiposo. Nalgúns, a administración de insulina axuda co fármaco Novocaine.
Para eliminar os efectos da lipodistrofia, pódense prescribir os seguintes procedementos:
- Electroforese das zonas afectadas (administración de Novocaína ou Lidasa por estimulación eléctrica),
- Aplicacións de parafina nas zonas afectadas,
- A inductometría é unha técnica fisioterapéutica baseada na exposición a un campo magnético de alta frecuencia,
- Substituíndo unha preparación de insulina (en combinación con masaxe no lugar da inxección),
- Terapia por ultrasonido: o ultrasonido provoca vibracións mecánicas nos tecidos a grandes profundidades, o que axuda a estimular a circulación sanguínea e o metabolismo: o efecto da ecografía combínase co tratamento da superficie afectada cunha pomada de hidrocortisona,
- A introdución de medicamentos hormonais do grupo anabólico para estimular a formación de graxa.
O mellor efecto terapéutico conséguese cando se combinan varios métodos de tratamento: electrostimulación, exposición a fármacos, masaxe (hardware ou manual). Tamén se usa unha combinación de inductometría e fonoforese. Todos os casos de aparición de lipodistrofia son individuais, polo tanto, a táctica de efecto terapéutico é desenvolvida polo médico asistente a partir do cadro clínico actual que observa. Os intentos independentes dos pacientes de eliminar a atrofia graxa normalmente non levan a resultados positivos duradeiros e, nalgúns casos, poden agravar a situación.
Concepto de celulite
Este problema normalmente preocupa ao xénero feminino. No corpo das mulleres, o arranxo especial do tecido adiposo non é o mesmo que o dos homes, polo que as nenas sofren celulite.
A principal causa do metabolismo da graxa prexudicada é o efecto das hormonas sexuais - estróxenos, que son bastante poucos no corpo masculino. A lipodistrofia xinoide, ou celulitis, maniféstase por cambios na graxa subcutánea, o que leva a unha violación da saída da linfa.
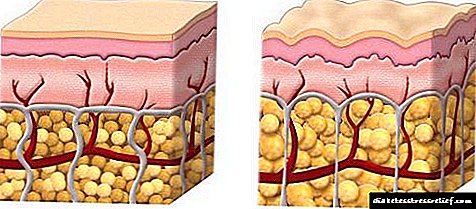
No tecido adiposo comeza o estancamento que pode levar á súa dexeneración. É bastante sinxelo detectar a celulite. É necesario espremer a pel na coxa ou outra parte do corpo cos dedos. Se hai irregularidades e tubérculos, que popularmente se chaman "casca de laranxa", a lipodistrofia xinoidea é evidente.
Segundo as estatísticas, máis do 90% das mulleres enfróntanse a este problema, entre a poboación masculina esta cifra é significativamente menor - só o 2%.
Obesidade ou celulite?
Algúns cren que a celulitis só pode aparecer en persoas obesas, pero este problema en realidade non ten nada que ver co sobrepeso. Se unha persoa aumenta o peso corporal, as células graxas simplemente acumúlanse e, coa celulite, a circulación sanguínea no tecido subcutáneo diminúe, a drenaxe linfática diminúe e o ton da pel se debilita.
A celulite sempre se desenvolve igual para todos e o proceso de acumulación de graxa procede de forma diferente. Hai obesidade ginoideo e androide, así como o seu tipo mixto.
- A obesidade de Android (ou tamén se denomina tipo masculino) caracterízase pola acumulación da maior parte dos depósitos no corpo. Este tipo é bastante perigoso porque se acumula graxa nos órganos internos, o que pode complicar o seu traballo.
- A obesidade xinoide é máis común en mulleres. Os depósitos acumúlanse nas cadeiras, nádegas e no abdome inferior. Este arranxo de células de graxa é menos perigoso, se a cantidade de quilogramos en exceso non chega a un nivel crítico, non interferirá co traballo dos órganos internos.
- O tipo mixto caracterízase por unha distribución case uniforme da graxa no corpo.

Ademais da estrutura do tecido adiposo, aínda hai diferenzas bastante grandes entre a celulitis e o exceso de peso, que están, en primeiro lugar, nas causas da súa aparición.
Por que se produce a celulite?
A xulgar polo número de poboación feminina que sofre esta enfermidade, podemos concluír que hai moitas razóns para a súa aparición. Aquí están algúns deles:
- trastornos no sistema endocrino,
- enfermidades pélvicas,
- algunhas anormalidades no metabolismo das proteínas,
- mala alimentación,
- procesos alterados de síntese, descomposición e utilización de tecido adiposo,
- falta de actividade física,
- a presenza de malos hábitos (especialmente a miúdo ocorre se unha muller fuma).

A lista pódese continuar durante moito tempo, pero só queda clara unha cousa: case todas as mulleres poden visitar lipodistrofia de ginoides, sempre hai causas da enfermidade.
Factores provocadores
Ademais dos motivos enumerados anteriormente, hai outros factores que por si só non poden converterse nas causas da celulite, pero son capaces de contribuír ao seu desenvolvemento. Pode nomear o seguinte:
- herdanza, é dicir, características do tecido adiposo que están situadas a nivel xenético,
- unha pequena cantidade de fluído no corpo,
- incumprimento da dieta,
- adicción ás drogas para adelgazar rápido,
- dietas estritas (no momento de producir tal estrés, o corpo comeza a converter case todos os nutrientes en graxa),
- tensións constantes e hai moitas cousas nas nosas vidas.

Todos estes factores, xunto coas causas, levan á interrupción da microcirculación naqueles lugares onde a acumulación de células de graxa é maior. Isto leva gradualmente á morte dalgúns lipocitos, que comezan a ser substituídos por tecido conectivo. É ela a que provoca a formación de tubérculos e irregularidades na pel.
Fases do desenvolvemento da lipodistrofia xinoide
Para afrontar este problema, é necesario estudar as etapas do desenvolvemento da enfermidade. Só hai catro deles.
- Na primeira fase, os cambios na pel son case invisibles: aínda é lisa e sen tubérculos. Se unha muller se mira de preto, entón pode notar unha pequena acumulación de graxa nas cadeiras e no abdome.A razón para isto é a hinchazón do tecido adiposo.
- A segunda etapa maniféstase pola presenza de tubérculos invisibles sen presión. Se probas estes lugares, podes notar selos e, ás veces, incluso unha violación da sensibilidade nestas áreas.
- A lipodistrofia xiroide na terceira etapa caracterízase pola presenza dunha “casca de laranxa” que se pode detectar sen dificultade. A pel é desigual e desigual ao tacto. A sensibilidade á dor e a susceptibilidade aos cambios de temperatura son reducidos.
- A cuarta etapa é a máis grave. A pel comeza a adquirir unha tonalidade azul, ao tacto é fría e dura. Na zona da celulitis, incluso obsérvase certa dor.
O tratamento ten necesariamente en conta a fase de desenvolvemento da enfermidade. En cada caso, seleccionan os seus propios métodos.
Terapia con celulitis
Se vas loitar contra a celulitis, paga a pena recordar que non hai un remedio tan máxico que te salvaría deste problema nun par de semanas. Só un enfoque integrado e medidas tomadas constantemente pode dar un resultado eficaz e, a continuación, a lipodistrofia xinoide retrocederá. O tratamento da enfermidade ten os seguintes obxectivos:
- acelerar a descomposición das células de graxa,
- elimina o inchazo
- fan máis fortes as paredes vasculares
- reduce a actividade do fibroblasto,
- activa a actividade muscular
- levar a pel ao seu estado normal.
Para resolver estes problemas, a medicina ten en stock moitos métodos e métodos de terapia.
Formas de combater a lipodistrofia xineoidea
Hai moitas formas de tratar a celulitis, entre as que se atopan as seguintes:
- masaxe
- envolve
- choque eléctrico
- ecografía
- mesoterapia
- terapia con ozono
- carboxiterapia
- miostimulación.
Hai que lembrar que só o uso integrado destes métodos pode combater eficazmente a celulitis.

A principal forma de tratar a lipodistrofia dos ginoides é a masaxe. Hai varias variedades.
- Anti-celulitis. Durante o procedemento, non só se flexiona o tecido adiposo, senón tamén os músculos. Isto activa a drenaxe linfática e o metabolismo.
- A masaxe ao baleiro acelera a eliminación de toxinas, mellora a microcirculación, activa a lipólise.
- Masaxes de GLP. Ademais dos procesos de exposición anteriores, tamén contribúe á produción de coláxeno e elastina, polo que a aparencia da pel mellora notablemente.
Tratamentos adicionais
A lipodistrofia xinoide tamén responde ben a outros métodos de tratamento e, se se combinan con masaxe, o efecto prodúcese moito máis rápido.
- O uso de ultrasóns permítelle suavizar a graxa subcutánea, aumenta a saída da linfa, acelera a eliminación de toxinas.
- A mesoterapia baséase na introdución de fármacos nas áreas problemáticas que fan máis activa a lipólise e melloran a microcirculación. A vantaxe deste método de tratamento é a natureza acumulada, que moitas veces aumenta a eficacia do tratamento.
- A terapia con ozono é boa como unha boa forma de coidar a pel. O procedemento tamén elimina o exceso de células graxas, mellora o metabolismo.
- As inxeccións de dióxido de carbono provocan hipercapnia, os vasos sanguíneos dilátanse como resposta, o fluxo sanguíneo mellora, a rexeneración celular acelérase e estimúlase a síntese de coláxeno e elastina.
- O uso de corrente eléctrica estimula o traballo dos músculos, que como resposta mellora a microcirculación. Un excelente substituto para este procedemento é o exercicio.
- Durante o acondicionamento, os tecidos están saturados de nutrientes útiles. Para envolturas quentes, use extracto de pementa ou mostaza, para o barro terapéutico especial.
A celulite (lipodistrofia xinoide) é moi tratable se usa terapia complexa, ademais de revisar a súa dieta, rutina diaria e eliminar malos hábitos.
Profilaxe da celulitis
Calquera enfermidade sempre é moito máis fácil de previr que daquela buscar formas e métodos para desfacerse dela. A lipodistrofia xynoide é especialmente certa. Pódense recomendar como bos axentes profilácticos os seguintes:
- levar un estilo de vida saudable
- monitor a súa dieta
- renuncia aos malos hábitos,
- manter o equilibrio hídrico no nivel requirido,
- usa cremas anticeluliticas en combinación con masaxe e pelado,
- facer exercicio regular ou polo menos moverse máis,
- evitar situacións estresantes.
Hai moitas razóns para que apareza lipodistrofia xinoide, os factores ambientais nocivos só agravan a situación. Este problema desenvólvese dentro do corpo, polo que ningunha pomada máxica, cremas e xeles poden afrontalo por si soas. Só coa eliminación de todas as causas e factores nocivos, así como un tratamento complexo, é posible esperar que a pel volva a ser suave e suave.
Lipodistrofia insulina
- Lipodistrofia conxénita:
- Síndrome de Beradinelli-Seip,
- Lipodistrofia parcial familiar.
- Lipodistrofia adquirida:
- Síndrome de Barraquer-Simons (lipodistrofia parcial adquirida),
- Lipodistrofia xeralizada adquirida,
- (Lipodystrophia centrifugalis abdominalis infantilis),
- Lipoatrophia annularis (lipoatrofia Ferreira-Marques),
- Lipodistrofia insulina,
- Lipodistrofias asociadas ao VIH,
- Outras lipodistrofias localizadas.
Lipodistrofia da insulina |Causas da enfermidade
Na actualidade, as razóns para o desenvolvemento de lipodistrofia ou lipoatrofia aínda non se comprenden completamente, con todo, considéranse os factores predispoñentes máis probables:
- unha ampla gama de procesos metabólicos nos que se altera o metabolismo de certas substancias,
Moi a miúdo desenvólvese dexeneración graxa en diabéticos, causada pola inxección repetida de insulina. En tales situacións, a gravidade da enfermidade variará desde unha pequena depresión na área de inxección ata unha ausencia total de graxa nunha determinada zona.

Como factores predispoñentes, é habitual ter en conta:
- administración inadecuada dunha substancia medicinal dirixida a normalizar o funcionamento do páncreas,
- baixa temperatura de insulina
- lesións nos tecidos na área de inxección
- o efecto da insulina como sustancia que aumenta a lipólise,
- resposta inadecuada do sistema inmune ao medicamento - a maioría dos investigadores están seguros de que é a resposta inmune protectora que conduce á atrofia do tecido adiposo. Nestes casos, o corpo percibe a inxección como unha ameaza e reacciona a ela dun xeito determinado.
En casos extremadamente raros, a lipodistrofia pode actuar como unha patoloxía conxénita, cuxa aparición se explica por unha violación do metabolismo do tecido adiposo debido a anormalidades xenéticas e a herdanza do xene mutante dun dos pais.
Clasificación da enfermidade
A separación da enfermidade segundo a prevalencia do proceso patolóxico divide a lipoatrofia en:
- xeralizado: en tales casos, a ausencia de graxa subcutánea só se observa nunha determinada zona do corpo,
- difusa - caracterizada por unha falta completa de tecido adiposo. A pesar de que unha persoa non parece esgotada, necesita asistencia médica cualificada.
A dexeneración graxa conxénita pode ocorrer de varias formas:
- lipodistrofia tipo 1 - causada por unha mutación do xene AGPAT2, que está situado no cromosoma 9,
- lipodistrofia tipo 2 - é unha consecuencia da mutación do xene BSCL2 situado no cromosoma 11,
- lipodistrofia tipo 3 - formada no fondo dunha mutación de CAV1, un xene situado no cromosoma 7,
- lipodistrofia tipo 4 - causada por unha mutación no xene PTRF, que forma parte do cromosoma 17.
Ademais, existen tales formas de enfermidade:
- Lipodistrofia xinoide: na gran maioría das situacións, está diagnosticada en mulleres. Unha variedade similar é coñecida como celulite, xa que está depositada no abdome, coxas e nádegas. A peculiaridade é que noutras áreas, o tecido graxo pode estar completamente ausente,
- lipodistrofia hepática: un proceso destrutivo desenvólvese nun contexto de enfermidade hepática graxa, que tamén se denomina hepatose, xa que é este órgano o responsable da descomposición de lípidos no corpo.
- lipodistrofia por inxección. Ao mesmo tempo, localízase atrofia e lipohipertrofia do tecido adiposo onde se iniciou repetidamente a inxección de fármacos,
- insulina ou lipodistrofia na diabetes.
Síntomas da enfermidade
A principal manifestación clínica de calquera tipo de enfermidade é a atrofia case completa da capa de graxa subcutánea.
Nun contexto dun signo similar, pódense expresar os seguintes síntomas:
- aumento do apetito
- grandes tamaños de pés e mans en comparación con outras partes do corpo. A maioría das veces obsérvase esta manifestación nos nenos,
Os síntomas anteriores deben atribuírse a nenos e adultos.
 Foto dunha muller que sofre lipodistrofia
Foto dunha muller que sofre lipodistrofia
Diagnósticos
Debido á presenza de manifestacións clínicas pronunciadas e bastante específicas co establecemento do diagnóstico correcto, case nunca hai problemas. Non obstante, para establecer as causas da dexeneración graxa, son necesarios exames de laboratorio e instrumentais.
Non obstante, en primeiro lugar, o médico debe realizar unha serie de manipulacións, incluíndo:
Estudos de laboratorio suxiren a implementación de:
- análise clínica xeral de sangue e orina,
- bioquímica do sangue
- probas xenéticas
- probas hormonais
- probas de sensibilidade á insulina,
- proba de tolerancia á glicosa.
O diagnóstico instrumental está limitado a estes procedementos:
- ECG e ecocardiografía,
- Ecografía do páncreas,
- CT e RM.
 Tomografía computarizada (CT)
Tomografía computarizada (CT)
A lipodistrofia debe diferenciarse de:
- anorexia
- A enfermidade de Itsenko-Cushing,
- tirotoxicosis,
- cambios no tecido adiposo subcutáneo que se produce durante a infección polo VIH ou o SIDA.
Tratamento da enfermidade
Non existe actualmente unha terapia especialmente orientada que aumente a cantidade de capa de graxa subcutánea. Non obstante, para combater os síntomas de tal enfermidade, para mellorar o benestar dos pacientes e para evitar o desenvolvemento de complicacións, estanse usando métodos conservadores de terapia.
A medicación inclúe tomar:
Non está prohibido someterse a procedementos fisioterapicos, a saber:
- ecografía
- inductometría
- electroforese
- fonoforesis.
Para a corrección de características faciais excesivamente delgadas, son necesarios procedementos cosméticos ou cirurxía plástica. Non se descarta que se poida obter un efecto positivo da masaxe terapéutica, que pode ser hardware ou manual. Nalgunhas situacións, os pacientes necesitan a axuda dun psicólogo. Ademais, os pacientes adoitan prescribir o cumprimento dunha dieta terapéutica, sen embargo non afecta o aumento do nivel de tecido adiposo.

Posibles complicacións
Ignorando os signos clínicos, a ausencia completa ou o tratamento inadecuado da dexeneración graxa está chea da formación de consecuencias que poñen a vida, entre as que cabe destacar:
- insuficiencia renal crónica
- infertilidade masculina e feminina
- hipertensión arterial maligna,
- retraso mental nos nenos,
- cardiomiopatías graves,
- insuficiencia cardíaca.
Moitas das consecuencias anteriores son mortais.
Prevención e prognóstico
Non é posible evitar o desenvolvemento de lipodistrofia conxénita do páncreas, xa que é causada por mutacións xénicas. Pode reducir a probabilidade de desenvolver unha enfermidade tan rara da forma adquirida coa axuda de tales recomendacións:
- rexeitamento completo das adiccións,
- unha alimentación adecuada e adecuada,
- uso adecuado de insulina en diabetes mellitus cumprindo todas as regras establecidas polo médico que asista,
- tomar só os medicamentos prescritos polo médico,
- o uso de equipos de protección persoal cando se traballa con produtos químicos e velenos,
- o tratamento completo daquelas enfermidades que poden levar á aparición dun proceso dexenerativo.
O resultado da lipodistrofia a miúdo é incerto, porque depende do curso, do factor etiolóxico e das características individuais do corpo dun paciente. Con suxeición a recomendacións terapéuticas, conséguese un prognóstico favorable á vida.
Se pensas que o tes Lipodistrofia e síntomas característicos desta enfermidade, entón os médicos poden axudarche: un endocrinólogo, terapeuta, pediatra.
Que é isto
 O concepto de lipodistrofia (dexeneración graxa) inclúe o máis diverso en orixe e manifestacións de trastornos metabólicos no tecido adiposo, que serve como atributo indispensable da existencia de calquera órgano.
O concepto de lipodistrofia (dexeneración graxa) inclúe o máis diverso en orixe e manifestacións de trastornos metabólicos no tecido adiposo, que serve como atributo indispensable da existencia de calquera órgano.
Así, a presenza dunha capa de graxa vestindo ben o ril sobre a súa cápsula de tecido conectivo contribúe á estabilidade da temperatura no interior do órgano, ao mesmo tempo fixándoa no seu lugar adecuado (evitando a posibilidade de omisión).
Pero aínda que o órgano non teña unha capa de graxa visible, existe a nivel molecular - nin unha soa célula pode prescindir da inclusión da capa lipídica na estrutura da súa membrana.
A idea xeral da lipoatrofia é capaz de dar ao corpo dun atleta-culturista con pronunciados músculos de alivio. Pero cun "pero": aínda coa aparente ausencia de graxa subcutánea, a ten aínda. Con lipoatrofia, a súa existencia é imposible en principio, a pesar da creación de condicións nutricionais especiais e da oferta dun rico surtido de pratos e bebidas que contribúen á acumulación de graxa (cervexa, cremas, aceites, muffins).
Unha característica distintiva da lipodistrofia da distrofia xeral é o desenvolvemento normal do tecido muscular sen signos de inhibición.
A distrofia lipohipertrófica é un estado da capa de graxa subcutánea, exactamente o contrario respecto ao anterior.
A mostra de biopsia (un material que representa unha mostra obtida ao extirpar unha parte insignificante dun órgano) mostra unha imaxe non só da presenza excesiva de tecido adiposo no tecido subcutáneo, senón tamén da abundancia de rede fibrosa densa e libre de fibras que crece nela, o que indica unha dificultade nos procesos metabólicos e unha predisposición. estruturas de zona para unha dexeneración aínda máis profunda.
Vídeo sobre a etioloxía da lipodistrofia:
Tipos e características da patoloxía
Cales son as opcións comentadas anteriormente: tipos de dexeneración graxa?
No primeiro caso, hai unha inseguridade do órgano (músculo, pel, fígado) dos efectos de factores adversos:
- externo (temperatura alta ou baixa, por lesións),
- interna (cambios na composición do sangue que flúe na forma dun contido baixo ou alto de glicosa, toxinas e outras substancias nela ou a presenza de infección nela).
O segundo testemuña o illamento profundo do sitio ou zona do órgano das estruturas veciñas, o que, nun caso favorable, dará lugar á creación dun eixe delimitante aínda máis potente, e no caso menos vantaxoso, á morte de tecido funcional coa súa substitución por unha cicatriz.
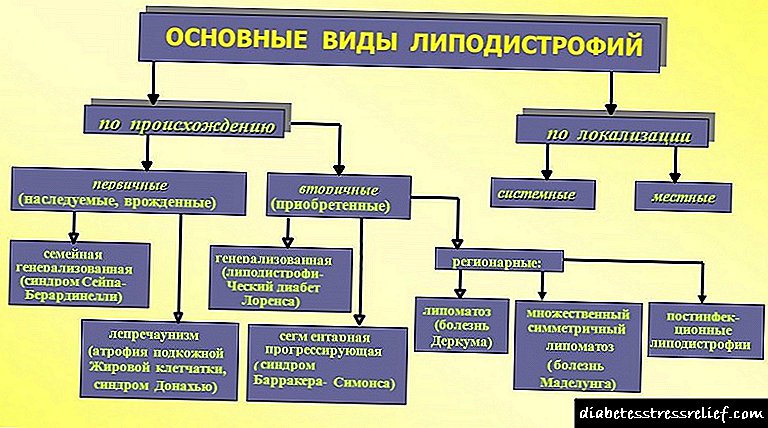
Razóns para a aparición
Para a aparición e progresión da lipodistrofia, hai razóns:
- condicionalidade por herdanza (fixada hereditariamente ou conxénita),
- perversión dos procesos de vida no corpo (adquiridos).
A primeira categoría inclúe condicións provocadas por:
- lipodistrofia parcial familiar,
- Síndrome de Berardinelli-Seip.
O segundo é máis numeroso, inclúe lipodistrofia:
- parciais (illadas, relacionadas con partes individuais do corpo), categorías da síndrome de Barraquer-Simons,
- xeneralizado (implicando todo o corpo),
- abdominal centrífuga infantil (característica dos bebés),
- atrofia en tecido adiposo en forma de anel (síndrome Ferreira-Markish),
- condicionado á insulina
- Asociado ao VIH
- outras especies con carácter local do proceso.
Simptomatoloxía
A principal manifestación clínica de calquera tipo de enfermidade é a atrofia case completa da capa de graxa subcutánea.
Nun contexto dun signo similar, pódense expresar os seguintes síntomas:
- aumento do apetito
- grandes tamaños de pés e mans en comparación con outras partes do corpo. A maioría das veces obsérvase esta manifestación nos nenos,
- a dor na zona baixo as costelas dereita é unha proxección do páncreas,
- ampliación do pene en machos,
- acne
- irregularidades menstruais,
- un gran cambio no tamaño do clítoris nas mulleres,
- a amarelidade da pel, as mucosas visibles e a esclerótica - isto indica un curso intenso de patoloxía,
- ataques de dor de cabeza
- palpitacións cardíacas,
- varias arritmias,
- un lixeiro aumento das glándulas mamarias nos homes,
- aumento do pelo do corpo
- aumento da presión arterial,
- violación do alivio da pel - a maioría das veces observada con lipodistrofia gnoideo, que obriga aos pacientes a buscar axuda de cosmetólogos ou cirurxiáns plásticos ademais do tratamento principal.
Os síntomas anteriores deben atribuírse a nenos e adultos.

Que é a diabetes renal ou a glucosuria renal?
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A diabetes renal ou a glicosuria renal é unha patoloxía caracterizada por un aumento do nivel de azucre na orina a niveis normais de glicosa no sangue. Unha anomalía prodúcese debido ao transporte de glicosa deteriorado a través do sistema tubular dos riles.
A diabetes renal tamén é unha forma de patoloxía sodica. Neste caso, os riles perden a sensibilidade ás hormonas suprarrenais. O fallo ocorre tanto localmente (nos riles) como desde o lado do sistema nervioso central (disfunción hipotalámica).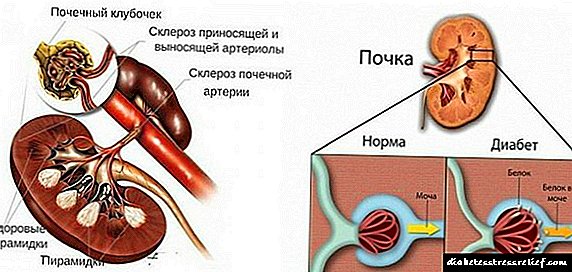
Características da condición patolóxica
A diabetes é un trastorno metabólico común. Se coa enfermidade do azucre se perde a sensibilidade á insulina, entón coa diabetes renal os túbulos diminúen ou se inmunizan á aldosterona, a hormona das glándulas suprarrenais.
 Podes falar do fenómeno da glucosuria cando se fixan de 2 a 100 g de glicosa na urina ao día. Os indicadores reais non se ven afectados de ningún xeito polo alimento, o estilo de vida ou a cantidade de fluído consumido. Calquera orina (incluíndo porcións nocturnas) pode conter fraccións de glicosa. É de destacar que no azucre no sangue ás veces faise menos.
Podes falar do fenómeno da glucosuria cando se fixan de 2 a 100 g de glicosa na urina ao día. Os indicadores reais non se ven afectados de ningún xeito polo alimento, o estilo de vida ou a cantidade de fluído consumido. Calquera orina (incluíndo porcións nocturnas) pode conter fraccións de glicosa. É de destacar que no azucre no sangue ás veces faise menos.
En poucas ocasións, a diabetes mellitus "clásica" e os riles que non son susceptibles á aldosterona son dúas enfermidades que se desenvolven en paralelo nun mesmo organismo.
Diabetes de sal
A diabetes renal sódica desenvólvese debido a un mal funcionamento dos mecanismos neurohumumísticos responsables da formación de fluído urinario. Debido a perturbacións na reabsorción, o corpo comeza a padecer desequilibrio de fluídos.
Os riles non poden realizar as súas funcións directas. Isto leva ao feito de que elementos importantes son forzados fóra do corpo. A deficiencia de sodio leva a outras condicións patolóxicas. Sen este elemento, o corazón, as formacións vasculares e o sistema nervioso non funcionan normalmente.
Razóns para a formación de enfermidades
A diabetes renal, cuxos síntomas son sempre elocuentes e non permiten un erro no diagnóstico, desenvólvese por diversas circunstancias adversas.
A glucosuria renal está formada por tales anormalidades:
- Redución dos túbulos das formacións renales (patoloxía anatómica),
- Crash durante o transporte de glicosa
- Problemas de permeabilidade á glicosa.
A enfermidade renal de sodio con diabetes é progresiva. Este pode ser un defecto de nacemento, unha especie de patoloxía xenética, que se transmite de adoración a xeración.
Se non se trata dunha patoloxía hereditaria, as causas da enfermidade poden ser as seguintes:
- Procesos infecciosos debilitantes prolongados (tuberculose, infeccións virais, enfermidades de transmisión sexual),
- Danos no hipotálamo ou no tecido hipofisario,
- Danos nas partes do cerebro que son responsables do funcionamento normal do sistema urinario (poden ser consecuencias e lesións na cabeza, procesos tumorais, metástases, síndrome hidrocefálico, consecuencias das intervencións neuroquirúrxicas),
- Patoloxía vascular,
- Enfermidades autoinmunes cando as formacións renales sofren a actividade inmune do seu propio corpo.
Nótese que a aterosclerose e a hipertensión poden agravar o estado do paciente, afectarán negativamente aos riles, a diabetes tipo 2 e outras formas de anormalidades endocrinas tamén avanzarán.
Nuancias importantes
Normalmente, os pacientes reciben unha dieta de 2 a 4 semanas cunha restrición de produtos doces e fariños. As froitas ricas en hidratos de carbono, algúns cereais, pastas e pratos cunha alta concentración de graxa están en prohibición.
Para o tratamento de patoloxías do sistema endocrino, pódense prescribir as seguintes:
- Medios para reducir o nivel de azucre en forma de comprimido,
- Medicamentos de substitución de insulina
- Complexos vitamínicos
- Medios para a corrección do fígado, riles e páncreas.
Para previr a insuficiencia renal na diabetes e evitar o desenvolvemento de todo tipo de complicacións, pódense prescribir aos pacientes os seguintes produtos farmacolóxicos:
- Axentes antibacterianos
- Corticosteroides en varias dosificaciones,
- Citostáticas
- Drogas para mellorar a circulación sanguínea nos nefrones renales.
Sobre as complicacións
A pregunta de que facer se os riles teñen dor de diabetes é relevante para moitos. Non obstante, non se adoita falar de complicacións no fondo da glucosuria diabética.
Complicacións a ter en conta:
- Risco alto de infección
- Avanza rapidamente a insuficiencia renal na diabetes,
- Cetoacidosis
- Coma diabético.
Todas as desviacións da norma son especialmente perigosas durante o embarazo. Os principais problemas: o risco de desenvolver xestosis precoz, conxelación fetal en calquera fase do desenvolvemento, aborto espontáneo, polihidramnios, tamaño fetal extremadamente grande, parto traumático.
Síntomas e manifestacións
Dado que a dexeneración graxa é causada precisamente por inxeccións subcutáneas de insulina, non poden producirse na diabetes tipo II (non dependentes da insulina).
Acompañan exclusivamente o curso da diabetes tipo I, manifestado:
- sede
- diabetes (micción frecuente con grandes volumes de urina),
- o sabor doce de ouriña (explicado polo seu contido en glicosa),
- apetito indomable sen saciedade,
- perda de peso metódica.
A lipodistrofia dos órganos internos non aparece externamente (só se pode rastrexar o trastorno natural das funcións destes órganos). Pero con respecto á pel, non é posíbel non notar a súa aparición.
Nun neno - un diabético dependente da insulina, pódese notar a aparición de lipodistrofia despois dun período diferente desde o comezo da inxección: desde unhas semanas ata os 8 ou ata os 10 anos.
As mulleres tamén son máis inherentes á aparencia destes cambios cutáneos subcutáneos, a miúdo independentes de:
- tipo de droga utilizada,
- a súa dose
- a gravidade da enfermidade,
- nivel de compensación do metabolismo dos carbohidratos.
Os cambios atróficos caracterízanse por repercusión (locais, zona de inxección limitada) transformacións de tecidos, ou caracterízanse por unha desaparición perfecta e uniforme dunha capa de graxa subcutánea baixo a superficie de todo o corpo. Presumiblemente, a súa aparición explícase polo grao insuficiente de purificación dos fármacos, así como o incumprimento da técnica de inxección: a introdución dunha solución non quentada, a penetración de alcol no grosor da pel inxectada.
O tipo hipertrófico (lipohipertrofia) maniféstase pola aparición de infiltrados tuberos, saíntes do grosor da pel formados por tecido adiposo dexenerado con raias de tecido fibrosco xerminante (ver foto). A aparencia e estrutura destes conglomerados débese ao efecto selectivo da insulina no metabolismo de graxas dos tecidos neste espazo local limitado.
Foto lipodistrofia por inxección de insulina:
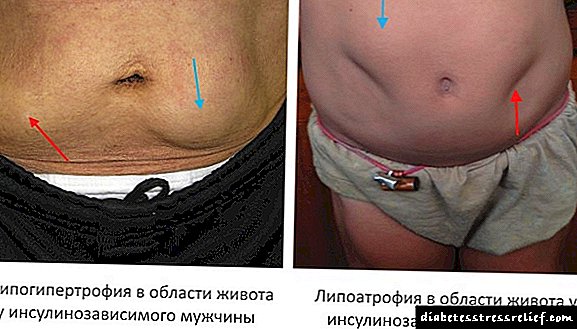
A presenza de lipodistrofia na diabetes pódese combinar con outras manifestacións da pel:
- xantomatosis,
- necrobiose lipoide,
- obesidade displástica.
Métodos de tratamento
Por descoñecemento de todas as razóns polas que se produce un estado de dexeneración graxa, unha imposible influencia no proceso da súa formación e crecemento é imposible, polo tanto, os métodos aplicados dan só un resultado a curto prazo.
Entre eles están o uso de:
- dietas
- educación física
- técnicas fisioterapéuticas (inductotermia e ecografía).
A influencia do ultrasonido que penetra profundamente nos tecidos por 10 cm, cuxas fluctuacións estimulan a circulación sanguínea, leva a unha maior solidez da estrutura das acumulacións de graxa. O seu uso en combinación coa aplicación de pomada de hidrocortisona contribúe a unha rehabilitación máis rápida dos sitios atrofiados. A aplicación destas medidas permite frear a progresión do proceso durante seis meses a dous anos.
Os intentos de deter o crecemento da lipodistrofia parando o uso de inhibidores de proteasas, cambiando o réxime de tomar medicamentos ARVT (terapia antirretroviral), así como o uso de métodos de liposucción e cirurxía estética (utilizando inxeccións e implantes) só dan un efecto temporal.
Os métodos de influencia desta condición están probados:
- hormona do crecemento humano,
- testosterona
- medicamentos que reducen a concentración de triglicéridos e colesterol no sangue, así como aumentan a sensibilidade á insulina.
Un compoñente indispensable da terapia é o aumento do grao de actividade física e dieta (en particular, cunha abundancia de compoñentes fibrosos que permiten controlar o nivel de resistencia á insulina, aumentar o ton do corpo e reducir o risco de patoloxía cardíaca e vascular).
Prevención de complicacións
Debido a que a presenza de dexeneración graxa complica o curso das enfermidades que os provocan, é necesaria unha serie completa de medidas para evitalas.
Os puntos comúns están a manter unha actividade física adecuada e adherirse á dieta recomendada, así como a inxestión estrita de medicamentos prescritos polo seu médico baixo un control regular do corpo.
No caso da orixe insulina da afección, trátase a enfermidade subxacente. Tamén é necesario cumprir estrictamente as regras para as inxeccións (evitar que o alcol se penetre na ferida da pel), quentar o medicamento inxectado á temperatura corporal.
O uso exclusivamente de tipos de insulina altamente purificada (monocomponentes e monópicas) e preparados de insulina exclusivamente humanos tamén permiten evitar complicacións.