Microangiopatía diabética: causas, síntomas, diagnóstico e características do tratamento
- Danos nos vasos sanguíneos do corazón (enfermidade coronaria), expresada no desenvolvemento de angina pectora (enfermidade manifestada por dor ou molestias detrás do esternón debido a unha violación do subministro de sangue ao corazón), infarto de miocardio (morte dunha parte do músculo cardíaco), insuficiencia cardíaca crónica (alteración da función cardíaca).
Manifestado clínicamente:- dores de natureza presionante, compresiva e ardente na rexión do corazón, detrás do esternón, derivada do esforzo físico (a medida que a enfermidade avanza e en repouso), pasando en repouso ou despois de tomar medicamentos do grupo de nitratos (mellorar a circulación sanguínea ao corazón),
- falta de respiración: ao principio con esforzo físico, a medida que a enfermidade progresa e en repouso,
- hinchazón das pernas
- interrupcións no traballo do corazón,
- aumento da presión arterial (sanguínea),
- formas indoloras de infarto de miocardio (morte dunha parte do músculo cardíaco), que se atopan a miúdo na diabetes mellitus debido á prexudicada actividade das terminacións nerviosas.
- Danos nos vasos do cerebro (enfermidade cerebrovascular):
- dor de cabeza
- mareos
- memoria prexudicada, atención,
- un ictus é unha violación aguda da circulación cerebral coa morte dunha parte do cerebro.
- Danos nos buques das extremidades inferiores:
- dor nas extremidades
- coidado
- defectos ulcerativos (violación da integridade da pel),
- morte dos tecidos brandos (gangrena): o membro ponse negro, a súa función está completamente perdida.
A presenza de diabetes mellitus (unha enfermidade caracterizada pola glicosa alta no sangue) leva a perturbar moitos tipos de metabolismo no organismo, o que agrava os factores de risco do paciente por danos vasculares. Xunto, aumenta o desenvolvemento da aterosclerose (deposición de placas de colesterol nas paredes dos vasos sanguíneos) con danos principalmente aos vasos do corazón, cerebro e extremidades inferiores.
Factores comúns de risco de enfermidade vascular aterosclerótica:
- fumar
- abuso de alcol
- aumento da presión arterial (sanguínea),
- obesidade
- alto contido en lípidos (colesterol e outras graxas) no sangue,
- predisposición hereditaria (presenza de aterosclerose en parentes de sangue),
- idade (máis de 50 anos)
- fibrilación auricular (alteración do ritmo cardíaco).
- glicosa alta no sangue
- altos niveis de insulina (a hormona responsable da redución da glicosa no sangue) no sangue,
- resistencia á insulina - "insensibilidade" á acción da insulina,
- nefropatía diabética - dano renal na diabetes mellitus,
- existencia a longo prazo de diabetes.
O médico endocrinólogo axudará no tratamento da enfermidade
Diagnósticos
- Análise das queixas por enfermidades:
- dores de natureza presionante, compresiva e ardente na rexión do corazón, detrás do esternón, derivada do esforzo físico (a medida que a enfermidade avanza e en repouso), pasando en repouso ou despois de tomar medicamentos do grupo de nitratos (mellorar a circulación sanguínea ao corazón),
- falta de respiración: ao principio con esforzo físico, a medida que a enfermidade progresa e en repouso,
- hinchazón das pernas
- interrupcións no traballo do corazón,
- aumento da presión arterial (sanguínea),
- dor de cabeza
- mareos
- memoria prexudicada, atención,
- dor nas extremidades
- coidado
- Análise da historia clínica (historial de desenvolvemento) da enfermidade: unha pregunta sobre como se comezou e se desenvolveu a enfermidade, fai tempo que comezou a diabetes.
- Exame xeral (medición da presión arterial, exame da pel, escoitar o corazón cun fonendoscopio, palpación dos vasos das extremidades inferiores).
- Determinación do nivel de colesterol e outros lípidos (graxas) no sangue.
- Para o diagnóstico de danos no sistema cardiovascular:
- ECG (electrocardiografía),
- Monitorización de ECG Holter (durante o día),
- ensaios de tensión: seguimento de ECG, pulso, presión arterial, benestar xeral do paciente baixo carga aumentada en simuladores especiais (bicicleta, máquina de correr),
- A angiografía coronaria é un método de investigación que permite examinar os vasos sanguíneos do corazón dende dentro usando un dispositivo especial insertado a través da arteria.
- Para o diagnóstico da enfermidade cerebrovascular:
- ultrasóns dos vasos da cabeza e do pescozo,
- CT (tomografía computada) ou resonancia magnética (resonancia magnética) do cerebro.
- Para diagnosticar lesións vasculares das extremidades inferiores:
- exame ecográfico dos vasos das extremidades inferiores,
- Angiografía de contraste de raios X: un estudo de vasos sanguíneos usando un axente de contraste introducido no vaso, seguido dunha serie de raios X.
- Control dinámico do nivel de glicosa no sangue (medida do nivel de glicosa durante o día).
- Tamén é posible consultar un neurólogo, cardiólogo, flebólogo.
Tratamento da macroangiopatía diabética
- Tratamento da diabetes mellitus (enfermidade caracterizada por glicosa alta).
- Dieta con restrición de sal, proteínas, carbohidratos, alimentos graxos.
- Deixar de fumar e beber alcohol.
- Actividade física dosificada (non causar ataques de angina (enfermidade manifestada por dor ou molestias detrás do esternón debido a unha violación do subministro de sangue ao corazón)).
- Paseos diarios ao fresco.
- Diminución do sobrepeso.
- Medicamentos anti-isquémicos que reducen a necesidade de miocardio (músculo cardíaco) en osíxeno.
- Fármacos para reducir a presión arterial (sangue).
- Drogas que normalizan a composición lipídica do sangue (baixando o colesterol e outras graxas).
- Drogas que evitan a coagulación excesiva de sangue.
- Drogas neurotrópicas (mellorando a nutrición do sistema nervioso).
- Medicamentos vasodilatadores.
- Tratamento cirúrxico: se se detectan danos significativos nos vasos do corazón e nas extremidades inferiores con placas ateroscleróticas, realízase angioplastia en globo e stenting dos vasos - eliminación da placa aterosclerótica e colocación do stent (deseño especial que soporta o lumen do buque en condicións normais).
- Co desenvolvemento da gangrena (morte do tecido) - amputación dunha extremidade.
Que é a microangiopatía?
No corpo humano hai miles de pequenos vasos, que inclúen capilares, venulas e arteriolas. Eles trenzan todas as células dos órganos, traéndolles substancias útiles e eliminando todo o innecesario. Isto asegura un traballo normal nas células e no corpo no seu conxunto. Cando se producen cambios patolóxicos en pequenos vasos con base a diabetes mellitus a longo prazo, diagnostícase unha microangiopatía diabética. Con esta complicación, os máis afectados son:
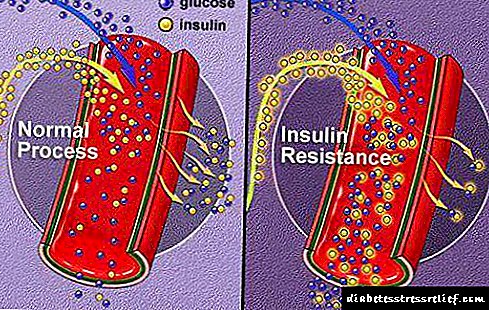
A microangiopatía desenvólvese como resultado de que a glicosa, cuxo contido no sangue de pacientes con diabetes aumenta, dana o endotelio das paredes dos vasos sanguíneos. Os produtos finais do metabolismo da glicosa son o sorbitol e a frutosa. Ambas estas substancias penetran mal pola membrana celular e, polo tanto, comezan a acumularse nas células endoteliais. Isto leva a tales patoloxías:
- inchazo da parede do buque
- maior permeabilidade da parede;
- unha diminución na produción do factor relaxante do endotelio, necesario para a relaxación dos músculos lisos nos vasos.
Así, o endotelio está danado e o fluxo sanguíneo ralentiza, o que provoca unha alta coagulación. A isto chámaselle a tríade de Virchow.
Clasificación e presentación clínica
A macroangiopatía diabética pode ter diversas opcións de desenvolvemento. Cada forma de patoloxía caracterízase por certos trazos.
Con danos nos vasos cardíacos, obsérvase a aparición de angina pectorais. Esta violación está asociada a unha violación dos procesos de abastecemento de sangue. Maniféstase en forma de dor no esternón. Tamén existe o risco de desenvolver infarto de miocardio e insuficiencia cardíaca crónica.
Esta forma de patoloxía caracterízase por tales manifestacións:
- Presionar, queimar, comprimir as dores na rexión do corazón e no esternón. Na fase inicial do desenvolvemento da enfermidade, xorden só con esforzo físico. Mentres se desenvolve, o malestar está presente en estado tranquilo incluso despois do uso de drogas da categoría de nitratos.
- Falta de respiración. Ao principio, obsérvase só baixo carga, e logo en estado tranquilo.
- Inflor das pernas.
- Funcionamento deteriorado do corazón.
- Aumento da presión arterial.
- Ataque cardíaco indolor. Esta patoloxía adoita observarse na diabetes. Isto débese a un mal funcionamento das fibras nerviosas.
O dano aos vasos cerebrais denomínase patoloxía cerebrovascular. Co seu desenvolvemento, obsérvanse tales manifestacións:
- Dores de cabeza.
- Deterioración da concentración.
- Mareos
- Debilitamento da memoria.
- Trazo cerebral Baixo este termo enténdese unha violación aguda da circulación cerebral, que leva consigo a morte dunha determinada zona.
A macroangiopatía diabética das extremidades inferiores leva tales manifestacións:
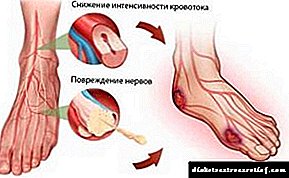
- Dor nas pernas.
- Lesións ulcerativas. Cando aparecen, a integridade da pel está prexudicada.
- Coidado.
- A morte dos tecidos brandos. Cando se produce a gangrena, a perna ponse negra e perde completamente as súas funcións.
Métodos de tratamento
O obxectivo do tratamento desta patoloxía é retardar o desenvolvemento de complicacións perigosas dos vasos, o que pode levar á discapacidade do paciente ou á morte. O principio clave para o tratamento desta enfermidade é a corrección de tales condicións:
- Hipercoagulación
- Hiperglicemia,
- Hipertensión arterial,
- Dislipidemia.
Para mellorar o estado dunha persoa, prescríbense medicamentos que reducen os lípidos. Estes inclúen fibratos, estatinas, antioxidantes. Non ten pouca importancia a observancia dunha dieta, que implica restrinxir a inxestión de graxas animais.



Cunha ameaza elevada de efectos tromboembólicos, paga a pena empregar axentes antiplaquetarios. Estes inclúen heparina e pentoxifilina. Os médicos adoitan prescribir ácido acetilsalicílico.
O tratamento antihipertensivo con este diagnóstico realízase para conseguir e manter unha presión estable. Debe manterse constantemente ao nivel de 130/85 mm RT. Art. Para resolver este problema, úsanse inhibidores de ACE, captopril.
Tamén cómpre usar diuréticos: furosemida, hidroclorotiazida. Os pacientes que sufriron un infarto de miocardio teñen prescritos beta-bloqueantes. Estes inclúen atenolol.



A terapia das úlceras tróficas das extremidades debe realizarse baixo a supervisión dun cirurxián. En accidentes vasculares graves, prestan coidados intensivos. Se hai evidencias, pódese realizar unha cirurxía.
Complicacións
A ameaza de macroangiopatía é máis acusada en persoas con diabetes tipo 2. O risco de morte por complicacións desta patoloxía é do 35-75%. Na metade dos casos, a morte prodúcese como consecuencia dun infarto de miocardio.
Un prognóstico desfavorable é cando 3 zonas vasculares - o cerebro, as pernas e o corazón - son afectadas simultaneamente. Máis da metade de todas as operacións de amputación de extremidades inferiores están asociadas a macroangiopatía.
Con danos nas pernas, obsérvanse defectos ulcerativos. Isto crea os requisitos previos para a formación dun pé diabético. Con danos ás fibras nerviosas, aos vasos sanguíneos e ao tecido óseo, obsérvase a necrose e aparecen procesos purulentos.
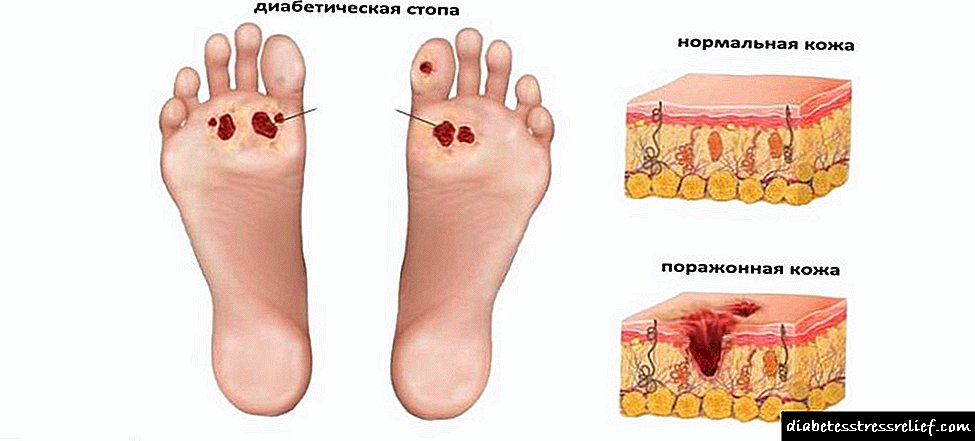
A aparición de úlceras tróficas na perna inferior débese a trastornos circulatorios nos vasos afectados das pernas. A localización máis habitual da gangrena é o dedo groso.
A dor coa aparición de gangrena diabética non se manifesta demasiado. Pero cando aparece o testemuño, non paga a pena atrasar a operación. Mesmo un pequeno atraso está cheo de curación prolongada de feridas. Ás veces é necesario realizar unha segunda intervención cirúrxica.
Medidas preventivas
Para evitar esta aparición de patoloxía deberían observarse unha serie de recomendacións:
- Estar a tempo de diabete
- Únete a unha dieta que implica restrinxir alimentos proteicos, hidratos de carbono, sal e graxas,
- Normalizar o peso corporal
- Exclúe fumar e beber,
- Proporciona unha actividade física moderada, que non provoca a aparición de síntomas da angina pectora,
- Todos os días a pasear ao aire libre
- Proporcione unha avaliación dinámica do contido de lípidos - unha vez cada 6 meses,
- Realiza un seguimento dinámico da cantidade de glicosa no sangue - este indicador mídese unha vez ao día.
O desenvolvemento da macroangiopatía na diabetes é un feito bastante común. Esta patoloxía está chea de aparición de consecuencias perigosas e incluso pode causar a morte. Polo tanto, é tan importante involucrarse na súa prevención, e se aparecen síntomas, consulte inmediatamente a un médico.
Macroangiopatía diabética
Macroangiopatía diabética - cambios ateroscleróticos xeneralizados que se desenvolven nas arterias de calibre medio e grande fronte aos antecedentes dun longo curso de diabetes mellitus. A macroangiopatía diabética leva a enfermidades coronarias, hipertensión arterial, accidente cerebrovascular, lesións oclusivas das arterias periféricas. O diagnóstico da macroangiopatía diabética inclúe o estudo do metabolismo lipídico, a ultrasonografía das arterias das extremidades, vasos cerebrais, riles, ECG, ecocardiografía, etc. Os principais principios do tratamento da macroangiopatía diabética son a corrección da hiperglicemia, dislipidemia, control da presión arterial e mellora das propiedades reolóxicas do sangue.

Información xeral
A macroangiopatía diabética é unha complicación da diabetes mellitus, provocando unha lesión predominante das arterias cerebrais, coronarias, renales e periféricas. Clínicamente, a macroangiopatía diabética exprésase no desenvolvemento de angina pectorais, infarto de miocardio, golpes isquémicos, hipertensión renovascular e gangrena diabética. O dano vascular difuso é crucial no pronóstico da diabetes mellitus, aumentando o risco de accidente vascular cerebral e enfermidades coronarias en 2-3 veces, gangrena das extremidades - en 20 veces.
A aterosclerose, que se desenvolve na diabetes mellitus, ten unha serie de características específicas. En diabéticos, ocorre 10-15 anos antes que en individuos que non padecen metabolismo deteriorado dos carbohidratos e progresa máis rápido. Para a macroangiopatía diabética, é típica unha lesión xeralizada da maioría das arterias (coronarias, cerebrais, viscerais, periféricas). Neste sentido, a prevención e a corrección da macroangiopatía diabética son de suma importancia na endocrinoloxía.

Na macroangiopatía diabética, a membrana do soto das arterias de calibre medio e grande espesa coa formación de placas ateroscleróticas sobre ela. A súa posterior calcificación, ulceración e necrose contribúen á formación local de coágulos sanguíneos e á oclusión do lumen dos vasos sanguíneos, o que conduce a trastornos circulatorios en certas zonas.
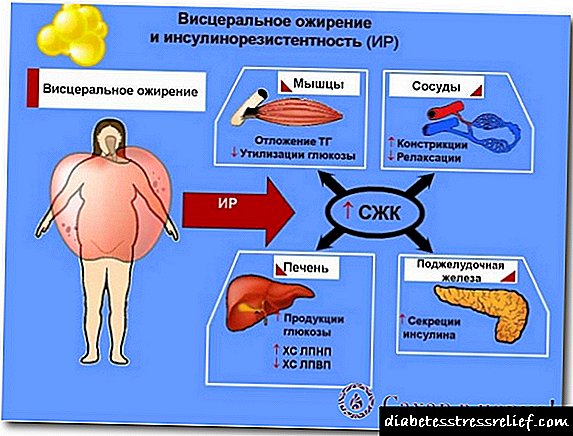
Entre os factores de risco específicos para o desenvolvemento da macroangiopatía diabética na diabetes mellitus inclúen hiperglicemia, dislipidemia, resistencia á insulina, obesidade (especialmente no tipo abdominal), hipertensión arterial, aumento da coagulación do sangue, disfunción endotelial, estrés oxidativo e inflamación sistémica.Os factores de risco tradicionais de aterosclerose son o tabaquismo, a intoxicación laboral, a inactividade física, a idade (en homes maiores de 45 anos, en mulleres maiores de 55 anos), a herdanza.
Clasificación
A angiopatía diabética é un concepto colectivo, que inclúe a derrota de pequenos vasos: capilares e arteriolas precapilares (microangiopatía), arterias de mediano e grande calibre (macroangiopatía). As anxiopatías diabéticas son complicacións tardías da diabetes, desenvolvéndose de media 10-15 anos despois do inicio da enfermidade.
A macroangiopatía diabética pode manifestarse nunha serie de síndromes: aterosclerose das arterias coronarias e aorta, aterosclerose das arterias cerebrais e aterosclerose das arterias periféricas. A microangiopatía diabética pode incluír retinopatía, nefropatía, microangiopatía das extremidades inferiores. Tamén pode producirse danos vasculares en forma de angiopatía universal, combinando macro e microangopatía. Á súa vez, a microangiopatía endoneural contribúe á deterioración da función nerviosa periférica, é dicir, ao desenvolvemento de neuropatía diabética.
Síntomas de macroangiopatía diabética
A aterosclerose das arterias coronarias e aorta na macroangiopatía diabética maniféstase polo desenvolvemento de enfermidades coronarias con formas agudas (infarto de miocardio) e crónicas (cardiosclerose, angina pectorais). O IHD na diabetes pode producirse atípicamente (segundo a opción arítmica ou indolora), aumentando así o risco de morte súbita coronaria. A macroangiopatía diabética adoita vir acompañada de varias complicacións postinfartos: aneurismas, arritmias, tromboembolismo, choque cardiogénico, insuficiencia cardíaca. Con macroangiopatía diabética, a probabilidade de desenvolver un infarto de miocardio repetido é extremadamente alta. O risco de mortalidade por ataque cardíaco en pacientes con diabetes é 2 veces maior que en persoas sen diabetes.
A aterosclerose das arterias cerebrais por macroangiopatía diabética ocorre nun 8% dos pacientes. Pódese manifestar por isquemia cerebral crónica ou ictus isquémicos. A probabilidade de complicacións cerebrovasculares da diabetes aumenta 2-3 veces en presenza de hipertensión arterial.
A lesión aterosclerótica obrigatoria dos vasos periféricos (aterosclerose obliterante) afecta o 10% dos pacientes con diabetes mellitus. As manifestacións clínicas de macroangiopatía diabética neste caso inclúen adormecemento e frialdade dos pés, claudicación intermitente, hinchazón hipostático das extremidades, dor severa nos músculos da perna, cadros e, ás veces, as nádegas, que se intensifica con calquera esforzo físico. Cunha forte violación do fluxo sanguíneo nas extremidades distales, a isquemia crítica desenvólvese, como resultado da que se pode producir necrosis da perna e dos tecidos do pé (gangrena). A necrosis da pel e do tecido subcutáneo pode producirse sen efectos nocivos mecánicos adicionais, pero a miúdo ocorre no fondo dunha anterior violación da integridade da pel (con pedicura, pés rachados, infeccións fúngicas da pel e das uñas, etc.). Con trastornos do fluxo sanguíneo menos pronunciados, as úlceras tróficas crónicas desenvólvense na macroangiopatía diabética.
Tratamento da macroangiopatía diabética
O tratamento está dirixido a retardar a progresión de complicacións perigosas vasculares que ameazan a un paciente con discapacidade ou morte. Os principais principios do tratamento da macroangiopatía diabética son a corrección de síndromes de hiperglicemia, dislipidemia, hipercagulación, hipertensión arterial.
Para conseguir unha compensación polo metabolismo dos carbohidratos, aos pacientes con macroangiopatía diabética móstrase insulinoterapia baixo o control dos niveis de glicosa no sangue. A corrección dos trastornos do metabolismo dos carbohidratos conséguese mediante o nomeamento de medicamentos que reducen os lípidos (estatinas, antioxidantes, fibratos), así como unha dieta que restrinxe a inxestión de graxas animais.
Con maior risco de complicacións tromboembólicas, é recomendable prescribir fármacos antiplaquetarios (ácido acetilsalicílico, dipyridamol, pentoxifilina, heparina, etc.). O obxectivo da terapia antihipertensiva en macroangiopatía diabética é lograr e manter un nivel de presión arterial obxectivo de 130/85 mm Hg. Art. Para iso, é preferible prescribir inhibidores da ACE (captopril), diuréticos (furosemida, spironolactona, hidroclorotiazida), pacientes que sufriron un ataque cardíaco - beta-bloqueantes (atenolol, etc.).
O tratamento das úlceras tróficas das extremidades realízase baixo a supervisión dun cirurxián. En accidentes vasculares agudos realízase un coidado intensivo adecuado. Segundo as indicacións, realízase un tratamento cirúrxico (CABG, tratamento cirúrxico de insuficiencia cerebrovascular, endarterectomía, amputación da extremidade, etc.).
Previsión e prevención
A mortalidade por complicacións cardiovasculares en pacientes con diabetes alcanza o 35-75%. Destes, en aproximadamente a metade dos casos, a morte ocorre por infarto de miocardio, nun 15% - por isquemia cerebral aguda.
A clave para a prevención da macroangiopatía diabética é manter un nivel óptimo de glicosa e presión arterial, facer dieta, control de peso, renunciar a malos hábitos, cumprir todas as recomendacións médicas.
Prevención da macroangiopatía diabética
- Tratamento adecuado e oportuno para a diabetes mellitus (enfermidade caracterizada por glicosa alta no sangue).
- Dieta con restrición de sal, proteínas, carbohidratos, alimentos graxos.
- Deixar de fumar e beber alcohol.
- Actividade física dosificada (non causar ataques de angina (enfermidade manifestada por dor ou molestias detrás do esternón debido a unha violación do subministro de sangue ao corazón)).
- Paseos diarios ao fresco.
- Diminución do sobrepeso.
- Seguimento dinámico da glicosa (medición diaria).
- Control dinámico do nivel de lípidos (graxas) no sangue (unha vez cada seis meses).
INFORMACIÓN DE REFERENCIA
É necesaria a consulta cun médico
Endocrinoloxía - Dedov I.I., Melnichenko G. A, Fadeev V.F., - GEOTAR - Media, 2007
Algoritmos para atención médica especializada para pacientes con diabetes mellitus, 2012
Angiopatía de vasos "do corazón"
Esta complicación da diabetes adoita desenvolverse en persoas que padecen hipertensión, pero tamén se pode detectar en aqueles que non teñen problemas coa presión. A microangiopatía diabética do corazón maniféstase polos seguintes síntomas:
- dor no peito, causando molestias no pescozo, costas, mandíbula inferior, brazo esquerdo,
- dor e sensación de espremer, compresión detrás do esternón, agravada polo traballo físico, así como nunha situación estresante,
- inchazo e dor no hipocondrio dereito,
Síntomas similares ocorren con outras enfermidades cardíacas. Para facer o diagnóstico correcto realízase angiografía coronaria e resonancia magnética dos vasos do corazón, así como o propio órgano.
Como axentes terapéuticos, os pacientes reciben medicamentos que evitan que os vasos sanguíneos se estreiten, melloren o fluxo sanguíneo, eviten coágulos sanguíneos, diminúen a presión arterial e reducen o colesterol "malo". Trátase de "Nitroglicerina", "Aspirina", "Bisoprolol", "Verapamil", "Ramipril", "Lozartan" e os seus análogos.

Nefropatía
A microangiopatía diabética dos riles obsérvase en diabéticos con experiencia ou en aqueles que non cumpren todas as recomendacións do médico sobre dieta e toma de medicamentos. Síntomas
- inexplicablemente alta fatiga,
- náuseas, moitas veces antes de vomitar,
- pola mañá inchado na cara,
- proteinuria (a proteína está determinada na orina).
- proba de sangue (bioquímica, que determina o nivel de creatinina e urea),
O tratamento da microangiopatía diabética dos riles nas fases iniciais do desenvolvemento de complicacións consiste en supervisar a cantidade de azucre no sangue e manter a presión arterial normal. Estas medidas axudan a evitar danos renales durante moito tempo. No futuro prescríbase hemodiálise e, en casos especialmente graves, o transplante de ril.

Retinopatía
A retina humana tamén ten pequenos vasos sanguíneos. O seu fracaso, que se produciu con base na diabetes, chámase retinopatía. Esta complicación pode desenvolverse durante moito tempo, 20 anos ou máis, se o paciente cumpre escrupulosamente a receita do médico e pode declararse ao cabo de 2 anos desde o inicio da detección de diabetes mellitus. Por desgraza, tarde ou cedo a retinopatía afecta a cada paciente.
A microangiopatía da retina diabética caracterízase polos seguintes síntomas:
- discapacidade visual ata a súa perda completa,
- un velo está de pé nos meus ollos,
- obxectos "flotantes" no campo visual,
- dificultade para ver obxectos pequenos
- manchas, faíscas, raias, golpes ante os ollos,
hemorragia vítrea
- dor nos globos oculares.
Un oftalmólogo, logo de exame, pode detectar os síntomas da retinopatía ata antes de que o propio paciente sente que algo está mal na súa visión. Os primeiros signos desta complicación son:
- arterias deformadas (a miúdo con microaneurismos),
A prevención da retinopatía é un exame regular realizado por un oftalmólogo, supervisando os niveis de azucre no sangue e facendo dieta.
O tratamento con retinopatía consiste en inxeccións de medicamentos no globo ocular, cauterización con láser dos vasos sanguíneos da fibra e intervención cirúrxica, que elimina o sangue e o tecido cicatricial dos ollos.

Encefalopatía
A microangiopatía na diabetes pode afectar aos vasos do cerebro. Tal complicación ocorre en pacientes con experiencia substancial e en aqueles que non cumpren a prescrición dos médicos. Síntomas iniciais da encefalopatía:
- queixas pola cabeza "rancia"
- insomnio durante a noite, somnolencia durante o día,
- problemas de memoria,
Engádense outros síntomas:
- a aparición de reflexos patolóxicos.
O diagnóstico é por RM. Do cerebro.
Xa non é posible restaurar os vasos dexenerativos. O obxectivo do tratamento é retardar o proceso de maior desenvolvemento de complicacións. A base do tratamento é controlar a cantidade de azucre no sangue e reducila a valores óptimos.
Angiopatía dos vasos das pernas
As microangiopatías diabéticas inclúen complicacións graves de diabetes mellitus, expresadas na destrución de pequenos vasos e nervios (polineuropatía) das pernas, como resultado do cal o subministro de sangue é perturbado, a coherencia desenvólvese, e en casos especialmente avanzados comeza a gangrena. O traballo sedentario, a obesidade, o tabaquismo, a hipertensión, a predisposición xenética contribúe ao desenvolvemento de complicacións.
- sensación de entumecimiento dos pés,
- rixidez pola mañá
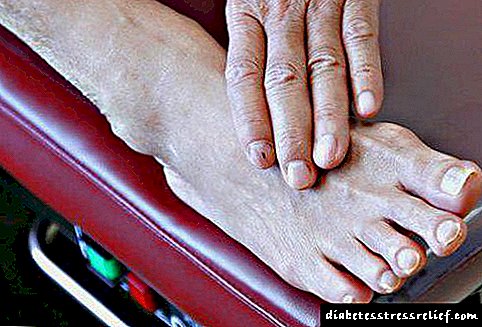
Coa progresión das complicacións, fórmase un pé diabético (engrosamento das uñas, cambio na súa cor, aspecto de cornos, rachaduras e úlceras) e isto, á súa vez, contribúe á aparición de gangrena, sepsis.
O diagnóstico faise sobre a base dun exame clínico e varias probas específicas:
O tratamento realízase en tres direccións:
1. Clásica para a diabetes (control do azucre no sangue, dieta que non permite obesidade, control da presión arterial).
2. Mellorar a fluidez e os parámetros bioquímicos do sangue (os pacientes toman estatinas, angioprotectores, antioxidantes, estimulantes biogénicos, metabólicos, diluíntes do sangue, estimulantes bióxenos).
3. Intervención cirúrxica, cuxo obxectivo é restaurar a circulación sanguínea e eliminar os sitios mortos.
Que é a macroangiopatía?
Cando os cambios patolóxicos provocados pola diabetes afectan a vasos medianos e grandes, faise o diagnóstico de macroangiopatía diabética. As principais causas desta complicación:
- engrosamento das membranas do soto de veas e arterias debido á alta cantidade de azucre no sangue;
- a formación en vasos de placas ateroscleróticas,
- Calcificación dos vasos sanguíneos, a súa posterior necrose.
Todo isto leva a trombose, oclusión e trastornos circulatorios.
A obesidade, hiperglicemia, dislipidemia, resistencia á insulina, procesos inflamatorios, estrés, alta coagulación sanguínea contribúen á aparición da macroangiopatía. Como resultado, a aterosclerose de tales vasos desenvólvese:
1. Aorta e arteria coronaria. Leva a isquemia cardíaca, ataque cardíaco, angina pectoral, cardiosclerose.
2. Arterias cerebrais. Pode producir un ictus isquémico ou isquemia do cerebro (crónico).
3. Arterias periféricas. Caracterízase polo perigo de gangrena e posterior amputación da extremidade. Con aterosclerose das arterias periféricas, ocorre a miúdo a necrose tisular. O impulso para isto pode ser feridas leves, por exemplo, obtidas durante unha pedicura, así como fisuras, micoses.

A esencia da orixe da angiopatía
O efecto negativo da diabetes durante moito tempo no corpo maniféstase en forma de complicación crónica relativamente tardía: a angiopatía (danos nos vasos sanguíneos). As manifestacións agudas da enfermidade endocrinolóxica inclúen situacións de emerxencia cunha forte caída do azucre no sangue (hipoglucemia) ou o seu aumento persistente (cetoacidosis), coma.
Os vasos sanguíneos penetran no corpo. Debido á diferenza existente no seu calibre (grandes e pequenos), clasifícanse macro e microangiopatía. As paredes das veas e dos capilares son suaves e delgadas, son igualmente afectadas polo exceso de glicosa.
Penetrando nos vasos, a materia orgánica forma toxinas químicas nocivas para as células e os tecidos. Prodúcense cambios que provocan perturbacións no funcionamento normal dos órganos. Primeiro de todo, a macroangiopatía na diabetes afecta ao corazón, cerebro, pernas, microangiopatía - riles, ollos, pés.
Ademais dos niveis altos de azucre, os vasos sanguíneos destruen o colesterol e as substancias formadas como resultado do tabaquismo do propio paciente ou persoas do seu entorno próximo. As vías sanguíneas obstruíronse con placas de colesterol. Nun diabético, os vasos están baixo dobre golpe (glicosa e colesterol). O fumador exponse a un triplo efecto destrutivo. El corre o risco de padecer enfermidade de aterosclerose, nada menos que unha persoa con diagnóstico de diabetes.
A presión arterial alta (BP) tamén leva a danos no tecido no interior do vaso (aorta, veas). Fórmanse lagoas entre as células, as paredes fanse permeables e fórmase un foco de inflamación. Ademais das placas de colesterol, fórmanse cicatrices nas paredes afectadas. As neoplasmas poden bloquear parcial e incluso completamente o lumen nos vasos. Hai un tipo especial de ictus: hemorragia ou hemorragia cerebral.
A macroangiopatía diabética ou estreitamento de grandes vasos é característica da enfermidade de tipo 2. Por regra xeral, o paciente ten máis de 40 anos e os cambios naturais do sistema vascular están superpostos a complicacións diabéticas. É imposible converter os procesos en marcha no sentido contrario, pero pódese deter a formación de tecido cicatricial.
O papel doutro factor que leva ao desenvolvemento de ambos tipos de angiopatías non é o suficientemente claro: unha predisposición xenética a enfermidades cardiovasculares.
Síntomas de macroangiopatía
Os pacientes con aterosclerose parecen máis vellos que os seus anos, padecen sobrepeso. Teñen placas amarelas características nos cóbados e pálpebras - depósitos de colesterol. En pacientes, a pulsación das arterias femorais e popliteas se debilita, ata unha ausencia completa, a dor nos músculos do becerro aparece ao camiñar e despois dun certo tempo despois de parar. A enfermidade vai acompañada de claudicación intermitente. Para facer un diagnóstico preciso, os especialistas empregan o método de angiografía.
As seguintes etapas distínguense no desenvolvemento da macro e microangiopatía das extremidades inferiores:
- preclínica
- funcional
- orgánicos
- úlcera necrótica
- gangrenoso.
A primeira etapa tamén se denomina asintomática ou metabólica, xa que aínda segundo os datos das probas funcionais, non se detectan violacións. A segunda etapa presenta síntomas clínicos graves. Baixo a influencia do tratamento, os trastornos con este aínda poden ser reversibles.
O estreitamento do vaso sanguíneo que nutre un determinado órgano leva a isquemia (anemia local). Tales fenómenos a miúdo obsérvanse na rexión do corazón. O espasmo arterial que se produce provoca un ataque de angina. Os pacientes notan dor detrás do esterno, trastornos do ritmo cardíaco.
O bloqueo repentino do vaso cardíaco perturba a nutrición muscular. A necrose tisular ocorre (necrose dun sitio de órgano) e infarto de miocardio. As persoas que o padeceron padecen enfermidades coronarias. A cirurxía de bypass pode mellorar significativamente a calidade de vida dos pacientes con enfermidade coronaria.
A aterosclerose das arterias do cerebro vai acompañada de mareos, dor, deficiencia de memoria. Un ictus ocorre cando hai unha violación do subministro de sangue ao cerebro. Se despois dun "golpe" unha persoa segue viva, prodúcense graves consecuencias (perda de fala, funcións motoras). A aterosclerose pode ser a causa dun ictus isquémico, cando o fluxo sanguíneo cara ao cerebro é perturbado debido ao colesterol elevado.
O principal tratamento para a anxiopatía
As complicacións son o resultado dun metabolismo deteriorado no corpo. O tratamento está dirixido ao uso de medicamentos que normalizan varios tipos de metabolismo característicos da macroangiopatía diabética.
- carbohidratos (insulina, acarbosa, biguanuros, varias sulfonilureas),
- graxos (medicamentos que reducen os lípidos),
- proteína (hormonas anabólicas esteroides),
- auga-electrólito (hemodesis, reopoliglicuína, preparados de potasio, calcio, magnesio).
A miúdo, obsérvase un aumento do indicador de colesterol na diabetes mellitus tipo 2, aumento do peso corporal. Compróbase dúas veces ao ano. Se as probas de sangue son máis altas do normal, é necesario:
- en primeiro lugar, para complicar a dieta do paciente (excluír as graxas animais, reducir os carbohidratos facilmente digeribles a 50 g por día, permitir aceites vexetais a 30 ml, peixe, verduras e froitas),
- en segundo lugar, tomar drogas (Zokor, Mevacor, Leskol, Lipantil 200M).
A angioprotectora mellora a circulación sanguínea nos vasos periféricos. En paralelo coa terapia principal, os endocrinólogos recomendan o uso de vitaminas B (tiamina, piridoxina, cianocobalamina).
- normalización da presión arterial con fármacos (Envas, Enalopril, Arifon, Renitek, Corinfar),
- perda de peso gradual,
- desfacerse da adicción ao tabaco e ao alcol,
- redución da inxestión de sal,
- evitar situacións de estrés prolongadas.
Como axuda para o tratamento de patoloxías vasculares, os endocrinólogos recomendaron o uso de métodos de medicina alternativa. Para este propósito, úsanse preparacións medicinais (casca de espincheiro quebradizo, mesas de millo con estigmas, raíces de gran burdock, froitos de sementar cenorias, marisma de herba).
As complicacións crónicas do diabete desenvólvense ao longo de meses, anos e décadas. Nos Estados Unidos, a Fundación Dr. Joslin estableceu unha medalla especial. A diabetes gañadora, que logrou vivir 30 anos sen complicacións, incluída a angiopatía, recibe o mesmo nome. A medalla indica un posible control de calidade da enfermidade do século.
Causas da macroangiopatía na diabetes
 Cando unha persoa está enferma de diabetes durante moito tempo, os pequenos capilares, paredes arteriais e veas baixo a influencia dunha cantidade máis elevada de glicosa comezan a descompoñerse.
Cando unha persoa está enferma de diabetes durante moito tempo, os pequenos capilares, paredes arteriais e veas baixo a influencia dunha cantidade máis elevada de glicosa comezan a descompoñerse.
Así, hai un forte adelgazamento, deformación ou, pola contra, isto é un engrosamento dos vasos sanguíneos.
Por esta razón, o fluxo sanguíneo e o metabolismo entre os tecidos dos órganos internos son perturbados, o que leva a hipoxia ou inanición de osíxeno dos tecidos circundantes, danos en moitos órganos do diabético.
- Na maioría das veces, os grandes vasos das extremidades inferiores e o corazón están afectados, isto ocorre no 70 por cento dos casos. Estas partes do corpo reciben a maior carga, polo que as embarcacións son as máis afectadas polo cambio. Na microangiopatía diabética, o fondo é normalmente afectado, o cal é diagnosticado como retinopatía, que tamén son casos comúns.
- Normalmente, a macroangiopatía diabética afecta ás arterias cerebrais, coronarias, renales e periféricas. Acompáñase de angina pectorais, infarto de miocardio, ictus isquémicos, gangrena diabética e hipertensión renovascular. Con danos difusos aos vasos sanguíneos, o risco de desenvolver enfermidades coronarias e vertedura aumenta tres veces.
- Moitos trastornos diabéticos levan a arteriosclerose dos vasos sanguíneos. Esta enfermidade diagnostícase en persoas con diabetes mellitus tipo 1 e tipo 2 15 anos antes que en pacientes sans. Ademais, unha enfermidade en diabéticos pode progresar moito máis rápido.
- A enfermidade engrosa as membranas do soto das arterias medianas e grandes, nas que despois se forman placas ateroscleróticas. Debido á calcificación, manifestación e necrose de placas, os coágulos de sangue fórmanse localmente, o lumen dos vasos péchase, como resultado, o diabético perturba o fluxo sanguíneo na zona afectada.
Por regra xeral, a macroangiopatía diabética afecta ás arterias coronarias, cerebrais, viscerais e periféricas, polo tanto, os médicos están a facer todo para evitar tales cambios mediante o uso de medidas preventivas.
O risco de patoxénese con hiperglucemia, dislipidemia, resistencia á insulina, obesidade, hipertensión arterial, aumento da coagulación do sangue, disfunción endotelial, estrés oxidativo, inflamación sistémica é especialmente elevado.
Tamén a aterosclerose adoita desenvolverse en fumadores, en presenza de inactividade física e intoxicación profesional. En risco están os homes maiores de 45 anos e as mulleres maiores de 55 anos.
Moitas veces a causa da enfermidade convértese nunha predisposición hereditaria.
A angiopatía diabética e os seus tipos
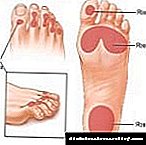 A angiopatía diabética é un concepto colectivo que representa a patoxénese e implica a violación dos vasos sanguíneos - pequenos, grandes e medianos.
A angiopatía diabética é un concepto colectivo que representa a patoxénese e implica a violación dos vasos sanguíneos - pequenos, grandes e medianos.
Este fenómeno considérase o resultado dunha complicación tardía da diabetes mellitus, que se desenvolve aproximadamente aos 15 anos da aparición da enfermidade.
A macroangiopatía diabética vai acompañada de síndromes como aterosclerose da aorta e as arterias coronarias, as arterias periféricas ou cerebrais.
- Durante a microangiopatía en diabetes mellitus, obsérvase retinopatía, nefropatía e microangiopatía diabética das extremidades inferiores.
- Ás veces, cando os vasos sanguíneos están danados, a angiopatía universal é diagnosticada, o seu concepto inclúe a micro-macroangiopatía diabética.
A microangiopatía diabética endoneural provoca unha violación dos nervios periféricos, isto á súa vez provoca neuropatía diabética.
Como se diagnostica a macroangiopatía diabética?
 O diagnóstico consiste en determinar como están afectados os vasos coronarios, cerebrais e periféricos.
O diagnóstico consiste en determinar como están afectados os vasos coronarios, cerebrais e periféricos.
Para determinar o método de exame requirido, o paciente debe consultar a un médico.
O exame está realizado por un endocrinólogo, un diabetólogo, un cardiólogo, un cirurxián vascular, un cirurxián cardíaco, un neurólogo.
Na diabetes tipo 1 e tipo 2 prescríbense os seguintes tipos de diagnóstico para detectar a patoxénese:
- Realízase unha proba de sangue bioquímica para detectar glicosa, triglicéridos, colesterol, plaquetas, lipoproteínas. Tamén se realiza unha proba de coagulación do sangue.
- Asegúrese de examinar o sistema cardiovascular usando un electrocardiograma, control diario da presión arterial, probas de estrés, ecocardiograma, dopplerografía por ultrasóns da aorta, escintigrafía de perfusión miocárdica, coronarografía, angiografía tomográfica computada.
- A condición neurolóxica do paciente concrétase mediante a dopplerografía por ultrasóns dos vasos cerebrais, tamén se realiza a dixitalización e a angiografía dos vasos cerebrais.
- Para avaliar o estado dos vasos sanguíneos periféricos, as extremidades examínanse mediante escaneo dúplex, dopplerografía por ultrasóns, arteriografía periférica, rheovasografía, capillaroscopia, oscilografía arterial.
Tratamento da microangiopatía diabética
 O tratamento da enfermidade en diabéticos consiste principalmente en proporcionar medidas para retardar o progreso dunha perigosa complicación vascular, que pode ameazar o paciente con discapacidade ou incluso morte.
O tratamento da enfermidade en diabéticos consiste principalmente en proporcionar medidas para retardar o progreso dunha perigosa complicación vascular, que pode ameazar o paciente con discapacidade ou incluso morte.
As úlceras tróficas das extremidades superiores e inferiores son tratadas baixo a supervisión dun cirurxián. En caso de catástrofe vascular aguda, realízase unha terapia intensiva adecuada. O médico tamén pode dirixir un tratamento cirúrxico, que consiste na endarterectomía, na eliminación da insuficiencia cerebrovascular, a amputación do membro afectado, se xa é gangrena na diabetes.
Os principios básicos da terapia están asociados coa corrección de síndromes perigosas, que inclúen hiperglicemia, dislipidemia, hipercagulación, hipertensión arterial.
- Para compensar o metabolismo dos carbohidratos en diabéticos, o médico prescribe terapia con insulina e un control regular do azucre no sangue. Para iso, o paciente toma medicamentos para reducir os lípidos - estatinas, antioxidantes, fibratos. Ademais, é necesario seguir unha dieta terapéutica especial e restrición do uso de alimentos cun alto contido en graxas animais.
- Cando hai risco de desenvolver complicacións tromboembólicas, prescríbense medicamentos antiplaquetas: ácido acetilsalicílico, dipyridamol, pentoxifilina, heparina.
- A terapia antihipertensiva no caso da detección de macroangiopatías diabéticas consiste en alcanzar e manter uns niveis de presión arterial de 130/85 mm RT. Art. Para este propósito, o paciente toma diuréticos inhibidores da ACE. Se unha persoa sufriu un infarto de miocardio, prescríbense beta-bloqueantes.
Medidas preventivas
Segundo as estatísticas, coa diabetes mellitus tipo 1 e 2, debido a complicacións cardiovasculares en pacientes, as taxas de mortalidade van do 35 ao 75 por cento. Na metade destes pacientes, a morte ocorre cun infarto de miocardio, nun 15 por cento dos casos a causa é isquemia cerebral aguda.
Para evitar o desenvolvemento de macroangiopatías diabéticas, é necesario tomar todas as medidas preventivas. O paciente debe controlar regularmente os niveis de azucre no sangue, medir a presión arterial, seguir unha dieta, controlar o seu propio peso, seguir todas as recomendacións médicas e abandonar o máximo posible malos hábitos.
No vídeo deste artigo discuten métodos para tratar a macroangiopatía diabética das extremidades.