Tratamento de aterosclerose obliterans das extremidades inferiores
O tratamento dos pacientes con enfermidades obliterantes é unha tarefa extremadamente difícil. Pódese facer de forma ambulatoria, pero a precisión do diagnóstico, a determinación do estadio e o grao de dano son importantes, para o cal non todas as clínicas teñen as condicións adecuadas. Neste sentido, implementouse a idea de crear centros de cirurxía vascular. Agora en cada centro rexional e nas grandes cidades industriais hai un departamento que trata este grupo de pacientes. Tamén existe a cuestión de distinguir entre departamentos por tipo de patoloxía, i.e. creando departamentos de fleboloxía e patoloxía arterial.
Propuxéronse máis de seiscentos métodos para o tratamento de pacientes con enfermidades arteriais obliterantes. Ao longo de 30 a 40 anos, usáronse centos de medicamentos diferentes: desde auga destilada a sangue non grupal, de estreptocidio a corticoides e curare. Agora, os científicos de todo o mundo chegaron á conclusión de que non pode haber un fármaco único para o tratamento de enfermidades obliterantes. Con base na polietioloxía da enfermidade, o tratamento debe ser completo. Non é un método de tratamento único que afirma ser patoxenético pode ser universal, do mesmo xeito que na actualidade é imposible explicar a esencia da enfermidade por ningún factor. En primeiro lugar, o tratamento debe estar dirixido a eliminar os efectos nocivos do medio ambiente (traballo e descanso, condicións normais de vida, prohibicións de fumar, alimentación adecuada, eliminar o estrés, arrefriarse, etc.). Cando se prescribe terapia farmacológica, deben considerarse os tipos de dislipidemia (segundo a clasificación da OMS).
No tipo I obsérvase un lixeiro aumento do colesterol total, un marcado aumento dos triglicéridos, un nivel normal de colesterol LDL, un exceso de chilomicrón no plasma sanguíneo.
II A tipo: un nivel normal ou elevado de colesterol total, un nivel normal de triglicéridos, un aumento obrigatorio do nivel de colesterol LDL.
Tipo II B: aumento dos triglicéridos, exceso de colesterol LDL e colesterol VLDL.
Tipo III: os cambios son os mesmos que no tipo I, hai un aumento no contido de esteroides que reducen o colesterol (lipoproteínas de densidade intermedia).
Tipo IV - pode haber un lixeiro aumento do colesterol total, un aumento dos triglicéridos e un exceso de colesterol VLDL.
Tipo V - exceso de colesterol VLDL e chilomicrón.
Como se pode observar nos datos presentados, os dislipidemias máis ateróxenas son os tipos A A e II B.
Tratamento conservador
O tratamento conservador debe ser amplo, individual, a longo prazo e dirixido a diversos factores de patoxénese:
- normalización do metabolismo lipídico,
- estimulación de colaterais e mellora da súa función,
- eliminación do angiospasmo,
- normalización de procesos neurótrofos e metabólicos nos tecidos,
- mellora da microcirculación,
- normalización do sistema de coagulación,
- normalización do estado inmune
- prevención da progresión da enfermidade subxacente,
- tratamento restaurativo e sintomático.
As drogas utilizadas pódense dividir nos seguintes grupos:
1. Preparativos que melloran a microcirculación e teñen propiedades antiplaquetarias: dextras de peso molecular baixo e medio (reopoliglyukin, reoglyuman, reokhem, reomakrodeks, hemodes), pentoxifilina (trental, vasonite, flexital), tiklid, plavica (clopulodexidel) , complemento (xavin, sadamina), teonicol, agapurin, ácido nicotínico, enduracina, chimes (persantina), aspirina (trombo as, aspirina cardio). Trental prescríbese a 400-1200 mg por día, vasonite - a 600-1200 mg, tiklid - 250 mg 2 veces ao día, natación - 75 mg por día. Estas drogas pódense prescribir con aspirina. A dose diaria de aspirina é de 100-300 mg, segundo a situación clínica e a dose de medicamentos antiplaquetarios concomitantes. A combinación de aspirina con ticlida non é aconsellable debido a unha posible hemorraxia. O sulodóxido administra intramuscularmente a 600 LU (2 ml) dúas veces ao día durante 10-24 días, e despois dentro de cápsulas de 250 LU 2 veces ao día durante 30-70 días.
2. Medicamentos metabólicos (activar o sistema reticuloendotelial e procesos oxidativos nos tecidos): inxectar de 8 a 10 ml de salcoseryl ou actovegin nunha solución fisiolóxica por vía intravenosa ou intraarterial, ou unha solución actovexina preparada de 250–500 ml por vía intravenosa durante 10-20 días.
3. Vitaminas: o ácido ascórbico mellora os procesos metabólicos nos tecidos, fortalece o sistema inmunitario do corpo, a vitamina B, está indicado para neuritis isquémica e trastornos tróficos, vitamina B2 estimula os procesos rexeneradores, vitaminas B6 e B12 afectan o metabolismo dos fosfolípidos no sangue, o ácido nicotínico e os seus derivados teñen propiedades antiagregantes e antiateróxenas e melloran a microcirculación, as vitaminas A e E son poderosos antioxidantes, a vitamina F soporta o funcionamento normal das glándulas endócrinas, mellora o acceso ao osíxeno ás células, órganos e tecidos, impide a deposición de colesterol nas arterias.
4. Anxioprotectores (activan a lise intravascular e evitan a trombose, reducen a permeabilidade da parede vascular e evitan a deposición de lípidos na parede do vaso): doxium, vasolastina, parmidina (prodectina, anginina), tanakan, liparoid-200. A parmidina prescríbese 1 comprimido 3-4 veces ao día (750-1500 mg) durante 6-12 meses. En angiopatía diabética, é recomendable prescribir Doxium 0,25 g 3 veces ao día ou 0,5 g 2 veces ao día durante 3-4 semanas, despois 1 comprimido ao día durante moito tempo, segundo a situación clínica.
5. Medicamentos anti-ateróxenos ou de redución de lípidos: estatinas e fibratos. Estatinas: colestiramina, leskol (fluvastatina), lipostabil, lipanor, lipostat (pravastatina), lovastatina (mevacor), simvastatina (zokor, vasilip), coletar. As propiedades anti-arogénicas posúen as preparacións de allo (alicato, alisato), carinato, betinado, enduracina que contén 500 mg de ácido nicotínico (inhiben a biosíntese de colesterol e triglicéridos). As estatinas regulan as fraccións de lípidos, reducindo o nivel de colesterol LDL, colesterol VLDL e triglicéridos (TG) e aumentando o nivel de colesterol HDL, restablecen a función endotelial normal, contribuíndo así á resposta vasomotora normal das arterias, teñen efectos antiinflamatorios tanto con inflamacións asépticas como infecciosas, prevén a trombocitose postoperatoria, que é un predictor de complicacións trombóticas. Fibras: bezafibrato (besalip), gemfibrozil (gevilón), fenofibrato (lipantil), fenofibrato micronizado (lipantil 200 M), ciprofibrato. As fibras teñen un efecto de redución de lípidos máis pronunciado que as estatinas nos triglicéridos, son capaces de aumentar a fracción de colesterol anti-ateróxeno HDL. As estatinas e os fibratos son especialmente eficaces na hiperlipidemia primaria determinada xeneticamente. Non obstante, a cita destes fondos require que o médico coñeza as cuestións especiais da lipidoloxía clínica e os conceptos básicos da combinación racional dos fármacos. Por exemplo, as estatinas non se deben usar en combinación con fibratos e ácido nicotínico, xa que a súa administración conxunta pode causar miosite. O uso de todas as estatinas comeza coa dose mínima recomendada. O efecto de redución de lípidos maniféstase completamente despois de 4-6 semanas, polo tanto, o axuste da dose debe realizarse non antes das 4 semanas. Cunha diminución do colesterol total por baixo dos 3,6 mmol / L ou do colesterol LDL por baixo de 1,94 mmol / L, pódese reducir a dose de estatina. Todas as estatinas úsanse unha vez ao día, á noite despois de comer. As doses de fibratos e a natureza do seu uso son diferentes para todos. A corrección de drogas da dislipidemia ateróxena debe realizarse durante moito tempo. Para a maioría dos pacientes - ao longo da vida.
6. Os antioxidantes xogan un papel importante no tratamento da aterosclerose mediante a regulación da peroxidación lipídica (LPO). Estes inclúen vitaminas A, E, C, dalargina, citocromo c, preductal, emoxipina, neoton, probucol. O representante máis común deste grupo é a vitamina E (acetato de alfa-tocoferol), a unha dose de 400-600 mg / día, ten un efecto terapéutico asociado á hipocoagulación, aumento da fibrinólise e mellora das propiedades reolóxicas do sangue, inhibición de procesos de oxidación e activación do sistema antioxidante. Na actualidade, desenvolvéronse e introducíronse na práctica clínica suplementos dietéticos con propiedades antioxidantes: preparados baseados en ácidos graxos omega-3-poli-insaturados (eikonol, dokanol), preparados de kale mariña (clamina), algas mariñas (splat, spirulina), vexetais. aceites (aceite de viburno, espincho de mar).
7. Os antiespasmódicos (papaverina, non-shpa, nikoshpan) pódense prescribir para os estadios I e II da enfermidade, cando se produce un espasmo arterial.
8. Os anticoagulantes directos e indirectos prescríbense segundo indicacións con hipercagulación grave.
9. Nun grupo separado debe incluír vazaprostan (prostaglandina E,). O fármaco ten propiedades antiagregantes, mellora o fluxo sanguíneo expandindo os vasos sanguíneos, activa a fibrinólise, mellora a microcirculación, restaura o metabolismo normal nos tecidos isquémicos, inhibe a activación de neutrófilos, evitando así o efecto dos danos nos tecidos e ten un efecto antisclerótico. Vazaprostan está indicado para formas graves de lesións obliterantes das arterias periféricas das extremidades. Administrábase por gota por vía intravenosa ou intraarterial nunha dose de 20-60 μg nunha dilución de 100-200 ml dunha disolución de NaCl ao 0,9% diariamente ou todos os outros días. O tempo de presentación é de 2-3 horas.A duración do curso é de 2-4 semanas. O medicamento caracterízase por un aumento do efecto terapéutico, que pode continuar durante unha a dúas semanas despois da súa cancelación. O efecto pódese buscar ao longo do ano.
Un importante é a selección individual de drogas e o seu uso sistémico cunha avaliación da eficacia dun determinado medicamento. Un esquema de tratamento aproximado de forma ambulatoria: prodectina + trental, prodectina + ticlida, prodectina + plavica, prodectina + aspirina, plavica + aspirina, vasonita + prodectina, trental + aspirina, sulodóxido, etc. coa adición en todos os casos de fármacos antieneróxenos. É recomendable alternar estas ou outras combinacións de medicamentos cada 2-3 meses. Nas etapas posteriores e nun ambiente hospitalario, úsase aproximadamente o seguinte esquema: goteo por vía intravenosa reopoliglyukin 400 ml + trental 5-10 ml + ácido nicotínico 4-6 ml ou cumprimento 4-6 ml, solcoseryl ou actovegin 10 ml por 200 ml de solución salina, en durante 10-15 días ou máis. Todos os medicamentos anteriores completan as indicacións de tratamento. O tratamento sintomático e o tratamento das enfermidades concomitantes é obrigatorio e non negociable.
A baroterapia (oxixenación hiperbárica - HBO) mellora as condicións de subministración de osíxeno aos tecidos creando un alto gradiente de tensión ao osíxeno nos tecidos e aumentando a cantidade de osíxeno que pasa polos tecidos por minuto. A posibilidade fundamental de entregar a cantidade requirida de osíxeno aos tecidos cun fluxo sanguíneo periférico reducido fai do HBO un xeito patoxenético e máis xustificado na loita contra a hipoxia rexional. O efecto depende do estado da hemodinámica central. Un indicador dunha mellora na subministración de osíxeno dos tecidos despois dun curso de HBO é un aumento dos parámetros da circulación sanguínea central e rexional (V.I. Pakhomov, 1985). Cunha baixa cardíaca, independentemente dos cambios no fluxo sanguíneo rexional, a entrega de osíxeno non é moi eficaz. Non atopei masaxe xeneralizada usando o aparello de Kravchenko e Shpilt.
O método de irradiación ultravioleta do sangue (UV) está moi estendido, iniciado polo cirurxián checo Gavlicek en 1934, utilizouno para a peritonite. O mecanismo biolóxico dos raios UV radica na evolución dunha persoa que sempre viviu en condicións de radiación solar. O efecto positivo do OVNI en enfermidades obliterantes das arterias foi establecido por primeira vez en 1936 por Kulenkampf. O UFO segundo o método tradicional Knott realízase do seguinte xeito: 3 ml de sangue por 1 kg de peso corporal do paciente tómanse dunha vea. O sangue pasa a través dun aparello cunha fonte dunha lámpada de cuarzo UV-mercurio cunha lonxitude de onda de 200-400 nm. Pasa 5-7 sesións cun intervalo de 2-6 días. O sangue dos ovnis ten un efecto bactericida, inmunocorrector e estimulante do sistema circulatorio.
O método de Wisner é o seguinte: tómanse 45 ml de sangue dunha vea, mesturados con 5 ml dunha disolución acuosa de citrato nunha cubeta de cuarzo e irradiados durante 5 min cunha lámpada UV HN 4-6 cunha lonxitude de onda de 254 nm e o sangue volve a ser introducido na vea do paciente.
Existe un método de chamada terapia oskidante hematóxena - GOT (Verlif). En paralelo á irradiación de sangue cunha lámpada xenon cunha lonxitude de onda de 300 nm, enriquece con osíxeno. Con este propósito, o osíxeno é insuflado: 300 cm 3 en 1 min nun frasco de sangue. O curso prescríbese 8-12 procedementos.
Gavlicek (1934) explicou o efecto da radiación ultravioleta pola aparición de metabolitos que, devoltos ao corpo, actúan como fármacos. A acidosis diminúe, a microcirculación mellora, a homeostase con electrólito por auga normalízase.
O método de desintoxicación recibiu un uso bastante estendido no tratamento de pacientes. O pioneiro da introdución deste método en 1970 foi académico da Academia de Ciencias Médicas Yu.M. Lopukhin. A diferenza da hemodiálise, onde só se eliminan substancias hidrosolubles, a hemosorción pode eliminar case calquera toxina, xa que hai un contacto directo do sangue co sorbente.
Yu.M. Lopukhin en 1977 propuxo a introdución da hemosorción na terapia complexa de aterosclerose co obxectivo da colesterolerización. A violación da homeostase lipídica prodúcese baixo a influencia tóxica dos xenobióticos - substancias alleas ao corpo que danan o sistema oxidativo do fígado. A acumulación de xenobióticos prodúcese na vellez, con obesidade, en fumadores pesados. Independentemente de que a hipercolesterolemia e a hiperbeta-lipoproteinemia sexan as causas da aterosclerose segundo a teoría de N.N. Anichkova ou como resultado da peroxidación da peroxidación dos lípidos prodúcese dislipoproteinemia con aterosclerose. A Hemosorción correlacionalo, reducindo o contido de lipoproteínas ateróxenas de baixa densidade (LDL) e moi baixa densidade (VLDL).
A hemosorción en tres veces elimina o colesterol da parede dos vasos sanguíneos nun 30% (Yu M. Lopukhin, Yu.V. Belousov, S.S. Markin), e durante algún tempo conséguese a regresión do proceso aterosclerótico, a microviscosidade das membranas diminúe, o intercambio iónico normalízase, aumenta a taxa de filtrado. a capacidade dos glóbulos vermellos, mellora a microcirculación.
Durante o período de isquemia crítica, unha gran cantidade de toxinas isquémicas endóxenas, substancias similares á histamina, produtos do metabolismo perverso do tecido e necrobiose celular acumuláronse no corpo. A hemosorción permite eliminar a albuminotoxina, lipazotoxina do corpo e desempeña o papel da terapia inmunocorrectiva. A única hemosorción con sorbente SKN-4M reduce o contido de inmunoglobulinas G nun 30%, a clase A un 20% e a clase M un 10%, os inmunocomplexos circulantes (CEC) redúcense nun 40%.
Segundo S.G. Osipova e V.N. Titova (1982) revelou que, con danos ateroscleróticos nos vasos das extremidades inferiores, a inmunidade está prexudicada. Ao mesmo tempo, suprímense células inmunocompetentes - supresores T, con activación das células B e sobreproducción de inmunoglobulinas, o que leva a danos adicionais no endotelio vascular.
O 30-40% dos pacientes obsérvanse complicacións (segundo E. A. Luzhnikov, 1984).Estes inclúen: trauma ás células do sangue, sorción xunto con toxinas de osíxeno e proteínas e oligoelementos esenciais do corpo. Durante a operación, a hipotensión, os calafríos, a trombose do sistema, a embolia con partículas de carbón son posibles (as partículas de 3-33 micrones de tamaño atópanse nos pulmóns, bazo, riles, cerebro). Os mellores sorbentes son as brasas granulares e revestidas de microfilm. O número absoluto de glóbulos vermellos diminúe, pero a súa composición cualitativa faise máis completa. A hipoxemia desenvólvese, polo tanto, a osixenación tamén se leva a cabo durante a hemoperfusión. Tamén se practica a osixenación química. Sábese que unha solución do 3% de peróxido de hidróxeno contén 100 cm 3 de osíxeno, isto é suficiente para saturar máis de 1,5 litros de sangue venoso. E.F. Abuhba (1983) introduciu o 0,24% de solución de H2Ah2 (250-500 ml) na rama da arteria ilíaca e recibiu un bo efecto osixenante.
Hai traballos que resumen a experiencia da enterosorción no tratamento de enfermidades obliterantes nas extremidades inferiores. Para enterosorción empregada:
- carbonos non específicos (IGI, SKT, AUV),
- resinas de intercambio iónico específicas,
- Sorbentes de afinidade específica baseados en glicósidos secuestrando colesterol exóxeno e endóxeno.
- Dous a tres días de enterosorción son iguais na súa efectividade a unha sesión de hemosorción. Cando se logra a enterosorción:
- paso inverso de substancias tóxicas do sangue ao intestino coa súa unión adicional ao sorbente,
- limpando os zumes dixestivos do tracto gastrointestinal, que transportan un gran número de toxinas,
- un cambio no espectro de lípidos e aminoácidos do contido intestinal,
- eliminación de substancias tóxicas formadas no propio intestino, o que reduce a carga no fígado.
Tratamentos cirúrxicos
Os métodos cirúrxicos pódense dividir en dous grupos: 1) cirurxía no sistema nervioso, 2) cirurxía nos vasos.
Claude Bernard (Claude Bernard, 1851) descubriu o efecto vasoconstritor do sistema nervioso simpático sobre o fluxo sanguíneo periférico. Entón, M. Zhabuley (M. Jaboulay, 1898) informou sobre o éxito do tratamento das úlceras tróficas do pé cunha rotura da inervación simpática do barco. En 1924, J. Diez desenvolveu unha técnica para a simpatectomía lumbar ao diseccionar os ganglios desde o segundo lumbar ata o terceiro nodo sacro. Na maioría dos pacientes obtívose un efecto positivo: vasodilatación e mellora no curso clínico da enfermidade. En Rusia, a primeira simpatectomía lumbar foi realizada en 1926 por P.A. Herzen. Esta operación ten indicacións estritas, xa que a paresis dos vasos sanguíneos pode causar trastorno trófico e agravar o estado do paciente.
a) total: resección do tronco fronteirizo cunha cadea de nodos simpáticos nunha lonxitude considerable,
b) truncular: resección do límite entre dous ganglios simpáticos,
c) ganglioectomía - eliminación do ganglio simpático.
A través da simpatectomía pódese lograr unha pausa tanto en impulsos centrípetos orixinados pola lesión como provocador de excitación persistente na medula espiñal e cerebro, e impulsos centrífugos que causan ou potencian trastornos tróficos, humorais e vasomotores na zona de lesión. Aliviar o espasmo vascular, a simpatectomía aumenta significativamente o rendemento de colaterais. Despois da simpatectomía, o número de capilares visibles aumenta drasticamente. Con síntomas de dor, na patoxénese da que é importante un impulso aferente inadecuado desde o foco lesional, e a isquemia está ausente, o efecto terapéutico da simpatectomía é menos constante. Con danos nos vasos das extremidades inferiores, elimínanse principalmente os ganglios lumbares segundo e terceiro. Antes da cirurxía, recoméndase probar con bloqueo de novocaína aqueles ganglios simpáticos programados para a eliminación.
B.V. Ognev (1956), en base a datos de ontoxénese, cría que a inervación simpática das extremidades inferiores é realizada polo tronco límite esquerdo, polo que é suficiente eliminar o terceiro nodo simpático torácico esquerdo. Moitos cirurxiáns non se conforman a esta regra e realizan cirurxía no lateral dos buques afectados. A opinión de que se debe recorrer a simpatectomía como polo menos errónea. Nas simpaticctomías, nas etapas iniciais con relativa insuficiencia de abastecemento de sangue, dan bos resultados inmediatos e a longo prazo.
A simpatectomía lumbar está indicada para pacientes cunha forma distal de dano arterial, cando a cirurxía reconstructiva nos buques é inviable ou intolerable pola natureza de enfermidades concomitantes. En presenza de cambios necróticos ulcerativos, é recomendable combinar simpatectomía con infusións intraarteriales prolongadas de fármacos e amputación económica. A simpaticomia é unha valiosa adición á cirurxía reconstructiva. Unha diminución da resistencia periférica e un aumento do fluxo sanguíneo debido á eliminación do arteriospasmo son a prevención da retrombose na arteria restaurada. Con retrombiosis, a simpatectomía lumbar fai menos pronunciada a isquemia aguda e aumenta a probabilidade de manter unha compensación circulatoria.
Os resultados insatisfactorios da simpatectomía poden explicarse polas características estruturais do sistema nervioso simpático, a natureza do curso da enfermidade, a prevalencia de danos nos vasos principais e cambios irreversibles a nivel de microcirculación.
Con simpatectomía, pode haber as seguintes complicacións:
- hemorraxias por arterias e veas (0,5%),
- embolia nas arterias das extremidades inferiores con placas ateroscleróticas da aorta (0,5%),
- neuralxia, manifestada clínicamente por dor ao longo da superficie anterior do lateral da coxa (10%), que desaparece despois dos 1-6 meses,
- trastornos da eyaculación tras simpatectomía bilateral (0,05%),
- mortalidade (menos do 1%, segundo A.N. Filatov - ata un 6%). A operación simplificouse debido á introdución do método endoscópico.
R. Lerish propuxo realizar a desimpatización de ambas arterias femorais comúns, eliminando a adventitia e afectando así o ton das arterias dos extremos distantes. A palma (Palma) produciu a liberación da arteria femoral das adhesións e tecidos circundantes no Canal de Hunter.
Nas nervios periféricas realízanse as seguintes operacións:
- denervación do shin (Szyfebbain, Olzewski, 1966). A esencia da operación consiste na intersección das ramas motoras do nervio ciático dirixíndose aos músculos do solo e do becerro, o que axuda a desactivar a función dunha parte dos músculos durante a camiñada, reducindo así a demanda de osíxeno,
- operacións nos nervios espiñais periféricos (A.G. Molotkov, 1928 e 1937, etc.).
A cirurxía da glándula suprarrenal foi proposta por V.A. Oppel (1921). Hai máis de 70 anos que discuten sobre a conveniencia de usar cirurxía das glándulas suprarrenais en pacientes con enfermidades obliterantes.
Presta moita atención no tratamento desta categoría de pacientes ás infusións intraarteriales prolongadas de fármacos en varias combinacións. Introdúcense mesturas: solución salina, reopoliglukinas, heparina, trental, ácido nicotínico, ATP, solución de novocaína, analxésicos, antibióticos. Na actualidade, para infusións intravenosas e intraarteriales, úsanse infusomatos. Para a administración de fármacos de varios días, realízase a cannulación da arteria epigástrica inferior ou dunha das ramas da arteria femoral.
Propuxéronse outros métodos para tratar a isquemia das extremidades inferiores:
- revascularización muscular directa (S. Shionga et al., 1973),
- arterialización do sistema capilar mediante fístulas arterio-óseas (R.H. Vetto, 1965),
- transplante microvascular do omentum maior (Sh.D. Manrua, 1985),
Estes métodos, deseñados para mellorar a circulación colateral, non son capaces de conseguir unha regresión rápida dos eventos isquémicos e non poden usarse no estadio IV de insuficiencia arterial crónica.
Intentáronse arterializar a extremidade isquémica a través do sistema venoso aplicando unha fístula arteriovenosa á coxa (San Martin, 1902, M. Jaboulay, 1903). Posteriormente, moitos comezaron a buscar outras formas. En 1977 A.G. Shell (A.G. Shell) empregaba o arrastre do arco venoso posterior do pé. O autor obtivo 50% de resultados positivos na isquemia crítica. Operacións similares foron introducidas por B.L. Gambarin (1987), A.V. Pokrovsky e A.G. Horovets (1988).
As indicacións para as operacións de recuperación determínanse segundo a gravidade da isquemia das extremidades, as condicións locais de operabilidade e o grao de risco da operación. As condicións locais avalíanse a partir de datos de aortoarteriografía. A condición óptima para a operación é manter a patencia do leito distal. A experiencia clínica convence-nos de que non pode haber operación universal para esta enfermidade, pero debe guiarse pola táctica dunha elección individual do método de operación. As indicacións para o uso de métodos de reconstrución individuais determínanse segundo a natureza e o grado de oclusión, a idade e o estado do paciente, a presenza de factores de risco para a cirurxía e a anestesia. Os factores que limitan as indicacións para o tratamento cirúrxico e causan un maior risco de cirurxía son: enfermidade cardíaca isquémica crónica, insuficiencia cerebrovascular, hipertensión, insuficiencia pulmonar e renal, úlcera gástrica e duodenal, diabetes mellitus descompensado, procesos oncolóxicos e idade senil. Coa ameaza real de amputación de extremidades altas, un certo risco de tentar cirurxía reconstructiva é aceptable, xa que aínda con alta amputación de cadeira, a mortalidade en pacientes maiores de 60 anos é de 21-28% ou máis.
Para operacións reconstructivas úsanse diversas próteses sintéticas, que se mencionaron anteriormente, e autóxenos. Na actualidade raramente se usan outros tipos de transplantes.
Varios tipos de endarterectomías (aberto, semi aberto, eversión, con carbodissección de gases, ultrasóns) úsanse tanto como intervencións independentes para a estenosis limitada como para oclusión, e como complemento necesario para proteccionismo ou prótesis. Moitos cirurxiáns consideran oportuno combinar a cirurxía reconstructiva coa simpatectomía lumbar.
Na síndrome de Leriche, o acceso á aorta é laparotomía mediana ou unha sección ao longo de Rob (C.G. Rob). A sección Rob comeza desde a costela XII e continúa ata a liña media de 3-4 cm por baixo do umbilicus, mentres que o músculo recto abdominis se intersecta parcial ou completamente, o músculo da parede anterolateral é diseccionado ou separado ao longo do peritoneo, e o peritoneo se exfolia e elimínase xunto cos intestinos. Para unha selección máis ampla das arterias ilíacas do lado oposto, a incisión pódese estender coa intersección doutro músculo recto abdominis. Este acceso é menos traumático, case non causa paresis intestinal, proporciona a posibilidade de activar precozmente o paciente despois da cirurxía. O acceso ás arterias femorais é a través dunha incisión vertical lateral baixo o ligamento inguinal. O ángulo superior de corte está a 1-2 cm por encima do pliego inguinal. É aconsellable desprazar os ganglios linfaticos (medialmente) sen cruzalos.
Con elevada oclusión da aorta abdominal en combinación con danos nas ramas renales ou viscerais, úsase toracofrenolumbotomía.
Cando só se oculta a arteria ilíaca externa, úsase a cirurxía de bypass ou a endarterectomía. A maioría das operacións de derivación do segmento femoral aórtico rematan coa inclusión dunha arteria femoral profunda no torrente sanguíneo. No 4-10% dos pacientes, o fluxo sanguíneo colateral a través da arteria femoral profunda non compensa a isquemia de extremidades, en tales casos indícase a reconstrución do segmento femoral-popliteal. Para restaurar o fluxo sanguíneo no segmento femoral-popliteal, úsase máis frecuentemente unha autoveina. As operacións reconstructivas no segmento femoral-poplite representan o 60-70% de todo tipo de operacións nas arterias periféricas (Nielubowicz, 1974). Para o acceso á parte distal da arteria popliteal e á área da súa ramificación (trifurcación), adoita usarse unha incisión medial (acceso tibial segundo M. Conghon, 1958). Para expoñer a sección media ou toda a arteria popliteal, proponse unha incisión medial coa intersección dos tendóns pes ansevinus (patas de ganso) e a cabeza medial m.gastrocnemius (A. M. Imperato, 1974).
Obtivo un uso xeneralizado de profundoplastia. En varios pacientes con dano difuso nos vasos da perna, a reconstrución da arteria femoral profunda é a única intervención que pode salvar a extremidade da amputación. A operación pódese realizar baixo anestesia local ou baixo anestesia epidural. A profundoplastia reduce a gravidade da isquemia, pero non elimina a claudicación completamente intermitente. A mellora da circulación sanguínea é suficiente para curar as úlceras tróficas e as feridas despois da amputación económica. A reconstrución da arteria femoral profunda na isquemia grave produce unha mellora directa da circulación sanguínea nas extremidades no 65-85% dos pacientes (J. Vollmar et al., 1966, A. A. Shalimov, N.F. Dryuk, 1979).
En pacientes en idade senil con enfermidades concomitantes graves, as operacións directas sobre a aorta e as arterias ilíacas están asociadas a un alto risco e alta mortalidade. Neste grupo de pacientes pódese empregar o enxerto contralatorio femoral-femoral suprapúbico e axilario-femoral. O maior risco de trombose por shunt prodúcese nos primeiros seis meses e chega ao 28%.
Despois de 5-7 anos, a patencia do shunt autóxeno da zona femoral-popliteal persiste no 60-65%, e despois da endarterectomía, a patencia da arteria no 23% dos pacientes. Hai probas de que despois de 5 anos, un shunt femoral-popliteal autovenoso foi pasable no 73% dos casos e unha prótese sintética no 35% dos pacientes (D.C. Brewstev, 1982).
Unha nova etapa no desenvolvemento da cirurxía reconstructiva das arterias do segmento popliteal do nocello foi o uso da cirurxía reconstructiva mediante técnicas microquirúrxicas. A complexidade das operacións nas arterias tibiales cun diámetro de 1,5-3 mm, as complicacións frecuentes e incluso o deterioro do membro en comparación co período preoperatorio, unha elevada porcentaxe de complicacións precoz e tardía en forma de trombose e supuración son a razón do punto de vista da maioría dos cirurxiáns que estas operacións só se amosan en casos de isquemia de extremidades graves, coa ameaza de amputación. Estas operacións denomínanse "operacións para o solvage de extremidades". A pesar da duración, estas operacións non son traumáticas. A mortalidade postoperatoria é relativamente baixa - do 1 ao 4%, mentres que nas altas amputacións do membro chega ao 20-30%. O momento decisivo para determinar as indicacións para o tratamento cirúrxico a miúdo non son factores de risco, senón condicións locais de operabilidade, i.e. mantendo a patencia de polo menos unha das tres arterias tibiales e condicións satisfactorias para o fluxo sanguíneo a través das arterias ilíacas e femiais.
Nos últimos anos, coa estenosis aterosclerótica das principais arterias, o método de dilatación e stenting endovascular xeneralizouse. En 1964, por primeira vez, describiuse un método de tratamento "non quirúrxico" da oclusión de segmento ileo-femoral mediante expansores de catéter (Ch. Dotter e M. Yudkins). Este método chámase "dilatación transluminal", "angioplastia transluminal", plástico endovascular, etc. En 1971, E. Zeitler (E. Zeitler) propuxo eliminar as lesións estenóticas empregando un catéter Fogarty. En 1974
A. Gruntzig e X. Hopt (A. Gruntzig e N.Hopt) propuxo un catéter de globo de dobre lúmen, o que permitiu simplificar esta "operación" e realizar angioplastia en case todas as piscinas vasculares cunha porcentaxe mínima de complicacións. Na actualidade, gañouse unha ampla experiencia con angioplastia de lesións estenóticas de arterias. Como resultado da angioplastia do globo, o diámetro da arteria aumenta debido á redistribución do material ateromato sen cambiar o grosor da parede arterial. Para evitar o espasmo da arteria dilatada e a conservación a longo prazo do seu lumen, introdúcese na arteria un stent de nitinol. Realizaron as próximas prótesis endovasculares. Os resultados máis favorables obsérvanse con estenosis segmentaria cunha lonxitude non superior a 10 cm nos segmentos aorto-ilíaco e femoral-popliteal, sen calcificación das paredes da arteria, independentemente do estadio da enfermidade. Un estudo de resultados a longo prazo demostrou que este método non pode competir coas operacións vasculares reconstructivas, pero que nalgúns casos complétalle favorablemente.
Nos últimos 10 anos apareceu un traballo sobre o desenvolvemento e implementación na práctica clínica de intervencións cirúrxicas de baixo traumática nos ósos das extremidades inferiores - osteotrepanación e osteoperforación (F.N. Zusmanovich, 1996, P.O. Kazanchan, 1997, A.V. . Mostras, 1998). A operación revascularizante de osteotrepanación (ROT) está deseñada para activar o fluxo sanguíneo da médula ósea, revelar e mellorar a función dos colaterales paraossais, musculares e da pel e está indicada para pacientes con dano arterial distal, cando non se pode realizar cirurxía reconstructiva. A operación realízase baixo anestesia local ou epidural. Aplícanse á coxa, perna e pé inferior e pé no punto bioloxicamente activo os buracos de perforación cun diámetro de 3-5 mm por valor de 8-12 ou máis. Os mellores resultados obtivéronse en pacientes con enfermidade do estadio II B e estadio III.
Postoperatorio
A principal tarefa do período postoperatorio precoz é a prevención da trombose, o sangrado e a supuración da ferida. Manter altos niveis de hemodinámica xeral e central é unha condición esencial para a prevención da trombose. Incluso unha caída da presión arterial a curto prazo durante este período pode provocar trombose arterial. Para a prevención da caída de presión son importantes:
- rexistro e reposición de fluído e sangue perdido durante a cirurxía,
- corrección oportuna e adecuada da acidosis metabólica, especialmente despois da inclusión dunha extremidade isquémica no torrente sanguíneo.
A reposición de líquidos debe ser superior ao 10-15% que a súa perda (excepto en sangue). É necesario vixiar e manter a función excretora dos riles (control da diurese, introdución de dextras de baixo peso molecular, aminofilina), para corrixir as perturbacións do equilibrio ácido-base (ASC), equilibrio auga-sal e acidosis metabólica.
A cuestión sobre o uso de anticoagulantes decídese individualmente, segundo as características da cirurxía reconstructiva. Para mellorar a circulación sanguínea rexional, a microcirculación e a prevención de complicacións trombóticas, prescríbense axentes antiplaquetarios: reopoliglyukin, complemento, trental, fluvide, ticlide, etc. O uso de antibióticos e tratamento sintomático está fóra de toda dúbida. Para evitar pareses intestinais despois da intervención na aorta e nas arterias ilíacas nos primeiros 2-3 días, recoméndase unha alimentación parenteral.
Das complicacións do período postoperatorio inmediato obsérvanse: hemorraxia - 12%, trombose - 7-10%, infección de feridas postoperatorias - 1-3% (Liekwey, 1977). Coa supuración da prótese da rexión femoral aórtica, a mortalidade chega ao 33-37%, as amputacións - o 14-23% (A. A. Shalimov, N.F. Dryuk, 1979).
As complicacións que se observan durante as operacións de reconstrución (H.G. VeeY, 1973) pódense dividir en:
- danos nos órganos da cavidade abdominal, oco inferior e veas ilíacas, ureter,
- danos nos buques durante a formación do túnel para a prótese,
- trombose protésica durante o suplemento da aorta,
- embolia
- hemorraxia debido á mala hemostase,
- complicacións neurolóxicas (disfunción dos órganos pélvicos debido á isquemia da medula espiñal).
2. Complicacións postoperatorias precoz:
- hemorraxia
- insuficiencia renal (oliguria transitoria dentro de 48 horas),
- trombose da prótese e vasos sanguíneos,
- paresis intestinal,
- isquemia e necrose intestinal por lesión e trombose mesentérica,
- linforrea e supuración de feridas postoperatorias.
3. Complicacións postoperatorias tardías:
- trombose dos vasos e prótese debido á progresión da enfermidade (aterosclerose),
- falsos aneurismas de anastomoses (infección latente ou diverxencia de fibras protésicas),
- fístulas intestinais aórticas
- infección de próteses
- impotencia.
É importante a prevención de complicacións purulentas. As complicacións purulentas despois das operacións de reconstrución atópanse no 3-20% cunha taxa de mortalidade do 25-75%. O aumento do número de supuracións postoperatorias está asociado a:
- a introdución de novas operacións complexas e que levan moito tempo,
- idade dos pacientes
- enfermidades concomitantes graves (por exemplo, diabetes mellitus),
- anemia, hipoproteinemia, deficiencia de vitamina,
- hipercoagulación
- terapia hormonal previa
- drenaxe insatisfactoria (inadecuada) de feridas,
- un vendaje de presión con apósitos raros, excesiva fascinación polos antibióticos e a aparición de formas resistentes de microorganismos,
- un aumento do transporte de estafilococos en persoal e pacientes,
- debilitamento da atención dos cirurxiáns sobre as regras clásicas de asepsia e antisépticos. G.V. Lord (G.W. Lord, 1977) divide a supuración das próteses segundo a profundidade da infección:
- I grao - lesión na pel,
- Grao II - danos na pel e no tecido subcutáneo,
- Grao III - danos na área de implantación da prótese.
1. Medidas preventivas: eliminación de feridas e úlceras tróficas, tratamento da anemia, saneamento de focos de infección, saneamento do tracto gastrointestinal 2-3 días antes da cirurxía.
2. Intraoperatorio: tratamento profundo da pel, hemostase metódica, cambio de luvas nas etapas principais da operación, drenaxe de feridas.
3. No período postoperatorio: reposición da perda de sangue, antibióticos de amplo espectro durante 7-10 días, terapia de infusión adecuada.
Con supuración e exposición da prótese, é necesario drenar activamente, reparar a ferida e pechala e a prótese cun enxerto de pel muscular. Se o tratamento non ten éxito, deberase realizar un bypass con eliminación da prótese. Unha intervención cirúrxica audaz e ben pensada é moito mellor que as medias tímidas, indecisas e desamparadas. Na cuestión da utilización precoz dos antibióticos, débese centrar na invasividade da operación, na presenza de úlceras tróficas e no alotransplante. A activación dos pacientes depende do seu estado xeral e do volume de intervención cirúrxica. Normalmente permítese camiñar no 3-5 día. Non obstante, este problema decídese individualmente en cada caso.
Despois de calquera cirurxía reconstructiva, os pacientes deben tomar constantemente doses profilácticas de fármacos antiplaquetarios e anti-ateróxenos, someterse a un tratamento conservador sistemático e completo e ser controlados constantemente por un anxiosururgo.
Así, na actualidade acumulouse moita experiencia no diagnóstico e tratamento de enfermidades obliterantes das arterias, o que fai posible en cada caso o diagnóstico correcto e elixir o método de tratamento óptimo.
Conferencias seleccionadas sobre anxioloxía. E.P. Kohan, I.K. Zavarina
Aterosclerose obliterana das extremidades: síntomas e tratamento
Aterosclerose obrigatoria das extremidades inferiores vai acompañada de trastornos crónicos, que adoitan afectar a persoas maiores de 40 anos. Cunha lixeira obliteración dos vasos das pernas, aparecen signos de hipoxia: entumecemento das extremidades, perda de sensibilidade, dor muscular ao camiñar.
A prevención continua pode evitar o desenvolvemento de trastornos ulcerativos necróticos, pero moitos pacientes teñen factores de risco:
- Obesidade
- Aumento da concentración de graxa,
- Violación do subministro de sangue ás extremidades inferiores debido ás varices.
Aterosclerose obliterana das arterias das extremidades inferiores
Os cambios isquémicos na arteria femoral non só ocorren con placas ateroscleróticas. Patoloxía dos órganos pélvicos, sistema reprodutor, varices vai acompañada de desnutrición, osixenación da parede do vaso. Para previr a aterosclerose vascular, é necesario un tratamento oportuno dos trastornos reprodutivos.
A alta frecuencia de placas na arteria femoral débese á presenza de bifurcacións na aorta próxima a esta nave, o sitio de separación en 2 troncos. Nesta zona hai un vórtice de sangue durante o movemento, o que aumenta a probabilidade de trauma na parede. Primeiro, as acumulacións de graxa ocorren na aorta e logo caen por baixo.

Claudicación intermitente na aterosclerose da arteria femoral
O signo máis común de isquemia de extremidades é a claudicación intermitente. A patoloxía leva á aparición de dor, adormecemento das extremidades. A compresión das fibras musculares leva á desaparición gradual da dor.
Con patoloxía, unha persoa ten síntomas patolóxicos. A afección caracterízase por molestias, dor.
Con claudicación intermitente, os síntomas patolóxicos aparecen nunha extremidade. Gradualmente, a nosoloxía adquire simetría, que vai acompañada de manifestacións de claudicación intermitente bilateral. Ao camiñar, a dor muscular aparece no músculo da pantorrilla, primeiro por un lado e logo polos dous.
A gravidade da afección está determinada pola distancia que unha persoa camiña antes do inicio da dor. En casos graves, a dor aparece non máis tarde que ao moverse polo terreo a máis de 10 metros.
Dependendo da localización da dor, a claudicación intermitente divídese en 3 categorías:
Con alta categoría, o síndrome da dor localízase directamente nos músculos gluteais. A nosoloxía combínase a miúdo coa síndrome de Lerish (con placa na área de bifurcación aórtica).
A escaseza de cariño caracterízase por dor en becerro. Ocorre cun foco aterosclerótico na proxección do terzo inferior da coxa, articulación do xeonllo.
O diagnóstico de claudicación intermitente é sinxelo. Ademais das queixas de dor do paciente nos músculos da pantorrilla mentres camiña, hai unha palpación da ausencia dun pulso na localización do buque afectado - a arteria ilíaca e a femoral e os vasos da perna inferior.
Un curso grave vén acompañado dunha violación dos músculos tróficos, que se manifesta cunha diminución do seu volume, cianose da pel, cianose dos dedos dos pés. O membro afectado ten frío ao tacto.
O dano isquémico nas extremidades inferiores vai acompañado de danos nos troncos nerviosos, inchazo da perna, do pé. En patoloxía, os pacientes teñen unha postura forzada: manteñen as pernas nun estado en perigo.
Clasificación da aterosclerose obliterante:
- Dor cando se despraza máis dun quilómetro. Hai dor só con intenso esforzo físico. Non se recomenda a longa distancia por isquemia grave das pernas,
- A etapa 1 caracterízase pola aparición de claudicación intermitente ao pasar de 250 metros a 1 quilómetro de duración. Nas cidades modernas, tales condicións raramente se crean, polo que unha persoa non sente un malestar pronunciado. As persoas das zonas rurais son máis propensas a padecer aterosclerose,
- A etapa 2 caracterízase pola dor ao camiñar máis de 50 metros. A condición leva a unha posición de mentira ou sentado forzado dunha persoa cando camiña,
- Etapa 3: isquemia crítica, desenvolvéndose cun estreito pronunciamento das arterias das pernas. A patoloxía caracterízase pola dor ao moverse a distancias curtas. A condición caracterízase por discapacidade e discapacidade. A perturbación do sono é causada pola dor pola noite,
- O estadio 4 dos trastornos tróficos maniféstase pola formación de focos necróticos, unha violación pronunciada do subministro de sangue co posterior desenvolvemento da gangrena das extremidades inferiores.
Co desenvolvemento de trastornos ocluso-estenóticos, prodúcese unha obliteración do segmento aorto-ilíaco, danos na rexión popliteal-tibial. Coa patoloxía, os morfólogos observan o chamado "dano de varias historias nas arterias". En todo o grosor do obxecto estudado, visualízanse placas de colesterol esterificadas.
A prevalencia de aterosclerose obliterana divídese en etapas:
- Obliteración segmentaria - só un fragmento de membro cae do sitio de microcirculación,
- Oclusión común (grao 2): un bloque da arteria superficial femoral,
- Bloqueo das arterias popliteas e femorais con patencia deteriorada da área de bifurcación,
- Bloqueo completo da microcirculación nas arterias popliteas e femorais - de 4 graos. Con patoloxía, o suministro de sangue para o sistema das arterias femorais profundas consérvase,
- Danos na arteria femoral profunda con danos na rexión femoral-popliteal. O grao 5 caracterízase por hipoxia grave das extremidades inferiores e necrose, úlceras de gangrena trófica. É difícil de corrixir o estado grave dun paciente que miente, polo que o tratamento só é sintomático.

Os tipos de lesións estenóticas oclusais na aterosclerose están representados por tres tipos:
- Danos na parte distal da tibia e as arterias popliteas, nas que se conserva o subministro de sangue á perna inferior,
- Oclusión vascular da perna inferior. A conservación da paciencia na tibia e as arterias popliteas,
- Oclusión de todos os vasos da coxa e da perna inferior mantendo patencia en ramas separadas das arterias.
Síntomas de aterosclerose obliterante dos vasos das extremidades inferiores
Os síntomas de obliteración das extremidades inferiores son múltiples. Con todas as manifestacións en primeiro lugar, a claudicación intermitente, que é un marcador da patoloxía.
Todos os síntomas do dano aterosclerótico nos vasos das pernas divídense convenientemente en inicial e tarde. Sinais iniciais dos depósitos de graxa nos vasos das extremidades:
- Hipersensibilidade á acción do frío. Queixas de rastrexo, frialdad, queimadura, picazón, dor no becerro,
- O síndrome de Lerish está acompañado de dor nos músculos gluteais, a zona traseira con localización da placa no segmento aórtico-ilíaco,
- Atrofia de graxa subcutánea, fibras musculares,
- Perda de cabelo da perna e da coxa,
- Hiperkeratose das uñas,
- Laminado das placas,
- Úlceras tróficas non curativas,
- A formación de callos nos focos de danos na pel.
A aterosclerose obrigatoria caracterízase por unha obstrución grave cun cambio nas patas tróficas ata a gangrena.
No 45% dos pacientes, a dor fórmase debido a convulsións recorrentes despois da cancelación do tratamento activo coa transición a procedementos preventivos. Recoméndase un tratamento periódico hospitalario para persoas con recaídas frecuentes.
Diagnósticos
Se se identifican os síntomas anteriores, o paciente deberá pedir o consello dun anxiosurguista, que despois de examinar o paciente prescribirale un curso de exame. Para diagnosticar esta patoloxía, pódense prescribir os seguintes tipos de exames de laboratorio e instrumentais:
- exame de sangue para a estrutura dos lípidos, a concentración de fibrinóxeno, glicosa,
- análise para determinar a duración do sangrado,
- Ecografía de vasos con dopplerografía,
- anxiografía cun axente de contraste,
- renovasografía
- Resonancia magnética
- Toma de TC con axente de contraste.
Despois de determinar o estadio da enfermidade, ofréceselle ao paciente un tratamento integral.
A táctica de tratar a aterosclerose obliterana dos vasos das extremidades inferiores depende da fase de desenvolvemento do proceso patolóxico e pode incluír técnicas conservadoras ou cirúrxicas.
No inicio do tratamento elimínanse factores que contribúen á progresión da enfermidade:
- Corrección de peso.
- Deixar de fumar e outros malos hábitos.
- Loita contra a inactividade física.
- Rexeita a consumir alimentos con colesterol alto e graxas animais (dieta nº 10).
- Control da presión arterial e eliminación da hipertensión.
- Reducindo o nivel de colesterol "malo".
- Seguimento continuo dos niveis de azucre na diabetes.
Os pacientes con estadios iniciais da patoloxía poden recomendarse tomar tales medicamentos:
- medicamentos para reducir o colesterol - Lovastatina, Quantalan, Mevacor, Colestiramina, Zokor, Colestido,
- medicamentos para reducir os triglicéridos: clofibrato, bezafibrato,
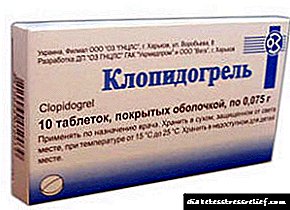
- preparados para estabilizar a microcirculación e previr a trombose - Cilostazol, Pentoxifilina, Clopidogrel, Aspirina, Warfarina, Heparina,
- medicamentos para reducir a presión arterial - Atenolol, Betalok ZOK, Nebilet,
- medicamentos para mellorar o trofismo tisular - ácido nicotínico, vitaminas B de Nikoshpan,
- complexos multivitamínicos.
Pódense prescribir procedementos fisioterapéuticos (microcorrentes, terapia con láser), balneoterapia e osixenación hiperbárica para o tratamento de arteriosclerose obliterans das extremidades inferiores.
As indicacións para a cirurxía poden incluír:
- signos de gangrena
- dor intensa en repouso,
- trombose
- progresión rápida ou estadio III-IV de aterosclerose.
Nas fases iniciais da enfermidade, o paciente pode someterse a unha cirurxía mínimamente invasiva:
- angioplastia do globo: un catéter especial cun globo insírese na arteria mediante unha perforación, cando se inxecta o aire no globo, as paredes da arteria enderezan,
- crioplastia: esta manipulación é similar á angioplastia en globo, pero a expansión da arteria realízase usando refrixerantes, que non só poden expandir o lumen do buque, senón destruír os depósitos ateroscleróticos,
- stenting - introdúcense stent especiais no lumen da arteria, que conteñen diversos preparativos para a destrución de placas escleróticas.
Ao realizar tales operacións mínimamente invasivas, a angiografía úsase para controlar os procedementos realizados. Estas intervencións pódense realizar en hospitais especializados. Despois da operación, o paciente está baixo supervisión médica durante un día, pode ir a casa ao día seguinte.
Coa diminución significativa do lumen da arteria para o tratamento cirúrxico, úsanse métodos abertos:
- shunting: durante a operación, créase un recipiente artificial a partir de material sintético ou de seccións doutras arterias tomadas do paciente,
- endarterectomía: durante a operación, elimínase a zona da arteria afectada pola placa aterosclerótica.
Ademais destas operacións reconstructivas, pódense utilizar técnicas cirúrxicas auxiliares adicionais:
- revascularizando a osteotomía: o crecemento de novos pequenos vasos sanguíneos é estimulado polo dano óso,
- simpatectomía - a intersección das terminacións nerviosas que provocan un espasmo das arterias, realízase coa formación de bloqueos repetidos das arterias.
Coa formación de úlceras tróficas non curativas a gran escala ou con signos de gangrena de extremidades, pódese realizar cirurxía plástica con enxertos saudables da pel tras a eliminación de áreas necróticas ou a amputación dunha parte do membro inferior.
As previsións para o tratamento da aterosclerose obliterante dos vasos das extremidades inferiores son favorables co tratamento precoz do paciente por un anxiosururgo. Dentro de 10 anos desde o desenvolvemento desta patoloxía, obsérvase o desenvolvemento de trombose ou gangrena nun 8% dos pacientes.
Prevención
Para evitar o desenvolvemento de aterosclerose das arterias das extremidades inferiores, pódense tomar as seguintes medidas:
- Tratamento puntual de enfermidades crónicas.
- Seguimento médico continuo da saúde despois de 50 anos.
- Rexeitamento de malos hábitos.
- Boa alimentación.
- Loita contra a inactividade física.
- Exclusión de situacións estresantes.
- Loitar contra o exceso de peso.
Que é isto
A aterosclerose obliterans é unha forma de aterosclerose. Con esta enfermidade, as placas de colesterol fórmanse nas paredes das arterias, perturban o fluxo sanguíneo normal, provocando vasoconstricción (estenose) ou o seu bloqueo completo, chamado oclusión ou obliteración, polo que falan de lesións ocluso-estenóticas das arterias da perna.
Segundo as estatísticas, a prerrogativa da presenza da patoloxía pertence a homes maiores de 40 anos. A aterosclerose obrigatoria das extremidades inferiores prodúcese nun 10% da poboación total da Terra, e este número está en constante crecemento.
Causas de aparición
A principal causa da aterosclerose é fumar. A nicotina contida no tabaco fai que as arterias se espasmos, impedindo que o sangue se move polos vasos e aumente o risco de coágulos de sangue neles.
Factores adicionais que provocan aterosclerose das arterias das extremidades inferiores e provocan un inicio precoz e un curso grave da enfermidade:
- elevado colesterol con consumo frecuente de alimentos ricos en graxas animais,
- presión arterial alta
- sobrepeso
- predisposición hereditaria
- diabetes mellitus
- a falta de actividade física suficiente,
- estres frecuentes.
A xeada ou o arrefriamento prolongado das pernas, transferidas nunha idade nova de xeadas, tamén poden converterse nun factor de risco.
Mecanismo de desenvolvemento
Na maioría das veces, a aterosclerose dos vasos das extremidades inferiores maniféstase na vellez e é causada polo metabolismo da lipoproteína deteriorada no corpo. O mecanismo de desenvolvemento pasa polas seguintes etapas.
- O colesterol e os triglicéridos que entran no corpo (que son absorbidos na parede intestinal) son capturados por proteínas de transporte especiais - proteínas - chilomicronos e son transferidos ao torrente sanguíneo.
- O fígado procesa as substancias resultantes e sintetiza complexos graxos especiais - VLDL (colesterol de baixa densidade).
- No sangue, o encima lipoproteidlipase actúa sobre moléculas de VLDL. Na primeira fase da reacción química, VLDLP pasa a lipoproteínas de densidade intermedia (ou STLPs), e na segunda fase da reacción, VLDLP transfórmase en LDLA (colesterol de baixa densidade). O LDL é o chamado colesterol "malo" e é que é máis ateróxeno (é dicir, pode provocar aterosclerose).
- As fraccións graxas entran no fígado para outro procesamento. Aquí, o colesterol de alta densidade (HDL) está formado a partir de lipoproteínas (LDL e HDL), que ten o efecto contrario e é capaz de limpar as paredes dos vasos sanguíneos das capas de colesterol. Este é o chamado colesterol "bo". Parte do alcohol graxo é procesado en ácidos biliares dixestivos, necesarios para o procesamento normal dos alimentos, e son enviados aos intestinos.
- Nesta fase, as células hepáticas poden fallar (xeneticamente ou debido á vellez), polo que en lugar do HDL á saída, as fraccións de graxa de baixa densidade permanecerán sen cambios e entrarán no torrente sanguíneo.
Non menos, e posiblemente máis ateróxenas, son lipoproteínas mutadas ou alteradas. Por exemplo, oxidado por exposición a H2O2 (peróxido de hidróxeno).
- As fraccións de graxa de baixa densidade (LDL) instálanse nas paredes das arterias das extremidades inferiores. A presenza prolongada de substancias estranxeiras no lumen dos vasos sanguíneos contribúe á inflamación. Non obstante, nin os macrófagos nin os leucocitos poden facer fronte ás fraccións de colesterol. Se o proceso continúa, fórmanse capas de alcohol graxo - placas. Estes depósitos teñen unha densidade moi alta e interfiren co fluxo normal de sangue.
- Os depósitos de colesterol "malo" están encapsulados e os coágulos de sangue prodúcense durante roturas ou danos na cápsula. Os coágulos de sangue teñen un efecto oclusivo adicional e obstruen aínda máis as arterias.
- Gradualmente, a fracción de colesterol en combinación con coágulos de sangue adopta unha estrutura ríxida debido á deposición de sales de calcio. As paredes das arterias perden a súa extensibilidade normal e vólvense quebradizas, dando lugar a roturas. Ademais de todo, fórmase unha isquemia persistente e a necrose dos tecidos próximos debido á hipoxia e á falta de nutrientes.
Durante a aterosclerose obliteraria das extremidades inferiores, distínguense as seguintes etapas:
- Etapa I (manifestacións iniciais de estenosis) - sensación de picos de ganso, branqueo da pel, sensación de frialdade e frialdade, sudoración excesiva, fatiga rápida ao camiñar,
- II Unha etapa (claudicación intermitente): sensación de fatiga e rixidez nos músculos do becerro, comprimindo a dor ao intentar camiñar uns 200 m,
- II B etapa: a dor e a sensación de rixidez non che permiten ir a 200 m,
- Fase III: as dores de compresión nos músculos do becerro fanse máis intensas e aparecen en repouso,
- Etapa IV: na superficie da perna hai signos de perturbacións tróficas, úlceras longas non curativas e signos de gangrena.
Nas etapas avanzadas de aterosclerose das extremidades inferiores, o desenvolvemento da gangrena adoita levar á perda completa ou parcial do membro. A falta de coidados cirúrxicos adecuados nestas situacións pode levar á morte do paciente.
A prevalencia de aterosclerose obliterana divídese en etapas:
- Obliteración segmentaria - só un fragmento de membro cae do sitio de microcirculación,
- Oclusión común (grao 2): un bloque da arteria superficial femoral,
- Bloqueo das arterias popliteas e femorais con patencia deteriorada da área de bifurcación,
- Bloqueo completo da microcirculación nas arterias popliteas e femorais - de 4 graos. Con patoloxía, o suministro de sangue para o sistema das arterias femorais profundas consérvase,
- Danos na arteria femoral profunda con danos na rexión femoral-popliteal. O grao 5 caracterízase por hipoxia grave das extremidades inferiores e necrose, úlceras de gangrena trófica. É difícil de corrixir o estado grave dun paciente que miente, polo que o tratamento só é sintomático.
Os tipos de lesións estenóticas oclusais na aterosclerose están representados por tres tipos:
- Danos na parte distal da tibia e as arterias popliteas, nas que se conserva o subministro de sangue á perna inferior,
- Oclusión vascular da perna inferior. A conservación da paciencia na tibia e as arterias popliteas,
- Oclusión de todos os vasos da coxa e da perna inferior mantendo patencia en ramas separadas das arterias.

Os síntomas de OASNK nas etapas iniciais, por regra xeral, están completamente lubricados ou ausentes. Polo tanto, a enfermidade considérase insidiosa e imprevisible. É este dano ás arterias o que tende a desenvolverse gradualmente e a gravidade dos signos clínicos dependerá directamente do estadio de desenvolvemento da enfermidade.
Os primeiros signos de aterosclerose obliterante das extremidades inferiores (segunda etapa da enfermidade):
- os pés comezan a conxelarse constantemente
- as pernas adoitan adormecerse
- prodúcese inchazo das pernas
- se a enfermidade afecta a unha perna, sempre é máis fría que unha sa,
- dor nas pernas despois dun longo paseo.
Estas manifestacións aparecen na segunda etapa. Nesta fase do desenvolvemento da aterosclerose, unha persoa pode camiñar entre 1000 e 1500 metros sen dor.
As persoas a miúdo non dan importancia a síntomas como conxelación, adormecemento periódico, dor cando camiñan a longas distancias. Pero en balde! Despois de todo, iniciando o tratamento na segunda etapa da patoloxía, pode evitar o 100% de complicacións.
Os síntomas que aparecen en 3 etapas:
- as uñas crecen máis lentas que antes
- as pernas comezan a caer
- a dor pode ocorrer espontaneamente día e noite,
- a dor prodúcese despois de camiñar distancias curtas (250-900 m).
Cando unha persoa ten unha aterosclerose que supite unha etapa 4, non pode camiñar 50 metros sen dor. Para estes pacientes, incluso unha viaxe de compras convértese nunha tarefa esmagadora e ás veces só sae ao xardín, xa que subir e baixar as escaleiras convértese en tortura. Moitas veces, os pacientes con enfermidade do estadio 4 só poden moverse pola casa. E, a medida que se desenvolven complicacións, xa non se levantan.
Nesta fase, o tratamento da aterosclerose que supite a enfermidade das extremidades inferiores adoita facerse impotente, só pode aliviar os síntomas por un breve tempo e evitar máis complicacións, como por exemplo:
- escurecemento da pel nas pernas,
- úlceras
- gangrena (con esta complicación é necesaria a amputación do membro).
Características do curso
Todos os síntomas da enfermidade desenvólvense gradualmente, pero en poucos casos, a aterosclerose obliterante dos vasos das extremidades inferiores maniféstase en forma de trombose arterial. Despois, no lugar da estenosis da arteria, aparece un trombo, que pecha instantaneamente e firmemente o lumen da arteria. Unha patoloxía similar para o paciente desenvólvese inesperadamente, sente un forte deterioro do benestar, a pel da perna pálise, faise fría. Neste caso, un chamamento rápido (contando o tempo a eventos irreversibles - por horas) ao cirurxián vascular permítelle salvar a perna dunha persoa.
Con unha enfermidade concomitante: a diabetes, o curso de aterosclerose oblitante ten as súas propias características. A historia de tales patoloxías non é rara, mentres que a enfermidade desenvólvese tan rápido (de varias horas a varios días) que en pouco tempo leva a necrosis ou gangrena na rexión das extremidades inferiores. Desafortunadamente, os médicos adoitan recorrer á amputación das pernas. Isto é o único que pode salvar a vida dunha persoa.
Información xeral
Aterosclerose obliteranea: enfermidade crónica das arterias periféricas, caracterizada pola súa lesión oclusiva e provocando isquemia das extremidades inferiores. En cardioloxía e cirurxía vascular, aterosclerose obliterans considérase a principal forma clínica de aterosclerose (a terceira máis común despois da enfermidade coronaria e da isquemia cerebral crónica). A aterosclerose obrigatoria das extremidades inferiores prodúcese nun 3-5% dos casos, principalmente en homes maiores de 40 anos. A lesión oclusivo-estenótica afecta a miúdo a grandes vasos (aorta, arterias ilíacas) ou arterias de tamaño medio (popliteal, tibial, femoral). Con aterosclerose obliterana das arterias das extremidades superiores, a arteria subclaviana adoita estar afectada.

Causas da aterosclerose oblitante
Aberosclerose obrigatoria é unha manifestación de aterosclerose sistémica, polo que a súa aparición está asociada aos mesmos mecanismos etiolóxicos e patóxenos que provocan procesos ateroscleróticos de calquera outra localización.
Segundo os conceptos modernos, o dano vascular aterosclerótico está promovido pola dislipidemia, un cambio no estado da parede vascular, un funcionamento deficiente do aparello receptor e un factor hereditario (xenético). Os principais cambios patolóxicos na aterosclerose obliterante afectan á íntima das arterias. Ao redor dos focos de lipoidosis crece e madura o tecido conectivo, que se acompaña da formación de placas fibrosas, de capas de plaquetas e coágulos de fibrina.
Con trastornos circulatorios e necrose da placa, as cavidades fórmanse cheas de detrito tisular e masas ateromatosas. Este último, afastado do lumen da arteria, pode entrar no torrente sanguíneo distal, provocando embolia vascular.A deposición de sales de calcio en placas fibrosas alteradas completa a lesión obliterante dos vasos, dando lugar á súa obstrución. A estenose arterial superior ao 70% do diámetro normal leva a un cambio na natureza e na velocidade do fluxo sanguíneo.
Os factores predispostos á aparición de aterosclerose oblitante son o tabaquismo, o consumo de alcol, o colesterol en sangue elevado, a predisposición hereditaria, a falta de actividade física, a sobrecarga nerviosa, a menopausa. Aterosclerose obliterans desenvólvese a miúdo no contexto de enfermidades concomitantes: hipertensión arterial, diabetes mellitus (macroangiopatía diabética), obesidade, hipotiroidismo, tuberculose, reumatismo. Entre os factores locais que contribúen á lesión ocluso-estenótica das arterias inclúense as xeadas anteriores, as lesións nas pernas. En case todos os pacientes con aterosclerose obliterans, detéctase aterosclerose dos vasos do corazón e do cerebro.
Clasificación da aterosclerose obliterante
Durante a aterosclerose obliteraria das extremidades inferiores, distínguense 4 etapas:
- 1 - é posible camiñar sen dor a unha distancia de máis de 1000 m. A dor prodúcese só con esforzos físicos graves.
- 2a - andar sen dor a unha distancia de 250-1000 m.
- 2b: andadura indolora a unha distancia de 50-250 m.
- 3 - etapa de isquemia crítica. A distancia de camiños sen dor é inferior a 50 m. A dor tamén se produce no descanso e pola noite.
- 4 - etapa de trastornos tróficos. Nas áreas calcaneas e nos dedos hai áreas de necrose, que no futuro poden causar gangrena da extremidade.
Dada a localización do proceso ocluso-estenótico, pódense distinguir os seguintes: aterosclerose obliterans do segmento aorto-ilíaco, segmento femoral-popliteal, segmento popliteal-tibial, danos na arteria multistorial. Pola natureza da lesión distínguense estenosis e oclusión.
A prevalencia de aterosclerose obliterana das arterias femorais e popliteas distingue os tipos V de lesións estenóticas oclusais:
- I - oclusión limitada (segmentaria),
- II - unha lesión común da arteria femoral superficial,
- III: oclusión xeneralizada das arterias femorais e popliteas superficiais, a rexión de trifurcación da arteria popliteal é pasable,
- IV: a eliminación completa da arteria femoral e popliteal superficial, a eliminación da bifurcación da arteria popliteal, a patencia da arteria femoral profunda non está prexudicada,
- V - Lesión ocluso-estenótica do segmento femoral-popliteal e da arteria femoral profunda.
As variantes de lesións ocluso-estenóticas do segmento popliteal-tibial na aterosclerose oblitante están representadas por tipos III:
- I - A eliminación da arteria popliteal na parte distal e das arterias tibiales nas seccións iniciais, mantense a patencia de 1, 2 ou 3 arterias da perna,
- II: a obliteración das arterias da perna inferior, a parte distal das arterias popliteal e tibial son transitables,
- III - obliteración das arterias popliteal e tibial, segmentos individuais das arterias da perna e do pé inferiores son pasables.
Predición e prevención da aterosclerose oblitante
A aterosclerose obliterana é unha enfermidade grave que ocupa o 3º lugar na estrutura da mortalidade por enfermidades cardiovasculares. Con aterosclerose oblitante, hai un gran perigo de desenvolver gangrena, requirindo unha elevada amputación da extremidade. O prognóstico da enfermidade obliterante das extremidades está en gran medida determinado pola presenza doutras formas de aterosclerose - cerebral, coronaria. O curso de aterosclerose obliterante, por regra xeral, é desfavorable nas persoas con diabetes.
As medidas preventivas xerais inclúen a eliminación de factores de risco para aterosclerose (hipercolesterolemia, obesidade, tabaquismo, inactividade física, etc.). É extremadamente importante para evitar lesións no pé, coidados hixiénicos e preventivos do pé, e levar zapatos cómodos. Os cursos sistemáticos de terapia conservadora para aterosclerose obliterante, así como a cirurxía reconstructiva oportuna, poden salvar o membro e mellorar significativamente a calidade de vida dos pacientes.