Características, propiedades e uso da insulina insulina rápida gt
Inxección 100 UI / ml
Contén 1 ml de solución
substancia activa: insulina humana 100 UI (3.571 mg),
excipientes: glicerol ao 85%, metacresol, fosfato sódico dihidrato dihidrato, hidróxido de sodio, ácido clorhídrico concentrado, auga para a inxección.
Líquido transparente incoloro ou case incoloro.
Propiedades farmacolóxicas
Farmacocinética
Insuman® O GT Rapid caracterízase por un inicio rápido e un curto período de acción. O efecto de redución de azucre maniféstase aos 30 minutos da administración subcutánea e alcanza un máximo dentro de 1-4 horas. O efecto ten unha duración de 7-9 horas.
A vida media sérica da insulina é de aproximadamente 4-6 minutos. Alonxa en insuficiencia renal grave. Cómpre salientar que a farmacocinética da insulina non reflicte o seu efecto metabólico.
Farmacodinámica
Insuman® Rapid é unha solución de insulina neutral (insulina regular).
Insuman® O HT Rapid contén insulina de estrutura á insulina humana que se obtén mediante tecnoloxía recombinante de ADN Escherichia coli.
Como a insulina humana, insuman® GT rápido
- reduce a glicosa no sangue e aumenta os efectos anabólicos
ao tempo que reduce os efectos catabólicos
- aumenta o transporte de glicosa ás células e a formación de glicóxeno nos músculos e no fígado, mellora a utilización do piruvato, inhibe a glicoxenólise e a gliconeoxénese
- aumenta a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise
- promove o consumo de aminoácidos por células e activa a síntese de proteínas
- aumenta o fluxo de potasio ás células
Dosificación e administración
Os niveis de glicosa no sangue desexados, os preparados de insulina que se usan e o réxime de dosificación (dose, distribución do tempo) son seleccionados individualmente de acordo coa dieta, o nivel de actividade física e o estilo de vida do paciente.
Dosis diarias e hora de administración
Non hai regras inmutables para a dosificación de insulina. O requirimento medio diario de insulina é de 0,5-1,0 UI por 1 kg de peso corporal do paciente. O requisito metabólico básico é o 40-60% da dose diaria de insulina. Insuman® O HT Rapid adminístrase subcutaneamente 15-20 minutos antes da comida.
No tratamento de hiperglicemia grave ou cetoacidosis, a administración de insulina é parte integrante do réxime terapéutico completo, que inclúe medidas para protexer ao paciente de posibles complicacións graves respecto da diminución rápida nos niveis de glicosa no sangue. Este tratamento require un control minucioso do paciente (avaliación do estado metabólico, equilibrio ácido-base e electrólito, indicadores funcionais de órganos vitais, etc.) na unidade de coidados intensivos ou en condicións similares.
Axuste da dose secundaria
Mellorar o control metabólico pode levar a un aumento
sensibilidade á insulina, provocando unha diminución dos requirimentos de insulina. O axuste da dose pode ser necesario se o peso ou o estilo de vida do paciente cambian, noutras circunstancias que poden contribuír a unha maior tendencia á hipoglucemia ou hiperglicemia (ver "Instrucións especiais").
Grupos especiais de pacientes
A necesidade de insulina pode reducirse en caso de alteración da función hepática ou renal e na vellez (ver "Instrucións especiais").
Insuman® Rapid GT adminístrase de forma subcutánea. Está permitida a administración intravenosa do medicamento.
A absorción de insulina e, consecuentemente, o efecto hipoglucémico, pode variar dependendo do sitio de inxección (por exemplo, a parede abdominal en comparación coa rexión femoral).O sitio de inxección debe cambiarse cada vez dentro da mesma área.
A insulina terapéutica intravenosa debe realizarse nunha unidade de coidados intensivos ou con monitores e equipamentos adecuados.
Características xerais
 Insuman Rapid é un medicamento prescrito para a diabetes. Dispoñible en forma líquida e usado en forma inxectable.
Insuman Rapid é un medicamento prescrito para a diabetes. Dispoñible en forma líquida e usado en forma inxectable.
Na práctica médica pódese usar con outros tipos de insulina. Está prescrito para a diabetes tipo 1 e a de tipo 2 coa ineficacia dos comprimidos que reducen o azucre, a súa intolerancia ou contraindicacións.
A hormona ten un efecto hipoglucémico. A composición do medicamento é insulina humana cun 100% de solubilidade cunha acción curta. A sustancia obtívose no laboratorio mediante enxeñaría xenética.
Insulina soluble - a sustancia activa do medicamento. Como compoñentes empregáronse os seguintes compoñentes: m-cresol, glicerol, auga purificada, ácido clorhídrico, hidróxido de sodio, dihidrato de fosfato sódico dihidrato.
Forma e composición de liberación
Forma de dosificación: inxección: incoloro, transparente (5 ml cada unha en botellas de vidro incoloro, 5 botellas en paquete de cartón, 3 ml en cartuchos de vidro incoloro, 5 cartuchos en empaquetas de ampolla, 1 paquete nunha caixa de cartón, 3 ml cada un en cartuchos de vidro incolor montados en xeringas plumas de uso único SoloStar, nun paquete de cartón de 5 xeringas, cada paquete tamén contén instrucións para o uso de Insuman Rapid GT).
Composición de 1 ml de solución:
- sustancia activa: insulina soluble (enxeñería xenética humana) - 100 UI (unidades internacionais), que corresponde a 3.571 mg,
- compoñentes auxiliares: auga para inxección, glicerol ao 85%, dihidrato de fosfato sódico dihidrato, metacresol (m-cresol), así como ácido clorhídrico e hidróxido de sodio (para axustar o pH).
Farmacodinámica
A sustancia activa do medicamento hipoglucémico Insuman Rapid GT é a insulina soluble, obtida por enxeñería xenética usando a cepa K12 de E. coli, é idéntica en estrutura á insulina humana.
O medicamento reduce a concentración de glicosa no sangue, reduce os efectos catabólicos e contribúe ao desenvolvemento de efectos anabólicos. Aumenta o transporte de glicosa e potasio ás células, lipoxénese no fígado e tecido adiposo, a formación de glicóxeno nos músculos e no fígado. Inhibe a lipolise, glicoxenólise e gliconeoxénese. Mellora o uso de piruvatos. Aumenta a síntese de proteínas e o fluxo de aminoácidos ás células.
Insuman Rapid GT é unha preparación de insulina de inicio rápido e curta duración de acción. O efecto hipoglucémico despois da administración subcutánea (sc) desenvólvese nun prazo de 30 minutos, alcanza un máximo despois de 3-4 horas e persiste durante 7-9 horas.
Indicacións de uso
- tratamento da diabetes que precisa insulina,
- tratamento da cetoacidosis e coma diabético,
- logro da compensación metabólica en pacientes con diabetes mellitus durante intervencións cirúrxicas (antes e durante a cirurxía, así como no período postoperatorio).
Contraindicacións
O uso de Insuman Rapid GT está contraindicado en pacientes con hipoglucemia e hipersensibilidade a calquera compoñente do medicamento (activo ou auxiliar).
Nos seguintes casos, o medicamento debe usarse con precaución (é necesario un control minucioso do estado do paciente, é necesario un axuste da dose de insulina):
- insuficiencia renal / hepática,
- retinopatía proliferativa, especialmente en pacientes que non recibiron tratamento con fotocoagulación (terapia con láser),
- enfermidades intercurrentes
- estenosis grave das arterias coronarias / cerebrais,
- idade avanzada
Insuman Rapid GT, instrucións de uso: método e dosificación
Non hai normas estrictamente reguladas para a dosificación de insulina.O medicamento, a concentración diana de glicosa no sangue, o réxime de dosificación (dose e tempo de administración) son determinados e axustados polo médico asistente para cada paciente, tendo en conta a súa dieta, estilo de vida e nivel de actividade física.
A dose diaria en promedio é de 0,5-1 UI / kg, mentres que o 40-60% da dose diaria de insulina requirida é a proporción de insulina humana de acción prolongada.
Insuman Rapid GT adminístrase profundamente s / c 15-20 minutos antes da comida, alternando os sitios de inxección dentro da mesma área anatómica de administración. O cambio do sitio de inxección (por exemplo, do abdome á coxa) é posible só de acordo co médico, xa que existe o risco de diminuír a absorción de insulina e, como consecuencia, o seu efecto hipoglucémico.
Se é necesario, se permite que se administre por vía intravenosa Insuman Rapid GT (iv). Non obstante, neste caso, o tratamento realízase nun hospital ou noutro lugar, pero está suxeito a condicións de vixilancia e control similares.
Inmediatamente antes da recollida / administración, deberase examinar a solución: debería ser absolutamente transparente e incoloro, sen inclusións visibles no exterior. Se a droga ten un aspecto diferente, non podes usala.
Insuman Rapid GT está prohibido usar nunha variedade de bombas de insulina (incluíndo bombas de implante) que conteñen tubos de silicona.
Non se debe mesturar o medicamento con insulinas de orixe animal, insulinas de diferente concentración, análogos de insulina e calquera outro medicamento.
Está permitido mesturar Insuman Rapid GT con todos os preparativos de insulina humana feitos pola mesma empresa (Sanofi-Aventis).
Para a administración de fármacos, só se deben usar xeringas de plástico desbotables para a concentración adecuada - cando se empregan frascos de 5 ml, OptiPen Pro1 ou pluma de xeringas ClickSTAR - cando se usan cartuchos de 3 ml.
O médico debe dar instrucións claras a cada paciente sobre a frecuencia de determinar o nivel de glicosa no sangue e as recomendacións sobre o réxime de dosificación de Insuman Rapid GT en caso de cambios no estilo de vida ou na dieta.
En hiperglucemia grave e cetoacidosis, o uso de insulina é un compoñente esencial da terapia complexa, que tamén inclúe medidas para protexer ao paciente de posibles complicacións graves debido a unha intensa diminución da glicosa. O réxime de tratamento require un control minucioso na unidade de coidados intensivos, que inclúe o seguimento dos signos vitais do corpo, a determinación do estado metabólico, o equilibrio de electrólitos e o equilibrio ácido-base.
Axuste da dosificación
O cambio da dose de Insuman Rapid GT pode ser necesario nos seguintes casos:
- control metabólico mellorado (aumento da sensibilidade á insulina, debido á cal diminúe a necesidade do corpo para ela),
- un cambio no peso corporal ou do estilo de vida do paciente, incluído o nivel de actividade física, dieta, etc.,
- outras circunstancias baixo a influencia das cales poden aumentar a predisposición ao desenvolvemento da hipoxecemia ou hiperglicemia,
- idade avanzada
- insuficiencia renal.
Transición a Insuman Rapid GT doutro tipo de insulina
O axuste da dose de Insuman Rapid GT pode ser necesario nos seguintes casos: transición da insulina de orixe animal, transición doutro tipo de insulina humana, transición da insulina de duración diferente á acción.
Ao transferir un paciente a Insuman Rapid GT a partir de insulina de orixe animal, pode ser necesario reducir a dose do medicamento, especialmente para os pacientes propensos a hipoglucemia, previamente requirían altas doses de insulina debido á presenza de anticorpos, previamente realizadas a concentracións bastante baixas de glicosa no sangue. .
Pode reducirse a dose do medicamento tanto inmediatamente despois de cambiar o tipo de insulina como despois dunhas semanas.Así, inmediatamente despois de substituír a insulina anterior por Insuman Rapid GT e nas primeiras semanas do seu uso, recoméndase proporcionar ao paciente un control minucioso do estado e concentración de glicosa no sangue. Os pacientes que recibiron insulina en altas doses debido á presenza de anticorpos deben ser substituídos nun hospital, porque existe a oportunidade de proporcionar unha supervisión médica máis completa.
O uso de Insuman Rapid GT nos frascos
- Elimina a tapa de plástico da nova botella.
- Recoller o aire na xeringa nunha cantidade igual á dose requirida de insulina e introducir no frasco (non na solución).
- Sen eliminar a xeringa, envorque a botella e marque a dose prescrita de insulina.
- Elimina as burbullas de aire da xeringa.
- Tome un pliegue de pel no lugar da inxección, introduza unha agulla debaixo da pel e inxecta lentamente insulina.
- Elimina a agulla e espreme o lugar da inxección cun cotonete durante varios segundos.
- Escriba na etiqueta do frasco a data do primeiro parto de insulina do frasco.
O uso de Insuman Rapid GT en cartuchos
A insulina do cartucho está deseñada para o seu uso con plumas de seringa OptiPen Pro1 e ClickSTAR. Antes da instalación, os cartuchos deben manterse a temperatura ambiente durante 1-2 horas, xa que as inxeccións da preparación refrixerada son dolorosas. Antes da inxección, elimine as burbullas de aire do cartucho.
Os cartuchos non están deseñados para mesturarse con outros tipos de insulina e non están destinados á reutilización.
En caso de rotura da xeringa, a dose necesaria de fármaco do cartucho pódese administrar mediante unha xeringa deseñable convencional deseñada para unha concentración dada de insulina.
Despois de instalar o cartucho, podes usalo durante 4 semanas.
Cada vez despois de instalar un cartucho novo antes da inxección da primeira dose, deberase comprobar o correcto funcionamento da pluma xiringante.
O uso de Insuman Rapid GT na xeringa SoloStar
A solución de Insuman Rapid GT na xeringa SoloStar pódese administrar só de forma subcutánea.
Antes do primeiro uso, a pluma de xiringa debe manterse durante 1-2 horas a temperatura ambiente. Antes de cada uso, inspeccione o cartucho dentro da xeringa para asegurarse de que a solución estea en bo estado.
As plumas de xeringa usadas están suxeitas a destrución, xa que non están destinadas a un uso repetido.
Para evitar a infección, só un paciente debe usar cada xeringa.
Información sobre o uso da xiringa SoloStar:
- usa agullas compatibles con SoloStar,
- use cada vez unha nova agulla e realice unha proba de seguridade,
- tome precaucións especiais para evitar accidentes que impliquen o uso dunha agulla e a posibilidade de transmisión de infección,
- non empregue a pluma xeringa en presenza de danos ou dúbidas na corrección do seu funcionamento,
- leve sempre un bolígrafo de xeringa en caso de perda ou dano ao principal,
- protexer a pluma xeringa da sucidade e do po (limpala cun pano limpo e húmido, non enxágüe, graxa nin mergúllao en líquido para evitar danos).
Aplicación da xeringa SoloStar:
- Control da insulina: antes do primeiro uso, recoméndase comprobar a etiqueta na xeringa para asegurarse de que o tipo de insulina está seleccionado correctamente. A pluma de xeringa SoloStar, deseñada para a preparación de Insuman Rapid GT, de cor branca cun botón amarelo e un anel de relevo. Despois de eliminar o tapón, cómpre comprobar a aparencia da solución contida na xeringa para a transparencia, o incoloro e a ausencia de partículas estranxeiras.
- Fixación de agullas: É importante empregar só agullas compatibles. Para cada inxección debe instalarse unha nova agulla estéril. Poña a agulla con coidado despois de quitar a tapa.
- Realización dunha proba de seguridade (é necesario realizar unha proba antes de cada inxección para asegurarse de que o bolígrafo e a agulla están a funcionar, así como a ausencia de burbullas de aire): despois de eliminar os tapóns exteriores e internos, mide a dose de 2 unidades, coloque a pluma de xiringa coa agulla cara arriba e toque suavemente. dedo no cartucho para que todas as burbullas de aire se dirixan á agulla e prema o botón amarelo. Se a solución aparece na punta da agulla, entón a pluma de xiringa e a agulla funcionan correctamente. Se o medicamento non aparece, todo o procedemento debe repetirse ata que a insulina apareza na punta da agulla.
- Selección de dose: na pluma de xeringa SoloStar é posible establecer a dose cunha precisión de 1, desde o mínimo (1 unidade) ata o máximo (80 unidades). Se é necesario administrar unha dose aínda maior, faga 2 inxeccións ou máis. No momento da elección da dose prescrita, o díxito "0" debería mostrarse na xanela de dosificación.
- Administración de dose: é necesario introducir unha agulla debaixo da pel e presionar completamente o botón amarelo. Durante 10 segundos, mantén presionado o botón e non retire a agulla para garantir a administración completa da dose seleccionada de insulina.
- Eliminar e destruír a agulla: Despois de cada inxección, a agulla debe ser eliminada e descartada. Para evitar o risco de accidentes e evitar a infección, é importante seguir precaucións especiais (por exemplo, poñer o tapón cunha soa man). Despois de eliminar a agulla, pecha a xeringa cun tapón.
Antes do primeiro uso da xiringa SoloStar, recoméndase que lea as instrucións para o seu uso.
Efectos secundarios
O efecto secundario máis común da terapia con insulina é a hipoglucemia. Desenvólvese con máis frecuencia nos casos en que a dose de Insuman Rapid GT administrada supera a necesidade de insulina do corpo. Con episodios graves repetidos, é posible o desenvolvemento de síntomas neurolóxicos, incluídas convulsións e coma. Os episodios graves e prolongados son potencialmente mortais para o paciente.
En moitas pacientes, as manifestacións de neuroglicopenia están precedidas de síntomas de activación reflexa do sistema nervioso simpático (en resposta a desenvolver hipoglucemia), que se pode pronunciar cunha diminución máis rápida ou máis pronunciada da glicosa en sangue. Unha forte diminución da glicosa pode provocar o desenvolvemento de hipokalemia (complicación do sistema cardiovascular) e edema cerebral.
Outros posibles efectos secundarios (clasificación por frecuencia de aparición: a miúdo - de ≥ 1/100 a
Grupo farmacoterapéutico:
Indicacións de uso
Diabetes mellitus insulina dependentes. Insuman Rapid GT está indicado para o tratamento de coma diabético e cetoacidosis, así como para conseguir unha compensación metabólica en pacientes con diabetes mellitus nos períodos pre, intra e postoperatorio.
- hipoglucemia,
- reacción de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do fármaco, coa excepción dos casos nos que a insulina terapia é vital. Nestes casos, o uso de Insuman Rapid GT é posible só cunha supervisión médica coidadosa e, se é necesario, en combinación con terapia antialerxica.
Precaucións e instrucións especiais
Posible reacción inmunolóxica cruzada da insulina humana coa insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia de Insuman Rapid GT debe valorarse nunha clínica mediante probas intradérmicas. Se durante unha proba intradérmica se detecta hipersensibilidade á insulina humana (reacción inmediata, como Arthus), debería realizarse un tratamento máis baixo supervisión clínica.Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar ás insulinas humanas debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal.
A hipoglicemia pode desenvolverse se a cantidade de insulina inxerida superou a necesidade desta.
Hai certos síntomas e signos clínicos que deben indicar ao paciente ou a outros sobre unha forte caída do azucre no sangue. Estes inclúen: sudoración súbita, palpitacións, tremores, fame, somnolencia, alteracións do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez, dor de cabeza, falta de coordinación dos movementos, así como transitorias. trastornos neurolóxicos (discapacidade da fala e da visión, síntomas paralíticos) e sensacións inusuales. Cunha diminución crecente dos niveis de azucre, o paciente pode perder o autocontrol e incluso a conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións.
Moitos pacientes, como resultado do mecanismo de reacción adrenérxica, poden desenvolver os seguintes síntomas, indicando unha diminución do azucre no sangue: sudoración, humidade da pel, ansiedade, taquicardia (palpitaciones), presión arterial alta, tremores, dores no peito, alteracións do ritmo cardíaco.
Por iso, cada paciente con diabetes e que recibe insulina debe aprender a recoñecer síntomas pouco comúns que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente o azucre no sangue e a orina teñen menos probabilidades de desenvolver hipoglucemia. A tendencia á hipoglucemia grave pode prexudicar a capacidade do paciente para conducir un coche e operar calquera equipo. O paciente pode corrixir a diminución do nivel de azucre que notou comendo azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia. É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina.
En determinadas circunstancias, os síntomas de hipoglucemia poden ser leves ou ausentes. Tales situacións prodúcense en pacientes anciáns, en presenza de lesións do sistema nervioso (neuropatía), con enfermidade mental concomitante, con terapia concomitante con outros medicamentos (ver "Interacción con outros fármacos"), cun baixo nivel de mantemento de azucre no sangue ao cambiar insulina.
As seguintes causas son posibles para unha forte diminución do azucre no sangue: sobredose de insulina, inxección de insulina inadecuada (en pacientes anciáns), cambiar a outro tipo de insulina, saltar comidas, vómitos, diarrea, exercicio físico, eliminar situacións estresantes, beber alcohol e enfermidades que reducen a necesidade en insulina (enfermidade grave do fígado ou dos riles, diminución da función da cortiza suprarrenal, hipófise ou tiroides), cambio do sitio de inxección (por exemplo, pel do abdome, ombreiro ou coxa), así como interacción con outros medicamentos medios (ver "Interacción con outras drogas")
O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes con baixos niveis de azucre no sangue.
Un grupo de risco especial está composto por pacientes con episodios de hipoglucemia e estreitamento significativo dos vasos coronarios ou cerebrais (circulación coronaria ou cerebral deteriorada), así como pacientes con retinopatía proliferativa.
O fracaso de seguir unha dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento do azucre no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico que ten diabete.
Embarazo e lactación
O tratamento con Insuman Rapid GT debe continuar durante o embarazo. Durante o embarazo, especialmente despois do primeiro trimestre, deberase esperar un aumento da demanda de insulina. Non obstante, inmediatamente despois do nacemento, a necesidade de insulina xeralmente cae, o que entraña un risco importante de hipoglucemia. Se está embarazada ou planea un embarazo, asegúrese de informar ao seu médico.
Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesario axustar a dose e a dieta.
Dosificación e administración.
A selección dunha dose de insulina nun paciente é realizada polo médico de xeito individualizado, segundo a dieta, o nivel de actividade física e o estilo de vida. A dose de insulina determínase en función do nivel de azucre no sangue, así como en función do nivel previsto de actividade física e do estado do metabolismo dos carbohidratos. O tratamento coa insulina require un adestramento adecuado do paciente. O médico debe dar as instrucións necesarias coa frecuencia para determinar o nivel de azucre no sangue e, posiblemente, nos ouriños, e tamén dar recomendacións adecuadas no caso de cambios na dieta ou no réxime de insulina.
A dose media diaria de insulina é de 0,5 a 1,0 ME por kg de peso corporal do paciente e o 40-60% da dose recae en insulina humana con acción prolongada.
Ao pasar da insulina animal á insulina humana, pode ser necesaria unha redución da dose de insulina. A transición doutro tipo de insulina a esta droga só se pode realizar baixo supervisión médica. É necesario un seguimento particular do estado do metabolismo dos carbohidratos nas primeiras semanas despois da transición.
Insuman Rapid GT adóitase administrar profundamente subcutaneamente 15-20 minutos antes da comida. Está permitida a administración intramuscular do medicamento. O sitio da inxección debe cambiarse cada vez. O cambio da área de inxección (por exemplo, do abdome á coxa) débese facer só despois de consultar a un médico.
Insuman Rapid GT pódese administrar por vía intravenosa no tratamento de coma hiperglicémica e cetoacidosis, así como para conseguir unha compensación metabólica nos períodos pre, intra e postoperatorio en pacientes con diabetes mellitus.
Insuman Rapid GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas), onde se usa un revestimento de silicona.
Non mesture Insuman Rapid GT con insulina de diferente concentración (por exemplo, 40 UI / ml e 100 UI / ml), con insulina de orixe animal ou outros medicamentos. Use só solucións claras e incoloras Insuman Rapid GT sen impurezas mecánicas aparentes.
Hai que lembrar que a concentración de insulina no frasco é de 100 UI / ml, polo que só precisa empregar xeringas de plástico deseñadas para esta concentración de insulina.A xeringa non debe conter ningún outro medicamento ou as súas cantidades residuais.
Antes do primeiro conxunto de insulina do frasco, retire a tapa de plástico (a presenza da tapa é unha evidencia dun frasco sen abrir). A solución de inxección debe ser completamente transparente e incolora.
Antes de recoller a insulina do frasco, un volume de aire igual á dose prescrita de insulina é aspirado na xeringa e inxectado no frasco (non no líquido). Despois envólvese a xeringa o frasco coa xeringa e recóllese a cantidade necesaria de insulina. Antes da inxección, elimine as burbullas de aire da xeringa.
Tómase un dobre de pel no lugar da inxección, introdúcese unha agulla debaixo da pel e inxecta lentamente insulina. Despois da inxección, a agulla elimínase lentamente e o sitio da inxección é presionado cun cotonete durante varios segundos. A data do primeiro kit de insulina do frasco debería estar escrita na etiqueta do frasco.
Despois de abrir as botellas pódense almacenar a unha temperatura non superior a 25 ºC durante 4 semanas nun lugar protexido da luz e da calor.
Interacción con outras drogas
O uso simultáneo de varias drogas pode debilitar ou aumentar o efecto de redución de azucre do Insuman Rapida GT. Polo tanto, cando se usa insulina, non se poden tomar outros medicamentos sen o permiso especial do médico.
A hipoglicemia pode ocorrer se os pacientes á vez con insulina reciben inhibidores do ACE, ácido acetilsalicílico e outros salicilados, anfetamina, esteroides anabólicos e hormonas sexuais masculinas, cibenzolina, fibratos, disopiramida, ciclofosfamida, fenoxifina amina, glicosa, glicosa, , pentoxifilina, fenoxibenzamina, fentolamina, propoxifeno, somatostatina e os seus análogos, sulfonamidas, tetraciclinas, tritocqualin ou troposfamida.
Pódese observar un debilitamento da acción da insulina coa administración simultánea de insulina e corticotropina, corticosteroides, diazoxido, heparina, isoniazida, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenotiazina, fenitoína, diuréticos, danazol, doxazosin, glicóxeno, estrogêgeno e estrogén. homons.
En pacientes que reciben simultaneamente insulina e clonidina, reserpina ou un sal de litio, pode observarse tanto o debilitamento como o potenciamento da acción da insulina. A pentamidina pode provocar hipoglucemia seguida de hiperglicemia.
Beber alcol pode causar hipoglucemia ou reducir o azucre no sangue a niveis perigosos. A tolerancia ao alcol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. O alcolismo crónico, así como o uso excesivo crónico de laxantes poden afectar a glicemia.
Os beta-bloqueantes aumentan o risco de hipoglucemia e, xunto con outros axentes simpatolíticos (clonidina, guanetidina, reserpina) poden debilitar ou incluso enmascarar a manifestación de hipoglucemia.
A hipoglicemia, o efecto secundario máis común, pode desenvolverse se a dose de insulina administrada supera a necesidade dela (consulte "Precaucións e instrucións especiais").
As flutuacións significativas no azucre no sangue poden causar perturbacións visuais a curto prazo. Ademais, especialmente coa terapia intensiva coa insulina, é posible un empeoramento a curto prazo do curso da retinopatía diabética. En pacientes con retinopatía proliferativa, sen usar un curso de terapia con láser, condicións hipoglucemias graves poden levar a cegueira.
Ás veces pode producirse atrofia ou hipertrofia do tecido adiposo no lugar da inxección, o que se pode evitar cambiando constantemente o sitio da inxección. En poucas ocasións, pode producirse unha leve vermelhidão no lugar da inxección, desaparecendo coa terapia continuada.Se se forma un eritema significativo, acompañado de picazón e hinchazón, e a súa rápida propagación máis aló do lugar da inxección, así como outras reaccións adversas graves aos compoñentes do medicamento (insulina, m-cresol), é necesario informar inmediatamente ao médico, como nalgúns casos. tales reaccións poden representar unha ameaza para a vida do paciente. As reaccións de hipersensibilidade severas son bastante raras. Tamén poden ir acompañados do desenvolvemento de angioedema, broncoespasmo, caída da presión arterial e moi rara vez un choque anafiláctico. As reaccións de hipersensibilidade requiren unha corrección inmediata na terapia en curso con insulina e a adopción de medidas de emerxencia adecuadas.
Quizais a formación de anticorpos contra a insulina, que poden requirir o axuste da dose da insulina administrada. Tamén é posible a retención de sodio seguida de inchazo dos tecidos, especialmente despois dun curso intensivo de tratamento con insulina.
Cunha forte diminución dos niveis de azucre no sangue, é posible desenvolver hipokalemia (complicacións do sistema cardiovascular) ou o desenvolvemento de edema cerebral.
Dado que algúns efectos secundarios poden, en determinadas condicións, poñer en risco a vida, é preciso informar ao médico asistente cando ocorran.
Se observa algún efecto secundario, consulte co seu médico.
Sobredose
Unha sobredose de insulina pode levar a unha hipoglucemia grave e ás veces mortal. Se o paciente está consciente, debe tomar inmediatamente glicosa e tomar produtos que conteñan hidratos de carbono (ver "Precaucións e instrucións especiais"). Se o paciente está en estado inconsciente, debe administrarse 1 mg de glucagón / m. Como método alternativo, ou se a inxección de glucagón non é eficaz, adminístranse 20-30 ml dunha solución de glicosa do 30% -50% iv. Se é necesario, é posible reintroducir a dose anterior de glicosa. Nos nenos, a cantidade de glicosa administrada establécese en proporción ao peso corporal do neno.
En casos de hipoglucemia grave ou prolongada despois da inxección de glucagón ou administración de glicosa, recoméndase infundir cunha solución menos concentrada de glicosa para evitar o re-desenvolvemento da hipoglucemia. Nos nenos pequenos, é necesario controlar coidadosamente os niveis de azucre no sangue, en conexión co posible desenvolvemento de hiperglicemia grave.
En determinadas condicións, recoméndase que os pacientes sexan hospitalizados na unidade de coidados intensivos para facer un seguimento e control máis atentos da terapia.
Formulario de lanzamento
Solución de inxección 100 UI / ml en frascos de 5 ml ..
Nun paquete de 5 botellas xunto coa instrución da aplicación.
Condicións de almacenamento
Almacenar a unha temperatura de + 2 ° C a + 8 ° C (sección vexetal dun frigorífico doméstico). Evite a conxelación, evitando o contacto directo da botella coas paredes do compartimento conxelador ou o almacenamento en frío.
Mantéñase fóra do alcance dos nenos!
Data de caducidade
A vida útil é de 2 anos.
Non se pode usar a droga despois da data de caducidade indicada no paquete.
Vacacións das farmacias: prescrición
Fabricado por Aventis Pharma Deutschland GmbH, Alemaña.
Bruningstrasse 50, D-65926, Frankfurt, Alemaña.
As reclamacións dos consumidores deben enviarse ao enderezo da oficina de representación da compañía en Rusia:
101000, Moscova, carril Ulansky, 5
Indicacións e contraindicacións
O medicamento prescríbese nos seguintes casos:
- DM 1 (forma dependente da insulina) e DM 2,
- para o tratamento de complicacións agudas,
- eliminar un coma diabético,
- recibindo unha compensación de cambio na preparación e despois da operación.
A hormona non está prescrita en tales situacións:
- insuficiencia renal / hepática,
- resistencia á substancia activa,
- estenosis das arterias coronarias / cerebrais,
- intolerancia á droga,
- persoas con enfermidades intercurrentes,
- persoas con retinopatía proliferativa.
Importante! Con extrema atención, débense tomar diabéticos de idade avanzada.
Instrucións de uso
 A selección e o axuste de dosificación asignanse individualmente. O médico o determina a partir de indicadores de glicosa, o grao de actividade física, o estado do metabolismo dos carbohidratos. Recoméndase ao paciente caso de cambios na concentración de glicosa.
A selección e o axuste de dosificación asignanse individualmente. O médico o determina a partir de indicadores de glicosa, o grao de actividade física, o estado do metabolismo dos carbohidratos. Recoméndase ao paciente caso de cambios na concentración de glicosa.
A dose diaria do medicamento, tendo en conta o peso, é de 0,5 UI / kg.
A hormona adminístrase por vía intravenosa, intramuscular, subcutaneamente. O método subcutáneo máis empregado. A inxección realízase 15 minutos antes da comida.
Con monoterapia, a frecuencia de administración de fármacos é de aproximadamente 3 veces, nalgúns casos pode chegar ata 5 veces ao día. O sitio de inxección cambia periodicamente dentro da mesma zona. Un cambio de lugar (por exemplo, de man a estómago) realízase despois de consultar a un médico. Para a administración subcutánea do medicamento, recoméndase empregar unha xeringa.
Importante! A absorción da sustancia difire segundo o lugar da inxección.
O medicamento pódese combinar con insulina de longa acción.
Vídeo tutorial de xeringa-pluma sobre administración de insulina:
Axuste da dosificación
A dosificación do medicamento pode axustarse nos seguintes casos:
- se cambia o estilo de vida
- maior sensibilidade á substancia activa,
- cambio no peso do paciente
- ao cambiar doutro medicamento.
 Na primeira vez despois do cambio doutra sustancia (nun prazo de dúas semanas), recoméndase un control de glicosa mellorado.
Na primeira vez despois do cambio doutra sustancia (nun prazo de dúas semanas), recoméndase un control de glicosa mellorado.
A partir de maiores doses doutros medicamentos, é necesario cambiar a este medicamento baixo estreita supervisión médica.
Ao cambiar de insulina animal a humana, realízase un axuste de dosificación.
A súa redución é necesaria para a seguinte categoría de persoas:
- previamente fixado baixo azucre durante a terapia,
- tomando altas doses do medicamento antes,
- predisposición á formación dun estado hipoglucémico.
Instrucións especiais e pacientes
 Cando se produce o embarazo, a terapia farmacológica non se detén. A sustancia activa non atravesa a placenta.
Cando se produce o embarazo, a terapia farmacológica non se detén. A sustancia activa non atravesa a placenta.
Con lactación, non hai restricións de admisión. O principal punto é que se está axustando a dosificación de insulina.
Para previr as reaccións hipoglucémicas, o tratamento dos anciáns co medicamento realízase con precaución.
As persoas con insuficiencia da función hepática / renal cambian a Insuman Rapid e axustan a dose baixo a estreita supervisión dun especialista.
A temperatura da solución inxectada debe ser de 18-28ºС. A insulina emprégase con precaución nas enfermidades infecciosas agudas. É necesario un axuste da dose aquí. Cando toma o medicamento, o paciente exclúe o alcohol. Pode provocar hipoglucemia.
Importante! Precísase atención especial para tomar outras drogas. Algúns deles poden reducir ou aumentar o efecto de Insuman.
Ao tomar o medicamento, o paciente ten que estar atento a calquera cambio no seu estado. Isto é necesario para o recoñecemento oportuno de signos anteriores á hipoglucemia.
Tamén se recomenda un seguimento intensivo dos valores de glicosa. Os riscos de hipoglucemia asociados ao uso da droga son elevados en individuos cunha débil concentración de mantemento de azucre. O paciente debe levar sempre 20 g de glicosa.
Con extrema precaución, tome:
- con terapia concomitante,
- cando se traslada a outra insulina,
- Persoas con presenza prolongada de diabetes,
- persoas maiores
- persoas con desenvolvemento gradual de hipoglucemia,
- con enfermidade mental concomitante.
Nota! Ao cambiar a Insuman, faise unha avaliación da tolerancia do medicamento. Inxectase unha dose pequena do medicamento subcutaneamente. Ao comezo da administración, poden aparecer ataques de hipoglucemia.
Interacción con outros medicamentos
 Sen o consello dun médico, non se recomenda o uso simultáneo doutras drogas.Poden aumentar ou diminuír o efecto da insulina ou provocar condicións críticas.
Sen o consello dun médico, non se recomenda o uso simultáneo doutras drogas.Poden aumentar ou diminuír o efecto da insulina ou provocar condicións críticas.
Unha diminución do efecto da hormona obsérvase co uso de anticonceptivos, hormonas glucocorticosteroides (proxesterona, estróxenos), diuréticos, varias drogas antipsicóticas, adrenalina, hormonas tiroideas, glucagón, barbitúricos.
O desenvolvemento de hipoglucemia pode ocorrer co uso conxunto doutros medicamentos antidiabéticos. Isto tamén se aplica aos antibióticos de sulfonamida, inhibidores de MAO, ácido acetilsalicílico, fibratos, testosterona.
O alcol coa hormona reduce o azucre a un nivel crítico, provocando unha hipoglucemia. A dosificación admisible é determinada polo médico. Tamén debe ter coidado ao tomar laxantes. A súa inxestión excesiva afecta significativamente o nivel de azucre.
A pentamidina pode causar diferentes condicións: hiperglicemia e hipoglucemia. A droga pode provocar insuficiencia cardíaca. Especialmente en persoas en risco.
Nota! A duración da validez da solución na xeringa non é superior a un mes. Débese anotar a data da primeira inxestión de drogas.
Os medicamentos idénticos (que coinciden coa forma de liberación e a presenza do compoñente activo) inclúen: Actrapid Hm, Vosulin-R, Insuvit N, Rinsulin-R, Humodar, Farmasulin N. Os medicamentos listados inclúen insulina humana.
Fabricante - Sanofi-Aventis (Francia), Sanofi
Título: Insuman® Rapid GT, Insuman® Rapid GT
Composición: 1 ml dunha solución neutra para inxección contén 100 UI de insulina humana.
Excipientes: m-cresol, fosfato sódico dihidrato, glicerol, hidróxido sódico, ácido clorhídrico, auga para a inxección.
Acción farmacolóxica: Insuman Rapid GT contén insulina, de estrutura idéntica á insulina humana e obtida por enxeñaría xenética. O efecto de redución de azucre prodúcese rapidamente, dentro dos 30 minutos e alcanza un máximo dentro de 1-4 horas despois da administración subcutánea do medicamento. O efecto ten unha duración de 7-9 horas. Insuman Rapid GT pódese mesturar con todas as insulinas humanas de Hoechst Marion Roussel, coa excepción da insulina destinada á administración da bomba.
Indicacións de uso: Diabetes mellitus insulina dependentes. Insuman Rapid GT está indicado para o tratamento de coma diabético e cetoacidosis, así como para conseguir unha compensación metabólica en pacientes con diabetes mellitus nos períodos pre, intra e postoperatorio.
Forma de uso: Insuman Rapid GT adóitase administrar profundamente subcutaneamente 15-20 minutos antes da comida. Está permitida a administración intramuscular do medicamento. O sitio da inxección debe cambiarse cada vez. Insuman Rapid GT pódese administrar por vía intravenosa no tratamento de coma hiperglicémica e cetoacidosis, así como para conseguir unha compensación metabólica nos períodos pre, intra e postoperatorio en pacientes con diabetes mellitus. Insuman Rapid GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas), onde se usa un revestimento de silicona.
Efectos secundarios: Ás veces pode producirse atrofia ou hipertrofia do tecido adiposo no lugar da inxección, o que se pode evitar cambiando constantemente o sitio da inxección.
En poucas ocasións, pode producirse unha leve vermelhidão no lugar da inxección, desaparecendo coa terapia continuada. Se se forma un eritema significativo, acompañado de picazón e hinchazón, e a súa rápida propagación máis aló do lugar da inxección, así como outras reaccións adversas graves aos compoñentes do medicamento (insulina, m-cresol), é necesario informar inmediatamente ao médico, como nalgúns casos. tales reaccións poden representar unha ameaza para a vida do paciente.
As reaccións de hipersensibilidade severas son bastante raras.Tamén poden ir acompañados do desenvolvemento de angioedema, broncoespasmo, caída da presión arterial e moi rara vez un choque anafiláctico. As reaccións de hipersensibilidade requiren unha corrección inmediata na terapia en curso con insulina e a adopción de medidas de emerxencia adecuadas.
Quizais a formación de anticorpos contra a insulina, que poden requirir o axuste da dose da insulina administrada. Tamén é posible a retención de sodio seguida de inchazo dos tecidos, especialmente despois dun curso intensivo de tratamento con insulina.
Contraindicacións: Reacción de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do medicamento, excepto nos casos en que a insulina terapia é vital. Nestes casos, o uso de Insuman Rapid GT é posible só cunha supervisión médica coidadosa e, se é necesario, en combinación con terapia antialerxica.
Interaccións farmacéuticas: Pódese observar un debilitamento da acción da insulina coa administración simultánea de insulina e corticotropina, corticosteroides, diazoxido, heparina, isoniazida, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenotiazina, fenitoína, diuréticos, danazol, doxazosin, glicóxeno, estrogêgeno e estrogén. homons. En pacientes que reciben simultaneamente insulina e clonidina, reserpina ou un sal de litio, pode observarse tanto o debilitamento como o potenciamento da acción da insulina. A pentamidina pode provocar hipoglucemia seguida de hiperglicemia. Beber alcol pode causar hipoglucemia ou reducir o azucre no sangue a niveis perigosos. A tolerancia ao alcol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. O alcolismo crónico, así como o uso excesivo crónico de laxantes poden afectar a glicemia. Os beta-bloqueantes aumentan o risco de hipoglucemia e, xunto con outros axentes simpatolíticos (clonidina, guanetidina, reserpina) poden debilitar ou incluso enmascarar a manifestación de hipoglucemia.
Embarazo e lactación: O tratamento con Insuman Rapid GT debe continuar durante o embarazo. Durante o embarazo, especialmente despois do primeiro trimestre, deberase esperar un aumento da demanda de insulina. Non obstante, inmediatamente despois do nacemento, a necesidade de insulina xeralmente cae, o que entraña un risco importante de hipoglucemia. Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesario axustar a dose e a dieta.
Condicións de almacenamento: Almacenar a unha temperatura de + 2 ° C a + 8 ° C. Evitar a conxelación, evitando o contacto directo da botella coas paredes do compartimento do conxelador ou o almacenamento en frío.
Opcional: Con precaución, selecciónase o réxime de dosificación para pacientes con trastornos cerebrovasculares existentes previamente segundo o tipo isquémico e con formas graves de enfermidade cardíaca isquémica. A necesidade de insulina pode cambiar cando se cambia a outro tipo de insulina (ao substituír a insulina de orixe animal por Insuman Rapid, a dose normalmente redúcese), cun cambio na dieta, diarrea, vómitos, un cambio na cantidade habitual de actividade física, enfermidades dos riles, fígado, glándula pituitaria, glándula tiroides, cambio de sitio de inxección. O paciente debe informarse sobre os síntomas dun estado hipoglucémico, sobre os primeiros signos de coma diabético e sobre a necesidade de informar ao médico sobre todos os cambios no seu estado.
A insulina "Insuman Rapid GT" axudará a producir un efecto de baixada rápida de azucre nunha situación na que cada minuto conta. Ao final, a diabetes é unha enfermidade grave que moitas veces ten como consecuencia a morte ou a discapacidade. Para obter unha resposta oportuna, os axudantes insubstituíbeis son inxeccións de insulina rápida.
Composición e principios de exposición ao corpo
En 1 ml de substancia contén:
- 100 UI de insulina soluble idéntica á humana, que corresponde a 3.571 mg de hormona humana.
- Adicións:
- glicerol 85%,
- metacresol
- hidróxido de sodio
- ácido clorhídrico
- dihidrato de fosfato sódico dihidrato,
- auga destilada.
O medicamento hipoglucémico "Insuman Rapid GT" fai referencia a insulinas de acción curta. Nome internacional non propietario (INN) -. Os enxeñeiros xénicos conseguiron obter insulina completamente soluble, idéntica á humana. Ten un efecto terapéutico rápido, cunha duración de ata 9 horas. O efecto de redución do azucre maniféstase ao cabo de 30 minutos, alcanzando o seu máximo, en media, despois de 2-3 horas, dependendo do metabolismo e da actividade dos riles.
A droga afecta ao corpo do seguinte xeito:
 A droga contribúe á produción de glicóxeno.
A droga contribúe á produción de glicóxeno.
- axuda a reducir o azucre no sangue
- activa a síntese de proteínas,
- Axuda a saturar as células do sangue con potasio
- inhibe a rotura de lípidos,
- acelera o proceso de conversión da glicosa dos carbohidratos en ácidos graxos,
- satura as células con aminoácidos,
- aumenta a formación de glicóxeno,
- mellora a utilización dos produtos finais do metabolismo da glicosa,
- reduce a taxa de procesos catabólicos.
A pluma de xeringa “Solostar” de uso único pode simplificar significativamente o proceso de administración da insulina. Non leva moito tempo e coidado para sacar o medicamento á xiringa de insulina: a inxección xa está preparada para unha inxección.
Indicacións e instrucións de uso
A insulina rápida está indicada para o seu uso:
- pacientes dependentes da insulina con diabetes mellitus,
- para eliminar o coma hiperglicémico e tratar a cetoacidosis,
- como complemento na intervención cirúrxica para diabéticos.
 Para dosificar correctamente o medicamento, é mellor ler as instrucións antes de usalo.
Para dosificar correctamente o medicamento, é mellor ler as instrucións antes de usalo.Para minimizar os riscos da dosificación incorrecta do medicamento antes do uso, non basta con ler as instrucións de uso. É imprescindible consultar co seu médico e calcular individualmente a dosificación, que depende de moitos factores. Os máis comúns son:
- o nivel de actividade física do paciente,
- estilo de vida
- dieta
- xénero, idade e peso
- tomar outros medicamentos
- a presenza de enfermidades crónicas.
Débese ter en conta que se cambia polo menos un dos indicadores enumerados, ten que consultar de novo a un médico para recalcular a dosificación do medicamento. Incluso un lixeiro cambio no peso corporal pode levar a consecuencias indesexables se non se axusta a tempo a dose de insulina.
As instrucións tamén conteñen instrucións xerais para todos os pacientes:
- O medicamento adminístrase baixo a pel antes de comer durante 15-20 minutos.
- Para evitar reaccións na pel, paga a pena inxectar unha inxección en diferentes lugares todo o tempo.
- O custo do metabolismo é de aproximadamente o 50% da dose diaria de insulina.
- Por día, a necesidade do corpo de insulina é de 0,5-1,0 UI por 1 kg de peso corporal.
- A droga pódese administrar por vía intravenosa só baixo a supervisión de médicos nun centro hospitalario.
Visión xeral das drogas sobre a diabetes
Novorapid pertence aos últimos acontecementos farmacolóxicos. O medicamento axuda a compensar a falta de hormona humana, ten unha serie de características e vantaxes fronte a outras drogas do mesmo grupo:
- Dixestibilidade rápida.
- Unha rápida caída de azucre.
- Falta de dependencia dos lanches constantes.
- Exposición por ultrasonido.
- Formas de liberación convenientes.
Novorapid contra a patoloxía endocrina está dispoñible en cartuchos de vidro reemplazables (Penfill) e en forma de bolígrafos preparados (FlexPen). O compoñente químico en ambas as formas de liberación é idéntico. Os medicamentos están embalados de forma segura e a hormona en si é conveniente usar en calquera tipo farmacolóxico.
Compoñentes e composición
A composición principal de Novorapid calcúlase en función do contido total dos compoñentes por 1 ml do medicamento. A sustancia activa é insulin aspar 100 unidades (aproximadamente 3,5 mg). Dos compoñentes auxiliares, hai:
- Glicerol (ata 16 mg).
- Metacresol (aproximadamente 1,72 mg).
- Cloruro de cinc (ata 19,7 mcg).
- Cloruro de sodio (ata 0,57 mg).
- Hidróxido de sodio (ata 2,2 mg).
- Ácido clorhídrico (ata 1,7 mg).
- Fenol (ata 1,5 mg).
- Auga depurada (1 ml).
A ferramenta é unha solución clara sen unha pronunciada cor, sedimento.
Aspectos farmacolóxicos
Novorapid ten un forte efecto hipoglucémico debido á principal sustancia insulina aspart. Este tipo de insulina é un análogo da hormona humana curta. A sustancia obtense como resultado de diversos procesos tecnolóxicos a nivel de ADN recombinante. A insulina Novorapida entra nunha relación biolóxica cos receptores celulares, creando un único complexo de terminacións nerviosas.

Este medicamento pódese usar para calquera tipo de diabetes en adultos e nenos a partir de 2 anos.
No contexto dunha diminución do índice glicémico, prodúcese un aumento regular da condutividade intracelular, a activación dos procesos de lipoxénese e glicogenoxénese, así como un aumento da absorción de diversos tecidos brandos. Ao mesmo tempo, redúcese a produción de glicosa polas estruturas hepáticas. Novorapid é mellor absorbido polo corpo, ten un efecto curativo moito máis rápido que a insulina natural. As primeiras 3-4 horas despois de comer, insulin aspart reduce os niveis de azucre no plasma moito máis rápido que a mesma insulina humana, pero o efecto de Novorapid é moito máis curto con inxeccións subcutáneas que de insulina natural producida polo corpo humano.
Analóxicos e xenéricos
A hormona Novorapid pódese substituír por outras drogas do mesmo grupo. Os analóxicos só se seleccionan despois dun exame médico completo. Os principais análogos inclúen Humalog, Actrapid, Protafan, Gensulin N, Apidra, Novomiks e outros. O prezo da hormona Novorapide en distintas rexións varía de 1800 a 2200 por paquete.

Novomix tamén pode converterse nun substituto de Novorapid.
Descrición hormonal
- A hormona insulina 3.571 mg (100 UI 100% hormona soluble humana).
- Metacresol (ata 2,7 mg).
- Glicerol (aproximadamente o 84% = 18.824 mg).
- Auga para inxección.
- Dihidrato de fosfato de sodio (aproximadamente 2,1 mg).
Insuman rápido rápido insuman representado por un líquido incoloro de absoluta transparencia. Pertence ao grupo de axentes hipoglucémicos de acción curta. Insuman non produce sedimentos nin sequera durante un almacenamento prolongado.
Propiedades farmacodinámicas
Insuman Rapid GT contén unha hormona que é estruturalmente similar á hormona humana. O medicamento obtense mediante enxeñería xenética. Os principais mecanismos de acción de Insuman inclúen:
- Diminución da glicosa no plasma.
- Redución dos procesos catabólicos.
- Fortalecemento da transferencia de glicosa nas células.
- Mellorar a lipoxénese nas estruturas do fígado.
- Fortalecemento da penetración de potasio.
- Activación da síntese de proteínas e aminoácidos.
Insuman Rapid GT Ten un inicio rápido de acción, pero ten unha curta duración. O efecto hipoglucémico conséguese xa media hora despois da administración subcutánea do medicamento. O efecto dura ata 9 horas.
As principais condicións deben atribuirse ás principais indicacións:
- Enfermidade diabética (tipo dependente da insulina).
- Coma no fondo da diabetes.
- Cetoacidosis progresiva.
- A necesidade de compensación metabólica (por exemplo, antes ou despois da cirurxía).
As principais contraindicacións inclúen hipoglucemia ou riscos elevados de diminución excesiva do azucre no sangue, reaccións alérxicas a calquera compoñente na composición do medicamento, excesiva sensibilidade.

Ao prescribir unha dosificación Insuman Rapid GT o médico ten en conta varios factores: idade, historia clínica, curso xeral da diabetes, presenza de enfermidades crónicas de órganos internos e patoloxías asociadas. Ás veces tomar medicamentos contra a diabetes impide conducir un coche ou traballar en industrias perigosas.
O custo medio da droga en diferentes rexións varía de 700 a 1.300 rublos por paquete.
Prezo Depende de moitos factores diferentes.
Ambas as drogas son axentes hipoglucémicos de acción curta. Calquera substitución de drogas contra a diabetes realízase só logo de consultar a un especialista. Insuman Rapid GT permítelle manter un estado de vida normal do paciente en varias condicións de diabetes. Novorapid ten as mesmas propiedades que Insuman Rapid GT, pero repite case por completo a insulina humana.
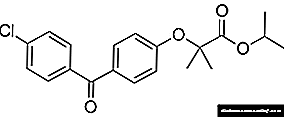
Preparación: INSUMAN ® RAPID GT (INSUMAN ® RAPID GT)
Substancia activa: insulina humana
Código ATX: A10AB01
KFG: insulina humana de acción curta
Reg. número: P N011995 / 01
Data de inscrición: 03.03.11
Rexistro do propietario. acc .: SANOFI-AVENTIS Deutschland (Alemaña)
FORMA DE DOSA, COMPOSICIÓN E ENVASE
Solución para inxección transparente, incoloro.
Solución para inxección transparente, incoloro.
Excipientes: metacresol (m-cresol), dióxido de fosfato sódico dihidrato, glicerol ao 85%, hidróxido de sodio (para axustar o pH), ácido clorhídrico (para axustar o pH), auga d / i.
3 ml - cartuchos de vidro incoloro (5) - embalaxe de células de contorno (1) - paquetes de cartón.
3 ml: cartuchos de vidro incoloro montados en xeringas de SoloStar ® (5) - paquetes de cartón.
Solución para inxección transparente, incoloro.
Excipientes: metacresol (m-cresol), dióxido de fosfato sódico dihidrato, glicerol ao 85%, hidróxido de sodio (para axustar o pH), ácido clorhídrico (para axustar o pH), auga d / i.
Solución para inxección transparente, incoloro.
Excipientes: metacresol (m-cresol), dióxido de fosfato sódico dihidrato, glicerol ao 85%, hidróxido de sodio (para axustar o pH), ácido clorhídrico (para axustar o pH), auga d / i.
5 ml - botellas de vidro incoloro (5) - paquetes de cartón.
INSTRUCCIÓNS DE USO PARA ESPECIALISTAS.
Descrición do medicamento aprobado polo fabricante en 2012
Insuman® Rapid GT contén insulina idéntica en estrutura á insulina humana e obtida por enxeñaría xenética usando a cepa K12 E. Coli. O mecanismo de acción da insulina:
Reduce a concentración de glicosa no sangue, promove efectos anabolizantes e reduce os efectos catabólicos,
Aumenta o transporte de glicosa dentro das células e a formación de glicóxeno nos músculos e no fígado e mellora o uso de piruvato, inhibe a glicoxenólise e a gliconeoxénese,
Aumenta a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise,
Promove o fluxo de aminoácidos ás células e a síntese de proteínas,
Aumenta a absorción de potasio nas células.
Insuman® Rapid GT é unha insulina cun inicio rápido de acción e unha curta duración de acción. Despois da administración subcutánea, o efecto hipoglucémico ocorre dentro de 30 minutos e chega a un máximo de 1-4 horas. O efecto persiste durante 7-9 horas.
Diabetes mellitus que precisan tratamento con insulina
Tratamento do coma diabético e cetoacidosis,
Conseguir unha compensación metabólica en pacientes con diabetes mellitus durante as intervencións cirúrxicas (antes da cirurxía, durante a cirurxía e no período postoperatorio).
A concentración diana de glicosa no sangue, os preparados de insulina que se van empregar, o réxime de dosificación de insulina (dose e tempo de administración) deben determinarse e axustarse individualmente para que coincidan coa dieta, o nivel de actividade física e o estilo de vida do paciente.
Non hai normas precisamente reguladas para administrar a insulina. Non obstante, a dose media diaria de insulina é de 0,5-1,0 ME por kg de peso corporal por día, e a insulina humana de acción prolongada representa o 40-60% da dose diaria de insulina requirida.
O médico debe dar as instrucións necesarias sobre a frecuencia para determinar a concentración de glicosa no sangue, así como dar recomendacións apropiadas no caso de cambios na dieta ou no réxime de insulinoterapia.
No tratamento da hiperglicemia grave ou, en particular, da cetoacidosis, a administración de insulina forma parte dun réxime de tratamento integral que inclúe medidas para protexer aos pacientes de posibles complicacións graves debido a unha diminución relativamente rápida da concentración de glicosa no sangue. Este réxime de tratamento require un control minucioso na unidade de coidados intensivos (determinación do estado metabólico, equilibrio ácido-base e equilibrio de electrólitos, seguimento dos signos vitais do corpo). Cambiando doutro tipo de insulina a Insuman® Rapid GT
Ao transferir pacientes dun tipo de insulina a outro, pode ser necesaria unha corrección do réxime de dosificación da insulina: por exemplo, ao pasar dunha insulina derivada do animal á insulina humana, ou ao cambiar dunha preparación de insulina humana a outra, ou ao pasar dun réxime de tratamento da insulina humana soluble a un réxime. , incluíndo insulina de acción máis longa.
Despois de pasar da insulina derivada dos animais á insulina humana, pode ser necesario reducir a dose de insulina, especialmente en pacientes que antes tiñan concentracións baixas de glucosa en sangue, en pacientes con tendencia a desenvolver hipoglucemia, en pacientes que antes requerían altas doses de insulina debido a con presenza de anticorpos contra a insulina. A necesidade de axuste (redución) da dose pode xurdir inmediatamente despois de cambiar a un novo tipo de insulina ou desenvolverse gradualmente ao longo de varias semanas.
Ao cambiar dun tipo de insulina a outro e nas primeiras semanas despois da transición, recoméndase un control minucioso da concentración de glicosa no sangue. En pacientes que precisan altas doses de insulina debido á presenza de anticorpos, recoméndase cambiar a outro tipo de insulina baixo supervisión médica nun hospital.
Cambio adicional na dose de insulina
Mellorar o control metabólico pode levar a unha maior sensibilidade á insulina, o que pode producir unha diminución na necesidade do insulino do corpo.
Tamén pode ser necesario un cambio de dose cando:
Cambios no peso corporal do paciente,
Cambios no estilo de vida (incluída a dieta, o nivel de actividade física, etc.),
Outras circunstancias que poidan contribuír a unha maior susceptibilidade á hipoxecemia ou hiperglicemia (ver instrucións especiais).
Réxime de dosificación en grupos especiais de pacientes
Atanciáns Os requirimentos de insulina poden reducirse (ver seccións "Con precaución", "Instrucións especiais"). Recoméndase que o inicio do tratamento, o aumento da dose e a selección de dose de mantemento en pacientes anciáns con diabete mellite se realicen con precaución para evitar reaccións hipoglucémicas.
En pacientes con insuficiencia hepática ou renal A demanda de insulina pode reducirse.
Administración de Insuman® Rapid GT
Insuman® Rapid GT adóitase administrar profundamente de forma subcutánea 15 a 20 minutos antes da comida. O sitio de inxección dentro da mesma área de inxección debe cambiarse cada vez. O cambio da área de administración de insulina (por exemplo, do abdome á zona da coxa) débese facer só despois de consultar a un médico, xa que a absorción de insulina e, en consecuencia, o efecto de baixar a concentración de glicosa no sangue pode variar segundo a área de administración.
Insuman® Rapid GT pódese administrar por vía intravenosa. A insulina terapéutica intravenosa debe realizarse nun centro hospitalario ou en condicións nas que se poidan proporcionar condicións de seguimento e tratamento similares.
Insuman® Rapid GT non se usa en varios tipos de bombas de insulina (incluíndo bombas de implantes) onde se usan tubos de silicona. Non mesture Insuman® Rapid GT con insulina de diferente concentración, con insulina de orixe animal, análogos de insulina ou outros medicamentos.
Insuman® Rapid GT pódese mesturar con todos os preparados de insulina humana do grupo sanofi-aventis. Insuman® Rapid GT non debe mesturarse con insulina destinada especificamente ao uso en bombas de insulina. Hai que recordar que a concentración de insulina na preparación Insuman® Rapid GT é de 100 UI / ml (para frascos de 5 ml ou cartuchos de 3 ml), polo que só é necesario empregar xeringas de plástico deseñadas para esta concentración de insulina no caso de usar frascos ou plumas de xeringa OptiPen. Pro1 ou ClickSTAR no caso de usar cartuchos. A xeringa de plástico non debe conter ningún outro medicamento ou as súas cantidades residuais.
Antes do primeiro conxunto de insulina do frasco, retire a tapa de plástico (a presenza da tapa é unha evidencia dun frasco sen abrir). A solución de inxección debe ser completamente transparente e incolora, sen partículas estranxeiras visibles.
Antes de recoller a insulina do frasco, un volume de aire igual á dose prescrita de insulina é aspirado na xeringa e inxectado no frasco (non no líquido). Despois envólvese a xeringa o frasco coa xeringa e recóllese a cantidade necesaria de insulina. Antes da inxección, elimine as burbullas de aire da xeringa. Tómase un dobre de pel no lugar da inxección, introdúcese unha agulla debaixo da pel e inxecta lentamente insulina. Despois da inxección, a agulla elimínase lentamente e o sitio da inxección é presionado cun cotonete durante varios segundos. A data do primeiro kit de insulina do frasco debería estar escrita na etiqueta do frasco.
Despois de abrir as botellas pódense almacenar a unha temperatura non superior a 25 ºC durante 4 semanas nun lugar fresco e protexido da luz.
Antes de instalar o cartucho (100 UI / ml) na pluma de xeringa OptiPen Pro1 e ClickSTAR, manteña durante 1-2 horas a temperatura ambiente (as inxeccións de insulina refrixerada son máis dolorosas). Elimine as burbullas de aire do cartucho antes da inxección (consulte as Instrucións para o uso da pluma de xeringas OptiPen Pro1 ou ClickSTAR).
O cartucho non está deseñado para mesturar Insuman® Rapid GT con outras insulinas. Non se poden volver cargar cartuchos baleiros. No caso de que se produza unha rotura da xeringa, pode introducir a dose necesaria no cartucho mediante unha xeringa convencional. Hai que lembrar que a concentración de insulina no cartucho é de 100 UI / ml, polo que só precisa empregar xeringas de plástico deseñadas para unha concentración dada de insulina. A xeringa non debe conter ningún outro medicamento ou as súas cantidades residuais.
Despois de instalar o cartucho, pódese usar durante 4 semanas. Recoméndase gardar a pluma xeringa co cartucho instalado a unha temperatura non superior a + 25 ºC nun lugar protexido da luz e da calor, pero non na neveira (xa que as inxeccións con insulina refrixerada son máis dolorosas).
Despois de instalar un cartucho novo, comprobe o correcto funcionamento da xeringa antes de que se inxecte a primeira dose (consulte Instrucións para o uso da pluma de xiringas OptiPen Pro1 ou ClickSTAR).
Reaccións adversas asociadas ao efecto sobre o metabolismo dos carbohidratos: a maioría das veces - hipoglucemia, que se pode desenvolver se a dose de insulina administrada supera a necesidade dela (ver "Instrucións especiais"). Os episodios repetidos de hipoglucemia graves poden levar ao desenvolvemento de síntomas neurolóxicos, como coma, calambres (ver sección "Sobredose"). Os episodios de hipoglucemia graves ou prolongados poden ser mortais.
En moitos pacientes, os síntomas e manifestacións de neuroglicopenia poden estar precedidos de síntomas de activación reflexa (en resposta a desenvolver hipoglucemia) do sistema nervioso simpático. Normalmente, cunha diminución máis pronunciada ou máis rápida na concentración de glicosa no sangue, o fenómeno de activación reflexa do sistema nervioso simpático e os seus síntomas son máis pronunciados.
Cunha forte diminución da concentración de glicosa no sangue, é posible o desenvolvemento de hipokalemia (complicacións do sistema cardiovascular) ou o desenvolvemento de edema cerebral.
Os seguintes son feitos adversos observados nos ensaios clínicos clasificados por clases de órganos sistémicos e en orde decrecente de aparición: moi frecuentes (> 1/10), frecuentes (> 1/100 e 1/1000 e 1/10000 e CONTRAINDICACIÓNS
Reaccións de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do medicamento.
Con coidado o medicamento debe usarse en caso de insuficiencia renal (unha diminución da necesidade de insulina debido a unha diminución do metabolismo da insulina é posible), en pacientes anciáns (unha diminución gradual da función renal pode levar a unha diminución cada vez maior da necesidade de insulina), en pacientes con insuficiencia hepática (a necesidade de insulina pode diminuír a partir de debido a unha diminución da capacidade de gluconeoxénese e unha diminución do metabolismo da insulina), en pacientes con estenosis grave das arterias coronarias e cerebrais (epi hipoglicemias Zodia pode ter especial importancia clínica, xa que hai un maior risco de complicacións cardíacas ou cerebrais de hipoglucemia) en pacientes con retinopatía proliferativa (especialmente aqueles que non recibiron tratamento con fotocoagulación (terapia láser), xa que teñen risco de amaurosis transitoria con hipoglucemia completa - cegueira completa), en pacientes con enfermidades intercurrentes (xa que as enfermidades intercurrentes adoitan aumentar a necesidade de insulina).
EMBARGO E LATACIÓN
Debe continuar o tratamento con Insuman® Rapid GT durante o embarazo. A insulina non atravesa a barreira placentaria. O mantemento eficaz do control metabólico durante todo o embarazo é obrigatorio para as mulleres que teñen diabetes antes do embarazo ou para as mulleres que desenvolveron diabetes gestacional.
A necesidade de insulina durante o embarazo pode diminuír durante o primeiro trimestre do embarazo e normalmente aumenta durante o segundo e terceiro trimestre do embarazo. Inmediatamente despois do nacemento, a demanda de insulina diminúe rapidamente (aumento do risco de hipoglucemia). Durante o embarazo e especialmente despois do parto, é necesario un coidadoso control da concentración de glicosa no sangue.
Durante a lactación materna, non hai restricións na insulinoterapia, non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
En caso de control glicémico insuficiente ou tendencia a episodios de hiper- ou hipoglucemia, antes de decidir axustar a dose de insulina, asegúrese de comprobar o réxime prescrito de administración de insulina, asegúrese de que a insulina se inxecta na área recomendada, verifique a corrección da técnica de inxección e todos os outros factores. que pode afectar o efecto da insulina.
Dado que a administración simultánea de varios fármacos (consulte a sección "Interacción con outros medicamentos") pode debilitar ou aumentar o efecto hipoglucémico do medicamento Insuman® Rapid GT, non se deben tomar outros medicamentos durante o seu uso sen o permiso especial do médico.
A hipoglicemia ocorre se a dose de insulina supera a necesidade desta. O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes cunha baixa concentración de mantemento de glicosa no sangue.
Como ocorre con todas as insulinas, débese ter especial coidado e recoméndase un seguimento intensivo da concentración de glicosa en sangue para pacientes para os que os episodios de hipoglucemia poden ter especial significación clínica, como os pacientes con estenose grave das arterias coronarias ou cerebrais (risco de complicacións cardíacas ou cerebrais de hipoglucemia). , así como en pacientes con retinopatía proliferativa, especialmente se non sufriron fotocoagulación (terapia con láser), xa que teñen risco de amaurosis transitoria (completamente cegueira) co desenvolvemento de hipoglucemia.
Hai certos síntomas e signos clínicos que deberían indicar ao paciente ou a outros sobre o desenvolvemento de hipoglucemia.Estes inclúen: sudoración excesiva, humidade na pel, taquicardia, trastornos do ritmo cardíaco, aumento da presión arterial, dores no peito, tremores, ansiedade, fame, somnolencia, alteracións do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez da pel, dor de cabeza, coordinación deteriorada dos movementos, así como trastornos neurolóxicos transitorios (voz e visión deteriorados, síntomas paralíticos) e sensacións inusuales. Cunha diminución cada vez maior na concentración de glicosa, o paciente pode perder autocontrol e incluso conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións.
Por iso, todo paciente con diabetes que recibe insulina debe aprender a recoñecer os síntomas que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente a concentración de glicosa no sangue teñen menos probabilidades de desenvolver hipoglucemia. O propio paciente pode corrixir a diminución da concentración de glicosa observada no seu sangue ao inxerir azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia. É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia, para que tome unha decisión sobre a necesidade de axustar a dose de insulina. O incumprimento da dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento da concentración de glicosa no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico que ten diabete.
Os pacientes deben ser avisados sobre as condicións nas que poden cambiar, ser menos pronunciados ou carecer completamente de síntomas que advirten do desenvolvemento da hipoglucemia, por exemplo:
Cunha mellora significativa no control glicémico,
Co desenvolvemento gradual da hipoglucemia,
En pacientes anciáns,
En pacientes con neuropatía autónoma,
En pacientes con longa historia de diabetes,
En pacientes que reciben tratamento simultáneo con certos fármacos (ver sección "Interacción con outros fármacos). Tales situacións poden levar a unha hipoglucemia grave (e posiblemente a perda de coñecemento) antes de que o paciente se dea conta de que está a desenvolver unha hipoglucemia.
Se se detectan valores de hemoglobina glicosilada normal ou diminuída, debe considerarse a posibilidade de desenvolver episodios de hipoglucemia repetidos e non recoñecidos (especialmente nocturnos).
Para reducir o risco de hipoglucemia, o paciente debe seguir estrictamente a dosificación e o réxime nutricional prescritos, administrar correctamente as inxeccións de insulina e ser advertido dos síntomas do desenvolvemento dunha hipoglucemia.
Os factores que aumentan a predisposición ao desenvolvemento da hipoglucemia requiren un seguimento coidadoso e poden requirir un axuste da dose. Estes factores inclúen:
Cambio de área de administración de insulina
Sensibilidade aumentada á insulina (por exemplo, eliminación de factores de estrés),
Non acostumados (actividade física aumentada ou prolongada),
Patoloxía intercurrente (vómitos, diarrea),
A inxestión inadecuada de alimentos
Saltar comidas
Algunhas enfermidades endocrinas non compensadas (como hipotiroidismo e insuficiencia hipofisaria anterior ou insuficiencia cortical suprarenal),
O uso simultáneo de certos fármacos (ver sección "Interacción con outros fármacos").
Nas enfermidades intercurrentes é necesario un control metabólico intensivo. En moitos casos, indícanse probas de orina para a presenza de corpos cetonas e moitas veces é necesario axustar a dose da insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo polo menos unha pequena cantidade de hidratos de carbono regularmente, aínda que só poidan tomar unha pequena cantidade de alimentos ou se teñen vómitos e nunca deberían deixar completamente a administración de insulina.
Reaccións inmunolóxicas cruzadas
Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar á insulina humana debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia do medicamento Insuman® Rapid GT debe valorarse na clínica mediante probas intradérmicas. Se un exame intradérmico revela hipersensibilidade á insulina humana (unha reacción inmediata como Arthus), debería realizarse outro tratamento baixo supervisión clínica.
Influencia na capacidade para conducir vehículos e mecanismos de control
A capacidade de concentración do paciente e a velocidade das reaccións psicomotrices poden verse afectadas como consecuencia de hipoglucemia ou hiperglicemia, así como de trastornos visuais. Isto pode supoñer certo risco en situacións nas que estas habilidades son importantes (conducir vehículos ou outros mecanismos). Debe aconsellar aos pacientes que teñan precaución e eviten a hipoglucemia mentres conducen. Isto é especialmente importante en pacientes que teñen unha redución ou falta de coñecemento de síntomas que indican o desenvolvemento de hipoglucemia ou teñen frecuentes episodios de hipoglucemia. En tales pacientes, a cuestión sobre a posibilidade de conducilos con vehículos ou outros mecanismos debe decidir individualmente.
Unha sobredose de insulina, como a administración do exceso de insulina en comparación co alimento ou a enerxía consumida, pode provocar unha hipoglucemia grave e ás veces prolongada e que poida poñer a vida.
Tratamento: Os episodios leves de hipoglucemia (o paciente está consciente) pódense deter tomando hidratos de carbono no seu interior. É necesario un axuste de dose de insulina, inxestión de alimentos e actividade física.
Os episodios máis graves de hipoglucemia con coma, convulsións ou trastornos neurolóxicos poden deterse mediante administración intramuscular ou subcutánea de glucagón ou administración intravenosa dunha solución concentrada de dextrosa. Nos nenos, a cantidade de dextrosa administrada establécese en proporción ao peso corporal do neno. Despois de aumentar a concentración de glicosa no sangue, pode ser necesaria unha inxestión de apoio de hidratos de carbono e observación, xa que despois da aparente eliminación clínica dos síntomas da hipoglucemia, o seu re-desenvolvemento é posible. En casos de hipoglucemia grave ou prolongada despois da inxección ou dextrosa de glucagón, recoméndase que a infusión se faga cunha solución de dextrosa menos concentrada para evitar o re-desenvolvemento da hipoglucemia.Nos nenos pequenos é necesario vixiar coidadosamente a concentración de glicosa no sangue, en conexión co posible desenvolvemento de hiperglicemia grave.
Uso concomitante con axentes hipoglucemicos orais, inhibidores da enzima que converten a angiotensina, disopiramida, fibratos, fluoxetina, inhibidores de monoaminoxidasa, pentoxifilina, propoxifeno, salicilatos, anfetamina, esteroides anabólicos e fenilfosfaminas masculinas, ciclofosfamines, hidroclorometaminofin poden mellorar a somatostatina e os seus análogos, sulfonamidas, tetraciclinas, tritocqualin ou troposfamida Eu ten un efecto hipoglucémico da insulina e aumenta a predisposición ao desenvolvemento da hipoglucemia.
O uso combinado de corticotropina, corticosteroides, Danazol, diazóxido, diuréticos, glucagon, isoniazida, estróxenos e progestogénios (por exemplo, presente nun anticonceptivo combinado), derivados de fenotiazina, hormona de crecemento, medicamentos simpatomiméticos (e.g., epinefrina, salbutamol, terbutalina), hormona da tiroide, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenitoína, a doxazosina pode debilitar o efecto hipoglucémico da insulina.
Os beta-bloqueantes, clonidina e sales de litio poden potenciar ou debilitar o efecto hipoglucémico da insulina.
O etanol pode potenciar ou debilitar o efecto hipoglucémico da insulina. O consumo de etanol pode causar hipoglucemia ou reducir os niveis de glicosa no sangue a niveis perigosos. A tolerancia ao etanol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas.
Con administración simultánea con pentamidina, é posible o desenvolvemento de hipoglucemia, que ás veces pode converterse en hiperglicemia.
Cando se combinan con axentes simpatolíticos, como beta-bloqueantes, clonidina, guanetidina e reserpina, é posible un debilitamento ou ausencia completa dos síntomas do reflexo (en resposta á hipoglucemia) a activación do sistema nervioso simpático.
CONDICIÓNS DE VACACIÓNS DE FARMACIA
TERMOS E CONDICIÓNS DE ALMACENAMENTO
Almacenar nun lugar escuro, fóra do alcance dos nenos a unha temperatura de 2 ° C a 8 ° C. Non conxele.
A vida útil é de 2 anos. Non use despois da data de caducidade indicada no paquete.
Insulina humana de acción curta
Forma de liberación, composición e embalaxe
Solución para inxección transparente, incoloro.
Excipientes: metacresol (m-cresol) - 2,7 mg, dihidrato de fosfato sódico dihidrato - 2,1 mg, glicerol 85% - 18,824 mg, hidróxido de sodio (para axustar o pH) - 0,576 mg, ácido clorhídrico (para axustar o pH) - 0,232 mg, auga d / i - ata 1 ml.
3 ml - cartuchos de vidro incoloro (5) - embalaxe de células de contorno (1) - paquetes de cartón.
3 ml - cartuchos de vidro incolor montados en xeringas e bolígrafos desechables SoloStar (5) - paquetes de cartón.
5 ml - botellas de vidro incoloro (5) - paquetes de cartón.
Acción farmacolóxica
Medicamento hipoglicémico, insulina de acción curta. Insuman Rapid GT contén insulina idéntica en estrutura á insulina humana e obtida por enxeñería xenética empregando a cepa K12 E. coli.
A insulina reduce a concentración de sangue, promove efectos anabolizantes e reduce os efectos catabólicos. Aumenta o transporte de glicosa ás células e a formación de glicóxeno nos músculos e no fígado, mellora o uso do piruvato e inhibe a glicoxenólise e a gliconeoxénese. A insulina aumenta a lipoxénese no fígado e no tecido adiposo e inhibe a lipólise. Promove o fluxo de aminoácidos ás células e a síntese de proteínas, aumenta o fluxo de potasio cara á célula.
Insuman Rapid GT é unha insulina de inicio rápido e curta duración de acción.Despois da administración de sc, o efecto hipoglucémico ocorre dentro de 30 minutos, alcanza un máximo en 1-4 horas, persiste durante 7-9 horas.
Farmacocinética
Non se proporciona información sobre a farmacocinética do medicamento Insuman Rapid GT.
- diabetes mellitus que precisa un tratamento coa insulina,
- tratamento do coma diabético e cetoacidosis,
- realización da compensación metabólica en pacientes con diabetes mellitus durante intervencións cirúrxicas (antes da cirurxía, durante a cirurxía e no período postoperatorio).
Características da aplicación:
En caso de control glicémico insuficiente ou tendencia a episodios de hiper- ou hipoglucemia, antes de decidir axustar a dose de insulina, asegúrese de comprobar o réxime prescrito de administración de insulina, asegúrese de que a insulina se inxecta na área recomendada, verifique a corrección da técnica de inxección e todos os outros factores. que pode afectar o efecto da insulina.
Dado que a administración simultánea de varios fármacos (consulte a sección "Interacción con outros medicamentos") pode debilitar ou aumentar o efecto hipoglucémico do medicamento Insuman® Rapid GT, non se deben tomar outros medicamentos durante o seu uso sen o permiso especial do médico.
A hipoglicemia ocorre se a dose de insulina supera a necesidade desta. O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes cunha baixa concentración de mantemento de glicosa no sangue.
Como ocorre con todas as insulinas, débese ter especial coidado e recoméndase un seguimento intensivo da concentración de glicosa en sangue para pacientes para os que os episodios de hipoglucemia poden ter especial significación clínica, como os pacientes con estenose grave das arterias coronarias ou cerebrais (risco de complicacións cardíacas ou cerebrais de hipoglucemia). , así como en pacientes con retinopatía proliferativa, especialmente se non sufriron fotocoagulación (terapia con láser), xa que teñen risco de amaurosis transitoria (completamente cegueira) co desenvolvemento de hipoglucemia.
Hai certos síntomas e signos clínicos que deberían indicar ao paciente ou a outros sobre o desenvolvemento de hipoglucemia. Estes inclúen: sudoración excesiva, humidade na pel, alteracións do ritmo cardíaco, aumento da presión arterial, dores no peito, ansiedade, fame, somnolencia, medo, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez da pel. , coordinación de movementos deteriorada, así como trastornos neurolóxicos transitorios (voz e visión deteriorados, síntomas paralíticos) e sensacións inusuales. Cunha diminución cada vez maior na concentración de glicosa, o paciente pode perder autocontrol e incluso conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer.
Por iso, todo paciente con diabetes que recibe insulina debe aprender a recoñecer os síntomas que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente a concentración de glicosa no sangue teñen menos probabilidades de desenvolver hipoglucemia. O propio paciente pode corrixir a diminución da concentración de glicosa observada no seu sangue ao inxerir azucre ou alimentos ricos en carbohidratos. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia. É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina.O incumprimento da dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento da concentración de glicosa no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Nos primeiros síntomas (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños) é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico o que ten.
Os pacientes deben ser avisados sobre as condicións nas que poden cambiar, ser menos pronunciados ou carecer completamente de síntomas que advirten do desenvolvemento da hipoglucemia, por exemplo:
- cunha mellora significativa no control glicémico,
- co desenvolvemento gradual da hipoglucemia,
- en pacientes maiores
- en pacientes con neuropatía autónoma,
- en pacientes con longa historia de diabetes,
- en pacientes que reciben simultaneamente tratamento con certos fármacos (ver sección "Interacción con outros fármacos). Tales situacións poden levar a unha hipoglucemia grave (e posiblemente a perda de coñecemento) antes de que o paciente se dea conta de que está a desenvolver unha hipoglucemia.
Se se detectan valores de hemoglobina glicosilada normal ou diminuída, debe considerarse a posibilidade de desenvolver episodios de hipoglucemia repetidos e non recoñecidos (especialmente nocturnos).
Para reducir o risco de hipoglucemia, o paciente debe seguir estrictamente a dosificación e o réxime nutricional prescritos, administrar correctamente as inxeccións de insulina e ser advertido dos síntomas do desenvolvemento dunha hipoglucemia.
Os factores que aumentan a predisposición ao desenvolvemento da hipoglucemia requiren un seguimento coidadoso e poden requirir un axuste da dose. Estes factores inclúen:
- cambio na área de administración da insulina,
- aumento da sensibilidade á insulina (por exemplo, eliminación de factores de estrés),
- inusual (actividade física aumentada ou prolongada),
- patoloxía intercurrente (vómitos),
- inxestión insuficiente de alimentos,
- saltar comidas,
- consumo de alcol,
- algunhas enfermidades endocrinas non compensadas (como a insuficiencia da pituitaria anterior ou a insuficiencia da cortiza suprarrenal),
- o uso simultáneo de certos fármacos (ver sección "Interacción con outros fármacos"). Enfermidades intercurrentes
Nas enfermidades intercurrentes é necesario un control metabólico intensivo. En moitos casos, indícanse probas de orina para a presenza de corpos cetonas e moitas veces é necesario axustar a dose da insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo polo menos unha pequena cantidade de hidratos de carbono regularmente, aínda que só poidan tomar unha pequena cantidade de alimentos ou se teñen un, e nunca deberían deixar completamente a administración de insulina. Reaccións inmunolóxicas cruzadas
Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar á insulina humana debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia do medicamento Insuman® Rapid GT debe valorarse na clínica mediante probas intradérmicas.Se durante unha proba intradérmica se detecta hipersensibilidade á insulina humana (reacción inmediata, como Arthus), debería realizarse un tratamento máis baixo supervisión clínica.
Impacto na capacidade de conducir vehículos ou outros mecanismos
A capacidade de concentración do paciente e a velocidade das reaccións psicomotrices poden verse afectadas como consecuencia dunha hipoglucemia ou, como resultado de disturbios visuais. Isto pode supoñer certo risco en situacións nas que estas habilidades son importantes (conducir vehículos ou outros mecanismos).
Debe aconsellar aos pacientes que teñan precaución e eviten a hipoglucemia mentres conducen. Isto é especialmente importante en pacientes que teñen unha redución ou falta de coñecemento de síntomas que indican o desenvolvemento de hipoglucemia ou teñen frecuentes episodios de hipoglucemia. En tales pacientes, a cuestión sobre a posibilidade de conducilos con vehículos ou outros mecanismos debe decidir individualmente.
Interacción con outras drogas:
Co-administración con axentes hipoglucémicos para administración oral, inhibidores da encima convertedora de angiotensina, disopiramida, fibratos, fluoxetina, inhibidores da monoamina oxidasa,
pentoxifilina, propoxifeno, salicilados, anfetamina, esteroides anabolizantes e hormonas sexuais masculinas, cibenzolina, ciclofosfamida, fenfluramina, guanetidina, ifosfamida, fenoxibenzamina, fentolamina, somatostatina e trimetoformilamina, tetroformofilamina, sulfonamide, sulfonamam o desenvolvemento da hipoglucemia.
O uso combinado de corticotropina, corticosteroides, Danazol, diazóxido, diuréticos, glucagon, isoniazida, estróxenos e progestogénios (por exemplo, presente nun anticonceptivo combinado), derivados de fenotiazina, hormona de crecemento, medicamentos simpatomiméticos (e.g., epinefrina, salbutamol, terbutalina), hormona da tiroide, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenitoína, a doxazosina pode debilitar o efecto hipoglucémico da insulina.
Os beta-bloqueantes, clonidina e sales de litio poden potenciar ou debilitar o efecto hipoglucémico da insulina.
Con etanol
O etanol pode potenciar ou debilitar o efecto hipoglucémico da insulina. O consumo de etanol pode causar hipoglucemia ou reducir os niveis de glicosa no sangue a niveis perigosos. A tolerancia ao etanol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. Con pentamidina
Con administración simultánea, é posible o desenvolvemento de hipoglucemia, que ás veces pode converterse en hiperglicemia.
Cando se combinan con axentes simpatolíticos, como beta-bloqueantes, clonidina, guanetidina e reserpina, é posible un debilitamento ou ausencia completa dos síntomas do reflexo (en resposta á hipoglucemia) a activación do sistema nervioso simpático.
Sobredose
Síntomas
Unha sobredose de insulina, como a administración do exceso de insulina en comparación co alimento ou a enerxía consumida, pode provocar unha hipoglucemia grave e ás veces prolongada e que poida poñer a vida.
Os episodios leves de hipoglucemia (o paciente está consciente) pódense deter tomando hidratos de carbono no seu interior. É necesario un axuste de dose de insulina, inxestión de alimentos e actividade física.
Os episodios máis graves de hipoglucemia con coma, convulsións ou trastornos neurolóxicos poden deterse mediante administración intramuscular ou subcutánea de glucagón ou administración intravenosa dunha solución concentrada de dextrosa.Nos nenos, a cantidade de dextrosa administrada establécese en proporción ao peso corporal do neno. Despois de aumentar a concentración de glicosa no sangue, pode ser necesaria unha inxestión de apoio de hidratos de carbono e observación, xa que despois da aparente eliminación clínica dos síntomas da hipoglucemia, o seu re-desenvolvemento é posible. En casos de hipoglucemia grave ou prolongada despois da inxección ou dextrosa de glucagón, recoméndase que a infusión se faga cunha solución de dextrosa menos concentrada para evitar o re-desenvolvemento da hipoglucemia. Nos nenos pequenos é necesario vixiar coidadosamente a concentración de glicosa no sangue, en conexión co posible desenvolvemento de hiperglicemia grave.
En determinadas condicións, recoméndase que os pacientes sexan hospitalizados na unidade de coidados intensivos para un control máis minucioso do seu estado e un seguimento da terapia.
Condicións de vacacións:
Solución para inxección 100 UI / ml.
5 ml de fármaco nunha botella de vidro transparente e incoloro (tipo I). A botella está cortada, espremida cunha tapa de aluminio e cuberta cunha tapa de plástico de protección. 5 frascos con instrucións de uso nunha caixa de cartón. 3 ml de fármaco nun cartucho de vidro claro e incoloro (tipo I). O cartucho está enrolado por un lado cun tapón e espremido cunha tapa de aluminio, por outra banda - cun émbolo. 5 cartuchos por ampolla de película de PVC e papel de aluminio. 1 embalaxe en forma de blister xunto coas instrucións de uso nunha caixa de cartón.
3 ml de fármaco nun cartucho de vidro claro e incoloro (tipo I). O cartucho está enrolado por un lado cun tapón e espremido cunha tapa de aluminio, por outra banda - cun émbolo. O cartucho está montado na xeringa e un bolígrafo desechable SoloStar®. En 5 plumas de xeringa SoloStar® xunto coa instrución da aplicación nun paquete de cartón.
O desexo dunha persoa por un estilo de vida saudable, limitando o uso de produtos nocivos, a actividade física e a ausencia de malos hábitos son de gran importancia para manter a saúde humana na maioría dos casos. Non obstante, ás veces, ao contrario de calquera lóxica, unha persoa que trata a súa saúde de forma responsable e coidada, enfróntase a graves trastornos metabólicos. Como pode ocorrer isto se unha persoa non bebeu, non se dedicou a excesos de comida, evitou o estrés e estivese fisicamente activa? Por desgraza, a razón reside na predisposición hereditaria, que é o factor determinante neste caso, proba de que pode ser unha enfermidade da diabetes mellitus tipo 1. Cal é a peculiaridade desta enfermidade e cal é o mecanismo do seu desenvolvemento?
Que é a diabetes?
A diabetes mellitus tipo 1 é unha enfermidade que se produce debido á morte de certas células que producen a hormona insulina no páncreas. A eliminación destas células e a posterior deficiencia de insulina provocan graves disfuncións nos procesos metabólicos e hiperglicemia.
Neste caso, o paciente pode sentir os seguintes síntomas:
Esta enfermidade, non diagnosticada a tempo, pode levar a unha persoa a cambios irreversibles nos riles, ataque cardíaco, amputación de extremidades e incluso morte. É por iso que é tan importante apoderarse da enfermidade cando só xorde para comezar o tratamento oportuno.
Por que a insulina é tan importante para o corpo?
Dado que este tipo de enfermidade aparece nun fondo de deficiencia de insulina, o tratamento tamén debería asociarse coa reposición da falta desta hormona para o corpo. Non obstante, para os principiantes é importante comprender cal é o seu papel nos procesos metabólicos.
As tarefas que resolve son as seguintes:
- Regulación da ruptura da glicosa, que é a principal fonte de nutrición das fibras musculares e das neuronas cerebrais.
- Acompañando a penetración de glicosa polas paredes das células das fibras musculares.
- Axustando a intensidade da formación de graxas e proteínas, dependendo das necesidades do corpo.
Dado que a insulina é a única hormona que ten un funcionamento tan amplo e diverso, é absolutamente indispensable para o corpo humano. É por iso que coa diabetes, o paciente vese obrigado a tomar unha sustancia cuxa composición está próxima a esta hormona. Estas drogas aforran ao paciente do desenvolvemento de patoloxías irreversibles dos órganos internos e dos vasos sanguíneos.
Tipos de insulina
As principais diferenzas entre os análogos da insulina humana na actualidade son tales factores:
- De que está feito o medicamento.
- A duración do medicamento.
- O nivel de purificación da droga.
Pola especificidade da fabricación, os preparativos pódense dividir en fondos obtidos do gando vacún, que con frecuencia causan efectos secundarios e alerxias, porcos e obtidos por enxeñaría xenética. Estes medicamentos inclúen, por exemplo, a insulina Rapid GT alemá.
Segundo a duración da exposición, o medicamento divídese en tales tipos:
- Insulina curta, que se administra un cuarto de hora antes das comidas, co fin de igualar o crecemento da hormona nunha persoa sa despois de comer. Estes fondos inclúen Insulin Insuman Rapid.
- Prolongada, que se debe administrar unha ou dúas veces ao día, co fin de simular a produción automática da hormona.
Na maioría dos casos, os dous tipos de hormonas son administrados ao paciente para satisfacer as necesidades diarias do corpo. Non obstante, para persoas que non son capaces de controlar a súa condición debido á idade ou trastornos mentais, adminístrase a dose aproximada calculada do medicamento. Responsable e atenta aos cambios no seu estado, unha persoa pode calcular de xeito independente a dose de insulina rápida.
Características de tomar o medicamento
Tomar medicamentos de acción curta permite que o paciente poida planificar de forma independente a súa dieta, sen depender tan estrictamente da dieta e da rutina diaria. Para iso, é importante calcular correctamente a inxestión de hidratos de carbono e o nivel de glicosa no sangue antes de comer.
A recepción de Insulin Insuman Rapid GT pode mellorar significativamente a calidade de vida do paciente, porque fai posible ter en conta o ritmo individual da vida dunha persoa, a súa dieta.
O método de uso do medicamento e a dosificación, así como as características de admisión e contraindicacións, deben ser estudados detidamente segundo as instrucións para Insulin Rapid, e tamén discutir co seu médico. Tamén ten moita importancia a capacidade do paciente para calcular correctamente a dose do medicamento.
Clasificación nosolóxica (ICD-10)
| Solución para inxección | 1 ml |
| substancia activa: | |
| insulina humana (100% insulina humana soluble) | 3.571 mg (100 UI) |
| excipientes: metacresol, dihidrato de fosfato sódico dihidrato, glicerol (85%), hidróxido de sodio (usado para axustar o pH), ácido clorhídrico (usado para axustar o pH), auga para a inxección |
Embarazo e lactación
Debe continuar o tratamento con Insuman ® Rapid GT durante o embarazo. A insulina non atravesa a barreira placentaria. O mantemento eficaz do control metabólico durante todo o embarazo é obrigatorio para as mulleres que teñen diabetes antes do embarazo ou para as mulleres que desenvolveron diabetes gestacional.
A necesidade de insulina durante o embarazo pode diminuír durante o primeiro trimestre do embarazo e normalmente aumenta durante o segundo e terceiro trimestre do embarazo. Inmediatamente despois do nacemento, a demanda de insulina diminúe rapidamente (aumento do risco de hipoglucemia). Durante o embarazo e especialmente despois do parto, é necesario un coidadoso control da concentración de glicosa no sangue.
Se está embarazada ou planea un embarazo, asegúrese de informar ao seu médico.
Durante a lactación materna, non hai restricións na insulinoterapia, non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
Fabricante
1. Sanofi-Aventis Deutschland GmbH, Alemaña.Industrialpark Hoechst D-65926, Bruningstrasse 50, Frankfurt, Alemaña.
As reclamacións dos consumidores deben enviarse ao enderezo en Rusia: 125009, Moscova, ul. Tverskaya, 22.
Tel .: (495) 721-14-00, fax: (495) 721-14-11.
2. CJSC Sanofi-Aventis Vostok, Rusia. 302516, Rusia, Rexión de Oryol, Distrito de Oryol, s / n Bolshekulikovskoye, ul. Livenskaya, 1.
No caso da produción da droga no Sanofi-Aventis Vostok CJSC, Rusia, as queixas dos consumidores deben enviarse ao seguinte enderezo: 302516, Rusia, Rexión de Oryol, distrito de Oryol, s / n Bolshekulikovskoye, ul. Livenskaya, 1.
Tel./fax: (486) 2-44-00-55.