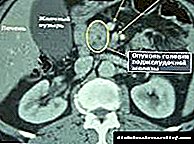
Tumor pancreático benigno
Tumores benignos do páncreas - son neoplasias que se caracterizan por conservar a diferenciación de células, teñen un curso favorable e poden desenvolverse a partir de tecidos produtores de hormonas, estruturas vasculares e nerviosas e epitelio de órganos. Os síntomas están determinados polo tipo de neoplasia: con tumores produtores de hormonas - aumento do nivel dunha determinada hormona, con outros tipos - dor, trastornos dixestivos, signos de compresión dos órganos veciños. Os principais métodos de diagnóstico son estudos instrumentais: ecografía, TC, RM. Tratamento cirúrxico: desde a enucleación do tumor ata a resección do páncreas.
Información xeral
Os tumores benignos do páncreas son unha rara patoloxía. A neoplasia ocorre cunha frecuencia de 1-3 casos por 1 millón de habitantes. A maioría das persoas de idade media e maior están afectadas. Poden ser solteiros ou múltiples, situados na cola, corpo ou cabeza dun órgano. Os pequenos tumores hormonais inactivos adoitan ser asintomáticos, converténdose nun achado accidental durante o exame doutras enfermidades. As neoplasias hormonais activas caracterízanse por cambios específicos no fondo endocrino.

Non se estableceron as razóns para o desenvolvemento desta patoloxía. Crese que son importantes os factores xenéticos que predispón a procesos neoplásicos, condicións ambientais adversas, tabaquismo e abuso de alcol. Un papel importante no desenvolvemento de tumores de páncreas na gastroenteroloxía moderna e a oncoloxía está asignado aos procesos inflamatorios do órgano, principalmente á pancreatite crónica.
A nutrición irregular tamén é un factor de risco para o desenvolvemento de neoplasias benignas: o predominio de alimentos graxos (principalmente de orixe animal), falta de fibra, proteínas, vitaminas, así como unha dieta inadecuada (falta de comidas regulares, alimentación excesiva).
Clasificación
Os tumores neuroendocrinos funcionais son máis frecuentemente diagnosticados: gastrinoma (neoplasia pancreática produtora de gastrina das células dos illotes de Langerhans), insulina e glucagón. A pesar de que tales formacións adoitan ser pequenas e non son propensas a un crecemento rápido, as súas manifestacións son moi específicas, xa que as células do neoplasma producen hormonas que entran na circulación sistémica.
A neoplasia pancreática benigna tamén inclúe hemangioma (unha formación que ten unha estrutura vascular), fibroma (a partir do tecido conectivo), lipoma (a partir do tecido adiposo), leiomioma (unha formación a partir de fibras musculares), neuroma ou schwannomas (neoplasias das células de Schwann localizadas en membranas nerviosas). Este tipo de tumores distínguense pola ausencia de manifestacións clínicas ata alcanzar un tamaño significativo.
Os síntomas de neoplasias pancreáticas benignas están determinados polo tipo de tumor. As neoplasias inactivas das hormonas adoitan ser un achado diagnóstico, xa que non presentan ningún síntoma ata alcanzar o tamaño e compresión substancial dos órganos adxacentes, o estiramento dunha cápsula de órgano ou o fluxo sanguíneo deteriorado. Normalmente, estes tumores son detectados durante o diagnóstico instrumental doutras enfermidades.
Varios signos permiten distinguilos preliminares dos malignos: a ausencia de síntomas clínicos (incluíndo as manifestacións da síndrome de embriaguez: debilidade, perda de apetito, fatiga, náuseas, baixa temperatura corporal), crecemento lento a un nivel normal de marcadores de tumor no sangue. Se un tumor pancreático de gran tamaño comprime órganos adxacentes, a dor é posible. As dores son constantes, dores, poden intensificarse cun cambio na posición corporal, a súa localización depende da ubicación da neoplasia.
As neoplasmas da cabeza do páncreas caracterízanse por dor no hipocondrio dereito e epigastrio, órganos do corpo - no abdome superior, cola - no hipocondrio esquerdo, rexión lumbar. Un tumor pode comprimir conductos biliares pancreáticos ou comúns, que se manifesta por signos de ictericia obstructiva: esclerótica e pel cutáneas, coceira, a aparición dunha cor escura de ouriños e decoloración das feces. Se se esprema algunha parte do intestino, pode producirse unha obstrución intestinal.
Os tumores benignos que producen hormonas teñen signos específicos, que están determinados pola hormona segregada. Os insululomas producen a hormona insulina, que afecta aos niveis de azucre no sangue. Os signos de tal neoplasia son síntomas de hipoglucemia: debilidade, sudoración excesiva, mareos, irritabilidade, taquicardia, cunha diminución significativa da glicosa no sangue, é posible coma hipoglicémico.
O gastrinoma maniféstase polo desenvolvemento de múltiples úlceras gastroduodenais, refractarias á farmacoterapia. As úlceras pódense localizar no estómago, no bulbar, ás veces incluso no xunio. Os pacientes presentan unha dor intensa na rexión epigástrica, caracterizada por quebraduras de ácido, azia. Debido á sobreproducción de gastrina, unha gran cantidade de ácido clorhídrico entra no lumen do tracto gastrointestinal, o que orixina unha motilidade intestinal deteriorada, danos na membrana mucosa e procesos de absorción deteriorados.
Os síntomas de glucagonoma están determinados por un aumento do azucre no sangue. A perda de peso normalmente significativa, a aparición de eritema migratorio necrolítico (erupción marrón vermella en varias partes do corpo, principalmente nas nádegas, coxas, ingle), pelado da pel, danos nas membranas mucosas (xingivite, estomatite, vaginite). No contexto da glucagonoma, pode desenvolverse diabete mellitus, cuxas características son a consecución bastante rápida da compensación, moitas veces só a terapia dietética, así como o raro desenvolvemento de cetoacidosis, angiopatía e nefropatía.
Diagnósticos
O diagnóstico desta patoloxía baséase no cadro clínico característico dalgúns tipos de neoplasias, así como nos resultados de métodos de investigación instrumentais e histolóxicos. Unha consulta cun gastroenterólogo suxire o tipo de tumor, canto tempo apareceron os síntomas e se progresan. Na historia da vida do paciente, as enfermidades inflamatorias do páncreas, o abuso de alcol son posibles.
Ao examinar a un paciente, o médico pode determinar o amarillo da pel e a esclerótica, indicando unha compresión mecánica do conduto pancreático ou biliar común polo tumor. Ao avaliar un exame sanguíneo xeral, os cambios son extremadamente raros. Unha proba de sangue bioquímica para insuloma e glucagonoma confirma un cambio no azucre no sangue. A definición dos marcadores tumorales é obrigatoria: antíxeno carcinoembrónico, CA 19-9, que no caso da natureza benigna da enfermidade non se incrementa.
Os métodos de diagnóstico máis informativos son os estudos instrumentais. A ecografía dos órganos abdominais realízase para visualizar a formación, determinar o seu tamaño e o estado dos ganglios linfáticos rexionais. Non obstante, con tumores que producen hormonas de pequenos tamaños, este método é ineficaz. CT e RM magníficamente informativos do páncreas, que permiten detectar neoplasias de pequenos tamaños e estudar en detalle a súa prevalencia.
Para determinar as neoplasias con múltiples focos (isto é típico para a insulina, a gastrina), realízase a escintigrafía - introdúcense no corpo radiofármacos, que son acumulados activamente polas células do tumor e a súa radiación está fixada no cadro. Se se sospeita de hemangioma, a angiografía realízase para avaliar o fluxo sanguíneo na formación e a súa relación co fluxo sanguíneo sistémico. Para estudar a estrutura histolóxica do neoplasma, para diferenciala de tumores malignos, realízase unha biopsia de punción pancreática cun estudo morfolóxico posterior de exemplares de biopsia.
Tratamento de tumores benignos do páncreas
O tratamento é só cirúrxico. Con tumores produtores de hormonas, lévase a cabo a súa enucleación (descaro). É recomendable a reseña da cabeza da glándula ou da cola en presenza de neoplasias no departamento correspondente do órgano. No caso da localización de grandes neoplasias na rexión da cabeza da glándula e unha saída deteriorada da bile, realízase unha resección de pancreatoduodenal (a formación elimínase xunto con parte da glándula e o duodeno). Un tratamento bastante eficaz para os hemangiomas é a embolización selectiva de arterias. A técnica consiste en bloquear o subministro de sangue á formación do tumor.
Nalgúns casos, cando con múltiples neoplasias produtoras de hormonas non é posible un tratamento quirúrgico radical, é necesaria a terapia sintomática. Con insulinoma e glucagonoma, o foco principal é a normalización do azucre no sangue. Co desenvolvemento de episodios de hiper- e hipoglucemia, realízase unha corrección adecuada con solucións de insulina ou glicosa. Asegúrese de nomear unha dieta. No tratamento de gastrinomas úsanse medicamentos que suprimen a hipersecreción gástrica: ranitidina, famotidina, omeprazol e outros. En casos graves, o gastrinoma con gastrectomía excisase (para evitar a recaída debido á eliminación incompleta do tumor).
Previsión e prevención
As neoplasias pancreáticas benignas na maioría dos casos teñen un prognóstico favorable, raramente dexeneran en maligno. Cun aumento do tamaño do tumor, pódense producir complicacións en forma de ictericia obstructiva, obstrución intestinal. Con eliminación quirúrgica oportuna, é posible unha cura completa. Non hai profilaxe específica. As medidas comúns para evitar o desenvolvemento de tumores pancreáticos benignos son a observancia dos principios dunha boa alimentación, a negativa a beber alcohol, así como o tratamento adecuado e oportuno da pancreatite.
Causas de tumores benignos do páncreas
Non se estableceron as causas de tumores pancreáticos benignos. Crese que se desenvolven baixo a influencia dos seguintes factores:
- Patoloxía xenética predispoñendo a procesos neoplásicos,
- Condicións ambientais adversas,
- Fumar tabaco
- Abuso de alcol.
Un papel importante no desenvolvemento de tumores pancreáticos benignos son os procesos inflamatorios do corpo, principalmente a pancreatite crónica. Os factores de risco para o desenvolvemento de neoplasias benignas inclúen unha alimentación irracional: o predominio de alimentos graxos na dieta, principalmente de orixe animal, falta de proteínas, fibra, vitaminas, dieta inadecuada (alimentación excesiva, falta de comidas regulares).
Síntomas de tumores pancreáticos benignos
Os síntomas de neoplasias pancreáticas benignas están determinados polo tipo de tumor. As neoplasias con hormona inactiva adoitan ser un achado diagnóstico. Non manifestan síntomas ata alcanzar un tamaño e compresión substancial dos órganos adxacentes, o estiramento da cápsula pancreática ou o fluxo sanguíneo deteriorado. Os médicos normalmente identifican tales neoplasias durante o diagnóstico instrumental doutras enfermidades.
Distínguense dos tumores malignos polos seguintes síntomas: ausencia de síntomas clínicos (incluíndo manifestacións da síndrome de embriaguez - fatiga, debilidade, náuseas, perda de apetito, temperatura corporal de baixo grao), crecemento lento a un nivel normal de marcadores de tumor no sangue.
Con compresión dun tumor pancreático de grandes tamaños de órganos veciños, é posible a dor. Os pacientes quéixanse de dores constantes, dores, agravadas por un cambio na dor de posición corporal. A súa localización depende da localización dunha formación benigna.
Os tumores da cabeza do páncreas maniféstanse por dor no hipocondrio dereito e na rexión epigástrica, o corpo do órgano no abdome superior, a cola na rexión lumbar e o hipocondrio esquerdo. A formación volumétrica pode comprimir conductos biliares pancreáticos ou comúns. Neste caso, aparecen signos de ictericia obstructiva:
- Icterus (amarelidade) da esclerótica e da pel,
- Coceira
- A aparición dunha cor escura de ouriños,
- Descoloración fecal.
Se se esprema algunha parte do intestino, pode producirse unha obstrución intestinal.
Os tumores benignos pancreáticos produtores de hormonas teñen signos específicos. Están determinados pola hormona secretada. Os insululos producen g insulina. Esta hormona afecta a glicosa no sangue. O gastrinoma (un tumor pancreático benigno que produce a gastrina que se desenvolve a partir das células dos illotes de Langerhans) maniféstase polo desenvolvemento de múltiples úlceras de estómago e úlceras duodenales resistentes á farmacoterapia. Os pacientes experimentan dor intensa na fosa do estómago. Eles están preocupados por ardor azedo, azia.
Debido ao exceso de produción de gastrina, unha gran cantidade de ácido clorhídrico entra no lumen do tracto gastrointestinal. Isto leva a unha deterioración da motilidade intestinal, danos na membrana mucosa e empeorando os procesos de absorción.
A glucagonoma maniféstase por síntomas dun aumento da glicosa no sangue:
- Perda de peso importante,
- A aparición de eritema migratorio necrolítico (un erupción pardo-vermello en varias partes do corpo, principalmente na ingle, cadros, nádegas),
- Pelar a pel
- A derrota das mucosas (xingivite, estomatite, vaginite).
No contexto de glucagonoma, a diabetes pode desenvolverse. Os seus trazos distintivos son a consecución bastante rápida de compensación e o raro desenvolvemento de cetoacidosis, nefropatía e angiopatía (danos nos riles e vasos sanguíneos).
Tratamento de tumores pancreáticos benignos
O tratamento das neoplasias pancreáticas de natureza benigna só é cirúrxico. Os cirurxiáns do hospital Yusupov levan a cabo o escorredor (enucleación) do tumor. Realízase a resección da cabeza da glándula ou da cola se hai un neoplasia no departamento correspondente do órgano. Se un tumor grande está situado na zona da cabeza da glándula e causa unha violación da saída da bilis, realízase unha resección de pancreatoduodenal (a neoplasia elimínase xunto con parte da glándula e o duodeno). Un método eficaz para tratar o hemangioma pancreático é a embolización selectiva das arterias, bloqueando o subministro de sangue á formación volumétrica.
Nos casos en que con múltiples tumores benignos pancreáticos produtores de hormonas non se pode realizar cirurxía radical, os médicos do hospital Yusupov realizan un tratamento sintomático. Con insulinoma e glucagón, os endocrinólogos prescriben medicamentos para normalizar os niveis de glicosa no sangue. Co desenvolvemento de episodios de hipoglucemia e hiperglicemia, realízase unha corrección adecuada con solucións de glicosa ou insulina.
Asegúrese de prescribir terapia dietética. Os xefes do hospital Yusupov preparan pratos dietéticos con produtos de calidade. As súas propiedades organolépticas non difiren da cociña na casa.
No tratamento de gastrinomas úsanse medicamentos que suprimen a hipersecreción gástrica (ranitidina, omeprazol, famotidina).En casos graves, os cirurxiáns realizan excisión de gastrinoma con gastrectomía (para evitar a recaída debido á eliminación incompleta do neoplasia).
Adenoma pancreático
Os cistadenomas serosos pancreáticos poden aparecer a calquera idade, pero son máis comúns nos anciáns. Son principalmente asintomáticos. Se o tumor está situado na cabeza do páncreas, pode interferir coa saída da bilis.
O diámetro medio das neoplasias seros é duns catro centímetros. Atópanse no corpo do páncreas. O tumor ten a forma dun contorno volumétrico e ben diferenciado do tecido pancreático circundante. Os tumores benignos serosos de páncreas están parcialmente encapsulados; os lóbulos consisten en numerosos pequenos quistes. En adenomas pancreáticos máis grandes pódense observar calcificacións.
Os adenomas benignos do páncreas endócrino son moito menos comúns que outros tumores do páncreas. Ao redor do 60% de todos os tumores pancreáticos endócrinos segregan insulina. Isto maniféstase pola síndrome de hipoglucemia:
- Aumento da suor,
- Estremecemento
- Xordes de debilidade severa
- Perda periódica de consciencia.
Na maioría das veces, os adenomas ocorren na cola e corpo do páncreas. Sitúanse baixo a cápsula. O tamaño das formacións pode ser duns poucos milímetros a 3-6 cm de diámetro. O tumor é de forma redonda, cuberto cunha fina cápsula. A consistencia das neoplasias pode ser densa ou suave.
Distínguense as seguintes variantes da estrutura microscópica de adenomas pancreáticos formados a partir de células de illote:
- Parénquima (tubular, sólido, trabecular, cribótico, adenomatoso, pericítico),
- Fibroso (con hialinose ou amiloidosis),
- Anxiomatoso
- Mixto.
Pola natureza da hormona producida, os adenomas pancreáticos divídense en 3 grupos:
- Ortoendocrina: secreta hormonas que son características da función fisiolóxica dos illotes (insulinoma, glucagonoma),
- Paraendocrina: produce hormonas, características e inusuales para as células endocrinas normais (corticotropinoma, gastrinoma, vipoma, neoplasias melanocitostimulantes),
- Poliandocrina: as súas células producen á vez varias hormonas.
A localización do adenoma no páncreas é determinada polos médicos do hospital Yusupov mediante angiografía, ecografía e tomografía computada. Con pequenos tamaños dun tumor benigno, os cirurxiáns realizan a súa enucleación. Se o tumor é grande ou se sospeita tumores múltiples, resérvase unha parte do páncreas. Se sospeitas dun tumor pancreático benigno, faga unha cita cun gastroenterólogo por teléfono.
Tumor pancreático benigno: prognóstico
Cada persoa na Terra ten polo menos unha enfermidade, pero non todos saben da súa presenza. O feito é que moitas enfermidades se fan sentir só despois dun longo período de tempo. Tales enfermidades son especialmente perigosas para a vida humana, porque canto máis tempo se desenvolva a enfermidade no corpo, máis difícil será tratar. Un exemplo sorprendente disto son varios tumores. Este artigo centrarase nun tumor pancreático benigno, que adoita ser tratado sen consecuencias graves, pero o proceso oculto do seu desenvolvemento pode causar moitas complicacións.
| Vídeo (fai clic para reproducir). |
Un tumor pancreático benigno é unha das máis raras enfermidades humanas. Os médicos rexistran só un par de casos por 1 millón de persoas, pero os patólogos teñen estatísticas diferentes: 1 caso por cada 5000 autopsias. Isto explícase polo feito de que o tumor se fai sentir só en caso de estiramento da cápsula do páncreas, cando o neoplasma alcanza un tamaño grande. Máis sobre os síntomas volveremos un pouco máis baixos.
| Vídeo (fai clic para reproducir). |
Existen varias subespecies desta enfermidade, pero están todas agrupadas. Este grupo, así como moitas outras enfermidades, teñen asignado un código estatístico para ICD 10. Para os tumores pancreáticos benignos, o código principal é D13.6, pero unha distinta está destinada a tumores de células illotas - D13.7.
A diferenza entre tumores malignos e benignos
As neoplasias benignas teñen varias diferenzas importantes con respecto ao cancro. Primeiro de todo, convén dicir que un tumor pancreático benigno case non remata na morte - esta é unha das diferenzas máis importantes.
Pasemos a unha lista máis estendida:
- O corpo dun tumor benigno consta das mesmas células que a glándula, mentres que o cancro está formado a partir de mutados.
- Os síntomas do cancro son dor severa, indixestión e dispepsia. Un tumor benigno raramente se expresa por ningún síntoma.
- O cancro de páncreas adoita mostrar signos de envelenamento: náuseas, vómitos, perda de peso, etc. Cun neoplasia benigna, están ausentes.
- Un tumor benigno crece moito máis lento que un cancro ou non se desenvolve en absoluto.
- O cancro esténdese aos tecidos e órganos veciños e un tumor benigno só queda nun órgano xa afectado.
Causas do tumor pancreático benigno
Case todas as enfermidades leves teñen causas, por exemplo, a gripe, pode dicir con seguridade que colleu o virus, pero o tumor na glándula é moi diferente aquí. Os médicos non estableceron razóns exactas para a aparición de neoplasias, con todo, identificaron un grupo de risco determinado. Inclúe:
- Fumadores que abusan do alcol, así como drogodependentes.
- Persoas con pancreatite crónica e inflamación prolongada na zona gastroduodenal.
- Persoas cuxos parentes tiñan enfermidades similares.
- Traballar con produtos químicos e radiación.
Unha das razóns tamén pode ser a desnutrición:
- Inxestión incorrecta de alimentos.
- Frecuente fame ou alimentación excesiva.
- A inxestión excesiva de graxa, picante e salgada.
- Falta de froitas e verduras na dieta.
Causas de tumores pancreáticos benignos
Non se estableceron as razóns para o desenvolvemento desta patoloxía. Crese que son importantes os factores xenéticos que predispón a procesos neoplásicos, condicións ambientais adversas, tabaquismo e abuso de alcol. Un papel importante no desenvolvemento de tumores pancreáticos na gastroenteroloxía está asignado aos procesos inflamatorios do órgano, principalmente á pancreatite crónica.
A nutrición irregular tamén é un factor de risco para o desenvolvemento de neoplasias benignas: o predominio de alimentos graxos (principalmente de orixe animal), falta de fibra, proteínas, vitaminas, así como unha dieta inadecuada (falta de comidas regulares, alimentación excesiva).
Neoplasia de cabeza pancreática: síntomas e tratamento
Un tumor (neoplasia) do páncreas é unha enfermidade insidiosa e mortal. Segundo a OMS, ao redor de 220 mil casos de enfermidade rexístranse anualmente no mundo. Destes, 213 mil terminan en morte. Isto débese á alta frecuencia de neoplasias precisamente malignas.
Dentro de cinco anos despois do diagnóstico dun tumor no páncreas, o 90% dos pacientes morren.
O número de pacientes que viven despois do tratamento dun tumor benigno está determinado pola natureza e o lugar da enfermidade.
A neoplasia pancreática (páncreas) é unha patoloxía neuroendocrina, é dicir, perturba o sistema endocrino. Incluso debido á simple eliminación de formacións, danse consecuencias graves para o páncreas.
O crecemento do tumor en órganos adxacentes (bazo, duodeno, fígado, estómago) causa a morte.
A presenza de oncoloxía pancreática é diagnosticada nas primeiras etapas só por un escarche, durante un exame físico.
Un maior desenvolvemento da enfermidade dá comentarios mestres sobre o benestar, que se confunden cos trastornos dixestivos.
Só un tumor maduro dá síntomas máis ou menos específicos característicos da oncoloxía.
No proceso de crecemento, a neoplasia esténdese a órganos e vasos próximos.
O bloqueo de condutos, a necrose de células ou tecidos individuais causan os seguintes síntomas.
- Dor regular no medio do abdome (rexión da primeira ou terceira vértebra lumbar). É a súa situación que pode indicar claramente problemas co cancro de próstata. No futuro convértese en tecido. Non depende da inxestión de alimentos, agrava a noite. A manifestación pode variar desde as convulsións ata a dor constante.
- Trastornos dispepticos. Pesadez no abdome, náuseas, vómitos. É especialmente común coa obstrución do intestino debido á súa esmagadora.
- Ictericia obstructiva. Amarelo da pel, ollos, uñas. Decoloración de feces e ouriños escuros. Un sinal seguro de espremer dos conductos biliares, o que causa un tumor na cabeza do páncreas.
- Cambio de apetito Rexeitamento de pratos graxos e cárnicos, café e alcol.
- Perda de peso dramática.
- Síntomas da diabetes Ocorre cando a neoplasia está situada na cola do páncreas,
- Anemia
Pódese prever un tumor pancreático benigno pola ausencia de embriaguez inherente a neoplasia maligna.
Este caso procede sen debilidade xeral, fatiga, febre alta, palidez. Especialmente optimista é a ausencia de náuseas e vómitos.
As neoplasias oncolóxicas fanse sentir só nas etapas tardías do desenvolvemento da patoloxía.
Se o cancro de páncreas se fai coñecido só nas etapas posteriores, ¿como protexerte?
E como sabes se hai predisposición á enfermidade?
O grupo de risco está determinado polos seguintes factores:
- idade a partir dos 50 anos
- xénero masculino (máis propenso á enfermidade),
- a presenza de enfermidades do estómago, intestinos,
- pancreatite crónica
- fumar: aumenta o risco de tumor pancreático tres veces,
- herdanza: un código xenético anormal determina principalmente a posibilidade dunha enfermidade,
- abuso de alcol
- unha dieta rica en carne e graxas saturadas, incluída a comida rápida,
- diabetes tipo 1
- ambiente nocivo
Un dos temas importantes e controvertidos é a diabetes. Non se debería detectar ás persoas que non deberían ter azucre elevado no sangue (homes de idade media sen exceso de peso), cando se detecte, a oncoloxía debería revisarse o páncreas. Aquí, a enfermidade pode non ser un factor de risco, senón un signo dun tumor ou outra patoloxía pancreática. En poucos casos, a orixe da enfermidade é un trastorno hormonal asociado á obesidade.
Os síntomas mencionados anteriormente dependen do tipo de danos nos órganos e das características estruturais do neoplasma. Un pouco máis abaixo hai unha descrición detallada da tipoloxía da enfermidade.
En primeiro lugar, a patanatomía divide os tumores en dúas categorías: benigna e maligna.
O primeiro caso é limitado no seu efecto sobre o corpo e pódese curar.
A súa característica é a diferenciación de células. Permite determinar o tecido a partir do cal crece a formación. Nalgunhas fontes chámase pólipo, son conceptos equivalentes.
O cancro de páncreas benigno está clasificado nas seguintes formas:
- Fibroma (tecido conectivo).
- Hemangioma (vasos sanguíneos).
- Neurinoma (sistema nervioso).
- Lipoma (tecido adiposo).
- Cistoma (unha cápsula chea de líquido está situada en varios lugares).
A opción máis segura é un hemangioma. Normalmente, esta é unha formación epitelial en bebés que tende a descompoñerse na primeira infancia. Ás veces está formado no fígado, raramente - o páncreas. Tal neoplasia chámase hemangioma cavernoso. Os métodos de tratamento son típicos para a oncoloxía.
Un tumor maligno é un caso inoperable coa propagación de metástases. A imposibilidade do tratamento débese ao crecemento da neoplasia. Ou crece dentro do corpo, transformando células saudables en células cancerosas, ou crece no tecido circundante. Neste caso, o tumor pode destruír todo o que lle sae.
O cancro maligno de páncreas segundo ICD-10 está determinado polo sitio da lesión:
- cabeza, corpo ou cola de páncreas,
- conduto pancreático
- células de illote
- varias localizacións.
A localización da neoplasia determina en gran medida os seus síntomas e tratamento. Situado na cabeza, estenderase ao fígado e ao duodeno, provocando trastornos dispepticos e ictericia. Dende a cola pode estenderse ata o bazo.
A creación dun selo patolóxico neste lugar provoca ascites e hipersplenismo. As células illotas son unha fonte adicional de insulina e algunhas outras hormonas. O seu fracaso é unha grave perda para o sistema endocrino.
Os síntomas non son suficientes para facer un diagnóstico.
É necesario realizar probas típicas e revisar a historia médica. Poderán indicar a causa do cancro.
Os exames iniciais inclúen a entrevista a pacientes e a detección de fontes indirectas.
- Análise da historia clínica (termo e natureza da enfermidade).
- Consideración dun historial médico da vida (determina a presenza de factores nocivos descritos anteriormente).
- Comprobación de casos de oncoloxía nos familiares do paciente.
- Certificación de síntomas.
Despois do exame inicial, ofrecerase un diagnóstico completo. Realízanse análises:
- detéctanse deficiencia de sangue (xeral), hemoglobina (anemia) e outros cambios,
- sangue (bioquímicos), en particular, o nivel de azucre, a presenza de diabetes mellitus tipo 1 ou insuloma,
- feces, realízase necesariamente coa súa decoloración (un signo da ausencia de estercobilina),
- A orina, con ictericia, estímase o volume de urobilinóxeno, que está formado a partir da bilirrubina
- marcadores tumorales CA 19-9, KEA (proteínas que sinalan a presenza de cancro).
Ademais utilízanse as seguintes ferramentas de detección de tumores:
- Exame por ecografía (ecografía).
- Tomografía computarizada (tomografía computarizada).
- Resonancia magnética (IRM).
- Chalangiopancreatografía retrógrada endoscópica (ERCP).
- Pancreatocolangiografía por resonancia magnética (MRPHG).
- Scintigrafía.
- Anxiografía.
- Biopsia
O ultrasonido é o método máis sinxelo. Ten un baixo custo, pero é totalmente seguro. Determina os cambios morfolóxicos nos tecidos, o seu nivel de ecogenicidade.
A TC caracteriza o tamaño, a localización do tumor e a implicación de órganos próximos. É máis preciso, pero funciona con base en raios x.
A resonancia magnética é máis segura que o método anterior, pero é máis cara. Amosa como xurde a neoplasia e as súas consecuencias, a difusión das mucosas e o deterioro da motilidade.
ERCP examina os condutos biliares. Enchese cun medio de contraste e tómase unha radiografía. Este último fala de cambios morfolóxicos nesta área, por exemplo, a esprema e a presenza de obstrución.
MRPHG examina a conduta biliar e pancreática. Determina o seu estado e forma, selos patolóxicos nas paredes dos tubos.
A escintigrafía determina a localización e outras características do tumor como resultado da introdución de substancias radioactivas no corpo.
A anxiografía é un exame de radiografía dos vasos sanguíneos. O último recurso, a falta de datos despois da TC e RM.
Unha biopsia é un diagnóstico diferencial completo, é dicir, determina a calidade do tumor. Realízase tomando unha mostra de tecido da lesión.
Para o tratamento cirúrxico do cancro de páncreas son necesarias as seguintes condicións: benignidade, o tamaño do tumor supera o centímetro, un aumento constante da educación ao longo dun ano e a presenza de síntomas.
É común eliminar un tumor pancreático mediante unha resección típica de tecido infectado.
Se é posible, pode ser substituído por outros métodos:
- cirurxía laparoscópica
- radioterapia
- quimioterapia.
A cirurxía tradicional do páncreas implica a eliminación dunha parte dun órgano. Por exemplo, a resección de pancreatoduodeno é a eliminación da cabeza da glándula e do duodeno. Por suposto, despois dun paciente non vive moito tempo. Tamén se propón un método de descaro para os tumores de células illotas.
A laparoscopia é un procedemento cirúrxico cun número mínimo de incisións. Neste caso, raramente se usa, a miúdo no tratamento de hemangiomas conxénitos infantís. Este é un método moderno de operación, a miúdo usando un láser.
A radioterapia está dirixida só a retardar a propagación da enfermidade. A previsión neste caso non é reconfortante: a vida útil prolonga 12-16 meses.
A quimioterapia tampouco é un axente terapéutico, pero está dirixida a unha regresión parcial do cancro. Ás veces, as drogas citotóxicas son a única saída posible.
Os expertos falarán sobre tumores de páncreas nun vídeo neste artigo.
Gazetov B.M., Kalinin A.P. Enfermidades cirúrxicas en pacientes con diabetes mellitus. Moscova, editorial "Medicine", 1991, 256 pp.
Gurvich, M.M. Dieta para a diabetes / M.M. Gurvich - M.: GEOTAR-Media, 2006. - 915 p.
Hürter, P. Un libro sobre a diabetes tipo 1. Para nenos, adolescentes, pais e outros / P. Hürter, L. Travis. - M .: Book on Demand, 2012. - 194 c.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Características da aparición de neoplasias
O páncreas é un elemento do sistema dixestivo humano. Desempeña un papel clave no proceso de dixestión de substancias necesarias para a vida humana. Está situado na cavidade abdominal, ten unha forma curva alongada, que recorda vagamente a unha vaina de faba. Divídese en tres partes compoñentes: cabeza, cola, corpo. Todos os mal funcionamentos da glándula levan a unha produción insuficiente das hormonas necesarias, a interrupción dos sistemas endocrinos e dixestivos.
O páncreas é un órgano "fráxil" do corpo humano que é facilmente susceptible de padecer enfermidades de diversas etioloxías: infeccións e outras inflamacións, a aparición de formacións benignas e oncoloxía.
Os científicos están a loitar co problema da aparición de tumores no corpo, pero as causas do proceso patolóxico aínda non están claras. Sábese que nun momento determinado aparece unha célula coa estrutura de ADN incorrecta. Se a inmunidade humana funciona completamente, tal célula destruíse inmediatamente. Un camiño diferente de eventos é posible: un mal funcionamento no corpo, as células malignas invaden novos territorios.
Segundo as estatísticas, un tumor pancreático é máis común nos homes despois de 60 anos. As mulleres e os mozos son menos propensos á aparición de neoplasias no sistema dixestivo. Un retrato típico dunha persoa en risco é un home maior que a idade de xubilación, con predilección por fumar e alcohol e antecedentes de enfermidades crónicas do páncreas, fígado e tracto dixestivo.
O tumor pode cubrir toda a superficie do órgano, situada no interior ou afectar a áreas individuais do páncreas. A clasificación internacional das enfermidades divide as neoplasias en función da localización no órgano. O tumor pode afectar á glándula:
- cola
- corpo
- cabeza
- conduto
- células de illote
- outras partes
- pode ter contornos borrosos.
Un tumor de cabeza pancreático diagnostícase máis que a metade dos casos de aparición. Aproximadamente a cuarta parte das neoplasias afectan ao corpo ou á cola do órgano.
A neoplasia é de dous tipos, como xa se dixo.
Benigno non se estende ás células saudables veciñas, pero aumenta gradualmente de tamaño, espremendo o tecido e bloqueando o funcionamento normal do órgano. A principal diferenza entre as neoplasias benignas e a oncoloxía é que as súas células están formadas por células das glándulas e os tumores malignos están formados a partir de células mutadas.
No corazón da composición de formacións benignas:
- tecido fibroso
- células de graxa
- nodos nerviosos.
O tumor neuroendocrino é un tipo especial, segregado pola capacidade de producir hormonas. Hai moito tempo que non aparece e con un alto grao de probabilidade desenvólvese un cancro de páncreas.
Este tipo de tumor é case imposible de diagnosticar nas primeiras etapas, porque a enfermidade na fase inicial procede sen síntomas pronunciados.
A neoplasia maligna esténdese ás células saudables veciñas. As áreas afectadas perden a capacidade de traballar correctamente, o corpo comeza a fallar gradualmente. Os tumores malignos desenvólvense extremadamente rápido: a función pancreática pódese alterar despois dos 3-6 meses.

Manifestacións do tumor pancreático
Os signos da enfermidade adoitan esconderse durante un longo período de tempo. Isto complica o diagnóstico, o paciente pode perder a oportunidade de comezar o tratamento en tempo e forma. Os síntomas móstranse plenamente só cando se chega a un tumor grande e depende da localización e da natureza. Sinais comúns:
- Náuseas, vómitos por intoxicación.
- Violacións do taburete. Nos produtos de refugallo pódense considerar restos de alimentos non dixeridos. Estes signos débense a que un número suficiente de enzimas non entra no tracto dixestivo.
- A dor é o principal síntoma de padecer un tumor. Aparece no hipocondrio esquerdo ou dereito, espállase ata o dorso e o pescozo. A síndrome da dor intensifícase cun forte cambio na posición corporal.
- A cor amarela da pel obsérvase se o tumor bloquea o conducto biliar, interferindo coa saída puntual da bile do corpo. O taburete do paciente é claro neste caso e a ouriña escurece.
- O sangrado interno maniféstase na presenza de sangue no vómito, feces negras. O síntoma ocorre se o tumor dá metástasis ao estómago.
- Debilidade, fatiga, aversión ao alimento, perda de peso rápida ocorre nas etapas tardías da enfermidade.
- Sensacións desagradables no estómago despois de comer.
- Boca seca, sede constante, coceira indican a aparición de diabetes. Aparece unha enfermidade se o tumor perturba a produción de insulina.
- Dor no fígado.
- Un aumento do tamaño do bazo.
- Dropsy: a acumulación de fluído na cavidade abdominal só se observa coa natureza maligna da enfermidade.
- Violación do ciclo menstrual en mulleres.
- Sudoración pesada.

Tratamento do tumor pancreático
O tratamento da enfermidade realízase dependendo de moitos factores:
- A natureza do neoplasma, a localización da localización.
- Fases do desenvolvemento do tumor.
- Tamaño da educación.
- O grao de dano aos órganos e tecidos veciños.
- A idade do paciente.
A maioría das persoas que sofren un tumor de páncreas teñen idade. Unha operación é perigosa para eles: hai unha alta probabilidade de parada cardíaca, perda de sangue grave e morte. Se o paciente ten máis de 60 anos, o médico decide non realizar intervencións cirúrxicas e limitarse a terapia de apoio.

Tratamento do cancro
Un tumor maligno afecta principalmente o conduto pancreático. Tres variedades principais deste tipo de ensino:
- Operable Pequenas formacións que non afectan aos tecidos e órganos veciños. Aparecer nas fases iniciais da enfermidade. Os tumores son eliminados cirurxicamente.
- Distribuído localmente. O tumor xa non está localizado no páncreas e vai máis alá do corpo. Moitas veces, o proceso patolóxico capta as células do tracto dixestivo, fígado, vesícula biliar.
- Metastásico: un tumor inoperable nas últimas etapas da enfermidade. As metástases non só afectan os tecidos veciños, senón que se espallan por todo o corpo.
O desenvolvemento de malignidade na maioría dos casos non vai acompañado de síntomas graves. Isto complica o diagnóstico oportuno, permitindo que a enfermidade progrese ata as etapas tardías.
O pronóstico para pacientes con cancro de páncreas é decepcionante. Segundo as estatísticas, a operación só se realiza nun de cada dez casos e non garante a recuperación completa. A complexidade da intervención cirúrxica vese agravada polas peculiaridades da localización do órgano afectado, a inaccesibilidade, a proximidade co intestino, o estómago, o fígado. Na segunda etapa, é completamente imposible afrontar o proceso patolóxico, a esperanza de vida do enfermo non supera os cinco anos. Se o diagnóstico dun tumor maligno se produciu nas etapas tardías da enfermidade, cunha gama completa de procedementos de apoio sen cirurxía, os pacientes viven non máis dun ano. Se non toma medidas, unha persoa morre dentro de seis meses por intoxicación, ictericia e outras complicacións.

Os obxectivos da intervención cirúrxica varían segundo o tamaño do tumor:
- Elimínase unha pequena formación xunto con parte da glándula.
- Cun tumor grande, elimínase todo o órgano.
- Se a formación estendeu metástases a tecidos e órganos veciños, non amosa límites claros, introdúcense medidas paliativas. Non curan a enfermidade, pero melloran significativamente a calidade de vida do paciente, reducindo a dor, a ictericia, a obstrución dos conductos biliares.
Ademais da intervención cirúrxica, o tratamento radiolóxico e a quimioterapia úsanse para tratar o cancro de páncreas.
A radioterapia é un método para tratar a oncoloxía. Baséase na destrución de células cancerosas con grandes doses de radiación. O tratamento realízase antes da operación para reducir o tamaño da formación e despois da cirurxía para eliminar os restos das células e tecidos afectados. A radioterapia axuda a facer fronte ás manifestacións negativas da enfermidade, pero ten efectos secundarios en forma de perda de cabelo, perda auditiva, perda de apetito e debilidade.
A quimioterapia implica a introdución no corpo humano de drogas tóxicas que bloquean o crecemento e a reprodución das células cancerosas. Evita a propagación do proceso patolóxico a outros órganos internos. O tratamento químico axuda a facer fronte a unha forte síndrome da dor que ocorre en pacientes con cancro, pero revela unha serie de consecuencias negativas para o corpo:
- Náuseas, vómitos.
- Cefalea.
- Fatiga
- Estado de ánimo deprimido.
- Violación do tracto gastrointestinal.
- Inhibición da inmunidade.
- Función renal deteriorada, fígado.
- Problemas co sistema endocrino.
A maioría dos médicos están convencidos de que se necesita un curso de quimioterapia para os pacientes con cancro. Se non, a enfermidade pode volver.

As fraccións de ASD son prescritas como un medicamento auxiliar para o tratamento de diversas formas de oncoloxía, incluídos tumores pancreáticos. A droga é un poderoso antiséptico con efecto inmunostimulante, acelera os procesos metabólicos a nivel celular. Inicialmente usado polos veterinarios, agora úsase para tratar enfermidades humanas, incluíndo tumores malignos e benignos. Está dispoñible en forma de gotas, que só se poden tomar baixo a supervisión dun médico. A pesar de que as fraccións de ASD son drogas con eficacia non probada, os pacientes mostraron unha tendencia positiva á hora de tomar o medicamento.
Tratamento de formacións pancreáticas benignas
O diagnóstico dun tumor pancreático está dirixido a identificar a súa natureza. Se se establece que o tumor é benigno, son posibles as solucións para o problema:
- A observación aplícase en presenza de pequenas entidades. O paciente debe seguir atentamente as instrucións do médico e someterse a exames médicos de rutina en tempo e forma.
- A cirurxía realízase se o tumor é grande e hai un alto risco de transformación nun tumor maligno.
A operación de Whipple realízase para eliminar calquera tipo de tumor. A formación elimínase xunto coa parte da glándula sobre a que se localiza. Durante o período de preparación, o paciente sométese a un exame preliminar, incluído:
- Exame de sangue bioquímico.
- Diagnóstico por ultrasóns do páncreas.
- Colangiopancreatografía de resonancia magnética: permite explorar a vesícula biliar e os condutos.
Durante a cirurxía, úsase anestesia xeral e relaxantes musculares. A operación considérase bastante traumática, durante a alta probabilidade de perda de sangue grande e a aparición de complicacións. Nalgúns casos, os cirurxiáns teñen que eliminar todo o órgano. As consecuencias desta manipulación son o desenvolvemento dunha forma severa de diabetes mellitus, que non é corrixida pola insulina. O período de recuperación despois da cirurxía leva moito tempo, o paciente está no hospital durante polo menos un mes. Despois da rehabilitación, o paciente debe engadir encimas especiais aos alimentos que promovan a dixestión. Isto é debido á deterioración da función pancreática debido á eliminación completa ou parcial. Despois da operación, é necesaria unha visita ao médico unha vez ao trimestre.

A laparoscopia ten lugar sen abrir a cavidade abdominal, empregando dispositivos especiais baixo anestesia xeral. O gas introdúcese na cavidade abdominal a través dunha abertura previamente feita no ombligo. A seguinte etapa da operación: dous cortes microscópicos. Suminístrase aire á cavidade abdominal e a introdución dun laparoscopio e manipulador. Un laparoscopio é un tubo delgado que remata cunha cámara. Os principais aspectos positivos deste tipo de operacións: a ausencia de perda de sangue significativa, a posibilidade mínima de complicacións, un curto período de rehabilitación. Se a cirurxía non se realiza correctamente, é posible ferir os órganos abdominais e os vasos sanguíneos.
Un tumor pancreático en casos raros é benigno. Segundo as estatísticas, a décima formación diagnosticada neste organismo non é recoñecida pola oncoloxía. O pronóstico para tumores pancreáticos benignos é favorable. Na maioría dos casos, despois da operación, prodúcese unha recuperación completa, a probabilidade dunha recaída da enfermidade é pequena.
Nutrición durante o tratamento do tumor
É necesario seguir unha dieta, especialmente para pacientes que padecen un tumor pancreático. Durante unha enfermidade, un órgano non pode estimular completamente a dixestión dos alimentos. Os pacientes terán que simplificar esta tarefa para que a glándula teña máis forza para loitar contra a enfermidade.
A base da dieta debe ser a comida rica en proteínas e carbohidratos:
- Verduras ao vapor.
- Froita.
- Unha pequena cantidade de carne fervida.
- Produtos lácteos desnatados: kefir, queixo.
- Caldos de carne lixeiros.
- Sopas de verduras.
Está prohibido comer fritos, fumados, picantes, graxas, beber bebidas alcohólicas, café, refrescos. Debes limitar ou rexeitar completamente a cocción, as conservas, os ovos fervidos, o té negro forte.
Coma en pequenas porcións a intervalos pequenos e regulares. É excesivamente excesiva e alimentar grandes pezas de comida mal mastigada. O volume de líquido bebido ao día é de polo menos 2 litros.
O método proposto de nutrición úsase no inicio da enfermidade, cando unha persoa aínda é capaz de levar unha vida completa. Nas etapas posteriores, é imposible comer alimentos por conta propia, o paciente recibe os nutrientes necesarios por administración intravenosa.
Despois da operación, a dieta do paciente pode ampliarse para incluír máis alimentos proteicos.
Por que hai un tumor pancreático?
Os científicos non poden dicir exactamente por que ocorre a enfermidade, pero chámanse varias causas indirectas:
- Fumar Máis da metade dos pacientes que sofren un tumor son fumadores con moitos anos de experiencia. As substancias na composición do fume do tabaco provocan a aparición de neoplasias malignas. A situación agudízase polo feito de que o tabaquismo regular de cigarros interfire co suministro adecuado de sangue para o corpo.
- Pankreatite crónica Un constante proceso inflamatorio lento contribúe á modificación de células saudables en tumores cancerosos.
- Diabetes mellitus. En persoas que padecen diabetes durante moitos anos, o nivel de glicosa está constantemente por encima do normal, o que ás veces aumenta a probabilidade de oncoloxía.
- Predisposición hereditaria. Se un dos membros da familia padecía tal enfermidade, o próximo dos parentes debería controlar atentamente a súa saúde e someterse a un exame oportuno.
- Sobrepeso O exceso de graxa e carbohidratos crea unha carga excesiva para o órgano e provoca a formación de células graxas adicionais nos tecidos, propensas a transformarse en tumores malignos.
- Nutrición inadecuada. Hai unha hipótese de que se a base da dieta son os pratos de carne graxa, o risco de neoplasias no páncreas aumenta. O alcol, a cafeína, a falta de verduras e froitas frescas teñen un efecto negativo.
- Enfermidades crónicas do fígado e órganos do tracto gastrointestinal. Especialmente perigoso neste aspecto é a úlcera gástrica: o intestino non pode neutralizar completamente todas as substancias tóxicas acumuladas no corpo.
- Enfermidades infecciosas.
- Intoxicación por substancias velenosas.
- Falta de actividade física completa.
- A idade avanzada do paciente.
- Vivir en condicións ambientais adversas, especialmente en zonas cun aumento da radiación.

Profilaxe tumoral pancreática
Como a enfermidade non ten causas obvias, a prevención inclúe medidas xerais de promoción da saúde:
- Deixar de fumar.
- Minimizando o uso de bebidas con alcohol.
- Tratamento da pancreatite crónica e aguda.
- O cumprimento dos principios dunha alimentación adecuada, a inclusión na dieta de alimentos ricos en fibras, vitaminas, oligoelementos.
- O exercicio regular e o exercicio exterior fortalece o sistema inmunitario e axuda a evitar a obesidade.
- Implementación puntual dos diagnósticos necesarios. As persoas con predisposición hereditaria á oncoloxía recomendan someterse a un estudo de cribado coa axuda de marcadores de tumor unha vez ao ano. Estas substancias aparecen no corpo en resposta á aparición dun tumor. Os oncomarkers distínguense pola propia formación, polas células veciñas ou polo sistema inmunitario humano. Coñécense preto de 200 variedades de proteínas que fan posible determinar a aparición de células malignas seis meses antes do inicio da enfermidade. Isto axuda aos especialistas a diagnosticar a oncoloxía a tempo, supervisar o seu desenvolvemento e prescribir tratamento.
O tumor pancreático require un seguimento constante por parte dos médicos. Suponse que tratará a enfermidade en tempo e forma, se non son previsibles as consecuencias por deplorables. Nas primeiras etapas do desenvolvemento do tumor, é posible unha recuperación completa sempre que se realice unha operación, un conxunto de medidas para destruír as células cancerosas por radiación e quimioterapia.
Cancro de páncreas
O páncreas ten tecido exocrino, que produce enzimas dixestivas e endócrino, cuxa función é producir certas hormonas. Así, segundo a orixe, illan os tumores malignos exocrinos e endocrinos do páncreas. Os primeiros son moito máis comúns. Cando se fala de cancro de páncreas, na maioría dos casos significan tumores exocrinos.
Adenocarcinoma - Un tumor glandular é o tipo máis común de cancro exocrino. Ocorre nun 80-95% dos casos. Na maioría dos casos, o tumor é orixinado por células que revesten os conductos pancreáticos (adenocarcinoma ductal). Menos comúns son as neoplasias orixinadas por células que producen enzimas dixestivas nos acini. Este cancro chámase célula acinar.
Separado Tumores intraductos papilarios e cisticos mucinosos asociados a cancro invasor. Estas neoplasias son benignas, pero co paso do tempo poden transformarse en cancro. As persoas que son diagnosticadas con estas patoloxías deben ser controladas por un médico. Os tumores quísticos normalmente elimínanse cirurxicamente debido ao risco de malignidade. A cirurxía papilar realízase baixo certas condicións, por exemplo, se o neoplasma está no conduto principal.
Tipos máis raros de malignidade do páncreas: cancro escamoso, indiferenciado, adenosquama, cistadenocarcinoma, carcinoma de células cricoides.
Menos do 5% de todas as neoplasias pancreáticas son tumores que se desenvolven a partir de células endocrinas (tumores neuroendocrinos, ou tumores de células de illote): gastrinomas, insulinomas, glucagonomas, somatostatinomas. Na maioría das veces son benignos, pero poden ser malignos, ademais, incluso unha biopsia non sempre axuda a establecer o diagnóstico correcto a tempo.
Cancro de páncreas
O cancro de cabeza pancreático é máis común. Por exemplo, preto do 75% dos adenocarcinomas ductais localízanse aquí. Os tumores malignos eliminados da cabeza teñen un tamaño medio de 2,5-3,5 cm, mentres que no corpo e na cola adoitan ser máis grandes. Non obstante, debido á localización próxima do conducto biliar, incluso pequenas neoplasias da cabeza son capaces de espremerla e levar a ictericia obstructiva. Outras complicacións características: estenosis duodenal e hemorraxia por cancro en descomposición.
Cancro de páncreas
O corpo do páncreas é a segunda parte máis común do órgano en termos de localización do cancro. Os adenocarcinomas ductais atópanse aquí no 18% dos casos. Se o tumor está no corpo ou na cola, entón, en comparación co cancro de cabeza, son máis comúns complicacións como tromboflebite, flebotrombose e diabetes mellitus. Ao parecer, isto débese a que as neoplasias do corpo e da cola son máis grandes. Se se produce ictericia, normalmente indica cancro esquecido.
Cancro de páncreas
O cancro de cola pancreática é o menos común. Só o 7% dos adenocarcinomas ductais teñen tal localización. Debido á proximidade do estómago, do colon e do pulmón, estes tumores son máis difíciles de detectar durante unha ecografía.

Cancro de páncreas
A clasificación do cancro de páncreas en fases baséase no sistema TNM xeralmente aceptado.
A letra T indica as características do tumor primario. T1: un tumor que se atopa dentro do páncreas, ten un tamaño de ata 2 cm (T1a) ou máis (T1b) e non crece na cápsula, vasos sanguíneos e órganos veciños. A etapa T2 e T3 indican un grao diferente de invasión do cancro en diferentes estruturas.
A letra N indica a propagación das células cancerosas nos ganglios linfáticos. N0 - os focos nos ganglios linfáticos están ausentes. N1,2,3: a propagación do cancro en varios grupos de ganglios linfáticos.
M é a presenza (M1) ou a ausencia (M0) de metástases distantes.
Dependendo das combinacións de diferentes valores de T, N e M, o cancro de páncreas divídese en catro etapas con sub-etapas:
T1a
T1b
T2
T3
Cancro de páncreas con metástasis
Por desgraza, o cancro de páncreas con metástase (estadio IVb) é común: diagnostícase nun 45-55% dos pacientes. Normalmente, os focos secundarios localízanse en varias partes da cavidade abdominal, fígado, pulmóns e ósos. O tratamento radical en tales casos é imposible, pero os médicos poden deter a dor e outros síntomas dolorosos, prolongar a vida do paciente.
Metástasis pancreáticas
Ás veces un tumor que se atopa no páncreas é en realidade unha metástase do cancro doutro órgano. Isto raramente ocorre: o cancro metastático só representa o 2% de todos os tumores malignos do páncreas. O tumor primario atópase con máis frecuencia nos pulmóns, glándula mamaria, riles, tracto gastrointestinal e glándula prostática. Ás veces o melanoma, o osteosarcoma, o leiomiosarcoma, o carcinoma de Merkel metástase ao páncreas.
Causas do cancro de páncreas
Hai factores de risco que desencadean o desenvolvemento de tumores malignos no páncreas. Os principais son:
- Diabetes mellitus. Por razóns descoñecidas, aumenta o risco de enfermidade nas persoas con diabetes tipo 2. Non se estudaron os riscos en pacientes con diabetes tipo 1.
- Enfermidade do cálculo biliar.
- Pankreatite crónica O risco é especialmente elevado entre os fumadores. Non obstante, lonxe de todas as persoas a inflamación crónica no tecido pancreático leva ao desenvolvemento dun tumor.
- Cirrosis do fígado. Existen algunhas evidencias de que esta enfermidade provoca cancro de páncreas.
- Algúns factores hereditarios: casos de carcinoma pancreático na familia, mutación no xene BRCA2, síndrome de Lynch, síndrome de nevi displásico múltiple.
- Asociado con melanoma.
- Fumar Un dos principais factores de risco. Sábese que arredor dun 20-30% dos casos de oncoloxía están asociados a fumar cigarros, pipas, puros.
- Uso frecuente de alcol. Non se estableceu unha relación causal directa entre a inxestión de alcol e o cancro de páncreas. Pero sábese que, con beber frecuente, aumenta o risco de pancreatitis crónica, enfermidades de cirrosis, que á súa vez son factores de risco.
- Sobrepeso Establece que en persoas obesas o risco increméntase nun 20%. Particularmente elevada ameaza é a deposición excesiva de graxa no abdome, aínda que unha persoa teña un peso normal.
- Idade maior de 60-65 anos. Case todos os pacientes teñen máis de 45 anos. Dous terzos teñen máis de 65 anos. A maioría das veces a enfermidade atópase en persoas maiores de 70 anos.
- Os quistes e os adenomas do páncreas considéranse enfermidades precancerosas.
¿Pode preverse o cancro de páncreas?
Non todos os factores de risco poden verse afectados, pero existen algunhas medidas preventivas eficaces. Primeiro de todo, paga a pena renunciar a fumar, isto axudará a reducir o risco de varios tipos de cancro á vez. O lanzamento nunca é tarde, os beneficios para a saúde serán de todos os xeitos. Intenta manter un peso saudable, renuncia ao alcol. Segundo algúns estudos, non existen doses seguras. Se no traballo tes que entrar en contacto con produtos químicos nocivos, observar as normas de seguridade e usar equipos de protección persoal.
Dor de cancro de páncreas
O primeiro signo dunha enfermidade, por regra xeral, é a dor. A súa aparencia suxire que o tumor creceu en terminacións nerviosas. A intensidade da dor pode ser diferente, desde unha sensación de malestar ata ataques agudos. A localización da dor depende de que parte do órgano estea afectada:
- a cabeza está debaixo da costela dereita,
- cola: no abdome superior da esquerda
- todo o páncreas é unha dor de cintura.
As sensacións de dor intensifícanse cando o paciente está de costas despois de tomar alimentos graxos e picantes, bebidas alcohólicas. Moitas veces estes síntomas tómanse para manifestacións de pancreatite ou outras enfermidades, atribuídas a erros na dieta e adicción ao alcol. Moita xente non vai aos médicos durante moito tempo, e o tumor avanza mentres tanto.
Ás veces a primeira manifestación do cancro de páncreas é a trombose venosa profunda da perna. Esta condición maniféstase polos seguintes síntomas:
- dor
- hinchazón
- vermelhidão
- febre na pel das pernas.
Se se desprende un anaco de coágulo de sangue, migra aos vasos dos pulmóns e bloquea o seu lumen, desenvólvese unha complicación: embolia pulmonar.
Ictericia obstructiva
Esta complicación desenvólvese cando un tumor comprime o conduto biliar. Os síntomas son característicos:
- a pel, as mucosas e a esclerótica dos ollos tórnanse ictericas,
- a ouriña está escurecendo, parece unha cervexa escura
- o taburete vólvese incoloro
- o estómago aumenta debido a un aumento do fígado e da vesícula biliar,
- preocupado pola picazón da pel.
Itericia acumúlase lentamente. Primeiro, a pel ten unha cor amarela brillante, despois adquire gradualmente un matiz verdoso. Co tempo, insuficiencia renal e hepática, desenvólvese unha hemorraxia intensa e o paciente morre.
Intoxicación
Coa caries do tumor no sangue, prodúcense substancias que levan á intoxicación do corpo. Aparecen os seguintes síntomas:
- perda de peso súbita
- diminución do apetito, especialmente en relación cos alimentos graxos, carne,
- debilidade, fatiga,
- febre
- depresión frecuente
- letarxia, apatía.
Cancro de páncreas: código ICD-10
Na Clasificación Internacional de Enfermidades da Décima Revisión (ICD-10), o cancro de páncreas está asignado o código C25 - "neoplasias malignas do páncreas". Identifica oito diagnósticos clarificadores - subtópicos:
- C25.0 - tumores da cabeza do páncreas,
- C25.1 - tumores malignos do corpo do páncreas,
- C25.2 - tumores da cola do páncreas,
- C25.3 - tumores do conduto pancreático,
- C25.4 - neoplasias das células illotas,
- C25.7 - tumores doutras partes do órgano,
- C25.8 - Lesión tumoral de varias partes enumeradas anteriormente,
- C25.9 - Tumor non especificado do páncreas.
Tratamento cirúrxico
A eliminación cirúrxica do tumor só é posible nun 10-15% dos casos. Neste caso, hai que cumprir tres condicións:
- o cancro de páncreas non debe xerminar nos órganos veciños,
- non debería haber metástasis
- a saúde do paciente debería poder sufrir unha operación importante (polo tanto o tratamento cirúrxico faise máis a miúdo nos mozos).

Durante a operación, elimínase parte do páncreas ou a súa totalidade, ás veces con parte do duodeno, o estómago, o conducto biliar común, os ganglios linfáticos máis próximos, se están afectados polo proceso do tumor. Na maioría das veces, ten que recorrer á cirurxía de Whipple: resección pancreatoduodenal.
Os cirurxiáns expertos traballan na clínica europea e funcionan un quirófano ben equipado. Realizamos operacións de calquera complexidade.
Nalgúns casos establécese unha anastomose entre a vesícula biliar e o xiuno, o que proporciona un fluxo directo de bile. Cando o tumor non pode ser eliminado debido a unha xerminación profunda, os médicos recorren a unha serie de manipulacións que facilitan a eliminación da bile e melloran o benestar do paciente.
Despois do tratamento radical, o paciente debe tomar encimas e preparados de insulina para a vida.
O cancro de páncreas está a medrar moi rápido. Se non é posible un tratamento radical, non é recomendable eliminar parte do tumor, especialmente en persoas maiores que padecen enfermidades concomitantes. Os riscos de cirurxía grave superan os beneficios potenciais.
Unha das complicacións máis comúns e graves do cancro de páncreas é a ictericia obstructiva. Para restaurar a saída da bilis, recorren a intervencións paliativas:
- Unha anastomose entre o jejuno e a vesícula biliar.
- Inserción dun catéter de drenaxe durante a colangiopancreatografía retrógrada endoscópica (ERCP). O catéter está obstruído periódicamente, cada 3-4 meses debe cambiarse.
- Instalación dun stent (un marco de metal ríxido cunha parede de malla que ensancha o lumen do conduto) durante a colangiografía transhepática percutánea.
Quimioterapia

A quimioterapia para o cancro de páncreas ten un efecto débil. Na maioría das veces, son prescritos en combinación con radioterapia, especialmente con tumores inoperables, co fin de prolongar a vida e mellorar o benestar do paciente.
A terapia hormonal mostra bos resultados, xa que os receptores de estróxenos, que estimulan o seu crecemento, adoitan estar presentes nas células tumorais do páncreas. Nalgúns casos, as drogas hormonais axudan a prolongar a vida do paciente.
Radioterapia para o cancro de páncreas
Na maioría das veces, a radioterapia prescríbese despois da cirurxía para matar as células cancerosas que quedan no corpo. Un curso de radioterapia preoperatoria (neoadxuvante) ás veces prescríbese para facilitar a eliminación do tumor. Con cancro inoperable, a radioterapia pode ser o principal método de tratamento, que axuda a aliviar a dor da dor.
Nutrición do cancro de páncreas
Moitas persoas con cancro de páncreas están desnutridas. Por mor disto, perden moito peso, constatan constantemente debilidade, anemia e outras complicacións. Por iso, sempre é importante avaliar o estado nutricional de tales pacientes e realizar a súa corrección. A nutrición debe ser o máis completa posible, tendo en conta as capacidades fisiolóxicas do paciente.
Moitos pacientes deben tomar enzimas pancreáticas en forma de pílula regularmente. Se unha persoa non pode comer por conta propia, a súa alimentación realízase a través dun tubo nasogástrico: un catéter delgado introducido polo nariz no estómago.
Cancro de páncreas: esperanza de vida
O cancro de páncreas ten unha taxa de supervivencia relativamente baixa de cinco anos. Nas primeiras etapas conforman o 5-14%, nas etapas posteriores o 1-3%.

Aínda que se diagnostique tarde o cancro e o pronóstico é claramente desfavorable, isto non significa que non se poida axudar ao paciente. Os médicos da Clínica Europea saben como aliviar a dor e outros síntomas dolorosos, prolongar a vida e asegurar a súa calidade digna. Asumimos o tratamento do cancro de páncreas en calquera momento.
Síntomas dun tumor benigno
No caso dun tumor pancreático benigno, os síntomas pódense expresar de diferentes xeitos, dependendo da estrutura, tamaño e ubicación histolóxica. Nunha fase inicial, cando a neoplasia aínda é pequena, pode que non haxa síntomas en absoluto ou son tan insignificantes que unha persoa non lles presta atención. Normalmente, nos primeiros tempos, un tumor é detectado por azar durante calquera exame rutineiro do paciente.
Se crece máis lonxe e alcanza un tamaño importante, comeza a comprimir os conductos, nervios e vasos pancreáticos.
Nun estadio precoz do paciente, a dor no abdome, hipocondrio dereito e esquerdo, molestias e dor despois de comer, apetito deteriorado, perda de peso, náuseas, fatiga xeral do corpo. A medida que o tumor vai medrando, aparecen signos máis graves que non se poden esquecer. A medida que aumenta o tamaño, a neoplasia esprema e bloquea os conductos biliares, como resultado da cal a bile entra no sangue do paciente. Os síntomas deste fenómeno poden ser a mancha da pel e a esclerótica en amarelo, decoloración das feces, diarrea persistente, náuseas, picazón grave da pel.
Nas etapas posteriores, o paciente adoita ter vómitos despois de comer, unha constante sensación de ansiedade, calafríos, aumento da sudoración.
Con este tipo de tumor, como un insuloma, o paciente desenvolve hipoglucemia, debilidade grave. Nalgúns pacientes, os síntomas aparecen de súpeto, noutros poden aumentar gradualmente.
Cancro de páncreas
O tumor de cabeza pancreático máis común é o cancro. O maior risco de desenvolver esta enfermidade está nas persoas maiores. O neoplasma crece a partir das células epiteliais do tecido glandular ou dos conductos. As causas exactas da súa aparición non son coñecidas na medicina hoxe en día, pero os factores que provocan a súa aparición son os mesmos que noutras enfermidades do páncreas. Isto é obesidade, abuso de alcol, herdanza, cirrosis.
O cancro de páncreas é difícil de diagnosticar e polo tanto acaba case sempre para un paciente fatal. Isto é debido a unha serie de razóns. En primeiro lugar, raramente se detectan malignidades do páncreas nas primeiras etapas, xa que esta enfermidade non presenta síntomas pronunciados. En segundo lugar, con bastante frecuencia, os pacientes por idade avanzada teñen contraindicacións para a intervención cirúrxica (o único método de tratamento posible). En terceiro lugar, debido á detección tardía, é completamente imposible eliminar a neoplasia.
O cancro de páncreas metástase moi rápido no páncreas e órganos adxacentes. Por iso, a taxa de supervivencia dos pacientes incluso despois da cirurxía é moi baixa.
Tipos de neoplasias malignas e os seus síntomas
O carcinoma pancreático é un neoplasia maligno; desenvólvese a partir de células da glándula. Por regra xeral, este tumor desenvólvese rapidamente e difire do resto en gran agresividade. Dependendo das células que formaron, as neoplasias malignas divídense nos seguintes tipos:
- adenocarcinomas ductais - formados a partir de células dos conductos pancreáticos,
- cistadenocarcinoma: a transformación dun quiste nun tumor
- adenocarcinomas mucosos - un tipo raro de cancro endometrial, a neoplasma consiste en células císticas que segregan moco, son perigosas por metástase aos ganglios linfáticos,
- Carcinoma de células escamosas - desenvólvese a partir do tecido epitelial e as membranas mucosas, caracterízase por un desenvolvemento rápido e un curso agresivo.
A miúdo, os síntomas que indican o desenvolvemento dun tumor maligno do páncreas aparecen xa nas etapas tardías, cando comeza a comprimir os órganos ou condutos internos.
O primeiro e principal signo é a dor, co crecemento do neoplasma, intensifícase. A localización da dor depende a miúdo de que parte do páncreas está afectada. Se a cabeza está afectada, entón a dor concéntrase baixo a costela dereita, se a cola está na parte superior esquerda da cavidade abdominal, se a patoloxía afectou a todo o páncreas, entón a dor é coma a cintura. Na posición cando unha persoa está de costas, a dor intensifícase. Especialmente agravado despois de comer alimentos graxos, fritos e picantes e tomar bebidas alcohólicas. Moitas veces as persoas non dan importancia a estes síntomas, atribuíndoos á pancreatite. Outro síntoma común do cancro de páncreas é a perda de apetito, ás veces incluso a anorexia, o que resulta nunha forte diminución do peso corporal do paciente.
Nos casos en que a neoplasia comprime o conducto biliar, a ictericia se desenvolve, a pel integra un matiz de cor verde-amarelada e pode aparecer coceira severa. Náuseas e vómitos ocorren cando un tumor comprime o duodeno e o estómago. Este fenómeno sempre vai acompañado de diarrea.
Os síntomas do cancro de páncreas tamén inclúen o bazo agrandado e o sangrado interno das venas internas do estómago, o desenvolvemento de colecistite aguda e pancreatite aguda.
Un tumor neuroendocrino pancreático (tumor neo) distínguese do resto pola presenza de síntomas vivos e perturbacións endocrinas no corpo do paciente. Debido a que provoca cambios significativos no sistema endócrino, as úlceras intestinais, a diarrea frecuente, o broncoespasmo, a fibrose son inherentes a ela.
O tumor neuroendocrino pancreático ten un prognóstico mixto para o paciente, a eficacia do seu tratamento depende do nivel de malignidade.
Tratamento do tumor pancreático
O tratamento dun tumor pancreático non se realiza de xeito conservador, só cirurxicamente. Canto antes se detecte un tumor e se efectúe a operación, mellor será o prognóstico para o paciente. Os pacientes cun tumor benigno teñen moito máis probabilidades de recuperarse. Para os pacientes con cancro, o prognóstico é decepcionante. Segundo as estatísticas, só o 15% dos pacientes poden ser operados. Debido a que o cancro de páncreas é case sempre metastásico e un progreso rápido, en pacientes no momento de detectar un tumor, os órganos e os ganglios limfáticos xa están afectados por metástasis. Neste caso, os médicos xa non se comprometen a operar o tumor. De todos os operados, aproximadamente o 20% morre durante a cirurxía. E de todos os pacientes que foron operados por cancro de páncreas, só o 10% vivirá máis de 5 anos despois da cirurxía.
Tales métodos como a radioterapia e a quimioterapia poden reducir lixeiramente o tamaño do neoplasia, que en combinación con analxésicos aliviarán as condicións do paciente antes da morte.
Dieta para neoplasias pancreáticas
Unha dieta para un tumor pancreático é un dos compoñentes importantes do tratamento. Debe ser deseñado para reducir a carga do estómago e evitar a actividade pancreática innecesaria na produción de encimas para a descomposición de alimentos. A nutrición do paciente debe estar equilibrada, necesitando unha cantidade suficiente de vitaminas e minerais para el. En primeiro lugar, o paciente debe rexeitar alimentos fritos, graxos, afumados e picantes, bebidas alcohólicas, produtos de panadaría e repostería, bebidas carbonatadas, café.
Non se recomenda que se alimente excesivamente ao paciente, é mellor comer a miúdo, pero aos poucos. O mellor é comer alimentos que aforren o estómago: ao vapor, no forno ou fervido, picado antes do uso.
Dos produtos en ácido láctico, recoméndase escoller aqueles nos que o contido máis baixo de graxa. Por suposto, só unha dieta non é capaz de liberar ao paciente do tumor, pero adherirse a ela pode aliviar significativamente os síntomas.
Para reducir o risco de desenvolver tumores, as persoas que padecen pancreatite necesitan comer adecuadamente, supervisar a variedade de dietas, abandonar o alcol e fumar, evitar comer excesivamente verduras e froitas. Para non perder o momento e detectar as neoplasias oportunas no páncreas, recoméndase someterse a exames programados polo menos unha vez cada seis meses.