Diabetes e todo sobre iso

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
A diabetes mellitus é unha enfermidade perigosa. A deficiencia de hormona insulina producida polo páncreas provoca un mal funcionamento de todos os órganos e sistemas internos do corpo humano. A violación do metabolismo dos carbohidratos leva a un aumento do nivel de glicosa (azucre) no sangue, que non pode facer fronte ao tecido, o que, á súa vez, leva a un desequilibrio do metabolismo de auga-sal, minerais, proteínas e graxas. A combinación de cambios hormonais e metabólicos en ausencia do tratamento integral necesario leva graves complicacións: vertedura, infarto de miocardio, danos graves nos vasos dos ollos, riles e outros órganos.
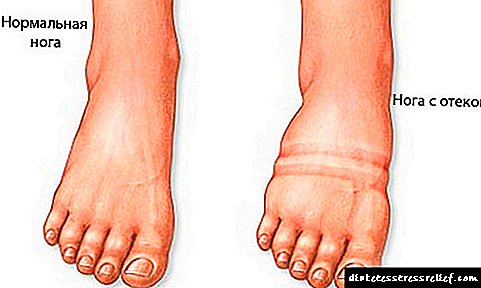
Con diabetes sofren vasos, arterias e capilares. En termos sinxelos, simplemente están obstruídos debido a unha violación do metabolismo do azucre. A obstrución dos vasos sanguíneos dos ollos pode levar a cegueira, a arteria renal a insuficiencia renal, as arterias coronarias e cerebrais ataques cardíacos e golpes. Padece diabete e extremidades inferiores. O primeiro síntoma que indica que os trastornos da circulación sanguínea e a regulación nerviosa apareceron nas pernas dun paciente con diabetes mellitus son o edema.
Prevención e tratamento do fungo das uñas na diabetes
A infección fúngica infecciosa, a onicomicose, causada, normalmente, por fungos dermatófitos, afecta a miúdo á placa das uñas dos dedos das extremidades inferiores. En diabéticos con lesións ulcerativas e feridas nas pernas non curativas, esta enfermidade fúngica desenvólvese bastante a miúdo. Debido á reducida sensibilidade, o paciente non presta atención inmediatamente ás uñas afectadas e a glicosa liberada coa súa suor é un ambiente ideal para a vida e o crecemento do fungo. Esta infección pode levar consecuencias graves se non a recoñeces a tempo e non a tratas adecuadamente.
Normalmente, a enfermidade comeza con danos nas puntas das uñas e avanza gradualmente ata a uña, provocando que se engrose, se incha e se pele. A placa das uñas infectada cambia de cor a amarela, branco, verde ou incluso negro. As uñas fanse feas, emana un olor desagradable, son difíciles de poñer en orde e recortar.
Con diabetes fungo das uñas Non pode ignoralo, xa que a maior propagación da infección por fungos afecta ao rendemento humano. Ao levar zapatos familiares e camiñar, pódese sentir dor e incómodo.
Unhas máis grosas e inchadas poden causar fisuras na pel onde se produce a infección. A acción moitas veces leva a complicacións perigosas como a infección ósea ou a gangrena. E tales casos están cheos de amputación da parte infectada do membro, co fin de evitar a propagación da infección á parte sa da perna e salvalo. Polo tanto, os diabéticos, para evitar problemas graves, deben tomar rapidamente a decisión e desfacerse da onicomicose, escollendo o tratamento adecuado.
Prevención da infección por fungos na diabetes
En pacientes con diabetes mellitus, o risco de desenvolver onicomicose é tres veces maior que outras persoas, polo que deberán cumprir estrictamente as seguintes recomendacións:
- observar constantemente as normas de hixiene persoal,
- usa calzado de tamaño óptimo, cómodo,
- lave os pés con auga e xabón, limpando con unha toalla,
- use medias, calcetíns de materiais naturais (algodón, la) que absorben a humidade e permitan respirar a pel,
- non camiña descalzo por superficies sucias e no chan,
- Non esquezas inspeccionar as uñas e as pernas para buscar feridas, úlceras, feridas,
- non use o calzado alleo,
- evite visitar os baños públicos,
- uñas cortas sen redondear os bordos,
- Se hai unha infección, descarta o esmalte das uñas,
- usar antifúngicos en po diaria para calzado,
Enfermidades fúngicas e diabetes
Para o tratamento de fungos nas uñas, os nosos lectores usaron con éxito Tinedol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A enfermidade das uñas fúngicas indica anormalidades nos sistemas inmunos endócrinos. Ao mesmo tempo, a propia diabetes é unha causa indirecta do fungo das uñas. Segundo as estatísticas, as enfermidades fúngicas afectan o 30% dos pacientes con diabetes. Unha complicada perigosa do estadio avanzado é o "pé diabético", a principal causa da amputación das pernas. Polo tanto, é necesario un tratamento con drogas de infeccións fúngicas das uñas, baixo a supervisión do médico que asiste.

Tratamento do fungo na diabetes
Tratamento de infección por fungos diferentes pacientes teñen as súas propias características. Depende da gravidade do caso, da natureza da infección. Ás veces é preciso limpar as táboas das uñas diariamente ou tratar os pés cun antifúngico e, nalgúns casos, é difícil para un diabético superar a infección por si só e é necesario un tratamento hospitalario.
A dificultade do tratamento é que, con trastornos endócrinos, tomar medicamentos antifúngicos pode reducir a eficacia dos medicamentos para reducir o azucre tomados por un diabético ou facer que este teña un estado de hipoglucemia.
Que é o fungo das uñas?
A onicomicose, a dermatomicosis son os nomes científicos da enfermidade fúngica das uñas.
O axente causante son fungos dermatófitos patóxenos, menos frecuentemente fungos do xénero Candida. Na maioría das veces, a infección ocorre coa formación de microtrauma, cortes, fisuras. A infección é posible en zonas comúns (piscinas, baños, ximnasios) a través de zapatos comúns. Un microorganismo patóxeno cando entra na pel dos pés comeza a multiplicarse activamente. Nos pregamentos da pel entre os dedos dos pés nesta fase, é posible unha sensación de queimadura, picazón, leve lixeira. Co tempo, a enfermidade afecta á placa das uñas. Un olor desagradable, un aspecto non estético da uña afectada, están ligados ao dano mecánico do tecido.
Dependendo do estadio da enfermidade, pódense distinguir as etapas:
- Normotrófica. A placa de uñas non está danada moito, son raias lonxitudinais amareladas, a estrutura da placa de uñas sen cambios visibles.
- Hipertrófica. A deformación da placa das uñas prodúcese, a cor da uña cambia, o brillo desaparece.
- Atrófico. Esta é unha derrota completa das uñas, están completamente deformadas.
Volver á táboa de contidos
Características do tratamento de fungos nas uñas en persoas con diabetes
As persoas con diabetes teñen máis probabilidades que outras de infectarse con enfermidades fúngicas. Ao mesmo tempo, non só a onicomicose desenvólvese máis rápido, senón que a diabetes mellitus pode pasar con complicacións.
Isto débese a que en diabéticos, unha gran cantidade de glicosa é liberada xunto coa suor, un alimento ideal para a propagación das esporas fúngicas. En canto consiguen gañar un pé na pel ou na placa das uñas, comezan a multiplicarse rapidamente e o corpo só non pode resistirse a iso.
Estas persoas teñen un risco maior. Necesitan supervisar constantemente o azucre no sangue e seguir as normas de hixiene persoal para protexer a pel e as uñas da micose.
A causa do fungo das uñas en pacientes con diabetes
 Un sistema inmune debilitado non é capaz de deter o crecemento de microorganismos patóxenos.
Un sistema inmune debilitado non é capaz de deter o crecemento de microorganismos patóxenos.
As estatísticas din que unha de cada tres persoas con diabetes sofre enfermidades de fungos. A razón reside nos seguintes factores:
- Imposibilidade de enfrontarse a unha infección por fungos debido a unha diminución das forzas inmunes dun organismo que padece diabetes mellitus.
- A liberación de suor xunto coa glicosa á superficie da pel, o que crea un medio nutritivo favorable para o crecemento e desenvolvemento do fungo.
- Diminución da sensibilidade do sistema nervioso aos cortes e microtrauma. Isto crea unha oportunidade adicional para o desenvolvemento da infección.
- A circulación sanguínea deteriorada das pernas é un motivo adicional para a diminución da inmunidade local e a capacidade de resistencia á enfermidade.
Volver á táboa de contidos
Como se trata o fungo nos diabéticos?
Algúns medicamentos antifúngicos están contraindicados na onicomicose, polo que os médicos limítanse á elección de medicamentos que poden usarse contra o fungo das uñas.
Primeiro de todo, tes que ver a un médico e poñerte a proba para o fungo. Este procedemento sinxelo e indoloro axudará a confirmar o suposto diagnóstico, así como a establecer o tipo de patóxeno.
En diabete mellitus, a lista de medicamentos prescritos é seleccionada individualmente por especialistas en función dos parámetros:
Neste caso, ademais dos medicamentos, é especialmente bo empregar métodos alternativos contra a onicomicosis. Este tratamento pódese realizar en paralelo ao tradicional, co fin de obter o mellor efecto para o mesmo período de tempo.
É moi bo usar baños antifúngicos para fumar as uñas. Suavizan a placa das uñas e permiten que as cremas e pomadas cheguen rapidamente ao foco da enfermidade, ademais de eliminar unha uña enferma.
Os baños máis populares e eficaces baseados en:
Podes atopar información máis detallada sobre como usar estas receitas correctamente e coa frecuencia facendo clic nas ligazóns anteriores.
Na diabetes mellitus, a duración do tratamento para onicomicose pode levar de 2 a 9 meses.
Como se pode acelerar o tratamento
- Comproba regularmente que o azucre no sangue está dentro de límites normais.
- Fai longas camiñadas ao ar fresco con calzado cómodo polo menos unha vez cada dous días. Isto axudará a restaurar a circulación sanguínea normal aos pés e reducirá o risco de desenvolver infeccións por fungos.
- Lave os pés a diario con xabón de alcatrán en auga morna.
- Se nas pernas aparecen rachaduras ou rabuñaduras, as áreas da pel deben ser desinfectadas e tratadas con medicamentos antifúngicos para uso externo.
- Evite o superenriquecido e a sudoración excesiva das pernas.
Na diabetes mellitus, a aplicación de pomadas e cremas para fungos é importante con fins preventivos, especialmente se visita piscinas, baños, saunas, seccións deportivas e ximnasios. Neste caso, as pomadas aplícanse unha vez á semana para limpar e secar os pés.
Fungo para a diabetes: como parece unha uña diabética?
Moita xente sabe que a diabetes interfire na vida humana, causando outras enfermidades. As uñas diabéticas son xeralmente entre as primeiras en sufrir. Unha enfermidade diabética clásica é a onicomicose, que necesita un tratamento obrigatorio.
É necesario observar as regras de hixiene, examinar constantemente as extremidades, usar esfregas e cremas, que permiten fortalecer as uñas. É importante usar só zapatos de calidade e cómodos.
Os problemas das uñas dificultan a vida a un diabético. Moitas veces hai unha fungo na diabetes, polo que debes controlar o estado das uñas.
Condicións das uñas e diabetes
Un aumento da concentración de azucre no sangue leva a danos nas terminacións nerviosas e nos vasos sanguíneos. Os procesos patolóxicos nas pernas proceden a un ritmo máis rápido que noutras partes do corpo.
As pernas son eliminadas do sistema nervioso central, polo que o sangue debe percorrer un camiño bastante longo polos vasos ata chegar ás extremidades inferiores. As pernas teñen unha carga constante ao camiñar, a miúdo rachaduras e as feridas cicatrizan moi lentamente.
Moitas veces un diabético durante moito tempo non nota cambios patolóxicos nas pernas, así como feridas e fisuras. O estado das patas pode mellorarse con savia de bidueiro.
Isto débese a que as terminacións nerviosas desestabilizan a sensibilidade. O médico na fase inicial pode examinar o estado das uñas e recomendarlle herbas.
Con diabetes, nótase:
Os vasos en diabetes mellitus son quebradizos, polo que a miúdo pode aparecer unha hemorraxia baixo a uña. A razón é a forte presión do prego na súa propia cama, por exemplo, debido aos zapatos axustados.
En persoas sen diabetes, esta situación é moito menos común, polo tanto, ademais da destrución de pequenos vasos, tamén se alteran as terminacións nerviosas periféricas. Os diabéticos a miúdo non senten as pernas e as feren.
Antes de poñer os zapatos, cómpre velos ben. Unha persoa debe estar seguro de que os zapatos non están axustados e non causarán molestias. Non se recomenda confiar só nos seus sentimentos, xa que a sensibilidade das pernas é insuficiente.
Cando a uña comeza a parecer dolorosa, unha persoa raramente presta atención a ela. Se ignoras unha uña escurecida, a hemorraxia aumentará, a infección chegará alí e o dedo comezará a podrecer.
Así, unha úlcera diabética pode desenvolverse tanto en adultos como en nenos. Débese ter especial coidado ao escoller zapatos novos. A altura nos dedos debe controlarse, non debe superar o grosor do dedo groso.
As uñas para a diabetes, as fotos das que se presentan, poden cambiar a súa cor segundo as características da patoloxía.
Lesións de uñas fúngicas
Debido a unha diminución da inmunidade, frecuentes cortes e trastornos circulatorios, a maioría das persoas con diabetes comezan a desenvolver unha infección fúngica das uñas, é dicir, a onicomicosis.
As uñas cambian de cor bastante rápido e póñense de cor amarela. Moitas veces, a placa das uñas crece, escamas, sepárase e xeralmente desaparece. Depende das características individuais do paciente e do tipo de fungo.
O desenvolvemento dunha infección por fungos acelera o feito de que nunha persoa con diabetes, a glicosa é liberada xunto coa suor.
O fungo das uñas provoca o ingreso das uñas no tecido circundante, o que adoita levar á infección do pé e á formación de úlceras tróficas. Sen tratar os pés con ferramentas especiais, o fungo destrúe rapidamente as uñas e a pel do pé.
Un matiz desagradable da infección fúngica en persoas con diabetes: os axentes antifúngicos sistémicos afectan o metabolismo da insulina, é dicir, todo é bastante complicado e é necesario un seguimento constante por parte do endocrinólogo e dermatólogo.
Para evitar tal situación, todos os diabéticos deben seguir unha alimentación adecuada e cortar as uñas sen cortar cantos. Lavan os pés a diario con auga e xabón.
Os calcetíns só deben estar feitos con materiais naturais.
O tratamento de fungos nas uñas na diabetes é bastante difícil. O certo é que coa diabetes, moitas pomadas e drogas están contraindicadas. Está prohibido involucrarse en autotratamento por infeccións por fungos. Debería consultar inmediatamente a un médico no primeiro signo da patoloxía.
Os diabéticos adoitan ter unha sensibilidade á dor reducida, polo que non se notan feridas e fisuras por moito tempo. Comezan a curarse demasiado tarde.
Todos os medicamentos deben seleccionarse tendo en conta os seguintes requisitos:
Non hai recomendacións xerais para prescribir un remedio contra as enfermidades das uñas en pacientes con diabetes. Todos os fondos deben ser seleccionados individualmente despois dun diagnóstico profundo.
O médico pode recomendar algúns remedios populares para tratar as uñas.
O seu uso debe ser controlado constantemente por un médico.
Como retardar a destrución do fungo das uñas
Unha persoa pode aumentar a eficacia do tratamento se cumpre consellos para mellorar a condición das uñas. En particular, é importante controlar constantemente a concentración de azucre no sangue, mentres que o tratamento con insulina non se interrompa.
É necesario realizar paseos ao aire libre e usar zapatos cómodos para mellorar a microcirculación. Non se debe permitir a sudoración frecuente das pernas. Todos os días, os pés son lavados en seco despois do lavado.
Se a pel está seca e propensa a rachaduras, a pel debe humedificarse con cremas especiais. O tratamento de arañazos nas pernas realízase por medios especiais prescritos por un médico. Só o médico debe controlar o curso da enfermidade, especialmente se o neno está enfermo.
Non permita o superenriquecido das extremidades inferiores con diabetes. Os pés tamén deben manterse afastados das fontes de calor. Como medida preventiva, debes cortar correctamente as uñas, evitando o redondeo das esquinas.
Tamén é necesario deixar de visitar saunas e baños públicos, onde pode infectarse facilmente cunha enfermidade fúnxica.
O tratamento antifúngico realízase aproximadamente entre 10 e 14 días. Neste período, as manifestacións do fungo desaparecen por completo. Drogas como Lamisil eliminan o patóxeno e forman unha película protectora na pel. Estes fondos alivian as condicións dunha persoa, eliminan a dor e a picazón na diabetes mellitus e fortalecen as uñas.
A gangrena desenvólvese rapidamente, que está chea de amputación da perna e a sepsis cun resultado fatal. É importante coidar ben a súa saúde, tratar as enfermidades da pel en tempo e respectar as normas básicas de hixiene. O vídeo neste artigo dirá que facer con fungos nas uñas nos diabéticos.
Fungo das uñas para a diabetes: causas e tratamento
As enfermidades fúnxicas e a diabetes adoitan ir da man. Hai moitas razóns para un barrio tan perigoso: desde a inmunidade reducida en diabéticos ata o efecto destrutivo da glicosa. Neste caso, os parásitos atacan a un corpo indefenso moito máis rápido que en persoas saudables, ea infección en si é máis grave.
Por que a diabetes adoita acompañarse de fungos?
O principal perigo de diabetes son as súas complicacións. Pero se a función renal deteriorada ou o dano na retina poden desenvolverse ao longo dos anos, entón un aumento do risco de fungo prodúcese case inmediatamente. Hai varios tipos de infeccións fúngicas, pero no contexto da diabetes, a onicomicosis é frecuentemente rexistrada. É dicir, unha infección fúngica das uñas.
Hai varias razóns polas que os diabéticos son especialmente susceptibles a infeccións por fungos:
- Diminución da inmunidade e deterioro do metabolismo.
- Lesións na uña e cortes durante a pedicura (en diabéticos, a sensibilidade é máis reducida).
- Trastornos circulatorios nas pernas, como resultado: mala alimentación da placa das uñas.
- A liberación de glicosa do corpo xunto coa suor.
O principal factor que é o detonante de todas as complicacións diabéticas é un nivel elevado de glicosa. Actúa sobre os vasos como unha toxina, debido á cal a velocidade do fluxo sanguíneo diminúe e as paredes vasculares son destruídas. Como resultado, as uñas reciben menos nutrientes do sangue e fanse máis susceptibles á infección.
Ademais, a glicosa excrétase xunto coa urina e a suor. Cando as pernas suan, o azucre está na pel, acumúlase baixo as uñas e nos dobras da pel. E dado que a glicosa é un medio nutritivo ideal para un fungo, o risco de capturar unha infección medra de xeito significativo.
O tratamento do fungo das uñas na diabetes mellitus é significativamente diferente da terapia antifúngica convencional nun paciente san. A regra principal é a mesma aquí - coa menor sospeita de onicomicosis, cómpre ver un médico. Pero se as persoas saudables nunha fase inicial da enfermidade aínda poden ir inmediatamente á farmacia para obter medicamentos locais populares, entón esta liberdade está prohibida aos diabéticos.
Non hai regras e recomendacións claras para o tratamento de fungos nas uñas contra a diabetes. Cada paciente necesita un enfoque individual.
O tratamento debe planificarse tendo en conta as probas e o estado do paciente-diabético. A lista máis ampla de medicamentos antifúngicos para a diabetes reduciuse drasticamente: non todas as drogas están aprobadas para persoas con trastornos endocrinos.
Ademais, é importante asegurarse de que o tratamento antifúngico non reduce a eficacia dos principais fármacos. Pode ser un medio para baixar o azucre, o correcto metabolismo, os inhibidores da ACE, etc.
Os medicamentos para o tratamento de enfermidades fúngicas deben cumprir os seguintes requisitos:
A importancia da prevención
O tratamento das enfermidades fúnxicas na diabetes mellorable é complicado polo feito de que o funcionamento do sistema nervioso central se ve alterado nos pacientes, polo que a sensibilidade diminúe drasticamente. Pode que non sintan dor nas pernas, nin se decaten de como se cortan, de como se premen os zapatos novos na uña, etc.
Moitas veces, por esta razón, os pacientes comezan outra enfermidade perigosa: unha uña arruinada. A falta de tratamento, isto pode levar a unha complicación como un pé diabético (úlceras, danos en nervios, vasos sanguíneos, pel e outros tecidos do pé). Polo tanto, o tratamento da onicomicose na diabetes debe comezar pola prevención regular:
- Observe con atención o seu azucre no sangue.
- Escolla zapatos cómodos e paseos regulares neles. Isto restablecerá a circulación sanguínea normal nas pernas.
- Lave os pés todos os días en auga morna con xabón de alcatrán.
- Se aparecen rachaduras e arañazos nos pés, tratádeos inmediatamente cun antiséptico e un antifúngico profiláctico. (Por exemplo, pulveriza "Mikostop").
- Intente non sobrecalentar as pernas e non provocar sudoración excesiva. Zapatos feitos de materiais naturais, calcetíns e medias feitos con tecidos naturais para axudarche.
A onicomicose lanzada con diabetes mellitus é tratada durante moito tempo, pero existe outro perigo. As feridas, rachaduras e vesículas que acompañan unha infección por fungos inflaman facilmente e poden levar a outra infección. Incluído o pé diabético.
Polo tanto, co máis mínimo signo de fungo, cómpre ir a un dermatólogo. Nas primeiras etapas, a enfermidade pode curarse en poucos meses con medicamentos locais e remedios populares.
O fungo das uñas e os ebullicos para a diabetes son tratados por un médico
Os diabéticos son máis propensos a enfermidades da pel debido á súa inmunidade debilitada e ao inestable azucre no sangue.
As enfermidades infecciosas, edema, erupcións cutáneas e picazón da pel con diabetes considéranse un dos síntomas desta patoloxía.
Na diabetes, adoitan ocorrer os seguintes:
As infeccións bacterianas prodúcense en diabéticos cando as infeccións estafilocócicas e outras entran no seu corpo.
Con diabetes, os furúnculos poden aparecer debido á inxestión de Staphylococcus aureus a través de feridas e lesións na pel. A forma do ferver é unha pústula grande de púa con supuración amarela no medio.
A furunculose chámase erupción cutánea nunha zona da pel. O curso desta enfermidade é crónica e aguda.
Na maioría das veces, a furunculose ocorre naqueles lugares onde a sudoración aumenta ou hai friccións constantes (pescozo, axilas, nádegas, cara).
Unha causa común que provoca o fungo na diabetes é o fungo coma o candido branco candida (Candida albicans) Infeccións por Candida maniféstase como erupción húmida, pel, vermelhidão e picazón da pel con diabetes.
O fungo afecta a esas zonas da pel onde está húmido e cálido:
Na zona dos pés en diabéticos pode aparecer unha enfermidade fúngica chamada "pé de atleta". Os seus síntomas son a pel sen cor polas beiras do pé e entre os dedos. En lugares de pelado, picazón e sensación de queimadura.
É fácil recoñecer o fungo das uñas na diabetes - as uñas póñense amarelas, a placa faise máis densa e comeza a exfoliarse.
O proceso de tratamento de ebullicións na diabetes debe consistir nun conxunto de medidas e ser realizado baixo a supervisión dun endocrinólogo. O método de tratamento depende da gravidade da ebullición e da prevalencia da enfermidade.
A terapia con éxito baséase en compensar a diabetes mellitus e alcanzar os niveis glicémicos normais dun paciente.
Utilízanse antibióticos, antimicrobianos e drogas sulfa. Con furunculose persistente, é necesario reforzar a inmunidade.
A pel arredor da lesión desinfectase cunha solución de alcol, corta o pelo neste lugar (non podes afeitarte). O pelo extráese do medio da ebullición, aplícase ungüento sobre o ictiol. No proceso de curación do absceso, non se require tratar a prurita con diabetes.
Un tratamento de ebullición con diabetes axuda a parar o proceso de supuración e inflamación.
Se o ferver é só un, o prognóstico do tratamento é favorable. Son máis difíciles de eliminar os furúnculos na cara, a furunculose crónica, as úlceras nos anciáns, as complicacións en forma de sepsis e o desenvolvemento de furúnculos con esgotamento do corpo.
En casos avanzados pódese empregar tratamento cirúrxico. A cirurxía puntual axudará a evitar complicacións infecciosas de supuración.
O tratamento adecuado do fungo na diabetes require un enfoque completo. Ademais, non sempre se garante un resultado positivo, especialmente cando o cravo se ennegrece e a restauración da súa estrutura é imposible.
Moitos diabéticos recorren aos médicos na fase avanzada de onicomicose debido ao feito de que a sensibilidade das súas extremidades é reducida.
A elección de axentes antifúngicos nas grandes farmacias son pomadas, xeles e cremas. O uso destes medicamentos debe durar 2-3 semanas ata que os síntomas do fungo desaparezan completamente.
Unha ferramenta moderna para tratar a coceira coa pel con diabetes e eliminar signos de fungos do pé Xel Lamisil. O seu ingrediente activo terbinafina é absorbido rapidamente pola pel e provoca a morte dunha infección por fungos. A droga require de uso único.
Infeccións bacterianas e fúngicas na diabetes
Os diabéticos enfróntanse a problemas da pel provocados pola enfermidade. Moitas veces os problemas de pel son o primeiro signo de diabetes. Afortunadamente, a maioría das infeccións e fungos son facilmente tratables.
A diabetes mellitus pode afectar a calquera órgano do corpo humano, incluída a pel. Moi a miúdo, os problemas da pel indican que unha persoa ten diabetes. As enfermidades da pel pódense tratar facilmente nas primeiras etapas de desenvolvemento.
Por suposto, calquera problema de pel pode ocorrer en calquera persoa, pero as persoas con diabetes teñen máis probabilidades de padecer infeccións bacterianas e fúngicas.
Infeccións bacterianas na diabetes
As infeccións bacterianas prodúcense por infeccións estafilocócicas.
En persoas enfermas diabeteMoitas veces infeccións como:
CebadaSíntomas vermelhidão, inchazo, dor, sensibilidade nos ollos. Ademais, estes síntomas van acompañados dun lixeiro desafío da visión, ollos desgarrados, unha sensación de que algo chegou ao ollo.
A diabetes afecta o estado do sistema autoinmune, reducindo a resistencia do corpo ás infeccións, polo que a cebada adoita producirse en diabéticos.
Como evitar: Se controlas a túa saúde mantendo o nivel de hemoglobina glicosilada o máis baixo posible, o risco da enfermidade redúcese significativamente. É importante observar a hixiene persoal: lave as mans a miúdo, non frote os ollos.
Ferva. Inflamación da pel causada pola bacteria Staphylococcus aureus, que entra no corpo dun diabético por calquera dano na pel. O fervedoiro parece unha pústula de espiña, só amarela no medio.
Os diabéticos son propensos a ebullicións debido a un sistema inmunitario debilitado. Por iso, é moi importante evitar a aparición de furúnculos.
Como evitar: Debe supervisar os niveis de azucre no sangue. Con un alto nivel de azucre, unha persoa é máis susceptible á enfermidade.
É importante manter a pel e a roupa limpa. As bacterias normalmente aférranse á pel, polo que necesitan lavarse regularmente con xabóns antibacterianos.
Se furuncle formado, entón cómpre aumentar as medidas de seguridade: use roupa limpa, use unha toalla e roupa de cama separadas.
Lave o loofah cun pano de lavado para evitar a propagación da infección.
Científicos dos Estados Unidos desenvolveron unha proba xenética para determinar a verdadeira causa da infección das vías respiratorias superiores.
Moitas veces, as bacterias que causan o furón diabético están no nariz, polo que non escollas o nariz para evitar que as bacterias se estendan cos dedos.
Se se forma unha ferida cortada ou aberta, débese tratar unha pomada que conteña antibióticos para evitar a propagación.
Folliculite. Cada pelo do corpo humano crece a partir dun pequeno saco chamado folículo. Cando se produce unha infección nos folículos pilosos, a foliculite desenvólvese.
Síntomas Aparecen espiñas vermellas, cada unha cunha liña de pelo no medio. As espiñas poden conter pus, picor.
Carbúnculo. Un grupo inflamado, doloroso e vermello de espiñas purulentas baixo a pel que están interconectadas.
As infeccións estafilocócicas adoitaban estar en risco de vida, especialmente para os diabéticos. Hoxe, con antibióticos e técnicas eficaces de control do azucre no sangue, as mortes son raras.
Infeccións fúngicas na diabetes
O axente causante máis común de infeccións por fungos na diabetes é a candida branca.
As infeccións fúngicas aparecen na pel en forma de picazón e erupción húmida, vermelhidão, rodeado de pequenas ampollas e pelado. As infeccións fúngicas "encántanlles" aparecer nesas zonas da pel onde é cálido e húmido:
Outras infeccións fúngicas inclúen
Enfermidade fúnxica das pernas (pé de atleta), que aparece nos pés. Aparece en forma de pelado incolor da pel, a maioría das veces nos dedos dos pés. O sitio peeling picar, tamén pode aparecer unha sensación de queimadura.
Epidermofitosis inguinal, ou dermatomicosis inguinal maniféstase en forma de erupción vermella picorosa na ingle ou na rexión paraanal.
Ringworm do corpo ou dermatofitosis do corpo, maniféstase en forma de manchas vermellas escamas rodeadas de pel aparentemente intacta.
Fungo das uñas. O axente causante da onicomicose (fungo das uñas) é un fungo dermatófito parasitario. Baixo a influencia deste fungo, a aparencia e a estrutura da uña cambian: a uña queda incolora, obsérvase un engrosamento da uña. Tamén fungo das uñas acompañado de quebradura, quebradura, exfoliacións das uñas. Este tipo de fungo pode estenderse a zonas adxacentes da pel.
Fungo das uñas para a diabetes
Moita xente sabe que a diabetes mellitus perturba a vida normal dunha persoa enferma, causando outras enfermidades concomitantes. Unha das manifestacións máis comúns dos efectos da diabetes é o dano nas uñas dos pés. Tal enfermidade é coñecida na medicina como onicomicose, que é máis susceptible aos diabéticos que ás persoas sanas.
Por que están afectadas as uñas na diabetes?
Moi a miúdo, as uñas danadas na diabetes son causadas pola mala circulación sanguínea nas extremidades inferiores. Para outras persoas non diabéticas, este proceso non supón un grave problema de saúde, xa que na maioría dos casos é facilmente tratable. Na diabetes mellitus, os microbios que provocaron a formación do fungo poden espallarse rapidamente por toda a superficie do pé, danando os tecidos brandos.
Non é tan difícil recoñecer o fungo nas uñas: vólvense de cor amarela ou incluso negra, e a propia placa faise moito máis densa e comeza a exfoliarse. Nestes casos, precisa un tratamento integral, que neste caso non sempre pode dar un efecto positivo. Isto é especialmente certo cando a uña xa se volveu negra, porque é imposible restaurar a súa estrutura normal.
Os diabéticos adoitan recorrer a especialistas xa na fase tardía da onicomicose, xa que a súa sensibilidade das extremidades redúcese significativamente. Neste caso, xunto coa suor do paciente, libérase glicosa, o que crea condicións favorables para o crecemento do fungo.
O ingreso da placa no tecido
Outra manifestación de posibles complicacións da diabetes considérase un ingreso de uñas nos tecidos brandos. Isto tamén sucede debido á insuficiente circulación sanguínea nas extremidades inferiores. As uñas comezan a entrar gradualmente na pel ao levar zapatos incómodos e un proceso así se manifesta como vermelhidão e inchazo dos dedos.
Se un proceso así se deixa ao azar, a atención médica non se produciu, pronto unha uña arruinada levará inevitablemente a supuración e infección de non só os dedos, senón todo o pé. Neste caso, poden ser necesarias medidas radicais como eliminar a placa ou o dedo afectado, provocando a formación do chamado "pé diabético".
Escurecer as uñas
Os vasos en diabetes mellitus son quebradizos, polo que a miúdo pode aparecer unha hemorraxia baixo a uña. A razón é a forte presión do prego na súa propia cama, por exemplo, debido aos zapatos axustados.
En persoas sen diabetes, esta situación é moito menos común, polo tanto, ademais da destrución de pequenos vasos, tamén se alteran as terminacións nerviosas periféricas. Os diabéticos a miúdo non senten as pernas e as feren.
Antes de poñer os zapatos, cómpre velos ben. Unha persoa debe estar seguro de que os zapatos non están axustados e non causarán molestias. Non se recomenda confiar só nos seus sentimentos, xa que a sensibilidade das pernas é insuficiente.
Cando a uña comeza a parecer dolorosa, unha persoa raramente presta atención a ela. Se ignoras unha uña escurecida, a hemorraxia aumentará, a infección chegará alí e o dedo comezará a podrecer.
Así, unha úlcera diabética pode desenvolverse tanto en adultos como en nenos. Débese ter especial coidado ao escoller zapatos novos. A altura nos dedos debe controlarse, non debe superar o grosor do dedo groso.
As uñas para a diabetes, as fotos das que se presentan, poden cambiar a súa cor segundo as características da patoloxía.
Síntomas da enfermidade
Se o fungo toma microporesis, atrito e o sistema inmunitario non dirixe células específicas contra el, a enfermidade comeza a desenvolverse. Despois sae o azucre: un medio nutritivo preparado. Os zapatos crean condicións favorables en forma de temperatura e humidade óptimas, e o fungo patóxeno multiplícase intensamente, formando unha enfermidade chamada fungo das uñas.
A superficie entre os dedos dos pés vólvese vermella, fórmanse gretas, comeza a picazón e a queima. A placa de uñas "vai nunha onda", comeza a deformación, a uña sobe sobre a superficie da cama, cambia a súa cor. Se perde o momento e non se comezou o tratamento en tempo e forma, a uña se delamina, se desmorona e cae.
Volver á táboa de contidos
Cal é o perigo desta enfermidade?
 O fungo das uñas lanzado contra a diabetes é o causante de complicacións graves.
O fungo das uñas lanzado contra a diabetes é o causante de complicacións graves.
O fungo das uñas debe ser tratado pronto. Co paso do tempo, o fungo esténdese desde a placa das uñas danada ao tecido circundante. A falta dun tratamento farmacéutico apropiado leva a lesións ulcerativas, danos nos vasos sanguíneos, ósos, articulacións e pel do pé. Esta complicación chámase síndrome do pé diabético. Que é a principal causa da amputación das pernas na diabetes.
É moi importante, co máis mínimo signo dunha enfermidade fúngica (estratificación da placa das uñas), buscar a axuda dun dermatólogo e non auto-medicar.
Volver á táboa de contidos
Tratamento de fungos nas uñas
O tratamento con fungos de pacientes con diabetes ten unha restrición: está prohibido tomar calquera medicamento sen consultar previamente co seu médico. Isto débese a trastornos endocrinos causados pola diabetes mellitus, a presenza de varias contraindicacións. O médico asistente prescribe medicamentos antifúngicos, coordinándose coa medicación xa prescrita para un determinado paciente.
 A eficacia do tratamento depende do nivel de azucre no sangue.
A eficacia do tratamento depende do nivel de azucre no sangue.
A terapia antifúngica en pacientes con diabetes pasa ao mesmo tempo cunha diminución do azucre no sangue a niveis óptimos. O tratamento da forma aguda da enfermidade prodúcese co uso de medicamentos orais a base de fluconazol (Diflucan, Flucostat) ou a base de griseofulvina (Griseofulvin Forte) nunha dosificación prescrita polo médico. Por regra xeral, con diabetes, o tratamento dura moito tempo (ata un ano). Para evitar a recaída da enfermidade, así como o feito de que a placa das uñas se actualice nun prazo de 3 meses, a frecuencia de tomar medicamentos antifúngicos será de 1 dose ao mes. O uso de cremas e pomadas antifúngicas: "Clotrimazol", "Candide", etc., móstrase como un tratamento adicional para drogas.
Volver á táboa de contidos
Recomendacións preventivas
As medidas para previr as enfermidades fúngicas pódense reducir a varios bloques:
Medidas preventivas
Todos os pacientes con diabetes mellitus, para evitar a aparición de onicomicose nos dedos dos pés, deben cortar con coidado e correctamente as uñas sen cortarlles as esquinas, pero depilalas suavemente cunha lima de uñas. Tamén é importante ter unha pedicura cosmética semanal. Para evitar a presión sobre as placas de uñas, debes levar só zapatos cómodos que se axusten ao tamaño.
Os pacientes deben cumprir estas recomendacións encamiñadas á prevención da enfermidade:
Só unha actitude coidada ante a súa propia saúde e hixiene persoal evitará moitas das complicacións que o fungo nas uñas na diabetes mellitus.
Escurecemento da placa das uñas
As manchas escuras nas uñas con diabetes aparecen a miúdo como resultado do contacto cun patóxeno fúngico como o Cándido. A miúdo a infección ocorre como resultado da interacción cun ambiente de fungos en forma de dermatófitos.
Nas etapas iniciais da patoloxía, o paciente experimenta unha sensación de picazón grave coa aparición simultánea de feridas nas que se asentan as esporas patóxenas.
O resultado dos cambios pode ser que as uñas da diabetes mellitus adquiran unha cor bronceada, azul ou escura. Neste contexto, hai un aumento da dureza da capa situada baixo as uñas cun incremento simultáneo da fraxilidade, a aparición de friabilidade e delaminación do estrato córneo da placa.
Nalgúns casos, os expertos notan a aparición na superficie das placas de bandas lixeiras, que co paso do tempo se fan amarelas.
Innovación en diabetes: basta beber todos os días.

Razóns e autodiagnóstico
Distínguense as seguintes causas de danos nas extremidades en diabéticos:
- A artropatía é unha enfermidade nas articulacións diabéticas.
- A angiopatía é unha lesión vascular.
- A neuropatía é un dano nervioso na diabetes.
 Os primeiros signos de artropatía son inchazo e enrojecemento do pé. O inchazo pode estar presente en calquera das complicacións anteriores, así como no caso das enfermidades relacionadas coa diabetes do sistema cardiovascular. Sen un tratamento adecuado, o inchazo grave da perna na diabetes leva a un cambio na forma dos dedos, subluxacións, luxacións e incluso fracturas. O pé comeza a doer, ruborizar, ampliar e acurtar.
Os primeiros signos de artropatía son inchazo e enrojecemento do pé. O inchazo pode estar presente en calquera das complicacións anteriores, así como no caso das enfermidades relacionadas coa diabetes do sistema cardiovascular. Sen un tratamento adecuado, o inchazo grave da perna na diabetes leva a un cambio na forma dos dedos, subluxacións, luxacións e incluso fracturas. O pé comeza a doer, ruborizar, ampliar e acurtar.
A totalidade de lesións do pé diabético na medicina moderna chámase un só termo: "pé diabético". Cada paciente cun diagnóstico de diabetes debe supervisar atentamente o estado das extremidades inferiores. Os seguintes síntomas deben alertar:
- dor nas pernas
- hinchazón
- adormecemento
- diminución da sensibilidade
- pel e pel seca dos pés,
- hiperqueratose (aparición frecuente de cornos),
- cambio na forma das uñas e dos pés.
Para diagnosticar o inchazo das pernas, basta con premer un dedo sobre o selo. No caso de edema, e non hinchazón, permanecerá un burato neste lugar, que desaparecerá dentro de 20-30 segundos.
Métodos de enquisa e control
O tratamento do edema das pernas, así como da diabetes en xeral, require un enfoque holístico, incluíndo unha estreita cooperación do paciente co médico, a terapia farmacéutica, a dieta e un estilo de vida saudable.
Se se detecta inchazo das extremidades inferiores, é necesario consultar un cirurxián vascular e un endocrinólogo. Os médicos realizarán un exame, diagnosticarán o grao de dano no pé e prescribirán o tratamento adecuado. O paciente recibirá recomendacións sobre a atención adecuada dos pés e, se é necesario, o persoal médico realizará un tratamento hixiénico das pernas (aplicar un antiséptico, aplicar pomadas, cortar cornos).
 Ao diagnosticar a diabetes mellitus, o exame das pernas debe facerse polo menos 1 vez ao ano. A técnica estándar inclúe:
Ao diagnosticar a diabetes mellitus, o exame das pernas debe facerse polo menos 1 vez ao ano. A técnica estándar inclúe:
- inspección
- proba de pulso nas extremidades inferiores,
- Ecografía dos vasos das pernas:
- proba neurolóxica de reflexo
- comprobar varios tipos de sensibilidade,
- ENMG (electroneuromiografía).
Prevención e coidados
Coidar as pernas dun paciente con diabetes consiste en regras simples pero importantes, observando o que pode evitar o desenvolvemento de complicacións graves. A prevención do edema e outros síntomas das lesións das extremidades inferiores inclúe:
- Exame diario de pé. Débese prestar especial atención aos pés, solares e espazos interdigitais.
- Procedementos diarios de hixiene. Os pés deben lavarse con xabón neutral en auga morna. Limpar con movementos de mancha cunha toalla suave feita de tecido natural.
- Tratamento de uñas e cutículas cunha lima de uñas e pinzas. Isto minimizará a posibilidade de lesións.
- O uso de cremas nutritivas graxas para os pés.
- Tratamento das áreas queratinizadas dos pés con pómez.
- Inspección diaria de zapatos para defectos, rasgos, rachas e outros obxectos estranxeiros que poden rozar ou danar a pel nos pés.
- Un dedo de zapatos cómodos.
- Póñase en contacto con un dermatólogo en caso de síntomas dun fungo: descamación, vermelhidão, picazón.
- Masaxes de pés con aceites esenciais.
- Realización de exercicios terapéuticos.
- Cumprimento dunha dieta dirixida a reducir a inxestión de azucre.
Débese lembrar que un único tratamento farmacéutico non traerá tales beneficios a un diabético como enfoque integrado. Os medicamentos só suprimen algunhas manifestacións da enfermidade diabética. O estilo de vida adecuado, a dieta, a actividade física e as consultas oportunas con especialistas axudarán ao paciente a esquecer non só o inchazo das pernas con diabetes, senón que tamén mellorará o páncreas e protexerá as células dependentes da insulina dos danos. Estar saudable!
Prevención e recomendacións
Desfacerse das formacións micóticas na zona das uñas leva moito tempo e non sempre ten un prognóstico favorable á recuperación. Neste sentido, os dermatólogos recomendan que se tomen unha serie de medidas que minimicen a probabilidade de infección:
Ofrecemos un desconto aos lectores do noso sitio.
- Dálle preferencia ás roupas, calcetíns e medias feitas de materiais naturais, que ao sudar absorben a humidade impedindo o desenvolvemento da enfermidade.
- Ao realizar manicura e pedicura, é necesario empregar ferramentas persoais e produtos de hixiene persoal.
- Lave os pés con máis frecuencia empregando auga morna e axentes antifúngicos como o xabón de alcatrán.
- Comprobe periódicamente a superficie das pernas, os pés e o espazo entre os dedos para detectar feridas, violacións de integridade estrutural e, se son detectadas, tratar inmediatamente a área patolóxica cun antiséptico (Mycostop).
- Ao visitar lugares públicos, cómpre usar as zapatillas, evitar o contacto dos pés coa superficie do chan das piscinas ou saunas.
- Use zapatos cómodos que proporcionen unha boa ventilación da superficie interior dos zapatos e exclúan lesións na superficie do pé.
- Debe camiñar máis a miúdo, xa que iso asegura a normalización da circulación sanguínea nas pernas.
- Evite levar unha palmada a outra persoa cando visite invitados e use calcetíns no caso de probar os zapatos antes de mercar.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo
Puntos na diabetes (vermello, marrón, escuro)
Unha das complicacións comúns da diabetes son as manchas pardas ou vermellas que aparecen nas pernas. A natureza de tales erupcións cutánicas non está asociada á psoríase, polo que moitos están interesados en saber cales son estes puntos.
Estas complicacións provocan molestias ao paciente, provocando inconvenientes diversos. Entón, cales son as manchas escuras nas pernas e como desfacerse delas?
Causas
Con diabete prodúcense trastornos metabólicos, o que contribúe á formación posterior de diversas patoloxías en moitos sistemas e órganos. A pel desta enfermidade non foi unha excepción.
De feito, os factores que fan que se formen manchas vermellas nas pernas. A natureza do seu aspecto reside en graves perturbacións metabólicas nos tecidos. Como resultado, diversas inflamacións ocorren na superficie da derme, nos folículos pilosos e nos poros.
Ademais, as funcións protectoras do corpo son debilitadas en diabéticos, o que leva á infección da epiderme por bacterias patóxenas e microbios.
Cun estadio progresivo da enfermidade, a pel do paciente sofre múltiples cambios: engrosa, pelase e perde elasticidade.
Métodos de diagnóstico
Que necesitas saber sobre o diagnóstico de erupcións cutáneas nas extremidades inferiores en diabéticos? Os pacientes que acoden a un dermatólogo para demostrar erupcións cutáneas de distinta natureza, por regra xeral, o médico envía para facer varias probas.
A investigación tamén inclúe análises que mostran a relación de azucre no sangue. Moitas veces, os pacientes que visitaron un dermatólogo con sospeita de dermatite e inflamación asociada son diagnosticados con diabetes.
Noutros casos, o diagnóstico de dermatosis con enfermidades endocrinas realízase do mesmo xeito que con outras enfermidades da pel:
- realízanse probas de laboratorio,
- o médico fai un exame externo,
- ás veces un especialista pode realizar unha integración adicional.
Para determinar os factores de aparición da dermatite pertencente ao grupo secundario, o médico prescribe probas especiais para cultivos bacteriolóxicos. Grazas a tales estudos pódense detectar axentes infecciosos.
Métodos para tratar erupcións cutáneas en diabéticos
Que deben saber as persoas con diabetes sobre o tratamento se aparecen manchas escuras nas pernas?
 O método de tratamento da dermatite está directamente relacionado co grupo ao que pertence a enfermidade. En primeiro lugar, o médico selecciona un tratamento dirixido á máxima recuperación dos procesos metabólicos. É dicir, en primeiro lugar, un dermatólogo non trata as consecuencias, senón as razóns polas que se estendeu a erupción cutánea.
O método de tratamento da dermatite está directamente relacionado co grupo ao que pertence a enfermidade. En primeiro lugar, o médico selecciona un tratamento dirixido á máxima recuperación dos procesos metabólicos. É dicir, en primeiro lugar, un dermatólogo non trata as consecuencias, senón as razóns polas que se estendeu a erupción cutánea.
A dermatite diabética, pertencente á categoría primaria, non precisa terapia complexa e combinada. Cando o estado xeral do paciente está estabilizado, o número de erupcións cutáneas diminuirá significativamente.
Para un tratamento eficaz e exitoso de varias erupcións infecciosas, úsanse métodos de tratamento especiais, que inclúen medicamentos antialergénicos.
E para que as dermatoses nas extremidades inferiores desaparezan máis rápido - estes axentes deben ter características antifúngicas e antialerxénicas.
Acción preventiva
O éxito do tratamento das dermatoses en diabetes mellite depende directamente da corrección do estado xeral de saúde do paciente e da normalización dos procesos metabólicos no seu corpo.
As manchas vermellas que se acumulan nas pernas son bastante difíciles de curar. Para iso, cómpre un curso completo de coidados da pel integral.
 Importante! En presenza de varios tipos de dermatite, use só produtos de coidado da pel que non conteñan fragrâncias. Tamén se recomenda o uso de cremas hidratantes e produtos con efecto fotográfico.
Importante! En presenza de varios tipos de dermatite, use só produtos de coidado da pel que non conteñan fragrâncias. Tamén se recomenda o uso de cremas hidratantes e produtos con efecto fotográfico.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Para suavizar a superficie rugosa dos pés, é mellor usar pómez ou ficheiros especiais. Ao mesmo tempo, non debes eliminar de xeito independente os callos formados e usar calquera remedio popular para eliminar o millo.
Importante! Un paciente con manchas vermellas nas extremidades inferiores debe levar roupa feita con tecidos naturais de alta calidade. Tamén debe realizar un cambio diario de roupa, medias, golfos ou calcetíns.
Ademais, é necesario que a roupa estea seleccionada de xeito estrito. Esta condición é extremadamente importante para que a pel poida respirar libremente, non para ser exprimida nin fregada. Coa aparición de pequenas e pequenas inflamacións, débese desinfectar a derme inmediatamente.
Ademais, a ferida non se pode pegar cun xeso. No caso da formación de diversas dermatosis na diabetes, é necesario consultar un dermatólogo o antes posible e logo visitar un endocrinólogo.
Complicacións
A pesar de que con dermatosis, que son complicadas pola enfermidade subxacente, a aparición de consecuencias é pouco probable, pero aínda poden producirse. Estes inclúen eczema e incluso gangrena na diabetes mellitus, se unha greta ou ferida estiveron infectadas.
Tamén é posible a formación de erizipelas. Pero a principal complicación na que aparecen erupcións vermellas nas extremidades inferiores considérase unha exacerbación de todos os procesos vitais.
Polo tanto, o diabético comeza a moverse duro, pero moitos pacientes non prestan a atención adecuada a este grave síntoma, crendo que é unha consecuencia do diabético. Do anterior, pódese concluír que as dermatosis diabéticas ben poden ir acompañadas de complicacións.
Para evitalo, o paciente debe someterse a un diagnóstico oportuno. Ao final, a diabetes mellitus obriga ao paciente a controlar constantemente o seu estado de saúde, evitando incluso as máis pequenas concesións. Só neste caso un diabético pode mellorar a súa calidade de vida ata un nivel completo.

 A enfermidade máis común dos nosos tempos son as infeccións das uñas das pernas, das mans, do pelo e da pel. A infección fúngica é moi difícil de tratar e levará varios anos a curarse.
A enfermidade máis común dos nosos tempos son as infeccións das uñas das pernas, das mans, do pelo e da pel. A infección fúngica é moi difícil de tratar e levará varios anos a curarse. Se a uña negra creceu baixo a pel, o único tratamento é o método cirúrxico, onde se elimina a placa de uñas completamente.
Se a uña negra creceu baixo a pel, o único tratamento é o método cirúrxico, onde se elimina a placa de uñas completamente.