Por que se produce o VSD en adolescentes e bebés

O VVD en nenos e adolescentes é un trastorno somatoformo causado por unha violación da función reguladora do sistema nervioso autónomo. Actualmente, un diagnóstico así non existe, pero moitos médicos utilizan tradicionalmente este termo. O artigo contará sobre o posible desenvolvemento deste complexo de síntomas, as súas causas, se é necesario un tratamento, que signos de VSD ocorren en adolescentes.
A distonia vexetovascular é unha enfermidade?
No código ICD 10 o IRR non se inclúe. A Clasificación Internacional de Enfermidades non aborda este diagnóstico.
Máis ben é unha combinación de múltiples síntomas nun paciente, pero non unha enfermidade específica. A distonia vexetativo-vascular en nenos e adolescentes ocorre con bastante frecuencia. Considere cal é o diagnóstico de VVD, as causas e síntomas da afección.
O sistema nervioso autónomo é o responsable do funcionamento normal de todos os órganos. Os síntomas do VVD en adolescentes: 
- fatiga, nerviosismo, estados depresivos, obsesións e pensamentos ansiosos (máis a miúdo, VVD con tales síntomas maniféstase en adolescentes de 16 anos),
- falta de aire, falta de respiración durante o esforzo físico,
- frecuencia cardíaca mal funcionada
- diferenzas de presión arterial
- dores de cabeza, mareos, ollos borrosos,
- aumento da sudoración, violación da diurese diaria,
- extremidades frías, cambios na temperatura corporal,
- diarrea, náuseas, vómitos, dor de estómago,
- diminución ou viceversa aumento do apetito.
Os síntomas do VVD nos nenos son exactamente os mesmos que os adolescentes; poden desenvolverse logo do nacemento do bebé, especialmente cando o embarazo foi difícil.
Os síntomas do VVD nunha adolescente de 18 anos son máis sistemáticos e similares ao tipo de enfermidade adulta. O estrés emocional aumenta coa idade adulta.
Os síntomas do VVD nun adolescente de 12-15 anos, como nun neno de 10 anos, comeza con máis frecuencia saltos de presión e temperatura, no fondo de fatiga e irritabilidade.
VSD tipo hipertónico
O principal factor deste tipo de distonía vexetativo-vascular nos nenos é a presión arterial elevada do neno, o pulso rápido. Os ataques de pánico e a ansiedade poden xuntarse. A maioría das veces ocorre na idade de transición do neno cando os procesos internos do corpo non seguen co desenvolvemento externo do corpo humano.
A miúdo, nun principio, os síntomas parecen invisibles, pero o IRR dos adolescentes procede con convulsións pronunciadas. O VSD de tipo hipertensivo pode determinarse nunha idade nova.
A distonia vexetativo-vascular nun neno de 7 anos comeza coa desobediencia e a desatención, agromanse experiencias nerviosas e o estrés físico e mental máis poderoso coa idade. Polo tanto, as manifestacións da distonia vexetovascular nun neno de 10, 11 anos volverán estar máis activas coa idade.
De acordo con conceptos modernos, as causas do VVD son hereditarias.
Os factores provocadores poden ser:
- exceso de traballo
- falta de sono
- estrés, condicións nerviosas,
- fumar, non un estilo de vida saudable (por exemplo, un adolescente ten 17 anos, a idade de transición é moi significativa nesta materia),
- cambios hormonais no corpo (síntomas de VVD nunha adolescente de 14 anos, nunha adolescente de 15 anos).

Factores de risco de VVD en nenos e adolescentes
A necesidade dun diagnóstico completo para atopar a causa das violacións da BC
Asegúrese de tratar a causa que leva a síntomas de distonía vexetativo-vascular nos nenos. Débese realizar unha ecografía dos órganos internos, radiografía, un cardiograma do corazón, doazón de sangue para análise xeral e outros estudos. O resultado depende da atención na procura da causa da deterioración do benestar.
¿É necesario tratamento?
Primeiro de todo, debes prestar atención ao estilo de vida. Engade máis verduras e froitas á dieta. Inclúe ximnasia e paseos na rutina diaria. Exclúe a vista constante de TV, estar no ordenador. Evite sobrecargar o corpo, durmir máis de 8 horas ao día.
Se o tratamento sen drogas non axuda, entón debes considerar a opción de tratamento máis inofensiva con medios médicos. En primeiro lugar, as manifestacións dos síntomas do VVD definitivamente deben probar un estilo de vida saudable e activo, e non correr inmediatamente á farmacia.
Que drogas se poden usar?
O tratamento do VVD en adolescentes implica con máis frecuencia a normalización do estilo de vida, a atmosfera na familia, no profesorado.
En casos extremos pódense usar sedantes, drogas que normalizan o ton muscular e drogas que promoven unha mellor función cerebral.
No tratamento da VVD en nenos pódese usar:
- Valeriano, novo paso,
- Piracetam
- preparados K e Mg.
Poderanse engadir fármacos antidepresivos para tratar a VVD en adolescentes.

Os medicamentos deben ser prescritos por un pediatra
Distonia vexetovascular noutros grupos de pacientes
Cómpre sinalar que durante o embarazo, os cambios hormonais no corpo dunha muller e os síntomas de VVD poden aparecer nunha persoa previamente totalmente sa.
VVD no sexo máis forte é menos común. Aínda que certas características do sistema nervioso autónomo poden transmitirse de nai a neno tan a miúdo como a unha nena.
Causas do desenvolvemento en adolescentes e nenos
Na primeira infancia, unha influencia importante na aparición de VVD é causada polo dano ao sistema nervioso recibido no período prenatal e durante o parto sen éxito. Isto leva a unha violación do estado neurolóxico e mental e a reacción patolóxica aos estímulos.
Para os escolares, son importantes os conflitos na escola, a falta de atención ou a hiper custodia dos pais, un ambiente familiar disfuncional, así como o estrés emocional e mental, unha actividade física insuficiente ou excesiva.
As disfuncións adolescentes do sistema cardiovascular provocan:
- enfermidades dos órganos internos, sistema endocrino,
- infeccións virais
- patoloxías alérxicas e autoinmunes
- dieta inadecuada con exceso de hidratos de carbono simples, comida rápida, lanches,
- flutuacións no nivel de hormonas sexuais,
- malos hábitos (fumar, alcohol, drogas).
Recomendamos a lectura dun artigo sobre distonía neurocirculatoria. A partir diso coñecerás as causas da patoloxía en adultos, nenos e adolescentes, tipos de enfermidade e síntomas, métodos de diagnóstico e tratamento.
E aquí hai máis información sobre a crise vaxinal.
Síntomas do VSD
As manifestacións clínicas teñen unha gran variedade, están determinadas polo predominio do ton dun dos departamentos do sistema autonómico. Ademais, nos nenos pequenos, os trastornos son a miúdo leves coa activación do departamento parasimpático (vagotonia), e nos adolescentes son diagnosticados principalmente con formas graves da enfermidade con numerosos síntomas e unha crise. A vagotonía no período pubertario alterna coa simpaticotonia.
Os nenos cun aumento do ton do vago nervioso presentan as seguintes queixas:
- debilidade
- fatiga,
- mal apetito
- problemas para durmir
- intolerancia á frialdade e ao frío,
- mareos
- dor nas pernas e calambres pola noite.
Ademais, normalmente aumentaron o peso corporal, a pel húmida e brillante cun patrón de mármore, hinchazón baixo os ollos, aumento da salivación, estreñimiento frecuente. A dor no corazón vai acompañada de baixa presión arterial e un pulso raro, as fronteiras do corazón poden ampliarse moito debido á debilidade do miocardio.
Simpaticotonia
Un ton elevado do sistema nervioso simpático proporciona un clima quente e unha maior excitabilidade, frecuentes cambios de estado de ánimo, dificultade para concentrarse, baixo limiar de dor, entumecimiento e formigueo nas pernas e nos brazos. O apetito nos nenos aumenta, pero o físico é asténico, a pel está seca, fría e pálida. Hai queixas de hipersensibilidade á calor, frecuentes golpes cardíacos. A presión aumenta, os sons do corazón son fortes.
Mira o vídeo sobre as causas e síntomas do VVD nos nenos:
Métodos de diagnóstico
De gran importancia para o diagnóstico é un historial correctamente recollido, incluído o historial familiar. Con vagotonía, parentes próximos do neno sofren úlcera péptica, ataques de asma e neurodermatite.
O seguinte paso é determinar o ton vexetativo en repouso e o seu cambio durante o estrés físico ou farmacolóxico. Para iso ten en conta a natureza das queixas, os resultados das probas funcionais e o ECG. Para excluír enfermidades orgánicas, prescríbese un exame, incluído o ultrasonido dos vasos e o corazón, un electroencefalograma, a reovasografía e a tomografía.
Con VVD, os nenos deben ser consultados por neurólogo, optometrista, endocrinólogo, reumatólogo.
Características da diabetes infantil
 A diabetes mellitus é unha patoloxía crónica do sistema endócrino, aparece con deficiencia de insulina. A insulina é unha hormona especial do páncreas, que proporciona o fluxo de glicosa a todas as células do corpo humano.
A diabetes mellitus é unha patoloxía crónica do sistema endócrino, aparece con deficiencia de insulina. A insulina é unha hormona especial do páncreas, que proporciona o fluxo de glicosa a todas as células do corpo humano.
A insulina proporciona glicosa disolta no sangue ás células. Na formación de diabetes, a glicosa non pode entrar na célula, polo que permanece no sangue, causando danos. A glicosa é a principal fonte de nutrición para o organismo.
Cando o alimento entra no corpo, a glicosa transfórmase con ela en enerxía pura, o que permite que o corpo funcione. A glicosa pode penetrar dentro da célula só coa axuda da hormona insulina.
Se hai falta de insulina no corpo, entón a glicosa permanece no sangue. O sangue deste é máis groso, normalmente non pode levar osíxeno e nutrientes para as células. Co paso do tempo, as paredes dos vasos vólvense impermeables e inelásticas. Esta condición ameaza directamente as membranas nerviosas.
A diabetes mellitus dun neno exprésase como un trastorno metabólico, sofre:
- auga e sal
- graxa
- proteína
- mineral
- metabolismo dos carbohidratos.
Como resultado diso, xorden diversas complicacións que non só son graves, senón que poñen en risco a vida.
A medicina coñece dous tipos de diabetes, que teñen certas diferenzas en termos de patoxénese, desenvolvemento clínico e etioloxía. O réxime de tratamento e o mantemento tamén son diferentes.
O primeiro tipo de diabetes é causado pola falta de insulina. O páncreas non o produce en cantidades suficientes nin o produce en absoluto. O corpo non fai fronte ao seu traballo e este volume de hormona non pode procesar a cantidade de glicosa no sangue.
Coa enfermidade, sempre se necesita insulinoterapia, é dicir, inxeccións diarias de insulina, que se administran nunha cantidade prescrita estritamente. Na diabetes tipo 2, a insulina prodúcese na cantidade correcta, e ás veces máis do normal.
Pero é case inútil, porque os tecidos do corpo por algún motivo perden a súa sensibilidade necesaria para el.
Tipos e síntomas da diabetes
 O tipo de diabetes ten un curso e manifestacións diferentes. A miúdo os nenos reciben o primeiro tipo de diabetes debido a unha predisposición xenética ou no medio do estrés constante.
O tipo de diabetes ten un curso e manifestacións diferentes. A miúdo os nenos reciben o primeiro tipo de diabetes debido a unha predisposición xenética ou no medio do estrés constante.
A diabetes tipo 1 é conxénita, a súa forma é dependente da insulina e, polo tanto, require unha administración constante de fármacos. Os tecidos complicados procesan a glicosa.
A diabetes tipo 2 non é dependente da insulina. Esta forma adquirida de diabetes está asociada a un metabolismo inadecuado e a posterior deficiencia de insulina. A forma da enfermidade é máis común en persoas maiores.
O médico falará sobre como se manifesta a diabetes mellitus nos nenos, sen embargo, hai signos característicos. En concreto, os síntomas da diabetes dependente da insulina son:
- micción constante
- sede
- apetito elevado
- perda de peso dramática
- candidiasis vaxinal
- poliuria: aumento do volume de orina,
- agresividade, irritabilidade,
- vómitos, náuseas,
- infeccións cutáneas recorrentes.
Síntomas da diabetes non dependente da insulina:
- diminución da agudeza visual,
- mucosas secas,
- fatiga e fatiga,
- hemorraxia
- supuración e coceira nas esquinas da boca.
O amarillo dos pés e mans, así como a hipoglucemia, están entre os síntomas clásicos da diabetes infantil. A hipoglicemia é a miúdo espontánea, é un prexuízo da enfermidade.
O nivel de azucre diminúe, a debilidade e a fame aumentan. A complexión icterica do neno debería dar aos pais un sinal para examinar ao neno. Este síntoma pódese ver non só nas palmas e nos pés, senón tamén no triángulo nasolabial.
Os signos tamén se manifestan noutras patoloxías, polo que é importante, sen demora, buscar un recoñecemento médico. Nos nenos pequenos, son máis difíciles de detectar. Con tres ou máis anos, a amarela determínase moito máis fácil.
Moitas veces os síntomas da diabetes en nenos confúndense con infeccións, polo que a xente non lle presta atención durante moito tempo. Independentemente da idade que teña o neno, pode interpretar mal e comprender os seus sentimentos.
Os pais teñen a tarefa de escoitar as queixas do neno e notar calquera manifestación da enfermidade. En particular, a diabetes é perigosa ata 3 anos, pero a esta idade a patoloxía fórmase con menos frecuencia que na adolescencia. Nalgúns casos pode formarse diabetes mellitus latente.
Os síntomas deste tipo de diabetes son similares aos principais síntomas da enfermidade. É imprescindible prestar atención se hai:
- feridas que curan lentamente
- ferver,
- cebada e inflamación nos ollos.
A diabetes tipo 1 maniféstase pola perda de peso. A patoloxía pode formarse aos 3, 6 e 14 anos. Os adolescentes e as persoas maiores de 17 anos non son unha excepción. A diabetes tipo 1 é máis frecuente que 2.
O neno comeza a perder peso debido a que as células non reciben enerxía, porque non hai suficiente insulina.
Comeza o uso de enerxía que hai na graxa corporal.
Manifestacións perigosas
 A implementación de todas as recomendacións moitas veces non garante que o neno estea saudable. Se o neno ten predisposición á diabetes, é necesaria unha supervisión médica constante da situación.
A implementación de todas as recomendacións moitas veces non garante que o neno estea saudable. Se o neno ten predisposición á diabetes, é necesaria unha supervisión médica constante da situación.
Os pais deberían estar preocupados cando o bebé está perdendo peso de xeito dramático. Hai casos que a perda de 10 kg ou máis se produce en só 2-3 semanas. Neste caso, o neno pode beber unha gran cantidade de auga, ata varios litros ao día.
Os nenos maiores de cinco anos a miúdo comezan a orinar no sono, aínda que antes non houbo enuresis. Se o neno aumentou a sede, outros síntomas comezarán a manifestarse co paso do tempo. Por regra xeral, na diabetes, a lingua do neno adquire unha cor carmesí clara e diminúe a elasticidade da pel.
Por desgraza, os pais raramente céntranse nos síntomas, debido a que os nenos comezan un tratamento atrasado, que pode non ser efectivo durante moito tempo.
Diagnósticos
Un pediatra local debe desempeñar un papel importante na identificación da diabetes. Se hai sospeita de diabetes, prescríbese unha consulta de endocrinólogo. Tras o exame, o médico busca a presenza de:
- rubor diabético no queixo, fazulas e testa,
- redución de turgor da pel,
- lingua de framboesa.
A continuación, cómpre someterse a un exame de sangue. É necesario analizar un aumento do azucre no sangue, unha diminución da insulina e da hemoglobina. Pódese realizar unha proba de tolerancia á glicosa. Tamén se realiza unha análise de orina, onde se considera:
- glicosa
- acetona
- corpos de cetonas
- gravidade específica da orina.
Outra medida de diagnóstico é un exame ecográfico do páncreas.
O diagnóstico diferencial realízase se existe:
- síntomas da diabetes insipidus,
- síndrome acetonémico.
Como é o tratamento
 A terapia de substitución úsase para tratar a diabetes tipo 1. Dado que as células do páncreas non producen suficiente insulina, é preciso encher a cantidade. Ao mesmo tempo, ten en conta que a insulina fórmase en ondas no corpo, de acordo coa cantidade de alimentos consumidos e a cantidade da súa formación en diferentes momentos.
A terapia de substitución úsase para tratar a diabetes tipo 1. Dado que as células do páncreas non producen suficiente insulina, é preciso encher a cantidade. Ao mesmo tempo, ten en conta que a insulina fórmase en ondas no corpo, de acordo coa cantidade de alimentos consumidos e a cantidade da súa formación en diferentes momentos.
Isto é especialmente importante na práctica do tratamento da diabetes. A introdución de grandes volumes de insulina leva a que o corpo do neno poida consumir todos os almacéns de glicosa no sangue, o que levará a unha falta de enerxía.
O principal consumidor de enerxía no corpo humano é o cerebro. Se non hai enerxía suficiente, entón pode formarse unha condición grave: coma coma hipoglucémico. Esta condición require atención médica urxente. Nalgúns casos, o neno está hospitalizado na unidade de coidados intensivos.
Ademais de usar insulina, o neno sempre debe comer adecuadamente. Neste caso, a fame é inaceptable. Entre as comidas principais, debería haber lanches de froitas e verduras.
A insulina, usada como terapia de recambio para nenos, pode ser de acción moi curta. Os máis exitosos, ata a data, son:
A insulina adminístrase de forma subcutánea cunha xeringa para pluma. Estes dispositivos son convenientes de usar, xa que o neno pode alimentalo e introducir a sustancia.
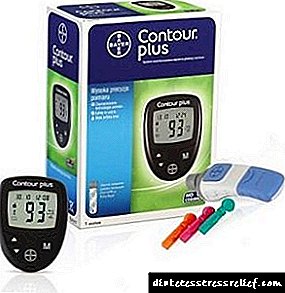
É importante controlar diariamente o seu nivel de glicosa cun glucómetro. Debe gardar un diario onde escribir:
- alimentos consumidos
- situacións estresantes
- nivel de azucre no sangue.
Se o neno ou os seus pais gardan un diario, será máis doado para o médico seleccionar a dose de insulina que se debe administrar diariamente.
 Un neno debe levar sempre caramelos de chocolate con el. Se se introduce unha dose lixeiramente maior da necesaria nun momento determinado, entón a cantidade de azucre no sangue diminuirá demasiado. Neste caso, hai risco de hipoglucemia, polo que cómpre comer doces de chocolate ou beber té doce. De xeito continuado, debe seguir unha dieta cunha cantidade limitada de hidratos de carbono.
Un neno debe levar sempre caramelos de chocolate con el. Se se introduce unha dose lixeiramente maior da necesaria nun momento determinado, entón a cantidade de azucre no sangue diminuirá demasiado. Neste caso, hai risco de hipoglucemia, polo que cómpre comer doces de chocolate ou beber té doce. De xeito continuado, debe seguir unha dieta cunha cantidade limitada de hidratos de carbono.
Entre os métodos para o tratamento da diabetes tipo 1, o máis raramente usado é o transplante de páncreas. Unha diminución dos niveis de insulina no sangue adoita asociarse a danos no páncreas, en particular as células beta que producen insulina. Un transplante de glándula corrixe esta situación.
No tratamento da diabetes tipo 2, é importante seguir unha dieta. Neste caso, é necesario asegurar unha afección sen subidas bruscas de glicosa no sangue.
É necesario abandonar por completo tales produtos:
Ademais, os diabéticos deben controlar a cantidade de hidratos de carbono. Para iso, introduciuse o concepto de "unidade de pan". Esta é unha cantidade de produto que contén 12 g de hidratos de carbono. 1 XE aumenta o nivel de glicosa no sangue en 2,2 mmol / L.
Todos os produtos alimentarios indican a cantidade de hidratos de carbono por cada 100 g. Este volume debe dividirse por 12. Así, quedará claro cantas unidades de pan conteñen 100 g de produto. A continuación, ten que recalcular o peso do produto. Para identificar rapidamente as unidades de pan, úsanse mesas especiais de comida.
Tratamento da disfunción autonómica
Como calquera enfermidade funcional, a distonia vegetovascular é mellor tratable por métodos non farmacéuticos. Inclúen:
- cumprimento do réxime de comer e durmir,
- actividade física dosificada diariamente
- restrición de estancia no ordenador e TV,
- psicoterapia familiar e sesións individuais,
- comidas excluídas a comida rápida, bebidas azucaradas carbonatadas, zumes envasados, consumo reducido de doces e repostería,
- electroforese na zona do colo de calcio ou mesaton con vagotonia, magnesio ou bromo con simpaticotonia,
- baños de coníferas ou perlas, duchas circulares e de contraste,
- cócteles de osíxeno
- masaxe
Nalgúns casos, a cita de medicamentos é necesaria:
- sedantes vexetais: comprimidos de valeriana e ama de casa, xaropes con espino
- nootropic - Piracetam, Noobut, Encephabol,
- complexos vitamínicos, ácido glutámico,
- vascular - Fezam, Cavinton, Bilobil,
- adaptógenos vexetais - Eleutherococcus, Schisandra,
- bloqueadores beta - Anaprilina.
Un requisito previo para o tratamento da VVD en nenos é o efecto sobre o factor que provocou a exacerbación da enfermidade - tratamento de focos de infección, patoloxía do sistema endocrino, reaccións alérxicas.
Posibles complicacións en nenos e adolescentes
A maioría das veces, VVD procede favorablemente ao diagnóstico oportuno e á aplicación das recomendacións do médico. Se o neno queda sen observación e tratamento preventivo adecuados, co paso do tempo, a patoloxía funcional pasa a ser orgánica. Estes pacientes corren o risco de sufrir as seguintes enfermidades:
- hipertensión
- neurose
- Isquemia e cerebro miocardio
- cardiomiopatía
- úlcera péptica
- asma bronquial,
- neurodermatite
- enfermidades autoinmunes
- síndrome metabólica
- diabetes mellitus.
Prevención
Para evitar a aparición de VVD na infancia e na adolescencia, é preciso adherirse á actividade física recomendada, tendo en conta os desexos do neno. Son especialmente útiles correr, nadar, andar en bicicleta e esquiar, aeróbic e bailar.
Non limite a participación en xogos ao aire libre, fútbol, baloncesto, hockey. No adestramento, evite o exceso de esforzo e as lesións da columna cervical. Todos os días na rutina diaria deberían ser paseos pola natureza.
Na loita contra o tabaquismo e o consumo de alcol xoga un papel importante na adolescencia. Sen relacións de confianza na familia, este problema non se soluciona facilmente, pode ser necesario un tratamento por parte dun especialista.
Recomendamos a lectura dun artigo sobre a disfunción autonómica. A partir dela aprenderase sobre os tipos da enfermidade e as causas do seu desenvolvemento en nenos e adultos, síntomas e posibles complicacións, métodos de diagnóstico e tratamento.
E aquí hai máis sobre o que tomar para a dor cardíaca.
O VVD en adolescentes ocorre contra o fondo dun hormonal inestable e inmadureza do sistema nervioso. Está provocado por estrés emocional e mental, malos hábitos, infeccións, alerxias. As manifestacións de distonia están asociadas con cal dos departamentos do sistema autonómico está máis activo.
Para facer un diagnóstico é necesario excluír enfermidades orgánicas con síntomas similares. O tratamento realízase principalmente por métodos non farmacéuticos. Con unha supervisión médica insuficiente do neno, o IRR transfórmase nunha patoloxía máis grave.
Unha distonia bastante desagradable de tipo mixto, porque ao mesmo tempo se manifesta como cerebral en tipos hipotónicos e hipertónicos. A distonia vexetal-vascular require un tratamento sedativo, a síndrome tamén se alivia polos cambios de estilo de vida.
O desmaio ocorre con distonia vascular en casos graves. Con VVD, pode evitar que coñezan as simples regras de comportamento. Tamén é importante comprender como axudar ao desmaio da distonia vexetativo-vascular.
En si mesmo, un VVD desagradable e os ataques de pánico poden provocar moitos momentos desagradables. Síntomas: desmaio, medo, pánico e outras manifestacións. Como desfacerse disto? Cal é o tratamento, así como cal é a relación coa nutrición?
O nervio vago revelado con VVD chámase crise vaxinal. Os síntomas confúndense facilmente con outras manifestacións. O tratamento dunha crise autonómica vaxinal consiste en tomar pílulas, un cambio xeral de estilo de vida e fisioterapia.
A distonia neurocirculatoria pode producirse en nenos e en adolescentes e en adultos. A síndrome de distonía vascular neurocircular pode ser de varios tipos. As razóns son importantes para o diagnóstico e o tratamento.
Hai unha serie de disfuncións autonómicas. En nenos, adolescentes e adultos, a síndrome é a maioría das veces diagnosticada por estrés. Os síntomas poden confundirse con outras enfermidades. O tratamento da disfunción nerviosa autónoma é un complexo de medidas, incluso con drogas.
Os aumentos de presión poden ocorrer a calquera idade. Ademais, ás veces é alto, logo baixa por pouco tempo. As causas de subidas bruscas de presión, pulso, mareos, dor de cabeza poden estar en osteocondrose, menopausa, estrés. O tratamento consiste no uso de medicamentos e vitaminas.
Detecta o ritmo auricular inferior principalmente no ECG. As razóns están no VSD, polo que se pode establecer incluso nun neno. O latido cardíaco acelerado require un tratamento nunha pitada, a miúdo prescrito para non drogas
Para os pacientes, a crise simpatooadrenal adoita converterse nun verdadeiro problema. Os síntomas maniféstanse en forma de taquicardia, ataques de pánico, medo á morte. O tratamento prescríbese conxuntamente un cardiólogo e un psicólogo. Que facer se ocorre nun contexto da síndrome de diencefálico?