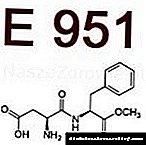
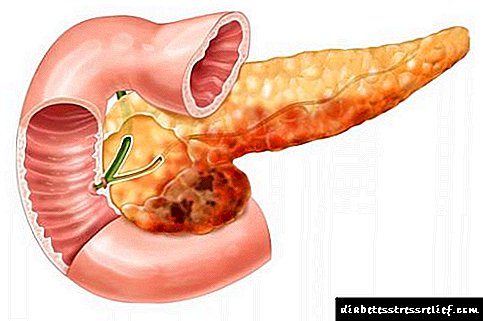
Palpación do páncreas
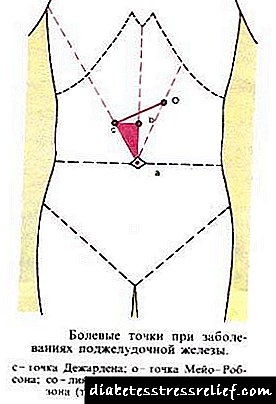
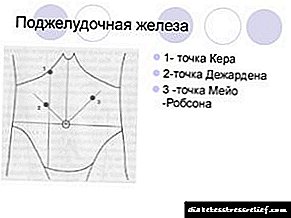
1. O punto Desjardins - 3 cm cara arriba e á dereita do embigo ao longo da bisectriz do ángulo formado pola liña do medio e a liña horizontal trazada polo ombligo.
2. Punto Mayo-Robson: na bisectriz do cuadrante superior esquerdo do abdome, entre os terzos superior e medio.
j) Palpación do fígado (bimanual)
Primeiro, o bordo inferior do fígado atópase por percusión e despois palpalo. O brazo esquerdo está situado baixo a parte inferior da metade dereita do peito. A man dereita está tendida plana na metade dereita do abdome, cando o neno exhala, a man está profundamente inserida na cavidade abdominal, cando se inhala, a man palpitante elimínase da cavidade abdominal cara adiante e cara arriba, evitando o bordo do fígado. Neste punto, determine a forma e a forma do bordo do fígado, a textura, a dor.
Nun neno saudable, o bordo inferior do fígado é indoloro, agudo e levemente elástico. Ata os 5-7 anos de idade, o fígado sobresae de debaixo do bordo do arco costal ao longo da liña midoclavicular por 1-2 cm. A esta idade pódese realizar a palpación sen conexión co acto de respirar.
1. Palpación do páncreas
Conferencia 63. Palpación do páncreas, fígado, vesícula biliar, bazo / 1. Palpación do páncreas
Sentir o páncreas só é posible cun aumento do seu tamaño. A palpación realízase en posición horizontal do paciente pola mañá cun estómago baleiro ou despois dun enema. É necesario atopar o bordo inferior do estómago por palpación ou outro método. Os dedos lixeiramente dobrados da man esquerda establécense horizontalmente entre 2 e 3 cm sobre o bordo inferior do estómago ao longo do bordo exterior do músculo do recto abdominis esquerdo. Os movementos superficiais dos dedos suben a pel cara arriba. A continuación, aproveitando a relaxación dos músculos abdominais durante a exhalación, mergúllate os dedos profundamente na parede abdominal posterior. Sen tomar os dedos, produce un movemento deslizante de arriba abaixo. Cun aumento do páncreas pálpase como cordón.
Puntos dolorosos na derrota do páncreas:
- Punto Desjardins - 3 cm cara arriba e á dereita e do embigo ao longo da bisectriz do ángulo formado pola liña mediana e a liña horizontal trazada polo ombligo,
Punto Mayo-Robson: na bisectriz do cuadrante superior esquerdo do abdome, entre os terzos superior e medio.
Cadro clínico
1. A síndrome da dor é un sinal principal da CP. A dor aparece bastante cedo. Coa localización do proceso inflamatorio na rexión da cabeza do páncreas, as dores no epigastrio son principalmente na dereita, no hipocondrio dereito, irradiando á rexión das vértebras torácicas do VI-XI. Cando o corpo do páncreas está implicado no proceso inflamatorio, as dores están localizadas no epigastrio, cunha lesión de cola - no hipocondrio esquerdo, mentres que a dor irradia cara á esquerda e cara arriba da torácica VI á vértebra lumbar.
Con dano total no páncreas, a dor localízase en toda a metade superior do abdome e é semellante á correa.
Na maioría das veces, a dor ocorre despois dunha abundante comida, especialmente despois dunha comida gorda, fritida, alcol e chocolate.
Moitas veces, a dor aparece nun estómago baleiro ou 3-4 horas despois de comer, o que require un diagnóstico diferencial con úlcera péptica do duodeno. Ao xaxún, a dor calma, polo que moitos pacientes comen pouco e polo tanto perden peso.
Hai un certo ritmo diario de dor: antes do xantar, hai pouca preocupación pola dor, despois da cea intensifícase (ou aparece se non houbo antes desta hora) e acada a maior intensidade pola noite.
As dores poden ser presionantes, ardentes, aburridas, significativamente máis pronunciadas na posición supina e diminución da posición sentada co corpo inclinado cara adiante. Cunha pronunciada exacerbación da pancreatite crónica e unha forte síndrome da dor, o paciente toma unha posición forzada - está sentado coas pernas dobradas nos xeonllos, levado ao estómago.
Na palpación do abdome determínanse as seguintes zonas e puntos dolorosos
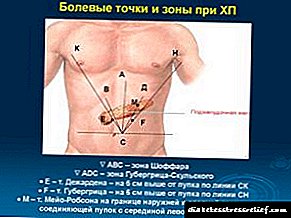
- a zona Shoffar está entre a liña vertical que pasa polo embigo e a bisectriz do ángulo formada polas liñas verticais e horizontais que pasan polo ombligo. A dor nesta zona é máis característica para a localización de inflamacións na cabeza do páncreas,
- Zona Hubergritsa-Skulsky - similar á zona Shoffar, pero situada á esquerda. A dor nesta área é característica para a localización de inflamacións na área corporal do páncreas,
- Punto Desjardins: situado a 6 cm sobre o embigo ao longo da liña que conecta o ombligo coa axila dereita. A dor neste momento é característica para a localización de inflamacións na cabeza do páncreas,
- Punto de Hubergritz: similar ao punto de Desjardins, pero situado á esquerda. O dolor neste punto obsérvase coa inflamación da cola do páncreas,
- Punto Mayo-Robson: situado no bordo do terzo exterior e medio da liña que conecta o embigo e o medio do arco costal esquerdo. O dolor neste punto é característico para a inflamación da cola do páncreas,
- a área do ángulo vertebral costela da esquerda - con inflamación do corpo e cola do páncreas.
En moitos pacientes, determínase un signo positivo da gruta: atrofia do tecido gordo do páncreas na área da proxección do páncreas na parede abdominal anterior. Pódese destacar o síntoma de "pingas vermellas": a presenza de manchas vermellas na pel do abdome, o peito, as costas, así como unha cor marrón da pel sobre a zona do páncreas.
2. Síndrome dispeptica (dispepsia pancreática) - é bastante característica para a CP, especialmente se expresa con exacerbación ou curso grave da enfermidade. A síndrome diséptica maniféstase por aumento da salivación, eclosión do aire ou comida comida, náuseas, vómitos, perda de apetito, aversión a alimentos graxos, inchazo.
3. Perda de peso: desenvólvese debido ás restricións alimentarias (a dor diminúe durante o xaxún), así como en conexión cunha violación da función exocrina do páncreas e da absorción nos intestinos. Perder peso tamén contribúe a unha diminución do apetito. Unha caída do peso corporal maniféstase especialmente en formas graves de CP e vén acompañada de debilidade xeral, mareos.
4. Diarrea pancreatogénica e síndromes de dixestión e absorción insuficientes - característica de formas de CP severas e de longa duración cunha violación pronunciada da función pancreática exocrina. A diarrea é causada por trastornos na secreción de encimas pancreáticas e dixestión intestinal. A composición anormal de quima irrita os intestinos e provoca a aparición de diarrea (A. Ya. Gubergrits, 1984). Tamén importa a violación da secreción de hormonas gastrointestinais. Ao mesmo tempo, son característicos grandes cantidades de feces e gruesas feces con brillo oleoso (steatorrea) e anacos de alimentos non dixeridos.
As principais causas da estatorrea son:
- destrución das células acinares do páncreas e diminución da síntese e secreción de lipase pancreática,
- obstrución do conduto e deterioración da secreción pancreática no duodeno 12,
- unha diminución da secreción de bicarbonatos polas células ductais da glándula, unha diminución do pH do contido do duodeno 12 e desnaturalización da lipase nestas condicións,
- precipitación de ácidos biliares debido á diminución do pH no duodeno.
En formas graves de CP, desenvólvense síndromes de maldixestión e malabsorción, o que conduce a unha diminución do peso corporal, sequedad e deterioración da pel, hipovitaminose (en particular, falta de vitaminas A, D, E, K e outras), deshidratación, perturbacións dos electrólitos (diminución do sodio no sangue , potasio, cloruros, calcio), anemia, feces encóntranse graxas, amidón, fibras musculares non digeridas.
5. Unha insuficiencia incretória - maniféstase pola diabetes mellitus ou a tolerancia á glucosa deteriorada (ver. "Diabetes mellitus").
6. Páncreas palpable. Segundo os datos de A. Ya Gubergrits (1984), un páncreas alterado patoloxicamente é palpable para a pancreatite crónica en case o 50% dos casos en forma de cordón horizontal compactado e claramente doloroso situado a 4-5 cm por encima do ombligo ou 2-3 cm por encima da gran curvatura do estómago. . Ao palparse o páncreas, a dor pode irradiarse cara ás costas.
En que situacións se realiza a palpación pancreática?
Sondar completamente o páncreas só é posible nun número reducido de persoas, xa que o órgano está situado o suficientemente profundamente no peritoneo e é de difícil acceso.
O exame da glándula por palpación indícase nos seguintes casos:
- A manifestación de dor sistemática na zona da súa localización e nos órganos veciños.
- Baixo o suposto de pancreatite aguda.
- Con unha recaída de inflamación crónica para excluír outras enfermidades.
- Con anormalidades no tracto biliar.
- Se sospeitas do desenvolvemento de oncoloxía de diversas etioloxías.
É de salientar algúns matices importantes:
- Inflamación aguda: a palpación é moi desagradable e difícil debido á excesiva tensión dos músculos abdominais.
- Pancreatite crónica: palpable no 50% dos pacientes. Ao comezo do desenvolvemento da enfermidade, a glándula caracterízase por un aumento do tamaño, co agravante da patoloxía, complícase a palpación do páncreas.
- Páncreas normal - só se pode probar en casos illados.
Como prepararse adecuadamente para o procedemento
Se unha persoa sabe que cando visita un gastroenterólogo, realizarase a palpación do órgano pancreático, é necesario prepararse para a súa implementación con antelación.
- En vésperas de visita ao médico, tómase un laxante co fin de baleirar completamente os intestinos pola mañá, xa que a palpación realízase só no intestino libre.
- Se pola mañá non foi posible baleirar os intestinos, asegúrese de dicilo ao médico. Neste caso, prescribirase un enema.
- Antes do propio procedemento, está prohibido tomar comida.
- A auga pode beber só en casos extremos e en pequenas cantidades.
O baleiro obrigatorio e a abstinencia dos alimentos débese a que cun intestino ateigado é case imposible sentir o páncreas.
Métodos comúns de palpación

A área para palpación é a área do gran xiro do estómago e do colon transversal. O médico determina estes lugares con antelación para non tomar erroneamente estes órganos para a glándula.
No momento da manipulación, o especialista examina detidamente a condición do páncreas nos seus puntos específicos:
- Punto de Desjardins.
- Punto Mayo-Robson.
- Punto de choque.
Na táboa seguinte podes ver onde están os principais puntos de palpación do páncreas e o que indica a súa dor:
Puntos de palpación
Características e localización
As fases do exame do páncreas
Antes de comezar directamente a palpación pancreática con pancreatite, o médico pode facer preguntas que lle axuden a crear un cadro clínico máis completo da enfermidade.
A palpación pancreática realízase de varias maneiras, as máis comúns son:
O xeito habitual

O estudo do órgano comeza coa cabeza da glándula, xa que ten unha configuración máis pronunciada que o resto do órgano pancreático.
Así, analizaremos as principais etapas de palpación deste método.
No momento de estudar a cabeza da glándula, unha persoa está de costas, a man dereita está dobrada e está debaixo das costas. É necesario tentar relaxar completamente os músculos abdominais. Con esta posición conséguese a máxima accesibilidade da glándula:
- O médico pon a man dereita sobre o seu estómago, de xeito que os dedos dos dedos están situados enriba da cabeza do páncreas.
- Se o especialista sente a tensión dos músculos abdominais, entón para aumentar o efecto da palpación na man dereita, pon a esquerda.
- A continuación, muda lixeiramente a pel cara arriba, como se fose un pliegue dela e lentamente (con cada exhalación do paciente) presione os dedos cara ao peritoneo, chegando á súa parede posterior.
- A inmersión remata no momento da seguinte exhalación do paciente mediante movementos suaves dos dedos pola parede abdominal posterior do peritoneo.
- A cabeza do páncreas séntese como unha formación suave flexible cun diámetro de 3 cm, cunha superficie lisa e uniforme, non capaz de desprazar.
Despois de examinar a cabeza, o especialista comeza a estudar o corpo do páncreas, que se realiza exactamente do mesmo xeito:
- A pel móvese cara arriba.
- Os dedos gradualmente afondan no abdome mentres exhalan ao paciente - movementos suaves cara ao fondo do peritoneo.
- O movemento dos dedos é sen présas, xa que o estómago pecha a glándula desde arriba, polo que con movementos máis rápidos é imposible obter información detallada sobre o páncreas.
- O corpo é un cilindro suave transversal cunha superficie lisa cun diámetro de 1-3 cm, que non se move e non presenta signos de dor.
Debido a que esta rexión do páncreas sitúase moito máis profundamente no hipocondrio esquerdo, a súa palpación é imposible.
O estudo do estado palpatorio da cabeza e corpo do páncreas realízase cunha pose vertical dunha persoa con lixeira inclinación cara a adiante e lixeiramente cara á esquerda, o que contribúe á máxima relaxación dos músculos do peritoneo e unha mellor accesibilidade do propio páncreas. O principio de palpación é similar ao procedemento en posición horizontal.
Palpación da gruta
 Ao manipular a gruta, aplícanse técnicas dolorosas en todo o páncreas. Unha persoa toma unha posición deitada nas costas ou no seu lado dereito, mentres as pernas están dobradas nos xeonllos, a man dereita está dobrada e colocada detrás das costas.
Ao manipular a gruta, aplícanse técnicas dolorosas en todo o páncreas. Unha persoa toma unha posición deitada nas costas ou no seu lado dereito, mentres as pernas están dobradas nos xeonllos, a man dereita está dobrada e colocada detrás das costas.
Os dedos do médico móvense cara á columna vertebral, chegando ao punto de intersección do páncreas e da columna vertebral, moven o músculo recto cara á liña media, o que simplifica moito o proceso de palpación:
Características do algoritmo de palpación para este método:
- A manifestación de dor á dereita do ombligo - a cabeza está afectada.
- Malestar desagradable na rexión epistrágica - o corpo está inflamado.
- A dor baixo a costela esquerda e toda a parte inferior das costas: toda a glándula está enferma.
Procedemento Obraztsov-Strazhesku
 Este método de palpación permite determinar a localización do órgano, o grao de elasticidade da glándula, fígado e bazo.
Este método de palpación permite determinar a localización do órgano, o grao de elasticidade da glándula, fígado e bazo.
- O médico coloca os dedos a certa distancia sobre o embigo.
- Despois fai un pregamento da pel e o suxeito realiza o máximo alento co seu estómago.
- Despois do primeiro alento, o médico mergulla profundamente os dedos no peritoneo.
- Á segunda inhalación, os dedos deslizan polo abdome. Tal algoritmo de acción permítelle determinar a cabeza da glándula. Se é claramente palpable, entón está inflamado.
- O aumento da elasticidade da glándula indica a presenza de pancreatite.
Tamén pode descubrir o estado do páncreas batendo o bordo da palma da man no lado esquerdo da parte inferior das costas. Se unha persoa sente dor, polo tanto, prodúcense procesos anormais no páncreas.
Resultados de palpación
No momento da palpación, o médico céntrase en lugares específicos de manifestación de molestias dolorosas, xa que a súa presenza é o primeiro signo de inflamación no páncreas.
Páncreas
O que indica a dor
Oncoloxía.
Edema pancreático: a pulsación está ausente ou episódica.
Tumor: aleteo grave e sensación periódica de pulsación a través do tecido pancreático densificado.
O especialista durante a palpación tamén controla de preto os movementos reflexos do paciente:
- Postura directa na parte traseira: inflamación aguda con dor severa.
- A postura sentada coas patas cara abaixo dende o sofá e os brazos presionados ao peritoneo é unha oncoloxía maligna da glándula.
- Un estadio severo de inflamación ou o desenvolvemento do cancro - unha diminución non só do peso, senón tamén da masa muscular.
- Tono da pel pálida - pancreatite aguda.
- A cor amarela da pel é a presenza dun tumor na cabeza da glándula ou o tracto biliar foi esmagado.
- Unha sombra azul da pel da cara indica violacións reflexas do fluxo sanguíneo da pel. Non obstante, poden aparecer signos de cianose na zona epigástrica (circulación sanguínea localizada na pel). As manifestacións cianóticas tamén poden estar presentes no peritoneo e nas extremidades.
- A presenza de equinosis preto do ombligo e nos lados do abdome é unha permeabilidade anormal das paredes vasculares.
- O tamaño da rexión epigástrica - no caso dun estado enfermo da glándula, as súas dimensións, configuración e cor da pel difiren do resto da cavidade abdominal.
A palpación pancreática realízase normalmente mediante o método de presións de deslizamento profundo. Por regra xeral, durante o procedemento, unha persoa enferma se atopa, menos a miúdo - está ou está á súa dereita.
Síntomas de palpación de distintas partes da glándula
Moi a miúdo, ás persoas con pancreatite, pregúntase por que signos o médico determina que atopou o páncreas e non outro órgano abdominal?
Se un especialista no momento do procedemento atopou realmente o órgano desexado, ten a sensación de que está a tocar un rodillo, cuxo diámetro é de aproximadamente 2-3 cm. Unha característica do órgano é:
- Sen rumores.
- Incapacidade de aumentar de volume.
- A ausencia de reaccións á palpación.
Ao realizar un exame do paciente, o médico intenta determinar o grao de inflamación no páncreas e a forma da enfermidade (aguda ou crónica).
Nas primeiras fases do desenvolvemento, a enfermidade adoita ser asintomática e só a medida que empeora, comezan a aparecer síntomas dolorosos, moitas veces indicando non só o descoido do proceso pancreático, senón tamén o desenvolvemento de complicacións: acumulación de pus, necrose pancreática e tumores malignos.
Características comparativas da palpación da glándula baixo saúde normal e pancreatite.
Páncreas normal
Páncreas inflamado
Sitúase inmóbil en horizontal.
Ten unha estrutura suave.
Non é indolora.
Ten unha configuración cilíndrica cun diámetro de 1,5-2 cm.
Ampliado.
A estrutura está compactada.
Dolores.
Sinto-se libre.
A presenza dun tumor: a estrutura é tuberosa, dolorosa.
Cambiar a forma do abdome.
Signos de pancreatite na palpación

Moitos pacientes preguntan se deben estar enfermos de palpación con pancreatite. A manifestación da dor no momento do control da palpación do páncreas depende da forma do estado da enfermidade, así como de que rexión do órgano pancreático está afectada polo proceso patolóxico.
Síntomas de pancreatite na palpación
Forma aguda
Forma crónica
Falta de pulsación da aorta no peritoneo.
No hipocondrio esquerdo.
Na parte inferior das costas.
Na cavidade do abdome.
Forte tensión das paredes do abdome.
Tensión da parede abdominal anterior.
Manchas carmeseiras no abdome, no peito e nas costas.
Cor marrón marrón sobre a localización do páncreas.
A susceptibilidade aumentada na pel nesta área.
Conclusión
A pesar de que o procedemento para a palpación do páncreas non é totalmente agradable, considérase un dos métodos diagnósticos clave que permite determinar as características do proceso patolóxico. É especialmente importante durante o desenvolvemento inicial da pancreatite, cando o proceso inflamatorio é case asintomático e unha persoa descoñece a súa presenza, escribindo manifestacións episodicas de malestar no epigastrio debido a erros na nutrición.
Estudando as partes palpatorias da glándula, pola aparición de dor nalgunha parte dela, pode establecer onde se inicia o proceso patolóxico.
 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite
Quedará sorprendido coa rapidez que retrocede a enfermidade. Coida o páncreas! Máis de 10.000 persoas notaron unha mellora significativa na súa saúde só bebendo pola mañá ...
 Como diagnosticar a pancreatite aguda e crónica e que métodos se usan para iso
Como diagnosticar a pancreatite aguda e crónica e que métodos se usan para iso
O exame en combinación con outros métodos permite establecer con precisión a enfermidade actual, a súa forma, estadio e natureza
 Método para o diagnóstico diferencial de pancreatite crónica e aguda
Método para o diagnóstico diferencial de pancreatite crónica e aguda
Un diagnóstico erróneamente pode ser mortal para o paciente, polo que o uso de diagnóstico diferencial considérase unha medida necesaria
 Métodos e réximes posibles para o tratamento da pancreatite crónica
Métodos e réximes posibles para o tratamento da pancreatite crónica
O réxime de tratamento desta patoloxía ten un enfoque individual para cada caso específico, en función das características do seu curso e do estado do paciente.
 O papel e as tarefas dos coidados de enfermaría para un paciente con pancreatite aguda e crónica
O papel e as tarefas dos coidados de enfermaría para un paciente con pancreatite aguda e crónica
Son as enfermeiras e as enfermeiras as que crean o máximo confort para o tratamento en condicións estacionarias, e tamén apoian psicolóxicamente ao enfermo e garantíndolle a seguridade.
Puntos e síntomas dolorosos con dano da vesícula
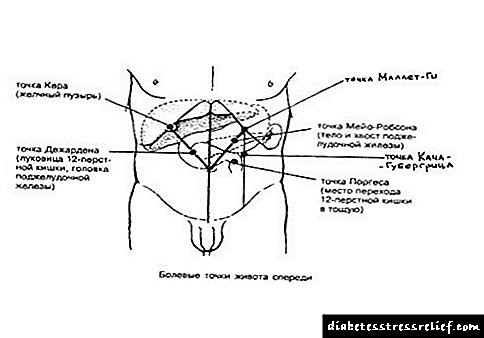
1. Punto de burbulla: dor ao presionar na intersección do bordo exterior do músculo recto abdominis co arco costal dereito.
2. Síntoma de Ortner-Grekov: a aparición de dor no hipocondrio dereito ao golpear co bordo da palma alternativamente ao longo dos dous arcos costais.
3. Síntoma Kera: aumento da dor durante a inspiración con palpación normal do hipocondrio dereito.
4. Síntoma Obraztsova-Murphy: o examinador mergulla lentamente os dedos no hipocondrio dereito. No momento da inhalación, o paciente experimenta dor severa e forte.
5. Síntoma Mussi (síntoma de phrenicus): dor ao presionar entre as pernas do músculo esternocleidomastoide dereito.
l) Palpación do bazo
Realízase na posición do paciente nas costas ou no lateral. O examinador pon a man esquerda na rexión das costelas VII-X ao longo das liñas axilares esquerda. Os dedos lixeiramente dobrados da man dereita están situados aproximadamente fronte ás costelas X 3-4 cm por baixo do arco costal esquerdo paralelo a ela. A pel da parede dianteira do abdome está lixeiramente tirada cara ao embigo, os dedos da man palpitante están inmersos profundamente na cavidade abdominal, formando unha especie de "peto". Na inspiración dun bazo enfermo, se se amplía, sae de debaixo do bordo do arco costal, atopa dedos palpantes e "desprazamentos" deles. Normalmente, o bazo non é palpable, porque o seu bordo dianteiro non chega ao borde do arco costal de 3-4 cm. O bazo pódese palpar cun aumento de 1,5-2 veces. Ao mesmo tempo, avalían: forma, textura, estado da superficie, mobilidade, dor.

Formas clínicas
1. Forma latente (indolora): observada en aproximadamente o 5% dos pacientes e ten as seguintes características clínicas:
- a dor está ausente ou leve
- periódicamente, os pacientes son perturbados por trastornos dispepticos leves (náuseas, eclosión do alimento comido, perda de apetito),
- ás veces aparece diarrea ou feces molestas,
- as probas de laboratorio revelan violacións da función externa ou intracecreta do páncreas,
- Un exame coprolóxico sistemático revela esterrea, creadora, amilorrea.
2. Forma recidivante (dolorosa) crónica - observada no 55-60% dos pacientes e caracterízase por ataques periódicos de intensa dor de natureza cinguida ou localizada no epigastrio, no hipocondrio esquerdo. Durante a exacerbación, prodúcese o vómito, obsérvase un aumento e inchazo do páncreas (segundo o exame de ultrasonido e raios X), aumenta o contido de amilase no sangue e na urina.
3. A forma pseudotumora (icterica): ocorre nun 10% dos pacientes, máis a miúdo nos homes. Con esta forma, o proceso inflamatorio localízase na cabeza do páncreas, provocando o seu aumento e compresión do conduto biliar común. Os principais signos clínicos son:
- ictericia
- coceira na pel
- dor epigástrica, máis á dereita,
- trastornos dispepticos (por insuficiencia exocrina),
- ouriña escura
- feces branqueadas
- perda de peso importante
- un aumento da cabeza do páncreas (normalmente isto vén determinado por ultrasóns).
4. Pankreatite crónica con dor persistente. Esta forma caracterízase por dor persistente no abdome superior, irradiando cara ás costas, diminución do apetito, perda de peso, feces inestables, flatulencias. Pódese sentir un páncreas agrandado e comprimido.
5. A forma esclerosante de pancreatite crónica. Esta forma caracterízase por dor no abdome superior, agravada despois de comer, apetito deficiente, náuseas, diarrea, perda de peso, violación grave das funcións do páncreas exocrino e endocrino. Con ecografía, determínase unha pronunciada compactación e unha diminución do tamaño do páncreas.
Anamnesis: a fase inicial do exame
Antes de comezar a examinar o paciente con palpación, un médico competente sempre recollerá unha anamnesis, que incluirá aproximadamente estas preguntas:
- Canto tempo notas unha dor en ti mesmo?
- Ten malos hábitos (alcoholismo, tabaquismo)?
- Segues unha dieta, abusas dos alimentos pesados?
- A túa familia inmediata ten a mesma situación de saúde ou similar?
- Que enfermidades graves padeciches no momento da túa vida?
- Como trataches a pancreatite e a trataches?
- Ten algunha enfermidade conxénita ou hereditaria?
- Ten algún outro síntoma de pancreatite ademais da dor? (estreñimiento, diarrea, náuseas, falta de apetito)?
Para non tomarte o tempo nin de vostede nin do médico, as respostas a estas preguntas deberán prepararse na casa.
Non será lóxico recordar que é preciso respondelos honestamente e non enganar ao médico. Necesítanse especialmente os datos históricos cando o paciente acudiu por primeira vez á recepción.

Por que se precisa a palpación e como se fai?
Cando unha persoa está enferma de pancreatite, entón durante a palpación do páncreas sentirá unha dor bastante viva.
Atención! A pancreatite con palpación é difícil de determinar incluso para os médicos máis profesionais e, polo tanto, adoitan equivocarse, confundindo a pancreatite cunha úlcera do estómago ou cunha enfermidade do duodeno. A culpa da tensión muscular das paredes abdominais, que en ningún caso se pode anular.
É importante entender que o páncreas só aumenta cando a enfermidade está na súa infancia. Se a corres e a enfermidade tórnase crónica, entón só a metade dos enfermos poden sentir o órgano.
A palpación do páncreas na gruta realízase cando o paciente toma unha posición deitada e os seus intestinos están limpos, para iso dáselle un enema directamente na instalación médica.
Na palpación do páncreas, examínanse os seguintes puntos:
- Punto de Desjardins. Este lugar está situado na intersección de liñas imaxinarias que van desde as axilas ao embigo. Se o paciente informa que cando fai clic neste punto, sente dor, entón podemos dicir que ten unha cabeza inflamada do páncreas.
- Punto Mayo-Robson. Este punto está situado detrás da liña que une a axila esquerda e o embigo. As dores pronunciadas neste punto indican que a cola do páncreas está inflamada neste paciente.
- Punto de choque. Está situado no estómago debaixo do ombligo. Con sensacións dolorosas neste momento, tamén podemos falar de problemas coa cabeza do páncreas.
Que signos pode un médico entender que atopou o páncreas? Cando o órgano está baixo as mans do médico e comeza a palpación do abdome, sente como se toque un rolo, de aproximadamente 2 cm de diámetro. Unha característica distinta deste órgano é que non medra, non aumenta de tamaño e normalmente non de ningún xeito responde ás manipulacións que o médico fai con el.
Ademais de sentir puntos de dor, hai varios métodos de diagnóstico máis usando palpación, que implican cambiar a posición do corpo do paciente. Se o páncreas está realmente inflamado, entón cando se inclines cara a adiante e sente simultaneamente este órgano, a dor intensificarase.
Se o paciente se dirixe desde a posición supina cara ao lado esquerdo, entón a dor liberarao, pero isto non significa nada bo. Esta situación é un claro sinal de danos no propio órgano.
Se a superficie do órgano é pelosa, este é un claro signo de que hai neoplasias extrañas, como un quiste ou tumores malignos.
Exame de páncreas
O primeiro que terás que prestar atención ao examinar o páncreas é o grave que está inflamado e que forma da enfermidade é aguda ou xa se fixo crónica.
Nun primeiro momento, a enfermidade pode ser case asintomática e, a continuación, poden xurdir complicacións, entre as que o máis insidioso é a inflamación purulenta, a necrose pancreática e o cancro do órgano.
É moi importante prestar atención a como se comporta o paciente mentres palpa o seu páncreas, mirar os seus movementos e non só escoitar comentarios verbais. En pancreatite aguda cun síndrome de dor pronunciado, o paciente estará estrito de costas.
Cando se trata de cancro de páncreas, o paciente adoita tomar unha posición sentada mentres baixa as pernas da cama. Por regra xeral, ao mesmo tempo, deslízase fortemente e aperta as mans cara á cavidade abdominal, xa que tal pose axuda a aliviar a dor.
Paga a pena vixiar coidadosamente a dinámica do peso do paciente. Se perdeu moito nela, entón isto é característico dunha forma severa de pancreatite ou dunha enfermidade oncolóxica do páncreas e non só estamos a falar da perda de exceso de graxa e a masa muscular arde con tales enfermidades.
Se sospeita pancreatite, debes prestar atención á pel, que na maioría dos casos ten unha tonalidade amarelenta ou simplemente pálida. Ademais, un médico profesional poderá determinar polo ton da pel que enfermidade está a padecer o paciente. Só a pel pálida di que este paciente ten unha inflamación aguda do páncreas. Itericia, con todo, indica que un tumor se desenvolve na cabeza do páncreas ou que se produciu a compresión dos conductos biliares.

Ao examinar, debes prestar atención á cor non só da cara, senón tamén da pel do abdome. Nunha persoa sa, non diferirán a cor de todo o corpo.
O paciente necesita prepararse para o procedemento de palpación?
Si, este procedemento implica certa preparación. Isto inclúe tomar un medicamento laxante o día antes para ir ao inodoro pola mañá pola mañá inmediatamente antes do procedemento. Se isto non sucedeu, é necesariosobre informa ao médico que é máis probable que remita o paciente á sala de tratamento para que teña un enema. Na mañá anterior ao procedemento, está prohibido tomar comida, auga, só en pequenas cantidades en caso de necesidade aguda.
Como palpar o páncreas?
O páncreas só se sente nun pequeno número de persoas saudables, pero cando se trata dunha enfermidade como a pancreatite, a palpación do órgano é extremadamente importante. Isto pode causar dificultades, xa que é un órgano moi inaccesible que está situado no fondo da cavidade abdominal.
Que é isto
A palpación do páncreas é un método de diagnóstico, que consiste en palpar o corpo do paciente co fin de determinar o estado do órgano.
A pesar da aparente sinxeleza, o método é bastante complicado, xa que o páncreas é o suficientemente profundo, ademais, a forte resistencia muscular interfire co diagnóstico.
Segundo as estatísticas, nun estado saudable, o páncreas séntese en non máis do 1% dos pacientes masculinos e do 4% das mulleres. Nas mulleres, isto débese ao adelgazamento da parede abdominal despois do parto. Para a maioría das persoas que reciben unha nutrición adecuada e non teñen problemas de saúde significativos, é case imposible sentir a glándula.
É importante. Non obstante, con procesos e patoloxías inflamatorias, o páncreas aumenta de tamaño, o que simplifica moito o proceso.
O ferro é o que máis se sente na fase inicial da enfermidade e no período de exacerbación. Non obstante, coa pancreatite crónica, un especialista pode palpala en case a metade dos pacientes.
Metodoloxía
Realízase un exame dedo do páncreas cando o paciente está de costas. O procedemento realízase cun estómago baleiro ou despois de procedementos de limpeza.
Pódense utilizar dous métodos diagnósticos diferentes para identificar enfermidades pancreáticas por palpación. Un deles é o método Obraztsov-Strazhesku.
Esta técnica introduciuse na práctica médica no século XIX. A orde da súa aplicación é a seguinte:
- Determinación da área de estudo.
- Determinación de órganos situados á beira da glándula estudada.
- Palpación do órgano. Para iso, os dedos colócanse lixeiramente por encima da parte inferior do estómago. Cando o paciente inhala, o diagnóstico forma un pregamento especial. E mentres exhala, os dedos do médico afondan, e despois deslízanse cara á parede abdominal posterior sen separación. Se neste momento o suxeito ten sensacións dolorosas, isto indica o desenvolvemento do proceso inflamatorio. A falta de malestar ao mergullar os dedos, ao contrario, indica unha saúde satisfactoria.
É importante. En caso de inflamación, o páncreas farase sentir como un cilindro pequeno de 1-2 cm de grosor.
Todos os movementos dos dedos durante o estudo realízanse ao longo do corpo en liñas horizontais, situadas por encima da maior curvatura do estómago por 3-4 cm.
O segundo método de investigación palpando o órgano é a palpación Grott. Esta técnica implica o uso de técnicas de dor puntual. Durante o diagnóstico, o paciente debe estar de lado dereito coas pernas dobradas e coa man dereita detrás das costas.
Cando o paciente exhala, o médico mergulla os dedos, determina a intersección do páncreas coa columna vertebral e actúa sobre certos puntos. Pola reacción do suxeito á manipulación, o especialista é capaz de determinar a presenza de patoloxías.
Coa axuda deste estudo non só se determina a presenza de inflamación, senón tamén a súa localización, polo tanto é máis común no diagnóstico de enfermidades pancreáticas.
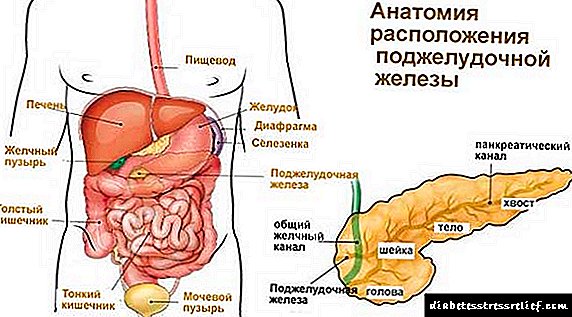
Estrutura pancreática e área de estudo
O páncreas está situado baixo a culler do hipocondrio esquerdo e, segundo as fontes de abastecemento de sangue, divídese en tres seccións: a cabeza, o corpo e a cola. Na maioría das veces, a cabeza do páncreas sitúase lixeiramente máis alta que outras partes. A proxección do órgano móstrano dende varios ángulos.
Para determinar a natureza da enfermidade, debes coñecer os sitios e como determinalos durante o estudo:
- A cabeza é o sitio que subministra sangue ás ramas da arteria mesentérica. Ao palparse o páncreas, séntese como unha formación suave, elástica e uniforme. O tamaño da cabeza alcanza ata 3 centímetros.
- Corpo. A principal fonte de sangue desta parte do órgano é a arteria esplénica. Séntese a 3-6 cm por encima da liña umbilical e sitúase horizontalmente. Ao palparse, non se move e séntese como unha superficie cilíndrica lisa sen saíntes e tubérculos.
- A cola. O seu subministro de sangue é proporcionado pola arteria esplénica ou gastrointestinal. Esta parte do órgano está oculta no hipocondrio esquerdo e é imposible sentila.
A partir de cambios na estrutura dunha ou outra parte do páncreas, un especialista experimentado pode identificar a patoloxía do órgano e determinar as súas posibles causas.
Palpación por puntos
Para realizar a palpación ao longo da gruta, úsanse certos puntos da proxección do páncreas localizados na parede abdominal anterior. A reacción do corpo ao actuar sobre cada un deles permítelle determinar sobre que área particular da inflamación do páncreas se desenvolve, e incluso a natureza da patoloxía.
No estudo, os médicos actúan sobre o seguinte:
- Desjardins. Está situado a 4-6 cm da cavidade umbilical, ao longo da liña condicional que conecta o ombligo coa axila dereita (á dereita e lixeiramente cara arriba do ombligo). A reacción dolorosa do paciente cando está exposta a este punto indica danos na cabeza do órgano e desenvolvemento de pancreatite aguda.
- Mayo-Robson. Localízase na liña que conecta o embigo ao medio do arco de costela. Para atopar o punto, a liña condicional divídese en tres partes. A proxección situarase entre a sección media e exterior (cadrado superior esquerdo do abdome). O impacto nesta zona permítelle determinar o dano na cola.
- Kacha. Está situado no exterior da parte final do músculo recto abdominis (varios cm por encima da cavidade umbilical). A dor na palpación indica patoloxía no corpo e na cola do páncreas.
- Masculino - localizado inmediatamente debaixo da costela, á esquerda na liña do músculo do recto abdominis. Coa súa axuda pódese detectar pancreatite no estadio crónico.
- Gubergrice: situado á esquerda simétricamente ao punto de Desjardins e indica problemas co corpo da glándula.
Ademais de puntos específicos, palpando o páncreas, o médico pode afectar ás zonas:
- Shoffara - no lado dereito entre o embigo e a axila.
- Yanovera - está situado nunha liña horizontal que pasa polo ombligo e a 3-5 cm á esquerda.
- Hubergritsa-Skulsky - semellante á zona Shoffar, só dende o lado oposto.
Ademais, o estudo pode revelar un síntoma de Voskresensky cando a pulsación da aorta abdominal non se determina na proxección do órgano investigado.
Normas de palpación nos nenos
O exame do páncreas probando o órgano pode realizarse tanto en adultos como en nenos. Neste último, a palpación realízase cun aumento e compactación notables do páncreas. Ao mesmo tempo, a regra básica de realizar un exame segue sen cambiar - o diagnóstico realízase só cun estómago baleiro.
Durante o procedemento, o médico palide primeiro o estómago e o colon transversal. Isto faise para navegar correctamente e non equivocar ningún outro órgano do páncreas.
Determinado a ubicación exacta do páncreas, o médico fixa os dedos horizontalmente no corpo do neno e paralelo ao eixe lonxitudinal do órgano a examinar. Neste caso, os dedos son aproximadamente 2 cm máis altos da curvatura do estómago.
Ao inhalar a un pequeno paciente, o médico crea un "pliegue da pel" e penetra progresivamente nos dedos ata que toca a parede posterior da cavidade abdominal. Atopado o órgano necesario, o diagnóstico move os dedos en diferentes direccións para examinalo completamente.
Considérase que a norma nun neno é un diámetro pancreático non superior a 2 cm. Debería situarse horizontalmente. Neste caso, a glándula debe estar suave, inmóbil con contornos difusos. Ao palparse, o bebé non debe sentir molestias e sentir dor.
Diagnóstico
A palpación cualificada do páncreas axuda a dar ao médico unha idea obxectiva do estado do órgano e as patoloxías que se desenvolven nel.
Así, o desenvolvemento da pancreatite na etapa aguda ou crónica evidénciase por un cambio na densidade do páncreas. Vólvese máis elástico, primaveral ou se asemella a unha espesa masa na súa consistencia.
A confirmación do diagnóstico é unha síndrome da dor que se produce durante a palpación e que dá volta. A dor alcanza a súa maior intensidade cando o paciente se inclina cara adiante. A dor diminúe se o suxeito está no seu lado esquerdo.
Ademais, ao palparse, o médico pode diagnosticar o desenvolvemento de tumores no páncreas (quistes e tumores). Neste caso, séntense cerramentos e tubérculos na súa superficie. Do mesmo xeito que a inflamación, cando un paciente sente neoplasias, a dor aparece en certas partes da parte traseira ou do abdome.
Demasiada pulsación de aórtica pode indicar un tumor.
Palpación da pancreatite pancreática
O páncreas en estado saudable é sentido con métodos manuais convencionais. Usar unha técnica especial para palpar o páncreas só en aproximadamente o 1% dos homes e o 4% das mulleres dá resultados exitosos.
A palpación do páncreas é un procedemento tan necesario como un complexo de estudos clínicos, polo que debe realizarse de forma competente e competente, xa que o órgano estudado é de difícil acceso debido á súa situación pechada.
Severidade
O curso leve caracterízase polos seguintes síntomas:
- as exacerbacións son raras (1-2 veces ao ano) e de curta duración, detéñense rapidamente,
- dor moderada
- sen agravar a saúde do paciente é satisfactoria,
- non perda de peso
- a función pancreática non está prexudicada,
- A análise coprolóxica é normal.
O curso de severidade moderada ten os seguintes criterios:
- Aparecen exacerbacións 3-4 veces ao ano e ocorren cunha síndrome típica da dor a longo prazo,
- detéctase unha hiperfermentemia pancreática,
- determínase unha moderada diminución da función pancreática exocrina e perda de peso
- obsérvanse a steatorrea, a creadora, a aminorrea.
O curso grave da pancreatite crónica caracterízase por:
- exacerbacións frecuentes e prolongadas con dor persistente e síndromes dispepticos graves,
- Diarrea "pancreatogénica",
- unha caída do peso corporal ata o esgotamento progresivo,
- fortes violacións da función pancreática exocrina,
- complicacións (diabetes mellitus, pseudocistas e quistes do páncreas, obstrución do coledocho, estenosis parcial do duodeno 12 con cabeza pancreática agrandada, peripancreatite, etc.).
Enquisa
O pancreatólogo alemán F. Dietze dixo unha vez: "O páncreas dinos moito, pero nun idioma incomprensible". E realmente é. Ao longo dos séculos do desenvolvemento da medicina, inventáronse moitos métodos para visualizar o corpo humano e, aínda así, o páncreas non deixa de ser un misterio para os científicos.
As primeiras cousas que dominaron os sanadores da antigüidade foron os métodos de exame obxectivo: exame, auscultación (escoita), percusión (golpeo) e palpación (palpación). Palpación do páncreas segundo Obraztsov - Strazhesko
A técnica de palpación deslizante profunda dos órganos abdominais foi introducida en medicina en 1887 polos excelentes clínicos soviéticos Obraztsov V.P. e Strazhesko N.D. Esta técnica permítelle determinar a situación, a forma, a elasticidade e o tamaño do estómago, intestinos, bazo e bordo inferior do fígado. Pero o páncreas nunha persoa sa, debido á súa suave consistencia e á súa localización "profunda", pódese palpar só en caso de débil desenvolvemento dos músculos abdominais. É máis doado sentir polas mulleres.
O exame realízase sobre o estómago baleiro. O paciente está situado nas costas, as pernas lixeiramente dobradas nos xeonllos. Antes da palpación da glándula, paga a pena determinar a situación do colon transversal e a gran curvatura do estómago, xa que as súas fronteiras pasan xunto ao órgano desexado.
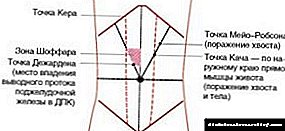
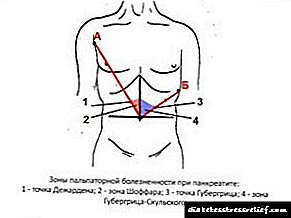
A continuación, localízase a localización da cabeza do páncreas. Proxéctase na parede abdominal anterior na zona Shoffar (1). Esta zona é un triángulo rectangular, un dos seus vértices é o ombligo, a hipotenusa é o terzo interior da liña que une o arco costal dereito e o embigo, e a perna é a liña media do abdome.
A palma dereita sitúase ao longo do abdome do paciente á dereita da liña media, mentres que os dedos da palma están situados por encima da zona Shoffar a 2 cm sobre a gran curvatura do estómago e "miran" cara ao arco costal. Na exhalación do paciente, o pliegue da pel móvese cara ás costelas e coidando, "inmerso" as puntas dos dedos medio dobrados na cavidade abdominal, palpa a cabeza de arriba abaixo.
seguindo a cola da glándula realízase con dúas mans. Para iso, a palma dereita colócase ao longo do borde exterior do músculo recto abdominis esquerdo ao longo da liña que conecta o ombligo ao medio do arco costal esquerdo, de xeito que os dedos dos dedos se enchan coa costela inferior. Este é o chamado punto Mayo-Robson (2). A palma esquerda báixase cara á parte dereita baixo a rexión lumbar esquerda do paciente, fixada debaixo do arco costal ata a zona palpable do corpo do paciente. Á exhalación do paciente, o investigador empurra a parede abdominal posterior cara arriba coa man esquerda, mentres que a dereita palpa o órgano segundo o método descrito anteriormente.
Normalmente, se se sentía o órgano, os dedos do médico senten un coxín sen dor, elástico, inmóbil, alargado e sen dor cun diámetro de 2 cm.
No caso da patoloxía, por exemplo, cunha lesión tumoral, o ferro palpase, aumenta de tamaño, é denso, e se o proceso supera os límites do órgano, formarase con bordos desiguales.
Nun proceso inflamatorio crónico durante a palpación, pódese detectar a asimetría do grosor da graxa subcutánea: o dobre da pel recollido polos dedos á esquerda do ombligo será máis fino que á dereita. O férreo dun paciente con pancreatite crónica sóntase por un cordón elástico de consistencia da proba só na fase de exacerbación. Cando a inflamación diminúe, o páncreas diminúe de tamaño e chega a ser inaccesible para a palpación. A inflamación no páncreas leva á dor durante a palpación na zona de Shoffar cunha enfermidade da cabeza da glándula, e no punto de Mayo-Robson con dano na cola. Neste caso, pode producirse tensión local da parede abdominal.A pancreatite aguda dá unha dor aguda especialmente pronunciada, do mesmo xeito que a perforación dunha úlcera do estómago, que require un diagnóstico diferencial coidadoso.
Tamén, para algunhas enfermidades do páncreas, é característica a aparición de zonas de dor reflectida (Zakharyin-Geda) na zona do segmento da pel na proxección da oitava vértebra torácica cara á parede do peito anterior.
A aparición de dor local en resposta á palpación é bastante indicativa, o que provocou a aparición de toda unha dirección: palpación dolorosa. Os seus creadores Grott (1935) e Mallet-Gny (1943) recomendan realizar un exame na posición do paciente deitado no seu lado dereito e nas costas. O principio de exame consiste en palpar o corpo do páncreas presionándoo cara á superficie lateral da columna vertebral. A técnica é bastante informativa, pero en Rusia é menos común que a palpación segundo Obraztsov-Strazhesko.
Exame de laboratorio para enfermidades do páncreas
Identificación de "Evasion of Enzymes"
Como se palpa un órgano inflamado?
Na pancreatite aguda, a palpación é moi dolorosa. A miúdo faise un diagnóstico erróneo, sospeitando unha úlcera perforada de estómago ou úlcera duodenal. O estudo impídese por unha forte tensión muscular da parede abdominal, polo que a pancreatite aguda debe considerarse con moita atención ao diagnóstico.
Na inflamación crónica do páncreas pódese sentir na metade dos pacientes. Só na fase inicial de exacerbación do ferro aumenta o seu tamaño, entón non se sente con tanta distinción.
A zona de gran curvatura do estómago e do colon transversal é a zona de palpación. Determinanse con antelación para non confundilas despois co páncreas. A sondaxe realízase ao longo do eixe da glándula, nunha liña horizontal, que se ve visualmente superior ao grosor do dedo a partir da maior curvatura do estómago.
O estudo realízase cun estómago baleiro. Cando o paciente exhala profundamente, as puntas dos dedos medio dobrados introdúcense coidadosamente na rexión abdominal. Se o órgano está saudable, entón non xorden sensacións dolorosas e a glándula non se sente ou o cilindro inmóbil é de pequeno diámetro.
Con inflamación, o órgano ten unha consistencia pastosa ou elástica, se a glándula está con edema. A dor durante a palpación dá as costas e o torso inclínase aumenta cara adiante.
Se o paciente está deitado sobre as costas e virado no seu lado esquerdo, a dor diminúe, entón isto indica danos no páncreas.
Con un ataque de pancreatite aguda, a pulsación da aorta abdominal, o chamado síntoma de Voskresensky, desaparece a miúdo. A tensión na cavidade abdominal na área de proxección do órgano sobre a parede anterior chámase síntoma de Kerte.
Se hai un tumor da glándula ou do quiste, o órgano amplíase, doloroso, a superficie é tuberosa. O tumor da cabeza ou da cola é moito máis fácil de palpar que o corpo.
1. Percusión hepática
A determinación do tamaño do fígado realízase percusión nas liñas periosternais axilares, medias claviculares, medianas e esquerda. O bordo superior do fígado corresponde ao bordo inferior do pulmón dereito.
O límite inferior determínase por percusión ao longo do estómago de abaixo cara arriba, desde un son máis claro ata un contundente, perpendicular ao límite definido. Os valores normais da distancia entre os límites superior e inferior da escordadura de percusión do fígado ao longo das liñas determinadas dependen da idade do neno e non superan o bordo da liña periosternal esquerda.
Palpación do abdome
Se o páncreas está en estado edematoso, a dor durante o procedemento é dada nas costas e cando o corpo se inclina cara adiante, intensifícase.
Se o paciente desde a posición supina xira ao lado esquerdo e a dor diminúe, este é un sinal de que o páncreas está afectado.
A exacerbación da pancreatite pode ir acompañada da desaparición da pulsación da aorta abdominal. Este fenómeno chámase síntoma de resurrección.
Tamén na cavidade abdominal durante unha exacerbación da pancreatite, pódese observar tensión que a proxecta na parede dianteira. Este é un síntoma de Kerte.
Cun quiste ou tumor da glándula, aumenta de xeito significativo, reacciona sensiblemente e dolorosamente ao tacto e ten unha superficie tuberosa.
Palpación nos puntos de control ou dor
Determinanse os puntos de control da palpación das áreas da glándula situadas na parede abdominal anterior. O punto de Desjardins demostra que a dor de palpación significa danos na cabeza do páncreas. Este punto está determinado visualmente por unha desviación de aproximadamente 6 centímetros da liña do ombligo cara á axila dereita.
O punto de Mayo-Robson determina o dano á cola do páncreas, xa que é nela onde se concentran os síntomas da dor. Determínase visualmente na liña que conecta o embigo e o medio do arco costal. Se esta liña divídese en 3 partes iguais, o punto situado no bordo do segmento medio e externo será o lugar desexado.
Ademais, pódese comprobar o estado do páncreas batendo o bordo da palma no lado esquerdo da rexión lumbar. Se xorden sensacións dolorosas, entón ocorren cambios patolóxicos na glándula.
O éxito do tratamento depende do diagnóstico correcto.
A determinación do diagnóstico correcto e o éxito dun tratamento adicional dependen en boa medida dun exame competente e palpación especializada. A palpación mostra unha imaxe case obxectiva do estado do órgano e axuda cun alto grao de probabilidade para establecer o diagnóstico correcto.
O procedemento en si é bastante doloroso, xa que a parede abdominal resiste e responde a accións especializadas con espasmos que crean molestias e dor na zona de palpación.
O procedemento en sí sempre segue cun certo esquema:
- En primeiro lugar, determínase a zona para o procedemento,
- exclúe a posibilidade de desprazamento a órganos adxacentes,
- despois de procedementos previos, a palpación realízase por movementos ao longo da área examinada en dirección horizontal. O especialista determina visualmente a dirección das liñas, que deben situarse a 3-4 centímetros por encima da gran curvatura do estómago,
- o especialista examina as paredes interiores na inspiración do paciente,
- durante o procedemento, pode producirse dor, o que é un indicador do proceso inflamatorio. Se non xorden, entón o estado do corpo pode considerarse satisfactorio.
O procedemento realízase só a condición de que o paciente non tomase ningún alimento unhas horas antes. O estómago debe estar baleiro.
Como palpar o páncreas e por que se fai isto
Para atopar o páncreas só é posible cando aumente o tamaño do órgano interno. A palpación é necesaria para establecer un diagnóstico preliminar. Un médico é manipulado ante calquera queixa específica. A palpación do páncreas faise normalmente pola mañá.
O método de diagnóstico pódese aplicar cando o paciente está en posición horizontal. O páncreas é un importante órgano interno que está asociado ao funcionamento de todo o organismo. Se tes algunha queixa, debes consultar inmediatamente a un médico. No exame inicial, o médico recorrerá á palpación.
Ao diagnosticar, o médico pode nun principio só sentir o páncreas
Características da realización no momento da exacerbación
Co curso de formas agudas de enfermidades da glándula, a palpación é bastante dolorosa. Durante este período, os médicos adoitan facer o diagnóstico incorrecto, xa que o diagnóstico preliminar é difícil. A excesiva tensión muscular pode interferir na investigación.
En enfermidades agudas da glándula, os síntomas a miúdo son moi similares ás lesións ulcerativas do estómago. Neste caso, o órgano interno está situado nunha zona case inaccesible do corpo, e non é fácil sentilo.
Unha exacerbación caracterízase por un aumento excesivo do páncreas. Ao pasar á etapa crónica, o órgano será máis pequeno. No período agudo, unha parte da maior curvatura da superficie do estómago e do colon transversal actúa como unha zona de palpación.
A inflamación aguda do páncreas sempre vai acompañada de dor e un aumento do tamaño do órgano.
A palpación realízase ao longo do eixe da glándula en sentido horizontal. Todos os movementos do médico deben ser o máis precisos posible.
Está totalmente prohibida a presión forte ou severa e pode provocar unha forte sensación dolorosa.
Noutras situacións, un exame de laboratorio ou instrumental axudará a establecer un diagnóstico.
En presenza de exacerbacións, o médico tamén chama a atención sobre os signos externos. Na maioría dos casos, hai un forte balonamento. Normalmente este síntoma débese á propagación do proceso inflamatorio.
Antes da palpación, o médico descobre a imaxe completa do curso da enfermidade
Xusto antes da palpación da glándula, especialmente se existe a sospeita dun curso agudo da enfermidade, o médico debería establecer:
- localización da dor
- a natureza do malestar presente
- o momento da aparición do cadro clínico.
Non se recomenda encarecidamente realizar a palpación da glándula de xeito independente. Se non, a condición empeorará e o risco de complicacións aumentará.
Características da palpación da cavidade abdominal
O páncreas debe palparse nun estómago baleiro. Por iso é recomendable recorrer á manipulación pola mañá. Previamente, o paciente é lavado cun órgano dixestivo. Tamén se require tomar un medicamento laxante, seleccionado polo médico individualmente.
Existen varios métodos de palpación
Cunha forma crónica de patoloxía, é extremadamente difícil sentir a glándula. Os médicos distinguen dous métodos principais de palpación, cada un dos cales se describe na táboa.
| Palpación da gruta | Durante a manipulación, ofrécese o uso de técnicas de dor puntual. Neste caso, o paciente debe estar de lado dereito. As pernas dobran aos xeonllos. O paciente debe colocar a man dereita ás costas. Palpase o lado esquerdo da cavidade abdominal. Este método de investigación é usado polos médicos a maioría das veces. |
| Método Obraztsov-Strazhesku | O método empregouse por primeira vez no século XIX. Axuda a determinar a localización e elasticidade dos órganos. Os dedos do médico están situados lixeiramente por encima do embigo. |
A falta de enfermidades da glándula, o órgano interno non é palpable ou ten a forma dun cilindro e está parado.
A palpación realízase do seguinte xeito:
- está seleccionada a zona para a manipulación,
- determínanse os órganos internos relacionados,
- a palpación pode iniciarse só despois de que o paciente respire.
A dor despois da presión pode indicar inflamación
Despois do inicio da palpación, o paciente pode padecer unha síndrome dolorosa. Tal signo indica o curso do proceso inflamatorio. A condición considérase satisfactoria en ausencia de molestias.
A sensación dolorosa desaparece cando o paciente xira ao seu lado esquerdo. Isto indica que o páncreas está afectado. A pulsación da aorta abdominal pode desaparecer. Esta condición adoita chamarse síntoma de Voskresensky.
Definición de puntos de dor
Na parte dianteira da cavidade abdominal atópanse os chamados puntos de control. Se polo menos 1 deles está afectado, aparece unha forte sensación dolorosa. A auto palpación está estrictamente prohibida. Se non, hai un alto risco de entrar nestas zonas.
O punto Desjardins axuda a identificar un trastorno posiblemente presente na cabeza do páncreas. Visualmente, tal zona pódese atopar por unha desviación duns 6 cm da liña do ombligo cara á axila dereita.
Buscar un punto de Mayo-Robson é bastante sinxelo
O punto de Mayo-Robson axuda a confirmar ou negar a presenza de anormalidades na cola da glándula. Máis a miúdo, unha violación desta área particular convértese na causa dunha forte síndrome da dor.
A palpación é a clave para un diagnóstico preliminar establecido con éxito e no futuro a correcta selección de estudos e métodos de tratamento, polo que o procedemento debe ser realizado por un médico altamente cualificado.
Despois de ver este vídeo, coñecerás os principais síntomas da pancreatite nos nenos:
Características do procedemento en nenos
A palpación da cavidade abdominal do neno realízase só cun claro aumento do tamaño da glándula. A manipulación realízase só cun estómago baleiro. É mellor que o bebé se absteña de comer 3-4 horas antes de visitar ao médico. Só neste caso se pode garantir a fiabilidade dos resultados.
Está estrictamente prohibido sondar pola cavidade abdominal dos nenos por si só. Isto debería facelo o médico asistente. O médico establece os dedos horizontalmente 2,5-3 cm por encima da curvatura do estómago.
A investigación comeza cando o neno respira. Isto é necesario para crear o chamado dobre de pel. Normalmente, o diámetro do páncreas é de ata 2 cm. Na palpación, unha sensación dolorosa indica o curso do proceso patolóxico.
Percusión gruta e palpación do páncreas: puntos, normas, vídeo
A palpación do páncreas é un procedemento complexo, porque o órgano está situado no fondo do peritoneo. Se o órgano é sa, só o 1% dos homes e o 4% das mulleres poden sentilo. Pero a patoloxía a miúdo non se revela de ningún xeito, as desviacións no estado de saúde permanecen descoñecidas durante moito tempo.
Tarefas de inspección
O páncreas adoita atoparse só coa compactación e o ensanche. Na palpación establécese a situación, a forma e o tamaño do órgano. Se se detecta unha desviación ou aumento, entón faise un diagnóstico diferencial entre anomalías na estrutura do órgano, inflamación e neoplasia.
A palpación combínase a miúdo cun exame para identificar áreas dolorosas. A área de compactación identificada debería caracterizarse polo tamaño, o grao de densidade e a dor.
A inspección comeza coa recollida de reclamacións. A dor pode ser diferente en duración e natureza. Os ataques que se producen 3-4 horas despois da comida son característicos da pancreatite calculosa.
Obsérvase especialmente dor severa na pancreatite aguda. Se persisten moito tempo, entón isto é posible con tumores.
Un exame xeral fai posible detectar o esgotamento xeral do paciente, a presenza de ictericia.
Con pancreatite, obsérvase unha pel pálida e áreas de cianose, que se desenvolven contra o fondo de intoxicación. En formas crónicas, obsérvase a perda de peso, a pel seca e unha diminución do turgor.
Este procedemento permite detectar a presenza dun son tímpano ou contundente. Este fenómeno obsérvase a miúdo con quistes ou tumores.
Realízase a través de liñas topográficas dende o nivel do ombligo cara arriba. En persoas saudables, o páncreas non está dispoñible con percusión.
Para as enfermidades do páncreas, o procedemento permite identificar:
- timpanita
- dor
- ascites
- zona escura sobre a zona de protección.
Así, só tumores ou quistes moi grandes poden mover o estómago e as bucles do intestino. Neste caso, escóitase un ruído durante a exploración na parte media do abdome.
Auscultación
Se hai unha ampliación do páncreas, prodúcese compresión da aorta abdominal. Neste caso, cunha exhalación completa, escóitase un murmurio sistólico.
Para o procedemento úsase un fonendoscopio. Con cada exhalación, mergúllase profundamente no abdome. Esta acción leva ao suxeitamento da aorta e á aparición de ruído estenótico.
palpación do páncreas segundo Obraztsov:

 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite