Bomba de insulina: comentarios de diabéticos cunha experiencia de máis de 20 anos, o prezo en Rusia
Unha bomba de insulina é, de feito, un dispositivo que desempeña as funcións do páncreas, cuxo principal propósito é entregar insulina ao paciente en pequenas doses.
A dose de hormona inxectada está regulada polo propio paciente, de acordo co cálculo e as recomendacións do médico asistente.
Antes de decidir instalar e comezar a usar este dispositivo, moitos pacientes queren ler críticas sobre a bomba de insulina, as opinións de especialistas e pacientes que usan este dispositivo e atopar respostas ás súas preguntas.
¿É eficaz unha bomba de insulina para diabéticos?
Os pacientes con diabetes mellitus, e especialmente o segundo tipo, que segundo as estatísticas representan preto do 90-95% dos casos da enfermidade, as inxeccións de insulina son vitais, porque sen a inxestión de hormona necesaria na cantidade adecuada, hai un alto risco de aumento do nivel de azucre no paciente.
O que no futuro podería provocar danos irreversibles no sistema circulatorio, nos órganos da visión, nos riles, nas células nerviosas e, en casos avanzados, poden causar a morte.
Poucas raramente, os niveis de azucre no sangue pódense levar a valores aceptables cambiando o estilo de vida (dieta estrita, exercicio físico, tomando drogas en forma de comprimidos, como Metformin).
Para a maioría dos pacientes, o único xeito de normalizar os seus niveis de azucre é mediante inxeccións de insulina.A cuestión de como entregar correctamente a hormona no sangue era de interese para un grupo de científicos estadounidenses e franceses que decidiron, sobre a base de experimentos clínicos, comprender a eficacia do uso de bombas en contraste coas inxeccións subcutáneas habituais, autoadministradas.
Para o estudo, seleccionouse un grupo de 495 voluntarios con diabetes tipo 2, de 30 a 75 anos e que precisan inxeccións constantes de insulina.
O grupo recibiu insulina en forma de inxeccións regulares durante 2 meses, dos cales 331 persoas foron seleccionadas despois deste tempo.
Estas persoas fracasaron, segundo o indicador bioquímico do sangue, mostrando o contido medio de azucre no sangue (hemoglobina glicada), baixalo por baixo do 8%.
Este indicador indicou elocuentemente que nos últimos meses os pacientes controlaron mal o nivel de azucre no seu corpo e non o controlaron.
Dividindo a estas persoas en dous grupos, a primeira parte dos pacientes, concretamente 168 persoas, comezaron a inxectar insulina a través dunha bomba, os restantes 163 pacientes continuaron a administrar inxeccións de insulina por si soas.
Despois de seis meses do experimento, obtéronse os seguintes resultados:
- o nivel de azucre en pacientes con bomba instalada foi un 0,7% inferior en comparación coas inxeccións hormonais regulares,
- máis da metade dos participantes que usaron a bomba de insulina, concretamente o 55%, lograron baixar o índice de hemoglobina glicada por baixo do 8%, só o 28% dos pacientes con inxeccións convencionais lograron os mesmos resultados,
- os pacientes con bomba establecida experimentaban hiperglucemia unha media de tres horas menos por día.
Así, a eficacia da bomba demostrouse clínicamente.
O cálculo da dosificación e o adestramento inicial no uso da bomba deberán ser realizados polo médico asistente.
Vantaxes e desvantaxes
A principal vantaxe do dispositivo é unha forma máis fisiolóxica, se se pode dicir natural, de inxestión de insulina no corpo e, polo tanto, un control máis coidado do nivel de azucre, que posteriormente minimiza as complicacións a longo prazo provocadas pola enfermidade.
O dispositivo introduce pequenas doses estrictamente calculadas de insulina, principalmente de acción de ultra-curta duración, repetindo o traballo dun sistema endocrino saudable.
A bomba de insulina ten as seguintes vantaxes:
- leva á estabilización do nivel de hemoglobina glicada dentro de límites aceptables,
- alivia ao paciente da necesidade de múltiples inxeccións subcutáneas independentes de insulina durante o día e do uso de insulina de longa acción,
- permite que o paciente sexa menos esixente coa súa propia dieta, a elección de produtos e, como resultado, o posterior cálculo das doses necesarias da hormona,
- reduce o número, a gravidade e a frecuencia de hipoglucemia,
- permítelle controlar con maior eficacia o nivel de azucre no corpo durante o exercicio, así como despois de calquera actividade física.
Os inconvenientes da bomba, pacientes e especialistas inclúen de xeito inequívoco:
- o seu elevado custo, e como o propio dispositivo custa unha cantidade importante de recursos financeiros e o seu mantemento posterior (substitución de consumibles),
- desgaste constante do dispositivo, o dispositivo está unido ao paciente todo o día, a bomba pódese desconectar do corpo durante non máis que dúas horas ao día para realizar determinadas accións definidas polo paciente (tomar un baño, facer deporte, ter relacións sexuais, etc.),
- como calquera dispositivo electrónico-mecánico pode romper ou mal funcionar,
- aumenta o risco de deficiencia de insulina no corpo (cetoacidosis diabética), porque se usa insulina de acción ultracurta,
- require un control constante dos niveis de glicosa, hai que introducir unha dose do medicamento inmediatamente antes das comidas.
Despois de ter decidido cambiar a unha bomba de insulina, debes estar preparado para que necesites pasar por un período de adestramento e adaptación.
Reseñas de diabéticos cunha experiencia de máis de 20 anos sobre unha bomba de insulina
Antes de mercar unha bomba de insulina, os usuarios potenciais queren escoitar as críticas dos pacientes sobre o dispositivo. Os pacientes adultos dividíronse en dous campos: partidarios e opositores a usar o dispositivo.
Moitos, realizando inxeccións de insulina a longo prazo por si mesmos, non ven as vantaxes especiais de usar un dispositivo caro, acostumándose a administrar a insulina "de xeito antigo".
Tamén nesta categoría de pacientes hai temor a unha ruptura da bomba ou danos físicos nos tubos de conexión, o que levará á incapacidade de recibir unha dose de hormona no momento adecuado.
Cando se trata do tratamento de nenos dependentes da insulina, a gran maioría de pacientes e especialistas inclínanse en crer que o uso dunha bomba é simplemente necesario.
O neno non poderá inxectar a hormona por si só, pode perder o tempo de tomar a droga, probablemente botará de menos a merenda tan necesaria para o diabético e atraerá menos atención entre os seus compañeiros.
Un adolescente que entrou no estadio da pubertade debido a un cambio no fondo hormonal do corpo, presenta un maior risco de deficiencia de insulina, que se pode compensar facilmente usando unha bomba.
A instalación dunha bomba é altamente desexable para pacientes novos, debido ao seu estilo de vida moi activo e en movemento.
Opinión de expertos en diabetes
A diabetes ten medo a este remedio, coma o lume.
Só tes que solicitar ...
A maioría dos endocrinólogos inclínanse a crer que unha bomba de insulina é un excelente substituto para unha inxección de hormona tradicional, o que permite manter os niveis de glicosa do paciente dentro de límites aceptables.
Sen excepción, os médicos céntranse non na comodidade de usar o dispositivo, senón na saúde do paciente e na normalización do nivel de azucre.
Isto é especialmente importante cando a terapia anterior non produciu o efecto desexado, e comezaron cambios irreversibles noutros órganos, por exemplo, os riles e é necesario o transplante dun dos órganos emparellados.
Preparar o corpo para un transplante de riñón leva moito tempo e para un resultado exitoso é necesaria a estabilización de lecturas de azucre no sangue. Coa axuda da bomba, isto é máis sinxelo de conseguir. Os médicos observan que os pacientes con diabetes mellitus e que necesitan constantemente inxeccións de insulina, coa bomba instalada e conseguen niveis de glicosa estables con ela, son bastante capaces de quedar embarazadas e dar a luz a un bebé perfectamente san.
Os expertos observan que os pacientes que tiñan instalada unha bomba diabética non tiñan gusto pola vida en detrimento da súa propia saúde, volvéronse máis móbiles, practican deportes, están menos atentos á súa dieta e non seguen unha dieta estrita.
Os expertos coinciden en que unha bomba de insulina mellora significativamente a calidade de vida dun paciente dependente da insulina.
Vídeos relacionados
O que debes saber antes de mercar unha bomba diabética:
A eficacia da bomba de insulina está clínicamente comprobada, e practicamente non hai contraindicacións. A instalación máis axeitada para os pacientes novos, xa que é extremadamente difícil que estean na escola para seguir todas as recomendacións do médico que asiste.
O control do nivel de azucre no paciente é automático e a longo prazo leva a súa normalización a niveis aceptables.
Endocrinólogos en centros médicos israelís
Segundo a revista Forbes, a lista dos mellores médicos israelís en 2016 incluía endocrinólogos do hospital Ikhilov, o profesor Naftali Stern, o doutor Jona Greenman, o doutor Keren Turjeman e outros especialistas.
Os endocrinólogos experimentados, cuxa experiencia é de 20 anos ou máis, gozan dunha merecida autoridade en pacientes procedentes do estranxeiro. Estes inclúen o doutor Shmuel Levitte do Sheba Hospital, o doutor Carlos Ben-Bassat do Beilinson Hospital e o Dr. Galina Schenkerman do hospital Ichilov.
Asociacións profesionais de endocrinólogos israelís
Unha sociedade endocrinolóxica está funcionando en Israel. Tamén hai a Asociación de Diabéticos, que está dirixida polo profesor Ardon Rubinstein do Hospital Ichilov. A asociación educa ás persoas con diabetes sobre os seus dereitos legais, novos tratamentos, etc. Na súa base estanse a crear grupos de apoio á diabetes, e celébranse Xornadas de Saúde coa participación de concellos e hospitais.
A diferenza entre Tujeo e Lantus
Estudos demostraron que Toujeo demostra un control glicémico eficaz en diabéticos tipo 1 e tipo 2. A diminución do nivel de hemoglobina glicada en 300 UI de insulina non difería de Lantus. A porcentaxe de persoas que alcanzou o nivel obxectivo de HbA1c foi o mesmo, o control glicémico das dúas insulinas foi comparable. En comparación con Lantus, Tujeo ten unha liberación máis gradual de insulina do precipitado, polo que a principal vantaxe de Toujeo SoloStar é o reducido risco de desenvolver hipoglucemia grave (especialmente pola noite).
Información detallada sobre Lantushttps: //sdiabetom.ru/insuliny/lantus.html
Vantaxes de Toujeo SoloStar:
- a duración da acción é superior a 24 horas,
- concentración de 300 pezas / ml,
- menos inxección (as unidades de Tujeo non equivalen a outras insulinas),
- menos risco de desenvolver hipoglucemia nocturna.
Desvantaxes:
- non usado para tratar a cetoacidosis diabética,
- a seguridade e eficacia en nenos e mulleres embarazadas non foron confirmadas,
- non prescrito para enfermidades renales e hepáticas,
- intolerancia individual á glargina.
Breves instrucións para o uso de Tujeo
É necesario inxectar insulina subcutaneamente unha vez ao día á mesma hora. Non está destinado á administración intravenosa. A dose e o tempo de administración son seleccionados individualmente polo seu médico asistente baixo o seguimento constante da glicosa no sangue. Se cambia o estilo de vida ou o peso corporal, pode ser necesario un axuste da dose Os diabéticos de tipo 1 contémplanse 1 vez ao día a Toujeo en combinación con insulina ultrahort inxectada con comidas. O medicamento glargin 100ED e Tujeo non son bioequivalentes e non intercambiables.A transición de Lantus realízase co cálculo de 1 a 1, outras insulinas de longa duración - o 80% da dose diaria.
Está prohibido mesturar con outras insulinas. Non está destinado a bombas de insulina.
| Nome da insulina | Substancia activa | Fabricante |
| Lantus | glargina | Sanofi-Aventis, Alemaña |
| Tresiba | deglutec | Novo Nordisk A / S, Dinamarca |
| Levemire | detemir |
As redes sociais están a falar activamente das vantaxes e desvantaxes de Tujeo. En xeral, a xente está satisfeita co novo desenvolvemento de Sanofi. Aquí o que escriben os diabéticos:
Se xa usas Tujeo, non esquezas compartir a túa experiencia nos comentarios.
 Insulina Protafan: instrucións, análogos, recensións
Insulina Protafan: instrucións, análogos, recensións Insulina Humulin NPH: instrucións, análogos, recensións
Insulina Humulin NPH: instrucións, análogos, recensións Insulina Lantus Solostar: instrucións e opinións
Insulina Lantus Solostar: instrucións e opinións Pluma de xiringa para insulina: revisión de modelos, recensións
Pluma de xiringa para insulina: revisión de modelos, recensións Satélite Glucómetro: revisión de modelos e revisións
Satélite Glucómetro: revisión de modelos e revisións
Bomba de insulina para a diabetes: prezo e críticas dos diabéticos

A diabetes mellitus é unha enfermidade na que as complicacións metabólicas, vasculares e neurolóxicas son causadas por falta de insulina. Na diabetes tipo 1, a deficiencia de insulina é absoluta, xa que o páncreas perde a súa capacidade de síntese.
A diabetes tipo 2 ocorre nun fondo de relativa deficiencia de insulina asociada á resistencia do tecido a esta hormona. No primeiro tipo de diabetes, a administración de insulina é vital, sen a oportuna administración do medicamento, desenvólvese unha cetoacidosis que pode causar a vida.
A diabetes tipo 2 tamén pode consumir insulina cando a insulina autóctona deixa de sintetizarse, así como nas situacións nas que as comprimidas non poden compensar a hiperglucemia. Pode administrar insulina do xeito tradicional: cunha xeringa ou unha pluma de xiringa, un dispositivo moderno para diabéticos chamado bomba de insulina.
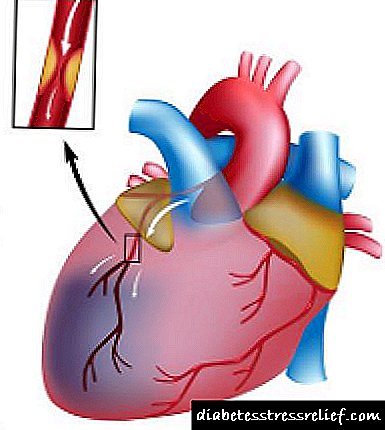
Como funciona unha bomba de insulina?
Os dispositivos para diabéticos, que inclúen unha bomba de insulina, están en maior demanda. O número de pacientes está en aumento, polo tanto, para combater a enfermidade é preciso un dispositivo eficaz que axude a facilitar a administración do medicamento na dose exacta.
O dispositivo é unha bomba que entrega insulina a un mando do sistema de control, funciona no principio da secreción natural de insulina no corpo dunha persoa sa. No interior da bomba hai un cartucho de insulina. Un kit de inxección de hormonas intercambiable inclúe unha cánula para a súa inserción baixo a pel e varios tubos de conexión.
A partir da foto pode determinar o tamaño do dispositivo: é comparable a un buscador. A insulina do depósito polos canais pasa pola cánula ao tecido subcutáneo. O complexo, incluído un depósito e un catéter para a súa inserción, chámase sistema de infusión. É unha parte de reposición que hai que substituír a diabetes despois de 3 días de uso.
Para evitar reaccións locais á administración de insulina, ao mesmo tempo que un cambio no sistema de infusión, o lugar de subministración do medicamento cambia. A cánula colócase máis a miúdo no abdome, cadeiras ou outro lugar onde se inxecta insulina con técnicas convencionais de inxección.
Características da bomba para pacientes con diabetes mellitus:
- Pode programar a taxa de entrega de insulina.
- A porción realízase en pequenas doses.
- Úsase un tipo de insulina de acción corta ou ultrahort.
- Prevese un réxime de dose adicional para hiperglucemia alta.
- A subministración de insulina é suficiente durante varios días.
O dispositivo se alimenta con calquera insulina de acción rápida, pero os tipos de ultrasóns teñen a vantaxe: Humalog, Apidra ou NovoRapid. A dose depende do modelo da bomba - de 0,025 a 0,1 PECES por subministración. Estes parámetros de entrada de hormonas no sangue achegan o modo de administración á secreción fisiolóxica.
Dado que a taxa de liberación de insulina de fondo polo páncreas non é a mesma en diferentes horas do día, os dispositivos modernos poden ter en conta este cambio. Segundo o calendario, pode cambiar a taxa de liberación de insulina no sangue cada 30 minutos.
Beneficios dunha bomba para pacientes
Unha bomba de insulina non pode curar a diabetes, pero o seu uso axuda a facer máis cómoda a vida do paciente. En primeiro lugar, o aparello reduce os períodos de fortes fluctuacións no azucre no sangue, que dependen dos cambios na velocidade das insulinas de acción prolongada.
Os fármacos curtos e ultrahortes empregados para alimentar o dispositivo teñen un efecto moi estable e previsible, a súa absorción no sangue prodúcese case ao instante e as doses son mínimas, o que reduce o risco de complicacións de insulinoterapia inxectable para a diabetes.
Unha bomba de insulina axuda a determinar a dosificación exacta de insulina bolus (alimentaria). Isto ten en conta a sensibilidade individual, as flutuacións diarias, o coeficiente de carbohidratos, así como a glicemia diana para cada paciente. Todos estes parámetros introdúcense no programa, que mesmo calcula a dose do medicamento.
Esta regulación do dispositivo permite ter en conta o azucre no sangue, así como cantos hidratos de carbono están previstos para consumir. É posible administrar unha dose de bolo non simultaneamente, senón distribuír no tempo. Esta comodidade dunha bomba de insulina segundo diabéticos con experiencia de máis de 20 anos é indispensable para unha longa festa e o uso de hidratos de carbono lentos.
Efectos positivos do uso dunha bomba de insulina:
- Un pequeno paso na administración de insulina (0,1 PECES) e alta precisión da dose do medicamento.
- 15 veces menos perforacións na pel.
- Control do azucre no sangue cun cambio na taxa de entrega da hormona dependendo dos resultados.
- Rexistro, almacenamento de datos sobre glicemia e a dose administrada do medicamento de 1 mes a seis meses, trasladándoos a un ordenador para a súa análise.
Indicacións e contraindicacións para a instalación da bomba
Para cambiar á administración de insulina mediante unha bomba, o paciente debe estar completamente adestrado como establecer os parámetros da intensidade do abastecemento de medicamentos, así como coñecer a dose de insulina bolo cando come con hidratos de carbono.
Pódese instalar unha bomba para diabete a petición do paciente. É recomendable empregala en caso de dificultades para compensar a enfermidade, se o nivel de hemoglobina glicada en adultos está por encima do 7%, e nos nenos - o 7,5%, e tamén hai flutuacións significativas e constantes na concentración de glicosa no sangue.
A terapia con insulina bomba móstrase con frecuentes caídas de azucre e especialmente ataques nocturnos graves de hipoglucemia, co fenómeno da "madrugada", durante o parto dun neno, durante o parto e tamén despois deles. Recoméndase usar o dispositivo para pacientes con diferentes reaccións á insulina, para nenos, co desenvolvemento demorado da diabetes autoinmune e as súas formas monoxénicas.
Contraindicacións para instalar a bomba:
- Reticencia do paciente.
- Falta habilidade de autocontrol da glicemia e axuste da dose de insulina en función do alimento e da actividade física.
- Enfermidade mental.
- Visión baixa.
- Imposibilidade de supervisión médica durante o período de formación.
É necesario ter en conta o factor de risco de hiperglucemia en ausencia de insulina prolongada no sangue. Se hai un mal funcionamento técnico do dispositivo, entón cando se interrompe o fármaco de acción curta, a cetoacidosis desenvolverá en 4 horas, e máis tarde un coma diabético.
Moitos pacientes necesitan un dispositivo para a terapia con insulina bomba, pero é bastante caro. Neste caso, un xeito de saír para os diabéticos pode ser recibir de xeito gratuíto os fondos asignados polo estado. Para iso, cómpre poñerse en contacto co endocrinólogo no lugar de residencia, obter unha conclusión sobre a necesidade dun método de administración de insulina.
O prezo do dispositivo depende das súas capacidades: o volume do tanque, as posibilidades de cambiar o ton, tendo en conta a sensibilidade ao fármaco, o coeficiente de carbohidratos, o nivel obxectivo de glicemia, a alarma e a resistencia á auga.
Bomba de insulina: como funciona, canto custa e como conseguilo gratuitamente

Para facilitar a vida e mellorar o control do azucre no sangue, os diabéticos con insulina terapéutica poden usar unha bomba de insulina.Este dispositivo considérase o método máis progresivo de administración da hormona. O uso da bomba ten un mínimo de contraindicacións, despois de adestrar obrigatoriamente todo paciente que estea familiarizado cos conceptos básicos das matemáticas.
Os últimos modelos de bombas son estables e proporcionan a mellor glicosa en xaxún e hemoglobina glicada, que administrar insulina cunha pluma de xiringa. Por suposto, estes dispositivos tamén teñen desvantaxes. Necesitan controlarse, cambiar os consumibles regularmente e estar preparados para administrar a insulina de xeito anticuado en caso de imprevistos.
Ola O meu nome é Galina e xa non teño diabete! Levoume só 3 semanasdevolver o azucre á normalidade e non ser dependente de drogas inútiles
>>Podes ler a miña historia aquí.
Que é unha bomba de insulina?
Unha bomba de insulina úsase como alternativa ás xeringas e ás plumas de xiringa. A precisión de dosificación da bomba é significativamente maior que cando se usa xeringas. A dose mínima de insulina que se pode administrar por hora é de 0,025-0,05 unidades, polo que nenos e diabéticos con maior sensibilidade á insulina poden usar o dispositivo.
A secreción natural de insulina divídese en básica, que mantén o nivel desexado da hormona, independentemente da nutrición e do bolo, que se libera como resposta ao crecemento da glicosa. Se as xeringas se usan para a diabetes mellitus, a insulina longa úsase para satisfacer as necesidades básicas do corpo para a hormona e pouco antes das comidas.
A bomba está chea de insulina curta ou ultra-curta, para simular a secreción de fondo, inxectaa baixo a pel a miúdo, pero en pequenas porcións. Este método de administración permítelle controlar máis eficazmente o azucre que o uso de insulina longa. A mellora da compensación da diabetes é notada non só por pacientes con enfermidade tipo 1, senón tamén cunha longa historia de tipo 2.
As bombas de insulina amosan especialmente bos resultados na prevención da neuropatía, na maioría dos diabéticos os síntomas son aliviados, a progresión da enfermidade diminúe.
O principio de funcionamento do dispositivo
A bomba é un pequeno dispositivo médico de aproximadamente 5x9 cm que é capaz de inxectar insulina debaixo da pel continuamente. Ten unha pequena pantalla e varios botóns para o control.
Insérrase no dispositivo un depósito con insulina, está conectado ao sistema de infusión: tubos finos de flexión cunha cánula - unha pequena agulla de plástico ou metal.
A cánula está constantemente baixo a pel dun paciente con diabetes, polo que é posible subministrar insulina baixo a pel en pequenas doses a intervalos predeterminados.
No interior da bomba de insulina hai un pistón que presiona sobre o depósito de hormonas coa frecuencia adecuada e introduce o medicamento no tubo e, a continuación, a través da cánula na graxa subcutánea.
Dependendo do modelo, a bomba de insulina pode estar equipada con:
- sistema de control da glicosa
- función de apagado automático da insulina para hipoglucemia,
- sinais de alerta provocados por un cambio rápido no nivel de glicosa ou cando supera o rango normal,
- protección da auga
- control remoto
- a capacidade de almacenar e transferir información ao ordenador sobre a dose e o tempo da insulina inxectada, o nivel de glicosa.
Cal é a vantaxe dunha bomba diabética
A principal vantaxe da bomba é a posibilidade de usar só insulina ultrahort. Entra no torrente sanguíneo con rapidez e actúa de forma estable, polo que gaña significativamente con insulina longa, cuxa absorción depende de moitos factores.
As indubidables vantaxes da terapia con insulina da bomba tamén poden incluír:
- Reducción de perforacións na pel, o que reduce o risco de lipodistrofia. Cando se usa xeringas, realízanse aproximadamente 5 inxeccións ao día. Cunha bomba de insulina, o número de perforacións redúcese ata unha vez cada 3 días.
- Precisión da dosificación. As xeringas permiten escribir insulina cunha precisión de 0,5 unidades; a bomba dosifica a droga por incrementos de 0,1.
- Facilitación de cálculos.Unha persoa con diabetes entra na memoria do dispositivo a cantidade necesaria de insulina por 1 XE dependendo da hora do día e do nivel de azucre no sangue requirido. Entón, antes de cada comida, basta con ingresar só a cantidade planificada de hidratos de carbono e o dispositivo intelixente calculará a mesma insulina bolus.
- O dispositivo funciona desapercibido por outros.
- Usando unha bomba de insulina, é máis fácil manter un nivel normal de glicosa cando practica deportes, festas prolongadas e os pacientes con diabetes teñen a oportunidade de non adherirse á dieta tan duro sen prexudicar a súa saúde.
- O uso de dispositivos capaces de avisar sobre azucre excesivamente alto ou baixo reduce significativamente o risco de coma diabético.
Quen está indicado e contraindicado para unha bomba de insulina
Calquera paciente diabético dependente da insulina, independentemente do tipo de enfermidade, pode ter unha bomba de insulina. Non hai contraindicacións para nenos ou para mulleres embarazadas e lactantes. A única condición é a capacidade de dominar as regras de manexo do dispositivo.
Recoméndase instalar a bomba en pacientes con compensación insuficiente de diabetes mellitus, saltos frecuentes en glicosa, hipoglucemia nocturna e azucre con xexún elevado. Ademais, o dispositivo pode ser utilizado con éxito por pacientes con acción imprevisible e inestable da insulina.
É moi importante: Deixar de alimentar constantemente á mafia da farmacia. Os endocrinólogos fan que gastemos infinitamente cartos en pastillas cando o azucre no sangue pode normalizarse con só 147 rublos ... >>ler a historia de Alla Viktorovna
Un requisito obrigatorio para un paciente con diabetes é a capacidade de dominar todos os matices dun réxime intensivo de insulina terapia: reconto de hidratos de carbono, planificación da carga, cálculo da dose.
Antes de usar a bomba por si só, un diabético debe estar ben versado en todas as súas funcións, poder reprogramalo de forma independente e introducir unha dose de axuste do medicamento. Non se administra unha bomba de insulina a pacientes con enfermidade mental.
Un obstáculo para usar o dispositivo pode ser unha visión moi deficiente dun diabético que non permite usar a pantalla de información.
Para que a rotura da bomba de insulina non leve consecuencias irreversibles, o paciente debe levar sempre un kit de primeiros auxilios:
- unha pluma de xiringa chea para inxección de insulina se o dispositivo falla,
- sistema de infusión de reposto para cambiar obstruído,
- tanque de insulina
- baterías para a bomba,
- contador de glicosa no sangue
- carbohidratos rápidospor exemplo, comprimidos de glicosa.
Como funciona unha bomba de insulina
A primeira instalación dunha bomba de insulina realízase baixo a obrigatoriedade supervisión dun médico, a miúdo nun lugar hospitalario. Un paciente diabético coñece completamente o funcionamento do dispositivo.
Como preparar a bomba para o seu uso:
- Abre o envase cun depósito de insulina estéril.
- Marque o medicamento prescrito nel, normalmente Novorapid, Humalog ou Apidra.
- Conecte o depósito ao sistema de infusión utilizando o conector do extremo do tubo.
- Reinicie a bomba.
- Inserir o tanque no compartimento especial.
- Active a función de alimentación no dispositivo, agarde a que o tubo se encha de insulina e apareza unha pinga no extremo da cánula.
- Achegue unha cánula no lugar de inxección de insulina, moitas veces no estómago, pero tamén é posible nas cadeiras, nádegas, ombreiros. A agulla está equipada con cinta adhesiva, que a fixa firmemente na pel.
Non é preciso eliminar a cánula para tomar un baño. Desconéctase do tubo e péchase cunha tapa impermeable especial.
Consumibles
Os tanques conteñen 1,8-3,15 ml de insulina. Son desbotables, non se poden reutilizar. O prezo dun tanque é de 130 a 250 rublos. Os sistemas de infusión cámbianse cada 3 días. O custo da substitución é de 250-950 rublos.
Así, o uso dunha bomba de insulina agora é moi caro: os máis baratos e fáciles son 4.000 ao mes. O prezo do servizo pode chegar ata 12 mil rublos.Os consumibles para o control continuo dos niveis de glicosa son aínda máis caros: un sensor, deseñado para 6 días de desgaste, custa uns 4.000 rublos.
Ademais dos consumibles, hai á venda dispositivos que simplifican a vida cunha bomba: clips para fixar roupa, fundas para bombas, dispositivos para instalar cánulas, bolsas de refrixeración para insulina e incluso divertidos adhesivos para bombas para nenos.
Selección de marca
En Rusia é posible mercar e, se é necesario, reparar bombas de dous fabricantes: Medtronic e Roche.
Características comparativas dos modelos:
| Fabricante | Modelo | Descrición |
| Medtronic | MMT-715 | O dispositivo máis sinxelo, facilmente dominado por nenos e diabéticos de idade. Equipado cun axudante para o cálculo de insulina en bolus. |
| MMT-522 e MMT-722 | Capaz de medir constantemente a glicosa, mostrar o seu nivel na pantalla e almacenar datos durante 3 meses. Avisar sobre un cambio crítico no azucre, perdeu a insulina. | |
| Veo MMT-554 e Veo MMT-754 | Realiza todas as funcións coas que está equipado o MMT-522. Ademais, a insulina detense automaticamente durante a hipoglucemia. Teñen un baixo nivel de insulina basal - 0,025 unidades por hora, polo que se poden usar como bombas para nenos. Tamén nos dispositivos aumenta a posible dose diaria do medicamento a 75 unidades, polo que estas bombas de insulina pódense usar en pacientes con alta necesidade de hormona. | |
| Roche | Combo Accu-Chek | Fácil de manexar. Está equipado cun control remoto que duplica completamente o dispositivo principal, polo que se pode usar discretamente. É capaz de lembrar a necesidade de cambiar os consumibles, o tempo para comprobar o azucre e incluso a próxima visita ao médico. Tolera a inmersión a curto prazo na auga. |
O máis conveniente neste momento é a bomba inalámbrica israelí Omnipod. Oficialmente, non se subministra a Rusia, polo que terá que ser adquirido no exterior ou en tendas en liña.
O prezo das bombas de insulina
Canto custa unha bomba de insulina:
- Medtronic MMT-715 - 85 000 rublos.
- MMT-522 e MMT-722 - uns 110.000 rublos.
- Veo MMT-554 e Veo MMT-754 - uns 180 000 rublos.
- Accu-Chek cun control remoto - 100 000 rublos.
- Omnipod - un cadro de control de preto de 27.000 en termos de rublos, un conxunto de consumibles durante un mes - 18.000 rublos.
Podo conseguilo gratuitamente
Proporcionar aos diabéticos bombas de insulina en Rusia forma parte dun programa de atención médica de alta tecnoloxía. Para obter o dispositivo de xeito gratuíto, ten que poñerse en contacto co seu médico. Elabora documentos de acordo con por orde do Ministerio de Sanidade 930n de data 29.12. 14
Se o teu endocrinólogo se nega a axuda, pode poñerse en contacto directamente co Ministerio de Sanidade rexional.
É máis difícil conseguir consumibles de balde cunha bomba. Non están incluídos na lista de necesidades vitais e non están financiados con cargo ao orzamento federal. Coidar deles trasládase ás rexións, polo que a recepción de subministracións depende totalmente das autoridades locais.
Por regra xeral, os nenos e as persoas con discapacidade facilitan os xogos de infusión. Na maioría das veces, os pacientes con diabetes comezan a administrar consumibles a partir do ano seguinte despois de instalar unha bomba de insulina.
En calquera momento, a emisión gratuíta pode cesar, polo que ten que estar preparado para pagar grandes cantidades.
Teña en conta: Soñas desfacerse da diabetes dunha vez por todas? Aprende a superar a enfermidade, sen o uso constante de drogas caras, usando só ... >>ler máis aquí
Bomba de insulina: principio de funcionamento, revisións de diabéticos, revisión de modelos

Desenvolveuse unha bomba de insulina para simplificar o control dos niveis de glicosa no sangue e mellorar a calidade de vida dos diabéticos. Este dispositivo permítelle desfacerse das inxeccións constantes da hormona do páncreas.Unha bomba é unha alternativa aos inxectores e as xeringas convencionais.
Ofrece un funcionamento estable durante todo o día, o que axuda a mellorar os valores de glicosa en xaxún e os valores de hemoglobina glicosilada.
O dispositivo pode ser usado por persoas con diabetes tipo 1, así como por pacientes con tipo 2, cando se precisen inxeccións hormonais.
Unha bomba de insulina é un dispositivo compacto deseñado para a administración continua de pequenas doses de hormona no tecido subcutáneo.
Proporciona un efecto máis fisiolóxico da insulina, copiando o traballo do páncreas.
Algúns modelos de bombas de insulina poden controlar constantemente o azucre no sangue para cambiar rapidamente a dose da hormona e evitar o desenvolvemento de hipoglucemia.
O dispositivo ten os seguintes compoñentes:
- bomba (bomba) cunha pequena pantalla e botóns de control,
- cartucho reemplazable para insulina,
- sistema de infusión - cánula para a inserción e catéter,
- pilas (pilas).
As modernas bombas de insulina teñen funcións adicionais que facilitan a vida aos diabéticos:
- o cesamento automático da inxestión de insulina durante o desenvolvemento da hipoglucemia,
- controlar a concentración de glicosa no sangue,
- sinais sonoras cando o azucre sobe ou cae,
- protección contra a humidade,
- a capacidade de transferir información ao ordenador sobre a cantidade de insulina recibida e o nivel de azucre no sangue,
- control remoto mediante mando a distancia.
Esta unidade está deseñada para un réxime intensivo de insulina.
O principio de funcionamento do aparello
Hai un pistón na caixa da bomba, que en determinados intervalos presiona sobre o cartucho de insulina, asegurando así a súa introdución a través dos tubos de goma no tecido subcutáneo.
Os catéteres e cánulas diabéticos deben ser substituídos cada 3 días. Ao mesmo tempo, tamén se cambia o lugar de administración da hormona. A cánula normalmente colócase no abdome, pódese unir á pel da coxa, o ombreiro ou a nádega. O medicamento está situado nun tanque especial dentro do dispositivo. Para as bombas de insulina úsanse medicamentos de acción curta: Humalog, Apidra, NovoRapid.
O dispositivo substitúe a secreción do páncreas, polo que a hormona é administrada en 2 modos - bolo e básico.
O diabético leva a cabo a administración de bolina de insulina manualmente despois de cada comida, tendo en conta o número de unidades de pan.
O réxime básico é a inxestión continua de pequenas doses de insulina, que substitúe ao uso de insulinas de longa acción. A hormona entra no torrente sanguíneo cada poucos minutos en pequenas porcións.
A quen se lle demostra terapia con insulina bomba
Para calquera persoa con diabetes que precise inxeccións de insulina, pode instalar unha bomba de insulina como desexe. É moi importante contar a unha persoa en detalle sobre todas as capacidades do dispositivo, para explicar como axustar a dose da droga.
É recomendable o uso dunha bomba de insulina nestas situacións:
- curso inestable da enfermidade, frecuente hipoglucemia,
- nenos e adolescentes que necesitan pequenas doses do medicamento,
- en caso de hipersensibilidade individual á hormona,
- a incapacidade de acadar valores óptimos de glicosa cando se inxecta,
- falta de compensación pola diabetes (hemoglobina glicosilada superior ao 7%),
- Efecto de "madrugada" - un aumento significativo da concentración de glicosa ao espertar,
- complicacións da diabetes, especialmente a progresión da neuropatía,
- preparación para o embarazo e todo o seu período,
- Os pacientes que levan unha vida activa, están en frecuentes viaxes de negocios, non poden planificar unha dieta.
Beneficios dunha bomba diabética
- Manter un nivel de glicosa normal sen saltos durante o día debido ao uso da hormona de acción de ultrashort.
- A dosificación de bolo do medicamento cunha precisión de 0,1 unidades. Pódese axustar a taxa de inxestión de insulina no modo básico, a dose mínima é de 0,025 unidades.
- O número de inxeccións é reducido: a cánula colócase unha vez cada tres días e cando se usa unha xeringa o paciente gasta 5 inxeccións ao día. Isto reduce o risco de lipodistrofia.
- Un cálculo sinxelo da cantidade de insulina. Unha persoa necesita introducir datos no sistema: o nivel de glicosa obxectivo e a necesidade de medicación nos distintos períodos do día. A continuación, antes de comer, queda indicar a cantidade de hidratos de carbono, e o propio dispositivo ingresará a dose desexada.
- A bomba de insulina é invisible para outros.
- Control simplificado do azucre no sangue durante o esforzo físico, festas. O paciente pode cambiar lixeiramente a súa dieta sen danar o corpo.
- O dispositivo sinala unha forte diminución ou aumento da glicosa, o que axuda a previr o desenvolvemento de coma diabético.
- Gardamos datos nos últimos meses sobre as doses de hormonas e os valores de azucre. Isto, xunto co indicador de hemoglobina glicosilada, permite avaliar retrospectivamente a eficacia do tratamento.
Desvantaxes do uso
Unha bomba de insulina pode resolver moitos problemas asociados á terapia con insulina. Pero o seu uso ten os seus inconvenientes:
- o elevado prezo do dispositivo e dos consumibles, que debe cambiarse cada 3 días,
- o risco de cetoacidosis aumenta porque no corpo non hai depósito de insulina,
- a necesidade de controlar os niveis de glicosa 4 veces ao día ou máis, especialmente no inicio do uso da bomba,
- o risco de infección no lugar da colocación da cánula e o desenvolvemento dun absceso,
- a posibilidade de deixar de introducir a hormona debido a un mal funcionamento do aparello,
- para algúns diabéticos, o desgaste constante da bomba pode resultar incómodo (especialmente durante a natación, durmir, ter relacións sexuais),
- Hai riscos de danos no dispositivo cando practica deportes.
A bomba de insulina non está asegurada contra avarías que poidan causar unha condición crítica ao paciente. Para evitar que isto suceda, unha persoa con diabetes debe ter sempre con el:
- Unha xeringa chea de insulina ou unha xeringa.
- Cartucho hormonal de recambio e xogo de infusión.
- Batería reemplazable.
- Contador de glicosa no sangue
- Alimentos ricos en carbohidratos rápidos (ou pastillas de glicosa).
Cálculo da dosificación
A cantidade e velocidade do medicamento usando unha bomba de insulina calcúlase en función da dosificación de insulina que recibiu o paciente antes de usar o dispositivo. A dose total da hormona redúcese nun 20%, no réxime basal, adminístrase a metade desta cantidade.
Nun principio, a taxa de inxestión de drogas é a mesma durante todo o día. No futuro, o diabético axusta o propio réxime de administración: para iso é necesario medir regularmente os indicadores de glicosa no sangue. Por exemplo, pode aumentar a inxestión da hormona pola mañá, o que é importante para un diabético con síndrome de hiperglicemia ao espertar.
O modo bolo establécese manualmente. O paciente debe introducir os datos de memoria do dispositivo sobre a cantidade de insulina necesaria para unha unidade de pan, dependendo da hora do día. No futuro, antes de comer, debes especificar a cantidade de carbohidratos e o propio dispositivo calculará a cantidade de hormona.
Para a comodidade dos pacientes, a bomba ten tres opcións de bolo:
- Normal: a entrega de insulina unha vez antes da comida.
- Estirado: a hormona é subministrada ao sangue de xeito uniforme durante algún tempo, o que é conveniente cando se consume unha gran cantidade de hidratos de carbono lentos.
- Bolus de dobre onda: a metade da droga inxectase inmediatamente e o resto vén paulatinamente en pequenas porcións, usadas para longas festas.
Medtronic MMT-522, MMT-722
O dispositivo está equipado cunha función para controlar a glicosa no sangue, e a información sobre os indicadores está na memoria do dispositivo durante 12 semanas. Unha bomba de insulina sinala unha diminución crítica ou aumento do azucre mediante un sinal sonoro, vibración. É posible configurar recordatorios para a comprobación da glicosa.
Medtronic Veo MMT-554 e MMT-754
O modelo ten todas as vantaxes da versión anterior.
A taxa básica mínima de inxestión de insulina é só de 0,025 U / h, o que permite o uso deste dispositivo en nenos e diabéticos con alta sensibilidade á hormona.
Máximo ao día, pode ingresar ata 75 unidades. É importante no caso de resistencia á insulina. Ademais, este modelo está equipado cunha función para deter automaticamente o fluxo de medicamentos en caso de condición hipoglucemica.
Combo Roche Accu-Chek
Unha vantaxe importante desta bomba é a presenza dun cadro de control que funciona usando tecnoloxía Bluetooth. Isto permítelle usar o dispositivo descoñecido por descoñecidos. O dispositivo pode soportar a inmersión na auga ata unha profundidade non superior a 2,5 m durante 60 minutos. Este modelo garante unha alta fiabilidade, que proporciona dous microprocesadores.
A compañía israelí Geffen Medical desenvolveu unha moderna bomba de insulina inalámbrica Insulet OmniPod, que consta dun control remoto e un tanque impermeable para a insulina montado no corpo. Por desgraza, aínda non hai entregas oficiais deste modelo a Rusia. Pódese mercar en tendas en liña estranxeiras.
Como calcular as doses para a terapia con insulina da bomba
Ao cambiar a unha bomba, a dose de insulina diminúe aproximadamente un 20%. Neste caso, a dose basal será a metade do fármaco total administrado. Inicialmente, adminístrase ao mesmo ritmo e logo o paciente mide o nivel de glicemia durante o día e cambia a dose, tendo en conta os indicadores obtidos, non máis dun 10%.
Exemplo de cálculo da dose: antes de usar a bomba, o paciente recibía 60 pezas de insulina ao día. Para a bomba, a dose é inferior nun 20%, polo que precisa 48 unidades. Destes, a metade do basal é de 24 unidades, e o resto introdúcese antes das comidas principais.
A cantidade de insulina que se debe usar antes das comidas determínase manualmente segundo os mesmos principios que se utilizan para o método tradicional de administración mediante xiringa. O axuste inicial realízase en departamentos especializados de terapia con insulina bomba, onde o paciente está baixo constante supervisión médica.
Opcións para bolos de insulina:
- Estándar A insulina é administrada unha vez. Úsase para unha gran cantidade de hidratos de carbono nos alimentos e baixo contido en proteínas.
- A praza. A insulina distribúese lentamente durante un longo período de tempo. Está indicado para unha alta saturación de alimentos con proteínas e graxas.
- Dobre En primeiro lugar, introdúcese unha dose grande e unha máis pequena esténdese co paso do tempo. Os alimentos con este método son altamente carbohidratos e graxos.
- Xenial. Ao comer cun índice glicémico elevado, a dose inicial aumenta. O principio de administración é similar á versión estándar.
Desvantaxes da bomba de insulina
A maioría das complicacións da terapia con insulina da bomba están relacionadas co feito de que o dispositivo pode ter fallos técnicos: un mal funcionamento do programa, a cristalización da droga, a desconexión da cánula e a falla de enerxía. Tales erros de funcionamento da bomba poden causar cetoacidosis ou hipoglucemia diabética, especialmente durante a noite, cando non hai control sobre o proceso.
Os pacientes notan dificultades para empregar a bomba ao realizar procedementos de auga, facer deportes, nadar, manter relacións sexuais e tamén durante o sono. O inconveniente tamén provoca a presenza constante de tubos e cánulas na pel do abdome, un alto risco de infección no lugar de inxección de insulina.
Se ata conseguiu obter unha bomba de insulina de balde, entón a cuestión da compra preferente de consumibles adoita ser bastante difícil de resolver. O custo dos kits substituíbles para o método de administración de insulina a bomba é varias veces superior ao custo das xiringas de insulina convencionais ou das plumas de xeringa.
A mellora do dispositivo realízase continuamente e leva á creación de novos modelos que poidan eliminar completamente a influencia do factor humano, xa que teñen a capacidade de seleccionar de forma independente a dose do medicamento, que é necesaria para a absorción de glicosa no sangue despois de comer.
Actualmente, as bombas de insulina non están moi estendidas debido ás dificultades de uso cotián e ao elevado custo do dispositivo e aos conxuntos de infusión substituíbles. A súa comodidade non é recoñecida por todos os pacientes, moitos prefiren as inxeccións tradicionais.
En calquera caso, a administración de insulina non pode ser sen un control constante do curso de diabetes mellitus, a necesidade de cumprir as recomendacións dietéticas, a terapia de exercicios para a diabetes mellitus e as visitas ao endocrinólogo.
O vídeo deste artigo detalla os beneficios dunha bomba de insulina.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando. Non atopado Mostrar. Buscando. Non atopado. Mostrar. Buscando. Non se atopou.
Bomba de insulina: comentarios, revisións, prezos, como escoller

Unha bomba de insulina é un dispositivo especial para subministrar insulina ao corpo dun paciente con diabetes. Este método é unha alternativa ao uso dunha corrente de xeringa e xeringas. Unha bomba de insulina funciona e proporciona medicamentos continuamente, que é a súa principal vantaxe respecto das inxeccións de insulina convencionais.
As principais vantaxes destes dispositivos inclúen:
- Administración máis sinxela de pequenas doses de insulina.
- Non é necesario inxectar insulina estendida.
Unha bomba de insulina é un dispositivo complexo, cuxas principais partes son:
- Bomba: unha bomba que entrega insulina en combinación cun ordenador (sistema de control).
- O cartucho dentro da bomba é un depósito de insulina.
- Conxunto de infusión substituíble composto por unha cánula subcutánea e varios tubos para conectala ao depósito.
- Baterías
Recargue bombas de insulina con calquera insulina de acción curta, é mellor empregar o ultra-curto NovoRapid, Humalog, Apidru. Este stock terá unha duración de varios días antes de volver a cargar o depósito.
O principio da bomba
Os dispositivos modernos teñen unha pequena masa e son de tamaño comparable a un pager. A insulina subministrase ao corpo humano a través de mangueiras finas e flexibles especiais (catéteres cunha cánula ao final). A través destes tubos, o depósito dentro da bomba, cheo de insulina, conéctase á graxa subcutánea.
A moderna bomba de insulina é un dispositivo lixeiro de tamaño pager. A insulina introdúcese no corpo a través dun sistema de tubos delgados flexibles. Ligan o depósito con insulina dentro do dispositivo coa graxa subcutánea.
O complexo, incluído o propio depósito e o catéter, chámase "sistema de infusión". O paciente debe cambialo cada tres días. Simultaneamente co cambio do sistema de infusión, tamén se debe cambiar o lugar de subministración de insulina. Unha cánula de plástico colócase baixo a pel nas mesmas zonas nas que se inxecta insulina polo método habitual de inxección.
Os análogos de insulina de acción ultra-curta adoitan administrarse cunha bomba; nalgúns casos, tamén se pode usar insulina humana de acción curta. A subministración de insulina realízase en cantidades moi pequenas, en doses de 0,025 a 0,100 unidades á vez (isto depende do modelo da bomba).
A taxa de administración de insulina está programada, por exemplo, o sistema entregará 0,05 unidades de insulina cada 5 minutos a unha velocidade de 0,6 unidades por hora ou cada 150 segundos a 0,025 unidades.
Segundo o principio de funcionamento, as bombas de insulina están próximas ao funcionamento do páncreas humano. É dicir, a insulina adminístrase en dous modos - bolo e basal. Verificouse que a taxa de liberación de insulina basal polo páncreas difire en función da hora do día.
Nas bombas modernas é posible programar a taxa de administración de insulina basal e segundo o horario pódese cambiar cada 30 minutos. Así, a "insulina de fondo" é liberada ao torrente sanguíneo a diferentes velocidades en diferentes momentos.
Antes da comida, debe administrarse unha dose de bolo do medicamento. Este paciente debe realizarse manualmente.
Tamén pode axustar a bomba a un programa segundo o cal se administrará unha única dose adicional de insulina se hai un nivel de azucre aumentado no sangue.
Indicacións para a terapia con insulina bomba
Para cambiar a insulinoterapia utilizando unha bomba pódese facer nos seguintes casos:
- Por petición do propio paciente.
- Se non é posible obter unha boa compensación pola diabetes (a hemoglobina glicada ten un valor superior ao 7%, e nos nenos - o 7,5%).
- Existen flutuacións constantes e significativas na concentración de glicosa no sangue.
- Moitas veces hai hipoglucemia, incluso en forma severa, así como durante a noite.
- O fenómeno da "madrugada".
- Diferentes efectos do medicamento no paciente en diferentes días.
- Recoméndase usar o dispositivo durante a planificación do embarazo, ao nacer un fillo, no momento do parto e despois deles.
- Idade infantil.
Teoricamente, unha bomba de insulina debe usarse en todos os pacientes con diabetes que usan insulina. Incluíndo a diabetes autoinmune de aparición tardía, así como tipos monóxenos de diabetes.
Contraindicacións ao uso dunha bomba de insulina
As bombas modernas teñen un dispositivo que os pacientes poden usalas facilmente e programalas de xeito independente. Non obstante, a terapia con insulina en acción bomba implica que o paciente debe participar activamente no seu tratamento.
Coa insulina terapia baseada na bomba, aumenta o risco de hiperglicemia (un forte aumento do azucre no sangue) para o paciente e a probabilidade de desenvolver cetoacidosis diabética tamén é elevada. Isto débese a que non hai insulina de acción prolongada no sangue dun diabético, e se a subministración de insulina curta por algún motivo se detén, despois de 4 horas poden producirse complicacións graves.
O uso da bomba está contraindicado en situacións en que o paciente non ten o desexo nin a capacidade de utilizar a estratexia de coidados intensivos para a diabetes, é dicir, non ten habilidades para autocontrolar o azucre no sangue, non calcula hidratos de carbono segundo o sistema de pan, non planifica actividade física e calcula doses de insulina bolo.
Non se usa unha bomba de insulina en pacientes con enfermidade mental, xa que isto pode causar un manexo inadecuado do dispositivo. Se o diabético ten unha visión moi deficiente, non poderá recoñecer as inscricións na pantalla da bomba de insulina.
Na fase inicial do uso da bomba, é necesario un control constante por parte dun médico. Se non hai xeito de proporcionala, é mellor aprazar a transición á terapia con insulina co uso dunha bomba por outro tempo.
Selección de bombas de insulina
Ao escoller este dispositivo, asegúrese de prestar atención a:
- Volume do tanque Debe manter tanta insulina como faga falta durante tres días.
- ¿Lévanse ben as letras desde a pantalla e son suficientes os seus brillo e contraste?
- Doses de insulina de bolo. Debe prestar atención a que dosificación mínima e máxima posible de insulina se pode establecer e se son adecuadas para un determinado paciente. Isto é especialmente importante para os nenos, xa que precisan doses moi pequenas.
- Calculadora incorporada. É posible empregar os coeficientes individuais do paciente na bomba, como o factor de sensibilidade á insulina, a duración do medicamento, o coeficiente de carbohidratos, o nivel de azucre no sangue.
- Alarma Será posible escoitar unha alarma ou sentir vibración cando xurdan problemas.
- Resistente á auga. Hai unha bomba completamente impermeable á auga.
- Interacción con outros dispositivos. Hai bombas que poden funcionar de forma independente en combinación con glucómetros e dispositivos para o control continuo do azucre no sangue.
- Facilidade de uso da bomba na vida cotiá.
Como intentamos poñer unha bomba de insulina
Ola, querido lector ou só un convidado visitante! Este artigo terá un formato lixeiramente diferente. Antes diso, escribía sobre temas puramente médicos, era unha ollada aos problemas como médico, por así dicilo.
Hoxe quero quedarme ao outro lado das "barricadas" e mirar o problema polos ollos do paciente, máis aínda que non me é difícil facer isto, porque se non o sei, non só son un endocrinólogo, senón tamén a nai dun neno diabético.
Espero que a miña experiencia sexa útil para alguén ...
Máis recentemente, en outubro de 2012, o meu fillo e eu estabamos nun hospital infantil republicano. Antes diso, estiven no hospital cun neno só 1 vez (hai 4 anos) hai tan só un día e medio e, ao parecer, non estaba plenamente consciente de todos os "encantos".
Ata este momento, o noso pai estivo mentindo todo o tempo. Esta vez estaba prevista a hospitalización antes do seguinte exame por discapacidade. En xeral, isto é estraño, por que necesitas sufrir tanto cada ano para facer un papel rosa? Ou pensan por riba de que lle pasará un milagre ao neno e que se librará desta diabetes?
Por suposto, non estou en contra de tal desenvolvemento de eventos, pero todos sabemos que iso é da categoría de ficción. Xa escribín sobre isto nun artigo onde falaba sobre a posibilidade de desfacerse da diabetes, se aínda non a lías, recomendo encarecidamente a súa lectura.
En xeral, era unha viaxe ordinaria ao hospital e nin sequera podía imaxinar en que resultaría. Que aprendín e que conclusións tirei, continúo.
Se xa estivo nun hospital, entenderás o meu estado. Non, non estou falando de condicións xerais. Eles eran practicamente ideais: no departamento había unha reparación, un despacho para dúas persoas, no despacho había un garda-roupa, unha mesa, unha dignidade. nodo (pía e cunca de aseo). Pero psicoloxicamente é difícil aguantar. Ben, non estou afeito cando hai restricións ao movemento. Parece que o propio departamento de enerxía está esmagador.
Outro matiz. Isto é nutrición. Aínda que a comida non foi mala, é especial para nós os diabéticos. Na dieta dos diabéticos tipo 1, debe haber un cálculo preciso de hidratos de carbono, e iso é sinxelamente imposible de facer nun hospital.
Como penso exactamente os hidratos de carbono, vou dicilo dalgún xeito noutro artigo, así que aconsello subscríbete ás actualizaciónspara non perderte.
Só podo dicir que o control perfecto sobre as azucres no hospital fíxose imposible, o que provocou un deterioro do rendemento.
Pero isto non é nada, ao final comezaron a levar comida desde casa. O que non esperaba en absoluto foi que se nos pedise cambiar a unha bomba de insulina.
Para min era como a neve na cabeza e non fun capaz de orientarme a tempo, prepararme ou algo así. Levaba tempo pensando nesta cousa e non esperaba en absoluto un coñecemento tan temperán.
Na miña práctica, aínda non vin esta "besta" e dalgún xeito incluso preocupado.
Como resultado de longas andanzas por sitios e foros, decidín por min que a cousa, por suposto, paga a pena, pero había algunhas preguntas ás que aínda non atopei a resposta. ¿Paga a pena poñelo nesta idade (temos case 5 anos)? Como percibirá o neno este dispositivo (eu son teimudo)? ¿Poderemos atendelo no futuro (subministracións bastante cara)?
Como se viu, o universo sempre ten présa por axudarnos e as respostas me atoparon. Ao final, estou de acordo e puxémonos a traballar. Quero notar que inicialmente tiñamos azucres case perfectos, a hemoglobina glicada non está mal. En xeral, todo non estaba mal, pero eu quería algo mellor, xa que din que non hai límite á perfección.
Contamos cunha bomba Medtronic en tempo real con feedback (cun sensor que mide o nivel de azucre e transfírao á bomba).
Nun principio, durante dous días lin folletos sobre a bomba e adestrei no desenvolvemento da súa funcionalidade interna: como empregala, como repostar, como responder a sinais, calcular insulina.
Sinceramente, non é nada difícil, polo menos non é máis difícil usar un teléfono e ata o modelo máis antigo.
Así foi a nosa bomba. É como un buscador de tamaño, recorda unha vez que había estes dispositivos de comunicación.
E así está instalado. A é a bomba en si, B é un catéter cunha cánula (xogo rápido), C e D son un mini-enlace cun sensor que mide o azucre e transfire a bomba ao monitor.
O menú é extremadamente sinxelo e intuitivamente accesible. Entón afeiteime rápidamente e estiven preparada para instalar a propia bomba no neno.
A instalación da bomba en si tamén non foi complicada. Creo que todo o mundo ten un pouco de medo, pero a habilidade e a calma chega despois de 3-4 veces. Agora podería falar sobre o deseño desta bomba, como configurala técnica, etc., pero o propósito deste artigo é diferente. Definitivamente falarei disto nos meus próximos artigos, non o perdas.
Poñemos o catéter e o sensor sen ningún problema. Puxéronse no cu, onde normalmente poñen inxeccións intramusculares. Aínda podes poñelo no estómago, coxa e ombreiros, pero necesitas un bo subministro de tecido adiposo e temos problemas con esta reserva. En xeral, entregaron e entregaron.
Un catéter custa 3 días, logo substitúese por outro novo. Esta é unha das vantaxes da bomba que precisa inxectar só unha vez cada tres días, e as posteriores doses de insulina entréganse a través do tubo. Pero todo nos foi mal.
Despois de instalar a bomba, os azucres tornáronse completamente incontrolables, mantiveron principalmente 19-20 mmol / l, ou aínda máis alto, a hemoglobina glicada naquel momento era do 6,2%. Introduzo unha dose para baixar, e o azucre non diminúe, cada vez máis.
Como resultado, despois de moito tormento, ao final do segundo día, decidín facer insulina o método habitual - coa miña xeringa. E que pensas, o azucre volveu rapidamente, apenas conseguín detelo. Entón, a dúbida entrou en min, pero eu non o escoitei.
E só cando o azucre estaba no seu mellor momento despois da cea, fixen a insulina na miña xeringa de pluma e volveu a caer cara abaixo, deime conta de que todo estaba na bomba, ou mellor, no catéter.
Entón decidín, sen agardar a caducidade do catéter, retiralo. Como resultado, vin que a mesma cánula (de 6 mm de lonxitude) pola que se entregaba insulina estaba dobrada en dous lugares. E todo este tempo, a insulina non se alimentou do corpo en absoluto.
A figura mostra o propio sistema, a través do cal se subministra insulina. Unha parte está unida á bomba, a segunda (un círculo branco de parche cunha cánula e unha agulla de condutor) colócase sobre o corpo.
Cando a cánula está no corpo, a agulla do condutor retráese e queda un tubo fino de plástico (de 6 mm de lonxitude). O mesmo que os catéteres intravenosos, só baixo a pel.
Así, este tubo de plástico dobrou en varios lugares que non se subministrou insulina.
Ao día seguinte dixen ao médico e mostrei o catéter en si. Ela dixo que isto sucede e hai que adaptarse para poñer un catéter. Poñemos o sistema de novo, xunto ao lugar anterior. A primeira comida parecía saír ben, pero para cear de novo o mesmo truco. Despois retirei o catéter - e de novo dobrou a cánula pola metade.
Torturado por azucres altos, o fillo negouse a configurar o sistema de novo e tivemos que volver ás "agullas". Ademais, o fillo sempre tivo que recordar a bomba, cando se cambiaba de roupa ou ía ao inodoro, tiña que superar, o que só molestaba ao neno. Para el, este dispositivo parecía a unha maleta sen mango.
En canto a min, gustoume moito xestionalo. Unha cousa conveniente, non dirás nada. Posteriormente, pensei por que había tales problemas coa instalación.
Decidín que todo non tiña éxito, especialmente para o meu fillo, un lugar para a cánula. Porque, como lle preguntei, outras nais con fillos na bomba tamén tiveron este tipo de problemas, só noutros lugares, por exemplo, cando te metes na cadeira.
O meu fillo é móbil, non se queda parado, sube constantemente a algún sitio.
Así foi como teño unha experiencia inestimable. Non me arrepinto do ocorrido, pero pola contra, dou as grazas ao destino de que me dera tal oportunidade de probar unha bomba de insulina. Por suposto, a bomba en si tivo que ser devolta, porque pode chegar a alguén e beneficiarse.
Que conclusións saquei desta situación e que aprendín novas:
- Unha vez máis, quedei convencido da realidade da expresión "Teme os teus desexos, poden facerse realidade".
- Agora sabemos o funcionamento, o aspecto da bomba e as dificultades que hai cando a empregamos, o que nos dá a oportunidade de abordar o procedemento con máis sentido a próxima vez. Estou seguro de que, ademais destes puntos, hai outros dos que aprendemos só pasándoos por nós mesmos.
- Non hai necesidade de apresurarse inmediatamente ao novo se o vello funciona ben. Hai que buscalo de xeito significativo, e non porque alguén dixera.
- O neno non está preparado para o cambio (ou quizais eu, incluído)
E para os que aínda dubidan, aconsello: ir por el e probar, gañar a súa experiencia. En xeral, estou satisfeito co noso experimento, intentaremos de novo, quizais en 1-2 anos. Por certo, os consumibles custaríanos 7.000 rublos sen sensores e 20 mil rublos usando sensores.
Isto é todo para min. Escribín moito, espero que alguén se beneficie da miña experiencia. Se tes preguntas, pregunta. Se tes experiencia, cóntanos que pensas sobre a bomba de insulina, sería interesante saber unha opinión de terceiros. Que dificultades atopaches ao principio? Como se sentiu o teu fillo polo dispositivo? No meu seguinte artigo falarei de hemoglobina glicada.
Recomendo que lea sobre os síntomas da diabetes, que non dependen do tipo. En nenos e adultos, as manifestacións son iguais, a non ser que nos nenos sexan máis brillantes. Polo tanto, o artigo é adecuado para pais de nenos con diabetes, así como para adultos con diabetes.
Con calor e coidado, a endocrinóloga Lebedeva Dilyara Ilgizovna
Sinais de diabetes en nenos pequenos
Tresiba: instrución de uso. Críticas de diabéticos con experiencia
Insulina Tresiba: descubre todo o que necesitas. A continuación, atoparás instrucións de uso escritas en lingua simple, así como críticas de diabéticos con experiencia neste medicamento.
Comprende como escoller a dose óptima, cambie a Tresib a outra insulina longa. Lea sobre tratamentos eficaces que manteñen o azucre no sangue 3,9-5,5 mmol / L estable 24 horas ao día, como en persoas saudables.
O sistema do doutor Bernstein, que vive con diabetes desde hai máis de 70 anos, axuda a protexerse contra complicacións formidables.
Tresiba é a máis nova insulina de acción longa producida pola reputada empresa internacional Novo Nordisk.
Supera Levemir, Lantus e Tujeo, e máis aínda, a media insulina Protafan, porque cada inxección dura ata 42 horas. Con esta nova droga, tornouse máis doado manter o azucre normal pola mañá cun estómago baleiro.
Recientemente, permitiuse empregar non só para adultos, senón tamén para nenos con diabetes de máis dun ano.
Tresiba insulina ultra longa: artigo detallado
Teña presente que o Tresiba estragado permanece tan claro coma fresco. En aparencia é imposible determinar a súa calidade. Polo tanto, non compre insulina das mans, segundo os anuncios privados. Case obterás unha droga sen valor, perderás tempo e cartos, romperás o control da túa diabetes.
Obter insulina de farmacias respectables e respectables que tratan de cumprir as normas de almacenamento. Lea con detalle a información a continuación.
Instrucións de uso
| Acción farmacolóxica | Como outros tipos de insulina, Treciba únese aos receptores, fai que as células capten a glicosa, estimulen a síntese de proteínas e a deposición de graxa e bloquean a perda de peso. Despois dunha inxección, fórmanse "grumos" baixo a pel, dos cales as moléculas individuais de insulina degludec son liberadas gradualmente. Debido a este mecanismo, o efecto de cada inxección dura ata 42 horas. |
| Indicacións de uso | Diabetes tipo 1 e tipo 2, que require tratamento con insulina. Pódese prescribir a nenos a partir de 1 ano. Para manter os niveis de glicosa estables e normais, consulte o artigo "Tratar a diabetes tipo 1" ou "insulina para a diabetes tipo 2". Descubra tamén en que niveis de insulina o azucre no sangue comeza a inxectarse. |
Ao inxectar a preparación Trecib, como calquera outro tipo de insulina, cómpre seguir unha dieta.
Diabetes tipo 2 Diabetes tipo 1 Táboa de dieta nº 9 Menú semanal: Mostra
| Dosificación | A dose óptima de insulina, así como o calendario das inxeccións, deben seleccionarse individualmente. Como facelo: lea o artigo "Cálculo das doses de insulina longa para inxeccións durante a noite e pola mañá". Oficialmente, recoméndase administrar o medicamento Tresib unha vez ao día. Pero o doutor Bernstein aconsella dividir a dose diaria en 2 inxeccións. Isto reducirá os picos de azucre no sangue. |
| Efectos secundarios | O efecto secundario máis común e perigoso é o azucre no sangue baixo (hipoglucemia). Examine os seus síntomas, métodos de prevención, protocolo de atención de emerxencia. A insulina Tresiba ten un menor risco de hipoglucemia que Levemir, Lantus e Tujeo, e máis aínda, medicamentos de corta e ultrahort. O picor e vermelhidão no lugar da inxección son posibles. As reaccións alérxicas graves son raras. Pode producirse lipodistrofia: complicación debido a unha violación da recomendación de alternar sitios de inxección. |
A moitos diabéticos tratados con insulina resúltalles imposible evitar ataques de hipoglucemia. De feito, non é así. Pode manter o azucre normalmente normal incluso con enfermidades autoinmunes graves.
E máis aínda, con diabetes tipo 2 relativamente leve. Non é necesario aumentar artificialmente o nivel de glicosa no sangue para asegurarse de hipoglicemia perigosa. Mira un vídeo no que o doutor Bernstein discute este tema.
Aprende a equilibrar as doses de nutrición e insulina.
Indique o seu azucre ou selecciona xénero para obter recomendacións
| Sobredose | O azucre no sangue pode diminuír significativamente, debido a que hai primeiro síntomas leves e logo unha conciencia prexudicada. Son posibles danos e morte irreversibles no cerebro. Cando se usa insulina Tresib, o risco desta é relativamente baixo, porque o fármaco funciona sen problemas. Lea como axudar ao paciente. En casos graves é necesaria a hospitalización, chame a unha ambulancia. |
| Formulario de lanzamento | Cartuchos de 3 ml - unha solución para administración subcutánea cunha concentración de 100 ou 200 PIECES / ml. Os cartuchos pódense selar en plumas de xeringa desbotables FlexTouch cun paso de dosificación de 1 ou 2 unidades. Os cartuchos sen plumas de xiringa véndense co nome Treshiba Penfill. |
Tresiba: recordo dun paciente con diabetes tipo 1
| Termos e condicións de almacenamento | Como todos os outros tipos de insulina, Tresiba é un medicamento moi fráxil que se deteriora facilmente. Para evitar estragar un medicamento valioso, estuda as regras de almacenamento e siga atentamente. A vida útil dos cartuchos dos que aínda non se obtivo a insulina é de 30 meses. Hai que usar un cartucho aberto dentro das 6 semanas. |
| Composición | A sustancia activa é insulina degludec. Excipientes: glicerol, fenol, metacresol, acetato de cinc, ácido clorhídrico ou hidróxido sódico para axustar o pH, así como auga para a inxección. A acidez do pH da disolución é de 7,6. |
A insulina Tresiba é adecuada para nenos?
Moitos pais pregúntanse se a insulina Tresiba é adecuada para os seus fillos diabéticos. Si, en Europa e Estados Unidos, así como na Federación Rusa e os países da CEI, esta droga xa está aprobada para o seu uso en nenos. Tamén está prescrito para adolescentes con diabetes tipo 1 e tipo 2.
Realizouse un estudo BEGIN Young 1. Os seus resultados demostraron que Tresiba axuda a nenos con diabetes mellor que Levemir. Non obstante, este estudo foi financiado polo fabricante do novo medicamento.
Polo tanto, os seus resultados deben ser tratados con contención.
Tresiba ten a prescrición oficial de medicamentos para nenos diabéticos de 1 ano ou máis. Foi aprobado para o seu uso en nenos nos Estados Unidos, Europa, Rusia e os países da CEI. O máis probable é que esta insulina é axeitada para bebés de ata un ano que non teñen sorte de padecer diabete. Non obstante, non hai ningunha recomendación oficial para isto.
En nenos diabéticos que seguen unha dieta baixa en carbohidratos, a enfermidade é relativamente fácil. Por regra xeral, pode inxectar Levemir ou Lantus en doses baixas, obtendo bos resultados.Non empregue Protafan ou a súa análoga.
O novo medicamento de Tresib, mellor que os tipos de insulina máis antigos, resolve o problema de azucre elevado pola mañá cun estómago baleiro. Os pais teñen que decidir se ten sentido compralo pola súa conta. Non obstante, se se lle entrega de xeito gratuíto o tratamento da diabetes nun neno, definitivamente non o debes negar.
A molécula de insulina de Treshiba é estruturalmente similar á de Levemir. Non completamente o mesmo, pero moi similar. Os fabricantes descubriron como envasalo dun xeito novo para que o medicamento dure máis tempo. Levemir leva aproximadamente 20 anos.
Ao longo dos anos, este tipo de insulina non tivo problemas particulares. É improbable que co paso do tempo se revelen algúns novos efectos secundarios da insulina de Treshib.
A día de hoxe, o único obstáculo para o uso xeneralizado desta droga en nenos e adultos é o seu elevado custo.
Cales son as diabéticas con experiencia de insulina Treshiba?
Os testemuños de diabéticos con experiencia en insulina Tresib non son só bos, pero tamén entusiastas. Unha inxección deste medicamento, tomada pola noite, permite espertar con azucre normal á mañá seguinte. Por suposto, se a dose está seleccionada correctamente. Antes da aparición de insulina degludec, que dura ata 42 horas, controlar a glicosa no sangue pola mañá cun estómago baleiro requería moitos problemas.
Insulina Tresiba: un recorte diabético de longa data
Tresiba reduce o azucre con máis facilidade que Levemir e Lantus. Con este medicamento, o risco de padecer hipoglucemia grave faise máis baixo. Conclusión: se as finanzas o permiten, considere pasar a esta nova insulina.
Non obstante, nestes momentos custa aproximadamente 3 veces máis caro que Lantus e Levemir. Probablemente nos próximos anos terá análogos coas mesmas excelentes propiedades. Pero é pouco probable que sexan máis baratos. No mundo hai só algunhas empresas internacionais que producen insulina moderna de alta calidade.
Evidentemente, están de acordo entre eles para manter os prezos elevados.
Como cambiar a este medicamento con outra insulina longa?
Primeiro de todo, seguir unha dieta baixa en carbohidratos. Debido a isto, as súas doses de insulina longa e rápida diminuirán en 2-8 veces. Os niveis de azucre no sangue faránse máis estables, sen saltos.
Moitos diabéticos cambian a Tresib con Levemir, Lantus e Tujeo.
Se aínda está usando Protafan Medio, é moi recomendable que cambies a un dos tipos de insulina estendida enumerados anteriormente. Lea aquí os inconvenientes da insulina media NPH.
Tresiba ten moito mellores propiedades que os longos tipos de insulina que levan moito tempo no mercado. O tema da transición recae só nas finanzas.
Insulina Tresiba: diálogo con pacientes
As instrucións oficiais din que as dosificaciones non deben cambiar cando se pasa dun medicamento longo a outro. Non obstante, na práctica cambian. É máis, é imposible prever de antemán se necesitará reducir a dose ou viceversa para aumentalos. Isto só se pode determinar por proba e erro durante varios días ou semanas.
O doutor Bernstein recomenda non limitarse a unha inxección de Tresib ao día, senón dividir a dose diaria en dúas inxeccións: pola tarde e pola mañá. El mesmo segue a inxectar degludec insulina no mesmo réxime que levaba Levemir durante moitos anos. A pesar de que a frecuencia das inxeccións non diminuíu, segue satisfeito co novo medicamento.
Nova insulina Tujeo SoloStar: comentarios de diabéticos
Toujeo SoloStar é a nova insulina glargina de acción longa desenvolvida por Sanofi. Sanofi é unha gran empresa farmacéutica que produce diversas insulinas para diabéticos (Apidra, Lantus, Insumans).
En Rusia, Toujeo pasou o rexistro co nome de "Tujeo". En Ucraína, un novo medicamento diabético chámase Tozheo. Este é un tipo de análogo avanzado de Lantus. Deseñado para adultos diabéticos tipo 1 e tipo 2.
A principal vantaxe de Tujeo é un perfil glicémico sen pico e unha duración de ata 35 horas.
Estudos demostraron que Toujeo demostra un control glicémico eficaz en diabéticos tipo 1 e tipo 2. A diminución do nivel de hemoglobina glicada en 300 UI de insulina non difería de Lantus.
A porcentaxe de persoas que alcanzou o nivel obxectivo de HbA1c foi o mesmo, o control glicémico das dúas insulinas foi comparable.
En comparación con Lantus, Tujeo ten unha liberación máis gradual de insulina do precipitado, polo que a principal vantaxe de Toujeo SoloStar é o reducido risco de desenvolver hipoglucemia grave (especialmente pola noite).
Breves recomendacións para o uso de Tujeo
É necesario inxectar insulina subcutaneamente unha vez ao día á mesma hora. Non está destinado á administración intravenosa. A dose e o tempo de administración son seleccionados individualmente polo seu médico asistente baixo o seguimento constante da glicosa no sangue.
Se cambia o estilo de vida ou o peso corporal, pode ser necesario un axuste da dose Os diabéticos de tipo 1 contémplanse 1 vez ao día a Toujeo en combinación con insulina ultrahort inxectada con comidas. O medicamento glargin 100ED e Tujeo non son bioequivalentes e non intercambiables.
A transición de Lantus realízase co cálculo de 1 a 1, outras insulinas de longa duración - o 80% da dose diaria.
| Nome da insulina | Substancia activa | Fabricante |
| Lantus | glargina | Sanofi-Aventis, Alemaña |
| Tresiba | deglutec | Novo Nordisk A / S, Dinamarca |
| Levemire | detemir |
Bomba de insulina para a diabetes: tipos, principio de funcionamento, vantaxes e revisións de diabéticos:
Ás veces as persoas con diabetes teñen dificultades e toda a culpa é dunha inxección regular de insulina.
Eso só sería nada, pero hai unha advertencia: a necesidade de tomar medicamentos pode xurdir no momento máis inoportuno.
Por exemplo, no transporte público, que unha persoa con tal enfermidade provoca molestias psicolóxicas. Afortunadamente, a medicina hoxe avanzou moito e agora hai un dispositivo: unha bomba de insulina.
Este é un logro do que os seus creadores poden ter razón con orgullo. Aínda non se inventaron mellores alternativas ás inxeccións diarias cunha xeringa.
Ademais, a característica do dispositivo é que ofrece un tratamento continuo, pero ademais tamén regula a cantidade de azucre no sangue e fai un seguimento dos hidratos de carbono que entran no corpo.
Que tipo de dispositivo milagroso é este? Isto discutiremos neste artigo.
Que é o dispositivo?
Un dispositivo de entrada de insulina é un dispositivo colocado nunha carcasa compacta que se encarga de inxectar unha certa cantidade de fármaco no corpo humano.
A dosificación necesaria do medicamento e a frecuencia de inxección ingresa na memoria do dispositivo. Só agora para realizar estas manipulacións só o debería facer o médico atendido e ninguén máis.
Isto débese a que cada persoa ten parámetros puramente individuais.
O deseño dunha bomba de insulina para a diabetes consta de varios compoñentes:
- Bombas: esta é a bomba real, cuxa tarefa é precisamente subministrar insulina.
- Ordenador: controla todo o funcionamento do dispositivo.
- Un cartucho é o recipiente no que se atopa o medicamento.
- Un xogo de infusión é unha agulla ou cánula actual coa que se inxecta un medicamento baixo a pel. Isto inclúe tamén o tubo que conecta o cartucho á cánula. Cada tres días, débese cambiar o kit.
- Baterías
Fíxase un catéter cunha agulla no lugar onde, por regra xeral, se inxecta insulina cunha xeringa. Normalmente esta é a zona das cadeiras, abdome, ombreiros. O dispositivo en si está montado nun cinto de roupa mediante un clip especial. Para que non se incumpra o calendario de entrega de medicamentos, o cartucho debe cambiarse inmediatamente despois de que estea baleiro.
Este dispositivo é bo para os nenos, porque a dosificación é pequena. Ademais, a precisión é importante aquí, porque un erro no cálculo da dosificación leva consecuencias indesexables. E dado que o ordenador xestiona o funcionamento do dispositivo, só el é capaz de calcular a cantidade requirida da droga cun alto grao de precisión.
Facer a configuración da bomba de insulina tamén é responsabilidade do médico, que ensina ao paciente a empregala. A independencia neste aspecto está completamente excluída, porque calquera erro pode producir coma diabético. No momento de bañarse, pódese eliminar o dispositivo, pero só despois do procedemento é necesario medir a cantidade de azucre no sangue para poder comprobar os valores normais.
Modo de operación
Debido a que cada persoa ten unha individualidade diferente, unha bomba de insulina pode funcionar de diferentes xeitos:
No modo de funcionamento basal, a insulina é subministrada ao corpo humano constantemente. O dispositivo configúrase individualmente. Isto permítelle manter os niveis de glicosa dentro dos límites normais durante todo o día.
O dispositivo está configurado de xeito que o medicamento se subministre continuamente a unha certa velocidade e segundo os intervalos de tempo marcados. A dosificación mínima neste caso é de polo menos 0,1 unidades en 60 minutos.
Hai varios niveis:
Por primeira vez, estes modos configúranse xunto cun especialista. Despois disto, o paciente xa cambia de forma independente entre eles, segundo cal deles é necesario nun período de tempo determinado.
O réxime de bolo dunha bomba de insulina é xa unha única inxección de insulina, que serve para normalizar a cantidade aumentada de azucre no sangue. Á súa vez, este modo de funcionamento divídese en varias variedades:
Modo estándar significa unha única inxestión da cantidade necesaria de insulina no corpo humano. Por regra xeral, faise necesario cando se consumen alimentos ricos en carbohidratos, pero con menos proteínas. Neste caso, o nivel de glicosa no sangue normalízase.
No modo cadrado, a insulina distribúese por todo o corpo moi lentamente. É relevante naqueles casos en que o alimento consumido contén moitas proteínas e graxas.
O modo dual ou multi-onda combina ambos os tipos anteriores e ao mesmo tempo. É dicir, de entrada, chega unha alta (dentro do rango normal) dosificación de insulina, pero a súa inxestión no corpo diminúe. Este modo recoméndase empregar nos casos de comer alimentos nos que unha gran cantidade de carbohidratos e graxas.
Superbolus é un modo de funcionamento estándar aumentado, resultado do cal se aumenta o seu efecto positivo.
Como pode entender o funcionamento da bomba de insulina medtronic (por exemplo) depende da calidade do alimento consumido. Pero a súa cantidade varía dependendo dun determinado produto.
Por exemplo, se a cantidade de carbohidratos na comida é superior a 30 gramos, debes empregar o modo dobre.
Non obstante, ao usar alimentos cun alto índice glicémico, paga a pena cambiar o dispositivo a un superbolus.
Unha serie de desvantaxes
Por desgraza, un dispositivo tan marabilloso tamén ten os seus inconvenientes. Pero, por certo, por que non teñen ?! E sobre todo, estamos a falar do elevado custo do dispositivo. Ademais, é necesario cambiar regularmente os consumibles, o que aumenta aínda máis os custos. Por suposto, é un pecado aforrar na túa saúde, pero por varias razóns non hai fondos suficientes.
Xa que este é aínda un dispositivo mecánico, nalgúns casos pode haber matices puramente técnicos. Por exemplo, esvarar a agulla, cristalizar a insulina, o sistema de dosificación pode fallar. Por iso, é extremadamente importante que o dispositivo se distingue por unha excelente fiabilidade. Se non, o paciente pode ter varios tipos de complicacións como cetoacidosis nocturna, hipoglucemia grave, etc.
Pero ademais do prezo da bomba de insulina, hai un risco de infección no lugar da inxección, que ás veces pode levar a un absceso que requira intervención cirúrxica. Ademais, algúns pacientes notan o malestar de atopar unha agulla debaixo da pel. Ás veces isto fai difícil realizar procedementos de auga, unha persoa pode ter dificultades co aparello durante a natación, facer deportes ou descansar nocturno.
Tipos de dispositivos
Os produtos das empresas líderes preséntanse no mercado moderno ruso:
Só ten que ter en conta que antes de dar preferencia a unha determinada marca, é preciso consultar un especialista. Consideremos algúns modelos con máis detalle.
Unha compañía de Suíza lanzou un produto chamado Accu Chek Combo Spirit. O modelo ten 4 modos de bolo e 5 programas de dosificación basal. A frecuencia de administración de insulina é de 20 veces por hora.
Entre as vantaxes pódese destacar a presenza dun pequeno paso do basal, controlar a cantidade de azucre no modo remoto, a resistencia á auga do caso. Ademais, existe un mando a distancia. Pero ao mesmo tempo, é imposible introducir datos doutro dispositivo do contador, que é quizais o único inconveniente.
Bomba de insulina Medtronic
Esta empresa ten dous dispositivos. Un é fácil de usar - o Paradigma Medtronic MMT-715, o outro - o Paradigma Medtronic MMT-754 é un modelo máis avanzado.
O dispositivo, denominado en clave MMT-715, dispón dunha pantalla que mostra o nivel de glicosa no fluxo sanguíneo e en tempo real. Isto é posible mediante un sensor especial que se achega ao corpo.
Para un maior confort dos consumidores de fala rusa, o modelo está equipado cun menú en lingua rusa, a corrección de glicemia realízase automaticamente, incluído o consumo de insulina ao comer alimentos. Entre as vantaxes están a administración dosificada dunha sustancia e as dimensións compactas.
Contras: o custo dos consumibles é bastante elevado.
Outro dispositivo MMT-754 está equipado cun sistema de control da glicosa. O paso da dose de bolo é de 0,1 unidades, a dose basal é de 0,025 unidades. A memoria da bomba de insulina medtronic está deseñada durante 25 días. Hai un bloqueo de botóns ao presionar accidentalmente.
Se o nivel de glicosa é reducido, un sinal especial avisará sobre isto, o que pode considerarse un plus. Non obstante, durante o período de actividade física e descanso nocturno, o dispositivo pode causar molestias, que xa son menos.
Garda sanitario coreano
SOOIL foi fundada en 1981 polo endocrinólogo coreano Soo Bong Choi, que é un dos principais especialistas no estudo da diabetes. O seu cerebro é o dispositivo DIA Diabecare IIS, destinado a un público infantil. A vantaxe deste modelo é a lixeireza e compacidade. Ao mesmo tempo, o sistema contén 24 modos basais durante 12 horas, unha pantalla LCD.
Unha batería de tal bomba de insulina para nenos pode proporcionar enerxía durante aproximadamente 12 semanas para que o dispositivo funcione. Ademais, o caso do dispositivo é completamente impermeable. Pero hai un importante inconveniente: os consumibles só se venden en farmacias especializadas.
Opcións de Israel
Hai dous modelos ao servizo das persoas que padecen esta enfermidade:
- Omnipod UST 400.
- Omnipod UST 200.
O UST 400 é o modelo avanzado de última xeración. O máis destacado é que é sen tubular e sen fíos, que realmente difire dos dispositivos da versión anterior. Para subministrar insulina, colócase unha agulla directamente no dispositivo.
O glucómetro Freestyl está integrado no modelo, ata 7 modos de dosificación basal están á súa disposición, unha pantalla en cor na que se mostra toda a información sobre o paciente.
Este dispositivo ten unha vantaxe moi importante: os consumibles para unha bomba de insulina non son necesarios.
O UST 200 considérase unha opción orzamentaria, que ten case as mesmas características que o UST 400, coa excepción dalgunhas opcións e peso (10 gramos máis pesados). Entre as vantaxes, cabe salientar a transparencia da agulla. Pero hai varios motivos que non se poden ver na pantalla por varias razóns.
Prezo de emisión
Na nosa época moderna, cando hai varios descubrimentos útiles no mundo, o prezo da emisión dun produto non deixa de excitar a moita xente. A medicina neste aspecto non é unha excepción.
O custo dunha bomba de inxección de insulina pode ser de aproximadamente 200 mil rublos, o que está lonxe de ser accesible para todos. E se teñas en conta os consumibles, trátase dun plus doutros 10.000 rublos. Como resultado, a cantidade é bastante impresionante.
Ademais, a situación complícase polo feito de que os diabéticos necesitan tomar outras drogas caras necesarias.
Agora é comprensible canto custa unha bomba de insulina, pero ao mesmo tempo hai a oportunidade de conseguir un dispositivo tan necesario case para nada. Para iso, necesitará proporcionar un determinado paquete de documentos, segundo o cal se establecerá a necesidade do seu uso para garantir a vida normal.
Especialmente os nenos con diabetes mellitus precisan este tipo de cirurxía de insulina. Para obter o dispositivo de xeito gratuíto para o seu fillo, ten que contactar co Fondo de axuda ruso cunha solicitude. Os documentos deberán xuntarse á carta:
- Un certificado que confirma a situación financeira dos pais desde o seu lugar de traballo.
- Un extracto que se pode obter dun fondo de pensións para establecer o feito de devengar fondos para establecer a discapacidade dun neno.
- Certificado de nacemento.
- Conclusión dun especialista con diagnóstico (é preciso selo e firma).
- Fotos do neno por cantidade de varias pezas.
- Unha carta de resposta da institución municipal (se as autoridades locais de defensa se negaron a axudar).
Si, conseguir unha bomba de insulina en Moscova ou noutra cidade, incluso nos nosos tempos modernos, aínda é bastante problemático. Non obstante, non te rendas e fai o mellor para conseguir o aparello necesario.
Moitos diabéticos observaron que a súa calidade de vida mellorou despois de adquirir un aparello de insulina. Algúns modelos teñen un contador incorporado, o que aumenta considerablemente a comodidade de usar o dispositivo. O mando a distancia permite automatizar o proceso nos casos en que é imposible obter o dispositivo por algún motivo.
Numerosas críticas sobre bombas de insulina confirman de feito o máximo proveito deste dispositivo. Alguén os mercou para os seus fillos e quedou satisfeito co resultado. Para outros, esta era a primeira necesidade e agora xa non tiñan que soportar inxeccións dolorosas nos hospitais.
En conclusión
Un dispositivo de insulina ten vantaxes e inconvenientes, pero a industria médica non permanece en pé e está en constante evolución. E é probable que o prezo das bombas de insulina sexa máis accesible para a maioría das persoas que padecen diabetes. E Deus prohiba, esta vez chegará o máis pronto posible.
Consellos nocivos dun endocrinólogo para a diabetes
Galina, lin o teu artigo cunha soa respiración, o artigo é máis que instructivo e útil para os que padecen diabetes. Estou de acordo contigo en todos os puntos. Despois, a saúde está en mans de cada persoa e ninguén o necesita, excepto para a propia xente. Só aquí é preciso comezar a vixiar a saúde dende pequeno, o que non fixemos.
Porque non sabían e non entendían en que se podían converter moitas cousas na vellez, que procesos irreversibles podían seguir.
E os médicos nos nosos tempos soviéticos non deron especialmente consellos sobre os cambios futuros relacionados coa idade no corpo. A medicina, como ciencia, comezaba a desenvolverse.
As persoas e os médicos, incluídos só no seu tempo, traballaron, gañando unha pensión e non pensaron que chegaría a idade de xubilación e chegaría un mar de diferentes problemas de saúde.
Ben a vellez e a vellez, entón? Cada un vai envellecendo, cada un ao seu tempo.
Quero compartir moito contigo hoxe. Respecto aos médicos: os médicos veñen de Deus, pero veñen con diplomas comprados e sen talento, por desgraza.
Este feito foi na nosa época soviética e agora non é raro, dado o feito de que moitas universidades e universidades están pagadas. Na miña xuventude, moitos médicos reais non se converteron de inmediato en médicos, tiveron que pasar por enfermeira, enfermeira e logo convertéronse en médicos. E de novo, non todos.
Diabetes da nai anterior
O obxectivo da nutrición é estudar as leis da influencia dos alimentos e do proceso de consumo na saúde humana.
Pero nas escolas médicas isto non se ensina.
Miña nai tiña un indicador de azucre no sangue ... non me lembro, pero como o médico tiña os ollos na cabeza, significa que hai pouco bo e interesante. Rexeitamos rotundamente ningunha intervención de médicos ou drogas e agora non me arrepinto.
Non entendo o que é un tema tan profundo: DIABETES MELLITUS, pero de miña nai decateime de que o bo non é suficiente. Comezou a recuperarse bruscamente, era difícil moverse, comezou a cansar moi rápido. Pero non nos rendimos. Naquel momento era membro do Coral Club.
Limpámola 2 veces con Colavada, revisamos a dieta, moi ben, moi excluído da dieta.
Se queres ter unha saúde máis ou menos normal - esquécese moito, fai unha elección útil ao teu favor.
Mamá aínda consume moitos ingredientes crus. O azucre case non consume - ás veces, o mel está presente constantemente. Véndese todos os días, le oracións, afirmacións, facemos visualización cada semana, sucede máis a miúdo - cada dous días.
Vivimos en positivo. Ás veces por suposto queres algo saboroso, a mamá come. GRANDE PLUS: CADA DÍA DE 3-5 PATATAS TOPINAMBURO NA DIETA, hai máis. Esta alcachofa de Xerusalén deu un forte cambio, incluso os médicos non o creron. Pero o feito segue. Lingonberries, arándanos, arándanos - todo está xeado constantemente na neveira.
Groselhas negras e vermellas, repolo branco, consumimos moita pementa doce xuntos. O rábano é verde e negro, o rábano. Todos os días tomamos té de rosehip xuntos: dende a noite vaporemos nun termos durante 12 horas e comemos. 2-3 franxas de limón, por suposto, regar con limón.
En primavera e verán: ensaladas mozos de ortiga e follas de dente de león. Mamá usa patacas de diferentes formas. Pero maiormente cocido ao forno, cunha pel.
E unha vez que a miña nai me dixo unha cousa tan santa cando pediu uvas vivas, a ela encántalle moito: "Si, foi esta diabetes, estou saudable coma un cabalo, non teño azucre". Abrín a porta principal, concentroume e pateou a diabetes. Saíu fóra, coma un doce da porta.
O último ano non se fixo ningunha comprobación, a nai mantén a alerta, todos os días fai unha pequena ximnasia, ata cavar un xardín na primavera. Un pouco. Eu son a súa costa. Na miña vida houbo moitos casos diferentes persoalmente comigo e coa miña nai. Grazas a Deus e ao destino que dalgún xeito nos milagre nos salvou.
O técnico do laboratorio mesturou as probas con sangue
Mamá traballaba no departamento de restauración e, por regra xeral, a comisión pasou pola brigada constantemente despois dun tempo determinado. E un día despois de darlle sangue á miña nai, a sífilis mostrou sangue.
Foi máis que ridículo, dado o feito de que ela era solteira, me criou, non tivo tempo para descansar no traballo e de novo á cociña. A subida foi ás 4 da mañá e funcionou ata as 22 e as 22 horas. Dous días de traballo - dous días de descanso. O avó foi a coñecer a nai, acompañado para traballar.
A fin de semana dedicábame a facer algo na casa, moitas veces o domingo miña nai levábame ao parque de xeados para comer e beber limonada. Todo aquel que traballase como cociñeiro, cociñeiro, sobreproducción na URSS entenderame.
E comezaron a arrastralo en todas as análises. Ao final, resultou tras múltiples análises de sangue de control que o asistente do laboratorio mesturara os tubos con sangue.
Tras esta confusión, miña nai pasou as probas de control durante 6 meses. Durante este tempo, perdeu peso por experiencias e vergoña nas que non estaba implicada, 30 KG, pesaba 42 KG por experiencia. Entón, que? O auxiliar de laboratorio non foi despedido, o médico non foi expulsado, non foron descalificados por descoidar as súas funcións directas, foron trasladados a outros hospitais.
Cando se diagnostica cancro e a vida non é longa
O seguinte caso e de novo con mamá. Pasáronse as probas e ela foi informada unha vez de que tiña cancro e que quedou unha pinga de vida. Acaba de saír da situación anterior con probas confusas, unha nova historia. Aínda recordo como a miña nai se fundía ante os nosos ollos. Miña avoa estaba a chorar tranquilamente sen ela, o avó saíu da casa, como facer algo e volveu cos ollos lacrimosos.
Entendín co meu corazón infantil que pasaba algo irreparable.Mamá cada vez máis me presionaba cara a ela e sentámonos nun abrazo, pensando tranquilamente, cada un sobre o seu.
Entón resultou que isto non é cancro, xa non recordo toda a puta historia. Pero, como fixo o médico a súa lingua para facer un diagnóstico? Ao final, unha palabra pode matar ou pode resucitar.
Pero e o xuramento hipocrático que fan os médicos?
Como non converterse nunha persoa dormida
Ademais, vou sobre eventos da miña vida. Viviamos en Krivoy Rog, Ucraína, eu tiña 18 anos entón, miña nai rompeu as dúas pernas cando foi traballar. Había xeo e todo caeu - fracturas. Dobraron unha perna mal. Roto. dobrado de novo E así tres veces: romperon e plegáronse. Dobrado e roto. A lingua do médico do cirurxián volveuse a súa nai para prometer que en 20 anos se convertería nunha persoa acostada.
A saquei da oficina, a levei en casa en taxi e volvín ao hospital, ao médico. Pregunteille: que dereito tiña para falar así, fixeches xuramento! Só lle berrei. Renunciando e estourando en bágoas, foi a casa. Oito meses de xeso, miña nai estaba deitada e no capó ... Señor, os piollos acabáronse nun reparto, a mamá comezou unha agulla de malla - rascou as pernas baixo un elenco.
Entón merquei un pincel, recordas Galinka, na nosa era soviética, ¿vendéronse cepillos para lavar botellas de vidro de kefir? Cando o xeso foi eliminado completamente, os ósos cubertos de coiro foron comidos todos, foi horrible mirar a perna, que estaba rota e dobrada. E entón díxenlle a bágoas a miña nai: "Mamá, todos os médicos son parvos e con diplomas comprados, bailaremos o vals xunto con vostede. Darásme outro matrimonio e faille un neto como agasallo. Teño tanto. "
Waltz non bailou, non funcionou por desgraza. Pero entón a miña nai cumpriu 78 anos este ano e ten tres bisnetos, eu teño tres netos. As pernas de miña nai negáronse dúas veces despois: sacárono con antibióticos e, marabillosas, bos médicos e medicina alternativa. Agora a nai está mollada, vivimos en positivo e hai moito que esquecemos eses tristes acontecementos. E deulle ao neto.
Por desgraza, a medicina alternativa non se recoñece, e de feito ás veces levanta a mortos
Alí, en Krivoy Rog, a miña nai colleu un resfriado no traballo en 1977, traballaba no DSK, unha fábrica de vivendas e estaba no transporte de formigón. Clínica, o diagnóstico de decepcionante - pleuresia crónica. FINALMENTE E INDEPENDENTEMENTE. como de xeito imperceptible a enfermidade se arraigou ... Pero non houbo síntomas: á vez todo saltou bruscamente.
Os médicos fixeron todo o que estaba nas súas capacidades e puntos fortes. Non describirei en que condicións a miña nai e eu estabamos. Pero este mundo está tan organizado que non está sen xente boa.
Unha vez que un médico saíu tranquilo comigo á rúa e doulle unha idea: "Necesitamos atopar graxa de can ou teito, beba a miña nai: bebe unha cucharada de graxa con leite antes de cada comida. Por favor, non lle digas a Nadyush que te asesorei: perderei o meu traballo. Non teño dereito a facelo. A túa nai é tan fermosa e moi nova. Intentarei atopar esas graxas para ti, pero non o prometo. "
Corrín á miña tía en Kazajstán, e despois dixo que o atoparan. Coñecín en Casaquistán. A casa, en Krivoy Rog trouxo tres frascos de graxa de tres litros: dous teito e un - can.
A mamá bebeu toda a graxa e fomos con ela para unha radiografía. Todo son pulmóns limpos e non hai pleuresía. Coñecín a ese médico, contoulle todo, quería darlle as grazas, e dixo: "Non necesito nada; é o deber sagrado de todos os médicos protexer con toda a súa saúde a saúde dos seus pacientes.
Por desgraza, a medicina alternativa non se recoñece, e de feito ás veces chega a mortos. "
Un erro médico, resultou
A historia que me pasou aos 26 anos. Fun a ser consultado por un xinecólogo e dixéronme que despois de pasar as probas que necesitaban ser operado con urxencia, o mioma creceu.
Non estaba claro onde e cando creceu. Unha muller do noso taller díxome que fose ao médico Tatyana. O doutor comproboume, sentino, deume tomar un té e dáme unha receita: herbas + extracto de senna, explicou que teño terras pedras fecais.
Dúas semanas despois, chegou á recepción de Tatyana, brillante, con intestinos limpos e limpos. O médico aconselloume: "Ve a este médico e pregúntalle que quixeron cortar de ti". Fun ao hospital, claro que perdín a tarxeta, e o médico dixo: "cometín un erro médico". É un movemento normal.
Aos 26 anos, os médicos intelixentes case me deixaron sen perna
No traballo, ela golpeou o dedo grande con un rolamento e comezou a supuración. Chegaba todos os días á clínica, cambiei as vendas, levantaba a uña, cepillábame e comezaba a gangrena e subía bruscamente. Xa tiña tal estado que os meus pensamentos empezaron a confundirse na miña cabeza.
Fun á recepción cos meus fillos, lavéronme, limpábame as uñas coma sempre e escoitei unha conversa entre o médico e a enfermeira: "Necesito amputarme a perna ata que a gangrena suba.
Así, polo menos, pode unir a prótesis normalmente debaixo do xeonllo. "Seica baixou do sofá, as zapatillas nas mans, o fillo polas mans e botouse rapidamente. Paseos en taxi, todo está a tempo para min.
Cheguei á seguinte parada, subín ao meu autobús, estou de pé nikakayuschaya. Aos 26, camiña en muletas ...
Un veciño do piso superior, Valya: "Espero que o teñas co pé?" Respondín tranquilamente: "Queren amputar unha perna.
"Valentina maldicida, chegou a casa, levou ao meu fillo a ela, enviou aos seus fillos á aldea, arrastraban as cargas - moito.
Valya lavou as cargas, torceuse nun picador de carne, nunha bolsa de plástico e a miña perna alí. Así é como me cambiaron as locións de bardana co paso do tempo. Uns días despois púxenme aos pés.
Que quero dicir sobre saúde?
Igual, creo que as persoas que son positivas e buscan deliberadamente unha saída de calquera situación atopan unha saída. Despois, o Señor non dá probas máis aló do poder do home.
Cada persoa sempre ten unha elección na vida, e o principal é percibir esta ou esa situación como unha lección, pero sen probar. Isto significa que algo se perdeu e isto debe ser aprendido e corrixido por si mesmo.

 Insulina Protafan: instrucións, análogos, recensións
Insulina Protafan: instrucións, análogos, recensións Insulina Humulin NPH: instrucións, análogos, recensións
Insulina Humulin NPH: instrucións, análogos, recensións Insulina Lantus Solostar: instrucións e opinións
Insulina Lantus Solostar: instrucións e opinións Pluma de xiringa para insulina: revisión de modelos, recensións
Pluma de xiringa para insulina: revisión de modelos, recensións Satélite Glucómetro: revisión de modelos e revisións
Satélite Glucómetro: revisión de modelos e revisións