Tratamento da pneumonía en pacientes con diabetes mellitus
Os procesos infecciosos que abarcan varios sistemas do corpo humano en pacientes con diabetes mellitosa maniféstanse con bastante frecuencia. O perigo é que as enfermidades son difíciles e provocan moitas veces o desenvolvemento de complicacións perigosas.
Por exemplo, a pneumonía na diabetes pode levar ao desenvolvemento de patoloxías mortais. Ademais, os procesos inflamatorios nos pulmóns poden causar unha descompensación da enfermidade no diabético.
As patoloxías das vías respiratorias máis perigosas para o paciente, que se desenvolven nun contexto da actividade de Staphylococcus aureus e microorganismos gramnegativos. En tales condicións, o propio proceso inflamatorio pode causar a morte do paciente.
 Como se produce a pneumonía na diabetes?
Como se produce a pneumonía na diabetes?
O curso da pneumonía na diabetes
A diabetes mellitus é un dos principais problemas do mundo moderno. Un número suficiente de persoas padecen a enfermidade, que aumenta anualmente.
O principal perigo é que a diabetes non poida curarse completamente. O obxectivo principal é conseguir unha elevada compensación, actuando como método de prevención de complicacións perigosas da enfermidade.
 Por que aumenta o risco de desenvolver pneumonía na diabetes.
Por que aumenta o risco de desenvolver pneumonía na diabetes.
Os pacientes deben ser conscientes de que a diabetes afecta a moitas áreas do corpo. En primeiro lugar, o sistema inmunitario sofre, o que leva ao progreso de diversas patoloxías bacterianas, incluída a pneumonía ou a bronquite.
Estas enfermidades son bastante comúns e curanse con éxito. Non obstante, coa diabetes, o principio do desenvolvemento da enfermidade ten un aspecto diferente. As complicacións perigosas, a pesar do uso oportuno de compoñentes antibacterianos, desenvólvense a miúdo, hai probabilidade de morte.
Na diabetes mellitus, a pneumonía desenvólvese na etapa de descompensación, cando se producen diversas lesións pulmonares debido a niveis altos de azucre no sangue e se produce unha microangiopatía pulmonar.
Os principais motivos que contribúen ao desenvolvemento de pneumonía en pacientes con diabetes mellitus:
- inmunidade reducida e debilitamento xeral do corpo,
- maior posibilidade de infección no tracto respiratorio, é dicir, a aspiración,
- a hiperglucemia, que non só contribúe ao desenvolvemento de pneumonía, senón que tamén leva a un curso máis grave da enfermidade que en pacientes con azucre no sangue normal,
- cambios patolóxicos nos vasos dos pulmóns (microangiopatía pulmonar), que segundo as estatísticas médicas son dúas veces máis comúns en pacientes con diabetes que en persoas saudables,
- enfermidades concomitantes.
Todos estes factores, así como o mal control do azucre no sangue, crean condicións favorables no corpo humano para danos nas vías respiratorias, incluída a pneumonía. E unha infección que penetra nos pulmóns convértese no factor desestabilizador que agrava a situación dun organismo debilitado. Unha diminución xeral da inmunidade non só aumenta a probabilidade de pneumonía, senón que tamén pode levar a un curso grave da enfermidade, varias complicacións e unha longa recuperación. Outro perigo de enfermidade acompañado dun proceso inflamatorio para persoas con trastornos metabólicos é a posibilidade de que a diabetes mellitus se agrave
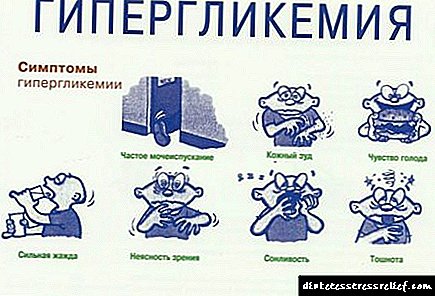
Síntomas de pneumonía en pacientes con diabetes mellitus.
Os síntomas da pneumonía en pacientes con diabetes son típicos e non difiren moito dos síntomas das persoas sans. Basicamente, poden diferir segundo o tipo de pneumonía e algúns outros factores. Por exemplo, as persoas maiores ou persoas cun corpo extremadamente débil como consecuencia dunha enfermidade adoitan ter menos febre e síntomas menos evidentes, aínda que o dano pulmonar é máis perigoso para tales pacientes.
Así, os principais síntomas da pneumonía inclúen:
 febre alta (normalmente por encima dos 38 graos) e calafríos,
febre alta (normalmente por encima dos 38 graos) e calafríos,- tose, que pode persistir ata 1,5-2 meses despois da recuperación,
- dor no peito cando inhala,
- debilidade xeral, fatiga, dor de cabeza, dor muscular,
- aumento da suor,
- dor de garganta
- perda de apetito
- tinte azulado da pel preto dos beizos e nariz,
- en casos graves - dificultade para respirar, confusión.
A neumonía na diabetes mellitus desenvólvese máis a miúdo, como mostran as estatísticas, nos lóbulos inferiores ou partes posteriores dos lóbulos superiores dos pulmóns. Neste caso, o pulmón dereito é o máis frecuente. Os diabéticos desenvolven con frecuencia necrosis e abscesos extensos. Ademais, estudos demostraron que nas persoas con enfermidades metabólicas, unha infección bacteriana penetra no sangue con máis frecuencia que en persoas saudables con pneumonía. Isto leva a un aumento da mortalidade nunha e media veces. É por iso que os diabéticos deben ser responsables da prevención e tratamento de enfermidades respiratorias con toda a responsabilidade.
Prevención da pneumonía.
As medidas preventivas, en primeiro lugar, inclúen a paralización completa do tabaquismo e a vacinación. As principais bacterias que se atopan en diabéticos con pneumonía son o estafilococo e os bacilos gramnegativos. Estas infeccións poden causar complicacións graves incluso con gripe leve en persoas con inmunidade reducida. Ante este perigo, os pacientes con diabetes deben ser vacinados contra a pneumonía e a pneumonía contra a gripe.
A vacina contra a pneumonía contra a pneumonía proporciona protección a longo prazo e é necesaria unha única vez. Recoméndase anualmente unha vacuna contra a gripe (especialmente para maiores de 65 anos).
Características do tratamento da pneumonía en pacientes con diabetes mellitus.
 O principal tratamento para calquera pneumonía é o nomeamento de medicamentos antibacterianos que deben tomarse durante un determinado período. A interrupción do tratamento incluso coa desaparición completa dos síntomas da enfermidade pode levar á recaída. Ao elixir un antibiótico, os médicos deben ter en conta a gravidade da diabetes, así como a presenza de posibles reaccións alérxicas. Por regra xeral, con pneumonía leve ou neumonía moderada, prescríbense antibióticos como azitromicina, claritromicina, amoxicilina, ben tolerados por pacientes con diabetes mellitus. Non obstante, mentres toman medicamentos antibacterianos, así como outros medicamentos, os pacientes con diabetes deberán controlar especialmente os seus niveis de glicosa no sangue para evitar efectos e complicacións adversas.
O principal tratamento para calquera pneumonía é o nomeamento de medicamentos antibacterianos que deben tomarse durante un determinado período. A interrupción do tratamento incluso coa desaparición completa dos síntomas da enfermidade pode levar á recaída. Ao elixir un antibiótico, os médicos deben ter en conta a gravidade da diabetes, así como a presenza de posibles reaccións alérxicas. Por regra xeral, con pneumonía leve ou neumonía moderada, prescríbense antibióticos como azitromicina, claritromicina, amoxicilina, ben tolerados por pacientes con diabetes mellitus. Non obstante, mentres toman medicamentos antibacterianos, así como outros medicamentos, os pacientes con diabetes deberán controlar especialmente os seus niveis de glicosa no sangue para evitar efectos e complicacións adversas.
Para o tratamento da pneumonía, tamén se prescribe con frecuencia:
- fármacos antivirais que permiten afrontar rapidamente algúns tipos de infeccións virais (ribavirina, ganciclovir, aciclovir e outras),
- analxésicos que reducen a dor e a febre,
- tose medicina
- descansar na cama.
Nalgúns casos, pode ser necesario eliminar o exceso de líquido na área arredor dos pulmóns, unha máscara de osíxeno ou un respirador para facilitar a respiración. Para reducir a acumulación de moco nos pulmóns, os médicos recomendan beber polo menos 2 litros de auga ao día (a menos que o paciente teña insuficiencia cardíaca ou renal). Con frecuencia, prescríbese masaxe de drenaxe, terapia de exercicio e fisioterapia.
Nas primeiras etapas da pneumonía, pode recomendarse a hospitalización. Isto é especialmente certo para pacientes anciáns.
En calquera caso, o tratamento da pneumonía, especialmente para os pacientes con diabetes mellitus, debe ser prescrito por un médico que vixiará o estado do paciente durante toda a enfermidade. Ademais, o propio paciente debe estar moi atento á súa saúde, seguindo todas as instrucións do médico e controlar constantemente o nivel de azucre no sangue.
Causas da patoloxía
 Os seguintes factores levan a patoloxías das vías respiratorias nun paciente:
Os seguintes factores levan a patoloxías das vías respiratorias nun paciente:
- diminución das defensas do corpo,
- maior risco de reaparición de enfermidades sistémicas de forma aguda e crónica,
- a hiperglucemia leva a intoxicación e trofismo deteriorado do tecido pulmonar, como resultado da que se fai vulnerable á microflora patóxena,
- Obsérvase anxiopatía diabética (cambios destrutivos nos vasos sanguíneos, perda do seu ton e elasticidade, estreitamento do lumen), incluso nas arterias pulmonares,
- trastorno metabólico
- desequilibrio do sistema endocrino.
O aumento do azucre provoca cambios negativos nas células, tornándoas máis susceptibles aos patóxenos. A pneumonía nosocomial e adquirida pola comunidade na diabetes causa o patóxeno máis común: Staphylococcus aureus. A forma bacteriana da enfermidade tamén pode provocar a Klebsiella pneumoniae. Nalgúns casos, a enfermidade é causada por fungos (Coccidioides, Cryptococcus).
Na forma crónica de hiperglicemia, a neumonía procede atípicamente no fondo dunha infección viral. Entón únese o bacteriano, o que leva a unha diminución da presión arterial, un cambio no fondo psicoemotivo. En diabéticos con pneumonía, aumenta significativamente o risco de desenvolver tuberculose.
Cadro clínico
En persoas con diabetes, os síntomas da pneumonía son máis pronunciados. Por exemplo, a miúdo desenvolven edema do sistema respiratorio no fondo dunha maior penetración dos capilares, disfunción de neutrófilos e macrófagos e debilitamento xeral da inmunidade.
En diabéticos anciáns, o cadro clínico pode non estar suficientemente expresado e a temperatura pode ser moderada.
- tose no peito mollada, que pode persistir durante varios meses,
- dor presionante e dores no esternón, que se intensifica cun cambio na posición do corpo, vestindo roupa de compresión, ademais de exhalar,
- debilidade xeral e letarxia,
- perda de apetito
- acumulación de fluídos nos pulmóns con diabetes,
- hipertermia (a temperatura pode superar os 38 ° C), febre e febre,
- trastornos do sono
- síntomas respiratorios
- aumento da suor
- procesos inflamatorios da orofaringe, garganta,
- pel azul e membranas mucosas na zona dos órganos ORL,
- confusión, desmaio,
- dificultade para respirar
- descarga de sangue ou pus con esputo,
- engrosamento do sangue (nel se acumulan toxinas, residuos de patóxenos, glóbulos brancos mortos, etc.).
Segundo as estatísticas médicas, en pacientes con hiperglucemia, os lóbulos inferiores dos órganos respiratorios, así como as partes posteriores da parte superior, son máis frecuentemente afectadas. Notouse que a inflamación adoita estenderse ao pulmón dereito vulnerable.
A falta de tratamentos rápidos e competentes leva a complicacións da enfermidade: abscesos purulentos extensos, embolia pulmonar, necrose tisular. Debe entenderse que cando unha infección bacteriana das vías respiratorias superiores entra no torrente sanguíneo (sepsis), o risco de morte é 1,5 veces maior.
Terapias
 A terapia contra a pneumonía implica, en primeiro lugar, o uso de antibióticos durante un longo curso, é dicir, incluso despois de que os síntomas sexan completamente eliminados (a enfermidade tende a repetirse nos primeiros tempos da rehabilitación).
A terapia contra a pneumonía implica, en primeiro lugar, o uso de antibióticos durante un longo curso, é dicir, incluso despois de que os síntomas sexan completamente eliminados (a enfermidade tende a repetirse nos primeiros tempos da rehabilitación).
Antes de prescribir medicamentos, os médicos avalían a etapa e a forma da diabetes, a presenza de reaccións individuais. A pneumonía leve e moderada na diabetes mellitus implica o uso dos seguintes antibióticos: Amoxicilina, Azitromicina, Claritromicina. Tamén se controla coidadosamente o nivel de azucre e, se é necesario, cámbiase o réxime de inxestión de insulina.
Ademais, para o tratamento de procesos inflamatorios, prescríbese:
- fármacos antivirales (Ganciclovir, Ribarivin, Acyclovir e outros),
- medicamentos sistémicos analxésicos (non antiespasmódicos) que axudarán a eliminar a dor sintomática no esternón,
- xaropes e comprimidos para a tose, que facilitan a descarga de esputo,
- antiinflamatorios e antipiréticos para a febre e a febre (por exemplo, Ibuprofeno, Paracetamol),
- procedementos e puncións fisioterapéuticas que lle permitirán eliminar o exceso de líquido dos órganos respiratorios,
- un respirador ou máscara de osíxeno para restaurar a respiración normal,
- masaxe de drenaxe, facilitando a saída de líquidos e verteduras de esputo,
- descansar na cama
- cursos de fisioterapia.
Causas da inflamación
A diabetes mellitus é unha patoloxía sistémica grave, que se considera unha enfermidade crónica que non representa unha ameaza para a vida do paciente baixo a condición de intervención terapéutica oportuna.
O tratamento baséase non só no uso de medicamentos, o tratamento sen falla inclúe seguir as regras dun estilo de vida saudable. O maior perigo para a saúde dun paciente con diabetes está representado por enfermidades que avanzan no contexto dunha diminución significativa da inmunidade.
Atención! Se un paciente ten diabetes, un arrefriado pode causar pneumonía. As enfermidades progresan rapidamente e levan a trastornos perigosos.
As causas da pneumonía na diabetes pódense representar do seguinte xeito:
- diminución das propiedades protectoras do corpo,
- debilitamento xeral do corpo contra o fondo do proceso inflamatorio,
- hiperglicemia
- cambios patolóxicos nos vasos do pulmón,
- a presenza de enfermidades concomitantes.
As infeccións entran rápidamente nos pulmóns do paciente e levan un rápido deterioro na súa saúde.
Causas e factores de risco
A miúdo, a neumonía desenvólvese no fondo dun resfriado ou gripe estacional. Pero hai outras causas de pneumonía nos diabéticos:
- hiperglucemia crónica,
- debilitado da inmunidade
- microangiopatía pulmonar, na que se producen cambios patolóxicos nos vasos dos órganos respiratorios,
- todo tipo de enfermidades concomitantes.
 Dado que o azucre elevado crea un ambiente favorable no corpo do paciente para a penetración da infección, os diabéticos deben saber que patóxenos poden desencadear inflamacións pulmonares.
Dado que o azucre elevado crea un ambiente favorable no corpo do paciente para a penetración da infección, os diabéticos deben saber que patóxenos poden desencadear inflamacións pulmonares.
O axente causante máis común de pneumonía de natureza nosocomial e comunitaria é o Staphylococcus aureus. E a pneumonía bacteriana en diabéticos é causada non só pola infección estafilocócica, senón tamén por Klebsiella pneumoniae.
A miúdo con hiperglicemia crónica, desenvólvese por primeira vez unha neumonía atípica causada por virus. Despois dunha infección bacteriana únese a ela.
A peculiaridade do curso do proceso inflamatorio nos pulmóns con diabetes é a hipotensión e un cambio no estado mental, mentres que en pacientes comúns os síntomas da enfermidade son similares aos signos dunha simple infección respiratoria. Ademais, en diabéticos, o cadro clínico é máis pronunciado.
Tamén, con enfermidade, como a hiperglicemia na diabetes mellitus, prodúcese máis frecuentemente edema pulmonar. Isto débese a que os capilares se fan máis penetrantes, a función dos macrófagos e dos neutrófilos distórtase e o sistema inmunitario tamén se debilita.
É de destacar que a neumonía causada por fungos (Coccidioides, Cryptococcus), estafilococo e Klebsiella en persoas con insuficiencia da produción de insulina é moito máis difícil que en pacientes que non teñen problemas metabólicos. A probabilidade de tuberculose tamén aumenta significativamente.
Incluso os fallos metabólicos teñen un efecto adverso sobre o sistema inmunitario. Como resultado, aumenta a probabilidade de desenvolver un absceso dos pulmóns, bacteremia asintomática e incluso a morte.
Características da pneumonía na diabetes
Unha enfermidade como a diabetes é a lacra do noso tempo. En todo o mundo morren anualmente un gran número de persoas con diabetes. Non obstante, non é a enfermidade en si a terrible, senón as complicacións que pode provocar nunha persoa.
Débese prestar especial atención a tal complicación da diabetes como a pneumonía.Unha enorme porcentaxe de pacientes con diabetes enfróntanse precisamente a esta grave complicación que, se non é tratada, pode levar á morte.
Causas e síntomas da pneumonía en diabéticos
As persoas con diabetes teñen un risco moito maior de pneumonía que as persoas que non teñen a enfermidade. Isto vai precedido das seguintes razóns:
- como resultado do desenvolvemento de trastornos metabólicos no corpo, os pacientes teñen unha diminución das funcións protectoras do corpo. Como resultado, a inmunidade dunha persoa diminúe, e faise máis susceptible a infeccións. Así, incluso un resfriado ou unha gripe menor poden provocar pneumonía, outras enfermidades que acompañan a diabetes tamén poden provocar pneumonía, calquera cambio patolóxico que se produza nos pulmóns pode causar un proceso inflamatorio no tecido pulmonar do paciente e hai un alto. a probabilidade de que varias infeccións penetren nas vías respiratorias, empeoren a saúde e causen pneumonía pode ser causada por hiperglicemia, bacterias como a estantería intestinal, myco pode provocar patoloxía plasma, pneumococo, clamidia, fungos e varios virus, enfermidades infecciosas e virais curadas prematura ou incompletamente, tamén poden causar un proceso inflamatorio nos tecidos dos pulmóns dun diabético.
É importante dicir que no fondo dun sistema inmune debilitado en diabéticos, a pneumonía leva a un curso bastante grave da enfermidade e a un tratamento máis longo. O principal perigo é que a pneumonía poida provocar unha forma máis complexa de diabetes e empeorar o estado do paciente.
Na maioría dos casos, a sintomatoloxía da enfermidade en diabéticos é exactamente a mesma que en persoas que non teñen diabetes. O único que é moito máis pronunciado en pacientes con diabetes con pneumonía é a gravidade dos síntomas.
Debe prestar especial atención á súa saúde se un diabético mostra signos da enfermidade, como por exemplo:
- temperatura elevada constante, que atinxe os 39 graos e arriba, calafríos e febre constantes, tose seca persistente, converténdose gradualmente nunha tose con produción de esputo, dores de cabeza e dores musculares que non desaparecen nin sequera co tempo, poden aparecer mareos graves, falta de apetito. dor ao tragar, nun pneumático con diabete, a pneumonía vai acompañada de transpiración severa, falta de respiración grave, unha sensación de falta de aire cando se respira e se agroma a conciencia. É característico do estadio máis avanzado da pneumonía, aparecen dores característicos na zona do pulmón enfermo, agravado por tose intensa ou movemento do paciente, xa que para a tose, pode permanecer durante un período de tempo suficientemente longo, ata varios meses incluído, o paciente experimenta fatiga, cansa rapidamente. incluso con pequenos esforzos físicos, a pel arredor do nariz e a boca adquire gradualmente un matiz característico de cor azulada, a dor de garganta tamén é un dos síntomas da pneumonía, abética con neumonía, un forte azulado das uñas é posible, con respiración, especialmente con respiracións fortes, unha dor desagradable aparece na zona do peito.
En diabéticos, obsérvase con máis frecuencia inflamación nos lóbulos inferiores ou segmentos posteriores dos lóbulos superiores dos pulmóns. Neste caso, o pulmón dereito, debido á súa anatomía específica, está afectado con máis frecuencia que o esquerdo.
Unha infección pode entrar no sangue, porque os procesos metabólicos no corpo de diabéticos ocorren moito peor que nunha persoa sa. Como resultado disto, aumenta significativamente a probabilidade de complicacións graves ata un desenlace fatal.
Se unha persoa con diabetes responde a tempo ao seu estado de saúde e recorre a un pulmonólogo para un diagnóstico da enfermidade, poderá evitar as moitas desagradables consecuencias asociadas á pneumonía.
Inflamación dos pulmóns con diabetes
A neumonía adquirida pola comunidade é unha infección das vías respiratorias superiores que se reciben fóra dun hospital ou outra instalación médica. Por regra xeral, a transmisión do patóxeno realízase por pingas transportadas polo aire. Despois de que o microorganismo patóxeno se instale nos alvéolos, comeza unha reacción inflamatoria.
A diabetes mellitus é un grupo de trastornos metabólicos caracterizados por un estado de hiperglicemia crónica como resultado dun defecto na secreción de insulina, os efectos da insulina ou ambos os dous procesos. A prevalencia da enfermidade no mundo é sorprendente.
A patoxénese das principais complicacións está asociada ao proceso microangiopático e á glicosilación non enzimática das proteínas dos tecidos. Un amplo abano de funcións de neutrófilos e macrófagos está afectado neste trastorno. Así, as células inmunes non son capaces de realizar accións protectoras:
- quimiotaxis, adhesión, fagocitosis, neutralización de microorganismos fagocitados.
A descomposición intracelular dos microbios por superóxidos e peróxido de hidróxeno (estoupido respiratorio) está interrompida. En pacientes con tal enfermidade, prodúcense trastornos nas cadeas da inmunidade adquirida.
Como resultado da hiperglucemia crónica, as funcións endoteliais capilares, a rixidez dos eritrocitos e a curva de disociación de osíxeno transfórmase. Todo isto afecta á capacidade do corpo para resistir ás infeccións. Como resultado, os pacientes con diabetes a longo prazo son máis susceptibles a infeccións.
Os axentes causantes da pneumonía en pacientes con diabetes
Staphylococcus aureus (Staphylococcusaureus) é o axente máis común que provoca unha pneumonía nosocomial adquirida pola comunidade e pacientes con diabetes. A pneumonía bacteriana na diabetes causada por Klebsiellapneumoniae e Staphylococcus aureus é moi difícil. Tales pacientes a miúdo necesitan apoio respiratorio cun ventilador.
Prevención especial
As persoas con esta enfermidade crónica teñen tres veces máis probabilidades de morrer por gripe e pneumonía. A inflamación dos pulmóns é unha enfermidade bastante grave para todos, pero se o paciente ten problemas coa produción ou actividade da insulina, está enfermo máis tempo e pode morrer por pneumonía.
A verdadeira axuda para estes pacientes é a vacinación. A composición do medicamento inclúe un polisacárido pneumocócico de 23 valentes que protexe contra varios tipos de bacterias pneumocócicas. Esta bacteria adoita causar infeccións graves en adultos e nenos, incluíndo pneumonía, meninxite e intoxicación sanguínea.
A medida que un número crecente de patóxenos son resistentes aos antibióticos, é moi importante vacinar a pacientes cun sistema inmunitario debilitado. Recoméndase a vacinación contra a pneumonía:
- nenos menores de 2 anos, adultos maiores de 65 anos, pacientes con enfermidades crónicas (diabetes, asma), pacientes con inmunidade deteriorada (infectada polo VIH, pacientes con cancro sometidos a quimioterapia).
A vacina contra a pneumonía é segura porque non contén bacterias vivas. Isto significa que non hai posibilidade de contraer unha pneumonía despois da inmunización.
Factores de risco especiais
Comparando pacientes con pneumonía que padecen diabetes e aqueles que non teñen problemas co metabolismo dos carbohidratos, pódense atopar detalles interesantes. A maioría dos diabéticos sofren SARS de orixe viral, e entón únese a ela unha infección bacteriana.
As características clínicas predominantes dos pacientes con pneumonía en diabetes mellitus son un cambio no seu estado mental e a súa hipotensión. E no grupo habitual de pacientes obsérvanse síntomas dunha forma respiratoria típica da enfermidade. As manifestacións de pneumonía en persoas con diabetes son máis difíciles, pero isto pode deberse á gran idade dos pacientes neste grupo.
Un estudo independente realizado por científicos españois demostrou que os diabéticos adoitan desenvolver pleuresía. Isto débese a un aumento da permeabilidade capilar, unha resposta inmune menos enerxética, distorsionada pola función dos neutrófilos e dos macrófagos.
A infección estafilocócica, a infección por Klebsiellapneumoniae, un hongo do xénero Cryptococcus e Coccidioides en pacientes con produción de insulina alterada tamén é máis difícil que en persoas sen esta enfermidade crónica. Ademais, a diabetes é un factor de risco para a reactivación da tuberculose.
Un desequilibrio metabólico impide o funcionamento do sistema inmunitario, polo tanto, aumenta o risco de bacteremia asintomática, absceso pulmonar e morte.
Causas da pneumonía na diabetes
O perigo da diabetes reside na presenza de certas enfermidades concomitantes, entre as que a neumonía ocupa o segundo lugar. Entre as causas máis comúns de pneumonía en pacientes con diabetes, cabe destacar o seguinte:
- debilidade do corpo e baixa inmunidade, risco de infección nas vías respiratorias, hiperglucemia, complicando o curso da enfermidade, cambios patolóxicos nos vasos pulmonares, enfermidades concomitantes.
Estes factores, combinados cun mal control dos niveis de azucre no sangue, convértense en condicións ideais para danos nas vías respiratorias. Penetrando nos pulmóns, a infección agrava a situación dun organismo xa debilitado, provocando complicacións e un aumento do período de recuperación.
Debería pensar no posible desenvolvemento de pneumonía en pacientes con diabetes fenómenos como:
- calafríos e febre ata un nivel alto, tose que persiste ata 2 meses despois da recuperación, dor no peito cando inhala, sudoración, debilidade, fatiga, perda de apetito, conciencia borrosa, dor de garganta e dificultade para respirar, a pel faise azulada (aproximadamente nariz e beizos).
Tratamento da pneumonía en pacientes con metabolismo deteriorado
Prescribir antibióticos é a principal medida terapéutica no desenvolvemento de pneumonía en diabéticos. Neste caso, o médico debe considerar 2 factores:
- a gravidade da diabetes, a presenza de reaccións alérxicas.
No tratamento da pneumonía, incluída asintomática, que acompaña a unha etapa leve ou moderada da diabetes, tales medicamentos como Amoxicilina, Claritromicina, Azitromicina serán adecuados, xa que son ben tolerados polos pacientes.
Cando usa drogas, o paciente debe controlar o nivel de glicosa no sangue, evitando a aparición de complicacións e efectos adversos. Ademais, un especialista pode prescribir analxésicos, supresores para tose e antivirais.
Neumonía para a diabetes
O meu fillo, de 22 anos, ten unha pneumonía bilateral por diabete. O azucre é de 8 unidades, a temperatura xa é de 4 días 39, o segundo día houbo tose, dor de garganta e placas brancas. Hoxe metérono nun hospital, a ceftriaxona botouse por vía intravenosa pola mañá.
Tamén ten diarrea de amoxiclav (tomouna na casa durante 3 días). Á noite chegou a cabeza. escuadrón e cancelou o antibiótico. Dixo que a disbiose debe ser tratada e prescribirse a bifidumbacterina en po, nystatina en comprimidos. Que debemos facer coa temperatura, incluso unha mestura analítica non a derruba. ¿Pode levalo ao hospital rexional?
A resposta
A cuestión da necesidade de traslado a un hospital rexional só o decide o médico asistente, Saúdos endocrinólogo Titova Larisa Aleksandrovna.
Como protexerse contra a pneumonía
A neumonía debe entenderse como un grupo de enfermidades infecciosas e inflamatorias agudas dos pulmóns. Nun ambiente non médico, a pneumonía chámase "pneumonía". A inflamación dos pulmóns e a pneumonía son o mesmo.
A neumonía é unha das enfermidades máis comúns. A incidencia de pneumonía na poboación vai aumentando de ano en ano.
A neumonía pode ser causada por unha ampla gama de microargonismos. A microflora entra nos pulmóns desde a nasofaringe e a orofaringe do aire - a chamada gota aérea - e ao aspirar grandes cantidades do contido da orofaringe (vómito, alimento) polo paciente inconsciente, con violación do acto de tragar, debilitamento do reflexo da tose.
A pneumonía pneumocócica máis común. Ocorre despois de infeccións virais respiratorias agudas, que se manifesta por un inicio tormentoso: arrefriados severes e severas, febre a un número elevado, dor no peito (dor pleural), tose con esputo mucopurulento, ás veces sanguento.
Hai variedades de pneumonía que non teñen un inicio tan rápido, pero en todo caso, a enfermidade comeza baixo unha síndrome respiratoria, malestar, febre, tose con esputo. Pode non haber dores pleurais.
A pneumonía viral é menos frecuente, a miúdo durante unha epidemia de gripe, pero é máis grave. A neumonía comeza como unha gripe normal (normalmente en pacientes con enfermidades cardíacas e pulmonares existentes, sobrepeso e diabetes, na terceira idade).
En pacientes anciáns, a incidencia de pneumonía é dúas veces máis probable que nos mozos. A frecuencia das hospitalizacións aumenta coa idade máis de 10 veces.
Os factores predispoñentes son a deshidratación - aumento da perda de líquido corporal: superenriquecido, sudoración, diarrea, vómitos, inxestión inadecuada de auga, alta temperatura, perda de peso, menores barreiras protectoras da pel e membranas mucosas como resultado de procesos atróficos, inmunodeficiencia.
O diagnóstico é normalmente confirmado por exame de radiografía. A neumonía en pacientes con intoxicación crónica con alcohol procede dun xeito especial.
Sábese que a intoxicación crónica con alcohol afecta o fígado, o estómago, o páncreas, o corazón, o sistema nervioso, os pulmóns, os riles, o sistema sanguíneo, os endocrinos e os sistemas inmunes.
Todo isto agrava o curso da pneumonía. O cadro clínico da pneumonía nesta categoría de pacientes difire no inicio borrado: unha tose non gravosa, lixeira debilidade, lixeira falta de respiración, febre de baixa calidade, pero tamén pode ser alta.
En pacientes con diabetes, a pneumonía maniféstase como síntomas comúns da enfermidade co desenvolvemento da descompensación da diabetes. O perigo de pneumonía é que con ela adoitan aparecer complicacións que ameazan a vida do paciente. Estes inclúen: insuficiencia respiratoria aguda, pleuresia, absceso pulmonar, edema pulmonar tóxico, choque tóxico tóxico, corazón pulmonar agudo, miocardite.
É por iso que os pacientes con pneumonía, principalmente, deben ser atendidos nun hospital. O tratamento ambulatorio é aceptable con todas as regras do réxime de tratamento e tratamento de pacientes internados. En moitos casos, a hospitalización é un requisito previo para o tratamento exitoso.
O tratamento inclúe adhesión, boa alimentación e terapia farmacéutica. Durante o período de febre e intoxicación é necesario observar descanso na cama, coidar con coidado a pel e a cavidade oral.
O alimento debe ser nutritivo, rico en vitaminas. Por primeira vez, a comida debe ser líquida ou semilíquida. Recoméndase unha bebida abundante: té, zumes de froitas, auga mineral, caldo.
É necesario poñerse en contacto co terapeuta local de xeito oportuno ou chamar a un médico na casa para o diagnóstico, tratamento e identificación oportuna dos criterios de hospitalización.
Un pouco sobre a prevención da pneumonía: deixar de fumar, sanear focos de infección, manter un estilo de vida saudable, camiñar ao aire libre, ventilar casas, acceso puntual á atención médica se hai signos de infeccións nas vías respiratorias superiores (ARVI) e tratamento oportuno.

 febre alta (normalmente por encima dos 38 graos) e calafríos,
febre alta (normalmente por encima dos 38 graos) e calafríos,