Que facer coa diabetes
A diabetes mellitus é unha enfermidade común do sistema endócrino, que se desenvolve debido a unha deficiencia de insulina producida polo páncreas e que se caracteriza por unha alta probabilidade de varias complicacións.
A diabetes tipo 1 caracterízase por un inicio agudo e ocorre máis frecuentemente en nenos, adolescentes e mozos. Se se detecta este tipo de diabetes, recoméndase ao paciente que administre insulina.
A diabetes tipo 2 é unha enfermidade que se produce principalmente despois dos 40 anos. Caracterízase por un curso lento, polo tanto, ao diagnosticalo, os pacientes xa teñen complicacións.
A pesar da semellanza dos nomes, estas dúas patoloxías teñen diferentes mecanismos de desenvolvemento, difiren en síntomas e causas. Polo tanto, precisa descubrir que facer coa diabetes e como mellorar o seu benestar?
Información xeral sobre diabetes
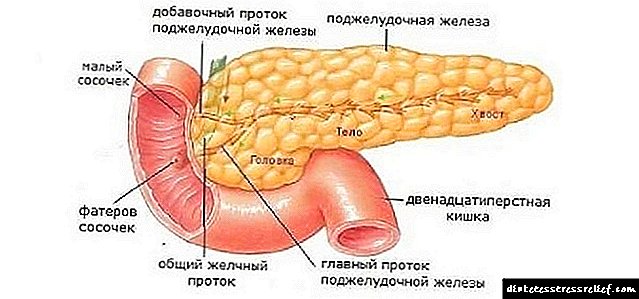
Entón, o que precisa saber sobre a diabetes? A insulina é unha hormona producida polo páncreas e axuda á glicosa a penetrar nas células, ao tempo que axuda a regular o metabolismo dos procesos proteicos.
Nunha persoa completamente sa, o páncreas funciona completamente, produce a hormona na cantidade requirida, que á súa vez move o azucre ao nivel celular.
No fondo da diabetes mellitus, ocorre un mal funcionamento patolóxico e a glicosa non pode entrar dentro da célula, como consecuencia da que segue a acumularse no sangue. Dado que a principal fonte do seu abastecemento son os produtos alimentarios, obsérvase unha concentración excesiva de azucre no sangue ao longo do tempo. Polo tanto, pódese excretar con ouriños.
Existen dous tipos de enfermidade do azucre, que difiren no mecanismo de desenvolvemento, pero aínda conducen a un alto contido en azucre no corpo:
- O primeiro tipo de diabetes desenvólvese por falta de hormona (pode ser demasiado pouco ou nada). Hai unha violación da funcionalidade do páncreas, a cantidade de hormona producida non é suficiente para usar azucre e a concentración de glicosa aumenta.
- Co segundo tipo de patoloxía, hai unha cantidade suficiente de insulina no corpo. En varias situacións, incluso pode ser moito máis do necesario. Pero non serve para nada, xa que os tecidos brandos do corpo volvéronse insensibles a iso.
Que necesitas saber sobre a diabetes? Se o paciente ten 1 tipo de enfermidade, entón xunto coa dieta e a actividade física, un punto obrigatorio do tratamento é a administración da hormona insulina e debe administrarse ao longo da vida.
Se o paciente ten o segundo tipo de diabetes, entón o médico intenta facer fronte á terapia non farmacéutica, recomendándolle unha actividade física óptima, unha dieta sa.
O tratamento non está dirixido a eliminar a causa, xa que en principio isto é imposible.
O obxectivo da terapia é normalizar o azucre no sangue ao nivel requirido, mellorar a calidade de vida do paciente e evitar posibles complicacións.
Que facer coa diabetes?
Moitos pacientes pregúntanse que facer coa diabetes. O máis importante é que non necesites desesperar porque a enfermidade non é unha sentenza. A terapia adecuada axuda a compensar a enfermidade, polo que pode vivir unha vida normal e satisfactoria.
O diagnóstico non se pode percibir como unha enfermidade, senón como unha "petición" do propio corpo para cambiar a dieta e a dieta, o estilo de vida.
A práctica demostra que a través dunha nutrición e actividade física adecuadas, pódese conseguir rapidamente unha boa compensación pola diabetes mellitus, ao tempo que prevén múltiples complicacións.
Isto require cumprir con sinxelas recomendacións:
- Todos os días necesitas medir o azucre no sangue e, se é necesario, proporcione ao corpo unha hormona. As inxeccións con insulina deberán estar sempre contigo.
- Únete constantemente a unha dieta de benestar, exercicio. Todo isto axudará a equilibrar o médico atento.
Cómpre destacar que cómpre visitar un médico regularmente para controlar a súa saúde e corrixir medidas terapéuticas se é necesario. Ademais, tal medida axuda a detectar as primeiras complicacións no tempo e eliminalas da forma máis eficiente posible nun curto espazo de tempo.
Moitos pacientes que acaban de enfrontarse á diabetes non entenden completamente que a enfermidade en si non é un perigo e todas as trampas da enfermidade están precisamente nas súas complicacións.
Polo tanto, sempre debes recordar que ignorar o problema ou tratar a si mesmo é un erro imperdonable que pode derivar en problemas graves no futuro, incluídos os irreversibles.
Que facer coa diabetes tipo 1?
Como se mencionou anteriormente, o obxectivo principal da terapia é normalizar o azucre no corpo do paciente e evitar os seus cambios bruscos. Desafortunadamente, co primeiro tipo de enfermidade, non se pode prescindir de insulina.
Actualmente se está a desenvolver un desenvolvemento científico de comprimidos para diabéticos, pero aínda non foron estudados completamente, e isto só será no futuro. Neste sentido, a insulina para os pacientes é unha necesidade vital, cuxa ausencia levará complicacións e morte.
A terapia adecuada permite levar unha vida normal e satisfactoria, non permite a deterioración do benestar e impide o desenvolvemento de complicacións.
Entón, que se debe facer coa diabetes tipo 1? Considere as principais actividades:
- Dado que o corpo precisa insulina, o médico selecciona o nome requirido do medicamento, prescríbelle a dosificación.
- Cumprimento dunha dieta sa, que debería estar totalmente equilibrada.
- Actividade física moderada.
En canto á terapia con insulina, o paciente debe cumprirse estrictamente ás recomendacións do seu médico. É el quen decide que fármaco se necesita nun cadro clínico particular. Por iso, está estrictamente prohibido substituír as drogas por conta propia.
Se xorden dificultades, non necesitas buscar respostas ás túas preguntas de "amigos experimentados", necesitas visitar un médico e preguntarlle todo. Especialmente este artigo aplícase a aqueles pacientes que non teñen unha historia de enfermidade.
No primeiro tipo de diabetes, prestase especial atención á porcentaxe de graxas e carbohidratos dos alimentos. Co tempo, o paciente aprenderá rapidamente a calcular o número de calorías e isto non lle causará dificultades.
É recomendable resaltar que a alimentación e a actividade física afectan á concentración de azucre no corpo do paciente. Neste sentido, é necesario ter en conta todos os matices relacionados co tempo de administración da insulina e a súa dosificación.
Por exemplo, se o alimento ten unha alta calor, a dosificación de insulina de acción curta aumenta de acordo coas instrucións, pero se houbo actividade física, ao contrario, a dose debe reducirse.
Que se debe facer co segundo tipo de diabetes?
A diabetes mellitus tipo 2 depende absolutamente da dieta, porque non se basea na falta dunha hormona no corpo humano, senón na inmunidade das células á mesma.
Polo tanto, o principal método de tratamento é precisamente unha dieta especial, que se desenvolve individualmente para diabéticos. Ademais, recoméndase a actividade física para axudar a mellorar a sensibilidade do tecido á hormona.
Cómpre sinalar que estes puntos deben tomarse plenamente en serio, cumprindo estrictamente todas as citas, para non dificultar aínda máis a situación.
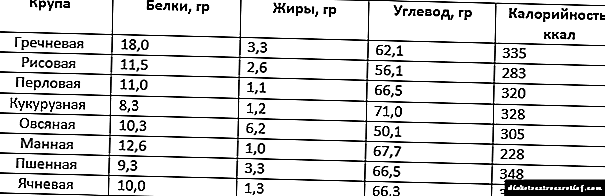
Ao elaborar o seu menú, debes controlar estrictamente as unidades de pan. XE é unha medida cuantitativa que axuda a medir os carbohidratos, onde XE é 12 gramos de carbohidratos. E todos os diabéticos teñen que calcular o seu número para evitar picos de azucre.
- É necesario que o corpo reciba exactamente tanta enerxía dos alimentos como se consume ao día.
- Débese comer en racións pequenas e moitas veces, ata 7 veces ao día.
- Os alimentos ricos en hidratos de carbono (como o cereal) deben comer antes do xantar, cando o corpo ten alta actividade.
- Dálle preferencia á carne e ao peixe de variedades con pouca graxa, reduce o uso de bebidas alcohólicas e sal.
- Rexeite os alimentos que conteñan azucre granulado.
- Os principais métodos de cocción son a ebulición, a cocción, o vapor.
- Pódense consumir vexetais en cantidades ilimitadas.
Se cumpre estrictamente estas recomendacións, entón pode compensar a diabetes nun tempo bastante breve.
Por desgraza, hai excepcións a calquera regra. Acontece que incluso seguir todos os consellos leva a que o efecto terapéutico sexa insuficiente. Neste caso, hai que tomar pílulas, que axudan a aumentar a sensibilidade dos tecidos á hormona.
Unha medida extrema é a administración de insulina. A maioría das veces, a hormona axuda a normalizar o azucre e é posible rexeitalo co paso do tempo.
Pero ás veces, as inxeccións convértense en parte integrante do tratamento da diabetes tipo 2.
Que facer cos efectos da diabetes?
Incluso con todas as recomendacións e regras, o paciente pode experimentar síntomas negativos que literalmente poden "torturar" ao paciente. A complicación máis común é a dor nas extremidades inferiores.
A práctica médica demostra que a maioría das veces se produce dor en pacientes anciáns, así como en diabéticos con obesidade. Se ocorre unha síndrome da dor, isto indica o desenvolvemento de neuropatía e anxiopatía.
A partir das estatísticas, pódese dicir que aproximadamente o 50% das persoas que teñen antecedentes de diabetes mellitus máis tarde ou máis cedo atopan estas complicacións:
- A neuropatía caracterízase por danos ás fibras nerviosas, que foi o resultado dunha alta concentración de azucre. Os sinais nerviosos xa non poden atravesar estas fibras, polo que a sensibilidade do paciente ás pernas diminúe.
- A angiopatía é unha violación dos capilares debido a unha condición hiperglicémica. Nos tecidos brandos prodúcese un trastorno circulatorio, o que conduce á necrose. Ignorar pode levar a úlceras de gangrena ou trófica.
Os efectos da dor son graves. Polo tanto, o primeiro que hai que facer é acudir ao médico para someterse a un exame e excluír unha violación da circulación sanguínea nos tecidos brandos.
A picazón da pel é outra complicación da enfermidade, causada por unha violación da microcirculación do sangue. Un papel importante xoga a glicosa, que se acumula na superficie da pel.
Para desfacerse do coceiro, cómpre revisar o seu menú, comparar a relación de graxas e carbohidratos. É posible que sexa necesario cambiar a dose de insulina para realizar terapia de desintoxicación.
Que non se pode facer cunha "doce enfermidade"?
Non se pode auto-medicar, probando os métodos de tratamento alternativo. Por exemplo, algúns deles ofrecen tratamento con "fame". Isto está estrictamente prohibido, xa que o corpo debe recibir todas as substancias que precisa.
Está prohibido comer repostería, doces e bombóns, pratos picantes, froitas doces, encurtidos, afumados, graxas que conteñen moita graxa animal.
É importante controlar o azucre no sangue constantemente, evitando cambios bruscos, xa que este é un camiño directo para o desenvolvemento de complicacións.
E en conclusión, unha terapia adecuada axuda a normalizar o azucre no sangue requirido, apoiao dentro de límites aceptables. Pero en ningún caso debes renunciar á insulina e tomar drogas. Xa que a terapia contra a diabetes é toda a vida. O vídeo neste artigo fala sobre os primeiros signos de diabetes.
¿A quen ten a culpa?
O primeiro que hai que entender: non hai que culpar polo ocorrido. Ata a data, a ciencia non respondeu á pregunta de cal é a verdadeira causa da diabetes. É especialmente difícil explicar o mecanismo de desenvolvemento da enfermidade tipo 1, que afecta a gran maioría dos pacientes novos endocrinólogos.
O primeiro lugar aquí é a actitude correcta cara á persoa máis pequena e a súa enfermidade. Si, así o fixo. Si, asustado. Si, hai novos requisitos e regras de existencia cotiá. Pero pódese e debe vivir con isto. E felizmente despois, levando un estilo de vida completo.
Moitas veces os pais caen nunha depresión profunda cando os propios nenos se senten relativamente tranquilos. A situación é máis complicada cos adolescentes. Efectivamente, moitas veces teñen que cambiar o seu modo de vida habitual, renunciar a deportes serios, cambiar plans para elixir unha profesión. Nestes casos, é moi útil a axuda dun psicólogo ou psicoterapeuta profesional que poida corrixir correctamente os trastornos resultantes.
Que facer
A continuación necesitas vivir. Teño que aprender moito. Para entender moito.
Debe aprender canto antes para compensar a diabetes coa axuda da terapia prescrita polos médicos. A hospitalización planificada e o adestramento oportuno na Escola de Diabetes axudarán aos pais e ao propio paciente a volver rapidamente ao seu estilo de vida habitual ou, pola contra, cambiará o seu estilo de vida a favor dun comportamento máis sa.
Outro punto importante: o neno debe comprender que ten unha característica, pero segue a ser un membro normal e social de pleno dereito. A temible combinación "fillo discapacitado" no caso dos diabéticos é unha medida deseñada para simplificar a vida en lugar de indicar verdadeiramente algunhas diferenzas entre un neno e os seus compañeiros sans.
Cun control adecuado da enfermidade, a capacidade de evitar episodios de hipoglucemia, cetoacidosis, coma diabético, etc. a vida dun diabético non é moi diferente das actividades cotiás doutras persoas. Por suposto, hai control do azucre no sangue, inxeccións de insulina, adhesión a unha determinada dieta. Pero este é un pequeno pago pola vida sen complicacións, que son case inevitables coa actitude connotante contra a diabetes, unha descompensación constante
Que esperar?
Din que os nenos son crueis. Pero non sempre é así. A actitude cara aos nenos diabéticos no equipo de pares rara vez cambia para peor. Na maioría dos casos, os nenos participan activamente no apoio ao seu compañeiro, compañeiro de clase, compañeiro en círculos e seccións, etc. Ademais, aos ollos dunha sociedade nova, este home parece un heroe, porque pica o propio dedo e non ten medo aos médicos e ás inxeccións. Dáse un papel importante aos membros adultos do equipo, que deben transmitir a esencia da situación, ensinar habilidades de primeiros auxilios, normas elementais de comunicación.
Nunha familia onde aínda hai outros nenos, a principal dificultade é atopar un equilibrio entre a atención e atención ao paciente e o amor por todos os demais membros da familia. O xeito máis sinxelo de resolver o problema é nunha familia de punto estreito, onde apoian activamente as regras xerais de alimentación saudable, exercicio xuntos ou camiñan moito ao ar fresco. Tamén é difícil para as persoas cun sistema nervioso débil, ansioso e sospeitoso, xa que hai probabilidades de desenvolver hipocondría ou neurosis de hipocondría, que é extremadamente negativo para un neno enfermo e outros membros da familia.
É importante aprender a falar non só de diabetes, senón tamén de cousas sinxelas, pero sumamente importantes. A enfermidade non é motivo para abandonar os plans para graduarse, crear unha familia, atopar un traballo de prestixio.Só precisa axudar ao seu fillo a entender oportunamente que é mellor non soñar con converterse en piloto, senón desenvolver o seu talento e buscar unha chamada en profesións recomendadas para persoas con patoloxías endocrinas. O deporte tamén é útil, pero ao mellor das habilidades físicas.
Entre as persoas famosas e ricas hai moitos pacientes con diabetes, incluído o insulino dependente. Algúns mozos moi fermosos e exitosos sofren a enfermidade desde a primeira infancia e non dubidan en falar dela. Coñece algúns deles, fala cos seus pais, quizais o exemplo real de alguén inspiraralle ao neno a unha verdadeira proeza. E non dubide en buscar axuda profesional, incluída psicolóxica.
Teña en conta que, calquera método de terapia para patoloxías endocrinas só se pode usar logo de consulta cun médico. A auto-medicación pode ser perigosa.
Que facer se as pernas sofren diabetes?
O tratamento dos pés para a diabetes debe iniciarse o máis axiña posible. Unha concentración estable de azucre no sangue provoca unha violación de todo tipo de metabolismo: carbohidratos, graxas, minerais, proteínas e auga. Os cambios metabólicos hormonais afectan negativamente o traballo de todo o organismo e levan ao desenvolvemento de complicacións graves diabéticas. En primeiro lugar, o sistema cardiovascular sofre. A medida que a enfermidade se desenvolve, a nutrición dos tecidos, especialmente os periféricos, empeora. Debido á intensa carga nas extremidades inferiores, os procesos patolóxicos neles desenvólvense especialmente rapidamente.

Angiopatía diabética das extremidades inferiores
Unha das razóns polas que as pernas fan feridas en pacientes con diabetes é a angiopatía diabética. Desenvólvese como resultado de danos nos vasos sanguíneos pequenos (microangiopatía) e grandes (macroangiopatía). Xorde unha complicación no contexto dun tratamento incorrectamente seleccionado ou a súa ausencia. Os altos niveis de glicosa no sangue, así como as gotas bruscas e reiteradas durante o día, teñen un efecto devastador sobre os capilares e as grandes arterias.
Como resultado, a glicosa comeza a filtrarse intensamente no grosor das paredes dos vasos das patas. Viola a súa estrutura e reduce a permeabilidade. O proceso patolóxico vai acompañado da acumulación nas paredes dos vasos sanguíneos de produtos para o metabolismo da glicosa (frutosa e sorbitol), que teñen capacidade de acumular fluído. As paredes vasculares cheas de humidade se inchan, engrosan e engrosan. A súa depuración estreita bruscamente.
 A glicosa alta activa o proceso da trombose. Os trombos formados nas paredes dos vasos sanguíneos restrinxen aínda máis o lumen e danan a circulación sanguínea.
A glicosa alta activa o proceso da trombose. Os trombos formados nas paredes dos vasos sanguíneos restrinxen aínda máis o lumen e danan a circulación sanguínea.
O endotelio destruído pola glicosa (a capa de células que forman a superficie interna dos vasos sanguíneos) perde a súa capacidade para producir unha sustancia que regula o ancho dos vasos sanguíneos. A súa constricción é tan forte que a circulación sanguínea nos capilares pode deterse completamente. Os vasos sanguíneos son máis frecuentemente destruídos nas extremidades inferiores, polo que a xente ten dor nas pernas con diabetes.
O proceso aterosclerótico, que ocorre con trastornos do metabolismo lipídico, contribúe á vasoconstricción. Os depósitos de colesterol formados nas súas paredes aumentan debido á proliferación de tecido conectivo. Debido a un deterioro crítico da circulación sanguínea, os tecidos sofren hipoxia (falta aguda de osíxeno).
 A angiopatía diabética caracterízase pola aparición de sensación de entumecimiento, frío e "golpes de ganso correntes" nas pernas. Cun forte estreitamento do lumen dos vasos nas extremidades inferiores, aparecen calambres e dor.
A angiopatía diabética caracterízase pola aparición de sensación de entumecimiento, frío e "golpes de ganso correntes" nas pernas. Cun forte estreitamento do lumen dos vasos nas extremidades inferiores, aparecen calambres e dor.
A dor nas pernas na diabetes é tan grave que fai que a unha persoa se limpare. A síndrome da dor ocorre normalmente durante o movemento, cando os tecidos necesitan porcións adicionais de osíxeno.
Neuropatía diabética
As pernas diabéticas doen ao desenvolverse unha neuropatía diabética. A complicación caracterízase por danos no sistema nervioso. O sistema nervioso está composto por feixes de fibras nerviosas que están unidas por unha vaina de tecido conectivo (perineuro). Na perineuria hai vasos sanguíneos que alimentan as fibras nerviosas.
Coa diabetes, hai fortes flutuacións na concentración de azucre no sangue:
 Cun nivel elevado de glicosa, fórmase un gran número de radicais libres que provocan reaccións oxidativas.
Cun nivel elevado de glicosa, fórmase un gran número de radicais libres que provocan reaccións oxidativas.- Con falta de azucre, as fibras nerviosas son deficientes en osíxeno.
Os altos niveis de glicosa no torrente sanguíneo conducen á acumulación de frutosa e sorbitol nas fibras nerviosas, causando edema. Como resultado, os feixes nerviosos perden parcialmente as súas funcións. Xunto cos cambios diabéticos, destruíranse as vainas de mielina que illan as fibras nerviosas. Por iso, os impulsos nerviosos espállanse e non alcanzan o obxectivo final. Co tempo, as fibras atrofianse e deixan de transmitir sinais nerviosas. Se a diabetes vai acompañada de presión arterial alta, as células nerviosas poden morrer como consecuencia dun espasmo de pequenos capilares.
A dor nas pernas na diabetes ocorre como resposta a unha menor irritación na pel. Ás veces o paciente pode espertar pola noite da dor provocada polo toque da manta. O dano ás fibras nerviosas adoita producirse simétricamente nas dúas extremidades inferiores. Ás sensacións desagradables aparecen na pel en forma de formigueo, ardor, "correndo golpes de oca".

Ás veces a dor aguda penetra nas pernas. Neles diminúe a sensibilidade. Esta condición chámase síndrome do calcetín. Unha persoa sente os obxectos tocados pola perna, indistintamente, coma se estivese en calcetíns. As súas extremidades inferiores están enfriadas constantemente. Debido a unha diminución da sensibilidade das pernas no paciente, a coordinación dos movementos está prexudicada. As extremidades inferiores non o obedecen. A restrición do movemento e a mala circulación provocan atrofia muscular. Perden forza e diminución de tamaño.
Unha diminución da sensibilidade non permite que unha persoa poida sentir dor nas pernas durante a lesión, sentir un obxecto afiado ou quente. Pode non notar úlceras nas pernas durante moito tempo. Esta condición é perigosa para a saúde do paciente.
Artropatía diabética
 A artropatía diabética desenvólvese nun contexto de neuropatía. Debido á reducida sensibilidade das pernas, moitas veces unha persoa está ferida. Pero as contusións, esguinces, micro-bágoas de ligamentos e fibras musculares seguen desapercibidas.
A artropatía diabética desenvólvese nun contexto de neuropatía. Debido á reducida sensibilidade das pernas, moitas veces unha persoa está ferida. Pero as contusións, esguinces, micro-bágoas de ligamentos e fibras musculares seguen desapercibidas.
Debido á falta de tratamento nos tecidos feridos, ocorren focos de inflamación. A maioría das pequenas articulacións dos pés están afectadas. Os procesos patolóxicos provocan un aumento do fluxo sanguíneo no tecido óseo. A súa consecuencia é a lixiviación de minerais a partir de ósos. A patoloxía tamén progresa debido a un deterioro na nutrición do tecido cartilaxinoso das articulacións, o que se produce nun contexto de diminución do lumen dos vasos sanguíneos.
Tales enfermidades nas pernas na diabetes mellitus tipo 2 desenvólvense con menos frecuencia que nas do tipo 1. Características da enfermidade:
- A artropatía diabética afecta a miúdo ás mulleres.
 A enfermidade avanza na ausencia de control do azucre no sangue. Canto maior sexa o valor da glicosa, antes aparecerán cambios patolóxicos anteriores.
A enfermidade avanza na ausencia de control do azucre no sangue. Canto maior sexa o valor da glicosa, antes aparecerán cambios patolóxicos anteriores.- Como resultado do desenvolvemento da enfermidade, o proceso patolóxico pode estenderse ao tecido óseo (osteoartropatía).
- A violación do metabolismo das proteínas leva á aparición de hiperstoses. As hiperstoses chámanse aumento patolóxico da substancia ósea no tecido óseo.
Na fase inicial da enfermidade aparece un inchazo das extremidades nas articulacións. A pel neste lugar tórnase vermella e quente. Pode observarse leve dor se o proceso patolóxico non causou graves danos nas fibras nerviosas. Con artropatía diabética, a deformidade do pé é claramente visible. O paciente sofre frecuentes luxacións e fracturas dos ósos das pernas. Os cambios diabéticos normalmente aparecen en ambas as pernas cunha lixeira diferenza horaria.
Os procesos inflamatorios a miúdo complícanse coa adición dunha infección secundaria, que provoca flemón e abscesos.

Enfermidades da pel das pernas con diabetes
Un trastorno metabólico convértese na causa do desenvolvemento de enfermidades dermatolóxicas. Os pacientes adoitan ter manchas marróns nas pernas diabéticas. Son un signo de dermopatía diabética. As lesións redondas ou ovais están cubertas con pequenas escamas escamas e non provocan unha persoa sensacións desagradables. Con dermopatía, o tratamento non se prescribe.
Debido a unha violación do metabolismo dos carbohidratos, poden aparecer manchas na pel das pernas, cuxa cor varía de amarelo a vermello ou cianótico. Esta enfermidade chámase necrobiose lipoide. A pel faise moi delgada e facilmente vulnerable. A medida que a enfermidade progresa, pódense presentar úlceras dolorosas sobre ela. Co paso do tempo, desaparecen por si soas. Unha mancha parda está no seu lugar. A necrobiose lipoide atópase principalmente en pacientes con diabetes tipo 1.
 A pel escamosa nas pernas é un signo de aterosclerose diabética. Están cubertos de feridas dolorosas e difíciles de curar. A aterosclerose diabética pode causar dor nos músculos da perna.
A pel escamosa nas pernas é un signo de aterosclerose diabética. Están cubertos de feridas dolorosas e difíciles de curar. A aterosclerose diabética pode causar dor nos músculos da perna.
As vesículas diabéticas son nódulos subcutáneos. Semellan unha queimadura ordinaria. A enfermidade desaparece por conta propia sen tratamento despois dunhas semanas.
Na diabetes mellitus, poden aparecer formacións amarelas (placas) na pel das pernas. Son un signo de xantomatosis. As xantomas poden chegar a un diámetro de 2-3 cm. Aparecen como consecuencia de trastornos do metabolismo lipídico e son depósitos de lípidos.
O escurecemento da pel nas articulacións das pernas pode indicar acantose negra. Desenvólvese en pacientes con diabetes mellitus tipo 2 no fondo dun aumento da resistencia á insulina. Nas zonas afectadas, a pel engrosa, pica e produce un olor desagradable.
Tratamento de complicacións da diabetes
 Se hai signos de complicación da diabetes, cómpre acudir a un médico. Diagnostica a enfermidade, determina a etapa do seu desenvolvemento e dille que facer neste caso. Se é necesario, prescribirase o tratamento.
Se hai signos de complicación da diabetes, cómpre acudir a un médico. Diagnostica a enfermidade, determina a etapa do seu desenvolvemento e dille que facer neste caso. Se é necesario, prescribirase o tratamento.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A terapia está dirixida a baixar o azucre no sangue e evitar os saltos bruscos. Os pacientes teñen prescritos de meglitinidas (Nateglinida, Repaglinida) ou derivados da sulfonilurea (Glicácida, Líquido, Glimepirida).
O tratamento dos pés para diabete mellitus tipo 2 realízase coa axuda de fármacos que aumentan a sensibilidade dos tecidos á insulina. Estes inclúen tiazolidinediones (Rosiglitazona, Ciglitazona, Troglitazona, Englitazona). Para reducir a absorción de carbohidratos no intestino, úsanse inhibidores da alfa-glucosidasa (Acarbose, Miglitol).
Para reducir a dor, prescríbense medicamentos antiinflamatorios non esteroides (Nimesulide, Indametacina). Tamén se usan anestésicos locais (Versatis con lidocaína, xel de cetoprofeno). Para a dor grave, úsanse antidepresivos tricíclicos (amitriptilina). Para eliminar convulsións excretantes, prescríbense anticonvulsivos (Gabalentine, Pregabalin).
 Os medicamentos neurotrópicos (Milgamma, vitaminas B1, B6 e B12) axudan a tratar as patas con diabetes. Alivian a inflamación, axudan a restaurar as fibras nerviosas e melloran a condución do impulso nervioso.
Os medicamentos neurotrópicos (Milgamma, vitaminas B1, B6 e B12) axudan a tratar as patas con diabetes. Alivian a inflamación, axudan a restaurar as fibras nerviosas e melloran a condución do impulso nervioso.
Para reducir o colesterol, use simvastatina, lovastatina ou atorvastatina. A redución da presión arterial conséguese tomando Veralamil, Nifedilin e Lisinopril. Para fortalecer os vasos, prescribirase ao médico asistente Pentoxifilina, Bilobil ou Rutozida. Ademais, indícanse diuréticos (Furosemida, Spironolactona). Tome Aspirina ou sulodóxido para evitar coágulos de sangue.
Para mellorar os procesos metabólicos, prescríbense inxeccións con Solcoseryl ou Trifosadenina.
Ás veces despois do tratamento, os síntomas das enfermidades das pernas poden intensificarse. Esta reacción indica a restauración das fibras nerviosas. A redución da dor e o malestar ocorre despois de dous meses.
Como coidar os pés doloridos
Os pacientes con diabetes necesitan inspeccionar as pernas diariamente, incluídos os dedos e as zonas entre eles. Debe lavarse regularmente con auga morna (non máis quente de 37 ° C). Despois do inodoro, a pel debe ser secada con coidado.
Non está permitido quentar os pés, camiñar descalzo e usar zapatos sen calcetíns. O tratamento dos cornos e outras enfermidades da pel só se pode realizar despois da consulta cun médico e baixo a súa supervisión.
Non debes usar zapatos axustados con bordos rugosos, costuras internas e baches. Non se deben empregar calcetíns con costuras. Necesitan cambiarse diariamente. É necesario cortar as uñas con tesoiras con extremos contundentes. Neste caso, non debes redondear as esquinas da placa das uñas. Se ocorren sensacións inusuales, o paciente ten que ver a un médico.
Que non se pode facer cunha "doce enfermidade"?
Non se pode auto-medicar, probando os métodos de tratamento alternativo. Por exemplo, algúns deles ofrecen tratamento con "fame". Isto está estrictamente prohibido, xa que o corpo debe recibir todas as substancias que precisa.
Está prohibido comer repostería, doces e bombóns, pratos picantes, froitas doces, encurtidos, afumados, graxas que conteñen moita graxa animal.
É importante controlar o azucre no sangue constantemente, evitando cambios bruscos, xa que este é un camiño directo para o desenvolvemento de complicacións.
E en conclusión, unha terapia adecuada axuda a normalizar o azucre no sangue requirido, apoiao dentro de límites aceptables. Pero en ningún caso debes renunciar á insulina e tomar drogas. Xa que a terapia contra a diabetes é toda a vida. O vídeo neste artigo fala sobre os primeiros signos de diabetes.

 Cun nivel elevado de glicosa, fórmase un gran número de radicais libres que provocan reaccións oxidativas.
Cun nivel elevado de glicosa, fórmase un gran número de radicais libres que provocan reaccións oxidativas. A enfermidade avanza na ausencia de control do azucre no sangue. Canto maior sexa o valor da glicosa, antes aparecerán cambios patolóxicos anteriores.
A enfermidade avanza na ausencia de control do azucre no sangue. Canto maior sexa o valor da glicosa, antes aparecerán cambios patolóxicos anteriores.