Amaril M: instrucións de uso e composición da droga
| Comprimidos recubertos con película | 1 lapela. |
| substancias activas: | |
| glimepirida | 1 mg |
| metformina | 250 mg |
| excipientes: lactosa monohidrato, almidón de carboximetilo sódico, povidona K30, MCC, crospovidona, estearato de magnesio | |
| funda de película: hipromelosa, macrogol 6000, dióxido de titanio (E171), cera de carnauba |
| Comprimidos recubertos con película | 1 lapela. |
| substancia activa: | |
| glimepirida | 2 mg |
| metformina | 500 mg |
| excipientes: lactosa monohidrato, almidón de carboximetilo sódico, povidona K30, MCC, crospovidona, estearato de magnesio | |
| funda de película: hipromelosa, macrogol 6000, dióxido de titanio (E171), cera de carnauba |
Descrición da forma de dosificación
Comprimidos de 1 + 250 mg: ovalado, biconvexo, cuberto cunha funda de película branca, gravado con "HD125" por un lado.
Comprimidos de 2 + 500 mg: oval, biconvexo, cuberto cunha funda de película branca, gravado con "HD25" por un lado e muesca polo outro.
Farmacodinámica
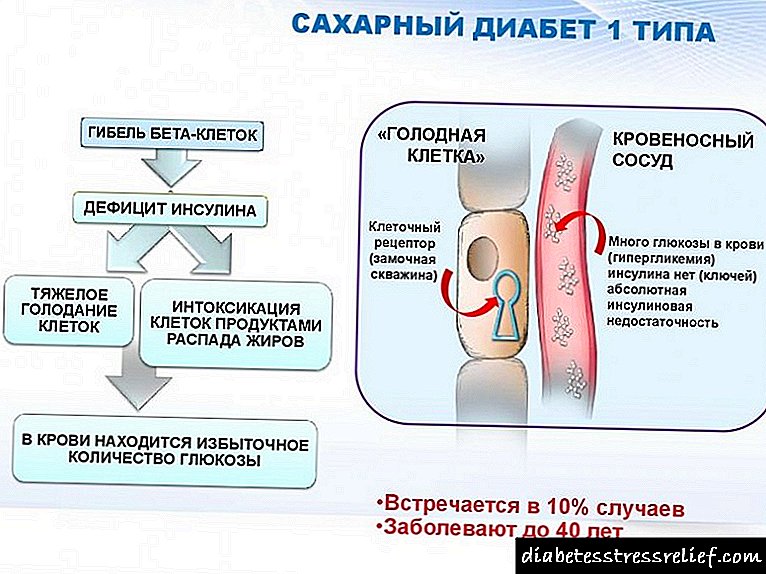
Amaryl ® M é un medicamento hipoglucémico combinado, que inclúe glimepirida e metformina.
A glimepirida, unha das substancias activas de Amaril ® M, é un fármaco hipoglucémico para administración oral, un derivado da sulfonilurea de terceira xeración.
O glimepirido estimula a secreción e liberación de insulina das células beta pancreáticas (efecto pacreático), mellora a sensibilidade dos tecidos periféricos (músculos e graxas) á acción da insulina endóxena (efecto extrapancreático).
Efecto sobre a secreción de insulina
Os derivados das sulfonilureas aumentan a secreción de insulina ao pechar as canles de potasio dependentes de ATP situadas na membrana citoplasmática das células beta pancreáticas. Pechando canles de potasio, provocan a despolarización das células beta, o que axuda a abrir canles de calcio e aumentar o fluxo de calcio ás células.
O glimepirido, cunha elevada taxa de substitución, combina e despréndese da proteína de células beta pancreáticas (peso molecular 65 kD / SURX), que está asociado a canles de potasio dependentes de ATP, pero difire do sitio de unión dos derivados convencionais da sulfonilurea (proteína cunha masa molecular de 140 kD / SUR1).
Este proceso leva á liberación de insulina por exocitose, mentres que a cantidade de insulina segregada é significativamente menor que baixo a acción de derivados convencionais (usados tradicionalmente) da sulfonilurea (por exemplo, glibenclamida). O mínimo efecto estimulante do glimepirido sobre a secreción de insulina tamén proporciona un menor risco de hipoglucemia.
Do mesmo xeito que os derivados tradicionais da sulfonilurea, pero en gran medida, a glimepirida ten efectos extrapancreáticos pronunciados (diminución da resistencia á insulina, efectos antiateróxenos, antiplaquetarios e antioxidantes).
A utilización de glicosa do sangue por tecidos periféricos (músculo e graxa) prodúcese mediante proteínas de transporte especial (GLUT1 e GLUT4) situadas nas membranas celulares. O transporte de glicosa a estes tecidos na diabetes tipo 2 é un paso limitado na velocidade na utilización da glicosa. A glimepirida aumenta moi rapidamente o número e a actividade das moléculas transportadoras de glicosa (GLUT1 e GLUT4), o que leva a un aumento da captación de glicosa por parte dos tecidos periféricos.
A glimepirida ten un efecto inhibidor máis débil sobre as canles K + dependentes de ATP dos cardiomiocitos. Ao tomar glimepirida, consérvase a capacidade de adaptación metabólica do miocardio á isquemia.
A glimepirida aumenta a actividade da fosfolipase C, coa que se pode correlacionar lipoxénese e glicogénese en células musculares e graxas illadas.
O glimepirido inhibe a liberación de glicosa do fígado aumentando as concentracións intracelulares de frutosa-2,6-bisfosfato, que á súa vez inhibe a gluconeoxénese.
A glimepirida inhibe selectivamente a ciclooxixenase e reduce a conversión do ácido araquidónico en tromboxano A2, un importante factor de agregación plaquetaria endóxena.
A glimepirida axuda a reducir o contido de lípidos, reduce significativamente a peroxidación de lípidos, o que está asociado ao seu efecto antiheteróxeno
A glimepirida aumenta o contido de alfa-tocoferol endóxeno, a actividade de catalase, glutatión peroxidasa e superóxido dismutase, o que axuda a reducir a gravidade do estrés oxidativo no corpo do paciente, que está presente constantemente na diabetes tipo 2.
Fármacos hipoglicémicos do grupo biguanida. O seu efecto hipoglucémico só é posible se se mantén a secreción de insulina (aínda que reducida). A metformina non ten efecto sobre as células beta pancreáticas e non aumenta a secreción de insulina; en doses terapéuticas non causa hipoglucemia en humanos.
Non se entende totalmente o mecanismo de acción. Crese que a metformina pode potenciar os efectos da insulina ou aumentar estes efectos nas zonas receptoras periféricas. A metformina aumenta a sensibilidade do tecido á insulina aumentando o número de receptores de insulina na superficie das membranas celulares. Ademais, a metformina inhibe a gluconeoxénese no fígado, reduce a formación de ácidos graxos libres e a oxidación de graxa, reduce a concentración de triglicéridos (TG) e LDL e VLDL no sangue. A metformina reduce lixeiramente o apetito e reduce a absorción de carbohidratos no intestino. Mellora as propiedades fibrinolíticas do sangue ao suprimir un inhibidor do activador do plasminóxeno tisular.
Farmacocinética
Cando se toma nunha dose diaria de 4 mg Cmáx no plasma alcanzou aproximadamente 2,5 horas despois da administración oral e é de 309 ng / ml, existe unha relación lineal entre a dose e Cmáx así como entre dose e ASC. Cando se inxeriu glimepirida a súa biodisponibilidade absoluta é completa. Comer non ten un efecto significativo na absorción, coa excepción dunha lixeira desaceleración na súa velocidade. A glimepirida caracterízase por un V moi baixod (aproximadamente 8,8 L), aproximadamente igual ao volume de distribución de albúmina, un alto grao de unión ás proteínas plasmáticas (máis do 99%) e un claro clearance (aproximadamente 48 ml / min).
Despois dunha única dose oral de glimepirido, o 58% do fármaco é excretado polos riles (só en forma de metabolitos) e o 35% polos intestinos. T1/2 a concentracións plasmáticas en soro correspondentes a múltiples doses, é de 5-8 horas. Despois de tomar o medicamento en doses altas, observouse unha elongación de T1/2 .
Na orina e nas feces, detéctanse 2 metabolitos inactivos que se forman como resultado do metabolismo no fígado, un deles é hidroxi e o segundo é un derivado carboxi. Despois da administración oral de glimepirido, T terminal1/2 estes metabolitos foron de 3 a 5 e 5-6 horas, respectivamente.
A glimepirida excrétase no leite materno e atravesa a barreira placentaria. A través do BBB penetra mal. A comparación da administración única e múltiple (dúas veces ao día) de glimepirida non revelou diferenzas significativas nos parámetros farmacocinéticos, a súa variabilidade en diferentes pacientes foi diferente. Non existía unha acumulación significativa de glimepirido.
En pacientes de diferentes sexos e grupos de idade diferentes, os parámetros farmacocinéticos en glimepirida son os mesmos. En pacientes con insuficiencia renal (con escaso clearance da creatinina), houbo unha tendencia a aumentar a eliminación de glimepirida e a unha diminución das súas concentracións medias no soro sanguíneo, que é moi probable debido á excreción máis rápida de glimepirida debido á súa menor unión ás proteínas do plasma sanguíneo. Así, nesta categoría de pacientes non hai risco adicional de acumulación de glimepirida.
Despois da administración oral, a metformina é absorbida do tracto dixestivo bastante completamente. A biodisponibilidade absoluta de metformina é aproximadamente do 50-60%. Cmáx (aproximadamente 2 μg / ml ou 15 μmol) en plasma conséguese despois de 2,5 horas. Coa inxestión simultánea de alimentos, a absorción de metformina diminúe e diminúe.
A metformina repártese rapidamente no tecido, practicamente non se une ás proteínas do plasma. Metabolízase nun grao moi débil e excretado polos riles. A eliminación en suxeitos saudables é de 440 ml / min (4 veces máis que na creatinina), o que indica a presenza de secreción tubular activa. Despois da inxestión, o terminal T1/2 é de aproximadamente 6,5 horas. Con insuficiencia renal, aumenta, hai o risco de acumulación do medicamento.
Farmacocinética de Amaril ® M con doses fixas de glimepirido e metformina
Valores Cmáx e AUC ao tomar un medicamento combinado de dose fixa (comprimido que contén glimepirida 2 mg + metformina 500 mg) cumpren os criterios de bioequivalencia cando se comparan cos mesmos parámetros ao tomar a mesma combinación que os preparados separados (glimepirida comprimido de 2 mg e metformina 500 mg comprimido) .
Ademais, mostrouse un aumento proporcional á dose en C.máx e AUC de glimepirido cun aumento da súa dose en preparados combinados con doses fixadas de 1 a 2 mg cunha dose constante de metformina (500 mg) na composición destes fármacos.
Ademais, non houbo diferenzas significativas na seguridade, incluído o perfil de efectos indesexables, entre pacientes que toman Amaril ® M 1 mg / 500 mg e pacientes que toman Amaril ® M 2 mg / 500 mg.
Indicacións Amaril ® M
Tratamento da diabetes mellitus tipo 2 (ademais da dieta, exercicio e perda de peso):
no caso en que non se pode lograr o control glicémico empregando unha combinación de dieta, actividade física, perda de peso e monoterapia con glimepirida ou metformina,
ao substituír a terapia combinada por glimepirida e metformina por un medicamento combinado.
Contraindicacións
diabetes tipo 1
antecedentes de cetoacidosis diabética, cetoacidosis diabética, coma diabético e precoma, acidosis metabólica aguda ou crónica,
hipersensibilidade a derivados de sulfonilurea, preparados de sulfonilamida ou biguanidas, así como a calquera dos excipientes do medicamento,
función hepática grave (falta de experiencia no uso; eses pacientes necesitan un tratamento coa insulina para asegurar un control glicémico adecuado),
pacientes con hemodiálise (falta de experiencia)
insuficiencia renal e alteración da función renal (concentración sérica de creatinina: ≥1,5 mg / dL (135 μmol / L) en homes e ≥1,2 mg / dL (110 μmol / L) en mulleres ou diminución do aclarado de creatinina (aumento) risco de acidosis láctica e outros efectos secundarios da metformina),
condicións agudas nas que se pode alterar a función renal (deshidratación, infeccións graves, choque, administración intravascular de axentes de contraste que conteñen iodo, consulte a sección "Instrucións especiais"),
enfermidades agudas e crónicas que poden causar hipoxia tisular (insuficiencia cardíaca ou respiratoria, infarto agudo e subagudo de miocardio, choque),
unha tendencia a desenvolver acidosis láctica, unha historia de acidosis láctica,
situacións estresantes (feridas graves, queimaduras, intervencións cirúrxicas, infeccións graves cunha febre, septicemia),
esgotamento, inanición, adhesión a unha dieta baixa en calor (menos de 1000 cal / día),
malabsorción de alimentos e drogas no tracto dixestivo (con obstrución intestinal, paresis intestinal, diarrea, vómitos),
violación da absorción de alimentos e drogas no tracto dixestivo (con obstrución intestinal, paresis intestinal, diarrea, vómitos),
alcoholismo crónico, intoxicación aguda por alcohol,
deficiencia de lactasa, intolerancia á galactosa, malabsorción á glicosa-galactosa,
planificación do embarazo,
período de lactación,
nenos e adolescentes menores de 18 anos (experiencia clínica insuficiente).
en condicións nas que existe un maior risco de hipoglucemia (pacientes que non están dispostos ou incapaces (a miúdo pacientes anciáns) de cooperar cun médico, comer mal, comer irregularmente, saltar comidas, pacientes con desaxuste entre a actividade física e a inxestión de hidratos de carbono, un cambio na dieta, ao beber bebidas que conteñen etanol, especialmente en combinación con comidas saltadas, con alteración da función hepática e renal, con algúns trastornos endocrinos non compensados, como algunha disfunción de tiroides, deficiencia de hormona na cortiza hipofisaria anterior ou suprarrenal, que afecta ao metabolismo dos carbohidratos ou á activación de mecanismos dirixidos a aumentar a concentración de glicosa no sangue durante a hipoglucemia, co desenvolvemento de enfermidades intercurrentes durante o tratamento ou cun cambio no estilo de vida) ( en tales pacientes é necesario un control máis minucioso da concentración de glicosa no sangue e signos de hipoglucemia, pode que necesiten un axuste da dose de glimepirida ou de todo o hipoglida kemicheskoy terapia)
co uso simultáneo de certos fármacos (ver "Interacción"),
en pacientes anciáns (adoitan ter unha diminución asintomática da función renal), en situacións nas que a función renal pode deteriorarse, como o inicio de tomar fármacos antihipertensivos ou diuréticos, así como os AINE (aumento do risco de acidosis láctica e outros efectos secundarios da metformina),
ao realizar un traballo físico pesado (o risco de desenvolver acidosis láctica ao tomar metformina aumenta),
con abrasión ou ausencia de síntomas da regulación antiglicémica adrenérxica como resposta ao desenvolvemento de hipoglucemia (en pacientes anciáns, con neuropatía do sistema nervioso autónomo ou con terapia concorrente con beta-bloqueantes, clonidina, guanetidina e outros simpatolóxicos) (en tales pacientes, un seguimento máis minucioso da concentración de glicosa no sangue)
con insuficiencia de glicosa-6-fosfato deshidroxenase (en tales pacientes, ao tomar derivados da sulfonilurea, pode desenvolverse anemia hemolítica, polo tanto, debe considerarse o uso de fármacos hipoglicémicos alternativos que non sexan derivados de sulfonilurea).
Embarazo e lactación
Embarazo Contraindicada durante o embarazo debido a un posible efecto adverso sobre o desenvolvemento intrauterino. As mulleres embarazadas e as mulleres que planean un embarazo deberán informar ao seu proveedor sanitario. Durante o embarazo, as mulleres con metabolismo de carbohidratos deteriorados, unha dieta e exercicio irregulares deben recibir terapia con insulina.
Lactación Para evitar a inxestión do medicamento con leite materno no corpo do bebé, as mulleres que están amamantando non deben tomar esta droga. Se é necesario, o paciente debe ser trasladado á insulinoterapia ou para deixar a lactación.
Efectos secundarios
Con base na experiencia de usar glimepirido e datos coñecidos sobre outros derivados da sulfonilurea, é posible o desenvolvemento dos seguintes efectos secundarios do medicamento.
Do lado do metabolismo e da dieta: o desenvolvemento de hipoglucemia, que pode prolongarse (como ocorre con outros derivados da sulfonilurea).Entre os síntomas do desenvolvemento de hipoglucemia son: dor de cabeza, fame aguda, náuseas, vómitos, letargia, letargia, alteración do sono, ansiedade, agresividade, diminución da autonomía, diminución da alerta, diminución das reaccións psicomotrices, depresión, confusión, discapacidade da fala, afasia, deficiencia visión, tremor, paresis, sensibilidade prexudicada, mareos, indefensión, perda de autocontrol, delirio, calambres, somnolencia e perda de consciencia ata coma, respiración pouco profunda, bradicardia. Ademais, pódense observar signos do desenvolvemento dunha reacción adrenérxica á hipoglucemia: aumento da sudoración, adherencia da pel, aumento da ansiedade, taquicardia, aumento da presión arterial, sensación de aumento do latido cardíaco, angina pectoral e arritmia. O cadro clínico dun ataque de hipoglucemia grave pode semellar unha violación aguda da circulación cerebral. Os síntomas case sempre resólvense despois da eliminación da glicemia.
Desde o lado do órgano da visión: deficiencia visual (especialmente ao comezo do tratamento debido ás flutuacións na concentración de glicosa no sangue).
Do tracto dixestivo: náuseas, vómitos, plenitude do estómago, dor abdominal e diarrea.
Por parte do fígado e do tracto biliar: aumento da actividade das enzimas hepáticas e alteración da función hepática (por exemplo, colestase e ictericia), así como a hepatite, que pode progresar ata a insuficiencia hepática.
Do sistema sanguíneo e do sistema linfático: trombocitopenia, nalgúns casos - leucopenia, anemia hemolítica ou eritrocitopenia, granulocitopenia, agranulocitose ou pancitopenia. É necesario un seguimento minucioso do estado do paciente, xa que se rexistraron casos de anemia aplástica e panitopenia durante o tratamento con preparados de sulfonilurea. Se se producen estes fenómenos, a droga debe ser interrompida e comezar o tratamento adecuado.
Do sistema inmunitario: reaccións alérxicas ou pseudoalérxicas (por exemplo, picazón, urticaria ou erupcións cutáneas). Tales reaccións case sempre teñen unha forma leve, pero poden chegar a ter unha forma severa, con respiración ou diminución da presión arterial, ata o desenvolvemento de choque anafiláctico. Se ocorren colmeas, consulte inmediatamente a un médico. A alerxia cruzada é posible con outras sulfonilureas, sulfonamidas ou substancias similares. Vasculite alérxica.
Outros: fotosensibilidade, hiponatremia.
Do lado do metabolismo e da nutrición: acidosis láctica (ver. "Instrucións especiais"), hipoglucemia.
Do tracto dixestivo: diarrea, náuseas, dor abdominal, vómitos, aumento da formación de gases, falta de apetito - as reaccións máis comúns coa monoterapia con metformina. Estes síntomas son case un 30% máis común que en pacientes que están tomando un placebo, especialmente no inicio do tratamento. Estes síntomas son maioritariamente transitorios e resólvense por conta propia. Nalgúns casos, pode ser útil unha redución temporal da dose. Durante estudos clínicos, a metformina foi cancelada en case o 4% dos pacientes por reaccións do tracto gastrointestinal.
Dado que o desenvolvemento de síntomas do tracto gastrointestinal ao comezo do tratamento dependía da dose, as súas manifestacións poden reducirse aumentando gradualmente a dose e tomando o medicamento co alimento.
Dado que a diarrea e / ou vómitos poden levar a deshidratación e insuficiencia renal prerenal, cando ocorren, o medicamento debe ser parado temporalmente.
Ao comezo do tratamento con metformina, aproximadamente o 3% dos pacientes pode experimentar un sabor desagradable ou metálico na boca, que normalmente pasa por conta propia.
Do lado da pel: eritema, picazón, erupción cutánea.
Do sistema sanguíneo e do sistema linfático: anemia, leucocitopenia ou trombocitopenia. Aproximadamente o 9% dos pacientes que recibiron monoterapia con Amaril ® M e no 6% dos pacientes que recibiron tratamento con metformina ou metformina / sulfonilurea, hai unha diminución asintomática nos niveis de vitamina B.12 no plasma sanguíneo (o nivel de ácido fólico no plasma sanguíneo non diminuíu significativamente). A pesar disto, só se rexistrou anemia megaloblástica mentres tomaba Amaril ® M e non houbo aumento na incidencia de neuropatía. Por iso, é necesario un control adecuado dos niveis de vitamina B.12 no plasma sanguíneo (pode requirir administración parenteral periódica de vitamina B12).
Do fígado: alteración da función hepática.
Todos os casos de aparición das reaccións adversas anteriores ou outras reaccións adversas deberán comunicarse inmediatamente ao médico. Debido a que algunhas reaccións indesexables, incl. hipoglucemia, trastornos hematolóxicos, reaccións alérxicas e pseudoalérxicas graves e insuficiencia hepática poden ameazar a vida do paciente, se se desenvolven, o paciente debe informar inmediatamente ao médico e deixar de seguir a administración do medicamento antes de recibir instrucións do médico. Non se observaron reaccións adversas inesperadas a Amaryl ® M, coa excepción das reaccións xa coñecidas a glimepirida e metformina durante os ensaios clínicos de fase I e ensaios abertos de fase III.
Tomar unha combinación destes dous fármacos, tanto en forma de combinación gratuíta composta por preparados separados de glimepirida e metformina, como como un medicamento combinado con doses fixas de glimepirida e metformina, está asociado ás mesmas características de seguridade que o uso de cada un destes fármacos por separado.
Interacción
Se a un paciente que está tomando glimepirido se lle prescribe ou cancelase ao mesmo tempo, son posibles outros medicamentos tanto un aumento indesexable como un debilitamento do efecto hipoglucémico da glimepirida. A partir da experiencia con glimepirido e outros derivados da sulfonilurea, deben considerarse as interaccións dos medicamentos enumerados a continuación.
Con fármacos que son indutores ou inhibidores de CYP2C9
A glimepirida metabolízase polo citocromo P450 CYP2C9. Sábese que o seu metabolismo está afectado polo uso simultáneo de indutores de CYP2C9, por exemplo rifampicina (o risco de diminuír o efecto hipoglicémico de glimepirida cando se usa simultaneamente con indutores de CYP2C9 e o aumento do risco de hipoglucemia se os indutores de CYP2C9 son cancelados sen axuste de dose de glimeponaz9) e inhibidores de CYP2C9 o desenvolvemento de hipoglucemia e efectos secundarios de glimepirida cando se toma concomitante con estes fármacos e o risco de diminución do efecto hipoglucémico de glimepirida con sen inhibidores de CYP2C9 sen axuste de dose de glimepirida).
Con medicamentos que potencian o efecto hipoglucémico
Insulina e axentes hipoglicémicos orais, inhibidores da ACE, alopurinol, esteroides anabolizantes, hormonas sexuais masculinas, cloramfenicol, anticoagulantes de cumarina, ciclofosfamida, disopiramida, fenfluramina, feniramidol, fibratos, fluoxetina, azolinofluorometanes, azolinofluorometas, azolinofluorometanos (con administración parenteral en altas doses), fenilbutazona, probenecid, axentes antimicrobianos do grupo quinolona, salicilatos, derivados de sulfinpyrazona, sulfonamida, tetraciclinas, tres okvalin, trofosfamida, azapropazona, oxifenbutazona.
O risco de hipoglucemia aumenta co uso simultáneo dos medicamentos anteriores con glimepirida e o risco de empeorar o control glicémico cando se cancelan sen axustar a dose de glimepirida.
Con medicamentos que reducen o efecto hipoglucémico
Acetazolamida, barbitúricos, GCS, diazoxido, diuréticos, epinefrina ou simpatomiméticos, glucagón, laxantes (con uso prolongado), ácido nicotínico (en altas doses), estróxenos, proxestóxenos, fenotiazinas, fenitoinas, rifampicina, hormonas tiroideas.
O risco de empeorar o control glicémico co uso combinado de glimepirida cos medicamentos anteriores e o risco de hipoglucemia se se cancelan sen axustar a dose de glimepirida.
Con drogas que poden mellorar e reducir o efecto hipoglucémico
Bloqueantes de histamina H2receptores, clonidina e reserpina.
Con uso simultáneo, é posible tanto un aumento como unha diminución do efecto hipoglucémico da glimepirida. É necesario un coidadoso control da concentración de glicosa no sangue.
Os beta-bloqueantes, a clonidina, a guanetidina e a reserpina como resultado do bloqueo das reaccións do sistema nervioso simpático en resposta á hipoglucemia poden facer máis invisible o paciente e o médico o desenvolvemento da hipoglucemia e aumentar así o risco de que se produza.
Con axentes simpatolíticos
Son capaces de reducir ou bloquear as reaccións do sistema nervioso simpático como resposta á hipoglucemia, o que pode facer máis invisible o desenvolvemento da hipoglucemia para o paciente e o médico e aumentar así o risco de que se produza.
O uso agudo e crónico de etanol pode debilitar imprevisiblemente ou mellorar o efecto hipoglucémico do glimepirido.
Con anticoagulantes indirectos, derivados de cumarina
A glimepirida pode mellorar e reducir os efectos de anticoagulantes indirectos, derivados da cumarina.
Na intoxicación aguda con alcol, aumenta o risco de desenvolver acidosis láctica, especialmente no caso de saltarse ou insuficiente consumo de alimentos, a presenza de insuficiencia hepática. Debe evitarse as drogas que conteñan alcol (etanol) e etanol.
Con axentes de contraste que conteñen iodo
A administración intravascular de axentes de contraste que contén iodo pode levar ao desenvolvemento de insuficiencia renal, que á súa vez pode levar á acumulación de metformina e a un maior risco de acidosis láctica. A metformina debe ser interrompida antes do estudo ou durante o estudo e non debe renovarse dentro das 48 horas posteriores á mesma. A metformina só se pode reiniciar despois do estudo e obtéñense indicadores normais da función renal (ver "Instrucións especiais").
Con antibióticos con pronunciado efecto nefrotóxico (gentamicina)
Aumento do risco de acidosis láctica (ver "Instrucións especiais").
Combinacións de fármacos con metformina que precisan precaución
Con corticoides (sistémicos e de uso local), beta2-adrenostimulantes e diuréticos con actividade hiperglucémica interna. Deberíase informar ao paciente da necesidade dun seguimento máis frecuente da concentración de glicosa no sangue, especialmente no inicio da terapia combinada. Pode ser necesario axustar as doses de terapia hipoglucémica durante o seu uso ou despois da interrupción dos medicamentos anteriores.
Con inhibidores da ACE
Os inhibidores da ACE poden reducir a concentración de glicosa no sangue. O axuste da dosificación da terapia hipoglucémica pode ser necesaria durante o uso ou despois da retirada dos inhibidores da ACE.
Con fármacos que potencian o efecto hipoglucémico da metformina: insulina, sulfonilureas, esteroides anabolizantes, guanetidina, salicilatos (ácido acetilsalicílico, etc.), beta-bloqueantes (propranolol, etc.), inhibidores de MAO
No caso do uso simultáneo destes fármacos con metformina é necesario un seguimento coidadoso do paciente e un seguimento da concentración de glicosa no sangue, xa que é posible a intensificación do efecto hipoglucémico da glimepirida.
Con medicamentos que debilitan o efecto hipoglucémico da metformina: epinefrina, corticosteroides, hormonas tiroideas, estróxenos, pirazinamida, isoniazida, ácido nicotínico, fenotiazinas, diuréticos tiazídicos e diuréticos doutros grupos, anticonceptivos orais, fenitoína, simpatomiméticos, bloqueadores de canles lentas
No caso do uso simultáneo destes fármacos con metformina é necesario un seguimento coidadoso do paciente e un seguimento da concentración de glicosa no sangue, xa que posible debilitamento do efecto hipoglucémico.
Interaccións a considerar
Nun estudo clínico sobre a interacción de metformina e furosemida cando se tomou unha vez en voluntarios sans, demostrouse que o uso simultáneo destes fármacos afecta aos seus parámetros farmacocinéticos. Furosemida aumentou Cmáx metformina no plasma un 22% e AUC - un 15% sen cambios significativos na eliminación renal de metformina. Cando se usa con metformina Cmáx e AUC de furosemida diminuíron un 31 e un 12%, respectivamente, en comparación coa monoterapia con furosemida, e a vida media da eliminación final diminuíu un 32% sen cambios significativos na eliminación renal de furosemida. Non se dispón de información sobre a interacción de metformina e furosemida cun uso prolongado.
Nun estudo clínico das interaccións de metformina e nifedipina cunha única dose en voluntarios sans, demostrouse que o uso simultáneo de nifedipina aumenta Cmáx e AUC de metformina no plasma sanguíneo nun 20 e 9%, respectivamente, e tamén aumenta a cantidade de metformina excretada polos riles. A metformina tivo un efecto mínimo na farmacocinética da nifedipina.
Con preparacións catiónicas (amilorida, digoxina, morfina, procainamida, quinidina, quinina, ranitidina, triamtereno, trimetoprim e vancomicina)
Os fármacos catiónicos excretados por secreción tubular no ril son teóricamente capaces de interactuar coa metformina como resultado da competencia polo sistema de transporte tubular común. Tal interacción entre metformina e cimetidina oral foi observada en voluntarios sans en estudos clínicos da interacción de metformina e cimetidina con uso único e múltiple, onde houbo un 60% de aumento da concentración máxima de plasma e concentración total de metformina no sangue e un 40% de aumento do plasma e AUC total. metformina. Cunha única dose, non houbo cambios na vida media. A metformina non afectou a farmacocinética da cimetidina. A pesar de que tales interaccións seguen sendo puramente teóricas (con excepción da cimetidina), debe asegurarse un seguimento coidadoso dos pacientes e debería realizarse un axuste da dose de metformina e / ou do medicamento que interactúe con ela no caso da administración simultánea de fármacos catiónicos excretados do corpo polo sistema secretor do túbulo proximal dos riles.
Con propranolol, ibuprofeno
En voluntarios sans en estudos sobre unha única dose de metformina e propranolol, así como metformina e ibuprofeno, non se produciu ningún cambio nos seus parámetros farmacocinéticos.
Dosificación e administración
Por regra xeral, a dose de Amaril ® M debe ser determinada pola concentración diana de glicosa no sangue do paciente. Debe empregarse a dose máis baixa suficiente para lograr o control metabólico necesario.
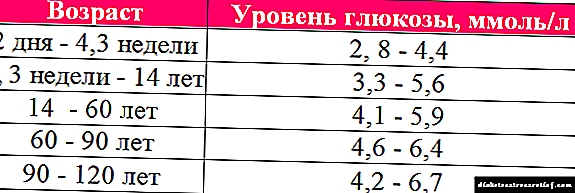
Durante o tratamento con Amaril ® M, é necesario determinar regularmente a concentración de glicosa no sangue e na orina. Ademais, recoméndase un seguimento regular da porcentaxe de hemoglobina glicosilada no sangue.
A inxestión inadecuada do medicamento, por exemplo, omitir a seguinte dose, nunca debe ser reposta pola inxestión posterior dunha dose maior.
O paciente e o médico deben tratar con antelación as accións do paciente en caso de erros ao tomar o medicamento (en particular, cando se salta a seguinte dose ou se salta as comidas) ou nas situacións nas que non é posible tomar o medicamento.
Dado que o control metabólico mellorado está asociado a unha maior sensibilidade do tecido á insulina, a necesidade de glimepirida pode diminuír durante o tratamento con Amaril ® M. Para evitar o desenvolvemento de hipoglucemia, é preciso reducir a dose ou deixar de tomar Amaril ® M.
A droga debe tomarse 1 ou 2 veces ao día durante as comidas.
A dose máxima de metformina por dose é de 1000 mg.
A dose diaria máxima: para glimepirido - 8 mg, para metformina - 2000 mg.
Só un pequeno número de pacientes ten unha dose diaria de glimepirida máis eficaz superior a 6 mg.
Para evitar o desenvolvemento de hipoglucemia, a dose inicial de Amaril ® M non debe superar as doses diarias de glimepirida e metformina que o paciente xa está tomando. Ao transferir a pacientes de tomar unha combinación de preparados individuais de glimepirida e metformina a Amaril ® M, a súa dose determínase sobre a base de doses xa tomadas de glimepirida e metformina como preparados separados.
Se é necesario aumentar a dose, a dose diaria de Amaril ® M debe titularse por incrementos de só 1 táboa. Amaril ® M comprimido de 1 mg / 250 mg ou 1/2. Amaril ® M 2 mg / 500 mg.
Duración do tratamento. Normalmente, o tratamento con Amaril ® M realízase durante moito tempo.
Instrucións especiais
A acidosis láctica é unha complicación metabólica rara pero grave (con elevada mortalidade na falta dun tratamento adecuado), que se produce como resultado da acumulación de metformina durante o tratamento. Os casos de acidosis láctica con Metformin observáronse principalmente en pacientes con diabetes mellitus con insuficiencia renal grave. A incidencia da acidosis láctica pode e debe reducirse ao avaliar a presenza doutros factores de risco asociados á acidosis láctica en pacientes, como a diabetes mellitus mal controlada, a cetoacidosis, o xaxún prolongado, a bebida pesada de bebidas que conteñen etanol, insuficiencia hepática e condicións acompañadas de hipoxia tisular.
A acidosis láctica caracterízase por falta de respiración, dor abdominal e hipotermia, con posterior desenvolvemento de coma. As manifestacións de laboratorio de diagnóstico son un aumento da concentración de lactato no sangue (> 5 mmol / l), unha diminución do pH sanguíneo, unha violación do equilibrio auga-electrólito cun aumento da deficiencia de anión e a relación lactato / piruvato. Nos casos en que a metformina é a causa da acidosis láctica, a concentración plasmática da metformina adoita ser> 5 μg / ml. Se se sospeita de acidosis láctica, a metformina debe deterse inmediatamente e o paciente debe ser hospitalizado inmediatamente.
A frecuencia de casos reportados de acidosis láctica en pacientes que toman metformina é moi baixa (aproximadamente 0,03 casos / 1000 pacientes anos).
Casos reportados ocorreron principalmente en pacientes con diabetes mellitus con insuficiencia renal grave, incluído , con enfermidade renal conxénita e hipoperfusión renal, a miúdo en presenza de numerosas condicións concomitantes que requiren tratamento médico e cirúrxico.
O risco de desenvolver acidosis láctica aumenta coa gravidade da disfunción renal e coa idade. A probabilidade de acidosis láctica ao tomar metformina pode reducirse significativamente cun control regular da función renal e o uso de doses mínimas efectivas de metformina. Pola mesma razón, en condicións asociadas a hipoxemia ou deshidratación, é necesario evitar tomar este medicamento.
Por regra xeral, debido a que a función hepática deteriorada pode limitar significativamente a excreción de lactato, débese evitar o uso deste medicamento para pacientes con signos clínicos ou de laboratorio de enfermidade hepática.
Ademais, o medicamento debe ser interrompido temporalmente antes de realizar estudos de radiografías con administración intravascular de axentes de contraste que conteñen iodo e antes da cirurxía.
A miúdo, a acidosis láctica desenvólvese gradualmente e maniféstase só por síntomas non específicos, como mala saúde, mialxia, insuficiencia respiratoria, aumento da somnolencia e trastornos gastrointestinais non específicos. Cunha acidosis máis pronunciada, é posible a hipotermia, unha diminución da presión arterial e unha resistente bradirritmia. Tanto o paciente como o médico atendedor deberán saber o importante que poden ser estes síntomas. O paciente debe ser instruído para informar inmediatamente ao médico se se producen tales síntomas. Para aclarar o diagnóstico da acidosis láctica é necesario determinar a concentración de electrólitos e cetonas no sangue, a concentración de glicosa no sangue, o pH sanguíneo, a concentración de lactato e metformina no sangue. A concentración de lactato no plasma de xexún en sangue venoso en xaxún, superior ao rango normal superior, pero por baixo de 5 mmol / L en pacientes que toman metformina, non indica necesariamente acidosis láctica, o seu aumento pode explicarse por outros mecanismos, como a diabetes mellitus mal controlada ou a obesidade, física intensa. carga ou erros técnicos durante a toma de sangue para a súa análise.
Débese asumir a presenza de acidosis láctica nun paciente con diabetes mellitus con acidosis metabólica en ausencia de cetoacidosis (ketonuria e ketonemia).
A acidosis láctica é unha condición crítica que require un tratamento hospitalario. No caso da acidosis láctica, debería deixar de tomar inmediatamente este medicamento e continuar con medidas de apoio xerais. Debido a que a metformina se elimina do sangue mediante hemodiálise cun despexamento de ata 170 ml / min, recoméndase, sempre que non haxa alteracións hemodinámicas, hemodialise inmediata para eliminar metformina acumulada e lactato. Estas medidas adoitan levar á rápida desaparición dos síntomas e á recuperación.
Seguimento da eficacia do tratamento
A eficacia de calquera terapia hipoglucémica debe controlarse periódicamente controlando a concentración de glicosa e hemoglobina glicosilada no sangue. O obxectivo do tratamento é normalizar estes indicadores. A concentración de hemoglobina glicosilada permite a avaliación do control glicémico.
Na primeira semana do tratamento é necesario un seguimento coidadoso debido ao risco de hipoglucemia, especialmente cun maior risco de desenvolvemento (pacientes que non están dispostos ou incapaces de seguir as recomendacións do médico, a miúdo pacientes anciáns, mala alimentación, comidas irregulares ou comidas saltadas, con desaxuste entre a actividade física e a ingesta de carbohidratos, con cambios na dieta, co consumo de etanol, especialmente en combinación con comidas de salto, con función renal deteriorada, con prexuízos graves funcións hepáticas, cunha sobredose de Amaril ® M, con algúns trastornos non compensados do sistema endócrino (por exemplo, algunha disfunción da tiroide e deficiencia de hormonas da hipófise anterior ou córtex suprarrenal, mentres que usa outros medicamentos que afectan o metabolismo dos carbohidratos (ver "Interacción ").
Nestes casos, faise necesario un coidadoso control da concentración de glicosa no sangue. O paciente debe informar ao médico sobre estes factores de risco e os síntomas da hipoglucemia, se os houbese. Se hai factores de risco de hipoglucemia, pode ser necesario un axuste da dose deste medicamento ou toda a terapia. Este enfoque úsase cando unha enfermidade se desenvolve durante a terapia ou se produce un cambio no estilo de vida do paciente. Os síntomas da hipoglucemia, que reflicten a regulación antihipoglicémica adrenérxica en resposta a desenvolver unha hipoglucemia (ver "Efectos secundarios"), poden ser menos pronunciados ou incluso ausentes se a hipoglucemia se desenvolve gradualmente, así como en pacientes anciáns, con neuropatía do sistema nervioso autónomo ou con simultáneos a terapia con beta-bloqueantes, clonidina, guanetidina e outros simpatolíticos.
Case sempre, a hipoglucemia pode deterse rapidamente coa inxestión inmediata de hidratos de carbono (glicosa ou azucre, por exemplo, un anaco de azucre, zume de froita que conteña azucre, té con azucre, etc.). Para este propósito, o paciente debe levar polo menos 20 g de azucre. Pode necesitar axuda doutros para evitar complicacións. Os substitutos do azucre son ineficaces.
A partir da experiencia con outros fármacos sulfonilurea, sábese que, a pesar da eficacia inicial das contramedidas tomadas, a hipoglucemia pode reaparecer. Polo tanto, os pacientes deben ser controlados de cerca. O desenvolvemento de hipoglucemia grave require un tratamento inmediato e supervisión médica, nalgúns casos, tratamento para pacientes internos.
É necesario manter unha glicemia dirixida coa axuda de medidas complexas: seguir unha dieta e realizar exercicios físicos, reducir o peso corporal e, se é necesario, a inxestión regular de drogas hipoglucémicas. Os pacientes deben ser informados da importancia do cumprimento da dieta e exercicio regular.
Os síntomas clínicos de glicosa no sangue regulada inadecuadamente inclúen oliguria, sede, sede patoloxicamente intensa, pel seca e outros.
Se o paciente é tratado por un médico sen tratamento (por exemplo, hospitalización, accidente, a necesidade dunha visita ao médico un día de descanso, etc.), o paciente debe informalo da enfermidade e o tratamento da diabetes.
En situacións de estrés (por exemplo, trauma, cirurxía, enfermidade infecciosa con febre), pode prexudicarse o control glicémico e é necesaria unha transición temporal á insulina para asegurar o control metabólico necesario.
Monitorización da función renal
Sábese que a metformina é excretada principalmente polos riles. Con función renal deteriorada, aumenta o risco de acumulación de metformina e o desenvolvemento de acidosis láctica. Polo tanto, cando a concentración de creatinina no soro sanguíneo supera o límite de idade superior da norma, non se recomenda tomar este medicamento. Para pacientes anciáns, é necesario unha coidadosa valoración da dose de metformina para seleccionar a dose mínima efectiva como coa idade, a función renal diminúe. A función renal en pacientes anciáns debe controlarse regularmente e, por regra xeral, a dose de metformina non se debe aumentar ata a súa dose máxima diaria.
O uso concomitante doutros fármacos pode afectar a función renal ou a excreción de metformina, ou provocar cambios hemodinámicos significativos.
Estudos de radiografías con administración intravascular de axentes de contraste que conteñen iodo (por exemplo, urografía intravenosa, colangiografía intravenosa, angiografía e tomografía computarizada (CT) usando un axente de contraste): as substancias que conteñen iodo intravenoso sensibles ao contraste destinadas á investigación poden causar deterioración renal aguda, o seu uso está asociado a desenvolvemento de acidosis láctica en pacientes que toman metformina (ver "Contraindicacións").
Polo tanto, se está previsto realizar un estudo dese tipo, Amaril ® M debe ser cancelado antes do procedemento e non renovado nas próximas 48 horas despois do procedemento.Poderase retomar o tratamento con este medicamento só despois do control e obter indicadores normais da función renal.
Condicións nas que é posible a hipoxia
O colapso ou choque de calquera orixe, insuficiencia cardíaca aguda, infarto agudo de miocardio e outras condicións caracterizadas por hipoxemia e hipoxia tisular tamén poden causar insuficiencia renal prerenal e aumentar o risco de acidosis láctica. Se os pacientes que toman este medicamento teñen tales condicións, deberían interrumpilo inmediatamente.
Con calquera intervención cirúrxica prevista, é necesario parar a terapia con este medicamento nun prazo de 48 horas (con excepción de pequenos procedementos que non requiren restricións na inxestión de alimentos e líquidos), a terapia non se pode retomar ata que se restableza a inxestión oral e se recoñeza a función renal como normal.
Alcohol (bebidas que conteñen etanol)
O etanol é coñecido por mellorar o efecto da metformina no metabolismo do lactato. Polo tanto, os pacientes deben ser advertidos de consumir bebidas que conteñen etanol mentres toman este medicamento.
Función hepática deteriorada
Dado que nalgúns casos a acidosis láctica estaba asociada a unha función hepática deteriorada, por regra xeral, os pacientes con signos clínicos ou de laboratorio de dano hepático deben evitar o uso deste medicamento.
Cambio na condición clínica dun paciente con diabetes controlado previamente
Debe examinarse inmediatamente a un paciente con diabetes mellitus, previamente ben controlado polo uso de metformina, especialmente cunha enfermidade difusa e mal recoñecida, para excluír a cetoacidosis e a acidosis láctica. O estudo debe incluír: determinación de electrólitos séricos e corpos cetonais, concentración de glicosa en sangue e, se é necesario, pH sanguíneo, concentración sanguínea de lactato, piruvato e metformina. En presenza de calquera forma de acidosis, este medicamento debe ser inmediatamente interrompido e prescribir outros medicamentos para manter o control glicémico.
Información do paciente
Os pacientes deben estar informados sobre os riscos e beneficios potenciais deste medicamento, así como as opcións de tratamento alternativo. Tamén é necesario explicar claramente a importancia de seguir as pautas dietéticas, realizar actividades físicas regulares e controlar regularmente a concentración de glicosa no sangue, hemoglobina glicosilada, función renal e parámetros hematolóxicos, así como o risco de desenvolver hipoglucemia, os seus síntomas e tratamento, así como as condicións. predispoñéndose ao seu desenvolvemento.
Concentración de vitamina B12 no sangue
Diminución da vitamina B12 por debaixo da norma no soro sanguíneo en ausencia de manifestacións clínicas foi observado en aproximadamente o 7% dos pacientes que toman Amaril ® M, non obstante, moi raramente vai acompañado de anemia cando este medicamento é cancelado ou cando se administra vitamina B12 foi rapidamente reversible. Algunhas persoas (carecen de vitamina B ou carecen de absorción)12) predisposto a unha diminución da concentración de vitamina B12. Para tales pacientes, pode ser útil unha determinación das concentracións séricas de vitamina B no soro sanguíneo.12.
Control de seguridade do tratamento de laboratorio
Os parámetros hematolóxicos (hemoglobina ou hematocrito, reconto de eritrocitos) e función renal (concentración sérica de creatinina) deberían ser controlados polo menos unha vez ao ano en pacientes con función renal normal, e polo menos 2-4 veces ao ano en pacientes con concentración de creatinina. soro sanguíneo no límite superior da normal e en pacientes anciáns. Se é necesario, móstrase ao paciente un exame e tratamento apropiados de calquera cambio patolóxico evidente. A pesar de que raramente se observou o desenvolvemento de anemia megaloblástica ao tomar metformina, se se sospeita, debería realizarse un exame para excluír a deficiencia de vitamina B12.
Influencia sobre a capacidade de conducir vehículos ou outros mecanismos. A taxa de reacción do paciente pode deteriorarse como consecuencia da hipoglucemia e hiperglicemia, especialmente ao comezo do tratamento ou despois de cambios no tratamento ou por un uso irregular do medicamento. Isto pode afectar a capacidade necesaria para conducir vehículos e outros mecanismos. Os pacientes deben ser advertidos sobre a necesidade de ter coidado ao conducir vehículos, especialmente no caso dunha tendencia a desenvolver hipoglucemia e / ou unha diminución da gravidade dos seus precursores.
O efecto da droga sobre o corpo do paciente
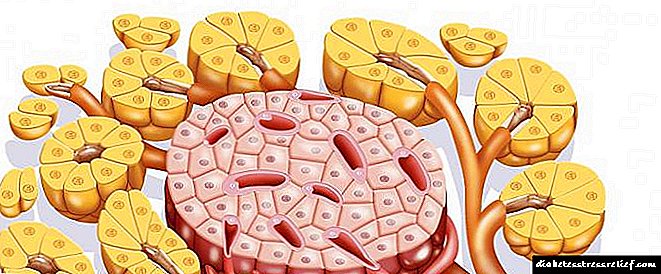
 O glimepirido que contén o medicamento afecta ao tecido pancreático, participando no proceso de regulación da produción de insulina e contribúe á súa entrada no sangue. A inxestión de insulina no plasma sanguíneo axuda a reducir o nivel de azucre no corpo dun paciente con diabetes tipo 2.
O glimepirido que contén o medicamento afecta ao tecido pancreático, participando no proceso de regulación da produción de insulina e contribúe á súa entrada no sangue. A inxestión de insulina no plasma sanguíneo axuda a reducir o nivel de azucre no corpo dun paciente con diabetes tipo 2.
Ademais, o glimepirido activa os procesos de transporte de calcio do plasma sanguíneo ata as células do páncreas. Ademais, estableceuse o efecto inhibidor da sustancia activa do fármaco sobre a formación de placas ateroscleróticas nas paredes dos vasos sanguíneos do sistema circulatorio.
A metformina contida no medicamento axuda a reducir o nivel de azucre no corpo do paciente. Este compoñente do medicamento mellora a circulación sanguínea nos tecidos do fígado e aumenta a conversión do azucre polas células do fígado a glucóxeno. Ademais, a metformina ten un efecto beneficioso sobre a absorción de glicosa do plasma sanguíneo por parte das células musculares.
O uso de Amaril M na diabetes tipo 2 permite que durante o curso da terapia teña un efecto máis significativo sobre o corpo ao usar doses máis baixas de fármacos.
Este feito non ten pouca importancia para manter o estado funcional normal dos órganos e sistemas do corpo.
Instrucións para o uso da droga
 As instrucións para o uso do medicamento Amaryl m indican claramente que o medicamento está aprobado para o seu uso en presenza de diabetes tipo 2 no paciente.
As instrucións para o uso do medicamento Amaryl m indican claramente que o medicamento está aprobado para o seu uso en presenza de diabetes tipo 2 no paciente.
A dosificación do fármaco determínase dependendo da cantidade de glicosa no plasma sanguíneo. É recomendable, empregando medios combinados como Amaril m, prescribir a dosificación mínima do medicamento necesaria para lograr o máximo efecto terapéutico positivo.
A droga debe tomarse 1-2 veces durante o día. O mellor é tomar un medicamento con comida.
A dose máxima de metformina nunha soa dose non debe superar os 1000 mg e glimepirida 4 mg.
A dosificación diaria destes compostos non debe superar os 2000 e 8 mg, respectivamente.
Cando se usa un medicamento que conteña 2 mg de glimepirido e 500 mg de metformina, o número de comprimidos tomados ao día non debe superar os catro.
A cantidade total do medicamento tomado ao día divídese en dúas doses de dous comprimidos por dose.
Cando o paciente pasa de tomar certos preparativos que conteñan glimepirida e metformina a tomar o medicamento combinado Amaril, a dose de tomar o medicamento no estadio inicial da terapia debe ser mínima.
A dosificación do medicamento tomado como a transición ao medicamento combinado axústase de acordo cun cambio no nivel de azucre no corpo.
Para aumentar a dosificación diaria, se é necesario, pode usar un medicamento que conteña 1 mg de glimepirida e 250 mg de metformina.
O tratamento con esta droga é longo.
As contraindicacións para o uso do medicamento son as seguintes condicións:
- o paciente ten diabetes tipo 1.
- A presenza de cetoacidosis diabética.
- O desenvolvemento no corpo do paciente dun coma diabético.
- A presenza de trastornos graves no funcionamento dos riles e fígado.
- O período de xestación e o período de lactación.
- A presenza de intolerancia individual aos compoñentes da droga.
Ao usar Amaril M no corpo humano, poden producirse os seguintes efectos secundarios:
- dores de cabeza
- somnolencia e trastornos do sono,
- condicións depresivas
- trastornos da fala
- tremendo nas extremidades
- alteracións no funcionamento do sistema cardiovascular,
- náuseas
- vómitos
- diarrea
- Anemia
- reaccións alérxicas.
Se ocorren efectos secundarios, debes consultar a un médico sobre o axuste da dose ou a retirada de medicamentos.
Características do uso de Amaril M
O médico asistente, nomeando o paciente para tomar a medicación indicada, está obrigado a advertir sobre a posibilidade de efectos secundarios no corpo. O principal e máis perigoso dos efectos secundarios é a hipoglucemia. Os síntomas da hipoglucemia desenvólvense nun paciente se toma a droga sen comer alimentos.
Para deter a aparición dun estado hipoglucémico no corpo, o paciente debe ter sempre con el caramelos ou azucre. O médico debe explicar ao paciente en detalle cales son os primeiros signos da aparición dun estado hipoglucémico no corpo, xa que a vida do paciente depende en boa medida disto.
Ademais, durante o tratamento da diabetes mellitus do segundo tipo, o paciente debe controlar regularmente os niveis de azucre no sangue.
O paciente debe lembrar que a eficacia do medicamento diminúe cando ocorren situacións de estrés debido á liberación de adrenalina no sangue.
Tales situacións poden ser accidentes, conflitos laborais e na vida persoal e enfermidades acompañadas dun elevado aumento da temperatura corporal.
Custo, revisións da droga e os seus análogos
 Na maioría das veces, hai críticas positivas sobre o uso da droga. A presenza dun gran número de críticas positivas pode servir como evidencia da alta eficacia da droga cando se usa na dosificación adecuada.
Na maioría das veces, hai críticas positivas sobre o uso da droga. A presenza dun gran número de críticas positivas pode servir como evidencia da alta eficacia da droga cando se usa na dosificación adecuada.
Os pacientes que deixan as súas revisións sobre o medicamento adoitan indicar que un dos efectos secundarios máis comúns do uso de Amaril M é o desenvolvemento de hipoglucemia. Para non perturbar a dosificación ao tomar a droga, os fabricantes para a comodidade dos pacientes pintan diferentes formas do medicamento de diferentes cores, o que axuda a navegar.
O prezo de Amaril depende das dosificación contidas nel dos compostos activos.
Amaril m 2mg + 500mg ten un custo medio de aproximadamente 580 rublos.
Os análogos da droga son:
Todos estes fármacos son análogos de Amaril m na composición dos compoñentes. Por regra xeral, o prezo dos análogos é lixeiramente inferior ao da droga orixinal.
No vídeo deste artigo, podes atopar información detallada sobre este medicamento que reduce o azucre.