Como procede a necrose pancreática hemorrágica?
Ofrecémosche ler o artigo sobre o tema: "necrose pancreática hemorrágica" con comentarios de profesionais. Se desexa facer unha pregunta ou escribir comentarios, pode facelo facilmente a continuación, despois do artigo. O noso endoprinólogo especialista responderá definitivamente.
Que é a necrose pancreática hemorrágica e máis prognóstico no tratamento da enfermidade
| Vídeo (fai clic para reproducir). |
As enfermidades que se desenvolven no páncreas caracterízanse por un curso progresivamente extremadamente rápido e pola súa capacidade para provocar complicacións extremadamente graves. Entre estas patoloxías pódese denominar necrose pancreática hemorrágica, que é unha enfermidade intratable e que pode poñer en risco a vida.
Que tipo de enfermidade é, que factores provocan o seu desenvolvemento e por que é difícil curar, serán descritos neste artigo.
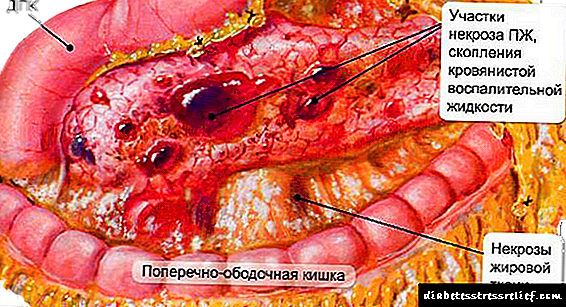
A necrose pancreática hemorrágica (páncreas) é unha das patoloxías máis graves cun curso especial. Co desenvolvemento desta enfermidade prodúcense procesos irreversibles e moi rápidos de necrose das células do órgano.
Esta enfermidade pode ser:
Por regra xeral, unha forma severa maniféstase principalmente na pancreatite aguda, pero tamén se pode observar no momento da exacerbación da pancreatite crónica.
| Vídeo (fai clic para reproducir). |
A necrose hemorrágica ocorre:
- Local (morte parcial das células).
- Total (morte de todas as células).
Non obstante, en ambos os casos, a enfermidade afecta inevitablemente patológicamente á área secretora do páncreas, o chamado acino, que é o responsable da produción de enzimas, substancias especiais que son compoñentes do fluído pancreático.
Tamén esta patoloxía divídese segundo a clasificación e ten varios tipos.
Dende a zona afectada:
- Necrose de natureza orgánica, que pode ser pequena, mediana ou grande.
- Subtotal e total, a chamada necrose común, na que está afectado algún ou todo o páncreas.
Pola presenza ou ausencia de organismos bacterianos:
Dependendo do teu comportamento, a enfermidade pode ser:
Todas as formas da enfermidade aparecen nun momento no que hai unha forte enerxía de enzimas, o que non é un signo completamente positivo. Entón, cunha excesiva revitalización dos encimas, obsérvase o proceso de hidrólise das proteínas.
Ademais, unha destas encimas (a chamada elastase), é capaz de lesionar a membrana dos vasos sanguíneos, provocando así a aparición de sangrado. En medicina, esta desviación chámase "autoagresión de encimas pancreáticas".
Entón, a necrose pancreática hemorrágica é consecuencia do comportamento hostil dos seguintes encimas: elastase, quimotripsina, tripsina.
A enfermidade caracterízase por un desenvolvemento gradual.
A primeira etapa: no páncreas, hai un desenvolvemento activo de organismos patóxenos que provocan fenómenos anormais como a autoagresión e a toxinemia de enzimas pancreáticas, que se manifesta por tales síntomas: feces inestables, vómitos e febre.
A segunda etapa: a reacción de descomposición purulenta das células da glándula comeza a desenvolverse, coa formación posterior dun fallo (buraco) no páncreas.
Terceira etapa: a inflamación esténdese aos tecidos saudables veciños, creando unha situación estresante para o corpo.
Como podes ver, esta enfermidade é bastante perigosa para a vida humana e require un tratamento terapéutico serio e, se é necesario, cirúrxico.
Ata a data, a medicina coñece varios factores que contribúen ao desenvolvemento deste proceso patolóxico. Os máis comúns entre eles son:
- Inflamación do páncreas, na que se observa a súa aterose parcial, así como unha saída inadecuada de líquido pancreático (zume).
- Envelenamento (intoxicación) do corpo como estándar, que é un caso frecuente se o paciente sofre alcoholismo crónico.
- A entrada sistemática do zume do páncreas nos condutos do páncreas, o que é típico en presenza de pedras na vesícula biliar.
- A presenza dun foco infeccioso nos conductos biliares e dos condutos biliares, o que é frecuente con colecistite e colangite.
- Coagulación intravascular diseminada e síndrome trombohemorrágica, que adoitan acompañar unha variedade de infeccións de orixe viral e bacteriana, ou se producen despois da quimioterapia e despois da exposición a altas doses de radiación ionizante.
- Vasculite hemorrágica (patoloxía autoinmune).
- Trauma mecánico do parénquima pancreático, con natureza aleatoria ou despois da cirurxía.
Esta enfermidade tamén é perigosa porque pode afectar a outros órganos internos do tracto gastrointestinal, afectando negativamente o seu funcionamento.
Esta enfermidade é característica dos seguintes síntomas:
- Dor aguda e de intensidade extremadamente forte no hipocondrio esquerdo, que se irradia ata o peito esquerdo, o ombreiro e o dorso inferior.
- Boca seca.
- A sensación de imposición da lingua.
- Vómitos repetidos
- Náuseas
- Vómitos rampantes.
- Floración.
- Diarrea
- Aumento da formación de gas.
Ademais, o paciente quéixase doutros síntomas:
- Alta temperatura.
- A presenza de manchas azuis ou púrpuras nos lados do abdome ou na súa parte central, que indican a presenza de hemorraxia interna.
- Presión arterial inestable.
- Pulso acelerado.
- Falta de respiración.
- Unha pequena cantidade de ouriña ao orinar.
- Trastorno mental.
Segundo as estatísticas médicas, a necrose pancreática aguda hemorrágica en 1/5 dos pacientes provoca unha crise, e en 1/3 hai coma ou trastorno mental de natureza aguda.
No caso da formación dunha fístula páncreas-retroperitoneal, o estado do paciente pode agravarse debido á inxestión de substancias pancreáticas na cavidade abdominal, así como a partículas das súas células mortas, como resultado dun absceso dos tecidos abdominais e ao desenvolvemento de peritonite con signos purulentos.
Os médicos enfatizan repetidamente que a auto-medicación desta patoloxía mediante calquera método popular é absolutamente contraindicada. Pódense usar só despois do final do uso de métodos médicos avanzados no período de recuperación do corpo e só baixo a estrita supervisión dun médico.
As principais etapas da intervención médica:
- Eliminación da dor. Para iso prescríbense analxésicos, antiespasmódicos (Papaverine, No-shpa, Novocaine, etc.).
- Suspensión da agresión de encimas pancreáticas. As inxeccións por vía intravenosa e gotas prescríbense mediante infusión de Trasilol ou Trotical.
- Eliminación de espasmos, que permite ampliar a patencia dos conductos da glándula, e tamén se toman medidas para reducir a cantidade de zume gástrico secretado. Nesta fase, debería seguirse unha dieta estrita con episodios de inanición absoluta. Dos medicamentos utilizados Efedrina, Atropina.
- Prevención da propagación de substancias tóxicas e infeccións a órganos veciños. Para iso, prescríbense antibióticos, por exemplo, zeporina, gentamicina ou kanamicina. Para eliminar as toxinas do corpo, úsase glicosa con insulina e outras solucións.
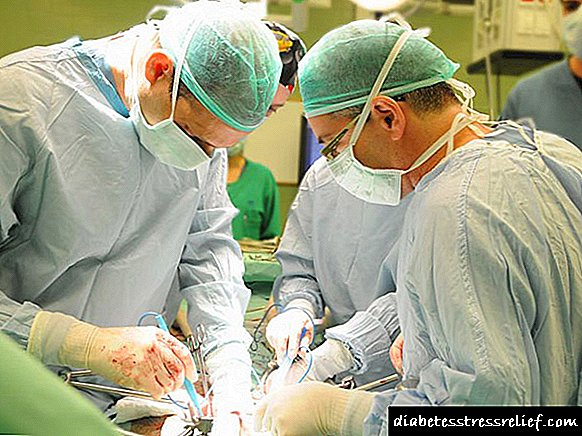
Co estadio avanzado da patoloxía con extensos danos nos órganos, prescríbese cirurxía de emerxencia.
Ademais, a necrose pancreática hemorrágica total, acompañada de signos de infección, require resección do páncreas, ou prescríbese unha medida máis drástica - eliminación do páncreas (esta operación chámase pancreatectomía).Non obstante, esta operación realízase en casos raros, xa que ten unha elevada taxa de morbilidade e morte.
Outra solución radical é a excisión de sitios mortos (secuestrectomía).
Durante estas operacións, a probabilidade de lesións accidentais en órganos adxacentes é alta, o que aumenta a probabilidade de desenvolver diversas complicacións e casos mortais.
A terapia desta enfermidade é un proceso moi longo, que pode levar entre varias semanas e seis meses, ou incluso máis.
Moitos pacientes con esta enfermidade pregúntanse se morren por necrose pancreática hemorrágica. Tamén lles gustaría saber cales son as grandes posibilidades de recuperación e cal pode ser o pronóstico para necrose pancreática hemorrágica?
Por desgraza, as estatísticas médicas non teñen cifras completamente reconfortantes: de todos os casos da enfermidade, o 50% son mortais. A causa da morte é unha intoxicación completa do corpo, provocada por peritonite purulenta.
Ao mesmo tempo, tamén se chaman números máis precisos, por exemplo, necrose pancreática hemorrágica como causa de morte:
- 7-15% - mortalidade total.
- 40-70% - con formas de patoloxía extremadamente agresivas.
As persoas predispostas ou xa teñen problemas co páncreas deben tratar de cumprir todas as medidas médicas necesarias para tratar e evitar un agravamento da enfermidade.
En particular, para previr a necrose pancreática, hai que tomar todas as medidas para evitar a formación de pancreatite:
- Revisar de xeito dramático a dieta.
- Rexeitamento absoluto do alcol.
- Ante calquera enfermidade gastrointestinal, deben tratarse en tempo e forma.
Só unha atención minuciosa para a súa saúde pode axudar a evitar consecuencias desastrosas.
Como podes ver, os pacientes con esta enfermidade deben cumprir estrictamente todas as instrucións do gastroenterólogo e predisposición a calquera anomalía gástrica, para evitar o desenvolvemento de diversas complicacións, tomar todas as medidas oportunas para evitalas.
Isto significa que cómpre buscar axuda médica en tempo e forma para as máis pequenas violacións no tracto dixestivo, e en particular o páncreas. A falta de terapia adecuada aumenta o risco de morte.
- O uso dunha taxa de mosteiro para o tratamento da pancreatite
Quedará sorprendido coa rapidez que retrocede a enfermidade. Coida o páncreas! Máis de 10.000 persoas notaron unha mellora significativa na súa saúde só bebendo pola mañá ...
Que é a necrose do páncreas e o perigoso que é?
A medida que se desenvolve, a necrose é capaz de estenderse e afectar aos órganos próximos. Ao mesmo tempo, os tecidos que se derrubaron, é dicir, morreron, xa non están restaurados
Por que doe a cabeza con pancreatite e como aliviar un ataque de enxaqueca?
É case imposible identificar as causas exactas das dores de cabeza en pacientes con pancreatite, xa que este síntoma, en xeral, é un compañeiro constante da inflamación do páncreas.
Causas e características da febre na pancreatite
A síndrome da dor situada no abdome superior é o principal indicador que sempre está presente. A dor pode ser nítida, cortante ou constante, pero opaca.
Como aliviar a dor rapidamente coa inflamación do páncreas?
Para que os síndromes da dor non molesten o seu estilo de vida habitual, debes controlar coidadosamente non só a nutrición, senón tamén o estilo de vida xeral.
A necrose pancreática hemorrágica é unha patoloxía grave, na que hai unha morte rápida de grupos de células nos tecidos do páncreas. Este proceso é irreversible e leva inevitablemente a interrupción da enzima e as funcións humorais, o que afecta dramaticamente á condición xeral do corpo.
A enfermidade é perigosa, porque con ela hai un risco bastante elevado de desenvolver consecuencias graves para o corpo de distintos graos, incluída a morte.
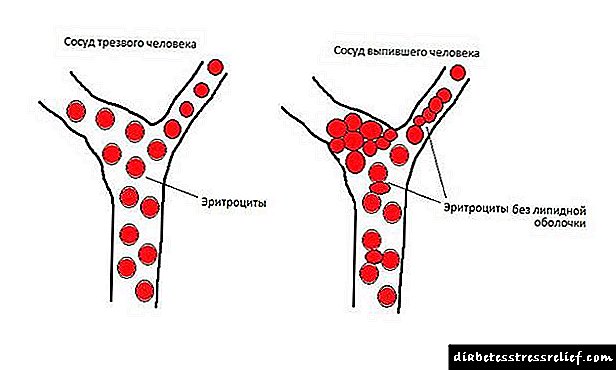
O mecanismo de aparición de necrose é a incapacidade do tecido pancreático para soportar o efecto destrutivo do zume agresivo da enzima. O zume de páncreas ten unha reacción alcalina que, despois de entrar nos intestinos, é neutralizada polo contido en ácido do estómago. Pero naqueles casos en que non se poden eliminar as enzimas da glándula, os álcalis descompoñen os elementos proteicos das células. A destrución esténdese aos vasos sanguíneos que penetran na glándula e forma feridas a partir das cales se filtra sangue. O proceso de destrución das células do órgano polo zume da encima chámase autoagresión.
Segundo a clasificación internacional de enfermidades, a patoloxía pertence ao subgrupo "pancreatite aguda" co código K85.
Canto máis zume de páncreas se produza, máis rápido se produce a auto-dixestión e máis aguda é a súa manifestación.
A necrose pancreática hemorrágica pode causar danos e morte de células doutros órganos situados nas inmediacións do páncreas.
Tales factores poden provocar o inicio do proceso patolóxico:
- focos inflamatorios na glándula causados por unha violación da retirada de zume de enzimas,
- toxicidade sistemática con alcohol etílico durante moito tempo,
- atraso de zume pancreático nos conductos,
- enfermidades infecciosas do tracto biliar (colecistite, colangitis, etc.),
- bloqueo do tracto biliar (con enfermidade do cálculo biliar),
- aumento da coagulabilidade do sangue nos vasos que acompañan neoplasias malignas e trombose dos vasos sanguíneos dentro do corpo tras altas doses de radiación,
- trastornos autoinmunes (vasculite),
- complicacións despois de virus e infeccións con curso intenso,
- unha sobredose de determinados grupos de drogas,
- estrés psicolóxico excesivo,
- lesións e complicacións despois de intervencións cirúrxicas nos órganos do sistema alimentario.
As enzimas máis agresivas contidas na secreción pancreática prodúcense para descompoñer as moléculas proteicas do alimento que entra nos intestinos. A elastase, a tripsina e a quimiotripsina conducen á rápida destrución das células do parénquima das glándulas, ás veces afectando grandes superficies. Por mor disto, o páncreas se inflama e aumenta o seu tamaño, o que supón unha ameaza considerable para a saúde humana.
Os factores de posicionamento da aparición desta formidable enfermidade recoñécense:
- dieta inadecuada con abundancia de graxa e alcohol na dieta,
- pancreatite aguda ou crónica
- inxestión constante de graxas trans.
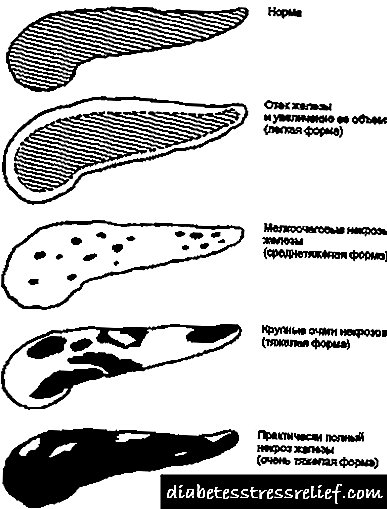
As opcións de intensidade e manifestación dependen en gran medida do tamaño da lesión. A zona afectada pode ser:
- limitado (cun brote pequeno, medio ou significativo),
- estendido (afecta por completo unha parte estrutural, toda a glándula ou difusamente dispersa no tecido).
Ademais, o curso da necrose pancreática difire na presenza de axentes infecciosos:
O desenvolvemento da enfermidade ocorre en varias etapas:
- Na primeira fase, os microorganismos bacterianos comezan a desenvolverse e multiplicarse dentro da glándula. Un forte aumento no seu número provoca envelenamento adicional con produtos de refugallo, o que provoca a manifestación de toxicidade e debilita o corpo antes da autoagresión. Esta fase dura unha media aproximadamente unha semana.
- Na segunda etapa, debido á ruptura das células do parénquima, prodúcense focos do proceso purulento e fórmanse fallos locais no órgano.
- Na última etapa, a inflamación afecta a unha gran área e esténdese aos tecidos dos órganos veciños, o que provoca unha reacción aguda de todos os sistemas do corpo.
O síntoma sen o cal nunca se produce esta patoloxía é a dor. A dor localízase no lado esquerdo ou no hipocondrio no lado esquerdo.A intensidade das sensacións dolorosas está fortemente expresada e explícase pola implicación das fibras nerviosas no proceso inflamatorio. Cun aumento dos síntomas, a dor pode converterse en cinto e dar á rexión lumbar da parte traseira, cintura do ombreiro ou esterno.
Outros signos característicos:
- vómitos repetidos (no vómito é notable a presenza de sangue e bile),
- a lingua está cuberta de densos depósitos amarelentos,
- Hipohidrose da mucosa oral,
- diminución do volume de ouriños ante o fondo da deshidratación xeral,
- flatulencias e diarrea,
- febre, chegando á febre,
- cambios bruscos na presión arterial,
- falta de respiración
- os saltos nos niveis de glicosa poden causar desorientación, estado inhibido ou demasiado excitado, confusión.
Pódense ver algunhas manifestacións na inspección visual. Estes signos de necrose pancreática hemorrágica son:
- inchazo do abdome
- apareceron manchas carmesíes cunha tonalidade azul no estómago, nos lados. As mesmas manchas poden rodear o ombligo ou aparecer nas nádegas, o que é consecuencia do sangrado no sistema dixestivo,
- a respiración faise pouco profunda e frecuente,
- debido á diminución do lumen dos vasos sanguíneos, a cara tórnase vermella, pero cunha diferenza significativa no nivel de glicosa, a palidez se desenvolve,
- aceleración do ritmo cardíaco e frecuencia cardíaca alta,
- pel amarelada ou grisácea no corpo.
As síntomas agudízanse por complicacións. Cunha reacción pronunciada do corpo a un estado estresante, pode producirse unha falla de órganos múltiples. Debido ao sangrado interno, o volume de sangue que circula polo corpo diminúe. As lesións poden afectar o fígado, dar complicacións aos pulmóns e provocar formacións purulentas no tecido pancreático e na rexión retroperitoneal.
Despois disto, é probable o desenvolvemento de abscesos na cavidade abdominal e a aparición de peritonite purulenta. A posibilidade dun estado de colapso ou coma é alta.
Os signos característicos da necrose pancreática hemorrágica son en moitos aspectos similares ás manifestacións doutras enfermidades inflamatorias do sistema dixestivo, polo tanto, só examinar o paciente para que se diagnostique un diagnóstico non é suficiente.
En primeiro lugar, o médico recolle datos da anamnesis, que inclúen respostas a estas preguntas:
- O paciente maltrata o alcol
- se a persoa estaba intoxicada no momento do desenvolvemento de signos clínicos,
- se o paciente ten enfermidade hepática ou do tracto biliar.
Para aclarar o diagnóstico inicial, o médico emite unha cita para tales exames diagnósticos:
- análise de sangue, que determina o nivel de presenza de encimas de secreción pancreática. Con necrose pancreática hemorrágica, a actividade enzimática pode superarse 6-9 veces,
- análise de orina coa determinación de uroamilase e trypsinóxeno,
- determinación da acidez do contido do estómago,
- Ecografía dos órganos abdominais para detectar efusión,
- probando a secreción pancreática para detectar bicarbonatos e encimas activos,
- coproscopia, que axuda a establecer a porcentaxe de graxa non procesada nas feces,
- radiografía pancreática,
- determinación de amilase e triglicéridos no aire exhalado,
- pancreatocolangiografía endoscópica,
- pinchazo para tomar unha mostra de tecido necrótico,
- imaxe de resonancia magnética e TC para identificar focos de formacións necróticas.
Con necrose pancreática hemorrágica, o paciente, por regra xeral, termina nunha instalación médica despois de chamar a unha ambulancia, como consecuencia da que é colocado nun hospital e faise un exame extensivo.
En enfermidades graves do paciente, a terapia debe producirse na unidade de coidados intensivos cun seguimento constante do seu estado.
O tratamento con remedios populares está categoricamente excluído por ineficiencia.A terapia realízase só en condicións de vixilancia continuada da condición humana por persoal médico altamente cualificado.
Nos primeiros 3-4 días realízase un tratamento conservador ante o fondo da fame completa. Neste momento, os nutrientes son administrados por vía intravenosa. Para evitar a secreción do páncreas, elimínase o contido do estómago por lavado.
A sala na que se mantén o paciente debe ser ventilada, cunha temperatura do aire cómoda. Unha persoa non debe moverse para reducir a propagación de toxinas por todo o corpo.
As principais tarefas estratéxicas dos médicos nesta etapa da terapia:
- Pare a dor. Para o alivio da dor úsanse medicamentos como Ketanov, o bloqueo peritoneal-lumbar realízase con mesturas a base de Novocaína ou Promedol.
- Elimina temporalmente a actividade do páncreas e reduce a actividade química da secreción de encima. Para estes efectos, úsanse medicamentos baseados en sulfato de Atropina, Ftorafur, Trasilol, Gordoks, etc.
- Alivia os cólicos, relaxa o tecido e elimina a tensión nos conductos do páncreas. Para iso, úsanse os medicamentos antiespasmódicos No-shpa, Dortaverin ou Platifillina.
- Reducir a carga na glándula reducindo a cantidade de secreción gástrica e volver a normalidade a súa acidez. Isto conséguese coa axuda de antisecretolíticos Efedrina, Atropina ou Quamatel.
- Evita o agravamento da inflamación infecciosa e o aumento da toxicidade, elimina a posibilidade de supuración nos órganos abdominais. O papel dos axentes antimicrobianos está desempeñado polos antibióticos Zeporin, Ceflexina ou Kanamicina.
- Elimina as toxinas o máis rápido posible empregando infusións de glicosa con insulina, solución salina ou solución Ringer.
Nun gran número de casos, o tratamento conservador non axuda a estabilizar o estado do paciente. Entón xorde a cuestión do método cirúrxico de tratamento.
Se se establece un curso non infeccioso de necrose pancreática hemorrágica, úsase drenaxe laparoscópica. Con volumes importantes de exudado, a purificación do sangue peritoneal realízase en paralelo - diálise intraperitoneal.
Cando se elixe a infección, elíxese outro tipo de operación cirúrxica: resección páncreas con eliminación das áreas afectadas pola necrose.
No caso de grandes sitios mortos, realízase unha operación máis grave: a pancreatectomía, que implica a eliminación completa do páncreas. Durante esta complexa manipulación, as estruturas e órganos veciños poden ser feridos, o que ameaza con consecuencias cardinais, polo tanto prescríbese en casos extremos.
Outro método radical de tratamento é a secuestrectomía con resección de zonas mortas.
A operación non sempre permite eliminar irrevocablemente o problema, ás veces morrer despois da cirurxía e require reoperación.
O período de recuperación dura uns seis meses, tras os cales o paciente está rexistrado no dispensario. Unha persoa debe someterse a un segundo exame cada seis meses.
En cada caso, o resultado da enfermidade pode ser tanto favorable como malo. Depende de tales factores:
- a propagación do proceso patolóxico,
- a fase na que a persoa recibiu atención médica,
- intensidade das medidas terapéuticas
- idade do paciente
- nivel de habilidades de recuperación do paciente.
A taxa de mortalidade media por necrose pancreática de tipo hemorrágico é do 40-70%. A causa máis común de morte é unha visita atrasada ao hospital. O seguinte factor é a inmensidade do proceso: canto maior sexa a área de lesións necróticas, maior será a probabilidade de mortalidade.
Ás veces o resultado da enfermidade é discapacidade. Isto pode suceder cunha forte intensidade da enfermidade ou debido a complicacións despois da cirurxía.
A posibilidade de supervivencia aumenta no caso de solicitar precozmente axuda e terapia adecuada. Despois da recuperación, unha persoa debe adherirse a unha dieta especial para a vida, excluír o alcol e asegúrese de deixar de fumar se era fumador antes da enfermidade.
No vídeo, a moza fala da súa historia médica e da súa vida despois da cirurxía.
Causas e consecuencias da necrose pancreática hemorrágica
A necrose pancreática hemorrágica (código ICD 10 K86.8.1) é a morte completa ou parcial do tecido pancreático.
A enfermidade é unha das patoloxías que pode levar á morte dun paciente en pouco tempo.
A complexidade do tratamento está asociada tanto á taxa de desenvolvemento da necrose pancreática (1 día), como ao feito de que o órgano afectado nin se recupera e non produce algúns encimas e hormonas incluso despois do tratamento.
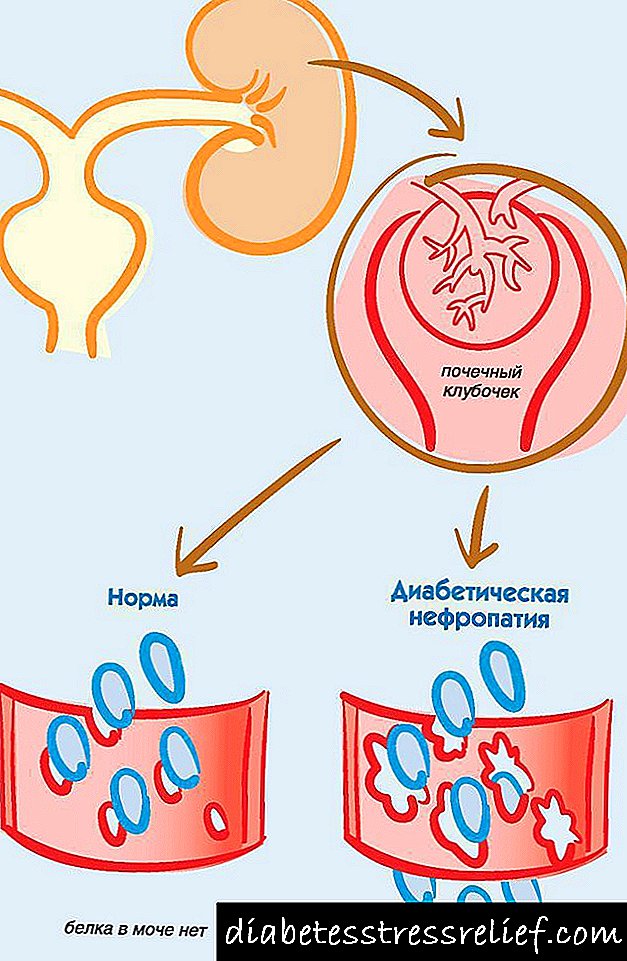
É por iso que unha das complicacións da enfermidade pasa a ser diabetes mellitus tipo 2.
Cal é esta enfermidade e cales son as causas do seu desenvolvemento? Con necrose pancreática, fórmase unha fístula a través da cal o contido do páncreas penetra na cavidade abdominal case sen obstáculos.
O tecido morto xunto co exsudado hemorrágico convértense nun impulso para o desenvolvemento da peritonite purulenta, nun 50% dos casos provocando a morte do paciente.
A necrose dos tecidos aparece debido á incapacidade do páncreas de soportar o zume gástrico agresivo. As enzimas do órgano afectado non se excretan e os álcalis comezan a descompoñer compostos proteicos.
É dicir, o páncreas comeza a dixerirse. A destrución non se limita a isto. A necrosis esténdese aos vasos sanguíneos que atravesan o órgano, feríndoos e provocando sangrado.
A necrose pancreática hemorrágica non se desenvolve desde cero.
Tales factores poden provocar unha violación grave:
- intoxicación por alcohol ou alimentos,
- abuso de pratos que interrompen o tracto gastrointestinal (afiado, salgado, graxo),
- reaccións alérxicas
- enfermidades autoinmunes
- lesións malignas acompañadas dun trastorno de hemorragia,
- obstrución do conducto biliar,
- enfermidades infecciosas, que inclúen infeccións intestinais agudas, lupus e orellas,
- tomar medicamentos e medicamentos sen receita médica,
- trastornos endocrinos (hipotiroidismo, diabetes mellitus, complicados por enfermidades do tracto dixestivo).
Entre as persoas en situación de risco, pódense distinguir as seguintes categorías:
- alcohólicos e drogodependentes,
- persoas maiores cunha chea de enfermidades concomitantes,
- pacientes con patoloxías do páncreas, fígado, tracto gastrointestinal,
- persoas que abusan regularmente de alimentos picantes, salgados, fumados e graxos,
- persoas con lesións abdominais.
Os síntomas da necrose pancreática hemorrágica son sempre agudos. É imposible non notalos. Na fase inicial, o paciente comeza a preocuparse por náuseas, dor aguda, a miúdo localizada no hipocondrio esquerdo.
Ás veces a dor é semellante á correa, ás veces aseméllase aos síntomas dun ataque cardíaco. Unha persoa só pode reducir as sensacións dolorosas en posición sentada, sempre coas rodillas tiradas ao seu estómago.
Ademais, a patoloxía caracterízase por tales signos:
- vómitos profusos e frecuentes que non traen alivio,
- un forte aumento da temperatura corporal ata os valores máximos,
- cambios na pel (vermelhidão, palidez, aparición de hematomas, aumento da sensibilidade á dor cun tacto leve),
- no fondo da necrose pancreática, ascite, flegmón abdominal desenvólvese,
- o azucre no sangue aumenta drasticamente, o que é especialmente perigoso na diabetes e pode levar a coma hiperglicémica,
- hai un sentimento de linguaxe impoñente,
- o volume de ouriña liberada durante a micción diminúe drasticamente,
- A falta de respiración aparece, o pulso acelera, a presión arterial vólvese inestable,
- obsérvanse perturbacións por parte do sistema nervioso (inhibición ou excitación),
- cada quinto paciente experimenta un estado de colapso, un de cada tres cae en coma.
Hai varias etapas de desenvolvemento obrigatorias.
No primeiro, os microorganismos patóxenos comezan a multiplicarse na glándula afectada. Nesta fase do paciente o vómito comeza a atormentar, as feces fanse inestables, a temperatura corporal aumenta significativamente.
Na segunda etapa, comeza a descomposición purulenta das células e fórmase un fallo no órgano. A etapa máis perigosa é a terceira. A inflamación espállase rapidamente a zonas de tecido saudable, a destrución do páncreas acelérase.
Dada a velocidade coa que unha etapa substitúe á anterior, é imposible atrasar a chamada nunha ambulancia en ningún caso.
Despois de que o paciente sexa levado a unha institución médica, sexa examinado coidadosamente, determínase o tipo e o estadio da necrose pancreática e iníciase o tratamento urxente da patoloxía.
A enfermidade, que pode desenvolverse como resultado de calquera factor positivo, require hospitalización obrigatoria e tratamento de emerxencia.
A necrosis resultante da patoloxía divídese en varios tipos. Isto permítelle prescribir o réxime de tratamento óptimo e operar puntualmente ao paciente, levado ao hospital.
A derrota pode ser:
- pequena focal
- focal medio
- focal grande,
- subtotal
- total.
O diagnóstico baséase no tamaño da área pancreática afectada pola necrose pancreática.
Na primeira ou segunda etapa, as fronteiras son difusas. No terceiro, son claramente visibles e esquematizados. A etapa subtotal implica a morte da maior parte do órgano, o total - a morte completa do tecido pancreático.
Nas fases finais, a cirurxía é indispensable. O tecido afectado debería eliminarse por completo.
Ademais, a necrose pancreática distínguese pola presenza ou ausencia dun proceso infeccioso - infectado ou estéril.
Ao exame e posterior exame, a necrose pancreática hemorrágica diferénciase con outras patoloxías. Para iso, o médico entrevístase co paciente, descubrindo se está abusando de alcol ou alimentos graxos, que enfermidades crónicas están na súa anamnesis.
A continuación, o paciente está sometido a unha tomografía computarizada da cavidade abdominal ou unha ecografía, prescríbense varias probas, incluíndo:
- un exame de sangue que mostra os datos do médico sobre o contido de enzimas pancreáticas (un aumento destes 6-9 veces nestes indicadores indica necrose pancreática hemorrágica),
- análise do zume gástrico, o que permite determinar con rapidez e precisión o nivel de acidez,
- análise de orina para investigación sobre ureaplasma e trypsinóxeno,
- sondeo para a determinación de bicarbonatos e encimas,
- análise do aire exhalado para amilase e triglicéridos,
- coproscopia necesaria para estudar graxas residuais nas feces.
A punción da área de necrose tóbase percutaneamente, páncreas colangiografía endoscópica e, se é necesario, realízase laparoscopia abdominal, o que fai posible ver toda a imaxe de danos no páncreas e outros órganos vitais.
Só despois de procedementos diagnósticos complexos comezan a tratar o paciente.
Nos primeiros síntomas da necrose pancreática, o paciente está hospitalizado. Despois do diagnóstico, o paciente é enviado ou ben á unidade de coidados intensivos, ou inmediatamente ao quirófano. É importante actuar o máis rápido posible para salvar o páncreas e a vida do paciente.
O tratamento é:
- aliviar a dor e o espasmo dos conductos biliares,
- parando a actividade enzimática,
- diminución da produción de zume gástrico,
- evitando o apego dunha infección secundaria.
Ao paciente adminístranse medicamentos que alivian a dor, por exemplo, o bloqueo da novocaína.A anestesia relaxa os conductos, permite que o zume do páncreas saia.
Poden facer fronte ao aumento da produción de enzimas mediante preparados de antienzimas e a terapia antibacteriana prevén a infección doutros órganos e tecidos. Isto permítelle parar o proceso de violación das funcións enzimáticas e humorais do páncreas.
A terapia conservadora realízase nun contexto de xaxún obrigatorio. Os nutrientes necesarios adminístranse exclusivamente por vía intravenosa para excluír a secreción de páncreas.
Anteriormente, elimínase todo o contido do estómago por lavado. É importante proporcionar ao paciente tranquilidade e as condicións máis cómodas. A sala debe ser ventilada cunha temperatura do aire cómoda. Isto axudará a evitar a maior propagación de toxinas emitidas polo paciente.
Se non mellora ningunha, é necesario a intervención cirúrxica de emerxencia. O tipo de operación depende do curso da necrose pancreática hemorrágica. A Laparoscopia ou drenaxe percutánea son relevantes para os casos en que a infección está ausente.
Realízase unha operación da cavidade cando se acumula unha gran cantidade de exudado. A diálise peritoneal é moi utilizada, o que purifica o sangue de toxinas e enzimas e impide así que o paciente morra por intoxicación con produtos de descomposición.
O período postoperatorio é longo e difícil. A condición máis importante para a recuperación é o cumprimento do réxime de descanso cun esforzo físico mínimo durante todo o período de recuperación (polo menos 4 meses).
É necesario tomar medicamentos que conteñan insulina, medicamentos que promovan a dixestión dos alimentos (enzimas).
A un paciente que tivo necrose pancreática aguda prescríbense os procedementos fisioterapéuticos e os exercicios de fisioterapia necesarios para a rápida rehabilitación.
As restricións alimentarias son de por vida. Dieta significa reducir a carga no páncreas. É importante comer regularmente e a miúdo (5-6 veces ao día). A comida debe ser de temperatura neutral e consistencia suave.
Entre os produtos recomendados para o uso diario figuran os seguintes:
- verduras fervidas ou ao vapor,
- mingau na auga
- pan (secado)
- caldos lixeiros
- produtos lácteos cun mínimo contido en graxa,
- carne de aves.
Hai unha serie de produtos que as persoas que sufriron esta terrible enfermidade deberían ser esquecidas para sempre.
O tabú está superposto a:
- alimentos enlatados (peixe, carne, verduras),
- Bebidas alcohólicas, mesmo nunha cantidade mínima,
- refresco
- carnes afumadas
- carnes graxas
- calquera pastelería fresca
- comida rápida
- leite integral
- temperado
- encurtidos
- verduras, froitas e bagas (frescas).
É importante unirse a tal dieta para evitar o desenvolvemento de complicacións asociadas á incapacidade do páncreas de producir as hormonas e encimas necesarios.
Dado que a diabetes mellitus adoita converterse nunha complicación da necrose pancreática, é importante controlar os niveis de azucre no sangue, examinarse regularmente e seguir todas as recomendacións médicas dun endocrinólogo.
Vídeo do paciente que tivo a enfermidade:
Unha persoa en risco de desenvolver esta patoloxía debería tomar medidas preventivas. Para iso, abandona completamente o uso de bebidas alcohólicas, cumpre os principios dunha alimentación adecuada.
É imprescindible diagnosticar e tratar enfermidades a tempo que poden levar ao desenvolvemento de necrose pancreática hemorrágica - disquinesia biliar, úlcera duodenal e úlcera do estómago, colecistite.
Convén recordar que incluso un abuso único de alimentos graxos ou alcol pode levar a necrose pancreática e, como resultado, a cirurxía complexa e incluso a morte.
As persoas que teñan antecedentes de calquera tipo de diabetes mellitus deben ter especial coidado na mesa das vacacións. As medidas preventivas simples non garanten que a necrose pancreática non se desenvolva, pero reducen ao mínimo a probabilidade de experimentar a patoloxía.
Aleksandrov, D. N. Fundamentos do emprendemento. Personalidade e síndrome do emprendedor: monografía. / D.N. Alexandrov, M.A. Alieskerov, T.V. Akhlebinin. - M .: Flint, Nauka, 2016 .-- 520 p.
"Quen e que hai no mundo da diabetes". Manual editado por A. M. Krichevsky. Moscú, Art Business Center, 2001
Diabetes mellitus. Complicacións agudas e crónicas, Medical News Agency - M., 2011. - 480 c.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Alcohólicos
A enfermidade atópase en persoas que levan moitos anos abusando do alcol. Os compostos tóxicos liberados durante a descomposición do alcohol etílico penetran nas células do páncreas, contribuíndo á súa destrución. Aparece unha exacerbación ante o contexto de embriaguez ou o uso de alimentos de mala calidade.
Na maioría das veces, a pancreatite alcohólica atópase en persoas que levan moitos anos abusando do alcol.
A maioría dos tecidos do páncreas están implicados no proceso patolóxico. A enfermidade leva un curso extremadamente grave. A condición do paciente se deteriora rapidamente ata o inicio oportuno do tratamento. Se a terapia non é eficaz, engádense signos de fallo múltiple do órgano á necrose dos tecidos - un estado de colapso, unha forte caída da presión arterial, unha conciencia deteriorada.
Subtotal
Este tipo de necrose pancreática caracterízase pola morte do 50-75% das células do páncreas. Vai acompañado de trastornos circulatorios, que provocan a aparición de coágulos de sangue en grandes vasos do órgano. O cesamento da nutrición dos tecidos acelera o proceso da súa caries. O tratamento realízase mediante intervención cirúrxica seguida da introdución de preparados enzimáticos.
A necrose pancreática subtotal é tratada con cirurxía.
Por que xorde
A necrose pancreática hemorrágica desenvólvese baixo a influencia dos seguintes factores:
- inflamación do páncreas, combinada cunha violación da saída de zume pancreático que contén encimas proteolíticos,
- envelenar o corpo con produtos de descomposición de alcohol etílico (as persoas que consumen alcohol forte son as máis susceptibles á enfermidade),
- colelitiasis, que contribúe ao lanzamento de contidos pancreáticos aos condutos da glándula,
- infeccións agudas da vesícula biliar e do tracto biliar,
- síndrome trombohemorrágico, acompañado de coagulación do sangue no lumen das venas,
- danos bacterianos na glándula e tecidos circundantes
- uso prolongado de medicamentos quimioterapéuticos,
- exposición á radiación ionizante,
- agresión autoinmune, acompañada de danos vasculares hemorrágicos,
- enfermidade coronaria, que viola a nutrición de todos os órganos e tecidos,
- lesións e irritacións do peritoneo,
- complicacións das intervencións cirúrxicas.
Independentemente dos factores que conducen á necrose pancreática, o mecanismo para o desenvolvemento da enfermidade inclúe os seguintes pasos:
- Irritación do centro secretor acino responsable da produción de secreción pancreática.
- Un aumento do nivel de enzimas nos tecidos do páncreas ata os valores máximos permitidos.Axuda a iniciar o proceso de ruptura celular: hidrólise proteica.
- Violación da integridade das paredes das veas e arterias. A penetración da elastase no tecido vai acompañada de hemorragia. Semellante en medicina chámase autoagresión pancreática.
- A destrución de proteínas que se produce baixo a influencia da pancreatopeptidasa e da tripsina.
- Violación do proceso humoral de control da produción de encimas pancreáticas.
Para a necrose pancreática hemorrágica, son as seguintes manifestacións:
- as dores de corte localizadas no estómago e o lado esquerdo, estendéndose ata o ombreiro e o ombreiro,
- boca seca constante
- a presenza dun groso revestimento amarelento na lingua,
- signos de motilidad gástrica (náuseas, que provocan ataques de vómitos que non provocan alivio para o paciente),
- flatulencias, calambres e balonamentos,
- estreñimiento, substituído drasticamente por diarrea,
- hiperemia e palidez da pel do rostro, pescozo,
- síndrome peritoneal, acompañado pola formación de manchas azuladas na pel do abdome,
- salta a presión arterial,
- aumento da frecuencia cardíaca,
- diminución da produción de urina
- sinais de dano do sistema nervioso central (aumento da excitabilidade motora, inhibición das reaccións).
Diagnósticos
Para facer un diagnóstico preciso, úsanse métodos de investigación de laboratorio e hardware para axudar a determinar a forma da enfermidade e distinguila doutras patoloxías do tracto gastrointestinal que dan síntomas dun abdome agudo. En condicións graves do paciente, tómase a decisión de realizar unha operación de diagnóstico dirixida a avaliar o estado dos órganos abdominais.
Este procedemento axuda a determinar a natureza e a prevalencia dos cambios patolóxicos nos tecidos do páncreas. Obrigatorio é unha ecografía de órganos e tecidos próximos.
O exame por ultrasóns axuda a determinar a natureza e a prevalencia dos cambios patolóxicos nos tecidos do páncreas.
Para confirmar o diagnóstico, os médicos utilizan os seguintes tipos de probas de laboratorio:
- Examen de sangue xeral. Coa destrución dos tecidos glandulares, prodúcese unha diminución do nivel de hemoglobina e glóbulos vermellos, un aumento da ESR, un aumento múltiple do número de leucocitos.
- Análise fecal. A falta de enzimas dixestivas interfire coa absorción normal de nutrientes, o que afecta á composición das feces. As feces na necrose pancreática conteñen inclusións graxas e partículas de alimentos non digeridas.
- Exame de sangue bioquímico. Axuda a detectar bilirrubina: un compoñente da bilis, cuxo nivel aumenta co bloqueo dos conductos biliares. O contido en amilase e tripsina, encimas implicadas na descomposición de nutrientes, vai en aumento.
- Proba de orina para o trypsinóxeno.
Un ataque agudo de necrose pancreática hemorrágica é unha indicación para situar o paciente na unidade de coidados intensivos. A terapia está dirixida a:
- eliminación da dor grave
- diminución da actividade do páncreas,
- calambres
- restauración da patencia dos condutos da glándula,
- diminución da acidez do zume gástrico,
- prevención da deshidratación (deshidratación) e envelenamento do corpo,
- prevención da morte en caso de infección da cavidade abdominal.
O réxime de tratamento inclúe intervención cirúrxica, terapia farmacológica, descanso na cama e dieta.
A terapia para a necrose pancreática está dirixida a aliviar a dor grave.
Terapia conservadora
Para estabilizar o paciente con necrose pancreática, úsanse os seguintes medicamentos:
- Analgésicos e antiespasmódicos. A introdución dunha solución de novocaína con glicosa axuda a aliviar rapidamente un ataque de dor. En casos graves, úsanse analxésicos estupefacientes.No futuro, empregaranse Ketanov, Papaverina e Platifilina.
- Axentes antibacterianos (Kanamicina, Cefazolina). Altas doses de fármacos destrúen patóxenos que causan peritonite e absceso.
- Solución isotónica. Acelera o proceso de eliminación de toxinas, prevén a deshidratación e a intoxicación do corpo.
- Inhibidores de encimas proteolíticas (Kontrikal). Neutralizan as enzimas pancreáticas, o que detén o proceso de destrución das células das glándulas.
- Antácidos (efedrina). Úsanse para evitar a ulceración das paredes do estómago durante o xaxún.
Cirúrxicos
Coa ineficacia do tratamento con drogas, tómase unha decisión sobre a necesidade da cirurxía. Dependendo da condición do paciente, prescríbese:
- Drenaxe laparoscópica das zonas afectadas. Destinado a eliminar os produtos de descomposición de tecidos. Realízase cun curso sen complicados da enfermidade.
- Diálise peritoneal. A cavidade abdominal limpa de líquido inflamatorio e trátase con antisépticos.
- Pancreatectomía A eliminación completa do páncreas está indicada para a destrución total dos seus tecidos.
Nos primeiros días despois do inicio dun ataque, absterse de comer comida. A introdución de produtos na dieta realízase gradualmente. Haberá que seguir unha dieta de aforro toda a vida, isto axudará a evitar unha segunda exacerbación. Os alimentos fervense, ao vapor ou á cocción sen o uso de aceite. Comer en pequenas porcións, 5-6 veces ao día. Exceptúanse da dieta especias, bebidas alcohólicas e carbonatadas, alimentos graxos e fritos, froitas azedo.
Nos primeiros días despois do inicio dun ataque, debes absterse de comer comida.
Complicacións
Arredor do 20% dos pacientes que tiveron necrose pancreática aguda caen en coma que acaba coa morte. En 4 casos prodúcense trastornos mentais graves. Menos normalmente fórmase unha fístula retroperitoneal, a través da cal os produtos de descomposición do tecido penetran na cavidade abdominal. Isto contribúe ao desenvolvemento de peritonite e absceso purulento.
Discapacidade
O grupo de discapacidade está asignado tendo en conta a natureza e a gravidade do curso da necrose pancreática, a presenza de complicacións e a capacidade do paciente para levar un estilo de vida normal. No curso non complicado da patoloxía, atribúense 3 grupos de discapacidade. En trastornos dixestivos crónicos e na formación de fístulas, o paciente recibe 2 grupos. O grupo 1 está asignado despois da eliminación do páncreas ou con aparición frecuente de hemorraxia interna.
Causas da necrose pancreática hemorrágica
As causas da necrose pancreática hemorrágica están asociadas a factores como:
- inflamación do páncreas, acompañada da súa disfunción parcial e dunha violación da saída normal do zume do páncreas,
- intoxicación con etanol no alcoholismo crónico,
- refluxo constante de zume pancreático nos conductos do páncreas (normalmente ocorre con pedras na vesícula biliar),
- lesións infecciosas dos conductos biliares e do tracto biliar (colangite, colecistite),
- Síndrome trombohemorrágico ou DIC (coagulación intravascular diseminada), que se desenvolve durante infeccións bacterianas-víricas agudas, despois da quimioterapia do cancro, así como cando está exposto a altas doses de radiación ionizante,
- enfermidades autoinmunes (vasculite hemorrágica),
- lesións traumáticas do parénquima de órgano, incluso durante intervencións cirúrxicas.
Pero non importa cal sexa a causa inicial do diagnóstico de necrose pancreática local ou total hemorraxica (é dicir, a morte dunha parte ou de todas as células), a enfermidade afecta necesariamente ao acino - a sección secretora do páncreas, cuxas células producen enzimas que compoñen o zume do páncreas.Todas as formas de necrose pancreática prodúcense cando a actividade destes encimas alcanza un nivel anormalmente alto e comezan a afectar negativamente ao tecido do órgano - para hidrolizar as súas proteínas. Ademais, a encima elastase pode danar incluso as paredes dos vasos sanguíneos, o que leva a hemorragias. En gastroenteroloxía clínica, este fenómeno é frecuentemente chamado autoagresión de encimas pancreáticas.
A necrose pancreática hemorráxica desenvólvese debido aos efectos agresivos da tripsina, quimotripsina e elastase (pancreatopeptidasa E): as principais enzimas pancreáticas proteolíticas (moléculas proteínicas que limpan as proteínas) que son necesarias para a dixestión dos alimentos proteicos.
Investigando as causas da necrose pancreática hemorrágica, os gastroenterólogos chegaron á conclusión de que a falla no complexo proceso humoral de regular a produción de enzimas dixestivas desempeña un papel importante na patoxénese desta enfermidade. E implica unha gran cantidade de hormonas. Así, as hormonas glucagón e a somatostatina (producidas polas células dos illotes de Langerhans no páncreas), a calcitonina (sintetizada pola glándula tiroide), así como as proteínas séricas especiais de antitripsina inhiben a secreción de encimas proteolíticas. Os estimulantes da produción de encimas e a súa actividade son: a secretina sintetizada pola mucosa do intestino delgado, a colecistokinina (pancreosimina) producida polo duodeno, así como a insulina, a gastrina e, por suposto, a serotonina, cuxa parte do león está sintetizada no intestino delgado e no páncreas.
, , , , , ,
Síntomas da necrose pancreática hemorrágica
Os síntomas máis característicos da necrose pancreática hemorrágica aparecen como:
- dor aguda, ás veces insoportable, localizada no hipocondrio esquerdo e estendéndose á rexión lumbar, á metade esquerda do peito e do ombreiro,
- lingua e boca seca,
- náuseas e vómitos repetidos e indolor
- inchazo da cavidade abdominal, flatulencias e diarrea,
- febre e febre,
- hiperemia da pel do rostro,
- manchas azul-vermello na parede dianteira ou nos lados do peritoneo,
- aumento espasmódico e diminución da presión arterial,
- falta de respiración e pulso rápido,
- diminuír a produción de urina,
- trastornos mentais (estado de excitación xeral ou letarxia).
A necrose pancreática aguda hemorrágica en case un quinto dos pacientes provoca un estado de colapso e nun terzo - coma ou trastorno mental agudo. A formación dunha fístula retroperitoneal do páncreas leva ao feito de que o contido do páncreas, partículas do seu tecido morto e exudado hemorrágico entren na cavidade abdominal. Isto é o que provoca o absceso de tecido peritoneal e peritonite purulenta.
, , , , , ,
Fases da progresión da enfermidade
A enfermidade caracterízase por un desenvolvemento gradual.
A primeira etapa: no páncreas, hai un desenvolvemento activo de organismos patóxenos que provocan fenómenos anormais como a autoagresión e a toxinemia de enzimas pancreáticas, que se manifesta por tales síntomas: feces inestables, vómitos e febre.
A segunda etapa: a reacción de descomposición purulenta das células da glándula comeza a desenvolverse, coa formación posterior dun fallo (buraco) no páncreas.
Terceira etapa: a inflamación esténdese aos tecidos saudables veciños, creando unha situación estresante para o corpo.
Como podes ver, esta enfermidade é bastante perigosa para a vida humana e require un tratamento terapéutico serio e, se é necesario, cirúrxico.
Causas do desenvolvemento da patoloxía no corpo humano
Ata a data, a medicina coñece varios factores que contribúen ao desenvolvemento deste proceso patolóxico. Os máis comúns entre eles son:
- Inflamación do páncreas, na que se observa a súa aterose parcial, así como unha saída inadecuada de líquido pancreático (zume).
- Envelenamento (intoxicación) do corpo como estándar, que é un caso frecuente se o paciente sofre alcoholismo crónico.
- A entrada sistemática do zume do páncreas nos condutos do páncreas, o que é típico en presenza de pedras na vesícula biliar.
- A presenza dun foco infeccioso nos conductos biliares e dos condutos biliares, o que é frecuente con colecistite e colangite.
- Coagulación intravascular diseminada e síndrome trombohemorrágica, que adoitan acompañar unha variedade de infeccións de orixe viral e bacteriana, ou se producen despois da quimioterapia e despois da exposición a altas doses de radiación ionizante.
- Vasculite hemorrágica (patoloxía autoinmune).
- Trauma mecánico do parénquima pancreático, con natureza aleatoria ou despois da cirurxía.
Esta enfermidade tamén é perigosa porque pode afectar a outros órganos internos do tracto gastrointestinal, afectando negativamente o seu funcionamento.
Síntomas característicos desta enfermidade

Esta enfermidade é característica dos seguintes síntomas:
- Dor aguda e de intensidade extremadamente forte no hipocondrio esquerdo, que se irradia ata o peito esquerdo, o ombreiro e o dorso inferior.
- Boca seca.
- A sensación de imposición da lingua.
- Vómitos repetidos
- Náuseas
- Vómitos rampantes.
- Floración.
- Diarrea
- Aumento da formación de gas.
Ademais, o paciente quéixase doutros síntomas:
- Alta temperatura.
- A presenza de manchas azuis ou púrpuras nos lados do abdome ou na súa parte central, que indican a presenza de hemorraxia interna.
- Presión arterial inestable.
- Pulso acelerado.
- Falta de respiración.
- Unha pequena cantidade de ouriña ao orinar.
- Trastorno mental.
Segundo as estatísticas médicas, a necrose pancreática aguda hemorrágica en 1/5 dos pacientes provoca unha crise, e en 1/3 hai coma ou trastorno mental de natureza aguda.
No caso da formación dunha fístula páncreas-retroperitoneal, o estado do paciente pode agravarse debido á inxestión de substancias pancreáticas na cavidade abdominal, así como a partículas das súas células mortas, como resultado dun absceso dos tecidos abdominais e ao desenvolvemento de peritonite con signos purulentos.
Características da terapia terapéutica

Os médicos enfatizan repetidamente que a auto-medicación desta patoloxía mediante calquera método popular é absolutamente contraindicada. Pódense usar só despois do final do uso de métodos médicos avanzados no período de recuperación do corpo e só baixo a estrita supervisión dun médico.
As principais etapas da intervención médica:
- Eliminación da dor. Para iso prescríbense analxésicos, antiespasmódicos (Papaverine, No-shpa, Novocaine, etc.).
- Suspensión da agresión de encimas pancreáticas. As inxeccións por vía intravenosa e gotas prescríbense mediante infusión de Trasilol ou Trotical.
- Eliminación de espasmos, que permite ampliar a patencia dos conductos da glándula, e tamén se toman medidas para reducir a cantidade de zume gástrico secretado. Nesta fase, debería seguirse unha dieta estrita con episodios de inanición absoluta. Dos medicamentos utilizados Efedrina, Atropina.
- Prevención da propagación de substancias tóxicas e infeccións a órganos veciños. Para iso, prescríbense antibióticos, por exemplo, zeporina, gentamicina ou kanamicina. Para eliminar as toxinas do corpo, úsase glicosa con insulina e outras solucións.
Co estadio avanzado da patoloxía con extensos danos nos órganos, prescríbese cirurxía de emerxencia.
Ademais, a necrose pancreática hemorrágica total, acompañada de signos de infección, require resección do páncreas, ou prescríbese unha medida máis drástica - eliminación do páncreas (esta operación chámase pancreatectomía).Non obstante, esta operación realízase en casos raros, xa que ten unha elevada taxa de morbilidade e morte.
Outra solución radical é a excisión de sitios mortos (secuestrectomía).
Durante estas operacións, a probabilidade de lesións accidentais en órganos adxacentes é alta, o que aumenta a probabilidade de desenvolver diversas complicacións e casos mortais.
A terapia desta enfermidade é un proceso moi longo, que pode levar entre varias semanas e seis meses, ou incluso máis.
Máis prognóstico e mortalidade.

Moitos pacientes con esta enfermidade pregúntanse se morren por necrose pancreática hemorrágica. Tamén lles gustaría saber cales son as grandes posibilidades de recuperación e cal pode ser o pronóstico para necrose pancreática hemorrágica?
Por desgraza, as estatísticas médicas non teñen cifras completamente reconfortantes: de todos os casos da enfermidade, o 50% son mortais. A causa da morte é unha intoxicación completa do corpo, provocada por peritonite purulenta.
Ao mesmo tempo, tamén se chaman números máis precisos, por exemplo, necrose pancreática hemorrágica como causa de morte:
- 7-15% - mortalidade total.
- 40-70% - con formas de patoloxía extremadamente agresivas.
As persoas predispostas ou xa teñen problemas co páncreas deben tratar de cumprir todas as medidas médicas necesarias para tratar e evitar un agravamento da enfermidade.
En particular, para previr a necrose pancreática, hai que tomar todas as medidas para evitar a formación de pancreatite:
- Revisar de xeito dramático a dieta.
- Rexeitamento absoluto do alcol.
- Ante calquera enfermidade gastrointestinal, deben tratarse en tempo e forma.
Só unha atención minuciosa para a súa saúde pode axudar a evitar consecuencias desastrosas.
Conclusión
Como podes ver, os pacientes con esta enfermidade deben cumprir estrictamente todas as instrucións do gastroenterólogo e predisposición a calquera anomalía gástrica, para evitar o desenvolvemento de diversas complicacións, tomar todas as medidas oportunas para evitalas.
Isto significa que cómpre buscar axuda médica en tempo e forma para as máis pequenas violacións no tracto dixestivo, e en particular o páncreas. A falta de terapia adecuada aumenta o risco de morte.
 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite
Quedará sorprendido coa rapidez que retrocede a enfermidade. Coida o páncreas! Máis de 10.000 persoas notaron unha mellora significativa na súa saúde só bebendo pola mañá ...
 Que é a necrose do páncreas e o perigoso que é?
Que é a necrose do páncreas e o perigoso que é?
A medida que se desenvolve, a necrose é capaz de estenderse e afectar aos órganos próximos. Ao mesmo tempo, os tecidos que se derrubaron, é dicir, morreron, xa non están restaurados
 Por que doe a cabeza con pancreatite e como aliviar un ataque de enxaqueca?
Por que doe a cabeza con pancreatite e como aliviar un ataque de enxaqueca?
É case imposible identificar as causas exactas das dores de cabeza en pacientes con pancreatite, xa que este síntoma, en xeral, é un compañeiro constante da inflamación do páncreas.
 Causas e características da febre na pancreatite
Causas e características da febre na pancreatite
A síndrome da dor situada no abdome superior é o principal indicador que sempre está presente. A dor pode ser nítida, cortante ou constante, pero opaca.
 Como aliviar a dor rapidamente coa inflamación do páncreas?
Como aliviar a dor rapidamente coa inflamación do páncreas?
Para que os síndromes da dor non molesten o seu estilo de vida habitual, debes controlar coidadosamente non só a nutrición, senón tamén o estilo de vida xeral.
As principais causas da enfermidade
A pancreatite hemorrágica ocorre baixo a influencia de factores responsables da activación dos sistemas enzimáticos do corpo. Entre as principais causas da enfermidade, os gastroenterólogos denominan procesos inflamatorios, acompañados dun cambio no fluxo de secreción.O DIC, a intoxicación por alcohol e as enfermidades autoinmunes tamén poden provocar patoloxía. 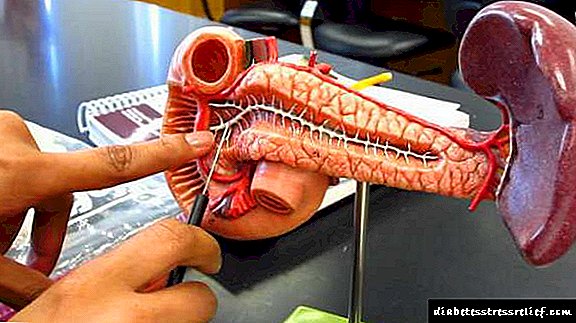
Con pancreatite hemorrágica obsérvase un dano parcial ou completo na glándula. Isto ocorre nun contexto de alcanzar unha concentración crítica de enzimas - trypsina e elastase. Como resultado, o parénquima das glándulas comeza o proceso de auto-dixestión e as paredes dos vasos sanguíneos son destruídas. Os tecidos de órganos están impregnados gradualmente de sangue, os elementos agresivos apresuran á cavidade abdominal, causando peritonite.
Primeiros signos da enfermidade
A sintomatoloxía da enfermidade aumenta ao longo de varias horas. O seu principal síntoma é unha síndrome de dor pronunciada. A pancreatite hemorrágica vai sempre acompañada de molestias abdominais. A dor pode diferir no herpes zoster ou irradiarse cara á parte inferior das costas. Está presente constantemente, pero diminúe nunha posición coas pernas dobradas. A intensidade da dor depende do grao de dano ao órgano.
Que outros signos van acompañados de pancreatite hemorrágica? Os síntomas da enfermidade, por regra xeral, aparecen de súpeto. En primeiro lugar, unha persoa sente dor severa na rexión epigástrica. A medida que a concentración das chamadas substancias vasoactivas no sangue aumenta, a hiperemia desenvólvese. Tamén para esta enfermidade son característicos fenómenos como a lingua seca, a taquicardia e unha diminución da presión arterial. No fondo da temperatura corporal normal, a frecuencia cardíaca aumenta ata os 180 ritmos por minuto. 
Durante o transcurso da enfermidade, os gastroenterólogos distinguen tres períodos, cada un dos cales difire no cadro clínico. A primeira etapa caracterízase por un choque pancreatogénico grave. En 2-3 horas, a toxemia desenvólvese. Na segunda etapa, o cadro clínico complétase con síntomas de mal funcionamento dos órganos vitais. Aparecen trastornos mentais, ansiedade excesiva e comportamentos inapropiados. A terceira etapa caracterízase pola aparición de complicacións purulentas.
Os principios básicos do tratamento
Se se sospeita pancreatite hemorrágica, as razóns polas que se describen neste artigo, móstrase ao paciente hospitalización de urxencia. O tratamento normalmente está dirixido a eliminar a dor e máis danos na glándula, previndo complicacións purulentas. Dos medicamentos prescritos antiespasmódicos ("Papaverina"), analxésicos, antihistamínicos. O bloqueo de Novocain tamén é obrigatorio. As complicacións infecciosas adoitan acompañar pancreatite hemorrágica, polo que a terapia antibacteriana prescríbese desde o primeiro día.
Artigo útil? Comparte a ligazón
Independentemente do estado do paciente, recoméndase unha fame de fame. Coa ineficacia de métodos conservadores de tratamento, prescríbese a intervención cirúrxica. A operación consiste en abrir a cápsula da glándula, drenala e eliminar as áreas necróticas. Cun extenso proceso patolóxico realízase unha resección completa do órgano ou da súa parte.
Previsión e prevención
A forma hemorrágica de pancreatite considérase a máis desfavorable desde o punto de vista prognóstico. Segundo as estatísticas, un resultado fatal ocorre nun 50% dos casos, incluso cando se presta atención médica. A principal causa de morte é a toxemia pancreatogénica.
Pódese previr esta enfermidade? A prevención da pancreatite hemorráxica consiste en observar os principios dunha alimentación adecuada, rexeitar as adiccións (fumar, abuso de alcol). Os médicos recomendan tamén exames preventivos para detectar enfermidades dos órganos internos.

Como resultado da exposición a varios factores nocivos, unha violación da dieta ou o abuso de alcol, prodúcese pancreatite aguda. Esta condición require medidas médicas urxentes, cun curso desfavorable complica a necrose pancreática pancreática.O tratamento da necrose do páncreas ten lugar nun hospital e ten como obxectivo deter a autodestrución do páncreas e restaurar todo o corpo.
O mecanismo de desenvolvemento da necrose pancreática
O motivo principal para o desenvolvemento da necrose pancreática é a activación prematura de proenzimas, o que desencadea unha cascada de reaccións para activar o proceso de destrución do tecido. Os seguintes factores poden levar a isto:
- Factor alimentario. Prodúcese unha estimulación excesiva da parte exocrina da glándula, que é a responsable de todo tipo de metabolismo. Como resultado do abuso de alcol, comendo alimentos moi graxos ou de mala calidade, un gran número de encimas son liberados das células acinar do páncreas, que comezan a destruír os tecidos da propia glándula.
- Factor obstructivo. Por regra xeral, hai un bloqueo do conduto pancreático fronte aos antecedentes da enfermidade do cálculo biliar. Como resultado disto, a presión nos condutos aumenta, a permeabilidade vascular aumenta e a cascada de reaccións para activar os encimas é desencadeada, a glándula "auto-digeriu"
- Factor de refluxo. A bile é lanzada do duodeno ao páncreas, como resultado dos activos das proenzimas con anterioridade, comeza a cadea das reaccións enzimáticas, o que finalmente leva á inflamación da glándula e á necrose dos seus tecidos.
Etapas bioquímicas da necrose pancreática
Primeiro actívanse enzimas como a lipase e a fosfolipase A, que descompoñen as células graxas da glándula. Hai focos de necrose pancreática graxa, que están delimitados de áreas saudables do páncreas polo eixe inflamatorio. Hai unha acumulación de ácidos graxos, o pH das células pasa a lado ácido. Este proceso desencadea o mecanismo de activación da tripsina intracelular, comeza a descompoñer as proteínas pancreáticas. Actívase a elástase, que divide as paredes dos vasos sanguíneos e o proceso vai máis alá do propio páncreas e faise irreversible.
Como se manifesta clínicamente a necrose pancreática?
Os principais síntomas da necrose pancreática do páncreas dependen do grao de prevalencia de danos nos órganos e do tempo que pasou desde o inicio da enfermidade.
Por regra xeral, a dor intensa no abdome superior, que se pode estender ás costas e ás pernas, é preocupante. Ademais, prodúcese inchazo e vómitos persistentes, obtendo un aumento da deshidratación. Pode aparecer manchas, semellantes ás contusións cun ton amarillento, no lado esquerdo e ao redor do ombligo. A intoxicación xeral do corpo está crecendo, xa que as reaccións enzimáticas dentro da glándula afectan o traballo de todos os órganos e sistemas. Sen tratamento adecuado, desenvólvese unha insuficiencia renal, hepática, pulmonar ou un choque tóxico infeccioso.
Os datos de laboratorio mostran un aumento da amilase, diástase, leucocitosis, coagulación do sangue e outros datos que sinalan a gravidade do proceso.
O resultado fatal con necrose pancreática pancreática obsérvase entre o 15 e o 70% dos casos, dependendo da forma da enfermidade e do tempo que o paciente pasou sen tratamento. Non obstante, aínda cun tratamento adecuado, este indicador segue sendo alto.
Fases do desenvolvemento da enfermidade
A necrose pancreática no inicio do seu desenvolvemento é de natureza aséptica, é dicir, o proceso inflamatorio débese á acción das toxinas e non ten un patóxeno infeccioso.
No futuro, o proceso vai na fase de infección, prodúcense complicacións da necrose pancreática, como un absceso do páncreas ou un flema do espazo retroperitoneal.
Ademais, o curso da necrose pancreática en calquera fase pode ser complicado por peritonite, formación de quistes do páncreas, choque e fracaso de órganos múltiples.
O pronóstico de necrose pancreática pancreática dentro das primeiras 48 horas desde o momento do ingreso no hospital é avaliado segundo a escala de Ranson, que inclúe 11 indicadores diferentes de disrupción do corpo. Cantas máis respostas positivas haxa nesta escala, peor será o prognóstico.
Como se trata a necrose pancreática?
O tratamento da necrose pancreática do páncreas só se produce nun lugar hospitalario e é seleccionado individualmente dependendo da fase do proceso e da presenza de complicacións. Recomendacións xerais reférense á desintoxicación e reposición de perdas de fluídos e electrólitos.
Medicamentos prescritos que alivian espasmos do tecido muscular liso, reducen a secreción gástrica e inhiben a produción intracelular de enzimas. Ademais, prescríbense hormonas e antibióticos dependendo do estadio da enfermidade.
O tratamento cirúrxico inclúe laparoscopia ou laparotomía, dependendo do grao de prevalencia do proceso e da presenza de complicacións.

A nutrición para a necrose pancreática do páncreas normalmente é parenteral. Os pacientes reciben un tubo nasogástrico para deter a produción de encimas no estómago e no páncreas.
No período de recuperación, móstrase unha dieta aforro, táboa nº 5 segundo Pevzner. Mostrando cereais, puré de sopas, nutrición fraccionada. Excluídos alcol, bebidas carbonatadas, caldos. No artigo atoparás os principios básicos dunha dieta para a restauración de órganos: Recomendacións para a nutrición dietética para enfermidades do páncreas.
Consello: o alcohol está completamente contraindicado en calquera patoloxía do páncreas, xa que aumenta a presión nos conductos e aumenta o ton dos esfínters. Isto crea os requisitos previos para a activación de encimas e o lanzamento dunha fervenza de reaccións para destruír o tecido pancreático. Eliminando o alcol do consumo, manterás a túa saúde durante moitos anos.
A necrose pancreática hemorrágica é un proceso patolóxico que se produce nos tecidos do páncreas.
Esta enfermidade caracterízase por unha destrución rápida e irreversible do órgano.
Se queres saber o que causa a aparición desta enfermidade, así como se é tratable, lea este artigo.
Causas da enfermidade
O páncreas é un órgano do sistema dixestivo humano, dotado de funcións secretoras.
Deixan as encimas producidas polo páncreas dunha persoa sa que nunca tivo problemas con este órgano, xunto co zume do páncreas que entra no duodeno.
O principal propósito do zume do páncreas, saturado con enzimas como a elastase, a tripsina e a quimotripsina, é a descomposición efectiva dos alimentos proteicos.
As causas da necrose pancreática hemorrágica non se entenden por completo, con todo, os médicos cren que esta patoloxía pode desenvolverse debido aos efectos mortais dos seguintes factores:
- inflamación recente do páncreas, provocando unha disfunción completa ou parcial deste órgano,
- saída obstruída de líquido pancreático,
- intoxicacións que teñan a natureza total do dano no corpo e derivadas de alcol ou intoxicación química,
- varias enfermidades infecciosas (por exemplo, colangitis ou colecistite) localizadas nos condutos biliares,
- alta coagulabilidade do sangue, manifestada simptomaticamente tras enfermidades virais transferidas, efectos quimioterapéuticos, etc.
- algunhas enfermidades autoinmunes (por exemplo, vasculite de tipo hemorrágico),
- influencias mecánicas que danan a integridade do parénquima pancreático.
A necrose pancreática hemorrágica procede rapidamente. En presenza desta enfermidade, non só sofren o parénquima e as mucosas da vesícula, senón tamén unha sección especial deste órgano encargada da produción de encimas dixestivas.

Esta área do páncreas chámase "acinus". O dano a esta zona estimula a produción excesiva de encimas que non saen do corpo xunto coa parte principal do líquido pancreático, pero permanecen dentro dela e teñen un efecto destrutivo agresivo sobre os tecidos xa danados, hidrolizando as súas proteínas e danando as paredes dos vasos sanguíneos, provocando múltiples microbredes.
Esta situación, característica da necrose pancreática de tipo hemorrágico, está clasificada polos médicos como autoagresión de encimas pancreáticas.
Como tratar a necrose pancreática de tipo hemorrágico?
Se sente os síntomas enumerados neste artigo, non o dubides e busque inmediatamente axuda médica cualificada.
É mellor chamar ao equipo de ambulancia en tal situación, en vez de ir á clínica por conta propia.
Un equipo de médicos que chega ao lugar de chamada realizará unha avaliación inicial do seu estado e, se é necesario, lle dará todos os medicamentos que estean permitidos nesta situación.
O tratamento de tal patoloxía como a necrose pancreática aguda de tipo hemorrágico realízase exclusivamente en condicións estacionarias.
Se a necrose pancreática é de natureza total, o paciente non se coloca no consultorio xeral habitual, senón en coidados intensivos, co fin de controlar incansablemente a súa condición e tomar medidas oportunas para prestar asistencia.
Despois de que unha persoa que sufre de necrose pancreática chegue ao hospital, sométese a un exame completo.
Se se confirma o diagnóstico, os médicos comezan con urxencia o tratamento do paciente.
Para comezar, unha persoa que sofre necrose hemorráxica recibe medicamentos orais especiais que poden deter os ataques de dor aguda, así como medicamentos que bloquean a produción excesiva de enzimas pancreáticas.
Nas próximas etapas do tratamento hospitalario de necrose pancreática hemorrágica, os médicos estimulan o paciente a limpar as toxinas acumuladas nos seus tecidos, normalizar a acidez do zume gástrico e tamén se esforzan por deter a necrose pancreática.
Despois da estabilización do estado do paciente realízase a cirurxía.
Por regra xeral, consiste en drenaxe laparoscópica ou transcutánea da zona afectada do páncreas, ou nunha resección completa da cavidade deste órgano.
Despois de ler o artigo, puidestes descubrir os síntomas e as causas que provocan a aparición dunha patoloxía como a necrose pancreática hemorrágica, caracterizada por un curso grave.
A falta dun tratamento adecuado e oportuno para a necrose pancreática hemorrágica pode causar a morte.
Esta situación pódese evitar só poñéndose en contacto inmediatamente con médicos especializados no tratamento deste problema.
Unha das enfermidades máis graves do sistema dixestivo humano é a necrose pancreática pancreática, un resultado fatal no que, segundo as estatísticas, se produce no 40-60% dos casos.
Causas da necrose pancreática
A pancreatite aguda, cuxa complicación é a necrose pancreática, sitúase no terceiro lugar na frecuencia de aparición, deixando adiante só apendicite aguda e colecistite. Por regra xeral, desenvólvese como resultado de danos ás células secretoras do páncreas, produción excesiva de zume de páncreas e deterioración do fluxo. Estes procesos poden provocar:
- lesións abdominais
- cirurxía abdominal
- intoxicación do corpo (incluído alcol),
- reaccións alérxicas
- enfermidade do cálculo biliar
- enfermidades infecciosas ou parasitarias,
- consumo excesivo de carne frita, substancias extractivas, graxas animais.
As causas da necrose pancreática do páncreas son numerosas, pero a maioría das veces desenvólvese despois de beber unha gran cantidade de alcol combinada con alimentos proteicos graxos.Acontece que a enfermidade continúa case ao instante e un ataque pode desenvolverse no fondo do benestar completo. Informáronse casos de necrose pancreática pancreática, cuxo resultado fatal se produciu ás poucas horas despois dos primeiros signos da enfermidade, desenvolvida varios días despois dunha abundante festa.
Que sucede coa necrose pancreática

Un páncreas sa produce enzimas necesarias para a descomposición de alimentos que entran no estómago. É grazas a eles que o alimento divídese en elementos que poden entrar no sangue a través da membrana mucosa do estómago, que os entrega a tecidos e órganos. Isto fai que o páncreas sexa un dos órganos importantes do corpo. Beber alcol con alimentos graxos ricos estimula drasticamente o páncreas para producir zume e, dado que os condutos non o poden eliminar completamente, comeza a acumularse dentro da glándula. Isto leva ao desenvolvemento de edema, compresión adicional dos conductos excretores e o seu posterior bloqueo. Os encimas activos do páncreas, cuxa función foi orixinalmente a descomposición de proteínas, transpótanse polas paredes dos condutos e comezan a disolvelos, baixo a influencia dos encimas, "dixéranse" os tecidos propios da glándula. As encimas activas e os produtos de descomposición formados neste proceso entran no torrente sanguíneo e contribúen á disolución doutros órganos e tecidos, provocando unha grave intoxicación. Así, a necrose pancreática do páncreas, cuxo prognóstico é bastante difícil de predecir, é unha enfermidade moi perigosa.
Clasificación da necrose pancreática
Dependendo da extensión da lesión da glándula, distínguense a necrose pancreática pequena focal, media focal, gran focal, subtotal e total. Por suposto, as diferenzas entre as dúas primeiras especies son en gran parte arbitrarias. Os médicos usan estes conceptos para determinar o grao de dano no órgano. Con necrose pancreática subtotal, os cambios necróticos afectan a maior parte da glándula. Se o órgano está completamente afectado, diagnostícase a necrose pancreática pancreática total. Neste caso, sempre se observa un desenlace fatal.
Hai outra opción de clasificación. Ela subdivide a necrose pancreática en dous tipos:
- Limitada. Isto inclúe un proceso no que se forman focos de diferentes tamaños.
- Común. Neste caso, a maior parte da glándula ou todo o órgano está afectado.
Tipos de necrose pancreática
Dependendo da presenza de infección nas zonas afectadas, distínguese a necrose pancreática estéril ou infectada. Ademais, no caso dun proceso infectado, o prognóstico é bastante desfavorable, xa que hai unha alta probabilidade de desenvolver un choque tóxico infeccioso, e pode ser extremadamente difícil sacar a un paciente desta condición.
A necrose pancreática estéril divídese nos seguintes tipos:
- graxa - caracterízase por un lento desenvolvemento de 4-5 días e un curso máis suave,
- hemorrágico - caracterizado por un curso rápido e hemorragia frecuente,
- mixto: ocorre máis a miúdo, xa que con necrose pancreática, o tecido adiposo e o parénquima pancreático son igualmente afectados.
Se se diagnostica necrose pancreática do páncreas, a cirurxía é inevitable. Pero a miúdo non dá o resultado desexado, e quizais o re-desenvolvemento dos focos necróticos.
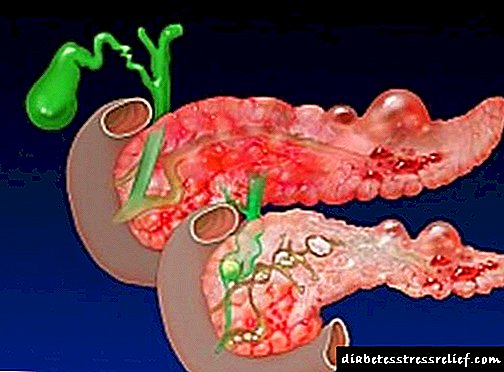
Síntomas e diagnóstico de necrose pancreática
A pancreatite aguda clínicamente maniféstase por dor severa no hipocondrio esquerdo ou dor que ten unha lila. Hai vómitos de contido intestinal, que non aporta alivio, diarrea. Neste contexto, a deshidratación prodúcese axiña, intensifícase a intoxicación. Ao facer un diagnóstico, a colección de anamnesis é de gran importancia.Se contén información sobre o abuso de alcol, alimentos graxos ou información sobre enfermidades do fígado e da vesícula biliar, é moi probable que se faga un diagnóstico de necrose pancreática pancreática. O pronóstico neste caso dependerá en gran medida en que fase da enfermidade solicitou axuda médica e do alcance da lesión.
En canto aos diagnósticos de laboratorio, aquí prestan atención á análise de orina e sangue, onde existe un importante exceso do nivel de amilase. Tamén se realiza unha ecografía abdominal, TC ou RMN, onde se pode ver a aparición de áreas necróticas nos tecidos do páncreas.
Na maioría dos casos, a necrose pancreática require intervención cirúrxica. Ao mesmo tempo, a pesar de que a taxa de mortalidade é bastante alta, a operación oportuna dá unha gran posibilidade de recuperación. O tratamento conservador inclúe os seguintes pasos:
- dentro duns días despois do ataque: a fame completa e, segundo a gravidade da enfermidade, a introdución de nutrientes a través de infusións intravenosas pode durar semanas,
- A purificación do sangue (hemosorción) realízase con grave embriaguez,
- A somatostatina é unha hormona que pode reducir os efectos da deterioración da función renal, a miúdo acompañando a necrose pancreática,
- con formas infecciosas - antibióticos.
Pancreatite aguda - Dieta
Xa que é o factor nutricional que a miúdo se converte na causa da pancreatite aguda, é de gran importancia no proceso de tratamento. Como se mencionou anteriormente, nos primeiros días despois do diagnóstico de pancreatite aguda, a dieta é moi estrita: obsérvase a fame completa. En casos graves, a administración parenteral de nutrientes pode durar varias semanas.
No futuro, a nutrición na necrose pancreática do páncreas implica un réxime de aforro, que se asegura pola excepción máxima de graxas e carbohidratos da dieta, así como de produtos que provocan un aumento da formación de gas. A comida é ao vapor e picada ben. Tómanse en pequenas porcións de cinco a seis veces ao día. Está completamente descartada a utilización de extractivos e sal. Tal dieta, dependendo da gravidade da enfermidade, debe durar varios meses a un ano.

Por suposto, cunha enfermidade tan grave como a necrose pancreática do páncreas, un resultado fatal é posible e, por suposto, é mellor non levar o seu corpo a un ataque, eliminando o máximo posible os factores de risco. Pero se a enfermidade aínda se desenvolve, a adhesión coidada á dieta axudará a evitar recaídas no futuro.

 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite