Por que aparece a micción frecuente con diabetes?
Como se trata a micción frecuente en diabetes mellitus?
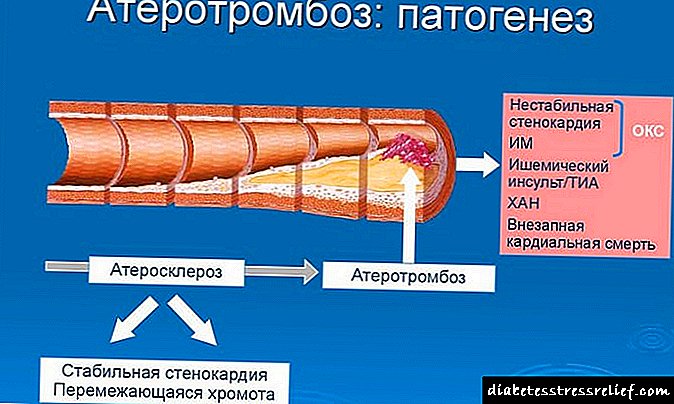
A diabetes mellitus é unha enfermidade grave e específica que pode desenvolverse ao longo dos anos sen presentar síntomas significativos, ata a transición da enfermidade a estadios graves. As dúas principais causas de micción frecuente con diabetes son dúas. O primeiro é a necesidade do corpo de desfacerse do exceso de azucre, que non pode absorber. Cun aumento do nivel de glicosa no sangue, faise excesivamente espeso e viscoso, as células non poden facer fronte á asimilación de tal dose de azucre, entra na urina, coa que despois se excreta.
O segundo motivo é o dano ou a inflamación das terminacións nerviosas, unha diminución do ton muscular provocada pola enfermidade, incluído os músculos da vexiga. Ás veces pódese subsanar a situación mediante o rexeitamento dos diuréticos e unha serie de produtos con propiedades diuréticas, así como a adhesión a unha dieta e exercicio especial.
Outros síntomas
Síntomas como a liberación dunha gran cantidade de ouriño lixeiro ou case incoloro, a aparición dun cheiro de acetona, unha forte diminución do peso, manifestada a miúdo ante o fondo de apetito aumentado, sede regular, fatiga, boca seca, sensacións de picazón desagradables na ingle axudarán a sospeitar do desenvolvemento da diabetes. . Ademais, ás veces obsérvase severidade e cambras nas pernas, perda de agudeza visual, diminución da temperatura corporal, dores de cabeza e mareos frecuentes.
A micción frecuente pode provocar deshidratación e sangue cunha consistencia máis grosa, o que a falta de unha atención adecuada ao problema leva a graves consecuencias. En pacientes que non controlan o seu estado de saúde, prodúcese hiperglucemia, que, ademais dos signos xerais, se caracteriza por confusión, calambres, boca seca, especialmente pola noite, pulso rápido.
Tratamento da temperatura para a diabetes
Segundo as estatísticas, a diabetes aparece nas mulleres o dobre de veces que nos homes. Neste caso, a maior probabilidade de enfermar aparece durante a menopausa debido a disfuncións no sistema hormonal e importantes cambios xerais no corpo. A diabetes tipo 1 e tipo 2 poden ter diferentes síntomas.
A diabetes tipo 1 en mulleres, cuxa causa é a incapacidade do corpo para producir a cantidade necesaria de insulina, caracterízase por irritabilidade, depresión frecuente, alteración do sono, dores de cabeza e mareos, manifestacións fúngicas na pel, letarxia, debilidade, náuseas e vómitos. Por regra xeral, as mulleres novas son propensas ao primeiro tipo de diabetes.
Na diabetes de tipo 2, a cantidade de insulina producida pode ser normal e a causa da enfermidade é a perda de sensibilidade do corpo a ela. Na vida cotiá, este tipo de diabetes adoita chamarse "diabetes dos anciáns", xa que a maioría das veces desenvólvese lentamente e maniféstase na idade adulta, despois dos 40-45 anos. Neste caso, os principais síntomas poden ser o adormecemento das extremidades, unha diminución da sensibilidade global, incluíndo dor, somnolencia, debilidade, perda ou, pola contra, un maior crecemento do cabelo, unha forte diminución da inmunidade.
A diabetes en homes, como nas mulleres, adoita vir acompañada de urinación frecuente, letarxia xeral e fatiga. Os signos específicos da manifestación desta enfermidade en homes inclúen a aparición de balanopostitis, unha enfermidade inflamatoria da pel no prepucio. Quizais unha diminución da potencia, un debilitamento da actividade sexual.
A urinación rápida da vexiga nos homes tamén pode indicar enfermidades da próstata ou da próstata, polo que, antes de comezar o tratamento, é preciso un diagnóstico coidado para establecer o diagnóstico con precisión.
A diabetes nun neno maniféstase en perda de peso, sede grave, aumento do apetito e letarxia xeral. Nas nenas, a enfermidade pode ir acompañada de inflamación dos órganos xenitais externos. Ademais, moitas veces con diabetes nos nenos hai un cheiro específico a acetona da boca.
É importante recordar que para un diagnóstico preciso é necesario pasar un exame sanguíneo clínico e consultar un especialista cos seus resultados.
Zona de risco
Aínda que os requisitos previos para o desenvolvemento da diabetes son moitos, pero a probabilidade de enfermar é maior, cunha predisposición hereditaria á diabetes e o exceso de peso. Ademais, as persoas con risco de esforzo físico excesivo e estrés regular están en risco. A hepatite, a viruela e outras infeccións virais, así como as enfermidades que causan danos celulares, responsables da produción de insulina, tamén poden causar diabete.
Ademais, non esquezas que coa idade, a susceptibilidade á diabetes aumenta significativamente, o que require unha atención especial para a túa saúde e minimice o impacto destes factores no corpo, especialmente despois de 40 anos.
A terapia de micción rápida na diabetes require inicialmente identificar a causa deste síntoma. Dependendo dos resultados do exame e das análises, os métodos de tratamento adicional poden diferir significativamente entre si.
Podo perder a vista coa diabetes
Con que especialista contactar
Un médico ou un endocrinólogo pode diagnosticar a enfermidade, así como pintar un curso de tratamento para este problema. Neste caso, despois de obter os resultados das probas, o especialista debe prescribir non só un curso médico de tratamento, senón tamén unha dieta individual, así como un conxunto de exercicios especiais para diabéticos. Nos primeiros estadios do problema da micción frecuente, a miúdo prescríbense exercicios especiais para fortalecer o ton dos músculos da vexiga.
A norma e patoloxía da micción

A falta de enfermidades graves que afectan o sistema urinario, unha persoa vai ao váter unha media de 8 veces ao día. O número de viaxes está afectado polo líquido borracho, algúns alimentos e o uso de drogas diuréticas. Así, con ARVI ou durante o uso de sandías, esta cantidade pode aumentar significativamente.
Só 1 parte do fluído consumido é excretado por respiración e despois, e os riles son excretados. Con diabetes, o número de viaxes de día e de noite ao inodoro pode aumentar ata 50, e a produción de urina será abundante cada vez. Pola noite, un enfermo pode espertar ata 5-6 veces.
Causas da urinación frecuente na diabetes
A aparición de poliuria na diabetes está asociada a un aumento da glicosa no sangue. Ao mesmo tempo, aumenta a presión osmótica nos túbulos dos riles, xa que as moléculas de glicosa atraen líquido ao retirarse.
Un gramo de glicosa elimina do corpo 20-40 ml de fluído, é dicir, canto máis glicosa contén no sangue, máis perda de auga. En pacientes con diabetes, diminúe a capacidade de reabsorción. A excreción urinaria en enfermidade grave pode chegar a 10 ou máis litros ao día.
A maior perda de auga vai acompañada dunha deficiencia de electrólitos importantes no sangue: potasio e sodio, que regulan o ton vascular.
A micción frecuente na diabetes pode asociarse non só a hiperglicemia. A poliuria ocorre como síntoma con:
- Neuropatía diabética autónoma da vexiga.
- Cistite e pielonefrite.
- Neuropatía diabética.
A progresión da diabetes leva a danos ás fibras nerviosas. Se a neuropatía diabética se estende á vexiga, o corpo perde a capacidade de controlar o ton da vexiga, polo que a miúdo diagnostícase unha combinación de diabetes e incontinencia urinaria.
A cistopatía na diabetes ocorre con dificultade para baleirar a vexiga, a micción permanece despois da micción, o que conduce a estancamento e infección bacteriana.
Unha das razóns pola diabetes pode causar micción frecuente pode deberse á adición de infeccións da vexiga ou dos riles. Enfermidades como a cistite e a nefritis complican o curso da diabetes, o que á súa vez complica o tratamento dos procesos inflamatorios do sistema urinario debido á inmunidade reducida.
Como complicación da diabetes cunha mala compensación, desenvólvese nefropatía. Con ela, os glomérulos renales son destruídos como consecuencia da destrución da parede vascular e aumenta a presión constantemente no interior dos glomérulos.
O aumento da carga nos riles en diabetes leva a un aumento dos síntomas de insuficiencia da súa función.
Manifestacións de poliuria na diabetes
 Co desenvolvemento da diabetes mellitus, a aparición de síntomas como o aumento da produción de urina e a constante sede, que non se eliminan ao tomar unha cantidade importante de líquido, é o primeiro sinal de deficiencia de insulina.
Co desenvolvemento da diabetes mellitus, a aparición de síntomas como o aumento da produción de urina e a constante sede, que non se eliminan ao tomar unha cantidade importante de líquido, é o primeiro sinal de deficiencia de insulina.
No primeiro tipo de diabetes, estes síntomas aparecen de súpeto e aumentan rapidamente se non se comeza a tempo o tratamento coa insulina. Con diabetes mellitus tipo 2, pode haber un aumento gradual da boca seca e un lixeiro aumento da micción, que os pacientes poden non responder.
A micción frecuente en diabetes preocupa aos pacientes independentemente da hora do día, e pódese liberar máis ouriño pola noite que durante o día. Hai micción abundante e perda de capacidade para aguantar durante a noite. A aparición de enuresis obsérvase en nenos, pero coa diabetes atópase en grupos de idade máis vellos.
Ademais dos síntomas típicos da diabetes mellitus - debilidade, sede, fame, con micción frecuente en mulleres, a coceira aparece na zona xenital, xúntase. Isto débese ás características anatómicas e á presenza de glicosa na urina, o que serve como un bo ambiente para o desenvolvemento de fungos.
Unha diminución das propiedades protectoras das mucosas e unha violación do sistema inmune provocan cistite. As agravacións da inflamación da vexiga van acompañadas de tales signos:
- Dor e dor ao orinar.
- Aumento da temperatura.
- Illamento de orina turbia.
- Orinación frecuente e dolorosa.
 O curso da cistite na diabetes tipo 2 caracterízase por unha recorrencia frecuente, maior duración e gravidade dos síntomas clínicos. A irritación da pene nos glans nos homes leva a unha balanopostitis, que a miúdo ten un curso crónico e persistente en diabéticos.
O curso da cistite na diabetes tipo 2 caracterízase por unha recorrencia frecuente, maior duración e gravidade dos síntomas clínicos. A irritación da pene nos glans nos homes leva a unha balanopostitis, que a miúdo ten un curso crónico e persistente en diabéticos.
O desenvolvemento de adenoma de próstata no fondo da diabetes agrava a violación da produción de ouriños. O desexo de ouriñar faise frecuente e intenso, especialmente pola noite. Coa progresión do aumento da glándula prostática, comprime a vexiga, o que leva a un atraso na saída de urina.
A incontinencia urinaria en diabetes mellitus e adenoma está asociada ao aumento da formación de orina e o desbordamento da vexiga. Con adenoma da próstata, o dano da vexiga diabética progresa - a cistopatía, que afecta a homes con diabetes grave sen compensación, a maioría das veces dependente da insulina.
Neste caso, a vexiga perde a capacidade de realizar contraccións normais e os pacientes non senten o seu desbordamento.
O segundo tipo de diabetes nos homes acompaña o proceso inflamatorio na próstata. A incidencia da prostatite está asociada a un metabolismo deteriorado e unha maior susceptibilidade ás reaccións inflamatorias. Coa adición de prostatite intensifícanse as violacións de orina.
Nos nenos pequenos, a poliuria é máis difícil de detectar, especialmente se se usa un cueiros. Polo tanto, os pais deben estar protexidos polo aumento da sede, ansiedade e letargo. Estes bebés, a pesar dun bo apetito, gañan peso mal.
A manifestación de diabetes progresiva é o cheiro a acetona da boca ou da orina.
Danos da vexiga e dos riles na diabetes
 A vexiga na diabetes está afectada polo desenvolvemento de neuropatía autónoma. Normalmente, encher unha vexiga con 300 ml de ouriña provoca un ouro por orinar, e con cistopatía, os pacientes non o senten nin sequera con 500 ml. Pola noite, a micción está ausente, a pesar do desbordamento da vexiga, aparece incontinencia urinaria.
A vexiga na diabetes está afectada polo desenvolvemento de neuropatía autónoma. Normalmente, encher unha vexiga con 300 ml de ouriña provoca un ouro por orinar, e con cistopatía, os pacientes non o senten nin sequera con 500 ml. Pola noite, a micción está ausente, a pesar do desbordamento da vexiga, aparece incontinencia urinaria.
A vexiga non pode baleirarse completamente, a corrente de orina é débil, a micción faise longa. Entre as visitas ao baño, os pacientes quéixanse de fugas de ouriños. Cun longo percorrido, a cistopatía complícase pola incontinencia urinaria completa.
O desenvolvemento de dano renal na diabetes leva a nefropatía asociada á destrución do aparello de filtración dos riles e vasos renales. Esta complicación da diabetes provoca insuficiencia renal e envelenamento do corpo con toxinas, a eliminación das cales non pode facer fronte aos riles.
Os signos de nefropatía diabética son:
- Aumento do volume de orina.
- A aparición nos ouriños de proteínas.
- Náuseas, vómitos.
- Hipertensión arterial.
- Coceira intensa da pel.
- Cefalea.
- Debilidade progresiva.
Cando a condición empeora, a taxa de filtración glomerular diminúe tanto que se conectan á hemodiálise para salvar a vida dos pacientes.
Como tratar a micción frecuente con diabetes?
 O tratamento realízase dependendo da causa, pero dado que a diabetes é o principal factor na violación da produción de ouriños, comezan por compensar a hiperglicemia. Os pacientes con diabetes dependente da insulina axústanse a dose de insulina, transferíndose á administración frecuente de insulina de acción curta (antes de cada comida).
O tratamento realízase dependendo da causa, pero dado que a diabetes é o principal factor na violación da produción de ouriños, comezan por compensar a hiperglicemia. Os pacientes con diabetes dependente da insulina axústanse a dose de insulina, transferíndose á administración frecuente de insulina de acción curta (antes de cada comida).
Se a terapia foi prescrita con comprimidos que reducen o azucre no sangue, entón complétanse con insulina prolongada ou transfiren por completo a tales pacientes á insulina. Tamén cómpre seguir os principios da terapia dietética para a diabetes mellitus, é dicir, limitar os hidratos de carbono debido ao rexeitamento completo de azucres simples, produtos de fariña e doces.
Recoméndase que se é difícil manter un nivel estable de glicosa no sangue, transferir aos pacientes a unha dieta baixa en carbohidratos e escoller só produtos con menú con baixo índice glicémico. Ademais, os edulcorantes úsanse en cantidades baixas. A segunda limitación refírese a alimentos graxos de orixe animal.
Os produtos con propiedades diuréticas deberían excluírse completamente da dieta:
A cistopatía diabética trátase con anticonvulsivos en presenza de dor, antiinflamatorios, antioxidantes e vitaminas. Neste caso, recoméndase ao paciente acudir ao váter cada catro horas, independentemente da presenza de urxencias.
Para violacións graves, recoméndase un catéter que o paciente poida realizar de xeito independente (con adestramento adecuado) tamén cun intervalo de 4-6 horas.
Co desenvolvemento da nefropatía diabética, estas restricións vense complementadas cunha diminución da inxestión de proteínas ata 0,7 g por 1 kg de peso.
Entón, a dieta para nefropatía diabética é reducir os pratos de carne na dieta e cambiar a unha dieta vexetariana, podes cociñar pratos de peixe ao vapor ou guisados en auga unha vez ao día. A sal tamén se reduce ou elimínase completamente.
No vídeo deste artigo continúase o tema das causas da micción frecuente na diabetes.
Patoxénese e etioloxía
A aparición de poliuria está directamente relacionada coa glicosa alta. En paralelo ao seu aumento, aumenta a presión nos túbulos do órgano filtrante, xa que a glicosa é capaz de absorber e eliminar o fluído (ata 40 ml de fluído por 1 g de sustancia).
A absorción inversa da auga consumida nunha persoa con diabetes está afectada por problemas metabólicos. Como resultado, a perda de fluído pode chegar a 10 litros por día.
Non obstante, a micción frecuente con diabetes mellitus tipo 2 non sempre aparece só como un signo de hiperglicemia, a patoloxía desenvólvese:
- Con neuropatía diabética,
- Co desenvolvemento de pielonefrite ou cistite,
- Con neuropatía da vexiga.



O longo percorrido da enfermidade afecta á sensibilidade das fibras nerviosas, polo que para o corpo é difícil restrinxir a orina acumulada. Coa formación de neuropatía da vexiga, ocorre a miúdo incontinencia urinaria. Outro motivo para a micción frecuente na diabetes é o desenvolvemento dunha infección de ril ou vexiga.
Destrución da vexiga
Na diabetes mellitus, a vexiga deixa de funcionar normalmente cando se produce unha neuropatía autónoma.
Se normalmente unha persoa sente o desexo de ouriñar cando se acumulan 300 ml de urina, entón con cistopatía, os pacientes non o senten nin sequera a 500 ml. Pola noite pode aparecer incontinencia debido a isto.
Ademais dos síntomas únense:
- Baleiro incompleto da vexiga,
- Fluxo de orina débil
- Longas viaxes hixiénicas,
- Fluxo de urina entre as visitas ao baño,
- Cun curso prolongado de cistopatía, prodúcese incontinencia urinaria.
Problemas nos riles
Os riles en diabetes adoitan padecer nefropatía, que se caracteriza pola destrución das funcións de filtración. Como resultado, a insuficiencia renal desenvólvese, o corpo está envelenado por toxinas, que permanecen no corpo durante moito tempo e non son excretadas polos riles.
- Aparación de proteínas á orina
- Vómitos e náuseas
- Un aumento significativo do volume de orina,
- Alta presión
- Coceira na pel
- Debilidade e dores de cabeza.
Cunha deterioración do benestar e unha aceleración dos procesos de destrución renal, as persoas con diabetes reciben hemodiálise.
Métodos de tratamento para a micción frecuente
Diferentes médicos están implicados no diagnóstico de problemas nos riles e vexiga na diabetes, pero un endocrinólogo e un terapeuta están sempre implicados. Primeiro prescríbense probas de sangue e urina, e logo os médicos recomendan unha dieta e exercicios físicos especiais. Se é necesario, prescríbense algúns medicamentos.
Se o tratamento non funciona e o nivel de glicosa no sangue segue sendo alto, prescríbense medicamentos para baixar o nivel de azucre.
 É importante considerar que a falta de tratamento adecuado pode levar ao desenvolvemento de diabetes insipidus.
É importante considerar que a falta de tratamento adecuado pode levar ao desenvolvemento de diabetes insipidus.
Pódese tratar só con medicamentos hormonais, e o uso de comprimidos permanecerá ata o final da vida.
Características da dieta con micción frecuente
Un tratamento eficaz para a micción frecuente na diabetes comeza cunha dieta equilibrada. Require restrición competente de alimentos e graxas en carbohidratos.
É necesario abandonar completamente azucres simples, doces e produtos de fariña branca. A restricción aplícase a produtos con graxas animais. Os edulcorantes son aceptables, pero só en cantidades limitadas.
Con nefropatía, aconséllase que o paciente preste atención a reducir a cantidade de produtos proteicos na dieta. A sal tamén está completamente excluída da dieta, ou a cantidade do seu consumo redúcese varias veces. Con nefropatía, recoméndase comer non máis de 0,7 g de proteína ao día por 1 kg de peso.


Características da incontinencia urinaria
A patoloxía na diabetes mellitus tipo 2 adoita desenvolverse en mulleres debido ás características estruturais do sistema urinario. Con un longo curso da enfermidade, controlar o número de urxencias faise moi difícil.
Con atención puntual ao problema, é posible un tratamento adecuado:
- É necesario un enfoque integrado coa exclusión de produtos diuréticos da dieta,
- A terapia física prescríbese para fortalecer os músculos dos órganos pélvicos,
- En canto ao tratamento da micción frecuente, a terapia farmacéutica é seleccionada para baixar o azucre e tratar enfermidades concomitantes.
O tratamento por incontinencia debe realizarse baixo a supervisión dun médico.
Prevención de micción frecuente
Se se detecta diabete, hai que tomar medidas preventivas para protexer a saúde das complicacións, incluída a micción frecuente:
- Somete regularmente exames por un endocrinólogo e especialistas relacionados.
- Coida o sistema inmunitario, realice a vacinación oportuna para protexerse contra infeccións.
- Comer ben, non abusar de alimentos nocivos e alcol.
- Siga as normas de hixiene persoal para protexerse contra infeccións do tracto urinario.
- Minimizar o estrés na vida cotiá.
- Asegúrese dun bo descanso.




Ademais, na diabetes, para protexerse contra as complicacións, é necesario controlar constantemente o nivel de azucre no sangue e adherirse estrictamente á dieta. O exercicio debe estar presente, pero non debe ser debilitante.
As medidas preventivas deben realizarse regularmente, sen violar as instrucións e recomendacións dos médicos. Con todos os requisitos e facer dieta, é posible eliminar case completamente todas as complicacións da diabetes, incluída a micción frecuente.
Causas e métodos para tratar a diarrea na diabetes
- Manifestacións clínicas da enfermidade
- Causas da diarrea na diabetes
- O que é perigosa diarrea
- Medidas de diagnóstico
- Recomendacións clave para o tratamento da diarrea
- Que drogas deben estar sempre a man
- Medicina popular
- Prevención de enfermidades

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
A diarrea na diabetes require especial atención, o principal perigo é a probabilidade de deshidratación. Os factores de desenvolvemento patolóxico poden ser diferentes, así como síntomas concomitantes. Ademais, as formas de severidade, dinámica e técnicas de restauración varían. A diarrea persistente pode causar perda de consciencia e causar coma.
Manifestacións clínicas da enfermidade
 Os signos de diarrea na diabetes mellitus son ataques de náuseas, erupcións na pel, vómitos. Pallor, é probable a debilidade total. Nalgúns casos identifícase un aumento de feces, a adquisición de espumosidade e un cheiro desagradable. Dentro de 24 horas en humanos, as feces pódense liberar ata nove veces.
Os signos de diarrea na diabetes mellitus son ataques de náuseas, erupcións na pel, vómitos. Pallor, é probable a debilidade total. Nalgúns casos identifícase un aumento de feces, a adquisición de espumosidade e un cheiro desagradable. Dentro de 24 horas en humanos, as feces pódense liberar ata nove veces.
Se a enfermidade de Crohn provocou diarrea, febre, perda de peso e calafríos. Tamén aparece unha cantidade importante de lesións ulcerativas na cavidade oral. Maniféstase un cambio no traballo do sistema autonómico:
- dor e ganas de baleirar os intestinos, especialmente pola mañá,
- diarrea crónica durante a noite,
- disfunción da vexiga
- boca seca
- desmaio
- perda de control sobre a defecación: mentres que as feces son liberadas involuntariamente.
Cun aumento significativo dos índices de glicosa, fórmase a sede incesante, o paciente usa unha cantidade crecente de fluído. A micción forzada leva a unha perda paulatina de electrólitos, a partir da cal só aumenta a deshidratación.
Causas da diarrea na diabetes
O principal factor é a penetración de virus ou compoñentes bacterianos no corpo. Pode ser os axentes causantes de gastroenterite, disentería, tifoide, así como doutras enfermidades. Outra causa de aparición chámase enteropatía de glute, na que unha persoa deixa de absorber parte da proteína que se atopa nas plantas de cereais.
A diarrea na diabetes pode desenvolverse como consecuencia da síndrome do intestino irritable. A afección caracterízase pola ausencia de helmintos ou bacterias, pero hai un trastorno grave de defecación. Non menos a miúdo, a aparición da patoloxía está influenciada pola enfermidade de Crohn, unha lesión específica dos nervios.
Non te esquezas das drogas individuais. Isto é destacable, xa que a diarrea é provocada non só por laxantes, senón tamén por antiácidos que conteñen magnesio, medicamentos para o tratamento de arritmias, certos tipos de anticoagulantes. Esta lista contén compostos con potasio, Digitalis e algúns diuréticos.
O que é perigosa diarrea
Como se observou anteriormente, esta condición provoca deshidratación e posteriormente coma. Como resultado, o corpo perde importantes reservas de fluído e para compensalo no tracto dixestivo - tírao do sangue. Preste atención a que:
- isto significa que as estruturas celulares absorben o fluído reducindo o volume de sangue que circula, que se fai máis groso,
- os indicadores de glicosa están aumentando rapidamente,
- coa diabetes tipo 2, o risco de resistencia á insulina é elevado, mentres que os riles sofren ata unha disfunción absoluta.
Unha combinación dunha enfermidade infecciosa, que vai acompañada de diarrea e patoloxía endocrina, recoñécese como extremadamente perigoso. Isto débese a que calquera infección aumenta a glicemia. A deshidratación provoca unha progresión aínda maior dos indicadores.
Medidas de diagnóstico
Realízanse exames e exames físicos, observando signos de deshidratación, por exemplo, sequedad e agravamento do turgor da pel, aumento da frecuencia cardíaca e un cambio na presión arterial. Ofrécese gastroscopia completa, colonoscopia, irrigoscopia e sigmoidoscopia. Todos eles permiten estudar as paredes internas do tracto gastrointestinal e do intestino groso, identificar danos na superficie mucosa e nos procesos inflamatorios.
Ofrécese un coprograma, examínanse as feces para a presenza de vermes. Un paso obrigatorio chámase ecografía, microscopía. Ten en conta que unha vez rematado o curso de rehabilitación, o re-diagnóstico é un requisito previo.
Síntomas e tratamento da cetoacidosis diabética na diabetes
A cetoacidosis diabética é unha grave complicación da diabetes, que representa unha ameaza para a vida humana e desenvólvese coa acumulación de cetonas (subprodutos do metabolismo de graxas).

Neste estado pódese desenvolver coma diabético, o tratamento é bastante complicado e longo, polo que é necesaria a asistencia médica de urxencia.
Síntomas e signos de cetoacidosis na diabetes
Con cetoacidosis, obsérvanse os seguintes síntomas:
- dor de cabeza
- intensa sede
- micción frecuente
- dor muscular
- alento afroitado
- perda de apetito
- vómitos
- dor abdominal
- respiración rápida
- irritabilidade
- somnolencia
- rixidez muscular
- taquicardia
- estado xeral de debilidade,
- estupor mental.

A cetoacidosis diabética é o primeiro signo de diabetes tipo 1 con insuficiente insulina no sangue. Aínda que tamén pode ocorrer en diabetes tipo 2 debido a un trauma ou infección cunha infección grave.
Causas da cetoacidosis:
- diversas feridas
- procesos inflamatorios no corpo,
- infección infecciosa
- intervención cirúrxica
- tomar antipsicóticos, diuréticos, hormonas e glucocorticoides atípicos,
- aumento da glicosa no sangue durante o embarazo,
- violación do funcionamento normal do páncreas, no que se detén a produción de insulina.
Para identificar a enfermidade, debes pasar unha proba de orina para acetona e unha proba de sangue para o azucre. Para o autodiagnóstico inicial, úsanse tiras de proba especiais para axudar a identificar corpos cetonas na orina.
En termos de severidade, a cetoacidosis diabética pode ser de tres tipos: lixeira (bicarbonato 16-22 mmol / l), media (bicarbonato 10-16 mmol / l) e grave (bicarbonato inferior a 10 mmol / l).
Descrición do tratamento para a cetoacidosis diabética
O obxectivo do tratamento é restaurar o equilibrio hídrico, os niveis de potasio, reducir a acidez e o azucre no sangue.
 O primeiro paso é aumentar os niveis de insulina. Para iso, elimine as causas que empeoran a condición do paciente e causen os síntomas da enfermidade.
O primeiro paso é aumentar os niveis de insulina. Para iso, elimine as causas que empeoran a condición do paciente e causen os síntomas da enfermidade.
Cun leve grao de cetoacidosis, a perda de líquido debe compensarse por bebidas pesadas e a administración de insulina mediante inxeccións subcutáneas.
Con severidade moderada, a cantidade do medicamento increméntase a razón de 0,1 U / kg cada 4-6 horas. A insulina adminístrase subcutaneamente ou intramuscularmente. Ademais, prescríbese a administración subcutánea de esplenina, a inxestión de ácido ascórbico, enterosorbentes e medicamentos como Panangin e Essensiale. Ademais, os enemigos de refresco están feitos para limpar.
Nos casos graves da enfermidade, o tratamento realízase con métodos de tratamento do coma diabético:
- insulinoterapia (por vía intravenosa),
- normalización dos riles e sistema cardiovascular,
- corrección da hipocalemia,
- terapia antibacteriana (tratamento da intoxicación de complicacións infecciosas),
- rehidratación (reposición de fluído no corpo introducindo unha solución isotónica de cloruro sódico).
Hospitalización por cetoacidosis diabética
Os pacientes están hospitalizados na unidade de coidados intensivos e de coidados intensivos. É necesario vixiar coidadosamente todos os indicadores vitais. O control realízase deste xeito:

- As probas xerais (sangue e urina) fanse inmediatamente despois do ingreso e logo cada 2-3 días.
- As probas de sangue para a creatinina, a urea, os cloruros séricos e o nitróxeno residual deben facerse inmediatamente e despois cada 60 horas.
- Cada hora realízase unha proba de sangue expresa. Isto faise ata que os indicadores baixen de 13-14 mmol, a análise faise cada 3 horas.
- A análise da concentración de acetona realízase cada 12 horas durante os primeiros 2 días, logo cada 24 horas.
- Cada 12 horas realízase unha análise do nivel de potasio e sodio no sangue.
- Antes de normalizar o equilibrio ácido-base, é necesario determinar o nivel de pH cada 12-24 horas.
- É necesario un control constante da presión venosa arterial e central, do pulso e da temperatura corporal (cada 2 horas).
- É necesario tomar lecturas de ECG polo menos 1 vez ao día.
- A micción é controlada ata que se elimina a deshidratación e o paciente recupere a conciencia.
- Os pacientes con desnutrición, así como que padecen alcoholismo crónico deberán ser probados para o fósforo.
Cetoacidosis diabética en nenos

Por primeira vez, esta condición ocorre en nenos como resultado do diagnóstico intempestivo da diabetes tipo 1. Os síntomas de aparencia son os mesmos que nos adultos. O tratamento da diabetes debe ser minucioso, porque depende da frecuencia con que se produza a cetoacidosis.
Esta enfermidade é máis común en nenos afroamericanos e españois con diabetes. En Rusia, a cetoacidosis diabética obsérvase na diabetes mellitus tipo 1 nun 35% dos nenos.
O tratamento é o mesmo que nos adultos e debe iniciarse de inmediato. A rehidratación debe realizarse con extrema precaución, controlando coidadosamente a inxestión de líquidos por mor do risco de desenvolver edema cerebral.
As consecuencias e a prevención da cetoacidosis diabética

Se se atopan corpos cetonas na orina, é necesario tomar medidas para excluílas do corpo, así como eliminar outros síntomas da enfermidade. Ademais, cómpre controlar os niveis de azucre, comer puntualmente, limitar o consumo de alcol, evitar o esforzo físico e o estrés.
É especialmente necesario coidar o número de corpos cetonas en procesos inflamatorios (amigdalite, infeccións respiratorias agudas, gripe), infeccións, vertedura, infarto de miocardio, diversas lesións, intervencións cirúrxicas, así como durante o embarazo.
Se non consulta a un médico a tempo e non realiza o tratamento necesario, a enfermidade ameaza cun coma, ademais, é posible un desenlace fatal. A terapia moderna nunha idade nova reduciu a porcentaxe de mortes asociadas a cetoacidosis. Na vellez segue o risco, polo que é necesario urxente tratamento para comezar a tempo, para eliminar a causa e os síntomas.
Na casa pódese compensar a deficiencia de insulina por usar bebidas azucradas (té con 3 culleres de sopa de azucre ou mel, zume de froitas doces).
Por que aparece a micción frecuente con diabetes?
Querendo comprender os procesos que se producen no corpo durante unha enfermidade, a xente pregúntase por que coa diabetes mellitus, a micción frecuente non dá descanso nin día nin noite. A resposta a esta pregunta está escondida nas características de trastornos metabólicos que afectan os riles, a vexiga e os procesos que se producen neles.
Causas e síntomas
Os expertos identifican dous factores importantes que afectan a frecuencia da micción. Primeiro de todo, trátase dun intento fisiolóxico de eliminar o exceso de glicosa do corpo. O seguinte factor é o dano ás terminacións nerviosas causadas polo desenvolvemento da enfermidade. Falando disto, é necesario prestar atención a que o ton da vexiga é máis débil e os cambios son irreversibles co paso do tempo.
É bastante raro excluír tal ouriço na diabetes mellitus fai posible rexeitar certos medicamentos ou calquera alimento. Non obstante, coa enfermidade presentada, nin esta nin certos exercicios físicos son tan eficaces e, polo tanto, hai que ter algunhas medidas adicionais. Primeiro cómpre familiarizarse cos síntomas dunha condición patolóxica para comprender mellor por que devanditos procesos ocorren na diabetes.
Dando conta das manifestacións clínicas, debe destacarse a asignación de ouriños lixeiros nunha cantidade importante, así como a perda de peso súbita. Ademais recoméndase prestar atención a un alto grao de fatiga e picazón na rexión inguinal. Para as representantes femininas, os problemas presentados comezan a empeorar na fase de planificación do embarazo, cando xa hai cambios graves no traballo do corpo, incluíndo trastornos endocrinos.
A micción frecuente nunha muller pode asociarse a síntomas como adormecemento das extremidades superiores ou inferiores, sede constante - incluso de noite.
Ademais, os expertos insisten en ter en conta manifestacións como a boca seca, así como a inflamación dos xenitais, o máis característico dos nenos (en particular, das nenas). É necesario prestar atención a que:
- en bebés e nenos pequenos, un cambio na cantidade de alta é moito máis difícil de identificar, especialmente se se usan cueiros,
- determinar a enfermidade emerxente nun neno será posible por sede constante, ansiedade permanente e choro. Ademais, non debemos esquecer o baixo peso corporal e o comportamento sedentario lento,
- un neno da boca pode cheirar a acetona, que xa é un claro signo de diabetes.
Se hai sospeitas do desenvolvemento da enfermidade, recoméndase encarecidamente consultar a un especialista para someterse a todos os exames pertinentes e comezar o curso de recuperación.