Tecnoloxías innovadoras para o tratamento da diabetes

A diabetes mellitus tipo 2 (T2DM) é unha enfermidade sistémica no desenvolvemento da cal as células do corpo perden a súa sensibilidade á insulina e deixan de absorber a glicosa, como resultado da cal comeza a instalarse no sangue.
Para evitar a acumulación excesiva de azucre no sangue, os médicos recomendan que os diabéticos se adhieran constantemente a unha dieta e exercicio baixo en carbohidratos.
Non obstante, estas medidas non sempre dan un resultado positivo e a enfermidade comeza a progresar, o que obriga a unha persoa a pasar a eventos máis graves - a someterse a cursos de tratamento médico. Pero hai algo novo no tratamento da diabetes tipo 2, do que falaremos agora.
Unhas palabras sobre a enfermidade
A diferenza da diabetes mellitus tipo 1, o T2DM é moito mellor tratable, por suposto, se o comeza oportuno. Con esta enfermidade, o traballo do páncreas consérvase, é dicir, non hai deficiencia de insulina no corpo, como no primeiro caso. Polo tanto, a terapia de reposición non é necesaria aquí.
Non obstante, dado que co desenvolvemento de T2DM, os niveis de azucre no sangue superan a norma, o páncreas "cre" que non funciona totalmente e aumenta a produción de insulina. Como resultado disto, o órgano está sometido constantemente a graves tensións, o que causa un dano gradual nas súas células e a transición de T2DM a T1DM.
Por iso, os médicos recomendan que os seus pacientes controlen regularmente os niveis de azucre no sangue e, se aumentan, tomen medidas inmediatas que permitan reducilo ata límites normais. Con T2DM, basta con seguir unha dieta e exercitar unha actividade física moderada. Se isto non axuda, pode recorrer á axuda de medicamentos para reducir o azucre.
Pero todos estes tratamentos contra a diabetes están desactualizados.
E tendo en conta que o número de persoas que padecen esta enfermidade aumenta cada ano, os médicos están a usar cada vez máis o novo tratamento contra a diabetes tipo 2 que ofrecen científicos e varias empresas farmacéuticas. ¿Permiten derrotar esta enfermidade, ou polo menos evitar a súa progresión? Isto e moito máis falaremos agora.
Os novos métodos para tratar o T2DM suxiren o uso de medicamentos de última xeración, que inclúen as chamadas glitazonas. Divídense en dous grupos: pioglitazonas e rosiglitazonas.
Estas substancias activas contribúen á estimulación de receptores situados nos núcleos dos tecidos adiposos e musculares.
Cando estas receitas están activadas, prodúcese un cambio nas transcricións dos xenes responsables da regulación do metabolismo da glicosa e dos lípidos, como resultado das cales as células do corpo comezan a relacionarse coa insulina, absorbendo a glicosa e impedindo que se estableza no sangue.
O mecanismo de acción das glitazonas
Os seguintes medicamentos pertencen ao grupo das pioglitazonas:
A inxestión destes medicamentos realízase só 1 vez ao día, independentemente da hora de comer alimentos. No inicio do tratamento, a súa dosificación é de 15-30 mg.
No caso de que a pioglitazona non dea resultados positivos en tales cantidades, a súa dose aumentarase a 45 mg.
Se o medicamento se toma en combinación con outros fármacos para o tratamento da T2DM, a súa dosificación máxima non debe superar os 30 mg por día.
En canto ás rosiglitazonas, os seguintes fármacos pertencen ao seu grupo:
Estes últimos medicamentos tómanse por vía oral varias veces ao día, tamén independentemente da hora de comer.
Nas fases iniciais da terapia, a dosificación diaria de rosinlitazona é de 4 mg (2 mg á vez). Se non se observa o efecto, pódese aumentar a 8 mg.
Cando se realiza terapia combinada, estes fármacos tómanse en doses mínimas - non máis de 4 mg ao día.
A droga "Actos" refírese a unha nova clase de drogas
Recentemente, estes medicamentos úsanse cada vez máis en medicina para tratar a diabetes tipo 2. Tanto rosiglitizans como pioglitazonas teñen numerosas vantaxes. A súa recepción proporciona:
- diminución da resistencia á insulina,
- bloquear a lipólise, o que leva a unha diminución da concentración de ácidos graxos libres no sangue, o que afecta negativamente á redistribución do tecido adiposo,
- diminución dos triglicéridos,
- aumento dos niveis de sangue de HDL (lipoproteínas de alta densidade).
Grazas a todas estas accións, ao tomar estes fármacos, conséguese unha compensación estable pola diabetes mellitus - o nivel de azucre no sangue está case sempre dentro dos límites normais e o estado xeral do paciente mellora.
Non obstante, estas drogas tamén teñen desvantaxes:
- As glitazonas son inferiores en eficacia aos seus "irmáns", que se relacionan con grupos sulfonilurea e metforminas,
- As rosiglitazonas están contraindicadas en caso de problemas do sistema cardiovascular, xa que poden provocar un ataque cardíaco ou un ictus (e o sistema cardiovascular está afectado principalmente polo desenvolvemento da diabetes)
- As glitazonas aumentan o apetito e aumentan o peso corporal, o que é moi indesexable no desenvolvemento da diabetes tipo 2, xa que isto pode levar a outros problemas de saúde e á transición de T2DM a T1DM.
Debido á presenza dun gran número de efectos secundarios e contraindicacións nestes medicamentos, é imposible tomalos sen o coñecemento dun médico
Indicacións e contraindicacións
As pioglitazonas e rosiglitazonas poden usarse tanto como fármacos autónomos para o tratamento da T2DM, como en combinación con sulfonilurea e metformina (a terapia combinada úsase só para enfermidades graves). Por regra xeral, prescríbense só se a terapia dietética e a actividade física moderada non dan un resultado positivo.
As principais contraindicacións para o uso de pioglitazonas e rosiglitazonas son as seguintes condicións fisiolóxicas e patolóxicas:
- embarazo e lactación
- idade ata 18 anos
- diabete mellitus tipo 1 e outras condicións nas que é necesaria a insulinoterapia,
- superando o nivel de ALT en máis de 2,5 veces,
- enfermidades hepáticas en fase aguda.
O medicamento "Avandia" debe ser prescrito só por un médico
Ademais de que estes medicamentos de nova xeración teñen contraindicacións, tamén teñen efectos secundarios. Na maioría das veces, cando son tomados en pacientes, obsérvanse os seguintes:
Novos medicamentos para a diabetes tipo 2
- Edema, cuxa aparencia é causada pola capacidade dos compoñentes activos destes fármacos para reter o fluído no corpo. E isto pode afectar negativamente ao traballo do sistema cardiovascular, aumentando os riscos de desenvolver insuficiencia cardíaca, infarto de miocardio e outras condicións que poñen a vida do paciente.
- Unha diminución do nivel de hemoglobina no sangue (anemia), que está chea de aparición de problemas por parte do cerebro, xa que comeza a sufrir a fame. Na maioría dos casos, debido á anemia, hai unha violación da circulación cerebral, diminución da patencia de impulso, excitabilidade do SNC, etc. Todas estas condicións afectan negativamente o estado xeral do paciente.
- Violación das funcións dos encimas hepáticos (ALT e AST), que se converte na causa do desenvolvemento da insuficiencia hepática e outras condicións patolóxicas.Polo tanto, ao tomar pioglitazonas e resiglitazonas, ten que facer regularmente unha proba de sangue bioquímica. E niso
se o nivel destas enzimas supera os valores normais en máis de 2,5 veces, é necesaria a cancelación inmediata destes fármacos.
Importante! As glitazonas afectan o sistema reprodutivo, provocando a aparición da ovulación precoz en mulleres con pausa perenne, o que aumenta significativamente o risco de embarazo.
E dado que estes fármacos poden provocar a aparición de diversas anormalidades no feto, sempre debe usarse un anticonceptivo médico fiable cando se somete a un tratamento médico durante as relacións sexuais.
Outro novo grupo de fármacos que recentemente comezaron a usarse para tratar a diabetes tipo 2. Entre estes, os máis populares son Exenatide e Sitagliptin. Por regra xeral, estes fármacos úsanse en combinación con Metformin.
- aumento da secreción de insulina,
- regulación da produción de zume gástrico,
- ralentiza os procesos de dixestión e absorción de alimentos, o que asegura a supresión da fame e a perda de peso.
Ao tomar ingretinomiméticos, pode ocorrer náuseas e diarrea. Non obstante, segundo os médicos, estes efectos secundarios ocorren só no inicio da terapia. En canto o corpo se acostuma á droga, estes desaparecen (leva uns 3-7 días).
As incretinomiméticas son medicamentos moi potentes e, se se usan de forma inadecuada, poden causar graves problemas de saúde.
Estes medicamentos proporcionan un aumento do nivel de insulina no sangue e bloquean a síntese de glucagón, debido ao cal o nivel de azucre no sangue está estabilizado e o estado xeral do paciente é mellorado. Os ingretinomiméticos teñen un efecto duradeiro, polo tanto, para obter resultados duradeiros, a súa inxestión é suficiente para realizar só 1 vez ao día.
A desvantaxe destes fármacos é que aínda se entenden mal, se usaron na práctica médica non hai moito tempo e custan moito máis que os seus "irmáns".
A terapia con células nai para a diabetes tipo 2 é un método caro pero máis eficaz. Úsase só en casos extremos, cando o tratamento con drogas non dá resultados.
O uso de células nai no tratamento da diabetes pode obter os seguintes resultados:
- restauración completa das funcións do páncreas e aumento da secreción de insulina,
- normalización de procesos metabólicos,
- eliminación de enfermidades endocrinas.
Grazas ao uso de células nai, faise posible desfacerse completamente da diabetes, que antes non era realista. Non obstante, este tratamento ten inconvenientes. Ademais de que este método é moi caro, tamén foi pouco estudado, e o uso de células nai nun paciente pode provocar reaccións inesperadas do corpo.
As principais razóns para o desenvolvemento da diabetes tipo 2 son a tensión nerviosa frecuente e o estrés, que provocan a produción de tales hormonas no corpo como a tiroxina e a adrenalina. Para que estas hormonas sexan procesadas, o corpo necesita moito osíxeno, que pode obter na cantidade adecuada só a través dun intenso esforzo físico.
A magnetorepia proporciona restauración do sistema nervioso central e mellora do estado psicoemocional do paciente
Pero dado que a maioría das persoas non teñen tempo para facer deporte, estas hormonas acumúlanse no corpo, provocando nel diversos procesos patolóxicos. E comeza a desenvolverse a diabetes tipo 2.
Neste caso, é moi eficaz o uso de magnetoterapia, que activa o traballo de todos os órganos internos e promove o procesamento activo de tiroxina e adrenolina, inhibindo así a progresión da enfermidade e normalizando os niveis de azucre no sangue.
Non obstante, o uso de magnetoterapia non sempre é posible. Ten as súas contraindicacións, que inclúen:
- tuberculose
- embarazo
- hipotensión
- alta temperatura
- enfermidades oncolóxicas.
A pesar de que na medicina apareceron moitos métodos para tratar a diabetes tipo 2, debe entenderse que todos son mal comprendidos. O seu uso pode levar a consecuencias inesperadas. Polo tanto, se decides probar os máis recentes métodos para tratar esta enfermidade, pensa con atención e discute todos os matices co teu médico.
Innovacións no tratamento e prevención da diabetes tipo 1 e tipo 2: as últimas novas e os métodos máis modernos

Os pacientes con diagnóstico de diabetes mellitan reaccionan de xeito diferente a estas "noticias".
Algúns entran no pánico, outros renuncian ás circunstancias e intentan acostumarse a un novo modo de vida canto antes.
Pero, en calquera caso, todos os diabéticos están interesados en desenvolvementos innovadores, cos que se pode desfacerse definitivamente da enfermidade, entón detense os procesos diabéticos durante moito tempo.
Por desgraza, non hai xeitos de curar completamente a diabetes. Non obstante, é posible que, unha vez probados algúns novos métodos de tratamento, te sentes moito mellor.
Novas mundiais sobre a diabetes tipo 1
Como vostede sabe, a patoloxía diabética tipo 1 desenvólvese debido á perda da capacidade das células do páncreas de producir insulina.
Tal enfermidade ten síntomas pronunciados e rápido desenvolvemento.
Ademais dunha predisposición hereditaria, os factores que causan tal diabetes poden ser unha infección transmitida, tensión nerviosa constante, mal funcionamento do sistema inmunitario e outros.ads-mob-1
Anteriormente, un ataque de diabetes tipo 1 só era posible con inxeccións de insulina. Nos últimos anos produciuse un avance nesta área.
Agora a diabetes tipo 1 pode tratarse con novos métodos, que se basean no uso de células hepáticas modificadas e na súa capacidade para producir insulina baixo certas condicións.
Insulina continua: o avance máis esperado
Como vostede sabe, a insulina moderna, que é usada polos diabéticos, ten unha longa duración, contribuíndo a unha diminución gradual dos niveis de azucre, así como acelerada.
Para estabilizar o benestar, os pacientes usan ambos tipos de medicamentos. Non obstante, incluso unha combinación hábil das opcións enumeradas do medicamento non permite obter un efecto estable.
Por iso, durante moitos anos, a insulina continua seguiu sendo un soño para os diabéticos. Relativamente recentemente, os científicos aínda conseguiron un avance.
Por suposto, esta non é unha insulina permanente, implicando unha única administración do medicamento. Pero aínda así, esta opción é xa un importante paso adiante. Estamos falando de insulina de longa acción, inventada por científicos estadounidenses.
O efecto prolongado conséguese debido á presenza de aditivos de polímero na composición do produto, que permiten proporcionar ao corpo a hormona GLP-1.ads-mob-2 necesaria para un estado saudable
Transplante de graxa parda
O experimento realizouse en roedores de laboratorio e a súa eficacia era evidente.
Despois do proceso de transplante, o nivel de glicosa no corpo diminuíu e non aumentou co paso do tempo.
Como resultado, o corpo xa non precisaba altas doses de insulina.
A pesar dos bos resultados, segundo os científicos, a metodoloxía require estudo e probas adicionais, que precisan fondos considerables.
Transformación das células nai en células beta
Os médicos lograron demostrar que o inicio do proceso diabético prodúcese cando o sistema inmunitario comeza a rexeitar as células beta responsables da produción de insulina no páncreas.
Non obstante, relativamente recentemente, os científicos lograron detectar outras células beta no corpo, que segundo os expertos, se se usan correctamente, poderían substituír completamente o análogo rexeitado pola inmunidade.
Outras novidades
Hai tamén algúns outros avances innovadores dirixidos á loita contra a diabetes.
Un dos métodos máis importantes, aos que os especialistas están a prestar moita atención, é obter novas células pancreáticas mediante a impresión 3D de novos tecidos.
Ademais do método mencionado anteriormente, merece especial atención o desenvolvemento de científicos australianos. Atoparon a presenza da hormona GLP-1, que é a responsable da produción de insulina, no veleno do echidna e o ornitorrinco.
Segundo os científicos, nos animais, a acción desta hormona supera con moito á contraparte humana en termos de estabilidade. Debido a estas características, a sustancia extraída do veleno animal pode utilizarse con éxito no desenvolvemento dun novo medicamento antidiabético.
Novas en diabetes tipo 2
Se falamos de diabetes tipo 2, o motivo do desenvolvemento de tal patoloxía é a perda da capacidade de usar insulina polas células, como resultado do que se pode acumular no corpo un exceso de azucre, senón tamén da propia hormona.
Segundo os médicos, o principal motivo da falta de sensibilidade do corpo á insulina é a acumulación de lípidos no fígado e nas células musculares.
Neste caso, o groso de azucre permanece no sangue. Os diabéticos que padecen unha enfermidade do segundo tipo usan inxeccións de insulina moi raramente. Por iso, para eles, os científicos están a desenvolver métodos lixeiramente diferentes para eliminar a causa da patoloxía.
Método de disociación mitocondrial
O método está baseado no xuízo de que o motivo principal para o desenvolvemento da patoloxía é a acumulación de lípidos en músculos e células do fígado.
Neste caso, os científicos levaron a cabo a eliminación de exceso de graxa corporal nos tecidos mediante unha preparación modificada (unha das formas da FDA). Como resultado do esgotamento de lípidos, a célula restaura a capacidade de percibir insulina.
Actualmente, a droga está a probarse con éxito en mamíferos. Non obstante, é probable que para unha persoa sexa útil, eficaz e seguro.ads-mob-1
Incretinas: un novo fito na terapia
As incretinas son hormonas que promoven a produción de insulina. Tomar medicamentos deste grupo axuda a reducir os niveis de glicosa no sangue, estabilizar o peso, cambios positivos no corazón e nos vasos sanguíneos.
As incretinas excluen o desenvolvemento de hiperglicemia.
As glitazonas son medicamentos innovadores deseñados para aumentar a sensibilidade das células á insulina.
Os comprimidos son tomados durante unha comida e lavados con auga. A pesar de que as glitazonas proporcionan un bo efecto, é imposible curar a diabetes usando tales pílulas.
Non obstante, o uso constante de drogas deste grupo contribúe ao desenvolvemento de efectos secundarios: edema, fraxilidade dos ósos, aumento de peso.
Células nai
Ademais do uso de medicamentos para reducir o azucre, o tratamento da enfermidade mediante a eliminación da patoloxía celular non pode ser menos eficaz na loita contra a diabetes tipo 2.
O proceso implica dous pasos. En primeiro lugar, o paciente vai á clínica, onde toma a cantidade necesaria de material biolóxico (sangue ou líquido cefalorraquídeo).
A continuación, as células son tomadas da porción tomada e propagadas, aumentando o seu número unhas 4 veces. Despois diso, as células recén cultivadas introdúcense no corpo, onde comezan a encherse no espazo danado dos tecidos.
Magnetoterapia
A diabetes tipo 2 pode tratarse con magnetoterapia. Para iso, use un dispositivo especial que emita ondas magnéticas.
A radiación afecta favorablemente ao traballo de órganos e sistemas internos (neste caso, vasos sanguíneos e corazón).
Baixo a influencia das ondas magnéticas prodúcese un aumento da circulación sanguínea, así como o seu enriquecemento con osíxeno. Como resultado, o nivel de azucre baixo a influencia das ondas do aparello diminúe.
Drogas modernas para baixar o azucre no sangue
Entre os medicamentos modernos dirixidos a reducir a glicosa no sangue hai que incluír Metformin ou Dimethyl Biguanide.
O medicamento axuda a reducir o azucre no sangue, a aumentar a sensibilidade das células á insulina, así como a reducir a absorción de azucres no estómago e acelerar a oxidación de ácidos graxos.
En combinación co citado axente, tamén se poden usar Glitazona, insulina e sulfonilureas.
A combinación de medicamentos non só consegue obter un resultado positivo, senón tamén consolidar o efecto.
Descubrimentos recentes en prevención de enfermidades
A pesar da variedade de métodos innovadores, o xeito máis eficaz de manter a saúde é seguir unha dieta.
Tamén hai que esquecer renunciar a malos hábitos e probas de sangue regulares ao azucre no caso dunha predisposición hereditaria ao desenvolvemento de diabetes.ads-mob-2
Sobre os novos métodos para tratar a diabetes tipo 1 e tipo 2 nun vídeo:
Se lle diagnosticaron diabetes e desexa probar un dos métodos innovadores de tratamento, informa o seu médico. É posible que este tipo de terapia axude a obter o efecto desexado e a desfacerse dos ataques de hiperglicemia durante moito tempo.
Síntomas e causas da diabetes
Hai dous tipos de enfermidades:
- o primeiro tipo (xorde se hai unha predisposición hereditaria ao longo dun camiño recesivo),
- o segundo tipo (con localización xenética, ao longo do camiño dominante).
Ademais de fracasos hereditarios, hai outros factores que provocan a diabetes tipo 2:
- anticorpos beta no sangue,
- trastornos metabólicos
- obesidade
- aterosclerose
- enfermidades do sistema cardiovascular,
- ovario poliquístico,
- vellez
- estres frecuentes
- estilo de vida pasivo.
Os síntomas da enfermidade non aparecen de inmediato e moitas veces un problema pódese detectar só despois de análises de sangue de laboratorio. Non obstante, ante os seguintes síntomas, paga a pena tomar todas as medidas necesarias. Estes inclúen:
As perturbacións visuais deberían alertar á persoa.
- discapacidade visual
- fame e sede constantes
- infeccións vaxinais frecuentes
- cheiro a acetona da boca e da orina,
- deterioración da coagulación,
- perda de peso súbita.
Os científicos demostraron que as persoas da raza caucásica son máis propensas a ser afectadas en todo o mundo.
Tratamentos innovadores
Os novos tratamentos para a diabetes son algúns dos problemas médicos máis desenvolvidos. Os desenvolvementos innovadores para diabéticos poden ser un gran avance e un xeito de desfacerse do problema de forma rápida e sen rastro. Non todas estas tecnoloxías tómanse en serio, e incluso algunhas son consideradas pouco convencionais. Non obstante, non confunda a última medicina ou vacinación, que pode usarse no tratamento da diabetes tipo 2 coa medicina alternativa.
Medicina moderna
O tratamento da diabetes non se pode realizar sen o uso de drogas. A medicina ofrece unha gama bastante ampla de medicamentos, pero non todos poden eliminar rapidamente as causas da diabetes, e para que a terapia sexa efectiva é necesario eliminar as causas raíz. A investigación sobre as últimas drogas baséase nunha combinación de medicamentos xa coñecidos. O enfoque moderno da terapia farmacéutica para o tratamento da diabetes tipo 1 ou 2 realízase en 3 etapas:
- o uso de "Metformin" ou "Dimetilbiguanida", que reducen o azucre no sangue e aumentan a sensibilidade do tecido ás substancias,
- o uso do mesmo tipo de medicamentos para reducir o azucre,
- se non se mellora, realízase insulinoterapia.
Volver á táboa de contidos
Transplante a graxa que non?
Outro método pouco convencional para tratar a "doenza doce" é o transplante de graxa marrón. Esta é unha das capas de tecido que os animais e os recentemente nados teñen no pescozo dos riles, omoplatos e costas. Un transplante desta sustancia pode reducir significativamente a necesidade de insulina, normalizar o metabolismo dos hidratos de carbono debido á captación de moléculas de glicosa polas células lipídicas da capa parda do tecido adiposo. Non obstante, ata o momento, tales procedementos considéranse non convencionais e precisan máis investigacións.
Vacinacións por problemas: a recuperación é posible
As innovacións no tratamento da diabetes ofrecen o uso de inxeccións especiais que poidan evitar o desenvolvemento da enfermidade. O mecanismo de acción destes fármacos é o de "adestramento": as drogas introducidas bloquean a capacidade do sistema inmunitario para destruír as células B e cambiar parcialmente o ADN. As moléculas modificadas paran os procesos inflamatorios e, polo tanto, a diabetes deixa de progresar.
Para curar unha sobredose?
O tratamento da diabetes, dirixido a mellorar a condición do paciente, normalizar os niveis de azucre e protexer as células B, chámase terapia ortomolecular na medicina. Este método implica a inxestión dunha alta dose de substancias especiais, como aminoácidos para a diabetes, complexos vitamínicos e minerais. Tales sustancias son necesarias para a curación con éxito da diabetes. Penetran no corpo utilizándoos en diferentes formas: polvos, suspensións, comprimidos.
Non hai estudos que confirmen a eficacia deste método.
Dispositivos de terapia non convencionais
Outro método de tratamento moderno para a diabetes é o uso de ferramentas especiais que axudan a mellorar o metabolismo e normalizar os niveis de glicosa no sangue. Podes atopar tales dispositivos nalgunhas institucións médicas e usalos só despois de consultar a un médico. O especialista selecciona de xeito independente o dispositivo e determina o modo de uso.
Magnetoturbotrón
Mediante o uso dun dispositivo especial, é posible mellorar o estado do paciente: normalizar os procesos metabólicos mediante a exposición dunha persoa a un campo magnético. O propio dispositivo está deseñado en forma de cápsula, con sensores de vibración especiais colocados no interior que poden penetrar ata calquera profundidade de tecido.
Tecnoloxías innovadoras no tratamento da diabetes
Unha bomba de insulina é un pequeno dispositivo médico (do tamaño dun teléfono móbil). Debido ao seu pequeno tamaño, o dispositivo é case imperceptible baixo a roupa, é conveniente levalo nun peto ou nun cinto.
A función principal da bomba é a administración continua de insulina de acción ultra-curta na graxa subcutánea. A droga aliméntase a través dun pequeno tubo de plástico flexible - un catéter, que se instala mediante un inyector especial e está fixado no seu lugar cunha axuda de banda.
O modo de administración de insulina usando unha bomba é similar ao traballo dun páncreas sa. Para simular a secreción normal de insulina basal entre as comidas e a noite, o dispositivo administra continuamente o fármaco en micro doses. A cantidade de medicación administrada é preprogramada polo médico que o atende en función das necesidades individuais do paciente. Antes de comer, o paciente inxecta de xeito independente a cantidade requirida de insulina premendo o botón da bomba. A isto chámaselle bolo. As bombas modernas teñen o chamado "bolus advisor": un programa integrado que che indica que dose de insulina é mellor inxectar. Usando unha bomba, pódese dispensar insulina significativamente con máis precisión que cunha xeringa. Ademais, moitas bombas están equipadas cun dispositivo para o seguimento continuo dos niveis de azucre no sangue e apágase cando a glicemia diminúe ata un nivel crítico. O catéter da bomba debe cambiarse unha vez cada tres días, polo que non hai necesidade de facer inxeccións múltiples.A terapia con insulina bomba é a opción máis fisiolóxica da terapia intensiva coa insulina ata a data. O único inconveniente deste método é o elevado custo do dispositivo e o seu mantemento.
Sistemas de control continuo dos niveis de glicosa no sangue - CGMS (sistemas de control continuo da glicosa)
Un sistema típico para o seguimento continuo dos niveis de glicosa no sangue consta de tres partes:
1) Un pequeno sensor que se introduce subcutáneamente. Usándoo, aproximadamente cada 10 segundos, determínase o nivel de glicosa no fluído tisular, tras o cal os datos son transmitidos ao monitor. O sensor pode estar na graxa subcutánea durante 3-5 días, tras o que debe ser substituído.
2) Un monitor é un dispositivo médico informático que rexistra e / ou mostra en tempo real o nivel de glicosa no sangue. Para configurar o monitor é necesario medir o azucre 4-5 veces ao día usando un glucómetro e introducir o resultado no dispositivo.
3) O fío que conecta o sensor e o monitor. Non obstante, nalgúns datos CGMS modernos transmítense mediante ondas de radio.
Para procesar os datos recibidos mediante software especial. O resultado do estudo pódese presentar, tanto en forma de gráficos, como en forma de diagramas que reflicten as flutuacións da glicosa no sangue. É necesario anotar no diario todos os eventos que afectan o azucre no sangue: o momento da toma e a cantidade de alimentos comidos, tomar medicamentos, durmir, información sobre a actividade física para simplificar a descodificación dos datos.
O CGMS é indispensable para detectar hipoglucemia latente e nocturna, "síndrome da madrugada", fluctuacións de azucre debido a unha violación da dieta ou doses mal seleccionadas de insulina.
Os preparados de insulina para inhalación están aprobados durante varios anos nos Estados Unidos. Os pacientes inhalan unha preparación en po seca usando un dispositivo especial, despois do cal o medicamento é absorbido directamente no sangue. A administración inhalada de insulina evita múltiples inxeccións. Os estudos clínicos demostran que o uso deste método de entrega de medicamentos permite obter unha boa glicemia na diabetes tipo 1 nun 80% dos casos. A verdade, a insulina inhalada ten varios inconvenientes: baixa precisión na dosificación, incapacidade de uso en fumadores e con infeccións nas vías respiratorias superiores. A pesar de que este método aínda require algunha mellora, é moi prometedor. Só se pode esperar cando estas drogas sexan aprobadas para o seu uso no noso país.
O desenvolvemento de novos medicamentos para a redución de azucre estase levando a cabo intensamente en todo o mundo. O avance científico da última década foi o descubrimento dun grupo fundamentalmente novo de drogas: a incretinomimética.
As incretinas son hormonas naturais que son secretadas polas células intestinais en resposta a alimentos que conteñen hidratos de carbono. Estes inclúen o péptido-1 (GLP-1) e o polipéptido insulinotrópico dependente da glicosa (HIP). Entrar no torrente sanguíneo: estas substancias afectan a parte endocrina do páncreas, estimulando a produción de insulina. Ademais, inhiben a secreción de glucagón, unha hormona que promove a liberación de azucre no sangue do fígado e retarda o baleiro do estómago, o que leva a unha sensación de plenitude máis longa.
Está demostrado que en pacientes con diabetes tipo 2, a produción das súas propias incretinas está prexudicada. Isto débese en parte a que as incretinas son destruídas rapidamente baixo a influencia do encima DPP-4 (dipeptidil peptidase-4). Hai dous grupos de fármacos: inhibidores do DPP-4 que prolongan a duración da circulación das súas propias incretinas, e análogos do GLP-1 que son insensibles á acción deste encima.Os estudos demostran que os fármacos de tipo incretina reducen o HbA1c nun 0,5% -1%, contribúen á perda de peso e nunca provocan hipoglucemia.
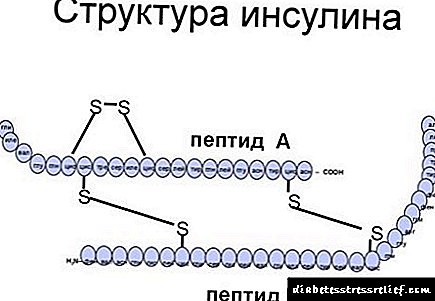
Pramlintida (amilina sintética)
Pramlintida é un análogo da amilina, unha hormona proteica que é secretada ao sangue polas células β pancreáticas xunto coa insulina como resposta á inxestión de alimentos. En pacientes con diabetes tipo I, a secreción de amilina está case completamente ausente (así como a insulina). O uso de amilina sintética en combinación coa insulina terapéutica está asociado a unha diminución da hemoglobina glicada e a perda de peso. Pramlintida contribúe ao mantemento a longo prazo dunha sensación de plenitude, diminúe o baleiro do estómago e inhibe a secreción de glucagón. O análogo sintético da amilina tamén está aprobado e foi usado con éxito nos Estados Unidos desde 2009 para o tratamento da diabetes mellitus tipo 1 e tipo 2 en combinación coa insulina.
Ademais, hai moitos inventos interesantes que, sen esaxeración, poden situarse entre as tecnoloxías do futuro. Así, por exemplo, creouse un virus mediante bioingeniería, despois da infección, as células intestinais comezan a segregar insulina. Outro grupo de investigadores crearon lentes de contacto que miden o nivel de azucre no fluído lacrimóxeno e transmiten esta información a un teléfono móbil. Está en marcha un traballo intensivo para crear un páncreas artificial. Quizais nun futuro próximo algunhas destas tecnoloxías se convertan nunha realidade e axudarán a millóns de persoas con diabetes.
CS Medica, 1998-2019
Todos os dereitos reservados.
Novos tratamentos para a diabetes: innovacións e medicamentos modernos en terapia
Hoxe, a medicina moderna desenvolveu diversos tratamentos para a diabetes. O tratamento moderno da diabetes implica o uso de diversos métodos, tanto medicamentos como efectos fisioterapéuticos no corpo do paciente con diabetes tipo 2.
Cando se identifica no corpo, tras diagnosticar a diabetes, aplícase primeiro a monoterapia, que consiste en seguir unha dieta estrita. No caso de que as medidas adoptadas para un paciente con diabetes mellitus non sexan suficientes, seleccionaranse e prescríbense medicamentos especiais para o seu uso, cuxa acción está dirixida a reducir a cantidade de azucre no sangue.
Algúns medicamentos modernos non exclúen a posibilidade de consumir hidratos de carbono. O uso de tales drogas para a diabetes mellitus tipo 2 evita o desenvolvemento dun estado hipoglucemático en humanos.
Seléctase un medicamento e desenvólvese un réxime de tratamento do paciente de acordo coas características individuais do corpo humano que padecen diabetes mellitus tipo 2 e os datos obtidos durante o exame do paciente.
A elección da terapia e o seu propósito
 Os métodos de tratamento moderno da diabetes mellitus tipo 2 implican o uso de varios métodos para controlar o contido de glicosa no corpo do paciente durante o tratamento da enfermidade. O punto máis importante da terapia é a elección do réxime e dos medicamentos que se usan para tratar a diabetes tipo 2.
Os métodos de tratamento moderno da diabetes mellitus tipo 2 implican o uso de varios métodos para controlar o contido de glicosa no corpo do paciente durante o tratamento da enfermidade. O punto máis importante da terapia é a elección do réxime e dos medicamentos que se usan para tratar a diabetes tipo 2.
O tratamento moderno da diabetes tipo 2 coa axuda de medicamentos non aboliu os requisitos para a aplicación de recomendacións encamiñadas a cambiar o estilo de vida do paciente.
Os principios da terapia dietética son:
- Cumprimento das normas sobre nutrición fraccionada. Debe comer 6 veces ao día. A comida debe facerse en pequenas porcións, seguindo o mesmo horario de comida.
- Se tes un sobrepeso, úsase unha dieta baixa en calorías.
- Aumento da inxestión dietética, rica en fibra.
- Limitar a inxestión de alimentos ricos en graxas.
- Reducindo o consumo diario de sal.
- Unha excepción á dieta son as bebidas que conteñen alcohol.
- Aumento da inxestión de alimentos ricos en vitaminas.
Ademais da terapia dietética no tratamento da diabetes tipo 2, utilízase activamente a educación física. A actividade física está recomendada para pacientes que teñen diabetes tipo 2 baixo o mesmo tipo de camiñar, nadar e andar en bicicleta.
O tipo de actividade física e a súa intensidade son seleccionados individualmente para cada paciente que ten diabetes tipo 2. Considere á hora de seleccionar a carga debe:
- idade do paciente
- estado xeral do paciente
- a presenza de complicacións e enfermidades adicionais,
- actividade física inicial, etc.
O uso de deportes no tratamento da diabetes permítelle afectar positivamente a taxa de glicemia. Os estudos médicos empregando métodos modernos de tratamento da diabetes mellitus permítennos afirmar con confianza que a actividade física contribúe á utilización de glicosa da composición do plasma, diminuíndo a súa concentración, mellora o metabolismo dos lípidos no corpo, evitando o desenvolvemento de microangiopatías diabéticas.
Tratamento tradicional da diabetes
 Antes de coñecer como funcionan os métodos innovadores empregados no tratamento da diabetes tipo 2, debes estudar como se trata a diabetes tipo 2 mediante o método tradicional.
Antes de coñecer como funcionan os métodos innovadores empregados no tratamento da diabetes tipo 2, debes estudar como se trata a diabetes tipo 2 mediante o método tradicional.
O concepto de tratamento co método tradicional consiste principalmente en controlar con rigor o contido de azucre no corpo do paciente, tendo en conta as características individuais do corpo e as características do curso da enfermidade.
Usando o método tradicional, o tratamento da enfermidade realízase despois de todos os procedementos de diagnóstico. Despois de recibir toda a información sobre o estado do corpo, o médico asistente prescribe un tratamento integral e selecciona o método e esquema máis adecuados para o paciente.
A terapia da enfermidade mediante o método tradicional implica a utilización simultánea no tratamento de, por exemplo, diabetes mellitus tipo 1, alimento de dieta especial, exercicio moderado, ademais, un medicamento especializado debería tomar parte como insulinoterapia.
O obxectivo principal co que se utilizan medicamentos para a diabetes é eliminar os síntomas que aparecen ao aumentar o nivel de azucre no sangue ou cando baixa drasticamente por baixo da norma fisiolóxica. Os novos fármacos desenvolvidos por farmacéuticos fan posible alcanzar unha concentración estable de glicosa no corpo do paciente cando se usa medicamentos.
O enfoque tradicional para o tratamento da diabetes require o uso do método tradicional durante un longo período, o período de tratamento pode levar varios anos.
A forma máis común da enfermidade é a diabetes tipo 2. A terapia combinada para esta forma de diabetes tamén require un uso a longo prazo.
A longa duración do tratamento co método tradicional obriga aos médicos a comezar a buscar novos métodos para tratar a diabetes e os últimos fármacos para o tratamento da diabetes tipo 2, o que reducirá a duración da terapia.
A través dos datos obtidos na investigación moderna, elaborouse un novo concepto para o tratamento da diabetes.
As novidades no tratamento ao aplicar novos enfoques son cambiar a estratexia durante o tratamento.
Enfoques modernos no tratamento da diabetes tipo 2
 A investigación moderna suxire que no tratamento da diabetes tipo 2 chegou o momento de cambiar o concepto. A diferenza fundamental que a terapia moderna dunha enfermidade ten en comparación coa tradicional é que, usando medicamentos modernos e enfoques de tratamento, o máis rápido posible normalizar o nivel de glicemia no corpo do paciente.
A investigación moderna suxire que no tratamento da diabetes tipo 2 chegou o momento de cambiar o concepto. A diferenza fundamental que a terapia moderna dunha enfermidade ten en comparación coa tradicional é que, usando medicamentos modernos e enfoques de tratamento, o máis rápido posible normalizar o nivel de glicemia no corpo do paciente.
Israel é un país con medicina avanzada.O primeiro sobre un novo método de tratamento falou o doutor Shmuel Levit, que fai prácticas no hospital Asud situado en Israel. A nova experiencia metodolóxica israelí no tratamento da diabetes mellitus recoñeceu o Comité Internacional de Expertos sobre o diagnóstico e clasificación da diabetes mellitus.
O uso do método tradicional de tratamento en comparación co moderno ten un importante inconveniente, que é que o efecto de usar o método tradicional é temporal, periodicamente é necesario repetir os cursos de tratamento.
Os especialistas no campo da endocrinoloxía distinguen tres etapas principais no tratamento da diabetes mellitus tipo 2, que proporciona un moderno método de tratamento dos trastornos do metabolismo dos carbohidratos no corpo.
O uso de metformina ou dimetilbiguanida - un medicamento que reduce o contido de azucre no corpo.
A acción da droga é a seguinte:
- A ferramenta proporciona unha diminución da concentración de glicosa no plasma sanguíneo.
- Aumento da sensibilidade das células dos tecidos dependentes da insulina á insulina.
- Proporcionando un consumo acelerado de glicosa por parte das células na periferia do corpo.
- Aceleración dos procesos de oxidación de ácidos graxos.
- Diminución da absorción de azucres no estómago.
En combinación con esta droga, pode empregar tales medios de terapia, como:
- insulina
- glitazona
- preparados de sulfonilurea.
O efecto óptimo conséguese usando un novo enfoque do tratamento aumentando gradualmente a dosificación do medicamento co paso do tempo nun 50-100%
O protocolo de tratamento de acordo coa nova metodoloxía permite a posibilidade de combinar medicamentos que teñan o mesmo efecto. Os dispositivos médicos permiten obter un efecto terapéutico no menor tempo posible.
A acción dos fármacos empregados no tratamento pretende cambiar a medida que se realiza a terapia, a cantidade de insulina producida polo páncreas, reducindo á vez a resistencia á insulina.
Medicamentos para o tratamento da diabetes tipo 2
 Na maioría das veces, a terapia farmacéutica segundo a técnica moderna úsase nas etapas tardías do desenvolvemento da diabetes tipo 2.
Na maioría das veces, a terapia farmacéutica segundo a técnica moderna úsase nas etapas tardías do desenvolvemento da diabetes tipo 2.
Primeiro de todo, ao prescribir medicamentos, prescríbense medicamentos que reducen a absorción de azucres do lumen intestinal e estabilizan a captación de glicosa polas estruturas celulares do fígado e melloran a sensibilidade dos tecidos dependentes da insulina á insulina.
Os medicamentos empregados no tratamento da diabetes inclúen medicamentos dos seguintes grupos:
- biguanidas
- thiazolidinediones,
- compostos de sulfanilurea da 2ª xeración, etc.
O tratamento con medicamentos inclúe tomar medicamentos como:
- Bagomet.
- Metfogama.
- Formina
- Diaformina.
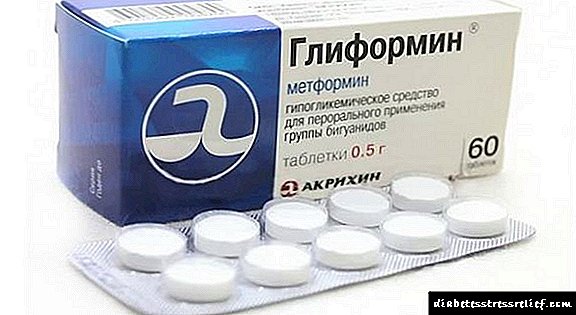
- Gliformina.
- Avandia
- Aktos.
- Diabeton MV.
- Glurenorm.
- Maninil.
- Glimax
- Amaril.
- Glimepirida.
- Retardación da glicinose.
- Novonorm.
- Starlix.
- Diagnosticar.
En casos graves da enfermidade, no proceso de tratamento úsanse inhibidores de alfa-glicosidasa e fenofibrato. O medicamento para o tratamento é seleccionado por un endocrinólogo que está familiarizado coas características do curso da enfermidade nun determinado paciente. Calquera novo medicamento debe prescribilo ao paciente só polo médico que elaborou o réxime de tratamento xeral. Os endocrinólogos de Rusia teñen un coñecemento detallado do novo método de tratamento.
No noso país, os pacientes comezan cada vez máis a tratar pacientes segundo os métodos dos médicos israelís, abandonando o método tradicional de tratamento.
Caracterización de grupos de drogas usadas para a diabetes
 As drogas do grupo biguanida comezaron a usarse hai máis de 50 anos. A desvantaxe destes fármacos é a elevada probabilidade de que aparezan acidosis lácticas. A buformina e a fenformina pertencen a este grupo de fármacos.A falta de drogas neste grupo levou a que foron excluídos en moitos países da lista de permisos. O único medicamento aprobado para o seu uso neste grupo é a metformina.
As drogas do grupo biguanida comezaron a usarse hai máis de 50 anos. A desvantaxe destes fármacos é a elevada probabilidade de que aparezan acidosis lácticas. A buformina e a fenformina pertencen a este grupo de fármacos.A falta de drogas neste grupo levou a que foron excluídos en moitos países da lista de permisos. O único medicamento aprobado para o seu uso neste grupo é a metformina.
A acción dos fármacos débese a varios mecanismos que non están asociados ao proceso de secreción de insulina por células beta do páncreas. A metformina é capaz de suprimir a produción de glicosa polas células do fígado en presenza de insulina. Ademais, o medicamento é capaz de reducir a resistencia á insulina dos tecidos periféricos do corpo.
O principal mecanismo de acción dunha nova xeración de sulfonilureas é a estimulación da secreción de insulina. As enfermeiras deste grupo actúan sobre as células do páncreas, potenciando as súas habilidades secretoras.
No proceso de terapia farmacéutica, o tratamento con sulfonilureas iníciase coas doses máis baixas posibles e as doses aumentan con outra terapia só se é absolutamente necesario.
Os efectos secundarios do uso destes fármacos son unha alta probabilidade de desenvolver un estado de hipoglucemia no corpo do paciente, aumento de peso, aparición de erupcións cutáneas, picazón, trastornos do tracto gastrointestinal, trastornos da composición do sangue e algúns outros.
As Thiazolidinediones son medicamentos que pertencen a un novo grupo de drogas que reducen a concentración de azucre no corpo. As drogas deste grupo actúan a nivel receptor. Os receptores que perciben este efecto están localizados na célula muscular e graxa.
A interacción do fármaco cos receptores pode aumentar a sensibilidade das células á insulina. As Thiazolidinediones proporcionan unha diminución da resistencia á insulina, o que aumenta significativamente o nivel de glicosa. Estas drogas están contraindicadas en pacientes con insuficiencia cardíaca grave. O vídeo neste artigo continuará o tema do tratamento da diabetes.
Novidade no tratamento da diabetes: tecnoloxías, métodos, drogas

Cada ano, científicos de todo o mundo realizan moita investigación e desenvolvemento de novos métodos para o tratamento da diabetes. A terapia aplicada só contribúe ao control estrito dos niveis de glicosa e á prevención de complicacións. Pero aínda así, os científicos inventan métodos innovadores que permiten curar.
En primeiro lugar, é necesario falar das últimas novidades e melloras nos dispositivos para o tratamento da diabetes tipo 1:
- Non hai moito, apareceu un novo sensor que mide a glicemia mediante un sistema láser. Foi desenvolvido pola famosa compañía "Net Scientific". O dispositivo está baseado nun sinal fluorescente, debido ao cal é posible determinar a concentración de azucre en só medio minuto. Non é necesario perforar un dedo e recoller sangue para o exame.
- Con hipoglucemia, é habitual usar o Glucagon en po, que se dilúe cunha solución especial e se administra intramuscular. As tecnoloxías modernas melloraron este medicamento de acción rápida, simplificando o seu uso.
Isto é especialmente importante para nenos e adolescentes, xa que o novo "Glucagon" pode usarse en calquera lugar, incluso sentado nun escritorio. Trátase do Glucagon Nasal Powder Nasal Spray, desenvolvido por Locemia Solutions. A hormona Glucagon é administrada intranasalmente polo nariz, despois de que se absorbe instantaneamente nas mucosas e entra no torrente sanguíneo. O custo deste dispositivo non é moi elevado, polo que a droga está dispoñible para o público en xeral. - Medtronic desenvolveu unha innovadora bomba de insulina con moitas vantaxes con modelos anteriores. Son bombas da serie Medtronic Minimed Paradigm. A bomba pódese instalar en 8 posicións diferentes, o que ofrece un confort especial ao paciente.Está equipado cun sistema para evitar a obstrución dos tubos e a fixación subcutánea de agullas independente. Ademais, os niveis de glicosa son monitorados cada 5 minutos. Polo menos mínimo, o diabético escoitará un sinal. Se usa a bomba Veo, o paciente non necesitará regular o fluxo de insulina, xa que o sistema incorporado fará por conta propia.
Aplicación de células nai
As células nai do corpo humano están deseñadas para arranxar órganos danados e normalizar o metabolismo dos carbohidratos. Na diabetes mellitus, o número de tales células diminúe drasticamente, debido a que se desenvolven complicacións e a produción de insulina natural cesa.
Ademais, o sistema inmunitario debilita. Por iso, é tan importante compensar o número de células nai que falta.
Os científicos de Harvard aprenderon a cultivar células B hormonais activas no laboratorio, grazas ás cales se produce insulina na cantidade adecuada, os tecidos danados rexenéranse e se fortalece a inmunidade.
Realizáronse estudos sobre ratos infectados pola diabetes. Como resultado do experimento, os roedores quedaron completamente curados desta perigosa enfermidade. Actualmente, esta terapia úsase en Alemaña, Israel e os Estados Unidos de América.
A esencia da innovadora técnica é o cultivo artificial de células nai e a súa posterior introdución no corpo dun diabético. As células únense aos tecidos do páncreas, que é o responsable da insulina, despois da cal a hormona prodúcese na cantidade requirida.
En consecuencia, a dose coa introdución do medicamento A insulina redúcese, e no futuro xeralmente cancelase.
O uso de células nai ten un efecto beneficioso en todos os sistemas do corpo. Isto é especialmente importante para as lesións nos riles, órganos xenitourinarios e cerebro.
Método de transplante de graxa parda
O último estudo de novos tratamentos para a diabetes é un transplante de graxa marrón. Este procedemento reducirá a necesidade de insulina e mellorará o metabolismo dos carbohidratos.
Isto débese a que as moléculas de glicosa serán absorbidas en gran parte polas células lipídicas da capa marrón graxa. Esta graxa atópase en grandes cantidades en animais que hibernan, así como en bebés.
Co paso dos anos, a graxa diminúe nas cantidades, polo que é importante reabastecela. As principais propiedades inclúen normalizar os niveis de glicosa no sangue e acelerar os procesos metabólicos.
Os primeiros experimentos sobre o transplante de tecido graxo marrón foron realizados na Universidade de Vanderbilt en ratos. Como resultado, comprobouse que máis da metade dos roedores experimentados se libraron da diabetes. Polo momento, a ninguén aínda se lle recetou esta terapia.
Vacina para o tratamento da diabetes
A produción de insulina depende do estado das células B. Para previr o proceso inflamatorio e deter a progresión da enfermidade, é necesario cambiar a molécula de ADN.
O científico de Stanford Steinman Lawrence traballou nesta tarefa. Inventou unha vacina invertida chamada lawrence steinman.
Suprime o sistema inmunitario a nivel de ADN, grazas ao cal se produce bastante insulina.
A peculiaridade da vacina é bloquear a resposta específica do sistema inmune. Como resultado de experimentos de 2 anos, revelouse que as células que destruen a insulina diminuíron a súa actividade. Despois da vacinación, non se observaron reaccións adversas e complicacións. A vacina non está destinada á prevención, senón á terapia.
Método de transplante
Hoxe, médicos de todo o mundo están ofrecendo activamente un método de transplante, grazas ao cal é posible curar a diabetes tipo 1. Podes transplantar o seguinte:
- páncreas, total ou parcial,
- células beta
- illotes de Langerhans,
- parte dos riles
- células nai.
A pesar da aparente eficacia, o método é bastante perigoso e o efecto non é longo. Entón, despois da cirurxía, hai risco de complicacións. A diabetes despois da cirurxía pode prescindir de insulina terapéutica durante só 1-2 anos.
Se o paciente aínda decide someterse a unha cirurxía, é necesario respectar estrictamente todas as receitas do médico. É moi importante que o médico teña unha ampla experiencia e moitos coñecementos, xa que a terapia postoperatoria seleccionada de xeito inadecuado (para que o enxerto non se desmorone) pode levar a un resultado negativo.
O segundo tipo de diabetes non é dependente da insulina, polo que moitas persoas non se centran especialmente na enfermidade. Non obstante, isto é necesario, xa que o segundo tipo se desenvolve facilmente no primeiro. E entón os métodos de tratamento son seleccionados o máis radical posible. Hoxe hai novos métodos para o tratamento da diabetes tipo 2.
Uso de electrodomésticos
O número 1 do dispositivo. Magnetoturbotron equipamento innovador implica o tratamento mediante exposición a un campo magnético. Queda excluída a terapia farmacéutica
Úsase para a diabetes tipo 2. Usando este dispositivo, non só podes curar a diabetes, senón tamén librarche doutros moitos problemas.
Por exemplo, fortalecer o sistema circulatorio, que é moi importante para a diabetes.
No interior da instalación créase un campo magnético que está a xirar constantemente. Isto cambia a frecuencia, a velocidade e a dirección dos movementos de rotación. Isto fai posible axustar os fluxos a unha patoloxía específica.
A acción baséase na creación de campos de vórtice no corpo, que penetran nos tecidos máis profundos. O procedemento leva polo menos 5 minutos durante a primeira sesión. O tempo adicional aumenta un par de minutos. Basta con pasar 15 sesións.
O efecto pode producirse tanto durante a terapia como despois dun mes.
Número 2 do dispositivo. En 2009, comezaron as investigacións sobre o método de crioterapia para a diabetes. Ata a data realizáronse moitos experimentos que deron un resultado positivo. Polo tanto, o criosauna xa se usa na medicina.
A técnica baséase na exposición a gases criogénicos con baixa temperatura. Durante o procedemento, o paciente sitúase nunha criosauna especial, onde se fornecen vapores de aire e nitróxeno. A temperatura baixa gradualmente e mantense só un minuto e medio. A duración do procedemento é de 3 minutos como máximo.
Tal exposición ao frío conduce a un estreitamento e expansión dos vasos sanguíneos e á activación da funcionalidade das terminacións nerviosas, órganos internos. Isto promove a renovación celular e a rexeneración de células danadas.
Despois da crioterapia, as células do corpo perciben insulina como nunha persoa sa. Isto conséguese acelerando e normalizando todos os procesos metabólicos (hidratos de carbono, graxas, minerais, etc.).
Número 3 do dispositivo. A terapia con láser úsase agora de xeito case universal. No tratamento da diabetes mellitus tipo 2 úsanse dispositivos cuánticos, grazas aos cales o láser é enviado aos puntos biolóxicos activos do páncreas.
Emprega radiación pulsada, infravermella, magnética e pulsante con luz vermella. A radiación penetra nas capas máis profundas de tecidos e células, obrigando a funcionar cun vigor renovado. Como resultado, aumentan os niveis de insulina. Por conseguinte, os medicamentos para reducir o azucre redúcense en dose.
Monoterapia
Recentemente, os científicos están cada vez máis pendentes de pensar que o uso de fibra na diabetes é unha necesidade. Especialmente se a enfermidade vai acompañada de obesidade.
A monoterapia está sempre indicada para deterioro do metabolismo dos carbohidratos. Debido a que a celulosa vexetal reduce a cantidade de glicosa absorbida nos intestinos, o azucre no sangue tamén se reduce.
Característica: a fibra debe consumirse xunto con hidratos de carbono complexos.
Para outros tratamentos para a diabetes tipo 2, lea aquí.
Novos fármacos para a diabetes tipo 1
- Lantus SoloStar refírese á insulina. É absorbido lentamente, o efecto dura 24 horas. É elaborado pola empresa Sanofi-Aventis.
"Humulin NPH" Tamén é unha nova xeración de insulina. Permite o máximo control da glicosa no sangue.
Novos fármacos para a diabetes tipo 2
- Inhibidor da DPP-4 (dipeptidil peptidase-4). O principal ingrediente activo é a sitagliptina. Reduce a glicosa no sangue rapidamente só nun estómago baleiro, é dicir, para que o estómago teña fame. Un representante destacado é a droga Xanuvia. O resultado dura un día. Pódese usar para obesidade en calquera fase.
Unha acción adicional é a redución da hemoglobina glicada e o estado e a funcionalidade das células do páncreas mellora. Inhibidor do GLP-1 (polipéptido similar ao glucagón). A acción baséase na produción de insulina, que reduce o azucre no sangue e impide o desenvolvemento de glucagón, o que impide que a insulina disolva a glicosa.
A peculiaridade deste grupo é que a hipoglucemia non se desenvolve, xa que despois da estabilización da glicosa no sangue, o fármaco deixa de actuar (reduce excesivamente o azucre). Pódese tomar con obesidade e xunto con outras drogas. As excepcións son os agonistas do receptor GLP-1 e a insulina. Entre as drogas coñecidas pódense destacar Galvus e Onglizu.
Agonistas do receptor GLP-1 relaciónanse con hormonas que sinalan as células pancreáticas sobre a necesidade de produción de insulina. Os preparativos rexeneran as células B danadas e reducen a sensación de fame, polo que son recomendables para sobrepeso.
Para que a droga dure máis tempo, é indesexable comer alimentos durante varias horas, xa que o alimento destrúe as substancias activas. Substitúe aos agonistas por medicamentos.: "Baeta" e Victoza.Inhibidores da Alpha Glucosidasas. A acción está dirixida a evitar a conversión de hidratos de carbono en azucre.
Por este motivo, as drogas tómanse despois das comidas. Está estrictamente prohibido usar xunto coa droga "Metformin". Medicamentos populares: Diastabol e Glucobay.
Moitas persoas son escépticas sobre os novos tratamentos contra a diabetes e os medicamentos de nova xeración.
Non obstante, esta opinión é errónea porque os científicos de todo o mundo están tratando de atopar a mellor e máis eficaz forma de eliminar a diabetes. Ademais, todos os métodos e medicamentos están dirixidos á restauración de células beta e á produción de insulina propia.
Novos tratamentos para a diabetes tipo 2

A diabetes mellitus non dependente da insulina é unha enfermidade autoinmune que se caracteriza por unha captación de glicosa alterada, coa súa acumulación no sangue.
Os novos métodos para o tratamento da diabetes mellitus tipo II non só poden aliviar as condicións do paciente, senón tamén eliminar a causa da enfermidade.
Como se trata normalmente a diabetes
A diabetes mellitus está representada por dous tipos de proceso patolóxico:
- Tipo 1: dependente da insulina: a causa da enfermidade é unha violación da produción de insulina (a maioría das veces está asociada a unha predisposición xenética e un choque grave).
- O tipo 2 non é independente da insulina: a razón principal aínda non foi establecida, pero hai varios factores que provocan o desenvolvemento da enfermidade (sobrepeso, estilo de vida pasivo, hipertensión).
O principal síntoma da diabetes é a hiperglicemia (un aumento da concentración de glicosa no sangue). Debido á falta de insulina ou á súa incapacidade para "neutralizar" o azucre recibido dos alimentos, a glicosa non se distribúe por todo o corpo, senón que se instala nos vasos sanguíneos.
A diabetes causa moitas enfermidades:
- insuficiencia cardiovascular
- fígado graxo,
- violación do sistema urinario,
- encefalopatía
- perda de visión
- necrose pancreática,
- gangrena.
Para previr tales enfermidades, desenvolveuse un complexo de drogas.
A terapia habitual ou tradicional para a diabetes consiste no uso de medicamentos que reducen o azucre no sangue, facendo dieta cun mínimo de hidratos de carbono (táboa nº 5) e exercicio.
Na diabetes tipo 1, o principal tratamento é a insulina subcutánea. Esta é unha especie de axuda ao páncreas para producir unha hormona similar á insulina. O tratamento ten unha duración de anos, os períodos de remisión de formas diabéticas non dependentes da insulina están asociadas a unha estrita adhesión a unha baixa alimentación en carbohidratos.
A enfermidade do tipo 1, con respecto a 2, é menos común, pero a terapia é moito máis complicada.
O número de persoas con hiperglucemia aumenta anualmente, o que obriga a médicos e científicos a buscar métodos máis produtivos para combater a patoloxía. Están a desenvolverse novos conxuntos de medidas que impiden o desenvolvemento da enfermidade.
Parche de hiperglicemia
Este método de control de alta glicosa é popular entre os usuarios de Internet. O parche está saturado cunha solución hormonal especial e non é un medio para combater a diabetes, senón unha medida preventiva.
Segundo as revisións, o parche promove a queima de tecido adiposo subcutáneo, que perturba principalmente o páncreas. A idea pertence a desenvolvedores chineses.
Medicamentos
Os últimos desenvolvementos médicos posibilitaron a obtención de medicamentos contra o aumento da glicosa e a súa distribución forzada. Estes medicamentos inclúen pioglitazonas e rosiglitazonas. O principal efecto dos medicamentos: irritación dos receptores de insulina para evitar que o azucre no sangue se estableza.
Os remedios máis populares son:
A dose máxima ao día non supera os 45 mg, e a norma media é de 30 mg. A recepción faise unha vez.
As contraindicacións para o ingreso son:
- embarazo
- a forma de patoloxía dependente da insulina,
- insuficiencia hepática aguda
- idade menor de 18 anos.
Os medicamentos non son substitutivos da insulina, só estimulan a súa produción. Non se descartan efectos secundarios no contexto da terapia antidiabética con medicamentos modernos.
Disociación mitocondrial
A esencia do tratamento: a destrución de ácidos graxos e azucre potenciando a enerxía mitocondrial. Para unha queima maior, úsase un preparado derivado artificialmente aprobado pola Organización Sanitaria Toda a Rusia. O esgotamento da graxa prodúcese intracelularmente.
Tomar un medicamento modificado permite queimar calorías, manter o peso baixo control, o que á súa vez inicia o proceso de produción de hormona pancreática normal.
Terapia celular
Unha nova tendencia na endocrinoloxía. En Rusia aínda non se recibiu a aprobación para tal tratamento da diabetes, pero o método practícase durante moito tempo no estranxeiro. A técnica de células nai ten como obxectivo non só estimular a síntese de insulina, senón tamén a eliminar patoloxías do páncreas.
Os expertos aconsellan un tratamento eficaz da diabetes na casa DiaLife. Esta é unha ferramenta única:
- Normaliza a glicosa no sangue
- Regula a función pancreática
- Elimina a inflamación, regula o metabolismo da auga
- Mellora a visión
- Indicado para adultos e nenos.
- Non ten contraindicacións
Os fabricantes recibiron todas as licenzas e certificados de calidade necesarios tanto en Rusia como nos países veciños.
Ofrecemos un desconto aos lectores do noso sitio.
Compre no sitio web oficial
As células nai son unha axuda universal para a restauración dun órgano ou sistema que perdeu as súas funcións básicas. A terapia realízase en varias etapas:
- Buscando axuda médica e recollida de material biolóxico.
- Preparación do material resultante: investigación de laboratorio, reprodución xenética.
- Implantación de células nai (autóctona, pero cun xenoma introducido, e novas células nai para a rexeneración de tecidos).
O procedemento vai acompañado dun risco mínimo, isto está asociado ás características individuais do corpo do paciente.
O uso de fibra non é tanto un novo xeito de combater a diabetes, como terapia de apoio. O uso de fibra afecta á aceleración do metabolismo dos carbohidratos, durante o cal a glicosa é absorbida, os produtos de desintegración e as toxinas son eliminados do intestino, normalízase o peso e absorbe o exceso de líquido. A celulosa está presente na fibra.
Tratamento tradicional ou novas formas?
A elección da terapia debe confiar a un profesional. Os endocrinólogos aconsellan antes de usar métodos tradicionais e modernos de tratamento: someterse a un exame completo, identificar a causa da patoloxía e logo tratar con ela.
O tratamento habitual para a diabetes tipo 2 é o seguinte:
- o cambio na dieta e a introdución de actividade física,
- terapia con hipoglicemia
- insulinoterapia.
O tratamento con medios tradicionais úsase durante moito tempo. A composición dos medicamentos inclúe metformina en forma de clorhidrato. O efecto terapéutico débese a unha diminución da concentración de glicosa en soro e plasma, mentres que a metformina non produce ningún efecto sobre a insulina.
O obxectivo principal dos axentes hipoglucémicos é manter un nivel de azucre aceptable. Para mellorar o estado do páncreas, tómanse decoccións de plantas medicinais, así como terapia con enzimas.
En comparación coas novas tecnoloxías e medicamentos, os métodos tradicionais son menos eficaces porque requiren repeticións periódicas no tratamento da diabetes. Non obstante, na maioría dos casos aínda se usa terapia tradicional.
A vantaxe de novos métodos é a eliminación da enfermidade durante moito tempo. Algúns pacientes que recibiron terapia troncal notaron a falta de diabetes durante varios anos, con todo, seguiron a dieta recomendada e fixeron ximnasia regularmente.
Non todos os métodos modernos úsanse na Federación Rusa, algúns deles, como a terapia celular, non se realizan oficialmente no país. Outros métodos poden ser ineficaces para establecer unha forma dependente da insulina de diabetes. A desvantaxe é o excesivamente caro e inaccesible para os cidadáns comúns.
Prevención e recomendacións
As medidas preventivas consisten en seguir unha dieta e apoiar a actividade física necesaria. A diabetes mellitus tipo 2 ocorre en persoas de idade media e anciás. Estase a desenvolver un complexo de exercicios físicos e unha dieta especial cunha cantidade mínima de hidratos de carbono para esta categoría de cidadáns.
Tamén para os efectos de prevención úsanse drogas e infusións de herbas.
Os expertos recomendan non auto-medicarse, pero confiar a súa saúde a especialistas estreitos no campo da endocrinoloxía. Eles van pedir o tratamento máis eficaz.
A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Lyudmila Antonova en decembro de 2018 deu unha explicación sobre o tratamento da diabetes. Ler completo
Novo e eficaz no tratamento da diabetes tipo 2
A diabetes é un gran problema tanto para a medicina como para a sociedade. O número de casos está a medrar, necesítase algo novo no tratamento da diabetes mellitus tipo 2 (en diante - T2DM), máis eficaz. Este tipo de enfermidade está asociada a danos nos receptores de insulina, o que leva á función deteriorada das células b do páncreas e é o principal signo da enfermidade. Pero os expertos están convencidos de que a disfunción destas células b de illote pódese reverter.
A pesar de que o tratamento da enfermidade está seleccionado individualmente para cada paciente, a base dos métodos médicos é facer dieta e exercicios físicos moderados e factibles. Unha das tarefas importantes ás que se enfronta o tratamento da T2DM é reducir o máximo posible os riscos de aparición e desenvolvemento de enfermidades cardiovasculares, para eliminar as consecuencias do dano nos receptores de insulina.
O tratamento tradicionalmente establecido da enfermidade está dirixido a eliminar os síntomas emerxentes de descompensación. Normalmente, un paciente comeza a ser tratado cunha dieta terapéutica. Se resulta ineficaz, entón prescriben un medicamento que reduce o azucre e continúan a vixilancia, esperando obter unha compensación sostible para o metabolismo dos carbohidratos. Se isto non sucede, hai dúas opcións: un aumento da dose dun medicamento que reduce o azucre que xa está tomando o paciente ou unha combinación de varios medicamentos deste tipo. Este tratamento tivo unha duración de varios meses a varios anos.
Pero atrasar o tratamento co tempo complica o propio proceso. Por iso, as compañías internacionais desenvolveron non só novos fármacos que se demostraron eficaces, senón tamén métodos modernos para tratar o T2DM, e outros enfoques para alcanzar obxectivos de azucre no sangue, o que axuda con éxito aos pacientes nos estadios tardíos da enfermidade. Conseguiuse consensuar o tratamento da hiperglicemia na T2DM.
O algoritmo desenvolvido de terapia para reducir o azucre non só é moi sinxelo, senón que o seu uso non vai necesariamente acompañado do uso de medicamentos caros e modernos. Atopáronse valores reais para a hemoglobina glicada, que son inferiores ao 7%. Mantela neste nivel permite a prevención eficaz non só de complicacións cardiovasculares, senón tamén de enfermidades neurolóxicas.
Os escépticos cren que este enfoque non é algo novo, xa que en tal tratamento úsanse métodos, métodos e medios bastante populares e coñecidos, e a súa combinación. Pero isto é unha falacia, porque a propia estratexia de terapia do paciente é fundamentalmente nova. Baséase en que inmediatamente despois do diagnóstico establecido de T2DM, o máis axiña posible, alcánzase un nivel normal de azucre no sangue e a glicemia establécese ou normal ou demostra indicadores próximos. Segundo novos estudos en medicina, a diabetes trátase en 3 etapas.
Primeira fase: cambia o estilo de vida e aplica metformina
Neste momento chama a atención a semellanza da nova técnica co tratamento tradicional. Pero o certo é que os médicos que recomendan facer dieta, cambios no estilo de vida, exercicios físicos factibles diariamente, ignoran que en realidade é moi difícil facelo. Cambia os vellos hábitos, a nutrición á que o paciente se mantivo durante moitos anos, observando un estricto autocontrol para moitos está fóra do poder. Isto leva a que o proceso de curación ou non se produza ou progrese moi lentamente.
Normalmente, os médicos limitáronse á crenza de que o propio paciente estaba interesado en seguir todas as recomendacións prescritas. Pero tamén é certo que o alimento que debe desistir do paciente provócalle unha especie de dependencia "estupefaciente". Esta é unha enorme razón para o incumprimento do paciente coas recomendacións médicas.
Co novo enfoque tense en conta este factor. Por iso, ao paciente, en canto lle diagnostican T2DM, recórdase un medicamento como a metformina, tendo en conta posibles contraindicacións.
Para eliminar os supostos efectos secundarios, úsase un esquema de valoración deste medicamento, no que o paciente aumenta gradualmente a dose do medicamento ao longo de varios meses, levándoa ao nivel máis efectivo. A dose baixa do medicamento co que se inicia o tratamento é de 500 mg.Tómase 1-2 veces ao longo do día coas comidas, normalmente no almorzo e na cea.
O paciente pode experimentar efectos secundarios gastrointestinais ao longo dunha semana. De non ser así, aumenta a cantidade do medicamento tomado nun 50-100% e a inxestión faise durante as comidas.
Pero neste caso, pode haber problemas co fígado e o páncreas. Entón, tomar o medicamento redúcese á dose anterior e aumenta un pouco máis tarde.
Establece que, tomando 850 mg de fármaco dúas veces ao día, o paciente recibe o máximo efecto terapéutico.
A segunda etapa do tratamento é o uso de medicamentos para reducir o azucre
Na primeira fase, o nivel de azucre no sangue do paciente pode chegar a un estado normal. Pero se isto non serve de nada, proceda á segunda etapa, na que se usan varios fármacos que reducen o azucre, combinándoos entre si. Isto faise para aumentar a secreción de insulina e reducir a resistencia á insulina. Non hai recomendacións universais para todos os pacientes nesta materia; os fármacos selecciónanse e combínanse estrictamente individualmente para cada paciente.
O principio é que as drogas combínanse tendo en conta que cada un deles ten un mecanismo de acción diferente sobre o corpo. Tales fármacos como a insulina, a glitazona, as sulfonilureas combínanse coa metformina, que son o suficientemente eficaces como para aumentar a sensibilidade á insulina, pero o seu efecto está dirixido a distintos órganos internos.
Se nas dúas primeiras etapas non era posible acadar glicemia normal, entón comezan a engadir ou aumentar a insulina ou engadir outro terceiro medicamento que reduce o azucre. O médico debe prescribir o uso do contador, estipulando como, cando e cantas veces empregalo para medir. O terceiro medicamento prescríbese nos casos en que o índice de hemoglobina glicada está por baixo do 8%.
Na insulinoterapia úsase insulina de acción longa, que se administra ao paciente antes de durmir. A dose do medicamento aumenta regularmente ata que o nivel de azucre no sangue alcance a norma. A hemoglobina glicada mídese despois de varios meses. A condición do paciente pode requirir ao médico que lle engada insulina de acción curta.
Entre os medicamentos que teñen un efecto hipoglucémico e que se poden engadir como un terceiro, pode haber os seguintes:
- inhibidores da alfa glicosidasa: teñen un efecto máis reducido do azucre,
- as glinidas son moi caras
- pramlintida e exenatida: unha pequena experiencia clínica no seu uso.
Así, o novo enfoque presentado no tratamento da T2DM ten unha serie de diferenzas significativas. En primeiro lugar, na fase inicial do tratamento, tan pronto como se diagnostique a enfermidade, utilízase metformina, que se utiliza xunto coa dieta prescrita e o exercicio moderado.
En segundo lugar, téñense en conta os indicadores reais da hemoglobina glicada, que son inferiores ao 7%. En terceiro lugar, cada etapa do tratamento persegue obxectivos específicos, expresados en termos reais. Se non o conseguen, proceda ao seguinte paso.
Ademais, o novo enfoque prevé unha aplicación moi rápida e a adición de medicamentos que baixan o azucre. Se non se espera un efecto terapéutico, aplícase inmediata insulina terapia. Para o tratamento tradicional, considérase precoz o seu uso nesta fase. O uso do autocoidado por parte do paciente tamén forma parte dun novo enfoque.
No tratamento da T2DM, a eficacia depende dun enfoque integrado que inclúa un impacto integral na enfermidade.
O tratamento é prescrito só polo médico que observa o paciente durante todo o proceso de curación.
Queda excluída calquera auto-medicación dunha enfermidade tan complexa.
Os novos métodos para o tratamento da diabetes mellitus tipo 2 inclúen magnetoterapia, tratamento con glitazonas e incretinomiméticos e o uso de células nai. Son menos tóxicos e teñen un efecto leve sobre o corpo.
Normalmente o segundo tipo de diabetes é característico das persoas maiores. Na maioría das veces ocorre nun contexto de estrés constante. As membranas celulares vólvense menos sensibles á insulina, que é portadora da glicosa e contribúe á súa entrada no sangue. O corpo aumenta a produción desta hormona, pero o nivel de azucre no sangue aínda aumenta e, como resultado, son necesarias inxeccións de insulina.
Por desgraza, no mundo moderno, cada vez máis mozos sofren este tipo de diabetes. O máis probable é que isto se poida atribuír ao ritmo frenético da vida, ao forte estrés psicolóxico, ao exceso de traballo. A xente non sente alegría nin da vida nin do traballo, o que crea excelentes requisitos previos para o desenvolvemento desta enfermidade.
As principais causas da diabetes tipo 2 son:
- tensión nerviosa, depresión,
- obesidade
- malos hábitos
- a dieta incorrecta
- enfermidades cardiovasculares.
A diferenza da diabetes tipo 1, que é común en nenos e mozos, a diabetes tipo 2 non depende da insulina.
Esta enfermidade maniféstase nos seguintes síntomas desagradables:
- sede constante e boca seca
- lixeira adormecemento das pernas e dos brazos, en estado descoidado, son posibles úlceras tróficas,
- discapacidade visual
- sequedad e vulnerabilidade da pel,
- letarxia constante e debilidade,
- problemas de apetito e dixestión.
Se polo menos se detectaron algúns síntomas, entón é unha ocasión para coidar e visitar un médico. Canto antes comece o tratamento para esta enfermidade, máis probabilidade é debilitar o seu efecto negativo sobre o corpo ou recuperarse.
A diabetes é unha enfermidade case incurable, pero o seu curso pódese paliar significativamente e eliminarse complicacións relacionadas coa diabetes. Os métodos de tratamento pódense dividir en dous tipos principais.
Trátase de métodos probados polo tempo que demostraron a súa eficacia.
Este é un dos métodos de tratamento máis eficaces que, por desgraza, a maioría dos pacientes con diabetes non poden soportar máis dun ano. Este método inclúe:
- comer 6 veces ao día e pouco a pouco,
- a dieta diaria non debe ser superior a 1500-1800 kcal diarios,
- substitúe os produtos que conteñen azucre e azucre por outros de menor contido en carbohidratos,
- reduce a inxestión de sal a 4 g por día,
- inclúe na dieta unha verduras e froitas máis ricas en fibra,
- excluír o consumo de alcol.
A miúdo a diabetes tipo 2 afecta ás persoas cun exceso de peso importante. Un conxunto especialmente seleccionado de exercicios terapéuticos reducirá significativamente o peso, saturará o corpo con osíxeno. Con esta enfermidade beneficiará correr, nadar e ximnasia (o ioga funciona ben neste aspecto).
Cómpre destacar que durante o tratamento, o complexo de exercicios debe seleccionarse segundo a idade, o estado de saúde e as capacidades do paciente. Se non, só pode agravar a situación.
Nin que dicir ten que todas as enfermidades son de nervios. O noso corpo non pode estar en boa forma constantemente, e algún día comeza a funcionar correctamente baixo unha enfermidade determinada. Polo tanto, ten que tentar estar menos nervioso e non exceso de traballo. Hai que lembrar que non hai nada máis importante que a saúde. Nestes casos, as decoccións de herbas calmantes, o extracto de valeriana poden axudar.
Tamén cómpre non comunicar con persoas que son unha fonte de negatividade. Se isto non é posible, non debes tomalo profundamente emocionalmente. Os adestramentos automáticos especiais, que che configuran de xeito positivo e permiten desfacerse da enerxía negativa, poden servir de boa axuda.
As drogas máis comúns no tratamento da diabetes son tales.
Amósase ben no tratamento da diabetes tipo 2, xunto coa terapia dietética e a actividade física. Xa que na fase inicial, o proceso metabólico no corpo aínda é bastante lento.
A metformina retarda a absorción de glicosa no sangue. Antes deste medicamento, Biguanide usábase a principios do século XX, pero non hai moito tempo foi abandonado porque tiña un forte efecto secundario no sistema dixestivo. Os pacientes queixáronse de náuseas, vómitos, diarrea, debilidade xeral e diminución do apetito.
A metmorfina reduce o azucre no sangue, case sen danos durante o tratamento. Na fase inicial da súa administración, poden producirse lixeiras e mareos, pero logo pasa. Débese tomar, aumentando gradualmente a dose, segundo o esquema desenvolvido polo médico.
Entre os outros efectos positivos da Metformina están:
- reducindo o risco de coágulos de sangue nos vasos,
- reduce o colesterol no sangue
- non causa aumento de peso,
- non causa hipoglucemia.
Estimula a produción de insulina polo páncreas. Fai que as membranas celulares sexan máis sensibles en termos de resposta á insulina. Tomar, como a metformina, debería aumentar gradualmente a dose. Con azucre no sangue moi alto, pode comezar inmediatamente a tomar con grandes doses. A droga é relativamente barata e axuda no tratamento da enfermidade a eliminar rapidamente as convulsións.
Ten moitos efectos secundarios:
- coceira na pel
- tóxico para o fígado e os riles
- hipoglucemia,
- trastornos do tracto gastrointestinal,
- obesidade
Trátase de medicamentos deseñados para estimular drasticamente a produción de insulina e aumentar a sensibilidade das células a esta hormona. Contribúen a unha rápida diminución da glicosa no sangue, pero causan problemas coa produción de zume gástrico, o proceso de dixestión, promove a hipoglucemia e é caro.
Un dos tratamentos máis comúns para a diabetes tipo 2. É relativamente barato, mellora o metabolismo dos lípidos no corpo.
Os aspectos negativos no tratamento da diabetes son a necesidade dun seguimento constante dos niveis de azucre no sangue, inxeccións. A insulina tamén pode causar aumento significativo de peso e hipoglucemia.
A tensión nerviosa e o estrés son a principal fonte de diabetes tipo 2. Cando nos poñemos nerviosos, prodúcense grandes cantidades de hormonas como a tiroxina e a adrenalina no corpo. Procesanse e queimábanse coa axuda de osíxeno, polo tanto, os seus grandes ingresos son necesarios, proporcionan os deportes.
Pero non sempre hai oportunidade e tempo libre para facer exercicios físicos. Neste caso, axudará un dispositivo especial que emite campos magnéticos e active o traballo de todos os órganos do corpo.
A terapia con láser e criosauna funcionan nun mesmo principio. A fisioterapia deste tipo para o tratamento da diabetes non se pode usar para:
- enfermidades oncolóxicas
- temperatura elevada
- tuberculose
- hipotensión
- esgotamento
- embarazo.
As glitazonas son medicamentos especiais que aumentan a sensibilidade dos tecidos do corpo á insulina. Deberían beber con comida.
Os efectos secundarios son:
- hinchazón
- aumento de peso
- aumentan os ósos quebradizos
- actúa lentamente.
- enfermidades do fígado e dos riles,
- non se pode usar con insulina,
- embarazo e lactación.
Exenatide, Sitagliptin e fármacos deste grupo funcionan ben en combinación con outros métodos para tratar a diabetes mellitus tipo 2, por exemplo, está ben combinado con Metformin.
O principio de acción de Exenatide está asociado á estimulación da produción de insulina polo páncreas. Ademais, esta droga axuda a regular a produción de zume gástrico e retarda a dixestión e a absorción dos alimentos, o que leva á perda de peso.
Na fase inicial de tomar este medicamento, son posibles náuseas e diarrea leves.Os efectos negativos inclúen un efecto negativo no sistema dixestivo, a necesidade de inxeccións e pouco coñecemento.
A sitagliptin actúa de xeito similar a Exenatide, estimulando a produción de insulina e exercendo un efecto esmagador sobre a produción de glucagón. Ten un efecto duradeiro, reduce o azucre no sangue. Basta tomar só 1 vez ao día. A droga é cara e pouco estudada. Non causa aumento de peso.
Este é o método de tratamento máis caro e bastante radical. Pero leva a resultados sorprendentes, contribuíndo á produción de insulina polo corpo por si só. Normaliza o metabolismo e trata case calquera enfermidade do sistema endócrino. Esta é unha solución radicalmente nova en medicina. Un grave inconveniente é o seu coñecemento bastante baixo e unha alta posibilidade de efectos secundarios.
Se tes un sobrepeso, hai parentes que padecen diabetes tipo 2, entón isto indica un aumento do risco. Para evitar enfermidades, cómpre supervisar a súa saúde. Fai regularmente probas de azucre, cambia a dieta e non descoida a actividade física. Na comida, é mellor dar preferencia aos alimentos vexetais, excluír a pataca doce, a fariña.
Deberías beber máis auga, porque coa diabetes fórmanse e acumúlanse ácidos no corpo, que comezan a ter un efecto nocivo para todo o corpo.
A diabetes mellitus non dependente da insulina é unha enfermidade autoinmune que se caracteriza por unha captación de glicosa alterada, coa súa acumulación no sangue.
Os novos métodos para o tratamento da diabetes mellitus tipo II non só poden aliviar as condicións do paciente, senón tamén eliminar a causa da enfermidade.
A diabetes mellitus está representada por dous tipos de proceso patolóxico:
- Tipo 1: dependente da insulina: a causa da enfermidade é unha violación da produción de insulina (a maioría das veces está asociada a unha predisposición xenética e un choque grave).
- O tipo 2 non é independente da insulina: a razón principal aínda non foi establecida, pero hai varios factores que provocan o desenvolvemento da enfermidade (sobrepeso, estilo de vida pasivo, hipertensión).
O principal síntoma da diabetes é a hiperglicemia (un aumento da concentración de glicosa no sangue). Debido á falta de insulina ou á súa incapacidade para "neutralizar" o azucre recibido dos alimentos, a glicosa non se distribúe por todo o corpo, senón que se instala nos vasos sanguíneos.
A diabetes causa moitas enfermidades:
- insuficiencia cardiovascular
- fígado graxo,
- violación do sistema urinario,
- encefalopatía
- perda de visión
- necrose pancreática,
- gangrena.
Para previr tales enfermidades, desenvolveuse un complexo de drogas.
A terapia habitual ou tradicional para a diabetes consiste no uso de medicamentos que reducen o azucre no sangue, facendo dieta cun mínimo de hidratos de carbono (táboa nº 5) e exercicio.
Na diabetes tipo 1, o principal tratamento é a insulina subcutánea. Esta é unha especie de axuda ao páncreas para producir unha hormona similar á insulina. O tratamento ten unha duración de anos, os períodos de remisión de formas diabéticas non dependentes da insulina están asociadas a unha estrita adhesión a unha baixa alimentación en carbohidratos.
A enfermidade do tipo 1, con respecto a 2, é menos común, pero a terapia é moito máis complicada.
O número de persoas con hiperglucemia aumenta anualmente, o que obriga a médicos e científicos a buscar métodos máis produtivos para combater a patoloxía. Están a desenvolverse novos conxuntos de medidas que impiden o desenvolvemento da enfermidade.
Rosa, Volkova Diabetes en gráficos e táboas. Dietética e non só / Volkova Rosa. - M .: AST, 2013 .-- 665 páx.
Davidenkova E.F., Liberman I.S. Xenética da diabetes mellitus, Medicina - M., 2012. - 160 p.
P. A. Lodewick, D. Biermann, B. Tuchey "Home and diabetes". M. - San Petersburgo, "Binom", "Nevsky Dialect", 2001- Akhmanov M. Diabetes na vellez.San Petersburgo, editorial "Nevsky Prospect", 2000-2002, 179 páxinas, a tiraxe total de 77.000 exemplares.
- N.A.Dolzhenkova “Diabetes. Un libro para os pacientes e os seus seres queridos ". San Petersburgo, editorial "Peter", 2000

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.