Diabetes tipo 2
Pola diabetes mellitus tipo 2, os médicos adoitan significar o tipo de enfermidade metabólica que se produce debido a unha violación da interacción recíproca da insulina coas células do tecido. A resistencia á insulina dos tecidos vai acompañada de hiperglicemia e varios síntomas característicos. Segundo as estatísticas, é precisamente a diabetes tipo 2 a que afecta á maioría das persoas (ata o 90 por cento) que reciben un diagnóstico xeral deste tipo. Vexamos xuntos as causas desta enfermidade, consideremos os síntomas da diabetes, métodos de diagnóstico e tratamento.
Historia clínica
Algúns signos externos de diabetes foron coñecidos incluso durante a época do gran imperio romano. Entón esta enfermidade atribuíuse ao problema da incontinencia da auga polo corpo. Só no século XX, os científicos e médicos achegáronse a comprender a esencia do problema: a violación do metabolismo dos carbohidratos. O primeiro postulado sobre a existencia do segundo tipo de diabetes mellitus foi G. P. Himsworth a finais dos anos 40 do século XX - foi entón cando se puxeron as bases da terapia clásica de apoio, relevantes para hoxe, porque, a pesar do desenvolvemento activo do sector de investigación da ciencia médica, aínda non se atoparon mecanismos de traballo máis eficaces para loitar contra a diabetes.
Causas da diabetes tipo 2

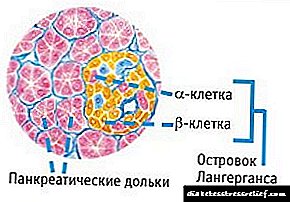
A diferenza da diabetes tipo 1 coa súa deficiencia de insulina, na enfermidade tipo 2 a hormona está secretada bastante, moitas veces incluso por encima da norma, pero practicamente non baixa o azucre no sangue, xa que as células dos tecidos non a perciben. Non obstante, co paso do tempo, a función dos illotes Langerans, que producen excesivamente insulina, diminúe gradualmente e aumenta o risco de transición de diabetes mellitus do segundo ao primeiro tipo.
A medicina moderna afirma que a diabetes tipo 2 débese a unha combinación de factores xenéticos e vitais, mentres que a gran maioría dos casos desta enfermidade son detectados en persoas con maior peso corporal que son obesas.
As causas clásicas da diabetes tipo 2, dados os factores anteriores, son:
- Problemas xenéticos. Os estudos demostran que o 20 por cento dos nenos cuxos pais estaban enfermos de diabetes tipo 2 desenvolven unha enfermidade similar.
- Obesidade de distintos graos. A obesidade abdominal provoca resistencia á insulina tisular, cun aumento concomitante da carga no páncreas.
- Cambios relacionados coa idade. Fisioloxicamente, co paso do tempo, todos os tecidos do corpo dunha persoa maior adquire gradualmente resistencia á insulina e, ante a diabetes tipo 2, os riscos de enfermidade despois de 40 anos aumentan rapidamente, especialmente en persoas obesas.
- Infeccións virais. Unha variedade de infeccións virais poden desencadear o proceso, especialmente se infectan a unha persoa varias veces ao ano.
- Problemas de páncreas. A pancreatite, o cancro e outras enfermidades, especialmente do tipo crónico, causan diabete secundario tipo 2.
- Depresión e estrés. As situacións estresantes persistentes e a depresión posterior son un factor de risco adicional.
Síntomas da diabetes tipo 2
Os síntomas clásicos da diabetes tipo 2 considéranse:
- Micción profunda e sede.
- Obesidade
- Erupcións cutáneas e coceira.
- Lesións fúngicas e infecciosas privadas (especialmente en mulleres).
- Cicatrización deficiente de cortes, feridas e outros danos na pel.
- Malestar crónico xeral con debilidade muscular, dores de cabeza, somnolencia.
- Suor intensa, especialmente pola noite.
A falta dunha terapia adecuada e a transición da diabetes tipo 2 á fase grave coa aparición de complicacións adicionais, o paciente pode presentar edema na parte dianteira, un aumento significativo da presión, deficiencia visual, dor cardíaca e xaquecas, adormecemento parcial das extremidades e manifestacións neurolóxicas negativas.
Diagnósticos

Un método básico para o diagnóstico da diabetes tipo 2 é un exame de sangue para o azucre. Prodúcese cun estómago baleiro pola mañá - 12 horas antes da proba, debes negarse a comer comida, alcol, tabaco, non involucrarse en estrés emocional físico e forte e tampouco tomar medicamentos e estar relativamente saudable. As enfermidades crónicas na fase aguda, así como as infeccións e outros problemas, poden distorsionar os resultados do estudo. Se a análise demostra que o contido de glicosa no sangue oscila entre os 5,5 e os 7 mmol / l, o paciente ten problemas de resistencia á insulina e, polo tanto, existe unha síndrome prediabética. A valores superiores a 7 mmol / l, a probabilidade de padecer diabetes é alta, naturalmente se se seguen as recomendacións primarias antes da proba.
Como complemento á análise anterior, realízase unha proba de estrés; inmediatamente despois de darlle sangue ao estómago baleiro, adminístrase unha dose de setenta e cinco gramos de glicosa ao paciente e durante dúas horas cada 30 minutos se extrae sangue para a súa análise co exame dos seus valores máximos. Con indicadores de 7,8-11 mmol / l, o médico pode diagnosticar prediabetes. Por riba de 11 mmol / L - alta probabilidade de diabete.
Como alternativa ao método básico, o paciente pode facer un exame de sangue para hemoglobina glicada - custa moito máis, pero é máis preciso e practicamente independente de factores ambientais externos, como comer / medicación, actividade física, etc. Un resultado do 5,7 ao 6,5 por cento é unha sospeita de diabetes. Valores superiores ao 6,5 por cento: confirmación da presenza de diabetes no paciente.
Ademais das probas básicas, o médico realiza diagnósticos sintomáticos diferenciales do paciente (presenza de polidipsia / poliuria e outros signos), e tamén debe excluír diversas patoloxías de distinto espectro que causan hiperglicemia (ecografía, ECG, proba de Reberg, ecografía, capillaroscopia, exame do fondo e composición de electrólitos do sangue. )
Se se confirma o diagnóstico principal de diabetes mellitus, o médico identifica o tipo de enfermidade; en primeiro lugar, compróbanse subespecies adicionais (xestacionales, secundarias, etc.) e, se están ausentes, realízase unha proba para o péptido C, que indicará unha forma metabólica ou autoinmune de diabetes.
Diabetes tipo 2

A medicina moderna non sabe curar completamente a diabetes tipo 2. Todas as medidas principais e adicionais tomadas están dirixidas a normalizar o metabolismo dos carbohidratos, previr o desenvolvemento da enfermidade e previr complicacións derivadas da diabetes.
- Terapia dietética. O principal tratamento para a diabetes é do segundo tipo. É desenvolvido individualmente por un endocrinólogo sobre a base de varios esquemas, tendo en conta a condición actual do paciente, a gravidade da diabetes e outros factores. A maioría das persoas con diabetes tipo 2 padecen obesidade, o que é un factor básico no desenvolvemento da resistencia á insulina, entón os médicos modernos ofrecen aos pacientes dietas baixas en carbohidratos, máis estritas en comparación cos complexos nutricionais equilibrados clásicos (táboa número 9), pero que dan o máximo efecto, ata unha longa etapa de remisión. .
- Exercicios físicos dosificados e optimización do ritmo diario de espertar, durmir e descansar.
- Preparativos. Na maioría das veces, prescríbense medicamentos para reducir o azucre: biguanidas, sulfonilurea, PRG, tiazolidinediones. Ademais, en caso de complicacións, é posible empregar inhibidores da ACE, moxonidina, fenofibrato e estatinas. A insulina prescríbese como adxuvante en caso de ineficiencia da terapia clásica farmacéutica e no caso da degradación da síntese funcional de células beta por illotes de Langerhans.
- Cirúrxico transplante de páncreas no caso da formación de nefropatía diabética.
Tratamento con remedios populares

A continuación, preséntanse as receitas máis famosas e seguras para o organismo diabético da medicina tradicional, que axudarán a restaurar o metabolismo normal dos carbohidratos, así como a reducir o exceso de peso. Non obstante, o seu uso debe ser necesariamente consensuado co seu médico!
- Despeje cen gramos de canela en po cun litro de auga fervendo só da estufa. Mestura ben durante un minuto e engade 150 gr. cariño. A consistencia resultante debe verterse nun recipiente opaco e poñer ao frío durante un día. Beba dúas veces ao día, 200 g. durante dúas semanas.
- Un arte. unha cullerada de follas secas de noces finamente picadas dilúese con medio litro de auga limpa a temperatura ambiente. Poña a lume lento, fervendo durante dez minutos, despois arrefríe e déixeo mesturar dúas horas. Coar o "té" resultante e beber en medio vaso varias veces ao día.
- Gústache o té negro? Substitúeo por cor de cal, elaborando unha culler de té na tetera. unha culler de fondos e beber un par de cuncas ao día.
- Pasa un terceiro quilogramo de allo e raíz de perexil a través dunha picadora de carne con pequenos buratos. Engade 100 gramos de zesto de limón á mestura e mestura ben ata obter unha masa uniforme, logo colócaa nun recipiente opaco, pecha firmemente cunha tapa e deixe repousar 14 días. Use o remedio unha cucharadita dúas veces ao día.
Dieta de diabetes tipo 2

Como se mencionou anteriormente, é a dieta o principal mecanismo de terapia para a diabetes tipo 2. É especialmente importante coa enfermidade concomitante da obesidade, como principal factor negativo que provoca resistencia do tecido á insulina. A pesar de que a dietoloxía clásica do século XX sempre recomendou unha dieta equilibrada e equilibrada para a diabetes tipo 2, os médicos modernos están inclinados a unha dieta baixa en carbohidratos, que non só reduce máis a cantidade de glicosa que entra no corpo, senón que axuda a loitar con rapidez e eficacia na obesidade. Si, é máis estrito, pero o resultado é definitivamente mellor que o retro "Táboa 9", que chegou a nós desde os anos 70 do século pasado!

A dieta baixa en carbohidratos prevé a exclusión completa dos chamados carbohidratos sinxelos "rápidos", que se transforman activamente en glicosa e se non se consumen en graxa. Neste caso, a énfase principal está en proteínas.
Todos os tipos de carne, cogomelos, ovos, verduras (excluídos feixóns, chícharos, patacas, millo, fabas, lentellas e aceitunas e aceitunas), noces con sementes, produtos lácteos con pouca graxa, trigo mouro e arroz pardo / negro. así como unha pequena cantidade de froita (excluíndo as uvas con plátanos).
Están prohibidos os doces e pastelería, azucre, calquera tipo de pan, carnes afumadas, comidas, embutidos con embutidos, zumes con compotas e calquera outra bebida doce, alcol, maionesa con ketchup e salsas (graxas), así como pasta a base de almidón. patacas, arroz branco clásico, etc.
Os restantes tipos de produtos non indicados anteriormente pódense consumir en pequenas cantidades, dado o contido calórico e outros parámetros segundo as táboas especiais das unidades de pan.
É recomendable meter ao vapor ou cocer os pratos no forno. En casos extremos, use unha cociña lenta. Frying - cunha cantidade mínima de aceite vexetal, intente empregar unha orixe cremosa similar ao animal. É necesario comer de forma fraccionada, dividindo a dieta diaria en polo menos catro comidas.
Menú de mostra durante unha semana con diabetes tipo 2

Poñemos á túa atención un menú normalizado durante 7 días. Os pratos individuais pódense cambiar dentro dos grupos permitidos e tendo en conta o tamaño da porción / contido calórico.
- Luns. Almorzaremos con douscentos gramos de queixo cottage, unha pequena mazá e café sen azucrar. Xantamos con peixe e verduras ao forno, en total non máis de 250 gramos. Tome un lanche pola tarde cunha pequena laranxa e cena cun prato pequeno de trigo mouro cunha porción de carne.
- Martes. Almorzaremos cunha tortilla dun par de ovos en 2,5 por cento de leite, así como mazá e té sen azucre. Cea 200 gramos de carne guisada e un recipiente de ensalada de verduras verdes. Temos unha iogur natural sen graxa, sen azucre das froitas. Para a cea - sopa de cogomelos.
- Mércores. Para almorzo: 100 gramos de queixo saudable, un aguacate e café sen azucre. Para xantar: sopa con caldo de polo baixo en graxa con 100 gramos de polo cocido. A media tarde: unha pequena pera. Para a cea: un prato de arroz marrón sen pulir e unha porción de peixe cocido.
- Xoves. Teremos un pequeno prato de cereal de trigo mouro con leite. Xantamos con 250 gramos de pavo fervido con verduras. Tome un vaso de kefir pola tarde. Cena guisada con carne.
- Venres. Almorzamos cunha ensalada de verduras con dous ovos fervidos e té non azucrado. Xantamos cunha rebanada de 200 gramos de carne magra de porco e ensalada de repolo con herbas. Fai un lanche pola tarde con dúas mazás pequenas. Cea 150 gramos de peixe fervido.
- Sábado. Teremos un prato de queixo cottage e café negro sen nata e azucre. Xantamos con sopa de cogomelos. Fai un lanche pola tarde con calquera pequena froita permitida. Cea 150 gramos de polo, salpicados de queixo relado con ensalada de verduras.
- Domingo. Para o almorzo: unha tortilla de dous ovos con cogomelos guisados e un vaso de té sen azucre. Para xantar - unha ensalada de marisco, repolo e verduras, así como 100 gramos de carne cocida ao forno. Snack: un pomelo. Cea - un prato de sopa de verduras, 100 gramos de pavo cocido e 50 gramos de queixo duro.