Esperanza de vida do cancro de páncreas
Tumores e tumores malignos do páncreas están moi estendidos no mundo. Anualmente rexistran ata 200 mil malignidades pancreáticas recentemente diagnosticadas. Tal prevalencia atrae a atención de cirurxiáns e oncólogos de todo o mundo.

Tipos de tumores
Morfológicamente, o cancro no páncreas desenvólvese a partir de tecido epitelial, hematopoietico e linfoide. No 95% dos pacientes, o tumor desenvólvese a partir de tecido epitelial. Pódese representar por adenocarcinoma, adenoma e cistadenoma. O adenoma e o cistadenoma son tumores benignos. Distínguense por un longo desenvolvemento e progresión, ausencia de síntomas e un prognóstico favorable do curso.
Neste artigo consideraranse neoplasias malignas (cancro) do páncreas. Código para ICD-10 - C.25.
Neoplasias malignas das glándulas
O tecido glandular é un tipo de tecido epitelial. Polo tanto, o cancro desenvolvido a partir de células glandulares pertence á sección de tumores epiteliais. E o propio crecemento maligno chámase "adenocarcinoma". Este é o tipo de neoplasia máis frecuentemente detectado - ata o 95% de todos os tumores malignos. No páncreas pode desenvolverse un adenocarcinoma:
- Do epitelio dos conductos excretores.
- De células acinas (en realidade células glandulares).
Ademais, tales tumores malignos desenvólvense a partir do tecido glandular: cistadenocarcinoma, célula acinar e carcinoma de células escamosas. Detéctanse só no 5% de todos os pacientes.
Clasificación das etapas de desenvolvemento do adenocarcinoma
A Federación Rusa adoptou a clasificación internacional por cancro de páncreas por escala clasificada baseada na clasificación TMN:
- Fase 1: o nodo do tumor está situado no corpo, non excede de 2 cm. Non hai metástasis nos ganglios linfáticos rexionais. Non hai metástasis distantes dos órganos. Non se observan síntomas nesta fase. A previsión é favorable.
- Etapa 2: o tumor brota o duodeno, o conducto biliar e a fibra circundante. Non hai metástases nos ganglios linfáticos rexionais. Non hai metástasis distantes dos órganos. O paciente comeza a preocuparse polos primeiros síntomas. A previsión é favorable.
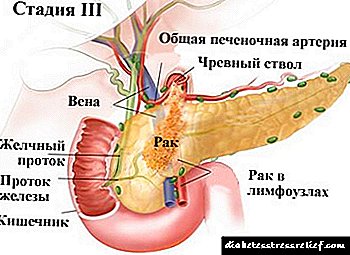
- Etapa 3: o tumor brota o duodeno, o conducto biliar e a fibra circundante. Existe unha única metástase nun nodo linfático rexional. Non hai metástasis distantes dos órganos. Os primeiros síntomas obsérvanse, o prognóstico é dubidoso.
- 4A etapa: implica a xerminación dun tumor nos tecidos e órganos circundantes cunha violación da súa función. Pode haber metástases simples ou múltiples a ganglios linfáticos rexionais. Non hai metástasis distantes dos órganos. Preocupado polos síntomas graves, o prognóstico é dubidoso.
- Etapa 4B: dáselle a todos os pacientes que teñen focos de metástase distante a órganos e tecidos. Preocupado polos síntomas graves. A previsión é desfavorable.
Localización do tumor pancreático
Localízase un proceso anatómicamente maligno do páncreas:
- Na cabeza: a patoloxía máis común (ata o 70% dos casos).
- No corpo e cola do órgano - en segundo lugar en termos de prevalencia (ata un 24%).
- No proceso enganchado é a patoloxía máis rara (ata o 6% dos casos).
Tempo desde os primeiros síntomas ata a morte
Dependendo das condicións e do estilo de vida do paciente (activo ou sedentario), a presenza ou ausencia de adiccións nocivas, herdanza e presenza de enfermidades concomitantes (incluso desde o estado psicolóxico da persoa: optimista ou pesimista), a enfermidade continúa a diferentes velocidades, pasando por varias etapas:
- cero (0 etapas),
- Teño fases IA e IB
- II, onde tamén se distinguen as fases IIA e IIB,
- III (preterminal)
- IV (terminal, final ou final).
O tempo transcorrido desde o inicio dos primeiros signos da enfermidade ata o inicio da etapa final é diferente para cada individuo.
Está determinada pola taxa de crecemento da dexeneración, a área do dano da glándula e as estruturas implicadas no proceso, a actividade das cales determina o estado do medio interno do corpo (desde o pH ata a actividade do sistema de coagulación sanguínea), que determina tanto a taxa de aumento da enfermidade mesma como a taxa de metástase con danos nos próximos, e logo órganos distantes.
Así, co crecemento dun tumor do epitelio ductal, a sintomatoloxía dependerá principalmente da patencia dos condutos, que determinen o grao de trastornos dixestivos.
 En caso de danos nas estruturas hormonais activas, o trastorno das funcións do corpo será máis significativo, porque estamos a falar de sistemas que transportan e da conexión entre órganos nel - sobre os sistemas nervioso e vascular.
En caso de danos nas estruturas hormonais activas, o trastorno das funcións do corpo será máis significativo, porque estamos a falar de sistemas que transportan e da conexión entre órganos nel - sobre os sistemas nervioso e vascular.
A presenza de pancreatite crónica e diabetes mellitus (e que se converte parcialmente na fonte e a causa do cancro) e tamén leva a unha diminución do nivel de inmunidade xa baixa e ao inicio dun estado inoperable do órgano.
A duración de cada etapa da enfermidade é diferente para cada paciente, do mesmo xeito que o tempo que se lle asigna ao longo de toda a condición en xeral.
Dada a ausencia de síntomas clínicamente significativos na fase 0 e na fase I, o paciente normalmente ignora a súa posición. Pero este é o único período de tempo onde a cirurxía pode ter éxito.
O inicio das seguintes fases (co tumor que vai máis alá da glándula) con manifestacións máis pronunciadas está cheo dun tratamento moito menos efectivo ou xa non ten sentido (as técnicas paliativas só poden levar a unha lixeira extensión da vida do paciente).
¿Pódese curar?
O prognóstico depende do estadio da enfermidade (a localización do tumor dentro ou detrás do órgano, a implicación dos órganos veciños e a presenza de metástases neles), a localización do tumor na glándula, o estado dos sistemas do corpo e o grao de equipamento do quirófano co equipo necesario.
Ante todas as condicións favorables ao cancro, pódense tomar medidas:
- Na fase 0: por excisión radical do tumor con radiación gamma obrigatoria despois da operación.
- En I - a intervención máis radical (xa sexa con excisión de toda a glándula, ou limitada á súa resección, ou usando a técnica Whipple) con radioterapia.
- Nas fases II e III pódense realizar operacións exclusivamente paliativas para eliminar obstáculos mecánicos creados para a dixestión pola propia glándula ou un bloque dela e órganos veciños (para superar a obstrución do conducto, a obstrución intestinal) ou pódense tomar medidas para suturar as perforacións do estómago e do intestino.
- Na etapa IV, debido á extremadamente grave condición do paciente, cuxo corpo non é capaz de soportar ningunha carga grave e a metástase do tumor a órganos distantes, os oncólogos xa non poden ofrecer nada ao paciente.
Así, a curación realmente completa só é posible a 0 ou nas fases iniciais da etapa I.
Vídeo sobre o cancro de páncreas:
Supervivencia en diferentes etapas
Existen estatísticas para casos con cancro resecable e irresectable da glándula.
Na etapa 0-I despois dun tratamento complexo, o prognóstico é favorable (a porcentaxe de supervivencia de 5 anos é de 65 a 60), no futuro, a supervivencia vén determinada pola taxa de saída de neoplasia máis alá da cápsula da glándula con xerminación en órganos próximos.
Ao chegar a este estado (estadio II A), a supervivencia durante 5 anos é real para o 52-50% dos pacientes que recibiron tratamento segundo o programa completo; noutra variante (sen intervención cirúrxica, pero usando quimioterapia e radioterapia), este indicador non supera o 15- 12%
Na etapa III, a posibilidade de eliminación existe só para o 20% dos casos (cunha taxa de supervivencia do 41% a 5 anos), se non é posible eliminar rapidamente as estatísticas dá unha cifra do 3%.
No estadio IV, o indicador de supervivencia de 5 anos non existe; a vida media dos pacientes sen terapia non é superior a 8 meses, con tratamento combinado: 1,5 anos ou 1 ano. Pero incluso nas principais clínicas oncolóxicas do mundo con resectabilidade do cancro, este indicador non supera o 16%.
Para unha neoplasia non resexable, as cifras do período de supervivencia de cinco anos para as etapas I-IV son, respectivamente:
Previsión de vida sobre o cancro de cola
Debido á práctica ausencia de signos nesta localización do proceso, o tumor alcanza tamaños inoperables, polo que o prognóstico é decepcionante.
Debido á necesidade de excitar o corpo e a cola da glándula xunto coa vesícula biliar e o bazo (o que aumenta a susceptibilidade a infeccións en moitas ocasións) ao realizar a intervención en combinación con quimioterapia, a duración da vida non é superior a 12-10 meses e a porcentaxe de supervivencia de cinco anos varía entre 8 e 5.
Vídeo do Dr. Malysheva:
Últimas horas
Eles son sombreados para os coidadores e parentes pola presenza dunha imaxe de loca dun paciente no fondo do esgotamento extremo (cancro). O movemento independente é imposible, o paciente tampouco ten ganas de sentarse na cama (con axuda exterior).
Ademais da emaciación extrema, a palidez cunha tinción íterna profunda da esclerótica e da pel, hai signos dun cambio profundo da psique - é ben na natureza dunha depresión profunda coa retirada en si mesma, ou exprésase por unha acusación agresiva de todo e todo no seu estado desesperado.
A imaxe agrávase aínda máis pola asimetría da cara (con dano cerebral), o cheiro a putrefacción que sae da boca do paciente, a voz nasal, a inintelixibilidade do discurso e os intentos de chorar que se detén por golpes de tose seca, o que leva á hemoptise.
As encías sangran, a cor e a estrutura da lingua cambian, a falta de respiración non se detén nin sequera nun estado de inmobilidade completa.
A perversión do gusto na etapa terminal substitúese por unha completa indiferencia polos alimentos, un debilitamento dos sentidos do gusto e o cheiro.
En posición supina, o bazo e o fígado ensanchados son claramente visibles, os signos de ascites son visibles e as secrecións biolóxicas adquiren unha cor específica: a ouriña adquire a cor característica da cervexa, as feces parecen arxila branca.
Na etapa final, chega a total desamparo e a imposibilidade do coidado de si máis sinxelo, mentres que a morte ocorre debido ao desenvolvemento de múltiples fallos de órganos (fígado, ril e corazón).
Como se determina a supervivencia do cancro de páncreas?
A supervivencia é a porcentaxe de pacientes que viven durante certo tempo (5, 10, 15 anos) despois do diagnóstico. Os oncólogos con predición adoitan empregar unha taxa de supervivencia de 5 anos.
É importante considerar que as taxas de supervivencia actuais calculáronse hai 4-5 anos. Ao desenvolverse a medicina, os pacientes con cancro de páncreas poden ter un prognóstico mellor do que mostran as estatísticas. A supervivencia tamén depende de factores individuais: a idade e a saúde do paciente, o tipo e a localización do tumor, o réxime de tratamento prescrito.
Canto maior sexa o tumor, menos probabilidades pode eliminar. Se a neoplasia non creceu a órganos próximos e distantes, o pronóstico, en media, é de 2-3 veces mellor.
Localización dun tumor maligno

A manifestación de síntomas depende da localización do tumor. Se o cancro afecta á cabeza do páncreas, o conducto biliar comprime. O paciente desenvolve ictericia - a cor da pel tórnase específicamente amarela, as náuseas e os vómitos son perturbadores, a cor da urina cambia. Estes síntomas levan a ver a un médico, polo que a enfermidade pódese diagnosticar antes do inicio da metástase. No 90% dos casos, aos pacientes con tumor na cabeza do páncreas móstrase a operación Whipple: eliminación da glándula e tecidos afectados.
As neoplasias no corpo e cola da glándula desenvólvense asintomaticamente, polo tanto, alcanzan grandes tamaños e conseguen estenderse antes de facer o diagnóstico.
Causas do adenocarcinoma
Aínda non se identificou un factor etiolóxico patogénicamente significativo, así como o mecanismo de transformación de células saudables en células cancerosas. Hai hipóteses relacionadas coa categoría de factores predispoñentes que contribúen ao desenvolvemento de células malignas.
Factores predispoñentes, cuxo efecto se comproba na actualidade durante experimentos científicos:
- Fumar Está demostrado que os compostos químicos contidos no tabaco teñen un efecto canceríxeno non só nos pulmóns, senón tamén no páncreas. O risco de desenvolvemento de tumores en fumadores é 2-3 veces maior que en non fumadores.
- Obesidade e sobrepeso: empeorar o curso e o prognóstico.
- Moitos anos de traballo en empresas industriais asociadas á industria química.
- A presenza na historia de pancreatite crónica a longo prazo en combinación con diabetes tipo 1. Os síntomas destas enfermidades durante moito tempo enmascaran os síntomas do cancro. Ademais, a pancreatite empeora o prognóstico.
- Herdidade cargada: presenza de tumores malignos na familia inmediata. Está probado que a herdanza cargada empeora o prognóstico.

Primeiros síntomas e signos
Como en calquera tumor, non hai síntomas ou manifestacións específicas de cancro de páncreas. Isto supón un reto en termos de diagnóstico precoz. Nas primeiras etapas do desenvolvemento, só se pode sospeitar de cancro durante un exame médico de rutina por varios síntomas non específicos. Sen confirmación por métodos de laboratorio e instrumentais de exame, o diagnóstico non pode existir.
Os primeiros síntomas do cancro de páncreas:
- Dor con localización predominante no abdome superior no epigastrio.
- Síntoma de perda de peso ata o esgotamento completo.
- Síntomas dispepticos: perda de apetito, diarrea, náuseas, vómitos.
- Mancha de ictericia da esclerótica, mucosas e pel.
- Vesícula aumentada palpable.
- Ascites.
- Formación volumétrica palpable na área da proxección do páncreas.
- Micción frecuente.
Incluso cunha combinación de varios síntomas, non se pode falar con plena confianza sobre a presenza dun proceso maligno. Non son específicos e están presentes noutras patoloxías. Se o dispón, o médico ten dereito a nomear métodos instrumentais de exame adicionais para o paciente, para a detección precoz do tumor e a verificación do diagnóstico.

Manifestacións clínicas de cancro de páncreas avanzado
Os propios pacientes buscan axuda médica por si mesmos nas etapas posteriores, cando os síntomas comezan a molestar. Por regra xeral, son dores abdominais de carácter indefinido.
Importante! O lugar da dor máis grave axuda no diagnóstico diferencial tópico. Con cancro da cabeza do páncreas, a dor localízase na fosa do estómago ou no hipocondrio dereito. Con cancro do corpo e cola da glándula, rodean o abdome superior ou localizan o epigastrio no hipocondrio esquerdo con radiación cara á parte inferior e cara atrás.
Ademais da dor, os síntomas e as manifestacións do cancro de páncreas nas etapas posteriores poden incluír:
- Cachexia desmotivada.
- Mancha de azafrán da esclerótica, mucosas e pel. A mancha de ictericia débese á compresión dos conductos biliares e, como resultado, a violación da saída da bilis. O exceso de bilirrubina circula polo sangue, dando unha tonalidade amarela.
- Vómitos dos alimentos comidos o día anterior, hemorraxia gastrointestinal, inchazo, erupción podre.Estes síntomas só se observan nas etapas posteriores do cancro, cando o tumor comeza a xerminar no estómago e no duodeno, interferindo coa evacuación do alimento.
- Trombose múltiple de venas superficiais e profundas.
- Esplenomegalia, ascites.

Diagnóstico de laboratorio e identificación de marcadores de tumor
Nas primeiras etapas do desenvolvemento, só unha proba de laboratorio pode confirmar o cancro: unha proba de sangue para a presenza de marcadores de tumor. Para o páncreas, é canceríxeno (CEA) e anhidrato carbónico (antíxenos CA-19-9).
Nas etapas posteriores, ademais desta análise, realizan:
- Unha proba de sangue clínica xeral, onde se detecta unha diminución da hemoglobina e glóbulos vermellos, un aumento da taxa de sedimentación de eritrocitos.
- Análise bioquímica: unha violación da composición proteica do sangue, un aumento da fosfatase alcalina e da gamma-glutamil transpeptidasa.
- Análise urinaria: aumento da glicosa, aparición de diástase (amilase pancreática).

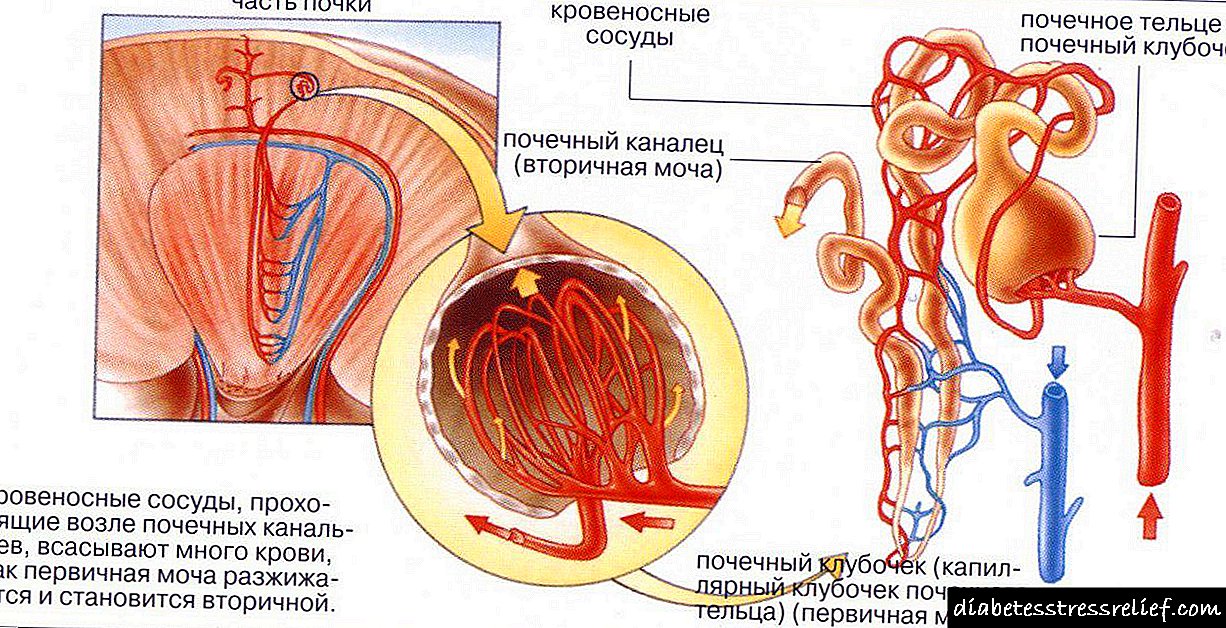
Métodos de ultrasóns
Realízanse principalmente para todos os pacientes con sospeita de cancro. Considéranse os máis informativos e dispoñibles en case todas as clínicas.
- Exame por ecografía dos órganos abdominais. Realízase a través da pel da parede abdominal anterior. Un signo directo dun tumor é a presenza dunha única formación volumétrica ou dunha cavidade inhomoxénea cunha liña clara entre esta formación e un parénquima normal. A cabeza e o corpo da glándula visualízanse do mellor xeito, polo tanto, os tumores desta localización nos primeiros estadios diagnostícanse con máis facilidade que os tumores da cola. Coa ecografía pódese detectar unha neoplasia de 1-2 cm.O método ecográfico permite valorar a prevalencia do proceso de cancro e a presenza de metástases nos órganos abdominais. Cálculo de cancro é cando ocorre un brote de células malignas nos vasos sanguíneos e linfonodos adxacentes.
- Escaneo dúplex dos vasos pancreáticos. Realízase en tempo real con contraste simultáneo. Permite avaliar o fluxo sanguíneo e o grao de vascularización da formación e un parénquima en forma de tumor, a relación das estruturas dos órganos entre si. Este estudo realízase para pacientes nos que a ecografía revelou signos de células cancerosas que medran nos vasos sanguíneos e aorta.
- Ecografía endoscópica. Unha especie de ultrasonido percutáneo convencional, só aquí se usa un sensor endoscópico adicional. Este sensor insírese a través do esófago e o estómago no lumen do duodeno, de onde proceden os sinais. O método é bo porque lle permite diagnosticar tumores cun diámetro igual ou superior a 5 mm, que non se poden detectar con ultrasóns convencionais. Ademais, o médico avalía o estado dos órganos e vasos sanguíneos adxacentes para metástase.

Tomografía computada helicoidal
Este é o "estándar de ouro de diagnóstico". O estudo é máis eficaz para a mellora do contraste intravenoso do patrón. Ao mesmo tempo, a formación cancerosa acumula de xeito selectivo un contraste en si mesmo, o que fai posible avaliar o tamaño, a localización e a prevalencia da patoloxía. Coa axuda de TC, avalíase o estado dos ganglios linfáticos rexionais, o sistema de conductos, os vasos sanguíneos e os órganos adxacentes. A TC é un método altamente sensible. Se está presente, detéctanse metástases no 99% dos casos.
Resonancia magnética
Úsase como alternativa a TC. Non obstante, a RM ten un inconveniente: é difícil diferenciar unha neoplasia maligna dun foco inflamatorio. Moitas veces, a resonancia magnética realízase para visualizar mellor os condutos.

Biopsia de succión percutánea con sonda de ultrasóns
Un método de diagnóstico invasivo que permite tomar material da zona afectada para un exame histolóxico. O método é importante para determinar a morfoloxía do neoplasia e a decisión final sobre a súa benignidade ou malignidade. A partir dos resultados da biopsia, decídese a cuestión da adecuación da quimiradioterapia.
Laparoscopia
O método invasivo da última xeración, que permite aos oncólogos avaliar a condición do páncreas, os seus condutos e órganos adxacentes en tempo real cos seus propios ollos. A conclusión sobre a presenza de cancro está aquí mesmo no quirófano. Se está dispoñible, avalíase a prevalencia, a localización e a metástase.
Principios e direccións de tratamento
Indicacións do efecto terapéutico no proceso tumoral:
- Quirúrxico (radical e paliativo).
- Radiación ou quimioterapia.
- Combinado.
- Sintomático
O tipo de tratamento está seleccionado individualmente. Ten en conta a idade do paciente, a presenza dunha patoloxía somática concomitante, a morfoloxía do cancro e a súa prevalencia. Tamén se avalían os síntomas de sospeitas de complicacións e a localización. Non obstante, ningún destes criterios é unha indicación absoluta para a resección. O médico selecciona individualmente as indicacións e as contraindicacións para a cirurxía e as tácticas de tratamento.
Tratamento cirúrxico
A operación para a eliminación radical do páncreas realízase estrictamente segundo as indicacións.
Contraindicacións absolutas para a cirurxía radical:
- Cribos metastáticos no fígado e no peritoneo.
- Exposicións metastásicas aos ganglios linfáticos que non son accesibles para a eliminación.
- Xerminación de vasos venosos con metástasis ao longo da parede coa súa deformación.
- Implicación de grandes ramas de aorta no proceso de cancro (tronco celíaco, arterias mesentéricas e hepáticas superiores).
- Patoloxía somática concomitante grave.
O tratamento cirúrxico implica un dos tres tipos de cirurxía: resección de pancreatoduodenal, pancreatoduodenectomía total ou excisión da glándula distal.
Durante a resección pancreatoduodenal, a cabeza e o proceso en forma de gancho cunha parte do estómago, o conduto biliar común e o duodeno están excitados.
A precisión das partes distales implica a eliminación dunha das partes da glándula (cabeza, corpo, cola, proceso) con parte do conducto biliar, duodeno e estómago.
Con pancreatoduodenectomía total, o páncreas resérvase completamente con todos os ganglios linfáticos adxacentes, fibra, vasos sanguíneos e ligamentos. Esta operación realízase extremadamente raramente, xa que ao final o paciente ten insuficiencia hormonal absoluta e enzimática.
No que respecta á cirurxía paliativa, realízase para a maioría dos pacientes. A cirurxía paliativa é especialmente necesaria para pacientes con síntomas de ictericia obstructiva, obstrución intestinal e evacuación de alimentos deteriorados. Neste caso, prefírese a laparotomía habitual, durante a cal restablece a patencia dos conductos biliares ou do tracto gastrointestinal aplicando estoma. O cirurxián tamén valora a condición do órgano, o grao de dano e a prevalencia do proceso de cancro.
O tratamento cirúrxico está especialmente indicado nas etapas avanzadas do cancro. O pronóstico da supervivencia aumenta 5-7 veces. O pronóstico medio de supervivencia despois da cirurxía é de ata 2 anos.

Radioterapia
Realízase antes ou despois da cirurxía ou para aliviar a dor. A radioterapia tamén está indicada para o tratamento de tumores nos primeiros estadios cando hai pequenas lesións. A terapia realízase en cursos de 5 semanas con doses fixas de radiación. Durante o tratamento pódense observar náuseas, vómitos, debilidade, pero despois do curso rematado, os efectos secundarios desaparecen por si solos. A radioterapia mellora o prognóstico da enfermidade, elimina os síntomas da dor.
Quimioterapia
O tratamento realízase con medicamentos quimioterapéuticos especiais que poden matar células cancerosas ou frear o seu crecemento. Agora é preferible usar combinacións de varias drogas para lograr o efecto con máis rapidez. A quimioterapia impártese nos cursos. Durante o tratamento, o paciente sente o desexo de náuseas e vómitos, calvicie, ulceración das mucosas. Ao final do curso, estes efectos secundarios desaparecen. A quimioterapia tamén mellora o prognóstico e supervivencia da enfermidade.
O tratamento sintomático é dado a pacientes cun tumor inoperable, cando ningún dos métodos anteriores pode eliminar completamente o cancro. Isto mellora a calidade de vida, elimina os síntomas, mellora o prognóstico da enfermidade no seu conxunto.
Previsións: canto pode vivir
As taxas de supervivencia varían moito e dependen do estadio da enfermidade, polo que incluso o médico asistente non pode dar un prognóstico preciso. A esperanza media de vida do cancro de páncreas é a seguinte:
- Despois do tratamento cirúrxico radical, a supervivencia media é de media de 1 a 2,5 anos. Ao redor do 20% dos pacientes viven máis de 5 anos.
- Tras a cirurxía paliativa, a quimioterapia e a radioterapia, se o paciente rexeita a cirurxía, o prognóstico é de ata un ano. De media 6-8 meses.
0 e 1 etapas do cancro de páncreas
Nas primeiras etapas, o tumor sitúase dentro da glándula, o seu tamaño non supera os 1,5 cm. É difícil de detectar, xa que non interfire nas funcións dos órganos e non presenta síntomas. Na maioría dos casos, o cancro de páncreas nas etapas 0 e 1 é tratado cirurxicamente. O 60-65% dos pacientes experimenta o límite de 5 anos.
Mortalidade
O cancro de páncreas é a principal causa de alta mortalidade en pacientes con cancro. Aínda que durante un determinado período de tempo é bastante difícil xulgar os niveis de indicadores, xa que esta patoloxía foi asignada ao grupo xeral de "tumores doutros órganos dixestivos e peritoneo". Pero podemos comparar as tendencias observadas noutros países coa importancia da enfermidade en Rusia.
O pronóstico da mortalidade por cancro de páncreas nos Estados Unidos en 2000 foi de máis de 28.000 pacientes, pero segundo as estatísticas, a taxa diminuíu seriamente (ata o 0,9% ao ano) entre a poboación masculina, pero aumentou entre as mulleres.
Epidemioloxía
O cancro de páncreas é igualmente común en homes e mulleres, a maioría das veces rexístrase en persoas maiores de 40 anos, mentres que a taxa de incidencia aumenta bruscamente coa idade e alcanza o seu máximo aos 70 anos para os homes e aos 50 anos para as mulleres.
Segundo as estatísticas do Reino Unido, en 2012 detectáronse máis de 8800 novos casos de cancro de páncreas nunha proporción de 1: 1 en homes e mulleres, polo tanto, a prevalencia da enfermidade foi de 14: 100.000 da poboación. Os indicadores doutros países europeos practicamente non difiren.
A prevalencia varía segundo o país. A maioría das veces diagnostícase un tumor en países desenvolvidos economicamente e menos veces en África, India, Vietnam, Xapón e Sudamérica. É posible que esta diferenza se deba á dificultade para diagnosticar o tumor e múltiples factores de risco, entre os que destacan a diabetes, a obesidade, o tabaquismo, a pancreatite crónica, a cirrosis e o aumento da inxestión de alimentos e graxas proteicas. E tales factores de risco son máis característicos dos países desenvolvidos.
Entre os países europeos, as taxas máis altas de incidencia rexistráronse en Austria, Finlandia, Irlanda e Dinamarca, e en Rusia as rexións do Extremo Oriente, do noroeste e do Siberia Occidental son as máis afectadas.
Nos países de Europa e EEUU observouse unha lixeira diminución da taxa de incidencia nos últimos anos, pero en Rusia obsérvase unha posición estable de indicadores, incluso o seu crecemento. En Europa, entre 1979 e 2003, a incidencia diminuíu un 18% entre os homes, pero entón notouse un aumento do 6%. Unha diminución da taxa está asociada á paralización do tabaquismo e o crecemento está asociado á desnutrición e á obesidade. Nas mulleres, a taxa de incidencia entre 1979 e 2001 foi estable, pero entón houbo un aumento do 10%. Esta tendencia está asociada probablemente á obesidade e outros factores de risco para o desenvolvemento da patoloxía.
Estatísticas de síntomas
O cancro de páncreas denomínase a miúdo o "asasino silencioso", isto débese ao longo curso asintomático da enfermidade debido á localización do órgano. Ata que o tumor chega a un gran tamaño e comece a facer presión sobre as zonas veciñas, o paciente non experimenta molestias. Isto foi o que levou a baixas taxas de supervivencia e resultados de tratamento.
Na maioría das veces, o cancro da cabeza do páncreas desenvólvese, polo que a continuación móstranse os indicadores estatísticos dos síntomas deste tipo de tumor. No 5% dos pacientes, o cancro está situado só nos tecidos da glándula e poden someterse a un tratamento cirúrxico, teñen ictericia no 80% dos casos, dor no 30%, ictericia da pel sen dor no 55%, a esperanza de vida de tales pacientes é aproximadamente. 1,5 anos despois do diagnóstico.
En case o 45% dos pacientes, o tumor esténdese a tecidos veciños, o que conduce á imposibilidade da operación, polo que a súa esperanza de vida é duns 9 meses.
No 49% dos casos, obsérvase metástase a órganos e tecidos distantes. Tales pacientes presentan dor severa no 100%, raramente ictericia. A súa esperanza de vida é inferior a 5 meses.
Os médicos adoitan identificar as fases do cancro de páncreas, para iso é necesario realizar un diagnóstico minucioso. Pero son eles os que determinan as opcións de tratamento dos pacientes, aínda que a intervención cirúrxica considérase o método predominante da terapia.
Fases do cancro de páncreas e prediccións de eficacia do tratamento
As etapas divídense segundo a posibilidade da operación:
Un tumor operable. Esta forma de neoplasia maligna é diagnosticada nun 15-18% dos casos. O tumor está situado só dentro do corpo, non afecta a arterias e veas importantes, non dá metástasis. O efecto da terapia é variable, xa que existe un risco elevado de recaída, algúns autores incluso argumentan que a recaída se desenvolva ao 100%.
Tumor localmente avanzado. Neste período, un tumor é diagnosticado nun 40% dos pacientes, mentres se estende a órganos e tecidos veciños, medra en vasos sanguíneos. Polo tanto, a operación está excluída.
Tumor metastático. Esta etapa da enfermidade rexístrase nun 55% dos casos. O pronóstico do cancro de páncreas con metástasis ao fígado e outras áreas é extremadamente desfavorable.
A eliminación cirúrxica da lesión en procesos patolóxicos illados produce un efecto de só 15-25%. Cómpre sinalar tamén que a taxa de supervivencia despois da cirurxía é aproximadamente do 10%, e cos procedementos radicais chega ao 20%. A principal causa de morte despois da terapia é o desenvolvemento de recaída.
2º Cáncer de Páncreas
Na etapa 2, o tamaño do tumor supera os 2 cm, comeza a crecer nos ganglios linfáticos. Na metade dos casos de cancro de páncreas de segundo grao, é posible a cirurxía de Whipple. O 50-52% dos pacientes experimenta o límite de 5 anos despois da cirurxía. Se non se pode facer resección, úsase quimioterapia e radioterapia. Neste caso, a previsión baixa ata o 12-15%.
3ª fase do cancro de páncreas
O estadio 3 significa que o tumor foi máis alá do páncreas, estendido a grandes vasos e nervios. No 20% dos casos, o tratamento cirúrxico é posible. O 41% dos pacientes experimenta o límite de 5 anos. Se a cirurxía de Whipple non se pode realizar, a supervivencia durante 5 anos é do 3%.
Para mellorar a calidade de vida e aliviar a dor, prescríbese terapia paliativa.
Tratamento do cancro de páncreas en 4 etapas
Nesta fase, indícase a terapia paliativa. Pretende aliviar a dor e mellorar a calidade de vida. Utilizan quimioterapia, radiación, analxésicos. Nalgúns casos, os médicos prescriben cirurxía paliativa. Consiste nunha resección parcial das áreas afectadas do páncreas, pero é imposible eliminar todas as células cancerosas.
Previsións dunha etapa
Por suposto, predicir a convivencia cun proceso oncolóxico na glándula depende completamente do estadio da patoloxía. O valor dependerá da idade do paciente, da velocidade de desenvolvemento das células cancerosas, da condición xeral, do número de cancros secundarios nos órganos adxacentes.
O mellor prognóstico é cando o diagnóstico e tratamento se realizarán na primeira etapa do cancro, a formación aínda non saíu da zona do órgano e non hai metástase. No caso dun grao terminal do tumor, desde o inicio dos síntomas ata a morte, pasan un par de meses desde o momento en que se detecta a enfermidade.
A primeira etapa da oncoloxía no IA pancreático caracterízase por un tumor pequeno, de ata 2 cm, que non se estende máis alá dos bordos da glándula. Con patoloxía, o paciente non presenta ningún síntoma, salvo o caso de que a formación se forme na área de saída do duodeno 12. Entón o paciente sentirase enfermo, aparecerá diarrea periódicamente ao cambiar de dieta.
O estadio inicial IB: o tumor tamén está presente no páncreas, pero o seu tamaño xa supera os 2 cm. En caso de localización do cancro na cabeza do órgano, o paciente queixarase dos seguintes síntomas:
- diarrea
- náuseas
- leve dor baixo a costela esquerda,
- a pel tornarase amarela.
En presenza de células malignas no corpo ou na sección de cola, aparecerán os signos inherentes ao insulinoma, o glucogonomo, o gastrinoma.
Para eliminar a patoloxía, permítese a cirurxía. Despois da manipulación, as caras que seguen todas as ordes do médico viven durante moito tempo. Non obstante, a recuperación completa con cirurxía non está garantida ao 100%.
O pronóstico para o cancro de páncreas é unha boa dinámica no 2-5% dos pacientes, se o sitio do tumor se elimina cirurxicamente de xeito oportuno. No futuro, o paciente necesita un tratamento de substitución, que inclúe o uso de axentes encimáticos, co fin de manter o adecuado nivel de dixestibilidade dos produtos alimentarios.
O resultado fatal despois da cirurxía non supera o 10%. Ao redor do 45% dos pacientes viven 5 anos.
Se os cancros están localizados na zona inaccesible da glándula, ou se a lesión mesmo na fase inicial de volumes significativos, non se pode realizar un tratamento operativo. Nesta situación, ofrecerase ao paciente quimioterapia e radioterapia.
Un tumor pancreático benigno adoita ter un prognóstico favorable, porque só en poucas ocasións dexenera unha neoplasia de mala calidade. Cando a formación aumenta de volume, poden producirse complicacións como ictericia, invaginación intestinal. Se se elimina o tumor en tempo e forma, pódese recuperar completamente.
Previsións na segunda etapa
Esta etapa non ten volumes tumorais significativos, pero xa ten un dano no sistema linfático.
O proceso oncolóxico de médicos de segundo grao de cancro divídese condicionalmente en 2 seccións.
Con 2A prodúcense danos graves na fibra e nos vasos sanguíneos. Non se producen metástases.
O curso da enfermidade na segunda etapa 2B caracterízase por un tumor maligno primario. Pode facerse máis grande, localizarse máis alá das fronteiras da glándula. A formación afonda no tecido pancreático e os ganglios linfáticos situados nas proximidades. As primeiras metástases prodúcense.
Signos de enfermidade con tumor 2B.
- Perda de peso.
- Dor no abdome.
- Diarrea
- Vómitos
O segundo grao de oncoloxía reduce enormemente a posibilidade de sobrevivir. Entre os médicos, crese que a aparición dun curso inferior na área da cabeza é un caso difícil con enfermidade das glándulas.
Cancro de páncreas da cabeza, cal é o prognóstico, cantos viven con ela? Durante o tratamento cirúrxico, o cirurxián realiza unha excisión completa da cabeza, bile, ganglios linfáticos, conduto, úlcera duodenal 12. Cando se eliminaron todas as partes do corpo, o médico restaura a integridade do estómago cos intestinos.
O resultado fatal despois do tratamento cirúrxico para a excisión dun tumor da glándula pancreática é de aproximadamente o 9-13%. Incluso cun curso exitoso da enfermidade despois do tratamento cirúrxico e o final da terapia, preto do 7% dos pacientes viven aproximadamente 5 anos.
É posible un prognóstico positivo cando, despois de realizar as manipulacións requiridas, non aparezan metástases.
Con cancro de páncreas difuso, cantos viven? Unha vez revelado o segundo grao de formación difusa, realízase unha eliminación completa do páncreas. E tamén un médico pode excisar unha parte do estómago, o bazo, a zona dos nodos.
Como resultado desta extensa excisión, o médico sutura o conduto no intestino delgado. O problema é que debido á eliminación de moitos órganos, un tipo grave de diabetes pode desenvolverse despois da cirurxía.
Cando a enfermidade se desenvolve na cola e no corpo, o médico realiza unha excisión tanto dos sitios cancerosos como da vesícula biliar e do bazo. Ao redor do 45% dos pacientes viven aproximadamente un ano. Se o paciente está sometido a quimioterapia, ata un 10% pode vivir 5 anos.
Neste caso, a miúdo a patoloxía detéctase tarde, cando hai unha forte derrota con metástases. A continuación, en casos illados, a vida do paciente terá un ano e medio.
Tres prediccións da etapa
As terceiras 3 etapas caracterízanse por unha impresionante derrota polas células cancerosas do bazo, vasos con nervios. As metástases desprázanse a zonas máis afastadas e danan completamente a linfa, selectivamente os riles e vasos cardíacos.
¿Cantos viven con cancro de páncreas? A precisión só é posible no 20% das situacións. Cinco anos viven ata o 41% dos pacientes. Se hai contraindicacións para o tratamento cirúrxico, a taxa de supervivencia duns 5 anos é do 3%.
A eliminación do tumor moitas veces non é posible debido ao gran volume e localización.
Nesta fase, o cancro de páncreas do 3º grao ten unha peculiaridade: a aparición de embriaguez, o que leva a un agravamento da patoloxía. O tratamento cirúrxico contribúe ao deterioro no desenvolvemento de enfermidades concomitantes presentes e ao benestar xeral do paciente. O tratamento de combinación prescrito conduce a un bloqueo da propagación de metástases e un aumento da educación e por un curto período de tempo prolonga a vida. Usar só un curso de quimioterapia non cambia a vida útil, pero o crecemento do tumor detense. A previsión considérase extremadamente desfavorable.
Cuarta predición
Este é o grao máis grave de oncoloxía, detectado en case o 50% das persoas. Dado que a re-formación do cancro podería localizarse en órganos adxacentes - o fígado, a vesícula, os pulmóns, o estómago, a intoxicación ou as acumulacións impresionantes de líquido no peritoneo son posibles, o que leva a un grave deterioro no benestar do paciente.
A taxa de supervivencia do cancro de páncreas no estadio 4 débese completamente a:
- o grao de colocación de cancro noutros órganos,
- a aparición de dor
- benestar
- exposición á quimioterapia.
Canto tempo podo vivir cun cancro de grao 4? Mesmo se se realiza unha cura saturada, raramente o período de supervivencia supera o ano. Moitas veces o paciente vive de 4-6 meses. Ao redor de 5 anos de vida hai nun 4% dos pacientes. Neste período está en medicamentos de apoio.
Se detecta cambios menores no páncreas, deberá dirixirse inmediatamente ao médico. Esta é unha oportunidade na fase inicial para determinar as causas, os síntomas e prescribir o tratamento, o que aumentará as posibilidades dunha corrección completa.