Insuficiencia pancreática exocrina: causas, síntomas, tratamento e prevención
Regulación nerviosa e humoral da función secretora do páncreas
O zume débil nun estómago baleiro aumenta drasticamente durante (2-3 minutos) e despois de comer. Nas condicións habituais de inxestión de alimentos, a eliminación de zume de páncreas comeza xa pola vista, o cheiro dos alimentos e outros irritantes que acompañan a inxestión de alimentos, o que indica un mecanismo de secreción reflexa condicionado. Con irritación dos receptores da membrana mucosa da cavidade oral, a farinxe e o esófago con substancias alimentarias, xorde un departamento reflex incondicionado do zume pancreático. Os impulsos nerviosos dos receptores irritados por vías aferentes chegan ao centro bulbar da secreción pancreática, onde cambian ás neuronas preganglionicas dos núcleos nerviosos vagos, ao longo das fibras eferentes das cales chegan ás neuronas postgangliónicas. Os seus axóns forman terminacións sinápticas nas membranas do soto da pancreatite. A acetilcolina liberada durante a excitación destes extremos activa os receptores M-colinérxicos da membrana postsináptica. Neste caso, libéranse mediadores secundarios (Ca ++ e HC-cGMP), que provocan a actividade secretora das células do páncreas e das células epiteliais dos conductos. Cando irritan os nervios celíacos, que realizan a inervación simpática do páncreas, a súa secreción é inhibida (debido á activación de receptores p-adrenérgicos por parte da mediata). . Pero a inhibición da secreción vén acompañada da acumulación de material secretora na pancreatite. A inxestión de alimentos no estómago durante a inxestión provoca irritación dos quimio e mecanoreceptores do estómago, o que conduce á continuación da secreción de zume reflexo incondicionado polo páncreas, provocada pola estimulación dos receptores da cavidade oral. A entrada no duodeno do contido gástrico provoca, xunto coa mucosa secretora duodenopancreática ) a secreción de hormonas gastrointestinais das células endocrinas que estimulan ou inhiben a secreción de zume pancreático. O papel dos principais reguladores humorales está desempeñado pola secretina e CCK, que son producidos por células S- e CCK da mucosa duodenal. Secretina e CCK reforzan a influencia mutuamente sobre o pancreatocitos, especialmente no fondo da liberación de acetilcolina nos extremos sinápticos das fibras nerviosas colinérxicas que inervan a glándula. Un axente causante humoral da secreción pancreática é a gastrina, secretada polas células U da membrana mucosa do antro. O efecto estimulante destas hormonas está apoiado pola bombesina, a serotonina e a insulina. A somatostatina, glucagón, encefalinas, substancia P, TIP, PP, así como a calcitonina e a ACTH inhiben a secreción do zume. Pero non se comprende ben o seu papel na complexa regulación humoral do páncreas. A secreción de zume pancreático realízase en tres fases. O primeiro chámase reflex. É causada por un complexo de estímulos condicionados e incondicionados que preceden e acompañan a inxestión de alimentos. Na primeira fase, libéranse aproximadamente o 10-15% do volume total de zume durante tres fases, e aproximadamente o 25% dos encimas. Na segunda fase gástrica prodúcese preto do 10% do zume do seu volume total (cun alto contido enzimático). Na terceira fase intestinal segríase a principal cantidade de zume (aproximadamente o 75% do volume total), pero menos rica en enzimas. A súa composición caracterízase por un alto contido en bicarbonatos necesarios para alcalizar o contido do duodeno.
Entrada 27
Función cerebral.
O cerebelio consta de 2 hemisferios e un verme entre eles.
A materia gris forma cortiza e núcleos. O branco está formado por procesos de neuronas.
O cerebro recibe impulsos nerviosos aferentes de receptores táctiles, receptores vestibulares, proprioreceptores de músculos e tendóns, así como de zonas motoras da córtex. Os impulsos efectivos do cerebelo van ao núcleo vermello do cerebro medio, o núcleo de Deiters da medula oblongata, o tálamo, e logo ás áreas motoras do CBP e dos núcleos subcorticais. Unha función común do cerebel é a regulación da postura e dos movementos. Realiza esta función coordinando a actividade doutros centros motores: núcleos vestibulares, núcleo vermello, neuronas piramidales corticais.
1. Regulación do ton muscular e da postura.
2. Corrección de movementos lentos de propósito durante a súa execución, así como a coordinación destes movementos con reflexos e posición corporal.
3. Seguimento da correcta execución de movementos rápidos realizados pola cortiza.
Debido a que o cerebelo cumpre estas funcións, cando se elimina, desenvólvese un complexo de trastornos motores, chamado tríada Luciani. Inclúe:
1. Agonía e distonia: diminución e distribución inadecuada do ton muscular esquelético.
2. Astasia - imposibilidade dunha contracción continua do rato, mantendo unha posición do corpo estable cando está de pé, sentado (wiggle).
3. Astenia - fatiga muscular rápida.
4. Ataxia: mala coordinación dos movementos ao camiñar. Unha marcha inestable de borracho.
5. Adiadhokinesis: violación da secuencia correcta de movementos dirixidos rápidos.
Na clínica, a lesión cerebral moderada maniféstase pola tríade Charcot:
1. Nystagmus do ollo en repouso.
2. Tremor das extremidades derivadas dos seus movementos.
3. Disartria - trastornos da fala.
L. A. Orbeli estableceu que o cerebelo afecta a varios funcións vexetativas, estas influencias poden ser excitantes e inhibitorias. Por exemplo, coa irritación do cerebelo, a presión sanguínea aumenta ou diminúe, a frecuencia cardíaca, a respiración e a dixestión cambian. O cerebro afecta metabolismo. Actúa a través dos centros nerviosos autonómicos, coordinando a súa actividade co movemento. As funcións dos órganos internos cambian debido a un cambio nos procesos metabólicos neles. Polo tanto, o cerebelo exerce sobre eles un efecto trófico adaptativo.
Non atopaches o que buscabas? Usa a busca:
Mellores ditos:Como unha parella, un profesor dixo cando rematou a conferencia - era o final da parella: "Algo cheira o final aquí". 8174 - | 7856 - ou le todo.
Desactivar adBlock!
e actualizar a páxina (F5)
realmente precisa
Que é a insuficiencia pancreática exocrina?
Dixestión dos alimentos - Este é un proceso complexo e de varias etapas.
Comeza incluso na cavidade oral, cando mastigas a primeira peza e mollas con saliva. En canto a comida é traída, o estómago entra en acción co seu ácido clorhídrico e pepsina.
Ao cabo duns 30 minutos, os alimentos semixestionados entra no intestino delgado, é dicir, o duodeno, na súa sección inicial. Aquí, o páncreas coa axuda de enzimas descompón grandes moléculas en máis sinxelas e adecuadas para a absorción no sangue.
O páncreas, xunto coas glándulas salivares e sudoríparas, é unha das glándulas máis importantes de secreción externa. Isto significa que libera substancias bioloxicamente activas á superficie a través de condutos especiais. O páncreas tamén ten unha función endocrina: consiste na produción de hormonas insulina, somatostatina, grelina e polipéptido pancreático no sangue humano.
Se o páncreas está saudable, non só pode proporcionar a dixestión dos alimentos, senón que tamén pode apoiar o metabolismo, incluída a glicosa. Con insuficiencia exocrina, as enzimas dixestivas vólvense insuficientes e o corpo, como resultado, carece de vitaminas e nutrientes.
Se non se trata, a falla exocrina pode retardar o crecemento e o desenvolvemento dos nenos, levar problemas co tecido óseo, deixar o corpo indefenso contra as infeccións e acurtar a vida.
Causas da insuficiencia pancreática exocrina
As causas do fracaso exocrino son moitas. Calquera que dane o páncreas ou bloquea a liberación dos seus encimas pode causar esta condición. As causas máis comúns, como dixemos, son a pancreatite crónica e a fibrose quística.
Fibrosis quística ou fibrosis quística - Unha enfermidade xenética incurable na que se libera un segredo groso e viscoso no sistema dixestivo e respiratorio, obstruíndo os condutos do páncreas, así como bronquios e pequenos bronquios.
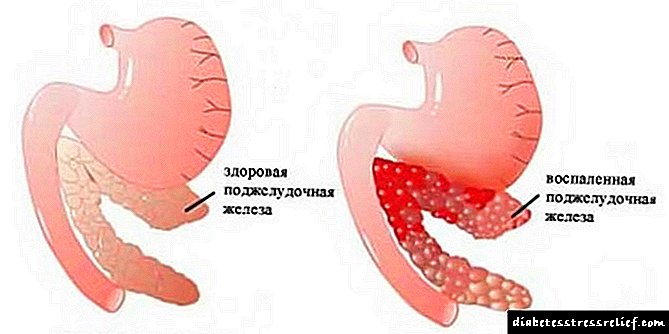
Na inflamación crónica do páncreas - pancreatite - o tecido normal é substituído gradualmente por tecido cicatricial inútil. Ao mesmo tempo, as funcións da glándula deterioranse, a produción de enzimas diminúe e o teu corpo deixa de facer fronte incluso cos alimentos habituais.
Estudos científicos confirman o vínculo entre fumar e pancreatite crónica.
Outras causas de insuficiencia pancreática exocrina:
• cancro de páncreas
• Extracción cirúrxica dunha parte da glándula
• Bloqueo do conduto pancreático
• Enteropatía celíaca
• A enfermidade de Crohn
• Pankreatite autoinmune
• diabetes
• Síndrome de Zollinger-Ellison
• Condicións despois da cirurxía gastrointestinal
• síndrome do dumping
Síntomas de insuficiencia pancreática exocrina
Esta condición pode ser difícil de diagnosticar porque os seus síntomas se cruzan con outras enfermidades, incluída a síndrome do intestino irritable, úlcera péptica, enfermidade do cálculo biliar, enfermidade inflamatoria do intestino, etc.
Na maioría das veces, a insuficiencia pancreática exocrina maniféstase como diarrea crónica e perda de peso. É característica a estatorrea: a liberación dunha gran cantidade de graxa non digerida con feces, o que proporciona ás feces un aspecto oleoso e un forte olor desagradable.
Outros síntomas de fracaso exocrino:
• Debilidade e fatiga
• Formación excesiva de gas
• Dor no centro do abdome, estendéndose cara ás costas
• Perda de masa muscular, perda de peso inexplicable
• Signos de hipovitaminose (uñas quebradizas, caída de cabelo)
Diagnóstico de insuficiencia pancreática exocrina
Coñecer estes síntomas non é suficiente. O problema é que a diarrea non se produce ata que a glándula perdeu o 90% das súas capacidades funcionais, é dicir, durante algún tempo a enfermidade pode producirse con feces normais.
Para confirmar a insuficiencia pancreática exocrina, precisa unha análise de feces, unha proba de sangue para vitaminas e ácidos graxos, así como unha tomografía computada - para identificar as causas raíz.
Tratamento e prevención
O tratamento para a insuficiencia exocrina debería comezar canto antes.
A terapia pancreática de substitución de encimas é o estándar de ouro no tratamento desta enfermidade. Para a terapia de substitución, úsase un gran arsenal de drogas que conteñen encimas pancreáticas de porco e, ás veces, compoñentes activos adicionais.
Estes fármacos teñen actividade lipolítica (descomposición de graxas), amilolítica (amidón) e proteolítica (proteínas de descomposición), que se mide en unidades estándar - 8000, 10000, 20.000. Estes inclúen pancreatina, mezim, panzinorm, festal, creón, pangrol e outras drogas. .
A terapia de substitución de enzimas por páncreas, como así foi, funciona que o páncreas non pode tratar. Non restaura a glándula, pero é capaz de soportar o corpo do paciente durante moitos anos, permitíndolle absorber nutrientes.
Unha nutrición adecuada e un estilo de vida saudable xogan un papel moi importante no tratamento da insuficiencia pancreática exocrina..
Os pacientes deben aconsellar o seguinte:
• Evitación do estrés
• Deixar de fumar e alcohol
• Comidas frecuentes en racións pequenas
• Dieta equilibrada con graxa limitada
• Tomar suplementos vitamínicos (especialmente vitaminas A, D, E e K)
Funcións do encima pancreático
Unha das principais funcións é a produción de encimas pancreáticas.
Tales encimas proporcionan a dixestión de todo tipo de alimentos.
Os encimas producidos polo páncreas pertencen a varios grupos.
O grupo máis numeroso de enzimas son as proteases. A multiplicidade deste grupo de enzimas pancreáticas débese á presenza de diversas variedades de proteínas.
Os encimas proteolíticos que dixeren compostos proteicos inclúen os seguintes ingredientes activos:
Ademais, o ferro produce:
- Lipasa - un composto que descompón as graxas.
- A amilase é un compoñente activo que divide os polisacáridos.
- As nucleases son un complexo de enzimas que asegura a división de ácidos nucleicos.
Se hai perturbacións na produción de compoñentes do zume do páncreas, obsérvanse varios defectos dos órganos dixestivos, o que leva a unha dixestión incompleta de alimentos e trastornos metabólicos.
Os fallos na produción de enzimas conducen ao desenvolvemento de insuficiencia de función pancreática exocrina.
Violación da función pancreática exocrina
A causa de trastornos exocrinos da función pancreática é o desenvolvemento de enfermidades dos órganos. Na maioría das veces, esta situación ocorre como resultado da inflamación dos tecidos en pancreatite aguda ou crónica, cando o proceso inflamatorio leva á destrución de parte do parénquima pancreático.
A función exocrina está prexudicada na maioría dos pacientes con pancreatite crónica.
Conexión contrastada cientificamente entre o desenvolvemento do fracaso, o tabaquismo e a pancreatite crónica.
Outras causas do desenvolvemento da enfermidade poden ser:
- Neoplasia oncolóxica nos tecidos da glándula.
- Eliminación cirúrxica dunha parte do tecido da glándula.
- A aparición de obstrución de condutos pancreáticos.
- O desenvolvemento da enteropatía celíaca.
- O desenvolvemento da enfermidade de Crohn.
- Progresión da pancreatite autoinmune.
- Diabetes mellitus.
- Desenvolvemento no corpo de Zollinger-Ellison.
- Condicións postoperatorias despois da cirurxía no aparello dixestivo.
- O desenvolvemento da síndrome do dumping.

Outra razón para a progresión da insuficiencia pancreática é a progresión no corpo do paciente con fibrosis quística ou fibrosis quística, un proceso xeneticamente determinado no que a formación dunha secreción grosa e viscosa obstruíndo os conductos do páncreas e bronquiolos se observa nos sistemas dixestivo e respiratorio.
O principal síntoma dun mal funcionamento no corpo é unha indixestión e a aparición de trastornos dispépticos.
Esta condición caracterízase pola aparición dos seguintes signos principais:
- polifecais,
- feces frecuentes e soltas
- a aparición de graxa nas feces,
- a aparición de inchazo frecuente,
- perda de peso.
No caso do desenvolvemento de insuficiencia endocrina, o paciente desenvolve diabetes mellitus. Este tipo de diabetes é máis sinxelo que o de tipo 1. Isto débese a que non todas as células dos illotes de Langerhans.
Na maioría das veces, tales pacientes necesitan introducir doses adicionais de insulina.
Nalgúns casos, resulta normalizar o nivel de glicosa no sangue usando unha dieta especial e medicamentos hipoglucemicos.
Síntomas e diagnóstico de falla exocrina

O fallo é difícil de diagnosticar.Isto débese a que todos os síntomas desta condición patolóxica son similares aos síntomas doutras enfermidades, entre as que hai enfermidades como a síndrome do intestino irritable, úlcera péptica, colelitiasis, procesos inflamatorios no intestino e moitas outras.
A manifestación máis común de fracaso das glándulas exocrinas é a aparición de diarrea crónica e perda de peso.
Outro síntoma da patoloxía pode ser o desenvolvemento da hipovitaminose, que se manifesta nas uñas quebradizas e na perda de cabelo.
O problema de diagnosticar unha condición patolóxica é que non aparece ata que o órgano perda ata o 90% das súas capacidades funcionais. Durante todo este tempo, o paciente non presenta síntomas e as feces son normais.
Para confirmar ou refutar o diagnóstico, realízanse varias probas de laboratorio, incluíndo:
- Análise fecal.
- Un exame de sangue para o azucre con carga.
- Exame de sangue de vitaminas e ácidos graxos.
- Exame de sangue do azucre.
Ademais, realízase unha tomografía computada, o que permite identificar as causas profundas da aparición dun trastorno patolóxico no funcionamento do órgano.