Diabetes e alteración da función renal: como se conecta, causas do problema, síntomas, diagnóstico, tratamento
A nefropatía é un dano renal específico na diabetes mellitus, clasificado como unha complicación tardía da enfermidade, que se desenvolve nun contexto de angiopatía sistémica.
O principal perigo de nefropatía diabética é o desenvolvemento de insuficiencia renal, que pode levar á morte.
A provisión puntual de medidas preventivas e terapéuticas pode reducir a intensidade dos danos nos vasos dos riles e, así, ampliar e mellorar a calidade de vida do paciente.
Características do desenvolvemento da patoloxía
Co término nefropatía diabética, os médicos significan todo tipo de lesións dos vasos que alimentan os riles (microangiopatía), causadas por trastornos metabólicos nos tecidos do órgano. A patoloxía tamén é coñecida como glomerulosclerose. En pacientes con diabetes, obsérvase glomerulosclerose no 75% dos casos.
A enfermidade renal desenvólvese baixo a influencia de tales factores:
- falta de control glicémico,
- aumento periódico da presión arterial,
- desviacións no perfil lipídico,
- curso prolongado de diabetes,
- predisposición xenética.
Existen varias teorías para o desenvolvemento da enfermidade renal - metabólicas e hemodinámicas suxiren a aparición da enfermidade debido á hiperglicemia, un alto nivel de glicosa no soro sanguíneo. A teoría xenética di que a enfermidade renal ocorre como consecuencia da predisposición xenética do paciente.
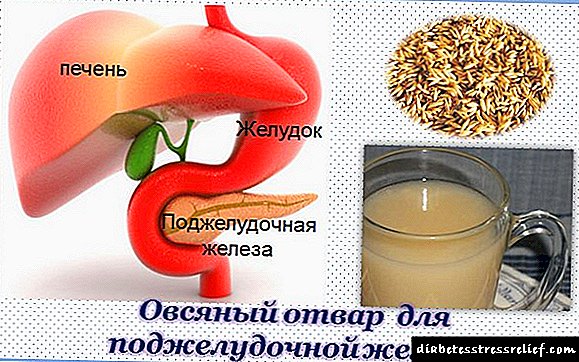
A función principal dos riles é a filtración do sangue, que o corpo realiza a través de bucles capilares, os chamados glomérulos ou glomérulos. A velocidade do proceso está determinada pola superficie e a presión da filtración.
Ademais, a taxa de filtración glomerular considérase un factor na clasificación da nefropatía diabética e considérase unha característica adicional no diagnóstico do grao de insuficiencia renal. A diabetes mellitus é un dos mecanismos que reducen a taxa de filtración.
En caso de perturbación metabólica, fórmanse un gran número de produtos do metabolismo de proteínas, lípidos e carbohidratos e acumúlanse no sangue humano. Ao ingresar os riles con sangue, as glicoproteínas, as proteínas e os lípidos deposítanse nos tecidos, causando danos nos glomérulos renales e unha funcionalidade deteriorada.
Anatomía patolóxica da glomerulosclerose
Distínguense as seguintes formas morfolóxicas de glomerulosclerose:
- a forma nodular exprésase na formación de nódulos escleróticos de forma ovalada nos glomérulos renais e obsérvase máis a miúdo na diabetes mellitus tipo I. Os nódulos poden ocupar a maior parte dos glomérulos renales, provocando a aparición de aneurismas e engrosamentos patolóxicos nos tecidos das membranas do soto circundantes,
- a forma difusa da enfermidade exprésase nun engrosamento uniforme dos tecidos dos glomérulos e das membranas sen a formación de nódulos,
- A forma exudativa vai acompañada de formacións redondas na superficie dos capilares glomerulares.
Nalgúns casos, o desenvolvemento simultáneo de formas nodulares e difusas de patoloxía renal é posible.
Durante o desenvolvemento da diabetes mellitus, o dano renal progresa, prodúcense cambios dexenerativos no epitelio, as membranas do soto acumulan paraproteínas e convértense en hialinos, e os tecidos son substituídos por outros conectivos e graxos.
Como consecuencia dunha nefropatía diabética, os glomérulos morren, os riles perden a súa funcionalidade, desenvólvese fibrosis periglomerular e logo insuficiencia renal.
Síntomas da enfermidade
Na diabetes mellitus, todos os cambios patolóxicos nos riles desenvólvense ante o fondo da filtración do sangue cun alto contido en azucre, o principal factor prexudicial. O exceso de glicosa ten un efecto tóxico directo sobre os tecidos do órgano, reducindo as súas capacidades de filtración.
Debido ao aumento da permeabilidade das membranas, entra en orina as proteínas (albumina) que, con funcionalidade natural, permanecen no sangue. A presenza dunha cantidade máis elevada de albumina nos ouriños é un dos principais criterios diagnósticos para a nefropatía diabética.
Os signos característicos da enfermidade renal inclúen:
- proteinuria: detección de proteínas na análise de orina,
- retinopatía - dano á retina do ollo,
- hipertensión arterial - hipertensión arterial.
A combinación dos síntomas enumerados da patoloxía renal na diabetes aumenta a súa gravidade, polo tanto, serve de criterio para o diagnóstico da enfermidade.
Na etapa inicial do desenvolvemento da enfermidade, o dano renal é asintomático. Para evitar posibles complicacións, os médicos recomendan un exame anual para todos os pacientes con diabetes. Son obrigatorios os exames de sangue e orina para a creatinina, o cálculo da taxa de filtración glomerular e as probas de orina para a albumina.
Os pacientes que, debido á súa predisposición xenética, están en risco, deben prestar atención á combinación de síntomas característicos de diabetes e glomerulosclerose:
- un aumento na cantidade de urina (poliuria),
- letarxia, debilidade, falta de respiración,
- infeccións cutáneas, picazón,
- presión arterial alta
- a aparición dun sabor do metal na boca,
- aumento da sede
- frecuentes calambres nas pernas
- hinchazón
- perda de peso sen razón aparente
- cicatrización lenta das feridas
- diarrea, náuseas ou vómitos,
- infeccións do tracto urinario
- perda de coñecemento.
Un exame médico oportuno é o único xeito de non perder a aparición de danos nos riles diabéticos e evitar o desenvolvemento de cambios irreversibles no corpo.
Fases e manifestacións clínicas
Con diabetes, o dano renal desenvólvese por fases:
- a etapa inicial transcorre sen signos visibles da enfermidade. O dano principal nos riles pode estar indicado por unha maior taxa de filtración glomerular e intensidade do fluxo sanguíneo renal,
- durante a fase de transición obsérvanse distintas manifestacións clínicas de glomerulosclerose. A estrutura dos glomérulos renales cambia gradualmente, as paredes dos capilares espesan. A microalbúmina aínda está dentro dos límites normais. a intensidade do fluxo sanguíneo ea taxa de filtración do sangue permanecen nun alto nivel,
- a etapa pre-nefrótica do dano renal debido á diabetes caracterízase por un aumento do nivel de albumina. Hai un aumento periódico da presión arterial,
- co estadio nefrótico obsérvanse de forma estable todos os signos característicos da patoloxía renal: proteinuria, diminución do fluxo sanguíneo renal e taxa de filtración do sangue, aumento persistente da presión arterial. Os niveis de creatinina no sangue aumentan lixeiramente. As probas de sangue mostran un aumento de indicadores (ESR, colesterol, etc.) Quizais a aparición de sangue nas probas de orina,
- O estadio final no desenvolvemento da patoloxía diabética dos riles é o estadio nefrosclerótico (uremico). Caracterízase por unha forte diminución da funcionalidade dos riles, un aumento da cantidade de urea e creatinina nas probas de sangue nun contexto de diminución dos indicadores de proteínas. Hai sangue e proteínas na orina, desenvólvese anemia grave. O grao de aumento da presión arterial acada valores límite. Os niveis de glicosa no sangue poden diminuír.
A última etapa do desenvolvemento de complicacións na diabetes mellitus considérase irreversible e leva a unha insuficiencia renal crónica, na que o corpo se mantén limpando o sangue por diálise ou usando un transplante de ril.

Características de diagnóstico
O progreso da disfunción renal na diabetes mellitus maniféstase gradualmente e non sempre os resultados das probas difiren sensiblemente dos valores normais. Isto é debido a que o aumento da albúmina na orina non se produce de inmediato, pero a medida que se desenvolve a patoloxía renal.
Outras manifestacións clínicas de complicacións renales da diabetes, aumento da presión arterial e aparición de edema, considéranse a resposta do corpo a unha diminución da taxa de filtración glomerular.
Polo tanto, a identificación de proteinuria e a determinación de indicadores de taxa de filtración glomerular renal seguen sendo os métodos de diagnóstico máis informativos.
Determinar eficazmente a condición dos riles e outros órganos en diabetes mellitus tamén se pode facer mediante probas de laboratorio:
- a análise de fructosamina permítelle diagnosticar complicacións renales ou establecer a probabilidade de desenvolver insuficiencia renal,
- un exame de sangue xeral permite avaliar a presenza no corpo de procesos inflamatorios, infeccións ou o desenvolvemento de anemia que acompaña a patoloxía renal na diabetes,
- unha análise bioquímica do plasma mostra a cantidade de creatinina, proteína total, colesterol e urea - indicadores que axudan a diagnosticar as complicacións renales na diabetes,
- a determinación da deficiencia de magnesio axuda a descubrir as causas da presión arterial elevada nun paciente, incluíndo disfuncións renales,
- a análise de orina é un xeito eficaz de detectar a presenza de infeccións no tracto urinario, así como proteínas, azucre e acetona,
- A análise de microalbúmina é necesaria para diagnosticar as complicacións renales na diabetes xa na fase inicial do seu desenvolvemento.
Para o diagnóstico máis eficaz da disfunción dos riles e outros órganos, úsanse hardware e métodos instrumentais de exame. Unha visita a un oftalmólogo axuda a identificar un síntoma característico da complicación renal: a retinopatía.
A ecografía dos riles é un método que determina os cambios estruturais nos tecidos do órgano. Para detectar o desenvolvemento do proceso patolóxico, recoméndase someter unha ecografía dos riles sistematicamente.
Na maioría dos casos, as complicacións patolóxicas non son tanto o resultado das infeccións como unha actitude frívola ante a saúde. Unha visita regular ao médico, a aplicación de todas as súas recomendacións e un estilo de vida saudable, mellorará a saúde e evitará as terribles consecuencias da nefropatía diabética.
Como afecta a diabetes aos riles?
Os riles en diabetes clasifícanse en órganos diana. A diabetes mellitus afecta a varios órganos e sistemas, e o efecto sobre as células do epitelio renal non está excluído.
Mesmo no contexto da terapia farmacéutica en curso, desenvolven enfermidades graves. Entre as patoloxías máis comúns están:
- nefropatía diabética. Un aumento do nivel de glicosa leva a danos nos elementos estruturais responsables dos procesos de filtración, así como no compoñente vascular. Como resultado, un proceso progresivamente constante leva á insuficiencia renal en presenza de diabetes mellitus, o que leva á morte do paciente.
Polo tanto, coa diabetes, as complicacións dos riles en forma de cambios nefropáticos son especialmente perigosas. Unha dieta especial reduce a probabilidade de insuficiencia renal en diabetes mellitus, xa que unha cantidade reducida de glicosa inhibe o desenvolvemento de procesos destrutivos,
Os cambios destrutivos do órgano no fondo da formación de pedras levan trastornos circulatorios, así como procesos tróficos con función de absorción deteriorada. Debido á diminución da susceptibilidade do corpo á aldosterona con hiperglicemia, prodúcese unha acumulación de sales.
Causas da enfermidade renal na diabetes
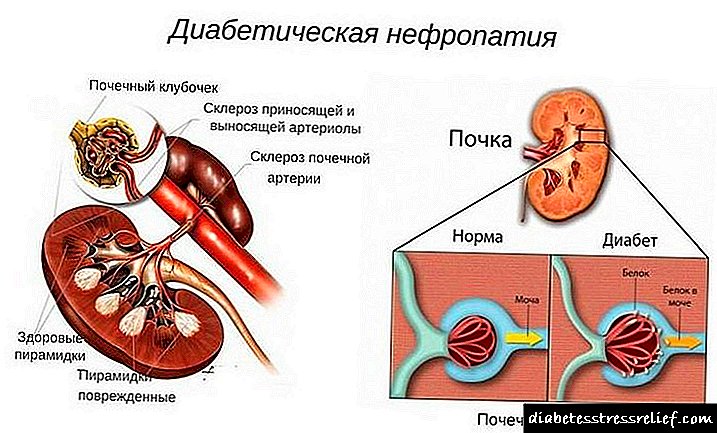
Un dano aos riles coa diabetes mellitus formada é unha das complicacións máis comúns da enfermidade. Isto é debido á filtración do sangue cun alto contido en glicosa e danos nas súas estruturas de órganos.
Entre os factores de risco de desenvolver nefropatía están a hiperglucemia irreducible, o metabolismo da graxa deteriorado, a hipertensión arterial, os malos hábitos e o exceso de peso.
Elementos filtrantes gradualmente danados convértense en cicatrices. Como resultado, os riles con diabetes non poden realizar as súas funcións debido a unha diminución do volume de tecido encargado de limpar o sangue.
A medida que o proceso avanza, a intoxicación desenvólvese, o que pode causar insuficiencia renal. Nesta fase, o paciente necesita tratamento oportuno, incluído o uso de drogas, así como diálise.
A falta de tratamento oportuno, a función de filtración é virada debido ao dano na barreira dos tecidos, que se manifesta pola inxestión de proteínas na urina, que normalmente non debería estar no fluído biolóxico.
Unha diminución do traballo dun órgano pode levar ao desenvolvemento de condicións terminais. O curso máis perigoso da patoloxía causada pola diabetes está asociado coa adición de hipertensión arterial. Neste caso, o ril diabético presenta un desequilibrio no ton da arteriola traidora e portadora.
O aumento da presión e a destrución da parede vascular no fondo dun estado hiperglicémico leva a trastornos metabólicos cunha serie de cambios patolóxicos nos procesos bioquímicos.
A proteína glicosilada contida nas membranas renales aumenta a actividade de encimas que aumentan a permeabilidade da parede vascular e a formación de radicais libres. Este mecanismo acelera o desenvolvemento da nefropatía diabética.
Síntomas do desenvolvemento da patoloxía

Hai cinco etapas clínicas da nefropatía:
- Curso asintomático. Os síntomas están ausentes, a patoloxía detéctase mediante métodos de diagnóstico adicionais.
- Etapa dos cambios iniciais na estrutura dos riles. A filtración glomerular comeza a deteriorarse gradualmente.
- Curso presotrótico. Un aumento da concentración de microalbúmina non leva ao desenvolvemento de proteinuria clinicamente significativa. Algúns pacientes poden presentar síntomas de hipertensión.
- Curso nefrótico. Un aumento da presión arterial obsérvase continuamente. A proteína detéctase na urina; unha análise do sangue revela un aumento da taxa de sedimentación e colesterol dos eritrocitos. A función de filtrado é reducida, os pacientes teñen edema.
- Corrente uremica. Unha diminución da función filtrante leva a que a creatinina e a urea se conteñen no sangue en alta concentración. Unha diminución da proteína leva ao desenvolvemento de edema e a un aumento crítico da presión arterial.
A nefropatía diabética pode durante moito tempo non manifestarse e non afectar a calidade de vida do paciente. Neste caso, os seus síntomas están completamente ausentes.
Na primeira e segunda etapas obsérvanse pequenos cambios no benestar. No contexto da diabetes, os riles comezan a doer, aparece malestar na rexión lumbar. En pacientes, non hai desenvolvemento da síndrome de edema. Neste caso, non hai proteína na orina.
Na terceira etapa, non hai manifestacións evidentes de nefropatía. Ao contactar cun especialista, os pacientes poden queixarse dun aumento gradual da presión arterial. Tomar medicamentos leva a unha diminución temporal. A proteína detéctase na orina.
Na cuarta etapa do proceso patolóxico, a hipertensión arterial vólvese estable e vai acompañada de taquicardia. Durante o día hai un aumento do edema con localización típica na cara e nas extremidades.
O aumento da fatiga e a dor de cabeza leva a unha violación da saúde xeral cun aumento da fatiga e diminución do rendemento. A dor esténdese tamén á cavidade abdominal e ao peito.
A quinta etapa da nefropatía caracterízase por un edema persistente da cara e acumulación de fluído na cavidade abdominal, perda de apetito, diarrea, vómitos e náuseas.
O volume de urina diaria está diminuíndo gradualmente. A debilidade e a fatiga limitan a actividade do paciente, dificultando a realización das cousas habituais.
Os cambios no aparello glomerular comezan uns anos despois de que o paciente sufra diabetes. O benestar pode empeorar drasticamente en 10-15 anos.
A gravidade dos síntomas dependerá de como afecte a diabetes en desenvolvemento aos riles.
Métodos de diagnóstico para a diabetes

Despois de examinar ao paciente, o médico prescribe unha serie de probas diagnósticas. Se se detecta unha insuficiencia renal na diabetes nas etapas iniciais, isto mellorará moito o prognóstico.
Dos principais métodos de diagnóstico empregados:
- proba de sangue clínica xeral,
- análise clínica xeral de ouriños,
- bioquímica do sangue coa determinación do nivel de albúmina e creatinina,
- Mostra de Zimnitsky,
- Proba Reberg-Tareev, que permite medir a taxa de filtración glomerular.
As análises permítenos xulgar a gravidade da enfermidade e a eficacia da terapia.
Tratamento dos riles para a diabetes

O tratamento dos riles para a diabetes tipo 1 ou tipo 2 faise con medicación. A selección de fármacos realízase despois de avaliar os síntomas clínicos, determinando o estadio da enfermidade, así como posibles violacións dos órganos.
Utilízanse os seguintes grupos de drogas:
- Inhibidores da ACE. Os medicamentos para a hipertensión están deseñados para estabilizar a presión arterial, o que pode agravar o curso da nefropatía. Un efecto positivo no funcionamento do sistema cardiovascular e na prevención da progresión da nefropatía conséguese mediante un uso prolongado e regular de inhibidores da ACE.
- preparados de insulina. Estas drogas actúan sobre a causa da patoloxía e reducen o azucre no sangue. Isto ralentiza a destrución do filtro renal e dos vasos sanguíneos. A dose é seleccionada polo médico de acordo co nivel de glicosa no soro sanguíneo,
- axentes hipoglucémicos. A recepción dos medicamentos comprimidos permite controlar o azucre no sangue. O mecanismo de acción é similar á insulina. Durante o tratamento, cómpre medir o nivel de glicosa, se é necesario, a dosificación diminúe ou aumenta.
A diálise ou o transplante de riñón úsase a falta do efecto da terapia farmacéutica continua e unha diminución da función de filtración, un indicador que non alcanza un valor de 15 ml / min / 1,73 m2.
Neste caso, indícase a terapia de reposición, que está dirixida a estabilizar o benestar do paciente.
Ademais, debe usarse para hipercalemia, que non é susceptible de exposición á droga e de retención de líquidos no corpo. O transplante é necesario se se observa a aparición de síntomas visibles de desnutrición enerxética en proteínas.
O procedemento de hemodiálise implica filtrar o sangue mediante un aparello de ril artificial. A súa conduta móstrase ata tres veces durante a semana.
Ademais da desintoxicación, axuda a baixar a presión arterial. A diálise realízase con extrema precaución debido a unha posible caída de presión e infección.
A terapia de nefropatía realízase nun lugar de acollida ambulatoria ou ambulatoria. O tratamento ambulatorio realízase nas fases iniciais da enfermidade, así como con resultados satisfactorios da proba.
Neste caso, debes visitar regularmente un especialista durante o período de tomar medicamentos para avaliar a dinámica do proceso patolóxico. En casos graves, se o dano renal vai acompañado dunha violación pronunciada do funcionamento do órgano, o tratamento realízase nun hospital.
Dieta para nefropatía diabética

A dieta para os riles con diabetes é a base da terapia, xa que a adhesión á dieta e a inclusión de alimentos saudables na dieta contribúen a estabilizar o estado do paciente e reduce o risco de complicacións.
- negativa a usar doces. A repostería, produtos que conteñen unha gran porcentaxe de azucre, leva a un deterioro do estado do paciente debido ao aumento do nivel de glicosa no sangue,
- restrición de sal. Os alimentos que conteñan grandes cantidades de sal poden levar á retención de líquidos nos tecidos, aumento do estrés renal,
- comendo comida en pequenas porcións. É importante para os pacientes reducir o volume de porcións, xa que unha gran cantidade de alimentos que se comen unha vez, non só leva a un aumento da carga no tracto dixestivo, senón tamén a un rápido aumento da glicosa. Hai que ter en conta que na diabetes mellitus a produción de encimas dixestivas está afectada. O volume medio de porción é de 200-300 gramos,
- menú equilibrado. A exclusión de produtos graxos, fritos, así como o afumado e a fariña da dieta para a diabetes pode levar a unha falta de enerxía e unha mala saúde do paciente. Por iso, é importante equilibrar o menú na fase de cambios preclínicos, ata o desenvolvemento de consecuencias irreversibles.
Un plan nutricional diario implica comer suficientes carbohidratos, proteínas e graxas. Diversos oligoelementos deben entrar no corpo, especialmente con insuficiencia renal crónica.
Nesta fase, a barreira renal comeza a filtrar substancias beneficiosas, eliminándoas do corpo con ouriños.

O principal indicador á hora de elixir alimentos seguros para pacientes con diabetes é a medición do índice glicémico. Reflicte a cantidade de hidratos de carbono que entran e descompoñen no corpo e afectan os niveis de glicosa.
O principal obxectivo da dieta para nefropatía é a selección de alimentos cun baixo índice glicémico. Son absorbidos máis tempo e non conducen a un rápido aumento dos niveis de glicosa. Deberá ter preferencia a:
- froitas e bagas, como varios tipos de groselhas, grosellas verdes, mazás e cítricos,
- vexetais, incluíndo feixón verde, berinjela, cebola, lentellas, chícharos e repolo de varios tipos.
- cebola e cebada, arroz salvaxe, trigo sarraceno e bulgur,
- produtos lácteos sen azucre e azucre engadidos.
Os pacientes con esta patoloxía necesitan usar produtos cuxo índice glicémico non exceda de 50 unidades. O uso de produtos como froitas ou bagas que non foron sometidos a tratamento térmico debería producirse principalmente pola mañá.
Debido á perda de fibra valiosa durante o procesamento mecánico, non se recomenda engadir zumes recentemente espremidos ou puré de patacas ao menú diario.
Prevención da enfermidade renal na diabetes
Dado que o dano renal é especialmente grave na diabetes mellitus, a tarefa dos pacientes e dos especialistas que os observan é preservar o órgano.
Os diabéticos necesitan controlar regularmente a presión arterial. Entre outras medidas preventivas, hai:
- control regular da glicosa
- avaliación de parámetros de laboratorio,
- inxestión obrigatoria de medicamentos prescritos por un médico,
- tratamento de patoloxías concomitantes.
É importante que os pacientes se sometan regularmente a un exame renal, xa que a detección previa de cambios permitiralle axustar a terapia e evitar o desenvolvemento de complicacións.