Pankreatite reactiva en adultos: causas, síntomas e tácticas de tratamento da enfermidade
 As enfermidades do tracto gastrointestinal, os malos hábitos e a desnutrición adoitan provocar o desenvolvemento de tal patoloxía do páncreas como a pancreatite reactiva. Os síntomas e o tratamento da enfermidade dependen directamente da gravidade da enfermidade e das causas que a causan. Os signos dun proceso patolóxico son sempre agudos. A enfermidade afecta a adultos, en casos raros, a nenos.
As enfermidades do tracto gastrointestinal, os malos hábitos e a desnutrición adoitan provocar o desenvolvemento de tal patoloxía do páncreas como a pancreatite reactiva. Os síntomas e o tratamento da enfermidade dependen directamente da gravidade da enfermidade e das causas que a causan. Os signos dun proceso patolóxico son sempre agudos. A enfermidade afecta a adultos, en casos raros, a nenos.
Factores que contribúen ao desenvolvemento da enfermidade
Moita xente sabe o que é a pancreatite, os síntomas e a necesidade de tratamento.. Hai varios factores que contribúen á aparición dunha patoloxía perigosa:
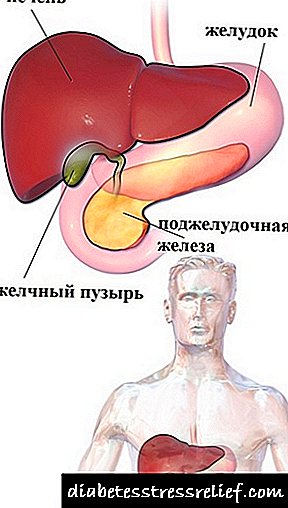
 En primeiro lugar atópanse enfermidades do tracto gastrointestinal: diversas formas de gastrite, hepatite, colecistite, colecistite calculosa, cirrosis hepática, úlcera gástrica e úlcera duodenal, disquinesia biliar, intoxicación de diversas etioloxías, infeccións parasitarias.
En primeiro lugar atópanse enfermidades do tracto gastrointestinal: diversas formas de gastrite, hepatite, colecistite, colecistite calculosa, cirrosis hepática, úlcera gástrica e úlcera duodenal, disquinesia biliar, intoxicación de diversas etioloxías, infeccións parasitarias.- O consumo de alcol en grandes cantidades de xeito continuado.
- Alimentación regular, exercendo unha carga sobre todos os órganos do tracto gastrointestinal.
- Violacións constantes e graves das normas de alimentación saudable, o uso de alimentos fritos oleosos, picantes, salgados, en grandes cantidades.
- Lesións traumáticas dos órganos abdominais, provocando a rotura do parénquima dun órgano importante.
- Condicións estresantes frecuentes.
- Tratamento a longo prazo con fármacos do grupo de antiinflamatorios e hormonais non esteroides que afectan negativamente o sistema dixestivo.
Algunhas patoloxías endocrinas tamén poden causar o desenvolvemento da enfermidade.. Pero a maioría das veces a pancreatite reactiva, cuxo tratamento non é difícil, desenvólvese despois das festas con abundancia de alimentos e bebidas alcohólicas.
O cadro clínico da patoloxía
Os síntomas dunha condición patolóxica son similares aos signos de pancreatite aguda. A maioría das veces ocorre 2-3 horas despois da acción do estímulo:
 O estadio inicial caracterízase pola aparición de dor aguda, paroxística no abdome, irradiando ao cuadrante superior ou ás costas. A miúdo, a dor é a cintura, con dorso periódico.
O estadio inicial caracterízase pola aparición de dor aguda, paroxística no abdome, irradiando ao cuadrante superior ou ás costas. A miúdo, a dor é a cintura, con dorso periódico.- A dor vai acompañada de saloucos, espasmos dos músculos do estómago e intestinos. O seu debilitamento obsérvase cando a posición corporal do paciente cambia: deitado ao seu lado, cos xeonllos presionados no peito.
- A medida que a enfermidade avanza, a temperatura corporal do paciente aumenta, aparecen calafríos, letarxia e falta de respiración.
- O paciente ten inchazo e dificultade para a descarga de gas.
- Na primeira etapa, obsérvanse as feces soltas con máis frecuencia. Os ataques posteriores caracterízanse por estreñimiento persistente.
- O apetito está máis a miúdo ausente, porque o paciente ten medo de aumentar os síntomas.
Se pide ao paciente que mostre a lingua, nela obsérvase un revestimento branco, que é máis pronunciado pola mañá, inmediatamente despois de espertar.
Diagnóstico da enfermidade
A pancreatite reactiva é fácil de diagnosticar.. A partir das queixas do paciente faise un diagnóstico preliminar. Para aclarar o diagnóstico, así como para excluír outras condicións patolóxicas, realízase un exame completo.
A primeira etapa é unha proba de sangue clínica e bioquímica. A presenza dun proceso inflamatorio estará indicada por un aumento do nivel de leucocitos na análise xeral. Os cambios patolóxicos no páncreas na análise bioquímica reflíctense en altos niveis de amilase. Pero con números normais deste encima no sangue, a enfermidade non está excluída, xa que moitos pacientes teñen un cadro clínico vivo de pancreatite reactiva e un índice de amilase normal.
Un método de exame obrigatorio será unha análise xeral da orina, así como a determinación de diástase na orina, o que tamén pode indicar a presenza dun proceso patolóxico.
Despois de recibir os resultados, o paciente debe someterse a un exame ecográfico dos órganos abdominais, durante o cal o especialista determina a presenza de colelitiasis, así como alteracións dexenerativas no fígado.
Fibroesofagogastroduodenoscopia é realizada para determinar o grao de dano ás mucosas e a posibilidade da transición da enfermidade ao estadio crónico. O procedemento realízase baixo anestesia xeral ou local..
Obter unha imaxe completa das condicións do paciente axudará a resonancia magnética. Para mellorar a claridade das imaxes, algúns pacientes reciben medicamentos especiais utilizados durante unha radiografía.
Réxime de terapia farmacológica
O páncreas é un importante tracto dixestivo, polo tanto, o seu tratamento debe ser completo e oportuno. Os contagotas para a pancreatite son parte integrante da terapia. Normalmente, o esquema é o seguinte:
 Inmediatamente despois de que o paciente ingrese no hospital do departamento cirúrxico, recíbenselle un goteo de analxésicos e antiespasmódicos en forma dunha mestura lítica especial. Inclúe Analgin, No-shpa ou Drotaverin, Spazmalgon, Ketorol ou Ketorolac, Papaverin. Cada medicamento tómase nunha ampolla. Se a dor é insoportable, Analgin e No shpu toman a cantidade de dúas ampolas por 200 ml de solución salina fisiolóxica.
Inmediatamente despois de que o paciente ingrese no hospital do departamento cirúrxico, recíbenselle un goteo de analxésicos e antiespasmódicos en forma dunha mestura lítica especial. Inclúe Analgin, No-shpa ou Drotaverin, Spazmalgon, Ketorol ou Ketorolac, Papaverin. Cada medicamento tómase nunha ampolla. Se a dor é insoportable, Analgin e No shpu toman a cantidade de dúas ampolas por 200 ml de solución salina fisiolóxica.- Para destruír os patóxenos, os antibióticos adoitan prescribirse en forma de inxeccións: ceftriaxona, amoxicilina.
- Para eliminar o edema da glándula e reducir o proceso inflamatorio, prescríbese o medicamento Gordox. O medicamento adminístrase por vía intravenosa en 200 ml de solución salina fisiolóxica. O curso do tratamento é de polo menos 10 días. A falta de Gordoks, permítese substituír por Kontrikal. A droga ten un efecto similar e úsase do mesmo xeito.
- Para reducir a secreción das glándulas dixestivas e reducir a carga no páncreas, prescríbese Omeprozol, Kvamatel, Nolpaza ou Pantoprazol. Os fondos están dispoñibles en forma de po para inxección. Presentado por contagotas. A duración do curso terapéutico é de 10 días. En casos graves, o medicamento vértese dúas veces ao día.
- Para fortalecer o corpo e aumentar a taxa de eliminación de toxinas, prescríbese a goteo dunha solución de glicosa ao 5% en combinación con ácido ascórbico en ampolas. O medicamento adminístrase diariamente durante 5-10 días.
Despois de deixar o síndrome da dor e completar o curso da terapia por goteo, o paciente prescríbelle un curso de preparados enzimáticos: Creon, pancreatina. Para recuperar o paciente despois do tratamento a longo prazo, recoméndase tomar preparados multivitamínicos durante 1-2 meses. O seu nomeamento debería facelo un médico.
Características da nutrición para a enfermidade
 O período agudo dura polo menos tres días. Está prohibido comer comida nestes días. Só se admite auga mineral.
O período agudo dura polo menos tres días. Está prohibido comer comida nestes días. Só se admite auga mineral.
Se a un paciente se lle diagnostica pancreatite reactiva, a dieta convértese nun estilo de vida, unha violación da cal conduce a unha recaída da patoloxía.
A comida debe ser regular, porcións pequenas, pausas entre as comidas non máis de 3 horas. No primeiro mes despois da recuperación, recoméndase non cargar o órgano. A dieta debe consistir en puré, sopas magras, cereais sen manteiga, puré de patacas, pratos fervidos e ao vapor.
É necesario comer peixe e carne con pouca graxa en pequenas cantidades, así como vexetais ao vapor. Os alimentos afilados, salgados e afumados, vexetais en conserva, temperado, conservas están estrictamente prohibidos.
Un punto obrigatorio na dieta é a exclusión de bebidas carbonatadas e alcohólicas, que irritan o corpo e causan a miúdo unha recaída da patoloxía.
As graxas animais en forma de manteca, a manteiga natural debe limitarse no menú diario, substituíndoas por aceite vexetal con moderación. Paga a pena dar preferencia ao xirasol e ao aceite de oliva, que saturarán o corpo cos ácidos omega necesarios.
Ao principio, paga a pena restrinxir o uso de uvas, peras, caqui, xa que estes froitos conteñen azucres pesados, o que crea unha carga adicional no páncreas.
Están prohibidos os té e café fortes. É mellor substituílo por infusións de herbas e compotas caseiras, que se converterán en fontes adicionais de vitaminas.
Con respecto a todas as recomendacións, o risco de exacerbación é significativamente reducido.
Prescricións de Medicina Alternativa
É imposible curar a pancreatite reactiva coa axuda de remedios populares. Non obstante, como fármacos adicionais en combinación coa terapia tradicional con drogas, déixanse empregar. As receitas máis populares para curar tradicional son as seguintes:
 Unha das formas máis sinxelas de evitar agravamentos da patoloxía é usar aceite de rosehip. Diariamente recomendamos tomar unha cucharadita pola mañá e á noite durante 10 días. Despois dunha pausa de 4 semanas, déixase repetir o curso. Este método non é adecuado para pacientes que padecen colecistite cálculo, xa que pode provocar o movemento de pedras e o bloqueo dos conductos biliares.
Unha das formas máis sinxelas de evitar agravamentos da patoloxía é usar aceite de rosehip. Diariamente recomendamos tomar unha cucharadita pola mañá e á noite durante 10 días. Despois dunha pausa de 4 semanas, déixase repetir o curso. Este método non é adecuado para pacientes que padecen colecistite cálculo, xa que pode provocar o movemento de pedras e o bloqueo dos conductos biliares.- A infusión baseada en bagas de viburno ten un efecto beneficioso sobre todos os órganos do tracto gastrointestinal. Para preparar unha bebida, despeje 15 g de bagas trituradas cun vaso de auga fervendo. Despois de 20 minutos de insistir, a composición está lista para o seu uso. Un día permítese beber 2-3 vasos. A ferramenta non só mellorará a dixestión, senón que enriquecerá o corpo con substancias útiles. O curso do tratamento é de 4 semanas.
- O tratamento durante dúas semanas co zume de patacas e cenorias nunha combinación de 1: 1 elimina efectivamente os síntomas da pancreatite. Recoméndase usar a composición pola mañá, preferiblemente antes do almorzo. Ademais do efecto positivo sobre o páncreas, os zumes recén espremidos eliminarán o problema do estreñimiento.
- Beber té de camomila diariamente axudará a aqueles con pancreatite con feces soltas frecuentes. A planta terá efectos antimicrobianos e antiinflamatorios. Por comodidade, na farmacia podes mercar camomila, envasada en bolsas desbotables. A inxestión diaria recomendada da bebida é de 2-3 cuncas.
O uso da medicina alternativa só se permite despois de consultar a un médico e a falta de contraindicacións.
A pancreatite reactiva representa unha ameaza para a vida do paciente.. Os primeiros signos da enfermidade requiren atención médica inmediata e unha terapia seleccionada adecuadamente reduce o risco de complicacións.
Síntomas da pancreatite reactiva
Os primeiros síntomas da pancreatite reactiva aparecen bastante rápido. Ás veces despois da acción dun factor provocador, só poden pasar unhas horas, e a enfermidade xa se fará sentir. Os signos máis característicos de pancreatite reactiva inclúen:
- dor no abdome superior, estendéndose ata as costelas e omoplatos e intensificándose despois de comer,
- aumento da formación de gas,
- náuseas, vómitos con restos de bilis,
- un lixeiro aumento da temperatura corporal,
- baixar a presión arterial
Se aparecen signos de pancreatite reactiva, debes consultar a un especialista para realizar un diagnóstico profesional e comezar o tratamento nunha fase inicial da enfermidade.
Causas da pancreatite reactiva
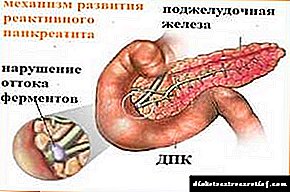
A principal causa da pancreatite reactiva é a activación prematura dos encimas que produce o páncreas. Normalmente, as enzimas actívanse só despois de que entren nos intestinos. Pero se o conducto pancreático se estreita, por exemplo, debido a enfermidades crónicas ou abuso de alcol, prodúcese un estancamento do zume do páncreas. As enzimas acumulativas e dixestivas comezan a ter un efecto destrutivo sobre o tecido pancreático, o que leva a inflamacións e produtos de descomposición graves no sangue.
As causas máis comúns de pancreatite reactiva:
- exacerbación de patoloxías crónicas: úlcera péptica, hepatite vírica, enfermidade de cálculos biliares,
- o uso de alimentos graxos e fritos, alcol,
- infeccións intestinais
- intoxicación alimentaria e industrial,
- intervencións endoscópicas nos órganos biliares,
- lesións abdominais.
Para determinar a natureza de danos no páncreas e tecidos circundantes, os especialistas poden prescribir un exame completo, que inclúe:
- análise de sangue, orina e feces,
- diagnóstico por ultrasóns do tracto dixestivo,
- Exame de raios X
- Resonancia magnética, tomografía do sistema dixestivo,
- diagnóstico endoscópico.
En casos clínicos difíciles, pode ser necesaria a laparoscopia para aclarar o diagnóstico e escoller a táctica médica adecuada: microoperación, na que se fan pequenas incisións (0,5-1,5 cm) na cavidade abdominal para acceder ao páncreas.
Tratamento reactivo de pancreatite
O tratamento da pancreatite reactiva inclúe a eliminación da inflamación do páncreas, a eliminación da intoxicación e a restauración da secreción normal do zume do páncreas. O proceso de tratamento debe ter lugar baixo a supervisión dun médico.
Para axudar a aliviar a inflamación, especialmente no período agudo, o xexún terapéutico pode. Alivia a carga do páncreas inflamado e de todo o tracto dixestivo. Despois de pasar a fase aguda, déixase comer en pequenas porcións, comendo alimentos en po. Pero en ningún caso debes facer o axuste de enerxía. Só un médico pode prescribir unha dieta correcta e saudable, en función das características do seu corpo.
Por regra xeral, os produtos que poden provocar a reactivación de encimas pancreáticas e aumentar a resposta inflamatoria nos tecidos quedan excluídos da dieta do paciente durante varios meses.
Con pancreatite reactiva, está prohibido o seguinte:
- alcol
- alimentos graxos e fritos,
- faba
- zumes azedo
- cocción fresca
- carnes afumadas, embutidos,
- millo
- cogomelos
- salsas, temperado, picante.

A carne é recomendable a vapor ou ferver. É recomendable preferir a ave baixa, a carne ou o coello. No tratamento da pancreatite, é moi importante seguir estrictamente unha dieta: os trastornos alimentarios regulares poden desencadear unha agravación da enfermidade.
A terapia farmacológica para a pancreatite inclúe o uso de preparados enzimáticos e antiespasmódicos, eliminando o espasmo muscular liso e aliviar a dor. O médico tamén pode prescribir medicamentos que melloren a microflora intestinal e aumenten o contido de bacterias vivas no corpo.
Unha etapa importante do tratamento é o uso de preparados enzimáticos baseados na pancreatina. Un páncreas inflamado non segrega suficientes encimas para asegurar unha dixestión de alta calidade dos alimentos e o bo curso dos procesos dixestivos. Os medicamentos que conteñen enzimas compensan a falta de elementos dixestivos propios, evitan a aparición de fermentación e putrefacción de alimentos nos intestinos.
Un exemplo dunha preparación enzimática empregada no tratamento da pancreatite reactiva é Creon®. Un medicamento moderno de última xeración, producido en forma de cápsulas con minimicrosferas activas de pancreatina encerradas nunha cuncha de xelatina. Unha vez no estómago, a cápsula disólvese rapidamente e as minimicrosferas mestúranse cos alimentos e entran cos intestinos con el, axudando o proceso de dividir e asimilar nutrientes.
O material foi elaborado co apoio de Abbott co fin de aumentar a conciencia do paciente sobre o estado de saúde. A información do material non substitúe aos consellos dun profesional sanitario.Vexa o seu médico
RUCRE172658 do 25.07.2017
1. Balog P.G. Algunhas preguntas sobre pancreatite aguda // Klin, mel. 1980. - Nº 8.
2. Lashchevker V. M. Pankreatite aguda // Kiev. 1978.
3. Lopatkin H.A., Dzerzhinskaya II, Darenko A.F. Diagnóstico da actividade das enfermidades inflamatorias // M. 1985.
4. Bueverov A.O. Mediadores da inflamación e danos no páncreas. // Ross. Revista de Gastroenteroloxía, Hepatoloxía, Coloproctoloxía. -1999.-№4.
5. Bukaev O. B., Toshkov E. A., Aronov B.Z. et al. Terapia eficaz para pancreatite aguda // Efferent. terapia 2003. - T. 9.-№ 1.
6. Hubergrits NB Tratamento de pancreatite. Donetsk: O Cisne, 2001.
7. Hubergrits NB Tratamento de pancreatite. Preparados enzimáticos en gastroenteroloxía. M .: Práctica médica, 2003.
8. Instrucións para o uso médico da droga Creon® 10000 do 11/05/2018.
Cales son as causas e os síntomas da pancreatite reactiva?
A pancreatite reactiva aguda é unha enfermidade moi perigosa. Os encimas gastrointestinais contribúen á destrución do páncreas, porque non poden entrar na MPC. Os produtos de descomposición entran no torrente sanguíneo e isto leva a complicacións graves.
As causas desta afección:
- alimentación excesiva
- moito alcol
- cálculos biliares.
A axuda de emerxencia pode salvar unha vida. Moitas veces, unha festa chic contribúe ao inicio da pancreatite. Despois del, a xente atópase nun hospital.
A enfermidade maniféstase en condicións como:
Nun ataque agudo de pancreatite, o paciente debe ser levado a un hospital. Esta condición leva á formación de quistes, abscesos, a morte do órgano. O tratamento debe iniciarse precozmente.
O sexo masculino está enfermo con máis frecuencia que o feminino. Dado que os homes abusan do alcol, consumen alimentos graxos, a presión no duodeno aumenta, a saída do zume do páncreas empeora, o que contribúe en conxunto á progresión da enfermidade.
Factores que afectan o desenvolvemento de pancreatite reactiva en adultos:
- alcol
- cigarros
- alimentación excesiva
- comida (graxa, frita, pementa, gaz.voda),
- trauma interno da rexión abdominal,
- rotura do parénquima pancreático.
Durante a terapia, prescríbense medicamentos:
A enfermidade pode ser consecuencia de enfermidades como:
- hepatite
- úlcera péptica
- interrupción do tracto dixestivo,
- cirrosis do fígado
- enfermidade do cálculo biliar
- discinesia biliar.
Con enfermidades como úlceras, cirrosis, bloqueo dos conductos biliares, é posible un ataque. As lesións do parénquima, a progresión da enzima deteriorada danan o páncreas.
Cales son os síntomas da pancreatite reactiva? O principal síntoma é a dor, ela explica exactamente onde está a inflamación. Se na rexión da cabeza da glándula, a dor no hipocondrio se sente. O dano no corpo indica dor na rexión epigástrica, na última parte do órgano - doe no hipocondrio esquerdo. A dor de Tinea significa que toda a glándula está inflamada.
Signos de pancreatite reactiva:
- dor na rexión abdominal e baixo as costelas,
- náuseas
- aumento de temperatura
- febre
- falta de respiración.
Desde o tracto gastrointestinal, os síntomas son visibles:
- revestimento branco na lingua e boca seca,
- dor
- temperatura
- diarrea
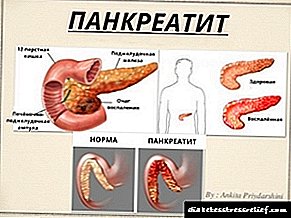
A pancreatite reactiva en adultos exprésase non só pola dor, senón tamén pola aumento da salivación, falta de apetito, náuseas, inchazo e burping. O diagnóstico debe incluír métodos de investigación adicionais, xa que unha ecografía mostra un páncreas agrandado.
Como tratar a pancreatite reactiva cunha dieta
O tratamento da pancreatite reactiva comeza principalmente cun cambio na nutrición. Esta é unha condición importante que garante a recuperación do paciente. A nutrición para a pancreatite reactiva debe ser limitada. Os cambios no estilo de vida contribúen á recuperación. Isto significa que non pode beber alcohol, pementa, frito, picante, todo o que leva a unha agravación da enfermidade.
A dieta con pancreatite reactiva é o principal elemento de tratamento, proporciona a función fisiolóxica do páncreas.
Con pancreatite reactiva, a dieta inclúe (con agravamento) fame durante 2 días. Despois podes comer:
- peixe, polo,
- tenreira cocida e cocida,
- verduras e froitas
- produtos de pasta e pan.
Durante a remisión, a comida varía. Debe comer a miúdo, pero aos poucos, non alimentar excesivamente.
Non é suficiente unha dieta no tratamento da pancreatite reactiva, tamén se necesitan medicamentos.
Tratamento de drogas
Se o paciente ten pancreatitis reactiva, o síntoma e o tratamento da enfermidade son determinados polo médico. Imos descubrir como tratar a pancreatite reactiva con medicación. Para eliminar o espasmo, prescribe antiespasmódicos:
Medicamentos que conteñen enzimas:
Raramente conecta antibióticos e fármacos para reducir e eliminar gases. En casos graves prescríbese unha operación cirúrxica.
A forma aguda en casos graves da enfermidade pode dar complicacións:
- choque endotóxico,
- absceso e flemón,
- necrose dos órganos veciños.
Receitas populares de pancreatite reactiva
Pode tratar a pancreatite reactiva, como recomenda a medicina tradicional, coa axuda de preparacións e decoccións a base de plantas. Aquí tes algunhas receitas:
- A colección de herbas consta dos seguintes ingredientes: para 200 ml de auga fervendo tome flores de camomila - 1 parte, 2 partes boyark e 3 partes de menta, ademais de sementes de eneldo. Poñer a lume lento durante 25 minutos, arrefriar e filtrar. Use 100 ml 2 veces ao día pola mañá e pola noite.
- É necesario tomar unha parte de herba de herba de San Xoán picada, árbore de Nadal de campo, ortiga e 2 partes de rosa silvestre. Por 0,5 l de auga fervendo engadir 2 culleres de sopa. l recollida, vertida nun recipiente, despois filtrada. Use despois de comer 100 ml 3 veces ao día.
- Tome os froitos esmagados de anís, celandina, noz, violeta, dente de león, estigmas de millo. A continuación, en 200 ml de auga fervendo engadir 1 cda. l recollida, arrefriar durante 25 minutos, filtrada. Use 1 vaso 3 veces ao día.
- É necesario tomar 1 cda. l plantain, estigmas de millo, calendula, camomila. A mestura seca resultante é vertida en 1 litro de auga fervendo e fervida nun baño de auga durante 15 minutos. Para usar este medicamento necesitas 0,5 cuncas dúas veces ao día despois das comidas.
- As bagas de viburno (200 g) deben verterse con auga fervendo (500 ml), cociñar 10 minutos a lume lento. Debe beber coma o té. Podes engadir 2 tsp. cariño.
- Tome as follas dun bigote dourado, verte auga fervendo (500 ml). Cociña a composición resultante durante 5 minutos nun baño de auga. A continuación, o caldo é arrefriado e filtrado. Use esta ferramenta tres veces ao día antes das comidas.
Se o paciente ten pancreatite reactiva, o tratamento tamén se pode facer con zumes. Triturar as cenorias e as patacas, espremer o zume das verduras. A continuación, mestura 75 ml de zanahoria e zume de pataca, engade 1 culler de sopa. aceite de oliva. Beba un vaso 3 veces ao día, antes das comidas.
Unha vez detectada a inflamación, a terapia prescríbese de inmediato; se non se fai isto, a enfermidade se fará crónica. Tamén se producen cambios irreversibles na glándula debido a un tratamento inadecuado. Unha enfermidade leve é tratada na casa ou no hospital. Tratamento sintomático: dieta, eliminación de factores causantes de convulsións.

 En primeiro lugar atópanse enfermidades do tracto gastrointestinal: diversas formas de gastrite, hepatite, colecistite, colecistite calculosa, cirrosis hepática, úlcera gástrica e úlcera duodenal, disquinesia biliar, intoxicación de diversas etioloxías, infeccións parasitarias.
En primeiro lugar atópanse enfermidades do tracto gastrointestinal: diversas formas de gastrite, hepatite, colecistite, colecistite calculosa, cirrosis hepática, úlcera gástrica e úlcera duodenal, disquinesia biliar, intoxicación de diversas etioloxías, infeccións parasitarias. O estadio inicial caracterízase pola aparición de dor aguda, paroxística no abdome, irradiando ao cuadrante superior ou ás costas. A miúdo, a dor é a cintura, con dorso periódico.
O estadio inicial caracterízase pola aparición de dor aguda, paroxística no abdome, irradiando ao cuadrante superior ou ás costas. A miúdo, a dor é a cintura, con dorso periódico. Inmediatamente despois de que o paciente ingrese no hospital do departamento cirúrxico, recíbenselle un goteo de analxésicos e antiespasmódicos en forma dunha mestura lítica especial. Inclúe Analgin, No-shpa ou Drotaverin, Spazmalgon, Ketorol ou Ketorolac, Papaverin. Cada medicamento tómase nunha ampolla. Se a dor é insoportable, Analgin e No shpu toman a cantidade de dúas ampolas por 200 ml de solución salina fisiolóxica.
Inmediatamente despois de que o paciente ingrese no hospital do departamento cirúrxico, recíbenselle un goteo de analxésicos e antiespasmódicos en forma dunha mestura lítica especial. Inclúe Analgin, No-shpa ou Drotaverin, Spazmalgon, Ketorol ou Ketorolac, Papaverin. Cada medicamento tómase nunha ampolla. Se a dor é insoportable, Analgin e No shpu toman a cantidade de dúas ampolas por 200 ml de solución salina fisiolóxica. Unha das formas máis sinxelas de evitar agravamentos da patoloxía é usar aceite de rosehip. Diariamente recomendamos tomar unha cucharadita pola mañá e á noite durante 10 días. Despois dunha pausa de 4 semanas, déixase repetir o curso. Este método non é adecuado para pacientes que padecen colecistite cálculo, xa que pode provocar o movemento de pedras e o bloqueo dos conductos biliares.
Unha das formas máis sinxelas de evitar agravamentos da patoloxía é usar aceite de rosehip. Diariamente recomendamos tomar unha cucharadita pola mañá e á noite durante 10 días. Despois dunha pausa de 4 semanas, déixase repetir o curso. Este método non é adecuado para pacientes que padecen colecistite cálculo, xa que pode provocar o movemento de pedras e o bloqueo dos conductos biliares.