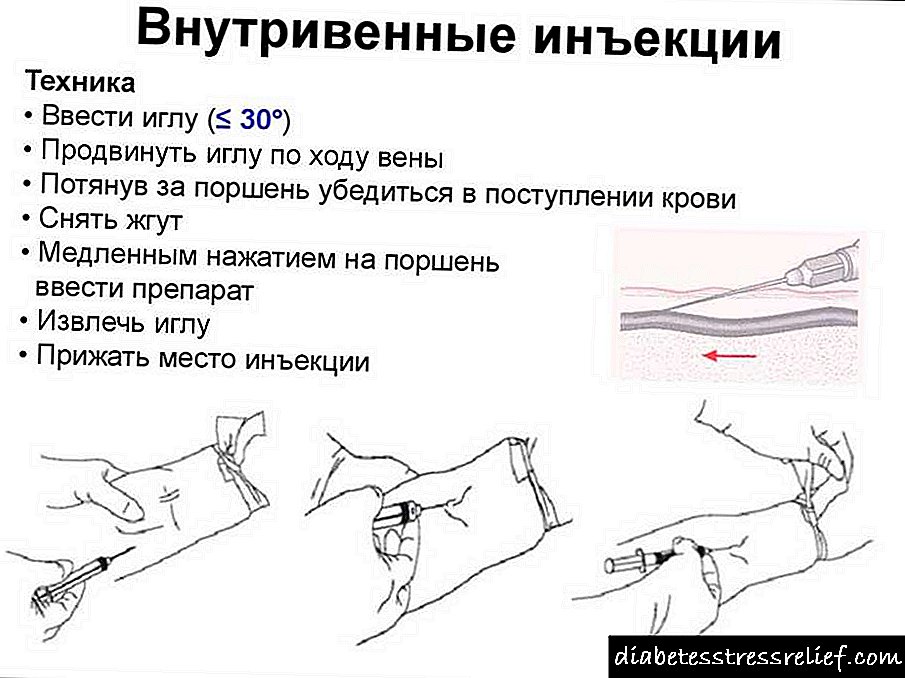
Síntomas e tratamento da polineurite
Todos os síntomas da polineurite son desexables para que todo o mundo o saiba, xa que esta enfermidade agora non é raro. Para que unha persoa poida moverse normalmente e desempeñar determinadas funcións, existe todo un sistema de terminacións nerviosas. As terminacións nerviosas transmiten sinais do cerebro e controlan a adaptación do corpo ao medio externo. Os signos de polineurite son un mal funcionamento dos nervios periféricos, o que finalmente dá á persoa sensacións dolorosas e pode provocar discapacidade. A polineurite aguda das extremidades inferiores desenvólvese na maioría dos casos debido a factores mecánicos e tóxicos. As razóns do desenvolvemento poden estar tamén en infeccións, como gripe, difteria, disentería, tifo, envelenamento con alcol, arsénico, chumbo e clorofos. Moitas veces os provocadores de fracaso no traballo das terminacións nerviosas son condicións de traballo prexudiciais, deficiencia de vitamina.
Sinais do desenvolvemento da enfermidade
Como calquera enfermidade, a polineurite ten signos característicos que poden indicala. A enfermidade maniféstase bruscamente e de súpeto, aínda que se desenvolve dentro do corpo durante un tempo suficientemente longo. Para que aparezan os primeiros síntomas, a enfermidade debe estar presente no corpo durante polo menos 2 semanas. A natureza da manifestación da enfermidade depende directamente da idade do paciente; nas persoas en idade de xubilación, a enfermidade desenvólvese moito máis.
Ao principio, unha persoa pode queixarse de malestar xeral, debilidade nos músculos dos brazos e das pernas, segundo onde se produza a inflamación das terminacións nerviosas. Entre os síntomas iniciais que complementan a debilidade xeral e unha diminución do ton muscular, pódese destacar a pel seca, as uñas quebradizas e o aumento da sudoración. Nótese que nesta fase unha persoa pode sentir "luvas e calcetíns". Aparece no pé desnudo unha sensación de obxecto estranxeiro, que mordea un pouco determinada zona, dando a impresión de rozar o tecido con calcetíns ou luvas. Na fase inicial da enfermidade, non hai trastornos motores, pero a sensibilidade das extremidades xa é sensiblemente reducida. Hai unha serie de casos nos que, pola contra, aumenta a sensibilidade e pode producirse un gran hematoma ou tumor no sitio dun golpe leve.
Entre os síntomas que a maioría da xente xa está empezando a alarmar, hai que notar o rastrexo de oca e unha sensación de entumecimiento das extremidades. As persoas maiores non poden desfacerse da sensación de frialdade nas extremidades e dores de disparos durante a calma, que poden aparecer da nada e pasar da mesma forma. Gradualmente a debilidade nas pernas vaise unindo. A marcha faise inestable a medida que comeza a paresis dos pés. Pódese desenvolver a chamada marcha de galo, na que unha persoa pisa sobre o dedo do pé e cae sobre o talón.
Ademais, unha persoa deixa de sentir o toque de obxectos fríos e quentes, e isto é un sinal de que os cambios dexenerativos nos tecidos musculares e óseos comezaron. A pel das mans e dos pés faise máis delgada e adquire unha tonalidade azulada, é difícil que o paciente suxeite pequenos obxectos, a coordinación dos movementos estea perturbada, pódense desenvolver longas úlceras curativas na pel.

Os síntomas dependen do tipo de enfermidade
A natureza dos síntomas pode variar dependendo do que causou exactamente a polineurite. Hoxe distingue a polineurite:
- infecciosa
- difteria
- chumbo
- arsénico
- alcohólico
- diabético
- profesional.
Cada especie ten as súas propias características, por exemplo, unha infecciosa desenvólvese nun contexto de enfermidades das vías respiratorias superiores, acompañadas de febre e malestar xeral. O tipo de difteria aparece debido a un tratamento insuficiente desta enfermidade, un síntoma característico é un padal paralizado, un nasal na voz e é difícil comer por mor do nervio vago. As drogas necesarias para o tratamento de enfermidades infecciosas tamén poden provocar polineurite. Un organismo excesivo pode ter unha reacción a unha gran dose do medicamento ou a unha inxección inadecuada.

A forma principal da enfermidade é moi común na vida cotiá. Pode coller unha enfermidade similar comendo marmelada de azedo. Coa forma principal da enfermidade, o nervio radial vese afectado, o paciente sente dores afiadas, cólicas no abdome, hai un revestimento branco abundante nas encías e na lingua.
O arsénico é unha sustancia bastante perigosa, respectivamente, o envelenamento por arsénico é un proceso patolóxico, debido ao cal unha persoa experimenta vómitos, diarrea, mareos, parálise das extremidades. O arsénico pode envelenarse non só nas industrias químicas, senón tamén na vida cotiá, especialmente cando a cidade é tratada con pesticidas e outras substancias nocivas procedentes de insectos.
A forma diabética desenvólvese, como o nome indica, en persoas con esta enfermidade autoinmune como reacción a trastornos sistémicos do corpo. As fibras nerviosas das extremidades inferiores son máis frecuentemente afectadas, menos frecuentemente os nervios das mans e da cara.
A pleuresia profesional ocorre durante o traballo, que require tensión muscular constante, así como un uso regular de instrumentos que recrean a vibración. Non se trata necesariamente de soldadores e perforadores, e as costureiras que usan regularmente máquinas mecánicas, as leiteiras que cada día repiten os mesmos movementos entran nesta categoría. Como resultado de tales repeticións, a sintomatoloxía está a aumentar constantemente, a vibración nas extremidades faise sentir incluso durante o sono.
Por separado, convén salientar o tipo alcohólico de polineurite: esta é a opción máis común, desenvólvese en persoas que padecen alcoholismo crónico. Nunha persoa contra o fondo de intoxicación por alcohol, a parálise das extremidades inferiores ocorre, en poucas ocasións os nervios do diafragma, os brazos, a cara e todo o corpo superior raramente son afectados. É importante notar que o paciente raramente presta atención a tales síntomas, xa que considera isto un efecto secundario do alcohol. Neste caso, a polineurite é o primeiro síntoma doutra enfermidade, non menos grave, que se denomina síndrome de Korsakov.

Técnica de terapia
Para desfacerse dos síntomas, a enfermidade debe ser tratada antes de que leve a cambios irreversibles nos tecidos.
A enfermidade tratarase en función da razón que a causou, segundo a duración das manifestacións de síntomas negativos. A terapia é máis rápida, máis prognóstico é favorable. Ás veces un complexo de varios síntomas complica o procedemento diagnóstico. Por iso, é moi importante que o paciente poida recrear a orde de manifestación dos síntomas e a duración dos síntomas, esta é unha información moi valiosa para o médico.
Con polineurite (polineuropatía inflamatoria), prodúcese unha inflamación simétrica de varias vías nerviosas periféricas.
Múltiples lesións afectan á funda de mielina do nervio e ao propio nervio (o chamado cilindro).
Con tales violacións, é imposible realizar un impulso nervioso ao longo do tronco dun nervio.
Polo tanto, a enfermidade vai acompañada da aparición de:
- parálise
- trastornos vasomotores (patoloxías vasculares),
- trastornos tróficos (interrupcións na nutrición dos nervios).
Causas e factores de risco
As causas máis comúns da polineurite son:
- infeccións (virus ou bacterias, gripe, amigdalite, difteria, tifoide, malaria),
- toxinas
- trastorno metabólico
- alérgenos (reaccións alérxicas),
- lesións, tumores, tensión muscular excesiva (choque, caída, compresión do nervio),
- danos eléctricos ou de radiación.
A intoxicación, provocando polineurite, pode ser causada pola inxestión de:
- velenos (arsénico, chumbo),
- disolventes diversos
- medicamentos con este tipo de efectos secundarios,
- alcohol (prodúcese a chamada polineurite alcohólica).
As seguintes enfermidades convértense en factores de risco que provocan a aparición de polineurite:
- diabetes mellitus
- deficiencia de vitamina (B1, B6, B12),
- enfermidades do sangue
- hipertensión
- a estreiteza das canles óseas polas que pasan os nervios,
- traballar ao frío con ferramentas vibratorias.
Clasificación da violación
A polineurite ten diferentes síntomas segundo a zona afectada. Neste caso, hai unha probabilidade de derrota:
- raíces espiñais
- medula espiñal
- o cerebro.
Segundo a clasificación etiolóxica, distínguese a seguinte polineurite:

Clínica da enfermidade
Con polineurite obsérvanse os seguintes síntomas de natureza simétrica:

Dependendo do sitio de dano ao sistema nervioso, distínguense os seguintes trastornos de sensibilidade:
- nervio olfativo (alucinacións olfativas)
- nervios ópticos e oculomotores (diminución da agudeza visual, limitación da mobilidade ocular),
- nervio facial (dor grave, movemento facial deteriorado, hiperacusis, trastornos do gusto),
- nervio auditivo (perda auditiva)
- nervio vago (fala deteriorada, tragar, danos no sistema cardiovascular, edema pulmonar, espasmos dos músculos dixestivos),
- nervio frenético (dor no hipocondrio, irradiando ao pescozo, ombreiro, falta de respiración, salouco),
A enfermidade vai acompañada de movemento e parálise prexudicada, porque o dano á estrutura do nervio leva a unha violación da inervación do tecido muscular.
Neuropatía diabética e polineurite: síntomas, causas, tratamento. Polineurite diabética
A polineurite é unha enfermidade que é un trastorno múltiple das terminacións dos nervios periféricos. Maniféstase en forma de paresis, diminución da sensibilidade, así como na forma de varios trastornos de tipo trófico.
A polineurite aguda ou crónica desenvólvese normalmente debido á exposición a factores mecánicos ou tóxicos. Os trastornos de sensibilidade conducen a cambios na vaina de mielina, así como intersticio.
A polineurite ocorre debido á influencia de tales factores:
- envelenamento do corpo con arsénico, chumbo, mercurio, sulfocarbonato ou outros velenos perigosos, os riles non poden facer fronte,
- tratamento inadecuado do paciente con isoniazida, bismuto ou outros antibióticos aos que os riles son sensibles,
- enfermidades virais e bacterianas,
- enfermidades oncolóxicas,
- problemas co funcionamento da glándula endocrina (por exemplo, hipercorticismo),
- outras enfermidades dos órganos internos, concretamente o páncreas, riles ou fígado,
- defectos xenéticos.
A polineurite divídese en dous grupos principais:
- axonopatía. Con esta especie, os axóns - cilindros do eixe dos nervios - sofren. Normalmente ocorre cando se envelena con substancias tóxicas,
- neuropatía desmielinizante. Con esta enfermidade, a funda de mielina das terminacións nerviosas dos riles e outros órganos vese afectada. Hai enfermidades herdadas e a súa variedade autoinmune.
Un tipo separado de enfermidade é a polineurite alcohólica: unha enfermidade dos troncos nerviosos. A polineurite alcohólica adoita afectar as seccións distais das terminacións nerviosas nos riles. Como resultado, os músculos perden forza, prodúcense parálise e perturbación sensorial. Os síntomas dunha enfermidade como a polineurite alcohólica adoitan verse en persoas que abusan regularmente de licor duro.Os seus riles non poden facer fronte a velenos que constantemente entran no corpo.
A desmielinización caracterízase por danar as fibras motoras. O paciente ten un trastorno de reflexos profundos e unha violación da sensibilidade. Tamén un síntoma é a perda de sensacións vibracionais e un tipo sensible. Os síntomas clínicos están representados por paresis periféricos das extremidades inferiores ou superiores. O paciente ten:
- discrepancia do estadio de paresis e grao de atrofia muscular,
- debilidade imperante
- perda de sensación nas extremidades,
- adelgazamento da pel nas extremidades (máis a miúdo - mans ou pés),
- cianose nas extremidades inferiores, presenza de edema e peladura,
- fraxilidade das uñas.
A síndrome polineurítica crónica implica a formación de engrosamentos nos nervios, o que leva a un trastorno de sensibilidade precoz. Para eliminar o factor de influencia nas terminacións nerviosas e restaurar a vaina de mielina, é necesario realizar un tratamento competente da enfermidade durante 6-10 semanas.
Distínguense as seguintes variedades da enfermidade:
 Polineurite das extremidades inferiores
Polineurite das extremidades inferiores
- tipo infeccioso. Aparece debido ao catarro das vías respiratorias superiores. Tal variedade como a polineurite infecciosa implica un aumento da temperatura, así como inflamación das células,
- tipo difteria. Aparece cando o tratamento se inicia de forma incorrecta ou intempestiva. O paladar suave paralízase, o nasal na voz intensifícase. Normalmente é difícil comer unha enfermidade do nervio vago
- tipo de chumbo. Aparece a miúdo debido ao uso de marmelada de baga azedo, que se almacenaba en pratos de arxila. A enfermidade afecta aos nervios radiais. O paciente quéixase de dor abdominal, así como de placa de chumbo na rexión das encías,
- tipo arsénico. Hai dous tipos del: o fogar, o profesional. Os signos da enfermidade inclúen dor de estómago, vómitos e parálise das extremidades inferiores,
- tipo diabético. Supón danos nos nervios da cara, brazos ou pernas,
- tipo profesional. Ocorre en persoas cuxa actividade profesional está asociada a ferramentas que emiten vibracións ou traballo que implican unha forte tensión muscular. Entre os síntomas inclúe dor na man, palidez dos dedos e sudoración.
Tratamento da enfermidade
O tratamento da polineurite, por regra xeral, difire segundo a causa da súa aparición e o grao de trastorno de sensibilidade. Despois dun diagnóstico completo, o médico descubrirá as causas da enfermidade e prescribirá o tratamento exacto para minimizar as consecuencias da enfermidade.
O médico pode tratar diferentes etapas da patoloxía de diferentes xeitos, e aquí o papel fundamental é o momento en que se iniciou a terapia. Se esta enfermidade vexetativa está na fase inicial, úsase terapia farmacéutica. O médico prescribe este tipo de medicamentos ao paciente:
- antiinflamatorios
- analxésicos
- acelerar o metabolismo dos tecidos,
- estimulando os movementos das extremidades.
Se o paciente ten unha exacerbación da enfermidade e os síntomas da enfermidade intensifícanse, o tratamento prescríbese usando fisioterapia (terapia UHF, electroforese).
Tamén é importante coidar unha alimentación adecuada. É especialmente importante para o paciente incluír na súa dieta produtos que conteñan vitamina B1. Atópase en levadura, pan de centeo e fígado. Se o paciente ten unha historia de diabetes, tamén debería limitar a inxestión de hidratos de carbono.
Ademais dunha nutrición adecuada, os médicos recomendan terapia física. Ademais, os baños de masaxe e barro serán un excelente complemento ao complexo de tratamento para trastornos de sensibilidade. Os remedios populares só poden servir como complemento ao tratamento principal, mentres que cada un deles debe ser acordado e aprobado polo médico asistente do paciente. Os remedios populares para a polineurite non se poden tomar só sen o coñecemento dun médico, xa que isto só pode agravar o curso da enfermidade.
Desenvólvense moitas complicacións patolóxicas. Unha das consecuencias comúns da dependencia do alcol é a polineurite alcohólica ou a polineuropatía de orixe alcohólica.
A polineurite no fondo da etioloxía alcohólica é a complicación da dependencia do alcol debido a un dano tóxico nas terminacións dos nervios. O alcohol neste caso clínico é o culpable da máis forte intoxicación do corpo, causando danos no sistema nervioso. Unha enfermidade similar é diagnosticada principalmente no sexo máis forte.
O proceso patolóxico caracterízase por progresar lentamente. Normalmente, as primeiras manifestacións alarmantes da patoloxía prodúcense despois de danos alcohólicos ás células do fígado. O tratamento é necesario e canto antes comece, máis favorable será o prognóstico. Cando se descoida a polineurite alcohólica, desenvólvese unha polineuropatía alcohólica bilateral tóxica, é dicir, a lesión afecta a todos os extremos dos troncos nerviosos.
Causas e síntomas da polineurite alcohólica
O mecanismo de desenvolvemento da polineurite de orixe alcohólica é causado por unha intoxicación crónica con alcohol, o que orixina a cirrosis do fígado, no contexto de que as persoas dependentes do alcol desenvolven deficiencia de vitamina. A deficiencia aguda de vitaminas B leva a múltiples lesións de estruturas do sistema nervioso periférico.
A enfermidade aparece de súpeto. Para as fases iniciais da polineurite alcohólica, a presenza de tales manifestacións é característica:
- Debilidade nas extremidades inferiores.
- Contraccións musculares convulsivas.
- Sensacións dolorosas nas estruturas dos músculos gastrocnemios e nos extremos dos troncos nerviosos.
- A continuación, a enfermidade complétase con síntomas de parestesia, que son similares ás sensacións despois dunha longa estancia nunha posición.
- Hipo de longa duración asociado a danos nerviosos diafragmáticos.
- Sensibilidade reducida das plantas dos pés. Cando o paciente pisou unha superficie dura, parécelle que o chan está fallando nalgún lugar.
- Atrofia articular-muscular.
- Adormecimiento en todas as extremidades.
- Trastornos do sono.
- Fatiga crónica.
Os expertos observan que os síntomas da polineurite alcohólica están inextricablemente ligados á debilidade patolóxica e aos cambios atróficos graduais no tecido muscular. A patoloxía adoita vir acompañada de paresis, neuritis e incluso parálise. As extremidades perden a sensibilidade normal. Os tecidos neuromusculares diafragmáticos, cardíacos e faciais tamén poden estar implicados no proceso patolóxico. Cando aparecen síntomas característicos, é necesaria a consulta médica urxente e o nomeamento do tratamento necesario.
Atención! Se o paciente rexeita a asistencia médica e segue abusando do alcol, entón hai unha violación da actividade dos órganos pélvicos, o que causa incontinencia de feces e de ouriños.
Se o paciente descoida o tratamento, o proceso patolóxico avanza rapidamente, agravando máis a condición e provocando complicacións irreversibles. As manifestacións clínicas como as convulsións e a dor nos becerros cambian periodicamente a intensidade, logo se debilitan e intensifícanse. A calma e o alivio obsérvanse cando se nega a tomar alcohol, pero se o paciente comeza a beber de novo, os dolorosos síntomas retoman con vigor renovado.
Factores desfavorables como o exceso de traballo ou a hipotermia, contra os que a entrega de nutrientes aos músculos está gravemente prexudicada, poden provocar a actividade sintomática da polineurite alcohólica das extremidades inferiores. Con polineuropatía alcohólica, hai un debilitamento e unha diminución do volume de estruturas musculares, a cianose prodúcese nas extremidades, as cáscaras da pel e as uñas adquiren un crecemento anormal.
A polineurite de orixe alcohólica pode provocar consecuencias moi desagradables, como perturbacións nos procesos de memoria e degradación a curto prazo.O paciente recorda perfectamente o que había no seu pasado distante e non pode lembrar os acontecementos recentes da súa propia vida.
- A polineuropatía alcohólica xeralmente ocorre en paralelo coa síndrome de psicosis de Korsakov, que se caracteriza por confusión,
- a orientación espacial do paciente está seriamente prexudicada,
- moitas veces os pacientes con polineurite alcohólica teñen falsos recordos. O paciente pode afirmar que practicamente non durmiu durante a noite cando o fogar escoitou o ronco toda a noite. Ou o paciente pode dicir que atopou un vello coñecido na rúa. De feito, esta persoa fai moito tempo que marchou, polo que a reunión non puido ter lugar.
Tales pacientes adoitan chegar con todo tipo de fábulas, e eles mesmos cren sinceramente no que están a contar. Escribindo involuntariamente estas historias, non queren mentir en absoluto, isto ocorre inconscientemente. Probar ao paciente o seu desacerto é practicamente imposible, e incluso inútil. Polo tanto, a determinación puntual dos síntomas e o tratamento da polineurite é de gran valor terapéutico.
Como tratar a polineurite alcohólica
A terapia da polineuropatía alcohólica comeza cun rexeitamento completo do alcol e a eliminación da dependencia alcohólica. Normalmente, a terapia inclúe indicacións como:
- Tratamento de drogas.
- Terapia antiviral.
- Masaxes terapéuticas.
- Estimulación neuromuscular.
- Acupuntura
- Neurolise das terminacións dos nervios.
- Terapia con Vitaminas.
- Herbas medicinais.
Este tratamento da polineurite alcohólica axudará a restaurar rapidamente a forza muscular e algúns procesos nerviosos. Co enfoque terapéutico adecuado, as manifestacións patolóxicas desaparecen con seguridade. Se o paciente ten trastornos mentais persistentes, entón é colocado nun consultorio psiquiátrico.
Prognóstico do tratamento
A polineurite alcohólica é tratable. O tratamento oportuno empregando métodos adecuados ao longo do tempo asegura unha recuperación exitosa. Se o paciente rexeita teimudamente o tratamento mentres segue bebendo alcol, a patoloxía avanza rapidamente, o que se caracteriza por un prognóstico desfavorable. O perigo da patoloxía é que xunto con ela fórmanse enfermidades secundarias que poden levar á morte. Así, con danos nos nervios diafragmáticos ou cardíacos, o paciente corre o risco de morrer por pneumonía, asfixia ou parada cardíaca.
A diabetes mellitus, xunto co alcoholismo, é unha das causas máis comúns de neuropatía. Está demostrada a relación entre o grao de aumento da glicosa no sangue e a gravidade dos trastornos neurolóxicos.
Ademais, do 60 ao 90 por cento dos pacientes padecen neuropatía diabética periférica ou autónoma e os seus síntomas aumentan a medida que progresa a diabetes.
Se un diabético non recibe un tratamento adecuado, un pé diabético desenvólvese debido á neuropatía das extremidades inferiores, mentres que o risco de amputación en pacientes con diabetes aumenta case un 50% en comparación con persoas sen hiperglucemia.
A aparición de neuropatía en diabetes mellitus - causas e mecanismo
O principal factor de neuropatía, así como outras complicacións da diabetes mellitus, é aumentar o contido de glicosa no sangue que circula e o seu efecto tóxico sobre os órganos. A neuropatía diabética desenvólvese como consecuencia dos danos nos propios nervios e nos vasos sanguíneos que os alimentan.
A glicosa do sangue pode penetrar na célula nerviosa sen a participación da insulina, pero non se pode incluír no proceso de glicólise para a enerxía. Neste caso, actívase unha vía alternativa de reciclaxe, na que se forma sorbitol.
O sorbitol, que se acumula dentro da célula, o destrúe e tamén coa súa participación prodúcese inhibición da vasodilatación. O espasmo vascular e unha diminución da presión de osíxeno interrompen a nutrición das células nerviosas.
Outro mecanismo de dano nervioso na diabetes é o aumento da formación de radicais libres. Trátase de moléculas defectuosas con alta actividade química, que teñen a capacidade de destruír enzimas, membranas celulares e ADN.
Ademais, no desenvolvemento da neuropatía na diabetes mellitus están implicados os seguintes mecanismos:
- A unión dunha molécula de glicosa ás proteínas é a glicosilación, incluídas as membranas nerviosas.
- Microangiopatía dos vasos nerviosos.
- Condución nerviosa deteriorada.
- A formación de anticorpos contra as células nerviosas.
Polineuropatía en diabetes mellitus, síntomas e diagnóstico
A polineurite diabética maniféstase a miúdo por unha lesión simétrica das extremidades inferiores. Neste caso, a queixa máis común de pacientes é unha violación da sensibilidade. Coa derrota de grandes fibras nerviosas, a percepción de vibración, tacto e posición sofre.
As fibras nerviosas delgadas son responsables das sensacións de dor e temperatura. A maioría dos casos de neuropatía prodúcense cunha síndrome de dor patolóxica ante un fondo de sensibilidade reducida, é dicir, todo tipo de fibras están afectadas.
Os trastornos da sensibilidade da pel dependen do grao de compensación da diabetes, comeza cos dedos dos pés e logo progresa como "calcetíns", "medias" e tamén "luvas".
Os síntomas da neuropatía diabética maniféstanse en tales sensacións:
- Parestesia: unha sensación de rastrexo.
- Marcha inestabilidade.
- Dolores ardentes nos pés, peor pola noite.
- Cólicos musculares, torcidos musculares.
- Sensibilidade ao frío.
Os trastornos da función motora en forma de parálise ou paresis muscular poden unir unha sensibilidade prexudicada.
Dado que esta complicación é común e o efecto do tratamento depende da detección precoz, recoméndase que todos os pacientes con diabetes mellitus sexan examinados polo menos unha vez cada seis meses cun neurólogo. Para o diagnóstico realízanse probas funcionais.
A determinación da sensibilidade é examinada tocando un cotonete ou un pincel fino, a aparencia táctil determínase na sola tocando un delgado fío de nylon. Utilízase unha roda de agulla para estudar a percepción da dor. A sensibilidade á temperatura pode determinarse mediante un dispositivo especial "Prazo de tipo".
Tamén se determina o estado de reflexos, a forza muscular e a sensación de vibración.
Se durante o exame dos pés se revelaron danos na pel ou falta de pulso, conclúese que os vasos periféricos e as fibras nerviosas están danadas coa formación dun pé diabético.
Signos dun pé diabético
A causa máis común de amputación de pernas en diabetes é a síndrome de polineuropatía coa formación dun pé diabético. Dependendo da prevalencia de varios síntomas, distínguese unha forma neuropática, isquémica e mixta da enfermidade.
Na maioría das veces, revélase unha versión neuropática desta patoloxía. A violación da inervación do sistema nervioso autónomo leva a un cambio na sudoración, a pel faise delgada e excesiva, susceptible de danos.
Os vasos dilatados, desbordados de sangue, levan a inchazo, que se estende gradualmente a toda a perna inferior. Este edema, a diferenza do edema cardíaco, non pasa coa cita de descanso na cama.
Os trastornos alimentarios afectan non só a pel, senón tamén os tendóns, o aparello ligamento, causando trastornos de marcha e deformación dos ósos metatarsianos debido á redistribución da carga. A diminución da sensibilidade á dor durante o exercicio posterior leva a un defecto ulcerativo neuropático.
Un lugar típico é a almofada. A úlcera é redonda, moitas veces infectada, complicada por osteomielite. Un signo diagnóstico característico é a ausencia de dor.
A neuropatía diabética con forma isquémica caracterízase por tales trazos distintivos:
- Falta de pulso no pé.
- A pel é fría cunha tonalidade azulada.
- A dor no pé ocorre en repouso, intensificándose pola noite.
- Ao camiñar prodúcese claudicación intermitente.
Con un tipo mixto de lesión de extremidades, todos os síntomas teñen diferentes intensidades e combinacións.
Neuropatía autonómica
En violación da inervación autónoma de órganos, os síntomas dependen da localización da lesión. Na maioría das veces, detéctase nas etapas posteriores, xa que non presenta signos clínicos distintivos. É máis, o desenvolvemento da neuropatía ten un prognóstico desfavorable, xa que leva a un aumento da mortalidade en cinco veces.
As máis graves son as formas cardíacas de neuropatía autonómica. Pode producirse en forma de taquicardia en repouso, a ausencia de dor na rexión do corazón, o alongamento do intervalo QT sobre o ECG, caída de presión durante un forte aumento.
Neste caso, os pacientes non se queixan, salvo debilidade e mareos. Con estas formas de neuropatía, adoitan pasar formas indoloras de ataques cardíacos. Os pacientes poden non sentir os seus signos, o que leva ao desenvolvemento de formas graves de insuficiencia cardíaca cun desenlace fatal.
Os síntomas do dano no sistema dixestivo están asociados a unha función motora deteriorada:
- Sensación de estómago completo despois de comer.
- Dor abdominal.
- Náuseas e vómitos.
- Troncos acuosos rápidos despois de comer, así como durante a noite.
- Incontinencia fecal.
Para facer un diagnóstico realízase un exame de raios X ou ultrasonido do estómago e dos intestinos.
A cistopatía na diabetes mellitus maniféstase na aparición pola mañá dun gran volume de ouriños cun fluxo débil e a posterior asignación de gotas. A retención urinaria na vexiga prodúcese cando non hai micción. Debido á acumulación de ouriños residuais e o apego de infección, desenvólvese cistite e pielonefrite.
Ao redor do 60% dos homes ten diabetes cunha diminución da potencia. A medida que a enfermidade avanza e coa idade, estes trastornos aumentan, o que leva á adición de síntomas depresivos. Ao mesmo tempo, o compoñente psicogénico agrava a disfunción eréctil.
Unha das graves complicacións da neuropatía diabética autonómica é a diminución da sensación de caída do azucre no sangue. Os pacientes deixan de sentir o enfoque da hipoglucemia, que pode poñer en risco a vida, especialmente se neste momento conducen vehículos ou maquinaria no lugar de traballo.
Normalmente na diabetes mellitus, a aparición dun latido cardíaco ou a sudoración, tremendo as mans, os pacientes comezan a sentir as primeiras manifestacións, o que permite tomar medidas preventivas no tempo. Con neuropatía, os pacientes enfróntanse a un súbito coma hipoglucémico.
Ao mesmo tempo, as subidas non compensadas na glicosa aumentan os trastornos metabólicos.
Terapia para neuropatía diabética
Para o tratamento da neuropatía é necesario estabilizar o nivel de glicosa no nivel dos indicadores obxectivo. Isto require unha adhesión precisa á dieta (comidas fraccionadas frecuentes) e ás dietas con restrición de hidratos de carbono. Neste caso, é preferible excluír os hidratos de carbono simples e limitar o complexo a un nivel aceptable.
Ademais, é necesario reducir o contido de produtos graxos de orixe animal e introducir na dieta unha cantidade suficiente de fibra dietética de verduras e farelo frescos. Recoméndase que as proteínas se obteñan de produtos lácteos sen graxa.
O tratamento con drogas debe seleccionarse de forma que se eviten cambios bruscos nos niveis de azucre no sangue, xa que é perigoso tanto aumentalo como caer á hipoglucemia.
Os pacientes con diabetes mellitus tipo 2, para os que non foi posible estabilizar o nivel de glicosa coa axuda de comprimidos, seleccionan unha dose de insulina tanto en forma de monoterapia como para tratamento combinado.
Se isto ocorre, os síntomas da neuropatía diabética poden desaparecer dentro de dous a tres meses.
O tratamento da neuropatía periférica é realizado por tales grupos de drogas:
- Ácido tiáctico: Espa-Lipon, Tiogamma, Dialipon ou Belition prescríbense en comprimidos ou inxeccións.
- Preparativos de vitaminas B: formas inxectables de Milgamma, Neurorubin, Neurobion, Beviplex, Kompligam, Trigamma, así como Nurobeks, Neurovitan, comprimidos de ácido fólico.
- Analgésicos: Diclofenac, Nimesulide, Revmoxicam, Dexalgin.
- Anticonvulsivos: Letras, Finlepsin, Gabalept.
- Antidepresivos: Anafranil, Amitriptilina, Venlafaxina.
- Para mellorar a circulación periférica: Actovegin.
- Preparados locais: pomadas con lidocaína ou ketoprofeno.
É posible tratar a neuropatía na diabetes mellitus (a falta de contraindicacións) mediante o método de oxixenación hiperbárica, estimulación con correntes moduladas, magnetoterapia, electroforese.
Prevención da neuropatía diabética
O método máis importante para previr complicacións da diabetes é o seguimento constante do azucre no sangue. Exérvase nun estómago baleiro, despois de comer (2 horas), antes de durmir. Ademais, a presión arterial monitorízase polo menos dúas veces ao día. Unha vez cada tres meses, realízase unha análise da hemoglobina glicada.
As visitas do endocrinólogo deberán ser cada tres meses, un neuropatólogo, un cirurxián e un podólogo cada seis meses.
Tamén é necesario deixar completamente de fumar e beber alcohol, xa que causan vasospasmo e danos ás fibras nerviosas, o que agrava as manifestacións de neuropatía, aumentando a dor e o adormecemento nas pernas.
Recoméndase que inclúa sendeirismo, natación ou ioga. O tempo total para a educación física, que pode evitar a neuropatía na diabetes mellitus, debe ser de polo menos 150 minutos por semana.
Para evitar o desenvolvemento do pé diabético, recoméndanse as seguintes medidas:
- Hixiene diaria e inspección dos pés para o microtrauma, escamas.
- Non permita queimaduras e xeadas dos pés, feridas.
- Está prohibido camiñar descalzo, especialmente fóra da casa.
- Para os zapatos, así como a malla, cómpre escoller materiais ventilados naturais.
- Recoméndase, se é necesario, con calzado cómodo con plantillas ortopédicas.
- Ao realizar unha pedicura, está prohibido cortar cornos.
- Para o desgaste doméstico, elixe zapatos con costas pechadas.
- Todos os días necesitas engrasar os pés cunha crema graxa para protexer contra o exceso de grolo.
Para previr a neuropatía autonómica, é preciso que o faga un cardiólogo, urólogo e gastroenterólogo.
No vídeo deste artigo, Elena Malysheva seguirá expandíndose sobre o tema da neuropatía diabética.
Todos os síntomas da polineurite son desexables para que todo o mundo o saiba, xa que esta enfermidade agora non é raro. Para que unha persoa poida moverse normalmente e desempeñar determinadas funcións, existe todo un sistema de terminacións nerviosas. As terminacións nerviosas transmiten sinais do cerebro e controlan a adaptación do corpo ao medio externo. Os signos de polineurite son un mal funcionamento dos nervios periféricos, o que finalmente dá á persoa sensacións dolorosas e pode provocar discapacidade. A polineurite aguda das extremidades inferiores desenvólvese na maioría dos casos debido a factores mecánicos e tóxicos. As razóns do desenvolvemento poden estar tamén en infeccións, como gripe, difteria, disentería, tifo, envelenamento con alcol, arsénico, chumbo e clorofos. Moitas veces os provocadores de fracaso no traballo das terminacións nerviosas son condicións de traballo prexudiciais, deficiencia de vitamina.
Causas da enfermidade
O diagnóstico da polineurite comeza coa identificación e identificación das causas da enfermidade. A polineurite infecciosa é máis frecuentemente causada por efectos mecánicos ou tóxicos externos. Unha atención especial ao recoller unha anamnesis e determinar o cadro clínico debe prestarse á interacción cos velenos - a polineurite é frecuentemente causada por envelenamento do corpo con mercurio ou chumbo.Non obstante, este non é o motivo principal para o desenvolvemento da patoloxía: potentes antibióticos, o abuso de substancias estupefacientes ou alcohólicas tamén pode danar o sistema nervioso periférico e provocar unha propagación incontrolada da enfermidade.
As enfermidades graves bacterianas ou oncolóxicas tamén provocan a propagación da polineurite, na que o sistema nervioso periférico perde a capacidade de funcionar normalmente. Tomando as súas propias fibras nerviosas para corpos estranxeiros perigosos, o corpo pode comezar a atacarse: así se manifesta a natureza autoinmune da polineurite.
Clasificación da polineurite
Antes de comezar o tratamento, é necesario identificar non só a forma (crónica ou aguda) da enfermidade, senón tamén o seu tipo. Dependendo das razóns que levaron á propagación da polineurite, prescríbense diferentes tratamentos. A polineurite divídese en dúas grandes categorías: axonopática (o axón nervioso morre) e desmielinación (a membrana nerviosa é destruída). Outra clasificación indica a orixe da enfermidade:
Polineurite infecciosa . Ocorre con procesos inflamatorios no sistema nervioso periférico. Un dos tipos de patoloxía máis perigosos, xa que se caracteriza por unha extensa área de lesión e a morte de moitas fibras nerviosas.
Polineurite difteria . Ocorre nun 10-20% dos nenos que sufriron difteria, cun diagnóstico e tratamento prematuros da enfermidade.
Polineurite alcohólica . O proceso inflamatorio está obrigado debido ao consumo excesivo de substancias tóxicas alcohólicas. A inxesta constante de toxinas e substancias tóxicas acelera o desenvolvemento da polineurite alcohólica.
Polineurite de arsénico . O resultado do envelenamento do corpo por arsénico. Non ten unha forma crónica, xa que a enfermidade se inmediatamente aguda.
Polineurite diabética . Os nervios periféricos da cara ou das extremidades están danados.
A clasificación non se limita á causa da enfermidade. Como mencionamos anteriormente, distínguese unha forma aguda e crónica de polineurite. A forma aguda é unha das manifestacións máis perigosas da polineurite, desenvólvese en cuestión de horas ou días. Na maioría das veces, a forma aguda da enfermidade ocorre nos antecedentes dun sistema inmunitario debilitado e dunha enfermidade infecciosa. A forma crónica da enfermidade progresa lentamente e tanto o paciente como o médico que o poden atender. A enfermidade está crecendo cada día nun contexto de exposición constante a un factor provocador: alcohol, envelenamento, envelenamento, infección.
Características do proceso patolóxico
O proceso de inervación (conexión dos órganos co sistema nervioso, que asegura a súa funcionalidade e resposta aos estímulos) baséase en dúas formas:
- aferente (do órgano ao cerebro), no ril é proporcionado polos toros e os ganglios espinais inferiores,
- eferente (do sistema nervioso central ao órgano), ganglios simpáticos lumbares e torácicos.
O propio tecido renal (parénquima) non ten terminacións nerviosas, pero a membrana do órgano (cápsula) é atravesada por eles. Polo tanto, con procesos inflamatorios que conducen a un aumento do tamaño do ril, a cápsula esténdese, que atrapa as terminacións nerviosas, comeza a dor. Un sinal de deterioro funcional envíase ao cerebro. Se non se elimina o molesto factor, entón isto pode provocar graves violacións da estrutura da vaina de mielina (cobre células nerviosas, unha especie de cinta eléctrica), que co tempo fará imposible conducir un pulso eléctrico polo nervio e afectará o traballo do órgano. Que tipo de procesos inflamatorios poden desencadear tal patoloxía?
Causas e síntomas
As patoloxías poden ocorrer facilmente nos riles se o corpo adoita estar frío. O sistema nervioso tamén sofre de hipotermia, por falta de vitaminas B.As causas do deterioro funcional poden ser a xénese química, fisiolóxica e mecánica, a saber:
- enfermidades internas de natureza endocrina, oncolóxica e xenética,
- a introdución de axentes virais ou bacterianos, o que conduce á intoxicación,
- tomando altas doses de medicamentos nefrotóxicos (antibióticos, preparados para bismuto),
- efectos tóxicos de velenos, por exemplo, chumbo, mercurio, arsénico, sulfocarbonato, alcol,
- lesións ou as súas consecuencias.
Unha característica da neuropatía alcohólica é a derrota das seccións distais dos nervios nos riles. A subministración constante de alcol etílico envenenou aos riles pouco a pouco, porque non poden facer fronte, porque perden o contacto co centro de control, que dá ordes polas vías nerviosas. Podemos dicir que o alcol bloquea parcialmente os nervios renales e o ril perde a sensibilidade ás toxinas, que o envenenan.
 A polineurite renal faise sentir pola insuflación, "patróns" de mármore no integumento, dor nas costas.
A polineurite renal faise sentir pola insuflación, "patróns" de mármore no integumento, dor nas costas.
A miúdo, a polineurite ocorre nun contexto de enfermidades renales avanzadas. O tratamento prescrito ou o paciente ignorando as instrucións do médico leva consigo varias complicacións. A pielonefrite crónica, por exemplo, ten unha tendencia a exacerbacións frecuentes e isto agota o parénquima renal, o suministro de sangue, a filtración e a transmisión de impulsos nerviosos desde e cara ao órgano. Os síntomas que acompañan a polineuropatía renal son os seguintes:
- dor na rexión lumbar,
- hinchazón das extremidades,
- debilidade muscular, especialmente con accións que requiren habilidades motoras finas e esforzo físico,
- entumecimiento das extremidades, sensibilidade deteriorada á temperatura,
- hiperhidrose (aumento da transpiración),
- náuseas, vómitos
- patrón de pel de mármore.
Dado que a polineurite é consecuencia dun proceso inflamatorio prolongado nos riles, a terapia será complexa. Por exemplo, se a pielonefrite crónica converteuse na causa da polineurite, pódense usar antimicrobianos:
 O tratamento da polineurite renal inclúe tomar drogas, dependendo da natureza do factor prexudicial que desencadeou a enfermidade.
O tratamento da polineurite renal inclúe tomar drogas, dependendo da natureza do factor prexudicial que desencadeou a enfermidade.
- antibióticos do grupo fluoroquinolona (Ciprofloxacin, Norfloxacin),
- sulfonamidas ("Urosulfan", "Biseptol"),
- nitrofurans ("Furazolidona", "Furazidina", nome comercial "Furagin", "Furamag"),
- nitroxolina ("5-NOC").
Dado que a polineurite é unha derrota das terminacións nerviosas, os esforzos estarán dirixidos a restaurar a patencia nerviosa. Isto leva tempo, xa que os síntomas poden persistir durante moito tempo. Vitaminas B, medicamentos que restablecen a estrutura da vaina de mielina (Keltikan, Nucleo CMF), medicamentos nootrópicos, terapia metabólica - todo isto mellorará a microcirculación e os nervios tróficos.
Os uroantisépticos de sulfanilamida raramente se prescriben, xa que provocan cristaluria, hematuria, nefritis intersticial.
Tamén ofrece medicamentos antiinflamatorios e diuréticos. Non se pode prescindir dunha dieta, táboa número 7: un contido reducido de proteínas, sal, unha cantidade maior de vitaminas do grupo B. Use ata 3 litros de líquido ao día. A dieta debe conter vexetais e froitas que proporcionen un efecto diurético (cabaza, sandía, calabacín), bebidas de froitas de froitos vermellos, zumes, bebidas de froitas, xelea, té débil, produtos lácteos, pan branco, azucre está permitido (50-70 g por día). Prefírense os guisados e os pratos fervidos, é mellor excluír os fritos.A comida dietética prevé o rexeitamento de bebidas alcohólicas, tortas e pastelería con crema, caldos concentrados, bebidas carbonatadas doces, pratos picantes, afumados e enlatados, o café está prohibido.
Os produtos de panadaría de carne integral, trigo mouro, vacún, fígado, marisco, ovos, carne de aves, froitos secos (figos, datas, pasas) tamén terán un efecto beneficioso. Comidas - 4-6 veces ao día.As augas minerais con baixa salinidade darán un efecto positivo e o tratamento con drogas dará un resultado positivo moito máis rápido.
A diabetes mellitus, xunto co alcoholismo, é unha das causas máis comúns de neuropatía. Está demostrada a relación entre o grao de aumento da glicosa no sangue e a gravidade dos trastornos neurolóxicos.
Ademais, do 60 ao 90 por cento dos pacientes padecen neuropatía diabética periférica ou autónoma e os seus síntomas aumentan a medida que progresa a diabetes.
Se un diabético non recibe un tratamento adecuado, un pé diabético desenvólvese debido á neuropatía das extremidades inferiores, mentres que o risco de amputación en pacientes con diabetes aumenta case un 50% en comparación con persoas sen hiperglucemia.
Anatomía patolóxica e patoxénese
A polineurite alcohólica pode afectar a case todos os nervios, na súa maioría as lesións son parénquimas. Obsérvanse varias etapas de dexeneración, desde neuritis periaxilar lixeira ata cambios graves coa desaparición da membrana. Os renacementos primarios adoitan unirse a outros secundarios - renacementos de segmentos distantes. Tamén son frecuentes os cambios dexenerativos nos músculos, que non só dependen do dano ás fibras do nervio motor, senón tamén da miositis, que aparece pola acción directa do alcol.
O curso e a previsión
A polineurite alcohólica sempre é aguda ou subaguda. Os casos tormentosos e de alta temperatura dan un prognóstico desfavorable. Ás veces a morte ocorre aos 10-14 días. Se o curso é menos rápido, entón o pronóstico baséase na condición xeral e a intensidade da propagación da parálise, así como na participación dos nervios craniais.
Con só danos nas pernas, o pronóstico é máis favorable que con danos nos brazos ou no tronco.
As formas crónicas son moi raras. As formas recorrentes ocorren, por exemplo, anualmente á mesma hora. Na maioría dos casos, o curso é favorable, xa se produce unha recuperación completa, ou parcial con defectos. Ata que desaparezan todos os síntomas da parálise, pode pasar un ano e, como excepción, varios anos.

Os síntomas máis comúns son:
- adormecemento das extremidades
- dovellas e terminacións nerviosas,
- diminución da sensibilidade dos pés,
- salvaxes esgotadores
- insomnio
- debilidade e fatiga.
A polineurite alcohólica adoita vir acompañada de febre, menos frecuentemente delirium tremens. Aparecen paresesias e dores: sensación de picazón, perda de sensación nos extremos das pernas e brazos, dolores nas extremidades. Moitas veces as dores son insignificantes en forza, pero ás veces son moi intensas e tamén poden intensificarse con movementos, con presión sobre os nervios e os músculos, e ás veces só tocando a pel.
Logo aparece debilidade, principalmente nas pernas, agravándose durante días ou semanas, poucas veces meses, polo que o paciente non pode camiñar nada. A psique do paciente neste momento é normal ou perturbada, hai trastornos gastrointestinais, tremores. Ademais, ao lado das pernas, aparece a perda de peso, que nos primeiros períodos non sucede.
A presión sobre os músculos e os nervios é dolorosa, os movementos pasivos son libres, pero tamén dolorosos.
Os reflexos dos tendóns son moi débiles ou desaparecen completamente, ao comezo da enfermidade pódense reforzar. A parálise normalmente non é completa, non de toda a extremidade, senón só dun determinado grupo de músculos equipados cun nervio enfermo, pero non todos os músculos deste grupo están enfermos, senón só un ou varios deles. Outro aspecto distintivo é a presenza dunha reacción de dexeneración completa ou parcial ou unha diminución da excitabilidade eléctrica. A miúdo non están afectadas as extremidades superiores.

En xeral, unha enfermidade pode afectar a unha extremidade ou a ambas ou a todas e afecta tanto aos nervios do mesmo nome coma ao contrario.A ataxia adoita asociarse á debilidade motora, que nalgúns casos ocorre ao inicio da enfermidade, ás veces ataxia tamén se produce de forma independente sen trastornos motores. Tamén se produce un trastorno de coordinación nas extremidades superiores.
Sensibilidade
En canto á esfera sensible, está menos molesta que a motora. Este trastorno localízase principalmente na periferia do membro. Moitas veces atópanse todo tipo de sensibilidade. Ás veces hai combinacións de anestesia para táctil e hiperestesia para sensibilidade á dor. Especialmente moitas veces a hiperestesia atópase na sola e pode dar dificultades para camiñar. Ao igual que os trastornos motores, os trastornos de sensibilidade son máis pronunciados nas pernas.
Reflexos da pel
Os reflexos da pel son na súa maioría reducidos ou ausentes, pero con hiperestesia nesta área pódense aumentar. Os trastornos vasomotores, secretorios e tróficos non son raros nesta enfermidade: o inchazo, o engrosamento das articulacións, a pel volveuse vermella, faise brillante. A vexiga e o recto, por regra xeral, non están afectados, o que pode servir como distintivo das enfermidades da medula espiñal.
Trastornos mentais
Os trastornos mentais que acompañan a polineurite alcohólica están relacionados principalmente coa confusión e o debilitamento da memoria por acontecementos recentes e a aparición de falsas memorias - "Psicose polineurítica de Korsakov". De nervios craniais, os nervios musculares oculares son máis frecuentemente implicados. Cómpre destacar que nunca hai un inmobilismo reflexo das pupilas, en contraste co alcolismo crónico. As enfermidades do nervio óptico son raras. Ás veces hai un escotoma central.

Métodos de tratamento
Básicamente, o tratamento é:
- medicación
- exercicios de fisioterapia (LFK),
- herbas medicinais
- masaxe especial de extremidades.
Grazas a estes métodos, restáranse algunhas terminacións nerviosas, así como a forza muscular.
O tratamento tamén se aplica aos seguintes procedementos:
- Acupuntura
- inxestión de vitaminas B,
- estimulación muscular e nerviosa,
- tomar medicamentos antivirales,
- neurólise (neurólise) das terminacións nerviosas, etc.
Case todos os pacientes teñen a posibilidade de recuperarse.
Basicamente, a recuperación do paciente depende da negativa completa do alcol, en calquera das súas manifestacións. Con esta condición, ademais dunha terapia complexa e a longo prazo (3-4 meses), o pronóstico clínico é favorable.
Desenvólvense moitas complicacións patolóxicas. Unha das consecuencias comúns da dependencia do alcol é a polineurite alcohólica ou a polineuropatía de orixe alcohólica.
A polineurite no fondo da etioloxía alcohólica é a complicación da dependencia do alcol debido a un dano tóxico nas terminacións dos nervios. O alcohol neste caso clínico é o culpable da máis forte intoxicación do corpo, causando danos no sistema nervioso. Unha enfermidade similar é diagnosticada principalmente no sexo máis forte.
O proceso patolóxico caracterízase por progresar lentamente. Normalmente, as primeiras manifestacións alarmantes da patoloxía prodúcense despois de danos alcohólicos ás células do fígado. O tratamento é necesario e canto antes comece, máis favorable será o prognóstico. Cando se descoida a polineurite alcohólica, desenvólvese unha polineuropatía alcohólica bilateral tóxica, é dicir, a lesión afecta a todos os extremos dos troncos nerviosos.
Causas e síntomas da polineurite alcohólica
O mecanismo de desenvolvemento da polineurite de orixe alcohólica é causado por unha intoxicación crónica con alcohol, o que orixina a cirrosis do fígado, no contexto de que as persoas dependentes do alcol desenvolven deficiencia de vitamina. A deficiencia aguda de vitaminas B leva a múltiples lesións de estruturas do sistema nervioso periférico.
A enfermidade aparece de súpeto.Para as fases iniciais da polineurite alcohólica, a presenza de tales manifestacións é característica:
- Debilidade nas extremidades inferiores.
- Contraccións musculares convulsivas.
- Sensacións dolorosas nas estruturas dos músculos gastrocnemios e nos extremos dos troncos nerviosos.
- A continuación, a enfermidade complétase con síntomas de parestesia, que son similares ás sensacións despois dunha longa estancia nunha posición.
- Hipo de longa duración asociado a danos nerviosos diafragmáticos.
- Sensibilidade reducida das plantas dos pés. Cando o paciente pisou unha superficie dura, parécelle que o chan está fallando nalgún lugar.
- Atrofia articular-muscular.
- Adormecimiento en todas as extremidades.
- Trastornos do sono.
- Fatiga crónica.
Os expertos observan que os síntomas da polineurite alcohólica están inextricablemente ligados á debilidade patolóxica e aos cambios atróficos graduais no tecido muscular. A patoloxía adoita vir acompañada de paresis, neuritis e incluso parálise. As extremidades perden a sensibilidade normal. Os tecidos neuromusculares diafragmáticos, cardíacos e faciais tamén poden estar implicados no proceso patolóxico. Cando aparecen síntomas característicos, é necesaria a consulta médica urxente e o nomeamento do tratamento necesario.
Atención! Se o paciente rexeita a asistencia médica e segue abusando do alcol, entón hai unha violación da actividade dos órganos pélvicos, o que causa incontinencia de feces e de ouriños.
Se o paciente descoida o tratamento, o proceso patolóxico avanza rapidamente, agravando máis a condición e provocando complicacións irreversibles. As manifestacións clínicas como as convulsións e a dor nos becerros cambian periodicamente a intensidade, logo se debilitan e intensifícanse. A calma e o alivio obsérvanse cando se nega a tomar alcohol, pero se o paciente comeza a beber de novo, os dolorosos síntomas retoman con vigor renovado.
Factores desfavorables como o exceso de traballo ou a hipotermia, contra os que a entrega de nutrientes aos músculos está gravemente prexudicada, poden provocar a actividade sintomática da polineurite alcohólica das extremidades inferiores. Con polineuropatía alcohólica, hai un debilitamento e unha diminución do volume de estruturas musculares, a cianose prodúcese nas extremidades, as cáscaras da pel e as uñas adquiren un crecemento anormal.
A polineurite de orixe alcohólica pode provocar consecuencias moi desagradables, como perturbacións nos procesos de memoria e degradación a curto prazo. O paciente recorda perfectamente o que había no seu pasado distante e non pode lembrar os acontecementos recentes da súa propia vida.
- A polineuropatía alcohólica xeralmente ocorre en paralelo coa síndrome de psicosis de Korsakov, que se caracteriza por confusión,
- a orientación espacial do paciente está seriamente prexudicada,
- moitas veces os pacientes con polineurite alcohólica teñen falsos recordos. O paciente pode afirmar que practicamente non durmiu durante a noite cando o fogar escoitou o ronco toda a noite. Ou o paciente pode dicir que atopou un vello coñecido na rúa. De feito, esta persoa fai moito tempo que marchou, polo que a reunión non puido ter lugar.
Tales pacientes adoitan chegar con todo tipo de fábulas, e eles mesmos cren sinceramente no que están a contar. Escribindo involuntariamente estas historias, non queren mentir en absoluto, isto ocorre inconscientemente. Probar ao paciente o seu desacerto é practicamente imposible, e incluso inútil. Polo tanto, a determinación puntual dos síntomas e o tratamento da polineurite é de gran valor terapéutico.
Exame e diagnóstico inicial
 Ao diagnosticar unha enfermidade, un especialista que recolle unha anamnesis presta especial atención ás infeccións, intoxicacións, medicamentos, as súas condicións de vida transmitidas anteriormente.
Ao diagnosticar unha enfermidade, un especialista que recolle unha anamnesis presta especial atención ás infeccións, intoxicacións, medicamentos, as súas condicións de vida transmitidas anteriormente.
Trátase de vacinas e enfermidades infecciosas transmitidas que poden provocar unha reacción autoinmune para destruír a funda de mielina dos nervios e a dexeneración do axón.
O especialista observa e estuda os síntomas da polineurite. A manifestación simétrica do trastorno indica polineurite.
Os signos clave que axudan a determinar a enfermidade durante o exame:
- parálise e
- dor nos nervios e músculos durante a palpación,
- violación da sensibilidade (as chamadas "medias" e "luvas"),
- sudoración de brazos e pernas,
- violación da pel trófica.
Os médicos recorren aos seguintes procedementos para facer un diagnóstico:
Terapia de enfermidades
Canto antes se fixera o diagnóstico da polineurite, mellor será o resultado do tratamento. Con inflamación da fibra nerviosa, os médicos prescriben as seguintes categorías de medicamentos:
- antiinflamatorios
- analxésicos
- antibióticos
- Vitaminas B
Os calmantes inclúen:
- Diclofenac (3 ml intramuscular),
- Reopirina (5 ml intramuscularmente),
- Analgin + diphenhydramine (2 ml + 1 ml intramuscular).
En caso de infección e virus, úsanse antibióticos e antivirais:

Para estabilizar a subministración de vitaminas B, os médicos prescriben:
Para eliminar os recortes aplíquese:
Ademais das medidas farmacolóxicas, os especialistas empregan:
- Acupuntura
- terapia con láser
- masaxe
- oxigenoterapia
- magnetoterapia.
Dependendo do tipo de polineurite, prescríbense os seus propios procedementos terapéuticos:
- Infecciosos . Os síntomas son eliminados - baixando a temperatura do paciente. Para iso, frágalo con alcol e aplique bolsas de xeo, toallas frías (compresas frías) ás extremidades e dobras afectadas.
- Difteria . Móstrase a estimulación do sistema respiratorio, a respiración tisular e o músculo cardíaco.
- Alcohol . Vitaminoterapia, nomeamento de hepatoprotectores e medicamentos que melloran a respiración tisular.
- Diabético . Adherencia estrita á dieta prescrita, descanso e falta de situacións estresantes. Os microcirculantes son prescritos.
- Arsénico e chumbo . Beber abundante, substancias diaforéticas, inxestión de vitaminas B, solucións salinas intramuscular e intravenosamente.
 A terapia da polineurite renal (pielonefrite) está dirixida a traballar coa enfermidade que a provoca. Polo tanto, o tratamento pode adoptar unha variedade de formas e ter as súas propias características.
A terapia da polineurite renal (pielonefrite) está dirixida a traballar coa enfermidade que a provoca. Polo tanto, o tratamento pode adoptar unha variedade de formas e ter as súas propias características.
O perigo da enfermidade reside en que o proceso inflamatorio pode estenderse máis alá do sistema nervioso periférico. En casos de complicacións, o sistema nervioso central está afectado, e partes do cerebro están afectadas.
A polineurite (especialmente no fondo da intoxicación por alcohol) tamén pode provocar enfermidades hepáticas.
A atrofia do tecido muscular causada pola polineurite leva á morte das fibras musculares e á súa substitución por tecido conectivo - a formación do chamado. contracturas.
Coida ti!
A terapia preventiva inclúe as seguintes características:
- tomar suplementos dietéticos (Cordyceps, Placentol, Riolan, Lecitina),
- inxestión de vitaminas do grupo B,
- prevención de enfermidades víricas,
- mantendo unha dieta
- evitación do estrés.
Para protexer o teu corpo de enfermidades asociadas á inflamación da fibra nerviosa, debes beber periodicamente  certos medicamentos preventivos.
certos medicamentos preventivos.
O placentol (unha preparación baseada na placenta) contén 20 aminoácidos, fortalece o sistema inmunitario, é rico en vitaminas A, B, C, D, minerais. Riolan ten un efecto restaurador. A lecitina ten un efecto beneficioso sobre a cicatrización dos nervios da mielina, nutre o tecido cerebral.
As vitaminas do grupo B (B1, B6, B12) fortalecerán as fibras do tecido nervioso.
Para un diagnóstico preciso e un tratamento exitoso, é importante establecer os factores que causaron danos nerviosos. As causas da polineurite poden ser:
- complicacións de certas enfermidades infecciosas (orellas, difteria),
- enfermidades sistémicas como o lupus,
- envelenamento con substancias que afectan aos troncos nerviosos (arsénico, sales de chumbo, fumes de gasolina, algúns medicamentos),
- alcoholismo
- deficiencia de vitaminas do grupo B,
- neoplasias malignas (tumores cancerosos).
É bastante difícil previr a polineuropatía na maioría dos casos, xa que non hai medidas preventivas contra o cancro ou as enfermidades autoinmunes. Non obstante, o diagnóstico precoz axudará a afrontar con éxito os síntomas da polineurite e a desfacerse da causa da enfermidade.

Independentemente das causas que a provocaron, a polineuropatía das extremidades superiores e inferiores afecta de xeito gradual aos nervios periféricos (a excepción é a variedade desmielinizante). Os signos da enfermidade son inicialmente leves, pero co paso do tempo os síntomas volvéronse máis pronunciados:
- primeiro xorde debilidade nas pernas e nos brazos debido á atrofia das fibras musculares,
- entón susceptibilidade dos cambios de pel toques cara á amplificación ou a falta completa de sensacións táctiles,
- aparecer parestesia - o paciente sente constantemente unha sensación de formigueo nas extremidades, "arrastrarse",
- durante a inspección obsérvase sequedad e palidez da pel danos nas falangas das uñas dos dedos (as uñas vólvense quebradizas, pode haber úlceras tróficas na pel),
- ao palpar revelar dor aguda ao longo dos grandes troncos nerviosos ,
- progresando a enfermidade tamén cambia a sensibilidade e o ritmo ás vibracións do paciente (anótase a característica pista de "galo" ou "impresión"),
En casos avanzados, se non se trata, desenvólvese tetraplexia - parálise completa ou parcial das extremidades superiores e inferiores. Avanzando, a enfermidade pode afectar os nervios craniais, o que leva a un discurso deteriorado.
Neuropatía diabética e polineurite: síntomas, causas, tratamento. Síntomas da polineurite, clasificación e métodos de tratamento
A polineurite é unha lesión múltiple das terminacións nerviosas. Unha polineurite renal? Violación da condutividade dos nervios que son responsables da conexión do órgano co cerebro. Ás veces, a inflamación das terminacións nerviosas do ril chámase neuropatía renal do tipo demielinizante. Como xorde esta condición e é posible corrixir a situación empregando a medicina tradicional?
A derrota das neuronas está chea de complicacións no traballo dos riles.
Tipos de polineurite
Hai varios tipos de polineurite:
- Alcohólicos Para esta especie, as perturbacións sensibles e motoras son características. O síntoma determinante son os trastornos mentais. Os pronunciados inclúen lagoas de memoria, que son substituídos por eventos ficticios ou distorsionados. Comeza a polineurite. As pernas e perden a mobilidade e a sensibilidade.
- Polineurite renal. O desenvolvemento prodúcese con pielonefrite grave e glomerulonefrite. Neste caso, a filtración glomerular é prexudicada. O edema aparece primeiro, despois os brazos e as pernas se debilitan.
- Nítido. O desenvolvemento ocorre durante ou despois de enfermidades virais. Despois de eliminar a causa, as extremidades comezan a romperse, a temperatura cambia e prodúcense dores de queimadura. Os síntomas aumentan de poucas horas a poucos días.
- Diabético Os pacientes con diabetes están expostos a ela. Moitas veces, os trastornos nas extremidades comezan antes que os principais e poden persistir durante moito tempo se o tratamento ten éxito. É difícil para o paciente camiñar, precisamente manipular os dedos, acompañado de paresis e
- Crónica Desenvólvese gradualmente se o factor provocador actúa constantemente. Comeza a atrofia e a debilidade nos músculos das extremidades. Aparecen trastornos da fala e inflamación do cerebro.
- Polineurite tóxica. Comeza por alcohol ou sales de metais pesados. Pode ter unha forma aguda e subaguda. Unha intoxicación nítida vai acompañada de vómitos, diarrea e dor. Despois hai signos evidentes de polineurite, o estado xeral empeora.
- Vexetativa. Aparece con embriaguez, malas condicións de traballo ou tireotoxicose.A enfermidade caracterízase por queimar dores por todo o corpo. O trofeo de tecidos empeora, a temperatura corporal cambia, a sudoración excesiva ou insuficiente.
- Infecciosos. Comeza debido ao axente causante da infección. Hai febre, lesión nerviosa das extremidades. Ademais, estase a desenvolver por un camiño ascendente.
- Alimentaria. Comeza por falta de vitaminas, especialmente B. Ou pola súa absorción incorrecta. Ademais dos signos patolóxicos, hai unha violación da actividade cardíaca.

Características da enfermidade
Con polineurite, danos principalmente patolóxicos ás terminacións nerviosas distantes nas extremidades. Ao mesmo tempo, redúcese a sensibilidade e unha diminución da forza nos pés e nas mans. Se o dano nervioso comeza maior, xa é unha forma descoidada. O tratamento depende da causa orixinal.
A polineurite das extremidades afecta os nervios, polo que a enfermidade está asociada aos pés e mans. Ao comezo da enfermidade, están máis fríos e despois comeza unha violación da sensibilidade. Dado que nos nervios se producen cambios caracterizados por cambios distróficos, a inflamación non é típica.

Tipos de polineurite
A polineurite é de varios tipos:
- Infecciosos. O motivo é o catarro das vías respiratorias superiores. Neste caso, a temperatura sube, as células se inflaman.
- Difteria. A razón é un tratamento inadecuado ou intempestivo. Neste caso, o ceo está paralizado, aparece nasal vocal. É difícil comer.
- Plomo. Aparece debido á marmelada de bagas azedo, non gardada en pratos de louza. Neste caso, os nervios radiais son afectados, aparecen dor abdominal e placa de chumbo nas encías.
- Arsénico. Pode ser doméstico ou profesional. Entre os síntomas inclúe dor de estómago, vómitos e parálise das extremidades.
- Tipo diabético. Afecta as terminacións nerviosas das extremidades ou da cara.
- Profesional. Aparece en quen traballa con ferramentas vibratorias ou que, debido á actividade laboral, exercen músculos. Neste caso, as dores nas mans, a sudoración e a punta dos dedos pálense.

Causas da enfermidade
A polineurite divídese en dous grupos: axonopatía e neuropatía desmielinizante. No primeiro caso, os eixes nerviosos sofren. A maioría das veces, esta forma ocorre debido a unha intoxicación tóxica. No segundo caso, os nervios sofren. Pódese herdar, hai unha especie autoinmune.
Causas da polineurite:

Outra variedade é a polineurite alcohólica. Os síntomas atópanse en pacientes que abusan do alcol. Esta forma de polineurite afecta aos nervios nos riles e xa non fan fronte ao veleno que entra no corpo.
Diagnósticos
O médico realiza unha enquisa e un exame xeral do paciente. Asigna probas que axudan a determinar as substancias tóxicas no corpo. Examínanse o sistema endócrino e os órganos internos. Están probando probas de oncoloxía. Realízase electromiografía.
Como tratar a polineurite? Os síntomas poden indicar unha causa específica da enfermidade. Despois do seu establecemento, prescríbese o tratamento necesario. Depende non só da causa, senón tamén do grao de violación da sensibilidade ou do dano nervioso.
Se a polineurite está no estadio inicial, úsase a terapia farmacéutica. Medicamentos prescritos:
- antiinflamatorios
- analxésicos
- vitamina (clorhidrato de tiamina),
- acelerar o metabolismo,
- para estimular os movementos dos pés e das mans.
Se a enfermidade está de forma aguda, prescríbese a terapia UHF e a electroforese. Moitas veces con polineurite, é necesario tratar enfermidades gastrointestinais. Os síntomas que se manifestan neste caso permitiranche establecer un diagnóstico preciso e prescribir unha dieta especial. A énfase debe estar en alimentos que conteñan vitamina B.
Os médicos prescriben terapia física, baños de barro e masaxes. Con unha agravación da enfermidade, o descanso e o descanso son necesarios.Para complementar o corpo, pódese prescribir vitamina B (en ampolas para inxección intramuscular, cápsulas ou comprimidos).

Métodos alternativos de tratamento
Métodos alternativos poden tratar unha enfermidade como a polineurite. Os síntomas poden suxerir a causa da enfermidade. É necesaria a consulta dun médico, xa que inicialmente deben eliminarse síntomas agudos. E os métodos alternativos son o tratamento secundario.
Recoméndase decoración de herbas que melloren o metabolismo. Así como baños especiais ou aplicación ás zonas afectadas de compresas. Para eles tómanse pólas de bidueiro, xurelo, pinos ou eucalipto Insistir nunha proporción de 100 g / litro de auga fervendo. A continuación, a infusión resultante é vertida en auga ou aplicada a un punto dorido como compresa.
Para un diagnóstico preciso e un tratamento exitoso, é importante establecer os factores que causaron danos nerviosos. As causas da polineurite poden ser:
- complicacións de certas enfermidades infecciosas (orellas, difteria),
- enfermidades sistémicas como o lupus,
- envelenamento con substancias que afectan aos troncos nerviosos (arsénico, sales de chumbo, fumes de gasolina, algúns medicamentos),
- alcoholismo
- deficiencia de vitaminas do grupo B,
- neoplasias malignas (tumores cancerosos).
É bastante difícil previr a polineuropatía na maioría dos casos, xa que non hai medidas preventivas contra o cancro ou as enfermidades autoinmunes. Non obstante, o diagnóstico precoz axudará a afrontar con éxito os síntomas da polineurite e a desfacerse da causa da enfermidade.
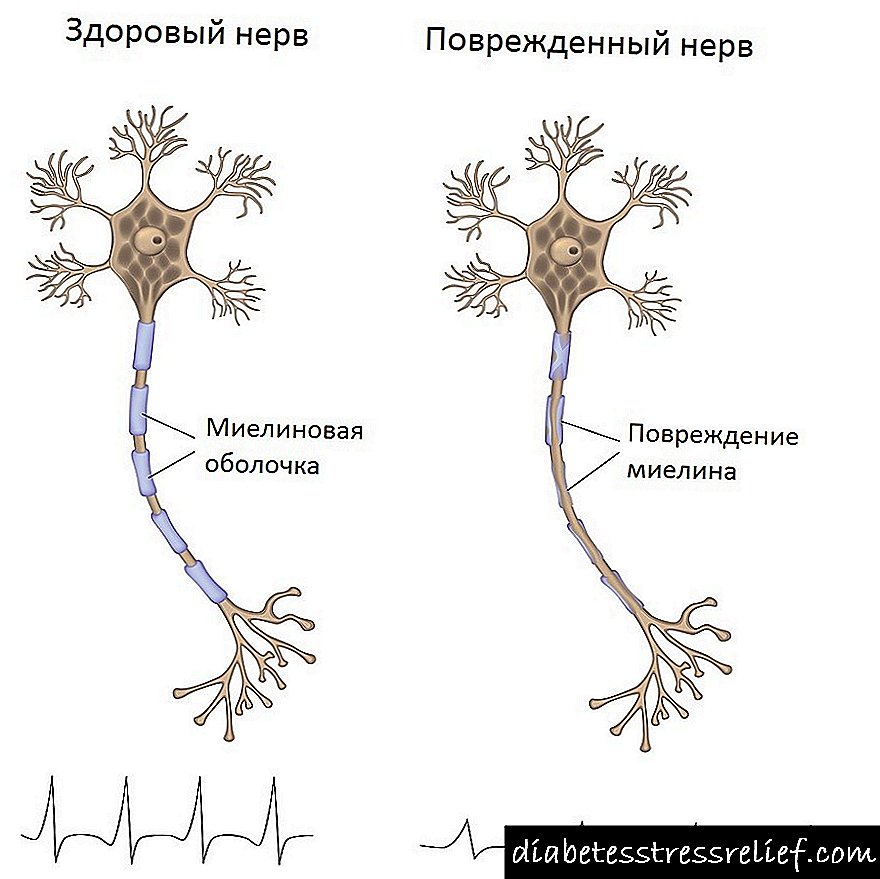
Independentemente das causas que a provocaron, a polineuropatía das extremidades superiores e inferiores afecta de xeito gradual aos nervios periféricos (a excepción é a variedade desmielinizante). Os signos da enfermidade son inicialmente leves, pero co paso do tempo os síntomas volvéronse máis pronunciados:
- primeiro xorde debilidade nas pernas e nos brazos debido á atrofia das fibras musculares,
- entón susceptibilidade dos cambios de pel toques cara á amplificación ou a falta completa de sensacións táctiles,
- aparecer parestesia - o paciente sente constantemente unha sensación de formigueo nas extremidades, "arrastrarse",
- durante a inspección obsérvase sequedad e palidez da pel danos nas falangas das uñas dos dedos (as uñas vólvense quebradizas, pode haber úlceras tróficas na pel),
- ao palpar revelar dor aguda ao longo dos grandes troncos nerviosos ,
- progresando a enfermidade tamén cambia a sensibilidade e o ritmo ás vibracións do paciente (anótase a característica pista de "galo" ou "impresión"),
En casos avanzados, se non se trata, desenvólvese tetraplexia - parálise completa ou parcial das extremidades superiores e inferiores. Avanzando, a enfermidade pode afectar os nervios craniais, o que leva a un discurso deteriorado.
Tipos de polineuropatía das extremidades superiores e inferiores

Os síntomas enumerados son comúns a todo tipo de polineurite, sen embargo aparecen con diferentes velocidades e intensidades. Ademais, certas variedades presentan síntomas específicos que facilitan o diagnóstico.
Alcohol
A polineurite, causada por un uso sistemático prolongado de alcohol, comeza coa debilidade e a dor nas extremidades inferiores, frecuentes calambres dos dedos dos pés. No futuro, a intoxicación crónica con alcohol leva a parálise dos pés e dos músculos da pantorrilla, un cambio no marxe (subxectivamente, o paciente quéixase de "sexo suave" e "camiñando sobre la de algodón"). É posible aumentar a sudoración das extremidades, a súa palidez e cianose. Unha característica distintiva da polineurite alcohólica é principalmente a derrota das pernas, mentres que as mans practicamente non padecen.
Intoxicación
Neste caso, implica unha intoxicación episódica ou crónica con sales de metais pesados, vapores de gasolina e outras substancias tóxicas. Na maioría das veces, este tipo de enfermidade está asociada a actividades profesionais dunha persoa.Por exemplo, os traballadores da industria farmacéutica son diagnosticados de polineurite de arsénico. Ao mesmo tempo, a pel está afectada (sequedad, pelado, erupcións cutáneas), crecemento acelerado do cabelo e das uñas, sensacións de ardor e formigueo nas extremidades.
A intoxicación por chumbo e a aparición de polineuropatía nos seus antecedentes caracterízanse por debilidade xeral, tremendo as mans e náuseas. Obsérvase unha descoloración característica da pel e das enxivas (adquiren unha tonalidade gris). Desenvólvese a parálise dos nervios radiais e peroneais, o que conduce á incapacidade de endereitar as mans e os pés - fórmanse as chamadas "extremidades colgantes" nas que, segundo o principio de "calcetíns" e "luvas", a sensibilidade perde.
Importante! Recentemente, rexistrouse un aumento dos casos de polineuropatía por intoxicación por cogomelos comestibles. A causa da toxicidade dos produtos forestais é a contaminación do territorio con residuos industriais que se acumulan en gran cantidade en cogomelos.
A diabetes mellitus, xunto co alcoholismo, é unha das causas máis comúns de neuropatía. Está demostrada a relación entre o grao de aumento da glicosa no sangue e a gravidade dos trastornos neurolóxicos.
Ademais, do 60 ao 90 por cento dos pacientes padecen neuropatía diabética periférica ou autónoma e os seus síntomas aumentan a medida que progresa a diabetes.
Se un diabético non recibe un tratamento adecuado, un pé diabético desenvólvese debido á neuropatía das extremidades inferiores, mentres que o risco de amputación en pacientes con diabetes aumenta case un 50% en comparación con persoas sen hiperglucemia.
Tratamento da polineurite
 A polineurite é unha enfermidade perigosa, pero nesta fase do desenvolvemento da medicina cun enfoque competente, pode ser tratada. O tempo total de recuperación do corpo e da rehabilitación nerviosa é de aproximadamente 3 meses e o impacto negativo da enfermidade no corpo do paciente detense 10 días despois do inicio do tratamento.
A polineurite é unha enfermidade perigosa, pero nesta fase do desenvolvemento da medicina cun enfoque competente, pode ser tratada. O tempo total de recuperación do corpo e da rehabilitación nerviosa é de aproximadamente 3 meses e o impacto negativo da enfermidade no corpo do paciente detense 10 días despois do inicio do tratamento.
O paciente debe observar o descanso na cama e moverse o menos posible, independentemente da natureza da polineurite e da gravidade da enfermidade. Isto débese á necesidade de inmobilizar segmentos danados do corpo.
As toxinas que provocan o desenvolvemento da patoloxía elimínanse coa axuda de antídotos. O paciente desfacerse dos factores negativos que afectan ao desenvolvemento da enfermidade, tras o cal a polineurite detén o seu desenvolvemento.
Con polineurite infecciosa, o tratamento débese a medicamentos. A enfermidade dun tipo difteria é tratada con soro de difteria.
Independentemente da clasificación da polineurite, a etapa inicial inclúe a terapia médica - anestésicos, aceleración metabólica, vitaminoterapia e moito máis.
Despois do descanso na cama e transición á recuperación do fogar, a polineurite é tratada cun réxime especial de rehabilitación. Inclúe educación física regular, estimulando as fibras nerviosas danadas das extremidades, unha dieta especial, masaxes regulares.
A pesar de que a polineurite e a polineuropatía son enfermidades bastante perigosas, pódense curar con atención médica oportuna. Se se producen os primeiros síntomas da enfermidade, debes visitar de inmediato a un neurólogo para evitar posibles complicacións, así como para excluír factores provocadores - alcohol, tabaquismo, drogas, toxinas como o arsénico, o chumbo ou o mercurio. A procrastinación ameaza non só unha posible discapacidade, senón tamén un resultado fatal - non se pode subestimar o perigo de polineurite para a vida normal e a vida humana.
Recepcións e consultas
- Neurólogo médico e diagnóstico, primaria 1 800 rublos.
- Diagnóstico e tratamento do neurólogo de admisión, repetiu 1 700 rublos.
- Recepción dun neurólogo MD, 2.000 rublos primarios.
- Recepción dun neurólogo MD, repetiu 1.800 rublos.
- Recepción dun neurólogo MD, 2.500 rublos primarios.
- Recepción dun neurólogo MD, repetido 2.200 rublos.
- Recepción dun hirudoterapeuta 1.800 rublos.
Manipulacións
- Hirudoterapia ata 5 sanguijuelas 2 350 frotas.
- Hirudoterapia para 1 lixivia extra 240 frotas.
- Kinesioterapia - 1 zona 940 rublos.
O custo exacto dos servizos da rede de clínicas "O médico está preto" pode consultarse por teléfono
Este artigo tamén está dispoñible nos seguintes idiomas: tailandés
Neuropatía diabética e polineurite: síntomas, causas, tratamento. Que é a polineurite e como tratala
A polineurite alcohólica obsérvase principalmente en persoas que beben crónicamente de alcol baixo todas as súas formas. Todos os tipos de substitutos do alcol son especialmente nocivos: hipócrita, alcohol desnaturalizado, etc. A enfermidade atópase a miúdo na idade media e nos homes con máis frecuencia que nas mulleres. Na infancia, é extremadamente raro.
Causas da polineurite
As causas máis comúns de polineurite son:
- infeccións ou virus (malaria, gripe, tifoide, difteria, amigdalite e varias outras),
- alcol
- toxinas
- uso non controlado a longo prazo de certas drogas,
- trastorno metabólico
- velenos (chumbo, arsénico),
- alerxias
- radiación ou danos eléctricos,
- danos mecánicos nos músculos
- tumores
Factores de risco que poden desencadear o desenvolvemento da polineurite:
- diabetes mellitus
- hipovitaminose (falta de vitaminas B),
- traballar con ferramentas vibrantes no frío,
- enfermidades do sangue
- estreitas canles óseas polas que pasan os nervios,
- hipertensión arterial
- esclerose múltiple
Polineurite: síntomas
As manifestacións clínicas da enfermidade dependen da localización do proceso patolóxico e da gravidade da polineurite. Os principais síntomas desta patoloxía son:
- inicio gradual (excepto nos casos en que se produce unha intoxicación aguda do corpo),
- derrota ao comezo das extremidades inferiores, a partir dos pés,
- diminución da sensibilidade dos dedos
- inestabilidade da marcha, que é consecuencia da derrota dos pés,
- Marcha de "Gallo": o paciente dobra as pernas nas rodillas e as levanta alto,
- sensación de formigueo, picadura de oca, entumecimiento nas extremidades,
- debilidade das mans - é difícil que unha persoa realice as accións máis sinxelas (manteña un lapis, atar cordóns, pegar botóns e así por diante),
- dor severa periódica nas extremidades,
- diminución da dor e da sensibilidade á temperatura,
- escurecemento e adelgazamento da pel, que se produce como consecuencia de perturbacións tróficas, uñas quebradizas, a formación de úlceras tróficas.
A medida que a enfermidade avanza, as perturbacións sensoriais e motoras aumentan e esténdense por todo o corpo. O paciente non pode levantarse e deixa de servir a si mesmo. Especialmente a miúdo, isto obsérvase con polineurite alcohólica.
Polineurite: tratamento
A elección do tratamento depende da causa da polineurite e do grao de trastorno de sensibilidade.
Nas fases iniciais da enfermidade, prescríbese a terapia farmacéutica, que inclúe o nomeamento de grupos como:
- antiinflamatorios
- analxésicos
- medicamentos que aceleran o metabolismo e estimulan a normalización da función motora das extremidades.
Un bo efecto coa polineurite é dado pola fisioterapia (electroforese, UHF).
É moi importante normalizar a dieta e comezar a comer ben. Ademais, ao paciente móstranse clases de terapia de exercicio, que son prescritas polo médico asistente, segundo a condición xeral da persoa e o grao de cambios patolóxicos. Un bo complemento para o tratamento serán os baños de barro e a masaxe.
Na nosa tenda en liña, ofrecémosche os seguintes medicamentos para o tratamento da polineurite, que se poden usar como parte da terapia complexa desta enfermidade:
- Bioflavina C,
- Complexo B
- MultiVita
- Fórmula de estrés súper.
Antes de usar este ou aquel medicamento, é necesario consultar co seu médico.
Prevención da polineurite
Pódese previr a polineurite, cuxos síntomas e tratamentos se describen anteriormente. Para reducir a probabilidade de desenvolver unha enfermidade, deben observarse as seguintes recomendacións:
- comer ben
- previr o desenvolvemento de hipovitaminose,
- implicarse na prevención de enfermidades virais na tempada epidémica,
- máis camiñar, facer deporte,
- se é posible, evite entrar en situacións de estrés,
- fortalecer as defensas inmunes do corpo, facer endurecemento.
A polineurite é unha enfermidade inflamatoria dos nervios periféricos, que se manifesta como parálise, paresis, perda de sensación ou trastornos tróficos. Caracterízase por danos simétricos simultáneos a varios grupos de terminacións nerviosas. Procede de forma aguda ou crónica.
Na maioría das veces, a enfermidade é secundaria e ocorre debido a efectos mecánicos ou tóxicos. Un papel especial xoga o envelenamento por velenos, por exemplo, arsénico, mercurio ou chumbo. Os potenciais antibióticos, isoniazidas e bismuto teñen un efecto patolóxico no corpo. O abuso de alcol ou drogas pode provocar danos nos nervios periféricos.
A polineurite tamén pode desenvolverse nun contexto de enfermidades bacterianas ou oncolóxicas. Con malestar renal, trastorno do fígado, páncreas ou sistema endócrino, o PNS non é capaz de funcionar normalmente. Un metabolismo perturbado provoca a enfermidade, na que as células nerviosas non reciben a cantidade necesaria de nutrientes e morren.
Distínguese a natureza autoinmune do desenvolvemento da polineurite. É dicir, debido a certos factores, o estrés ou a infección, as inmunoglobulinas toman os seus propios nervios periféricos para os axentes inimigos e comezan a atacalos. A predisposición xenética xoga un certo papel.