Consecuencias e axuda coa sobredose de insulina
| Síndrome de sobredose de insulina crónica | |
|---|---|
| Michael somogyi (1883 — 1971) | |
Síndrome de sobredose crónica de insulina (SHPI, fenómeno (síndrome), hiperglucemia de rebote, hiperglucemia posthipoglicémica) - En 1959, resumindo os resultados de numerosas observacións, o científico estadounidense Michael Somogyi (inglés Michael Somogyi) formulou unha conclusión sobre a existencia do fenómeno hiperglucemia posthipoglicémica (a introdución de doses sobreestimadas de insulina leva á hipoglucemia, o que estimula a secreción de hormonas contrainsulinas e a hiperglucemia de rebote - resposta ao aumento dos niveis de glicosa en sangue). En calquera momento do día, o nivel de insulina no plasma sanguíneo é superior ao requirido, o que leva a unha hipoglucemia (que non sempre é recoñecida polos pacientes) ou a unha alimentación excesiva. A liberación de hormonas contrainsulinas durante a terapia con insulina leva a cambios significativos na concentración de glicosa no plasma sanguíneo, o que contribúe ao curso inestable de diabetes tipo 1 en moitos pacientes. Un aumento prolongado do nivel de hormonas contrainsulinas leva ao desenvolvemento de ketonuria e incluso de cetoacidosis.
A cantidade de insulina leva a unha sobredose
Unha dosificación segura para unha persoa que non padece diabete debería superar os 4 UI. Os atletas, en particular os culturistas, ás veces usan o compoñente hormonal en grandes cantidades, aumentando a proporción permitida por cinco veces. Os diabéticos con fins medicinais poden usar de 25 a 50 UI de insulina.
Outro que estes indicadores leva a unha sobredose.
Moitas veces, as razóns para isto son un erro mecánico, unha única introdución dunha dose incorrecta, un viaxeiro nos preparativos ou a incompetencia dun especialista. Tamén pode levar a unha sobredose:
- violación do modo de actividade habitual no contexto da utilización de cantidades insuficientes de hidratos de carbono,
- negativa a comer despois da administración de insulina,
- transición a un novo tipo de compoñente hormonal,
- administración errónea da droga a unha persoa sa,
- incumprimento das recomendacións médicas.
Ademais, o uso de cantidades excesivas de insulina é posible co uso simultáneo de insulina, o uso dunha cantidade significativa de alcol. En particular, deberíanse esperar consecuencias graves nunha situación en que o diabético non consome as porcións necesarias de alimentos no medio dun gran esforzo físico.
Causas da sobredose
Ao seleccionar unha dose do medicamento, tense en conta o nivel de azucre no sangue.
- a introdución da hormona a unha persoa sa,
- selección endocrinóloga inadecuada da dose,
- autoadministración da droga
- cambiar a outro tipo de fármaco, usando xeringas máis grandes,
- a introdución do medicamento no músculo, e non baixo a pel,
- aumento da actividade física cunha deficiencia de hidratos de carbono que se produce despois da inxección,
- administración simultánea de insulina de acción curta e longa,
- aumento das paradas entre as comidas.
- no embarazo precoz,
- en insuficiencia renal crónica,
- con enfermidades hepáticas (dexeneración graxa, hepatite),
- ao establecer anestesia xeral (o paciente debe informar previamente ao anestesista sobre a presenza de diabetes dependente da insulina, o que axudará a calcular correctamente a dose do anestésico),
- despois de beber alcol (non se recomenda que os diabéticos beban alcohol, sen embargo, se o paciente decide correr un risco, é necesario reducir a cantidade de insulina administrada).
Síntomas do exceso de insulina
- Primeiro. O estado do paciente empeora uns minutos despois da introdución da hormona. Entre os signos desta etapa inclúense debilidade xeral, taquicardia, dores de cabeza, un forte aumento do apetito.
- O segundo. A falta de primeiros auxilios, prodúcese salivación e tremor das extremidades superiores. A sudoración intensifícase, aumenta a debilidade muscular. A agudeza visual do paciente diminúe e o tamaño das pupilas aumenta.
- O terceiro. A debilidade faise máis acusada, o paciente perde a capacidade de moverse de forma independente. A suor fría é liberada en grandes cantidades. O pulso acelérase e faise superficial. A conciencia pérdese periódicamente. O dano ao sistema nervioso vén acompañado dunha violación da actividade mental.
- Cuarto. Cunha caída crítica no nivel de glicosa no sangue, a pel do paciente queda pálida, a frecuencia cardíaca diminúe drasticamente. O tamaño das alumnos deixan de cambiar baixo a influencia da luz. O paciente cae en coma.
Sinais de afección
A velocidade en que se formarán os síntomas dependerá do tipo de fármaco empregado. Por exemplo, coa introdución de insulina rápida, os síntomas desenvolveranse despois dun curto período de tempo, mentres se usa lento - por un período máis longo.
Na primeira etapa do desenvolvemento do estado, fórmase unha sensación de fame, debilidade total. O diabético tamén manifesta dores de cabeza e unha frecuencia cardíaca rápida. Se nesta fase non se tomaron medidas para aumentar o nivel de azucre no sangue, entón o cadro clínico complétase coa sudoración, tremendo as mans, aumento da salivación. Os síntomas menos pronunciados son debilidade progresiva e sensación de fame, palidez importante, entumecemento dos dedos. Pódense identificar deficiencias visuais e incluso alumnos dilatados. Cómpre sinalar que nesta fase o estado aínda é reversible.
Os carniceiros dixeron toda a verdade sobre a diabetes! A diabetes desaparecerá en 10 días se o bebe pola mañá. »Ler máis >>>
Non obstante, posteriormente, o estado do diabético agravarase máis rapidamente. O cadro clínico é o seguinte:
- A debilidade avanza, como resultado, unha persoa non poderá axudarse.
- Identifícase a incapacidade de moverse, a sudoración excesiva e as palpitacións cardíacas. Tremor das extremidades superiores e inferiores, agravamento da conciencia, depresión ou, pola contra, axitación mental excesiva.
- Entón fórmanse convulsións clónicas (torcidas) ou tónicas (calambres). Se a glicosa non se administra por vía intravenosa na fase actual, é probable a aparición de coma hipoglucémico.
- Un coma identifícase por perda de coñecemento, unha forte diminución da relación de azucre no sangue (a máis de cinco mmol do nivel habitual). Nunha palidez diabética, constante, notarase un agravamento do ritmo cardíaco e incluso a ausencia dun reflexo da pupila. Non hai dúbida de que as consecuencias desta condición son moi graves.
Etioloxía
Despois do primeiro uso exitoso da preparación de insulina por Frederick Banting e Charles Best (1922), comezou un estudo completo do mecanismo da súa acción sobre animais e humanos. Comprobouse que a administración de grandes doses de insulina provoca o desenvolvemento dun "choque" hipoglicémico grave en animais, que moitas veces termina nun Canal letal W.B. et al., 1924, R>. Os fisiólogos daquel tempo, baseándose nos resultados de numerosos estudos, expresaron a idea dos efectos tóxicos de altas doses da hormona sobre un organismo vivo. Foi atopado por Clark B.B. et al., 1935, que o uso de grandes doses de insulina co fin de aumentar o peso corporal en pacientes con anorexia nervosa provocou fortes fluctuaciones na glicosa no sangue da hipoxiglicemia durante a xornada, a aparición dunha curva glicémica de natureza diabética e signos de diabetes mellitus transitoria ao final. curso de tratamento.
M. Odin et al. (1935), que prescribía 40 unidades de insulina tres veces ao día a pacientes con anorexia nervosa, observou anormalidades diabetoides durante dúas semanas despois do final do tratamento. J. Goia et al. (1938) observaron flutuacións na glicemia desde a hipoxemia ata a hiperglicemia despois dunha única inxección de insulina.
En práctica psiquiátrica observáronse hiperglicemia grave e glucosuria despois da hipoglicemia no tratamento de pacientes con esquizofrenia con choques de insulina e en individuos con tumores de células beta de illote pancreático (insulinomas), acompañados de episodios de hipoglucemia grave. A maioría dos pacientes, tras a eliminación do insulinoma, tamén mostraron signos de diabetes mellitus transitoria Wilder R.M. et al., 1927, Nankervis A. et al., 1985.
O fenómeno dun aumento paradoxal da glicemia en resposta a un aumento da dose de insulina administrada tamén se notou no tratamento de pacientes con diabetes mellitus. Máis E.P. Joslin, en 1922, resumindo os primeiros resultados da terapia con insulina, indicou un aumento do nivel de glicemia nun paciente con diabetes mellitus cun aumento da dose de insulina. Sen experiencia suficiente, dosificou insulina con extrema precaución; na maioría dos pacientes que observou, produciuse unha compensación satisfactoria do metabolismo dos carbohidratos coa introdución de 11 unidades de insulina de acción curta por día (fraccionadamente antes das comidas).
Etioloxía editar |¿Canta cantidade de insulina é necesaria para unha sobredose?
Para un adulto saudable (é dicir, non diabético), unha dose segura de insulina é de 2-4 unidades.
Moitas veces, os fisiculturismo, comezando por un seguro, aumentan gradualmente a dose, chegando a 20 unidades.
En diabete mellitus, a dose de insulina é seleccionada individualmente polo endocrinólogo, tendo en conta a concentración de glicosa no soro sanguíneo e a presenza de azucre na urina. A dose terapéutica media de diabetes sitúase entre 20 e 40 unidades, en casos graves ou co desenvolvemento de complicacións (coma hiperglicémica), pode ser aumentada e significativamente.
As principais causas dunha sobredosis de insulina son:
- dose mal seleccionada dun medicamento que contén insulina,
- erros durante a inxección, que se observan máis a miúdo ao cambiar o medicamento ou usar un novo tipo de xeringa,
- administración intramuscular (en lugar da subcutánea),
- saltarse as comidas despois da inxección,
- esforzo físico significativo con inxestión insuficiente de hidratos de carbono despois da inxección.
Algunhas condicións aumentan a sensibilidade do corpo á insulina. Estes inclúen:
- fígado graxo,
- insuficiencia renal crónica
- primeiro trimestre de embarazo
- estado de embriaguez (incluído leve).
Nestes casos, incluso a introdución da dose habitual dun medicamento seleccionado polo médico pode provocar o desenvolvemento de síntomas dunha sobredose de insulina.
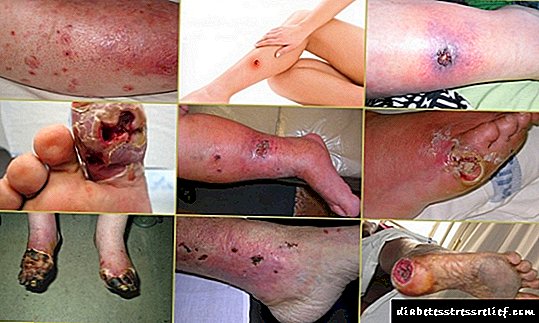
As consecuencias dunha sobredose de insulina
En moitos aspectos, as consecuencias dependerán do grao de reacción. Así, todos os diabéticos enfróntanse a condicións hipoglucémicas leves. Segundo datos médicos, case o 30% dos pacientes experimentan regularmente hipoglucemia e as súas consecuencias. O perigo máis grave reside na formación da síndrome de Somoji, que se describirá máis adiante. A consecuencia diso, á súa vez, chámase tratamento inadecuado da diabetes mellitus, o que non facilita o curso da enfermidade e co paso do tempo conduce á aparición de cetoacidosis.
As consecuencias en caso de ataque de hipoglucemia moderada deberían eliminarse mediante a introdución de medicamentos apropiados. Isto normalmente leva un tempo bastante longo. Nos casos máis graves, unha sobredose de insulina pode provocar disturbios na actividade do sistema nervioso:
- inchazo no cerebro,
- síntomas meningeales (dores de cabeza, medo á luz, náuseas persistentes e vómitos produtivos, músculos ricos no pescozo),
- actividade mental alterada, concretamente demencia.
Se un diabético por algunha razón repite a miúdo condicións hipoglucémicas e hai un trastorno da actividade cardiovascular, é probable o desenvolvemento de infarto de miocardio. Ademais, o paciente pode ter un ictus e hemorragia retiniana.
O perigo de sobredose de insulina
A insulina é unha hormona segregada polas illas. Langerhans do páncreas. Ten unha capacidade específica para regular o metabolismo dos carbohidratos, mellora a absorción de glicosa nos tecidos e contribúe á súa conversión a glicóxeno. A insulina é un axente antidiabético específico. Cando se introduce no corpo, reduce o azucre no sangue, reduce a súa excreción na urina, elimina os efectos do coma diabético.
En caso de sobredose de insulina e inxestión intempestiva de hidratos de carbono, pode producirse un estado hipoglucémico - o nivel de azucre no sangue é normalmente inferior ao 0,05-0,07%. O azucre na orina normalmente está ausente, pero pode determinarse en diabéticos debido a un atraso na vexiga da orina, recibida incluso antes de que se tomase insulina.
Signos de sobredosis
Con unha sobredose de insulina no sangue, o contido de glicosa baixa drasticamente. Se este indicador baixa por baixo de 3,3 mmol / l, falan do desenvolvemento da hipoglucemia.
Se se produce unha sobredose co uso de insulina de acción curta, os seus signos comezan a aparecer aos poucos minutos da inxección. Se se usou unha preparación de insulina de longa acción (depósito-insulina), os síntomas da hipoglucemia aparecen máis tarde e aumentan máis lentamente.
Pódese sospeitar dunha sobredose de insulina na presenza dos seguintes síntomas que se producen algún tempo despois da inxección:
- aumento da debilidade xeral
- taquicardia
- dor de cabeza
- unha forte sensación de fame.
Se neste momento non toma as medidas necesarias, o estado do paciente comezará a deteriorarse rapidamente e outros síntomas xuntaranse:
- sudoración pesada
- tremor
- adormecemento dos dedos
- palidez da pel,
- hipersalivación
- pupilas dilatadas
- fame insoportable
- deficiencia visual transitoria,
- capacidade de moverse de forma independente,
- axitación nerviosa ou, pola contra, inhibición,
- conciencia borrosa
- convulsións tónicas.
A manifestación máis grave dunha sobredose de insulina é o desenvolvemento dun coma hipoglucémico que representa unha ameaza para a vida.
Unha sobredose de insulina pode ser non só aguda, senón tamén crónica. O desenvolvemento deste último está asociado a unha terapia de substitución hormonal prolongada da diabetes. Despois da administración de insulina, incluso na dosificación correcta, o nivel de glicosa no paciente diminúe un tempo. O corpo busca compensalo aumentando a síntese de glucagón, corticoides e adrenalina: hormonas que aumentan a concentración de glicosa.
Sinais da formación de sobredose de insulina crónica:
- aumentou o apetito constantemente,
- aumento de peso
- a aparición nos ouriños da acetona,
- a presenza de azucre na orina,
- casos frecuentes de cetoacidosis
- saltos intensos na glicosa no sangue durante o día,
- hipoglucemia que ocorre periodicamente durante o día,
- a transición da diabetes a unha forma severa.
Os trastornos do metabolismo dos carbohidratos asociados a unha sobredose crónica de insulina conducen a que nas horas da mañá en pacientes con diabetes tipo I se produce unha hiperglucemia de mellite, e durante o día o nivel de glicosa no sangue diminúe e se produce hipoglucemia.
Primeiros auxilios para sobredose de insulina
En caso de sobredose de insulina, especialmente de curta duración, débese prestar os primeiros auxilios inmediatamente. É extremadamente sinxelo: o paciente debe beber té doce, comer doces, unha culler de mermelada ou un anaco de azucre. Se o seu estado non mellora en 3-5 minutos, debería repetirse unha comida que conteña hidratos de carbono rápidos.
Dado que a sobredose de insulina provoca unha forte diminución da concentración de glicosa no sangue, as solucións hipertónicas (20-40%) de glicosa úsanse como antídoto.
Cando se necesita asistencia médica?
Se en caso de sobredose de insulina, os primeiros auxilios conducen a unha mellora rápida, non hai necesidade de asistencia médica de urxencia. Non obstante, nun futuro próximo, o paciente definitivamente debería visitar ao médico asistente para axustar a dose e frecuencia de administración de insulina.
Nos casos en que unha sobredose de insulina é difícil e tomar alimentos en carbohidratos non elimina ao paciente do estado de hipoglucemia, é urxente chamar a un equipo de ambulancia.
O tratamento dos pacientes con sobredose de insulina realízase no departamento de endocrinoloxía. Co desenvolvemento de coma hipoglucémico - na unidade de coidados intensivos e coidados intensivos.
No hospital, os pacientes determinan con urxencia o nivel de glicosa no sangue e algúns outros parámetros bioquímicos. A terapia comeza coa administración intravenosa de solucións de glicosa do 20-40%. Se é necesario, o glucagón adminístrase intramuscularmente.
Co desenvolvemento do coma, realízase a corrección das funcións prexudicadas dos órganos vitais.
Posibles complicacións
Unha lixeira sobredose de insulina non representa unha ameaza para a vida e a saúde, raramente se producen graos leves de hipoglucemia en case todos os pacientes con diabetes tipo I. Non obstante, se a hipoglucemia se produce regularmente, debería sospeitarse a formación dunha sobredose crónica de insulina, o que pode agravar o curso da enfermidade subxacente.
Unha sobredose grave de insulina pode levar ao desenvolvemento de trastornos neurolóxicos graves:
- síntomas meningeales
- edema cerebral,
- demencia (actividade mental deteriorada coa formación de demencia).
A hipoglicemia é especialmente perigosa para os anciáns, así como para aqueles que padecen enfermidades do sistema cardiovascular. En pacientes destas categorías, pode ser complicado por ictus, infarto de miocardio e hemorragia retiniana.
Vídeo de YouTube sobre o tema do artigo:

Formación: graduouse no Instituto Médico Estatal de Tashkent con licenciatura en asistencia médica en 1991. Realizou repetidamente cursos de formación avanzada.
Experiencia laboral: anestesista-reanimador do complexo de maternidade da cidade, reanimador do departamento de hemodiálise.
A información está compilada e proporcionada con fins informativos. Consulte ao seu médico no primeiro signo de enfermidade. A auto-medicación é perigosa para a saúde!
No Reino Unido, hai unha lei segundo a cal o cirurxián pode negarse a realizar a operación ao paciente se fuma ou ten sobrepeso. Unha persoa debería desistir de malos hábitos e, quizais, non necesitará intervención cirúrxica.
Durante a operación, o noso cerebro gasta unha cantidade de enerxía igual a unha lámpada de 10 vatios. Así que a imaxe dunha lámpada encima da túa cabeza no momento da aparición dun pensamento interesante non está tan lonxe da verdade.
A carie é a enfermidade infecciosa máis común no mundo que nin a gripe pode competir.
Se o fígado deixase de funcionar, a morte ocorrería dentro dun día.
Científicos estadounidenses realizaron experimentos con ratos e concluíron que o zume de sandía impide o desenvolvemento de aterosclerose dos vasos sanguíneos. Un grupo de ratos bebía auga simple e o segundo un zume de sandía. Como resultado, os vasos do segundo grupo estaban libres de placas de colesterol.
O coñecido medicamento "Viagra" foi desenvolvido orixinalmente para o tratamento da hipertensión arterial.
O estómago humano fai un bo traballo con obxectos estranxeiros e sen intervención médica. O zume gástrico é coñecido por disolver as moedas pares.
Os ósos humanos son catro veces máis fortes que o formigón.
Nun esforzo para sacar o paciente, os médicos adoitan ir demasiado lonxe. Así, por exemplo, un tal Charles Jensen no período comprendido entre 1954 e 1994. sobreviviron a máis de 900 operacións de eliminación de neoplasia.
As persoas acostumadas a almorzar regularmente son moito menos propensas a ser obesas.
O sangue humano "atravesa" os vasos baixo unha enorme presión, e se a súa integridade se viola, pode disparar ata 10 metros.
Segundo os estudos, as mulleres que beben varios vasos de cervexa ou viño á semana teñen un maior risco de padecer cancro de mama.
Científicos da Universidade de Oxford realizaron unha serie de estudos, durante os cales chegaron á conclusión de que o vexetarianismo pode ser prexudicial para o cerebro humano, xa que leva a unha diminución da súa masa. Por iso, os científicos recomendan non excluír completamente a carne e o peixe da súa dieta.
O fígado é o órgano máis pesado do noso corpo. O seu peso medio é de 1,5 kg.
A temperatura corporal máis alta rexistrouna en Willie Jones (EUA), que foi ingresado no hospital cunha temperatura de 46,5 ºC.
O aceite de peixe é coñecido durante moitas décadas e durante este tempo comprobouse que axuda a aliviar a inflamación, alivia a dor nas articulacións, mellora os sos.
Sobredose crónica
O exceso insignificante regular da dose de insulina prescrita polo médico contribúe ao desenvolvemento dunha sobredose crónica de insulina, cuxas consecuencias son unha diminución dos niveis de azucre e un aumento do nivel de hormonas esteroides no sangue. A condición patolóxica chámase síndrome de Somoji. Son característicos as seguintes manifestacións:
- agravamento da gravidade da diabetes,
- fame constante
- aumento da glicosa urinaria
- aumento de peso
- desenvolvemento da cetoacidosis (aumento do número de corpos cetonas no sangue),
- un aumento do nivel de acetona na urina,
- saltos intensos nos niveis de azucre durante o día,
- ataques de hipoglucemia (forte diminución da glicosa en sangue).
Axuda cunha sobredose de insulina
Os expertos cren que os primeiros auxilios para a vítima deberían comezar inmediatamente despois de superar a dosificación de insulina.
- Cando aparecen os primeiros síntomas dunha sobredosis, consúmense 100-150 g de pan branco. O produto axuda a aumentar o azucre no sangue.
- Se o malestar causado polo exceso de insulina non desaparece, recoméndase usar alimentos que conteñan hidratos de carbono rápidos. Comer doces, azucre, chocolate ou marmelada axuda a normalizar o estado do paciente. A falta de signos de mellora despois de 10 minutos, estes produtos son reutilizados.
- En hipoglucemia grave, acompañado de condicións de desmaio e convulsións, é preciso chamar a unha ambulancia. Os médicos administran glicosa por vía intravenosa. Para restaurar o nivel de azucre, úsanse 50 ml dunha solución do 40%. Se a conciencia non regresa despois da inxección, a glicosa vólvese a administrar. Se é necesario, realice unha inxección intramuscular de glucagón. Co desenvolvemento de coma, requírese unha ventilación artificial dos pulmóns e o mantemento das funcións dos órganos internos.
Sinais e síntomas de sobredosis de insulina
Efectos iniciais: debilidade, mareos, palpitacións, extremidades tremolantes (ou só sensación de tremer), suor, palidez ou hiperemia da cara, dor de cabeza, diplopia. Se non se toman medidas oportunas e se a dose de insulina é demasiado grande, fenómenos máis graves: perda de consciencia, convulsións, coma.
Diagnóstico da sobredose de insulina. Un erro de diagnóstico é perigoso: a adopción dun coma hipoglucémico para a administración diabética e adicional de insulina.
Dose letal de insulina
A dosificación letal do compoñente hormonal en diferentes persoas é diferente. Algúns diabéticos poden tolerar facilmente 300-500 unidades, mentres que para outros, 100 unidades poden ser extremadamente perigosas, provocando coma e incluso a morte. Isto ocorre debido a unha variedade de factores, un dos cales é o peso do paciente.
En situacións en que unha persoa que pesa 60 kg normalmente inxecta 60 unidades, unha dosificación da hormona de 100 unidades xa será fatal. Para un diabético que pesa, por exemplo, 90 kg (normalmente usa 90 unidades), a dosificación indicada será bastante normal. É por iso que é importante considerar non só a cantidade de insulina, senón tamén a súa relación co peso do diabético, a idade, a presenza ou a ausencia de complicacións.
Primeiros auxilios por sobredose de insulina
Cos fenómenos iniciais de hipoglucemia, dar 50-100 g de pan. Se pasados os 3-5 minutos os signos de hipoglucemia non desaparecen ou son máis duros dende o principio, dáselle outras 2-3 culleres de té de azucre granulado (ou doce). Se os fenómenos non desaparecen, despois de 3-5 minutos, a inxestión de carbohidratos debería repetirse ata que se eliminen todos os fenómenos.
En hipoglucemia grave (convulsións, perda de consciencia) - a introdución na vea de 50 ml de glicosa do 40%. Se pasados 10 minutos o paciente non pasa á conciencia, repita a infusión de glicosa. Se non é posible inxectar glicosa nunha vea, inxecte de forma subcutánea con 500 ml de glicosa ao 5%, un enema de glicosa ao 10% - 150-200 ml, inxección subcutánea de adrenalina (1: 1000) - 1 ml. Cando o paciente recuperou a conciencia, dálle 50-100 g de azucre e 100 g de pan.
As consecuencias dunha sobredose de insulina
A insulina é a principal hormona do páncreas e úsase para tratar a diabetes. A dose de insulina debe ser estritamente individual, dependendo da gravidade da diabetes. A elección de doses óptimas de insulina faise baixo o control do azucre no sangue e na urina.
Importante! En casos de sobredosis de insulina, pode producirse unha forte diminución do azucre no sangue, síndrome hipoglucémico (coma hipoglicémico). A taxa de desenvolvemento do estado hipoglucémico depende da insulina empregada.
Se se usa insulina ordinaria (de acción rápida), esta condición ocorre rapidamente, nun curto período de tempo. Naqueles casos en que se usan preparados de insulina con efecto longo (prolongado): depósito-insulinas, a aparición de coma se produce gradualmente.
Os principais signos dunha sobredosis de insulina caracterízanse polo seguinte complexo de síntomas:
- debilidade muscular, fatiga,
- fame, salvación profusa,
- palidez, entumecimiento dos dedos, tremor, palpitaciones, pupilas dilatadas,
- mirada borrosa, dor de cabeza, frecuente bostezas, masticación,
- escurecemento da conciencia, opresión ou axitación, actos desmotivados, convulsións tónicas ou clónicas e, finalmente, coma.
¿É posible unha sobredose crónica de insulina?
É realmente posible unha sobredose crónica de insulina e chámase síndrome de Somoji. Un exceso permanente do compoñente hormonal no tratamento da diabetes provoca unha enfermidade crónica, acompañada da produción de hormonas que impiden unha diminución do azucre no sangue. Estamos falando de adrenalina, corticoides e glucagón.
Débense considerar os síntomas da sobredose crónica en diabéticos:
- curso agravado da enfermidade,
- aumento do apetito
- aumento da categoría de peso cun aumento da relación de azucre na urina,
- tendencia á cetoacidosis (metabolismo deteriorado dos carbohidratos),
- acetonuria - a aparición na orina da acetona.
O cadro clínico compleméntase con intensas fluctuacións nos indicadores de azucre nun prazo de 24 horas, máis frecuentemente do habitual, identifícase un aumento nos indicadores de azucre no sangue. Ademais, os síntomas están asociados a ataques persistentes de hipoglucemia que se producen ata varias veces durante o día.
Primeiros auxilios e asistencia médica
Por suposto, no caso de superar a dosificación de insulina é necesario un primeiro auxilio. Ademais, pode fornecer apoio máis especializado ao diabético. Os primeiros auxilios para unha sobredose de insulina comezan por comprobar o nivel de azucre - isto axudará ao diabético a asegurarse de que a causa da deterioración da saúde se determine correctamente. Para iso, basta medir a relación de glicosa no sangue usando un glucómetro.
Despois disto, podes comezar a prestar primeiros auxilios, que consiste en aumentar o nivel de glicosa no sangue. Para o propósito presentado, un diabético necesitará usar algo doce, por exemplo, chocolate, doces ou rolo, té doce. Tamén se recomenda que o paciente administre solución de glicosa intravenosa - o volume do medicamento identifícase de acordo coa condición xeral do diabético.
Nun esforzo para aumentar a relación de azucre no sangue, é moi importante non usar cantidades excesivas de hidratos de carbono. Un exceso de proporción de azucre nunha persoa con saúde normal pódese almacenar en forma de glicóxeno (despois úsanse para a enerxía de reserva). Para un diabético, tales depósitos son perigosos pola deshidratación das estruturas dos tecidos, así como pola deshidratación de todo o organismo.
Despois de proporcionar as medidas presentadas, debes contactar cun especialista. Cun tipo de diabetes dependente da insulina, repetirase unha proba de azucre, posiblemente nun hospital. Dependendo das complicacións que xurdiron, o tratamento pode ser moi diferente, ata toda a vida.
Dados os altos riscos, é importante saber administrar insulina para evitar consecuencias críticas.
- O paciente debe cumprir estrictamente as recomendacións do endocrinólogo e usar a inxección só nun momento determinado, é dicir, estrictamente á hora.
- Moitas veces, os diabéticos inxectanse por si mesmos, o que é bastante sinxelo. Para iso, úsanse xeringas especiais para pluma, que non implican un conxunto adicional do compoñente hormonal na xiringa.
- Os diabéticos só precisan marcar na escala o valor requirido, indicado nas unidades. A inxección do compoñente hormonal realízase antes ou despois de comer alimentos, todo depende das instrucións do endocrinólogo.
As regras xerais para introducir insulina son as seguintes: a cantidade requirida de insulina recóllese na xeringa, a zona inmediata da inxección da agulla é tratada con alcol. Despois da inxección, non se recomenda retirar inmediatamente a agulla do corpo, é importante esperar 10 segundos ata que o compoñente hormonal sexa completamente absorbido.
O abdome é só tal parte do corpo que é menos susceptible de esforzo físico aleatorio e, polo tanto, as inxeccións do compoñente hormonal fanse precisamente na zona indicada. Se o compoñente hormonal se introduce nas estruturas musculares das extremidades, o grao de absorción será moito menor, respectivamente, a absorción será peor. É por iso que este enfoque non é desexable. O cumprimento de todos os consellos e recomendacións anteriormente mencionados do endocrinólogo minimizará a probabilidade de sobredose de insulina.
Sobredose de axentes antidiabéticos sintéticos
Os axentes antidiabéticos sintéticos son substancias que reducen o azucre no sangue e que se usan xunto ou en vez de insulina para tratar casos leves de diabetes.
Algúns deles (principalmente derivados da sulfonilurea - butamida, clorociclamida, clorpropamida, etc.) poden causar condicións hipoglucemias graves. A diferenza da insulina, a hipoglucemia causada por estes fármacos caracterízase por un curso prolongado. Desenvólvese lentamente e imperceptiblemente. Non obstante, a súa duración pode ser de varias horas a varios días.
O tratamento de tal hipoglucemia non difire fundamentalmente da insulina. Non obstante, dado o carácter prolongado da hipoglucemia, para superalo é necesario infundir glicosa diariamente baixo o control da afección xeral. En casos especialmente graves de hipoglucemia, adminístrase hidrocortisona - 0,2-0,25 g por día.
Tales medicamentos deben prescribirse con moita precaución no tratamento da diabetes en pacientes con insuficiencia renal e hepática.
É posible morrer por sobredose de insulina
Hoxe, o único tratamento para a diabetes tipo 1 e como controlalo é por inxección subcutánea da hormona insulina. Unha vez no sangue, a insulina baixa o nivel de azucre nel, permitindo así que o paciente se sinta ben.
Atención! Pero superar a dose requirida de insulina pode producir o efecto contrario, a saber, unha sobredose de insulina, que ten unha condición crítica para o diabético coma hipoglicémico.
Como se selecciona a dose de insulina
Para cada diabético, a dose de insulina calcúlase individualmente, ademais, ensínaselles aos diabéticos que axusten a dose dependendo do estado de saúde para que non se produza unha sobredose de insulina.
A cantidade de hormona que os diabéticos deben ser administrados depende de moitos factores individuais, entre os que destacan:
- Idade
- A duración da enfermidade,
- Peso corporal
- A rutina diaria
- Dieta
- Actividade física
- Os resultados das probas diarias de azucre no sangue.
A pesar de que para cada paciente as doses recomendadas varían, calcúlanse segundo un único algoritmo:
- Nas fases iniciais da enfermidade (cando o propio corpo aínda é lixeiramente capaz de producir insulina), prescríbense 0,5 unidades de insulina por cada quilo de peso.
- Se o corpo xa non é capaz de producir insulina de forma independente, prescríbese unha unidade da hormona por cada quilo de peso corporal.
Ás veces estas doses axústanse, por exemplo, se o paciente superaba a cantidade de hidratos de carbono consumidos nunha comida ou se colle un arrefriado, o que provocou que a temperatura corporal aumentase.
Pero o principal factor na cantidade de insulina que se ten que inxectar é un indicador de azucre no sangue, polo que os diabéticos deben ter un glucómetro doméstico doado de usar e dá resultado en poucos segundos.
Unha dose incorrectamente seleccionada de insulina, se é máis que o que o corpo precisa, ten como consecuencia unha sobredose de insulina.
Coma hipoglicémico: signos e etapas
Como xa se dixo, o coma hipoglucémico é consecuencia dunha sobredose de insulina. O cadro clínico desta condición divídese en 4 etapas:
- Na primeira etapa, ocorre hipoxia do tecido cerebral, que vén acompañado dos síntomas descritos anteriormente.
- Na segunda etapa da condición descrita, a parte hipotalámico-hipofisaria do cerebro está afectada. Ao mesmo tempo, a vítima suda profusamente, pode comportarse de forma imprevisible e loca.
- Na terceira etapa, as pupilas do paciente dilátanse moito, comezan os cólicos corporais, o que é similar a unha convulsión epiléptica. Nesta fase, o cerebro medio está afectado.
- A cuarta etapa é crítica. Comeza a taquicardia, se non toma medidas, o paciente terá edema cerebral, que está cheo de morte.
Desafortunadamente, as consecuencias do coma hipoglucémico non se poden evitar. Mesmo se se prestaron inmediatamente os primeiros auxilios á vítima, el dependerá aínda máis das inxeccións hormonais.
Como se manifesta isto? Por exemplo, ás veces un diabético non pode facer unha inxección puntual e os síntomas dunha hormona tardía aparecen nel despois de 2-3 horas. En diabéticos que atoparon unha vez un coma hipoglucémico, estes síntomas aparecerán dentro de 60 minutos.
Intoxicación por insulina por persoa sa
A intoxicación por insulina é causada polo feito de que por algunha razón, unha persoa que non ten diabetes recibiu unha dose de insulina. Tales casos son raros e xorden por mor da introdución intencionada da hormona no corpo, ou por neglixencia dos médicos.
Para unha persoa sa, a insulina é un veleno orgánico que reduce drasticamente o azucre no sangue. Un exceso de insulina no corpo dunha persoa sa maniféstase por síntomas como:
- Hipertensión arterial
- Aritmia
- Cefalea
- Comportamento agresivo
- O medo causal
- Fame
- Coordinación deteriorada dos movementos,
- Debilidade muscular.
En caso de intoxicación por insulina, debes comer inmediatamente algún produto no que hai moitos hidratos de carbono, o tratamento adicional realízase baixo a supervisión dos médicos.
Consello: A diabetes é unha enfermidade que se pode controlar facendo que este control sexa un hábito. Por suposto, con tal diagnóstico, unha persoa cambia a súa rutina diaria e axústase moito á súa enfermidade, pero, co paso do tempo, convértese no mesmo proceso automático que a respiración. Coa diabetes, podes vivir unha vida completa se estás atento á túa saúde e non superas as doses de insulina.
Sobredosis de insulina
A insulina é unha hormona que regula o metabolismo dos carbohidratos no corpo humano e é producida por células de Langerhans pancreáticas. Con ela, os tecidos metabolizan a glicosa, unha sustancia que serve como fonte de enerxía no corpo.
Na diabetes mellitus tipo I (dependente da insulina), non se produce insulina intrínseca do páncreas, polo que é vital administralo dende o exterior. Os preparados de insulina conteñen hormona sintetizada. As inxeccións regulares son a columna vertebral da terapia de mantemento da diabetes tipo I.
A insulina tamén ten un efecto anabólico, polo que tamén se usa no tratamento dalgunhas outras enfermidades, e tamén é usado polos culturistas para aumentar a masa muscular.
Intoxicación pola insulina e os seus derivados: protamina-cinc-insulina e triprotamina-cinc-insulina
Pode producirse unha intoxicación grave coa insulina cunha sobredose do medicamento e exprésase en coma hipoglucémico, durante o cal adoitan observarse convulsións.
Importante: a diminución máis significativa do azucre no sangue prodúcese entre 2-4 horas despois da inxección de fármacos convencionais (coa introdución de drogas durante o tempo, a hipoglucemia é moito menos pronunciada, pero dura ata 8 horas).
Os síntomas do sistema nervioso central son máis consistentes co nivel de glicosa no líquido cefalorraquídeo que no sangue, polo que a gravidade destes síntomas non coincide necesariamente co grao de hipoglucemia.
A posibilidade de envelenamento por drogas depende principalmente de flutuacións significativas na dosificación de flutuacións significativas na reactividade coa insulina. Tales flutuacións non só ocorren en diferentes individuos, senón tamén nun mesmo paciente con diabetes.
Os precursores dun estado hipoglucémico son debilidade, tremor (ou "sensación de tremer") das mans, fame, palpitacións, aumento da sudoración, sensación de calor (palidez ou, pola contra, vermelhidão facial causada por unha violación da inervación vasomotora), mareos e (nalgúns casos) dor de cabeza .
Con un aumento da hipoglucemia, pode producirse unha condición grave coa perda de consciencia e convulsións. Dado que un paciente diabético pode desenvolver tanto un coma diabético coma un coma hipoglucémico causado por unha inxección de insulina, é importante destacar as diferenzas entre eles:
- un coma diabético desenvólvese gradualmente despois dun longo estado precomático, con el hai unha respiración profunda e ruidosa, o aire exhalado ten o cheiro a acetona, a pel está seca, o ton muscular é drasticamente reducido, o ritmo de pulso é
- O coma hipoglucémico causado pola insulina desenvólvese rapidamente e pode producirse perda de conciencia incluso sen os precursores mencionados anteriormente, a respiración é normal, non hai cheiro a acetona, obsérvase sudoración, o ton muscular non se reduce, poden producirse cólicos, os cambios de frecuencia cardíaca son pouco característicos (o pulso pode ser normal, rápido e lento).
Prevención da sobredose de insulina
Para a prevención da intoxicación por insulina, importa:
- se é posible, non faga inxeccións durante a noite se o paciente non está baixo a supervisión constante de persoal médico experimentado, xa que a hipoglucemia grave pode desenvolverse pola noite cando o paciente está sen axuda (a inxección de durante os medicamentos administrados pola noite é seguro polas razóns indicadas anteriormente),
- familiarizar o paciente cos precursores dun estado hipoglucémico que poida ameazar a saúde e coa necesidade de ter hidratos de carbono facilmente digeribles (pan, galletas, azucre, doces).
Cal é o dano da sobredose de insulina?
O cadro clínico da sobredose de insulina, como complicación do tratamento da diabetes mellitus dependente da insulina, é polimórfico. En cada caso específico do desenvolvemento dunha sobredose de insulina, requírese un seguimento coidadoso e constante do paciente, así como un exame para o desenvolvemento de hipoglucemia latente.
Os ataques inesperados de letarxia e somnolencia que se producen despois de comer mareos, así como dores de cabeza, son as manifestacións máis comúns da sobredose de insulina. Na maioría dos casos, estes síntomas poden ser os únicos que indican problemas de saúde.
Se unha sobredose de insulina comeza a aparecer durante a noite, entón hai unha violación da calidade e duración do sono, pesadelos, hiperhidrose nocturna, dores de cabeza. Neste estado, aínda que unha persoa durmiu un tempo suficiente, non pode durmir o suficiente, séntese desbordada ao longo do día.
Con unha sobredose de insulina, adoitan producirse cambios de humor, depresión, nerviosismo e irritabilidade. Se se observa unha sobredose de insulina nun neno ou mozo en idade de transición, non se descartan manifestacións de agresión e trastornos alimentarios.
Por regra xeral, unha sobredose de insulina é característica máis frecuentemente de nenos, adolescentes e mozos que usan grandes doses de insulina para estabilizar o seu estado. Baixo a influencia desta afección, os nenos comezan a demorar o desenvolvemento, hai un tamaño patolóxico do tamaño do fígado.
Unha manifestación moi importante dunha sobredose de insulina é o aumento de peso do paciente, a pesar da descompensación da diabetes mellitus, debido a que os pacientes perden peso con máis frecuencia.
Sobredosis de insulina: as principais manifestacións dunha enfermidade crónica
- un curso extremadamente inestable de diabetes mellitus insulinodependente con fortes fluctuaciones no índice glicémico ao longo do día,
- hipoglucemia latente regular e excesiva,
- aumento de peso, a pesar da tendencia dos pacientes diagnosticados de diabetes á perda de peso,
- cun aumento da dose de insulina, un deterioro no benestar xeral do paciente, unha complicación do curso de diabetes mellitus, a compensación só se consegue cunha diminución significativa da dose de insulina.
A sobredose de insulina debe diferenciarse do chamado estado de "madrugada", cando o nivel de glicemia aumenta debido a que nas horas da mañá cambian os ritmos diarios de secreción de hormonas como a adrenalina, o cortisol, a hormona do crecemento e o glucagón.
Consello: Esta característica do corpo dun diabético pode observarse en persoas saudables, pero co desenvolvemento da diabetes a diabetes dependente da insulina é máis acusada.
Non obstante, un aumento do nivel glicémico durante o desenvolvemento da diabetes mellitus pode ser causado non só polo estado da "madrugada", senón tamén polo resultado do desenvolvemento da hipoglucemia durante a noite. Esta asunción pódese confirmar ou refutar determinando o nivel de glicosa no paciente entre as 2 e as 3 da mañá.
Sobredosis de insulina. Tratamento
O tratamento da sobredose crónica de insulina consiste en revisar a dosificación de insulina administrada ao paciente. Se sospeitas dunha sobredose de insulina, o paciente redúcese en dose en aproximadamente 15-20%. O estado do paciente é coidadosamente controlado.
A redución da dosificación de insulina pódese realizar de dúas formas: rápida e lenta. Cunha diminución rápida, a dose redúcese ao necesario en aproximadamente dúas semanas, cun lento - en 2-3 meses. É máis sinxelo e rápido realizar unha redución adecuada da dosificación de insulina cando usa terapia intensificada con esta sustancia.