O azucre no sangue máximo en diabetes para un diabético: límites normais

A diabetes tipo 2 chámase non dependente da insulina. O nivel de glicemia (glicosa no sangue) en pacientes do segundo tipo aumenta debido á formación de resistencia á insulina - a incapacidade das células de absorber e usar adecuadamente insulina. A hormona é producida polo páncreas e é un condutor da glicosa no tecido corporal para proporcionarlles enerxía e recursos enerxéticos.
Os desencadeantes (desencadenantes) para o desenvolvemento da insensibilidade celular son o consumo excesivo de bebidas con alcohol, obesidade, adicción gastronómica incontrolada a carbohidratos rápidos, predisposición xenética, patoloxías crónicas do páncreas e enfermidades cardíacas, enfermidades do sistema vascular, tratamento incorrecto con drogas que conteñen hormonas. O único xeito seguro de diagnosticar a diabetes é facer un exame de glicosa no sangue.
Normas e desviacións nas probas de sangue para o azucre
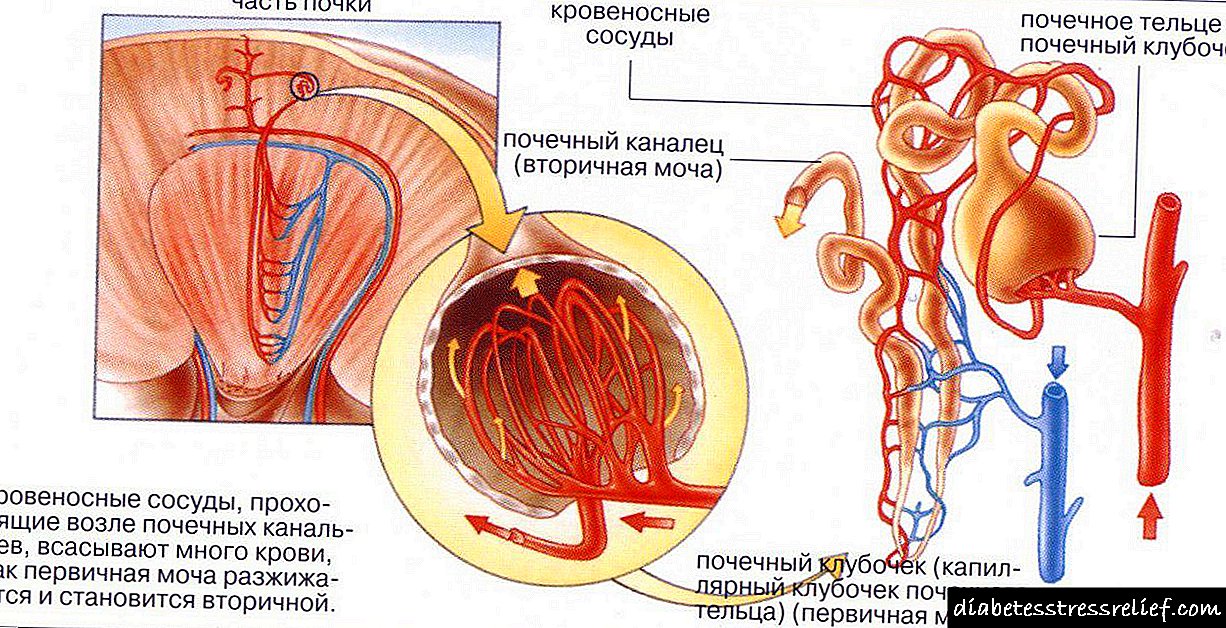
Nun corpo sa, o páncreas sintetiza completamente insulina e as células úsano racionalmente. A cantidade de glicosa formada a partir do alimento recibido está cuberta polos custos de enerxía dunha persoa. O nivel de azucre en relación coa homeostase (a constancia do ambiente interno do corpo) segue estable. A mostraxe de sangue para a análise da glicosa faise a partir dun dedo ou dunha vea. Os valores obtidos poden variar lixeiramente (os valores do sangue capilar diminuíron un 12%). Considérase normal e tómase en conta cando se compara con valores de referencia.
Os valores de referencia da glicosa no sangue, é dicir, os indicadores medios da norma, non deben superar os límites de 5,5 mmol / l (o milimol por litro é unha unidade de medida do azucre). O sangue tómase exclusivamente nun estómago baleiro, xa que calquera alimento que entra no corpo cambia o nivel de glicosa cara arriba. A microscopía sanguínea ideal para o azucre despois de comer é de 7,7 mmol / L.
Permiten lixeiras desviacións dos valores de referencia no sentido de aumento (1 mmol / l):
- en persoas que superaron o fito sesenta anos, o que está asociado a unha diminución relacionada coa idade na sensibilidade das células á insulina,
- en mulleres en período perinatal debido a cambios no estado hormonal.
A norma de azucre no sangue para a diabetes tipo 2 en condicións de boa compensación é de 6,7 mmol / L por estómago baleiro. A glicemia despois da comida é permitida ata 8,9 mmol / L. Os valores de glicosa cunha compensación satisfactoria da enfermidade son: ≤ 7,8 mmol / L no estómago baleiro, ata 10,0 mmol / L - despois das comidas. A compensación deficiente da diabetes rexístrase en taxas superiores a 7,8 mmol / L no estómago baleiro e máis de 10,0 mmol / L despois de comer.
Proba de tolerancia á glucosa
No diagnóstico da diabetes realízase un GTT (proba de tolerancia á glicosa) para determinar a sensibilidade das células á glicosa. A proba consiste nunha toma de sangue por fases dun paciente. Principalmente, nun estómago baleiro, en segundo lugar, dúas horas despois da solución de glicosa tomada. Ao avaliar os valores obtidos, detéctase un estado prediabético ou diagnostícase diabetes mellitus.
A violación da tolerancia á glicosa é a prediabetes, se non, un estado de fronteira. Con terapia oportuna, o prediabetes é reversible, se non, a diabetes tipo 2 desenvólvese.
O nivel de hemoglobina glicosilada (HbA1C) no sangue
A hemoglobina glicada (glicosilada) fórmase no proceso de adición de glicosa ao compoñente proteico dos glóbulos vermellos (hemoglobina) durante a glicosilación non enzimática (sen a participación de enzimas). Dado que a hemoglobina non cambia de estrutura durante 120 días, a análise de HbA1C permítenos avaliar a calidade do metabolismo dos carbohidratos en retrospectiva (durante tres meses). Os valores da hemoglobina glicada cambian coa idade. En adultos, os indicadores son:
| Normativa | Valores límite | Exceso inaceptable | |
| ata 40 anos | ⩽ 6,5% | ata o 7% | >7.0% |
| 40+ | ⩽ 7% | ata o 7,5% | > 7,5% |
| 65+ | ⩽ 7,5% | ata o 8% | >8.0%. |
Para os diabéticos, a proba de hemoglobina glicosilada é un dos métodos de control da enfermidade. Usando o nivel de HbA1C, determínase o grao de risco de complicacións, avalíanse os resultados do tratamento prescrito. A norma do azucre para a diabetes tipo 2 e a desviación dos indicadores corresponden aos valores normativos e anormais da hemoglobina glicada.
| Azucre no sangue | De estómago baleiro | Despois de comer | Hba1c |
| está ben | 4,4 - 6,1 mmol / L | 6,2 - 7,8 mmol / L | > 7,5% |
| admisible | 6,2 - 7,8 mmol / L | 8,9 - 10,0 mmol / L | > 9% |
| insatisfactorio | máis de 7,8 | máis de 10 | > 9% |
A relación entre a glicosa, o colesterol e o peso corporal
A diabetes mellitus tipo 2 acompaña case sempre a obesidade, a hipertensión e a hipercolesterolemia. Ao realizar análises de sangue venoso en diabéticos, estímase o nivel de colesterol, coa distinción obrigatoria entre o número de lipotrópicos de baixa densidade ("colesterol malo") e lipotrópicos de alta densidade ("colesterol bo"). Tamén resulta IMC (índice de masa corporal) e presión arterial (presión arterial).
Con boa compensación da enfermidade, o peso normal queda fixado, correspondente ao crecemento e resultados superados lixeiramente na medición da presión arterial. A indemnización deficiente (mala) é o resultado da violación regular da dieta do diabético por parte do paciente, da terapia incorrecta (o fármaco que reduce o azucre ou a súa dosificación está seleccionada incorrectamente) e a inobservancia do traballo e do descanso. A nivel de glicemia reflíctese o estado psicoemocional do diabético. A angustia (estrés psicolóxico constante) provoca un aumento do nivel de glicosa no sangue.
Diagrama de diabetes e azucre da fase 2
En persoas con diabetes, os niveis de azucre determinan o estadio de gravidade da enfermidade:
- Etapa compensada (inicial). O mecanismo compensatorio proporciona unha susceptibilidade adecuada á terapia en curso. É posible normalizar a concentración de glicosa no sangue mediante terapia dietética e doses mínimas de fármacos hipoglucémicos. Os riscos de complicacións son insignificantes.
- Etapa subcompensada (moderada). Un páncreas desgastado funciona ata o límite, xorden dificultades ao compensar a glicemia. O paciente é transferido a un tratamento permanente con medicamentos hipoglucemicos en combinación cunha dieta estrita. Hai un alto risco de desenvolver complicacións vasculares (angiopatía).
- Descompensación (fase final). O páncreas detén a produción de insulina e non se pode estabilizar a glicosa. Recoméndase insulina terapia con insulina. Avanzan as complicacións, desenvólvese o risco dunha crise diabética.
Hiperglicemia
Hiperglicemia: aumento da concentración de glicosa no sangue. Unha persoa que non ten diabetes pode desenvolver tres tipos de hiperglicemia: alimentaria, despois de consumir unha cantidade importante de hidratos de carbono rápidos, emocional, provocada por un choque nervioso inesperado, hormonal, derivado dunha violación das habilidades funcionais do hipotálamo (parte do cerebro), glándula tiroides ou glándula suprarrenal. Para os diabéticos, un cuarto tipo de hiperglicemia é característico: crónico.
Síntomas clínicos para diabetes tipo 2
A hiperglicemia ten varios graos de severidade:
- luz - nivel 6,7 - 7,8 mmol / l
- media -> 8,3 mmol / l,
- pesado -> 11,1 mmol / l.
Un aumento máis dos índices de azucre indica o desenvolvemento do precoma (a partir de 16,5 mmol / l) - un estado de progresión dos síntomas con inhibición das funcións do sistema nervioso central (sistema nervioso central). A falta de atención médica, o seguinte paso é un coma diabético (a partir de 55,5 mmol / l) - unha condición caracterizada por areflexia (perda de reflexos), falta de consciencia e reaccións a estímulos externos. En coma, aumentan os síntomas da insuficiencia respiratoria e cardíaca. A coma é unha ameaza directa para a vida do paciente.
Réxime de control glicémico para diabetes tipo 2
A medida do azucre no sangue para diabéticos é un procedemento obrigatorio, cuxa frecuencia depende do estadio da enfermidade. Para evitar un aumento crítico nos indicadores de glicosa, as medicións realízanse cunha compensación persistente da diabetes - cada dous días á semana), con terapia hipoglucémica - antes das comidas e 2 horas despois, despois do adestramento deportivo ou outra sobrecarga física, durante a polifagia, durante o período de administración. na dieta dun novo produto antes e despois do seu uso.
Para previr a hipoglucemia, o azucre mídese pola noite. Na fase descompensada da diabetes tipo 2, un páncreas desgastado perde a capacidade de producir insulina e a enfermidade pasa a ser unha forma dependente da insulina. Coa insulina terapia, o azucre no sangue mídese varias veces ao día.
Diario diabético
Non é suficiente medir o azucre para controlar a enfermidade. É necesario encher regularmente o "Diario Diabético", onde está gravado:
- indicadores de glucómetro
- tempo: comer, medir a glicosa, tomar drogas hipoglucémicas,
- nome: comidas comidas, bebidas bebidas, medicamentos tomados,
- calorías consumidas por porción,
- dosificación dun medicamento hipoglucémico,
- nivel e duración da actividade física (adestramento, tarefas domésticas, xardinería, andar, etc.),
- a presenza de enfermidades infecciosas e medicamentos tomados para eliminalos,
- a presenza de situacións estresantes
- ademais, é necesario rexistrar medicións de presión arterial.
Dado que para un paciente co segundo tipo de diabetes unha das principais tarefas é reducir o peso corporal, entran no diario indicadores de peso. A autocontrol detallada permite rastrexar a dinámica da diabetes. Tal control é necesario para determinar os factores que afectan a inestabilidade do azucre no sangue, a eficacia da terapia, o efecto da actividade física no benestar do diabético. Despois de analizar os datos do "Diario dun diabético", o endocrinólogo, se é necesario, pode axustar a dieta, a dose de fármacos, a intensidade da actividade física. Valorar os riscos de desenvolver complicacións precoz da enfermidade.
Con compensación efectiva da diabetes tipo 2, incluída a terapia dietética e o tratamento con drogas, o azucre no sangue normal ten os seguintes indicadores:
- Os datos de glicosa en xaxún deberían estar entre os 4,4 e os 6,1 mmol / l,
- os resultados da medición despois de comer non superan os 6,2 - 7,8 mmol / l,
- a porcentaxe de hemoglobina glicosilada non é superior a 7,5.
Unha mala compensación leva ao desenvolvemento de complicacións vasculares, coma diabético e morte do paciente.
Nivel crítico de azucre
 Como vostede sabe, a norma de azucre no sangue antes de comer é de 3,2 a 5,5 mmol / L, despois de comer - 7,8 mmol / L. Polo tanto, para unha persoa sa, todos os indicadores de glicosa no sangue por riba de 7,8 e por baixo de 2,8 mmol / l xa se consideran críticos e poden causar efectos irreversibles no corpo.
Como vostede sabe, a norma de azucre no sangue antes de comer é de 3,2 a 5,5 mmol / L, despois de comer - 7,8 mmol / L. Polo tanto, para unha persoa sa, todos os indicadores de glicosa no sangue por riba de 7,8 e por baixo de 2,8 mmol / l xa se consideran críticos e poden causar efectos irreversibles no corpo.
Non obstante, en diabéticos, o rango para o crecemento do azucre no sangue é moito máis amplo e depende en gran medida da gravidade da enfermidade e doutras características individuais do paciente. Pero segundo moitos endocrinólogos, un indicador de glicosa no corpo próximo aos 10 mmol / L é fundamental para a maioría dos pacientes con diabetes, e o seu exceso é extremadamente indesexable.
Se o nivel de azucre no sangue dun diabético supera o rango normal e aumenta por riba dos 10 mmol / l, entón isto ameaza co desenvolvemento de hiperglicemia, que é unha condición extremadamente perigosa. Unha concentración de glicosa de 13 a 17 mmol / l xa supón un perigo para a vida do paciente, xa que provoca un aumento significativo do contido en sangue de acetona e o desenvolvemento de cetoacidosis.
Esta condición exerce unha enorme carga sobre o corazón e os riles do paciente e leva á súa deshidratación rápida. Podes determinar o nivel de acetona polo cheiro pronunciado á acetona da boca ou polo seu contido na orina usando tiras de proba, que agora se venden en moitas farmacias.
Valores aproximados de azucre no sangue cos que un diabético pode presentar complicacións graves:
- A partir de 10 mmol / l - hiperglucemia,
- A partir de 13 mmol / l - precoma,
- A partir de 15 mmol / l - coma hiperglicémico,
- A partir de 28 mmol / l - coma cetoacidótico,
- A partir de 55 mmol / l - coma hiperosmolar.
Azucre mortal
 Cada paciente diabético ten o seu máximo máximo de azucre no sangue. Nalgúns pacientes, o desenvolvemento da hiperglicemia comeza xa nos 11-12 mmol / L, noutros, os primeiros signos desta afección obsérvanse despois da marca de 17 mmol / L. Polo tanto, na medicina non existe un só nivel para todos os diabéticos, o nivel letal de glicosa no sangue.
Cada paciente diabético ten o seu máximo máximo de azucre no sangue. Nalgúns pacientes, o desenvolvemento da hiperglicemia comeza xa nos 11-12 mmol / L, noutros, os primeiros signos desta afección obsérvanse despois da marca de 17 mmol / L. Polo tanto, na medicina non existe un só nivel para todos os diabéticos, o nivel letal de glicosa no sangue.
Ademais, a gravidade do estado do paciente non só depende do nivel de azucre no corpo, senón tamén do tipo de diabetes que este teña. Así que o nivel marxinal de azucre na diabetes tipo 1 contribúe a un aumento moi rápido da concentración de acetona no sangue e ao desenvolvemento da cetoacidosis.
En pacientes que padecen diabetes tipo 2, o azucre elevado normalmente non causa un aumento significativo da acetona, pero provoca deshidratación severa, que pode ser moi difícil de deter.
Se o nivel de azucre nun paciente con diabetes dependente da insulina aumenta ata un valor de 28-30 mmol / l, entón neste caso desenvolve unha das complicacións diabéticas máis graves - coma cetoacidótica. A este nivel de glicosa, contén 1 cucharadita de azucre no 1 litro de sangue do paciente.
Moitas veces as consecuencias dunha enfermidade infecciosa recente, lesións graves ou cirurxía, que debilitan aínda máis o corpo do paciente, levan a esta enfermidade.
Tamén un coma cetoacidótico pode ser causado por falta de insulina, por exemplo, cunha dose incorrectamente seleccionada do medicamento ou se o paciente perdeu accidentalmente o tempo de inxección. Ademais, a causa desta afección pode ser a inxestión de bebidas alcohólicas.
O coma cetoacidótico caracterízase por un desenvolvemento gradual, que pode levar desde varias horas ata varios días. Os seguintes síntomas son afectadores desta condición:
- Micción frecuente e profusa ata 3 litros. ao día. Isto débese a que o corpo busca excretar o máximo posible acetona da orina,
- Deshidratación grave. Debido a unha micción excesiva, o paciente perde rapidamente auga,
- Os niveis de sangue elevados de corpos cetonas. Por falta de insulina, a glicosa deixa de ser absorbida polo corpo, o que fai que este procese graxas para a enerxía. Os produtos secundarios deste proceso son corpos cetonas que son liberados ao torrente sanguíneo,
- Falta completa de forza, somnolencia,
- Diabetes náuseas, vómitos,
- Piel moi seca, debido á que pode pelar e racharse,
- Boca seca, aumento da viscosidade da saliva, dor nos ollos por falta de líquido lacrimóxeno,
- Cheiro pronunciado de acetona da boca,
- Respiración pesada e ronca, que aparece como consecuencia dunha falta de osíxeno.
Se a cantidade de azucre no sangue continúa aumentando, o paciente desenvolverá a forma máis grave e perigosa de complicación na diabetes mellitus: coma hiperosmolar.
Maniféstase con síntomas extremadamente intensos:
Nos casos máis graves:
- Coágulos de sangue nas veas,
- Insuficiencia renal
- Pancreatite
Sen atención médica oportuna, un coma hiperosmolar adoita levar á morte.Polo tanto, cando aparecen os primeiros síntomas desta complicación, é necesaria a hospitalización inmediata do paciente no hospital.
O tratamento da coma hiperosmolar realízase só en condicións de reanimación.
 O máis importante no tratamento da hiperglicemia é a súa prevención. Nunca traia o azucre no sangue a niveis críticos. Se unha persoa ten diabetes, nunca debe esquecela e comprobar sempre o nivel de glicosa a tempo.
O máis importante no tratamento da hiperglicemia é a súa prevención. Nunca traia o azucre no sangue a niveis críticos. Se unha persoa ten diabetes, nunca debe esquecela e comprobar sempre o nivel de glicosa a tempo.
Mantendo os niveis normais de azucre no sangue, as persoas con diabetes poden levar toda a vida durante moitos anos, nunca atopando complicacións graves desta enfermidade.
Dado que náuseas, vómitos e diarrea son algúns dos síntomas da hiperglicemia, moitos o toman por envelenamento alimentario, o cal está cheo de graves consecuencias.
É importante recordar que se estes síntomas aparecen nun paciente con diabetes, o máis probable é que a culpa non sexa unha enfermidade do sistema dixestivo, senón un alto nivel de azucre no sangue. Para axudar ao paciente é necesaria unha inxección de insulina canto antes.
Para tratar con éxito os signos de hiperglicemia, o paciente necesita aprender a calcular de xeito independente a dose correcta de insulina. Para iso, lembre a seguinte fórmula sinxela:
- Se o nivel de azucre no sangue é de 11-12.5 mmol / l, entón deberá engadirse outra unidade á dose habitual de insulina,
- Se o contido de glicosa supera os 13 mmol / l e o cheiro a acetona está presente no alento do paciente, deberá engadirse 2 unidades á dosificación de insulina.
Se os niveis de glicosa baixan demasiado despois das inxeccións de insulina, debes tomar rápidamente carbohidratos dixestibles, por exemplo, beber zume de froita ou té con azucre.
Isto axudará a protexer ao paciente contra a cetose de fame, é dicir, unha enfermidade no que o nivel de corpos cetonas no sangue comeza a aumentar, pero o contido de glicosa segue sendo baixo.
Criticamente baixo azucre
En medicina, considérase que a hipoglucemia é unha diminución do azucre no sangue por baixo dun nivel de 2,8 mmol / L. Non obstante, esta afirmación é certa só para persoas saudables.
Como no caso da hiperglicemia, cada paciente con diabetes ten o seu limiar máis baixo para o azucre no sangue, tras o cal comeza a desenvolver hiperglucemia. Normalmente é moito maior que en persoas saudables. O índice de 2,8 mmol / L non só é crítico, senón tamén fatal para moitos diabéticos.
Para determinar o nivel de azucre no sangue ao que pode comezar a hiperglucemia nun paciente, é necesario restar de 0,6 a 1,1 mmol / l do seu nivel obxectivo: este será o seu indicador crítico.
Na maioría dos pacientes diabéticos, o nivel obxectivo de azucre é de aproximadamente 4-7 mmol / L no estómago baleiro e aproximadamente 10 mmol / L despois de comer. Ademais, nas persoas que non padecen diabetes, nunca supera a marca de 6,5 mmol / L.
Hai dúas causas principais que poden causar hipoglucemia nun paciente diabético:
- Dose excesiva de insulina
- Tomar medicamentos que estimulen a produción de insulina.
Esta complicación pode afectar tanto a pacientes con diabetes tipo 1 como a tipo 2. Especialmente a miúdo maniféstase nos nenos, incluso pola noite. Para evitalo, é importante calcular correctamente o volume diario de insulina e tratar de non superalo.
A hipoglicemia maniféstase polos seguintes síntomas:
- Blanqueo da pel,
- Aumento da suor,
- Tremendo por todo o corpo
- Palpitacións cardíacas
- Fame moi severa
- Perda de concentración, incapacidade de concentración,
- Náuseas, vómitos
- Ansiedade, comportamento agresivo.
Nun momento máis grave, obsérvanse os seguintes síntomas:
- Debilidade grave
- Mareos con diabetes, dor na cabeza,
- A ansiedade, un sentimento de medo inexplicable,
- Discapacidade da fala
- Visión borrosa, dobre visión
- Confusión, incapacidade de pensar adecuadamente,
- Coordinación motora deteriorada, ritmo prexudicado,
- A incapacidade de navegar normalmente no espazo,
- Cólicos en pernas e brazos.
Non se pode ignorar esta condición, xa que un nivel críticamente baixo de azucre no sangue tamén é perigoso para o paciente, ademais de alto. Con hipoglucemia, o paciente ten un risco moi alto de perder o coñecemento e caer en coma hipoglucémico.
Esta complicación require a hospitalización inmediata do paciente no hospital. O tratamento do coma hipoglucémico realízase usando varios fármacos, incluídos glucocorticosteroides, que aumentan rapidamente o nivel de glicosa no corpo.
Con un tratamento intempestivo da hipoglucemia, pode causar graves danos irreversibles no cerebro e causar discapacidade. Isto débese a que a glicosa é o único alimento das células do cerebro. Polo tanto, co seu déficit agudo, comezan a morrer de fame, o que leva á súa morte rápida.
Por iso, as persoas con diabetes necesitan revisar os niveis de azucre no sangue o máis axiña posible para non perder unha caída ou aumento excesivo. O vídeo neste artigo analizará o azucre no sangue elevado.