Cambio secundario de páncreas: que significa?
A pancreatite crónica (CP) é capaz de desenvolverse se unha persoa:
- non cumpre as normas elementais de alimentación saudable,
- abusar do alcol
- fumes
- traballa en condicións de produción nociva asociadas ao uso de substancias tóxicas,
- leva moito tempo tomar certos tipos de drogas: antibióticos, inmunosupresores, natriureticos, medicamentos hormonais, etc.
Especialmente a miúdo, os factores nutricionais mencionados no inicio da lista xogan un papel prexudicial: moita xente trae o seu sistema dixestivo, tamén transportado por pratos graxos e picantes.
Engadimos que algúns científicos inclúen unha predisposición hereditaria entre as causas da CP.
Causas da pancreatite concomitante
A formación de inflamación secundaria do páncreas (un órgano composto por células secretoras que producen substancias específicas de diversa natureza química) probablemente nun segundo plano:
- diverticulitis, papilite e outros cambios na papila duodenal grande,
- enfermidade do cálculo biliar (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase) (esta condición (concepto abstracto que indica un conxunto de valores estables de parámetros variables dun obxecto) do corpo, expresado en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase),
- colecistite
- Gastritis de Helicobacter pylori,
- enterocolite
- úlcera péptica
- diabetes mellitus
- infeccións graves, en particular as causadas por virus da hepatite e orellas,
- hiperlipidemia,
- hiperparatiroidismo.
Ás veces a natureza da enfermidade é mixta, é dicir, é causada por varias circunstancias á vez (por exemplo, diverticulitis progresiva e alcoholismo á vez).
A división xeralmente aceptada da pancreatite en primaria e secundaria desempeña non só un papel teórico, senón tamén un papel puramente práctico. Permite que o médico se concentre de inmediato para tratar esa enfermidade (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase), que é a preocupación principal do paciente.
Mecanismo de desenvolvemento de CP
Para lectores adestrados, información sobre a patoxénese da pancreatite (grupo de enfermidades (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase) e síndromes nos que hai inflamación do páncreas), que se publica a continuación.
No manual de gastroenteroloxía baixo a dirección xeral do académico de RAMS F.I. Komarov e membro correspondente de RAMS A.L. Grebёneva indicaron:
Na patoxénese da pancreatite crónica, un dos principais mecanismos é a activación de enzimas pancreáticas, principalmente a tripsina e a "autoxestión" do tecido pancreático.
Con máis detalle, o problema é revelado pola O.N. Minushkin no artigo "pancreatite crónica (grupo de enfermidades e síndromes nos que se observa inflamación do páncreas): algúns aspectos da patoxénese, diagnóstico e tratamento (un proceso cuxo obxectivo é aliviar, eliminar ou eliminar os síntomas e manifestacións dunha enfermidade ou lesión, unha condición patolóxica ou outra perturbación da vida,) ”(Nº 1 Consilium-Medicum para 2002, tomo 4).
Nunha proporción significativa de pacientes, o factor principal é un aumento da presión no sistema de conductos, o que ocasiona danos nos tecidos e desencadeando unha cascada de reaccións que provocan a activación de encimas no páncreas.
O segundo mecanismo, segundo a O.N. Minushkina, é unha deposición de proteínas que precipita nos pequenos condutos do páncreas.
Finalmente, o terceiro esquema de desenvolvemento de CP que identificou é un proceso distrófico de natureza viral, complicado pola aceleración da apoptose.
Complicacións da pancreatite crónica e as súas consecuencias
O páncreas é un órgano vital implicado na produción de hormonas, responsable da produción de enzimas necesarias para a dixestión. A nutrición inadecuada, o uso de alimentos graxos, a inxestión frecuente de alcol causa procesos inflamatorios nos tecidos do páncreas, chamados pancreatite na medicina. Moitas veces unha enfermidade (esta condición (concepto abstracto que indica un conxunto de valores estables de parámetros variables dun obxecto) do corpo, expresado en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase) ocorre de xeito nervioso, en condicións de estrés constante e ausencia de descanso adecuado. O desenvolvemento da patoloxía ten un alto risco de complicacións que poñen en risco a vida.
Tipos de enfermidade
Na literatura médica hai varias opcións para clasificar a enfermidade descrita. Considere como é o máis popular.
A pancreatite crónica divídese en termos de orixe:
- Se a enfermidade se desenvolve inicialmente no páncreas, considérase primaria.
- A pancreatite secundaria ocorre no fondo doutras patoloxías, por exemplo, con úlceras de estómago, enterocolite, colecistite.
- A pancreatite postraumática é o resultado dunha lesión pancreática contundente ou aberta ou cirurxía.
A pancreatite crónica na medicina divídese normalmente en subespecies, que difiren polas causas, os síntomas, o curso da enfermidade:
- infecciosa
- recurrente (recurrente)
- alcohólico (tóxico).
A pancreatite infecciosa segue a hepatite, orellas e tifus.
A pancreatite recurrente crónica caracterízase por trastornos funcionais graves do páncreas. A diferenza na forma da enfermidade na frecuente alternancia de remisións e exacerbacións, acompañada de dor severa. Un segundo ataque pode desencadearse por incumprimento da dieta prescrita, beber alcol ou tomar medicamentos. Teña en conta que a pancreatite recorrente crónica adoita observarse ao longo da vida do paciente.
As persoas que están acostumadas a beber alcohol continuamente teñen máis probabilidades de desenvolver pancreatite tóxica. O alcohol etílico contido no alcol produce un efecto devastador no páncreas (elemento do oitavo grupo (segundo a antiga clasificación - un subgrupo lateral do oitavo grupo) do cuarto período do sistema periódico de elementos químicos de D. I. Mendeleev con número atómico 26) leva á inflamación. Baixo a influencia do factor, a enfermidade adoita proceder con hipertrigliceridemia grave, unha cantidade excesiva de triglicéridos atópase en pacientes no sangue.
Características da pancreatite crónica en nenos
Por desgraza, a pancreatite crónica atópase a miúdo nos nenos e ocorre con características. A enfermidade desenvólvese por lesións, anomalías conxénitas, desviacións no traballo doutros órganos do tracto gastrointestinal, desnutrición e medicación. O principal problema é que un neno pequeno non é capaz de indicar un síntoma perturbador. A enfermidade continúa sen síntomas vivos, en períodos agudos hai vómitos, náuseas, dor abdominal aguda, indixestión.
As causas principais da pancreatite son máis frecuentemente:
- malos hábitos
- desnutrición
- estrés
- complicación de enfermidades (colecistite, úlceras, etc.),
- feridas
- disólia da vesícula biliar.
Os médicos cren que na maioría dos casos, a pancreatite crónica desenvólvese como complicación da colecistite crónica.
Síntomas de pancreatite crónica
Segundo o cadro clínico, a pancreatite crónica adoita dividirse en formas: latente, polisimptomática, dor, pseudotumor, dispeptica. A forma dolorosa caracterízase por unha dor severa constante.
Noutros casos, a pancreatite sen dor prodúcese nas fases iniciais da enfermidade, o período dura varios anos. Con exacerbación, obsérvanse síntomas:
- dor baixo a costela do lado esquerdo,
- feces rotas
- perda de peso súbita
- problemas de dor despois de comer alimentos graxos,
- aumento da salivación
- boca seca, eclosión, náuseas, flatulencias,
- perda de apetito
Violación (Un delito, acto ou omisión contraria ás esixencias das normas legais e cometido por unha persoa torturadora, “Violación”, unha das primeiras historias de Sergey Lukyanenko) no traballo do páncreas afecta á condición xeral dunha persoa, provoca molestias graves. A falta de dixestión normal, prodúcese unha deficiencia aguda das substancias necesarias no corpo.
Por exemplo, a coceira ocorre a miúdo con pancreatite. Isto é debido ao edema do páncreas, o que leva a presión sobre outros órganos causados por unha alerxia aos medicamentos.
O curso da enfermidade vai acompañado de perda de cabelo, fragilidad e estratificación das uñas. Se non se trata, é posible unha calvicie parcial da cabeza.
Complicacións e consecuencias da pancreatite crónica
A enfermidade descrita é insidiosa porque os síntomas retroceden durante os períodos de remisión, o paciente no momento da iluminación parece que a enfermidade está curada, e volve ao seu modo de vida habitual. As complicacións da pancreatite crónica están a desenvolverse gradualmente, a lista inclúe enfermidades perigosas (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase).
Na maioría das veces, os pacientes teñen complicacións:
- ictericia obstructiva (desenvólvese debido a unha violación da saída de bile da vesícula),
- hemorraxias internas por deformación e ulceración de órganos,
- o desenvolvemento de infeccións e abscesos,
- a formación de quistes e fístulas,
- desenvolvemento da diabetes
- cancro.
Na maioría dos casos, o exame revela quistes, converténdose nunha complicación da pancreatite crónica. O diagnóstico de representacións cheas de líquido está diagnosticado no proceso de ecografía. Neste caso, a cirurxía é inevitable. A eliminación prodúcese mediante cirurxía laparoscópica.
Se antes a enfermidade ocorreu en persoas maiores, hoxe adoitan producirse cambios patolóxicos no páncreas nos mozos. Hábitos alimentarios incorrectos fan que o páncreas sufra e perda función. Desenvólvese unha forma crónica da enfermidade, durante a cal o zume do páncreas, necesario para a dixestión normal, deixa de ser lanzado ao duodeno. A situación leva á pancreatite con insuficiencia exocrina, o perigo de desenvolver diabete.
A falta de terapia, a enfermidade agudízase por outras condicións graves, outras patoloxías desenvólvense. Por exemplo, como consecuencia da deformidade do páncreas, ocorre a pancreatite atrófica: o volume da glándula diminúe e a produción de secreción empeora. Moitas veces esta enfermidade convértese na última etapa da pancreatite tóxica. Conduce a unha condición perigosa: prodúcese atrofia das células pancreáticas (un órgano composto por células secretoras que producen substancias específicas de diversa natureza química), o órgano perde a súa función, o alimento deixa de ser dixerido normalmente e o corpo (corpo vivo cunha combinación de propiedades que o distinguen da materia non viva, incluído o metabolismo, o auto-mantemento da súa estrutura e organización, a capacidade de reproducilos cando) (corpo vivo cunha combinación de propiedades que o distinguen da materia non viva, incluído o metabolismo, o auto-mantemento da súa estrutura e organización, a capacidade de reproducilos cando) comeza a padecer unha deficiencia de vitaminas e nutrientes.
As enfermidades do páncreas tamén teñen un efecto directo no funcionamento do sistema autónomo do corpo. A presión para a pancreatite depende da forma e do estadio da enfermidade. O tipo crónico caracterízase por unha diminución sistemática da presión. Un aumento adoita indicar choque de dor nesta enfermidade.
Se a pancreatite é secundaria, a situación complícase polo feito de que unha persoa padece varias enfermidades que están interconectadas e presentan síntomas similares. Neste caso, a determinación da causa raíz do desenvolvemento da patoloxía é difícil. Por exemplo, a miúdo a colecistite e a pancreatite ocorren xuntos, onde o primeiro caso é a inflamación da vesícula biliar, e o segundo é o páncreas. Os síntomas son similares. A pancreatite, complicando a colecistite, maniféstase por herpes zóster.
A pancreatitis iniciada pode chegar a ser unha forma grave na que a vida dunha persoa está en risco. Por regra xeral, o proceso vai acompañado de numerosas complicacións - quistes, abscesos, hemorraxias internas.
A pancreatite grave na metade dos casos é fatal, xa que causa un mal funcionamento dos órganos vitais (Organo: un conxunto separado de diferentes tipos de células e tecidos que desempeñan unha función específica dentro dun organismo vivo) En pacientes cunha forma grave diagnosticada (pode significar: Formulario (pode significar: A forma do suxeito: a posición relativa dos límites (contornos) do suxeito, obxecto, así como a posición relativa dos puntos da liña) suxeito - a posición relativa dos límites (contornos) do suxeito, obxecto, así como a posición relativa dos puntos da liña) a respiración é a miúdo complicada, o ultrasonido detecta bágoas de órganos internos e un electrocardiograma mostra un infarto de miocardio.
Diagnóstico e tratamento
É imposible e incluso perigoso diagnosticarse neste caso, xa que moitas enfermidades presentan síntomas similares e localización de dor (por exemplo, gastrite e pancreatite). Para este propósito, é importante consultar un médico. O diagnóstico oportuno da enfermidade evitará complicacións e consecuencias graves. Moitos recorren a un gastroenterólogo só cando a enfermidade xa é insoportable, pero isto debe facerse ao primeiro sinal dunha violación do tracto gastrointestinal. É importante buscar axuda dun médico. Canto máis rápido poida obter o exame necesario, máis positivo será o pronóstico para a recuperación.
Na cita inicial, o gastroenterólogo escoitará queixas, realizará un exame da pel, lingua e palpará o abdome. Para aclarar o diagnóstico, necesariamente prescríbense probas e procedementos adicionais.
Os cambios patolóxicos no páncreas detéctanse mediante investigación: análise de orina, análises de sangue xerais e bioquímicas, ecografía dos órganos abdominais, CTG. A criterio do médico, realízanse estudos adicionais, por exemplo, unha proba de respiración, resonancia magnética, radiografía.
Para o tratamento da gastrite e das úlceras, os nosos lectores usan con éxito té monástico. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
O máis indicativo é a análise da orina para a diástase, cuxo resultado indica o nivel da enzima pancreática que proporciona a distribución de hidratos de carbono. Canto maior sexa a diástase da orina, máis forte será o proceso inflamatorio. A norma é de 64 unidades, cunha enfermidade, as cifras aumentan centos de veces.
Durante os períodos de exacerbación, os pacientes presentan síntomas que poden indicar un infarto de miocardio, realízase un ECG para pancreatite para excluílo (grupo de enfermidades e síndromes nos que se observa inflamación do páncreas).
A partir dun conxunto de indicadores obtidos, o médico decide o nomeamento dunha terapia efectiva, que se selecciona individualmente. Cada médico considera primeiro un tratamento conservador (un proceso cuxo obxectivo é aliviar, eliminar ou eliminar os síntomas e manifestacións dunha enfermidade ou lesión, unha condición patolóxica ou outra perturbación da vida,) e só en casos extremos está listo para recorrer á intervención cirúrxica. Non obstante, a elección do método depende directamente da condición na que o paciente solicitou axuda.
Considere os principais principios de tratamento (un proceso cuxo obxectivo é aliviar, eliminar ou eliminar os síntomas e manifestacións dunha enfermidade ou lesión, unha condición patolóxica ou outra perturbación da vida,) pancreatite crónica (grupo de enfermidades e síndromes nos que se observa inflamación do páncreas):
- Primeiro de todo, é necesario comprender o porqué da enfermidade desenvolvida e excluír estes factores, xa que agravan a condición do paciente. Moitas veces as causas radicais son fumar, alcohol, alimentos graxos.
- Durante os períodos de exacerbación, é importante observar o descanso na cama, na etapa de remisión permítelle volver ao modo de vida habitual.
- O médico prescribe medicación, que inclúe analxésia, terapia con enzimas, tomar antibióticos, antioxidantes, etc. Moitas veces no tratamento (un proceso cuxo obxectivo é aliviar, eliminar ou eliminar os síntomas e manifestacións dunha enfermidade ou lesión, unha condición patolóxica ou outra perturbación da vida,) A pancreatite úsase "metiluracil", que ten un forte efecto antiinflamatorio e estimula a rexeneración de células danadas (unidade elemental estrutural e funcional da estrutura e actividade vital de todos os organismos (excepto virus e viroides - formas de vida que non teñen unha estrutura celular)) Os medicamentos antisecretores considéranse eficaces para o tratamento da pancreatite crónica, que axudan a desfacerse da dor e a reducir a secreción de zume.
- Débese prestar especial atención á pancreatite (grupo de enfermidades e síndromes nos que se observa inflamación do páncreas), que é esencial para a recuperación. De forma crónica, asegúrese de que a nutrición continúa completa. Ao mesmo tempo, permítese no menú unha cantidade mínima de alimentos graxos e produtos que estimulen a secreción. A táboa de tratamento discútese en detalle co médico asistente. É importante comprender que a remisión non é a curación definitiva, polo que continúa a vixiar a dieta ata estes días.
- Para manter a inmunidade recentemente, os médicos adoitan recomendar unha ferramenta como a ASD 2. Este medicamento, debido ás súas fortes propiedades inmunomoduladoras, úsase no tratamento de moitas enfermidades graves, ademais, considérase un poderoso antiséptico. Desenvolveuse unha ferramenta nos anos 50 do século pasado coa participación de A.S. Dorogova, polo tanto, tómase o nome das iniciais do científico. A segunda fracción do medicamento úsase amplamente para tratar a pancreatite, xa que ten un efecto antiinflamatorio e tamén normaliza os procesos dixestivos.
Laparoscopia
Se, usando diagnósticos estándar, non foi posible identificar as características da patoloxía ou se fixese un diagnóstico como a necrose pancreática ou a pancreatite quística, o médico decide realizar a laparoscopia. A operación realízase nun hospital, despois do cal é preciso que o médico fose observado durante algún tempo.
Este procedemento considérase seguro, indolor, non quedan cicatrices despois da intervención. Ao mesmo tempo, a laparoscopia é tolerada facilmente polos pacientes e non precisa rehabilitación a longo prazo.
Remedios populares
De acordo co médico, é posible tratar a pancreatite co uso da medicina tradicional. Burdock, que popularmente se denomina "burdock", é moi popular no tratamento de tal enfermidade.
Esta planta é frecuentemente percibida como maleza. Non obstante, a carga é debido ao seu tanino, antimicrobianos, analxésicos, coleréticos e moitas outras propiedades, é indispensable no tratamento da pancreatite. A bardana é un antiséptico natural.
A maioría das receitas populares conteñen raíz de bardana, a partir da cal se preparan tintes e decoccións. Para iso, tome a raíz, recollida antes da aparición das follas, picar, botar auga fervendo (500 ml por culler de té), manter nunha termos durante a noite. Durante o día, o remedio está borracho. Recoméndase un curso de dous meses.
Non só a raíz é beneficiosa. Tamén se prepara unha decocción antiséptica a partir das follas. Para iso, toma verdes, lavadas, picadas con coidado. Un par de culleres de semellante líquido vértese nun vaso de auga e levado a ebullición. Beba enfriado tres veces ao día.
Recomendacións xerais para pancreatite crónica
O tratamento dunha enfermidade grave - pancreatite - require un enfoque serio para o tratamento. A enfermidade en si (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase) non funcionará. Con calquera tipo de pancreatite é necesaria atención médica cualificada.
Para evitar o desenvolvemento da enfermidade e as complicacións posteriores, é necesario seguir as recomendacións do médico, comer ben, levar un estilo de vida saudable, escoitar o teu corpo e buscar axuda médica a tempo.
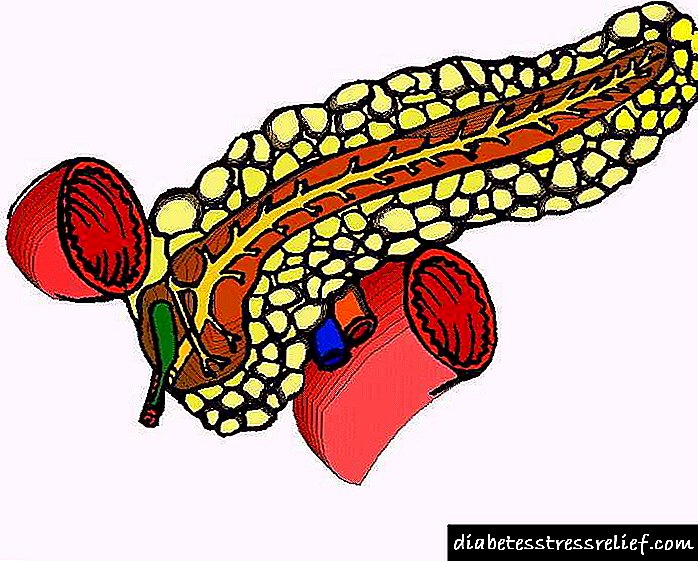
O páncreas considérase saudable se a súa ecogenicidade é comparable a este indicador de diagnóstico sonoro do bazo e do fígado. O médico pode ver a cabeza, o corpo e a cola do páncreas na pantalla do monitor, todas as súas seccións son de tamaño óptimo.
Por desgraza, os médicos raramente miran unha imaxe de cor do arco da vella nos monitores dos seus dispositivos de diagnóstico, porque persoas sanas non veñen ao hospital. Para o páncreas inflamado, ou cunha patoloxía diferente, son característicos os chamados cambios de tecido difuso.
Que é a difusión?
Os cambios patolóxicos no tecido pancreático son locais (focais) ou difusos (mixtos). O termo difusión úsase en física e química. E a consideración deste termo dende o punto de vista destas ciencias axudará a comprender mellor a esencia dos procesos que están a ter lugar no noso corpo.
O termo difusión deriva da palabra latina e significa interacción, difusión. Noutras palabras, é a penetración de moléculas ou átomos dunha substancia entre moléculas ou átomos doutra sustancia.
O fenómeno da difusión pódese observar se a tinta se bota ao auga. En anatomía, difusión significa a interpenetración e substitución dunha célula tisular por outra. É este fenómeno que adoita observarse no páncreas, onde as células alteradas patoloxicamente están adxacentes ás células saudables. Polo tanto, as transformacións pancreáticas difusas normalmente atópanse con ultrasóns.
Que son os cambios pancreáticos difusos?
En persoas maiores, especialmente aquelas con patoloxías do sistema cardiovascular, circulación sanguínea e nas que padecen diabetes, os tecidos pancreáticos sans morren a miúdo en circunstancias patóxenas e no seu lugar fórmanse tecidos conectivos ou adiposos.
Esta condición non se recoñece como enfermidade e, polo tanto, non se trata. Pero a ecografía mostra un aumento da ecogenicidade co tamaño habitual do órgano. Tales transformacións obsérvanse coas seguintes violacións:
- subministración de sangue ao órgano formador de encimas
- o funcionamento do tracto biliar
- función hepática
- procesos metabólicos e endocrinos.
Síntomas similares son característicos de pancreatite, trastornos distróficos dos procesos metabólicos. Se o diagnóstico de pancreatite non atopa confirmación, non se recoñece DIPI como enfermidade e non se prescribe o tratamento. O obxecto de difundir os cambios, por regra xeral, convértese no parénquima pancreático, é dicir, no tecido glandular que desempeña as funcións básicas do órgano. Un cambio de tecido patóxeno pode ser de natureza crónica e non se manifesta durante moito tempo.
Por que se producen MDI en tecidos pancreáticos?
As seguintes causas conducen a DIPI:
- desequilibrio na nutrición. O predominio de alimentos graxos, fariñosos, salgados, doces e picantes.
- predisposición xenética
- tensión nerviosa
- adicción ao alcol e á nicotina
- enfermidades do tracto dixestivo
- uso non sistemático de drogas.
A falta de insulina no sangue e de glicosa na urina tamén provoca DIPH. Un factor provocador é a pancreatite, que require tratamento e atención do paciente a si mesmo.
Síntomas de DIP
Os signos de DI nos tecidos dependen directamente da enfermidade principal (esta é a condición do corpo, expresada en violación do seu funcionamento normal, esperanza de vida e a súa capacidade para manter a súa homeostase) Entre os principais sinais inclúense unha sensación de pesadez no estómago, diarrea frecuente e estreñimiento. A pancreatite aguda vai acompañada dun aumento da presión no conduto pancreático, o que provoca a súa deformación.
As enzimas dixestivas penetran nas células do tecido pancreático e conducen a unha intoxicación do corpo (corpo vivo cunha combinación de propiedades que o distinguen da materia non viva, incluído o metabolismo, o auto-mantemento da súa estrutura e organización, a capacidade de reproducilos cando) O paciente experimenta dor na zona esquerda baixo o esternón, náuseas, converténdose en vómitos. A presión arterial cae, a velocidade cardíaca acelera. A afección require un tratamento terapéutico urxente.
Na fase inicial da pancreatite crónica, edema e pequenas hemorraxias aparecen nos tecidos da glándula. Co tempo, o páncreas diminúe de tamaño, o tecido conectivo crece, substituíndo o tecido deformado da glándula formadora de encimas. Como resultado, a produción de enzimas dixestivas é perturbada.
Con fibrosis, tamén hai un desprazamento de tecidos pancreáticos sans e a formación de tecido conectivo. A produción de hormonas e encimas é reducida. No inicio da enfermidade, a sintomatoloxía non se observa, nin se asemella a signos de inflamación do páncreas.
Con lipomatosis, os tecidos do órgano normal substitúense por tecido adiposo. O corpo comeza a padecer unha deficiencia de hormonas esenciais e encimas dixestivas. A gravidade da lipomatosis depende do volume de DIP. Con CI menor, a patoloxía non se produce. Pero no proceso de proliferación de tecido lipoide, o parénquima comprímese, como resultado, o funcionamento do páncreas queda perturbado e aparece dor.
Cambios difusos no parénquima pancreático
Os órganos internos humanos divídense en oca e parénquima. Por exemplo, o fígado, o bazo e o páncreas son órganos parenquimáticos (Organo (Organo: un conxunto separado de diferentes tipos de células e tecidos que desempeñan unha función específica dentro dun organismo vivo) - un conxunto separado de diferentes tipos de células e tecidos que desempeñan unha función específica dentro dun organismo vivo), e o estómago, a vesícula e a vexiga están ocos. O parénquima chámase tecido glandular (tecido téxtil feito nun tecido tecendo sistemas de fíos mutuamente perpendiculares) páncreas, que produce enzimas e hormonas.
A presenza de MD do parénquima das glándulas indica que non hai pedras, tumores e quistes no órgano, e a causa destes cambios aínda está por determinar. Os factores máis comúns que levan a transformacións diferentes do parénquima son:
- pancreatite crónica ou aguda
- diabetes mellitus.
Ao realizar a ecografía, a miúdo obsérvase un aumento da ecogenicidade do parénquima, que ocorre no fondo do proceso inflamatorio coa aparición da fibrosis - coecemento do tecido conectivo, como resultado da que a súa densidade aumenta. Esta anomalía prodúcese debido a un desequilibrio no metabolismo. A lipomatosis, ou a substitución do parénquima por tecido graxo, tamén leva a un aumento da ecogenicidade.
A pancreatite crea os requisitos previos para o inchazo da glándula, cambia a densidade do parénquima. En consecuencia, a resposta ecogénica do tecido cambia (tecido téxtil feito nun tecido tecendo sistemas de fíos mutuamente perpendiculares).
Consecuencias de cambios reactivos
Que significan os cambios pancreáticos reactivos? O termo suscita moitas preguntas e incluso teme, pero só significa que o órgano responde aos cambios que se producen en órganos situados nas proximidades. Non é necesario que as causas desta enfermidade sexan perigosas para a saúde e a vida en xeral.
 Os cambios reactivos poden causar dor severa, cambios na glicemia, cambios no sistema dixestivo. En caso de cambios reactivos, o parénquima segrega poucas hormonas implicadas no metabolismo de graxas e carbohidratos, hai unha escaseza aguda de zume de páncreas e enzimas necesarias para dixerir os alimentos. Por iso, nesta fase, unha dieta equilibrada é tan importante.
Os cambios reactivos poden causar dor severa, cambios na glicemia, cambios no sistema dixestivo. En caso de cambios reactivos, o parénquima segrega poucas hormonas implicadas no metabolismo de graxas e carbohidratos, hai unha escaseza aguda de zume de páncreas e enzimas necesarias para dixerir os alimentos. Por iso, nesta fase, unha dieta equilibrada é tan importante.
Os cambios reactivos no páncreas provocados pola acción agresiva do tracto biliar e do fígado chámanse ataque de pancreatite reactiva, caracterízase por cambios no parénquima, inchazo e un aumento do tamaño do órgano.
En adultos e nenos, a enfermidade convértese nunha resposta ás enfermidades do sistema gastrointestinal, entre as que se diagnostican con máis frecuencia:
- hepatite aguda e crónica,
- colite ulcerativa
- úlcera do estómago e úlcera duodenal,
- curso crónico de colecistite.
Os cambios secundarios no páncreas ocorren como resultado do estancamento da bile nos conductos e vesícula biliar, notan cambios difusos reactivos no parénquima. É posible detectar unha violación só grazas ao ultrasonido. Normalmente estes diagnósticos son diagnosticados en bebés.
Procesos similares ocorren en enfermidades do fígado, a súa función responsable da secreción de bilis tamén cambia.
Cambia o conducto pancreático que é? A violación convértese nun grave problema, ademais dunha dor grave, unha persoa sofre de importantes fallos no traballo do órgano ata a morte dos tecidos. A dor faise por obstrución intraductal, presión arterial alta e irritación da glándula por encimas dixestivas.
Unha sorpresa desagradable serán os cambios secundarios, xa que a miúdo ocorren sen síntomas, raramente se lles presta atención, agardando unha enfermidade de órganos internos completamente diferentes. A inflamación focal ocorre en certos lugares, fala dun neoplasia maligna.
Ao comezo do proceso, o tamaño dos focos é insignificante, pronto se espallan por unha gran área, a saída de zume de páncreas está perturbada, a hipertensión pronunciada está aumentando no interior dos conductos, que moitas veces se converte en graves complicacións.
Causas dos cambios pancreáticos
 O proceso de "desgaste" do corpo é natural para todos os órganos e sistemas. O páncreas non é unha excepción. É este factor o que é unha das causas máis comúns dos cambios de órganos.
O proceso de "desgaste" do corpo é natural para todos os órganos e sistemas. O páncreas non é unha excepción. É este factor o que é unha das causas máis comúns dos cambios de órganos.
Ademais, hai outros. Por exemplo, como unha variedade de elementos inflamatorios, todo tipo de enfermidades do sistema dixestivo.Polo menos, a causa dun cambio no páncreas é un grave trastorno metabólico. A fibrose, así como a lipomatosis, poden causar unha afección similar.
Cambios de estroma pancreáticos
Un dos tipos máis comúns de alteracións pancreáticas son os estroma vasculares. Se non, na medicina chámanse mesenquimais. Esta é unha peculiar manifestación estrutural dun desequilibrio dos procesos metabólicos nos tecidos conectivos, que se forman directamente no estroma do órgano e na parede do vaso. Ocorren nunha área específica de laranxa, que estaba formada pola microvasculatura e os tecidos circundantes.
Os cambios estromais no páncreas poden producirse como resultado da acumulación de procesos metabólicos no sangue, ben por infiltración ou por síntese inadecuada. As patoloxías similares son de tres tipos:
Cambios funcionais no páncreas
 Polo menos, na práctica médica, obsérvanse cambios funcionais no páncreas. Con este proceso fisiolóxico, prodúcese unha violación da función exocrina do órgano, cuxos síntomas están débilmente expresados. Por regra xeral, faltan varios procesos inflamatorios.
Polo menos, na práctica médica, obsérvanse cambios funcionais no páncreas. Con este proceso fisiolóxico, prodúcese unha violación da función exocrina do órgano, cuxos síntomas están débilmente expresados. Por regra xeral, faltan varios procesos inflamatorios.
É moi difícil diagnosticar unha enfermidade. Incluso un especialista en ecografía non sempre determina un cambio funcional, xa que a miúdo, un órgano enfermo non é diferente dun sa. Só un especialista experimentado pode detectar un lixeiro aumento.
Tamén se pode determinar por signos como dor no lado esquerdo das costelas, apetito prexudicado e feces molestas.
Cambios pancreáticos involucrativos
A evolución é os cambios relacionados coa idade. O proceso de envellecemento afecta a todos os sistemas endocrinos e dixestivos e provoca unha violación de procesos adaptativos de enerxía. Ademais, este efecto non se produce só a nivel de células, senón tamén a nivel de todo o organismo. O páncreas é especialmente susceptible a cambios.
Maniféstase, en primeiro lugar, pola diminución das capacidades funcionais do órgano, en particular, pola insuficiente síntese de insulina. Á súa vez, isto leva a unha violación do metabolismo de carbohidratos e graxas.
Cambios dexenerativos pancreáticos
 Pero os culpables dos cambios dexenerativos no páncreas son os propios pacientes. Máis precisamente, a súa adicción ás bebidas alcohólicas. Ademais, nin a calidade nin a cantidade de bebida afectan a aparición deste proceso. Incluso despois dunha única dose dunha gran porción dunha bebida alcohólica, comezan a desenvolverse alteracións estruturais dexenerativas deste órgano, así como a hipoxia local. Se non toma medidas médicas oportunas, pódese desenvolver pancreatite crónica, necrose, pedras nos condutos e incluso edema deste órgano.
Pero os culpables dos cambios dexenerativos no páncreas son os propios pacientes. Máis precisamente, a súa adicción ás bebidas alcohólicas. Ademais, nin a calidade nin a cantidade de bebida afectan a aparición deste proceso. Incluso despois dunha única dose dunha gran porción dunha bebida alcohólica, comezan a desenvolverse alteracións estruturais dexenerativas deste órgano, así como a hipoxia local. Se non toma medidas médicas oportunas, pódese desenvolver pancreatite crónica, necrose, pedras nos condutos e incluso edema deste órgano.
Decoloración pancreática
Esta condición refírese a trastornos difusos do páncreas. O síntoma nomeado só se pode detectar durante o ultrasonido. No transcurso deste estudo establécese un cambio equilátero na estrutura eco de todo o órgano. Este non é un diagnóstico separado, significativo, senón só un proceso patolóxico característico dalgúns tipos de enfermidade dun determinado órgano.
A presenza dunha cor distorsionada do páncreas é un síntoma dunha diminución do órgano ou compactación da textura dos seus tecidos. O motivo desta afección é a presenza dun foco de inflamación, a esclerose. Ademais, pode producirse distorsión da cor debido á atrofia ou cirurxía do órgano.
Cambio morfolóxico no páncreas
 Xorden a nivel celular. A causa máis común desta condición son varios procesos crónicos e inflamatorios do páncreas.
Xorden a nivel celular. A causa máis común desta condición son varios procesos crónicos e inflamatorios do páncreas.
Nas fases iniciais, pode que non se produzan cambios morfolóxicos no páncreas. A enfermidade só se fará sentir cando chega ao cumio do seu desenvolvemento. Normalmente, son diagnosticados mediante métodos instrumentais e de laboratorio. A miúdo, a afección comproba un cambio na composición química e morfolóxica do sangue e da orina. Ás veces, os pacientes toman zume gástrico para ser examinado.
Non se pode deixar tal condición sen a debida atención. Se non, pode ser fatal.
Cambios difusos na estrutura do páncreas.
Unha estrutura pancreática homoxénea de gran fino considérase normal. O aumento da granidade tamén é unha das opcións da norma. A combinación de granularidade coa compactación das paredes da vesícula biliar e dos conductos hepáticos indica procesos inflamatorios e cambios distróficos que se producen na glándula e son provocados por unha alimentación inadecuada.
O ideal é que o páncreas (elemento do oitavo grupo (segundo a antiga clasificación - un subgrupo lateral do oitavo grupo) do cuarto período do sistema periódico de elementos químicos de D. I. Mendeleev con número atómico 26) (elemento do oitavo grupo (segundo a antiga clasificación - un subgrupo lateral do oitavo grupo) do cuarto período do sistema periódico de elementos químicos de D. I. Mendeleev con número atómico 26) debería ter unha estrutura homogénea de gran fino que se asemella a unha ecostructura do fígado. A medida que unha persoa vai crecendo, a ecogenicidade pode aumentar. Pero un aumento da ecogenicidade pode indicar lipomatosis, o que é típico para os diabéticos.
DIP reactivo
Por cambios reactivos no páncreas, os seus cambios secundarios, é dicir, a reacción da glándula (un órgano composto por células secretoras que producen substancias específicas de diversa natureza química) por unha ou outra patoloxía nos órganos dixestivos, coa que a glándula está intimamente relacionada. Máis a miúdo, as glándulas DI ocorren baixo a influencia de enfermidades do fígado ou problemas do tracto biliar, xa que é con estes órganos que o páncreas interactúa especialmente de preto. En ecografía, os MD reactivos son similares á pancreatite aguda, porque poden producirse, como resultado da pancreatite secundaria.
DIPJ fibroso
Por DI fibroso significa cicatrización de tecido conectivo na glándula que se espalla polas células do tecido. As seguintes razóns dan lugar a este proceso:
- trastorno metabólico
- envelenamento regular por alcohol
- procesos inflamatorios
- danos virais.
O último factor non se refire só ao páncreas, senón a todo o sistema hepatobiliario. Os cambios fibróticos por ultrasóns caracterízanse por unha maior ecogenicidade e densidade tisular (tecido téxtil feito nun tecido tecendo sistemas de fíos mutuamente perpendiculares) Os cambios fibróticos difusos poden indicar a presenza dun tumor benigno do tecido glandular - o fibroma, que comprime o páncreas con dimensións importantes, pode causar dor.
Se o fibroma está localizado na cabeza do páncreas, entón o conducto biliar constrinxido crea un síntoma de ictericia. A compresión por un tumor do duodeno leva a náuseas, vómitos e outros síntomas similares á obstrución intestinal.
DIPJ distrófico
Distrofia pancreática difusa (un órgano composto por células secretoras que producen substancias específicas de diversa natureza química) É unha substitución difusa de células saudables do tecido glandular con células de graxa que non son capaces de desempeñar a función principal do páncreas, o que conduce á hipofunción da glándula. Mentres a lipodistrofia do páncreas ocupa unha pequena área do páncreas, tamén se usa un tratamento conservativo con drogas cunha dieta. Con danos a máis da metade do órgano, cando a glándula está perturbada, recorren á intervención cirúrxica.
Cola de páncreas DI
Este órgano secretora divídese condicionalmente en tres elementos: a cabeza, o corpo e a cola en forma de pera (pode significar: A forma do suxeito: a posición relativa dos límites (contornos) do suxeito, obxecto, así como a posición relativa dos puntos da liña) contigua ao bazo. O seu ancho normal é de 2-3 cm. Aquí comeza o conduto excretor, cunha lonxitude aproximada de 15 cm, e pasa por toda a glándula. A obstrución da vea hepática adoita ser a causa da TI da cola, e estes cambios indícanse por compactación ou expansión desta parte do órgano.
A proporción de cambios de cola difusa supón a cuarta parte de todas as patoloxías do páncreas. Con feridas leves da cola, tratamento (un proceso cuxo obxectivo é aliviar, eliminar ou eliminar os síntomas e manifestacións dunha enfermidade ou lesión, unha condición patolóxica ou outra violación (Un delito, acto ou omisión contraria ás esixencias das normas legais e cometido por unha persoa torturadora, “Violación”, unha das primeiras historias de Sergey Lukyanenko) vida) conservador. Para lesións máis profundas, úsase a cirurxía: a cola elimínase e os vasos sanguíneos bloqueados.
Sobre os cambios difusos no páncreas dirás ao vídeo:
Diagnóstico de cambios difusos
DIPI determínanse mediante un dispositivo de ultrasóns. A ecografía mostra un aumento ou diminución da densidade dos tecidos, cambios estruturais, focos de inflamación. Pero isto non é suficiente. E, polo tanto, para confirmar a presenza de DI, unha proba de sangue bioquímica, a endoscopia da glándula (un órgano composto por células secretoras que producen substancias específicas de diversa natureza química) Non o último papel no diagnóstico xoga a anamnesis, é dicir, unha enquisa ao paciente sobre a presenza de queixas, o exame instrumental e a palpación. Ademáis realízase unha análise xeral de sangue, orina de feces e endoscopia gastrointestinal. O obxectivo da investigación é:
- cantidade de encimas pancreáticas e de glicosa no sangue
- relación entre inhibidor e tripsina.
O ultrasonido permite determinar o tamaño da glándula, condición (concepto abstracto que indica un conxunto de valores estables de parámetros variables dun obxecto) conduto, a presenza de tumores e focas. Adicionalmente, realízase tomografía computarizada e ERCP para identificar as verdadeiras causas dos cambios nos tecidos do órgano formador de encimas.
Prevención
Que rapidez se desenvolverá DI no páncreas e, posiblemente, tamén no fígado e outros órganos (Organo: un conxunto separado de diferentes tipos de células e tecidos que desempeñan unha función específica dentro dun organismo vivo), depende do paciente. O proceso de morrer das células parénquimas pode ser retardado, se segues regras simples:
- Renuncia completamente ao alcol
- Desenvolve a dieta correcta, come a miúdo e en pequenas porcións,
- Minimiza o consumo de alimentos graxos,
- Beba tés de herbas caseiras e zumes de froitas
- Rexeite as conservas en calquera forma.
DIPJ aínda non é unha sentenza. Non hai ningún motivo para entrar en pánico. Normalmente, estas distorsións indican procesos normais no corpo. Pero se se detectan MDs no fondo da dor, é necesario someterse a un exame adicional e estar máis atento a ti e ao teu corpo.
Dille aos teus amigos! Comparte este artigo cos teus amigos na túa rede social favorita usando os botóns sociais. Grazas!
Que é isto
Os cambios reactivos no páncreas, a pesar do formidable nome, non se producen por conta propia e non se consideran unha enfermidade separada. Son unha resposta deste órgano a certas outras enfermidades dos órganos do tracto gastrointestinal, así como aos efectos adversos que sofre o corpo dos nenos.
O propio páncreas, o segundo maior do abdome despois do fígado, proporciona dous procesos importantes: produce a insulina necesaria para a absorción de azucre e produce líquido pancreático, sen o cal o proceso dixestivo non pode ser normal.


A través dos condutos, este fluído flúe no duodeno. A condición destes condutos é de gran importancia para o páncreas. Dado que todos os órganos do tracto gastrointestinal comunícanse a través dunha rede de condutos, calquera enfermidade dun deles afecta inmediatamente ao páncreas, provocando cambios reactivos.
Crece o número de nenos cuxos médicos atopan tales cambios. Os científicos cren que esta é certa fracción do impacto dunha ecoloxía en deterioración, unha abundancia de conservantes e colorantes, incluso nos alimentos para bebés.


Causas de aparición
Os encimas que produce o páncreas só están activos cando se combinan co fluído intestinal. Non obstante, con enfermidades do sistema dixestivo, é posible unha inxección de fluído do duodeno.
O contacto con ela activa as enzimas antes do tempo antes de que entren nos intestinos. O proceso de dixestión activa non comeza onde é necesario e o páncreas esencialmente comeza a dixerir a si mesmo. Isto chámase en medicina pancreatite reactiva, e tal cambio considérase o máis común


Unha variedade de enfermidades, como gastrite, hepatite, problemas coa vesícula biliar, gastroduodenite. As razóns para o desenvolvemento de cambios reactivos no páncreas poden ser trastornos alimentarios: o bebé non come o suficientemente ben ou, pola contra, sobrea, está autorizado a abusar de comida rápida, patacas fritas, galletas e doces dubidosos con moitos colorantes e sabores.


O páncreas pode aumentar, pódense iniciar procesos patolóxicos como resposta a algunhas enfermidades infecciosas como o sarampelo ou a escarlata, envelenamento con toxinas, tomar medicamentos, especialmente para o uso prolongado de antibióticos. Ás veces, o mecanismo "inicial" que desencadea cambios reactivos son procesos patolóxicos autoinmunes no corpo.
Na infancia e na adolescencia non se exclúe un factor psicóxeno: o páncreas pode sufrir trastornos funcionais, como din, nos nervios, despois de sufrir un estrés grave.


Os cambios reactivos no páncreas só reflicten o feito da presenza doutra enfermidade, pero eles mesmos poden producir sensacións desagradables. Os nenos poden desenvolver unha síndrome de dor bastante pronunciada, a dixestión e os niveis de azucre no sangue poden aumentar.
O páncreas, propenso a tales procesos destrutivos aumenta de tamaño, pode incharse. O neno pode desenvolver vómitos, diarrea, indixestión e pódese perturbar tirando dores no abdome superior. Non obstante, na gran maioría dos casos, os cambios reactivos prodúcense sen síntomas e convértense nun "achado" nun ultrasonido do tracto dixestivo.


Os seguintes síntomas poden indicar problemas co páncreas:
Dor no abdome superior, no estómago, que se diminúe un pouco se o neno toma unha posición sentada cun lixeiro torso cara adiante.
Vómito con comida non digerida. Tal vómito non aporta alivio.
Posible aumento da temperatura corporal.


Diarrea frecuente. A materia fecal ten unha consistencia acuosa, un desagradable cheiro picante. Se hai cambios reactivos hai moito tempo presentes, entón o taburete do neno é inestable crónicamente - a diarrea substitúese polo estreñimiento e viceversa.
A boca seca, ao examinar a cavidade oral, detéctase un revestimento leitoso na lingua.


Cambio de apetito O neno comeza a comer pouco e de xeito irregular, rexeita incluso aqueles pratos que antes lle gustaban.
Burpadura regular, aumento do gas, flatulencias, balonamento.
Fatiga, diminución do ton corporal global.