Illas páncreas de Langerhans

O illote de Langerhans foi descrito por primeira vez en 1869. O descubridor destas importantes formacións situadas no páncreas (principalmente na parte caudal) foi un novo estudante de Rudolf Virchow - Paul Langerhans. Foi el quen primeiro examinou ao microscopio un grupo de células que na súa estrutura morfolóxica diferían doutros tecidos pancreáticos.
Estableceuse ademais que os illotes de Langerhans cumpren unha función endocrina. Este descubrimento foi feito por K.P. Ulezko-Stroganova. En 1889 estableceuse o vínculo entre a derrota dos illotes de Langerhans e o desenvolvemento da diabetes mellitus.
Que podería ser un illote de Langerhans?
Actualmente, esta estrutura xa foi estudada bastante ben. Agora é sabido que esta formación ten variedades. Polo momento, coñécense os seguintes:
- células alfa
- células beta
- células do delta
- celas pp
- células epsilon.
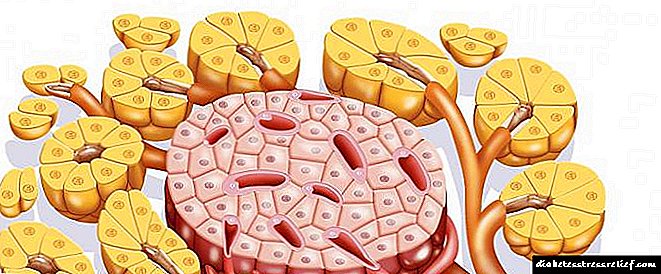
É grazas a esta diversidade que as células dos illotes de Langerhans cumpren todos os deberes que se lles asignan.
Celas alfa
Esta variedade representa arredor do 15 ao 20% de todos os illotes dispoñibles de Langerhans. A principal tarefa das células alfa é a produción de glucagón. Esta hormona ten unha natureza lipídica e é unha especie de antagonista da insulina. Cando se libera, o glucágono diríxese ao fígado, onde, ao entrar en contacto con receptores especiais, regula a produción de glicosa mediante a ruptura do glicóxeno.
Células beta
Os illotes de Langerhans desta especie son os máis comúns. Representan aproximadamente o 65 e o 80% do total. Comprobouse agora que a súa función principal é a produción dunha das hormonas máis importantes: a insulina. Esta sustancia é un antagonista do glucagón. Contribúe á activación da formación de glicóxeno e ao seu almacenamento en células hepáticas e musculares. Como resultado deste proceso, prodúcese unha diminución da cantidade de glicosa no sangue.

Células do Delta
Non son tan comúns os illotes pancreáticos de Langerhans. Só hai un 2-10% do total. Agora son coñecidas as súas características funcionais. Comprobouse que estas células sintetizan a somatostatina. A función desta sustancia bioloxicamente activa é suprimir a produción de hormona de crecemento de hormona de crecemento, tirotrópica e de hormona de crecemento. É dicir, actúa directamente sobre o hipotálamo, así como sobre a glándula pituitaria anterior.

Cada illote deste tipo de Langerhans produce polipéptido pancreático. Ata o final non se estudou a súa función. Actualmente, está imputado ás propiedades de suprimir a produción de zume pancreático. Ademais, o seu efecto contribúe á relaxación dos músculos lisos da vesícula biliar. Nos últimos anos estudouse bastante activamente a dependencia do nivel de produción dunha determinada substancia da formación de neoplasias malignas. Como resultado, comprobouse que co seu desenvolvemento, o nivel de polipéptido pancreático aumenta. Así, esta sustancia bioloxicamente activa pode considerarse un bo marcador de neoplasias malignas do páncreas.
Células Epsilon
Tales illotes de Langerhans son os máis raros. Do total, o seu número é inferior ao 1%. A principal tarefa destas células é producir unha hormona chamada grelina. Esta sustancia activa ten un gran número de funcións, pero o seu efecto regulador sobre o apetito é o máis estudado.
Sobre a patoloxía dos illotes de Langerhans
A derrota destas estruturas críticas ten un efecto negativo moi grave no corpo. No caso de que se produzan anticorpos contra illotes de Langerhans, o número destes diminúe progresivamente. A derrota de máis do 90% das células reduce a produción de insulina a un nivel críticamente baixo. O resultado é o desenvolvemento dunha enfermidade tan perigosa como a diabetes. Os anticorpos ás células dos illotes de Langerhans aparecen máis a miúdo en pacientes relativamente novos.

A pancreatite, un proceso inflamatorio no páncreas, pode danar gravemente a poboación destas células produtoras de hormonas.
Como gardar as illas?
Para iso, terás que coidar de todo o páncreas no seu conxunto. Primeiro de todo, é necesario abandonar os excesos en bebidas alcohólicas. O feito é que son todos os produtos alimentarios os que teñen máis efecto negativo no páncreas. No caso dun uso prolongado de bebidas alcohólicas, unha persoa desenvolve e progresa a pancreatite, o que co paso do tempo pode provocar danos importantes nas células dos illotes.
Ademais das bebidas alcohólicas, unha gran cantidade de alimentos ricos en graxas animais ten un efecto bastante negativo no páncreas. Neste caso, a situación agravarase se o paciente non comeu nada durante moito tempo antes da festa.

No caso de que xa exista un proceso inflamatorio crónico no tecido pancreático, é necesario consultar un especialista - terapeuta ou gastroenterólogo. Os médicos destas especialidades prescribirán un curso racional de tratamento que poida retardar significativamente o desenvolvemento de cambios patolóxicos. No futuro, cada ano, haberá que realizar un exame por ultrasóns do páncreas, que se realiza en combinación con outros órganos da cavidade abdominal. Ademais, é necesario facer unha proba de sangue bioquímica para o contido de amilase nel.
Para determinar o inicio do desenvolvemento da pancreatite crónica, ademais de estudos de laboratorio e instrumentais, a clínica tamén axudará. O principal síntoma desta enfermidade é a aparición de dor no hipocondrio esquerdo. Ao mesmo tempo, esta dor ten un carácter peculiar e prodúcese con máis frecuencia despois de comer unha gran cantidade de alimentos ricos en graxas animais. Ademais, o paciente despois dunha comida pode ser perturbado por unha constante sensación de pesadez no abdome. Todos estes síntomas o deixan rapidamente ou reducen a súa gravidade no fondo de tomar drogas que conteñen pancreatina. Entre eles, as drogas máis populares foron Creon, Mezim e Pancreatin. Se se produce un proceso inflamatorio no tecido pancreático, é mellor abandonar completamente o uso de alcol. O feito é que ata unha pequena cantidade pode agravar o proceso patolóxico, prexudicando de xeito significativo este órgano.
Que é un illote de Langerhans: destino
As células endocrinas localízanse en todo o corpo. Un dos lugares da súa acumulación é o páncreas. As illas de Langerhans están situadas na cola do órgano. Son agrupacións celulares que producen substancias bioloxicamente activas: hormonas. A importancia dos illotes de Langerhans é enorme. Consiste na produción da cantidade normal de hormonas necesarias para os procesos metabólicos. Os illotes pancreáticos de Langerhans teñen as seguintes funcións:
- Control glicémico.
- Regulación da actividade encimática.
- Participación no metabolismo das graxas.
Debido ao funcionamento normal do aparello illoteiro, non se desenvolven condicións como a diabetes mellitus e a hipoglucemia. O dano celular ocorre en inflamacións agudas e crónicas: pancreatite.
A estrutura histolóxica dos illotes
O illote de Langerhans foi descuberto no século XIX. É unha concentración de elementos endocrinos. Nos nenos, estas formacións ocupan arredor do 6% da superficie total do órgano. Á idade adulta, a parte endocrina diminúe e ascende a só o 2%. Ao redor dun millón de illotes de Langerhans sitúanse no parénquima de cola. Eles teñen o seu propio abastecemento de sangue e innervación. Cada illote está formado por lóbulos, que están cubertos por tecido conectivo. Ademais, está situado fóra das formacións endócrinas. As celas dentro dos illotes están dispostas nun mosaico. A actividade das acumulacións endocrinas é proporcionada polo vago e os nervios simpáticos. No centro do lóbulo atópanse células insulares. Baixan a glicosa no sangue. Na parte periférica dos lóbulos atópanse células alfa e delta. Os primeiros producen hormona contrainsular: o glucagón. O segundo é necesario para a regulación da actividade endócrina e exocrina.
Cales son as células dos illotes de Langerhans?
Nos illotes de Langerhans prodúcense varios tipos de células. Todos eles están implicados na liberación de substancias bioloxicamente activas: péptidos e hormonas. A maioría dos illotes de Langerhans están representados por células beta. Sitúanse no centro de cada lóbulo. Estas células son moi importantes porque producen insulina.
A segunda máis importante son as células alfa do páncreas. Ocupan a cuarta parte da illa. As células alfa son esenciais para a produción de glucagón. Esta hormona é un antagonista da insulina.
Na parte periférica dos illotes de Langerhans prodúcense células PP e delta. O número dos primeiros é de aproximadamente 1/20 da parte. A función destas formacións é a produción dun polipéptido pancreático. As células Delta son necesarias para producir somatostatina. Esta sustancia está implicada na regulación do metabolismo dos carbohidratos.
As células do illote son difíciles de rexenerar. Polo tanto, cando estas estruturas están danadas, moitas veces é imposible restaurar a súa función.
Actividade hormonal dos illotes de Langerhans
A pesar de que o illote de Langerhans é pequeno e ocupa só unha pequena parte do páncreas, a importancia deste fragmento é grande. Nel, a formación das hormonas máis importantes implicadas nos procesos metabólicos. As illas Langerhans producen insulina, glucagón, somatostatina e polipéptido pancreático.
Os 2 primeiros hormonas son necesarios para a vida. A insulina desencadea a descomposición da glicosa en compostos moleculares máis pequenos. Como resultado, os niveis de azucre no sangue son reducidos. Ademais, a insulina está implicada no metabolismo das graxas. Debido á acción desta hormona, o glicóxeno acumúlase no tecido hepático e muscular. A insulina ten un efecto anabólico no metabolismo xeral, é dicir, acelera todos os procesos.
O glágono ten o efecto contrario. Esta hormona prodúcese nunha cantidade menor en comparación coa insulina. Está implicado na gluconeoxénese. O azucre é necesario no corpo, xa que é unha fonte de enerxía.
A somatostatina regula a produción de enzimas e hormonas dixestivas. Baixo a influencia desta sustancia, a produción de glucagón e insulina redúcese. Hai moi poucas células PP nos illotes de Langerhans, pero o polipéptido pancreático é necesario para o corpo. Está implicado na regulación da secreción de glándulas dixestivas (fígado, estómago). Con falta de actividade hormonal, aparecen enfermidades graves.
Danos no páncreas endócrino
Por diversas razóns pode producirse a interrupción da actividade das illas das illas. Moitas veces o fracaso destas estruturas refírese a anomalías conxénitas (patoloxías xenéticas). As lesións adquiridas dos illotes de Langerhans desenvólvense debido a infeccións virais e bacterianas, intoxicación crónica con alcohol, enfermidades neurolóxicas.
A deficiencia de insulina leva a diabetes tipo 1. Esta enfermidade ocorre na infancia e idade nova. Un aumento da glicosa no sangue leva a danos nos vasos sanguíneos e nos nervios. Con unha deficiencia doutras illas, desenvólvese un estado hipoglucémico, aumento da produción de zumes dixestivos. O aumento da produción de hormonas prodúcese con tumores benignos da cola do páncreas.
Transplante de illote de Langerhans
Un método para tratar a diabetes é a terapia substitutiva pola insulina. Nos últimos anos desenvolvéronse métodos alternativos. Estes inclúen a introdución de páncreas artificial e o transplante de células de illote. Na práctica, resultou que as estruturas produtoras de hormonas están radicadas no novo corpo. Neste caso, o metabolismo dos carbohidratos pode recuperarse por completo. O transplante de illotes de Langerhans aínda non recibiu unha aplicación xeneralizada na práctica.
Illas pancreáticas (Langerhans)
O páncreas está composto por partes exocrinas e endocrinas. A parte exocrina descríbese na sección "Órganos dixestivos". A parte endócrina está formada por grupos de illotes pancreáticos (illotes de Langerhans), que están formados por cúmulos celulares ricos en capilares. O número total de illas varía entre 1-2 millóns (1-2% da masa de toda a glándula), e o diámetro de cada unha está dentro das micras. Trátase dun complexo aparato intra-secretorio, composto por agrupacións ovais de células endocrinas de varios tipos: a hormona do glucagón, un regulador do metabolismo dos carbohidratos e do metabolismo da graxa (tamén está formada no tracto gastrointestinal) está formada en células alfa, e a insulina é un regulador do metabolismo dos carbohidratos nas células beta, metabolismo das proteínas e metabolismo da graxa, nas células D (células definitivas), ao parecer, sintetízanse tres hormonas: somatostatina, pancreagastrina e secretina. As células do illote conteñen moitos gránulos recubertos por membrana. Predominan as células beta (60-80%), as células alfa do 10 ao 30%), as células D - aproximadamente o 10%).
Os illotes pancreáticos responsables da súa función endocrina están espallados polo parénquima do páncreas. Cada illa madura, ademais de células alfa, beta e delta, contén células PP (producen polipéptido pancreático).
Todos os tipos de células producen pequenas cantidades doutros péptidos bioloxicamente activos.
Os illotes en desenvolvemento conteñen células inmaturas que segregan unha serie de hormonas péptidos adicionais, incluíndo gastrina, VIP, ACTH.
Un tumor pode xurdir de calquera tipo de célula.
Os tumores das células dos illotes normalmente segregan unha ou varias hormonas e manifestan síndromes característicos (táboa 95.2).
Que son os illotes de Langerhans
Os illotes de Langerhans situados no páncreas son unha acumulación de células endocrinas responsables da produción de hormonas. A mediados do século XIX, o científico Paul Langerhansk descubriu grupos enteiros destas células, polo que os cúmulos recibiron o seu nome.
Durante o día, os illotes producen 2 mg de insulina.
As células do illote concéntranse principalmente na rexión caudal do páncreas. A súa masa é do 2% do peso total da glándula. O número total de illotes do parénquima é aproximadamente.
Un dato interesante é que nos recentemente nados, a masa dos illotes ocupa o 6% do peso do páncreas.
Co paso dos anos, diminúe a proporción de estruturas do corpo que teñen actividade endocrina do páncreas. Os 50 anos de existencia humana só quedan o 1-2% das illas
De que células están feitos os clústers?
Os illotes de Langerhans teñen células con distinta funcionalidade e morfoloxía.
O páncreas endócrino consiste en:
- células alfa que producen glucagóns. A hormona é un antagonista da insulina e aumenta os niveis de azucre no sangue. As células alfa ocupan o 20% das restantes celas,
- As células beta son responsables da síntese de ameline e insulina, ocupan o 80% do peso do illote,
- a produción de somatostatina, que pode inhibir o segredo doutros órganos, é proporcionada por células delta. A súa masa é do 3 ao 10%,
- As células PP son necesarias para a produción de polipéptido pancreático. A hormona aumenta a función secretora do estómago e suprime a secreción do parénquima,
- A ghrelin, que é a responsable da aparición de fame nunha persoa, é producida por células epsilon.
Como se organizan as illas e para que se destinan
A principal función que realizan os illotes de Langerhans é manter o nivel correcto de carbohidratos no corpo e controlar outros órganos endocrinos. As illas están innervadas por nervios simpáticos e vagos e abastecen de sangue.
Os illotes de Langerhans no páncreas teñen unha estrutura complexa. De feito, cada un deles é unha educación funcional activa e completa. A estrutura da illa proporciona un intercambio entre substancias bioloxicamente activas do parénquima e outras glándulas. Isto é necesario para a secreción coordinada de insulina.
As células dos illotes mestúranse entre si, é dicir, están dispostas en forma de mosaico. O illote maduro no páncreas ten a organización adecuada. O illote está formado por lóbulos que rodean o tecido conectivo, os capilares sanguíneos pasan por dentro das células.
As células beta están situadas no centro dos lóbulos, mentres que as células alfa e delta sitúanse na sección periférica. Polo tanto, a estrutura dos illotes de Langerhans depende completamente do seu tamaño.
Por que se forman anticorpos contra illotes? Cal é a súa función endocrina? Resulta que o mecanismo de interacción das células dos illotes desenvolve un mecanismo de retroalimentación e, a continuación, estas células afectan a outras células situadas nas proximidades.
- A insulina activa a función das células beta e inhibe as células alfa.
- As células alfa activan o glucagón e actúan sobre as células delta.
- A somatostatina inhibe o traballo das células alfa e beta.
Importante! En caso de fracaso dos mecanismos inmunitarios, fórmanse corpos inmunes dirixidos contra células beta. As células son destruídas e levan a unha terrible enfermidade chamada diabetes mellitus.
Que é un transplante e por que se precisa
Unha alternativa digna para transplantar un parénquima da glándula é o transplante dun aparello illote. Neste caso non é necesaria a instalación dun órgano artificial. Un transplante ofrece aos diabéticos a posibilidade de restaurar a estrutura das células beta e non é necesario un transplante de páncreas na súa totalidade.
Con base en estudos clínicos, demostrouse que en pacientes con diabetes mellitus tipo 1, que doaron células de illote, a regulación dos niveis de hidratos de carbono está restaurada completamente. Para evitar o rexeitamento do tecido doador, estes pacientes sometéronse a unha potente terapia inmunosupresora.
Para restaurar os illotes, hai outro material: células nai. Dado que as reservas de células do doador non son ilimitadas, esta alternativa é moi relevante.
É moi importante para o corpo restaurar a susceptibilidade do sistema inmune, se non, as células recentemente transplantadas serán rexeitadas ou destruídas ao cabo dun tempo.
Hoxe a terapia rexenerativa está a desenvolverse rapidamente, ofrece novas técnicas en todas as áreas. O xenotransplante tamén é prometedor: un transplante humano dun páncreas de porco.
Os extractos de parénquima de porco usáronse para tratar a diabetes incluso antes de que se descubrise insulina. Resulta que as glándulas humanas e porcinas diferéncianse só nun aminoácido.
Dado que a diabetes se produce como consecuencia dos danos nos illotes de Langerhans, o seu estudo ten grandes perspectivas para o tratamento eficaz da enfermidade.
Funcións e patoloxía dos illotes de Langerhans: falla de hormonas secretadas 🏥💉
O tecido pancreático está representado por dous tipos de formacións celulares: o acino, que produce encimas e participa na función dixestiva, e o illote de Langerhans, cuxa principal función é sintetizar hormonas.
Na glándula hai poucos illotes: compoñen o 1-2% da masa total do órgano. As células dos illotes de Langerhans varían en estrutura e función. Hai 5 tipos deles. Secrean substancias activas que regulan o metabolismo dos carbohidratos, a dixestión e poden participar na resposta ás reaccións ao estrés.
Tipos de illas e as súas funcións
As células OL difiren por estrutura morfolóxica, funcións realizadas e localización. No interior das illas teñen un arranxo de mosaicos. Cada illote ten unha organización organizada. No centro atópanse células que segregan insulina. Nos bordos: células periféricas, o número do cal depende do tamaño da OL. A diferenza da acini, a OL non contén os seus condutos: as hormonas entran no torrente sanguíneo directamente polos capilares.
Hai 5 tipos principais de células OL. Cada un deles sintetiza un certo tipo de hormona, regulando a dixestión, carbohidratos e metabolismo proteico:
Illa páncreas de Langerhans. Illas Langerhans: tipos de células, características e estrutura
O páncreas considérase un dos órganos vitais. Non só participa activamente no proceso de dixerir alimentos, senón que tamén ten funcións endocrinas. A secreción interna realízase grazas a células especiais situadas na cola desta formación anatómica. O lugar onde se producen hormonas pancreáticas denomínase illote de Langerhans. Esta formación anatómica ten unha grande importancia funcional. Grazas a iso, proporciona o metabolismo dos carbohidratos.

Que patoloxías xorden no aparello illoteiro?
Moitos dos nosos lectores están contentos co cambio despois de derrotar a pancreatite. É o que di Galina Savina: "O único remedio eficaz contra a pancreatite foi un remedio natural: fixen 2 culleres de sopa para a noite ..."
A derrota das células OL leva graves consecuencias. Co desenvolvemento do proceso autoinmune e o desenvolvemento de anticorpos (AT) ás células OL, o número de todos estes elementos estruturais diminúe drasticamente. A derrota do 90% das células vén acompañada dunha forte diminución da síntese de insulina, o que leva á diabetes mellitus. O desenvolvemento de anticorpos contra as illas do páncreas prodúcese principalmente nos mozos.
A pancreatite, un proceso inflamatorio nos tecidos do páncreas, leva a graves consecuencias en conexión cos danos nos illotes. Moitas veces procede dunha forma severa en forma de necrose pancreática, na que hai unha morte total de células do órgano.
Determinación de anticorpos contra illotes de Langerhans
Se, por algún motivo, se produce un mal funcionamento no corpo e comeza a produción activa de anticorpos contra os seus propios tecidos, isto orixina consecuencias tráxicas. Cando as células beta están expostas a anticorpos, a diabetes mellitus tipo I está asociada a unha produción insuficiente de insulina. Cada tipo de anticorpo xerado actúa contra un tipo específico de proteína. No caso dos illotes de Langerhans, son estruturas de células beta responsables da síntese da insulina. O proceso continúa progresivamente, as células morren por completo, o metabolismo dos carbohidratos queda interrompido e, coa nutrición normal, o paciente pode morrer de fame debido a cambios irreversibles nos órganos.
Desenvolvéronse métodos de diagnóstico para determinar a presenza de anticorpos contra a insulina no corpo humano. As indicacións para este estudo son:
- antecedentes familiares de obesidade,
- calquera patoloxía do páncreas, incluídas lesións,
- infeccións graves: principalmente virales, que poden desencadear o desenvolvemento dun proceso autoinmune,
- estrés grave, tensión mental.
Hai 3 tipos de anticorpos polos que se diagnostica diabetes tipo I:
- ácido glutámico descarboxilase (un dos aminoácidos esenciais do corpo),
- para desenvolver insulina,
- ás células OL.
Trátase de marcadores específicos peculiares que se deben incluír no plan de exame de pacientes con factores de risco existentes. Do alcance dos estudos, a identificación de anticorpos contra o compoñente de aminoácido glutamínico é un signo diagnóstico precoz da diabetes. Aparecen cando aínda faltan os signos clínicos da enfermidade. Están determinados principalmente a unha idade nova e pódense usar para identificar persoas con predisposición ao desenvolvemento da enfermidade.
Transplante de células de illote
O transplante de células OL é unha alternativa ao transplante do páncreas ou a súa parte, así como a instalación dun órgano artificial. Isto débese á alta sensibilidade e tenrura do tecido pancreático a calquera efecto: é facilmente ferido e dificilmente restaura as súas funcións.
O transplante de illote permite hoxe tratar a diabetes mellitus tipo I nos casos en que a terapia de substitución de insulina chegou aos seus límites e resulta ineficaz. O método foi usado por especialistas canadenses por primeira vez e consiste na introdución de células doantes endocrinas saudables na vea do portal do fígado por medio dun catéter. Pretende que as túas propias células beta funcionen tamén.
Debido ao funcionamento do transplantado, sintetízase gradualmente a cantidade de insulina necesaria para manter un nivel normal de glicosa no sangue. O efecto prodúcese rapidamente: cunha operación exitosa, despois de dúas semanas o estado do paciente comeza a mellorar, a terapia de reposición desaparece, o páncreas comeza a sintetizar de xeito independente a insulina.
O perigo da cirurxía é o rexeitamento das células transplantadas. Utilízanse materiais cadavéricos, que son seleccionados coidadosamente segundo todos os parámetros de compatibilidade do tecido. Xa que hai uns 20 tales criterios, os anticorpos presentes no corpo poden levar á destrución do tecido pancreático. Polo tanto, un papel importante xoga unha medicación adecuada dirixida a reducir as respostas inmunes. Os fármacos son seleccionados de xeito que bloquear selectivamente algúns deles, afectando á produción de anticorpos ás células dos illotes transplantados de Langerhans. Isto minimiza o risco para o páncreas.
Na práctica, o transplante de células pancreáticas na diabetes mellitus tipo I demostra bos resultados: non houbo mortes rexistradas despois de tal operación. Un certo número de pacientes reduciu significativamente a dose de insulina e parte dos pacientes operados deixou de necesitalo. Restablecéronse outras funcións perturbadas do órgano e mellorouse o estado de saúde. Unha parte significativa volveu a un estilo de vida normal, o que nos permite esperar a un prognóstico máis favorable.
Do mesmo xeito que co transplante doutros órganos, a cirurxía do páncreas, ademais do rexeitamento, é perigosa por outros efectos secundarios debido á violación de distintos graos de actividade secretora do páncreas. En casos graves, isto leva a:
- a diarrea pancreática,
- a náuseas e vómitos
- ata deshidratación grave,
- a outros síntomas dispépticos,
- a esgotamento xeral.
Despois do procedemento, o paciente debe recibir continuamente drogas inmunosupresoras ao longo da súa vida para evitar o rexeitamento de células estranxeiras. A acción destes fármacos está dirixida a reducir as respostas inmunitarias - a produción de anticorpos. Á súa vez, a falta de inmunidade aumenta o risco de desenvolver calquera infección, incluso simple, que poida ser complicada e causar consecuencias graves.
A investigación sobre o transplante de páncreas dun porco está en curso - xenograft. Sábese que a anatomía da glándula e a insulina porcina son as máis próximas ao ser humano e difiren dela nun aminoácido. Antes do descubrimento da insulina, empregouse extracto pancreático de porco no tratamento da diabetes mellitus grave.
Por que teñen un transplante?
O tecido pancreático danado non se repara. En casos de diabetes mellitus complicado, cando o paciente está en altas doses de insulina, unha intervención cirúrxica salva ao paciente, dá a posibilidade de restaurar a estrutura das células beta. En varios estudos clínicos, estas células foron transplantadas a partir de doantes. Como resultado, instaurouse a regulación do metabolismo dos carbohidratos. Pero, ademais, os pacientes teñen que realizar unha potente terapia inmunosupresora para que o tecido doante non sexa rexeitado.
Non todos os pacientes con diabetes mellitus tipo I móstranse transplantados de células. Hai indicios estritos:
- a falta de resultados do tratamento conservador aplicado,
- resistencia á insulina
- trastornos metabólicos pronunciados no corpo,
- complicacións graves da enfermidade.
Onde se realiza a operación e canto custa?
O procedemento de substitución de illotes de Langerhans realízase ampliamente nos Estados Unidos, tratando así calquera tipo de diabetes nas fases iniciais. Un dos institutos para a investigación da diabetes en Miami está a facelo. Non é posible curar completamente a diabetes deste xeito, pero conséguese un bo efecto terapéutico e minimízanse os riscos de complicacións graves.
O prezo de tal intervención é de aproximadamente 100 mil dólares. A rehabilitación postoperatoria e a terapia inmunosupresora oscilan entre os 5 e os 20 miles. O custo deste tratamento despois da cirurxía depende da resposta do corpo ás células transplantadas.
Case inmediatamente despois da manipulación, o páncreas comeza a funcionar normalmente de forma independente e gradualmente o seu traballo mellora. O proceso de recuperación leva aproximadamente 2 meses.
COMO ESCOLTAR PANCREATIS PORQUE?
Para a prevención e o tratamento de enfermidades pancreáticas, os nosos lectores recomendan o té monástico. Unha composición única, que inclúe 9 plantas medicinais útiles para o páncreas, cada unha delas non só se complementan, senón que potencian as accións dun outro. Usándoo, non só elimina todos os síntomas da inflamación da glándula, senón que tamén se librará da causa da súa aparición para sempre.
- deixar de alcohol e fumar,
- a exclusión da comida lixo
- actividade física
- minimizando o estrés agudo e a sobrecarga mental.
O maior dano ao páncreas é causado polo alcol: destrúe o tecido pancreático, leva á necrose pancreática, a morte total de todo tipo de células do órgano que non se poden restaurar.
O consumo excesivo de alimentos graxos e fritos leva consecuencias similares, especialmente se isto sucede nun estómago baleiro e regularmente. A carga no páncreas aumenta significativamente, aumenta o número de enzimas que son necesarias para a dixestión dunha gran cantidade de graxa e esgota o órgano. Isto leva a fibrosis e cambios nas restantes células da glándula.
Por iso, co máis mínimo signo de disfunción dixestiva, recoméndase consultar a un gastroenterólogo ou terapeuta co obxectivo de corrixir puntualmente os cambios e prevención precoz das complicacións.
Ignorar o tratamento inadecuado da pancreatite pode causar consecuencias terribles:
- diabetes mellitus
- insuficiencia hepática e renal,
- oncoloxía, que ameaza coa eliminación parcial ou completa do páncreas.
Sen esquecer, as dietas estritas, a inxestión constante de encimas e os períodos de exacerbación, cando non hai forza para vivir. "Pero esquecer a pancreatite é sempre posible", di o xefe gastroenterólogo da Federación Rusa.
Antecedentes históricos
Paul Langerhans, como estudante de medicina, traballando con Rudolf Virchow, en 1869, describiu agrupamentos de células no páncreas que eran diferentes do tecido circundante, máis tarde nomeado por el. En 1881, K.P. Ulezko-Stroganova sinalou por primeira vez o papel endocrino destas células. A función incremental do páncreas demostrouse en Estrasburgo (Alemaña) na clínica do maior diabetólogo Naunin Mering e Minkowski en 1889; descubriuse a diabetes pancreática e comprobouse por primeira vez o papel do páncreas na súa patoxénese.O científico ruso L. V. Sobolev (1876-1919) na súa tese "Sobre a morfoloxía do páncreas con ligación do seu conduto na diabetes e algunhas outras condicións" demostrou que a ligación do conduto excretor do páncreas leva ao departamento atinoso (exocrino), mentres que Os illotes do páncreas permanecen intactos. Con base nos experimentos, L. V. Sobolev chegou á conclusión: "A función dos illotes páncreas é a regulación do metabolismo dos carbohidratos no corpo. A morte de illotes páncreas e a perda desta función provoca unha enfermidade dolorosa: a diabetes mellitus ".
No futuro, grazas a unha serie de estudos realizados por fisiólogos e fisiopatólogos en varios países (pancreatectomía, necrose selectiva de células beta pancreáticas do composto químico aloxano), obtívose nova información sobre a función incremental do páncreas.
En 1907, Lane & Bersley (Universidade de Chicago) mostraron unha diferenza entre os dous tipos de illas, que chamaron tipo A (células alfa) e tipo B (células beta).
En 1909, o investigador belga Jan de Meyer propuxo chamar ao produto da secreción de células beta dos illotes da insulina Langerhans (do lat. insula - illote). Non obstante, non se puido detectar evidencia directa da produción de hormonas que afecte ao metabolismo dos carbohidratos.
En 1921, o mozo cirurxián canadense Frederick Bunting e o seu axudante médico de medicina Charles Best lograron illar insulina no laboratorio de fisioloxía do profesor J. Macleod da Universidade de Toronto.
En 1962, Marlin et al descubriron que os extractos de auga do páncreas poden aumentar a glicemia. A sustancia causante da hiperglicemia chamouse "factor glicogenolítico hiperglicémico". Era o glucagón: un dos principais antagonistas fisiolóxicos da insulina.
En 1967, Donatan Steiner et al (Universidade de Chicago) descubriron unha proteína precursora da insulina proxenitora. Demostraron que a síntese da insulina polas células beta comeza coa formación dunha molécula de proinsulina, da que posteriormente, segundo sexa necesario, se escinde o péptido C e a molécula de insulina.
En 1973, John Ensik (Universidade de Washington), así como unha serie de científicos de América e Europa, levaron a cabo traballos de purificación e síntese de glucagón e somatostatina.
En 1976, Gudworth e Bottaggo descubriron un defecto xenético nunha molécula de insulina ao descubrir dous tipos de hormonas: normal e anormal. este último é un antagonista da insulina normal.
En 1979, grazas á investigación de Lacy & Kemp e coautores, fíxose posible transplantar illotes individuais e células beta, foi posible separar os illotes da parte exocrina do páncreas e transplantar nun experimento. En 1979-1980 durante o transplante de células beta, superouse unha barreira específica da especie (implantáronse células de animais de laboratorio sans nun animal enfermo dunha especie diferente).
En 1990, realizouse por primeira vez un transplante de células de illote páncreas para un paciente con diabetes.
Que hormonas produce o páncreas?
O páncreas participa principalmente na produción de zumes dixestivos, consistentes en poderosos encimas. As enzimas son liberadas no intestino delgado despois de comer para dixerir os alimentos entrantes.
O ferro tamén produce varias hormonas que controlan o nivel de glicosa no sangue.
A glándula produce hormonas a partir de células endocrinas - estas células reúnense en racimos coñecidos como illotes de Langerhans e controlan coa súa axuda o que ocorre no sangue.
As células poden liberar hormonas directamente ao sangue cando sexa necesario.
En particular, cando o azucre no sangue aumenta, as células producen hormonas, en particular insulina.
Así, o páncreas produce a hormona insulina.
Esta hormona axuda ao corpo a baixar os niveis de glicosa no sangue e dirixe o azucre cara á graxa, o músculo, o fígado e outros tecidos do corpo, onde se pode usar para xerar enerxía cando sexa necesario.
As células alfa dos illotes de Langerhans producen outra importante hormona, o glucagón. Ten o efecto contrario da insulina, axudando a liberar enerxía no sangue, aumentando o azucre no sangue.
Glucagón e insulina traballan xuntos para controlar o equilibrio de glicosa no sangue.
Característica xeral

O principal traballo do páncreas é a produción de encimas pancreáticas. Regula coa súa axuda os procesos de dixestión.
Eles axudan a descompoñer as proteínas, graxas e carbohidratos que veñen cos alimentos. Máis do 97% das células das glándulas son responsables da súa produción.
E só preto do 2% do seu volume está ocupado por tecidos especiais, chamados "illotes de Langerhans". Son pequenos grupos de células que producen hormonas.
Estes racimos están situados de xeito uniforme en todo o páncreas.
As células da glándula endocrina producen algunhas hormonas importantes. Teñen unha estrutura e fisioloxía especiais.
Estas partes da glándula onde se atopan os illotes de Langerhans non teñen condutos excretores. Só unha gran cantidade de vasos sanguíneos, onde as hormonas recibidas directamente, o rodean.
Con varias patoloxías do páncreas, estes racimos de células endocrinas adoitan ser danados. Por mor disto, a cantidade de hormonas producidas pode diminuír, o que afecta negativamente á condición xeral do corpo.
A estrutura dos illotes de Langerhans é heteroxénea. Os científicos dividiron todas as células que as compoñen en 4 tipos e descubriron que cada unha produce certas hormonas:
- aproximadamente o 70% do volume de illotes de Langerhans está ocupado por células beta que sintetizan a insulina,
- en segundo lugar en importancia son as células alfa, que constitúen o 20% destes tecidos, producen glucagón,
- As células do delta producen somatostatina, constitúen menos do 10% da superficie dos illotes de Langerhans,
- menos de todo, hai células PP que son responsables da produción de polipéptido pancreático,
- ademais, en pequena cantidade, a parte endócrina do páncreas sintetiza outras hormonas: gastrina, tiroliberina, amilina, péptido c.
Posibles problemas hormonais
Entre as comidas, o páncreas non produce insulina e isto permite que o corpo libere gradualmente as reservas de enerxía almacenadas de volta ao sangue segundo sexa necesario.
Os niveis de glicosa no sangue permanecen moi estables en calquera momento, o que permite que o corpo teña un fluxo constante de enerxía. Esta enerxía é necesaria para el para o metabolismo, exercicio e en forma de "combustible" para o cerebro, que "funciona" na glicosa.
Isto asegura que o corpo non morre de fame entre as comidas.
Así mesmo, as hormonas liberadas en períodos de estrés agudo, como a adrenalina, paran a liberación de insulina, dando lugar a un aumento da glicosa no sangue.
Cando as células do páncreas que producen insulina vólvense ineficaces ou deixan de funcionar completamente e non producen insulina suficiente, provocan diabetes.
Esta é a principal hormona pancreática que ten un grave efecto no metabolismo dos carbohidratos no corpo. É el quen é o responsable da normalización dos niveis de glicosa e da taxa de asimilación por distintas células. É pouco probable que unha persoa común, lonxe da medicina, saiba cales son as hormonas que produce o páncreas, pero todo o mundo sabe sobre o papel da insulina.

Esta hormona é producida por células beta, que se atopan bastante nos illotes de Langerhans. Non se produce en ningún outro lugar do corpo. E a medida que unha persoa envellece, estas células morren gradualmente, polo que a cantidade de insulina diminúe. Isto pode explicar o feito de que o número de persoas con diabetes aumenta coa idade.
A hormona insulina é un composto proteico - un polipéptido curto. Non se produce constantemente do mesmo xeito.
Estimula a produción dun aumento da cantidade de azucre no sangue. De feito, sen insulina, a glicosa non pode ser absorbida polas células da maioría dos órganos.
E as súas principais funcións son precisamente que para acelerar a transferencia de moléculas de glicosa ás células. Trátase dun proceso bastante complexo, dirixido a asegurar que a glicosa non estea presente no sangue, senón que flúe cara a onde realmente é necesario - para garantir o funcionamento das células.
O papel das hormonas
A insulina, a principal hormona do páncreas, está ben regulada nun corpo humano saudable para equilibrar a inxestión de alimentos e as necesidades metabólicas do corpo.
A insulina regula o metabolismo, favorecendo a absorción de hidratos de carbono. A glicosa absorbida polos tecidos convértese en glicóxeno mediante glicoxénese, ou en graxas (triglicéridos) mediante lipoxénese.
A acción da hormona a nivel de metabolismo humano inclúe:
- aumento do consumo celular de certas substancias, máis notable na absorción de glicosa por músculos e tecido adiposo (aproximadamente dous terzos das células do corpo),
- aumentou a replicación de ADN e a síntese de proteínas controlando a captación de aminoácidos,
- cambios na actividade de numerosos encimas.
As accións da insulina, directa e indirecta:
- estimulación da captación de glicosa: a insulina reduce a concentración de glicosa no sangue debido á indución da absorción de glicosa por parte da célula,
- induce a síntese de glicóxeno - cando os niveis de glicosa son altos, a insulina induce a formación de glicóxeno activando a enzima hexokinase. Ademais, a insulina activa as encimas fosfofructocinase e glicóxeno sintasas, responsables da síntese de glicóxeno,
- aumento da captación de potasio: estimulación das células para aumentar o contido de auga intracelular,
- diminución da gluconeoxénese e glicogólólise, o que reduce a produción de glicosa a partir de substratos non hidratos de carbono, principalmente no fígado,
- aumento da síntese de lípidos: a insulina fai que as células graxas teñan glicosa no sangue, o que se converte en triglicéridos; unha diminución da insulina provoca o efecto contrario,
- aumento da esterificación dos ácidos graxos: provocar tecido adiposo para sintetizar graxas neutras (por exemplo, triglicéridos), unha diminución da insulina provoca o efecto contrario,
- diminución da lipólise: o proceso de dividir as graxas nos seus ácidos graxos constituíntes pola acción do encima lipase
- diminución da proteólise - redución da proteína,
- diminución da autofagia: diminución do nivel de degradación dos orgánulos danados,
- aumento da absorción de aminoácidos: provoca que as células absorban aminoácidos circulantes, unha diminución da insulina inhibe a absorción,
- tonificación muscular arterial: obriga a relaxarse os músculos da parede arterial, aumentando o fluxo sanguíneo, especialmente nas micro arterias, unha diminución da insulina permite que o músculo se contraia,
- aumento da secreción de ácido clorhídrico das células parietales no estómago,
- diminución da excreción renal de sodio.

A insulina afecta tamén a outras funcións do corpo, como o cumprimento vascular e a capacidade cognitiva. Unha vez que a insulina entra no cerebro humano, mellora a aprendizaxe e os beneficios da memoria verbal humana.
A hormona tamén ten un efecto estimulante na liberación da hormona gonadotropina do hipotálamo, o que favorece a función da reprodución.
Supostamente, as hormonas polipéptidos e somatostatina producidas polo páncreas xogan un papel na regulación e na afinación das células produtoras de insulina e glucagón.
Esta é a segunda hormona pancreática máis importante. Produce células alfa, que ocupan arredor do 22% do volume dos illotes de Langerhans. En estrutura, é similar á insulina, tamén é un polipéptido curto. Pero a función cumpre exactamente o contrario. Non reduce, senón que aumenta o nivel de glicosa no sangue, estimulando a súa saída dos sitios de almacenamento.
O páncreas segrega glucagón cando diminúe a cantidade de glicosa no sangue. Despois de todo, xunto coa insulina inhiben a súa produción. Ademais, a síntese de glucagón aumenta se hai unha infección no sangue ou un aumento dos niveis de cortisol, cun aumento da actividade física ou un aumento da cantidade de proteína.
Polipéptido pancreático
Hai aínda menos hormonas pancreáticas importantes, que se producen moi pouco. Un deles é un polipéptido pancreático.
Foi descuberta recentemente, polo que as súas funcións aínda non se comprenden completamente. Esta hormona é producida só polo páncreas - as súas células PP, así como nos condutos.

Ela segrega ao comer unha gran cantidade de alimentos proteicos ou graxa, con maior esforzo físico, fame, así como con hipoglucemia grave.
Cando esta hormona entra no torrente sanguíneo, a produción de enzimas pancreáticas queda bloqueada, a liberación de bile, trypsina e bilirrubina é máis lenta, así como a relaxación dos músculos da vesícula biliar. Resulta que o polipéptido pancreático garda encimas e evita a perda de bilis.
Ademais, regula a cantidade de glicóxeno no fígado. Nótase que con obesidade e algunhas outras patoloxías metabólicas, obsérvase unha falta desta hormona.
E un aumento do seu nivel pode ser un signo de diabetes mellitus ou de tumores dependentes de hormonas.
Disfunción hormonal
Os procesos inflamatorios e outras enfermidades do páncreas poden danar as células nas que se producen as hormonas. Isto leva á aparición de diversas patoloxías asociadas a trastornos metabólicos. Na maioría das veces, coa hipofunción das células endocrinas, obsérvase unha falta de insulina e desenvólvese diabetes mellitus. Por iso, a cantidade de glicosa no sangue aumenta e non pode ser absorbida polas células.
Para o diagnóstico de patoloxías pancreáticas endocrinas, utilízase unha proba de sangue e orina para a glicosa. É moi importante consultar un médico para facer un exame coa menor sospeita de disfunción deste órgano, xa que nas fases iniciais é máis sinxelo tratar calquera patoloxía.
Unha simple determinación da cantidade de glicosa no sangue non sempre indica o desenvolvemento da diabetes. Se se sospeita desta enfermidade, faise unha proba de bioquímica, probas de tolerancia á glicosa e outras.
Pero a presenza de glicosa nos ouriños é un signo dun forte curso de diabetes.
A falta doutras hormonas pancreáticas é menos frecuente. A maioría das veces isto ocorre na presenza de tumores dependentes de hormonas ou a morte dun gran número de células endocrinas.
O páncreas realiza funcións moi importantes no corpo. Non só proporciona unha dixestión normal. As hormonas producidas polas súas células son necesarias para normalizar a cantidade de glicosa e asegurar o metabolismo dos carbohidratos.
Neste artigo, diremosche que células forman parte dos illotes do páncreas? Cal é a súa función e que hormonas segregan?
Un pouco de anatomía
No tecido pancreático non só hai acini, senón tamén illotes de Langerhans. As células destas formacións non producen encimas. A súa función principal é producir hormonas.
Estas células endocrinas descubríronse por primeira vez no século XIX. O científico en honor do seu nome a estas entidades era entón un estudante.
No ferro non hai tantas illas. Entre a masa total dun órgano, as zonas de Langerhans comprenden o 1-2%. Non obstante, o seu papel é grande. As células da parte endocrina da glándula producen 5 tipos de hormonas que regulan a dixestión, o metabolismo dos carbohidratos e a resposta ás reaccións ao estrés. Coa patoloxía destas zonas activas, está a desenvolverse unha das enfermidades máis comúns do século XXI: a diabetes mellitus. Ademais, a patoloxía destas células provoca a síndrome de Zollinger-Ellison, a insulina, o glucoganoma e outras enfermidades raras.
Hoxe sábese que os illotes do páncreas teñen 5 tipos de células. A continuación falaremos máis sobre as súas funcións.
De que células son os illotes?
As illotes pancreáticas non son unha acumulación das mesmas estruturas celulares, inclúen células que difiren en funcionalidade e morfoloxía. O páncreas endócrino está composto por células beta, a súa gravidade específica total é de arredor do 80%, segregan amelina e insulina.
As células alfa pancreáticas producen glucagón. Esta sustancia actúa como antagonista da insulina, contribúe a un aumento da glicosa no sistema circulatorio. Ocupan arredor dun 20% en relación á masa total.
 Glucagon ten unha ampla funcionalidade. Afecta a produción de glicosa no fígado, estimula a descomposición do tecido adiposo, reduce a concentración de colesterol no corpo.
Glucagon ten unha ampla funcionalidade. Afecta a produción de glicosa no fígado, estimula a descomposición do tecido adiposo, reduce a concentración de colesterol no corpo.
Ademais, esta sustancia promove a rexeneración das células do fígado, axuda á insulina a saír do corpo e aumenta a circulación sanguínea nos riles. A insulina e o glucagón teñen funcións diferentes e opostas. Outras substancias como a adrenalina, a hormona do crecemento, o cortisol axudan a regular esta situación.
As células de Langerhans pancreáticas están compostas polos seguintes agrupamentos:
- A acumulación de "delta" proporciona a secreción de somatostatina, que pode inhibir a produción doutros compoñentes. Da masa total desta sustancia hormonal é aproximadamente do 3-10%,
- As células PP son capaces de secretar péptido pancreático, o que aumenta a secreción gástrica e suprime a actividade excesiva do órgano do sistema dixestivo,
- O clúster Epsilon sintetiza unha sustancia especial responsable da sensación de fame.
Illas Langerhans é un microorganismo complexo e multifuncional que ten certo tamaño, forma e distribución característica de compoñentes endocrinos.
É unha arquitectura celular que afecta ás conexións intercelulares e á regulación paracrina, o que axuda a liberar insulina.
A estrutura e funcionalidade dos illotes do páncreas
O páncreas é un órgano bastante sinxelo en termos de estrutura, pero a súa funcionalidade é bastante extensa. O órgano interno produce a hormona insulina, que regula o azucre no sangue. Se se observa a súa insuficiencia relativa ou absoluta, diagnostícase patoloxía: diabetes mellitus tipo 1.
Dado que o páncreas pertence ao sistema dixestivo, participa activamente no desenvolvemento de encimas pancreáticas que contribúen á descomposición de carbohidratos, graxas e proteínas dos alimentos. En violación desta función, diagnostícase pancreatite.
A principal funcionalidade dos illotes páncreas é manter a concentración requirida de hidratos de carbono e controlar outros órganos internos. A acumulación de células abunda con sangue, están innervadas polos nervios simpáticos e vagos.
A estrutura das illas é bastante complicada. Podemos dicir que cada acumulación de células é unha formación completa cun funcionamento propio. Grazas a esta estrutura asegúrase o intercambio entre os compoñentes do parénquima e outras glándulas.
As células dos illotes están dispostas en forma de mosaico, é dicir, de xeito aleatorio. Un illote maduro caracterízase por unha organización adecuada. Consta de lóbulos, están rodeados de tecido conectivo, os vasos sanguíneos máis pequenos pasan por dentro. As células beta están no centro dos lóbulos, outras sitúanse na periferia. O tamaño das illas depende do tamaño dos últimos agrupacións.
Cando os compoñentes das illas comezan a interactuar entre si, isto reflíctese noutras células localizadas nas proximidades. Isto pode ser descrito cos seguintes matices:
- A insulina promove a actividade secretora das células beta, pero ao mesmo tempo inhibe a funcionalidade de traballo dos cúmulos alfa.
- Á súa vez, as células alfa "gluconágono" de ton, e actúa sobre as células delta.
- A somatostatina inhibe igualmente a funcionalidade de células beta e alfa.
Se na natureza inherente á cadea se detecta un mal funcionamento asociado a trastornos inmunolóxicos, as células beta son atacadas pola súa propia inmunidade.
Comezan a colapsar, o que provoca unha enfermidade grave e perigosa: a diabetes.
Transplante de células
É unha enfermidade crónica e incurable. A endocrinoloxía non atopou unha forma de curar a unha persoa para sempre. Mediante medicamentos e un estilo de vida saudable, podes conseguir unha compensación sostible pola enfermidade, pero non máis.
As células beta non teñen capacidade de reparación. Non obstante, no mundo moderno, hai certas formas de axudalos a "restaurar" - substituír. Xunto co transplante do páncreas ou o establecemento dun órgano interno artificial, transfórmanse células do páncreas.
Esta é a única oportunidade para os diabéticos de restaurar a estrutura das illas destruídas. Realizáronse numerosos experimentos científicos durante os cales as células beta dun doante foron transplantadas a diabéticos de tipo I.
Os resultados dos estudos demostraron que a intervención cirúrxica axuda a restaurar a concentración de hidratos de carbono no corpo humano. Noutras palabras, hai unha solución para o problema, que é un gran plus. Non obstante, a terapia inmunosupresora durante toda a vida é menos - o uso de drogas que evitan o rexeitamento do material biolóxico do doante.
Como alternativa a unha fonte doadora, permítense células nai. Esta opción é bastante relevante, xa que os illotes páncreas dos doantes teñen unha certa reserva.
A medicina restaurativa desenvólvese con pasos rápidos, pero cómpre aprender a non só transplantar células, senón tamén a evitar a súa posterior destrución, o que sucede en todo caso no corpo de diabéticos.
Existe unha perspectiva definitiva no transplante medicamento do páncreas dun porco. Antes do descubrimento da insulina, usábanse extractos da glándula animal. Como vostede sabe, a diferenza entre a insulina humana e a porcina nun só aminoácido.
O estudo da estrutura e funcionalidade dos illotes do páncreas caracterízase por grandes perspectivas, xa que a enfermidade "doce" xorde como resultado de danos na súa estrutura.
O páncreas descríbese no vídeo neste artigo.
Os illotes pancreáticos, tamén chamados illotes Langerhans, son pequenos racimos de células difundidas por todo o páncreas. O páncreas é un órgano cunha forma lonxitudinal de 15 a 20 cm de longo, que está situado detrás da parte inferior do estómago.
As illotes pancreáticas conteñen varios tipos de células, incluíndo células beta que producen a hormona insulina. O páncreas tamén crea enzimas que axudan ao corpo a dixerir e absorber alimentos.
Cando os niveis de glicosa no sangue aumentan despois de comer, o páncreas responde liberando insulina no torrente sanguíneo. A insulina axuda ás células de todo o corpo a absorber a glicosa do sangue e usala para xerar enerxía.
A diabetes mellitus desenvólvese cando o páncreas non produce suficiente insulina, as células do corpo non usan esta hormona con eficiencia suficiente ou por ámbalas dúas razóns. Como resultado, a glicosa acumúlase no sangue e non é absorbida por ela polas células do corpo.
Na diabetes tipo 1, as células beta pancreáticas paran a produción de insulina, xa que o sistema inmunitario do corpo ataca e destrúea. O sistema inmune protexe ás persoas contra infeccións detectando e destruíndo bacterias, virus e outras substancias estranxeiras potencialmente nocivas. As persoas con diabetes tipo 1 deben tomar insulina diariamente para a vida.
A diabetes mellitus tipo 2 normalmente comeza cunha afección chamada resistencia á insulina, na que o corpo non pode usar a insulina de forma eficaz. Co tempo, a produción desta hormona tamén diminúe, polo que moitos pacientes con diabetes tipo 2 acabarán tendo insulina.
Que é un transplante de illote de páncreas?
Hai dous tipos de transplante (illas) de illotes páncreas:
A alotransplante de illotes de Langerhans é un procedemento durante o que as illotes do páncreas dun doante falecido son limpas, procesadas e transplantadas a outra persoa. Actualmente, a alotransplante de illotes páncreas considérase un procedemento experimental, xa que a tecnoloxía do seu transplante aínda non ten o éxito suficiente.
Para cada alotransplante de illote páncreas, os científicos usan encimas especializadas para sacalas do páncreas dun doante falecido. A continuación, limítanse os illotes e cóntanse no laboratorio.
Normalmente, os receptores reciben dúas infusións, cada unha con 400.000 a 500.000 illotes. Despois da implantación, as células beta destes illotes comezan a producir e segregar insulina.
O alotransplante de illote de Langerhans realízase para pacientes con diabetes tipo 1 que teñen niveis de glicosa no sangue mal controlados. O obxectivo do transplante é axudar a estes pacientes a alcanzar niveis de glicosa no sangue relativamente normais con ou sen inxeccións diarias de insulina.
Reduce ou elimine o risco de hipoglucemia inconsciente (unha condición perigosa na que o paciente non sente síntomas de hipoglucemia). Cando unha persoa sente o enfoque da hipoglucemia, pode tomar medidas para elevar o nivel de glicosa no sangue a valores normais para el.
O alotransplante de illote pancreático realízase só en hospitais que recibiron permiso para ensaios clínicos deste método de tratamento. Os radiólogos son realizados a miúdo polos médicos especializados en imaxes médicas. Un radiólogo usa radiografías e ultrasóns para orientar a inserción dun catéter flexible a través dunha pequena incisión na parede abdominal superior na vea portal do fígado.
A vea portal é un gran vaso sanguíneo que transporta sangue ao fígado. As illas introdúcense lentamente no fígado mediante un catéter inserido na vea portal. Por regra xeral, este procedemento realízase baixo anestesia local ou xeral.
Os pacientes a miúdo necesitan dous ou máis trasplantes para conseguir un bo funcionamento dos illotes para reducir ou eliminar a necesidade de insulina.
O autotrasplante de illote pancreático realízase despois da pancreatectomía total - eliminación cirúrxica de todo o páncreas - en pacientes con pancreatite crónica ou de longa duración, que non é susceptible doutros métodos de tratamento. Este procedemento non se considera experimental. O autotrasplante de illote de Langenhans non se realiza en pacientes con diabetes tipo 1.
O procedemento ten lugar nun hospital baixo anestesia xeral. En primeiro lugar, o cirurxián elimina o páncreas, do que logo se extraen os illotes do páncreas. Dentro dunha hora, os illotes purificados introdúcense a través dun catéter no fígado do paciente. O obxectivo deste transplante é proporcionar ao corpo bastantes illotes de Langerhans para producir insulina.
Que pasa despois do trasplante de illotes páncreas?
Os illotes de Langerhans comezan a liberar insulina pouco despois do trasplante. Non obstante, o seu funcionamento e o crecemento de novos vasos sanguíneos levan moito tempo.
Os receptores teñen que continuar coas inxeccións de insulina antes de que comece a operación completa dos illotes transplantados. Tamén poden tomar preparados especiais antes e despois do transplante que contribúan ao éxito do enxerto e funcionamento a longo prazo dos illotes de Langerhans.
Non obstante, unha resposta autoinmune que destrúe as células beta propias dun paciente pode atacar de novo os illotes transplantados. Aínda que o fígado é un lugar tradicional para a infusión de illotes do donante, os científicos están investigando sitios alternativos, incluído o tecido muscular e outros órganos.
Illas Langerhans: función endocrina e anticorpos para as células do páncreas
 Como vostede sabe, a principal tarefa dos illotes páncreas de Langerhans é realizar a función endocrina do páncreas. En primeiro lugar, esta é a secreción das principais hormonas chamadas insulina e glucagón, destinadas a controlar os niveis de azucre no sangue. Así, a insulina reduce a súa cantidade se os indicadores superan a norma e o glucagón, pola contra, aumenta.
Como vostede sabe, a principal tarefa dos illotes páncreas de Langerhans é realizar a función endocrina do páncreas. En primeiro lugar, esta é a secreción das principais hormonas chamadas insulina e glucagón, destinadas a controlar os niveis de azucre no sangue. Así, a insulina reduce a súa cantidade se os indicadores superan a norma e o glucagón, pola contra, aumenta.
É de notar que no caso de que as células endocrinas dos illotes do páncreas non afronten o traballo na súa totalidade e, en consecuencia, as hormonas que o corpo precisa non se segregan na cantidade adecuada, entón é máis probable que se produza diabetes. Esta enfermidade prodúcese debido a un exceso de azucre no corpo e, para o seu tratamento, é necesaria a administración constante de insulina. O tipo 1 desta enfermidade é especialmente perigoso, xa que neste caso as células endocrinas do páncreas son destruídas masivamente e, en consecuencia, a condición do paciente empeora non gradualmente, senón rapidamente, e necesita un tratamento urxente e constante. Pode haber moitas razóns para isto, por exemplo, a produción de anticorpos polo corpo contra enfermidades inmunes.
É importante ter un método para tratar e restaurar as funcións endócrinas do páncreas mediante o transplante de células dos illotes de Langerhans. Pero neste caso, será necesario primeiro realizar unha análise sobre anticorpos para as células endocrinas do páncreas, xa que a técnica de transplante só será efectiva para un certo tipo de diabetes. Pero con cancro ou outras enfermidades do páncreas, non dá o resultado desexado.
Transplante de células do illote de Langerhans con diabetes tipo 1
Hoxe, os illotes de Langerhans ofrecen unha oportunidade para tratar a diabetes tipo 1, grazas ao seu transplante. Este método foi descuberto hai non moito tempo por expertos canadenses e, aínda que require uns custos financeiros moi significativos, e o procedemento en si é incriblemente complicado e arriscado, é bastante real e dá unha oportunidade para unha restauración gradual da función endocrina do páncreas e, en consecuencia, unha posible entrega para pacientes. unha enfermidade perigosa.
A esencia do transplante é que as células endocrinas saudables obtidas dun doante introdúcense no corpo dunha persoa con diabetes tipo 1 mediante un catéter, debido a que, debido á súa influencia, comeza a producirse a cantidade de insulina necesaria para manter a glicosa no sangue. dentro dos límites normais. É importante entender que os illotes de Langerhans para o transplante por un paciente con diabetes só se eliminan dun cadáver que cumpre plenamente todos os parámetros requiridos, o que reduce o risco de rexeitamento, especialmente porque os anticorpos presentes no corpo están dirixidos a destruír corpos estranxeiros. O importante é o transplante de células endocrinas de illotes páncreas produce un efecto bastante rápido, pero porque ao cabo dunhas semanas o estado dun paciente con diabetes tipo 1 comeza a mellorar rapidamente.
 É importante comprender que o transplante de illotes de Langerhans supón un risco de que os anticorpos no corpo dun paciente con diabetes conduzan ao rexeitamento da glándula pancreática. É por iso que, no éxito do procedemento, o papel máis importante xoga o tratamento con drogas, dirixido a bloquear temporalmente a acción de certas reaccións de inmunidade e anticorpos, que poden levar á destrución do tecido.Ademais, os fármacos para tratar a un paciente son seleccionados de xeito que non se completen, pero só bloquean parcialmente certas reaccións inmunitarias, en particular, as que producen anticorpos para as células dos illotes de Langerhans, o que permitiu minimizar o risco de función pancreática endocrina.
É importante comprender que o transplante de illotes de Langerhans supón un risco de que os anticorpos no corpo dun paciente con diabetes conduzan ao rexeitamento da glándula pancreática. É por iso que, no éxito do procedemento, o papel máis importante xoga o tratamento con drogas, dirixido a bloquear temporalmente a acción de certas reaccións de inmunidade e anticorpos, que poden levar á destrución do tecido.Ademais, os fármacos para tratar a un paciente son seleccionados de xeito que non se completen, pero só bloquean parcialmente certas reaccións inmunitarias, en particular, as que producen anticorpos para as células dos illotes de Langerhans, o que permitiu minimizar o risco de función pancreática endocrina.
Na práctica, a técnica mostrou resultados bastante bos para os pacientes, especialmente porque non houbo mortes por trasplante de células da glándula pancreática e o seu posterior rexeitamento baixo a influencia dos anticorpos. Ademais, un certo número de pacientes enfermos xa non requiriu administración de insulina en absoluto, mentres que algúns aínda o necesitaban, pero a maioría dos indicadores sobre a función endocrina do páncreas melloraron significativamente, o que permitiu esperar nun prognóstico moi favorable no futuro.
Non obstante, convén destacar que neste caso hai certas desvantaxes que hai que ter en conta. Así, baixo a influencia de anticorpos contra illotes de Langerhans, hai un alto risco de todo tipo de efectos secundarios en pacientes, é dicir, trastornos na produción de zume de páncreas, diarrea, deshidratación, así como complicacións máis graves. Ademais, incluso despois do procedemento, requírese ao longo da vida tomar aqueles medicamentos que sexan necesarios para que o rexeitamento das células transplantadas non comece no corpo. E debido a que estes medicamentos teñen como obxectivo bloquear as reaccións inmunes, en particular certos anticorpos, a súa inxestión aumenta o risco de todo tipo de infeccións.
Así, os illotes do páncreas realizan unha función endocrina importante para todo o corpo, proporcionando a produción de hormonas necesarias para o metabolismo e controlando os niveis de glicosa no sangue. É por iso que para algúns pacientes con diabetes tipo 1, nalgúns casos, pode ser relevante o transplante de racimos de células endocrinas, que normalmente gradualmente traballa o corpo e, en consecuencia, prodúcese insulina moi necesaria na cantidade adecuada.
Cales son as vantaxes e os inconvenientes do alotransplante de illotes páncreas?
Os beneficios do alotransplante de illote de Langerhans inclúen un control mellorado da glicosa, redución ou eliminación de inxeccións de insulina para a diabetes e prevención da hipoglucemia. Unha alternativa ao trasplante de illotes do páncreas é un transplante de todo o páncreas, que se fai a miúdo cun transplante de ril.
Os beneficios de transplantar todo o páncreas son menos dependencia da insulina e unha función máis longa do órgano. A principal desvantaxe dun transplante de páncreas é que se trata dunha operación moi complexa cun alto risco de complicacións e incluso de morte.
O alotransplante de illote pancreático tamén pode axudar a evitar unha hipoglucemia inconsciente. Estudos científicos demostraron que os illotes que funcionan parcialmente despois do transplante poden evitar esta enfermidade perigosa.
Mellorar o control da glicosa no sangue mediante a alotranspolación das illotes tamén pode diminuír ou evitar a progresión de problemas relacionados coa diabetes, como enfermidades cardíacas e renales, dano nervioso e ocular. As investigacións están en curso para explorar esta posibilidade.
Os inconvenientes do alotransplante de illote páncreas inclúen os riscos asociados ao propio procedemento, en particular, o sangrado ou a trombose. Os illotes trasplantados poden deixar de funcionar parcial ou completamente. Outros riscos están asociados a efectos secundarios dos fármacos inmunosupresores que os pacientes están obrigados a tomar co fin de impedir que o sistema inmunitario rexeite os illotes transplantados.
Se o paciente xa ten un ril transplantado e xa está tomando fármacos inmunosupresores, os únicos riscos son a infusión de illotes e os efectos secundarios dos fármacos inmunosupresores que se administran durante o alotransplante. Estes medicamentos non son necesarios para o autotransplante, xa que as células introducidas son extraídas do propio corpo do paciente.
Cal é a eficacia do transplante de illotes de Langerhans?
Entre 1999 e 2009 nos Estados Unidos, realizouse alotransplante de illotes páncreas en 571 pacientes. Nalgúns casos, este procedemento realizouse en conxunto cun transplante de ril. A maioría dos pacientes recibiron unha ou dúas infusións de illote. A finais da década, o número medio de illotes obtidos durante unha única infusión foi de 463.000.
Segundo as estatísticas, durante o ano despois do trasplante, arredor do 60% dos receptores recibiron independencia da insulina, o que significa parar as inxeccións de insulina durante polo menos 14 días.
Ao final do segundo ano despois do trasplante, o 50% dos receptores poderían deixar as inxeccións durante polo menos 14 días. Non obstante, a independencia a longo prazo da insulina t é difícil de manter e, finalmente, a maioría dos pacientes víronse obrigados a tomar insulina de novo.
Identificáronse os factores asociados aos mellores resultados de alograft:
- Idade: 35 anos e máis.
- Menores niveis de triglicéridos no sangue antes do transplante.
- Menores doses de insulina antes do transplante.
Non obstante, as evidencias científicas suxiren que os illotes transplantados en funcionamento parcial de Langerhans poden mellorar o control da glicosa no sangue e as doses máis baixas de insulina.
Cal é o papel dos inmunosupresores?
Os medicamentos inmunosupresores son necesarios para evitar o rexeitamento, un problema común en calquera transplante.
Os científicos obtiveron moitos éxitos no campo do transplante de illotes de Langerhans nos últimos anos. En 2000, científicos canadenses publicaron o seu protocolo de transplante (Protocolo de Edmonton), que foi adaptado por centros médicos e de investigación de todo o mundo e segue a mellorar.
O Protocolo de Edmonton introduce o uso dunha nova combinación de fármacos inmunosupresores, incluíndo daclizumab, sirolimus e tacrolimus. Os científicos seguen a desenvolver e estudar modificacións deste protocolo, incluíndo réximes de tratamento mellorados que axudan a aumentar o éxito dos transplantes. Estes esquemas en diferentes centros poden ser diferentes.
Entre outros exemplos de inmunosupresores empregados no transplante de illotes de Langerhans inclúense antitimocitos globulina, belatacept, etanercept, alemtuzumab, basaliximab, everolimus e micofenolato mofetil. Os científicos tamén están explorando fármacos que non pertencen ao grupo dos inmunosupresores, como o exenatido e a sitagliptina.
Os fármacos inmunosupresores teñen efectos secundarios graves e aínda non se entenden por completo os seus efectos a longo prazo. Os efectos secundarios inmediatos inclúen úlceras bucais e problemas dixestivos (como trastornos molestos e diarrea). Os pacientes tamén poden desenvolver:
- Aumento do colesterol no sangue.
- Hipertensión arterial.
- Anemia (diminución do número de glóbulos vermellos e hemoglobina no sangue).
- Fatiga
- Diminución do número de glóbulos brancos.
- Insuficiencia renal da función.
- Aumento da susceptibilidade a infeccións bacterianas e virais.
Tomar inmunosupresores tamén aumenta o risco de desenvolver certos tipos de tumores e cancro.
Os científicos seguen buscando formas de conseguir a tolerancia do sistema inmune aos illotes transplantados, nos que o sistema inmune non os recoñece como alieníxenas.
A tolerancia inmunitaria apoiaría o funcionamento dos illotes transplantados sen tomar fármacos inmunosupresores. Por exemplo, un método é transplantar illotes encapsulados nun revestimento especial que pode axudar a previr a reacción de rexeitamento.
Cales son os obstáculos aos que se enfronta o trasplante de illotes pancreáticos?
A falta de doantes adecuados é o principal obstáculo para o uso xeneralizado de alotransplante de illotes de Langerhans. Ademais, non todos os páncreas doadores son adecuados para a extracción de illotes, xa que non cumpren todos os criterios de selección.
Tamén hai que ter en conta que durante a preparación de illotes para o transplante adoitan ser danados. Polo tanto, moi poucos transplantes realízanse cada ano.
Os científicos están estudando diversos métodos para resolver este problema. Por exemplo, só se usa unha parte do páncreas dun doador vivo; utilízanse illotes pancreáticos de porcos.
Os científicos transplantaron illotes de porcos a outros animais, incluídos monos, encapsulándoos nun revestimento especial ou usando drogas para evitar o rexeitamento. Outro enfoque é crear illotes a partir de células doutro tipo - por exemplo, a partir de células nai.
Ademais, as barreiras financeiras dificultan a amplia distribución de alotransplantes de illotes. Por exemplo, nos Estados Unidos, a tecnoloxía de transplante considérase experimental, polo que está financiada con fondos de investigación, xa que o seguro non cobre tales métodos.
Nutrición e dieta
Unha persoa que foi sometida a un transplante de illotes pancreáticos debe seguir unha dieta desenvolvida por médicos e nutricionistas. Os fármacos inmunosupresores tomados despois do transplante poden causar aumento de peso. Unha dieta saudable é importante para controlar o peso corporal, a presión arterial, o colesterol no sangue e os niveis de glicosa.
Intentamos proporcionar a información máis relevante e útil para vostede e para a súa saúde. Os materiais desta páxina teñen unha finalidade informativa e están destinados a fins educativos. Os visitantes do sitio web non deben usalos como recomendacións médicas. A determinación do diagnóstico ea elección dos métodos de tratamento segue a ser a prerrogativa exclusiva do seu médico. Non nos responsabilizamos de consecuencias negativas derivadas do uso de información publicada no sitio web