Síntomas da enfermidade do páncreas e vesícula biliar e medicamentos para o tratamento
Hoxe, ante a enfermidade, poucas persoas saben, a pancreatite é unha enfermidade do páncreas ou vesícula biliar? No grupo de patoloxías do sistema dixestivo hai unha enfermidade de colecistite. Con esta violación, o fenómeno inflamatorio captura inmediatamente o páncreas coa vesícula biliar. Por regra xeral, primeiro o páncreas está perturbado, e despois hai unha pronunciada sensación de dor.
Características das enfermidades da vesícula biliar e do páncreas

Con disfunción da vesícula biliar, os procesos patolóxicos adoitan desenvolverse non só na vexiga, senón tamén no páncreas. Por regra xeral, é a colecistite e a pancreatite. A colecistite é unha enfermidade causada polo estancamento da secreción na vesícula biliar. De forma descoidada, promove a formación de depósitos pétreos, é dicir, enfermidade de cálculos biliares. Hai unha enfermidade por motilidade inadecuada do órgano e os seus condutos, que perden a capacidade de contraerse e expulsar a bilis no tracto dixestivo.
A pancreatite é un proceso inflamatorio no páncreas. A gravidade da enfermidade reside na interrupción do proceso dixestivo, o sistema endócrino, xa que o corpo perde a súa capacidade para sintetizar completamente a insulina.
Os páncreas perturbados e un mal funcionamento da vesícula están provocados polos mesmos factores.

- disfunción endócrina,
- desequilibrio hormonal,
- predisposición xenética
- incumprimento da dieta,
- estilo de vida inactivo
- consumo excesivo de bebidas alcohólicas,
- alimentación grave, intoxicación química.
Nalgúns casos, son posibles desviacións durante o período de parto do neno e despois de sufrir enfermidades infecciosas graves.
O principal signo destas enfermidades é unha vívida manifestación da dor na rexión epigástrica baixo a costela dereita con irradiación á escápula dereita. Na forma aguda de pancreatite, a dor localízase na parte traseira.
Síntomas adicionais que indican a enfermidade:
- sensación de náuseas, vómitos,
- temperatura corporal elevada
- despois dunha comida, a descarga dun desagradable burp,
- rotura de feces (diarrea),
- aumento da formación de gas.
Un exame detallado axudará a determinar con máis precisión a enfermidade e o grao de desenvolvemento.
Os expertos afirman que a pancreatite se desenvolve na maioría dos casos fronte ao colecistite. Isto ocorre debido á entrada de secreción biliar na glándula, o que leva a unha circulación sanguínea inadecuada, edema e, no peor dos casos, un infarto pancreático.
 Os síntomas desagradables indican complicacións graves de pancreatite e colecistite. Ruptura da vexiga biliar, inflamación purulenta aguda ou morte do páncreas, a peritonite desenvólvese rapidamente. Os médicos din que as complicacións son mortais, especialmente a falta de asistencia médica profesional e competente.
Os síntomas desagradables indican complicacións graves de pancreatite e colecistite. Ruptura da vexiga biliar, inflamación purulenta aguda ou morte do páncreas, a peritonite desenvólvese rapidamente. Os médicos din que as complicacións son mortais, especialmente a falta de asistencia médica profesional e competente.
Para comprobar o traballo da vesícula biliar e do páncreas, cómpre someterse a un exame instrumental:
- Exame de ecografía
- resonancia magnética
- tomografía computada,
- esplenoportografía,
- dopplerografía.
Tamén é necesario un exame de laboratorio:
- análise de sangue xeral
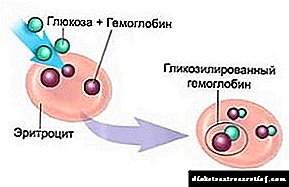
- o contido de glicosa nas células do sangue,
- análise para identificar diástases de ouriños, sangue, unha sustancia enzimática implicada na dixestión adecuada dos alimentos,
- determinación do colesterol,
- contido de proteínas, bilirrubina.
Tratamento da colecistite e pancreatite con drogas
Despois de realizar medidas de diagnóstico, o médico usa unha técnica de tratamento integral.
Inclúe aspectos como:
- Fisioterapia.
- Adherencia estrita á dieta.
- Rexeitamento de adiccións e produtos nocivos.
- O mantemento do réxime de beber é normal.
- Nutrición fraccional.
Antibióticos
Coa manifestación dun forte proceso inflamatorio nos órganos causado por microflora nociva, os especialistas usan axentes de amplo espectro - antibióticos. As empresas farmacéuticas producen medicamentos en forma de cápsulas ou tabletas, inxección intramuscular ou intravenosa.

No uso do tratamento:
Durante unha exacerbación, úsase un medicamento da acción suave da Rifampicina.
- Ten propiedades antimicrobianas a nivel intracelular.
- Amplamente usado para infeccións bacterianas.
- A composición contén o compoñente activo: rifampicina.
- A dosificación calcúlase en función do peso corporal do paciente: 10 mg do medicamento por 1 kg.
- Está prohibido o uso de hepatite de natureza infecciosa, por insuficiencia renal, durante o período de parto dun neno de ata 12 meses.
- Reaccións adversas aos compoñentes do medicamento: reflexos de vómito, alerxias, mareos, diminución da presión arterial.
Na fase aguda da pancreatite, prescríbese Ampicilina.
As principais características distintivas:

- inhibe o desenvolvemento de microflora patóxena a nivel celular,
- as principais indicacións para o seu uso son enfermidades infecciosas do sistema dixestivo,
- o compoñente activo é a ampicilina,
- prescribir un medicamento en forma de inxección de ata 500 mg cada 6 horas,
- reaccións adversas: febre do paciente, descarga nas vías nasais, dor nas articulacións, reacción alérxica en forma de urticaria,
- está prohibido o uso de intolerancia individual, disfuncións hepáticas, mononucleose infecciosa.
Cholagogo
Os medicamentos de Cholagogue axudan a normalizar a saída de bile e zume parcialmente pancreático. Recoméndase combinar con antiespasmódicos. Esta especie non se pode usar en presenza de formacións pedregosas na vesícula ou se se sospeita da súa formación.
Todos os medicamentos coleréticos divídense en 3 grupos:
- A coleretica - mellora a formación da materia.
- Cholespasmolitos - aumentan a saída de secreción secreta da vesícula biliar.
- Os colekinéticos: son similares en propiedades e en acción aos cololesmolíticos.
Clasifica medicamentos e composición:
- sintético
- a base de ácidos biliares
- sobre o sal de sodio do ácido deshidrocolólico,
- base de plantas.
 Estes últimos inclúen:
Estes últimos inclúen:
- Allohol
- Essentiale Forte,
- Colenzima
- Ursosan
- Chofitol, etc.
Os medicamentos úsanse media hora antes da comida. A dosificación diaria recomendada debe dividirse durante todo o día en función do número de comidas. Se non, é difícil falar da eficacia da droga. Asegúrese de beber moito líquido para beber.
Os medicamentos enzimáticos prescríbense para a pancreatite. A acción principal é encher a falta de enzimas no sistema dixestivo durante a enfermidade e mellorar o proceso de dixestión e absorción de nutrientes.
Os máis populares inclúen:
- A pancreatina é unha preparación enzimática sen ácidos biliares. Contén amilase, lipase, protease. A ferramenta normaliza o proceso de dixestión dos alimentos, a absorción de compoñentes beneficiosos. As empresas farmacéuticas producen comprimidos. Tome antes das comidas ou durante.
- A creon é similar na composición e na acción da pancreatina. A diferenza está en forma de cápsulas e úsase durante as comidas.
- Festal: contén compoñentes activos para a bilis e un complexo de enzimas para o páncreas. Tome 3 comprimidos á hora da comida ou inmediatamente despois. A dosificación para un adulto varía de 1 a 2 comprimidos. En terapia pediátrica, pódese usar con máis de 3 anos. O curso do tratamento e dosificación son determinados por un especialista, individualmente.
Hepatoprotectores

En maior medida relaciónanse cos remedios homeopáticos, que serven para manter adecuadamente a vesícula biliar e evitar o desenvolvemento de insuficiencia hepática.
Os máis comúns inclúen:
- O hepatatos é unha droga de orixe animal. Prodúcese en cápsulas para o tratamento e restauración do fígado e da vesícula biliar. O medicamento ten propiedades protectoras dos efectos nocivos dos compostos tóxicos sobre as células, reduce a absorción de compoñentes non útiles. Como efectos secundarios, pode producirse unha reacción alérxica.
- LIV-52 está dispoñible en forma de comprimidos e pingas. Consta de ingredientes naturais. A ferramenta restaura a actividade do fígado e da vesícula biliar, elimina compostos tóxicos. Tamén mellora o metabolismo e a saída de bilis, evitando a formación de conxestión. Tomar 2 comprimidos 3 veces ao día. Para os nenos está permitido o uso á idade de 2 anos. Dos efectos secundarios - un sistema dixestivo molesto, coceira, náuseas, edema. Ten contraindicacións para o seu uso: o período de embarazo e lactación, intolerancia aos compoñentes.
- Heptral dilata os conductos biliares, mellorando a saída da bilis ao duodeno. Ten propiedades antioxidantes pronunciadas. Úsase estrictamente mentres se come.
- Fosfolip. A sustancia activa é a lecitina. Producido en forma de cápsulas. Na fase aguda, tomar 2 comprimidos tres veces ao día, e durante a remisión, 1 peza 3 veces. O curso do tratamento non debe exceder máis de 3 meses.
Os pacientes que reciben complexos vitamínicos por colecistite e pancreatite son menos propensos a queixarse de dor baixo a costela dereita.
 Como xa se mencionou, a inflamación no páncreas prodúcese debido a formacións pedregosas na vexiga. Xorden por falta de ácido ascórbico e tocoferol.
Como xa se mencionou, a inflamación no páncreas prodúcese debido a formacións pedregosas na vexiga. Xorden por falta de ácido ascórbico e tocoferol.
As vitaminas B regulan o traballo do esfínter de Oddi e tonifican a vesícula, activando así a correcta saída da bilis. Se segues unha dieta, as substancias encimáticas produciranse en cantidades insuficientes. A dieta é tan escasa que hai poucas vitaminas no corpo e non se absorben completamente debido á disfunción do páncreas. Por este motivo, os expertos argumentan que con pancreatite e colecistite, é especialmente recomendable tomar complexos vitamínicos adicionais.
Os mellores complexos son:
Para patoloxías do páncreas e vesícula biliar, é especialmente recomendable usar vitamina B12. Axuda a restaurar o proceso de división das células de graxa, normalizando o metabolismo e o funcionamento do estómago. Con pancreatite, este tipo de vitaminas prescríbese non en comprimidos, senón en inxeccións.
Analgésicos, antiespasmódicos
 Para eliminar a síndrome da dor no proceso inflamatorio do páncreas e a vexiga, úsanse medicamentos con efectos analxésicos e antiinflamatorios:
Para eliminar a síndrome da dor no proceso inflamatorio do páncreas e a vexiga, úsanse medicamentos con efectos analxésicos e antiinflamatorios:
En espasmos agudos do sistema dixestivo, en caso de alteración da motilidade da vexiga e dos seus condutos, úsase Buscopan a droga con acción antiespasmódica.
Para a dor causada polo aumento do ton das paredes dos conductos biliares, tome:
Antácidos
Este tipo de medicamentos reduce a liberación de ácido clorhídrico, mellorando o proceso de dixestión e proporcionando condicións para a normal activación de encimas secretadas polo páncreas.
Basicamente, con estas patoloxías, prescríbese o medicamento "Almagel". A sustancia activa é o hidróxido de aluminio, que se converteu na base de todos os fármacos desta acción.
Usado para a inxestión, primeiro debe axitarse. Os adultos prescríbense de 1 a 2 culleres de té, pero a falta dun resultado, déixase aumentar a dosificación a 15 ml por un único uso. Por día, tome non máis de 90 ml de fármaco. As condicións principais son cumprir a dosificación, comer media hora antes de comer e antes de durmir.
A enfermidade vai acompañada de vómitos, náuseas e dor, nese caso tómase inicialmente a droga "Almagel A" e, despois da desaparición de síntomas desagradables, pasan ao compoñente principal.

- Patoloxía grave dos órganos do sistema excretor.
- Enfermidade de Alzheimer.
- Idade infantil ata 10 anos.
- Intolerancia individual.
- Intolerancia conxénita á fructosa.
Preparatos de herbas
Os máis eficaces son os fondos que conteñen alcachofa e cardo de leite:
- "Legalon" é un hepatoprotector que elimina o proceso inflamatorio e restaura as células. Dependendo da dosificación do ingrediente activo, tome de 1 a 2 cápsulas 2-3 veces ao día.
- Karsil é un hepatoprotector con propiedades antitóxicas. O curso e a dosificación son prescritos polo médico. Dispoñible en forma de comprimidos recubertos. O curso do tratamento non debe exceder os 90 días.
- "Hofitol" - normaliza a saída da secreción biliar e purifica o sangue da urea. Tome 1 cucharadita 3 veces ao día. Reaccións adversas: alerxias, rotura de feces con uso prolongado,
- Sinemal é un hepatoprotector que elimina compostos tóxicos e rexenera tecidos. Tomar 2 cápsulas tres veces ao día antes das comidas. Efectos secundarios - unha reacción alérxica, rotura das feces. Está prohibido usar durante o embarazo.
En presenza de colelitiasis, os medicamentos úsanse con coidado e logo de consulta cun especialista. Se non, pode empeorar o estado de saúde, o que levará á retirada do órgano.
Custo dos medicamentos
As preparacións para restaurar o funcionamento dos órganos son diferentes segundo o principio de acción e o fabricante.
Considere o custo medio dalgúns:
| Título | Custo medio |
| Ampicilina | 13-100 rublos |
| Ursosan | 200-2000 rublos |
| Allochol | 8 a 40 rublos |
| Pancreatina | 20-50 rublos |
| Hepatosan | 290–579 rublos |
| LIV-52 | 248 - 405 rublos |
| Almagel | 150-380 rublos |
| Karsil | 150-820 rublos |
Prevención de enfermidades
Para evitar o desenvolvemento de patoloxías do sistema biliar, cómpre facer un seguimento regular da súa saúde, benestar e tomar medidas preventivas periódicas. A pesar de que o fígado ten a capacidade de recuperarse, debe protexerse.
- Nutrición adecuada. Métodos de cociñar: ferver, cocer ao vapor, cocer sen aceite, cocer sen a formación dunha codia dourada. É imprescindible excluír produtos que afecten negativamente o estado dos órganos: bebidas carbonatadas, alcol, embutidos e carnes fumadas, lanches, comida rápida, etc. Rexeitar o tabaco.
- Non prescriba vostede mesmo medicamentos. Se non, a afección xeral pode agravarse.
- Conducir un estilo de vida activo: realizar unha actividade física factible, pasar máis tempo ao aire fresco.
- Facer recoñecementos médicos periódicos.
- Observe a hixiene persoal.
- Tome oportunamente medicamentos, vitaminas e outros aditivos bioloxicamente activos para protexer os órganos de efectos negativos externos.
- Despois de consultar cun especialista, tomar decoccións, infusións de herbas medicinais.
Cómpre lembrar que se toman as pastillas para a prevención de enfermidades da vesícula biliar e do páncreas para protexer as células, a produción adecuada de bile e limpar os órganos de compostos tóxicos.
Cal é a relación entre pancreatite e colecistite
A colecistite crónica e a pancreatite son enfermidades prolongadas do sistema dixestivo. A primeira enfermidade é un cambio patolóxico nas paredes da bilis, a segunda é unha violación do páncreas. Os dous órganos se inflaman ao mesmo tempo debido a unha obstrución do conduto excretor común por calcificacións, que entran alí xunto coa secreción hepática.
 A colecistite aguda ou a pancreatite precisa cirurxía.Xa que logo, non podes aprazar a visita ao médico nin chamar a unha ambulancia.
A colecistite aguda ou a pancreatite precisa cirurxía.Xa que logo, non podes aprazar a visita ao médico nin chamar a unha ambulancia.
Só nun 20% dos casos, a pancreatite provoca colecistite. Isto sucede se o conduto pancreático dunha persoa non se combina co conducto biliar común, pero ábrese ao duodeno a un par de centímetros por encima. Isto aumenta a probabilidade de penetración de zume pancreático na burbulla con posterior irritación das súas paredes.
Por que se producen procesos inflamatorios?
A pancreatite e a colecistite causan os mesmos factores:
- cálculos biliares
- discinesia do conduto excretor,
- infeccións do tracto dixestivo, do sistema urinario,
- invasión helmíntica no fígado e na bilis,
- hepatite viral,
- subministro de sangue insuficiente para o corpo,
- desnutrición
- abuso de alcol
- malformacións conxénitas (dobrado, neoplasias),
- estilo de vida inactivo.
Que é habitual na inflamación da vesícula e o páncreas e como distinguilos
Os síntomas comúns da inflamación do sistema dixestivo son náuseas, vómitos, febre, sudoración e dor aguda no abdome despois de comer. Se unha persoa non ten educación médica, será difícil para el determinar que órgano particular se inflamou.
Que sabe un gastroenterólogo o que distingue a insuficiencia pancreática da colecistite. A el debes recorrer a un diagnóstico. Para a inflamación do páncreas, a aparición de sequedad na cavidade oral é característica. Cunha enfermidade da vesícula biliar, o paciente sente amargura na boca. Con pancreatite pancreática, a dor ocorre no lado esquerdo, pode ser semellante á cintura. Con colecistite, doe no lado dereito, dá debaixo do ombreiro.
Complicacións da enfermidade
Debido á colecistopancreatite, a cantidade necesaria de enzimas pancreáticas e secreción hepática deixan de entrar nos intestinos, onde os alimentos procesados polo zume gástrico deben ser dixeridos e absorbidos. A dixestión duodenal perturba (signos: flatulencia, pesadez constante no abdome, diarrea alterna co estreñimiento). Fórmase a disbiose, contra a que o sistema inmunitario se debilita, aumenta a probabilidade de intoxicación do corpo e de neoplasias malignas.
As complicacións mortais da colecistite son a gangrena e a rotura das paredes da vesícula.
Diagnóstico
Os principais métodos para diagnosticar a inflamación do sistema dixestivo:
- Ultrasonido: para avaliar a condición dos órganos internos, identificar calcificacións no conduto biliar no conduto pancreático.
- Exame de sangue bioquímico: un alto nivel de enzimas pancreáticas confirma a forma aguda de pancreatite.
- A análise xeral do sangue, a urina: un aumento do nivel de leucocitos confirma os signos de inflamación.
- Análise coprolóxica de feces - permite avaliar o rendemento do intestino.
Os signos de inflamación das paredes da vexiga e dos tecidos pancreáticos son similares aos síntomas doutras enfermidades gastrointestinais. Para distinguilos, prescríbese un diagnóstico diferencial.
Dieta terapéutica
A dieta é a primeira e principal medida terapéutica.
 Para curar a colecistite e a pancreatite durante a exacerbación, hai que observar 3 principios: frío, fame e repouso.
Para curar a colecistite e a pancreatite durante a exacerbación, hai que observar 3 principios: frío, fame e repouso.
Se no curso agudo da enfermidade prescríbase fame, frío e paz, entón na pancreatite crónica recoméndase comer correctamente:
- Para comer en racións pequenas ata 7 veces ao día. A comida debe estar quente.
- Rexeite especias graxas, fritas, afumadas e quentes, alcol, chocolate, refrixerantes.
- Carne dietética ao vapor, moer antes do uso.
- Inclúe no menú produtos de leite desnatado, guiso de verduras, sopas de cereais e cereais.
- Despois de comer, debes moverte durante media hora para aumentar a saída de bilis, mellorar a dixestión dos alimentos.
A nutrición dietética axuda a reducir a carga na vesícula biliar e no páncreas, desfacerse da dor, pesadez no abdome.
Tratamento de drogas
Lista de medicamentos para tratar a colecistite e a insuficiencia pancreática:
- Kontrikal, Antagozan: inhibidores de encimas pancreáticas. Os fármacos son prescritos para o curso agudo da enfermidade para suprimir a función secretora da glándula.
- Metiluracil, Pentoxil - axentes anabólicos indicados para mellorar os procesos metabólicos no corpo.
- Omeprazol, cimetidina - para reducir a función secretora do estómago.
- Festal, pancreatina: preparados enzimáticos necesarios para a distribución da masa alimentaria no intestino en nutrientes.
- Bactrim, Biseptol - estes antibióticos para a colecistite e a pancreatite están indicados para tomar para eliminar a inflamación, especialmente se foi desencadeada por unha infección.
- As holosas, medicamentos colenzéticos - coleréticos, melloran a saída de bile da vexiga e os seus condutos.
- Non spa, Papaverine, Motilium - aliviar cólicos musculares, anestesiar.
Remedios populares
As herbas con pancreatite e colecistite melloran as funcións do sistema dixestivo. As taxas de curación para o tratamento da bile e do páncreas inclúen a miúdo a camomila, o plátano, o ajenjo, a inmortela, as caléndulas, a veiga e outras plantas medicinais.
Remedios populares eficaces para a pancreatite e a colecistite:
- Mestura 1 cda. l a miñoca, as flores inmortelleiras, as xemas e o fiúncho. Unha culler de sopa de materias primas cocen 500 ml de auga fervendo, deixámola cocer durante 8 horas. Cepo. Tome 1 cda. l durante o día. A necesidade e a duración do tratamento para a vexiga inflamada deben acordarse cun fitoterapeuta.
- Mestura a partes iguais a raíz esmagada de burdock e elecampane, caléndula, xentil, herba de San Xoán, camomila, unha corda, salvia e cola de cabalo. Verter unha culler grande da colección nun termos, verter 0,5 litros de auga fervendo. Despois de 2 horas, colar. Beba medicamentos por insuficiencia pancreática diariamente en 100 ml 30 minutos antes das comidas.
Métodos adicionais
É completamente imposible curar a pancreatite crónica. Para fortalecer o efecto do tratamento farmacéutico e acelerar a aparición da remisión, o quecemento do ultrasonido do abdome axuda. Con inflamación biliar, tamén se prescribe a electroforese (unha forma facilmente digerible do medicamento penetra na pel baixo a influencia da corrente directa) na área do fígado. Isto aumenta a produción de secreción hepática e mellora o subministro de sangue ao órgano. Leva aproximadamente 10 sesións.
Para facilitar o sistema dixestivo, os pacientes reciben receitas de augas minerais terapéuticas Borjomi, Essentuki, baños en auga de mar, saturados de dióxido de carbono. Despois de eliminar a inflamación, prescríbese o barro e as aplicacións terapéuticas para a área do fígado e do páncreas.
Cando a cirurxía é necesaria
Preséntase unha operación na vesícula biliar se contén grandes calcificacións que non se descompoñen por medicamentos. As pedras grandes poden bloquear completamente o lumen do conducto excretor, o que levará a enfermidades do fígado e do páncreas. Nestes casos, é necesaria unha cirurxía de extracción de pedra.
Non se pode prescindir da axuda dun cirurxián se se produciu unha complicación da pancreatite cun proceso necrótico purulento. Neste caso, elimínase a parte afectada da glándula, colócanse tubos de drenaxe.
Como convivir con inflamación crónica
A exacerbación das patoloxías crónicas do sistema dixestivo prodúcese de forma esporádica. Normalmente este período caracterízase por dor de cintura grave. Para eliminar un ataque doloroso antes de que chegue a ambulancia, o paciente pode recibir unha inxección intramuscular de No-shpa, para logo poñelo nunha pose de embrión. Non recomenda tomar analxésicos en comprimidos durante un ataque. Os medicamentos crearán unha carga na glándula, o que agravará aínda máis a situación do paciente.
Mesmo se unha persoa con pancreatite crónica segue estrictamente unha dieta, pode que ocasionalmente sufra azia, náuseas e pequenas molestias no hipocondrio correcto.
A prevención do agravamento das enfermidades crónicas só é posible como medida preventiva. Para iso, debes respectar constantemente unha alimentación adecuada, someterse a un exame médico dúas veces ao ano. É necesario beber regularmente herbas coleréticas e antiinflamatorias.
Causas das enfermidades hepáticas
As enfermidades deste órgano desenvólvense en humanos por varias razóns. Como os máis comúns entre eles, identifícanse os expertos factor infeccioso(estamos falando de virus da hepatite), unha enfermidade diabete, metabolismo da graxa prexudicado, así como o uso malicioso constante de alcol por parte dunha persoa.
Moitas veces unha persoa ten dor no fígado se toma medicamentos durante un longo período ou entra en contacto con toxinas. Neste caso, a dor no fígado prodúcese como consecuencia da súa intoxicación. Os síntomas da enfermidade hepática tamén se manifestan nas persoas que teñen unha tendencia hereditaria a tal patoloxía. O sistema de protección do corpo dunha persoa enferma comeza a tomar células estranxeiras do fígado e dos conductos biliares, polo que o paciente aprende posteriormente como doe o fígado.
O fígado humano pode verse afectado parasitosque infectan o tecido hepático. O desenvolvemento dunha persoa tamén ten un efecto negativo sobre a súa condición. enfermidades do sangue, tuberculose, insuficiencia cardíaca.
Non obstante, nalgúns casos, pode que unha persoa nin sequera sexa consciente de por que o fígado se perturba gradualmente. Así, ás veces a causa da enfermidade convértese nunha aproximación incorrecta á alimentación diaria, seguindo a estricta constancia dietasconxunto rápido exceso de peso. Que facer neste caso, o especialista debe solicitar, xa que o tratamento independente pode levar a un agravamento da situación.
Así, non só as enfermidades e as perturbacións graves no funcionamento dos sistemas corporais poden afectar o estado do fígado, senón tamén os hábitos e preferencias humanas e a situación ambiental. En calquera caso, é necesario un diagnóstico preliminar e o enfoque adecuado para a terapia.
Factores de risco
A inflamación da vesícula ocorre moitas veces debido á infección do órgano con microorganismos nocivos nun fondo de inmunidade debilitada e presenza de enfermidades de fondo. Un factor importante na formación dunha predisposición á colecistite está atribuído ao factor hereditario.
As principais causas do desenvolvemento da enfermidade:
- a introdución na vesícula biliar da flora bacteriana: estafilococos, estreptococos,
- infección de parasitos, infestacións helmínticas - xardiasis, opistorquiasis,
- infección por fungos
- infección polo virus da hepatite,
- intoxicación
- exposición prolongada a alérgenos.

Para iniciar un proceso inflamatorio activo, é necesario o impacto de factores negativos concomitantes:
- estancamento da bile no fondo do bloqueo do tracto biliar, discinesia,
- procesos infecciosos agudos no corpo
- prolapso do tracto dixestivo,
- falta de exercicio
- mala alimentación con incumprimento de intervalos de tempo entre as comidas,
- alimentación excesiva, abuso de alimentos graxos,
- beber regularmente, fumar,
- exposición frecuente a situacións traumáticas,
- disfunción endocrina.
Simptomatoloxía
A inflamación na vesícula desenvólvese gradualmente, cada vez máis, converténdose a miúdo nunha forma recidiva crónica. Os signos de inflamación da vesícula varían segundo o tipo de patoloxía.
A colecistite aguda maniféstase polos seguintes síntomas:
- Dolores agudas e de puxante, rebentadas, con localización no lado dereito debaixo das costelas, a irradiación ao antebrazo dereito, clavícula ou omoplato é posible, a dor en forma de ataques é típica para a colelitiasis - a súa aparición débese ao bloqueo do conducto biliar cunha pedra ou un voluminoso coágulo de secreción biliar.
- perda de apetito e perda de peso,
- ictericia obstructiva con decoloración da esclera da pel e dos ollos,
- febre, ata a febre como signo de embriaguez,
- náuseas e vómitos episódicos con bilis no vómito,
- inchazo
- violación do taburete (estreñimiento persistente).

Os síntomas da inflamación crónica da vesícula son menos pronunciados, poden desaparecer e aparecer de novo. A colecistite crónica maniféstase:
- Dolores débiles ou moderadas no lado dereito e a dor intensifícase despois de comer alimentos graxos ou excesiva actividade física, a natureza da dor varía desde as costuras ata compresivas e propensas a irradiación no sacro, a rexión do plexo solar,
- arruinar aire, comida,
- enfermidade de mañá cun estómago "baleiro",
- gravidade e molestias na rexión epigástrica.
Algúns dos sinais clásicos de inflamación nalgúns pacientes con colecistite desenvolven síntomas de VVD: aumento da sudoración, ataques de taquicardia, aumento da frecuencia cardíaca, enxaqueca e insomnio. Ademais, hai varios signos de colecistite que ocorren exclusivamente en mulleres:
- cambios de humor
- inchazo das pernas e branqueamento da pel nelas,
- problemas de dores de cabeza, peores antes da menstruación,
- síndrome de tensión premenstrual.
Diagnósticos
Os primeiros síntomas alarmantes da inflamación biliar requiren unha visita inmediata a un gastroenterólogo. Entrevistar queixas e recoller unha anamnesis permiten revelar información sobre enfermidades pasadas do tracto gastrointestinal e do sistema biliar, patoloxías infecciosas, estilo de vida e comportamento alimentario. Ao palpar o fígado e a bilis con cambios inflamatorios, o médico chama a atención sobre a tensión da parede abdominal e a dor no lado dereito.

Despois do exame inicial, realízanse varios procedementos de diagnóstico:
- un exame sanguíneo clínico e bioquímico, cuxos resultados se caracterizan por unha aceleración da ESR, un aumento do número de glóbulos brancos e neutrófilos, un aumento da actividade de encimas hepáticas e bilirrubina, proteína C reactiva,
- análise xeral de ouriños, coa axuda de que se detecta a presenza de ácidos biliares como signo de problemas do tracto biliar,
- a ecografía dos órganos do sistema biliar mostra paredes compactadas, hipertróficas, en capas da bile, unha forma irregular do órgano ou compresión en volume,
- O sondeo duodenal permítelle establecer fallas no proceso de acumulación e excreción da bilis, a aparición de secreción biliar coa inflamación da vexiga é indicativa - coa presenza de sedimentos, moco, leucocitos, colesterol, quistes de lamblia están presentes en grandes volumes.
Causas da colecistopancreatite
A razón principal é a desnutrición. O tracto gastrointestinal no corpo humano está organizado de xeito que se un órgano está afectado, a inflamación pode estenderse a outros órganos dixestivos vitais.
Causas da enfermidade:
- Malnutrición, deficiencia de vitaminas,
- Falta de exercicio,
- Infeccións no corpo
- Trastornos de estrés regular
- Un desequilibrio no sistema dixestivo (o zume do páncreas non se produce bastante)
- A presenza de enfermidades gastrointestinais (enfermidade do cálculo biliar, colite ulcerosa),

Moitas persoas están expostas aos factores que provocan a enfermidade, polo que a enfermidade adoita rexistrarse.
Medidas terapéuticas
O tratamento para a inflamación da vesícula biliar é complexo e está dirixido a suprimir o foco infeccioso, a eliminar a cálculo da vesícula, e combater a dor e a dispepsia. Unha indicación para a terapia antibiótica son os resultados da inoculación da secreción biliar na flora bacteriana. Pero sempre se prescriben antibióticos para a inflamación da vesícula e, despois de obter os resultados da sementeira, realízase a corrección de medidas terapéuticas. Os máis eficaces para a colecistite son a ciprofloxacina, a azitromicina, a ofloxacina, a doxiciclina.
Se a causa da colecistite son as cepas patóxenas que non son sensibles aos antibióticos, ao tratamento engádense antimicrobianos combinados que suprimen a microflora e os parasitos nocivos:
- sulfonamidas en forma de Biseptolum, Bactrim,
- nitrofuranos en forma de furadonina.

Outros medicamentos empregados na terapia complexa contra a inflamación biliar:
- os antiespasmódicos (Drotaverinum), os analxésicos (Baralgin) e os anticolinérxicos M (Metacin) axudan a aliviar os espasmos e a dor,
- os fármacos con acción procinética están indicados para a contractilidade reducida da vesícula e condutos (Motilak, Domperidon),
- axentes cun efecto litolítico están indicados para a inflamación cálculo da vexiga (Ursosan),
- Os medicamentos para estimular e normalizar a secreción da bile (Allahol, Odeston) prescríbense fóra do período agudo e só con colecistite stoneless,
- os hepatoprotectores son necesarios non só para mellorar a saída da secreción biliar, senón tamén para restaurar a funcionalidade hepática (Hofitol, Hepabene),
- os medios para mellorar os procesos dixestivos poden aliviar a carga no tracto dixestivo e eliminar a dispepsia (Creon, Pangrol),
- Os medicamentos con efecto sedativo prescríbense adicionalmente ás mulleres pouco antes do inicio da menstruación e ás persoas con manifestacións negativas de distonia (extracto de patria, Novopassit).
Despois de abandonar a exacerbación, os pacientes poden receitar fisioterapia. O uso da fisioterapia é optimizar a motilidade dos órganos, mellorar o ton do tracto biliar. Con colecistite durante a remisión, son útiles as aplicacións de UHF, ultrasóns, parafina e barro na rexión biliar. Os baños de radón e sulfuro de hidróxeno danos un resultado positivo na eliminación da inflamación, débense tomar nos cursos.
É imposible aliviar a inflamación da vesícula sen seguir unha dieta afiada. O cumprimento dos principios dunha dieta saudable permite normalizar o proceso de formación da bilis e a liberación puntual da bile no duodeno. Para alcanzar este obxectivo axuda a nutrición fraccionada co uso de pequenas cantidades de alimentos. Se o paciente toma comida ata 6 veces ao día, a vesícula secreta a bile no intestino puntualmente, minimízase o risco de conxestión. Cando unha persoa come en fuga, de forma seca e os intervalos entre as comidas duran máis de 5-6 horas, a bilis acumúlase e a vexiga se inflama.

Con unha enfermidade como a colecistite, a dieta é seleccionada individualmente por un gastroenterólogo tendo en conta a forma de inflamación da vexiga. En todos os casos, os alimentos con efecto irritante sobre o tracto dixestivo están excluídos da dieta:
- comida picante e azedo
- comida demasiado quente ou fría
- pratos que conteñen vinagre, especias,
- alimentos graxos, fritos e afumados.
A dieta dos pacientes con colecistite consiste en cocido cocido, cocido e cocido. Cereais permitidos, vexetais sen fibra groseira, carne magra, tortillas ao vapor e budín, produtos lácteos con pouca graxa. A pastelería fresca está prohibida, pero podes usar galletas feitas de pan branco, pan de cereais. De graxas prefírese a verdura, pero non máis de 100 g por día.
É necesaria a aceptación de grandes volumes de fluído para a inflamación da bilis. Cando se usan 2 litros de líquido ao día, a lixivia bile e adquire propiedades reolóxicas óptimas, o que acelera o proceso de evacuación da secreción a través dos condutos sen o risco de obstruír. Bebidas recomendadas: auga mineral sen gas, unha decocción de bagas de rosa, diluído 1: 1 auga zumes doces.
Herbas medicinais
Podes tratar a inflamación usando métodos populares. A medicina herbal permítelle acelerar a restauración do corpo, aliviar a dor e as molestias na área de problemas. Pero é mellor combinar as herbas medicinais co tratamento farmacéutico principal - as tabletas e as herbas combinadas dan o máximo efecto. Antes de comezar a tomar infusións de herbas, é necesaria a consulta dun médico: un tratamento mal tratado con remedios populares pode dar un resultado negativo.
Receitas populares eficaces para a colecistite:
- Coa axuda do extracto dos estigmas de millo aliviar os calambres dolorosos e mellorar a secreción da bilis. Para preparar 10 g de estigmas secos, engade 250 ml de auga fervendo e insiste unha hora. Tome 50 ml antes das comidas.
- A infusión de menta é útil para mulleres que padecen colecistite, grazas a un efecto calmante e antiinflamatorio. Para preparar 20 g de follas de menta, verter un vaso de auga fervendo e quentar nun baño de auga durante 25 minutos. Arrefriar e beber antes das comidas tres veces ao día.
- A infusión de perejil mellora a dixestión e ten un lixeiro efecto colerético. Picar ben o perejil picado nun volume de 10 g. Despeje un vaso de auga fervendo, déixeo elaborar e beber nunha forma morna, 50 ml cada un antes das comidas.
Previsión e prevención
O pronóstico para a recuperación con formas sen complicadas de colecistite é favorable. As formas cálculos son máis difíciles de curar. En presenza de colecistite crónica, é posible realizar unha remisión a longo prazo (ao longo da vida) observando receitas médicas: tomar medicamentos prescritos, comer correctamente e realizar unha ecografía dos órganos do tracto biliar anualmente. Un resultado adverso é posible no caso de formas purulentas severas de colecistite e múltiples pedras volumétricas. Neste caso, a única saída é a excisión completa da vesícula biliar.
Para evitar o desenvolvemento de colecistite, é necesario eliminar as causas negativas que levan á derrota da vesícula biliar: desfacerse de malos hábitos e exceso de peso, cambiar a dieta e tratar oportunamente enfermidades virais e bacterianas. É importante que as persoas con herdanza realicen regularmente diagnósticos por ultrasóns para controlar o tracto dixestivo.
Localización e comunicación
Os pacientes que experimentaron enfermidades gastrointestinais están a miúdo interesados?
A localización da vexiga fórmase fronte á rañura lonxitudinal dereita do fígado. A burbulla ten a forma de pera ou cono. Compara a maior vesícula biliar cun ovo. Parece unha bolsa ovalada.
O páncreas é un órgano glandular que desempeña un papel exocrino endocrino. A glándula está localizada na cavidade abdominal detrás do estómago na zona epigástrica próxima ao bazo. A súa sección esquerda está situada baixo a costela esquerda. Unha bolsa omental divide o estómago e o páncreas. Detrás bordea as veas e a aorta.
O páncreas e a vesícula están conectadas anatómicamente e funcionalmente.
Unha conexión especial vese na forma inicial da estrutura da canle, cando se conectan a unha única ampola común, na que entran secretos e bilis á vez. Tal estrutura adoita levar ao desenvolvemento da enfermidade, porque a canle común é capaz de entorpecer:
- excrementos
- formación de tumores
- solaparse cun pólipo, non permitindo que o contido entre no intestino.
Tamén hai unha estreita relación entre a vesícula biliar e a glándula. A repartición de alimentos realízase coa participación dun segredo que contén enzimas. Son eles os que descompoñen carbohidratos, graxas e proteínas en compoñentes bastante sinxelos que son absorbidos no torrente sanguíneo e implicados en procesos de vida posteriores. O zume dixestivo tamén é estimulado polos ácidos biliares que se atopan na bilis. Así, a excreción da bile no canal intestinal está regulada polo método humoral e nervioso.
As patoloxías do páncreas a miúdo están relacionadas coa resposta inflamatoria, os fenómenos tumorais, a formación de quistes e a aparición de cálculos nos tecidos. A enfermidade da glándula do curso inflamatoria é a pancreatite, que se manifesta en curso agudo e crónico.
A pancreatite biliar atribúese á derrota do páncreas. Dado que as enzimas do órgano non son capaces de penetrar na zona intestinal, comezan a perderse, danando o páncreas. As toxinas penetran nos vasos, polo que a lesión pode cubrir os órganos veciños.
A enfermidade pode aparecer por varias razóns.
- Coa dieta e o estilo de vida incorrectos, o consumo excesivo de alcol, refrescos, tomando alimentos prohibidos.
- No caso dunha predisposición xenética á patoloxía.
- Cando un paciente toma medicamentos fortes durante moito tempo, que inclúen medicamentos antibacterianos: tetraciclinas, medicamentos que conteñen estróxenos e corticoides.
- Debido a cambios coa idade, debido a que hai unha violación do subministro de sangue aos órganos.
- Cando se observa un tipo avanzado de patoloxía crónica do sistema dixestivo.
As seguintes causas tamén poden causar danos na zona da vesícula biliar:
- penetración de bacterias
- crecemento de colesterol e formación de placas,
- cambio na composición química da bile,
- cambio na relación da vexiga e sistema nervioso,
- a presenza de anomalías na estrutura da vexiga.
Esta enfermidade obsérvase a miúdo en mulleres maiores de 40 anos. Esta está interconectada cun aumento e diminución do peso corporal, hábitos destrutivos. Ademais, os pacientes están en risco en presenza de 3-4 ou máis embarazos.
Síntomas da vesícula biliar e inflamación do páncreas
O páncreas coa vesícula biliar, aínda que realizan diferentes traballos no tracto dixestivo, poden afectarse fortemente entre si. O páncreas proporciona o rendemento dun segredo que ten enzimas e hormonas. Cando se produce o desenvolvemento do proceso inflamatorio no páncreas, obsérvase un cambio nos residuos dos encimas producidos. O seu exceso entra no paso da vesícula biliar, o que leva a unha diverxencia do doloroso curso a este órgano.
Os síntomas con inflamación da vesícula biliar e do páncreas son bastante similares. Ao mesmo tempo, a colecistite con pancreatite ocorre a miúdo, polo que as patoloxías compoñen e se irritan. Ademais, as enfermidades considéranse inseguras e levan ao desenvolvemento de graves resultados, se non comeza inmediatamente a tratar a pancreatite e a colecistite. Cando aparecen os signos iniciais da enfermidade da vesícula biliar e do páncreas, cómpre ir inmediatamente ao médico para facer un diagnóstico e prescribir tratamento.
A enfermidade de cálculos biliares caracterízase polo desenvolvemento da formación de cálculos nos canais ou a vexiga. As pedras son cristais sólidos que están formados a partir de sales de calcio e colesterol, unidos por un compoñente biliar - a bilirrubina.
Os síntomas de patoloxías da vesícula biliar desenvolven en función do volume e tamaño dos cálculos. Durante un longo período de tempo, poden non molestar ao paciente. Na fase inicial do seu avance, o paciente sente:
- cólicas no fígado, que será forte, afiado baixo a costela e dará baixo a omoplata dereita, a extremidade,
- prodúcese náuseas
- vómitos de bile
- hai amargura na boca
- boca seca
- debilidade.
Ademais, a temperatura do paciente aumenta, o apetito diminúe, non se descartan as alerxias alimentarias.
A colecistite maniféstase en 2 tipos - aguda e crónica. Debido ao curso agudo da enfermidade desenvólvese:
- vómitos
- calafríos do paciente
- a temperatura sube
- aparecen síntomas de ictericia
- a pel coce.
A forma crónica da enfermidade continúa lentamente, mentres que son posibles exacerbacións. Moitas veces esta forma desenvólvese debido á presenza de bacterias.
A enfermidade leva a molestias dolorosas nas costelas da dereita, aparecen dores dores durante varios días. Ás veces é posible un flash agudo a curto prazo.
Se aparecen signos, debes consultar inmediatamente a un médico.
Síntomas da enfermidade hepática
 Se unha persoa se desenvolve hepatite, entón estamos falando de inflamación aguda ou crónica difusa do fígado, que pode ter unha orixe diferente.
Se unha persoa se desenvolve hepatite, entón estamos falando de inflamación aguda ou crónica difusa do fígado, que pode ter unha orixe diferente.
At hepatite agudaás veces os síntomas son leves. Polo tanto, detectan a enfermidade no proceso de diagnóstico doutras enfermidades. Pero a maior parte da hepatite aguda comeza coa chamada etapa preicterica.Neste momento, os síntomas da enfermidade poden semellar síntomas gripe. Despois de aproximadamente dúas semanas, comeza a etapa icterica.
Unha enfermidade máis formidable é hepatite tóxica aguda. Debido á intoxicación do corpo, a enfermidade progresa moi rapidamente. A pel do paciente, así como as súas membranas mucosas, adquiren unha tonalidade amarelenta, a ouriña tórnase parda e a feces tórnase de cor pálido. Se hai unha manifestación aguda da enfermidade, é posible desenvolver coceira na pel, leitos nasais, arritmias cardíacas e tamén hai signos separados de danos no sistema nervioso central.
Ao examinar a un paciente con sospeita de hepatite aguda, o especialista revela que o seu fígado está ensanchado e hai unha leve dor na palpación. Coa axuda de probas de laboratorio confírmase o diagnóstico e prescríbese o tratamento.
Ao establecer un diagnóstico, é importante que o médico examine atentamente a anamnesis, xa que sempre existe a posibilidade de que o paciente hepatite viral.
Ao diagnosticar enfermidades hepáticas, a miúdo é suficiente en pacientes hepatite crónica. Os síntomas da enfermidade hepática neste caso maniféstanse polo seu aumento, unha sensación de pesadez ou dor no hipocondrio dereito. Os signos como o picazón da pel e a ictericia son menos comúns e só se nota un amarelado moderado das mucosas e da pel. Pero ao mesmo tempo, unha persoa ten náuseas regulares, unha diminución do apetito. Ademais, unha persoa é perturbada por unha cadeira inestable, flatulenciasensación de debilidade. Afecta o estado e a nutrición: o paciente non tolera as graxas. É por iso que unha dieta para enfermidades hepáticas é moi importante.
Ademais das formas de hepatite descritas, os médicos no proceso de diagnóstico determinan outros tipos desta enfermidade: benigno e agresivohepatite, inactivo e activohepatite, hepatite recorrente progresiva. É posible determinar a forma da enfermidade con alta precisión laparoscopia e tomando material para biopsias o fígado.
At hepatose o paciente desenvolve un trastorno metabólico nas células do fígado. Os cambios distróficos fórmanse gradualmente. Non hai inflamación. Na maioría das veces, os pacientes son diagnosticados hepatose graxaderivada dunha inxestión demasiado frecuente e abundante de graxa no fígado. Como resultado, prodúcese obesidade das células do fígado.
Coa forma avanzada de hepatite, unha persoa pode desenvolverse gradualmente cirrosis. Esta enfermidade ten un curso crónico, caracterízase por un tipo progresivo de dano hepático. Prodúcese unha reestruturación completa do tecido hepático, como resultado de que todas as funcións do órgano son perturbadas e a persoa maniféstase insuficiencia hepática crónica. Con cirrosis do fígado, unha persoa quéixase principalmente dunha manifestación de debilidade xeral, dor constante ou sensación de pesadez no hipocondrio e no sustrato correctos. amargura na bocaerupción, perder peso, inchazo. Ten ictericia, vermelhidão das palmas, manifestación da vasculatura na cara, no peito e nas palmas. O fígado con cirrosis amplíase, mentres que a súa diminución considérase un signo desfavorable. Ademais, o paciente ten un bazo agrandado. O desenvolvemento da enfermidade continúa xa con signos de hipertensión portal. Unha persoa acumula fluído na cavidade abdominal, como resultado do cal o abdome crece, observado varices aparecen recto, esófago, estómago, edema. Son posibles hemorraxia.
A cirrose do fígado afecta principalmente ás persoas que beben alcohol durante moitos anos. Ás veces, a cirrose desenvólvese no fondo de enfermidades infecciosas, hepatite C e B.
 Debido ao desenvolvemento intensivo da medicina moderna, así como á adopción por médicos dos métodos de farmacoterapia e outros medios non tradicionais, o tratamento do fígado é eficaz.Antes de prescribir medicamentos para o tratamento, o médico establece claramente o diagnóstico e elimina as causas que levaron ao desenvolvemento da enfermidade.
Debido ao desenvolvemento intensivo da medicina moderna, así como á adopción por médicos dos métodos de farmacoterapia e outros medios non tradicionais, o tratamento do fígado é eficaz.Antes de prescribir medicamentos para o tratamento, o médico establece claramente o diagnóstico e elimina as causas que levaron ao desenvolvemento da enfermidade.
O tratamento da cirrosis do fígado e outras patoloxías deste órgano é un proceso penoso e longo. Neste caso, é importante que o paciente busque axuda a tempo e non perda o momento, xa que o atraso está cheo do desenvolvemento de enfermidades formidables, en particular, pode manifestarse cancro de fígado. Algúns pacientes cren que a medicina tradicional será eficaz. Pero o tratamento hepático con remedios populares pódese practicar só baixo a estrita dirección dun médico e non de forma independente. Ao practicar terapia complexa, o médico que o acuda pode recomendar un tratamento con herbas e outros remedios populares (o tratamento do fígado, o mel, a avea, etc.) é practicamente utilizado.
Un punto igualmente importante no proceso para tratar o fígado é unha dieta aforrosa. Entón, se unha persoa desenvolve hepatose graxa, na que se produce a obesidade das células do fígado, os produtos proteicos deben prevalecer na súa dieta. A dexeneración de graxas desenvolvida implica unha estrita restrición na dieta de graxas. Non se recomenda aos pacientes que desenvolvan hepatose consumir graxas animais. Ao mesmo tempo, prescríbense vitaminas, medicamentos para estimular a función hepática. Recoméndase levar un estilo de vida activo.
Se o paciente está diagnosticado hemangioma ou quiste hepático, entón o tratamento de tales formacións depende da súa ubicación e tamaño. Neste caso, é importante realizar un diagnóstico preciso, despois do cal o médico decide individualmente o tratamento.
Como tratamento médico para enfermidades do fígado e do tracto biliar, dependendo das características da enfermidade, a práctica do chamado fármacos hepatotrópicos. Divídense en tres subgrupos. Cholagogo activa a secreción de bile e mellora o proceso da súa entrada no duodeno. Drogas hepatoprotectoras mellorar os procesos metabólicos no fígado, permitíndolle percibir máis constantemente efectos patóxenos, contribuír á restauración do fígado. Medicamentos colelitolíticos activa o proceso de disolución de cálculos biliares.
No tratamento hepatite de varias formas practícase terapia complexa, incluíndo diversos procedementos e métodos. En particular, úsanse medicamentos que afectan favorablemente ao traballo do fígado, unha dieta e un réxime especial. Na fase de recuperación, os pacientes reciben fisioterapia e tratamento de spa.
At hepatite viral agudaPara garantir a eliminación de substancias tóxicas do corpo, recoméndase unha abundante bebida de infusións e decoccións de herbas. A medicina tradicional recomenda o uso de decoccións de liño común, camomila, rosa canela, trébol vermello, menta, avea, hipérico, outras herbas e plantas. Con hepatite viral, recoméndase tomar vitaminas E e A, así como aceites e produtos que conteñan estas vitaminas. O tratamento practícase con zume de rabanete negro, aceite de cardo de leite, espincho de mar e outros.
Con cirrosis do fígado, ao paciente prescríbelle unha dieta, o alcohol está categoricamente excluído. Se un proceso activo ocorre no fígado, entón o paciente recoméndase un curso de tratamento, que inclúe Cocarboxilases, Vitaminas B, ácido fólico, ácido ascórbico, vitaminas A, D. Se o paciente mostra síntomas que indican insuficiencia hepática, móstrase hemodesis, Solución de glicosa ao 5%, solucións de sal. En presenza dun proceso inflamatorio pronunciado, practícase a hormona corticosteroide e tamén se prescribe Levamisole (Decaris). O tratamento está necesariamente baixo a supervisión dun médico.
 Falando de garantir un réxime de aforro para enfermidades hepáticas, en primeiro lugar, estamos a falar do enfoque adecuado para a organización da nutrición humana.Unha dieta de aforro non só pode tratar con máis eficacia as enfermidades do fígado, senón tamén normalizar as funcións hepáticas, a formación de bilis no corpo e restaurar os procesos metabólicos. Os pacientes que están en risco de dexeneración graxa do corpo móstranse nunha dieta especial para enfermidades hepáticas. Como produtos recomendados, bacallau, soia, queixo que conteñen moitos substancias lipotrópicas. Ás persoas que presentan síntomas da enfermidade hepática móstranse comer alimentos con pouca graxa. Unha persoa non debe consumir máis de 80 g de graxa ao día, mentres que cada día recoméndase consumir un pouco de verdura, o que proporciona un efecto colerético e, polo tanto, un tratamento hepático. Se o paciente ten signos de fluxo de bile deteriorado, móstrase que consume aproximadamente 150 g de graxa ao día, ademais, a metade debe ser de aceites vexetais.
Falando de garantir un réxime de aforro para enfermidades hepáticas, en primeiro lugar, estamos a falar do enfoque adecuado para a organización da nutrición humana.Unha dieta de aforro non só pode tratar con máis eficacia as enfermidades do fígado, senón tamén normalizar as funcións hepáticas, a formación de bilis no corpo e restaurar os procesos metabólicos. Os pacientes que están en risco de dexeneración graxa do corpo móstranse nunha dieta especial para enfermidades hepáticas. Como produtos recomendados, bacallau, soia, queixo que conteñen moitos substancias lipotrópicas. Ás persoas que presentan síntomas da enfermidade hepática móstranse comer alimentos con pouca graxa. Unha persoa non debe consumir máis de 80 g de graxa ao día, mentres que cada día recoméndase consumir un pouco de verdura, o que proporciona un efecto colerético e, polo tanto, un tratamento hepático. Se o paciente ten signos de fluxo de bile deteriorado, móstrase que consume aproximadamente 150 g de graxa ao día, ademais, a metade debe ser de aceites vexetais.
Non se recomenda comer moitos alimentos carbohidratos. En enfermidades hepáticas crónicas, a nutrición fraccionaria practícase en pratos que conteñen unha relación completa de proteínas, carbohidratos e graxas. Os alimentos deben ser fervidos ou ao vapor. Con hepatite, a dieta debería ter moitas proteínas facilmente digeribles.
Está estrictamente prohibido comer carne graxa, carnes afumadas, caldos ricos, conservas, chocolate, alimentos azedo, alcol. Se na maioría das enfermidades hepáticas se necesita observar a dieta só na fase de tratamento e recuperación, entón coa cirrosis será toda a vida. Ademais, as restricións dietéticas nesta formidable enfermidade son especialmente graves.
Enfermidade da vesícula biliar
 Vesícula biliarsituado baixo o fígado, que se conecta á vexiga cun sistema de conductos biliares. Bileproducido polo fígado, activa a produción de graxa no fígado. O propósito da bile é mellorar a absorción de graxas e activar o movemento dos alimentos polos intestinos. Nas paredes da vesícula e dos condutos hai unha capa de músculos que, contraéndose, estimulan o movemento da bile. Se hai fallos en tales reducións, a persoa é diagnosticada discinesiaé dicir, unha violación da mobilidade do tracto biliar. A discinesia maniféstase por dor periódica no hipocondrio dereito.
Vesícula biliarsituado baixo o fígado, que se conecta á vexiga cun sistema de conductos biliares. Bileproducido polo fígado, activa a produción de graxa no fígado. O propósito da bile é mellorar a absorción de graxas e activar o movemento dos alimentos polos intestinos. Nas paredes da vesícula e dos condutos hai unha capa de músculos que, contraéndose, estimulan o movemento da bile. Se hai fallos en tales reducións, a persoa é diagnosticada discinesiaé dicir, unha violación da mobilidade do tracto biliar. A discinesia maniféstase por dor periódica no hipocondrio dereito.
Se consideramos a enfermidade da vesícula biliar no seu conxunto, a disquinesia non se considera unha enfermidade perigosa, non obstante, debido á progresión prolongada desta condición, poden aparecer síntomas da enfermidade do cálculo biliar.
Na enfermidade do cálculo biliar, as pedras fórmanse nos conductos biliares ou vesícula biliar. Na maioría das veces, as mulleres en idade de traballar que teñen sobrepeso sofren esta enfermidade. Permanecendo na vesícula biliar, as pedras poden non causar preocupación ao paciente, sen embargo, ao entrar nos conductos biliares, comeza un ataque cólicas biliares. Unha persoa sofre dor abdominal severa, náuseas, vómitos, amargura na boca. O ataque diminúe se a pedra deixa o duodeno por conta propia. Se non, os conductos biliares obstruíronse, e a consecuencia disto é o proceso inflamatorio da vesícula - afiadocolecistite. Neste estado, xa existe un grave perigo para a vida, polo tanto debería tratarse de inmediato.
Se o proceso inflamatorio na vesícula procede gradualmente e lentamente, estamos a falar colecistite crónica. O seu tratamento realízase cunha exacerbación da enfermidade. Ademais, o paciente debe seguir constantemente unha dieta afortunada, pode practicar tratamentos a base de plantas e outros métodos populares. Con un agravamento da enfermidade, os médicos recomendan comer un mínimo de alimentos durante varios días. O medicamento prescríbese de varios grupos diferentes, que eliminan os principais síntomas da enfermidade e permiten normalizar o tracto dixestivo.
Se o paciente ten un conxénito dobrar vesícula biliar a enfermidade pode non aparecer en absoluto.Esta é só unha característica da forma da vesícula biliar que se pode detectar por casualidade durante unha ecografía. Pero nalgúns casos, a curva da vesícula fórmase como consecuencia da colecistite, enfermidade do cálculo biliar. Aparecen periodicamente síntomas que provocan a flexión da vesícula: é unha dixestión deficiente, náuseas, vómitos. Adquirido inflexión da vesícula biliar hai que ser tratado. Nun primeiro momento realízase un tratamento con drogas, tamén se practican exercicios de fisioterapia e dieta.
O tratamento da vesícula faise só baixo a orientación dun médico. Se o tratamento terapéutico non produce o efecto desexado e a inflamación progresa, entón neste caso tes que consultar a un cirurxián.
Con algunhas patoloxías da vesícula biliar, só é posible o tratamento cirúrxico. Entón, a cirurxía adoita ser necesaria se se atopa o paciente pólipo da vesícula biliartamén cálculos biliares. Aínda que neste último caso, ás veces é posible prescindir de cirurxía. Neste caso, practícanse métodos modernos de tratamento, así como terapia con algúns remedios populares.
A miúdo, no tratamento da enfermidade do cálculo biliar, o método máis adecuado é eliminar a vesícula biliar (colecistectomía). Realízase tanto por cirurxía convencional como polo método laparoscópico.
Enfermidade pancreática
 Páncreas localizado na cavidade abdominal dunha persoa. A función principal deste órgano é producir encimas, que no corpo participan no proceso de procesamento de graxas, proteínas e carbohidratos. Inicialmente, as encimas secrétanse no conducto da glándula, despois as encimas terminan no duodeno. É aí onde se produce a dixestión dos alimentos. Tamén se produce no páncreas insulinaresponsable da regulación do metabolismo do azucre. Polo tanto, a súa falta leva ao desenvolvemento da diabetes.
Páncreas localizado na cavidade abdominal dunha persoa. A función principal deste órgano é producir encimas, que no corpo participan no proceso de procesamento de graxas, proteínas e carbohidratos. Inicialmente, as encimas secrétanse no conducto da glándula, despois as encimas terminan no duodeno. É aí onde se produce a dixestión dos alimentos. Tamén se produce no páncreas insulinaresponsable da regulación do metabolismo do azucre. Polo tanto, a súa falta leva ao desenvolvemento da diabetes.
A principal enfermidade do páncreas é pancreatite formas agudas e crónicas, así como tumores. Os síntomas destas enfermidades poden ser similares.
As enfermidades do páncreas, por regra xeral, maniféstanse por dor na rexión epigástrica, que se lle dá ás costas baixo o omóplago esquerdo. Estes síntomas das enfermidades do páncreas agrávanse despois de que unha persoa come un prato frito ou graxo, bebeu algo de alcol. Polo tanto, un punto importante no proceso de tratamento é unha dieta adecuada. A persoa tamén está preocupada por vómitos, diarrea, náuseas. Ademais, pérdese o apetito, o peso corporal.
At pancreatite agudahai un proceso inflamatorio no páncreas. Esta enfermidade pode afectar a unha persoa debido ao uso de copiosas cantidades de alcol, así como consecuencia de enfermidades da vesícula biliar e duodeno. Na pancreatite aguda, unha persoa sofre dor severa e precisa da axuda dun médico. Non se pode practicar o tratamento do páncreas con remedios populares sen un exame preliminar por parte dun médico neste caso.
A forma aguda adoita facerse crónica. At pancreatite crónicao proceso inflamatorio do páncreas é longo e lento. A medida que a enfermidade progresa, o tecido das glándulas substitúe gradualmente ao tecido conectivo. Como resultado, se secretan menos encimas, empeorando a dixestión dos alimentos. Ademais, aumenta o risco de desenvolver diabete, xa que tamén se reduce a produción de insulina.
No tratamento da forma crónica da enfermidade, é importante seguir unha dieta, practicar tomar medicamentos que reducen a produción de zume gástrico, así como produtos que conteñen encima. Neste caso, tamén é posible o tratamento do páncreas con herbas.
Tumores de páncreas subdividido en dous tipos: cancro de páncreas e tumores activos hormonais. Cunha educación oncolóxica, o paciente desenvolve ictericia, pancreatite crónica, diabetes mellitus, molestan as dores moi graves e diminúe o peso. Practícase tratamento cirúrxico. Con tumores hormonalmente activos, inicialmente determínase no proceso de diagnóstico se é maligno ou benigno. Despois, tómase unha decisión sobre quimioterapia ou cirurxía.
É importante que o tratamento de tales enfermidades sexa completo e se realice inmediatamente despois do diagnóstico da enfermidade.
Síntomas da colecistopancreatite
A sintomatoloxía da enfermidade é similar aos síntomas da colecistite e da pancreatite, polo que a enfermidade é difícil de diagnosticar. É diferente da colecistite pola presenza de inflamacións doutros órganos do estómago. É importante someterse a un exame completo para comezar correctamente o curso do tratamento. O paciente presenta síntomas e queixa de:
- Un ataque de náuseas despois de comer
- Vómitos graves, ás veces con secrecións biliares,
- Calafríos, febre alta,
- Dor aguda no hipocondrio dereito,
- Coceira na pel
- Perda de peso

- Decoloración da pel (amarela),
- Calambres abdominais, mala saúde,
- Erupción ou sensualidade no ombligo (síntoma raro),
- Frecuente burping
- Signos de inflamación do tracto dixestivo,
- A aparición dun sabor amargo na boca,
- Pode producirse insomnio,
- Diarrea.
A colecistopancreatite pode producirse aguda ou crónica. Se hai signos, é importante determinar con precisión a orixe da enfermidade, para comezar o tratamento pronto. A forma esquecida da enfermidade leva a varios procesos patolóxicos:
- Desencadea os procesos inflamatorios doutros órganos veciños,
- Contribúe ao estreitamento do conducto biliar, estancamento da bilis,
- Afecta as fibras nerviosas, provoca enfermidades nerviosas,
- Destrución pancreática de tecidos de órganos internos,
- Trastorna a produción de hormonas do sistema endócrino (glándula tiroides, glándulas suprarenais, glándula pituitaria),
- Determinar o proceso de dixestión de graxas,
- Aumenta os niveis de azucre, complicando posiblemente a diabetes.
Preste atención ao conxunto de síntomas, o curso da enfermidade.
Buscando axuda médica oportuna, diagnosticar a enfermidade e o tratamento axudarán a previr a agravación da enfermidade e complicacións.

Métodos de diagnóstico
O propósito do diagnóstico é identificar a causa da enfermidade. Para determinar o diagnóstico úsanse os seguintes métodos:
- Síntomas e queixas do paciente (antecedentes médicos),
- Exame visual dun médico
- Palpación do abdome,
- Análise de sangue, orina, feces,
- Exame por ultrasonido,
- Sona o estómago
- Resonancia magnética (IRM) da cavidade abdominal.
A partir dos resultados dun exame completo, dise un diagnóstico preciso da enfermidade.
A colecistopancreatite require un enfoque integrado do tratamento. O curso consiste en tomar medicación, seguindo unha dieta prescrita, e fisioterapia. Dependendo da gravidade da enfermidade, seleccionase un réxime de tratamento individual. Prescribir medicamentos: antibióticos (cefazolina, ampiacos, gentamicina), colerético (colagol, liobil), analxésicos (No-shpa, Papaverin), enzimas (omeprazol, creón, mezim, pancreatina), restaurando o tracto gastrointestinal, antiespasmódicos, drota ), antibacterianos (cicvalona, oxafenamida), antiácidos (Almagel), medicamentos antiinflamatorios. A duración do curso do tratamento, os medicamentos para combater a colecistopancreatite son seleccionados polo médico. Está prohibido o uso de medicamentos automáticos, podes causar complicacións adicionais da enfermidade.
A fisioterapia prescríbese ao paciente se a enfermidade está en remisión. Grazas á electroforese, a circulación sanguínea mellora, aumenta a produción de bilis e diminúen os procesos inflamatorios. En caso de colecistopancreatitis aguda (colecistite pancreática) ou exacerbación da enfermidade, os procedementos están contraindicados. O tratamento conxunto da enfermidade dará un resultado positivo rápido.
Dieta para a colecistopancreatite
A nutrición dietética é unha parte importante do tratamento. A comida pode alterar o tracto dixestivo, crear estrés adicional na vesícula biliar, fígado, riles. Respecta rigorosamente as normas da dieta e as recomendacións do médico.
- Segue unha alimentación adecuada
- Coma pequenas comidas
- A dieta obsérvase durante moito tempo, non só durante as exacerbacións da enfermidade,
- Coma só alimentos aprobados,
- Non rompes a dieta (por exemplo, unha pequena cantidade de alimentos fumados pode provocar recaída).
O menú dietético está elaborado xunto co médico asistente. Os pacientes con colecistopancreatite son prescritos na dieta nº 5. A dieta consiste en alimentos saudables: dieta cocida fervida, peixe ao vapor, sopas de vexetais, produtos de leite azedo con pouca graxa, cereais, té débil, compota, bebidas de froitas, etc.

- Comidas graxos, picantes e picantes,
- Carnes afumadas
- Á cocción: pan branco, bollos,
- Zumes azucrados e doces,
- Produtos que conteñen cacao (chocolate),
- Allo, cebola, rábano,
- Tés fortemente elaborados
- Alcohol
- Auga chispeante
- Marinadas que conteñen vinagre.
Prevención de enfermidades
Prevenir a enfermidade é máis sinxelo que curar, tomar pastillas e facer fronte ás complicacións posteriores. Medidas preventivas:
- Estilo de vida saudable
- Nutrición, dieta adecuada,
- Diagnóstico oportuno
- Enfoque consciente do tratamento,
- Renunciar a malos hábitos,
- Faga un control do peso, evite o exceso de alimentación,
- Evite situacións estresantes.
A colecistopancreatite é unha enfermidade grave, pero cun enfoque competente para o tratamento, pode desfacerse de síntomas desagradables. Estar saudable!
A colecistopancreatite refírese a enfermidades comúns do tracto gastrointestinal. Esta é unha enfermidade cando se produce unha inflamación na glándula do páncreas e da vesícula biliar á vez. Isto explícase polo barrio anatómico. Moitas veces no proceso inflamatorio, as cuñas do fígado.
Causas e síntomas da enfermidade

A enfermidade do cálculo biliar pode causar o desenvolvemento de colecistopancreatite.
A inflamación da vesícula está provocada polas seguintes razóns:
- violación do movemento da bilis nos conductos biliares,
- estancamento da bilis
- irregularidade na inxestión de alimentos,
- a presenza de parasitos no corpo,
- a entrada de zume de glándula nos condutos biliares.
A pancreatite ocorre se hai razóns como:
- comer alimentos graxos
- consumo de alcol
- tomar medicamentos sen receita médica,
- inxestión baixa en proteínas
- violación do subministro de sangue vascular,
- patoloxía de órganos (tumor, cicatrices).
O desenvolvemento da colecistopancreatitis crónica está influenciado por factores:
- alta acidez
- enfermidade do cálculo biliar
- úlcera gástrica
- cancro de glándula,
- inclusións tumorais do tracto gastrointestinal.
En medio da enfermidade vesicular crónica, a pancreatite desenvólvese e viceversa. Na fase de agravamento da enfermidade, hai unha diminución do peso corporal, a inestabilidade das feces, a balonción, a presenza de inclusións graxas nas feces.
Hai unha erupción na pel, hai unha claridade da pel preto do ombligo. Palpación dolorosa do páncreas e presenza de compactación. A miúdo, necrose dos músculos abdominais.
A falta de enzimas alimentarias no curso crónico da enfermidade leva a unha perda feita dun ton branquecino, a presenza de fibras alimentarias non digeridas nas feces. Existe un bloqueo no conducto excretor do duodeno.
Predomina unha grave dor no hipocondrio. A dor prodúcese despois de comer e diminúe ao sentarse con inclinación cara adiante. Os síntomas máis raros desta enfermidade inclúen:
- luz amarela da pel
- acumulación de fluído na cavidade abdominal (ascites),
- enfermidades artríticas das articulacións das mans,
- desenvolvemento de pseudocistas,
- revestimento branco branco
- peladura da pel e das uñas quebradizas,
- erupcións vermellas manchadas na pel do abdome.
A mortalidade en etapas avanzadas alcanza o 50%.
Diagnóstico da enfermidade

A ecografía do abdome é a mellor forma de diagnosticar a enfermidade.
As técnicas de diagnóstico poden ser: feces directas, indirectas, para a elastase (enzima de dixestión), proba respiratoria especial, detección de trastornos hormonais, análise de steatorrea (feces graxas e oleosas). Ademais, tamén realizan tales exames:
- análise bioquímica do sangue recollido,
- proba de azucre no sangue
- Exame ecográfico da cavidade abdominal,
- resonancia magnética
- proteinograma.
Colecistopancreatite crónica, métodos de tratamento
A combinación de exames directos e indirectos permítelle crear unha imaxe da enfermidade, o seu estadio e a gravidade do estado do paciente. Con base nos resultados de todos os resultados, prescríbese un tratamento que dure moito tempo. Ao tratar cumprir os principios de:
- Restaurar o traballo interno e externo normal do páncreas.
- Eliminación de procesos inflamatorios na glándula.
- Eliminar as consecuencias das complicacións.
- Normalizar a vida do paciente, desenvolver a dieta adecuada e descansar.
Sobre a colecistite crónica e as enfermidades do cálculo biliar dirá o vídeo:
Métodos de tratamento

A auga mineral axudará a aliviar a forma aguda de colecistopancreatite crónica.
Para eliminar a forma aguda de colecistopancreatite crónica, recoméndase beber auga mineral bicarbonato - cloruro 250 g cinco veces ao día.
Recoméndase unha dieta sen alimentos graxos, picantes, refrescos e azedo de mazás, carnes afumadas, adobos, té forte e café. A nutrición debe ser fraccionada e escasea para os órganos inflamados. O tratamento de drogas é o seguinte:
- Para bloquear a dor e mellorar o progreso da bile e o zume do páncreas, úsanse antiespasmódicos (papaverina, duspatalina) e analxésicos (analgin nas inxeccións e tramadol).
- Para garantir a dixestión normal, úsanse medicamentos - enzimas (creon, pancreatina), que se toman antes das comidas.
- Para reducir a secreción da glándula, permítese medicación, como omeprazol, pantoprazol.
- Aplicar axentes antibacterianos (metronidazol, azitromicina).
- Para restaurar a microflora intestinal prescríbense (bififormes, hilak).
- terapia con láser
- procedemento UHF de baixa intensidade
- alta frecuencia UHF.
Procedementos que alivian a dor:
Medidas para aliviar o espasmo muscular:
- magnetoterapia de alta frecuencia,
- electroforese con antiespasmódicos (non-shpa, papaverina),
- a aplicación de parafina aos sitios.
Para a actividade da vesícula biliar úsanse pulsos de corrente de baixa frecuencia. Non se recomenda en fase de exacerbación tratamento spa.
Signos da enfermidade
No período no que a colecistopancreatite crónica pasou á fase de exacerbación, o paciente pode presentar os seguintes síntomas:
- interrupción do tracto dixestivo,
- dor despois de comer
- perda de peso
- flatulencia
- a presenza de graxa nas feces,
- dor ou molestias na zona baixo a costela dereita,
- a pel do ombligo pode adquirir un ton azulado,
- a presenza de compactación na zona onde está o páncreas;
- a presenza dunha erupción próxima ao ombligo,
- diminución do volume muscular abdominal, combinada co adelgazamento da capa de graxa subcutánea.
Se durante moito tempo o paciente non é tratado con pancreatite e colecistite, isto pode levar a unha insuficiencia pancreática. Neste caso, a falta de encimas dixestivas pode causar os seguintes síntomas:
- as graxas non se absorben,
- A lipase pancreática prodúcese en pequenas cantidades,
- as feces vólvense líquidas e vólvense brancas
- a presenza de fibras musculares non digeridas nas feces.
Nalgúns casos, a enfermidade pode tomar unha forma especial: a colecistopancreatite crónica obstructiva.Caracterízase por obstrución dos conductos excretores do duodeno.
En moitos aspectos, os síntomas da enfermidade poden depender da súa forma. Entón, a dor na rexión da costela inferior dereita pode producirse con colecistopancreatite nunha forma crónica ou nunha fase de exacerbación.
En presenza de procesos inflamatorios no páncreas ou na vesícula biliar, a dor tende a intensificarse despois de comer. Estas sensacións poden diminuír se o paciente se senta e se inclina levemente.
As náuseas e vómitos graves son os principais signos de colecistopancreatite alcohólica. Neste caso, a patoloxía desenvólvese, por regra xeral, como resultado de danos no epitelio pancreático.
As náuseas con vómitos tamén poden indicar unha intoxicación grave do corpo con alcohol etílico. Este último é procesado no fígado, despois do cal entra no torrente sanguíneo. Con acumulación prolongada do corpo en grandes cantidades en células, pode producirse unha violación de procesos bioquímicos, diminúe a produción de enzimas dixestivas e diminúe a liberación de substancias bioloxicamente activas. Estas son as principais causas de trastornos náuseas, vómitos e dixestivos.
Necesita saber
A dor na colecistopancreatite crónica pode causar:
- procesos inflamatorios próximos aos nervios,
- a destrución do tecido pancreático, que pode provocar varios factores,
- estreitamento do conduto biliar.
A violación da produción de certas hormonas pode causar unha enfermidade crónica, na que o proceso de dixestión das graxas pode verse significativamente perturbado, debido ao que incluso poden saír de forma non procesada xunto con feces.
Nas fases iniciais do desenvolvemento de procesos inflamatorios do páncreas nun paciente, a tolerancia á glicosa pode verse afectada.
Nun principio, isto non pode causar síntomas e só se pode detectar durante probas de laboratorio.
Se busca axuda médica en tempo e forma, pode facer un diagnóstico incluso antes de que o nivel de azucre no sangue aumente por encima da norma.
Un dos principais signos de azucre elevado no sangue é a deformación dos vasos do fondo.
En casos graves, coa acumulación de ácido láctico no tracto dixestivo, o paciente pode ter signos de complicacións de diabetes. Se o nivel de glicosa no sangue chega a 200 mg / dl, o paciente ten unha lesión de fibras nerviosas, pódense observar trastornos do sistema nervioso, así como enfermidades mentais.
Tamén hai síntomas máis raros que indican unha enfermidade como a colecistopancreatitis crónica:
- amarelado da pel,
- ascites
- saída da parte pleural,
- a formación de falsos quistes,
- artrite, que afecta ás pequenas articulacións das mans.
Segundo nosoloxía, as mortes representan o 50%. Por iso, é importante non auto-medicarse. Só un médico sabe tratar estas enfermidades correctamente.
A probabilidade de morte pode aumentar se o paciente ten as seguintes complicacións:
- coágulos de sangue nas veas,
- importante obstrución do conducto biliar,
- a presenza de neoplasias malignas no conduto pancreático,
- danos ás fibras nerviosas periféricas,
- enfermidades do sistema endocrino.
Ao examinar a un paciente con colecistopancreatite crónica, o médico pode detectar un revestimento branco na lingua, "convulsións" nas esquinas da boca, seca excesiva da pel, delaminación das placas das uñas. A presenza de manchas vermellas na cavidade abdominal pode indicar unha violación da circulación sanguínea.
Actividades en curso
O primeiro que un médico prescribe a un paciente con esta enfermidade son os antibióticos. Necesítanse para desfacerse da infección que poida provocar a enfermidade.Durante o tratamento da colecistite crónica e pancreatite, moitos fármacos son prescritos para aliviar síntomas desagradables, o tratamento consiste no uso de medicamentos para a dor e antiespasmódicos.
O médico asistente prescribe algúns medicamentos que melloran a dixestión. Coa axuda de comprimidos que conteñen análogos de enzimas dixestivas humanas, pode desfacerse da steatorrea, evitar que algúns encimas entren nas feces. Con deficiencia de bilis, o médico prescribe medicamentos coleréticos.
O tratamento con drogas da colecistite e pancreatite está dirixido principalmente aos seguintes eventos:
- normalización da produción de enzimas pancreáticas con medicamentos especiais,
- eliminación de focos de inflamación,
- librar a unha persoa das complicacións que se desenvolveron como consecuencia da enfermidade,
- restauración do rendemento do paciente.
Para limpar o corpo de substancias nocivas, o médico pode prescribir algúns tipos de augas minerais, que se recomenda usar 5 veces ao día, 1 vaso cada unha. Os procedementos fisioterapéuticos, a dieta e as herbas para a pancreatite axudarán a acelerar a recuperación.
Dieta para a patoloxía
Se o paciente non comeza a seguir unha dieta, os síntomas da colecistite aínda o molestarán durante moito tempo. Isto débese a que a maioría das enfermidades do tracto gastrointestinal xorden precisamente por desnutrición. Os médicos recomendan que incluso persoas saudables comen racións pequenas, masticando a fondo. A última comida non debe ser máis tarde de 3-4 horas antes de durmir.
Con pancreatite e colecistite, primeiro hai que abandonar pratos fritos, picantes e graxos. Recoméndase excluír os alimentos salgados e afumados, conservas, embutidos, chocolate, cacao e todas as bebidas que conteñan alcohol.
Recoméndase encarecer queixo cottage, produtos lácteos, verduras e froitas guisadas, carne e peixe ao vapor, cereais diversos. Pode beber marmelada e froitas guisadas.
Todo alimento que consuma o paciente debe ser lixeiro, dixerido rapidamente e non sobrecargar os órganos dixestivos.
Procedementos fisioterapéuticos
Os procedementos fisioterapéuticos prescríbense só se a enfermidade non está en fase aguda.
Con colecistite, o médico pode prescribir electroforese, ecografía ou UHF. Debido a isto, a circulación sanguínea no fígado mellora, aumenta a produción de bilis. Despois destes procedementos, os pacientes reduciron a inflamación.
UHF, ecografía e electroforese úsanse para a pancreatite e unha combinación de enfermidades. Estes procedementos difiren só en que se realizan en distintas partes da cavidade abdominal.
Despois de que os síntomas da enfermidade desaparezan, pódese aplicar tratamento con lama. Este último alivia a inflamación, anestesia e fortalece o sistema inmunitario.
Prevención da enfermidade
Para evitar o desenvolvemento desta enfermidade, o paciente debe abandonar malos hábitos, como fumar ou beber alcohol, observar o réxime de traballo e descansar.
Na inflamación crónica do páncreas, o paciente sente dor despois de comer na cavidade abdominal superior.
Neste caso, non se recomenda usar produtos provocadores. Non adoita comer alimentos graxos e evitar o desenvolvemento de deficiencia de vitaminas.
Nunca se medicar.
Busque asistencia médica nos primeiros síntomas que indican colecistite ou pancreatite, só un especialista cualificado pode tratar estas enfermidades.
Cada vez máis, a xente está diagnosticada de colecistopancreatitis aguda. Os seus síntomas son similares a outras enfermidades gastrointestinais. Isto débese á influencia do medio ambiente no corpo humano, alimentos que conteñen transxénicos e frecuentes tensións.
Os médicos notan a prevalencia desta enfermidade e a maioría das veces as mulleres son afectadas por ela.Que é a colecistopancreatite aguda (síntomas e tratamento)? Esta é unha enfermidade da vesícula biliar e do páncreas. Ata o de agora, os médicos non estableceron precisamente unha conexión entre estes dous órganos, a súa influencia uns sobre outros e a súa inflamación simultánea.
As razóns para a aparición son moi diferentes. Todos os tipos de bacterias, vermes, fungos, virus do fígado da hepatite poden servir de impulso ao inicio da enfermidade; son posibles catalizadores tóxicos ou alérxicos.
Ao comezo da enfermidade, predispón a conxestión de bilis, pedras na vesícula biliar, forma irregular dos conductos biliares, patoloxía dos órganos dixestivos e trastorno do sistema endocrino. O embarazo, o prolapso dos órganos abdominais, o estilo de vida pasivo, a desnutrición pode levar ao estancamento da bile.
Moitas veces a principal causa da enfermidade é o exceso de consumo, comer alimentos graxos, inxestión excesiva de alcol ou inflamación doutros órganos. Basicamente, a colecistopancreatite desenvólvese como unha enfermidade independente. A manifestación está marcada no fondo doutras enfermidades: gastrite, pedras na vesícula biliar, exacerbación da pancreatite ou obesidade.
Síntomas de enfermidade
Os síntomas de colecistopancreatite son pronunciados, graves. O paciente está atormentado por unha dor molesta e dolorosa, de natureza cinguida, que se pode estender dende o lado dereito baixo as costelas. Como se manifesta a colecistopancreatite? Os síntomas ocorren tres horas despois da comida. Moitas veces isto ocorre cando a comida é aceitosa ou picante.
Ademais, nunha persoa que ten colecistopancreatite, os síntomas poden manifestarse como vómitos excruciantes constantes. Pode que haxa balonazo, dor no ombreiro ou escápula dereita é posible, o paciente sente amargura na boca e aparece un burping. Pode producirse estreñimiento ou, pola contra, molestar ao estómago, insomnio.
Asegúrese de examinar o paciente, directamente á súa cavidade abdominal. Un paciente cunha enfermidade de síntomas de colecistopancreatitis crónica observa o seguinte: molestias na vesícula biliar, o fígado amplíase, doloroso ao palparse. Os síntomas de Mussi-Georgievsky, Ortner son posibles.
Como se diagnostica a colecistopancreatite crónica? Os síntomas adoitan ser agudos. O curso da enfermidade adoita ser longo, alternando con remisión ou exacerbación.
Que é a colecistopancreatite?
Dependendo da natureza do curso, pódense distinguir unha colecistopancreatite purulenta-ulcerativa, lenta ou recorrente, cuxos síntomas foron descritos anteriormente. Se se atopan todos estes signos, debes contactar co teu gastroenterólogo para un exame detallado e establecer o diagnóstico correcto.
O médico prescribe tratamento
Agora xa sabes cales son os signos de colecistopancreatitis crónica (síntomas). O tratamento debe ser determinado polo médico, non pode prescribir a terapia vostede mesmo. Normalmente os pacientes están hospitalizados no departamento de cirurxía. En caso de peritonite ou outros cambios graves na bile ou no páncreas, o paciente é operado.
Despois disto, ademais do tratamento con drogas, prescríbense outras medidas terapéuticas dirixidas a restaurar os órganos afectados.
A colecistopancreatite crónica, cuxos síntomas foron descritos anteriormente, en caso de complicacións normalmente require unha operación urxente non programada. Se non é necesaria a intervención cirúrxica, o paciente prescríbelle un curso de tratamento intensivo con drogas. Axudará a deixar a inflamación aguda na vesícula biliar e no páncreas.
Para obter bos resultados é necesario realizar un curso completo de medicina. Despois disto, o paciente require un exame detallado dos órganos enfermos.
Que facer se se diagnostica unha colecistopancreatite aguda? O tratamento realízase nun hospital, baixo a supervisión dun médico do perfil adecuado.Se se descubriron cambios durante o exame, preséntaselle ao paciente unha operación planificada simultaneamente nos dous órganos. O resultado do tratamento depende do grao de dano da vesícula biliar e do páncreas, na fase de desenvolvemento da enfermidade e do tratamento oportuno para axudar.
Nutrición adecuada
Que facer se se observa colecistopancreatitis (síntomas)? O tratamento debe estar dirixido a calmar os órganos inflamados. Necesitas unha dieta sa, ou mellor dito. O paciente debe eliminar varios produtos da dieta: as carnes afumadas, o escabeche, o frito, as conservas, os doces (especialmente aqueles que conteñan cacao) deben ser abandonados.
Os médicos recomendan nos primeiros días de exacerbación realizar o xaxún terapéutico e, a continuación, o paciente debe cambiar a sopas lixeiras. Só despois diso, con dieta autorizada. Será útil para o paciente comer verduras crúas, fervidas ou guisadas, peixe e carne cociñada nun baño de vapor.
Durante o período de recuperación, pode comer produtos lácteos fermentados: queixo cottage, queixo, iogur. Tamén é útil comer cereais, cociñar xelea caseira e introducir froitas (cunha acidez mínima) na dieta. O pan de trigo de onte incluíuse na dieta. Tamén poden ser galletas, galletas magras, non azucradas.
A carne para cociñar a dieta da dieta debe tomarse magra. Se cociñas un paxaro, entón antes de comer é necesario eliminar a pel da carne, os médicos non recomendan comela.
Tintura de salvia
Para a seguinte tintura, tome unha culler de sopa de salvia, engade dúas culleres de sopa de espincho (pre-picado), sementes de eneldo, nudo, serrado e tres culleres de sopa de hipérico. O mesmo número de follas de arándano, linaza, catro culleres de sopa de raíz de bardana, dentes de león, e a isto engádelle cinco culleres de sopa de pasto de trigo e raíces de cogomelos novos.
Mestura ben a mestura e logo enche dúas culleres de sopa cun vaso de auga fervendo, deixe que estea preparado dúas horas. Tome o caldo preparado tres veces ao día antes das comidas en medio vaso. A duración do tratamento debe ser de polo menos dous meses sen interrupción.
Se unha persoa ten colecistopancreatitis crónica (síntomas), o tratamento inclúe o uso de aproximadamente dous litros de auga quieta. Debe tomar aceite de liño para limpar a vesícula. Se é posible, consome máis limóns ou froitas que conteñan vitamina C (laranxas, cal, pomelo), que axuda á inflamación da vesícula.
É recomendable comer o mínimo de ovos posible e evitar alimentos que poidan elevar o colesterol. O resultado do tratamento depende do propio paciente. Con suxeición a normas claras, unha dieta especial e as recomendacións do médico, a rehabilitación será longa, pero cun resultado favorable.
É necesario coa axuda de remedios populares eliminar os signos que ten a colecistopancreatite aguda (síntomas). E non se debe ignorar o tratamento con medicamentos. A restauración adecuada das funcións do corpo evitará consecuencias indesexables.