Como afecta a insulina sobre o exceso de peso
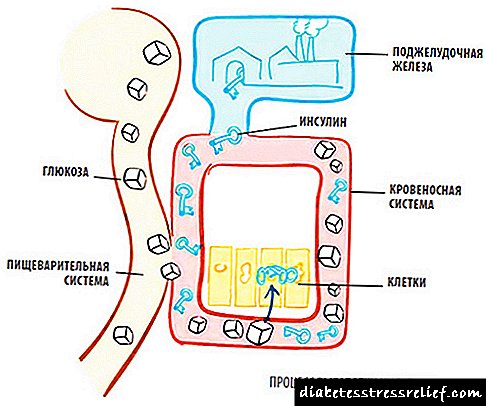
A hormona insulina produce o páncreas como resposta a unha comida. Axuda ao corpo a usar a enerxía dos alimentos dirixindo nutrientes ás células. Cando o tracto dixestivo descompón os carbohidratos á glicosa, a insulina dirixe a glicosa aos sitios de almacenamento: glicóxeno muscular, glicóxeno no fígado e tecido adiposo.
Estou de acordo, sería estupendo que os músculos se alimentasen de hidratos de carbono, pero a insulina non lle importa onde dirixilos. As persoas máis esveltas poden beneficiarse diso - para estimular a súa produción despois do adestramento para construír músculos, pero as persoas con sobrepeso deberían pasar a maior parte do tempo mantendo estable o nivel desta hormona anabolizante.

As funcións da insulina no corpo
Non teñas medo da insulina, porque ademais das súas funcións anabólicas (construír células musculares e graxas), evita a descomposición da proteína muscular, estimula a síntese de glicóxeno e asegura a entrega de aminoácidos aos músculos. A súa función principal é manter un nivel seguro de azucre no sangue.
Os problemas comezan cando a sensibilidade á insulina diminúe. Por exemplo, unha persoa come regularmente doces e engorda. Non se engorda por mor da insulina, senón por un exceso de calorías, pero no seu corpo a insulina está constantemente a un nivel elevado; constantemente se implica azucre no sangue, intentando baixala a un nivel seguro. A obesidade en si mesma crea unha carga para o corpo e cambia a composición lipídica do sangue, pero o aumento da secreción de insulina afecta ao páncreas de tal xeito que as súas células perden a sensibilidade ao mesmo. Así se desenvolve a diabetes tipo 2. Por suposto, isto non sucede nunha ou dúas semanas, pero se es obeso e se abusas dos doces está en risco.
O aumento da secreción de insulina bloquea a ruptura dos almacéns internos de graxa. Aínda que hai moito, non perderás peso. Tamén reduce o uso de graxa como fonte de enerxía, desviando o corpo a hidratos de carbono. Como se relaciona isto coa nutrición? Vexamos.

Niveis de insulina e nutrición
O corpo produce insulina en resposta á inxesta de alimentos. Hai tres conceptos que axudan a controlar o seu nivel: este é o índice glicémico (GI), a carga glicémica (GN) e o índice de insulina (AI).
O índice glicémico determina como aumenta o nivel de azucre no sangue despois de comer alimentos con hidratos de carbono. Canto maior sexa o índice, máis rápido aumenta o azucre e máis insulina produce o corpo. Os alimentos cun baixo IG están caracterizados por un maior contido en fibra (grans integrais, verduras e vexetais non amidónicos), e os produtos cunha alta IG son caracterizados por un baixo contido en fibra dietética (cereais procesados, patacas, doces). Así, no arroz branco, o IG é 90 e no pardo - 45. Durante o tratamento térmico, a fibra dietética destrúese, o que aumenta o IG do produto. Por exemplo, a GI de cenoria bruta é de 35, e fervida - 85.
A carga glicémica permítelle descubrir como afectará o corpo unha parte específica de carbohidratos. Científicos de Harvard descubriron que canto maior sexa a porción de hidratos de carbono, maior é o aumento da insulina. Polo tanto, ao planificar as comidas, debes controlar racións.
Para calcular a carga, úsase a fórmula:
(Produto GI / 100) x contido en carbohidratos por porción.
GN baixo - ata 11, medio - de 11 a 19, alto - de 20.
Por exemplo, unha porción estándar de fariña de avea 50 g contén 32,7 carbohidratos. A fariña de avea é de 40 anos.
(40/100) x 32,7 = 13,08 - GN medio.
Do mesmo xeito, calculamos unha porción de xeado de xeado 65 g. O índice glicémico de xeado 60, unha porción 65 g, carbohidratos por porción 13,5.
(60/100) x 13,5 = 8,1 - GN baixo.
E se para o cálculo tomamos unha dobre porción de 130 g, entón obtemos 17,5 - preto do alto GN.
O índice de insulina mostra como aumenta esta hormona en resposta a comer alimentos proteicos. A IA máis alta para ovos, queixo, carne, peixe e feixón Pero recorda que esta hormona está implicada tanto no transporte de hidratos de carbono como no transporte de aminoácidos. Polo tanto, este parámetro debe telo en conta polas persoas con diabetes. Polo demais, é menos importante.

Que conclusións podemos extraer disto?
Os produtos cun baixo índice glicémico non só reducirán a secreción de insulina, senón que tamén proporcionarán unha sensación de saciedade a longo prazo debido ao contido de fibra. Estes alimentos deben ser a base dunha dieta para a perda de peso.
A limpeza de fibras e o tratamento térmico aumentan a IG dos alimentos cando a fibra na dieta e a presenza de graxa frean a absorción dos alimentos. Canto máis lenta sexa a absorción, menor será o aumento do azucre no sangue e menos produción de insulina. Intente comer proteínas e hidratos de carbono xuntos, non evite as verduras e non teñas medo das graxas.
É importante controlar porcións. Canto maior sexa a porción, maior será a carga no páncreas e máis insulina libera o corpo. Neste caso, a nutrición fraccionada pode axudar. Comer de forma fraccionada, evitarás unha elevada carga glicémica e estouridos hormonais.

Un exceso de calquera alimento leva á obesidade e a obesidade adoita causar diabetes. Debes crear un déficit de calorías na túa dieta, equilibrar a dieta e controlar a calidade e a cantidade de hidratos de carbono que hai nela. As persoas con mala sensibilidade á insulina deben consumir menos hidratos de carbono, pero máis proteínas e graxas como parte do seu contido calórico.
Pode determinar a súa sensibilidade subxectivamente. Se despois dunha gran porción de hidratos de carbono séntese alerta e enérxica, normalmente o seu corpo produce insulina. Se estás canso e con fame despois dunha hora, entón aumenta a secreción - debes prestar máis atención á dieta.

A deficiencia de calorías, a nutrición fraccionada, a elección de alimentos con baixo IG, control das porcións e carbohidratos axudarán a manter os niveis de insulina estables e a perder peso máis rápido. Non obstante, se hai sospeita de diabete, debes consultar inmediatamente a un médico.
Que sabemos da insulina
En termos científicos estritos, a insulina clasifícase como hormonas péptidos (proteínas). É creado polo páncreas para que o corpo poida controlar o nivel de azucre (máis precisamente, a glicosa) no plasma sanguíneo. Esta é a máis estudada de todas as hormonas, aínda que ata o final non se estudou a súa acción e efectos sobre tecidos e células de todo o corpo. Moitos conceptos existentes foron revisados ata a data; non entenden as disputas sobre o seu papel tanto na diabetes como en relación ao aumento de peso e á perda de peso.
Se falamos do seu principal efecto, funciona como condutor de glicosa para as células: sen insulina, glicosa, por moito que estea no sangue, non pode pasar ás células. Sen glicosa, as células morren de fame e isto é especialmente evidente na diabetes mellitus, cando unha persoa perde peso drasticamente no fondo dunha deficiencia hormonal.
En base a este feito, os científicos pensaron: se, no fondo da deficiencia de insulina, a xente perde peso, é lóxico supor que no fondo do seu exceso, pode recuperarse significativamente
A insulina é unha hormona intelixente, a súa concentración aumenta en proporción ao aumento dos niveis de glicosa no sangue. Así, non permite que a glicosa se acumule no plasma, enviando inmediatamente azucre ás células. Ademais, farao incluso nos casos en que as células non teñan fame.Entón o exceso de glicosa comeza a acumularse nas papeleiras, transformándose no glicóxeno do fígado e dos músculos (unha forma de reserva de glicosa, unha especie de combustible de respaldo en caso de folga de fame), o glicóxeno dura unha media de 24 horas. Cando os "almacéns" de glicóxeno están cubertos de capacidade, o seu contido entra nas graxas.

Se hai moita insulina
Nun corpo sa, todo está equilibrado, a insulina excrétase estrictamente por necesidade cando come doces para alimentar todas as células do corpo con doces. Pero ás veces hai problemas cando se forma moita insulina. Os médicos cualifican esta condición de "hiperinsulinismo". É típica unha forte flutuación do azucre no sangue coa formación de hipoglucemia (nivel de glicosa moi baixo). Ao mesmo tempo, os pacientes séntense débiles con somnolencia, a atención está mal concentrada, é difícil traballar. No fondo de niveis baixos de glicosa, a presión arterial pode saltar drasticamente, a circulación sanguínea do cerebro padece, morre de fame e non funciona ben. As persoas con baixa glicosa no plasma son irritables e agresivas, poden estar nerviosas.
Se a insulina é elevada durante moito tempo, a aterosclerose vascular comeza a progresar e fórmanse placas "graxas" nas paredes da arteria. A pel faise graxa, a acne é frecuente, a caspa na cabeza e logo tamén se gaña exceso de peso, levando rapidamente a obesidade se non se toman medidas a tempo. No organismo xorde unha condición perigosa: a resistencia á insulina, na que as células quedan "xordas" ante os sinais de insulina. A continuación, a glándula sintetiza cada vez máis insulina, que impulsa o aumento de peso.
De onde vén o sobrepeso?
Os científicos tenden a crer que o exceso de insulina e o aumento de peso están relacionados. O exceso de hormona leva a que a glicosa, que se atopa no plasma, literalmente é empuxada pola insulina ás células pola forza, e o exceso de enerxía xerada ao queimar exceso de glicosa, as células convértense en graxas. Estas graxas en exceso engádense aos adipocitos (este é o nome científico das células de graxa baixo a pel e arredor dos órganos internos). Cada célula de graxa ata os globos oculares está chea de graxa e é capaz de estirarse ata dez ou máis veces.
O principal culpable desta condición considérase un exceso de hidratos de carbono nos alimentos e un amor aos doces. Se imaxinas esquematicamente aumento de peso cun exceso de insulina, semella:
O consumo de doces e alimentos en carbohidratos -> o corpo produce máis insulina -> a insulina conduce os doces ás células do corpo, onde os azucres se converten en graxas -> o exceso de graxa é envasado en células de graxa cando están cheas, as novas células graxas son sintetizadas -> o exceso de peso chega aos lados, costas, cara e outras áreas problemáticas
Se segues a lóxica, reducindo a inxestión de hidratos de carbono simples (azucre e doces), reducindo a cantidade de hidratos de carbono complexos na dieta reduce a síntese de insulina e graxa, o que axuda a manter a harmonía. Pero é importante salientar que os carbohidratos deben ser reducidos, pero non abandonados por completo.

Para aqueles que se recuperan dun exceso de insulina, a base do tratamento é precisamente a nutrición e os deportes con baixo contido de carbono. É a actividade física que queima activamente o exceso de glicosa e impide que se formen graxas.
A investigación sobre o papel da insulina no aumento de peso está en curso, pero agora está claro que o problema está inicialmente relacionado coa mala alimentación.
Puntos importantes a saber
Moitos poden ter a opinión de que o uso de hidratos de carbono ameaza con sobrepeso e exceso de insulina. Pero isto non é completamente certo. Se esta é unha persoa sa, que come correctamente e non mastica bollos e doces constantemente, os niveis de insulina aumentan inmediatamente despois de comer (almorzo, cea ou xantar) e non por moito. Isto é necesario para a absorción de glicosa, a insulina alimentará ás células e eliminarase inmediatamente.
No contexto do aumento da insulina, as graxas comezan a acumularse activamente, pero isto dura unha media media hora, entón a actividade de síntese de graxa diminúe.Entre as comidas, estas graxas descomponse ás necesidades do corpo e o peso non chega. Se tamén se move entre comidas, as graxas pódense consumir aínda máis. De feito, este é o principio: gastar máis calorías que consumir!
Se mordes as galletas constantemente, come, bebe algo doce, aumentaranse os niveis de insulina e o peso comezará a chegar
Tamén é importante saber que non só a insulina é a responsable da deposición de graxa. O aumento de peso é posible incluso cun baixo nivel desta hormona, se a comida é constantemente abundante en graxas. Por iso, é importante que a dieta non fose só carbohidratos, senón tamén un pouco de graxa.
Tamén se cre que o exceso de insulina provoca fame, pero isto tamén é un punto de enraizamento. O centro da fame situado no cerebro afecta aos niveis de glicosa. Se non é suficiente, queremos comer, se é moito, rexeitamos a comida. Se hai moita insulina, loxicamente quereremos comer, xa que reduce o nivel de glicosa no plasma. E este é outro factor que pode producir o exceso de peso. A comida é suficiente para as células, pero o cerebro ten "fame".
As proteínas son útiles, pero con moderación.
Dixemos que o alimento de carbohidratos leva a un aumento dos niveis de insulina, pero estes non son os únicos compoñentes nutricionais que impulsan a produción desta hormona. As proteínas alimentarias tamén estimulan o páncreas para sintetizar insulina, pero o aumento da súa entrega non dura moito. En paralelo á insulina, o glucagón comeza inmediatamente a funcionar, a hormona oposta en acción, que reduce os niveis de azucre sen a formación de graxas. Polo tanto, as dietas ricas en proteínas non dan un aumento no peso corporal, se se inxire unha cantidade limitada de graxas e carbohidratos.
Quen debe preocuparse?
Os problemas de peso asociados ao exceso de insulina son especialmente probables nas persoas con diabetes nas súas familias. Deben ser examinados regularmente por un médico, comprobar os niveis de glicosa no sangue, supervisar a súa dieta, limitando doces e alimentos graxos. Os trastornos do páncreas provocan fumar e beber alcohol, polo que as persoas con malos hábitos necesitan controlar a súa dieta máis estrictamente.
En risco están os pacientes que teñen problemas co duodeno e a vesícula, xa que estes órganos interactúan co páncreas. Se teñen inflamación, pásase ao páncreas e o seu traballo sobre a síntese de insulina é coxo.
Os que non teñen un calendario normalizado de nutrición tamén están en risco, merecen constantemente na carreira, morren de fame durante moito tempo e padecen unha deficiencia de vitaminas. Ademais, as mulleres que toman anticonceptivos orais (pílulas anticonceptivas) teñen un maior risco.
O efecto dos hidratos de carbono sobre o peso
 Non todos os diabéticos poden saber que lle pasa ao seu corpo no momento en que come un pequeno anaco de pan de trigo branco do máis alto grao. Tendo en conta esta cuestión, cabe sinalar que o pan é principalmente un carbohidrato con almidón na súa composición.
Non todos os diabéticos poden saber que lle pasa ao seu corpo no momento en que come un pequeno anaco de pan de trigo branco do máis alto grao. Tendo en conta esta cuestión, cabe sinalar que o pan é principalmente un carbohidrato con almidón na súa composición.
Pódese dixerir rapidamente e converterse en glicosa, que se converte en azucre no sangue e distribúese por todos os órganos e sistemas.
Neste momento, o corpo sofre inmediatamente un estado dunha das etapas da hiperglicemia (unha condición patolóxica cando o azucre no sangue sobe bruscamente ata niveis altos e a insulina non pode afrontala).
É importante notar por separado que neste momento o páncreas dunha persoa sa reacciona á glicosa e o máis rápido posible libera insulina no torrente sanguíneo, que é capaz de realizar varias das súas funcións á vez:
- crea unha reserva de enerxía vital, sen embargo, este período é moi curto,
- baixa drasticamente a concentración de azucre no sangue, obrigándoo a non entrar en todos os órganos, senón só en aqueles que o necesitan.
Na diabetes mellitus, estes procesos ocorren inadecuadamente.
A inxestión de carbohidratos con graxas
Desenvolvendo o tema do pan, é necesario considerar o seu uso coa manteiga como un exemplo de hidratos de carbono con graxas.Como xa se dixo, o pan é un carbohidrato que se procesa en glicosa. O aceite é un lípido. No proceso de dixestión, converterase nun ácido graxo que, como o azucre, entrará no torrente sanguíneo. O nivel de azucre no sangue humano tamén aumentará de inmediato e o páncreas deterá este proceso canto antes producindo a hormona insulina.
 Se este órgano está en bo estado, producirase insulina exactamente o que sexa necesario para neutralizar o exceso de azucre. En caso contrario (se hai problemas co páncreas e diagnostícase diabetes), a hormona insulina non se producirá en cantidade suficiente do necesario.
Se este órgano está en bo estado, producirase insulina exactamente o que sexa necesario para neutralizar o exceso de azucre. En caso contrario (se hai problemas co páncreas e diagnostícase diabetes), a hormona insulina non se producirá en cantidade suficiente do necesario.
Como resultado, parte da enerxía da graxa que provén dos alimentos será necesariamente almacenada en reserva, é dicir, no tecido graxo. En etapas posteriores, este proceso converterase na principal razón de que apareza o exceso de peso.
É un páncreas enfermo e debilitado que pode explicar o desenvolvemento da obesidade ou simplemente un aumento de peso indesexable na diabetes. Se unha persoa é relativamente sa, entón este proceso patolóxico non é terrible para el, porque os hidratos de carbono e graxas consumidos serán completamente procesados sen causar excesivo peso.
O hiperinsulismo é a tendencia dunha determinada persoa a desenvolver obesidade.
Comer graxa por separado doutros alimentos
Seguindo exemplos de alimentos, debes considerar o uso de só lípidos, por exemplo, queixo duro. Se as graxas individuais entran no corpo, non afectarán o nivel de glicosa e a insulina no sangue. O propio páncreas non producirá unha cantidade inadecuada de hormona e o proceso de converter as substancias en exceso de enerxía non comezará.
A pesar disto, non se pode dicir de ningún xeito que o lípido comido non poida afectar de ningún xeito ao corpo. Isto pódese explicar ben no feito de que no proceso de dixestión, o corpo extraerá todos os seus elementos posibles do alimento consumido, por exemplo:
- vitaminas
- oligoelementos
- sales minerais.
 Grazas a este mecanismo obteranse substancias vitais esenciais para un metabolismo enerxético adecuado.
Grazas a este mecanismo obteranse substancias vitais esenciais para un metabolismo enerxético adecuado.
Os exemplos considerados dificilmente se poden chamar precisos, porque son simplificados e esquemáticos. Non obstante, a esencia do proceso transmítese adecuadamente. Se entendes a esencia do fenómeno, podes axustar cualitativamente o teu comportamento alimentario. Isto permitirá evitar o exceso de peso na diabetes mellitus tipo 2. Aquí tamén é importante unha dieta adecuada con alto contido de azucre.
En conclusión, cabe sinalar que en materia de peso é o páncreas o que xoga un papel clave. Se unha persoa está sa, entón afronta perfectamente a súa misión e non lle causa molestias, mantendo un peso normal.
Se non, hai problemas importantes coa produción da hormona insulina ou incluso a súa ineficiencia. O páncreas pode contribuír á deposición de ácidos graxos obtidos dos alimentos nun depósito de reserva. Como resultado, comeza un aumento gradual do peso e desenvólvese a obesidade.
Se un diabético non controla a súa dieta e consume alimentos que conteñen azucre, isto pode converterse nun requisito previo directo para o desenvolvemento de disfuncións pancreáticas. En última instancia, isto pode levar a que a insulina non se produza de forma independente.
Tamén estará interesado en ler a experiencia persoal de perder peso dun dos nosos lectores.
As principais razóns para o desenvolvemento da resistencia á insulina
Descoñécense as causas exactas da resistencia á insulina. Crese que pode levar a trastornos que se producen a varios niveis: desde cambios na molécula de insulina e falta de receptores de insulina ata problemas coa transmisión do sinal.
A maioría dos científicos coinciden en que o motivo principal para a aparición de resistencia á insulina e a diabetes é a falta dun sinal da molécula de insulina ás células dos tecidos onde debe introducir a glicosa do sangue.
A diabetes e as subidas de presión serán cousa do pasado
A diabetes é a causa de case o 80% de todos os golpes e amputacións. 7 de cada 10 persoas morren por arterias obstruídas do corazón ou do cerebro. En case todos os casos, a razón deste terrible fin é a mesma: azucre elevado no sangue.
O azucre pode e debe ser derribado, se non, nada. Pero isto non cura a enfermidade en si, senón que só axuda a loitar contra a investigación, e non a causa da enfermidade.
O único medicamento que está oficialmente recomendado para a diabetes e que utilizan os endocrinólogos no seu traballo é o Ji Ado Diabetes Adhesive.
A eficacia do fármaco, calculada segundo o método estándar (o número de pacientes recuperados ao número total de pacientes do grupo de 100 persoas que se someteron ao tratamento) foi
- Normalización do azucre 95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte latido cardíaco 90%
- Desfacerse da presión arterial alta 92%
- O aumento da enerxía durante o día, mellorando o sono durante a noite - 97%
Os produtores de Ji Dao non son unha organización comercial e están financiados polo estado. Polo tanto, agora todos os residentes teñen a oportunidade de obter a droga cun 50% de desconto.
Esta violación pode producirse debido a un ou varios factores:
- Obesidade - combinado coa resistencia á insulina no 75% dos casos. As estatísticas amosan que un aumento do peso do 40% da norma leva á mesma porcentaxe de diminución da sensibilidade á insulina. Un risco particular de trastornos metabólicos é a obesidade de tipo abdominal, é dicir. no abdome. O feito é que o tecido adiposo, que se forma na parede abdominal anterior, caracterízase pola máxima actividade metabólica, é a partir dela a que a maior cantidade de ácidos graxos entra no torrente sanguíneo.
- Xenética - A transmisión xenética dunha predisposición á síndrome de resistencia á insulina e á diabetes mellitus. Se os parentes próximos teñen diabetes, a probabilidade de ter problemas coa sensibilidade á insulina é moito maior, especialmente cun estilo de vida que non pode chamar saudable. Crese que a resistencia anterior tiña como obxectivo apoiar á poboación humana. No tempo ben alimentado, a xente aforrou graxa, na fame - só sobreviviron os que tiñan máis reservas, é dicir, os individuos con resistencia á insulina. Hoxe en día, unha estabilidade de comida abundante leva á obesidade, hipertensión e diabetes.
- Falta de actividade física - leva a que os músculos requiran menos alimentación. Pero é o tecido muscular que consume o 80% de glicosa no sangue. Se as células musculares precisan bastante enerxía para soportar as súas funcións vitais, comezan a ignorar a insulina que leva azucre nelas.
- Idade - Despois de 50 anos, a probabilidade de resistencia á insulina e diabetes é un 30% maior.
- Nutrición - o consumo excesivo de alimentos ricos en carbohidratos, o amor por azucres refinados provoca un exceso de glicosa no sangue, unha produción activa de insulina e, como resultado, a falta de ganas das células do corpo para identificalas, o que leva a patoloxía e diabete.
- Medicamento - algúns medicamentos poden causar problemas coa transmisión do sinal de insulina - corticosteroides (tratamento do reumatismo, asma, leucemia, hepatite), beta-bloqueantes (arritmia, infarto de miocardio), diuréticos tiazídicos (diuréticos), vitamina B
Síntomas e manifestacións
Sen análises, é imposible determinar de forma fiable que as células do corpo comezaron a percibir peor insulina que entra no sangue. Os síntomas da resistencia á insulina pódense atribuír facilmente a outras enfermidades, exceso de traballo, consecuencias da desnutrición:
- aumento do apetito
- desprendemento, dificultade para recordar información,
- maior cantidade de gas nos intestinos,
- letarxia e somnolencia, especialmente despois dunha gran porción de sobremesa,
- un aumento da cantidade de graxa no estómago, a formación do chamado "salvavidas",
- depresión, estado de ánimo deprimido,
- subidas periódicas da presión arterial.
Ademais destes síntomas, o médico valora os signos de resistencia á insulina antes de facer un diagnóstico. Un paciente típico con esta síndrome é abdominalmente obeso, ten pais ou irmáns con diabetes, as mulleres teñen ovario poliquístico ou.
O principal indicador da presenza de resistencia á insulina é o volume do abdome. As persoas con sobrepeso avalían o tipo de obesidade. O tipo xinecoide (a graxa acumúlase baixo a cintura, a cantidade principal nas cadeiras e nádegas) é máis segura, os trastornos metabólicos son menos comúns con ela. O tipo Android (graxa no estómago, ombreiros, costas) está asociado a un maior risco de diabete.
Os marcadores do metabolismo da insulina deteriorado son o IMC e a relación entre cintura e cadros (OT / V). Cun IMC> 27, OT / OB> 1 no macho e OT / AB> 0,8 na muller, é moi probable que o paciente teña síndrome de resistencia á insulina.
O terceiro marcador, que cun 90% de probabilidade permite establecer violacións: acantose negra. Trátase de áreas de pel cunha pigmentación reforzada, a miúdo áspera e tensada. Pódense situar nos cóbados e xeonllos, na parte traseira do pescozo, baixo o peito, nas articulacións dos dedos, na ingle e nas axilas.

Para confirmar o diagnóstico, a un paciente cos síntomas e marcadores anteriores prescríbenselle unha proba de resistencia á insulina, baseada na que se determina a enfermidade.
Proba
Nos laboratorios, a análise necesaria para determinar a sensibilidade das células á insulina normalmente denomínase "Avaliación da resistencia á insulina".
Como doar sangue para obter resultados fiables:
- Cando reciba unha derivación do médico asistente, comente con el a lista de medicamentos, anticonceptivos e vitaminas tomadas para excluír os que poden afectar á composición do sangue.
- Un día antes da análise, debes cancelar o adestramento, esforzarse por evitar situacións estresantes e esforzo físico, non beber bebidas que conteñan alcohol. O tempo da cea debe calcularse de xeito que antes de tomar sangue Pasaron de 8 a 14 horas .
- Fai a proba estrictamente cun estómago baleiro. Isto significa que pola mañá está prohibido cepillar os dentes, mascar goma que nin sequera conteña azucre, beber bebidas, incluídas as non azucradas. Podes fumar xusto unha hora antes de visitar o laboratorio .
Uns requisitos tan estritos na preparación da análise débense a que incluso unha cunca banal de café, bebida no momento incorrecto, pode cambiar drasticamente os indicadores de glicosa.
Unha vez superada a análise, o índice de resistencia á insulina calcúlase no laboratorio a partir dos datos sobre os niveis de glicosa e insulina no plasma sanguíneo.
- Coñece máis: - por que tomar as regras.
Índice de resistencia á insulina
Desde finais dos anos 70 do século pasado, a proba de pinzas hiperinsulinémica considerouse o estándar de ouro para avaliar a acción da insulina. A pesar de que os resultados desta análise foron os máis precisos, a súa aplicación foi intensiva en man de obra e requiriu un bo equipo técnico do laboratorio. En 1985, desenvolveuse un método máis sinxelo e comprobouse a dependencia de correlación do nivel obtido de resistencia á insulina cos datos da proba de abrazadeira. Este método está baseado no modelo matemático de HOMA-IR (modelo homeostático para determinar a resistencia á insulina).
O índice de resistencia á insulina calcúlase segundo a fórmula para a que se precisan os datos mínimos - nivel de glucosa basal (de xaxún) expresado en mmol / l e insulina basal en μU / ml: HOMA-IR = glicosa x insulina / 22,5.
O nivel de HOMA-IR, que indica un trastorno metabólico, determínase a partir de datos estatísticos.As análises foron tomadas dun gran grupo de persoas e calculáronse valores de índices. A norma definiuse como o 75 percentil da distribución na poboación. Para os diferentes grupos de poboación, os indicadores de índice son diferentes. O método para determinar a insulina no sangue tamén lles afecta.
A maioría dos laboratorios fixaron un limiar para as persoas de entre 20 e 60 anos de 2,7 unidades convencionais. Isto significa que un aumento do índice de resistencia á insulina por encima do 2,7 indica unha violación da sensibilidade á insulina se a persoa non está enferma de diabetes.
Como a insulina regula o metabolismo
Insulina no corpo humano:
- estimula a transferencia de glicosa, aminoácidos, potasio e magnesio para tecidos,
- aumenta as tendas de glicóxeno nos músculos e no fígado,
- reduce a formación de glicosa nos tecidos do fígado,
- aumenta a síntese de proteínas e reduce a súa degradación,
- estimula a formación de ácidos graxos e evita a descomposición de graxa.
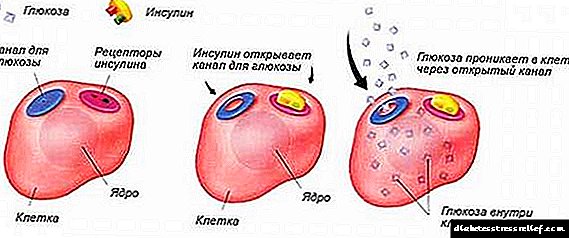
A principal función da hormona insulina no corpo é o transporte de glicosa do sangue ás células musculares e graxa. Os primeiros son os responsables da respiración, o movemento, o fluxo de sangue, os segundos almacenan nutrientes para a fame. Para que a glicosa entre nos tecidos debe atravesar a membrana celular. A insulina axuda nela, figuradamente falando, abre a porta á gaiola.
Na membrana celular hai unha proteína especial, composta por dúas partes, designadas a e b. Xoga o papel dun receptor: axuda a recoñecer a insulina. Ao achegarse á membrana celular, a molécula de insulina únese á subunidade do receptor, tras a cal cambia a súa posición na molécula de proteína. Este proceso desencadea a actividade da subunidade b, que transmite un sinal para activar enzimas. Estes, á súa vez, estimulan o movemento da proteína portadora GLUT-4, móvese ás membranas e fúndase con elas, o que permite que a glicosa pase do sangue á célula.
En persoas con síndrome de resistencia á insulina e na maioría dos pacientes con diabetes mellitus tipo 2, este proceso detense ao principio - algúns dos receptores son incapaces de recoñecer a insulina no sangue.
Embarazo e Resistencia á Insulina
A resistencia á insulina conduce a un aumento do azucre no sangue, o que á súa vez provoca un aumento da función pancreática e logo diabete. O nivel de insulina no sangue aumenta, o que contribúe ao aumento da formación de tecido adiposo. O exceso de graxa reduce a sensibilidade á insulina.

Curiosamente, a resistencia á insulina durante o embarazo é a norma, é completamente fisiolóxica. Isto explícase polo feito de que a glicosa é o principal alimento para o bebé no útero. Canto máis longo sexa o período de xestación, máis se require. A partir do terceiro trimestre de glicosa o feto comeza a faltar, a placenta inclúese na regulación dos seus fluxos. Segrega proteínas de citocinas, que proporcionan resistencia á insulina. Despois do parto, todo volve rapidamente ao seu lugar e restablece a sensibilidade á insulina.
En mulleres con exceso de peso corporal e complicacións do embarazo, a resistencia á insulina pode persistir despois do parto, o que aumenta significativamente o risco de diabete.
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 17 de abril (inclusive) pode conseguilo - Por só 147 rublos!
Os efectos do aumento da insulina
A alta insulina no campo médico caracterízase por hiperinsulinemia.É ela quen conduce á rápida obesidade, ao desenvolvemento de patoloxías do corazón e dos vasos sanguíneos, e ás veces ao cancro. Unha cantidade constante aumentada desta hormona no sangue adoita levar a que as células do corpo humano sexan completamente resistentes á súa influencia.
En canto se desenvolve esa estabilidade, a glándula comeza a producir aínda máis este elemento. Así, créase un círculo vicioso de efectos nocivos sobre o corpo, o que leva a problemas bastante significativos, a un aumento significativo do peso. Entón, como reducir con rapidez e eficacia os niveis de insulina para perder peso, como se pode saír?
Reducir a insulina e desfacerse dos quilos de máis

Se unha persoa que ten sobrepeso loita con quilogramos odiados por suposto, se fai todo o que precisa para perder peso, pero non ten suficiente, debería poñerse en contacto cun terapeuta e facer probas para determinar o nivel de insulina. Probablemente as probas demostren que o nivel da hormona é gravemente demasiado alto.
Entre conceptos como a insulina e a perda de peso, estableceuse unha relación directa. Se unha persoa come moitos alimentos todos os días, provocando un aumento do volume total de glicosa e insulina, automaticamente gañará quilos adicionais. Ademais, o proceso de aumento será rápido.
Cando unha persoa consume alimentos nocivos ou consume hormona artificial, a cantidade total de glicosa na composición total do sangue aumentará automaticamente. Se unha persoa come unha orde de magnitude máis calorías das necesarias para a vida e o nivel de actividade diaria, as células reciben automaticamente glicosa nunha cantidade superior ao nivel prescrito. Esta sustancia, cando se usa incompletamente, comeza a acumularse rapidamente no corpo, convertida previamente en graxa.
Manifestacións de aumento da insulina
A resistencia á hormona e o seu aumento da cantidade non causa ningún síntoma especial pronunciado, especialmente nas primeiras etapas patolóxicas. Moitas persoas teñen unha resistencia óptima á insulina ao longo dos anos e a miúdo descoñecen os niveis elevados de glicosa ata a súa proba.
Os síntomas comezan a manifestarse nunha persoa se o desenvolvemento da diabetes comeza no fondo dunha falla de insulina. Entre os principais síntomas desta enfermidade pódense destacar:
- Unha constante sensación de sede
- Fame severa que non desaparece logo de comer,
- Micción frecuente
- Sensación de zumbido nos pés e nas mans
- Fatiga perdurable, que se manifesta un pouco máis e máis frecuentemente do habitual.
Nalgunhas situacións, ante unha certa resistencia á insulina nunha persoa, aparece un escurecemento no pescozo, así como nas axilas e nas engonal.
Se ten tales síntomas, debe contactar de inmediato a un especialista experimentado para facer a proba e confirmar o diagnóstico. Se a doazón de sangue demostrou un aumento significativo da insulina, se non hai desenvolvemento doutro tipo de diabetes mellitus, que precise un tratamento exclusivamente médico, paga a pena tomar certas medidas. Entón, como reducir a cantidade de hormona por conta propia en condicións normais domésticas? Hai moitas opcións e cada unha debe considerarse con máis detalle.
Síntomas de resistencia á insulina e diagnóstico
Pode sospeitar resistencia á insulina se os síntomas e / ou probas demostran que a ten. Inclúe:
- obesidade na cintura (abdominal),
- exames no sangue de colesterol e triglicéridos,
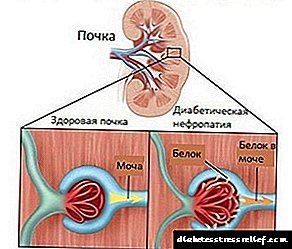
- detección de proteínas na orina.
A obesidade abdominal é o principal síntoma. En segundo lugar está a hipertensión arterial (presión arterial alta). Menos a miúdo, unha persoa aínda non ten obesidade e hipertensión, pero as probas de sangue para o colesterol e graxas xa son malas.
O diagnóstico da resistencia á insulina usando probas é problemático. Porque a concentración de insulina no plasma sanguíneo pode variar moito, e isto é normal.Ao analizar insulina plasmática en xaxún, a norma é de 3 a 28 mcU / ml. Se a insulina é máis que normal no sangue en xaxún, significa que o paciente ten hiperinsulinismo.
Unha maior concentración de insulina no sangue prodúcese cando o páncreas produce un exceso desta para compensar a resistencia á insulina nos tecidos. Este resultado da análise indica que o paciente ten un risco significativo de diabetes tipo 2 e / ou enfermidades cardiovasculares.
O método exacto de laboratorio para determinar a resistencia á insulina denomínase pinza de insulina hiperinsulinémica. Implica unha administración intravenosa continua de insulina e glicosa durante 4-6 horas. Este é un método laborioso e, polo tanto, raramente se usa na práctica. Limítanse ás probas de sangue en xaxún para os niveis de insulina no plasma.
Estudos demostraron que se atopa resistencia á insulina:
- O 10% de todas as persoas sen trastornos metabólicos,
- no 58% dos pacientes con hipertensión (presión arterial superior a 160/95 mm Hg),
- nun 63% das persoas con hiperuricemia (o ácido úrico sérico é superior a 416 μmol / l nos homes e por riba dos 387 μmol / l nas mulleres),
- nun 84% das persoas con graxas altas en sangue (triglicéridos superiores a 2,85 mmol / l),
- nun 88% das persoas con niveis baixos de colesterol "bo" (por baixo de 0,9 mmol / l nos homes e por baixo de 1,0 mmol / l nas mulleres),
- no 84% dos pacientes con diabetes tipo 2,
- O 66% das persoas con tolerancia á glucosa.
Cando fai un exame de sangue para o colesterol - non comprobe o colesterol total, pero por separado "bo" e "malo".
Causas xenéticas da resistencia á insulina
A resistencia á insulina é o problema dunha gran porcentaxe de todas as persoas. Crese que é causado por xenes que foron predominantes durante a evolución. En 1962, hipótese que se trata dun mecanismo de supervivencia durante a fame prolongada. Porque aumenta a acumulación de graxa no corpo durante períodos de nutriente abundante.
Os científicos pasaron fame durante moito tempo. Os individuos que máis sobreviveron foron os que se atoparon cunha resistencia á insulina mediada xeneticamente. Por desgraza, nas condicións modernas, o mesmo mecanismo "funciona" para o desenvolvemento da obesidade, hipertensión e diabetes tipo 2.

Os estudos demostraron que os pacientes con diabetes tipo 2 presentan defectos xenéticos na transmisión do sinal despois de conectar a insulina co seu receptor. A isto chámaselle defectos postreceptores. Primeiro de todo, a translocación do transportador de glicosa GLUT-4 é perturbada.
En pacientes con diabetes tipo 2, tamén se atopou unha expresión deteriorada doutros xenes que proporcionan o metabolismo da glicosa e dos lípidos (graxas). Trátase de xenes para a glicosa-6-fosfato deshidroxenase, glucokinase, lipoproteína lipase, ácido graxa sintasa e outros.
Se unha persoa ten unha predisposición xenética para desenvolver diabete tipo 2, pode que se dea conta ou non causa diabete. Depende do estilo de vida. Os principais factores de risco son a alimentación excesiva, especialmente o consumo de hidratos de carbono refinados (azucre e fariña), así como a baixa actividade física.
Cal é a sensibilidade á insulina en varios tecidos do corpo
Para o tratamento de enfermidades, a sensibilidade á insulina do músculo e do tecido adiposo, así como das células do fígado, é de maior importancia. Pero o grao de resistencia á insulina destes tecidos é o mesmo? En 1999, os experimentos demostraron que non.
Normalmente, para suprimir o 50% da lipólise (rotura de graxa) no tecido adiposo, é suficiente unha concentración de insulina no sangue non superior a 10 mcED / ml. Para a supresión do 50% da liberación de glicosa no sangue polo fígado, xa son necesarios uns 30 mcED / ml de insulina no sangue. E para aumentar a absorción de glicosa por tecido muscular nun 50%, é necesaria unha concentración de insulina no sangue de 100 mcED / ml.

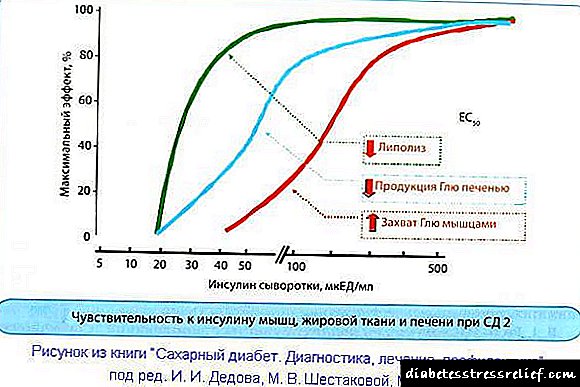
Lembrámoslle que a lipólise é a ruptura do tecido adiposo. A acción da insulina suprímea, do mesmo xeito que a produción de glicosa polo fígado. E aumenta a captación de glicosa muscular por insulina, ao contrario.Teña en conta que na diabetes mellitus tipo 2, os valores indicados da concentración requirida de insulina no sangue móvense cara á dereita, é dicir, cara a un aumento da resistencia á insulina. Este proceso comeza moito antes de que a diabetes se manifeste.
A sensibilidade dos tecidos do corpo á insulina diminúe debido a unha predisposición xenética e, o máis importante, debido a un estilo de vida insalubre. Ao final, despois de moitos anos, o páncreas deixa de facer fronte ao aumento do estrés. A continuación, diagnostican a diabetes tipo "real". De gran beneficio para o paciente se se inicia o tratamento da síndrome metabólica o máis pronto posible.
Cal é a diferenza entre a resistencia á insulina e a síndrome metabólica
Debe ser consciente de que a resistencia á insulina ocorre en persoas con outros problemas de saúde que non están incluídos no concepto de "síndrome metabólica". Isto é:
- ovario poliquístico en mulleres,
- insuficiencia renal crónica
- enfermidades infecciosas
- terapia con glucocorticoides.
A resistencia á insulina desenvólvese ás veces durante o embarazo e pasa despois do parto. Tamén adoita aumentar coa idade. E depende de que estilo de vida leva unha persoa maior, se vai provocar diabetes tipo 2 e / ou problemas cardiovasculares. No artigo "" atoparás moita información útil.
A causa da diabetes tipo 2
Na diabetes mellitus tipo 2, a resistencia á insulina das células musculares, fígado e tecido adiposo é de maior importancia clínica. Debido á perda de sensibilidade á insulina, entra menos glicosa e "queimase" nas células musculares. No fígado, pola mesma razón, actívase a descomposición do glicóxeno á glicosa (glicoxenólise), así como a síntese de glicosa a partir de aminoácidos e outras "materias primas" (gluconeoxénese).
A resistencia á insulina do tecido adiposo maniféstase no feito de que o efecto antilipolítico da insulina debilita. Nun principio, isto compensa o aumento da produción de insulina pancreática. Nas etapas posteriores da enfermidade, máis graxa descomponse en glicerina e ácidos graxos libres. Pero durante este período, perder peso non produce moita alegría.
A glicerina e os ácidos graxos libres entran no fígado, onde deles se forman lipoproteínas de moi baixa densidade. Trátase de partículas nocivas que se depositan nas paredes dos vasos sanguíneos e a aterosclerose avanza. Unha cantidade excesiva de glicosa, que aparece como resultado da glicoxenólise e da gliconeoxénese, tamén entra no torrente sanguíneo do fígado.
Os síntomas da síndrome metabólica en humanos preceden moito ao desenvolvemento da diabetes. Porque a resistencia á insulina foi compensada polo exceso de produción de insulina polas células beta do páncreas. En tal situación, obsérvase unha maior concentración de insulina no sangue: hiperinsulinemia.
A hiperinsulinemia con glicosa normal no sangue é un marcador da resistencia á insulina e un prexuízo do desenvolvemento da diabetes tipo 2. Co tempo, as células beta do páncreas deixan de facer fronte á carga, que é varias veces superior ao normal. Producen cada vez menos insulina, o paciente ten azucre no sangue e diabetes.

En primeiro lugar, a 1ª fase da secreción de insulina sofre, é dicir, unha rápida liberación de insulina no sangue en resposta a unha carga alimentaria. E a secreción basal (de fondo) de insulina segue sendo excesiva. Cando o nivel de azucre no sangue aumenta, isto aumenta aínda máis a resistencia á insulina tisular e inhibe a función das células beta na secreción de insulina. Este mecanismo para desenvolver diabete chámase "toxicidade na glicosa".
Risco cardiovascular
Sábese que en pacientes con diabetes tipo 2, a mortalidade cardiovascular aumenta 3-4 veces en comparación con persoas sen trastornos metabólicos. Agora cada vez son máis os científicos e profesionais convencidos de que a resistencia á insulina e, xunto con ela, a hiperinsulinemia son un grave factor de risco para o ataque cardíaco e o ictus.Ademais, este risco non depende de se o paciente desenvolvera ou non diabetes.
Desde os anos 80, estudos demostraron que a insulina ten un efecto aterogénico directo nas paredes dos vasos sanguíneos. Isto significa que as placas ateroscleróticas e o estreitamento do lumen dos vasos progresan baixo a acción da insulina no sangue que atravesa.
A insulina provoca a proliferación e migración de células musculares lisas, a síntese de lípidos neles, a proliferación de fibroblastos, a activación do sistema de coagulación do sangue e a diminución da actividade da fibrinólise. Así, a hiperinsulinemia (unha maior concentración de insulina no sangue debido á resistencia á insulina) é unha causa importante do desenvolvemento da aterosclerose. Isto ocorre moito antes da aparición de diabetes tipo 2 nun paciente.
Os estudos mostran unha correlación directa directa entre o exceso de insulina e os factores de risco de enfermidades cardiovasculares. A resistencia á insulina leva a que:
- aumento da obesidade abdominal,
- o perfil de colesterol no sangue empeora e as placas de colesterol "malo" fórmanse nas paredes dos vasos sanguíneos,
- aumenta a probabilidade de coágulos de sangue nos vasos,
- a parede da arteria carótida faise máis grosa (o lumen da arteria estreita).
Esta relación estable demostrouse tanto en pacientes con diabetes tipo 2 como en individuos sen ela.
Un xeito eficaz de tratar a resistencia á insulina nas etapas iniciais da diabetes tipo 2, e aínda mellor antes de desenvolverse, está na dieta. Para ser precisos, este non é un método de tratamento, senón un control, restablecendo o equilibrio en caso de deterioro do metabolismo. Dieta baixa en hidratos de carbono con resistencia á insulina - debe estar seguida de por vida.
Despois de 3-4 días da transición a unha nova dieta, a maioría das persoas notan unha mellora no seu benestar. Despois de 6-8 semanas, as probas demostran que o colesterol "bo" no sangue sobe e o "malo" cae. O nivel de triglicéridos no sangue cae á normalidade. Ademais, isto ocorre despois de 3-4 días e as probas de colesterol melloran despois. Así, o risco de aterosclerose redúcese varias veces.
Obter receitas para unha dieta baixa en carbohidratos contra a resistencia á insulina

Actualmente non hai tratamentos reais para a resistencia á insulina. Neste especialista traballan especialistas no campo da xenética e da bioloxía. Pode controlar ben este problema seguindo unha dieta baixa en carbohidratos. Primeiro de todo, cómpre deixar de comer carbohidratos refinados, é dicir, azucre, doces e produtos de fariña branca.
O medicamento dá bos resultados. Utilízao ademais da dieta, e non en vez dela, e consulte primeiro co seu médico sobre tomar pastillas. Todos os días seguimos as novidades no tratamento da resistencia á insulina. A xenética moderna e a microbioloxía realizan milagres reais. E hai esperanza de que nos próximos anos sexan capaces de resolver finalmente este problema. Se queres saber primeiro, subscríbete ao noso boletín, é de balde.
En setembro, volvín a China e alí era imposible seguir o ceto. Nin sequera porque atopar polo menos carne sen azucre pode ser difícil. Keto e LCHF para min son sistemas nutricionais, onde a saúde vén primeiro, controlamos estrictamente a calidade dos produtos. As vacas alimentadas con herba, o aceite de oliva e o ghee son un luxo sen precedentes para China. Só litros de cacahuete, só hardcore.
Retirei fortemente da dieta habitual, aínda que conectei o xaxún periódico e incluso lavei o pollo frito da salsa amarga e doce.
Sempre canso, durmido, con fame - Pensaba que a cousa era que debía pensar en tres idiomas e falar catro. Ben, eu son un animal gordo limpo, claro.
En xaneiro, cheguei a Kazán e comecei a buscar traballo activamente. Agora son analista do xornal en liña "Realnoe Vremya", despois do traballo, vou a estudar, que dura ata as oito da noite. Inclúense comida nun recipiente, fame nocturna e falta de sono.
Logo notei que o meu almorzo habitual - dous ovos con verduras e queixo / touciño - me satura como a fariña de avea na auga. Despois do xantar, teño un zhor salvaxe, aínda que o meu conxunto estándar é: necesariamente chucrut + outras verduras, o máis diversas posibles, cociñadas con manteiga / ghee e carne de carne, raramente carne de porco. A fame foi "suprimida" por sobremesas: chocolate amargo, noces ou unha mazá, pero non se volveu máis cómodo. Ao mesmo tempo, probei o mellor para non lanzar. A cea, que tiña présa para tragar entre parellas, só alimentou o meu apetito.
Os problemas de menstruación volveron, tornouse escasa. Conectei isto cunha pequena cantidade de hidratos de carbono e unha carga pesada, así que comecei a engadir trigo mouro á miña comida cada tres a catro días. Axudou, aínda que non me deu saciedade. Cando cheguei ao fondo da desesperación, Katy Young @ wow.so.young recibiu un post para analizar a ración. Mesmo é estraño que non dubidei en escribirlle.
Conclusión: o signo máis rechamante é a fame despois de comer. Asegúrate de ter boas racións que te saturan antes. Describiría este sentimento do seguinte xeito: "Comín ben, pero aquí un verme molesto pide caramelos, dálle, e definitivamente estarei cheo".
Con alta insulina, é moi difícil perder peso, polo que se comes unha cantidade adecuada de alimentos e o peso paga a pena, é unha alarmante campá.
As nenas deben prestar atención aos fallos do ciclo.
A resistencia á insulina tamén está asociada a dores de cabeza, fatiga e letarxia, mal sono, problemas de concentración.
O aceite de soia é un aceite comestible vexetal e a súa popularidade está crecendo en todo o mundo. Pero rico en graxas insaturadas, especialmente o ácido linoleico, o aceite de soia causa obesidade, diabetes, resistencia á insulina e enfermidades hepáticas graxas non alcohólicas en ratos.
Materiais e métodos de investigación
Investigadores da Universidade de California en Riverside probaron o aceite de soia modificado xeneticamente (OXM), liberado por DuPont en 2014. Ten un baixo nivel de ácido linoleico, polo que un aceite similar en composición ao aceite de oliva é a base da dieta mediterránea e considérase sa. Os investigadores compararon o aceite tradicional de soia e o aceite de coco rico en ácidos graxos saturados co aceite de soia transxénica.
Resultados do traballo científico
"Descubrimos que os tres aceites aumentan o colesterol no fígado e no sangue, eliminando o mito popular de que o aceite de soia reduce o colesterol no sangue", dixo Frances Sladek.
"No noso experimento, o aceite de oliva causa máis obesidade que o aceite de coco, aínda que menos que o aceite regular de soia, o que foi sorprendente xa que o aceite de oliva é considerado o máis sa de todos os aceites vexetais", dixo Poonamjot Deol. Algúns dos efectos metabólicos negativos da graxa animal poden ser causados por altos niveis de ácido linoleico, dado que a maioría dos animais de granxa son alimentados con fariña de soia. É por iso que unha dieta rica en graxa enriquecida con aceite regular de soia ten efectos case idénticos á dieta baseada en graxa animal.
Os investigadores cren que o aumento do consumo de aceite de soia pode ser un factor que contribúe á epidemia de obesidade. Segundo os Centros para o Control e Prevención de Enfermidades, o 35% dos adultos son obesos debido a diabetes, enfermidades cardíacas e cancro.
"Os nosos resultados non se aplican a outros produtos de soia, como a salsa de soia, o tofu e o leite de soia", dixo Sladek. "É necesario máis investigación sobre a cantidade de ácido linoleico nestes e outros produtos."
O ácido linoleico é un ácido graxo esencial. Todos os humanos e animais deberían recibilo da súa dieta. "Pero isto non significa que sexa necesario ter máis na nosa dieta", dixo Deol."O noso corpo necesita só un 1-2% de ácido linoleico, pero hai quen ten un 8-10% de ácido linoleico."
Os investigadores recomendan consumir aceite menos convencional de soia. Sladek di: "Eu usei exclusivamente aceite de oliva, pero agora estou substituíndo por coco. De todos os aceites que probamos ata o de agora, o aceite de coco ten os efectos metabólicos menos negativos, aínda que consta case enteiramente de graxas saturadas. O aceite de coco aumenta o colesterol, pero non máis que o aceite regular de soia. "
Deol, Poonamjot, et al. "Omega-6 e omega-3 oxilipinas están implicadas na obesidade inducida polo aceite de soia en ratones". Informes científicos 7.1 (2017): 12488.
Pregunta: Hai un punto claro no libro UD2, Lyle fala sobre a perda de peso e que a resistencia á insulina pode ser útil neste aspecto. Poderías explicarme o teu punto de vista sobre este tema, xa que son nutricionista e sempre considerei e lin que non serve para nada. Interésame moito un novo punto de vista.
Resposta: isto é algo contrario ao sentido común e é contrario ao que moita xente cre (e un pouco máis complicado do que está escrito nos meus libros ou máis arriba). Como é habitual, preciso contarche algo.
Como funcionan as hormonas
Unha hormona é calquera sustancia no corpo que causa algo noutro lugar (sinalizar produtos químicos producidos polas células do corpo e afectar ás células doutras partes do corpo). Técnicamente, pode separar neurotransmisores (que funcionan localmente) e hormonas (que funcionan noutros lugares ou en todo o corpo), pero estes son detalles superfluos. Así, a hormona é liberada de calquera glándula ou tecido corporal (por exemplo, os tiroides da glándula tiroide, a insulina do páncreas), nalgún lugar únese ao receptor e ten un efecto regulador.
Un bloqueo e unha chave é unha analoxía case universal para explicar o funcionamento das hormonas. A hormona é a clave e o seu receptor específico é o bloqueo. Así, unha clave está instalada no bloqueo e exerce unha influencia reguladora. Cada hormona ten o seu propio receptor específico (ao igual que unha chave encaixa nun bloqueo determinado), pero pode haber algo chamado reactividade cruzada, onde unha especie hormonal encaixa noutra hormona. Non hai que preocuparse por iso.
Así, a insulina ten un receptor da insulina. Cando a insulina se une a este receptor, prodúcese un efecto regulador (o descrito aquí). E estes receptores de insulina pódense atopar en todo o corpo, no cerebro, no músculo esquelético, no fígado e nas células de graxa. Os tres últimos son puntos clave para preocuparse.
Agora, varios factores determinan o bo funcionamento da hormona (é dicir, que acción reguladora do tamaño ocorre). Os tres principais son a cantidade desta hormona (nun sentido máis xeral, isto significa que se exerce un efecto maior), como é sensible o receptor (canto reacciona á hormona) e o que se chama afinidade. Non te preocupes por isto, estou incluíndo o terceiro principal impacto só por completar.
Polo tanto, se hai moita hormona no corpo, tende a enviar máis sinal que cando é menos e viceversa. Máis testosterona, por exemplo, constrúe máis músculo que menos. Pero isto non sempre é certo, e é aquí onde entra en xogo a sensibilidade (ou resistencia) dos receptores. Isto demostra o ben ou mal que o receptor responde á hormona. Polo tanto, se o receptor é sensible, non unha gran cantidade de hormona ten un gran efecto. Se o receptor é resistente, incluso unha gran cantidade de hormona pode non ter efecto.
Nota: Tecnicamente pode haber algo que se chame a adormecemento e resistencia do receptor, que son cousas lixeiramente diferentes, pero, de feito, non importa moito aquí. Así é como funcionan as hormonas. O seguinte tema.
Que fai a insulina?
Hai moitas ideas estúpidas sobre a insulina flotando arredor (resulta que as hormonas flotan arredor?), Pero pensan na insulina só como unha hormona da conxestión.Excretada en resposta á inxestión de hidratos de carbono e proteínas (pero non en resposta ás graxas, que poden afectar a resistencia á insulina doutras formas), a insulina pon o corpo ao modo de almacenamento de enerxía. Pero non penses que isto significa que a graxa dietética non pode engordarche.
No músculo esquelético, a insulina estimula o almacenamento e / ou a queima de hidratos de carbono para o combustible. No fígado, detén a produción de glicosa. Nas células graxas, estimula a acumulación de calorías e inhibe a liberación de graxa (inhibe a lipólise). Aquí é onde a insulina tivo a súa mala reputación.
Ah, si, a insulina tamén é un dos sinais do cerebro que debe reducir a fame, aínda que claramente non funciona tan ben. Tamén hai probas de que os homes responden máis á insulina que as mulleres (que responden máis á leptina). As mulleres tamén tenden a ser máis resistentes á insulina que os homes.
Que é a resistencia á insulina?
Básicamente, refírome aos efectos da resistencia fisiolóxica á insulina. A resistencia á insulina muscular esquelética significa que a insulina non pode acumular carbohidratos como glicóxeno nin estimular a queima da glicosa. No fígado, a resistencia á insulina significa que o aumento da insulina non pode inhibir a oxidación da glicosa no fígado. A resistencia á insulina no cerebro significa que a insulina non fai o seu traballo de reducir a fame.
Pero cando unha célula de graxa se fai resistente á insulina, isto significa que a insulina non só non acumula calorías, senón que tamén non pode inhibir a liberación de ácidos graxos. Lea esta frase ata que quede clara, xa que esta é a clave da pregunta.
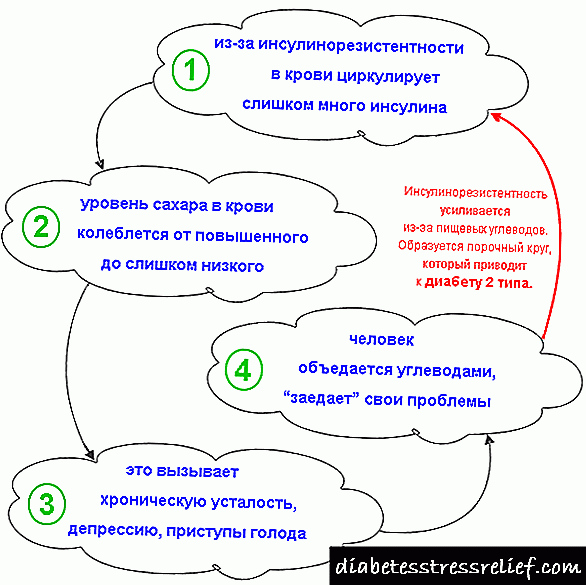
Ademais, cando o corpo comeza a ser resistente á insulina e a insulina funciona peor, o corpo tende a liberar máis insulina para compensala. Trátase dun truismo no corpo, se o receptor é resistente, entón o corpo xira máis, tratando de obrigarse a funcionar correctamente. Pero isto non sempre funciona. Ademais, un aumento crónico dos niveis hormonais normalmente provoca resistencia ao receptor. Así, convértese nun ciclo vicioso.
Que causa resistencia á insulina?
Ben, moitas cousas. A xenética, por suposto, é un xogador importante, pero non podemos controlala, polo que a ignoramos. A acción reduce a sensibilidade á insulina e a actividade regular aumenta a mesma (non vou entrar nas razóns). Cando unha célula está chea de nutrientes, por exemplo, cando un músculo está cheo de glicóxeno ou triglicérido intramuscular (o IMTG é o tipo de graxa almacenada no músculo esquelético), faise resistente á insulina. Pense niso como un tanque de gas completo, un intento de inxectar máis combustible provocará un desbordamento porque non hai lugar.
A dieta afecta á resistencia, por exemplo, cunha alta inxestión de carbohidratos e graxas refinadas, causa resistencia á insulina. A longo prazo, a inxestión de graxas saturadas pode cambiar a estrutura da membrana celular, o que xera problemas. A excesiva fructosa (palabra clave excesiva) pode causar resistencia á insulina.
Mencionei anteriormente que un aumento crónico dos niveis hormonais pode causar resistencia ao receptor. Así, se alguén está inactivo, consume un exceso de hidratos de carbono, graxas, etc., terá un maior nivel de insulina e isto provocará resistencia. Así se comportan a maioría das persoas do mundo moderno.
A obesidade no corpo tamén afecta á resistencia á insulina. Isto non é universal, pode que atopes persoas magras resistentes á insulina e persoas moi graxas sensibles á insulina. Pero hai unha correlación bastante boa.
Tamén debes entender outro factor clave de que o corpo se converta gradualmente en resistencia á insulina.O músculo esquelético (ou quizais sexa o fígado, non me lembro) faise primeiro resistente, despois o fígado (ou o músculo esquelético, se o fígado é o primeiro). Isto leva a que o corpo non poida parar a produción de glicosa no fígado (polo tanto, o contido de glicosa no sangue permanece constantemente alto). E finalmente despois, as células de graxa fanse resistentes á insulina.
Cando isto sucede, o que podes ver é que o sangue contén un alto contido en ácidos graxos (hipertrigliceridemia), moito colesterol, moita glicosa, etc., os nutrientes que entran simplemente non teñen onde ir. Non se poden almacenar nos músculos, non se poden almacenar no fígado, non se poden almacenar en células graxas. Isto causa unha serie de outros problemas.
O efecto da resistencia á insulina sobre a graxa corporal.
O que, ao final, me leva ao tema principal. Xeralmente crese que a resistencia á insulina provoca acumulación de graxa, mentres eu argumentei que axuda coa perda de graxa. Tanto iso como outro - a verdade. Algunhas persoas liberan principalmente o exceso de insulina en resposta á inxesta de alimentos. Se combinas isto coa resistencia á insulina xenética ou relacionada co estilo de vida no músculo esquelético, non se poden almacenar calorías nos músculos, pero irán ás células de graxa (onde a insulina aínda pode funcionar). Si, a resistencia á insulina causa obesidade.
Pero pensa no que pasa cando o corpo se fai completamente resistente á insulina. Ou unha situación teórica na que só pode facer que as células de graxa sexan resistentes á insulina. Agora, a insulina non pode acumular calorías nas células de graxa e non pode suprimir a mobilización de graxa. En termos de perda de graxa, isto debería ser bo. Se non podes almacenar graxa nas células de graxa cando comen e é máis fácil obter ácidos graxos, significa que a graxa é máis fácil de perder.
Parece que o corpo está intentando afastar a graxa das células graxas (que tamén están cheas) para evitar un maior aumento da graxa corporal. E iso é basicamente o que está intentando facer. Hai unha tonelada de adaptacións para as persoas que se engordan, o que debería evitar un maior aumento da graxa corporal e a resistencia é unha delas. Estas adaptacións non funcionan moi ben.
E considere algúns dos seguintes feitos. Hai unha clase de medicamentos chamados tiazolidinione ou glitazonas que adoitan usarse para mellorar a sensibilidade á insulina na obesidade ou síndrome metabólica. A glicosa no sangue crónica e os ácidos graxos causan danos no corpo, e os médicos queren eliminalo. Pero estes fármacos funcionan aumentando a sensibilidade á insulina nas células de graxa. E a graxa comeza a crecer.
Tamén hai algunhas evidencias (pero non todas) de que a sensibilidade á insulina prevé aumento de peso e perda de graxa coa resistencia á insulina. Isto tamén explica porque as persoas resistentes á insulina, pero as persoas delgadas son resistentes ao aumento de peso, simplemente non aforran calorías nas células de graxa.
Considere que o momento máis doado para perder peso é o final da túa dieta cando a sensibilidade á insulina é alta. E o momento máis doado para perder graxa é cando alguén ten moita graxa no corpo e normalmente é resistente á insulina. Creo que obtén o punto.
Considere que cando comeza a adestrar con obesidade, especialmente o adestramento para a perda de peso (que esgota o glicóxeno muscular e aumenta a sensibilidade do músculo esquelético á insulina), e especialmente se reducen os hidratos de carbono na dieta, parecen ser capaces de observar esta sorprendente situación cando perda de graxa e gañar forza.
Pense en dous dos medicamentos para a redución de graxa máis potentes, Clenbuterol e Hormona de Crecemento, que causan resistencia á insulina. Pero cando as persoas adestran con peso, a sensibilidade á insulina persiste nos tecidos.Os músculos absorben calorías que non se poden almacenar noutras partes do corpo (na súa maior parte).
É coma se nun corpo se transvasen calorías das células da graxa aos músculos. E creo que isto é exactamente o que está pasando. Na actividade, o esgotamento do glicóxeno aumenta a sensibilidade dos músculos esqueléticos á insulina. Mentres as células de graxa seguen sendo resistentes á insulina, as calorías van aos músculos e deixan as células graxas.
A realidade é a resistencia á insulina.
Por desgraza, coa excepción dunha situación con obesidade (ou cando se usa drogas), a resistencia á insulina tende a mellorar no sentido contrario que a desenvolve. A medida que a xente perde graxa, as células de graxa vólvense máis sensibles á insulina (isto é parte de por que é máis difícil mobilizar o exceso de graxa), só entón o fígado (ou músculo), e despois os músculos (ou fígado).
Por suposto, a formación pode cambiar iso. Este, francamente, é o único factor máis poderoso que podemos usar para mellorar a sensibilidade á insulina tisular. E ata que as células graxas sexan sensibles á insulina (de novo, que fan, como a graxa no corpo comeza a diminuír), podes obter polo menos algún efecto positivo da liberación de enerxía das células graxas ao músculo esquelético.
E, esperemos, esta sexa a resposta ao que se dixo na miña Ultimate Diet 2.0.
Bo día! Xunto co progreso médico xeral, aparecen novos termos e conceptos.
Hoxe falarei do síndrome da resistencia á insulina ou da resistencia de células e tecidos á acción da insulina, o cálculo do índice homa ir, cales son as causas, os síntomas e o tratamento.
Este termo úsase non só en endocrinoloxía, senón tamén noutras especialidades relacionadas, por exemplo, xinecoloxía e cardioloxía.
Que é a resistencia á insulina (IR)
A palabra insulin resistencia (IR) consta de dúas palabras: insulina e resistencia, é dicir, insensibilidade á insulina. Para moitas persoas non está claro non só a palabra "resistencia á insulina", senón tamén o que significa este termo, cal é o seu perigo e que hai que facer para evitalo. Por iso, decidín realizar un pequeno programa educativo e contarlles literalmente sobre os meus dedos esta condición.
No meu artigo, falaba das causas da diabetes, e entre elas estaba a resistencia á insulina. Recomendo que o leas, é moi descrito popularmente.
Como probablemente adiviñaches, a insulina exerce o seu efecto sobre case todos os tecidos do corpo, xa que a glicosa como combustible enerxético é necesaria en todas as células do corpo. Por suposto hai algúns tecidos que metabolizan a glicosa sen a presenza de inulina, como as células do cerebro e a lente do ollo. Pero basicamente todos os órganos necesitan insulina para absorber a glicosa.

O termo resistencia á insulina significa que a incapacidade da insulina para usar azucre no sangue, é dicir, o seu efecto de redución do azucre é reducido. Pero a insulina tamén ten outras funcións que non están relacionadas co metabolismo da glicosa, pero que regulan outras reaccións metabólicas. Estas funcións inclúen:
- metabolismo de graxas e proteínas
- regulación dos procesos de diferenciación e crecemento de tecidos
- participación na síntese de ADN e transcrición xénica
É por iso que o concepto moderno de IR non se reduce aos parámetros que caracterizan o metabolismo dos carbohidratos, senón que inclúe cambios no metabolismo de proteínas, graxas, o traballo das células endoteliais, a expresión xénica, etc.
Que é a síndrome de resistencia á insulina?
Xunto co concepto de "resistencia á insulina" hai un concepto de "síndrome de resistencia á insulina". O segundo nome é síndrome metabólico. Combina unha violación de todo tipo de metabolismo, obesidade, diabetes, hipertensión, aumento da coagulación, altos riscos de aterosclerose e enfermidades cardíacas).
E a resistencia á insulina xoga un papel clave no desenvolvemento e progresión deste síndrome.Non me vou afondar na síndrome metabólica, xa que estou a preparar un artigo sobre este tema. Por iso, aconsello que non o perdas.
Causas da resistencia dos tecidos á insulina
A insensibilidade á insulina non sempre é unha patoloxía. Por exemplo, durante o embarazo, pola noite, durante a puberdade, detéctase unha resistencia fisiolóxica á insulina nos nenos. Na muller, unha resistencia fisiolóxica á insulina está presente na segunda fase do ciclo menstrual.
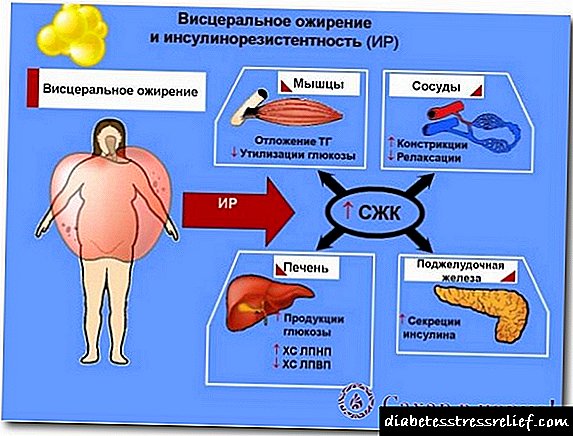
O estado metabólico patolóxico atópase con máis frecuencia nas seguintes situacións:
- Diabetes tipo 2.
- Descompensación de diabetes tipo 1.
- Cetoacidosis diabética.
- Desnutrición severa.
- Alcoholismo
A resistencia á insulina tamén pode desenvolverse en persoas sen diabetes. Tamén sorprende que a insensibilidade á insulina poida aparecer nunha persoa sen obesidade, isto ocorre nun 25% dos casos. Basicamente, por suposto, a obesidade é un compañeiro constante da resistencia á insulina.
Ademais da diabetes, esta afección acompaña a enfermidades endocrinas como:
- Tirotoxicosis.
- Hipotiroidismo
- Síndrome de Itsenko-Cushing
- Acromegalia.
- Feocromocitoma.
- PCOS (síndrome do ovario poliquístico) e infertilidade.

Frecuencia de IR
- En diabetes mellitus - nun 83,9% dos casos.
- Cunha tolerancia á glicosa - nun 65,9% dos casos.
- Con hipertensión arterial - nun 58% dos casos.
- Cun aumento do colesterol, no 53,5% dos casos.
- Cun aumento dos triglicéridos, no 84,2% dos casos.
- Cun descenso no nivel de lipoproteínas de alta densidade (HDL) - nun 88,1% dos casos.
- Cun aumento dos niveis de ácido úrico - no 62,8% dos casos.
Por regra xeral, a resistencia á insulina segue sen ser recoñecida ata que comecen os cambios metabólicos no corpo. Por que se perturba o efecto da insulina sobre o corpo? Este proceso segue sendo estudado. Aquí está o que agora se sabe. Existen varios mecanismos de aparición de adormecemento, que actúan a diferentes niveis de efecto de insulina nas células.
- Cando hai insulina anormal, é dicir, o propio páncreas segrega insulina xa defectuosa, que non é capaz de exercer un efecto normal.
- Cando hai anormalidade ou diminución do número de receptores de insulina nos propios tecidos.
- Cando hai certos trastornos que se producen na propia célula despois da combinación de insulina e receptor (trastornos postreceptores).
As anomalías da insulina e dos receptores son bastante raras, segundo os autores, principalmente a resistencia á insulina é causada por trastornos postreceptores da transmisión do sinal de insulina. Probablemente estás a preguntar que pode afectar a este programa, que factores inflúen nel.
A continuación enumero os factores máis importantes que poden causar trastornos post-receptores:
- Idade.
- Fumar.
- Baixa actividade física.
- A inxestión de carbohidratos
- Obesidade, especialmente tipo abdominal.
- Tratamento con corticoides, beta-bloqueantes, ácido nicotínico, etc.
Por que é resistencia á diabetes tipo 2
Na actualidade estanse a desenvolver novas teorías do desenvolvemento da insensibilidade á insulina. Os empregados da Tula State University, dirixidos por Myakisheva Raushan, propuxeron unha teoría segundo a cal a resistencia á insulina é considerada como un mecanismo de adaptación.
Noutras palabras, o corpo protexe de forma específica e intencionada as células do exceso de insulina, reducindo o número de receptores. Todo isto ocorre porque no proceso de asimilación da glicosa pola célula coa axuda da insulina, outras substancias apresúranse a ela, desbordándoa. Como resultado, a célula incha e estoupa. O corpo non pode permitir a morte celular masiva e, polo tanto, non permite que a insulina poida facer o seu traballo.
Polo tanto, o primeiro en tales pacientes é unha diminución da glicosa debido á nutrición, á actividade física e ás drogas que eliminan a resistencia. Prescribir medicamentos con efecto estimulante e inxeccións de insulina só leva a un agravamento da situación e ao desenvolvemento de complicacións de hiperinsulinismo.
Cal é o perigo de insensibilidade celular
A insensibilidade á insulina leva inevitablemente a un aumento da cantidade de insulina no sangue - hiperinsulinismo. Este efecto débese a un feedback negativo cando, con falta de efecto insulina, o páncreas comeza a producir aínda máis insulina e sobe no sangue. Aínda que haxa un problema coa absorción normal de glicosa con resistencia á insulina, pode que non haxa problemas con outros efectos da insulina.
Primeiro de todo, comprobouse o efecto negativo do exceso de insulina no sistema cardiovascular, ou mellor dito, na progresión da aterosclerose. Isto débese a varios mecanismos. En primeiro lugar, a insulina pode ter un efecto directo sobre os vasos sanguíneos, provocando un engrosamento das súas paredes e contribuíndo á deposición de placas ateróxenas nel.
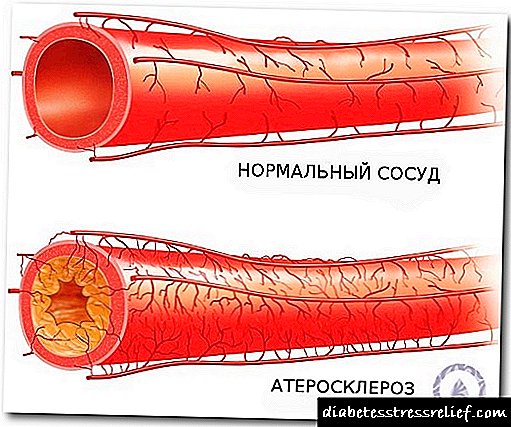
En segundo lugar, a insulina pode aumentar o vasospasmo e evitar a súa relaxación, o que é moi importante para os vasos do corazón. En terceiro lugar, a insulina en grandes cantidades é capaz de afectar ao sistema de coagulación, acelerando a coagulación e inhibindo o sistema de anticoagulación, polo que aumenta o risco de trombose.
Así, o hiperinsulinismo pode contribuír ás primeiras manifestacións de enfermidades coronarias, infarto de miocardio, golpes e danos nos vasos das extremidades inferiores.
Por suposto, as persoas con resistencia á insulina teñen un risco moi alto de desenvolver diabete. Esta condición é unha especie de mecanismo compensatorio do corpo. O corpo produce inicialmente máis insulina para manter os niveis normais de glicosa, superando así a resistencia. Pero pronto estas forzas esgótanse e o páncreas non pode producir a cantidade adecuada de insulina para retener o azucre no sangue, como resultado do cal o nivel de glicosa comeza a aumentar gradualmente.
Ao principio, isto maniféstase por unha violación da tolerancia á glicosa, sobre a que escribín no meu artigo, aconsélloche que a leas e logo por signos evidentes de diabetes. Pero isto podería haber sido evitado ao principio.

A resistencia á insulina é un dos moitos e importantes motivos para o desenvolvemento da hipertensión humana. O certo é que a insulina en grandes cantidades ten a capacidade de estimular o sistema nervioso simpático, aumentando así o nivel de noradrenalina no sangue (o mediador máis potente que provoca espasmo vascular). Debido ao aumento desta sustancia, os vasos sanguíneos son espasmódicos e aumenta a presión arterial. Ademais, a insulina perturba os procesos de relaxación dos vasos sanguíneos.
Outro mecanismo para aumentar a presión é a retención de fluído e sodio cun exceso de insulina no sangue. Así, o volume de sangue que circula aumenta e despois dela a presión arterial.
Non te esquezas do efecto da hiperinsulinemia nos lípidos sanguíneos. O exceso de insulina provoca un aumento dos triglicéridos, unha diminución das lipoproteínas de alta densidade (HDL - lípidos antiateróxenos, é dicir, prevén a aterosclerose), un lixeiro aumento das lipoproteínas de baixa densidade (LDL). Todos estes procesos aumentan a progresión da aterosclerose vascular, o que leva a consecuencias desastrosas.
Nas mulleres, agora é costume poñer un signo igual entre a síndrome do ovario poliquístico e a resistencia á insulina. Esta enfermidade provoca unha violación da ovulación, causando infertilidade, así como un aumento de andrógenos débiles, causando síntomas de hiperandrogenismo.
Que facer
Se leu o artigo ata o final, significa que realmente estás ante este problema e queres aprender a superar esta condición patolóxica e recuperar a saúde. A miña cuestión dedicarase o meu seminario en liña "A resistencia á insulina é unha ameaza silenciosa", que se celebrará o 28 de setembro ás 10:00 horas en Moscova.
Falarei de métodos de eliminación e de técnicas secretas que os médicos da clínica descoñecen. Recibirá horarios de traballo de tratamento preparados, garantidos para levar a un resultado. Tamén se prepararon REGALOS: “KETO-dieta intensiva” e o webinar “Estratexias dietéticas para enfermidades endocrinas”, que complementarán o material principal.
Todos os participantes terán acceso á gravación e a todos os materiais adicionais durante 30 días. Entón, se non pode participar en liña, pode ver todo na gravación en calquera momento conveniente.
O custo de participación no webinar + entrada + manuais de formación con réximes de tratamento + REGALOS 2500 r
Fai clic no botón seguinte para pagar e ocupar o seu lugar na webinar.
P.S. Só quedan 34 20 15 7 prazas

Con calor e coidado, a endocrinóloga Lebedeva Dilyara Ilgizovna
Dieta baixa en carbohidratos
Dos tres compoñentes principais necesarios para asegurar a vida humana, son os carbohidratos que son totalmente responsables da formación da hormona. Polo tanto, un sistema alimentario cunha cantidade relativamente pequena de hidratos de carbono está a converterse nun dos métodos eficaces que axudan non só a perder peso, senón a superar o inicio da diabetes.
Son suficientes dúas semanas de semellante dieta para minimizar o volume de hormona e aumentar a sensibilidade xeral á insulina.
Asegúrese de ler: Canto tempo permaneces no sistema de 10 cuncas "Coma e perde peso"?

Se manter unha dieta ben pensada en baixo contido de carbohidratos, será capaz de reducir o aumento do peso corporal, reducir a graxa e volver a normal a súa circunferencia. Ademais, un réxime nutricional similar normaliza os niveis de colesterol no sangue e normaliza automaticamente a presión arterial. Todo isto demostra a alta eficiencia da dieta en relación coa hormona.
Vinagre de sidra de mazá
O vinagre de sidra de mazá de calidade é o complemento perfecto para calquera dieta ou dieta sinxela e saudable. Isto é importante se está directamente relacionado coa limpeza eficaz do corpo e coa perda de peso rápida.

Segundo as estatísticas, o vinagre de sidra de mazá é un produto único en todos os aspectos deseñado para evitar cambios bruscos na cantidade de insulina e o volume total de azucre.
Hai un par de anos, os científicos demostraron que a sensación de plenitude tamén está directamente relacionada cun nivel fixo de ácido acético. Comprobouse que as verduras en conserva e os alimentos fermentados de varios tipos son ideais para unha dieta sa e nutritiva, respectivamente, para unha perda de peso eficaz.
Normas nutricionais
O páncreas é capaz de producir diferentes cantidades de insulina. Todo depende non só do tipo de alimentos empregados, senón tamén da frecuencia da inxestión de alimentos. Ao consumir unha pequena cantidade de calorías á vez e con máis frecuencia do habitual, pode aumentar significativamente a sensibilidade global ás hormonas e reducir automaticamente o seu volume. Este enfoque é ideal para persoas con sobrepeso.
Non importa a que dieta se cumpra unha persoa, é importante comer racións relativamente pequenas e estritamente despois de 2-3 horas.
Rexeitamento completo do azucre

Hai tempo que se sabe que o azucre é un dos produtos máis nocivos para a saúde humana. É recomendable evitalo para todos os que busquen baixar o nivel de hormonas no sangue e queiran desfacerse de centímetros máis. Ademais, o produto debe ser deseñado para aqueles que queiran mellorar o corpo e esforzarse por levar un estilo de vida saudable e completo.
Se a cantidade total de azucre no sangue é elevada significativamente a un nivel crítico, necesitará abandonar non só o produto puro, os doces e o chocolate, senón tamén limitar o número de froitas. Estes produtos conteñen fructosa, que, aínda que en menor medida, aínda que aumenta a insulina e afecta negativamente a calquera dieta.
Deporte e exercicio

As clases de fitness regulares axudarán a reducir rapidamente a insulina, axudando, así, a unha persoa a perder peso o máis rápido posible e a desfacerse dos volumes. Como demostran numerosos estudos, os exercicios ben deseñados e correctamente realizados son un método bastante eficaz para aumentar o grao global de sensibilidade á insulina.
A actividade fisiolóxica é imprescindible para pacientes que levan tempo diabéticos obesos ou agudos tipo 2. Estas persoas son animadas a combinar diferentes adestramentos con peso lixeiro e exercicios aeróbicos dinámicos. Para minimizar o volume total de insulina e comezar a perda de peso.
Canela
Para reducir significativamente a cantidade de insulina, necesitas engadir canela ás túas bebidas e pratos todos os días. Esta é unha especia agradable e aromática, así como un produto bastante útil. A canela ten moitos antioxidantes que curan perfectamente o corpo e protexen contra a probabilidade de padecer cancro. É suficiente consumir ata dous gramos de temperado todos os días e podes obter beneficios realmente inestimables para o corpo.
Rexeitamento de hidratos de carbono rápidos

Os alimentos refinados modernos, cheos de hidratos de carbono rápidos e non rápidos, son unha parte importante da boa nutrición para a maioría da xente. Tales produtos nocivos deben descartarse.
O uso de hidratos de carbono rápidos pode levar a unha persoa a mal funcionamentos no corpo.
Asegúrese de ler: Causas dunha diminución do volume de mama durante a perda de peso. Formas eficaces de salvar un busto
Non se pode evitar un aumento dos volumes e da insensibilidade á insulina perigosa. Ao mesmo tempo, os produtos carbohidratos refinados caracterízanse por un índice glicémico bastante alto.
O IG é unha escala especial que mide a capacidade de calquera produto para ter un efecto directo sobre o nivel global de azucre e a diabetes. Para evitar efectivamente isto, cómpre eliminar do menú todos os doces posibles, bolos caseiros. Estes produtos pódense substituír eficazmente por froitas sinxelas.
Un estilo de vida sedentario é un xeito directo de aumentar o azucre

Xa se dixo anteriormente que para reducir rapidamente o nivel global de insulina, é desexable levar as cargas máis eficaces e regulares ao réxime diario. Se isto non é posible, se o paciente ten traballo sedentario, paga a pena introducir unha actividade mínima. É completamente opcional visitar o centro de fitness, basta con facer paseos lixeiros e facer pequenos adestramentos de cando en vez.
Xexún e xaxún intermitente
Se introduces o xaxún regular na túa dieta, podes obter unha perda de peso bastante eficaz e moi rápida e unha diminución dos niveis hormonais. O tema do xaxún debe discutirse co seu médico. Realizará un exame médico mínimo e determinará que postos e canto tempo hai que conservar para curar o corpo. Hai que lembrar que a abstinencia a longo prazo e os esquemas nutricionais de poucas calorías son capaces de minar significativamente a saúde xeral dunha persoa. Por iso, a consulta dun médico é tan necesaria.
Ao observar as publicacións é moi importante gardalas correctamente, pero tamén saír competentemente das restricións, especialmente nunha situación na que a abstinencia foi suficiente.
Fibra na dieta

A fibra é un elemento que a miúdo falta no corpo humano. Comezando a usar alimentos cheos de fibra, resultará sen moito esforzo para reducir o peso.Como funciona a fibra? O principal efecto positivo deste elemento baséase na súa capacidade para absorber auga e na capacidade de transformarse nunha especie de xel ao dixerilo. Frea efectivamente o movemento dos alimentos polo estómago e os intestinos. Isto reduce a sensación de fame agravada e mantén plenamente o nivel prescrito de insulina. Se queres encher a dieta con fibra, debes introducir no menú produtos tan útiles como:
- Smoothies verdes con todo tipo de froitas e froitas de tempada,
- Diferentes produtos do gran plan do plan. Deben substituír pulidos e limpados mecánicamente,
- Unha variedade de verduras
- Leguminosas que son boas para o corpo, así como noces e sementes de liño.
Os alimentos ricos en fibras poden reducir a cantidade de insulina no sangue, fortalecer e restaurar rapidamente o traballo do corazón e dos vasos sanguíneos e mellorar o funcionamento do tracto dixestivo.
Beber té verde

Esta bebida fresca é moi relevante e útil para cada persoa. O té contén un antioxidante especial coñecido como catequina. Segundo estudos, este elemento proporciona unha axuda inestimable na loita contra a resistencia á insulina desenvolvida.
Peixes e graxas saudables
Hai moitas razóns para comer alimentos graxos. Non se trata de alimentos fritos, senón de peixes sans no seu contido en graxas e certos alimentos. Unha persoa que ten un nivel elevado de insulina debe incluír os seguintes alimentos todos os días:
- Arenque, salmón graxo, xurelo raro, sardiñas,
- Aguacate
- Sementes e noces
- Aceite de oliva no refinado,
- Iogur grego.
Estes produtos son ricos en Omega-3 e proteínas de alta calidade. Terán un efecto verdadeiramente inestimable no corpo.
Asegúrese de ler: Opcións para usar cravo se queres perder peso
Segundo numerosos estudos, as persoas que padecen problemas de insulina e que consumen graxas saudables reducen a velocidade total da resistencia. Os alimentos graxos teñen un efecto positivo único no corpo.
Comer a proteína correcta

A inxestión diaria de proteínas saudables permite non só controlar eficazmente o peso e os parámetros do corpo, senón tamén os niveis de insulina. Unha proteína similar pódese obter dos produtos anteriormente listados, así como da carne de polo e de pavo na dieta. Tamén é recomendable comer carne de vacún regular.
Cómpre lembrar que non todos os produtos proteicos e non en ningunha cantidade son igualmente útiles para os humanos.
Se usa moita proteína, pode causar o efecto exacto contrario. Un resultado similar conséguese co consumo excesivo de soro de leite e caseína común, presentes no leite, así como na carne de vacún. Se usa un exceso de volume deste produto, pode obter un salto hormonal, que se observa nunha persoa sa despois de comer pan. Isto suxire que hai que ter coidado coas proteínas.
Consellos e advertencias xerais
Xunto con todos os consellos e recomendacións enumerados anteriormente, os médicos aconsellan durmir máis. Se non hai xeito de aumentar significativamente o tempo total e a duración do sono, entón hai que facer todo para estabilizalo ao máximo. Canto máis sono e descanso estean presentes na vida dunha persoa, máis estable será o nivel global da hormona no seu corpo. Se mantén esta hormona constantemente baixo control, será capaz de controlar o seu peso con menos eficacia.
Se desexa obter un resultado positivo rápido na perda de peso, este método será o máis eficaz.
Ademais de establecer o teu sono, relaxación e nutrición, debes prestar atención aos seguintes consellos:
- É importante centrarse no éxito e rexistrar os logros.
- É recomendable facer unha lista de control especial para cada día. É necesario anotar as regras e características da dieta nel, así como arranxar a comida.
- Paga a pena facer notas constantemente sobre si mesmo, así como sobre cousas que necesitas traballar diariamente, cambiar e curar o teu corpo.
- Se hai pouca confianza en si mesmo, é recomendable pedir a un dos parentes que controle discretamente o proceso de observación dunha alimentación adecuada e mantén un estilo de vida saudable.
Ao mesmo tempo, débese prestar especial atención ao tempo total de tratamento. Non hai necesidade de tentar cambiar os seus hábitos rapidamente, debes facelo gradualmente para non introducir o corpo nun estrés severo. Calquera cambio leva tempo, o que é máis importante no caso da túa propia saúde.
Non cambies a dieta demasiado rápido, no proceso de reducir o exceso de peso e os niveis hormonais, a gradualidade é importante. Debe comezar coa exclusión de certos alimentos do menú, e introducir lentamente a dieta dietética e graxas saudables.
No proceso de recuperación, non necesita permitir unha sobredose de fibra e carbohidratos saudables. Estes produtos deben distribuirse por partes e consumirse por partes ao longo do día. Ademais, non te esquezas da diversidade. É importante distribuír a inxestión de proteínas, graxas e vexetais saudables e non centrarse en ningún produto.
Conclusión
Con base no anterior, pódese concluír que é a insulina aumentada que moitas veces provoca a cancelación de todos os esforzos dirixidos á perda de peso. É necesario ter en conta a investigación moderna realizada e comer alimentos saudables que axuden a reducir os niveis de insulina. Isto librará o risco de desenvolver diabetes perigoso e mellorará significativamente o corpo.