Que pasará se non inxecta insulina en diabetes?
A diabetes mellitus pertence á categoría de enfermidades endocrinas que se producen cando o páncreas deixa de producir insulina. Esta é unha hormona necesaria para o funcionamento completo do corpo. Normaliza o metabolismo da glicosa - un compoñente implicado no traballo do cerebro e outros órganos.
Co desenvolvemento da diabetes, o paciente ten que tomar constantemente substitutos da insulina. Por iso, moitos diabéticos pregúntanse se chegarán a ser dependentes da insulina. Para comprender este problema, debes saber sobre as características da enfermidade e comprender en que casos se prescribe insulina.
Hai dous tipos principais de diabetes - 1 e 2. Este tipo de enfermidade ten algunhas diferenzas. Hai outros tipos específicos de enfermidade, pero son raros.
O primeiro tipo de diabetes caracterízase por unha produción insuficiente de proinsulina e un estado hiperglicémico. O tratamento deste tipo de diabetes implica unha terapia substitutiva hormonal en forma de inxeccións de insulina.
Con enfermidade tipo 1, non debería deixar de inxectar a hormona. O rexeitamento pode levar ao desenvolvemento de coma e incluso a morte.
O segundo tipo de enfermidade é máis común. Está diagnosticado no 85-90% dos pacientes maiores de 40 anos con sobrepeso.
Con esta forma da enfermidade, o páncreas produce unha hormona, pero non pode procesar azucre debido ao feito de que as células do corpo non absorben parcial ou completamente a insulina.
O páncreas está esgotado gradualmente e comeza a sintetizar unha cantidade menor de hormona.
Cando se prescribe insulina e é posible rexeitala?
No primeiro tipo de diabetes, a insulinoterapia é vital, polo que este tipo de enfermidades tamén se chaman dependentes da insulina. No segundo tipo de enfermidade, durante moito tempo, non se pode inxectar insulina, senón controlar a glicemia seguindo unha dieta e tomar axentes hipoglucemicos. Pero se o estado do paciente empeora e non se seguen recomendacións médicas, a terapia con insulina é unha posible opción.
Non obstante, é posible deixar de inxectar insulina no futuro cando a afección se normalice? Na primeira forma de diabetes, a inxección de insulina é vital. No caso contrario, a concentración de azucre no sangue alcanzará niveis críticos, o que levará consecuencias nefastas. Polo tanto, é imposible deixar de inxectar insulina na primeira forma de diabetes.
Pero co segundo tipo de enfermidade, a negativa da insulina é posible, xa que a terapia con insulina adoita prescribirse só temporalmente para estabilizar a concentración de glicosa no sangue.
Casos que requiren administración de hormonas:
- deficiencia aguda de insulina,
- ictus ou infarto de miocardio,
- glicemia superior a 15 mmol / l a calquera peso,
- embarazo
- un aumento do azucre en xaxún é superior a 7,8 mmol / l con peso corporal normal ou reducido,
- intervencións cirúrxicas.
En tales situacións, as inxeccións de insulina prescríbense durante un tempo ata que se eliminan factores adversos. Por exemplo, unha muller mantén a glicemia seguindo unha dieta especial, pero cando está embarazada ten que cambiar a dieta. Polo tanto, para non prexudicar ao neno e proporcionarlle todas as substancias necesarias, o médico ten que tomar medidas e prescribirlle insulina terapia ao paciente.
Pero a terapia con insulina indícase só cando o corpo é deficiente na hormona. E se o receptor da insulina non responde, debido ao cal as células non perciben a hormona, o tratamento non terá sentido.
Entón, o uso de insulina pode deterse, pero só con diabetes tipo 2. E que é necesario para rexeitar a insulina?
Deixar de administrar a hormona en base a consellos médicos. Despois do rexeitamento, é importante unirse a unha dieta e levar un estilo de vida sa.
Un compoñente importante do tratamento da diabetes, que lle permite controlar a glicemia, son a actividade física. O deporte non só mellora a forma física e o benestar xeral do paciente, senón que tamén contribúe ao rápido procesamento da glicosa.
Para manter o nivel de glicemia na norma, é posible o uso adicional de remedios populares. Para este fin, usan arándanos e beben decoccións de linaza.
É importante deixar de administrar insulina gradualmente, cunha redución constante da dosificación.
Se o paciente rexeita bruscamente a hormona, terá un forte salto nos niveis de glicosa no sangue.
Que pasa se a diabetes non inxecta insulina
A diabetes mellitus pertence á categoría de enfermidades endocrinas que se producen cando o páncreas deixa de producir insulina. Esta é unha hormona necesaria para o funcionamento completo do corpo. Normaliza o metabolismo da glicosa - un compoñente implicado no traballo do cerebro e outros órganos.
Co desenvolvemento da diabetes, o paciente ten que tomar constantemente substitutos da insulina. Por iso, moitos diabéticos pregúntanse se chegarán a ser dependentes da insulina. Para comprender este problema, debes saber sobre as características da enfermidade e comprender en que casos se prescribe insulina.
Hai dous tipos principais de diabetes - 1 e 2. Este tipo de enfermidade ten algunhas diferenzas. Hai outros tipos específicos de enfermidade, pero son raros.
O primeiro tipo de diabetes caracterízase por unha produción insuficiente de proinsulina e un estado hiperglicémico. O tratamento deste tipo de diabetes implica unha terapia substitutiva hormonal en forma de inxeccións de insulina.
Con enfermidade tipo 1, non debería deixar de inxectar a hormona. O rexeitamento pode levar ao desenvolvemento de coma e incluso a morte.
O segundo tipo de enfermidade é máis común. Está diagnosticado no 85-90% dos pacientes maiores de 40 anos con sobrepeso.
Con esta forma da enfermidade, o páncreas produce unha hormona, pero non pode procesar azucre debido ao feito de que as células do corpo non absorben parcial ou completamente a insulina.
O páncreas está esgotado gradualmente e comeza a sintetizar unha cantidade menor de hormona.
Insuloterapia: mitos e realidade
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando. Non atopado. Mostrar. Buscando. Non atopado. Mostrar.
Entre os diabéticos, xurdiron moitas opinións sobre a insulina. Así, algúns pacientes pensan que a hormona contribúe ao aumento de peso, mentres que outros cren que a súa introdución permite que non se manteña nunha dieta. E como son as cousas realmente?
¿As inxeccións de insulina poden curar a diabetes? Esta enfermidade é incurable e a terapia hormonal só permite controlar o curso da enfermidade.
A insulinoterapia limita a vida do paciente? Despois dun curto período de adaptación e acostumarte ao calendario de inxección, podes facer cousas cotiás. Ademais, hoxe hai plumas especiais de xiringa e bombas de insulina Accu Chek Combo que facilitan significativamente o proceso de administración de fármacos.
Máis diabéticos preocúpanse pola dor das inxeccións. Unha inxección estándar provoca realmente molestias, pero se usas novos dispositivos, por exemplo, plumas de xiringa, practicamente non haberá sensacións desagradables.
O mito sobre o aumento de peso tampouco é completamente certo. A insulina pode aumentar o apetito, pero a obesidade provoca desnutrición. Seguir unha dieta en combinación con deportes axudará a manter o peso normal.
¿A terapia hormonal é adictiva? Calquera que tome a hormona durante moitos anos sabe que a dependencia da insulina non aparece, porque é unha sustancia natural.
Aínda existe a opinión de que, despois do inicio do uso de insulina, será necesario inxectala constantemente. Coa diabetes tipo 1, a insulinoterapia debe ser sistemática e continua, xa que o páncreas non é capaz de producir unha hormona.
Pero no segundo tipo de enfermidade, o órgano pode producir unha hormona. Non obstante, nalgúns pacientes, as células beta perden a capacidade de secrela durante a progresión da enfermidade.
Non obstante, se é posible conseguir unha estabilización do nivel de glicemia, os pacientes son transferidos a medicamentos orais que reducen o azucre.
Algunhas características máis
Outros mitos relacionados coa insulinoterapia:
- Prescribir insulina di que a persoa non foi capaz de facer fronte ao control da diabetes. Isto non é certo, porque coa primeira forma de diabetes, o paciente non ten elección e está obrigado a inxectar o medicamento de por vida, e no caso do tipo 2, a hormona é administrada para controlar mellor os indicadores de glicosa no sangue.
- A insulina aumenta o risco de hipoglucemia. En determinadas situacións, as inxeccións poden aumentar a probabilidade de baixar os niveis de azucre, pero hoxe hai drogas que evitan o inicio da hipoglucemia.
- Non importa cal sexa o lugar de administración da hormona. De feito, a taxa de absorción da sustancia depende da zona onde se fará a inxección. A maior absorción prodúcese cando a droga se inxecta no estómago e, se a inxección se fai na nádega ou coxa, o medicamento absorbe máis lentamente.
En que casos o insulino terapia prescribe e cancela o experto no vídeo neste artigo.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando. Non atopado. Mostrar. Buscando. Non atopado. Mostrar.
Preguntas vergonzosas sobre a diabetes: ¿É realmente imposible comer azucre e hai que inxectarlle insulina toda a vida? - Meduza
A diabetes é cando non pode comer doces e ten que comprobar constantemente o azucre no sangue?
Aproximadamente, así é. Por certo, pódense comer alimentos diabéticos con azucre, pero en cantidades limitadas, o principal é controlar os niveis de azucre no sangue. Ten que ser revisado varias veces ao día. É importante comprender que a diabetes non é unha enfermidade do dente doce. Así, a aparición de diabetes tipo 1 non está asociada a un consumo excesivo de doces.
Desenvólvese cando o sistema inmune dunha persoa ataca o seu propio páncreas, provocando que xa non produza insulina. No caso da diabetes tipo 2, o azucre só é indirectamente a causa da enfermidade, en si mesma, non causa diabetes.
Por regra xeral, a diabetes tipo 2 aparece en persoas con sobrepeso, o que adoita levar a un consumo ilimitado de alimentos ricos en calor, incluídos os doces.
Que máis, pero o azucre debe ser limitado? Pode, por exemplo, simplemente substituír o azucre por mel - é saudable?
Para planificar unha dieta sa para a diabetes e ter en conta as características do teu corpo, o mellor é consultar a un nutricionista. Pero hai recomendacións xerais.
Por exemplo, é recomendable comer tres veces ao día á vez e rexeitar alimentos graxos e con alto contido calórico.
Necesitamos pasar a hidratos de carbono "saudables" atopados en froitas, leguminosas (feixón, chícharos e lentellas) e produtos lácteos con pouca graxa.
"COMO INICIAR SÓ INSULINA ANGULA, CANDO TODO ..."

Por iso, decidín preguntar ao meu médico Valery Vasilyevich SEREGIN, durante moitos anos que traballa no departamento de endocrinoloxía dun gran hospital metropolitano, e a maioría dos seus pacientes son persoas con diabetes tipo 2.
- En canto á insulinoterapia na diabetes tipo 2, hai opinións diferentes. Os americanos sempre comezan a inxectar insulina cedo. Din: se unha persoa ten diabetes (non importa que tipo), significa que non ten insulina suficiente.
A insulina illada do páncreas dos animais comezou a usarse para tratar as persoas con diabetes en 1921. En 1959, aprenderon a determinar o nivel de insulina no sangue.
E despois resultou que nas persoas con diabetes tipo 2, o contido de insulina pode ser o mesmo que nas saudables, ou incluso aumentar. Iso foi incrible. Comezaron a estudar os procesos que se producen no corpo con este tipo de diabetes.
Na busca dunha resposta á pregunta por que, con suficiente nivel e máis aínda cun aumento do nivel de insulina, a glicosa no sangue non entra nas células dos tecidos, estableceuse o concepto de "resistencia á insulina". Este termo refírese á resistencia dos tecidos á acción da insulina. Resultou que ela estaba en gran parte asociada ao exceso de peso.
Non todas as persoas obesas teñen resistencia á insulina, pero moitas, arredor do 65-70%.
Pero nesta condición, mentres o páncreas produce bastante insulina ou máis do habitual, o azucre no sangue non aumenta constantemente.
Non obstante, o páncreas non pode funcionar durante moito tempo coa sobrecarga; máis tarde ou máis cedo chegará o momento no que non compensará a necesidade máis elevada de insulina do corpo.
E entón o nivel alto de glicosa no sangue faise constante.
Nesta fase hai varios tratamentos dispoñibles.
- O máis fisiolóxico sería reducir a necesidade de insulina dunha persoa. E pódese facer. Non obstante, os dous métodos máis óptimos ata a data e os máis impopulares:
- perda de peso cunha dieta baixa en calor
- aumentar a actividade física.
Que é unha dieta? É cando unha persoa anda sempre con fame. Nunha dieta, non te sentas estupendo; se así fose, todos o seguirían sen ningún problema. Calquera dieta non dá boa saúde e bo humor.
Se unha persoa di outra cousa, está dicindo unha mentira. Margaret Thatcher nunca tomou medicación. Sempre pasou fame, motivo polo que ten unha cara tan malvada.
Cal será a túa cara se tes fame?
Durante os períodos de guerra só permanecen entre o 30-40% dos diabéticos e o resto é compensado. Porque non tes que seguir unha dieta, non hai comida suficiente e hai moito traballo físico. Nos humanos a necesidade de insulina diminúe.
Intenta cargar unha persoa chea físicamente - probablemente comeu durante moitas décadas e mudouse un pouco. De inmediato ten falta de respiración, palpitacións, presión, dor de músculos non adestrados, dor nas articulacións ...
En xeral, dos meus pacientes só uns poucos conseguen resultados reais coa dieta e a educación física.
- Para reducir a necesidade de insulina, a metformina prescríbese na primeira fase do tratamento. O teu diario xa escribiu sobre iso. Mantense a necesidade dunha dieta. Desafortunadamente, a metformina non funciona ben en todos os pacientes.
- Se está "baixo traballo", engade un medicamento que estimule a secreción de insulina polo páncreas, un medicamento do grupo de sulfonamidas (diabetes, glibenclamida). En Europa, as sulfanilamidas comezan a administrarse de inmediato e os médicos estadounidenses din: se o ferro xa funciona mal, ¿por que se debe estimular, levará ao seu esgotamento máis rápido? Aínda discuten. Non obstante, as sulfonamidas son un dos fármacos máis comúns para o tratamento da diabetes; son tomadas por decenas de miles de persoas en todo o mundo.
- Se este tratamento non consegue volver ao normal o azucre, dáse o seguinte paso: o nomeamento de insulina. Para algúns pacientes con diabetes tipo 2, a insulina prescríbese en combinación con comprimidos que reducen o azucre, e para outros, só insulina, como na diabetes tipo 1. De que depende? A partir do azucre no sangue. A tarefa máis importante: lograr a súa redución a niveis normais para evitar o desenvolvemento de complicacións nos ollos, pernas, vasos sanguíneos, riles, corazón. En moitos pacientes con diabetes tipo 2, estas complicacións xa existen - desenvolvéronse antes do que se detectou a diabetes. Todos eles necesitan ter boas azucres para retardar a progresión das complicacións e vivir máis tempo. Así que precisan terapia con insulina.
A que temen as persoas con diabetes tipo 2 cando se lles prescribe insulina? Ben, primeiro de todo, que haberá moitos problemas coas inxeccións. Por suposto, a preocupación aumentará.
Un dos maiores estudos internacionais demostrou que, segundo os propios pacientes, a transición á terapia con insulina requiriu máis atención a si mesmos. Pero ao mesmo tempo, os niveis de azucre no sangue melloraron, diminuíu o número de complicacións graves e de longo ingreso hospitalario.
Redúcese o custo do tratamento (incluso do peto do propio paciente), aumenta a esperanza de vida.
Os meus pacientes tamén admitiron que teñen medo á reposición de insulina na insulina. O único que podo dicir sobre isto é tratar de limitarme na dieta rica en calorías e aumentar a actividade física. Unha persoa debería darse unha carga física igual á calor que come. Quen comprende isto e non se deixa alimentar excesivamente, non atopa un problema así.
Ata a data, a insulina é o único medicamento que pode manter o azucre no sangue dentro dos límites normais.
Os criterios para un tratamento adecuado son as indicacións de hemoglobina glicada ou bos azucres antes e despois das comidas. Se unha persoa ten unha proba de hemoglobina glicada superior ao 6,5% durante máis de 3 meses, pode estar seguro de que comeza a ter complicacións da diabetes.
Por desgraza, en todo o mundo, segundo estudos, só un 20-30% das persoas con diabetes teñen hemoglobina glicada inferior ao 6,5%. Pero hai que loitar por iso. Realizamos esta proba en Minsk e en centros rexionais. É posible e necesario coa axuda dun glucómetro para controlar e controlarse para que o azucre no sangue antes e despois das comidas sexa normal.
- Como valora o coñecemento de diabetes nos seus pacientes?
- Notei unha característica: unha persoa estivo enferma hai moito tempo ou hai pouco, o coñecemento de todos é case o mesmo e é claramente insuficiente.
A xente non está motivada para coñecer e seguir os consellos dun médico nos casos en que teñen outras enfermidades graves. Por exemplo, os pacientes con cirrosis non deben beber alcol. E só algúns cumpren este requisito.
En Occidente, a xente está máis motivada a estar sa e a aprender por iso. Desde tempos inmemoriais inculcaron as prioridades de saúde, familia, éxito no traballo. De aí outra actitude para os médicos: se o médico dixo, o paciente creo. Moitos de nós facemos o que queremos, ao contrario do consello dos médicos.
Un paciente con diabetes pode controlarse. Pasou pola escola de diabetes, foi ensinado por un médico, pero el decide cada día canto insulina inxectar, que vai comer e que actividade física se vai facer a si mesmo. Por iso, é moi importante comprender e aceptar esta condición: debes tratar fielmente e correctamente a túa diabetes, evitar altos azucres, se non, inevitablemente, se producirán complicacións.
A incidencia da diabetes tipo 2 está a aumentar en todos os países en proporción ao crecemento da riqueza. Só a diabetes tipo 1 non depende da cantidade de alimentos comidos, e a diabetes tipo 2 depende moi disto.
Unha persoa cun peso normal raramente ten diabetes tipo 2. As persoas gordas enferman 5 veces máis veces, as persoas moi cheas 10-15 veces máis veces que as persoas delgadas.
Lyudmila MARUSHKEVICH
Se non inxecta insulina contra a diabetes

Aline grand Aprendiz (111), pechado hai 4 anos
Primeiro Higher Mind (101175) hai 4 anos
Seguirá o desenvolvemento de pancreatite aguda do páncreas e a morte. As complicacións poden ser precoz e tarde, con danos a pequenos vasos (microangiopatía) ou grandes vasos (macroangiopatía).
As primeiras complicacións inclúen as seguintes: hiperglucemia con deshidratación (con mal tratamento, a diabetes pode levar a deshidratación, así como non tratada).
cetoacidosis (na ausencia completa de insulina, fórmanse corpos cetónicos - produtos do metabolismo das graxas, que xunto con azucre elevado no sangue poden levar a funcións prexudicadas dos principais sistemas biolóxicos do corpo coa ameaza de perda de consciencia e morte).
hipoglucemia (a dose de insulina e outros medicamentos antidiabéticos é maior que a cantidade de azucre que hai que procesar; o nivel de azucre descende bruscamente, hai sensación de fame, sudoración, perda de coñecemento, é posible a morte).
Despois aparecen complicacións cunha diabetes prolongada e mal compensada (cun nivel de azucre constantemente alto ou a súa flutuación). Os ollos poden verse afectados (cambios de retina co perigo de cegueira na última etapa).
riles (pode producirse insuficiencia renal coa necesidade de hemodiálise, é dicir, conexión a un ril artificial ou transplante de ril). ademais, están afectados os vasos e os nervios das pernas (o que pode levar á gangrena coa necesidade de amputar as pernas).
o tracto gastrointestinal tamén está afectado, pode que as funcións sexuais nos homes (impotencia) poidan verse afectadas.
Animal de Boris Iluminada (24847) hai 4 anos
Irina Nafikova Iluminada (22994) hai 4 anos
Nyata Kupavina Guru (3782) hai 4 anos
Coma diabético e morte.
Victor Zelenkin Intelixencia artificial (139299) hai 4 anos
Caer en coma hipoglucémico e morte rápida.
Lyudmila Salnikova Master (2193) hai 4 anos
por que a insulina inmediatamente? primeiro, o azucre debe manterse en pílulas, o médico prescríbea e intenta manterse neles, manterse nunha dieta, non comer frito, pan branco, doces, encurtidos, todo debería estar con moderación, moverse máis, pero non correr, senón camiñar durante 2-3 horas. na rúa, comprobe o azucre unha vez cada 2 semanas. se as pílulas non baixan o azucre no sangue, entón cambian á insulina, pero é vital,
irina konstantinova Iluminada (27530) hai 4 anos
Elena Shishkina Alumnado (117) hai 7 meses
Que é mellor para a diabetes con glucovanos ou insulina?
Daniil Telenkov Alumnado (162) hai 4 meses
si, eu non vou inxerir o diabético tipo 1 durante 2 anos. azucre alto e é iso. aínda que de tipo 1 teño risco para a vida. Podo picar 2-4 veces ao ano. máximo
Cando se precisa insulina para a diabetes tipo 2?
administrador: Aina Suleymanova | Data: 1 de novembro de 2013
Insuloterapia contra a diabetes tipo 2 Aplícase con bastante frecuencia recentemente. Vexamos hoxe situacións sobre as que pode ser necesaria insulinoterapia de diabetes mellitus tipo 2.
Ola amigos! Hai moitos artigos sobre o tratamento da diabetes coa introdución da hormona insulina no sitio, pero non se dixo sobre casos nos que un paciente cun segundo tipo de enfermidade ten que ser trasladado con urxencia a un réxime de insulinoterapia.
Corrixindo un erro, o artigo de hoxe está dedicado ás indicacións absolutas para a insulinoterapia en pacientes co segundo tipo de enfermidade.
Por desgraza, non só os pacientes con primeiro tipo de diabetes teñen que cambiar á insulina. Moitas veces xorde esa necesidade co segundo tipo.
Non é casual que termos como a diabetes non dependente da insulina e a diabetes non dependente da insulina estean excluídos da clasificación moderna da diabetes, porque non reflicten completamente os mecanismos patóxenos do desenvolvemento da enfermidade.
A dependencia (parcial ou completa) pódese observar para os dous tipos e, polo tanto, ata a data, só se usan os termos diabetes tipo 1 e diabetes tipo 2 para designar tipos de enfermidade.
Triste pero certo!
Sen excepción, non se pode estimular a todos os pacientes que estean completamente ausentados, ou a súa propia secreción da hormona é insuficiente.
Incluso un lixeiro atraso na transición cara á insulinoterapia pode vir acompañado da progresión de signos de descompensación da enfermidade.
Estes inclúen: o desenvolvemento de cetoacidosis, cetose, perda de peso, signos de deshidratación (deshidratación), adnamia.
O desenvolvemento do coma diabético é un dos motivos da tardía transición á insulinoterapia para a diabetes tipo 2.
Ademais, cunha descompensación prolongada da enfermidade, rápidamente xorden complicacións da diabetes e progresan, por exemplo, a neuropatía diabética e a angiopatía. Asegúrese de ler o artigo Complicacións da diabetes.
Realmente deberían ter medo. Ao redor do 30% dos pacientes con diabetes necesitan hoxe insulina.
Indicacións para insulinoterapia de diabetes mellitus tipo 2
Todo endocrinólogo desde o momento do diagnóstico da diabetes tipo 2 debería informar aos seus pacientes que a terapia con insulina é hoxe un dos métodos de tratamento altamente eficaces. Ademais, nalgúns casos, a terapia con insulina pode ser o único método posible e adecuado para conseguir a normoglicemia, é dicir, a compensación da enfermidade.
Debe lembrar que non se acostuman á insulina. Non penses que pasando por inxeccións de insulina, no futuro recibirás un estado dependente da insulina.
Como no caso da enfermidade en si, este estado non existe, bótalle da cabeza. Outra cousa, ás veces poden observarse efectos secundarios ou complicacións da insulinoterapia, especialmente ao principio.
Sobre eles, agora mesmo estou preparando material, asegúrate de subscribirte. para non perderte.
Adición: o material sobre as complicacións da insulinoterapia xa está listo no blog. Siga o enlace e le para a saúde.
O papel principal no nomeamento da insulinoterapia debe desempeñar a capacidade de reserva das células beta da glándula. Pouco a pouco, a medida que avanza a diabetes tipo 2, o esgotamento das células beta vai desenvolvéndose, precisando un cambio inmediato para a terapia hormonal. Moitas veces, só coa axuda da insulina terapéutica pode conseguir e manter o nivel requirido de glicemia.
Ademais, a insulina terapia para diabetes tipo 2 pode ser necesaria temporalmente para determinadas condicións patolóxicas e fisiolóxicas. A continuación enumero as situacións nas que se require insulinoterapia de diabetes tipo 2.
- Embarazo
- Complicacións macrovasculares agudas, como infarto de miocardio e ictus,
- A aparente falta de insulina, que se manifesta como perda de peso progresiva con apetito normal, o desenvolvemento de cetoacidosis,
- Cirurxía
- Diversas enfermidades infecciosas e, sobre todo, de natureza purulenta-séptica,
- Indicadores pobres de diferentes métodos de investigación diagnósticos, por exemplo:
- glicemia en xaxún superior a 7,8 mmol / l con peso corporal normal ou insuficiente ou superior a 15 mmol / l, independentemente do peso corporal.
- fixación dun baixo nivel de péptido C no plasma durante a proba do glucagón.
- hiperglucemia en xaxún determinada repetidamente (7,8 mmol / l) nos casos en que o paciente toma medicamentos hipoglucémicos orais, observa o réxime de actividade física e dieta.
- hemoglobina glicosilada superior ao 9,0%. Se non sabes o que é, siga a ligazón e lea, hai un artigo separado no sitio sobre a hemoglobina glicosilada.
Os elementos 1, 2, 4 e 5 requiren unha transición temporal á insulina. Despois da estabilización ou do parto, a insulina pódese cancelar. No caso da hemoglobina glicosilada, o seu control debe repetirse despois de 6 meses.
Se durante este período de tempo o seu nivel descende máis do 1,5%, podes devolver ao paciente a tomar comprimidos para azucrar e rexeitar insulina.
Se non se observa unha diminución significativa do indicador, a terapia con insulina terá que continuar.
O uso de insulina non está en endocrinoloxía
Ao final, quero dicirlle que a insulina pode usarse non só na endocrinoloxía, aínda que, por suposto, a diabetes é a principal indicación para o seu uso. Por exemplo, pode ser necesaria a introdución de insulina curta cun esgotamento xeral do corpo.
Nestes casos, actúa como un medicamento anabólico e prescríbese nunha dose de 4-8 unidades 2 veces ao día. Ademais, ás veces son necesarias inxeccións de insulina para algunhas enfermidades mentais, esta é a chamada terapia insulinocomatosa.
A insulina pódese usar para a furunculose, así como na composición de solucións polarizadoras, que tantas veces se usan en cardioloxía.
Isto é todo para hoxe. Creo que agora xa sabe exactamente cando é necesaria a insulina terapia de diabetes mellitus tipo 2. Vémonos, amigos!
Deixa un comentario e obtén un REGALO.
Compartir cos amigos:
Diabetes? A insulina axudará!
A maioría dos pacientes con diabetes non entenden completamente o grao de eficacia da insulina. Ao entender, basta con que sigan unha dieta baixa en carbono e tomen drogas con azucre.
A insulina para a diabetes é xa unha medida extrema á que recorren os médicos para salvar a vida do seu paciente. Se comeza a cumprir as recomendacións obrigatorias, non haberá problemas coa introdución do medicamento. Pola contra, pronto o paciente poderá gozar de novo da vida, sen ter medo ás terribles consecuencias da diabetes.
Razóns para prescribir e tomar insulina
A primeira pregunta que xorde en pacientes con diabetes á hora de prescribir insulinoterapia é por que debo tomar este medicamento? Neste momento, o médico debe explicar moi claramente ao seu paciente que este paso foi dado só para manter o seu estado de saúde na forma necesaria. É importante poñer ao paciente no feito de que a cita de insulina pode ser só unha medida temporal.
Non obstante, a eficacia do seu uso depende non só da disciplina do paciente, senón tamén do estado do seu páncreas.
Se a produción de insulina natural xa é imposible, entón sen a introdución de insulina no seu curso de tratamento, un paciente con diabetes pode morrer. Isto aplícase principalmente ás persoas diagnosticadas de diabetes tipo 1.
Para ser completamente claro, paga a pena explicar a diferenza entre a diabetes tipo 1 e a tipo 2.
No primeiro caso, o páncreas está tan esgotado pola produción activa de insulina natural que as células beta implicadas neste importante proceso morren lentamente.
Así, o corpo do paciente simplemente non pode desenvolver a dose necesaria da súa propia insulina. Co segundo tipo de diabetes, todo é un pouco máis sinxelo: o páncreas aínda é capaz de producir insulina, pero con certas interrupcións e trastornos. Ademais, este proceso pode ser complicado pola perda de sensibilidade do tecido do órgano antes mencionado á insulina segregada.
O páncreas é o responsable da produción de insulina.
A insulina para a diabetes mellitus é necesaria, en primeiro lugar, para restaurar o páncreas e tamén estabilizar o nivel de glicosa existente. Se o paciente ten as súas propias células beta, isto non significa que se poida omitir a terapia con insulina.
Se non comeza a tomar esta droga a tempo, entón arrisca a deixar o corpo sen a produción natural de insulina. Por suposto, coa diabetes tipo 2, a dose do medicamento pode ser significativamente menor, xa que a súa principal tarefa é normalizar o estado de saúde.
Aínda que durante o diagnóstico resultou que non había células beta vivas na glándula prostática, isto non significa en absoluto que a diabetes fose máis forte que vostede. Pola contra, cómpre sintonizar para loitar contra esta enfermidade e comezar a tomar insulina o antes posible.
Por suposto, os médicos non poden obrigar ao paciente a tomar este ou ese medicamento, sen embargo, se queres vivir unha vida longa e feliz, terá que aceptar a terapia con insulina. Co paso do tempo, xa non percibirás un procedemento como algo terrible e desagradable.
Medo do paciente á insulina
Probablemente a cada paciente que se lle prescribise insulinoterapia estea aterrorizado co próximo procedemento. Non obstante, a maioría dos medos comúns a este respecto son completamente sen fundamento.
Por exemplo, gran parte dos diabéticos preocúpanse de que durante o tratamento con insulina poidan gañar peso.
Isto nunca sucederá se realizas exercicios especiais e comeces a facer deportes.
A insulina para a diabetes non é viciante. A opinión contraria non é máis que un mito que asusta aos diabéticos.Por suposto, é posible que teña que tomar insulina toda a vida (especialmente con diabetes tipo 1).
O uso do medicamento non estará baseado na adicción, senón na decisión tomada polo paciente para vivir unha vida sen complicacións graves.
Hai unha serie de recomendacións que axudarán aos pacientes con diabetes mellitus a tolerar a insulina máis fácil:
- cumpre cos principios básicos dunha dieta baixa en carbono,
- leva o máximo posible estilo de vida activo,
- monitor regularmente o seu propio azucre no sangue,
- estado de ánimo positivo para inxeccións de insulina. Isto non é tan difícil de facer, dado que agora existen varias técnicas para a administración indolora da droga baixo a pel,
- Siga todas as instrucións do médico.
Para algúns pacientes, é máis difícil superar os chamados medos psicolóxicos que manter o autocontrol e a disciplina estrita. Non obstante, a insulina tamén é unha especie de bo hábito, que co paso do tempo se converterá en algo común para vostede. Entón, se o seu médico lle dixo sobre a necesidade de insulina, non debe tomar a súa proposta "con hostilidade".
Pensa con atención antes de tomar a decisión correcta, porque a túa vida depende diso.
Aínda non hai comentarios!
Páxina de inicio

Atinstitución sanitaria "Centro rexional de diagnóstico e tratamento de Mogilev" O 1 de agosto de 2014 cúmprese o 25 aniversario da fundación.
Hoxe, a institución é unha organización multidisciplinar, médica e preventiva que ofrece asistencia médica especializada en diagnóstico, consultoría, asistencia médica e rehabilitación á poboación da rexión.
As áreas prioritarias da súa actividade son a consultoría e diagnóstico de asistencia médica e tratamento de pacientes con enfermidades do sistema cardiovascular (incluído o hospitalizado), o tracto gastrointestinal, os endocrinos, os sistemas inmunes e reprodutivos, a prevención e diagnóstico de malformacións conxénitas de enfermidades hereditarias, así como traballo organizativo e metodolóxico e asistencia a organizacións sanitarias da rexión, adestrando para eles especialistas médicos e técnicos.
A estrutura do centro inclúe 13 consultoría e diagnóstico, 12 unidades auxiliares, incluída unha sucursal Hospital de Cardioloxía para 126 camas centro rexional de información médica, que alberga a Biblioteca Científica Médica Rexional e o Museo de Saúde da rexión de Mogilev.
O centro conta con 615 empregados, entre eles 141 médicos e 231 enfermeiros.
Ao longo dun ano, máis de 400 mil pacientes reciben atención médica consultiva e diagnóstica, máis de 200 mil probas instrumentais e 1,5 millóns de probas de laboratorio realízanse, máis de 4.000 pacientes reciben atención médica internada nas sucursais do hospital.
Por que as persoas con diabetes teñen medo a inxectar insulina?

A diabetes non é só unha enfermidade común, senón unha verdadeira epidemia. Só en Rusia están rexistrados 4 millóns de pacientes con diabetes, pero cantos aínda non foron incluídos nas estatísticas? Esta enfermidade ten graves complicacións cando os pacientes teñen que cambiar de comprimidos a insulina, aos que todos temen como o lume. Por que está pasando isto?
En todo o mundo, máis de trescentos millóns de pacientes reciben un diagnóstico doce. Esta cifra non se detén. A enfermidade aumenta ata unha epidemia e xa ocupou o terceiro lugar en número de mortes. Non, non morren de diabetes e a morte provén das súas complicacións en forma de insuficiencia renal crónica, gangrena, ataques cardíacos e golpes.
A diabetes ocorre por herdanza, enfermidades infecciosas e tensións nerviosas.
En 1922, a insulina foi introducida por primeira vez nos humanos. Aínda salva á xente da morte inminente.
Unha persoa cuxo propio páncreas non produce insulina non pode sobrevivir sen inxectar esta hormona da vida.
En pacientes de tipo I, a insulina non se produce en absoluto nin cunha deficiencia. E en pacientes con diabetes tipo II, a súa propia dose de insulina é normal, pero non é capaz de descomprimir a glicosa adecuadamente.
A enxeñería xenética moderna ofrece excelentes insulinas humanas purificadas para a inxección. Pero, os pacientes con diabetes teñen medo de inxectar un medicamento. Cales son os mitos sobre a insulina?
A xente ten medo de tomar inxeccións, xa que doe e é desagradable.
Si, ninguén convencerá de que a punción na pel é un procedemento indolor. Pero non me doe tanto. Como inxección intravenosa ou intramuscular.
Coa introdución da insulina non hai dor de intolerábel, polo que non se debe demorar co tratamento adecuado, levándose a un estado crítico. As inxeccións de insulina son máis fáciles de tolerar que as outras inxeccións. A medicina moderna suxire que os diabéticos non usan xeringas comúns, senón plumas de insulina ou xeringa, que teñen agullas moi delgadas.
Hai unha opinión entre os pacientes de que se xa se usa insulina, nunca será posible rexeitalo.
Si, se os pacientes con diabetes tipo I cancelan a súa insulina, non poderán asegurarse de que a súa enfermidade sexa compensada. E isto levará a aparición de complicacións graves en forma de pé diabético, insuficiencia renal, cegueira, danos nos vasos das extremidades inferiores, ataques cardíacos e golpes.
Repito unha vez máis que a xente non morre por diabete, senón polas súas complicacións máis graves.
Hai un mito de que a administración diaria de insulina afecta á aparición de exceso de peso.
Si, hai tales experimentos, segundo os resultados dos que se demostra que as persoas que queiman insulina aumentan de peso, pero isto débese ao aumento do apetito. Pero os pacientes con diabetes tipo II tamén teñen sobrepeso debido á idade e á falta de exercicio.
Non debes renunciar ás inxeccións de insulina, senón simplemente vixiar a dieta e non comer demasiado. Xa que é necesario perforar a insulina para que converta toda a dose aumentada de glicosa e tan preto dunha sobredose da hormona.
Existe un mito entre as persoas que a insulina require un réxime estrito de inxeccións e de comer.
Cando unha persoa descobre por primeira vez o seu doce diagnóstico, advírtese inmediatamente de que a vida non remata, senón que simplemente cambia.
Si, o benestar depende da rutina diaria. Asegúrese de ter tres comidas ao día. Non tomes grandes pausas entre o almorzo, o xantar e a cea. Isto pode provocar unha forte diminución do azucre e o desenvolvemento de coma hipoglucémico.
O calendario para a administración de insulina tamén ten os seus propios calendarios. Este modo é informado polo médico.
A insulinoterapia non une a xente á casa, poden traballar, viaxar incluso a terras afastadas. Só ten que ter sempre unha pluma de xiringa ou xeringas especiais e non te esquezas de comer a tempo.
A insulina de acción curta é administrada tres veces antes das comidas e de acción prolongada dúas veces ao día, ou só pola noite.
Moitos pacientes pensan que a terapia con insulina é unha fonte de coma hipoglucemiante obrigatorio. Pero, a insulina humana moderna créase para non ter os seus propios picos, pero prescríbense segundo esquemas especialmente seleccionados que corresponden a procesos fisiolóxicos.
O baixo azucre no sangue pode ser despois do traballo físico activo, traballar no xardín. Se un diabético vai facer unha longa viaxe, ten que ter cubos de azucre ou algúns doces no peto para axudarse en caso de baixo contido de azucre no sangue.
Coa diabetes, podes vivir sen notar a enfermidade, se controlas o nivel de glicosa no sangue. Para tales procedementos, non tes que apresurarse varias veces ao laboratorio, pero pode usar o seu glucómetro persoal. É importante tomar medidas pola mañá cun estómago baleiro, dúas horas despois da comida e antes de durmir.
Se segues todas as recomendacións dos médicos, segues o réxime diario e a nutrición, controlas o teu estado, entón a diabetes non levará consecuencias graves e non cambiará a vida ordinaria.
Pero xa, se o endocrinólogo transfírelle á insulina, segue as receitas do médico e non proba a forza do teu corpo.
A diabetes é unha enfermidade común no mundo que pode levar a complicacións graves que levan á morte.
Quen precisa e como facer inxeccións por diabetes
As inxeccións de insulina para a enfermidade do azucre deben facerse sempre, ao longo da vida. Ata o momento, a medicina non sabe outro xeito de manter os niveis de azucre na diabetes do tipo insulinodependente e non insulinodependente. Os pacientes necesitan cambiar radicalmente a súa actitude ante as inxeccións e tratalos non como unha maldición, senón como un medio para soster a vida.
Ao inxectar, é preciso obter un medidor de glicosa no sangue preciso. Coa súa axuda, será posible controlar o curso da enfermidade. Non aforrar en tiras ao contador, se non, pode ter que gastar moito diñeiro no futuro no tratamento de complicacións que poñan a vida.
Que tipos de insulina hai no mercado?
Ata 1978, a insulina derivada dos animais usouse para tratar a diabetes mellitus dependente da insulina. E no ano indicado, grazas ás invencións da enxeñaría xenética, foi posible sintetizar insulina usando Escherichia coli. Hoxe en día non se usa insulina animal. A diabetes é tratada con tales drogas.
- Insulina por ultrasonido. A aparición da súa acción prodúcese nos 5-15 minutos despois da administración e dura ata cinco horas. Entre eles están Humalog, Apidra e outros.
- Insulina curta. Trátase de Humulin, Aktrapid, Regulan, Insuran R e outros. O inicio da actividade desta insulina é de 20-30 minutos despois da inxección cunha duración de ata 6 horas.
- A insulina media actívase no corpo dúas horas despois da inxección. Duración: ata 16 horas. Estes son Protafan, Insuman, NPH e outros.
- A insulina prolongada comeza a actividade unha a dúas horas despois da inxección e dura ata un día. Trátase de drogas como Lantus, Levemir.
Por que se debe administrar insulina?
As inxeccións desta hormona permiten que as células beta pancreáticas se recuperen. Se comeza o tratamento oportuno da enfermidade con insulina, as complicacións chegarán moito máis tarde. Pero isto só se pode conseguir se o paciente está nunha dieta especial cunha cantidade reducida de hidratos de carbono.
Moitos pacientes teñen temor razoable de comezar o tratamento con insulina, porque despois é imposible prescindir dela. Por suposto, é mellor inxectar esta hormona que asumir riscos e expoñer ao teu corpo a complicacións que poden causar complicacións graves.
Hai células beta no páncreas que producen insulina. Se os sometes a unha carga pesada, comezarán a morrer. Tamén son destruídos polo azucre constantemente alto.
Na etapa inicial da diabetes mellitus, algunhas das células xa non funcionan, outras están debilitadas e outra parte funciona ben. As inxeccións de insulina só axudan a descargar as células beta restantes. Así as inxeccións de insulina son vitais para pacientes con calquera tipo de diabetes.
Que é unha lúa de mel
Cando a unha persoa lle diagnostican diabetes dependente da insulina, por regra xeral ten un contido anormalmente alto en glicosa. É por iso que experimentan constantemente os síntomas característicos da diabetes, como perda de peso, sede e micción frecuente. Pasan se o paciente comeza a inxectar insulina. A necesidade dela despois do inicio da terapia cae significativamente.
Se deixa de inxectar insulina, o azucre do paciente permanece estable e dentro dos límites normais. A falsa impresión é que chegou a curación dunha enfermidade grave. Esta é a chamada lúa de mel.
Se o paciente está nunha chamada dieta equilibrada (e contén unha gran cantidade de hidratos de carbono), esta condición rematará aproximadamente nun mes ou dous, como máximo, nun ano. Entón comezan os saltos de azucre - de moi baixo a extremadamente alto.
Se segues unha dieta baixa en carbohidratos e ao mesmo tempo inxectas doses reducidas de insulina, entón tal lúa de mel pódese ampliar. Ás veces pódese gardar de por vida.
É perigoso se o paciente deixa de inxectar insulina e cometa erros na dieta. Así que expón o páncreas a enormes cargas.
É necesario medir constantemente e con precisión o azucre e inxectar insulina para que o páncreas poida relaxarse. Isto debe facerse para calquera tipo de diabetes.
As farmacias volven ingresar aos diabéticos. Hai unha droga moderna e sensata europea, pero calan ao respecto. Isto é.
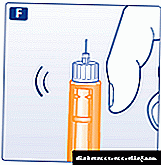
Como administrar insulina sen dor
Moitos pacientes preocúpanse de que as inxeccións de insulina doerán. Temen a inxectar correctamente a hormona vital, poñéndose en perigo.
Mesmo se non inxectan insulina, viven constantemente con medo de que algún día terán que facer unha inxección e soportar a dor. Non obstante, isto non se debe á insulina, senón ao feito de que se fai de forma incorrecta.
Hai unha técnica para inxeccións indoloras, se se fai correctamente.
Todos os pacientes deben comezar a inxectar insulina, especialmente o tipo non dependente da insulina. Cun frío e un proceso inflamatorio, o nivel de azucre aumenta e non se pode prescindir dunha inxección. Ademais, con este tipo de diabetes, é moi importante reducir a carga sobre células beta. E con diabetes de primeiro tipo, tales inxeccións deben facerse varias veces ao día.
A inxulina inxéctase subcutaneamente. O médico mostra aos seus pacientes a técnica de tales inxeccións. As partes do corpo onde necesitas apuñalar son:
- no abdome inferior, na zona arredor do ombligo - se hai unha absorción moi rápida,
- superficies externas da coxa - para absorción lenta,
- rexión gluteal superior - para absorción lenta,
- a superficie exterior do ombreiro é para unha absorción rápida.
Todas estas áreas conteñen a maior cantidade de tecido adiposo. A pel deles é máis conveniente dobrar co dedo pulgar e o dedo índice. Se agarramos o músculo, obtemos unha inxección intramuscular. Provoca dor severa. Neste caso, a insulina actuará rapidamente, o que non é necesario nalgúns casos. O mesmo ocorre se se inxección no brazo e na perna.
Para inxectar correctamente, tome a pel nun pliegue. Se a pel ten unha gran capa de graxa, entón é correcto picala directamente nela. A xeringa debe estar suxeita co dedo pulgar, e outras dúas ou tres. O principal é que debes aprender a facelo rapidamente, coma se lances un dardo por un dardo.
Será máis conveniente inxectar con novas xeringas que teñan unha agulla curta. No momento en que a agulla caeu baixo a pel, prema rapidamente o pistón para introducir instantáneamente fluído. Non elimine inmediatamente a agulla - é mellor esperar uns segundos e despois retiralo rapidamente.