Tratamento das extremidades inferiores con diabetes e aterosclerose
Resumo As enfermidades cardiovasculares son a principal causa de discapacidade e morte de persoas de diferentes idades e sexo en moitos países do mundo, incluída a Ucraína. Ademais, a presenza de diabetes é un dos principais factores de risco para o seu desenvolvemento. O noso caso clínico presentado, na nosa opinión, demostra o posible resultado dunha enfermidade tan grave como a arteriosclerose obliterana, en pacientes anciáns con diabetes mellitus tipo 2 debido á comorbilidade, falta de diagnóstico precoz de lesións vasculares diabéticas e ateroscleróticas. A pesar da terapia complexa adecuada, non sempre se pode evitar a amputación do membro afectado. Así, a base da atención médica e social moderna debería ser o diagnóstico precoz e a prevención desta patoloxía.
Nos últimos anos actualizáronse cada vez máis datos sobre fisiopatoloxía das enfermidades cardiovasculares, fórmanse criterios diagnósticos, marcadores prognósticos e están a desenvolverse estratexias terapéuticas (Kovaleva O.N., 2010). A información actualizada baséase nunha identificación integrada e multidisciplinaria de factores de risco e nunha avaliación científica da fiabilidade do seu significado prognóstico. Realizáronse un número importante de estudos epidemiolóxicos potenciais, como o Framingham Heart Study que estudaron a relación entre factores xenéticos e epigenéticos e o desenvolvemento dun espectro diferente de lesións vasculares no futuro (V. Kulikov, 2012). Os datos obtidos na análise dos resultados formaron a base de recomendacións para a prevención da enfermidade coronaria na práctica clínica en 1994. Máis tarde, a partir do 2003, publícanse anualmente novas versións de recomendacións creadas por expertos de oito comunidades médicas internacionais, onde, ademais das organizacións cardíacas, suxestións de expertos da Asociación Europea para o Estudo da Diabetes (EASD) e da Federación Internacional de Diabetes (FID).
A diabetes mellitus tipo 2 é unha das principais causas independentes de enfermidades cardiovasculares. Estableceuse que co mesmo grao de dislipidemia, a aterosclerose en pacientes con diabetes tipo 2 desenvólvese dúas veces máis rápido que en individuos sen deterioro do metabolismo dos carbohidratos (Panov A.V., Laevskaya M.Yu., 2003). O curso maligno da aterosclerose débese á glicatización das lipoproteínas e á súa modificación de peróxido, o que leva a un aumento significativo da súa ateroxenicidade, así como á presenza doutros factores de risco de hipercoagulación, o que explica os casos bastante frecuentes de complicacións tromboembólicas agudas no contexto de insuficiencia cardíaca arterial, venosa e crónica existente.
A trombose arterial aguda como compoñente da insuficiencia arterial aguda, normalmente, xorde como resultado dunha violación da integridade da parede vascular, cambios no sistema hemostático e ralentización do fluxo sanguíneo. A pesar do desenvolvemento de anxiosurxía e a aparición de novos métodos de tratamento de pacientes con aterosclerose obliterante, a frecuencia das amputacións de extremidades en pacientes desta categoría alcanza o 28% nos países desenvolvidos economicamente e varía entre os 13,7-3,3 por 100 mil da poboación anualmente. A complexidade do manexo destes pacientes débese a miúdo á severidade do seu estado xeral, á presenza dunha patoloxía cardiaca e cerebrovascular concomitante pronunciada e a unha descompensación frecuente da diabetes tipo 2 (Dryuk N.F. e col., 1991). A pesar da existencia de varias técnicas conservadoras e operativas, non hai consenso sobre o enfoque para escoller un método de reconstrución particular para a trombose de vasos de diferentes calibres, incluído o segmento femoral-popliteal.
Os síntomas da trombose aguda das arterias das extremidades inferiores son bastante variables, pero hai que sinalar varias características:
- dor constante aguda que se irradia cara á parte distal do membro afectado,
- sensación de entumecimiento e arrefriamento,
- sensación de "arrastrarse" como unha manifestación dunha violación de sensibilidade.
Durante un exame físico dos pacientes, móstranse os seguintes signos:
- decoloración da pel: ao inicio da enfermidade - palidez, con isquemia máis pronunciada - un patrón de "mármore", despois aparecen signos de gangrena,
- diminución da temperatura da pel,
- falta de pulsación arterial por baixo da oclusión,
- trastornos de sensibilidade superficial (táctil, dor) e profunda (propioceptiva),
- trastornos da función motora do membro,
- A dor na palpación dos músculos nótase coa progresión do proceso e o desenvolvemento dun grao grave de isquemia,
- edema muscular subfascial.
Na práctica rutinaria, o diagnóstico de insuficiencia arterial aguda non causa dificultades. Para identificar a localización, as causas e o grao de desenvolvemento da oclusión, utilízanse métodos adicionais de exame: dopplerografía por ultrasóns, angioscanificación, anxiografía de contraste e radionuclídeos, broncoscopia, broncografía, tomografía computada, etc. (Zatevakhin I.I. e col., 2002).
O tratamento conservador en insuficiencia arterial aguda utilízase máis a miúdo como método auxiliar no período pre e postoperatorio (Batakov S.S., Khmelniker S.M., 2003) ou como método independente só cun grao inicial de isquemia (isquemia de tensión, ou IA e IB graos segundo a clasificación de V.S. Savelyev (1974).
Neste caso, aplique:
- anticoagulantes (directos, indirectos),
- terapia trombolítica intraarterial por vía intravenosa nas primeiras 24 horas,
- terapia antiespasmódica por vía intravenosa,
- desagregantes
- corrección de trastornos metabólicos,
- tratamento fisioterapéutico.
As intervencións cirúrxicas divídense en aquelas destinadas a salvar a extremidade isquémica (embolo- catéter de globo e trombectomía, endarterectomía, cirurxía de bypass) e amputacións (Tregubenko A.I., Paykin A.E., 1991).
A xestión incorrecta do período postoperatorio a miúdo “anula” os resultados da operación realizada (Zatevakhin I.I. e col., 2004). É necesario un control médico constante do complexo de medidas conservadoras. Os pacientes poden desenvolver síndrome posisquémico de múltiples órganos, que se manifesta por forte hinchazón denso das extremidades, hipotensión arterial, insuficiencia pulmonar (pulmón de choque), insuficiencia renal e cardíaca aguda, así como edema subfascial local, retrombose das principais arterias, hemorraxia da ferida cirúrxica, hematoma.
O pronóstico en pacientes con isquemia crítica das extremidades inferiores é decepcionante. Segundo a literatura, en pacientes con isquemia crítica das extremidades inferiores, realízanse reconstrucións vasculares no 60% dos casos, amputación primaria no 20%, outros métodos de corrección do fluxo sanguíneo nun 20%, mentres que nun ano só o 55% dos casos conservará ambas as extremidades inferiores, 25%: realiza amputación "grande". O resultado letal no prazo dun ano despois da amputación ocorre no 40-45%, 5 anos no 70% e no décimo ano, en case o 100% dos operados (Stoffers H. et al., 1991). A causa dunha mortalidade tan significativa no 37% dos casos é o infarto de miocardio, nun 15%, o ictus. Nas primeiras etapas (ata 2 anos), as próteses realízanse no 69,4% dos casos de amputacións de pernas, nun 30,3% dos cadros.
Caso clínico
No seguinte caso clínico, descríbese o rápido desenvolvemento da trombose aguda da arteria popliteal-femoral coa formación de complicacións graves en cada etapa do tratamento, o que confirma a necesidade dun diagnóstico precoz e un tratamento oportuno dos pacientes.
O paciente I., de 76 anos de idade, foi ingresado no departamento de farmacoloxía clínica e endocrinoloxía da idade da institución estatal “V.P. Instituto de Endocrinoloxía e Metabolismo” NOMS de Komisarenko "de Ucraína" con queixas de mareos, aumento da presión arterial, "interrupcións" no traballo do corazón, taquicardia, falta de alento ao elevarse sobre o terceiro piso, boca seca, adormecemento de brazos e pernas, dor nas pernas ao camiñar a unha distancia> 300 m, calambres. músculos do becerro, visión e memoria deterioradas.
Enfermidade de diabetes tipo 2 hai 18 anos. Peso corporal - 82 kg, altura - 166 cm, circunferencia da cintura - 102 cm, circunferencia da cadeira - 112 cm, índice de masa corporal - 29,75 kg / m2. Dende o inicio da enfermidade, recibiu terapia antihiperglucémica oral (metformina, preparados de sulfonilurea en diferentes doses). No momento da hospitalización, o paciente tomaba metformina a unha dose de 2500 mg, glimepirida 4 mg, enalapril 10 mg + hidroclorotiazida 25 mg pola mañá, nebivolol 5 mg pola mañá, enalapril periódicamente 5 mg á noite, ácido acetilsalicílico 75 mg / día durante 2-3 meses. Non fuma, consume cantidades moderadas de alcol. Despois dun exame clínico e de laboratorio completo, fíxose un diagnóstico clínico: "A diabetes tipo 2, grave, estado de descompensación. Cetose diabética. Angiopatía diabética das extremidades inferiores. Polineuropatía periférica diabética das extremidades inferiores, de forma sensorimotora. Retinopatía diabética nos dous ollos, fase non proliferativa, forma hemorrágica, moderada. Catarata madura do ollo dereito. Catarata inmadura do ollo esquerdo. Enfermidade crónica renalCE: nefropatía diabética, II Art. Encefalopatía diabética, aterosclerótica, discirculatoria. Colecistite crónica, etapa de remisión. Enfermidade coronariacorazón: difusión e postinfarto (decembro de 2008) cardiosclerose. Etapa de insuficiencia cardíaca IIA. Hipertensión da etapa II, 2º grao, risco 4. Aterosclerose dos vasos das extremidades inferiores. Osteocondrose común da columna vertebral ".
En base a queixas, datos de exame e exame de laboratorio e instrumental, recóllense a desintoxicación, a terapia vascular, metabólica, neuroprotectora, anti-hipóxica, corríxese a terapia antihiperglucémica, antiagregante, antihipertensiva e hipolipidémica (rosuvastatina 10 mg).
O día 9 houbo queixas de dor aguda no pé dereito, entumecimiento dos dedos dos pés, calafríos periódicos, febre ata 37,1 ºC. Ao exame: non se cambia a condición xeral, estado localis: a pel do pé dereito é adelgazada, pálida, fría ao tacto cun pronunciado patrón vascular, pulsación a. dorsalis pedis e a. O tibialis posterior na parte inferior dereita está ausente.
Segundo a dixitalización por dúplex de vasos das extremidades inferiores e exame dun cirurxián vascular, o diagnóstico estableceuse: "Aterosclerose obrigante das extremidades inferiores do grao III, oclusión trombótica da arteria popliteal á dereita, isquemia crítica das extremidades inferiores da dereita".
Realizouse o seguinte tratamento: pentoxifilina, heparina sódica 5000 UI por vía intravenosa unha vez, seguido de cambiar a enoxaparina sodio 8000 UI 2 veces ao día, dextrano / cloruro sódico, ácido nicotínico, drotaverina, diclofenac sodio, dexketoprofeno, omeprazol, sorbitol / sodio / lactato / sodio cloruro de calcio / cloruro de potasio / cloruro de magnesio, iníciase terapia con insulina, corríxese a terapia dislipidémica (rosuvastatina 20 mg), a terapia antihipertensiva non se modifica.
A pesar das medidas adoptadas, o estado empeorou. Decidiuse trasladar o paciente ao departamento de Cirurxía Vascular do Hospital Clínico Rexional nº 1 de Kiev.
1º día. O paciente sufriu arteriografía e trombolise (alteplase 50 mg) da extremidade inferior dereita, como resultado de que foi posible restaurar o lumen do terzo superior e medio da arteria popliteal, a estenose do terzo inferior mantívose ao nivel do 60-70%. Terapia intensificada con anticoagulantes, axentes antiplaquetarios, estatinas, ácido nicotínico, terapia antibiótica engadida (amoxicilina / ácido clavulánico).
2º día. Angioplastia con globo das arterias tibiales popliteal, posterior e anterior da dereita (fig. 1, 2) Ao día seguinte da operación, o inchazo da extremidade dereita aumentou, apareceu un hematoma derramado.

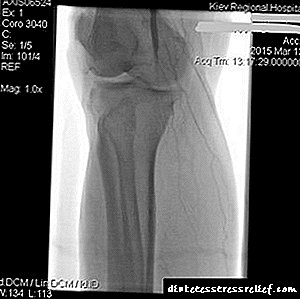
5º día. O estado do paciente empeorou significativamente, observouse o peche completo do segmento restaurado da arteria femoral-popliteal.
6º día. Apareceu oliguria (diurese diaria 200 ml), aumento dos niveis de creatinina (322,0 mmol / L), urea (27,5 mmol / L), proteína total (48,0 g / L), albúmina (27,6 g / L) ), outros parámetros bioquímicos - dentro dos valores postoperatorios de referencia. En conexión co desenvolvemento dunha insuficiencia renal aguda progresivamente progresiva, decidiuse realizar unha amputación de emerxencia da extremidade inferior dereita a nivel do terzo medio da coxa.
No período postoperatorio, o paciente sufriu unha transfusión de glóbulos vermellos, antibioterapia, desintoxicación, terapia hepatoprotectora, un subministro constante de osíxeno humedecido e terapia con heparina sódica.
O mesmo día pola noite, durante un exame de seguimento, reveláronse síntomas neurolóxicos: afasia sensorial, discurso deteriorado, desorientación no espazo, falla de realizar tarefas sinxelas. Cando un neurólogo o examina: a cabeza volveuse cara á esquerda, fisuras palpebrais S≤D, pupilas S≤D, o movemento dos globos oculares cara á dereita é limitado, reflexos das mans D
Aterosclerose obrigatoria das arterias das extremidades inferiores - neocenose de pacientes con diabetes cerebral
O.V. Cravado, O.V. Zinich, G.O. Melois
ResumoA parada cardíaca é a principal causa de discapacidade e mortalidade, especialmente no país, incluída en Ucraína, mentres que hai un factor no risco de diabete. A nosa orientación sobre unha cuestión clínica, na nosa opinión, diagnostícase un resultado demostrativo dunha enfermidade tan grave, como aterosclerose, incidencia arterial menor, en pacientes con enfermidade temperá. Independientemente dunha terapia global adecuada, non agardes para ir ao final da amputación de kintsovki amigable. Deste xeito, a base da actual asistencia médica, social e social é culpable dun buti de diagnóstico precoz e profilaxe da patoloxía identificada.
Palabras clave:diabetes tsukrovy, aterosclerose rexional, patoloxía cardíaca-sudina.
O exame necesario inclúe o seguinte:
- análise de sangue xeral
- análise bioquímica (ALT, AST, bilirrubina, glicosa, creatinina),
- marcadores: hepatite "B", "C", "VIH", RW (sífilis),
- tipo de sangue.
Despois dun exame de sangue ambulatorio, o paciente está hospitalizado na clínica.
Realízase un estudo de alta tecnoloxía sobre os vasos das extremidades inferiores: angiografía.
Durante o estudo establécese un diagnóstico preciso do estado das arterias e, se é posible tecnicamente, inmediatamente realízase a operación de revascularización endovascular (restauración da patencia vascular): "angioplastia e stenting".
A operación realízase mediante unha punción da arteria radial ou femoral.
Despois de 1-2 días de observación postoperatoria, o paciente pode ser dado de alta da clínica, con recomendacións específicas para un control adicional e tomar medicamentos en función das características individuais do estado das arterias das extremidades inferiores.
Custo das operacións con cargo a:
| Nome da operación | Custo, Páx |
|---|---|
| Angioplastia das arterias das extremidades inferiores: | 190.000 — 210.000 |
| Se o stenting é necesario, tamén se pagará o custo da implantación de cada stent: | 70.000 |
Para unha consulta máis detallada, chame a: Podes escribir a [email protected]
Ivanov Alexey Viktorovich, candidato de ciencias médicas Médico - cirurxián vascular, flebólogo. A competencia inclúe toda a patoloxía de venas periféricas, como varices, post-tromboflebite, flebotrombose nas veas profundas, malformacións arteriovenosas. É propietario tanto dos métodos de diagnóstico instrumental desta patoloxía (dixitalización por dúplex de ultrasóns de veas e arterias, flebografía) e de todo o espectro de métodos cirúrxicos e terapéuticos minimamente invasivos. Prácticas rematadas en Francia, Portugal, Alemaña. Membro de congresos rusos e estranxeiros.
Gaidukov Alexey Vladimirovich Xefe do departamento de métodos cirúrxicos de radiografía para o diagnóstico e tratamento dos vasos sanguíneos. Na especialidade hai máis de 15 anos. Practicante activo. Posúe toda a gama de operacións endovasculares en pacientes cardíacos, incluíndo as máis complexas: stenting do tronco da arteria coronaria esquerda, instalación da válvula aórtica en estenose crítica, stenting das arterias coronarias na síndrome coronaria aguda. No departamento as intervencións endovasculares realízanse de forma rutinaria nas arterias carótidas, renales, arterias das extremidades inferiores, incluída a "síndrome do pé diabético". Os endoprostésicos de aneurismas aórticos abdominais domináronse con enxertos con stent Endurant (Estados Unidos) e Ella (República Checa). Recentemente, introduciu con éxito na clínica modernas técnicas de embolización mínimamente invasivas para o tratamento de fibromas uterinos, adenomas da próstata e outras patoloxías hiperplásicas benignas. A participación activa en todos os congresos internacionais e internacionais significativos, xunto co coñecemento do idioma inglés, permite ao médico estar ao día das últimas tendencias e características dunha especialidade complexa e en constante desenvolvemento. O mecanismo de desenvolvemento da aterosclerose no corpo dun diabéticoDano nas paredes dos vasos sanguíneos do sistema circulatorio prodúcese gradualmente. Na fase inicial de progresión das complicacións da diabetes mellitus, o dano aos grandes vasos do sistema circulatorio prodúcese principalmente. Con máis progresión da enfermidade, pequenos vasos sanguíneos do sistema circulatorio están afectados. No estadio inicial de danos na parede vascular, aparecen pequenas lesións en forma de microcracks no endotelio vascular. Este dano é o resultado da exposición ao endotelio de varios factores negativos, entre os que os principais son os seguintes:
As graxas e o colesterol están constantemente no sangue. Durante o transporte a través de vasos, estes compoñentes do plasma sanguíneo apegan ás rugosidades na área de microdamaje, o que conduce á formación de depósitos nestes lugares. Os depósitos están compostos por colesterol e graxas, que forman parte do sangue. Este proceso leva á formación de placa de colesterol, que con maior progresión da enfermidade aumenta de tamaño. Tal formación patolóxica restrinxe o lumen do vaso sanguíneo. A diminución do volume de sangue que circula por unidade de tempo a través dun vaso sanguíneo e a velocidade de circulación leva á derrota de pequenos vasos. A maior progresión da complicación leva a danos aos tecidos de varios órganos que se fornecen de sangue a través dun vaso danado.
As principais causas da aterosclerose na diabetes
Se o curso da diabetes vai acompañado do desenvolvemento de hipertensión arterial no corpo do paciente, a lesión aterosclerótica dos vasos sanguíneos prodúcese dunha forma máis intensa. Un dos mecanismos patóxenos máis probables no desenvolvemento dunha aterosclerose diabética é a oxidación de lipoproteínas de baixa densidade. A patoloxía do sistema vascular das extremidades inferiores ocorre 4 veces máis veces entre os homes e 6,4 veces máis veces nas mulleres que padecen diabetes en comparación con pacientes que non teñen diabetes. O aumento do contido en glicosa aumenta o estado de piroxidante e leva á activación da ateroxénese, o que aumenta o risco de desenvolver lesións vasculares. As principais razóns para o desenvolvemento da aterosclerose das extremidades inferiores no corpo dun paciente con diabetes son:
Ademais destes motivos, o desenvolvemento de aterosclerose pode deberse á acción sobre o corpo humano dos seguintes factores:
Síntomas do desenvolvemento da aterosclerose no corpo con diabetes
O tratamento da aterosclerose require unha terapia farmacéutica a longo prazo e, a falta dun resultado positivo durante a enfermidade e o estado do paciente empeora, realízase a cirurxía. O período de rehabilitación despois do tratamento ten moito tempo. Ademais, o desenvolvemento de complicacións no sistema vascular. Os síntomas máis característicos da aterosclerose das extremidades inferiores nun diabético son os seguintes:
Na fase inicial do desenvolvemento de complicacións, a pel das pernas adquire unha cor pálida, que despois se converte en cianose característica. Obsérvase unha diminución da temperatura da pel na área de desenvolvemento de complicacións na extremidade afectada. Na fase inicial da progresión da enfermidade, obsérvase unha diminución da pulsación en lugares de palpación do pulso en grandes vasos situados na ingle e na curva popliteal. No futuro, o mesmo fenómeno obsérvase coa palpación do pulso nos vasos da perna. A progresión da enfermidade leva á aparición de úlceras tróficas curativas longas. O tratamento de tales feridas é moi difícil precisamente debido á progresión da aterosclerose. Unha complicación adicional no tratamento de feridas non curativas é o aumento do contido de azucre no corpo do paciente. A aterosclerose en forma avanzada leva ao desenvolvemento de complicacións gangrenosas nas extremidades afectadas. O tratamento deste tipo de complicacións, cuxo desenvolvemento é provocado pola progresión da aterosclerose, realízase a maioría das veces coa axuda dunha intervención cirúrxica. Os procedementos cirúrxicos realízanse nun centro hospitalario dunha institución médica. Cómpre destacar que a aterosclerose é capaz de avanzar a un ritmo rápido a unha idade nova. Por este motivo, é moi importante a detección puntual de exceso de azucre no sangue e o tratamento oportuno dirixido a normalizar o nivel de azucre no corpo. Tratamento da aterosclerose diabética
Estes métodos de tratamento son cursos terapéuticos para tomar medicamentos, que se recomenda para o seu uso cando se realiza medicación para unha enfermidade. A intervención cirúrxica realízase só cando o uso de medicamentos especializados en combinación cunha dieta modificada e a subministración de actividade física dosificada no corpo non permitiu obter o resultado desexado. O tratamento da aterosclerose en presenza de diabetes nun paciente realízase en varias direccións. As principais áreas de tratamento son:
A implementación da terapia debe incluír métodos integrados. O tratamento da aterosclerose debe realizarse en paralelo co tratamento da diabetes. Os diabéticos deben levar a cabo medidas preventivas dirixidas á prevención da aterosclerose aínda que o paciente non teña signos de complicacións. O vídeo neste artigo falará sobre métodos para tratar a aterosclerose diabética. Causas de danos vasculares diabéticosConsidérase probado que canto máis tempo padece diabete, maior é o risco de danos vasculares. O aumento do risco de enfermidade vascular na diabetes está directamente relacionado cos altos presión arterialincumprimento do estrito dietas, fumar, falta de actividade física suficiente. Coa diabetes, ocorre a miúdo aterosclerose como consecuencia da acumulación nas paredes dos vasos sanguíneos colesterol. Co paso do tempo, a educación placas de colesterolque impidan o transporte gratuíto osíxeno ao músculo cardíaco. Se hai unha separación da placa de colesterol, entón ao final poden aparecer neste lugar coágulo de sangue, que despois se converte na causa de enfermidades graves - ictus, gangrenacomo resultado dunha circulación insuficiente nas extremidades. Síntomas de danos vasculares diabéticosNa xente que se enferma diabete, Se hai problemas cos vasos, pódense observar unha variedade de síntomas. O dano aos vasos sanguíneos na diabetes mellite pode expresarse por problemas de visión: unha persoa ve todo vago e periódicamente parpadean "moscas" ante os seus ollos. Moi a miúdo, o paciente ten inchazo das extremidades e da cara, aparecen úlceras nas pernas e pérdese sensibilidade tanto de brazos como de pernas. Ás veces aparece cando camiña claudicación intermitente e dor nas pernas. Ademais, nun paciente con lesións vasculares, pode producirse nubes e espumas de ouriños, a presión arterial elevada aparece regularmente, prodúcese periodicamente dor na zona do peito. Anxiopatía diabética
En pacientes con diabetes, aterosclerose aparece antes que noutras persoas. Esta enfermidade é máis grave en diabéticos que noutros pacientes. A aterosclerose na diabetes pode desenvolverse en persoas de ambos sexos e en calquera idade, mentres que se combina con frecuencia con microangiopatía. A aterosclerose afecta as arterias do corazón, os vasos cerebrais, as arterias das extremidades superiores e inferiores. A angiopatía diabética desenvólvese nun paciente como consecuencia dun mal tratamento contra a diabetes. Isto implica violacións graxa e metabolismo proteicoVariacións fortes e frecuentes no contido glicosa no sangue, desequilibrio hormonal importante. Como resultado, os vasos sanguíneos sofren: o subministro de osíxeno aos tecidos faise menos activo e o fluxo sanguíneo nos pequenos vasos é perturbado. O desenvolvemento da angiopatía prodúcese baixo a influencia de procesos autoinmunes. No corpo humano, as reaccións autoinmunes desenvólvense como consecuencia do uso de insulinas de longa duración para o tratamento. Ademais, o consumo de alcol e tabaco por parte dos pacientes é extremadamente negativo para a progresión da angiopatía. Enfermidade dos vasos das pernas con diabetes
Por regra xeral, na primeira etapa do desenvolvemento da angiopatía das pernas, non se observan cambios pronunciados e signos da enfermidade. A presenza de certos cambios só se pode determinar durante o estudo mediante métodos de taquoscillografía, capillaroscopia, reografía. Na segunda etapa do desenvolvemento dunha enfermidade dos vasos das pernas, que se denomina funcional, unha persoa xa manifesta periodicamente dor nas partes distantes. Inicialmente, a dor só pode molestar con un longo camiño. Máis tarde, a dor comeza a manifestarse periódicamente tamén en repouso, mentres que de cando en vez o paciente desenvolve parestesia, sensación de queimadura ou frialdade. Pode perturbarse pola noite calambres patas. No proceso de exame do paciente nesta fase, o especialista observa que ten unha palidez e arrefriamento dos pés. Ao palparse, déixase sentir unha pulsación nas arterias tibiales dorsais e posteriores. Se a enfermidade progresa, pasará gradualmente á terceira etapa orgánica. Neste momento, unha persoa xa ten unha síndrome de claudicación intermitente, que está avanzando activamente. Despois dalgún tempo, a dor pasa a ser permanente e non diminúe nin de día nin de noite. Non obstante, se o paciente está dominado polos fenómenos de microangiopatía diabética, entón a dor pode non ser tan pronunciada. Polo tanto, a manifestación de cambios tróficos graves pode parecer aguda e súbita para unha persoa. A pel das pernas tamén cambia a súa estrutura: faise máis fina e máis seca, moi facilmente ferida. Inicialmente, a pel pálida adquire gradualmente unha tonalidade carmesí-cianótica. Hai unha pulsación debilitante da arteria popliteal, así como das arterias do pé traseiro. Se fallou, entón moi feble. Ás veces aparece no dedo do pé grande ou nos outros dedos, así como na sola burbullascheo de líquido hemorrágico seroso. Máis tarde aparece o paciente úlceras tróficasque non curan moito tempo. Ao mesmo tempo, as lesións das arterias ilíaca e femoral maniféstanse en casos máis raros. Tal patoloxía é unha evidencia de que o paciente desenvolveu unha forma extremadamente grave aterosclerose obliterans. Como resultado, a gangrena convértese nunha complicación moi perigosa das enfermidades vasculares, que poden desenvolverse como consecuencia da aterosclerose obliterante e como complicación da microangiopatía diabética. A gangrena complica o curso da vexiga hemorrágica ou úlcera trófica. O desenvolvemento da gangrena comeza a miúdo polo lugar onde anteriormente se cravaba o millo ou outra ferida. O desenvolvemento da gangrena pode ocorrer de diferentes xeitos. At Gangrena seca As masas necróticas son gradualmente momificadas e rexeitadas. At Gangrena mollada o paciente ten síntomas xerais moi graves e un estado séptico está a desenvolverse activamente. Os danos vasculares diabéticos en diferentes persoas poden ocorrer de xeitos completamente diferentes. Nalgúns casos, o proceso desenvólvese gradualmente, ao longo de moitos anos, ás veces décadas. Pero ás veces en pacientes con diabetes mellitus, o curso da macro e microangiopatía diabéticas avanza extremadamente rápido e a gangrena pode desenvolverse neste caso case ao instante. As características do proceso dependen directamente da natureza do curso de diabetes mellitus observado no paciente. Diagnóstico da enfermidade vascular na diabetes
Para confirmar a diabetes mellitus, no proceso de diagnóstico, é obrigatorio determinar a cantidade de azucre no sangue, empregando un esquema que, o endocrinólogo lle dirá. Tamén no proceso de análises de sangue de laboratorio, o nivel de colesterol e outros lípidos. Se o médico sospeita que a paciente ten unha función renal prexudicada, tamén se lle probará a orina para determinar se contén ardilla. Para determinar o estado dos vasos das extremidades inferiores e as súas funcións, aplícanse estudos completos, que inclúen varias probas de actividade física, así como unha ecografía dúplex dos vasos. Para avaliar o traballo do corazón, o paciente é sometido a un electrocardiograma, así como a unha proba de estrés que implica un ECG durante unha carga crecente. O exame por ultrasóns permite avaliar a condición de fluxo sanguíneo dos vasos sanguíneos. Detectar danos nos vasos da retina (retinopatías) estudos especiais - oftalmoscopia ou angiograma de fluorescencia - só deben ser feitos por un oftalmólogo. Tratamento de danos vasculares diabéticosO tratamento de enfermidades vasculares na diabetes implica proporcionar control sobre o nivel de presión arterial, así como un apoio constante aos niveis normais de azucre no sangue. Para iso, é extremadamente importante seguir a dieta recomendada polo médico asistente, así como tomar constantemente os medicamentos adecuados. Os diabéticos son obrigatorios o uso regular de medicamentos que reducen a glicosa ou a insulina. Para reducir a presión arterial na diabetes beta-bloqueantes, Inhibidores da encima convertedora de angiotensina, bloqueadores de canles de calciotamén diuréticos. É posible reducir o colesterol no sangue estatinas. Se o paciente ten un risco de coágulos de sangue, poderanse prescribir medicamentos que reduzan o nivel de interacción reconto de plaquetas. Podería ser Aspirina, Plavix. Se as úlceras se formaron na pel das pernas, entón deben tratarse cirurxicamente. Para evitar a aparición de novas úlceras e a propagación da infección, prescríbese ao paciente antibióticos. A falta de tratamento adecuado pode levar á infección, gangrena e amputación. Para aviso amputacións realizou angioplastia, stenting, cirurxía de bypass. O método de tratamento é prescrito individualmente polo cirurxián vascular. Con retinopatía, ás veces realízase unha operación láser especial. Coa súa axuda realízase a excisión de vasos patolóxicos, que provocan discapacidade visual en pacientes con diabetes mellitus. Prevención de danos vasculares diabéticos
Para evitar a aparición de úlceras, cada día unha persoa debe examinar coidadosamente as súas pernas. Con pel seca severa, deben empregarse produtos que conteñen lanolina. É importante non permitir que as lesións na pel das pernas se adhiran a unha dieta e non perda o tempo de tomar aquelas drogas que lle foron prescritas por un médico para a terapia complexa. O principal factor para evitar danos vasculares diabéticos é manter o azucre normal no sangue. Ademais, é extremadamente importante para os pacientes con diabetes mellorar que deixen de fumar, reducen a cantidade de alimentos graxos e salgados na dieta, eviten o aumento de peso e tamén controlen a presión arterial e os niveis de colesterol no sangue. Quizais o médico recomendará tomar aspirina, o que axuda a previr a aparición de coágulos de sangue. É igualmente importante previr a enfermidade dos vasos das pernas todos os días durante polo menos 45 minutos, levar só zapatos cómodos. Aterosclerose diabética das extremidades inferiores: a causa da lesión e o tratamentoA aterosclerose é a complicación que aparece unha das primeiras na progresión da diabetes. Os cambios patolóxicos prodúcense nas paredes dos vasos sanguíneos como consecuencia de cambios na composición química do sangue. Os cambios levan a que as paredes dos vasos se volvan fráxiles e escleróticas. Tales cambios nas paredes vasculares conducen ao desenvolvemento de aterosclerose diabética no fondo da diabetes mellitus. A diabetes e a aterosclerose son enfermidades interrelacionadas, xa que a aterosclerose aparece con máis frecuencia e progresa no contexto do desenvolvemento da diabetes. A aterosclerose na diabetes comeza a desenvolverse despois de que a enfermidade subxacente no corpo avance durante varios anos de xeito incontrolado. Tal desenvolvemento da diabetes leva a aparición de trastornos que capturan vasos grandes e pequenos, ademais disto detectan cambios no proceso de progresión da enfermidade no miocardio. Os cambios nas paredes dos vasos sanguíneos levan a unha complicación da diabetes mellitus. Na maioría das veces, un diabético desenvolve aterosclerose diabética das extremidades inferiores, sen embargo, ademais disto, é moi frecuente identificar signos de dano en vasos coronarios e vasos cerebrais nun paciente. Moi a miúdo, o inicio e desenvolvemento da aterosclerose na diabetes mellitus débese á aparición de trastornos nos procesos de metabolismo de lípidos no corpo dun diabético. O deterioro do metabolismo das graxas prodúcese cando hai unha violación na produción de insulina. A falta de insulina no corpo humano nos tecidos periféricos prodúcese a síntese de lípidos, que está tendenciosa cara á formación de colesterol. O desenvolvemento da aterosclerose fronte á diabetes está promovido polo consumo de alimentos e alimentos con alto contido de graxa. Ademais, a aparición e progresión dos trastornos no sistema vascular depende en gran medida da duración, da gravidade do curso e do grao de compensación da diabetes mellitus. Nunha persoa con idade, a intensidade do metabolismo dos lípidos no corpo diminúe e a diabetes mellitus agrava este proceso. As graxas que non son absorbidas polo corpo e non son excretadas do corpo comezan a depositarse nas paredes internas dos vasos sanguíneos do sistema circulatorio. Case un compañeiro eterno de aterosclerose na diabetes: como evitar manifestacións negativas
O dano ás arterias periféricas na diabetes prodúcese 4 veces máis veces. Isto débese ao efecto nocivo combinado do azucre elevado no sangue e do colesterol. En diabéticos, a aterosclerose caracterízase por un desenvolvemento temperán e unha progresión rápida. Para o tratamento, os medicamentos prescríbense no contexto dunha dieta especial. Lea este artigo A relación da aterosclerose e a diabetesA presenza de diabetes leva a lesións difusas das arterias do cerebro, miocardio, riles e vasos periféricos das extremidades inferiores. Isto maniféstase en forma de ictus, ataques cardíacos, hipertensión renal e aparición dunha complicación tan grave coma un pé diabético. A súa consecuencia é a gangrena, e ocorre en diabéticos 20 veces máis veces que no resto da poboación. O curso de aterosclerose na diabetes mellitus ten características características:
E aquí debemos ver máis sobre a aterosclerose obliterante das extremidades inferiores. O efecto da diabetes e a aterosclerose na parede vascularCon diabetes e aterosclerose, hai trastornos comúns: a destrución de arterias de diámetro medio e grande. A angiopatía diabética xeralmente ocorre cun curso prolongado da enfermidade, que se acompaña de frecuentes gotas de azucre no sangue. Ao mesmo tempo, a lesión abrangue grandes vías sanguíneas (macroangiopatía) e pequenas (microangiopatía), xuntas levan a unha patoloxía vascular total. A macangiopatía maniféstase por aterosclerose coronaria, cerebral e periférica e a microangiopatía inclúe cambios na retina, parénquima dos riles e vasos sanguíneos das extremidades inferiores. Ademais, un alto nivel de glicosa lesiona as fibras nerviosas, polo tanto, con danos nas extremidades inferiores, tamén se nota a neuropatía.
As flutuacións da glicosa no sangue destruen o forro interno das arterias, facilitando a penetración de lipoproteínas de baixa densidade nela e a formación de placa de colesterol. Posteriormente, impregnarse con sales de calcio, ulcerarse e descomponse en fragmentos. Neste momento fórmanse coágulos de sangue que bloquean o lumen dos vasos, e as súas partes son transportadas polo torrente sanguíneo a ramas máis pequenas, obstruíndoas. Por que se desenvolve a patoloxía con alto contido de azucreAs causas específicas dos trastornos vasculares na aterosclerose e a diabetes son:
A taxa de angiopatía tamén está afectada pola obesidade, que a miúdo se atopa na diabetes tipo 2, hipertensión arterial e aumento da viscosidade no sangue. A situación vese agravada polo tabaquismo, riscos laborais, baixa actividade física, en pacientes de idade media e anciáns, cargados pola herdanza de ambas enfermidades. Manifestacións de aterosclerose e anxiopatía diabéticaO dano na aorta e as arterias coronarias leva a variantes atípicas dun ataque cardíaco (formas indoloras e arítmicas), acompañado de complicacións:
Os cambios ateroscleróticos nas arterias do cerebro provocan un ictus ou encefalopatía discirculatoria, dependendo do curso agudo ou crónico da enfermidade, con hipertensión concomitante, a miúdo desenvólvese hemorragia no cerebro. A aterosclerose obrigatoria dos vasos das extremidades inferiores atópase en aproximadamente un de cada cinco pacientes con diabetes mellitus. Acompáñase de tales síntomas:
Con unha forte diminución do fluxo sanguíneo, ocorre unha forma grave de isquemia dos tecidos, seguida de necrose - necrose e gangrena do pé. Con danos menores - cortes, rachaduras, infección por fungos - aparecen lentamente curación de úlceras tróficas. Diagnóstico do estado dos vasos sanguíneosNa aterosclerose periférica é necesaria unha consulta cun cirurxián vascular, un cardiólogo examina pacientes con angina pectora e un neuropatólogo con manifestacións cerebrais. Poden ampliar a lista de métodos de exame de laboratorio e instrumentais. A maioría das veces recomendado:
Tratamento da aterosclerose das extremidades inferiores en pacientesPara os pacientes con violación simultánea do metabolismo de graxas e carbohidratos, úsanse os seguintes grupos de medicamentos:
Dieta se ten problemasOs principais principios da nutrición clínica para a diabetes con aterosclerose xeneralizada son:
Mira o vídeo sobre a diabetes: A combinación de diabetes e aterosclerose leva a danos ás arterias grandes e medianas, aos pequenos vasos. Coa deficiencia de insulina, o metabolismo da graxa empeora e un exceso de glicosa destrúe o coroide, facilitando o enganche de placas. E aquí hai máis sobre arritmias na diabetes. A macroanopatía afecta aos vasos coronarios, cerebrais e periféricos. Para o tratamento realízase terapia complexa con fármacos. A nutrición adecuada é un requisito previo para reducir o azucre no sangue e o colesterol.
A dieta para aterosclerose dos vasos das extremidades inferiores, cerebro e corazón implica a exclusión de certos tipos de produtos. Pero esta é unha oportunidade para vivir moito tempo.
Os diabéticos están en risco de patoloxías cardíacas. O infarto de miocardio na diabetes pode producir a morte. Un ataque cardíaco agudo é rápido. Co tipo 2, a ameaza é maior. Como vai o tratamento? Cales son as súas características? Que tipo de dieta se necesita?
O ictus isquémico ocorre en anciáns con bastante frecuencia. As consecuencias despois de 55 anos son extremadamente difíciles, a recuperación é complexa e non sempre ten éxito, e a previsión non é tan optimista. Trazo cerebral complicado en presenza de diabetes.
Se de súpeto se solta, dor ao camiñar, estes signos poden indicar aterosclerose obliterante dos vasos das extremidades inferiores. No estado avanzado da enfermidade, que pasa en 4 etapas, pode ser necesaria unha operación de amputación. Que opcións de tratamento están dispoñibles?
As placas de colesterol detectadas na arteria carótida representan unha grave ameaza para o cerebro. O tratamento implica moitas veces cirurxía. A eliminación por métodos alternativos pode ser ineficaz. Como limpar cunha dieta?
En xeral, a esclerose de Menkeberg é similar á aterosclerose sintomática. Non obstante, a enfermidade maniféstase pola calcificación das paredes, e non pola deposición de colesterol. Como tratar a arteriosclerose de Menkeberg?
Non tan terrible para persoas saudables, a arritmia con diabetes pode ser unha grave ameaza para os pacientes. É especialmente perigoso para a diabetes tipo 2, xa que pode converterse nun desencadeante de infarto e ataque cardíaco. Se se detecta angiopatía, os remedios populares convértense nunha forma adicional de reducir os momentos negativos e acelerar o tratamento da retina. Tamén axudarán a retinopatía diabética, angiopatía aterosclerótica.
Ao mesmo tempo, a diabetes e a angina pectora representan unha grave ameaza para a saúde. Como tratar a anxina pectorais con diabetes tipo 2? Que alteracións do ritmo cardíaco poden producirse? Mira o vídeo: Formação da placa de ateroma Aterosclerose (Novembro 2024). | |



 A medicina moderna revelou unha relación bastante clara entre a diabetes e a aterosclerose.
A medicina moderna revelou unha relación bastante clara entre a diabetes e a aterosclerose. A aterosclerose de pequenas e grandes embarcacións das extremidades inferiores leva a perturbacións no seu funcionamento. Os vasos das extremidades inferiores co desenvolvemento da diabetes no corpo son principalmente susceptibles a cambios ateroscleróticos.
A aterosclerose de pequenas e grandes embarcacións das extremidades inferiores leva a perturbacións no seu funcionamento. Os vasos das extremidades inferiores co desenvolvemento da diabetes no corpo son principalmente susceptibles a cambios ateroscleróticos. A medicina moderna está a considerar dúas formas de tratar a aterosclerose das extremidades inferiores.
A medicina moderna está a considerar dúas formas de tratar a aterosclerose das extremidades inferiores. Anxiopatía diabética É un dano vascular diabético, no que o chamado capillaropatía. Esta patoloxía é específica para a diabetes mellitus. No corpo humano, a nivel dos capilares, as substancias necesarias son transportadas aos tecidos, así como o transporte de retorno dos residuos celulares dos tecidos. Se os capilares están danados, este proceso diminúe, o que afecta ao corpo no seu conxunto.
Anxiopatía diabética É un dano vascular diabético, no que o chamado capillaropatía. Esta patoloxía é específica para a diabetes mellitus. No corpo humano, a nivel dos capilares, as substancias necesarias son transportadas aos tecidos, así como o transporte de retorno dos residuos celulares dos tecidos. Se os capilares están danados, este proceso diminúe, o que afecta ao corpo no seu conxunto. Independentemente de como se manifesta exactamente a enfermidade vascular diabética, en pacientes con diabetes mellitus síntomas como claudicación intermitente, obsérvase a miúdo a ulceración dos pés. Posteriormente, a enfermidade pode desencadear desenvolvemento gangrena. Segundo as estatísticas médicas, en pacientes con diabetes a gangrena desenvólvese 50 veces máis veces que en persoas saudables. Na maioría das veces, a gangrena na diabetes desenvólvese en mulleres que teñen diabetes.
Independentemente de como se manifesta exactamente a enfermidade vascular diabética, en pacientes con diabetes mellitus síntomas como claudicación intermitente, obsérvase a miúdo a ulceración dos pés. Posteriormente, a enfermidade pode desencadear desenvolvemento gangrena. Segundo as estatísticas médicas, en pacientes con diabetes a gangrena desenvólvese 50 veces máis veces que en persoas saudables. Na maioría das veces, a gangrena na diabetes desenvólvese en mulleres que teñen diabetes. No proceso de establecer un diagnóstico, o especialista, en primeiro lugar, realiza unha enquisa ao paciente para coñecer as súas queixas, o seu historial e as características do desenvolvemento da diabetes mellitus e os síntomas da enfermidade. É moi importante que o médico determine se o paciente ten saltos periódicos na presión arterial, se fuma. Tras isto, realízase un exame minucioso, durante o cal o médico determina a localización dos síntomas que molestan ao paciente, decátase da frecuencia que causan preocupación.
No proceso de establecer un diagnóstico, o especialista, en primeiro lugar, realiza unha enquisa ao paciente para coñecer as súas queixas, o seu historial e as características do desenvolvemento da diabetes mellitus e os síntomas da enfermidade. É moi importante que o médico determine se o paciente ten saltos periódicos na presión arterial, se fuma. Tras isto, realízase un exame minucioso, durante o cal o médico determina a localización dos síntomas que molestan ao paciente, decátase da frecuencia que causan preocupación. Os pacientes con diabetes deben prestar especial atención á prevención de enfermidades vasculares. Debe intentar cambiar o seu propio estilo de vida o máximo posible. Isto é especialmente importante se a enfermidade vascular xa é diagnosticada nunha fase inicial.
Os pacientes con diabetes deben prestar especial atención á prevención de enfermidades vasculares. Debe intentar cambiar o seu propio estilo de vida o máximo posible. Isto é especialmente importante se a enfermidade vascular xa é diagnosticada nunha fase inicial.


 Hemorragia cerebral
Hemorragia cerebral
 Tomografía computarizada de vasos cerebrais (TC) en modo angiografía
Tomografía computarizada de vasos cerebrais (TC) en modo angiografía