Formas de reducir o azucre no sangue - os principios básicos
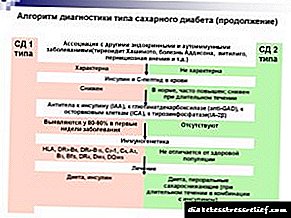
O tipo I normalmente ocorre cunha predisposición hereditaria, detéctase na infancia, caracterízase por un rápido desenvolvemento. Está asociado a unha produción insuficiente de insulina e á acumulación de glucosa non disolto nos tecidos.
A diabetes mellitus tipo II, unha enfermidade adquirida, é causada pola insensibilidade dos tecidos á insulina producida na súa totalidade. Desenvólvese lentamente, ás veces durante dez anos ou máis. A diferenza do tipo I, é posible que se desenvolva de xeito reversible, e é extremadamente importante que estilo de vida levan e que persoas que padecen esta patoloxía comen con azucre elevado no sangue.
Asignar con sospeita patoloxía, pero ás veces elevada detectada completamente por accidente durante os exames preventivos. considérase a cantidade de 3,3 - 5,5 mmol / l, o seu aumento a 6,1 mmol / l defínese como un prexudicador da diabetes, e a presenza de indicadores de máis de 6,1 mmol / l xa é unha enfermidade desenvolvida. Ao mesmo tempo, un lixeiro aumento ata os 6,6 mmol / L non causa preocupación, senón que require observación e control.
Para a pureza da análise, é importante observar a regra principal - ata as 11 horas, xa que despois de comer, aumenta e pode mostrar un resultado falso.
Que azucre alto é a norma para as persoas cun diagnóstico establecido? Crese que a presenza de glicosa no sangue dentro do intervalo de 7,8 mmol / L é un límite aceptable para os diabéticos.
Un aumento da glicosa pode ser temporal e considerarse un proceso natural e pode sinalar deterioración.
As causas máis comúns dun aumento do azucre no sangue nun adulto e nun neno que non son unha patoloxía:
- Comida abundante sistemática.
- Análise incorrecta.
- Embarazo e síndrome premenstrual.
- Estrés ou estrés psicoemocional prolongado.
- Fracturas complexas, queimaduras e feridas extensas no tecido.
Que contribúe ao desenvolvemento da diabetes tipo I:
- Herdanza
- peso corporal superior a 4,5 kg ao nacer,
- infeccións virales agudas (epiparotite, rubéola, sarampelo).
O que contribúe ao desenvolvemento da diabetes mellitus tipo II:
- trastornos da glándula tiroides,
- alimentación inadecuada e irregular,
- obesidade.
As manifestacións iniciais da hiperglicemia son normalmente difusas e non se notan inmediatamente, tentemos resaltalas.
- boca e lingua secas, sede insoportable,
- poliuria (aumento da micción)
- excesivo apetito, neste caso, co tipo I, unha persoa perde peso e co tipo II, pola contra, o peso aumenta,
- fatiga, somnolencia, debilidade muscular,
- alento de acetona (con tipo I).

O abandono a longo prazo de tales condicións leva a cambios patolóxicos nas células do páncreas.
Síntomas do azucre no sangue elevado:
- frecuentes náuseas causales
- debilidade, somnolencia,
- cambios de peso persistentes,
- trastornos na rexeneración tisular,
- debilidade e visión prexudicada,
- pel seca e coceira.
Como loitar
Se se detecta un nivel elevado de azucre no sangue, que se debe facer para reducilo? Hai principios invariables para conter diabetes, grazas aos cales unha persoa vive toda a vida. Estas son: normalización da nutrición, actividade física, terapia farmacológica, autocontrol.
A diabetes xoga un papel fundamental. Con ela, podes retardar e incluso deter o desenvolvemento da diabetes.
A actividade física regula pequenas flutuacións na glicosa no sangue, polo que os deportes son especialmente útiles na etapa inicial da enfermidade, con todo, a intensidade do exercicio debe regularse.
A autocontrol realízase mediante dispositivos individuais - glucómetros, que son convenientes de usar nun ambiente doméstico, as medicións realízanse diariamente de dúas a tres veces ao día.
Utilízase sen falla para a diabetes tipo I (dependente da insulina), de forma non dependente da insulina, os fármacos prescríbense nun estadio avanzado ou co desenvolvemento de complicacións. O máis importante para a diabetes non dependente da insulina é o estilo de vida.
cun índice de azucre elevado, indícase na medicina como o nº 9, isto inclúe:
- pan integral (salvado, centeo),
- caldos e carne con poucas graxas e carne (tenreira, coello, pavo),
- vexetais (con excepción das patacas), que forman a base da dieta,
- produtos lácteos desnatados, queixo cottage, crema de leite,
- cereais, reducindo o consumo de arroz e sêmola,
- legumes
- froitas, con exclusión de plátanos, uvas,
- produtos naturais que conteñen azucre e azucre (repostería, doces, compotas),
- todos os carbohidratos facilmente digeribles (pastelería, pasta),
- comida graxa, frita, salgada, afumada,
- bebidas doces carbonatadas, zumes de produción de fábrica.

Depende do tipo de diabetes. No caso da diabetes dependente da insulina, a administración da hormona insulina é obrigatoria. Pero é moi difícil calcular a dose necesaria, xa que a reacción subxectiva de todas as persoas é diferente. As inxeccións de insulina de acción curta prescríbense, por regra xeral, para aliviar as condicións agudas que ameazan o coma, así como co desenvolvemento de complicacións postinfecciosas.
En estado estable, o paciente ofrécelle medicamentos por insulina oral, como o maninil, a diabetes, o minidiab e outros. As formas das tabletas teñen un efecto retardado e o efecto maniféstase cando se acumulan no corpo.
No tratamento da diabetes non dependente da insulina, presta moita atención á dieta, deixando malos hábitos e ximnasia. Moitas veces, isto é suficiente para conseguir un efecto positivo duradeiro. Noutros casos, úsanse os mesmos fármacos, só as doses e o método de aplicación difiren.
Na manifestación de alto nivel de azucre, hai algunhas diferenzas inherentes a unha determinada categoría da poboación.
Os síntomas nas mulleres normalmente son os seguintes:
- o aumento da sede provoca ouriños frecuentes, as características anatómicas dos xenitais non se libran completamente das pingas de ouriños que causan picazas graves. Moitas veces hai inchazo da cara, pernas, unha forte diminución do peso ou, pola contra, aumento do peso e obesidade, que é resistente a calquera dieta.
O aumento do azucre no sangue dos homes adoita pasar desapercibido por eles na fase inicial. Os síntomas de alto nivel de azucre, como a micción frecuente tanto durante o día como durante a noite, algúns trastornos do sistema reprodutor non levan á poboación masculina a pensar nun aumento da glicosa no sangue. Posibles caídas de presión, aumento de peso do tipo masculino, calvicie acelerada, perturbación visual. A rexeneración dos tecidos empeora e obsérvase unha prolongada restauración da pel.
Nun neno con alto nivel de azucre pódese sospeitar de padecer enuresis nocturna. A idade crítica para a formación de diabetes en nenos é de 4 a 11 anos, polo que un síntoma como a cama non debe pasar desapercibido. Cun nivel de glicosa constantemente elevado, a orina excrétase varias veces máis que nun adulto.
Moitas veces hai trastornos dixestivos, enfermidades da pel que son difíciles de tratar. O neno bebe moito, o bebé require un apego frecuente co peito. Pode producirse un leve grao de hipoglucemia sen manifestacións pronunciadas, polo que é extremadamente importante non ignorar os exames e realizar todas as probas, segundo a idade.
Por desgraza, nos últimos anos, os casos de diabetes mellitus de grao II en nenos fixéronse máis frecuentes debido a unha alimentación inadecuada e irregular. Pero tal enfermidade é máis difícil de tratar, as tabletas utilizadas polos adultos non dan o resultado esperado nun neno, as inxeccións de insulina son máis frecuentemente prescritas para nenos.
Cales son os signos de azucre elevado na muller? Le, agora todo o mundo o saberá!
O termo hiperglicemia refírese a un aumento do azucre no sangue. Dependendo da gravidade, distínguense as etapas da hiperglicemia:
- lixeiro - o contido de glicosa non excede de 8 mmol / l,
- promedio: ata 11 mmol / l,
- pesado: máis de 11 mmol / l.
Cun aumento significativo do nivel de azucre, prodúcese un coma diabético (un nivel crítico de glicosa é individual para cada paciente). A condición difire do coma habitual na calor da pel, a suavidade dos globos oculares (con presión leve), o cheiro a acetona da boca e a baixa presión. A temperatura corporal está dentro dos límites normais. O coma de azucre máis longo durou máis de 40 anos.
En moitos pacientes con diabetes tipo 1, o coma pode ser a primeira manifestación rechamante da enfermidade (diabetes mellitus).
Consecuencias tan graves determinan a importancia de saber por que aumenta o azucre no sangue e como afrontalo. Comecemos.
Síntomas e signos de azucre elevado na muller
Entre as primeiras manifestacións, nótase a sede. Isto é debido a que un aumento da glicosa no sangue leva á necesidade da súa excreción xunto coa urina. En paralelo a isto, os electrólitos son lavados do corpo, o que leva a un aumento da fatiga, boca seca, dores de cabeza e sensación de picazón.
Nos humanos, a agudeza visual diminúe, o apetito diminúe e o peso corporal diminúe. As mans e os pés fanse fríos, mesmo en clima quente, a súa sensibilidade diminúe.
Hai problemas coa dixestión normal: estreñimiento ou diarrea frecuentes, náuseas ou sensación de malestar no abdome.
Unha afección con azucre elevado no sangue provoca a liberación de corpos cetonas na urina e unha violación do metabolismo dos hidratos de carbono. O mecanismo do desenvolvemento da condición patolóxica: un alto contido en glicosa leva á necesidade da súa ruptura por glicóxeno, que é producido polo fígado. Unha cantidade suficiente de enerxía non entra no tecido, polo que tes que descompoñer as graxas coa formación de corpos cetonas. Cando entran no torrente sanguíneo, o equilibrio de ácidos normal falla.
Moitas veces, a afección recidiva e mal tratada nas mulleres pode indicar un azucre elevado no sangue.
Síntomas de azucre elevado no home
Os síntomas do azucre no sangue en homes son similares ás mulleres. Os casos graves van acompañados de conciencia deteriorada, perda de orientación no espazo e deshidratación.
Débese prestar especial atención á mala cicatrización de feridas e contusións. Neste caso, o home faise susceptible a infeccións fúngicas e infecciosas. Os signos dun aumento do azucre no sangue nos homes tamén inclúen o debilitamento do desexo sexual ata a impotencia.
Etioloxía da hiperglicemia
As causas do aumento do azucre no sangue nas mulleres son idénticas ás masculinas, a diabetes mellitus (DM) é a principal. De feito, a hiperglucemia é a principal manifestación desta enfermidade.
Se o paciente non ten diagnosticado diabete, os picos de azucre indican unha manifestación da enfermidade ou un alto risco do seu desenvolvemento.
- Os illotes páncreas da atrofia de Largenhans deixan de segregar insulina. O que leva a unha necesidade permanente de inxeccións de insulina,
- a cantidade de insulina é normal, con todo, os tecidos non perciben os seus efectos (desenvólvese resistencia á insulina). A resistencia á insulina adoita observarse en pacientes obesos.
O aumento da diabetes ao estado dun problema médico e social significativo débese á súa distribución xeneralizada entre as persoas. O número de pacientes enfermos duplícase cada década. Segundo as estatísticas para 2016, preto de 415 millóns de persoas teñen diabetes. O perigo é que a maioría deles non son conscientes do seu diagnóstico.
A posibilidade de introducir insulina artificial prolongou significativamente a vida dos pacientes con diabetes tipo 1.
Causas dun aumento do azucre no sangue que non sexa a diabetes
Outras causas do aumento do azucre no sangue en homes e mulleres inclúen:
- desnutrición
- estrés emocional
- patoloxías crónicas do fígado e dos riles,
- fibrosis quística,
- pancreatite
- condicións tras ataques cardíacos e golpes,
- tumores suprarrenais,
- aumento do soro de hormonas tiroideas,
- enfermidades do sistema hipotalámico-hipofisario,
- o efecto das drogas.
A inxestión excesiva de hidratos de carbono facilmente digeribles pode provocar un salto no azucre, non asociado á diabetes. Un exemplo de trastorno alimentario é a bulimia. Unha persoa non pode controlar a cantidade de porcións e consume un exceso de calorías diariamente. Neste caso, o corpo non ten tempo para sintetizar unha cantidade suficiente de insulina e descompoñer os hidratos de carbono.
A inxestión inadecuada de vitamina B7 cos alimentos. É parte das encimas que regulan o metabolismo. Sen B7, a síntese normal de glucokinase, que regula o metabolismo dos carbohidratos, é imposible.
As situacións de tensión provocadas por un ictus ou un ataque cardíaco provocan ataques de hiperglicemia. Comprobouse experimentalmente que a reacción post-estrés do aumento do azucre aumenta o risco de morte.
O estrés pode desencadear enfermidades inflamatorias debido á activación de hormonas antagonistas da insulina. Estas substancias inhiben o traballo da insulina.
Os niveis altos de glicosa son un dos efectos secundarios dos fármacos contra o cancro, como Rituximab ®.
En base a isto, o diagnóstico da diabetes faise coa exclusión explícita das causas anteriores de hiperglicemia. Para o diagnóstico final do paciente considéranse os seguintes criterios:
- a glicosa no sangue xaxún supera os indicadores normais de idade,
- o paciente ten síntomas de diabetes mellitus (tamén se deben tomar datos sobre a historia familiar de diabetes en parentes próximos),
- Os resultados das probas de tolerancia á glicosa confirman un exceso superior a 11 mmol / l,
- glicemoglobina superior ao 5,9-6,5%,
- o azucre non só se detecta no sangue, senón tamén na urina,
- corpos de cetonas atópanse na orina.
Que debo facer se o azucre no sangue é alto?
Actualmente, é imposible curar completamente a diabetes. A terapia de apoio descende para aliviar os síntomas, así como para evitar o desenvolvemento de descompensación e complicacións. Os principios básicos da terapia están compostos por:
- normalización do metabolismo dos carbohidratos,
- prevención de complicacións da diabetes e o seu tratamento, se é necesario,
- perda de peso do paciente
- mantendo o azucre no sangue óptimo
- aprender o básico de controlar o azucre no sangue na casa.
O mecanismo de compensación do metabolismo dos carbohidratos conséguese de dúas formas: mediante a inxección de insulina (prescríbense comprimidos para o azucre para pacientes con diabetes tipo 2)
e terapia dietética destinada á inxestión uniforme dunha cantidade igual de hidratos de carbono.
A formación en autoxestión é un punto fundamental de tratamento. O paciente debería imaxinar - que significa o seu diagnóstico, como medir o azucre por si só e o que ameaza as súas desviacións da norma. Os parentes máis próximos do paciente tamén deben estar ao corrente de métodos de asistencia con hiperglucemia ou hiperglucemia.
Selección de dieta
A terapia dietética é unha parte esencial para tratar a diabetes. O seu papel no tratamento dáselle ao 50%, o 20% recae nas inxeccións de insulina, as porcentaxes restantes repártense entre o réxime correcto do día e a actividade física.
A inxestión excesiva de hidratos de carbono simples sobrecarga o páncreas, o que finalmente leva á realización dunha predisposición hereditaria á diabetes.
Coa manifestación da diabetes tipo 2, a dieta pode ser o principal método de tratamento.A neglixencia da dieta conduce a hiperglucemia ou pode provocar coma ou morte.
O menú está seleccionado para cada persoa individualmente, tendo en conta a súa actividade física. A perda de peso é un requisito previo para o desenvolvemento da diabetes, que tamén é facilitado pola terapia dietética.
Os principios modernos da terapia dietética para persoas con diabetes suxiren a selección de pratos tendo en conta o aspecto psicolóxico. As comidas deben levar pracer a unha persoa e non facer que se sinta inferior.
O médico debe instruír á persoa como pode navegar libremente polo valor nutricional dos produtos e substituír algúns pratos por outros.
A énfase está no alcol. Este é un dos alimentos prohibidos que poden desencadear un aumento da glicosa debido a unha violación do metabolismo dos carbohidratos.
Unha persoa aprende a habilidade de manter un diario de alimentos, onde indica a frecuencia e cantidade de alimentos consumidos e tamén fixa o nivel de glicosa despois da autocompensa. O diario é útil para identificar as causas episódicas das subidas de azucre. Isto permítelle facer axustes ao plan nutricional seleccionado ou á dosificación de insulina.
¿O mel aumenta o azucre no sangue?
A composición do mel inclúe azucres simples - fructosa e glicosa. 3-5 minutos despois da inxestión, os azucres simples xa circulan polo torrente sanguíneo humano. Polo tanto, o uso deste produto pode levar a un estado de hiperglicemia.
Ademais, non se descarta a posibilidade de engadir xaropes ou alimentar as abellas con azucre, o que aumenta significativamente o contido de hidratos de carbono simples no mel.
Importante: con azucre elevado no sangue, o mel está estrictamente contraindicado.
É recomendable o uso do mel na diabetes, se é necesario, parando a hipoglucemia ante os antecedentes de:
- saltar as comidas
- exceso de traballo físico,
- a introdución dunha gran dose de insulina.
É o mel que se refire a produtos cunha acción rápida e pode axudar a aliviar a condición dunha persoa cunha caída de azucre. A cantidade do produto non supera as 2 culleres de sopa. Despois do uso, realízanse medicións de control do indicador no sangue.
Fisioterapia
Os medicamentos para reducir o azucre son prescritos exclusivamente para a diabetes tipo 2. Pódense dividir en 2 grupos principais:
- sulfonamida, o mecanismo de acción baséase na activación do proceso de produción de insulina en humanos e na supresión da actividade do glucagón. En paralelo a isto, a sensibilidade das células á acción da insulina aumenta aumentando a eficiencia do seu efecto receptor. Os fármacos son seleccionados cando a terapia dietética non levou a un alivio dos síntomas. Na fase inicial prescríbense as dosagens mínimas, despois das cales corrixidas baixo o control das probas de laboratorio,
- biguanidas, que aumentan o proceso de gastar glicosa polos músculos. O medicamento tamén reduce o apetito, o que leva a perda de peso. Por iso, este grupo de medicamentos prescríbase en presenza de exceso de peso corporal en humanos.
É posible unha diminución da eficacia da terapia farmacéutica. Isto débese a un debilitamento do páncreas, o que finalmente leva á necesidade de inxeccións de insulina.
Inxección de insulina
Para as persoas con diabetes, as inxeccións son un compoñente vital do tratamento. Indicacións de uso:
- Diabetes tipo 1
- coma hiperglucémico ou diabético,
- diabetes gestacional
- ineficiencia dos métodos de tratamento seleccionados para a diabetes tipo 2,
- perda de peso sen control na diabetes,
- o desenvolvemento de complicacións ante o fondo da diabetes tipo II.
Durante a selección da dose de insulina, o paciente debería estar na clínica do hospital. Isto é necesario para deter o estado de hiper ou glicemia rapidamente. A dosificación considérase óptima á que o nivel de azucre durante o día sexa mínimo. Isto pode reducir significativamente a probabilidade de desenvolver complicacións de diabetes.
As inxeccións realízanse mediante unha xeringa, unha pluma de xiringa ou unha bomba dosificadora. No territorio da Federación Rusa prefírense ás xeringas. As súas vantaxes: comodidade e facilidade de uso, falta de malestar pronunciado.
En Europa e Estados Unidos son comúns as bombas dosificadoras que imitan a produción natural de insulina. Neste caso, a introdución da hormona lévase a cabo de xeito automático por partes ao longo do día. Entre as desvantaxes destácase a necesidade de fixar a bomba no corpo e a constante presenza da agulla no corpo.
En resumo, cabe salientar:
- azucre elevado no sangue aumenta significativamente a probabilidade de desenvolver complicacións de diabetes,
- as persoas con diabetes e os seus familiares deben ter unha idea clara de como tratar o azucre no sangue para compensar o seu exceso de tempo,
- Entre as razóns para o aumento do indicador están: diabetes, estrés, desnutrición, enfermidades suprarrenais, patoloxías do sistema hipotalámico-hipofisario, medicación,
- O cumprimento de todas as recomendacións do médico e o seguimento oportuno da saúde poden atrasar o inicio das complicacións da diabetes ou eliminalas completamente. Máis detalles
Nivel alto de azucre no sangue: descubre as súas causas, síntomas e, o máis importante, métodos eficaces de tratamento sen xaxún, tomar medicamentos nocivos e caros, inxectar grandes doses de insulina. Esta páxina di:
- por que é perigoso o aumento do azucre?
- como facer un diagnóstico preciso: prediabetes, tolerancia á glucosa deteriorada, diabetes mellitus,
- cal é a relación entre a presión arterial e o azucre no sangue
- como controlar o metabolismo prexudicado.
O sitio web ensina como reducir o azucre á normalidade e, a continuación, mantelo normalmente normal de 3,9-5,5 mmol / l nun estómago baleiro e despois de comer. O aumento da glicosa no sangue non sempre significa diabete. Pero en calquera caso, este é un grave problema que require atención e tratamento, para evitar o desenvolvemento de complicacións agudas e crónicas nas pernas, a vista, os riles e outros órganos.
 Nivel alto de azucre no sangue: un artigo detallado
Nivel alto de azucre no sangue: un artigo detallado
Esta páxina recolle os medicamentos que poden aumentar o azucre. Presta especial atención ás estatinas do colesterol. Lea como se relacionan os niveis de azucre no sangue e insulina. Comprende que facer se os niveis de glicosa son elevados no estómago baleiro e o resto do día é normal. Para volver poñer o seu rendemento á normalidade, lea o artigo "" e siga as súas recomendacións.
Cal é o perigo de azucre no sangue
O metabolismo deteriorado da glicosa é perigoso porque causa complicacións agudas e crónicas da diabetes. As complicacións agudas chámanse cetoacidosis diabética e coma hiperglicémica. Poden provocar a perda de conciencia e a morte. Estes problemas suceden se o nivel de azucre supera en 2,5-6 veces a norma das persoas sanas. As complicacións crónicas máis frecuentes e perigosas son a visión borrosa, incluíndo a cegueira, a gangrena e a amputación das pernas, así como a insuficiencia renal que require un transplante renal ou diálise.
Ademais, o aumento do azucre no sangue estimula o desenvolvemento da aterosclerose dos vasos sanguíneos. Canto maior sexa o nivel de glicosa, máis rápido será o ataque cardíaco ou o ictus. Moitos diabéticos morren dun ataque cardíaco antes de ter problemas coa visión, as pernas ou os riles.

O azucre no sangue pode saltar debido a unha enfermidade infecciosa ou estrés agudo. En tales situacións, os pacientes con diabetes tipo 2 necesitan inxectar temporalmente insulina, aínda que normalmente custan tomar pastillas. Ler máis. Non obstante, son máis importantes as razóns polas que os pacientes manteñen o seu azucre crónicamente elevado. En primeiro lugar, o nivel de glicosa no sangue aumenta debido ao consumo de hidratos de carbono dietéticos, especialmente refinados.
As persoas que teñen un alto contido de azucre comen máis hidratos de carbono do que o seu corpo pode absorber sen danos. Ver un vídeo sobre como as proteínas, graxas e carbohidratos comestibles afectan o azucre no sangue.
Como vostede sabe, a hormona insulina reduce o azucre, facendo que as células absorban a glicosa do sangue. En pacientes con prediabetes, os tecidos perden a sensibilidade a ela, aínda que hai bastante insulina no sangue. A mala sensibilidade a esta hormona chámase resistencia á insulina. Este é un trastorno metabólico grave, que reduce as posibilidades dos pacientes de sobrevivir para retirarse e vivir nel. Coa resistencia á insulina nos primeiros anos, o azucre no sangue e a insulina poden aumentar simultaneamente. Este problema agudízase por un estilo de vida sedentario e excesivo. Non obstante, é fácil controlarse ata converterse en diabetes grave.
Na diabetes tipo 1, así como nos casos avanzados graves de diabetes tipo 2, o azucre no sangue é elevado debido a que a insulina realmente non é suficiente. A sensibilidade dos tecidos a esta hormona normalmente é normal se a diabetes non é complicada por un paciente con sobrepeso. O motivo da falta de insulina é que o sistema inmunitario ataca e destrúe as células beta do páncreas que producen esta hormona. Aquí non o podes facer sen inxeccións. Non funcionará de ningún xeito para desfacerse das pastillas que baixan o azucre.
Comprende as cantidades que pode comer cereixas, amorodos, albaricoques, mazás, outras froitas e bagas. En canto aos produtos dos cereais, os pacientes están interesados en sêmola, cebada de perlas, trigo sarraceno, cebada, millo, mingau, así como pratos de arroz branco e pardo.
Lea con detalle os produtos:
Cales son as características da dieta para aumentar o azucre nas mulleres embarazadas?
Recoméndase seguir ás mulleres embarazadas que teñen azucre elevado no sangue. Grazas a esta dieta é posible manter o nivel de glicosa normal sen inxeccións de insulina ou con doses mínimas. Lembre que non hai que tomar pílulas de diabetes durante o embarazo. Unha dieta baixa en carbohidratos pode levar a cetonas (acetona) no sangue e na urina. Os médicos asustan ás mulleres embarazadas de que isto poida provocar embarazos ou trastornos do desenvolvemento na descendencia. Eles están mal. A aparencia de acetona é normal e non prexudicial. Vexa o vídeo a continuación para máis detalles.
¿O azucre no sangue pode elevar a presión arterial?
O aumento do azucre destrue gradualmente os vasos sanguíneos. Co paso do tempo, isto pode causar hipertensión, ataque cardíaco ou vertedura. Pero normalmente, a glicosa e a presión sanguínea non están conectadas de ningún xeito. Nun paciente, ambos estes indicadores poden aumentar simultáneamente, baixar ou aumentar un deles e baixar o outro. O metabolismo deteriorado da glicosa e a hipertensión arterial deben controlarse por separado. En persoas con sobrepeso, en poucos días normalízanse tanto o azucre no sangue como a presión arterial. As doses de fármacos antihipertensivos poden e deben reducirse significativamente, por regra xeral, ata un completo fracaso. A hipertensión nas persoas delgadas é unha enfermidade máis grave. Lea sobre as súas causas e opcións de tratamento.
Como pode haber un aumento de insulina e azucre no sangue ao mesmo tempo?
En persoas con sobrepeso, na fase inicial da diabetes tipo 2, a miúdo hai un aumento tanto na insulina coma no azucre no sangue. Nun primeiro momento, os tecidos perden a sensibilidade á insulina debido a unha alimentación excesiva de carbohidratos e un estilo de vida sedentario. O páncreas está intentando producir máis insulina para empuxar a glicosa ás células, para reducir a súa concentración no sangue.
Non obstante, esta carga aumentada co paso do tempo esgota as células beta. Despois duns anos, producen exceso de insulina, pero non o suficiente para manter o azucre normal. A falta de tratamento e cambios no estilo de vida, o nivel de insulina no sangue comezará a diminuír e a glicosa aumentará. Ao final, a enfermidade converterase en diabete grave de tipo 1 se o paciente non morre antes de complicacións.
Que hora do día é o máximo de azucre no sangue?
A maioría dos pacientes teñen o azucre máis alto pola mañá cun estómago baleiro. Na rexión das 4-6 horas da mañá, a adrenalina, o cortisol e outras hormonas do estrés comezan a fluír no sangue. Eles fan que o corpo se esperte e, ao mesmo tempo, aumentan considerablemente o nivel de glicosa no sangue. A súa acción cesa ao redor das 8-10 da mañá.
Este é un problema común chamado fenómeno da madrugada. Os diabéticos teñen que traballar duro para combatelo. Ler máis, Despois do almorzo, os niveis de glicosa poden paradoxalmente diminuír, a pesar de que comer debería aumentala.

Nalgúns pacientes, o azucre pola mañá no estómago baleiro mantense normal, pero aumenta regularmente á hora do xantar ou á noite. É importante establecer esta característica individual do curso da diabetes e logo adaptarse a ela. Mide o seu nivel de glicosa a miúdo para saber como se comporta normalmente en diferentes horas do día. Despois diso, realice os cambios necesarios na dieta, o calendario para tomar pílulas e inxeccións de insulina.
Cal é a razón de ter un alto azucre pola mañá cun estómago baleiro ao facer dieta e tomar pastillas de diabetes?
A pílula de diabetes tomada á hora de durmir remata a media noite. Faltou ata a mañá. Por desgraza, o mesmo problema sucede a miúdo cun disparo nocturno de insulina estendida. Como resultado, un páncreas debilitado non ten fondos suficientes para compensar o efecto do fenómeno da madrugada.
O peor de todo, se un diabético está afeito cear tarde. É absolutamente imposible facelo. Descubra con detalle neste sitio como normalizar o azucre pola mañá cun estómago baleiro. Nin soña con conseguilo ata que renuncias ao mal hábito de cear tarde.
O azucre elevado no sangue é un signo clínico que indica o desenvolvemento da diabetes mellitus. É habitual distinguir varios graos de severidade desta condición patolóxica - pode ser un lixeiro aumento do azucre, gravidade moderada e hiperglicemia grave. Cando a glicosa aumenta ata unha marca de 16 mmol / L ou máis, o paciente pode caer en coma.
Os pacientes deben vixiar a súa saúde, xa que con hiperglucemia prolongada existe o risco de danar as terminacións nerviosas, os vasos sanguíneos e outras condicións perigosas. Para evitar tales complicacións, recoméndase solicitar a axuda dun médico.
A lista estándar de signos externos de niveis elevados de glicosa no sangue inclúe: síndrome de fatiga crónica, unha sensación constante de sede, un cambio rápido de peso, tanto cara arriba como cara abaixo.
O aumento do azucre no sangue en diabete maniféstase por micción frecuente, mucosas secas, pel, visión alterada, espasmos dos músculos acomodadores e arritmia.
A diabetes sempre dá alto azucre, cun curso prolongado da enfermidade obsérvase:
- debilitamento da inmunidade,
- curación de feridas pobres
- respira ruído profundo.
As formas agudas de diabetes van acompañadas de deshidratación, aumento de corpos cetonas no sangue, conciencia deteriorada, en casos especialmente graves hai coma.
Debe saber que os síntomas do azucre elevado no sangue non sempre son indicadores de diabetes, polo que aínda hai que facer probas para determinar as causas dos trastornos. Un factor de risco será o estrés, os ritmos de espertar e o sono mal deseñados, a baixa actividade física.
Durante o embarazo, o azucre elevado no sangue adulto está asociado a cambios hormonais, este tipo de enfermidade chámase diabetes gestacional. Se non realiza unha supervisión médica periódica, existe a posibilidade de prexudicar ao neno non nacido e ao propio corpo da nai. Nestes casos, recoméndase realizar unha terapia complexa cunha consideración obrigatoria da fisioloxía da muller.
Métodos de diagnóstico
Despois dun exame visual, o médico recomenda que o paciente se someta a unha serie de medidas básicas de diagnóstico dirixidas a identificar os síntomas característicos dos cambios patolóxicos no corpo. Cando a hiperglicemia se produce de forma leve, é problemático determinala de xeito independente usando un glucómetro portátil. Neste caso, non poderás prescindir das probas adecuadas.
Primeiro de todo, para determinar o nivel de azucre, dan sangue a un estómago baleiro, este popular método mostra a cantidade de glicosa sen outros compoñentes reductores. O material biolóxico é entregado nun estómago baleiro, 12 horas antes do estudo, cómpre negarse a comer alimentos, esforzarse por reducir a actividade física e tomar medicamentos.
Cando o diagnóstico inicial mostra unha desviación da norma aceptada, o médico fai unha derivación para estudos adicionais. Un destes será o método de carga, realízase nun hospital de día ou sen horario. Pola mañá cun estómago baleiro toman sangue segundo o método comentado anteriormente, despois debe administrarse a glicosa dosificada. Despois dun par de horas, realízase unha mostraxe de sangue repetida. Se se supera o resultado secundario, as marcas de 11 mmol / L indican hiperglicemia.
Hai outro método: aclarar reducir, doar sangue, tendo en conta a cantidade doutras substancias:
A análise axuda a aclarar o azucre no sangue, a facer un diagnóstico final, a identificar a presenza de problemas de saúde concomitantes, por exemplo, danos nos riles.
Un cambio no azucre no sangue é só un síntoma que mostra un mal funcionamento no corpo. Non obstante, isto non exclúe a posibilidade de desenvolver complicacións perigosas, a máis grave das cales será a cetoacidosis.
Na cetoacidosis diabética, hai unha violación do metabolismo dos carbohidratos, un aumento do número de corpos cetonas no torrente sanguíneo. A miúdo nos adultos, isto sucede no contexto da diabetes durante o período de descompensación. A continuación, prodúcese ketonuria, deshidratación, arritmia, insuficiencia respiratoria, avance rápido por raios de enfermidades infecciosas lentas.
Nalgúns casos, ignorando o control médico, desenvólvese unha coma hiperglicémica, o nivel de acidez baixa a valores inaceptables e o paciente enfróntase á morte clínica.
Os síntomas nas mulleres son os mesmos que nos homes, a idade tampouco afecta ás manifestacións da patoloxía.
Como baixar o azucre no sangue?
Que azucre no sangue se considera elevado? Se o azucre en xaxún está por riba do nivel de 5,5 mmol / l e o azucre despois de comer é de 7,8 mmol / l (o indicador máis alto). Con diabetes, o tratamento está dirixido a eliminar a hiperglicemia, desfacerse das causas do alto azucre. Os estándares de azucre para mulleres e homes son os mesmos.
Para a terapia, indícase o uso de medicamentos para reducir o azucre e inxeccións de insulina. As inxeccións directas de insulina deben ser estritamente dosificadas, o estado precomatoso implica o uso de medios de ultrasóns da acción máis curta posible, estes son os preparativos Humulin, Humalog.
Na diabetes tipo 1, os comprimidos son prescritos para reducir a glicosa no sangue, normalmente trátase de medicamentos que conteñen aminoácidos fenilalanina, sensibilizadores, ácidos benzoicos e poden conter sulfonilurea. Ademais, é necesaria unha abundante bebida, con hiperglucemia grave, úsase unha débil solución de bicarbonato.
As formas leves de perturbacións metabólicas inclúen unha actividade física moderada, así como unha dieta terapéutica equilibrada. Incluso pode reducirse azucre moi elevado grazas á nutrición.
Dado que un cambio persistente no nivel de glicosa na abrumadora maioría dos casos é un síntoma da diabetes, a recuperación non se produce sen unha dieta adecuada. É especialmente necesario prestar atención ao menú ao detectar diabetes tipo 1. Necesariamente necesario:
- equilibrio calórico
- a eliminación de hidratos de carbono facilmente dixeribles,
- normalización de proteínas, graxas.
É importante facer a comida variada, entón os signos de alto azucre desaparecen en pouco tempo. É necesario elixir produtos cun índice glicémico reducido, que non provocen un rápido aumento da glicemia e non agravan os síntomas da enfermidade.
Se o azucre é alto, a xente come marisco, soia, cogomelos, verduras frescas, froitas e herbas. A dieta convértese no principal factor para normalizar a calidade de vida, desempeña un papel fundamental no tratamento da enfermidade e contribúe a conseguir unha compensación efectiva por trastornos metabólicos.
Con azucre elevado no sangue, unha persoa debería ter unha idea de unidades de pan, son o equivalente a 10 g de hidratos de carbono. As táboas especiais chegan á axuda das persoas con hiperglucemia, indican unidades de pan para case todos os produtos alimentarios modernos, que a miúdo están presentes na dieta humana.
Ao determinar a gama diaria de produtos, é necesario excluír:
- graxas refinadas
- aceites refinados
- doces
- azucre branco
- pasta de trigo duro.
Está demostrado que exclúe as graxas refractarias, para apostar por produtos en carbohidratos cun alto contido en fibra dietética, cómpre lembrar o equilibrio dos ácidos graxos insaturados.
Os niveis de azucre no sangue diminúen se se come de forma fraccionada, a repartición calórica diaria en varias comidas básicas e un par de comidas adicionais. De media, aconséllase que os diabéticos coman 2.000 calorías ao día, se a hiperglucemia non é complicada.
Algúns médicos critican vehemente o uso de substitutos do azucre populares na nosa época, polo que a posibilidade de usar edulcorantes para reducir a inxestión de calorías debe negociarse individualmente.
A que médico debo ir?
Se o azucre no sangue elevado e os síntomas nun adulto comezan inesperadamente, deberá buscar axuda médica. O terapeuta ou médico de familia pode detectar diabete, normalmente a enfermidade é detectada por azar durante un exame de rutina.
No diabete mellitus, o terapeuta non prescribe tratamento, unha persoa debe consultar cun endocrinólogo. Dará indicacións para pasar probas, interrogar a unha persoa e realizar un exame visual. O sangue é dado no estómago baleiro, se é necesario, o material é tomado inmediatamente despois de comer.
Cando a patoloxía deu complicacións a outros órganos internos, indícase unha consulta adicional dun médico cunha especialización estreita: un oftalmólogo, un neuropatólogo, un cardiólogo e un cirurxián vascular.
Os resultados dos médicos axudan ao endocrinólogo a comprender que facer, do que pasou e do que ameaza a hiperglucemia cun aumento do azucre no sangue. Os medicamentos son prescritos para manter o funcionamento do corpo a un nivel adecuado.
Os médicos endocrinólogos tratan a diabetes mellitus do primeiro e do segundo tipo, outras enfermidades asociadas a trastornos metabólicos no corpo:
- hipotiroidismo
- oncoloxía dos órganos do sistema endocrino,
- obesidade
- cambios hormonais,
- osteoporose
- obesidade.
Dado que un gran número de patoloxías non poden ser tratadas por un só médico, a endocrinoloxía adóitase dividir en especializacións. O endocrinólogo-cirurxián trata o problema da diabetes mellitus, as súas complicacións en forma de úlceras, gangrena. El realiza un tratamento cirúrxico dos pacientes.
Se hai moito azucre no sangue en homes e mulleres que padecen trastornos na área xenital, infertilidade, deben poñerse en contacto cun endocrinólogo-xinecólogo. Un xenetista debería vixiar os problemas da herdanza, na súa competencia non só a diabetes, senón tamén o crecemento grande ou anano.
Un diabetólogo selecciona unha dieta mellor equilibrada, un tiroideólogo está implicado no diagnóstico e tratamento das enfermidades da tiroides.
Primeiros auxilios para o azucre alto
Cando o azucre no sangue en adultos é alto, é unha escaseza de insulina, xa que a glicosa está mal absorbida, obsérvase a fame celular. Ademais, non hai oxidación suficiente de ácidos graxos, os corpos cetonas acumúlanse no sangue, co que se viola o metabolismo. O traballo dos sistemas nervioso e cardiovascular tamén é complicado, unha das etapas da acidosis desenvólvese: coma moderado, grave.
Nos humanos, estas condicións maniféstanse de diferentes formas, é importante aprender a identificalas de xeito oportuno e tomar medidas. Ao comezo da acidosis, os síntomas do alto nivel de azucre maniféstanse por debilidade no corpo, fatiga, tinnitus. O paciente cheira mal da cavidade oral, o estómago doe, a micción faise máis frecuente, a glicosa aumenta ata o nivel de 19 mmol / l.
O estado de precomatose maniféstase por síntomas: náuseas persistentes, vómitos, conciencia deteriorada, visión. Ao mesmo tempo, a respiración acelera, o mal alento faise máis brillante, nunha extremidade diabética faise máis frío. O paciente pode sentirse moi mal durante máis dun día, a concentración de azucre non diminúe, un coma diabético desenvólvese, o resultado dun aumento do azucre no sangue pode ser triste.
Se os niveis de azucre no sangue son demasiado altos, que debo facer? É necesario coñecer a secuencia de accións para os primeiros auxilios, polo que é necesario:
- mide a glicosa
- implementar
- proporcionar moita bebida.
Cando o índice de azucre supera os 14 mmol / l, co primeiro tipo de diabetes é importante inxectar insulina e logo medir a glicosa o máis axiña posible. Inxectase insulina ata que a afección se normaliza, pero non permiten unha rápida caída dos indicadores.
Se as medidas contra o alto contido de azucre non funcionan, indícase a hospitalización urxente. pode causar fallo respiratorio, é necesario empregar unha máscara de osíxeno. Para eliminar a acetona, lava o estómago cunha solución débil de sodio (bicarbonato sódico).
Co segundo tipo de enfermidade, pode reducir a acidez do corpo, o azucre no sangue pódese facer non con drogas, senón co uso de verduras, froitas, gran cantidade de auga mineral, unha solución de bicarbonato.
Os primeiros signos de alto nivel de azucre maniféstanse por perda de consciencia, un enema limpador con refresco axuda a levar o paciente a sentimentos. A medida que o estado empeora, a pel faise rugosa, pelada, recoméndase tratalos cunha toalla mollada, preste atención ás áreas:
As consecuencias da deshidratación están en perigo. Cando o paciente perdeu a consciencia, está prohibido botar auga na boca, unha persoa pode afogar rapidamente.
Para aumentar a posibilidade de evitar o coma diabético, necesitarás controlar coidadosamente a túa saúde, dieta e dedicarlle tempo regularmente á actividade física.
Cando se prescriben os medicamentos, deben tomarse constantemente, estrictamente previo, xa que unha dose perdida pode aumentar a probabilidade de acidosis. Os medicamentos son necesarios para a produción de insulina no páncreas, axudarán a procesar o azucre.
Os síntomas da hiperglicemia descríbense en detalle no vídeo neste artigo.
A glicosa é a principal fonte de enerxía que precisa o cerebro, os glóbulos vermellos e a substancia cerebral do ril. Para proporcionar enerxía ao cerebro, é incluso capaz de atravesar a barreira hematoencefálico - unha barreira semi-permeable entre sangue e tecido nervioso que protexe o sistema nervioso central. Non obstante, as células humanas non poden metabolizar a glicosa sen insulina, unha hormona producida polo páncreas.
O nivel de glicosa no sangue é un dos indicadores médicos máis importantes, demostrando se todo está ben co metabolismo dos carbohidratos.
Normas xeralmente aceptadas
As persoas con diabetes, independentemente da duración da súa enfermidade, deben tomar as seguintes medidas:
- Comer correctamente e equilibrado, escollendo coidadosamente alimentos para a súa dieta
- Tome medicamentos seleccionados segundo as características individuais
- Móvese máis e constantemente realice exercicios moderados
Algúns dos alimentos poden reducir lixeiramente a concentración de azucre no corpo. A lista de tales produtos deberase discutir co seu médico.
As persoas con diabetes deberían controlar constantemente o seu azucre no sangue e todos os días. É especialmente importante que os nenos con este diagnóstico sigan estas recomendacións. Se o paciente é irresponsable ante os síntomas dun forte aumento da glicosa no sangue, pode enfrontarse a unha condición moi perigosa: un coma diabético.
Con signos notables dun aumento do azucre no sangue, debería realizarse un chamamento a un médico especializado nun futuro moi próximo.
Por que aumentan os indicadores?
Un aumento do azucre no sangue prodúcese principalmente debido ao desenvolvemento de diabetes en humanos.
As seguintes condicións tamén poden causar un cambio nos indicadores de glicosa en persoas saudables:
- choque de dor grave: queimaduras, fracturas, golpes, feridas, cortes,
- angustia psicolóxica, estrés emocional,
- trastornos patolóxicos do fígado,
- desviacións no traballo dos órganos do sistema endócrino,
- enfermidades virais ou infecciosas graves
- enfermidades do sistema nervioso
- operacións cirúrxicas
- comer en exceso, comer alimentos ricos en carbohidratos,
- sobrepeso, obesidade,
- o uso de certos medicamentos: hormonal, psicotrópico, diurético, control da natalidade,
- bebida excesiva
- falta de dinámica, actividade física.
Tales razóns conducen a un aumento a curto prazo da concentración de glicosa, normalizada a falta de patoloxías metabólicas, e ao desenvolvemento de enzimas necesarias para a descomposición dos alimentos.

Sinais de azucre no sangue
Os síntomas primarios adoitan confundirse coas manifestacións do arrefriado común, enfermidades virais ou cambios relacionados coa idade. Para excluír tal sospeita, aos pacientes que descubriron os seguintes síntomas, recoméndase examinar o azucre no sangue.
Os signos típicos dun aumento do azucre son:
- sede constante,
- boca seca
- micción excesiva, que se observa incluso durante a noite,
- aumento da orina
- pel seca e coceira
- perda de peso mantendo o apetito,
- discapacidade visual
- debilidade grave, somnolencia, fatiga constante,
- mareos, xaquecas,
- cheiro a acetona ao respirar.

O volume de líquido bebido por unha persoa ao día chega aos 3-5 litros. Isto é debido a que o corpo está intentando desfacerse do aumento da concentración de glicosa no sangue recollendo auga, que logo se excreta polos riles. Así, canto maior sexa o indicador de glicosa no sangue, maior será a cantidade de líquido que perde unha persoa por orinar rápido.
A boca seca débese ás mesmas razóns: para compensar o fluído perdido, o corpo responde á deshidratación con ganas de absorber auga.
En presenza de enfermidades que interfiren no funcionamento funcional dos riles, é posible que non poidan afrontar ese volume. Esta condición é a causa da presión arterial alta.
A glicosa, que entra no corpo cos alimentos, debido a trastornos metabólicos non é capaz de penetrar nas células. Dado que é a principal fonte de enerxía para o cerebro e o sistema nervioso, a súa deficiencia leva a unha perda de forza, fatiga, dores de cabeza.
No fondo da fame de glicosa, o corpo atrae enerxía a través da oxidación de graxas, pero tal substitución provoca un aumento no número de compostos cetonas. De aí o cheiro a acetona da boca, o que indica un aumento do azucre no sangue.
Para o desenvolvemento de bacterias e organismos fúngicos, o sangue doce é un ambiente favorable para a reprodución activa. Polo tanto, os pacientes adoitan ter problemas coa curación de feridas, cortes ou outras lesións na pel.
Fisioterapias
 As lecturas normais de azucre no sangue son de 4,5-6,5 mmol / L. Se estas cifras superan os 7,0 mmol / L cun estómago baleiro e os 11,2 mmol / L 2 horas despois da comida, existe a sospeita de que un paciente desenvolva diabete.
As lecturas normais de azucre no sangue son de 4,5-6,5 mmol / L. Se estas cifras superan os 7,0 mmol / L cun estómago baleiro e os 11,2 mmol / L 2 horas despois da comida, existe a sospeita de que un paciente desenvolva diabete.
Nesta situación, é urxente buscar a axuda dun endocrinólogo para axudar a baixar estes indicadores.
Os medicamentos son prescritos por un especialista despois dun exame completo e confirmación do diagnóstico, dado o tipo de diabetes.
A insulina diabética tipo 1 é tratada con inxeccións de insulina.O medicamento é administrado polo paciente de forma independente de forma subcutánea con xeringas especiais nas nádegas, coxas ou ombreiros.
Pode baixar rapidamente o azucre no sangue cunha preparación de insulina de acción curta. Nalgúns casos, os médicos combinan as inxeccións coas pastillas para reducir o azucre.
Este tratamento debe realizarse ao longo da vida. As doses, o tipo de insulina, o número de inxeccións por día son seleccionadas individualmente para cada paciente, tendo en conta a idade, a gravidade da enfermidade, as características fisiolóxicas do corpo.
Na diabetes tipo 2 empréganse comprimidos que reducen a glicosa no sangue. A normalización do azucre axudará: "Maninil", "Siofor", "Metformin", "Diabeton" e outros.
Lea máis sobre os posibles grupos de medicamentos usados para tratar a diabetes tipo 2 aquí.

Actividade física
A actividade física regular aumenta a sensibilidade dos tecidos do corpo humano á insulina, aumenta o efecto dos comprimidos de azucre.
Ademais, os exercicios físicos axudan a desfacerse dos quilos adicionais, melloran a actividade funcional dos órganos do sistema cardiovascular, regulan o metabolismo, que é especialmente importante para os diabéticos de tipo 2.
Paga a pena prestar atención a que a actividade física afecta ás persoas con diabetes de diferentes xeitos. As cargas moderadas teñen un efecto beneficioso sobre o estado do paciente, xa que no seu traballo os músculos queiman máis glicosa que en repouso, reducindo así o seu rendemento.
O exercicio intenso prolongado pode ter o efecto contrario. Canto maior sexa a carga, máis glicosa emite o fígado, maior será o seu nivel no sangue.
As cargas de cansazo levan condicións estresantes, o que tamén provoca un aumento do azucre.
Coa axuda de exercicios físicos correctamente realizados, podes reducir o rendemento.
Principios de selección da carga necesaria:
- A intensidade das clases debe elixirse a un ritmo medio.
- Aumente a carga gradualmente.
- A duración das clases non debe exceder os 20 minutos.
- O programa de adestramento debe incluír exercicios de forza.
- O exercicio é útil para alternar con outras actividades - ioga, pilates, fitness.
- A carga non debe levar á fatiga grave.
Despois das clases, unha persoa debe sentirse alerta, activa, non experimentar dor e molestias.
Outros tipos de actividade física tamén son útiles para diabéticos:
- aeróbicos, nos que se activa o traballo dos músculos grandes, o ritmo cardíaco acelera,
- Os exercicios de estiramento permiten relaxarse e aliviar a tensión muscular despois doutros adestramentos,
- Os exercicios de forza axudan a fortalecer o tecido muscular e óseo, queiman calorías e reducen o peso.
A falta de dinámicas na vida cotiá empeora significativamente o benestar das persoas con diabetes mellitus, acumula exceso de graxa no corpo, perturba o funcionamento dos órganos internos, destrúe os vasos sanguíneos e as articulacións.
Hai situacións nas que non se recomenda exercitar:
- a presenza de acetona nun tipo de diabetes dependente da insulina,
- con complicacións da enfermidade, cando a carga adicional nos buques está contraindicada,
- a unha alta concentración de glicosa.
A carga durante as clases debe acordarse co médico asistente, xa que o exercicio excesivo nos deportes reduce drasticamente os niveis de azucre no sangue, pode levar a coma hipoglucémico.
O médico recomendará e explicará as características da alimentación durante a clase, axusta a dose de insulina ou axentes hipoglucémicos.
Vídeo lección de ximnasia médica:
Nutrición médica
Débese prestar especial atención aos pacientes que padecen niveis altos de azucre no sangue para unha alimentación adecuada. É preciso distinguir entre alimentos que se poden consumir en diabetes e que deben ser descartados. Tales regras deben converterse na norma para o paciente.
En calquera caso, a nutrición debe ser equilibrada e sa. Para preparar alimentos, debes usar produtos frescos, observar o tratamento térmico.
Recoméndase incluír diabéticos na dieta:
- trigo mouro, avea, cereais de cebada, cociñados en auga ou leite sen graxa,
- carne, variedades de peixe que conteñan unha cantidade mínima de graxa,
- fígado de polo, pavo,
- lingua de tenreira
- leite e produtos lácteos baixo contido en graxa
- marisco
- verduras, excluídas as patacas: pepinos, cebolas, repolo, tomates, calabacín, leituga, pementa, cenoria, remolacha,
- ovos
- queixos de soia
- froitas, bagas de variedades sen azucre,
- aceite vexetal en pequenas cantidades,
- pan integral ou masa sen levadura.
É necesario eliminar produtos do menú que contribúen á acumulación de glicosa no sangue e cargar o páncreas:
- carne graxa, peixe, xarda,
- leite caseiro, queixo cottage, crema azedo, nata,
- sêmola, cereais de arroz,
- patacas
- salchichas, salchichas,
- pasta de fariña branca,
- panadaría, repostería, pastelería,
- froitas doces, froitos secos: plátanos, melóns, melocotóns, uvas, pasas, albaricoques secos, datas,
- bebidas azucradas
- doces, chocolate, bolos.
Ademais, non debes cargar o páncreas con carnes afumadas, picantes, alimentos azedo, especias, salsas, conservas.
A cocción é mellor en cocido, cocido, cocido ou ao vapor, cunha cantidade mínima de sal e temperado.
É necesario comer alimentos en racións pequenas varias veces ao día, o contido calórico da cantidade total de alimento non debe superar os 2400 kcal ao día.
Hai que beber líquidos ata 2 litros por día. Pódese depurar auga sen gas, bebidas de froitas ou bebidas de froitas sen azucre, zumes frescos de froitas ou verduras sen edulcar A partir de bebidas de té e café negro sen azucre, permítense decoccións de herbas medicinais.
Non se recomenda consumir zumes na tenda, pero conteñen azucre e conservantes nocivos para o organismo.
Para a diabetes tipo 1, a dieta estrita é a principal regra para manterte ben. Con diabetes tipo 2, unha nutrición adecuada axudarache a perder peso.
Vídeo sobre nutrición da diabetes:
Métodos populares
Pódense usar receitas alternativas para reducir o contido de glicosa no corpo como medidas adicionais para a terapia con insulina. Non dan un resultado rápido, pero son capaces de mellorar a acción da insulina ou dos medicamentos para o azucre. Os diabéticos de calquera tipo non poden prescindir de drogas.
Como reducir o azucre dos ingredientes naturais, os curandeiros tradicionais contarán:
- Alcachofa de Xerusalén. Os tubérculos desta planta son moi suculentos, teñen un sabor agradable, lixeiramente doce. Podes usalo en bruto, como o po ou a infusión. Unha pera de terra normaliza os procesos metabólicos do corpo, limpa de substancias e toxinas nocivas. Para reducir o azucre no sangue, recoméndase comer en forma crúa a diario 2-3 tubérculos da planta. Para preparar o po, os tubérculos deben picar, secar e picar finamente. Tome 1 cucharadita antes do almorzo, a duración deste tratamento é ilimitada.
- Arándanos. Para o tratamento da diabetes úsanse follas de arándano que, grazas á sustancia contida nelas, como a insulina, son capaces de normalizar o contido de glicosa. A infusión de follas vexetais tamén se recomenda para reducir a agudeza visual en diabéticos. Véanse 3 culleres de sopa de follas secas con 3 cuncas de auga fervendo e insisten entre 30-40 minutos. Esta cantidade é bebida ao día, dividida en tres doses.
- Pataca. O zume de pataca restaura a dixestión, reduce a glicosa. Triturar as patacas, espremer o zume, tomar medio vaso pola mañá e á noite antes de comer.
- Remolacha, cenoria. O zume fresco destes vexetais consómese durante o día, 3-4 veces.
- Frambuesas, amorodos silvestres. Té das follas, tomado quente, limpa o sangue, elimina o exceso de líquido e alivia a inflamación.
- Dente de león. As follas de dente de león conteñen un análogo de insulina na súa composición, úsanse como aditivo ás ensaladas. Prepárase unha decocción das raíces: unha culler de té cócese cun vaso de auga fervendo, insistiu durante 15 minutos. Tome 50 gramos 4 veces ao día.
- Brotes de bidueiro. Con diabetes, os brotes de bidueiro están fervidos durante 10 minutos, insistir 6 horas. A dose diaria é de 3 culleres de sopa, 2 vasos de auga.
- Trigo mouro. Os grans están molidos nun molinillo para o estado en po. Para o almorzo, come unha culler de sopa da mestura, lavada con kefir baixo en graxa.
- Lino. As sementes da planta trátanse, vértense con auga fervendo, insisten 30 minutos. Á infusión rematada engádelle unhas gotas de zume de limón, beba sen filtrar. Para 1 cucharadita de po, tome un vaso de auga fervendo, despois de tomar non come comida durante 2 horas. As sementes de liño pódense engadir ás ensaladas e outros pratos.
- Infusións de herbas. Algunhas herbas poden baixar a glicosa no sangue. Entre estas plantas destacan o tilo, o espino, a ortiga, o miñote, o dente de león, a herba de San Xoán, a rosa do can.
- Folla de loureiro. Para preparar a infusión, tome 10 follas da planta, métete nun termo, verte auga fervendo, deixe un día. Beba 3 veces ao día antes das comidas. Este remedio suprime procesos inflamatorios, aumenta a inmunidade e reduce o azucre no sangue.
A medicina ofrece métodos eficaces para resolver o problema do azucre elevado no sangue. Unha vez iniciado o tratamento en tempo e forma, o paciente reducirá significativamente o risco de sufrir hemorragia diabética, a ameaza de danos noutros órganos.