Menú de dieta para diabetes e fibrose hepática
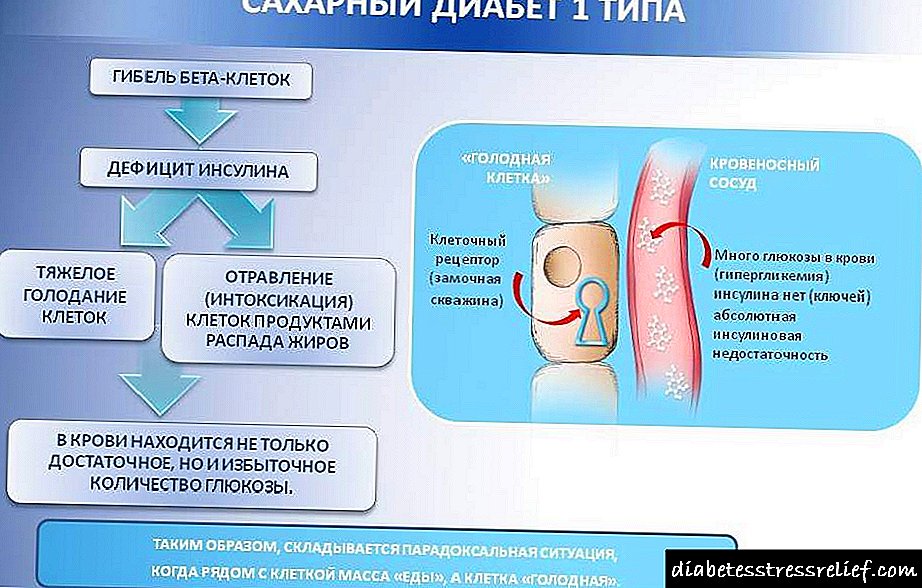
A diabetes mellitus é unha enfermidade na que o páncreas está perturbado. Este organismo é o responsable do proceso de metabolismo e descomposición da glicosa.
A enfermidade ten moitas veces un carácter hereditario, pero hai unha serie de factores que aumentan o risco do seu desenvolvemento. Trátase de alcoholismo, dieta pobre, obesidade. Todas estas adiccións tamén poden causar cirrosis.
Polo tanto, a diabetes e a cirrosis son conceptos interrelacionados. Pero, como afecta a hiperglucemia crónica ao fígado?
Cal é a relación entre a diabetes e a cirrosis?
 As persoas que abusan dos alimentos graxos están en risco no futuro para non ter problemas co páncreas, senón tamén co fígado. Con unha alimentación inadecuada, estes órganos funcionan nun modo mellorado, polo que co tempo deixan de facer o seu traballo e se esgotan.
As persoas que abusan dos alimentos graxos están en risco no futuro para non ter problemas co páncreas, senón tamén co fígado. Con unha alimentación inadecuada, estes órganos funcionan nun modo mellorado, polo que co tempo deixan de facer o seu traballo e se esgotan.
Pero a principal causa de destrución é a glicosa, que non está completamente procesada. Estes hidratos de carbono convértense en graxas e este ciclo repítese constantemente.
O exceso de graxa contribúe á aparición de hepatose graxa. Non obstante, a cirrosis non se desenvolve de inmediato, está precedida por 3 etapas máis do proceso patolóxico:
Cando a graxa se acumula no fígado, os hepatocitos son destruídos e, co paso do tempo, a inflamación desenvólvese no corpo (steatohepatite). A aparición de esteatosis contribúe aos efectos do colesterol, triglicéridos e lipoproteínas de baixa e alta densidade. Posteriormente, os hepatocitos destruídos son substituídos por tecido fibroso e, posteriormente, desenvólvese a cirrosis do fígado.
Debido a que as graxas non se procesan completamente e se acumulan no fígado, distribúense por todo o corpo.
Polo tanto, a falta de un tratamento adecuado, a diabetes avanza e poden sufrir ataques cardíacos, ataque cardíaco, aterosclerose e outras complicacións.
Signos de cirrosis en diabéticos
Con diabetes mellitus compensado, a patoloxía do fígado pode non aparecer en absoluto ou ocorrer por outros motivos. Pero a falta de tratamento para a hiperglucemia crónica, síntomas como febre de baixa calidade, fígado agrandado e malestar xeral.
Ademais, aparecen veas de araña, ictericia e dor no cuadrante superior dereito. Cambiando tamén os parámetros bioquímicos - fosfatase alcalina, bilirrubina, gamma - GGT, transaminase e encimas hepáticas.
As consecuencias da cirrosis son:
- encefalopatía hepática,
- ascites
- hemorraxias de estómago e cousas.
Cirrosis en diabetes tipo 1 e tipo 2
 A diabetes tipo 1 pode ser conxénita ou desenvolverse a unha idade nova. Esta forma da enfermidade require terapia insulina ao longo da vida.
A diabetes tipo 1 pode ser conxénita ou desenvolverse a unha idade nova. Esta forma da enfermidade require terapia insulina ao longo da vida.
Se o estado do paciente se axusta constantemente e correctamente, a posibilidade de padecer problemas hepáticos non é grande. Pero a falta de medidas terapéuticas, o corpo comezará a doer, pero nun principio será liso sen a formación de nodos.
Se a enfermidade responde á terapia, o funcionamento e o tamaño do fígado converteranse nun tempo normal. Pero na presenza da diabetes tipo 1 ao comezo da terapia, o curso do proceso patolóxico pode facerse máis pronunciado. Isto débese a que o glicóxeno se acumula no fígado, cuxa cantidade aumenta coa introdución de insulina.
Posteriormente, a condición do paciente estabiliza. Non obstante, se a glicemia non se pode controlar ou o paciente non é tratado conscientemente, o curso da cirrosis agrávase. Neste caso, os hepatocitos morren e o tecido conxuntivo crece.
Na diabetes tipo 2, o fígado está afectado debido á deposición de graxas nel e á posterior aparición de hepatite graxa. Non obstante, tales procesos ocorren só na ausencia de terapia adecuada para a enfermidade subxacente.
O papel da dieta na inhibición da fibrose hepática
Por fibrose hepática (AF) enténdese o proceso de crecemento do tecido conectivo no fígado con danos aos hepatocitos, que se produce baixo a influencia de varios factores hepatotóxicos (metabolitos do alcohol, virus da hepatite, substancias tóxicas, factores autoinmunes).
A fibrose hepática refírese aos procesos patolóxicos típicos que subxacen calquera enfermidade hepática crónica difusa, independentemente da súa etioloxía. Baixo a súa influencia, prodúcese un cambio na matriz extracelular do fígado, o que leva a unha violación da estrutura do órgano (capilarización / estensión de sinusoides).
Ao mesmo tempo, sofren hepatocitos, o que afecta negativamente á función do fígado e, como resultado, leva á formación de hipertensión portal e cirrosis do fígado. O proceso está baseado na síntese activa de coláxeno.
- elevada carga viral na hepatite B crónica (infección por VHB),
- trastorno congénito / adquirido do conducto biliar (colestase),
- idade - despois de 45 anos, xa que o nivel de acumulación de tecido conectivo no fígado correlaciona coa idade,
- masculino - debido a un maior nivel de abuso de alcol,
- síndromes de sobrecarga de ferro / cobre
- obesidade abdominal / hepatose graxa / resistencia á insulina,
- enfermidades do sistema cardiovascular.
Hai fibrosis hepática de 5 graos (etapas): F0, F1, F2, F3, F4 (cirrosis). A transición de estadios a estadios prodúcese en media durante 3-4 anos, pero a taxa de progresión da fibrose nas etapas posteriores é maior. Este proceso depende principalmente da actividade do proceso inflamatorio no fígado.

debilidade xeral, diminución do rendemento, fatiga, irritabilidade, pesadez / dor no hipocondrio dereito, náuseas, amargura na boca, venas de araña na pel, ictericia. Nun estadio tardío (descompensación) únense a picazón na pel, a dor nas articulacións, o aumento da presión sanguínea na vea portal que conduce a ascites, trastornos mentais e insuficiencia hepática.
Os enfoques modernos para o tratamento da fibrose baséanse en que a fibrose hepática é un proceso completamente reversible cunha posible restauración da estrutura / función do fígado. A terapia básica da fibrose hepática baséase principalmente na eliminación de factores etiolóxicos (drogas, alcohol, virus, factores ocupacionais / domésticos tóxicos), terapia farmacéutica (antioxidantes / citoprotectores, antivirais, hepatoprotectores), nutrición clínica e tratamento de complicacións.
Non existe unha dieta especial para a fibrose hepática. Tradicionalmente, os nutricionistas cren que unha dieta para a fibrose hepática debería basearse na táboa terapéutica clásica nº 5 / as súas variedades (5A, 5B), proporcionando o máximo aforro mecánico / químico do órgano, normalización da súa función / proceso de secreción biliar.
Métodos de procesamento culinario de produtos: ebulición, cocción, cocido. Os pacientes con maior consumo de calorías en peso corporal redúcense nunha media de 500 kcal / día. En caso de complicacións, en particular, a síndrome de ascite edematosa, sal (ata 2 g / día) e líquido de ata 1 l / día limítanse na dieta.
Unha dieta para fibrosis hepática prevé o uso obrigatorio de fármacos con efecto hepaprotector, especialmente o ácido ursodeoxicólico / fosfolípidos esenciais (Eslidin, Legalon), que teñen un efecto antifibótico directo e un pronunciado efecto antiinflamatorio / inmunomodulador durante un período de 3-6 meses ou de forma continua.
O menú nutricional para a fibrose hepática está baseado nos produtos permitidos da dieta Táboa nº 5 e depende do estado funcional do fígado e da presenza de complicacións. É importante comer alimentos preparados exclusivamente por métodos autorizados de procesamento culinario de produtos / pratos.
Unha nutrición adecuada é un dos principais factores que afectan á saúde humana.Os produtos que conteñen graxas nocivas e alcol afectan negativamente o fígado, que está cheo de fibrose, hepatite, colecistite e outras enfermidades graves.

A eficacia da terapia dietética para a fibrosis hepática é innegable. Unha dieta diaria con calorías suficientes para a vida, e ao mesmo tempo que conteña só o "alimento" necesario para restaurar o órgano, pode axudar a curar a enfermidade incluso na terceira e cuarta fase do desenvolvemento.
A dieta do paciente debe incluír proteínas, porque o seu uso contribúe á secreción activa de macrófagos. A dieta para fibrosis non impón unha carga excesiva no tracto gastrointestinal, debido a que todos os sistemas corporais funcionan mellor. A exclusión do lixo ten un efecto positivo na condición do fígado e outros órganos.
Táboa nº 5 sobre fibrose hepática
- a presenza no menú de produtos con substancias lipotrópicas - para restaurar a asimilación prexudicada de vitaminas A, K, E,
- gran cantidade de verduras e froitas (especialmente cítricos) na dieta - para fortalecer as paredes espremidas polos tecidos fibrosos dos vasos sanguíneos,
- o peso exacto de proteínas, graxas e carbohidratos está determinado polos datos básicos do paciente e a dinámica da enfermidade.
As graxas desta dieta son obrigatorias na dieta
As graxas desta dieta son obrigatorias na dieta. O seu número depende da reacción do corpo - no caso de trastornos dixestivos e da presenza de impregnacións de sangue nas feces, redúcense a 50 g por día, se se absorben sen problemas - de 70 a 80 g.
Hidratos de carbono - a parte máis voluminosa da dieta para fibrose - uns 350 g por día. Está permitido tanto hidratos de carbono rápidos (en cantidades limitadas) como hidratos de carbono lentos. Son a principal fonte de enerxía e, debido ao seu gran número, tal dieta é tolerada sen sensación de fame e perda de forza.
Con fibrosis hepática, debes usar o mínimo de sal posible.
- eliminar estrictamente os alimentos prohibidos e consumir alimentos permitidos,
- observa rigorosamente o réxime de beber prescrito polo médico,
- asegúrese de controlar a cantidade de proteína consumida ao día,
- empregue só cociñar métodos suaves,
- todo alimento consumido debería estar a unha temperatura adecuada - 36-40 graos. Os alimentos fríos e demasiado quentes afectan negativamente tanto o sistema dixestivo como o fígado - poden producirse cólicos e cólicos,
- use o mínimo de sal posible
- comer polo menos 4 veces ao día, en porcións moi moderadas,
- a última comida non debe ser máis tarde de 3-4 horas antes de durmir,
- moer e purificar todas as comidas listas o máximo posible.
- 200 g de queixo sen graxa,
- 1 ovo medio de polo
- azucre ou o seu substituto (segundo o prescrito polo médico),
- 2 culleres de sopa de sêmola,
- medio vaso de kefir ou iogur baixo en graxa,
- Mazá ou cabaza ao forno.
Casete de queixo para o almorzo
- Despeje a sêmola con kefir para inchar.
- Combina queixo cottage, ovo, edulcorante ata quedar suave, usa un licuador.
- Combina a sêmola inchada coa mestura de cuajada.
- Ás un cuarto de hora no forno a 200 graos.
- Deixar arrefriar sen sacalo do forno.
- Mentres tanto, prepara un aderezo: ralla ben a mazá ou a cabaza.
- Sirva a cazola con aderezo.
Necesitarás: un puñado de patacas, cenorias, cebolas, cabaza, coliflor, 150 g de pescada ou pollock en forma crúa, verdes.
- Despeje todos os ingredientes, excepto o peixe con auga e cociña a lume medio, deixando un pouco de cebola picada.
- Ferva o peixe por separado a lume medio engadindo cebolas á auga.
- Verduras da paixón, engade unha cucharadita de calquera aceite permitido.
- Sirva as puré de papas salpicadas de herbas xunto co peixe nun prato.
Puré de verduras con peixe fervido
Menú de dieta da mostra durante o período de compensación (durante unha semana)
A diabetes mellitus é unha enfermidade na que o páncreas está perturbado.Este organismo é o responsable do proceso de metabolismo e descomposición da glicosa.
A enfermidade ten moitas veces un carácter hereditario, pero hai unha serie de factores que aumentan o risco do seu desenvolvemento. Trátase de alcoholismo, dieta pobre, obesidade. Todas estas adiccións tamén poden causar cirrosis.

Polo tanto, a diabetes e a cirrosis son conceptos interrelacionados. Pero, como afecta a hiperglucemia crónica ao fígado?
As persoas que abusan dos alimentos graxos están en risco no futuro para non ter problemas co páncreas, senón tamén co fígado. Con unha alimentación inadecuada, estes órganos funcionan nun modo mellorado, polo que co tempo deixan de facer o seu traballo e se esgotan.
Pero a principal causa de destrución é a glicosa, que non está completamente procesada. Estes hidratos de carbono convértense en graxas e este ciclo repítese constantemente.
Cando a graxa se acumula no fígado, os hepatocitos son destruídos e, co paso do tempo, a inflamación desenvólvese no corpo (steatohepatite). A aparición de esteatosis contribúe aos efectos do colesterol, triglicéridos e lipoproteínas de baixa e alta densidade.
Debido a que as graxas non se procesan completamente e se acumulan no fígado, distribúense por todo o corpo.
Polo tanto, a falta de un tratamento adecuado, a diabetes avanza e poden sufrir ataques cardíacos, ataque cardíaco, aterosclerose e outras complicacións.
Con diabetes mellitus compensado, a patoloxía do fígado pode non aparecer en absoluto ou ocorrer por outros motivos. Pero a falta de tratamento para a hiperglucemia crónica, síntomas como febre de baixa calidade, fígado agrandado e malestar xeral.
Ademais, aparecen veas de araña, ictericia e dor no cuadrante superior dereito. Cambiando tamén os parámetros bioquímicos - fosfatase alcalina, bilirrubina, gamma - GGT, transaminase e encimas hepáticas.
As consecuencias da cirrosis son:
- encefalopatía hepática,
- ascites
- hemorraxias de estómago e cousas.
A diabetes tipo 1 pode ser conxénita ou desenvolverse a unha idade nova. Esta forma da enfermidade require terapia insulina ao longo da vida.
Se o estado do paciente se axusta constantemente e correctamente, a posibilidade de padecer problemas hepáticos non é grande. Pero a falta de medidas terapéuticas, o corpo comezará a doer, pero nun principio será liso sen a formación de nodos.
Se a enfermidade responde á terapia, o funcionamento e o tamaño do fígado converteranse nun tempo normal. Pero na presenza da diabetes tipo 1 ao comezo da terapia, o curso do proceso patolóxico pode facerse máis pronunciado.
Posteriormente, a condición do paciente estabiliza. Non obstante, se a glicemia non se pode controlar ou o paciente non é tratado conscientemente, o curso da cirrosis agrávase. Neste caso, os hepatocitos morren e o tecido conxuntivo crece.
Na diabetes tipo 2, o fígado está afectado debido á deposición de graxas nel e á posterior aparición de hepatite graxa. Non obstante, tales procesos ocorren só na ausencia de terapia adecuada para a enfermidade subxacente.
A dieta dun diabético con problemas de fígado debe ser equilibrada. Así, é posible retardar o desenvolvemento da enfermidade e mellorar a calidade de vida.
Con cirrosis no fondo da diabetes tipo 2, considérase a mellor opción a dieta nº 5. Este menú ten unha relación ideal de hidratos de carbono e proteínas.
Ademais, unha regra importante é a restricción de graxa e sal, de xeito que o corpo recibirá todas as substancias necesarias sen danar o fígado.
Cómpre salientar que os produtos recomendados para a diabetes están contidos na dieta nº 5, que se prepara de dúas formas: cocida ao vapor, fervida. Debe comer comida 5-6 veces, dividindo as porcións en igual cantidade.
A dieta para cirrosis e diabetes tipo 1 e tipo 2 está baseada nos seguintes tipos de alimentos e pratos:
- o pan gris ou branco de onte,
- salchicha de leite (fervida),
- sopas de leite, vexetais sen graxa,
- marisco (magro),
- froitas (frescas e secas),
- Repostos non comestibles recheos de mazás, queixo, peixe ou carne,
- non carne graxa (pavo, tenreira, coello, polo),
- pasta e cereais,
- verduras fervidas ou frescas,
- produtos lácteos baixos en graxa.

Tamén se permite usar unha pequena cantidade de certos tipos de doces (marmelada, non bombóns, mel). Das bebidas son a prioridade as froitas, as compotas de froita e o té.
Pódense comer vexetais e manteiga, pero en pequenas cantidades. Aínda permitiu o uso de pilaf e repolo recheo con carnes magras e 1 ovo fervido ao día.
Para alimentos prohibidos con diabetes tipo 1-2 inclúense caldos ricos en graxa, cocido fresco e afumado, enlatado, salgado e peixe frito. Ademais, non se poden comer vexetais en conserva, ovos fritos ou duros e forraxes.
Incluso os diabéticos cun segundo tipo de enfermidade deben rexeitar alimentos picantes e pesados, que inclúen cogomelos, pementos, espinacas e rabanetes. Tampouco se deben incluír na dieta especias, chocolate, xeado, peixe graxo e carne.
Ademais, deberían excluírse todas as carnes afumadas e o leite integral. Nas bebidas está prohibido o alcohol, o té forte, o té, o café e a auga espumante. Todos estes produtos poden prexudicar moito ao paciente e provocar unha recaída.
É de destacar que as características da nutrición dependen do curso da enfermidade. Por exemplo, con cirrosis compensada, está permitido o uso de proteínas. Tal alimento é rico en minerais e oligoelementos necesarios para que o corpo funcione correctamente.
Con forma de cirrosis curada, recoméndase o uso dos seguintes produtos:
- branco de ovo
- leite sen queixo e cottage,
- mingau (millo, trigo mouro, fariña de avea),
- peixe baixo en graxa.
En particular, este alimento debe consumirse en caso de cirrosis compensada derivada do abuso de alcol. Se segues a dieta anterior, entón a rexeneración das células do órgano danado actívase e a función inmune mellora.
Se a cirrose está descompensada, o fígado non pode procesar proteínas. Polo tanto, este tipo de alimentos debería quedar completamente excluído do menú diario, ou polo menos minimizar o seu consumo (ata 30 g por día).

Tamén é necesario limitar o consumo de graxas animais (excepto a manteiga) e dar preferencia aos aceites vexetais. Pero se se produce un trastorno dispeptico, que pode ocorrer durante unha exacerbación da enfermidade, a cantidade diaria de graxa debería limitarse a 30 g.
En canto aos alimentos con hidratos de carbono, a diabetes tipo 2 acompañada de cirrosis, a súa cantidade debe ser de polo menos 450 g por día. Non obstante, se o paciente ten un exceso de peso, deberá consultar a un médico que axuste a dieta.
Con estreñimiento, será útil o leite, a remolacha, o mel, as ameixas, o kefir, os albaricoques e as cenorias. En cirrosis aguda, tamén se indican verduras e froitas lixeiras. E cando a condición se estabiliza un pouco de queixo cottage con pouca graxa, introdúcense gradualmente na dieta produtos lácteos e sopas lixeiras.
O obxectivo da terapia para a cirrosis, que se desenvolveu no contexto da diabetes tipo 2, é eliminar ou alomenos debilitar os factores que contribúen ao inicio das enfermidades. Con este fin, débense abandonar as drogas hepatotóxicas, reducirse o peso corporal e corrixir a hiperlipidemia e a hiperglicemia.
Inicialmente, o tratamento está dirixido a reducir o peso aumentando a actividade física. Así, a través do exercicio, pode aumentar o nivel periférico de susceptibilidade á insulina e reducir significativamente a esteatosis hepática.
Non obstante, está prohibida a forte perda de peso da diabetes. Despois de todo, isto pode contribuír ao desenvolvemento de necrose, fibrose ou proceso inflamatorio. O tratamento de tales enfermidades realízase por separado. Polo tanto, unha semana non podes perder máis de 1,5 kg.
Cómpre lembrar que os diabéticos con enfermidades hepáticas non compensadas deben reducir a dosificación de insulina.Despois, o nivel de procesamento hormonal e de gluconeoxénese redúcese. Pero os pacientes con función hepática desestabilizada, pola contra, poden precisar máis insulina.
Para protexer, limpar e restaurar as células do fígado, o médico adoita prescribir hepatoprotectores. Estes medicamentos inclúen Hepa-Merz, Essentiale, Hepatofalk e Heptral.
No caso de steatohepatite e steatosis, indícanse axentes baseados no ácido ursodeoxicólico. O ursosán pertence aos fármacos deste grupo, que ten un efecto protector e antiinflamatorio e normaliza a saída da bilis. O vídeo neste artigo contará. como a diabetes pode afectar o fígado.
Fontes utilizadas: diabetik.guru
O menú dunha semana con cirrosis do fígado debería incluír só alimentos frescos preparados inmediatamente antes do seu uso.
- almorzo: muesli con iogur, galletas secas,
- xantar: un bollo con té,
- xantar: borsch magro, guiso de peixe, caldo de rosa salvaxe,
- té de tarde: froita cocida, té con mel, un bollo,
- cea: queixo cottage con kefir.
- almorzo: fideos, repolo guisado, zume,
- xantar: magdalena magra con marmelada, té,
- xantar: sopa de trigo mouro, chuleta de vapor, verduras con aceite de xirasol, compota de mazá seca,
- merenda da tarde: 2 bocadillos con queixo duro e manteiga, té,
- cea: verduras ao vapor, pan.
- almorzo: gachas de leite americano,
- xantar: iogur,
- xantar: sopa de brócoli, pan, boliñas de carne, zume,
- merenda de tarde: ensalada de froita,
- cea: tortilla de vapor, ensalada con aceite vexetal, caldo de rosa silvestre.
- almorzo: cazola de queixo cottage con marmelada, zume de melocotón,
- xantar: un vaso de iogur, unha torta doce,
- Xantar: sopa de albóndiga, mingau, verduras fervidas, pan, xelea de arándano,
- té da tarde: un bollo cun plátano ou un croissant, unha decocción de cadros de rosa,
- cea: sopa de patacas, kefir.
- almorzo: galletas secas, compota de bagas frescas,
- xantar: pan e manteiga, té,
- xantar: puré de verduras, guiso de verduras, bisté de tenreira, caldo de rosa salvaxe,
- té de tarde: pudín, té,
- cea: remolacha guisada, un bollo con queixo cottage.
- almorzo: boliñas, unha cullerada de crema azedo, capuchino,
- xantar: rolo de queixo duro, compota,
- xantar: remolacha, peixe guisado, patacas, dogrose,
- té da tarde: mazá cocida, té con mel, un bollo,
- cea: queixo cottage, kefir.
- almorzo: cazola de arroz con manteiga, zume ou froita,
- xantar: patacas cocidas con aceite vexetal, pan, americano,
- xantar: sopa de puré de pataca, peixe cocido, compota de froitos secos,
- té de tarde: tortas con repolo, té,
- cea: peito de polo con salsa Bechamel, pan, té.
Ración diaria
A nutrición para a fibrose hepática debe ser fraccionada e as comidas - dieta. Pero isto non significa que sexan insípidas nin insaciables. Un menú de dieta para o día semella:
- Porridge de arroz na auga cunha mazá, galleta de trigo.
- Froitos secos ou froitas da lista de permitidos.
- Sopa de vexetais, empanadas de carne de pavo ao vapor.
- Queixo cottage ou graxa sen graxa.
- Guiso de verduras cun pequeno anaco de peixe cocido.
O máis importante nunha dieta diaria é combinar a prescrición do médico coa cantidade de proteínas, graxas e carbohidratos.
As ideas modernas sobre unha nutrición adecuada son como unha pirámide. Debe basearse nos alimentos máis útiles: trátase de hidratos de carbono complexos ricos en fibras (forman a base da nutrición). Ademais, a medida que diminúen, van:
- proteínas (produtos lácteos, carne, legumes),
- graxas vexetais e animais,
- carbohidratos sinxelos (pastelería, doces).
A nutrición terapéutica para enfermidades hepáticas é diferente da nutrición dunha persoa sa. Á hora de construír o menú, tense en conta que o fígado é unha especie de filtro natural que neutraliza as substancias nocivas que entran no corpo.
Con cirrosis, obsérvanse unha serie de regras:
- A comida divídese en 5-6 veces ao día. Isto contribúe a unha mellor dixestión e absorción dos alimentos.
- Todos os pratos deben cociñarse.
- A cantidade de graxa varía segundo o estado de saúde. Para mellorar a produción de bilis, increméntase o seu consumo.
- É necesaria unha cantidade moderada de hidratos de carbono.
Con fígado enfermo, ten que coidar a simpatía ambiental e a dosificación dos alimentos empregados.
Necesidade diaria de comer:
- proteínas - 100-150 gr. (a maioría son de carne)
- graxas - 70-80 gr. (a metade deles son vexetais)
- hidratos de carbono - ata 400 g., mentres que o azucre na súa forma pura - 70 g.,
- en ausencia de edema salgado, permítense un máximo de 2 culleres de té,
- non máis de 2 litros de líquido ao día (incluíndo sopas e bebidas).
Luns
Xantar: sopa lixeira en aceite vexetal, polo cocido, arroz, froitas guisadas.
Bocado: calquera caldo de baga.
Cea: peixe cocido con puré de patacas, pastelería con requeixo, compota.
Almorzo 1: pasta mariña, té.
Almorzo 2: queixo cottage ou leite.
Xantar: sopa lixeira, pan de repolo ou albóndegas para unha parella, arroz, marmelada.
Cea: gachas de leite con arroz.
Almorzo 1: filete de peixe fervido, fariña de avea, té con leite.
Almorzo 2: repolo ou cazola vexetal.
Xantar: sopa de leite, polo cocido con cenoria cocida, xelea.
Bocado: compota e galletas cálidas.
Cea: gachas de trigo mouro, té con limón.
Almorzo 2: mazá ou pera cocida.
Xantar: sopa lixeira de arroz, carne cocida, xelea, pan.
Cea: peixe cocido con verduras guisadas, caldo de rosa salvaxe.
Almorzo 1: gachas de arroz en leite, té morno.
Almorzo 2: tortilla de proteína ao vapor.

Xantar: borsch vexetal, puré de patacas, albóndegas ao vapor, xelea.
Bocado: compota de froitos secos con galletas.
Cea: pasta con manteiga e azucre, auga mineral.
Almorzo 1: puré de patacas, filete de arenque, té con limón.
Xantar: chuletas ao vapor, sopa de verduras, fideos, marmelada.
Bocado: caldo de cadeiras de rosa, galletas.
Cea: panquecas de queixo, compota de froitos secos.
Domingo
Almorzo 1: pan de repolo, prato de trigo sarraceno, té.
Almorzo 2: tortilla de clara de ovo ao vapor.
Xantar: sopa de peixe, cazola de queixo cottage, xelea.
Almorzo 2: mazá horneada.
Xantar: sopa con cebada de perlas (rallado), albóndegas ao vapor, pasta, marmelada.
Bocado: galletas, compota de froitos secos.
Cea: zanahorias guisadas, soufflé de cuajada, caldo de rosa.
Almorzo 1: sopa de carne, gachas de arroz con leite (rallado), té morno.
Almorzo 2: queixo cottage chan.
Xantar: pode dar ao paciente unha sopa de verduras rallada, albóndegas de vapor, tallarines, un caldo de rosa.
Bocado: té con leite, galletas.
Cea: albóndegas de peixe ao vapor, puré de patacas, compota de mazá.
E lembre, unha nutrición adecuada e alimentos cociñados deliciosos con cirrosis do fígado non só fortalecerán o estado do paciente, senón que tamén aumentarán o seu estado de ánimo significativamente. E isto é importante para a actitude positiva do paciente. Coida de ti e está saudable.
Durante o tratamento, é mellor adherirse a unha comida de cinco e seis horas, que debería comezar cun almorzo ás 8-9 horas, tomar un segundo almorzo en dúas horas. Á unha da tarde: o xantar, despois das dúas horas do lanche da tarde, a cea non debería ser máis tarde das 19.
En canto aos parámetros da dieta diaria, o menú diario debería incluír:
- gramos de proteína en forma pura:
- 80-9 gramos de graxa (en forma de aceite vexetal ou de oliva),
- 450 gramos de carbohidratos (á súa vez, o azucre non debe superar os 70 gramos),
- O nivel de calorías debe variar de 2600 a 3800 kcal,
- Sal -10 gramos
- Líquido - 15,2-2 litros por día (non se admite beber nocturno).
Un menú aproximado para o día dun paciente con cirrosis pode parecer así:
- Almorzo: gachas de trigo mouro en leite ou auga (pódese ferver nunha proporción de 1: 1), tortilla de proteína, té de herbas.
Cun estadio comprimido da enfermidade, recoméndase ao paciente realizar unha dieta de descarga unha vez por semana. Consiste en comer queixo cottage e froitas con pouca graxa, que necesitas comer aproximadamente 1 quilogramo durante o día.
Estes pratos da dieta non só axudarán a un tratamento complexo, senón que tamén permiten establecer moitos procesos no corpo, adaptar a persoa a unha nutrición adecuada, cargando con forza e saúde.
Cirrosis compensada
Con cirrosis compensada, o fígado conserva a capacidade de neutralizar os resultados do metabolismo proteico no corpo. para pacientes con esta forma de cirrosis, recoméndase aumentar o consumo de carne magra.
Mostrando leite e produtos lácteos frescos e sen graxa - kefir, queixo cottage. Sopas de trigo mouro e avena útiles. Os pratos de clara de ovo, soia - tamén deben estar presentes na dieta, necesitan comer a miúdo. A proteína neste caso desempeña o papel dun estimulante da función hepática adecuada.
Que é a dieta número 5?
A nutrición clínica está dirixida a previr a progresión da enfermidade. Axuda a normalizar os procesos metabólicos, a evitar complicacións e a aumentar a inmunidade.
O médico asistente prescribe unha dieta equilibrada para a enfermidade, que ten en conta o tipo de cirrosis, o grao de complicacións e as características funcionais do órgano. Non sempre se xustifica a intervención cirúrxica ou o uso de drogas e moitas veces pode agravar a situación, polo que a dieta é un dos mellores xeitos de axudar ao paciente sen causar danos adicionais.
Debe incluír unha cantidade suficiente de proteínas, graxas, o 50% das cales son de orixe vexetal e carbohidratos. Debe esquecer un mineral coma o sal.
Pola contra, podes usar herbas e especias en pequenas cantidades nas que estea ausente.
A táboa nº 5 é unha dieta terapéutica suave, cuxa peculiaridade é que algúns produtos están estrictamente prohibidos para mellorar máis rápido o estado do paciente. Desenvólvese individualmente para cada persoa e contén a cantidade correcta (óptima) de nutrientes que o corpo precisa.
Os produtos que conteñen anserina, carnosina, creatina, colesterol, ácido oxálico elimínanse completamente do menú. Os pratos son ao vapor ou á cocción.
Dieta número 5: contido calórico e composición química:
- Contido calórico - 2800-3000 quilocalorías,
- Graxas - 90 gramos, un terzo dos que son vexetais,
- Hidratos de carbono –0,45 kg,
- Proteínas - 90 gramos (1/3 - animais),
- O fluído é de 1,8 litros.
A dieta para a cirrosis do fígado está baseada no principio médico de "aforro" dun órgano enfermo, cando os estímulos químicos, térmicos e mecánicos son limitados, que son algúns dos factores que poden agravar o curso da enfermidade e tamén dificultar a remisión.
A dieta recomendada debe ser a base dunha dieta completa e, ademais, contribuír a mellorar o rendemento de órganos como o fígado e os conductos biliares e facilitar a secreción biliar.
A nutrición para a cirrosis debe cumprir os seguintes criterios.
Terapia dietética para diabetes complicada por cirrosis
 A dieta dun diabético con problemas de fígado debe ser equilibrada. Así, é posible retardar o desenvolvemento da enfermidade e mellorar a calidade de vida.
A dieta dun diabético con problemas de fígado debe ser equilibrada. Así, é posible retardar o desenvolvemento da enfermidade e mellorar a calidade de vida.
Con cirrosis no fondo da diabetes tipo 2, considérase a mellor opción a dieta nº 5. Este menú ten unha relación ideal de hidratos de carbono e proteínas.
Ademais, unha regra importante é a restricción de graxa e sal, de xeito que o corpo recibirá todas as substancias necesarias sen danar o fígado.
Cómpre salientar que os produtos recomendados para a diabetes están contidos na dieta nº 5, que se prepara de dúas formas: cocida ao vapor, fervida. Debe comer comida 5-6 veces, dividindo as porcións en igual cantidade.
A dieta para cirrosis e diabetes tipo 1 e tipo 2 está baseada nos seguintes tipos de alimentos e pratos:
- o pan gris ou branco de onte,
- salchicha de leite (fervida),
- sopas de leite, vexetais sen graxa,
- marisco (magro),
- froitas (frescas e secas),
- Repostos non comestibles recheos de mazás, queixo, peixe ou carne,
- non carne graxa (pavo, tenreira, coello, polo),
- pasta e cereais,
- verduras fervidas ou frescas,
- produtos lácteos baixos en graxa.
Tamén se permite usar unha pequena cantidade de certos tipos de doces (marmelada, non bombóns, mel). Das bebidas son a prioridade as froitas, as compotas de froita e o té.
Pódense comer vexetais e manteiga, pero en pequenas cantidades. Aínda permitiu o uso de pilaf e repolo recheo con carnes magras e 1 ovo fervido ao día.
Para alimentos prohibidos con diabetes tipo 1-2 inclúense caldos ricos en graxa, cocido fresco e afumado, enlatado, salgado e peixe frito. Ademais, non se poden comer vexetais en conserva, ovos fritos ou duros e forraxes.
Incluso os diabéticos cun segundo tipo de enfermidade deben rexeitar alimentos picantes e pesados, que inclúen cogomelos, pementos, espinacas e rabanetes. Tampouco se deben incluír na dieta especias, chocolate, xeado, peixe graxo e carne.
 Ademais, deberían excluírse todas as carnes afumadas e o leite integral. Nas bebidas está prohibido o alcohol, o té forte, o té, o café e a auga espumante. Todos estes produtos poden prexudicar moito ao paciente e provocar unha recaída.
Ademais, deberían excluírse todas as carnes afumadas e o leite integral. Nas bebidas está prohibido o alcohol, o té forte, o té, o café e a auga espumante. Todos estes produtos poden prexudicar moito ao paciente e provocar unha recaída.
É de destacar que as características da nutrición dependen do curso da enfermidade. Por exemplo, con cirrosis compensada, está permitido o uso de proteínas. Tal alimento é rico en minerais e oligoelementos necesarios para que o corpo funcione correctamente.
Con forma de cirrosis curada, recoméndase o uso dos seguintes produtos:
- branco de ovo
- leite sen queixo e cottage,
- mingau (millo, trigo mouro, fariña de avea),
- peixe baixo en graxa.
En particular, este alimento debe consumirse en caso de cirrosis compensada derivada do abuso de alcol. Se segues a dieta anterior, entón a rexeneración das células do órgano danado actívase e a función inmune mellora.
Se a cirrose está descompensada, o fígado non pode procesar proteínas. Polo tanto, este tipo de alimentos debería quedar completamente excluído do menú diario, ou polo menos minimizar o seu consumo (ata 30 g por día).
Tamén é necesario limitar o consumo de graxas animais (excepto a manteiga) e dar preferencia aos aceites vexetais. Pero se se produce un trastorno dispeptico, que pode ocorrer durante unha exacerbación da enfermidade, a cantidade diaria de graxa debería limitarse a 30 g.
En canto aos alimentos con hidratos de carbono, a diabetes tipo 2 acompañada de cirrosis, a súa cantidade debe ser de polo menos 450 g por día. Non obstante, se o paciente ten un exceso de peso, deberá consultar a un médico que axuste a dieta.
Ás veces a ascite e o edema se desenvolven na fase de exacerbación da enfermidade. Neste caso, é necesario limitar o uso de sal e auga. Ademais, debe eliminarse a deficiencia de potasio ao introducir froitos secos no menú:
Con estreñimiento, será útil o leite, a remolacha, o mel, as ameixas, o kefir, os albaricoques e as cenorias. En cirrosis aguda, tamén se indican verduras e froitas lixeiras. E cando a condición se estabiliza un pouco de queixo cottage con pouca graxa, introdúcense gradualmente na dieta produtos lácteos e sopas lixeiras.
Decompensado
Recoméndase unha diminución significativa da inxestión de proteínas. O fígado non é capaz de afrontar de xeito independente a neutralización do amoníaco, que aparece como o resultado final do metabolismo proteico.
Polo tanto, cómpre consumir unha cantidade suficiente de graxas vexetais e leiteiras. As graxas animais terán que eliminarse completamente. Os carbohidratos permítense en cantidades suficientes, ata unha libra ao día.
Produtos totalmente ou parcialmente restrinxidos
A dieta para a fibrosis hepática na dieta inclúe:
- Pan de trigo (seco / onte) ou elaborado con fariña de centeo integral, produtos asados a partir de masa non comestible, galletas secas.
- Sopas de vexetais sen aderezo coa adición de cereais ben fervidos (arroz, avea, cebada perla / pasta).
- Carne vermella flaca de animais / aves: pavo, tenreira, coello, porco magro, polo (sen pel) fervida nunha peza / picada. De salchichas: salchicha de doutor. As salchichas son leiteiras.
- Peixe mariño / fluvial de variedades con pouca graxa (perca, pescada, lucio, carpa común, capelina, bacallau, lousa) nunha peza, ao vapor, fervido / cocido ao forno.
- Produtos lácteos con pouca graxa (leite cocido fermentado, iogur, kefir, queixo de pouca graxa, queixo).
- Ovos de polo (tortillas cocidas suaves, cocidas / con vapor de tortilla) a partir de 2 ovos.
- Cereais semi-líquidos de avena / trigo mouro, cazoletas, arroz branco, pasta fervida.
- Verduras frescas / fervidas ou cocidas: cenoria, tomate, calabacín, repolo, pepino, verduras do xardín (eneldo / perejil, albahaca) remolacha, cabaza, patacas.
- Aceites vexetais refinados, nos pratos acabados - manteiga.
- Froitas non ácidas / bagas crúas ou cocidas en forma purificada, mel, mermelada, mermelada, mazmorra, froitos secos (albaricoques secos, pasas de ameixa).
- Té verde débil, zumes de froitas / bagas / vexetais recén preparados, auga mineral sen gas, caldos de salvado / salvado de trigo.
| Proteínas, g | Graxas, g | Carbohidratos, g | Calorías, kcal | |
| calabacín | 0,6 | 0,3 | 4,6 | 24 |
| brócoli | 3,0 | 0,4 | 5,2 | 28 |
| coliflor | 2,5 | 0,3 | 5,4 | 30 |
| patacas | 2,0 | 0,4 | 18,1 | 80 |
| cenorias | 1,3 | 0,1 | 6,9 | 32 |
| cabaza | 1,3 | 0,3 | 7,7 | 28 |
| albaricoques | 0,9 | 0,1 | 10,8 | 41 |
| marmelo | 0,6 | 0,5 | 9,8 | 40 |
| sandía | 0,6 | 0,1 | 5,8 | 25 |
| plátanos | 1,5 | 0,2 | 21,8 | 95 |
| peras | 0,4 | 0,3 | 10,9 | 42 |
| melón | 0,6 | 0,3 | 7,4 | 33 |
| kiwi | 1,0 | 0,6 | 10,3 | 48 |
| pexegos | 0,9 | 0,1 | 11,3 | 46 |
| ameixas | 0,8 | 0,3 | 9,6 | 42 |
| caqui | 0,5 | 0,3 | 15,3 | 66 |
| mazás | 0,4 | 0,4 | 9,8 | 47 |
| amorodos | 0,8 | 0,4 | 7,5 | 41 |
| arándanos | 1,1 | 0,4 | 7,6 | 44 |
Noces e froitos secos | ||||
| pasas | 2,9 | 0,6 | 66,0 | 264 |
| figos secos | 3,1 | 0,8 | 57,9 | 257 |
| Damasco secos | 5,2 | 0,3 | 51,0 | 215 |
| albaricoque | 5,0 | 0,4 | 50,6 | 213 |
| ameixas | 2,3 | 0,7 | 57,5 | 231 |
Cereais e cereais | ||||
| granas de trigo mouro (núcleo) | 12,6 | 3,3 | 62,1 | 313 |
| sêmola | 10,3 | 1,0 | 73,3 | 328 |
| avena | 12,3 | 6,1 | 59,5 | 342 |
| cebada de perlas | 9,3 | 1,1 | 73,7 | 320 |
| arroz | 6,7 | 0,7 | 78,9 | 344 |
Repostería | ||||
| mermelada | 0,3 | 0,2 | 63,0 | 263 |
| xelea | 2,7 | 0,0 | 17,9 | 79 |
| malvaviscos | 0,8 | 0,0 | 78,5 | 304 |
| mermelada de froitas e bagas | 0,4 | 0,0 | 76,6 | 293 |
| pastilla | 0,5 | 0,0 | 80,8 | 310 |
Produtos cárnicos | ||||
| tenreira | 18,9 | 19,4 | 0,0 | 187 |
| coello | 21,0 | 8,0 | 0,0 | 156 |
| peito de polo cocido | 29,8 | 1,8 | 0,5 | 137 |
| palillo de polo cocido | 27,0 | 5,6 | 0,0 | 158 |
| filete de pavo fervido | 25,0 | 1,0 | — | 130 |
| ovos de polo | 12,7 | 10,9 | 0,7 | 157 |
Peixe e marisco | ||||
| afastado | 16,5 | 1,8 | 0,0 | 83 |
| pollock | 15,9 | 0,9 | 0,0 | 72 |
| bacallau | 17,7 | 0,7 | — | 78 |
| pescada | 16,6 | 2,2 | 0,0 | 86 |
Zumes e compotas | ||||
| zume de albaricoque | 0,9 | 0,1 | 9,0 | 38 |
| zume de cenoria | 1,1 | 0,1 | 6,4 | 28 |
| zume de pexego | 0,9 | 0,1 | 9,5 | 40 |
| zume de cabaza | 0,0 | 0,0 | 9,0 | 38 |
| zume de rosa | 0,1 | 0,0 | 17,6 | 70 |
* Os datos son por 100 g de produto
A dieta para a fibrose hepática ofrece unha excepción á dieta:
- Sopas con caldo de carne / peixe / caldo de cogomelos, okroshka, primeiros cursos de legumes, sopas.
- Carne vermella gorda, carnes afumadas, lardas, embutidos graxos, graxas culinarias, enlatados, aves de aves acuáticas (ganso / pato), férula (fígado, riles, cerebros), carne frita.
- Pastelería, pan fresco, filloas, tortas, pizza, pastelería, bolos, magdalenas.
- Ovos de polo crus / duros, fritos, mariscos, peixes salgados / guisados / afumados, caviar.
- Condimentos / especias picantes e picantes: maionesa, vinagre, mostaza, rapiño, pementa, lanches picantes / graxos.
- Lácteos ricos en graxa (nata, leite integral, crema de leite, manteiga, queixos quentes).
- Algúns tipos de verduras (sorrel, rábano, rábano, nabo, espinaca), cogomelos, legumes, adobos.
- Verduras saladas / en conserva.
- Froitas / bayas non maduras, produtos de crema, cacao, noces, chocolate, xeados.
- Café negro, bebidas carbonatadas / alcohólicas, cacao, zume de uva.
| Proteínas, g | Graxas, g | Carbohidratos, g | Calorías, kcal | |
| salchicha afumada | 9,9 | 63,2 | 0,3 | 608 |
| polo afumado | 27,5 | 8,2 | 0,0 | 184 |
| pato | 16,5 | 61,2 | 0,0 | 346 |
| pato fumado | 19,0 | 28,4 | 0,0 | 337 |
| oca | 16,1 | 33,3 | 0,0 | 364 |
Aceites e graxas | ||||
| manteiga | 0,5 | 82,5 | 0,8 | 748 |
| aceite de xirasol | 0,0 | 99,9 | 0,0 | 899 |
Refrescos | ||||
| auga | 0,0 | 0,0 | 0,0 | — |
| auga mineral | 0,0 | 0,0 | 0,0 | — |
Zumes e compotas | ||||
| zume de albaricoque | 0,9 | 0,1 | 9,0 | 38 |
| zume de cenoria | 1,1 | 0,1 | 6,4 | 28 |
| zume de pexego | 0,9 | 0,1 | 9,5 | 40 |
| zume de cabaza | 0,0 | 0,0 | 9,0 | 38 |
| zume de rosa | 0,1 | 0,0 | 17,6 | 70 |
* Os datos son por 100 g de produto
A dieta para a fibrose hepática ofrece unha excepción á dieta:
- Sopas con caldo de carne / peixe / caldo de cogomelos, okroshka, primeiros cursos de legumes, sopas.
- Carne vermella gorda, carnes afumadas, lardas, embutidos graxos, graxas culinarias, enlatados, aves de aves acuáticas (ganso / pato), férula (fígado, riles, cerebros), carne frita.
- Pastelería, pan fresco, filloas, tortas, pizza, pastelería, bolos, magdalenas.
- Ovos de polo crus / duros, fritos, mariscos, peixes salgados / guisados / afumados, caviar.
- Condimentos / especias picantes e picantes: maionesa, vinagre, mostaza, rapiño, pementa, lanches picantes / graxos.
- Lácteos ricos en graxa (nata, leite integral, crema de leite, manteiga, queixos quentes).
- Algúns tipos de verduras (sorrel, rábano, rábano, nabo, espinaca), cogomelos, legumes, adobos.
- Verduras saladas / en conserva.
- Froitas / bayas non maduras, produtos de crema, cacao, noces, chocolate, xeados.
- Café negro, bebidas carbonatadas / alcohólicas, cacao, zume de uva.
| Proteínas, g | Graxas, g | Carbohidratos, g | Calorías, kcal | |
| verduras enlatadas | 1,5 | 0,2 | 5,5 | 30 |
| berinjela | 1,2 | 0,1 | 4,5 | 24 |
| rutabaga | 1,2 | 0,1 | 7,7 | 37 |
| chícharos | 6,0 | 0,0 | 9,0 | 60 |
| cebolas | 1,4 | 0,0 | 10,4 | 41 |
| garavanzos | 19,0 | 6,0 | 61,0 | 364 |
| pepinos | 0,8 | 0,1 | 2,8 | 15 |
| ensalada de pementa | 1,3 | 0,0 | 5,3 | 27 |
| perexil | 3,7 | 0,4 | 7,6 | 47 |
| rábano | 1,2 | 0,1 | 3,4 | 19 |
| rabanete branco | 1,4 | 0,0 | 4,1 | 21 |
| ensalada de iceberg | 0,9 | 0,1 | 1,8 | 14 |
| tomates | 0,6 | 0,2 | 4,2 | 20 |
| eneldo | 2,5 | 0,5 | 6,3 | 38 |
| fabas | 7,8 | 0,5 | 21,5 | 123 |
| rábano | 3,2 | 0,4 | 10,5 | 56 |
| espinacas | 2,9 | 0,3 | 2,0 | 22 |
| sorrel | 1,5 | 0,3 | 2,9 | 19 |
| uva | 0,6 | 0,2 | 16,8 | 65 |
| cogomelos | 3,5 | 2,0 | 2,5 | 30 |
| cogomelos en conserva | 2,2 | 0,4 | 0,0 | 20 |
Noces e froitos secos | ||||
| noces | 15,0 | 40,0 | 20,0 | 500 |
| cacahuete | 26,3 | 45,2 | 9,9 | 551 |
| sementes de xirasol | 22,6 | 49,4 | 4,1 | 567 |
Cereais e cereais | ||||
| ameixas | 11,5 | 3,3 | 69,3 | 348 |
Fariña e pasta | ||||
| pasta | 10,4 | 1,1 | 69,7 | 337 |
| boliñas | 11,9 | 12,4 | 29,0 | 275 |
Produtos de panadaría | ||||
| bollos doces | 7,9 | 9,4 | 55,5 | 339 |
| pan de centeo | 6,6 | 1,2 | 34,2 | 165 |
Repostería | ||||
| crema de pastelería | 0,2 | 26,0 | 16,5 | 300 |
| masa pequena | 6,5 | 21,6 | 49,9 | 403 |
| xeado | 3,7 | 6,9 | 22,1 | 189 |
| chocolate | 5,4 | 35,3 | 56,5 | 544 |
Materias primas e temperado | ||||
| mostaza | 5,7 | 6,4 | 22,0 | 162 |
| maionesa | 2,4 | 67,0 | 3,9 | 627 |
Produtos lácteos | ||||
| leite 4,5% | 3,1 | 4,5 | 4,7 | 72 |
| crema 35% (graxa) | 2,5 | 35,0 | 3,0 | 337 |
| nata batida | 3,2 | 22,2 | 12,5 | 257 |
| crema azedo 30% | 2,4 | 30,0 | 3,1 | 294 |
Queixos e queixos | ||||
| queixo parmesano | 33,0 | 28,0 | 0,0 | 392 |
Produtos cárnicos | ||||
| carne de porco gorda | 11,4 | 49,3 | 0,0 | 489 |
| graxa | 2,4 | 89,0 | 0,0 | 797 |
| touciño | 23,0 | 45,0 | 0,0 | 500 |
Embutidos | ||||
| salchicha afumada | 9,9 | 63,2 | 0,3 | 608 |
| polo afumado | 27,5 | 8,2 | 0,0 | 184 |
| pato | 16,5 | 61,2 | 0,0 | 346 |
| pato fumado | 19,0 | 28,4 | 0,0 | 337 |
| oca | 16,1 | 33,3 | 0,0 | 364 |
Peixe e marisco | ||||
| peixe afumado | 26,8 | 9,9 | 0,0 | 196 |
| caviar negro | 28,0 | 9,7 | 0,0 | 203 |
| caviar salmón granular | 32,0 | 15,0 | 0,0 | 263 |
| salmón | 19,8 | 6,3 | 0,0 | 142 |
| peixe enlatado | 17,5 | 2,0 | 0,0 | 88 |
| salmón | 21,6 | 6,0 | — | 140 |
| troita | 19,2 | 2,1 | — | 97 |
Aceites e graxas | ||||
| graxa animal | 0,0 | 99,7 | 0,0 | 897 |
| graxa cociñando | 0,0 | 99,7 | 0,0 | 897 |
Refrescos | ||||
| auga | 0,0 | 0,0 | 0,0 | — |
| auga mineral | 0,0 | 0,0 | 0,0 | — |
Zumes e compotas | ||||
| zume de albaricoque | 0,9 | 0,1 | 9,0 | 38 |
| zume de cenoria | 1,1 | 0,1 | 6,4 | 28 |
| zume de pexego | 0,9 | 0,1 | 9,5 | 40 |
| zume de cabaza | 0,0 | 0,0 | 9,0 | 38 |
| zume de rosa | 0,1 | 0,0 | 17,6 | 70 |
* Os datos son por 100 g de produto
A dieta para a fibrose hepática ofrece unha excepción á dieta:
- Sopas con caldo de carne / peixe / caldo de cogomelos, okroshka, primeiros cursos de legumes, sopas.
- Carne vermella gorda, carnes afumadas, lardas, embutidos graxos, graxas culinarias, enlatados, aves de aves acuáticas (ganso / pato), férula (fígado, riles, cerebros), carne frita.
- Pastelería, pan fresco, filloas, tortas, pizza, pastelería, bolos, magdalenas.
- Ovos de polo crus / duros, fritos, mariscos, peixes salgados / guisados / afumados, caviar.
- Condimentos / especias picantes e picantes: maionesa, vinagre, mostaza, rapiño, pementa, lanches picantes / graxos.
- Lácteos ricos en graxa (nata, leite integral, crema de leite, manteiga, queixos quentes).
- Algúns tipos de verduras (sorrel, rábano, rábano, nabo, espinaca), cogomelos, legumes, adobos.
- Verduras saladas / en conserva.
- Froitas / bayas non maduras, produtos de crema, cacao, noces, chocolate, xeados.
- Café negro, bebidas carbonatadas / alcohólicas, cacao, zume de uva.
| Proteínas, g | Graxas, g | Carbohidratos, g | Calorías, kcal | |
| verduras enlatadas | 1,5 | 0,2 | 5,5 | 30 |
| berinjela | 1,2 | 0,1 | 4,5 | 24 |
| rutabaga | 1,2 | 0,1 | 7,7 | 37 |
| chícharos | 6,0 | 0,0 | 9,0 | 60 |
| cebolas | 1,4 | 0,0 | 10,4 | 41 |
| garavanzos | 19,0 | 6,0 | 61,0 | 364 |
| pepinos | 0,8 | 0,1 | 2,8 | 15 |
| ensalada de pementa | 1,3 | 0,0 | 5,3 | 27 |
| perexil | 3,7 | 0,4 | 7,6 | 47 |
| rábano | 1,2 | 0,1 | 3,4 | 19 |
| rabanete branco | 1,4 | 0,0 | 4,1 | 21 |
| ensalada de iceberg | 0,9 | 0,1 | 1,8 | 14 |
| tomates | 0,6 | 0,2 | 4,2 | 20 |
| eneldo | 2,5 | 0,5 | 6,3 | 38 |
| fabas | 7,8 | 0,5 | 21,5 | 123 |
| rábano | 3,2 | 0,4 | 10,5 | 56 |
| espinacas | 2,9 | 0,3 | 2,0 | 22 |
| sorrel | 1,5 | 0,3 | 2,9 | 19 |
| uva | 0,6 | 0,2 | 16,8 | 65 |
| cogomelos | 3,5 | 2,0 | 2,5 | 30 |
| cogomelos en conserva | 2,2 | 0,4 | 0,0 | 20 |
Noces e froitos secos | ||||
| noces | 15,0 | 40,0 | 20,0 | 500 |
| cacahuete | 26,3 | 45,2 | 9,9 | 551 |
| sementes de xirasol | 22,6 | 49,4 | 4,1 | 567 |
Cereais e cereais | ||||
| ameixas | 11,5 | 3,3 | 69,3 | 348 |
Fariña e pasta | ||||
| pasta | 10,4 | 1,1 | 69,7 | 337 |
| boliñas | 11,9 | 12,4 | 29,0 | 275 |
Produtos de panadaría | ||||
| bollos doces | 7,9 | 9,4 | 55,5 | 339 |
| pan de centeo | 6,6 | 1,2 | 34,2 | 165 |
Repostería | ||||
| crema de pastelería | 0,2 | 26,0 | 16,5 | 300 |
| masa pequena | 6,5 | 21,6 | 49,9 | 403 |
| xeado | 3,7 | 6,9 | 22,1 | 189 |
| chocolate | 5,4 | 35,3 | 56,5 | 544 |
Materias primas e temperado | ||||
| mostaza | 5,7 | 6,4 | 22,0 | 162 |
| maionesa | 2,4 | 67,0 | 3,9 | 627 |
Produtos lácteos | ||||
| leite 4,5% | 3,1 | 4,5 | 4,7 | 72 |
| crema 35% (graxa) | 2,5 | 35,0 | 3,0 | 337 |
| nata batida | 3,2 | 22,2 | 12,5 | 257 |
| crema azedo 30% | 2,4 | 30,0 | 3,1 | 294 |
Queixos e queixos | ||||
| queixo parmesano | 33,0 | 28,0 | 0,0 | 392 |
Produtos cárnicos | ||||
| carne de porco gorda | 11,4 | 49,3 | 0,0 | 489 |
| graxa | 2,4 | 89,0 | 0,0 | 797 |
| touciño | 23,0 | 45,0 | 0,0 | 500 |
Embutidos | ||||
| salchicha afumada | 9,9 | 63,2 | 0,3 | 608 |
| polo afumado | 27,5 | 8,2 | 0,0 | 184 |
| pato | 16,5 | 61,2 | 0,0 | 346 |
| pato fumado | 19,0 | 28,4 | 0,0 | 337 |
| oca | 16,1 | 33,3 | 0,0 | 364 |
Peixe e marisco | ||||
| peixe afumado | 26,8 | 9,9 | 0,0 | 196 |
| caviar negro | 28,0 | 9,7 | 0,0 | 203 |
| caviar salmón granular | 32,0 | 15,0 | 0,0 | 263 |
| salmón | 19,8 | 6,3 | 0,0 | 142 |
| peixe enlatado | 17,5 | 2,0 | 0,0 | 88 |
| salmón | 21,6 | 6,0 | — | 140 |
| troita | 19,2 | 2,1 | — | 97 |
Aceites e graxas | ||||
| graxa animal | 0,0 | 99,7 | 0,0 | 897 |
| graxa cociñando | 0,0 | 99,7 | 0,0 | 897 |
Bebidas alcohólicas | ||||
| viño tinto seco | 0,2 | 0,0 | 0,3 | 68 |
| vodka | 0,0 | 0,0 | 0,1 | 235 |
| cervexa | 0,3 | 0,0 | 4,6 | 42 |
Refrescos | ||||
| refresco de auga | 0,0 | 0,0 | 0,0 | — |
| centola | 0,0 | 0,0 | 10,4 | 42 |
| café instantáneo seco | 15,0 | 3,5 | 0,0 | 94 |
| sprite | 0,1 | 0,0 | 7,0 | 29 |
En calquera fase da enfermidade, os seguintes produtos deben estar excluídos da dieta por completo:
- Alcohol baixo calquera forma (especialmente para mulleres),
- Calquera peixe frito, salgado, afumado ou enlatado,
- Primeiros cursos quentes en caldos graxos,
- Pastelería fresca (incluído pan),
- Ovos duros ou fritos
- Verduras pesadas e picantes (pementos, rabanetes, rabanetes, espinacas, cogomelos, etc.),
- Verduras en conserva
- Os produtos lácteos son graxos,
- Todas as carnes fumadas,
- Variedades graxas de carne e aves (receitas con oca incluída),
- Todo fora do produto,
- Temperados picantes
- Café negro forte e bebidas frías,
- Sorbete ou chocolate.
Estes produtos, así como todos os pratos elaborados deles, poden causar danos irreparables no corpo do paciente e provocar recaídas graves.
A dieta para a cirrosis, a pesar da súa diversidade, ten varias prohibicións e restricións aos alimentos. Con diabetes, cirrose, hepatite, colecistite, é necesario abandonar os alimentos fritos, salgados, en conserva, en conserva.
Ademais, a táboa número 5 non recomenda comer:
- Salchicha
- Queixo cottage gordo
- Queixo
- Manteiga e margarina,
- Leguminosas
- Cogumelos
- Kvass
- Chocolate
- Especias: rapeiro, mostaza, pementa, etc.
- Verdes: sorrel, espinaca,
- Rábano
- Cacao e café
- Graxa de carne de porco e carneiro
- Pratos salados e picantes,
- Alcohol
Está estrictamente prohibido beber bebidas frías, aínda que entre elas se permitan bebidas de froitas e froitas. Beber sempre debe ser quente.
Os alimentos aprobados pola dieta inclúen os seguintes.
- avena morada, trigo mouro, arroz, sêmola, granas de trigo, unha pequena cantidade de cuscús e bulgur,
- pasta
- pan: con salvado, de fariña de centeo, branco seco, galletas, rolos de pan,
- galletas biscoitos, pastelería sen levadura,
- Limitados - aceites: manteiga e vexetais.
- almidón: patacas, cenorias, taladros, cabaza, Pequín e coliflor,
- limitado: verdes e follas de diferentes variedades de ensaladas, pementa,
- pepinos
- tomates
- aguacate
- fabas verdes
- unha pequena cantidade de algas.
- mazás maduras, suaves e non azadas,
- dosificados - bananas, sandía (estacionalmente),
- co visto e prace dun médico - cítricos e bagas,
- froitos secos: ameixas, albaricoques secos, melón seco.
- aves sen pel,
- carne de coello
- tenreira e tenreira,
- carne de cabalo.
Peixes e mariscos:
- mar baixo en graxa
- todo o marisco é limitado e co visto e prace dun médico.
Marisco con fibrose hepática
As claras de ovo: non máis de 2 ao día, o uso de xemas debe acordarse co médico.
Non máis de 2 proteínas ao día
Bebidas: pequena cantidade de té negro débil, decoccións de camomila.
Non ten té negro forte con fibrose
Lácteos e produtos lácteos: crema azedo de pouca graxa, queixo cottage, kefir, iogur, variedades de queixo.
Alcohol prohibido por fibrosis hepática
- Bebidas (alcohol, café e os seus substitutos sen cafeína, cacao, bebidas carbonatadas, todo tipo de té).
- Croup (legumes, cebada de perlas, millo) de acordo co médico.
- Salchicha, produtos de carne afumada.
- Variedades graxas de carne e peixe, comidas.
- Peixe salgado
- Conservas de carne e peixe.
- Produtos cárnicos de cangrexo.
- Repostería, especialmente chocolate.
- Muffin
- Produtos lácteos e produtos lácteos graxos.
- Compra salsas.
- Verduras e froitas - segundo o indicado por un especialista.
Cirrosis e enfermidades infecciosas
A dieta para a hepatite implica reducir a carga en todo o tracto gastrointestinal, e non só no fígado e na bilis.
Con todo, trátase dunha dieta completa, con proteínas e carbohidratos suficientes, cunha inxestión reducida de graxas e sal.
Con hepatite, é posible empregar pan branco e negro, produtos lácteos, carne, peixe, sopas en caldo de verduras, tortillas de proteína de vapor. Amosando jalea diferente, compota de mazás secas. Hai que introducir sal en pratos preparados e as ensaladas deberán regar un pouco con aceite vexetal.
Dieta para cirrosis con ascite

Con ascites, hai unha acumulación de gran cantidade de fluído na cavidade abdominal ou noutras partes do corpo. Cando aparece ascita, ten que culpar o fígado. Para aliviar o estado dos pacientes con ascite e promover a recuperación, recoméndase o seguinte tipo de nutrición.
Exclúe os alimentos prohibidos que conteñan líquido no corpo. Trátase de sal, verduras picantes, condimentos picantes. Para os pacientes, a cantidade de líquido é dun litro por día, incluíndo sopas e bebidas.
As ganderías soltas cunha pequena cantidade de manteiga, sopas de vexetais ou de cereais, carne fervida ou peixe mariño están permitidas con ascites. Os mellores froitos son as mazás cocidas con unha cucharadita de mel. Entre as bebidas, prefírese unha doce decocción de cadros de rosa.
Unha das enfermidades máis perigosas do sistema dixestivo é a cirrose. Está representado por unha modificación irreversible do tecido hepático, o que leva a graves consecuencias.
É imposible recuperarse por completo desta enfermidade e, se a ascite se une á cirrosis, a situación agrávase ás veces.
A ascita preséntase en forma de gotas da cavidade abdominal, na que o fluído se acumula constantemente. Ambas enfermidades están interconectadas, son incurables.
Pero hai xeitos de influír no desenvolvemento destas enfermidades. Isto require un tratamento integral co consumo de drogas, o rexeitamento de malos hábitos, incluído o alcol.
A dieta para a cirrosis con ascite é un lugar especial na terapia. É importante sabelo todo sobre este diagnóstico para poder tratalo con eficacia.
A cirrose é perigosa polo seu curso tranquilo no desenvolvemento do proceso patolóxico. Inicialmente, o paciente pode non ter síntomas significativos.
Isto débese a que non hai terminacións nerviosas no propio órgano. Cando o fígado crece de tamaño, comeza a exercer presión sobre os órganos dixestivos veciños, incluído o diafragma.
Isto provoca unha síndrome da dor, que se converte no primeiro sinal dunha patoloxía grave. Antes do inicio da dor, o paciente pode experimentar debilidade, deterioración das condicións xerais e perda de rendemento.
A enfermidade desenvólvese gradualmente, as seguintes razóns poden contribuír a isto:
- Abuso de alcol e adicción ao alcol,
- Infección por hepatite en varias formas,
- Uso continuo de drogas tóxicas
- Trastornos metabólicos
- Insuficiencia cardíaca que ocasiona conxestión venosa no fígado.
A ascita é unha complicación da cirrosis, que se manifesta en forma de gotas na cavidade abdominal. Pode producirse debido á falta dun tratamento adecuado para a cirrosis e dunha dieta terapéutica.
A enfermidade fórmase debido a unha violación da saída de sangue nos vasos venosos no propio órgano, obsérvase un aumento da presión.
Con danos no fígado e nos riles, non é capaz de eliminar o exceso de auga do corpo humano. Como resultado, todo o fluído acumúlase na cavidade abdominal, formando manchas.
É imposible curar ambas enfermidades, pero pódese evitar o desenvolvemento do proceso patolóxico.
Isto debe ser manexado por un médico experimentado que realizará un diagnóstico completo do corpo, prescribindo o tratamento correcto.
Ademais do tratamento con drogas, é extremadamente importante establecer unha nutrición adecuada para a cirrosis do fígado con ascite.
Unha dieta especial ten un efecto beneficioso sobre o órgano afectado, así como:
- Prevén o maior desenvolvemento da enfermidade,
- Promove a rexeneración do órgano afectado,
- Provoca autocuración de células danadas,
- Normaliza os procesos metabólicos,
- Promove a activación de funcións de protección.
Dado que a ascite é unha forma de complicacións da cirrosis do fígado, a súa causa raíz debe eliminarse para tratar a enfermidade.
Por iso, é importante evitar o desenvolvemento dunha destrución adicional do órgano. Usando unha dieta terapéutica, pode deter o proceso patolóxico.
A nutrición dietética depende do estadio de desenvolvemento da enfermidade e das complicacións.
A enfermidade divídese en varias formas de desenvolvemento. Cada un deles ten a súa propia metodoloxía nutricional adecuada, onde a dieta do menú saudable difire dos outros.
Factores que provocan cirrosis do fígado:
- virus da hepatite B, C, D,
- saída de sangue venosa obstruída do órgano afectado,
- hepatose graxa
- colestase prolongada progresiva,
- hepatite alcohólica.
O tratamento da cirrosis do fígado debe comezar inmediatamente, inmediatamente despois de aclarar o diagnóstico. O médico asistente certamente realizará as seguintes citas:
- a exclusión de factores etiolóxicos que poden agravar a situación (alcol, substancias tóxicas, produtos químicos domésticos),
- tratamento con drogas
- dieta especial
- tratamento de enfermidades concomitantes e prevención de posibles complicacións.
Unha persoa que sufre cirrosis do fígado debe certamente comezar o seu camiño cara á recuperación cunha visita ao médico, porque só un especialista competente poderá escoller o réxime de tratamento adecuado e dar recomendacións nutricionais, tendo en conta as características individuais do paciente que se achegou a el.
Tradicionalmente, os médicos recomendan unha dieta número 5, que elimine alimentos potencialmente perigosos. Os órganos do tracto gastrointestinal deben descargarse o máximo posible, pero ao mesmo tempo non é necesario reducir a cantidade de nutrientes necesarios para as funcións vitais. A regra básica é reducir as graxas con inxestión suficiente de proteínas e carbohidratos.
Ao tratar unha enfermidade tan grave como a cirrosis do fígado, non hai síntomas, polo que hai que ter en conta moitos aspectos:
- tipos de produtos empregados
- pratos calóricos,
- métodos de procesamento
- método de cocción
- cantidade de fluído.
- Nutrición fraccional. Comer debe estar en porcións pequenas, pero a miúdo. Ao mesmo tempo, é moi importante observar o réxime para que as comidas se tomen á mesma hora todos os días,
- Modo de beber. Beba polo menos 1,5 litros de auga pura diaria (os caldos e bebidas non están incluídos neste volume),
- Rexeitamento de sal. Algúns médicos permiten a inxestión de sal por unha cantidade de ata 2 culleres de té por día, pero para obter o mellor resultado, debes abandonala completamente,
- Toda a comida debe estar suave e ben picada,
- Os alimentos só se consumen quentes (o frío debe ser quentado, quente - frío),
- Rexeitamento ao frito (os principais métodos para cociñar son cociñar, cocer ao vapor, cocer e cocer).
- Ás veces os días de xaxún son aceptables.
Con todo o anterior, pódense conseguir bos resultados.
- Retarda significativamente ou detén completamente a progresión da enfermidade,
- Lanzáronse os procesos de rexeneración de tecidos, o que conduce á restauración das células do fígado afectadas (hepatocitos),
- O metabolismo está a mellorar
- A inmunidade xeral refórzase.
- galletas de pan branco e negro,
- vexetais
- marmelada e mel
- froitas, tanto frescas como procesadas (froita guisada, marmelada, etc.).
A nutrición para a cirrosis do fígado en calquera momento prevé un rexeitamento completo dos produtos nocivos, que inclúen:
- graxa
- fritos
- fumado
- picante, incluíndo cebola e allo,
- alcol e bebidas carbonatadas.
Completamente excluído da dieta:
- carnes graxas e peixes,
- sal e especias
- faba
- cogomelos
- froitas azedo e bagas,
- cocción,
- nabo, rábano, rábano, sorrel.
Este tipo de nutrición prescríbese para os signos iniciais da enfermidade. A dieta inclúe unha gran cantidade de proteínas:
- produtos lácteos (leite, requeixo, kefir),
- tenreira
- branco de ovo
- marisco e peixe baixo en graxa.
Tamén se indican para o seu uso de mingau (avea, trigo mouro, millo).
Con cirrosis descompensada, o tecido hepático san cambia completamente, sendo substituído por cicatricial, o que leva á imposibilidade do órgano de realizar as súas funcións. Esta condición obriga ao paciente a estar aínda máis atento á súa dieta.
A inxestión de proteínas debe minimizarse ou eliminarse completamente para evitar o estrés no órgano afectado. A parte principal da dieta debe estar ocupada por verduras (repolo, zanahorias, pepinos, remolacha) e graxas vexetais.
Unha dieta para a cirrosis con ascite (pinga) require un enfoque especialmente coidado.
Hai unha serie de regras que se deben respectar para estabilizarse:
- O primeiro paso é abandonar completamente o sal (en vez diso, podes engadir zume de limón ou verduras picantes á comida).
- Reducir a cantidade de líquido consumida ao mínimo (1 litro por día, dados todos os fluídos, incluídas as sopas e as bebidas).
- Reducir a cantidade de proteínas (non máis de 70 gramos por día).
- O contido calórico dos pratos non debe ser superior a 2200 kcal ao día (con ascites, unha das principais recomendacións é a exclusión da actividade física e o descanso na cama).
- Coma alimentos exclusivamente naturais.
- Os pratos son cocidos ou ao vapor ou fervidos.
- As sopas están permitidas só no caldo de verduras.
- Avena en auga ou leite desnatado.
- Galleta de trigo de pan caseiro.
- 1 ovo fervido.
- Té
- Unha pequena porción de carne magra fervida.
- Verduras fervidas.
- Froita para sobremesa.
- Tortilla ao vapor ou caldeira.
- Té
- Sopa de vexetais.
- Peixe fervido.
- Verduras ao vapor.
- Conservas
- Té
A cabaza é unha das verduras máis deliciosas e saudables permitidas para a cirrosis. A partir del pódense cociñar unha enorme variedade de deliciosos pratos, comezando polos pratos secundarios e rematando coa sobremesa. Unha cabaza cocida no forno será unha boa opción (ao final da cocción, podes engadir un pouco de aceite con crema agria).
Infusión de sementes de cabaza:
- Secar e picar ben as sementes de cabaza (1 cunca).
- Despeje 1 cunca de aceite de oliva.
- Poña nun baño de auga sen quentar máis de 60 graos.
- Insistir 2 horas.
- Poña na neveira 7 días e logo coe.
- Consuma 1 cucharadita diariamente antes das comidas.
Este método de control inclúe só os caldos preparados con ingredientes especiais no menú: perexil, xenxibre, fiúncho, cejola e canela. É posible engadir carne fervida (sen pel). Nuts e mel están permitidos.
Non importa como tentar esta ou esa dieta, a cirrosis do fígado non é unha enfermidade na que paga a pena prescribirse un tratamento. Asegúrate de consultar cun especialista e só despois de que non se adapte á túa dieta.
Menú e pratos
leite azedo e fresco, queixo cottage,
carne magra e polo
cereais (trigo mouro, millo, fariña de soia, avea).
Pratos para un paciente con cirrosis
mingau (avea, sêmola, arroz)
cocido ou cocido no forno / polo de microondas
Ensaladas de verduras crúas e fervidas en aceite vexetal (a oliva é a mellor opción)
Así como froitas de tempada.
As grandes cantidades de proteínas son esenciais para a cirrosis alcohólica.
Unha dieta en fase descompensada ou en estado precompatoso implica eliminar case toda a proteína. Pódese deixar unha porción diaria de vg. As proteínas deben excluírse se a afección permanece inalterada.
A maioría das graxas consumidas polos pacientes deben ser de orixe vexetal e non ser superior a 90 g por día. Deberían excluírse as graxas animais. Ademais, as graxas están excluídas en efectos secundarios como vómitos, diarrea.
A restricción de hidratos de carbono só é apropiada se a cirrosis vai acompañada de obesidade.
pan branco e negro (rancio),
mel, galletas, azucre, marmelada,
compotas de froitas, charcos, xelatinas, mousses.
Prohibido categoricamente: leguminosas, galletas de manteiga, sorrel, café, cacao, cebola, allo, pratos picantes, té forte, especias.
Con molidez, necesitas limitar a cantidade de líquido e eliminar o sal da dieta. Recoméndase comer alimentos ricos en potasio: figos, pasas, ameixas, froitas, verduras.
Con estreñimiento, o médico pode prescribir o uso de cenorias, ameixas, albaricoques, remolacha, kefir, leite, mel.
En estado grave, indícase consumir só hidratos de carbono facilmente dixeribles.
A comida tómase en pequenas porcións de cinco a seis veces ao día.
Os signos de cirrosis nas mulleres no enlace.
Unha dieta completa con proteínas (uns 90 g por día), graxa (a mesma cantidade) e carbohidratos (ata 350 g)
A exclusión de alimentos fritos, así como daqueles pratos que teñen a propiedade de mellorar a secreción gástrica (especias, caldos, etc.)
Limitación de alimentos que conteñen moito colesterol (carne de carne, graxa, especialmente carne de porco, riles, cerebros, fígado de tenreira): todos os alimentos con cirrosis non son graxos.
A inclusión na dieta de verduras e froitas, especialmente as frescas (aumentan os conductos biliares e, polo tanto, o uso de colesterol)
Os alimentos con cirrosis deben comer de forma cálida e non debe haber alimentos e bebidas frías
Comer polo menos 5 veces ao día
A mellor forma de preparar alimentos para a cirrosis é cociñar, ás veces déixase cocer no forno
Comida recomendada
A nutrición para a cirrosis inclúe os seguintes produtos:
- pan branco e negro seco e rancio, galletas de biscoito,
- sopas baixas en graxa
- tenreira cocida ou cocida, aves brancas, peixe baixo en graxa,
- aceite, que se engade aos pratos acabados,
- froitos frescos non ácidos, zumes,
- cereais friables
- proteína de ovo fervido ou tortilla de proteína ao vapor,
- queixo escaso en graxa, queixo duro,
- feble doce ou caldo de rosa salvaxe.
Que non comer?
O que non se pode comer con cirrosis en ningún caso:
- carne graxa
- comida frita
- queixos derretidos e afiados,
- carnes afumadas e conservas
- sorrel, espinacas, tomates,
- sopas ricas, sopa de repolo de carne amarga de carne, hodgepodge,
- chocolate
- alcol, bebidas carbonatadas,
- pastelería con crema.
A medicina moderna cre que con moderación é posible, aínda que recentemente se cría que isto supón unha carga adicional para o fígado. Agora estase a considerar unha teoría sobre a utilidade dos grans de café para o fígado. É capaz de reducir a cantidade de toxinas, facilitando así o traballo do fígado.
Por suposto, non deberías involucrarte nun espresso forte todos os días. Pero periodicamente podes permitirche unha cunca de café natural recén criado (insoluble) de forza media con azucre. Ademais, hai receitas de cociña excelentes coñecidas desde hai tempo.
Auga mineral
A auga mineral para o fígado considérase aceptable. Pódese beber incluso por prevención. Pero unha dieta para cirrosis do fígado implica o uso non de curación, senón de curación.Ademais, recorda que a auga diferente é o tratamento de diferentes enfermidades, polo que non consumas nada sen consultar a un médico.
O Essentuki e o Borjomi son axeitados para o fígado. Podes beber "Slavyanovskaya". Podes quentalo antes do uso.
Con hepatite, a auga de Mirgorodskaya é eficaz. A cantidade máxima ao día é de ata 3 vasos. Ao tratar, debes reducir a cantidade de sal e o líquido que entra no corpo, especialmente cunha tendencia ao edema.
Sopa de pataca
- patacas
- arco
- cenorias
- follas de perexil
- crema azedo
- aceite vexetal.
Poña as verduras nunha cazola, sal, cociña ata que estea totalmente cocido. Ao final da cocción engade aceite vexetal. En cada porción, poña os verdes, unha cullerada de crema de leite.
Descartar un anaco de tenreira, poñer unha tixola seca, botar o caldo e ferver, volvendo, 10-15 minutos. Deixar secar a carne e cociñar nun forno quente no estante de arame. Ademais de sal e herbas frescas, non engada especias e herbas.
Arroz Charlotte
- mazás
- queixo cottage
- arroz
- esquíos de 2 ovos,
- azucre
- vainilla
- manteiga.
Ferva o arroz. Das mazás, mestúrase con queixo rallado. Engade o arroz, o azucre, a vainilla, as proteínas batidas. Baralla. Lubricar o molde con manteiga, poñer charlotte, cocer nun forno quente durante 25 minutos.
Pon o peixe preparado en baixo contido de graxa nunha almofada de patacas, cebolas e cenorias, condimenta con aceite vexetal. Envolver en papel, cocer durante 15-20 minutos. Espolvoreo con perexil.
Pudín de cuajada
- queixo cottage
- branco de ovo
- azucre
- manteiga
- sêmola.
Fregar o queixo cottage a través dunha peneira, bater. Despeje a sêmola con auga fervendo, deixe inchar. Bate a proteína co azucre. Combina os ingredientes, mestura engadindo manteiga fundida. Despeje a masa en moldes, leve ao forno ata que estea tenra. Os pudíns listos pódense regar con marmelada.
Sinais de cirrose e diabetes
Antes de ser tratado por diabetes e cirrosis cunha dieta, vexamos o que, de feito, tales enfermidades aparecen no noso corpo.
Causas da cirrosis hepática:
- a presenza de infeccións ou virus,
- bebida excesiva
- falta de proteínas e vitaminas no corpo,
- envelenamento con produtos químicos contidos na maioría dos produtos,
- uso excesivo de medicamentos
- a presenza de pedras na vesícula biliar ou nos riles,
- a presenza de tumores benignos,
- ganglios linfáticos ampliados,
- cicatrices no corpo despois da cirurxía,
- inflamación do sistema biliar,
- predisposición por herdanza xenética
- a presenza de "parásitos" no corpo.
Ademais, enfermidades como a hemocromatosis, a enfermidade de Wilson-Konovalov, a tirosinose, a glicogénese e unha cantidade insuficiente de alfa1-antitripsina no organismo contribúen ao desenvolvemento da cirrosis.
Agora procedemos directamente ao estudo do posible causas da diabetes:
- herdanza
- frecuentes situacións estresantes
- estilo de vida sedentario
- enfermidades crónicas do páncreas, fígado ou riles,
- insuficiencia vascular
- hipertensión arterial
- tomando hormonas esteroides
- inmunidade reducida
- obesidade.
Diabetes Síntomas maniféstese do seguinte xeito:
- fatiga crónica
- fame constante
- sede constante de auga
- micción frecuente,
- perda de peso súbita
- feridas de longa duración,
- discapacidade visual
- a presenza de infeccións vaxinais en mulleres,
- problemas coa vida sexual en homes,
- adormecemento frecuente dos brazos e as pernas e unha sensación de leve hormigueo na súa área.
Respecto de explícito síntomas de cirrosisson:
- debilidade
- fatiga,
- sensación de pesadez no fígado,
- expansión dos capilares sanguíneos,
- hipertensión arterial
- ascites
- bazo engrandido,
- varices do esófago,
- "malla" venosa no abdome,
- diminución da cantidade de proteínas no corpo,
- hemorraxia
- aparencia pouco razoable de sangue do nariz,
- dores no estómago
- ouriña escura.
Principios da dieta para cirrose e diabetes
Considere cal debe ser a súa dieta, mentres segue unha dieta para curar a diabetes e a cirrosis. Para comezar, definitivamente necesitarás renunciar a malos hábitos: fumar, alcohol, comer en exceso, abusar de alimentos ricos en calor e moito máis.
Para desfacerse das enfermidades anteriores, observa estritamente as seguintes regras sobre dieta:
- a inxestión media de calorías diaria é de 2600 a 2800 quilocalorías,
- comer tres veces ao día, en racións pequenas,
- ao día, suxeito á dieta, debe beber polo menos dous litros de auga quieta purificada,
- con suxeición á dieta anterior, recoméndase que as comidas se empreguen en forma de cocido, fervida e ao vapor,
- cando fas dieta para o tratamento da cirrosis e a diabetes, intente non comer demasiado frío nin comida moi quente, xa que isto prexudicará significativamente os seus intestinos,
- Para unha dieta con cirrosis hepática e diabetes, é conveniente moer os produtos,
- cando fas dieta para curar a cirrosis e a diabetes, tenta incluír na túa dieta moitas verduras e froitas que enriquecen o corpo con fibra e vitaminas,
- Pódese consumir produtos lácteos con esta dieta exclusivamente sen graxa.
Lista de produtos prohibidos e permitidos
Antes de facer un menú detallado para a semana que vén, imos considerar cal Os produtos son aceptables para unha dieta con cirrosis e diabetes:
- té, cacao, café,
- compotas de froitas
- pan branco e negro,
- produtos lácteos desnatados: queixo cottage, crema de leite, kefir, leite, iogur, queixo,
- aceite
- zander, lucio,
- sopas de leite e cereais,
- trigo mouro, avena
- ovos
- froitas: plátanos, piñas, amorodos, mazás, pexegos, albaricoques,
- verduras: calabacín, tomate, pepino, berinjela, cenoria, pementa,
- verdes
- mermelada.
Prohibido categoricamente Os seguintes alimentos están no menú de dieta para diabetes e cirrosis:
- carne de cordeiro e pato,
- cebolas verdes
- rábano
- mostaza
- rábano
- carnes afumadas e conservas
- salsas picantes e especias
- azucre.
Menú para a semana
Con base na lista anterior de produtos aceptables, podes fabricar menú dietético para o tratamento da cirrosis e a diabetes para a próxima semana:
Luns
- Almorzo: fariña de avea con queixo cottage e té negro sen azucre,
- Xantar: pementos guisados,
- Cea: puré de patacas, un vaso de kefir sen graxa.
Martes
- tortilla con herbas, compota de mazá,
- sopa de verduras con crema de leite,
- peixe cocido e 140 g de queixo cottage.
Mércores
- gachas de sêmola con marmelada e té verde,
- ensalada de froitas e iogur baixo en graxa
- 150 g de polo cocido con arroz ao vapor.
Xoves
- ovo fervido e tostadas con queixo derretido, cacao,
- sopa de verdes, repolo e brócoli, 200 ml de iogur,
- 2-3 patacas fervidas nas peles, compota.
Venres
- fariña de avea con leite e ameixa,
- ovo fervido e ensalada de pataca fervida,
- repolo guisado - 200 g e un vaso de compota de mazá.
Sábado
- tostadas de queixo e bebida quente sen azucrar,
- cazola de queixo cottage con froitas, zume de laranxa,
- peixe cocido con verduras e herbas - 300 g.
Domingo
- tostado con marmelada e unha cunca de café,
- gachas de arroz en leite,
- 200 g de pollo fervido e mazá.
O menú anterior para unha dieta para cirrosis e diabetes pode variarse cunha serie de pratos saborosos e saudables:
Charlotte feita a partir de mazás e peras para o tratamento da cirrosis e da diabetes
Charlotte de mazás e peras
Produtos necesarios: dous ovos, 4 mazás, 2-3 peras, 300 g de fariña de centeo, un chisco de sal, media bolsa de po de cocción e un pouco de canela para o sabor.
- bater o ovo con fariña cun chisco,
- engade sal, canela e po de cocción,
pelar a froita, - libralos do núcleo e picar ben,
- engade froita á masa,
- colocar a mestura resultante nunha cociña lenta,
- cociñar en modo de cocción durante unha hora.
Tarta de queixo de laranxa para cirrosis e diabetes
Tarta de queixo de laranxa
Produtos necesarios: 150 g de avea, 100 g de mazá, laranxa, 700 g de queixo sen graxa, un ovo, unha cucharadita de cacao e media cucharadita de po de cocción, unha cucharada de sêmola.
- mestura a mazá con fariña de avea, a clara de ovo, o po de cocción e o cacao,
- cociña a masa resultante nun forno durante 20 minutos, a unha temperatura de 180 graos,
- ferver a laranxa e moer nun liquidificador,
- mestura a mestura co resto de ingredientes e envíana ao forno durante unha hora,
- antes do uso, deixe que o prato se arrefríe durante 3-4 horas.
A seguinte receita dietética está destinada estrictamente a desfacerse da diabetes, porque non contén nada de azucre:
Fabricantes de cuajas sen diabetes
Cuajas sen azucre
Produtos necesarios: un quilo de queixo cottage, 150 ml de leite desnatado, unha cucharada de fariña de avea, un ovo e unha pequena pizca de vanilina.
- mestura todos os produtos cunha licuadora,
- distribúa a masa resultante en moldes,
- cocer durante 20 minutos a unha temperatura de 180 graos.
Recoméndase empregar os alimentos doces anteriores para o tratamento da cirrosis mentres se dieta 1-2 veces por semana.
Enfermidades do fígado na diabetes mellitus: síntomas de enfermidades (cirrosis, hepatose graxa)
A diabetes mellitus é un dos factores que inflúen na formación de cirrosis. Como sabedes, a primeira das condicións presentadas está asociada a un mal funcionamento do páncreas, que regula as funcións do metabolismo e a ruptura da glicosa.
Ademais, é precisamente a diabetes mellitus a que pode considerarse unha enfermidade hereditaria, a probabilidade de que aumente con desnutrición, obesidade e alcoholismo. Ata certo punto, son estes os factores os que poden provocar enfermidades hepáticas, incluída a cirrosis.
O uso de alimentos graxos en cantidades excesivas ten un efecto destrutivo non só no fígado, senón tamén no páncreas. Polo menos, porque se ven obrigados a traballar moito máis do habitual - como resultado, a súa forza se esgota rapidamente, provocando un agravamento do traballo de todo o organismo. Un exceso de graxa provoca a formación da chamada hepatose graxa.
O fígado atravesa varias etapas do algoritmo patolóxico: steatosis, steatohepatite, fibrosis e cirrosis. A concentración de graxas no fígado provoca a destrución de hepatocitos e despois dun determinado período de tempo - a formación de inflamación.
- os hepatocitos danados son substituídos por tecido fibroso, e entón fórmanse a cirrosis,
- debido a que hai unha acumulación de graxas non procesadas completamente polo fígado, nótase a súa distribución por todo o corpo humano,
- isto é o que provoca o desenvolvemento da aterosclerose, é dicir, a deposición de colesterol na rexión dos vasos sanguíneos.
Ademais, identifícase unha violación do subministro de sangue tanto do músculo cardíaco coma do cerebro.
É por iso que non se pode deixar a formación de cirrosis e diabetes sen a debida atención.
Os síntomas da cirrosis fórmanse só se non hai un tratamento correcto. Falando de como funcionan os cambios no fígado, recoméndase encarecidamente prestar atención a un lixeiro aumento da temperatura corporal e á aparición de debilidade.
A enfermidade pode asociarse a un cambio no tamaño do fígado, a aparición das chamadas vellas arañas. Ademais, no futuro é probable a formación de todas as complicacións da cirrosis. Estamos falando de ascites, hemorraxias directamente das venas dilatadas no esófago e estómago, encefalopatía hepática e moito máis.
Probablemente un cambio nalgúns parámetros bioquímicos, por exemplo, aumenta a bilirrubina.Non obstante, hai que entender que non só o aumento do fígado, senón tamén a cirrosis en si son procesos completamente diferentes na diabetes tipo 1 e tipo 2.
A diabetes afecta á saúde do fígado. Este corpo produce e almacena glicosa, serve como unha especie de depósito para o azucre, que é o combustible para o corpo, mantendo o nivel necesario de glicosa no sangue.
Glicosa e fígado
Debido ás necesidades do corpo, o almacenamento ou liberación de azucre é reportada por insulina e glucagón. Ao comer, prodúcese o seguinte: o fígado almacénase glicosa en forma de glicóxeno, que se consumirá despois, cando sexa necesario.
O aumento dos niveis de insulina e os graos suprimidos de glucagón durante o período de consumo dos alimentos contribúen á conversión da glicosa en glicóxeno.
Se é necesario, o corpo de cada persoa produce glicosa. Polo tanto, cando unha persoa non come comida (pola noite, o intervalo entre o almorzo e o xantar), o seu corpo comeza a sintetizar a súa glicosa. O glicóxeno convértese en glicosa como resultado da glicoxenólise.
Polo tanto, unha dieta é tan importante para diabéticos, ou persoas con alto nivel de azucre no sangue e glicosa.
O corpo tamén ten outro método para producir glicosa a partir de graxas, aminoácidos e produtos de refugallo. Este proceso chámase gluconeoxénese.
Que ocorre cunha deficiencia:
- Cando o corpo ten deficiencia de glicóxeno, está intentando aforrar un subministro continuo de glicosa a aqueles órganos que o precisan en primeiro lugar - riles, cerebro, células do sangue.
- Ademais de proporcionar glicosa, o fígado produce unha alternativa ao principal combustible para os órganos: cetonas derivadas de graxas.
- Un requisito previo para o inicio da cetoxénese é un contido en insulina reducido.
- O principal propósito da cetogenose é preservar os almacéns de glicosa para os órganos que máis o necesitan.
- A formación de moitas cetonas non é un problema tan común, pero é un fenómeno bastante perigoso, polo que pode ser necesaria unha asistencia médica de emerxencia.
Importante! Moi a miúdo, un alto nivel de azucre no sangue con diabetes é consecuencia do aumento da gluconeoxénese durante a noite.
Persoas que non están familiarizadas cunha enfermidade como a diabetes deben aínda ser conscientes de que a acumulación de graxa nas células do fígado aumenta a posibilidade de que se forme esta enfermidade.
Ademais, a cantidade de graxa noutras partes do corpo non importa.
Hepatose graxa. Despois de realizar moitos estudos, resultou que a hepatose graxa é un factor perigoso para a diabetes.
Os científicos descubriron que os pacientes con hepatose graxa teñen un alto risco para a progresión da diabetes tipo 2 durante cinco anos.
Un diagnóstico de hepatose graxa require que unha persoa teña coidado coa súa saúde para que non desenvolva diabete. Isto suxire que se empregará unha dieta, así como un tratamento integral do fígado para calquera problema con este órgano.
Diagnostique a hepatose graxa mediante ecografía. Un estudo así pode predicir a formación de diabetes a pesar da concentración de insulina no sangue.
Preste atención! Mesmo co mesmo contido en insulina no sangue, as persoas con hepatose graxa teñen un dobre risco de diabete que as que non están familiarizadas con esta enfermidade (dexeneración do fígado).
A hepatose graxa diagnosticouse en 1/3 dos residentes estadounidenses. Ás veces os síntomas desta enfermidade non son pronunciados, pero ocorre que a enfermidade pode levar a insuficiencia hepática e é posible que se produzan danos no fígado.
Moitos atribúen hepatose graxa á enfermidade hepática alcohólica, pero esta enfermidade pode ter outras causas e síntomas.
Importante! A obesidade no fígado ten un efecto sobre a resistencia á insulina.

No contexto da forma compensada, o desenvolvemento da desviación é o mínimo posible e normalmente ocorre baixo a influencia de factores completamente diferentes. Ao mesmo tempo, se non se realiza un tratamento adecuado, pódense identificar manifestacións clínicas.
- ictericia
- dor no hipocondrio dereito,
- fígado engrandecido
- a aparición de veas de araña.
Fígado para a diabetes (tenreira e polo): ¿é posible comer diabetes?
O fígado con diabetes é moi útil, xa que é un produto completamente dietético. Cómpre sinalar que está incluído na dieta para outras enfermidades graves e para a prevención.
O fígado fai indispensable a súa rica composición vitamínica para a diabetes tipo 2. Os compoñentes máis importantes do produto son o ferro e o cobre. A diferenza doutros alimentos, estes elementos no fígado teñen unha forma bioloxicamente activa, o que lles proporciona unha dixestibilidade doada polo corpo.
Con deficiencia de ferro, é imposible manter o nivel correcto de hemoglobina e a presenza de cobre proporciona características antiinflamatorias. Ademais, o fígado contén un gran número de vitaminas, micro e macro elementos, aminoácidos, moi útiles para o cerebro, os riles e a pel para a diabetes tipo 2.
Preste atención! Este produto é moi esixente, que debe ser capaz de cociñar. Se non, o prato pode resultar seco e inutilizable para comelo. Para persoas que padecen diabetes tipo 2, o fígado prepárase segundo receitas especiais.
O artigo considerará os pratos máis populares.
O fígado é moi valorado debido ao seu alto contido en ferro. Moitas veces úsase para facer ensaladas e quentes. O produto faise moi suave só durante a fritura rápida e despois de ferver absorbe ben as graxas, por exemplo, aceite vexetal.
- O produto é primeiro fervido en auga salgada e cortado en tiras.
- No guiso pasan as cebolas e engádelle o fígado.
- Debería aparecer unha cortiza dourada no fígado, non expoñer demasiado o produto ao lume, senón que estará seco.
- Despeje un pan branco relado ou esmagado, especias e herbas nun cocido.
- Para dar unha suavidade, pode engadir un pouco de auga e deixar cociñar durante 3-5 minutos.
- O fígado de polo ou tenreira é percorrido por un picador de carne e salgado.
- Engádense cenorias ralladas e xema de ovo á carne picada.
- Despois de mesturar a masa resultante, engádeselle proteína.
- De novo todo mestúrase e ponse nun molde engraxado con manteiga e salpicado con pan.
- Vapar o pudim 40 minutos.
- Para preparar o prato, pode tomar carne de porco e carne e ferver con verduras (cenorias, perejil, cebola) en auga salgada.
- O fígado de tenreira ou de porco debe estar en primeiro momento empapado en leite durante 1,5-2 horas.
- O fígado sitúase onde se cociña a carne 15 minutos antes da finalización da cocción.
- Vapar 2 patacas grandes e moer o pan cunha batidora.
- Saltar todos os produtos 3 veces a través dun picador de carne e engadir o ovo, o sal, as especias.
A masa resultante está colocada nunha prancha engrasada e colocada nun forno a 220 ºC durante 30 minutos. A pasta está lista. Cando arrefríe, pódese cortar en rodajas e acompañalo con queixo e chícharos verdes.
O fígado de polo ten un baixo contido calórico, precisamente este produto é necesario na dieta de pacientes con diabetes tipo 2. O produto normaliza o proceso metabólico no corpo e rexuveníceo dende dentro. Calquera dieta baixa en diabete inclúe este produto cárnico na dieta.

As vantaxes do fígado de polo son que é rico en oligoelementos, vitaminas e outras substancias beneficiosas. Por exemplo, a proteína que hai nela é a mesma que no peito.
100 gramos de fígado de polo contén:
- Vitamina A - 222%. Estimula e apoia o sistema inmune, preserva a saúde dos órganos da visión, das mucosas e da pel.
- Vitamina B 2 - 104%.Axudan a que a proteína se absorba máis rápido que doutros produtos.
- Vitamina C - 30%.
- Ferro - 50% (que é a norma diaria para o corpo humano).
- Calcio - 1%.
- Heparina: mantén a coagulación do sangue a nivel adecuado (prevención da trombose e infarto de miocardio).
- O choline: mellora a actividade cerebral e a memoria.
- Outros elementos útiles: potasio, cobre, cromo, cobalto, magnesio, sodio, molibdeno.
Todos os oligoelementos están implicados na optimización da composición do sangue, na filtración das substancias nocivas e no aumento da hemoglobina, sumamente importante para a diabetes mellitus tipo 2. Con isto podemos concluír que o consumo regular de fígado de polo nos alimentos pode substituír unha serie de suplementos vitamínicos. Non obstante, o complexo tamén debería incluír vitaminas para diabéticos!
Para non danar o teu corpo, ao mercar un fígado, debes considerar certos factores:
- O fígado debe ser fresco e non friable.
- A súa cor debe ser natural, sen manchas escuras e amarillo.
- Os vasos sanguíneos, a vesícula, as capas graxas e os ganglios linfáticos están ausentes nun produto de calidade.
- fígado - 400 gr,
- cogomelos - 200 gr,
- pasta de tomate - ½ cunca,
- aceite vexetal
- sal, pementa.
Se se usan cogomelos secos, primeiro deben empaparse en leite. O fígado é fervido durante 10-15 minutos, despois dos cales debe ser arrefriado e cortado en franxas ordenadas. Verter aceite vexetal nunha tixola precalentada, botar o fígado, engadir especias e fritir durante 10 minutos.

Agora podes poñer os cogomelos nunha tixola, engadir a pasta de tomate e botar o caldo de cogomelos. O prato é cocido no forno ata que apareza unha cortiza dourada. Ao servir, espolvoree con herbas picadas.
Un páncreas sa segrega a hormona insulina, que usa exceso de azucre no sangue. Parte da glicosa fornecida cos alimentos é consumida polos músculos durante o exercicio. Un mal funcionamento do organismo responsable da produción de insulina leva a que o nivel de glicosa aumente, o que leva moitos outros problemas de saúde.
Dado que os carbohidratos chegan a nós con comida, é lóxico supor que a solución correcta sería limitar a súa inxestión. Cal debe ser a nutrición e a dieta para a diabetes tipo 2 para que o azucre non aumente, contaremos neste artigo.
A diabetes é unha enfermidade insidiosa e perigosa. É o principal causante de coágulos sanguíneos, ataques vasculares e ataques cardíacos. A enfermidade afecta aos órganos do sistema excretor, leva á destrución do filtro natural do noso corpo - o fígado. A visión sofre, xa que o aumento do azucre provoca a formación de glaucoma ou cataratas.
Na diabetes, a funcionalidade do páncreas está prexudicada, o que descompón a glicosa e regula o metabolismo. Isto afecta o funcionamento do fígado.
O desenvolvemento da enfermidade endócrina comeza a miúdo no abuso de alcol, tabaco e alimentos non saudables, o que conduce á obesidade. Os alimentos graxos e as toxinas alcohólicas afectan de forma negativa os elementos do páncreas e do fígado - teñen que funcionar nun modo mellorado. Como resultado, hai un esgotamento destes órganos e un agravamento da funcionalidade de todo o organismo.
A graxa forma hepatose graxa, o que contribúe ao desenvolvemento de esteatosis, steatohepatite, fibrosis e cirrosis. As graxas afectan negativamente aos hepatocitos, no fondo dos cales se forma un proceso inflamatorio, orixinando gradualmente a cirrosis.
No lugar das células do hepatocito destruídas, fórmanse tecidos fibrosos, o fígado non pode procesar as graxas acumuladas, polo que se distribúen por todos os sistemas internos. Polo tanto, xorden anormalidades patolóxicas como a aterosclerose, circulación sanguínea deteriorada no corazón e no cerebro.

O primeiro tipo de diabetes (unha forma dependente da insulina da enfermidade), o paciente non pode prescindir de insulina inxectada.A insulina é unha hormona debido á que se acumulan grandes cantidades de glicóxeno no fígado.
Se non realiza unha terapia adecuada, o fígado comezará a aumentar de tamaño, o que levará a dor. Pero cando se examinan sobre o órgano, non se detectan formacións patolóxicas. É importante comezar a terapia en tempo e forma, o fígado volverá á normalidade. Se non, o desenvolvemento da cirrosis é posible.
As patoloxías hepáticas maniféstanse a medida que avanzan, polo tanto, na fase inicial, non sempre é posible detectar cirrosis. Os síntomas que aparecen tras a implicación nos procesos inflamatorios dos conductos biliares:
- sabor de amargura despois de comer e antes do primeiro almorzo,
- sensación de pesadez e malestar despois de comer,
- dor no lado dereito baixo a costela,
- gas no estómago (inchazo),
- erupcións cutáneas,
- náuseas, acompañadas de vómitos e vómitos,
- reacción alérxica causal
- aumento da letarxia e somnolencia durante o día,
- insomnio pola noite
- falta de apetito
- amarela da proteína da pel e dos ollos,
- ictericia antinatural de feces e fluído urinario,
- hinchazón das pernas.
Para que o tratamento teña un resultado positivo, débese detectar cirrosis hepática na fase inicial do desenvolvemento. Se un diabético oportuno presta atención aos primeiros signos, pódese corrixir a enfermidade e restaurar o fígado completamente.
Se se lle prescribe unha terapia antidiabética adecuada, continúe tomando estes medicamentos, pero asegúrese de informar ao endocrinólogo sobre problemas hepáticos. Quizais collerá outros comprimidos ou solucións inxectables.

Para optimizar as células do fígado, un especialista en enfermidades infecciosas, xunto cun endocrinólogo, prescribe un curso de hepatoprotectores. Restauran e limpan o órgano. A maioría das veces son as drogas Heptral, Essentiale, Hepa-Merz, Hepatofalk.
Os medicamentos teñen contraindicacións e reaccións adversas, polo que a decisión sobre o seu uso tómase a nivel individual, segundo o curso da enfermidade, as características do corpo e a presenza de patoloxías.
Na fase inicial da cirrosis, cando só se detecta steatohepatite ou esteatosis, prescríbense medicamentos baseados no ácido ursodeoxicólico, por exemplo, Ursosan. Pretende protexer as células do fígado contra a destrución, restaurar o fluxo da bile e eliminar a inflamación, limpar e estabilizar a funcionalidade do órgano.
É importante tomar complexos vitamínicos e minerais e consumir alimentos ricos en nutrientes.
O diabético está obrigado a controlar o nivel de azucre de forma independente e no laboratorio durante a terapia da enfermidade subxacente. É unha análise bioquímica de sangue e orina que permitirá o recoñecemento oportuno de violacións no fígado e outros órganos.
Tratamento da patoloxía da diabetes
Os principais produtos para tal dieta son:
- Calquera sopa de legumes e leite sen incluír patacas fritas,
- O pan de onte (branco ou gris),
- Á cocción (necesariamente non comestibles) con recheos, carne, peixe ou mazá,
- Pratos de carne magra (tenreira, polo, coello, pavo),
- Rollos de col ou pilaf con carnes magras,
- Embutido de leite fervido,
- Peixe cocido de variedades magras,
- Produtos lácteos con pouca graxa
- Non podes ter máis dun ovo ao día (ovos fervidos ou revoltos),
- Todos os cereais e pastas,
- Pequenas cantidades de manteiga ou aceite vexetal,
- Verduras (frescas, fervidas, brancas),
- Froita
- Marisco
- Froitos secos
- Doces (doces sen chocolate, mel, azucre, marmelada),
- Quente té ou compota, decoccións de baga.
As receitas de case todos os pratos implican vapor.
En calquera fase da enfermidade, os seguintes produtos deben estar excluídos da dieta por completo:
- Alcohol baixo calquera forma (especialmente para mulleres),
- Calquera peixe frito, salgado, afumado ou enlatado,
- Primeiros cursos quentes en caldos graxos,
- Pastelería fresca (incluído pan),
- Ovos duros ou fritos
- Verduras pesadas e picantes (pementos, rabanetes, rabanetes, espinacas, cogomelos, etc.),
- Verduras en conserva
- Os produtos lácteos son graxos,
- Todas as carnes fumadas,
- Variedades graxas de carne e aves (receitas con oca incluída),
- Todo fora do produto,
- Temperados picantes
- Café negro forte e bebidas frías,
- Sorbete ou chocolate.
Estes produtos, así como todos os pratos elaborados deles, poden causar danos irreparables no corpo do paciente e provocar recaídas graves.
Os pacientes con varias etapas da enfermidade requiren un axuste do menú dependendo do curso da enfermidade. Así, no caso da cirrosis compensada, que se considera a máis favorable entre os círculos médicos, pode usar no menú unha variedade de alimentos ricos en proteínas.
Así, recoméndanse os seguintes produtos:
- Queixo e leite con poucas graxas,
- Branco de ovo
- Peixe baixo en graxa,
- Avena, trigo mouro, mill.
Especialmente estes produtos están indicados para a cirrosis compensada polo alcol. Eles axudan a fortalecer a función rexeneradora das células do fígado e a aumentar as defensas do corpo.
- Con cirrosis descompensada, as proteínas do menú do paciente elimínanse completamente ou redúcense ao máximo (non máis de 30 gramos por día). Xa que a capacidade do fígado para procesar proteínas neste caso está completamente inhibida.
- Ademais, é necesario reducir a cantidade de graxa na dieta do paciente. E os que quedan deben ser de orixe vexetal. Pódese dar unha pequena fracción ás graxas lácteas. As graxas de carne están completamente excluídas do menú.
- Se a exacerbación da enfermidade se manifesta en forma de trastornos dispepticos (diarrea, vómitos, estreñimiento, náuseas), pode reducir o consumo de graxas de 90 gramos ao día a 30 gramos.
- Os carbohidratos, pola contra, na dieta dun paciente con cirrosis do fígado deberían ser de polo menos 450 g. ao día. Unha excepción é a cirrose do fígado no fondo da obesidade xeral.
- Se o paciente ten síntomas de exacerbación en forma de edema ou ascite, o uso de líquido e sal pode e debe reducirse. Ademais, paga a pena compensar a falta de potasio no corpo do paciente introducindo pasas, figos, dátiles e ameixas na dieta.
- Con estreñimiento, será importante o consumo de remolacha, ameixa, cenoria, albaricoque, mel, kefir e leite.
- No caso dunha afección aguda, o paciente é transferido a hidratos de carbono, froitas e verduras lixeiras, así como a unha cantidade suficiente de líquido. Con mellora, pode engadir queixo cottage ralado en graxa, sopas lixeiras, leite á dieta.
A diabetes mellitus é unha enfermidade na que o páncreas está perturbado. Este organismo é o responsable do proceso de metabolismo e descomposición da glicosa.
A enfermidade ten moitas veces un carácter hereditario, pero hai unha serie de factores que aumentan o risco do seu desenvolvemento. Trátase de alcoholismo, dieta pobre, obesidade. Todas estas adiccións tamén poden causar cirrosis.
Polo tanto, a diabetes e a cirrosis son conceptos interrelacionados. Pero, como afecta a hiperglucemia crónica ao fígado?
Recoméndase que a enfermidade presentada no sistema hepático comece canto antes. O tratamento integral non só conseguirá mellorar, senón incluso minimizar a probabilidade de complicacións.

Unha dieta para cirrosis e diabetes forma parte dun curso de rehabilitación. Unha nutrición adecuada non só mellora o estado dos órganos internos, senón que tamén ten un efecto positivo no azucre no sangue, así como na estabilización do peso.
Unha regra importante debe considerarse para limitar a graxa e o sal, de xeito que o corpo recibirá todas as substancias necesarias sen danar o fígado. Recoméndase comer comida de cinco a seis veces, dividindo porcións en igual cantidade. A nutrición dietética baséase na utilización dos seguintes tipos de alimentos e pratos:
- o pan gris ou branco de onte,
- salchicha fervida,
- sopas de leite, vexetais sen graxa,
- marisco (magro),
- froitas (frescas e secas),
- Repostos non comestibles recheos de mazás, queixo, peixe,
- carne con contido mínimo de graxa (pavo, carne, coello, polo),
- pasta e cereais,
- verduras fervidas ou frescas,
- produtos lácteos baixos en graxa.
Tamén se permite usar unha pequena cantidade de certas categorías de doces (marmelada, non bombóns, mel). Das bebidas son a prioridade as froitas, as compotas de froita e o té. Pódense comer vexetais e manteiga, pero en pouca cantidade. Pódese usar pilaf e repolo recheo con carnes magras e 1 ovo fervido ao día.
Falar dunha enfermidade diabética en fase de agravamento e desenvolver ascites, así como inchazo, preste atención á limitación de sal e auga. Ademais, a deficiencia de potasio debería eliminarse introducindo froitos secos (datas, ameixas, figos e pasas) no menú.
Con estreñimiento, será útil o leite, a remolacha, o mel, o kefir, os albaricoques e as cenorias. Na cirrosis aguda tamén se indican verduras e froitas. Despois de que a afección se estabilice un pouco de queixo cottage non graxo, os nomes de leite e as sopas lixeiras introdúcense sistemáticamente na dieta.
Por suposto, en enfermidades como a diabetes e a cirrosis, debes cambiar de dieta inmediatamente. O noso artigo ofrécelle unha dieta única, grazas á cal se librará de enfermidades no menor tempo posible.
Ademais, grazas a unha dieta especial para o tratamento da diabetes e a cirrosis, non só mellorarás a túa saúde, senón que tamén podes perder peso de forma eficaz. Lea máis sobre os principios da dieta cun menú aproximado e receitas, ver máis abaixo.
Antes de ser tratado por diabetes e cirrosis cunha dieta, vexamos o que, de feito, tales enfermidades aparecen no noso corpo.
Causas da cirrosis hepática:
- a presenza de infeccións ou virus,
- bebida excesiva
- falta de proteínas e vitaminas no corpo,
- envelenamento con produtos químicos contidos na maioría dos produtos,
- uso excesivo de medicamentos
- a presenza de pedras na vesícula biliar ou nos riles,
- a presenza de tumores benignos,
- ganglios linfáticos ampliados,
- cicatrices no corpo despois da cirurxía,
- inflamación do sistema biliar,
- predisposición por herdanza xenética
- a presenza de "parásitos" no corpo.
Ademais, enfermidades como a hemocromatosis, a enfermidade de Wilson-Konovalov, a tirosinose, a glicogénese e unha cantidade insuficiente de alfa1-antitripsina no organismo contribúen ao desenvolvemento da cirrosis.
Agora recorremos directamente ao estudo das posibles causas da diabetes:
- herdanza
- frecuentes situacións estresantes
- estilo de vida sedentario
- enfermidades crónicas do páncreas, fígado ou riles,
- insuficiencia vascular
- hipertensión arterial
- tomando hormonas esteroides
- inmunidade reducida
- obesidade.
O obxectivo da terapia para a cirrosis, que se desenvolveu no contexto da diabetes tipo 2, é eliminar ou alomenos debilitar os factores que contribúen ao inicio das enfermidades. Con este fin, débense abandonar as drogas hepatotóxicas, reducirse o peso corporal e corrixir a hiperlipidemia e a hiperglicemia.
Inicialmente, o tratamento está dirixido a reducir o peso aumentando a actividade física. Así, a través do exercicio, pode aumentar o nivel periférico de susceptibilidade á insulina e reducir significativamente a esteatosis hepática.
Non obstante, está prohibida a forte perda de peso da diabetes. Despois de todo, isto pode contribuír ao desenvolvemento de necrose, fibrose ou proceso inflamatorio. O tratamento de tales enfermidades realízase por separado. Polo tanto, unha semana non podes perder máis de 1,5 kg.
Cómpre lembrar que os diabéticos con enfermidades hepáticas non compensadas deben reducir a dosificación de insulina. Despois, o nivel de procesamento hormonal e de gluconeoxénese redúcese.Pero os pacientes con función hepática desestabilizada, pola contra, poden precisar máis insulina.
Para protexer, limpar e restaurar as células do fígado, o médico adoita prescribir hepatoprotectores. Estes medicamentos inclúen Hepa-Merz, Essentiale, Hepatofalk e Heptral.
No caso de steatohepatite e steatosis, indícanse axentes baseados no ácido ursodeoxicólico. O ursosán pertence aos fármacos deste grupo, que ten un efecto protector e antiinflamatorio e normaliza a saída da bilis. O vídeo neste artigo contará. como a diabetes pode afectar o fígado.
A causa da colelitiasis é o abuso de alimentos ricos en graxas e colesterol. A terapia dietética é un tratamento adicional eficaz. Neste artigo falaremos das características da dieta das pedras na vesícula biliar e da dieta despois da súa eliminación.
Composición de nutrientes
Con cirrosis do fígado, a dieta debe ser completa, é dicir, ter todos os macro e micronutrientes necesarios na composición:
- proteínas (80 g),
- graxas (80 g),
- carbohidratos (350-400 g),
- vitaminas
- oligoelementos.
As proteínas proporcionan ao corpo material - aminoácidos implicados nos procesos de construción de tecidos, incluído o hepático. Os alimentos proteicos inclúen alimentos de animais (55%) e vexetais.
Os alimentos que conteñen graxa provocan unha sensación de plenitude, facilitan a absorción de vitaminas A, E, D, K.
- Das graxas animais, é preferible empregar manteiga e as máis refractarias como o cordeiro, a carne de porco e a carne de vacún serían máis razoables para eliminar o máis indixíbel posible.
- Os aceites vexetais, que representan ata o 30% de todas as graxas dietéticas consumidas diariamente, por exemplo, xirasol, oliva, millo (especialmente non refinado), melloran a formación de bilis e excreción biliar, ademais de ter un efecto antioxidante, tendo vitamina E na súa composición e teñen un efecto laxante.
Os carbohidratos, incluídos facilmente dixeribles (ata un 20%), deben consumirse nunha cantidade que satisfaga as necesidades. Estes poden ser exprimidos zumes a base de froitas e bagas, marmelada, infusións de froitos secos, café con adición de leite, azucre, té frouxo con mel, limón, marmelada, bebidas de froitas e outros. Con hidratos de carbono, conséguese a maior parte do valor nutritivo diario dos alimentos.

As vitaminas e minerais deben estar sempre presentes nos alimentos para toda a actividade do corpo.
Os pacientes con cirrosis do fígado caracterízanse pola súa deficiencia, especialmente os solubles en graxa, debido ao deterioro da dixestión e asimilación. A dieta tamén debe incluír antioxidantes micronutrientes (cinc, selenio).
Propiedades físicas dos alimentos:
- Tomo. Unha única porción de nutrición terapéutica debe ser pequena, proporcionando unha dixestión máis completa.
- Coherencia A consistencia dos alimentos é común, só se limpan os pratos de produtos cárnicos vexetalos e vexetais ricos en fibra dietética.
- Temperatura O réxime de temperatura dos alimentos debe ser cómodo. A temperatura recomendada dos alimentos non é inferior a 15 nin superior a 60 graos centígrados.
Menú para produtos permitidos para cirrosis hepática
O menú para a cirrosis do fígado inclúe necesariamente os seguintes compoñentes que están permitidos para o seu uso:
- produtos de panadaría a base de trigo e / ou fariña de centeo, así como produtos alimenticios elaborados a partir dela, secos, é dicir, cocidos onte,
- sopas preparadas a base de caldos pelados de verduras, cereais, pastas, sopas de leite,
- aves de curral (polo, pavo) sen graxa e pel, carne vermella (tenreira magra, tenreira, coello, cordeiro),
- peixe branco (bacallau, hadas, pescada, pollo),
- produtos lácteos baixos en graxa e baixo contido en ácidos - leite, kefir, bifidoc, queixo ("Adygea", queixo feta, queixo feta), queixo cottage,
- ovos (non superior a 1 xema por día), proteínas con moderación, ademais, fervidas suavemente ou fervidas nunha tortilla,
- cereais, pasta,
- diferentes tipos de verduras, froitas e bagas, baixo ácido, froitos secos,
- doces a base de mermelada, marmelada, melocotóns, melicotas, mel, doces sen chocolate, galletas de avea,
- salsas elaboradas con produtos lácteos, verduras, salsa de froitas,
- especias, especias - eneldo, perejil, vainilla, canela,
- bebidas - té lixeiramente elaborado, que pode ser edulcorado con azucre, mel, café de leite non concentrado, zumes recén espremidos, compotas, xaropes, decoccións, marmelada.
Non se debe usar no menú
Con cirrosis hepática, non se deben usar os seguintes ingredientes nos alimentos:
- hoxe, pan recientemente cocido, pastelería, filloas, rosquillas,
- caldos concentrados de carne, peixe, cogomelos,
- carne de variedades de aves graxas - pato, oca,
- carnes altas en graxa, comidas,
- graxa de porco, margarina dura,
- salchichas, paté, touciño,
- peixe oleoso, produtos baseados nel (conservas), afumado, salgado, caviar, camarón, cangrexo, calamar,
- queixo con alto contido en graxa (30% e superior) e queixo, produtos procesados, afumados, afumados,
- ovos cocidos fritindo, fervendo duro,
- legumes (soia, lentellas, feixóns, chícharos, garavanzos, cacahuetes),
- rabanetes sokogonny, cebolas, allos, verduras conservas en conserva, froitas e bagas de alta acidez,
- pratos de chocolate, nata, xeados,
- especias de mostaza, pementa negra e vermella,
- café negro, cacao, líquidos con alcohol.
Recoméndase reducir o uso de produtos lácteos con alto contido en graxa (nata, leite cocido fermentado, leite integral).
Características de cociña
É necesario limitar o exceso de tratamento térmico dos pratos, porque se sabe que tal método de cociña, como a fritura, contribúe á formación de produtos tóxicos de graxas oxidadas que afectan negativamente o fígado.
Use receitas para cociñar alimentos fervéndoo ou cociñalo no forno, na grella, raramente podes guisar. Recoméndase non pasar a fariña e as verduras.
Causas da hepatite na diabetes
É case imposible contraer hepatite na vida cotiá. A causa da enfermidade para diabéticos é unha infección viral a través do sangue doutra persoa - seca ou fresca -.
durante as manipulacións con xeringas para a introdución de insulina no hospital. O virus sobrevive a temperatura ambiente de 4 días a semana.
Na maioría dos casos, hai diabéticos en risco que non poden prescindir de inxeccións (hipoglucemia tipo 1). Ademais, moitos virus - patóxenos - conviven constantemente no corpo humano.
E no fondo dunha diminución da inmunidade na diabetes mellitus por inxeccións constantes de insulina, a hepatite B, C, D fanse activas e en diabéticos moitas veces con máis frecuencia (ata 10) que noutras.
Normas para preparar un menú de tratamento para pacientes en fase aguda
Os períodos difíciles na vida dos pacientes con hepatite C convértense en momentos de exacerbación da enfermidade. Nestes períodos, asignaselles unha dieta especial suave nº 5A.
Este sistema alimentario redúcese a unha diminución da inxestión de substancias graxas (non máis de 70 gramos por día) e sal (non máis de 7 gramos por día). A dieta diaria de proteínas é de 80 gramos e de carbohidratos - 350.
A inxestión total de calorías non debe superar as 2400-2500 calorías diarias.
A dieta nº 5A implica unha nutrición fraccionada nun calendario claro. Toda a comida é mellor ou cocida ao vapor ao xeito tradicional. Débese limpar en estado puré, esmagado mecanicamente. Durante a dieta, necesitas tomar auga e bebidas de forma natural: zumes recentemente espremidos, decoccións, marmelada, froita guisada. Pódese usar con agravación da hepatite:
- sopas a base de verduras, cereais,
- trigo mouro, arroz, fariña de avea,
- produtos lácteos con poucas graxas: quefir, queixo, iogur,
- vexetais: cocido e picado,
- bagas, froitas (non ácidas).
Está prohibido usar con agravación da hepatite:
- peixe, carne,
- pratos salgados, enlatados, afumados,
- caldos graxos
- alimentos graxos lácteos
- refresco
- cocer, cocer,
- té forte, café,
- especias, especias,
- alcol
- allo, cebola, rábano, rábano,
- doces.
Co inicio da descompensación, a función hepática queda completamente deteriorada. Por mor da morte celular masiva, o órgano deixa de realizar a tarefa principal e as toxinas entran no corpo, as complicacións desenvólvense.
A dieta con cirrosis do fígado con ascite require a exclusión completa de proteínas da dieta diaria, está prohibido estrictamente salar alimentos. Un aumento do contido de amoníaco no tecido nervioso leva a unha complicación grave: coma hepático.
A corrección da dieta de cirrosis e diabetes require un seguimento constante. A redución de hidratos de carbono no menú pode agravar o curso da enfermidade concomitante. Apoiar a un paciente con diabetes require un cálculo estrito da inxestión de carbohidratos.
Con ascite, é preciso limitar o fluxo de fluídos ao corpo. A gota do abdome é un sinal de alta presión no sistema venoso. O exceso de auga será empuxado á cavidade abdominal, aumentando o estrés. A nutrición fraccionada con cirrosis do fígado con alimento triturado con ascites sería a elección correcta para as complicacións.
A influencia da diabetes no desenvolvemento da cirrosis
En primeiro lugar, o consumo excesivo de alimentos graxos afecta non só o páncreas, senón tamén o fígado.
Estes corpos vense obrigados a traballar con toda forza, despois de que un tempo deixan de facer fronte á súa función, esgotan os seus recursos.
O principal factor destrutivo é a glicosa, que non é completamente procesada. Os carbohidratos non procesados convértense en graxas e o ciclo repítese unha e outra vez.
O exceso de graxa leva ao desenvolvemento de hepatose graxa. O fígado atravesa as seguintes etapas do proceso patolóxico:
A acumulación de graxa no fígado leva á destrución de hepatocitos e, ao cabo dun tempo, ao desenvolvemento da inflamación. Isto débese á acción do colesterol, lipoproteínas de alta e baixa densidade, triglicéridos.

A súa acumulación en galletas chámase steatosis, e a reacción inflamatoria debida á exposición a estas substancias chámase steatohepatite.
Entón os hepatocitos destruídos comezan a ser substituídos por tecido fibroso e logo desenvólvese a cirrosis hepática.
Debido a que as graxas se acumulan e non se procesan completamente no fígado, distribúense por todo o corpo. Isto leva á aterosclerose: a deposición de colesterol nos vasos sanguíneos, un subministro de sangue deteriorado para o corazón, o cerebro.
Pode producirse ataques cardíacos e golpes. Ademais, as graxas entran no propio páncreas, o que contribúe á progresión da diabetes.
Todos estes procesos prodúcense se non existe un tratamento adecuado para a diabetes.
Se segues unha dieta, tome medicamentos para a redución de azucre ou insulina, se é necesario, manteña polo menos o nivel mínimo de actividade física, a persoa enferma pode vivir moito tempo sen complicacións.
Receitas para a hepatite C crónica e tóxica
As receitas para preparar pratos das dietas nº 5 e nº 5A distínguense pola sinxeleza da preparación e a dispoñibilidade de ingredientes. Os pratos da dieta para a hepatite C son saborosos, nutritivos, contribúen á recuperación máis rápida despois da agravación da hepatite. Ofrecemos varias receitas de dieta que vostede e os seus seres queridos comerán con pracer.
Sopa de cebada dietética de perlas
- cebada - 90 g
- cenorias - 150 g
- patacas - 0,3 kg
- crema azedo - 90 g,
- manteiga - 20 g,
- verdes - 30 g.
- Ordena, aclara a cebada e cociña tres horas.
- Cortar as cenorias e as patacas, cociñar ata que estean tendras.
- Engade o cereal ás verduras, o sal.
- Poña crema de leite e manteiga na sopa rematada.
- Adorne a sopa con herbas.
Sopa de fideos de leite
- fariña - 0,2 kg
- ovo - 1 peza,
- manteiga - 20 g,
- azucre - 2 culleres de sopa.,
- leite - 0,4 l.
- Engadir auga (10 gramos) á fariña, ovo - mesturar os ingredientes, amasar a masa.
- Rodámolo, seco, cortado en fideos.
- Ferva en auga fervendo durante 10 minutos.
- Despeje os fideos acabados con leite, engade manteiga.
Chuletas de vapor
- carne (carne con pouca graxa) - 400 g,
- pan branco - 60 g
- manteiga - unha culler de sopa,
- o sal é un pequeno pincho
- auga - 15 g.
As receitas para cociñar a dieta nº 5 son sinxelas, así como a dispoñibilidade de ingredientes. A maioría deles cociñan cocinando clásicamente, coidando, cocendo ao vapor ou cocendo.
Indicacións xerais para alimentos con cirrosis
En todos os casos, recoméndase que os pacientes beban: auga purificada sen gas e edulcorantes, tés con follas débiles de té, decoccións de herbas e froitas frescas, compotas (preferentemente sen azucre, pero é posible por recomendación dun médico). A bebida debe estar en pequenas doses, para non reter auga no corpo e permitir que o fígado e os riles a eliminen con seguridade. Entre os principais produtos podemos distinguir:
- Pan branco e negro.
- As galletas non están feitas de masa de manteiga.
- Confitura e mel (só despois de discutir a posibilidade de uso e cantidade cun médico).
- Mousses, budinos e marmelada de froitas.
Debe observarse estrictamente a dieta para a cirrosis do fígado, que di que alimentos poden consumirse e cales non. Lembre que con calquera forma da enfermidade, está prohibido usar sal e calquera alcol, incluso nas doses máis pequenas.
O único menos de tal nutrición é que hai que seguilo durante moito tempo. Por regra xeral, a dieta dura varios meses. Para obter os resultados desexados, terá que adherirse a unha dieta terapéutica durante moito tempo.
Esta dieta non ten contraindicacións, pero isto non significa que o paciente poida prescribirse tal dieta. Primeiro debe consultar a un médico: son posibles emendas adicionais do menú.
Táboa de dieta número 5
Con cirrosis, preséntase unha táboa de dieta médica 5 segundo Pevzner, que xunto coa toma de medicamentos axuda a restaurar a estrutura das células do fígado e retarda a inflamación dos órganos no futuro.
Os principios básicos da dieta 5 para a cirrosis:
- Unha dieta equilibrada, que inclúe proteínas (90 gramos por día), graxas (90 gramos por día) e carbohidratos (350 gramos).
- Nutrición fraccional. Debe comer con cirrosis do fígado a miúdo, polo menos 5-6 veces ao día, en pequenas porcións,
- A cantidade total de alimentos consumidos ao día non debe superar os 3 quilogramos ou 2800 kcal,
- Pratos con cirrose do fígado deben consumirse só de forma cálida. Comidas quentes e frías excluídas da dieta,
- A comida non debe ser sólida. A carne debe pasar por unha picadora de carne e logo cociñar pratos. O porridge e o puré de patacas deben diluirse con auga ou leite.
- A cociña está excluída. Os pratos poden ser fervidos, cocidos, cocidos ao vapor, menos frecuentemente cocidos.
- Son necesarias verduras (excluídas cenorias, repolo, pepinos e tomates)
- Os ovos durante a dieta para cirrosis do fígado consúmense só fervidos e non máis que 1 peza por día. Ao facer tortillas, só se usa proteína.
- A cantidade de sal consumida debe reducirse a 8 gramos por día.
- A cea debe ser baixa en calor durante unha dieta con cirrosis. Antes de ir para a cama, pódese tomar un vaso de leite azedo de pouca graxa (kefir, leite cocido fermentado, iogur).
- Durante o día necesitas beber moitos líquidos, polo menos 2 litros de auga limpa sen gas. Permitido: decoccións de bagas e herbas, tés débiles, marmelada, froitas guisadas.
Cando é nomeado
Unha dieta para cirrosis con ascite (enfermidade na que se acumula fluído na cavidade abdominal) implica unha restrición na dieta de sal e fluído. Recoméndase excluír completamente a sal da dieta e reducir a cantidade de líquido consumido a 1 litro por día.
Con cirrosis biliar do fígado (enfermidade que tomou unha forma crónica), recoméndase adherirse á dieta terapéutica Táboa nº 5 segundo M. I. Pevzner. As proteínas e carbohidratos deben prevalecer na dieta e a cantidade de graxa consumida redúcese nun 30%. O contido calórico da dieta diaria para cirrosis debe variar entre 2500 - 3000 Kcal.
Con cirrosis do fígado en fase de descompensación, prodúcense perturbacións na neutralización do amoníaco. Con esta enfermidade, o menú da dieta reduce drásticamente a inxestión de proteínas a 20 gramos por día. Se durante moito tempo seguindo a dieta médica Táboa 5 segundo Pevzner non hai dinámicas positivas, entón os produtos proteicos da dieta deben eliminarse completamente.
A dieta con cirrosis e hepatite C está equilibrada de tal xeito que a relación de proteínas, graxas e hidratos de carbono debe ser de 1: 1: 4. O 60% da inxestión proteica diaria debe ser de orixe animal. O 20% da cantidade total de graxa destínase a vexetais, que contén ácidos graxos poliinsaturados.
A dieta para cirrose hepática e diabetes mellite implica unha exclusión completa da dieta do azucre, aceptable na nutrición médica Táboa nº 5. A nutrición debe estar equilibrada e dirixida a frear o progreso da enfermidade.
É especialmente importante seguir a dieta Táboa nº 5 para a cirrosis do fígado ás mulleres, xa que o curso da enfermidade do sexo xusto é diferente dos homes e adoita ter unha forma máis severa.
Produtos permitidos e prohibidos
Dieta 5 para a cirrosis: alimentos permitidos:
- Carnes baixas en graxa (coello, tenreira, tenreira),
- Variedades de aves de pouca graxa (pavo, polo),
- Peixe baixo en graxa (pescada, lucha, pollock, carpa cruciana),
- Produtos lácteos e leite azedo (queixos sen sal, queixo cottage, kefir, crema azedo),
- Vexetais (calabacín, patacas, pepinos, tomates, cenorias),
- Pan seco (centeo, gran integral),
- Pasta de trigo duro,
- Froitas e froitos,
- Cereais e cereais
- Ovos (non máis dun 1 por día),
- Melmelada, mermelada, mazmorra
- Azucre
- Sal (non superior a 7-8 gramos por día).
Cando se producen cirrosis e ascites, a dieta exclúe o consumo de produtos de panadaría frescos, sal, carne cun alto contido en graxas, desechos, embutidos, borscht, caldos obtidos a base de carne ou caldo de peixe. Ao mesmo tempo, podes comer carne de polo e coello. Outras características da dieta inclúen:
- Cociñar caldos a base de polo,
- Consumindo só sopas de puré
- Comer peixe cocido nunha dobre caldeira.
Non é desexable incluír produtos lácteos graxos, salsas quentes e salgadas, leguminosas, repolo, sorrel, rabanetes, allo, cogomelos, cebolas, nabos na dieta.
A nutrición adecuada e a estricta adhesión á dieta no tratamento das exacerbacións da hepatite, así como durante a remisión, son cruciais para eliminar os síntomas da enfermidade. Se non segues unha dieta, será difícil transferir a hepatite ao estadio de remisión. Cales son os principios dunha alimentación adecuada para a hepatite C e a cirrosis, consulte o vídeo.
Se o paciente sofre de hepatite C durante moitos anos, a súa nutrición debería normalizarse estrictamente. Moitos pratos terán que ser abandonados, e algúns deberán converterse en obrigatorios no menú.
Características da dieta para a hepatite C crónica:
- Os pratos de leite están permitidos na dieta dun paciente con hepatite C, é especialmente útil comer casetas de queixo cottage ou simplemente queixo cottage.
- Asegúrese de incluír cereais en leite ou auga coa adición de froitos secos e sementes na dieta.
- Os pratos que conteñan ovos deben limitarse na dieta. Non consume máis dunha tortilla de proteína ao día. Non se recomenda en absoluto os ovos fervidos.
- A pasta está permitida, pero engadirlles ensaladas vexetais ou caviar de berenxena.
- É útil para asar vexetais no forno.
- Permítense mousse e marmelada elaboradas con froitas de tempada.
- Un gran prato principal será a carne branca ao vapor.
- As sopas deben ser elixidas vexetarianas, a base de caldo de verduras.
- Están permitidos embutidos sen graxa, como o doutor, así como salchichas de vacún.
- Os pratos de peixe serán útiles se escolle peixe de variedades con pouca graxa: bacallau, lucio, carpa e outros.
Rexeitar o período de tratamento é de verduras picantes, sorrel, rábano, allo e cebola. Os aceites esenciais destes produtos afectan negativamente a función hepática.Evite mazás verdes e froitos non maduros. Os queixos afilados e o queixo azul están estrictamente prohibidos para os pacientes con hepatite C. Tamén están prohibidos bolos con crema, bolos, chocolate e doces de azucre. Os pacientes con hepatite C teñen bastante dificultades para sobrevivir aos estadios agudos da enfermidade. Para este período, asignaselles unha dieta especial desenvolvida por médicos e nutricionistas na dieta número 5. Con esta dieta obsérvase un efecto positivo do tratamento, os pacientes pasan do estadio agudo da hepatite C á remisión.
Os principios básicos da dieta:
- O consumo de graxas redúcese (non máis de 70 gramos por día).
- O consumo de sal redúcese (non máis que 7-8 gramos por día).
- A dieta diaria de proteínas é de 80 gramos.
- A dieta de carbohidratos é de 350 gramos.
- As calorías ao día non deben superar as 2400-2500 calorías.
En cumprimento da dieta nº 5 para a hepatite C, é importante comprender que é mellor que o paciente coma menos, pero máis a miúdo. Polo tanto, as comidas deben ser trituradas. Tamén cómpre desenvolver un calendario claro de almorzo, xantar e cea. Toda a comida debe ser cocida ao vapor ou cociñada ao xeito tradicional, así como moler mecánicamente a estado puré.
Os pratos principais da dieta nº 5: sopas de verduras, cereais, verduras fervidas. A partir de bebidas permitidas xelatina, froitas guisadas, zume acabado de exprimir
Os dietistas elaboraron un menú de dieta contra a hepatite C para todos os días da semana. No seu contido, o menú de dieta nº 5 aseméllase ao sistema nutricional das persoas con diabetes e pancreatite.
Que dieta para a cirrosis axuda a afrontar a enfermidade, unha pregunta que interesa a moitas persoas que se preocupan pola súa propia saúde. A dieta número 5, compilada polo doutor Pevzner, considérase a máis adecuada para pacientes con patoloxía do fígado e do tracto biliar.
A dieta 5 limita a inxestión por parte de pacientes de alimentos ricos en colesterol e graxas, pero ao mesmo tempo proporciona un contido calórico suficiente para o metabolismo enerxético. A parte principal da dieta consiste en froitas e verduras, os alimentos fritos están estrictamente prohibidos.
Enfermidades para as que se utiliza a dieta 5:
- Con hepatite C e B despois dun período agudo.
- Inflamación crónica da vesícula biliar.
- Dexeneración fibrosa do fígado.
- Insuficiencia hepática.
- Colecistecolangite crónica.
- Coa formación de pedras no sistema biliar.
O obxectivo da dieta para cirrosis hepática e hepatite é reducir a carga dos órganos e restaurar a función biliar deteriorada. A saturación dos alimentos conséguese aumentando os carbohidratos na dieta.
En total, hai dúas formas da enfermidade: compensada e descompensada. Cada un deles implica un enfoque especial para o tratamento e un menú específico.
Con cirrosis compensada, o paciente necesita obter o máximo de proteínas dos alimentos. Esta enzima contén aminoácidos e compoñentes que axudan a restaurar as células do fígado, melloran a súa función.
Os alimentos ricos en proteína que podes e debes comer:
- Cuajada.
- Leite e kefir.
- Carne de vaca.
- Peixe baixo en graxa, marisco.
- Mill, avena e trigo mouro.
- Branco de ovo.
Todos eles son especialmente importantes se a cirrosis se desenvolveu no contexto dunha dieta completamente desequilibrada, a maioría das veces causada polo alcoholismo. Non obstante, estes produtos só se poden comer baixo a forma tratada con auga e vapor (excepto quefir e queixo cottage). A nutrición para a cirrosis debe ser regular.
Os verdes son moi útiles para enfermidades do fígado, pero terán que excluírse da dieta os rabanetes, rabanetes, allos e cebolas, xa que os aceites esenciais contidos nestas plantas afectan negativamente o proceso de recuperación. Ademais, o allo, os rábanos e as cebolas irritan o tracto dixestivo, facendo que o fígado traballo máis duro.
Con cirrosis descompensada, a proteína na dieta debe minimizarse. Co curso normal da enfermidade, permíteselles consumir 20-30 gramos de proteína ao día. Se, con tal menú, a condición non mellora, debería eliminarse totalmente a proteína.
A forma descompensada é a incapacidade do fígado para neutralizar o amoníaco, nese caso, como no estado precompático, a proteína é limitada. A dieta para a cirrosis desta forma prevé a restrición de produtos como carne, leite, ovos.
As graxas con esta forma tamén son limitadas (ata 90 gramos por día). Deben ser de orixe vexetal.
Podes comer calquera verdura, pero asegúrate de incluír no menú:
Estes produtos non supoñen unha gran carga para o fígado, axudan a eliminar as toxinas do corpo e a limpalo. Con cirrosis descompensada, está prohibido comer cebola, allo e rabanete.
O plan nutricional para esta enfermidade está baseado nos seguintes catro principios.
- A base. Debe estar composto por hidratos de carbono complexos (cereais, pasta de trigo duro, verduras), que proporcionan plenamente todas as necesidades enerxéticas do corpo.
- Proteína As proteínas son o principal material de construción para todas as células do corpo humano, polo que necesitan consumirse ao día polo menos 1 g / kg de peso corporal. A única excepción é a dieta para a cirrosis en fase de descompensación, aquí a cantidade de proteína e sal está limitada á normalización.
- Modo. Coma fraccionadamente, as porcións deben ser pequenas. Os alimentos deben tomarse quentes, excesivamente fríos ou quentes, que poden causar deterioración. É óptimo dividir a dieta diaria en cinco a seis comidas: tres principais e dous a tres lanches.
- Fluído. Ademais da nutrición, o réxime de beber é importante. Recoméndase consumir polo menos 1,5-2 litros de auga pura, decoccións de herbas, bebidas de froitas ao día. Non obstante, unha dieta con cirrosis severa do fígado con ascite debería ter restricións de fluído (non máis dun litro por día).
A dieta non é só unha lista de alimentos que podes comer e que non. O cumprimento da dieta baséase na aplicación de certas recomendacións prescritas polo médico asistente sobre o réxime nutricional e a dieta, as características da preparación dos alimentos, a súa cantidade e composición.
O posible cumprimento destas regras será un "cura", que proporcione os seguintes efectos positivos:
- manter o equilibrio enerxético
- proporcionar material de construción,
- sen crear dificultades adicionais no traballo do órgano que padece.
A hepatite é unha inflamación do fígado. Pode ser aguda e crónica.
1. A comida é fraccionada, 4-5 veces ao día.
- pratos fritos e fríos.
- caldos de cogomelos, peixes e carnes.
- órganos internos dos animais, fígado de peixe.
- xemas que conteñen colesterol (con hepatite, perturba o metabolismo do colesterol).
- carne de vacún, carne de porco, graxas de carneiro, nata, contribuíndo á deposición de graxa no fígado.
- sorrel, espinaca, espárragos que conteñen ácido oxálico.
- alcol, adobos, carnes afumadas, alimentos salgados.
- rábano, allo, ceboliña, fígado molesto.
3. Na dieta para a hepatite, é imprescindible incluír produtos que conteñan substancias lipotrópicas que eviten a obesidade hepática (queixo cottage, carne e peixe magro, avea, fariña de trigo mouro), vitamina A, que mellora a función hepática.
A dieta para a hepatite depende do estadio da enfermidade.
Na hepatite aguda, prescríbese a dieta n.º 5a, cuxa principal condición é o fervido e os alimentos ao vapor en forma de puré.
A dieta nº 5a prescríbese durante 2-6 semanas.
Unha dieta para a hepatite aguda debe proporcionar paz do fígado e aforro dos órganos dixestivos (mecánicos e químicos).
Na dieta nº 5a, a cantidade de graxa está limitada a 70-75g, e a cantidade de proteínas e hidratos de carbono queda dentro da norma fisiolóxica, a cantidade de líquido libre aumenta ata 2-2,5 l, recoméndase tomar alimentos con frecuencia en pequenas porcións.
En hepatite aguda grave, os días de xexún son prescritos: quefir de requeixo, froita, arroz-compota.
Dieta para a hepatite aguda con receitas máis ...
Despois de 3-6 semanas, a falta de complicacións, os pacientes terán unha dieta nº 5 que se debe seguir durante 6-12 meses.
Na hepatite crónica prescríbese unha dieta n.º 5, na que se permiten os mesmos produtos que coa dieta nº 5a, os alimentos non se limpan, agás as carnes vexetais e as verduras que conteñen fibra grosa, e ademais de ferver, os alimentos poden cociñarse de forma cocida.
Dieta para a hepatite crónica con receitas ...
Con agravamento da hepatite crónica, indícase a dieta nº 5a.
- sopas de verduras con cereais, leite, froita, borste vexetariano,
carne sen graxa, peixe,
- ata 1 xema por día,
- varias hortalizas (o procesamento depende da dieta), excepto como está excluído,
- varias froitas doces e bagas, bebidas de froitas, zumes, marmelada,
- aceite vexetal cremoso e refinado,
A continuación móstranse as receitas recomendadas por nutricionistas para unha dieta para hepatite aguda e crónica.
Sopas Pratos de cereais Pratos de carne e aves
Ensaladas Pratos con verduras Pratos e mariscos
Salsas Pratos de queixo cottage e ovos Cocido, doces
Diabetes e enfermidades hepáticas graxas
Vyalov Sergey Sergeevich
Candidato de Ciencias Médicas,
Centro Médico Europeo
gastroenterólogo-hepatólogo do Centro Médico Europeo,
Membro da American Gastroenterological Association (AGA),
membro da Sociedade Europea para o Estudo do Hígado (EASL),
Membro da Asociación Gastroenterolóxica Rusa (RGA),
Membro da Sociedade Rusa para o Estudo do Hígado (ROPIP).
Que é a diabetes?
Os nosos lectores usaron con éxito Leviron Duo para o tratamento do fígado. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A diabetes mellitus é unha enfermidade asociada a unha violación dunha das funcións do páncreas, a saber, a regulación do nivel de azucre (glicosa) no sangue. Esta é a mesma situación en que o páncreas e as substancias reguladoras secretadas por el non poden facer fronte á carga que lles é imposta.
Que fai o páncreas no corpo?
O páncreas consta de 2 partes situadas unha dentro da outra. Unha das partes que coñecemos mellor ten unha función dixestiva. Segreta varias substancias - enzimas que dixeren principalmente graxas e hidratos de carbono. Unha violación desta función do páncreas, asociada á súa inflamación e unha diminución da produción de encimas, chámase pancreatite. É aguda e crónica. Non obstante, no contexto da diabetes, isto nos interesa pouco.
Outra parte do páncreas, localizada na forma dos chamados illotes de Langerhans, libera un gran número de substancias reguladoras: as hormonas. Algunhas destas hormonas son responsables do crecemento e desenvolvemento do corpo e son máis significativas a unha idade nova. Outra parte das hormonas, de feito, é a responsable de regular o nivel de glicosa no corpo.
Por que necesitamos glicosa?
A glicosa é a principal fonte de enerxía no corpo; todas as células, tecidos e órganos, incluído o cerebro, aliméntanse del. Dado que o valor da glicosa no corpo é extremadamente alto, o corpo mantén a súa cantidade constante no sangue de varias maneiras. Podemos determinar o nivel de glicosa, normalmente a súa concentración no sangue é de 3,5 a 5,5 mmol / l (este rango pode variar en diferentes laboratorios segundo os reactivos que empreguen).
Así, para un funcionamento normal, principalmente o cerebro e outros órganos no sangue, debe manterse unha concentración constante de glicosa. A diminución da súa cantidade chámase hipoglucemia e pode levar a complicacións graves, ata un coma hipoglucémico. O aumento da glicosa chámase hiperglicemia e tamén pode levar ao desenvolvemento de diabetes mellitus, ata complicacións graves do corazón, cerebro, vasos sanguíneos, ata coma hiperglicémica ou hiperosmolar.
Pódese comparar o nivel de glicosa (azucre) no corpo coa cantidade de gasolina no coche. Por exemplo, cando un condutor nota un baixo nivel de gasolina no que o motor está en marcha, diríxese a unha gasolineira e restaura o combustible no depósito.Do mesmo xeito, o corpo, observando un baixo nivel de glicosa, coa axuda do cerebro dinos que comer. O condutor recarga o seu coche con tanto combustible como precisa para chegar á gasolineira seguinte ou ao seu destino. O cerebro tamén dá un sinal de saciedade cando nota o nivel de comida consumida, suficiente ata o seguinte lanche.
Como se desenvolve a diabetes?
Esta enfermidade desenvólvese cando repostamos os nosos corpos en exceso, coa cantidade que el non precisa. Pero, se o condutor verte demasiado combustible no coche, este derrama do tanque de gasolina, creando un risco de incendio non só do coche, senón de toda a gasolineira. Pola contra, unha persoa, enchendo o seu corpo cun exceso de alimentos de alta enerxía, crea un aumento da carga no fígado e no páncreas. Se o exceso de alimentos, principalmente de alta enerxía ricos en carbohidratos e graxas, ocorre de xeito regular, ao final o corpo non soporta esta carga ... Entón desenvólvese pancreatite, diabetes, enfermidade hepática graxa.
Como se relaciona a diabetes co fígado?
Resulta que todo é bastante sinxelo. A nosa circulación sanguínea está disposta de xeito que todas as substancias dixeridas no estómago e os intestinos sexan absorbidos no intestino ao sangue, que posteriormente entra parcialmente no fígado. E ademais dunha elevada carga na parte dixestiva do páncreas, porque debe dixerir todo este volume de alimentos, créase unha alta carga no fígado e na parte reguladora do páncreas.
O fígado debe pasar por todas as graxas do alimento e ten un dano sobre el. O páncreas debe en algún lugar “achegar” todos os hidratos de carbono e glicosa recibidos co alimento porque o seu nivel debe ser estable. Así que o corpo converte o exceso de carbohidratos en graxas e de novo aparece o efecto nocivo das graxas no fígado! E o páncreas está esgotado, obrigado a producir cada vez máis homóns e encimas. Ata certo momento, cando a inflamación se desenvolve nela. E o fígado, danado constantemente, non inflama ata certo punto.
Esteatose hepatica e steatohepatite
Todas as graxas obtidas conteñen colesterol, triglicéridos e varias lipoproteínas. Acumulan no fígado en grandes cantidades, poden destruír as células do fígado e provocar inflamacións. Se o exceso de graxa non pode ser completamente neutralizada polo fígado, a corrente sanguínea é transportada a outros órganos. A deposición de graxas e colesterol nos vasos sanguíneos leva ao desenvolvemento de aterosclerose, provoca aínda máis o desenvolvemento de enfermidades coronarias, ataques cardíacos e golpes. A deposición de graxas e colesterol prexudica o páncreas, perturbando o metabolismo da glicosa e o azucre no corpo, contribuíndo así ao desenvolvemento da diabetes mellitus.
As graxas acumuladas no fígado están expostas a radicais libres e comeza a súa peroxidación. Como resultado, fórmanse formas activas alteradas de substancias que teñen un efecto destrutivo aínda maior sobre o fígado. Activan certas células do fígado (células estelais) e o tecido hepático normal comeza a ser substituído por tecido conectivo. Fibrose do fígado desenvólvese.
Así, todo o conxunto de cambios asociados ao metabolismo das graxas no corpo danan o fígado, dando lugar ao desenvolvemento de:
- esteatosis (acumulación excesiva de graxa no fígado),
- steatohepatite (alteracións inflamatorias no fígado de natureza graxa),
- Fibrosis hepática (formación de tecido conectivo no fígado),
- cirrosis hepática (prexudicadas todas as funcións hepáticas)
Cando e como sospeitar destes cambios?
Primeiro de todo, cómpre comezar a soar a alarma para os que xa están diagnosticados.Este pode ser un dos seguintes diagnósticos: aterosclerose, dislipidemia, enfermidades coronarias, angina pectoris, infarto de miocardio, aterosclerose postinfarcional, hipertensión arterial, hipertensión arterial, diabetes mellitus, tolerancia á glicosa deteriorada, resistencia á insulina, síndrome metabólica,
Se ten un dos diagnósticos anteriores, consulte a un médico para comprobar e supervisar o estado do fígado, así como o nomeamento do tratamento.
Se, como resultado do exame, revelou desviacións dun ou varios parámetros de laboratorio nunha proba de sangue, por exemplo, colesterol elevado, triglicéridos, lipoproteínas, cambios na glicosa ou na hemoglobina glicosilada, así como un aumento dos indicadores que caracterizan a función hepática - AST, ALT, TSH, fosfatase alcalina , nalgúns casos, bilirrubina.
Se o nivel dun ou máis parámetros é elevado, consulte tamén cun médico para aclarar o estado de saúde, realizar máis diagnósticos e prescribir tratamento.
Se ten un ou varios síntomas ou factores de risco para o desenvolvemento de enfermidades, tamén precisa ver un médico para avaliar con máis precisión o risco, determinar a necesidade dun exame e prescribir tratamento. Os factores de risco ou síntomas da síndrome metabólica son o exceso de peso, a cintura alta, o aumento periódico ou constante da presión arterial, o uso de grandes cantidades de alimentos graxos ou fritos, doce, fariña, alcohol.
Que recomendará o médico?
En calquera caso, ante unha enfermidade ou a presenza de indicadores aumentados nas análises ou a presenza de síntomas e factores de risco, é necesario un consello especializado.
Debe contactar con varios especialistas á vez: terapeuta, cardiólogo, endocrinólogo e gastroenterólogo. Se nesta situación interesa o estado do fígado, pode poñerse en contacto cun gastroenterólogo ou hepatólogo.
O médico determinará a gravidade das violacións ou a gravidade da enfermidade, dependendo disto, en caso de necesidade real, nomeará un exame e indicará o que exactamente neste exame será importante para avaliar os riscos.
Antes, despois ou durante o exame, o médico pode prescribir tratamento, isto dependerá da gravidade dos síntomas e trastornos detectados.
A maioría das veces úsanse varios medicamentos para tratar as enfermidades do fígado graxo en combinación coa diabetes mellitus, é dicir, en presenza dunha síndrome metabólica: corrixir a condición do fígado, baixar o colesterol, restaurar a sensibilidade do corpo á glicosa, reducir a presión arterial, reducir o risco de ataques cardíacos e golpes, e algúns outros.
Non é seguro experimentar de forma independente cunha modificación de tratamento ou selección de medicamentos. Consulte un médico para o seu tratamento.
Que drogas se usan para restaurar a función hepática?
Un papel importante no tratamento xoga na redución do exceso de peso, o aumento da actividade física, unha dieta especial con baixo colesterol e hidratos de carbono rápidos, segundo a situación, incluso pode ter que considerar "unidades de pan".
Para o tratamento de enfermidades hepáticas, hai un grupo enteiro de medicamentos chamados hepatoprotectores. No exterior, este grupo de fármacos chámanse citoprotectores. Estas drogas teñen unha natureza e estrutura química diferentes - hai preparacións a base de plantas, preparados de orixe animal, drogas sintéticas. Por suposto, as propiedades destes fármacos son diferentes e úsanse principalmente para diversas enfermidades hepáticas. En situacións difíciles, úsanse varios medicamentos á vez.
Para o tratamento da enfermidade do fígado graxo, normalmente prescríbense preparacións de ácido ursodeoxicólico e fosfolípidos esenciais.Estas drogas reducen a peroxidación dos lípidos, estabilizan e reparan as células do fígado. Debido a isto, o efecto nocivo das graxas e dos radicais libres redúcese, os cambios inflamatorios no fígado, os procesos de formación do tecido conectivo tamén se reducen, como resultado, o desenvolvemento da fibrose e a cirrosis do fígado é máis lento.
As preparacións do ácido ursodeoxicólico (Ursosan) teñen un efecto máis estabilizador sobre as membranas celulares, evitando así a destrución de células do fígado e o desenvolvemento de inflamacións no fígado. O ursosán tamén ten un efecto colerético e aumenta a excreción de colesterol xunto coa bilis. É por iso que o seu uso preferido na síndrome metabólica. Ademais, Ursosan estabiliza os conductos biliares comúns na vesícula biliar e no páncreas, exercendo un efecto beneficioso sobre estes órganos, especialmente importante para a pancreatite.
A enfermidade graxa do fígado, combinada co metabolismo deteriorado do azucre e da glicosa, require o uso de medicamentos adicionais no tratamento.
Este artigo ofrece información limitada sobre métodos e métodos para tratar enfermidades hepáticas. A prudencia require ir ao médico para atopar o réxime de tratamento adecuado.
Cal debe ser a dieta para a hepatite C?
A hepatite C segue a ser unha das enfermidades máis perigosas: pode ser asintomática durante moito tempo. A dieta para a hepatite C e o tratamento adecuado poden proporcionar recuperación ao paciente, pero o proceso é longo e caro. Sen dieta, o éxito no tratamento da hepatite é incerto.

Cal é a dieta para a hepatite C? Que alimentos non se poden consumir? Cal debe ser o menú para a hepatite C?
Que non se pode comer con hepatite C?
 Para o tratamento da hepatite C, a dieta non é desexable, senón un requisito previo. Permite reducir a carga no fígado e outros órganos do sistema dixestivo, dá máis forza e enerxía, reduce a sensación de dor e molestias no hipocondrio correcto. Non podes chamar a unha dieta moi estrita, con todo, hai unha serie de restricións á comida. Na fase de agravamento da enfermidade, estas restricións son lixeiramente maiores.
Para o tratamento da hepatite C, a dieta non é desexable, senón un requisito previo. Permite reducir a carga no fígado e outros órganos do sistema dixestivo, dá máis forza e enerxía, reduce a sensación de dor e molestias no hipocondrio correcto. Non podes chamar a unha dieta moi estrita, con todo, hai unha serie de restricións á comida. Na fase de agravamento da enfermidade, estas restricións son lixeiramente maiores.
Se sucedese que unha persoa enfermou de hepatite, debería rexeitar para sempre produtos como:
- Pratos picantes, condimentos e conservas.
- Alcohol
- Sosa, café elaborado e té, cacao.
- Alimentos afumados e salgados.
- Doces, produtos para masa.
- Carne graxa e peixe graxo.
- Caldos de peixe e carne.
- Maionesa
- Chocolate, xeados.
Ao revisar esta lista, os pacientes adoitan preguntar: que se pode comer se se excluen estes produtos? De feito, coa hepatite podes comer deliciosamente. Esta é unha cuestión de costume. A comida caseira debería ser unha prioridade, xa que é difícil atopar alimentos dietéticos en comedores, cafeterías e restaurantes de comida rápida.
Que podes comer enfermo?
 A dieta para pacientes con hepatite C permite consumir os seguintes produtos:
A dieta para pacientes con hepatite C permite consumir os seguintes produtos:
- Tés de herbas, incluíndo compotas verdes, marmelada.
- Café moi débil con leite ou a chamada bebida do café.
- Lácteos con pouca graxa.
- Carne cocida e peixe de variedades con pouca graxa.
- Froitas e verduras frescas, excepto o rábano, o rábano, a sorrel, o allo e a cebola.
- Ensaladas, guisos e sopas vexetarianas cocidas cunha cantidade mínima de aceite e graxa.
- Todo tipo de cereais cocidos tanto na auga coma no leite.
- Zumes naturais.
- Noces.
- Pan de trigo "Onte".
- Pasta
- Permítese un uso limitado de manteiga con pratos preparados (é importante que o aceite non estea sometido a tratamento térmico).
Para os pacientes con hepatite C, a dieta nº 5 é axeitada. Está prescrito a todos os pacientes que padecen enfermidades do fígado, do tracto biliar e da vesícula biliar.
Dieta para a hepatite C
 Ao tratar a hepatite C, o paciente debe cumprir os seguintes principios de nutrición:
Ao tratar a hepatite C, o paciente debe cumprir os seguintes principios de nutrición:
- A comida faise mellor ao mesmo tempo.
- A comida debe ser fraccionada e consistir en 5-6 comidas.
- A inxestión de calorías non debe superar as 2.500 calorías.
- Están permitidos os seguintes tipos de tratamento térmico dos pratos: cocer, ferver, cocer ao vapor, fritir.
- A comida non debe estar demasiado quente nin demasiado fría; a temperatura ambiente dos alimentos é óptima.
- Durante o día, necesitas beber 1,5-2 litros de auga.
- Para os pacientes con hepatite C, hai un límite na inxestión de sal (non superior a 1 cucharadita por día).
- Recoméndase unha limitación significativa de graxas e carbohidratos.
- Os niveis altos de proteínas e vitaminas son benvidos.
Durante unha exacerbación da enfermidade, recoméndase consumir alimentos de forma purificada: isto facilitará enormemente a súa asimilación e reducirá a carga do órgano enfermo.
O corpo do paciente con hepatite debe recibir a cantidade máxima de nutrientes e vitaminas. Nun primeiro momento, o médico asistente axudará a elaborar o menú, despois o propio paciente ten que facelo. É recomendable pintar inmediatamente o menú durante toda unha semana: é máis sinxelo facer as túas comidas equilibradas e non esquecer os alimentos saudables.
Aquí tes un menú aproximado para o día:
Os nosos lectores usaron con éxito Leviron Duo para o tratamento do fígado. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
- 8.00. Peito fervido, té, pan cunha porción de manteiga.
- 10 h Tortilla de proteína de vapor, caldo de rosehip.
- 13.00. Sopa de fideos de caldo vexetal, carne cocida con patacas fervidas, compota.
- 4 p.m. Queixo de pouca graxa con crema azedo, galleta, té verde.
- 19 h Pollock cocido, puré de remolacha fervida, té con leite.
- 10 h. Kefir baixo en graxa.
Xelea de mazá
Cortar as mazás, pelar, cociñar. Poñelos en puré líquido, elaborar con almidón de pataca e engadir azucre ao gusto.
O que se pode comer con cirrosis do fígado pode ser saboroso, sen esquecer a utilidade. Estas receitas son sinxelas, relativamente baratas. Probe cociñar estes deliciosos deliciosos para nenos. Non o arrepentirás!
Valora e información
É posible copiar os materiais do sitio sen aprobación previa no caso de instalar unha ligazón indexada activa ao noso sitio.
Atención! A información publicada no sitio é exclusivamente informativa e non é unha recomendación para o seu uso. Asegúrese de consultar ao seu médico.
¿É posible comer chucrito?
O chucrut é un produto nacional, o amor dos rusos polo que non se seca. Moitos consideran este prato unha panacea para moitas enfermidades. E coa hepatite C, segundo a maioría, só se pode curar a repolo. Ben, ou o seu zume, que algúns "curadores" recomendan beber cada 3 horas.
Non confies en todas as receitas populares de xeito incondicional. A dieta para a hepatite C elimina o uso de chucrut: contén gran cantidade de sal, é unha fibra áspera, o que pode ser un problema para un tracto dixestivo xa debilitado, provocando fermentación. Pode haber algunhas concesións para este produto se o paciente non pode vivir sen chucrut. Pero isto debería decidilo unicamente o médico asistente.
Para a hepatite C, a dieta debe ser estrita pero equilibrada. A súa observancia é unha condición necesaria para o benestar e o tratamento eficaz. A dieta despois da hepatite, cando a enfermidade se cura, é un compoñente importante da saúde.
Polo tanto, se a hepatite te molesta, debes chegar inmediatamente ás restricións alimentarias.
Dieta para pancreatite e colecistite
A dieta para a colecistite e a pancreatite é moi importante, sen ela nin sequera os medicamentos máis potentes non darán o resultado desexado. A colecistite é unha inflamación da vesícula e dos condutos, moitas veces con presenza de cálculos. É causada polo bloqueo dos conductos biliares e conxestión asociada. Un estilo de vida incorrecto, unha dieta insalubre adoita levar a ela.Pode provocar a propagación do proceso inflamatorio nos órganos veciños, por exemplo, no páncreas. Esta enfermidade chámase pancreatite. Este último pode desenvolverse sen colecistite tamén no contexto da adicción a alimentos e alcohol non saudables. A nutrición xoga un papel decisivo tanto na aparición destas enfermidades como no seu tratamento.
Permitido e prohibido

Que inclúe a dieta para pancreatite e colecistite.
Dez puntos importantes a ter en conta:
- Para abaixo coa alimentación excesiva. Así, a dieta para a colecistite, así como a pancreatite, non implica máis que tres quilogramos de alimentos ao día, e o seu contido total en calorías debería ser duns 2.400 kcal. A auga debe beber polo menos 2,5 litros.
- Por diante están os esquíos. A base debe ser unha dieta proteica e debe reducirse a cantidade de graxa e carbohidratos. Son especialmente perigosos os que conteñen graxa refractaria (cordeiro, pato, oca, carne de porco), así como doces con crema.

- Sen contrastes. A temperatura dos pratos debe ser ambiente ou moderadamente quente, está prohibido o xeado ou o caldo quente.
- Zume en vez de cervexa. As bebidas alcohólicas están prohibidas, en xeral, e a cervexa e o champaña debido ás súas burbullas para tales pacientes son un veleno real.
- A fame non é benvido. Non podes esgotarte con longos descansos entre as comidas. Os pratos deben ser lixeiros, dietéticos, pero altos en calor. A fame é posible só con dor aguda e vómitos.
- O sal está en vermello. Canto máis pequena sexa, mellor. Pero máis que unha cucharadita (para todos os produtos) ao día é imposible.
- Adeus maionesa. Así como salsas salgadas, ketchup. Por exemplo, para que as ensaladas sexan máis saborosas, pode espremer un limón.
- Non hai comida rápida. Cans quentes, queixo picante, noces salgadas, outros produtos instantáneos - tes que prescindir deles.
- Ovos: só fervor suave. E non máis que un ao día. Dous só poden ter forma de tortilla de proteína.
- Doce permitido. Os afeccionados aos doces terán que esquecer os bombóns, o cacao, as tortas. Substitúelos por mel, marmelada, mermelada, soufflé.
Que pode haber no menú e que non:
| Estrictamente prohibido: | Produtos recomendados |
|
|
O xenxibre en grandes doses debido á súa gravidade en tales enfermidades non é desexable, aínda que hai métodos orientais para tratar o páncreas con este condimento. O xenxibre en vinagre é especialmente perigoso. Non experimente con medicina alternativa contigo mesmo, para non provocar un deterioro do benestar. Pero en pequenas doses, pódese engadir xenxibre á comida. Por exemplo, para aumentar o ton dixestivo e reducir o burping, é bo poñer o xenxibre no té.
De froitas, é indesexable comer plátanos, figos, datas, uvas. Aínda que son doces, con tales enfermidades están contraindicadas. As uvas, as datas e os figos e os plátanos poden orixinar excesiva formación de gas e inchacións. As datas secas só son posibles en pequenas cantidades durante o período de remisión.

Non podes beber aceite de peixe nin en forma líquida nin en cápsula. Pode prexudicar especialmente o aceite de peixe na fase aguda de colecistite e pancreatite.
E para os que padecen alerxia, o aceite de peixe pode incluso provocar o desenvolvemento destas doenzas.
A graxa animal só é posible na composición de manteiga, pero en pequenas cantidades. Dos aceites é mellor preferir vexetais: oliva, xirasol, espincho de mar, a partir de sementes de liño.
Pero durante o período de remisión, permítese queixo suave suave e semi-duro como complemento para a pasta. Para enfermidades do páncreas e do tracto biliar, está prohibido comer procesado (moitos aditivos artificiais), queixo duro e afumado. Así como queixo con mofo ou aditivos (herbas, cogomelos).
Primeiro, segundo e sobremesa
Menú de mostra para aqueles que padecen colecistite e pancreatite:
- Os médicos recomendan comer ovo fervido suave ou tortilla de vapor para o almorzo, e gachas con leite, preferiblemente arroz ou trigo mouro, tamén é adecuado "Hércules". Bo pola mañá, produtos lácteos baixos en graxa.

- As ensaladas de verduras raladas son útiles (a remolacha é benvida, a repolo está prohibida!), Podes condimentala cunha pinga de aceite vexetal (por exemplo, de sementes de liño) ou espremer o limón.
- Dende os primeiros pratos, debes preferir as sopas de puré, os caldos nos que non flota a graxa e as sopas de leite.
- Dos segundos pratos, os tipos de carne e peixe non graxos cociñados no forno e unha dobre caldeira, a pasta, as verduras fervidas e asadas, os pratos laterais de pataca de calquera tipo (excepto os fritos) son bos. As albóndegas de carne e peixe ou o peito de pollo serán máis saborosos se, ao cocelo, póñense pementos e allos prohibidos. Entón, o sabor dos pratos será agradable, pero non se farán agudos.
Entre sobremesas pode escoller soufflé, marmelada, tortas sen levadura, unha variedade de froitas doces.
Cal pode ser o menú para estas enfermidades durante unha semana:
| Día da semana | Almorzo | Xantar | Cea |
| Domingo | Porridge de Hércules con leite, té, galletas secas. | Sopa de vexetais, peito de polo cocido, remolacha ralla, rosa salvaxe (caldo). | Pasta, queixo relado, marmelada, zume ou compota. |
| Luns | Ovo fervor suave, té, galletas secas. | Sopa de apio, peixe fervido con ensalada verde, compota ou marmelada. | Pudín de arroz, compota ou marmelada. |
| Martes | Queixos e mel, café, moi diluído con leite. | Sopa de vexetais con arroz, albóndegas, marmelada. | Embutidos con pouca graxa con verduras, té. |
| Mércores | Remolacha ralada con cenoria, peixe cocido, zume. | Caldo con verduras, peito de polo con prato de arroz, rosa salvaxe (caldo). | Cabaza ao forno, marmelada ou compota. |
| Xoves | Chuletas de polo ao vapor e guarnición de pataca, dogrose (caldo). | Sopa con albóndegas, millo con carne ao vapor, xelea. | Embutido de leite con pataca cocida, té. |
| Venres | Pasta, queixo relado, leite. | Noodle, pastel, cenoria cocida, té. | Tortilla de proteína ao vapor, café con moita leite, galleta. |
| Sábado | Cazola de queixo cottage cunha pinga de crema agria, té, mel. | Sopa de puré de pataca, guiso de verduras cunha porción de morcilla fervida, zume. | Polo cocido en papel aluminio con patacas, zume. |
Dado que o dietol nº 5 suxire unha nutrición fraccionada, serán necesarios "lanches" adicionais. Entón, para xantar (aproximadamente ás 11 horas) e unha hora ou dúas antes da cea, podes comer algunhas froitas doces, un puñado de bagas, xelea. E antes de ir para a cama, bebe leite cocido fermentado, kefir, leite, zume.
Cura curativa
Algúns alimentos non só danan aos enfermos, senón que tamén teñen un efecto curativo.
Receitas deliciosas e saudables para reducir os síntomas das enfermidades e diversificar a túa mesa:
- A cabaza ao forno ten tales propiedades dos pratos vexetais e non é difícil cociñala. Divide cun coitelo pola metade, saca as sementes, pousa unha folla de cocción coa polpa cara arriba e leve ao forno a 180 ºC.
- Con pancreatite e colecistite, as sementes de liño son moi útiles. A semente de liño pode ser a base para a marmelada ou a decocción ou o aceite para vestir ensaladas. As sementes de liño eliminan as toxinas e dinamizan o sistema inmunitario. Pero con colecistite e pancreatite, pode tomar sementes de liño e pratos só durante as comidas. A semente de liño non está contraindicada en presenza de cálculos na vesícula e na vesícula.

- As mellores especias son a canela e a cúrcuma.Este último promove a secreción biliar, soporta as células do fígado. A canela tamén estimula os procesos dixestivos, non obstante, debido á súa acción activa, a especia non se debe consumir durante a exacerbación da pancreatite.
- A verza crúa con tales doenzas é prexudicial: causa formación de gas. Pero o chucrut cun mínimo de sal pode ser útil, xa que unha boa fonte de vitamina C no inverno. Se a salmoira é moi forte, lave a repolo con auga fervida. Outros produtos desta familia son os médicos recomendados. Isto é coliflor. Contribúe á saída de bilis. Podes comelo en forma fervida, cocida ao forno, como puré de patacas e soufflé.
- A remolacha é outro vexetal valioso. Unha decocción deste vexetal reduce a dor con colecistite. Unha remolacha cocida cocida e cocida é un marabilloso prato útil da dieta número 5. Non obstante, a remolacha ten contra-indicacións, non se pode comer con gastrite e pedras nos riles, con precaución, con diabetes.
Produtos moi útiles - unha variedade de sementes e noces.
Calquera semente é un verdadeiro almacén de vitaminas e minerais. Especialmente moitos elementos importantes para o páncreas e órganos biliares contén sementes de liño, sementes de plátano, sementes de cabaza.

A droga "Tykveol", prescrita para tales enfermidades, inclúe a semente de cabaza ou, mellor dito, o seu aceite. As noces conteñen bioflavonoides que poden reducir o proceso inflamatorio, así como vitamina E - un excelente antioxidante que fortalece as membranas celulares. Non obstante, cómpre comer froitos secos e sementes.
En primeiro lugar, son demasiado graxas e en excesivas cantidades cargan innecesariamente os órganos dixestivos. En segundo lugar, as noces de almacenamento pódense arredar e isto é perigoso para o páncreas. Ademais, moitas noces, como os cacahuetes, son un alérgeno forte. Tal reacción pode causar un grave ataque de pancreatite. As mellores noces para tales enfermidades son as noces. É bo engadilas ao mel ou usar como condimento para unha variedade de pratos.
Pero cómpre lembrar - o mel e os produtos que poden provocar alerxias. E o limón picado máis fino mesturado con mel sería a mellor receita para o estancamento da bilis. Aínda que limón e froita azedo, a dozura do mel suaviza isto. Debe tomar unha delicia pola mañá, antes do almorzo.
As mellores bebidas que se deben incluír no menú:
| Zumes recén espremidos | A froita e a baga deben diluirse con auga. O zume de pataca e o zume de zanahoria son útiles. Non obstante, se hai enfermidades concomitantes do tracto gastrointestinal, cómpre ter coidado con estes zumes: o primeiro é prexudicial en gastrite con baixa acidez, o segundo con aumento. |
| Decoccións a base de herbas medicinais | Primeiro de todo, é unha dogrose. Unha decocción dos seus froitos ten un efecto bactericida e colerético. O rosehip non será útil con gastrite concomitante. Ademais, o rosehip non se pode consumir durante moito tempo en grandes cantidades - un exceso dos seus compoñentes pode prexudicar o páncreas xa débil. Outras herbas útiles para decoccións e infusións: estigmas de millo, semilla de avea, cardo de leite (semente, herba, raíces), alcachofa, menta. |
A dieta para pancreatite e colecistite debe diferir necesariamente segundo a forma en que se produza a enfermidade.
Así, con agravamento de enfermidades, a fame é útil ata o momento en que a dor desaparece.
Debe insistir en curar as herbas (cardo de leite, rosa, avea) ou beber decoccións delas. Podes engadir mel (un pouco).
O xaxún remátase se hai un descenso da exacerbación. A continuación, pode comer pratos como marmelada, puré de verduras, mingau e pasar gradualmente a unha dieta normal, excluíndo os alimentos prohibidos. Se hai pedras, paga a pena construír comida nos pratos vexetarianos, quitando calquera graxa animal.

 O obxectivo da terapia para a cirrosis, que se desenvolveu no contexto da diabetes tipo 2, é eliminar ou alomenos debilitar os factores que contribúen ao inicio das enfermidades. Con este fin, débense abandonar as drogas hepatotóxicas, reducirse o peso corporal e corrixir a hiperlipidemia e a hiperglicemia.
O obxectivo da terapia para a cirrosis, que se desenvolveu no contexto da diabetes tipo 2, é eliminar ou alomenos debilitar os factores que contribúen ao inicio das enfermidades. Con este fin, débense abandonar as drogas hepatotóxicas, reducirse o peso corporal e corrixir a hiperlipidemia e a hiperglicemia.