Aterosclerose da aorta da arteria coronaria: que é
É bastante posible curar aterosclerose de calquera tipo. Para iso, só debería cumprir un estilo de vida saudable e usar todos os medicamentos necesarios.
Un tipo de enfermidade moi perigoso é a aterosclerose da aorta e as arterias coronarias. A enfermidade está chea de infarto de miocardio, insuficiencia cardíaca, enfermidade coronaria.
A circulación coronaria pode estabilizarse mediante unha terapia conservadora adecuada. Se a placa se presta á calcificación ou causa trombose, indícase a cirurxía.
Patoxénese e causas da enfermidade
Que é a aterosclerose da aorta e as arterias coronarias? Para tratar este problema, recordamos o curso escolar de anatomía. A aorta é un gran vaso sanguíneo orixinado no ventrículo cardíaco esquerdo.
A aorta divídese en dous vasos. A branca superior na medicina chámase aorta torácica, e a inferior - aorta abdominal. As arterias coronarias representan o torrente sanguíneo, que é o responsable do subministro de sangue ao corazón e á rama superior da arteria coronaria.
Decatámolo. Recordemos agora o concepto de aterosclerose. Baixo este termo atópase unha enfermidade na que se depositan placas graxas constituídas por lipoproteínas e ésteres de baixa densidade no interior de arterias e vasos sanguíneos.
Nas fases iniciais, a aterosclerose non se manifesta en absoluto. Inicialmente, unha pequena mancha de graxa fórmase no interior do vaso ou a arteria, o que provoca un proceso inflamatorio. O metabolismo dos lípidos deteriorado leva á parte superior a que a mancha do lípido aumenta gradualmente de tamaño.
 Na fase terminal da aterosclerose, a placa lipídica é susceptible de calcificación, é dicir, que as sales de calcio acumúlanse gradualmente nela. A placa faise máis densa, aumenta o tamaño e restrinxe aínda máis o lumen dos vasos. Como resultado, a circulación sanguínea perturba a zona das cúspulas das válvulas, os feixes do miocardio e os ventrículos.
Na fase terminal da aterosclerose, a placa lipídica é susceptible de calcificación, é dicir, que as sales de calcio acumúlanse gradualmente nela. A placa faise máis densa, aumenta o tamaño e restrinxe aínda máis o lumen dos vasos. Como resultado, a circulación sanguínea perturba a zona das cúspulas das válvulas, os feixes do miocardio e os ventrículos.
Por que se desenvolve a aterosclerose dos vasos aórticos do cerebro e do corazón? Descoñécense as causas exactas da enfermidade. Pero os médicos din que hai unha serie de factores predispostos ao desenvolvemento da enfermidade.
- Gota
- Enfermidade coronaria, hipertensión, outras patoloxías do SVE.
- Diabetes mellitus. As placas ateroscleróticas poden ser o resultado dunha forma dependente da insulina e dunha forma independente da insulina da enfermidade.
- Comer grandes cantidades de graxas animais. O consumo excesivo de doces tamén afecta negativamente ao metabolismo dos lípidos.
- Hipotiroidismo e outras enfermidades da tiroides.
- Estrés, depresión.
- Predisposición (xenética).
- Afiliación masculina
- Menopausa.
- Obesidade
- Malos hábitos. Afectan moi negativamente o traballo do sistema cardiovascular, o alcolismo, as drogodependencias e o tabaquismo.
- Estilo de vida sedentario (falta de exercicio).
- A vellez.
É de destacar que a enfermidade é multifactorial, é dicir, desenvólvese en presenza de máis de 2-3 factores predispoñentes.
Como se manifesta a aterosclerose da aorta e as arterias coronarias?
As lesións ateroscleróticas das arterias coronarias e aorta son asintomáticas no estadio 1. A enfermidade só pode ocasionar dor paroxística no peito.
Co tempo, a enfermidade leva á aparición de angina pectorais. O paciente ten dores ardentes queimadas na zona do peito. O síndrome da dor irradia á columna cervical.
Ademais, con danos nas arterias aorta e coronarias, o paciente ten:
- Saltos na presión arterial. Moitas veces, os indicadores de presión arterial superan a marca de 140/90 mm Hg.no fondo da aterosclerose, a hipertensión pode desenvolverse ben.
- Falta de respiración.
- Aumento da suor.
- Se a parte abdominal da aorta está afectada, o paciente desenvolve estreñimiento, diarrea, dor abdominal despois de comer, náuseas ou vómitos.
- Se a aorta do cerebro está afectada, a memoria diminúe, as dores de cabeza, os mareos, a memoria e o rendemento mental diminúen.
- Perturbacións do sono.
- Tinnitus, perda auditiva.
Os síntomas acentúanse cando as placas ateroscleróticas son susceptibles á calcificación.
Diagnóstico de arteria coronaria e aterosclerose aórtica
 Cando aparezan os primeiros síntomas de aterosclerose, debes contactar inmediatamente cun cardiólogo. Inicialmente realízase un exame físico e unha enquisa oral para aclarar queixas.
Cando aparezan os primeiros síntomas de aterosclerose, debes contactar inmediatamente cun cardiólogo. Inicialmente realízase un exame físico e unha enquisa oral para aclarar queixas.
É obrigatorio realizar unha proba de sangue bioquímica. A análise amosará o nivel de triglicéridos, lipoproteínas de baixa e alta densidade, colesterol total. Os indicadores normais móstranse na táboa.
Tamén o diagnóstico de aterosclerose complétase con tales estudos:
- Análise xeral de sangue e orina.
- Coronarografía
- Aortografía.
- Anxiografía.
- ECG
- Ecografía
- Resonancia magnética
A partir dos datos recibidos faise un diagnóstico final e selecciónanse as tácticas de tratamento.
Tratamento de aterosclerose
 Con aterosclerose da aorta e das arterias coronarias, o tratamento pódese realizar cirurxicamente ou de forma conservadora. A cirurxía está indicada para o desenvolvemento da calcificación ou trombose. As manipulacións cirúrxicas tamén están indicadas para condicións que poñen en perigo a vida e unha alta probabilidade de desenvolver un infarto de miocardio.
Con aterosclerose da aorta e das arterias coronarias, o tratamento pódese realizar cirurxicamente ou de forma conservadora. A cirurxía está indicada para o desenvolvemento da calcificación ou trombose. As manipulacións cirúrxicas tamén están indicadas para condicións que poñen en perigo a vida e unha alta probabilidade de desenvolver un infarto de miocardio.
As técnicas máis utilizadas son o enxerto e o stenting das arterias coronarias. Tamén os métodos láser endovascular e láser foron empregados recentemente.
Na gran maioría dos casos, a aterosclerose é tratada de xeito conservador. A terapia implica o cumprimento de varias recomendacións. O paciente debe:
- Tome medicamentos que normalicen o metabolismo dos lípidos e eviten coágulos de sangue. Debe tomar estatinas, fibratos, secuestro de ácidos biliares, ácido nicotínico, complexos multivitamínicos, anticoagulantes. Para propósitos auxiliares, úsanse bioadditivos e tinturas de herbas (espinheiro, patria, valeriana).
- Para trastornos cerebrais, use cerebroprotectores (Piracetam, Ceraxon, Semax, Actovegin, Picamilon).
- Absterse de comer alimentos graxos e doces. A dieta para aterosclerose debe seguirse de por vida. Asegúrese de consumir graxas insaturadas, xa que aumentan o nivel de lipoproteínas de alta densidade (colesterol beneficioso). As mellores fontes de graxas son as noces, o pistache, a oliva e o aceite de liño.
- Mover máis, facer deporte.
- Con presión arterial alta, tome medicamentos hipotónicos. Está permitido o uso de diuréticos, inhibidores da ACE, sartáns, beta-bloqueantes, bloqueadores de canles de calcio.
- Conducir un estilo de vida saudable. Os cardiólogos insisten en que o paciente non debe beber alcol nin fume, se non, non se producirán efectos das medidas terapéuticas.
Aínda hai que someterse regularmente a diagnósticos preventivos. Permitirá rastrexar a dinámica da enfermidade e, se é necesario, facer axustes.
Complicacións e prevención
 O tratamento intempestivo da aterosclerose das arterias coronarias e da aorta pode causar moitas complicacións. A enfermidade está chea de complicacións como cardiosclerose, estenosis aórtica, aneurisma aórtico, trombose, infarto de miocardio.
O tratamento intempestivo da aterosclerose das arterias coronarias e da aorta pode causar moitas complicacións. A enfermidade está chea de complicacións como cardiosclerose, estenosis aórtica, aneurisma aórtico, trombose, infarto de miocardio.
Tamén é imposible excluír a posibilidade de aparición de consecuencias como un ictus isquémico ou hemorrágico, enfermidades coronarias, hipertensión, insuficiencia cardíaca ou renal. Con danos na parte abdominal da aorta, o aneurisma e a necrose poden desenvolverse.
- Cumprimento das normas dunha dieta sa.
- Seguimento do IMC.En caso de obesidade, deberían tomarse as medidas adecuadas: para practicar deporte, seguir unha dieta baixa en carbohidratos.
- Tratamento puntual de enfermidades con CVD, patoloxías endocrinas, diabetes mellitus.
- Manter un estilo de vida activo e saudable.
- Exames periódicos por médicos.
Por certo, co desenvolvemento da aterosclerose da aorta e as arterias coronarias, o paciente pode estar asignado con discapacidade.
Normalmente, danse beneficios a pacientes que sufriron un ictus ou un infarto de miocardio e perderon a capacidade de traballo.
Por que se produce a enfermidade?
Os lípidos suboxidados comezan a depositarse no interior da aorta, obstruíndo a circulación sanguínea e reducindo o tamaño da arteria. As persoas maiores con malos hábitos teñen máis probabilidades de padecer enfermidades da aorta e as arterias coronarias.
Os anticoagulantes axudan a previr a formación de placas graxas. A adición de ácido fólico, vitamina C, grupo B, aceite de millo e liño reduce o risco de estreitar aórtica. No verán, primavera, recoméndase usar iodo.
Tipos de restricións de produtos:
- Carne de animais, peixes graxos.
- Produtos salgados, afumados e en conserva.
- Sal comestible.
- Compoñentes activos de calidade.
- Líquido con alto contido en ácido e lípidos.
- Produtos transxénicos.
Unha condición importante para unha vida saudable é un tempo regulado para traballar e descansar, exercicios físicos, camiñar. É necesario crear condicións que excluan situacións estresantes, tensión nerviosa. Viaxes a resorts, paseos por montaña, cruceiros por mar.
Unha característica da enfermidade é a aparición de falta de respiración, dor de cabeza, mareos, náuseas, dor no peito. O peito comeza a doer, pasando por debaixo do omoplato esquerdo, húmero, mandíbula. Por falta de aire, o proceso respiratorio se interrompe, o sangue deixa de fluír no cerebro, comeza a hipoxia e a morte das terminacións nerviosas.
Para establecer un diagnóstico que determine o factor de desenvolvemento da aterosclerose, sométense a un exame completo, identificando o foco da enfermidade. Unha arteria cerebral bloqueada provoca un ictus.
Causas e síntomas
Un estilo de vida incorrecto leva ao desenvolvemento dunha enfermidade. O uso de produtos de hipercolesterol, inactividade física, tabaquismo e consumo de alcol, enfermidades hereditarias do sistema cardiovascular - estes son os principais factores na aparición da enfermidade.
Con aterosclerose da aorta, prodúcese un estreitamento gradual do torrente sanguíneo e pódese desenvolver un proceso patolóxico ao longo de varios meses, anos.
O período en que a aterosclerose aórtica da arteria coronaria continúa sen ningún síntoma chámase preclínico.
A violación e o incumprimento da dieta levan á formación de aterosclerose da aorta. O colesterol bloquea un vaso sanguíneo, subministrando sangue ao cerebro.
As razóns do desenvolvemento da enfermidade:
- bebida excesiva
- moitos alimentos graxos e salgados,
- fumar
- estilo de vida sedentario
- sobrepeso
- hipertensión
- diabetes mellitus
- danos no sistema nervioso,
- disfunción da tiroides
Estes factores conducen á aterosclerose da aorta e das arterias coronarias. Canto máis cedo os neutralice, maior será a posibilidade de curar unha lesión vascular coronaria. A estenose na rexión da válvula cardíaca é causada pola aterosclerose. O factor subtotal afecta negativamente as arterias.
As razóns que non se poden regular inclúen: categoría de idade, dependencia de xénero (os homes sofren con máis frecuencia que as mulleres), malformacións conxénitas, a enfermidade transmítese a nivel xénico. Son capaces de afectar ao corpo, causar enfermidades. As mulleres menores de 40 anos non padecen aterosclerose, os homes caen enfermos aos 30 anos e máis.
A aorta sofre cambios ateroscleróticos, pero o curso da enfermidade non é tan perigoso como o estreitamento do lumen das arterias coronarias.Unha diminución do fluxo sanguíneo provoca un ataque cardíaco. Náuseas e vómitos indican a presenza de angina pectorais. Hai risco de desenvolver enfermidades lipídicas.
Os síntomas son diferentes, pero hai signos idénticos e constantes para determinar a etapa inicial:
- Dor no peito.
- Constantemente mareado.
- Falta de respiración.
- Dor no estómago despois de comer.
- Perda de peso.
- Os alimentos están mal dixeridos.
Etapa aguda, grave
- caídas de presión, frecuencia cardíaca,
- frecuencia cardíaca
- cardiosclerose
- discapacidade da memoria
- diminución da capacidade intelectual.
As mulleres están protexidas da enfermidade mentres o corpo produce a hormona estróxenos. A situación cambia cando se produce a menopausa.
A forma severa non é tratable, pero ir ao médico e seguir as súas recomendacións prolongará a súa vida.
Outro tipo de danos no miocardio
En medicina, hai unha visión alternativa do que é a aterosclerose aórtica. De feito, esta é unha enfermidade coronaria. A patoloxía clasifícase segundo as formas e as etapas da enfermidade:
- fluíndo sen dor,
- angina pectorais de tres tipos,
- perturbacións do ritmo cardíaco
- cardiosclerose
- parada cardíaca primaria
- infarto de miocardio.
Cada unha das formas caracterízase polo seu propio curso e síntomas.
O foco da aterosclerose das arterias coronarias vén determinado pola localización da patoloxía. Dado que os vasos coronarios están afectados, o golpe principal recae sobre o músculo cardíaco que se lles subministra - o miocardio.
Xunto coa forma clásica de danos nos órganos, obsérvanse novas variacións:
- Hibernación. Miocardio para durmir. Obsérvase unha disfunción muscular a longo prazo. De feito, o miocardio adáptase ao menor fluxo sanguíneo.
- Aturdimento. Caracterízase por un grao moderado de dano muscular, sen morte celular. O nome atónito está asociado a un longo período de normalización da función do miocardio despois da restauración do fluxo sanguíneo. O proceso leva horas ou días.
- Acondicionamento isquémico. O fenómeno obsérvase despois de varios casos de isquemia a curto prazo. O miocardio adáptase a estas manifestacións, o que lle permite tolerar mellor períodos de isquemia máis longos.
Unha reacción operativa ante os primeiros síntomas da enfermidade axudará a evitar manifestacións graves de aterosclerose da aorta coronaria. Os ataques de dor no peito son un bo motivo para consultar a un médico canto antes.
Fases do desenvolvemento da enfermidade
Hai tres etapas do desenvolvemento da enfermidade. Esta última é incurable.
A primeira etapa da enfermidade comeza no momento da deposición de lípidos na parede da arteria. Posteriormente aparece unha placa de colesterol. A arteria faise fráxil, as paredes do vaso fanse máis densas e o diámetro interno diminúe. A capacidade de eliminar completamente o estadio isquémico.
A segunda etapa da enfermidade é susceptible de eliminación parcial. O proceso lipidico aterosclerótico retarda o fluxo de sangue, dando lugar á formación de coágulos de sangue.
A trombose coronaria e a falta de osíxeno que entra no cerebro desenvólvense. Un requisito previo no tratamento é o uso de medicamentos.
O estadio chámase estado de trombose. O diagnóstico mostra un aumento do colesterol, dos lípidos.
A terceira etapa do desenvolvemento provoca parálise cerebral, discapacidade. A función cardíaca que non se pode eliminar é afectada. O estadio fibroso é incurable.
Aterosclerose aórtica: o código ICD de 10 vasos coronarios debe ser tratado de inmediato.
Despois da detección, o médico fai un diagnóstico, selecciona medicamentos, exercicios de fisioterapia.
Información xeral
A cardiosclerose (miocardiosclerose) é o proceso de substitución focal ou difusa das fibras musculares do miocardio con tecido conectivo. Dada a etioloxía, é habitual distinguir entre miocardite (por miocardite, reumatismo), aterosclerótica, postinfarción e cardiosclerose primaria (con coláxenos, congénitas, fibroelastoses).
A cardiosclerose aterosclerótica en cardioloxía considérase como unha manifestación da enfermidade coronaria debido á progresión da arteriosclerose coronaria. A cardiosclerose aterosclerótica detéctase principalmente en homes de idade media e anciáns.

Tratamento de patoloxía
O tratamento da patoloxía das arterias coronarias e da aorta é complexo, utilizando medicamentos e non medicamentos. A exposición non farmacéutica implica a corrección do estilo de vida que levou ao desenvolvemento da enfermidade.
Recoméndase ao paciente unha dieta especial, composta principalmente por produtos de hipocolesterol. O paciente necesita excluír da dieta alimentos con alto contido en graxas animais, comer máis verdes, verduras e froitas.
Se falamos de terapia farmacográfica, entón é recompilado e prescrito só polo médico asistente. A auto-medicación só pode agravar o desenvolvemento da enfermidade, provocar o desenvolvemento de complicacións graves. Os pacientes que padecen patoloxía das arterias coronarias teñen os seguintes medicamentos:
- Estatinas Bloquean a produción de colesterol no corpo, reducen o seu contido no sangue e evitan o crecemento de placas ateroscleróticas. Os medicamentos son seleccionados tendo en conta as indicacións e contraindicacións individuais.
- Fibras. Reducir o nivel de compostos lipídicos no sangue, acelerar a reprodución de encimas implicadas na descomposición de graxas.
- Secuestradores de ácidos biliares. Os medicamentos deste grupo evitan a acumulación de colesterol no corpo, contribúen á expansión do lumen das arterias coronarias.
- Vitaminas PP. Contribuír á aceleración da síntese de colesterol no corpo, eliminar o seu exceso.
Antes de usar todos os medicamentos anteriores, é necesario excluír a presenza de embarazo, reaccións alérxicas e intolerancia individual aos compoñentes, gastrite e gota. Este medicamento prescríbese con precaución aos pacientes que padecen enfermidades graves do sistema endócrino.
Mesmo se sabe o que é a aterosclerose aórtica e con que ameaza esta enfermidade, non intente curalo na casa con remedios populares. A medicina herbal pódese usar como complemento á exposición aos medicamentos e só logo de consulta co médico asistente.
En conclusión, hai que dicir que a ausencia de tratamento pode ser fatal. O paciente pode experimentar unha morte súbita debido a un ictus, ataque cardíaco, aneurisma aórtico. Tamén se observa o desenvolvemento de necrose de tecidos brandos extensos debido a procesos trombóticos. É por iso que é importante contactar cun cardiólogo en tempo e forma, facer axustes do estilo de vida e comezar o tratamento.
A elección do tratamento para a aterosclerose da aorta e as arterias coronarias, a súa eficacia depende do grao de dano vascular e dos parámetros individuais do corpo.
A aterosclerose é unha enfermidade perigosa, nos primeiros signos da enfermidade é necesario buscar o consello dun especialista. O tratamento consta de varias etapas: normalización de parámetros de lípidos sanguíneos, fluxo sanguíneo nas arterias, reducindo o grao de isquemia.
A elección e a duración da terapia dependen principalmente do estadio en que se diagnosticou a enfermidade. Se a enfermidade se detecta no estadio inicial, terapia farmacéutica suficiente para baixar o colesterol e corrixir o estilo de vida.
Rexeitamento de malos hábitos, actividade física moderada baixo a supervisión dun cardiólogo, dieta - estes son os principais métodos de prevención e tratamento das primeiras manifestacións da enfermidade intimal vascular. Os pacientes con diabetes e obesidade deben prestar especial atención á nutrición e ao control do peso corporal.
Se o paciente ten aterosclerose avanzada das arterias coronarias do corazón, o médico pode prescribirlle cirurxía. Hai varios tipos de operacións utilizadas no tratamento. O máis común:
- A angioplastia coronaria é un tipo de cirurxía para aumentar o lumen das arterias coronarias, que se refire aos métodos de cirurxía endovascular. Insérrase no recipiente un "catéter" especial: expande a arteria e restablece o fluxo sanguíneo. Implante un stent para evitar o estreitamento de novo.
- Enxerto de arterias coronarias. A esencia da operación usando vasos saudables é crear unha "solución" para o sangue sen a participación dunha parte bloqueada da arteria. Grazas a tales manipulacións, máis sangue flúe cara ao corazón.
A principal regra que todos deben recordar é unha observación clara e oportuna de todas as recomendacións do médico. Non importa se te prescriben correr polas mañás ou estás preparado para a cirurxía. O tempo perdido pode custalo saúde e incluso vida.
Hai medicamentos que poden afectar o metabolismo da graxa. Chámanse estatinas e inhiben o aumento do colesterol "malo", o que provoca o crecemento da aterosclerose.
As estatinas tamén reducen o colesterol total no sangue. Segundo algúns datos científicos, estes fármacos poden incluso reducir lixeiramente o tamaño das placas ateroscleróticas, pero isto non paga a pena contar seriamente.
O nomeamento e a selección dunha dose deste tipo de medicamentos só debe ser realizada por un médico. Como calquera outro medicamento, ten unha serie de efectos secundarios, por exemplo, afectan a función hepática.
Por este motivo, recríbense estrictamente segundo indicacións, centradas nas probas e na gravidade da enfermidade. A administración puntual de estatinas en dosificación adecuada é un dos medios máis poderosos para previr a aterosclerose.
Parecería que o tamaño dos vasos afectados na enfermidade coronaria é moi pequeno para a cirurxía. Pero afortunadamente, a medicina moderna pode incluso facelo.
Con angina pectoral grave ou ataque cardíaco agudo, realízase unha intervención especial: angiografía coronaria. Unha sonda microscópica realízase no vaso cardíaco e introdúcese un contraste. En alta ampliación, os médicos poden ver onde se obstrue o fluxo sanguíneo e corrixir o problema.
Cun globo especial, o punto de estreitamento amplíase e instálase un stent - unha construción en forma de malla que aumenta o espazo libre. Esta operación realízase baixo anestesia local.
Ademais, non se precisa unha autopsia do peito, só unha pequena perforación no brazo ou na coxa.
O stenting podería considerarse como salvación, se non é un. Os buques nos que se produciu a intervención están de novo afectados pola aterosclerose, se non toma estatinas e unha serie de outros medicamentos. Despois da operación, o paciente está obrigado simplemente a tomar medicamentos para a vida, segundo un esquema determinado.
Resumindo, podemos dicir que a aterosclerose é realmente o inimigo número un. Pero examinado dende todos os lados, podemos repeler os ataques con éxito. O principal é actuar a tempo e de forma razoable.
Posibles consecuencias
As consecuencias da aterosclerose dos vasos sanguíneos do corazón: aumento da frecuencia cardíaca, aumento do ventrículo esquerdo, desenvolvemento dun estado de preinfarto. Formase hipertensión arterial. Efecto sobre o cerebro con cambio de estado mental, hemorragia.
O desenvolvemento de estenosis, hipoxia, vertedura, esclerose con focos raros. Falta aguda de sangue, ataque cardíaco. O aneurisma e a rotura de tecidos leva a sangrado e morte. Necrose do pulmón, desenvolvemento de parálise, visión e audición alteradas ou atrofia completa dos órganos.
É obrigatorio o uso de aditivos alimentarios despois do diagnóstico e detección de aterosclerose da aorta coronaria. É útil engadir: ácido fólico, lecitina, metionina, colina, tília e ácido ascórbico, aceite de liño, un complexo de vitaminas. Engade alimentos vexetais e proteínas á dieta.
Na etapa inicial da aterosclerose, úsanse exercicios físicos, unha dieta, prescríbense receitas populares, que axudan a evitar complicacións e a mellorar o benestar.
Patoxénese da enfermidade
Os cambios ateroscleróticos nos vasos do corazón, por regra xeral, van acompañados de trastornos metabólicos e isquémicos na membrana muscular do corazón. O resultado da isquemia son focos locais de necrose coa posterior substitución de fibras de tecido conectivo. Xunto ás fibras musculares, morren os receptores responsables da sensibilidade do miocardio ás moléculas de osíxeno.
Esta condición leva á rápida progresión das enfermidades coronarias e da angina pectora (angina pectora). A cardiosclerose aterosclerótica e a chamada angina pectoral caracterízanse por unha progresión prolongada e unha propagación difusa. No proceso de desenvolvemento, unha persoa forma a chamada hipertrofia e cardiomiopatía compensatoria, cuxo resultado é a expansión ou dilatación do ventrículo esquerdo.
O perigo desta condición é que o aumento da insuficiencia cardíaca se converta na causa da falla funcional do músculo cardíaco. Un miocardio danado non é capaz de redución completa, polo tanto, unha persoa desenvolve unha falla circulatoria e unha hipoxia aguda de todos os órganos e sistemas.
A etapa inicial da cardiosclerose aterosclerótica caracterízase por un curso asintomático. Se estamos a falar de pacientes da categoría de idade media e anciá, entón caracterízanse por manifestacións clínicas vivas de cambios ateroscleróticos. Se unha persoa sufriu anteriormente un infarto de miocardio, entón sen métodos diagnósticos adicionais, pode estar seguro de que varios focos de cicatrización, así como a cardiosclerose aterosclerótica das arterias coronarias (coronarosclerose), formáronse na superficie do músculo cardíaco deste paciente.

Para o cadro clínico desta enfermidade, son as seguintes manifestacións:
- Nas fases iniciais da enfermidade, unha persoa pode queixarse de falta de respiración durante o exercicio. A medida que a enfermidade progresa, a respiración aparece durante unha camiñada intensa e lenta. Outro signo característico é un aumento da sensación de debilidade e malestar xeral ao realizar calquera acción,
- Cefalea e mareos. Esta sintomatoloxía característica adoita ir acompañada de zumbido e indica a fame de osíxeno do tecido cerebral,
- Dor na zona do dolor do corazón. A dor coronaria con cardiosclerose aterosclerótica pode durar varios minutos ata varias horas. Tamén a cardiosclerose coronaria caracterízase por signos típicos de angina pectora (dor cardíaca que irradia cara á omoplata esquerda, brazo e clavícula),
- Perturbacións do ritmo cardíaco, que se manifestan en forma de taquicardia, extrasistole ou fibrilación auricular. En persoas que padecen cardiosclerose aterosclerótica, a frecuencia cardíaca pode superar os 120 latidos por minuto,
- Síndrome edematosa nas pernas e pés, manifestada pola noite. Este síntoma indica fallo circulatorio.
A medida que a insuficiencia cardíaca e a angina progresa, as manifestacións clínicas de conxestión nos pulmóns, hepatomegalía, ascite e pleurisía engádense aos síntomas anteriores. As persoas cun diagnóstico similar son propensas ao bloqueo ventricular auricular e intraventricular. Nas etapas iniciais, estes trastornos son de natureza paroxística ou paroxística. As lesións ateroscleróticas dos vasos coronarios do corazón caracterízanse por unha combinación con aterosclerose das arterias cerebrais, aorta e arterias periféricas.
Corrección do estilo de vida
Unha das causas potenciais da formación de cardiosclerose aterosclerótica é un estilo de vida incorrecto, que contribúe á acumulación de lípidos nocivos no corpo e danos nas paredes dos vasos sanguíneos.

O plan de corrección de estilo de vida desta enfermidade inclúe os seguintes elementos:
- Deixar de alcohol e fumar,
- Prevención da inactividade física, que consiste en observar o réxime motor óptimo. As persoas que padecen cardiosclerose benefícianse dunha actividade física moderada. Camiñar ao aire libre, visitar a piscina, exercicios de mañá e exercicios de respiración son adecuados para estes propósitos.
- Rexeita un consumo excesivo de alimentos graxos e fritos. Este evento permitirá regular a cantidade de colesterol na circulación sistémica,
- Evitar unha excesiva sobrecarga emocional e estrés. Dado que non unha soa persoa pode protexerse por completo da influencia de situacións estresantes, recoméndase reducir a influencia do factor emocional sobre o corpo para manter o benestar funcional do sistema circulatorio.
Terapia dietética
Persoas maiores de 40 anos e independentemente do sexo, recoméndase prestar atención á dieta diaria. Ao diagnosticar lesións ateroscleróticas das arterias coronarias, é necesario facer cambios radicais na dieta habitual.

Baixo unha prohibición categórica, caen pratos e alimentos que conteñen unha gran cantidade de graxas e carbohidratos. Ademais, se se diagnostica aterosclerose, non se recomenda usar tales produtos:
- Varias salsas e temperado,
- Comidas graxas e fritas, así como comida rápida,
- Variedades graxas de peixe e carne,
- Repostería e pastelería
- Té forte e café
- Bebidas doces carbonatadas,
- Alcohol
Excluíndo estes produtos da dieta, recoméndase usar verduras e froitas frescas, leitugas, herbas frescas, produtos lácteos, pan de trigo integral como alternativa útil. O té e o café deben substituírse por un caldo de rosehip, infusión de bálsamo de limón, menta ou herba de San Xoán. Ademais, recoméndase prestar atención aos pratos de cereais, peixes con pouca graxa e aves de curral. Antes de comer froitas e verduras cun alto contido en azucre, recoméndase asegurarse de que os valores de glicosa no sangue non superen a norma fisiolóxica.
Fisioterapia
A terapia dos cambios ateroscleróticos nesta enfermidade recoméndase comezar só se hai confirmación fiable da presenza de cambios patolóxicos nos vasos coronarios.

A terapia con fármacos cardiosclerose aterosclerótica inclúe os seguintes grupos de medicamentos:
- Estatinas Estes medicamentos afectan o metabolismo dos lípidos no corpo, reducindo así a concentración de colesterol na circulación sistémica e prevén a aterosclerose. Estes medicamentos inclúen simvastatina, rosuvastatina e atorvastatina. O nomeamento destes fondos tamén se realiza con fins preventivos, cando unha persoa ten un aumento da función sintética do fígado en varias enfermidades,
- Axentes antiplaquetarios. Este grupo de drogas actúa sobre o mecanismo da chamada agregación plaquetaria, evitando a coagulación acelerada do sangue. Representantes brillantes destes fármacos son o ácido acetilsalicílico ou a aspirina, así como o cardiomagnilo. Os disgregantes medicamentosos evitan o bloqueo dos vasos sanguíneos e a formación de placas ateromatosas,
- Preparativos do grupo de nitratos. Este grupo de drogas é eficaz para frear os ataques de enfermidades coronarias. A nitroglicerina en forma de comprimido e en forma de spray é particularmente eficaz. O único problema é que a acción da nitroglicerina se produce durante un curto período de tempo. Se a unha persoa lle preocupa os ataques frecuentes de enfermidades coronarias, recoméndase tomar nitratos prolongados, cuxo efecto dura ata 12 horas. Estes medicamentos inclúen Mononitrate ou Isosorbide Dinitrate,
- Diuréticos (diuréticos).Para reducir a intensidade da síndrome edematosa e a loita contra a hipertensión na insuficiencia cardíaca, os pacientes reciben diuréticos como Veroshpiron, Furosemida ou Spironolactona,
- Axentes antihipertensivos. Se unha persoa ten un aumento persistente da presión arterial (hipertensión), entón para reducir a carga no miocardio, recíbenselle Captopril, Enalapril ou Lisinopril.
Con arritmias e dor, ás persoas que padecen cardiosclerose aterosclerótica prescríbense medicamentos con este efecto:
- Nutrir o músculo cardíaco e proporcionarlle enerxía,
- Dilatando o lumen dos vasos coronarios,
- Reducir a excitabilidade nos focos patolóxicos do miocardio.
Ademais, como medio adicional de terapia farmacológica, os pacientes con cardiosclerose aterosclerótica prescríbense tales medios:
- Preparados de potasio e magnesio (Asparkam e Panangin Magnesio B6),
- Complexos multivitamínicos
- Antidepresivos
- Tranquilizadores.
Tratamento cirúrxico
Se non é posible curar a aterosclerose con métodos conservadores, os especialistas médicos recorren ao uso de técnicas cirúrxicas para restaurar o trofismo do miocardio. Para o tratamento da cardiosclerose aterosclerótica, úsase unha pequena lista de técnicas cirúrxicas. Entre os métodos empregados distínguense a angioplastia en globo, o manexo e a colocación de stent.

O enxerto por arteria coronaria é unha técnica cirúrxica perigosa e complexa que se realiza a corazón aberto.
A técnica da angioplastia en globo é a chamada etapa inicial do stenting, pero nalgúns casos clínicos úsase como método independente. A angioplastia en globos realízase baixo o control da radiación de raios X. A esencia desta operación é a instalación dun catéter especial cun globo na vasija coronaria, co globo do que se restaura a patencia das arterias.
Ao realizar stenting, os especialistas médicos introducen un deseño especial (stent) no lumen do buque coronario. A función desta estrutura metálica é expandir o lumen do vaso coronario. Para acceder aos vasos coronarios do corazón, os pacientes realizan unha cateterización da arteria femoral.
Fisioterapia
A pesar de que os métodos de tratamento fisioterapéutico non son unha panacea para patoloxías cardiovasculares, o seu uso pode aliviar o estado xeral dos pacientes e retardar a progresión da enfermidade. En pacientes con cardiosclerose aterosclerótica, utilízase unha técnica de electroforese local con medicamentos especiais. A electroforese con estatinas está moi estendida, o que permite aumentar a acumulación destes fármacos no corazón.
Ademais, ás persoas cun diagnóstico similar recoméndase un tratamento de spa en zonas montañosas. O obxectivo deste tratamento é enriquecer o corpo con osíxeno, mellorar as propiedades reolóxicas do sangue e fortalecer todo o organismo. Ademais da terapia climática, no territorio das institucións sanitarias, os pacientes reciben recomendacións individuais sobre nutrición, rutina diaria e nivel de actividade física.
Micro e macroangiopatías na diabetes: que é?

Durante moitos anos loitando sen éxito con CHOLESTEROL?
Xefe do Instituto: "Sorprenderás o fácil que é baixar o colesterol simplemente tomándoo todos os días.
A macroangiopatía diabética é un trastorno xeneralizado e aterosclerótico que se desenvolve nas arterias medianas ou grandes cun curso prolongado de diabetes tipo 1 e 2.
Un fenómeno semellante non é máis que patoxénese, causa a aparición de enfermidades coronarias e unha persoa adoita presentar hipertensión arterial, lesións oclusivas das arterias periféricas e a circulación cerebral está perturbada.
Diagnostícase a enfermidade realizando electrocardiogramas, ecocardiogramas, ecografía Doppler, riles, vasos cerebrais e arterias das extremidades.
O tratamento consiste en controlar a presión arterial, mellorar a composición do sangue, corrixir a hiperglicemia.
Descrición da enfermidade
Que é a aterosclerose coronaria? Esta é unha patoloxía crónica que conduce a unha compactación e estreita paulatina das arterias coronarias debido ao desenvolvemento de placas no endotelio vascular. A enfermidade desenvólvese ao longo de varias décadas.
Normalmente, os primeiros signos de lesións vasculares ateroscleróticas aparecen nunha idade nova, pero a enfermidade comeza a progresar nas persoas de mediana idade. Os primeiros síntomas da aterosclerose coronaria aparecen normalmente despois dos 45-55 anos.
O desenvolvemento de placas ateroscleróticas prodúcese no fondo da acumulación de lipoproteínas de baixa densidade, que conteñen colesterol.
As neoplasias patolóxicas medran gradualmente, comezan a abastecerse no lumen da arteria coronaria. Isto leva a que o fluxo de sangue altere ata a súa parada completa. O estreitamento do lumen das arterias provoca a fame de osíxeno do músculo cardíaco, unha violación da súa función, o desenvolvemento de danos isquémicos.
A aterosclerose das arterias coronarias ten as seguintes etapas:
- Nas fases iniciais da patoloxía, obsérvase unha desaceleración do fluxo sanguíneo, a aparición de microcracks no endotelio vascular. Estes cambios conducen a unha deposición gradual de lípidos na íntima das arterias, polo que se produce un punto graxo. O debilitamento dos mecanismos de protección provoca un aumento da proliferación da parede vascular, o crecemento das neoplasias, a súa fusión en tiras lipídicas.
- Na segunda etapa, obsérvase un aumento das masas de graxa. Como resultado, as placas ateroscleróticas ocorren no íntimo das arterias coronarias. Nesta fase é posible o desenvolvemento de coágulos de sangue, que son capaces de desprenderse e pechar o lumen da arteria.
- Na última etapa obsérvase a compactación da placa debido á deposición de sales de calcio. Isto provoca un estreitamento do lumen da arteria, a súa deformación.
Patoxénese da cardiosclerose aterosclerótica
A aterosclerose estensante das arterias coronarias vén acompañada de isquemia e perturbacións metabólicas no miocardio e, como resultado, distrofia, atrofia e morte de fibras musculares en desenvolvemento gradual e lento, no lugar do que se forman necrose e cicatrices microscópicas. A morte de receptores axuda a reducir a sensibilidade dos tecidos do miocardio ao osíxeno, o que leva a unha maior progresión das enfermidades coronarias.
A cardiosclerose aterosclerótica é difusa e prolongada. Coa progresión da cardiosclerose aterosclerótica, desenvólvese unha hipertrofia compensatoria e logo a dilatación do ventrículo esquerdo, aumentan os signos de insuficiencia cardíaca.
Dados os mecanismos patoxenéticos, distínguense variantes isquémicas, postinfecciosas e mixtas de cardiosclerose aterosclerótica. A cardiosclerose isquémica desenvólvese debido a unha falla circulatoria prolongada, progresa lentamente, afectando difusamente o músculo cardíaco. A cardiosclerose post-infarto (post-necrótica) fórmase no sitio do antigo sitio de necrose. A cardiosclerose mixta (transitoria) aterosclerótica combina ambos os mecanismos anteriores e caracterízase por un lento desenvolvemento difuso de tecido fibroso, contra o cal os focos necróticos fórmanse periodicamente despois dun infarto de miocardio repetido.
As principais causas da aterosclerose
A aterosclerose dos vasos coronarios do corazón pode desenvolverse baixo a influencia de causas exóxenas e endóxenas. Os médicos distinguen uns 200 factores provocadores diversos que aumentan o risco de desenvolver patoloxía.
Non obstante, as máis comúns son as seguintes razóns:
- Aumento do nivel de colesterol "malo" no torrente sanguíneo. Esta sustancia é o principal compoñente das placas ateroscleróticas, polo tanto, a altas concentracións, pode instalarse nas paredes dos vasos sanguíneos,
- Fumar. Un mal hábito provoca a síntese de óxido nítrico, que perturba o fluxo sanguíneo, acelera o desenvolvemento da aterosclerose das arterias coronarias,

- Hipertensión arterial,
- Falta de exercicio. Un estilo de vida sedentario leva a un alentimento do metabolismo, deterioro do metabolismo de graxas e proteínas,
- Comer alimentos ricos en graxas saturadas,
- Predisposición hereditaria
- Xénero As mulleres en idade reprodutiva raramente desenvolven arteriosclerose coronaria. Isto débese á síntese de estróxenos, que protexe as arterias. Non obstante, despois da menopausa, as mulleres aumentan significativamente o risco de desenvolver a enfermidade,
- Idade. As persoas maiores de 35 anos son propensas a desenvolver aterosclerose,
- Obesidade Os pacientes con sobrepeso teñen 3 veces máis probabilidades de sufrir danos vasculares ateroscleróticos,
- Alcoholismo O abuso de bebidas alcohólicas leva a un fluxo sanguíneo deteriorado e provoca o desenvolvemento de aterosclerose,
- Diabetes mellitus. A enfermidade leva a trastornos metabólicos no corpo, polo tanto, aumenta significativamente o risco de aterosclerose coronaria.

Diagnóstico da cardiosclerose aterosclerótica
O diagnóstico da cardiosclerose aterosclerótica baséase na anamnesis (presenza de enfermidades coronarias, aterosclerose, arritmias, infarto de miocardio, etc.) e síntomas subxectivos. Unha proba de sangue bioquímica revela hipercolesterolemia, un aumento das beta-lipoproteínas. No ECG, determínanse signos de insuficiencia coronaria, cicatrices postinfarctivas, alteracións de ritmo e condución intracárdica, hipertrofia ventricular esquerda moderada. Os datos de ecocardiografía da cardiosclerose aterosclerótica caracterízanse por unha contractilidade miocárdica deteriorada (hipocinesia, discinesia, akinesia do segmento correspondente). A ergometría en bicicleta permite aclarar o grao de disfunción miocárdica e as reservas funcionais do corazón.
A implementación de probas farmacolóxicas, seguimento diario de ECG, policardiografía, ritocardiografía, ventriculografía, angiografía coronaria, RMN cardíaca e outros estudos poden contribuír a resolver problemas diagnósticos en cardiosclerose aterosclerótica. Para aclarar a presenza de efusión realízase unha ecografía das cavidades pleurales, radiografía de tórax, ecografía da cavidade abdominal.
Como comprobar a aterosclerose nos vasos do corazón e da cavidade abdominal? Para coñecer o grao e a área da lesión, prescríbense os seguintes métodos diagnósticos:
- Ecografía do corazón e abdome
- Resonancia magnética
- técnicas invasivas
- ECG
- radiografía de tórax
- bioquímica do sangue
- dixitalización dos vasos sanguíneos.

O diagnóstico da cardiosclerose aterosclerótica faise se o tecido cicatricial conectivo no miocardio comeza a crecer e a atrofia muscular. Isto é debido ás lesións ateroscleróticas das arterias coronarias.
A esencia da patoloxía
Que é a cardiosclerose aterosclerótica? Este é un proceso patolóxico no que as fibras musculares do miocardio son substituídas por fibras de tecido conectivo. A cardiosclerose pode diferir na etioloxía do proceso patolóxico, pode ser miocardial, aterosclerótica, primaria e postinfarto.
En cardioloxía, esta patoloxía considérase como aterosclerose dos vasos coronarios e como manifestación da enfermidade arterial coronaria, a cardiosclerose aterosclerótica na maioría dos casos obsérvase en homes de idade media e anciáns.
Cadro clínico
Nas primeiras etapas, a aterosclerose das arterias coronarias do corazón procede dunha forma latente. Normalmente, os primeiros signos da enfermidade son notados por persoas de mediana idade.
Por iso, os médicos recomendan un exame anual a todas as persoas que superaron a marca de 35 anos. Non obstante, fumar, hipertensión, hipercolesterolemia poden levar a un desenvolvemento anterior de síntomas da aterosclerose coronaria.
Os primeiros síntomas da enfermidade inclúen os seguintes síntomas:
- Dolores na zona do peito que irradian cara á parte traseira ou o ombreiro esquerdo,
- A aparición de falta de respiración ao comezo da síndrome da dor. Ás veces, os pacientes non poden ser horizontais debido a unha insuficiencia respiratoria,
- Mareos
- Náuseas e vómitos.

Os síntomas enumerados da aterosclerose coronaria non son específicos, polo que a miúdo confúndense con outras patoloxías do sistema cardiovascular. Isto complica enormemente o diagnóstico e tratamento da enfermidade.
Con máis progresión da aterosclerose coronaria, os síntomas causan o seguinte:
- Angina pectoris. A afección caracterízase por unha rara dor detrás do esternón, que se desenvolve tras un esforzo físico intenso ou un esforzo excesivo emocional,
- Cardiosclerose A isquemia aguda do miocardio leva á formación de sitios de fibrose en todo o músculo cardíaco. A condición provoca unha violación da función contráctil do corazón,
- Aritmia. A patoloxía desenvólvese como consecuencia dun dano miocárdico, unha condución do impulso deteriorada,
- Ataque cardíaco Se se rompe unha placa de colesterol, na súa superficie prodúcese un coágulo de sangue. Este coágulo interfire co fluxo sanguíneo normal e provoca o desenvolvemento de necrose de cardiomiocito. Normalmente, os ataques cardíacos desenvólvense de 4 a 10 da mañá, cando a adrenalina sobe no torrente sanguíneo. Ao redor do 50% reportan aparición de síntomas precursores
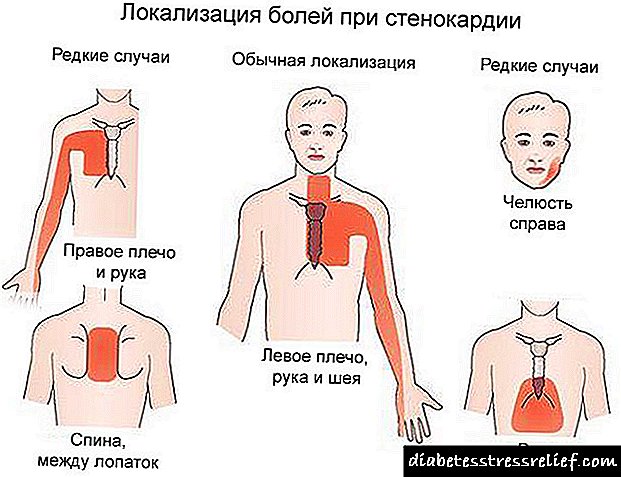
Hai tres etapas do curso da enfermidade:
- estadio isquémico - angina pectora, calambres, cólicas abdominais,
- estadio trombonecrótico: ictus, infarto de miocardio, gangrena dos pés causada pola separación do trombo,
- fibroso: a última etapa da enfermidade, cando aparecen áreas de cardiosclerose aterosclerótica e no canto do tecido miocárdico aparece un tecido fibroso.
Distínguense tales formas de aterosclerose da aorta e das válvulas:
- período preclínico sen manifestacións características. O diagnóstico da enfermidade neste estadio realízase mediante hipercolesterolemia e unha fracción de beta-lipoproteínas.
- período clínico latente. Os métodos instrumentais poden detectarse violacións, pero os síntomas aínda non se manifestan.
- aparecen estadios de síntomas específicos, isquemia e primeiros ataques cardíacos. Só un especialista pode distinguir a aterosclerose da hipertensión.
- oclusión crónica arterial. Comezan cambios fibrosos e trastornos isquémicos nos vasos afectados.
Os signos de danos vasculares ateroscleróticos dependen de moitos factores: a gravidade da enfermidade, a área de distribución, a saúde xeral.
Os síntomas da aterosclerose na aorta torácica inclúen:
- estanque no peito
- mareos e dor de cabeza
- lipomas faciais e palidez
- fatiga e perda de memoria,
- perda de coñecemento.
Moi frecuentemente diagnosticados son aterosclerose da aorta (código para o microbiano 10 I70.0) e as arterias coronarias do corazón (código para o microbiano 10 I25.1). O fluxo sanguíneo nesta área empeora, dando lugar a dor no peito durando varias horas ou incluso días.
A aorta está compactada, o que aumenta a carga no corazón, o que causa asfixia e insuficiencia cardíaca.A aterosclerose dos vasos cardíacos indícase por un aumento da presión superior con normal inferior.
A aterosclerose do arco aórtico leva a unha voz ronca e unha deglución prexudicada. A propagación da aterosclerose na aorta e nas arterias coronarias provoca a angina pectoral no peito con volta ao brazo esquerdo, falta de respiración, enfermidade cardíaca isquémica e aumento da frecuencia cardíaca.
Os trastornos circulatorios dos vasos sanguíneos que conducen ao intestino causan os seguintes síntomas:
- inchazo e estreñimiento,
- perda de peso
- dor severa no ombligo,
- trastornos intestinais.
Ademais, haberá un aumento da presión, adormecemento das extremidades, insuficiencia renal, impotencia, perda de sensibilidade das pernas.
A aterosclerose do arco aórtico provoca a acumulación de colesterol dentro ou nas paredes dos vasos sanguíneos. Cando as placas aparecen no interior das arterias, diagnostícase aterosclerose estenótica das arterias coronarias.
Que é a aterosclerose do corazón aórtico? A violación do subministro de sangue aos músculos do corazón, así como o dano ou o bloqueo das arterias coronarias, leva á aterosclerose das arterias coronarias do corazón.
A aterosclerose dos vasos coronarios caracterízase desde a angina pectoral leve ata a insuficiencia cardíaca. A aterosclerose afecta non só aos vasos, senón tamén ás válvulas e ventrículos do corazón.
Determinanse 2 formas de patoloxía: preclínicas e clínicas. No primeiro caso, os pacientes raramente experimentan dor no corazón, mal rendemento, dores de cabeza e fatiga.
| Isquémico | Vai acompañado de vasoconstricción e desestabilización do traballo de órganos asociados a eles. Como resultado, nestes sistemas obsérvanse cambios distróficos. |
| Trombonecrótico | Implica o desenvolvemento de pequenas ou grandes formacións focais, así como trombose vascular. Nalgúns casos, a trombose pode non producirse. |
| Esclerótico (fibrótico) | Vai acompañado de procesos atróficos nos órganos e a formación de tecido cicatricial neles. |
A sintomatoloxía da patoloxía é variable e depende directamente do estadio do seu desenvolvemento e localización. Os pacientes poden padecer dores de cabeza, mareos, dor no corazón.
Unha inspección visual revela as seguintes desviacións:
- a pel con múltiples engurras, atróficas, que dan brillo e caracterizan pola sequedad,
- na zona da córnea xunto á pupila - a aparición de lipoides, que se expresa polo arco senil, ollos aburridos,
- pelo gris temperán, calvicie.
Causas da macroangiopatía na diabetes
 Cando unha persoa está enferma de diabetes durante moito tempo, os pequenos capilares, paredes arteriais e veas baixo a influencia dunha cantidade máis elevada de glicosa comezan a descompoñerse.
Cando unha persoa está enferma de diabetes durante moito tempo, os pequenos capilares, paredes arteriais e veas baixo a influencia dunha cantidade máis elevada de glicosa comezan a descompoñerse.
Así, hai un forte adelgazamento, deformación ou, pola contra, isto é un engrosamento dos vasos sanguíneos.
Por este motivo, o fluxo sanguíneo e o metabolismo entre os tecidos dos órganos internos son perturbados, o que leva a hipoxia ou inanición de osíxeno dos tecidos circundantes, danos en moitos órganos do diabético.
- Na maioría das veces, os grandes vasos das extremidades inferiores e o corazón están afectados, isto ocorre no 70 por cento dos casos. Estas partes do corpo reciben a maior carga, polo que as embarcacións son as máis afectadas polo cambio. Na microangiopatía diabética, o fondo é xeralmente afectado, o cal é diagnosticado como retinopatía, tamén son casos frecuentes.
- Normalmente, a macroangiopatía diabética afecta a arterias cerebrais, coronarias, renales e periféricas. Acompáñase de angina pectorais, infarto de miocardio, ictus isquémico, gangrena diabética e hipertensión renovascular. Con danos difusos aos vasos sanguíneos, o risco de desenvolver enfermidades coronarias e vertedura aumenta tres veces.
- Moitos trastornos diabéticos levan a arteriosclerose dos vasos sanguíneos.Esta enfermidade diagnostícase en persoas con diabetes mellitus tipo 1 e tipo 2 15 anos antes que en pacientes sans. Ademais, unha enfermidade en diabéticos pode progresar moito máis rápido.
- A enfermidade engrosa as membranas do soto das arterias medianas e grandes, nas que despois se forman placas ateroscleróticas. Debido á calcificación, manifestación e necrose de placas, os coágulos de sangue fórmanse localmente, o lumen dos vasos péchase, como resultado, o diabético perturba o fluxo sanguíneo na zona afectada.
Por regra xeral, a macroangiopatía diabética afecta ás arterias coronarias, cerebrais, viscerais e periféricas, polo que os médicos fan todo para evitar tales cambios mediante o uso de medidas preventivas.
O risco de patoxénese con hiperglucemia, dislipidemia, resistencia á insulina, obesidade, hipertensión arterial, aumento da coagulación do sangue, disfunción endotelial, estrés oxidativo, inflamación sistémica é especialmente elevado.
Tamén a aterosclerose adoita desenvolverse en fumadores, en presenza de inactividade física e intoxicación profesional. En risco están os homes maiores de 45 anos e as mulleres maiores de 55 anos.
Moitas veces a causa da enfermidade convértese nunha predisposición hereditaria.
A angiopatía diabética e os seus tipos
 A angiopatía diabética é un concepto colectivo que representa a patoxénese e implica a violación dos vasos sanguíneos - pequenos, grandes e medianos.
A angiopatía diabética é un concepto colectivo que representa a patoxénese e implica a violación dos vasos sanguíneos - pequenos, grandes e medianos.
Este fenómeno considérase o resultado dunha complicación tardía da diabetes mellitus, que se desenvolve aproximadamente aos 15 anos da aparición da enfermidade.
A macroangiopatía diabética vai acompañada de síndromes como aterosclerose da aorta e as arterias coronarias, as arterias periféricas ou cerebrais.
- Durante a microangiopatía en diabetes mellitus, obsérvase retinopatía, nefropatía e microangiopatía diabética das extremidades inferiores.
- Ás veces, cando os vasos sanguíneos están danados, a angiopatía universal é diagnosticada, o seu concepto inclúe a micro-macroangiopatía diabética.
A microangiopatía diabética endoneural provoca unha violación dos nervios periféricos, isto á súa vez provoca neuropatía diabética.
Macroangiopatía diabética e os seus síntomas
 Coa aterosclerose da aorta e as arterias coronarias, que provoca unha macroangiopatía diabética das extremidades inferiores e outras partes do corpo, un diabético pode diagnosticar enfermidades coronarias, infarto de miocardio, angina pectorais, cardiosclerose.
Coa aterosclerose da aorta e as arterias coronarias, que provoca unha macroangiopatía diabética das extremidades inferiores e outras partes do corpo, un diabético pode diagnosticar enfermidades coronarias, infarto de miocardio, angina pectorais, cardiosclerose.
As enfermidades coronarias neste caso continúan de forma atípica, sen dor e acompañadas de arritmia. Esta condición é moi arriscada, xa que pode causar morte súbita coronaria.
A patoxénese en diabéticos inclúe moitas veces complicacións post-infarto como aneurisma, arritmia, tromboembolismo, choque cardiogénico, insuficiencia cardíaca. Se os médicos revelaron que a causa do infarto de miocardio é a macroangiopatía diabética, todo debe facerse para que o ataque cardíaco non se repita, xa que o risco é moi alto.
- Segundo as estatísticas, os diabéticos tipo 1 e tipo 2 teñen o dobre de probabilidades de morrer por infarto de miocardio que as persoas que non teñen diabetes. Aproximadamente o 10 por cento dos pacientes padecen aterosclerose de arteria cerebral por macroangiopatía diabética.
- A aterosclerose en diabéticos faise sentir a través do desenvolvemento de ictus isquémicos ou isquemia cerebral crónica. Se o paciente ten hipertensión arterial, o risco de desenvolver complicacións cerebrovasculares aumenta tres veces.
- En 10 por cento dos pacientes, as lesións obliterantes ateroscleróticas dos vasos periféricos son diagnosticadas baixo a forma de aterosclerose obliterans. A macroangiopatía diabética vai acompañada de entumecimiento, frialdade dos pés, claudicación intermitente, inchazo hipostático das extremidades.
- O paciente experimenta dor severa no tecido muscular das nádegas, cadeiras, perna inferior, que se intensifica con calquera esforzo físico. Se o fluxo sanguíneo no extremo distal é duramente perturbado, isto leva a unha isquemia crítica, que ao final moitas veces causa necrose dos tecidos dos pés e da perna inferior en forma de gangrena.
- A pel e o tecido subcutáneo poden necróticos por si mesmos, sen danos mecánicos adicionais. Pero, por regra xeral, a necrose ocorre cunha anterior violación da pel - a aparición de fisuras, lesións de fungos, feridas.
Cando os trastornos do fluxo sanguíneo son menos pronunciados, a macroangiopatía diabética provoca a aparición de úlceras tróficas crónicas con diabetes nas pernas.
Como se diagnostica a macroangiopatía diabética?
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
 O diagnóstico consiste en determinar como están afectados os vasos coronarios, cerebrais e periféricos.
O diagnóstico consiste en determinar como están afectados os vasos coronarios, cerebrais e periféricos.
Para determinar o método de exame requirido, o paciente debe consultar a un médico.
O exame está realizado por un endocrinólogo, un diabetólogo, un cardiólogo, un cirurxián vascular, un cirurxián cardíaco, un neurólogo.
Na diabetes tipo 1 e tipo 2 prescríbense os seguintes tipos de diagnóstico para detectar a patoxénese:
- Realízase unha proba de sangue bioquímica para detectar glicosa, triglicéridos, colesterol, plaquetas, lipoproteínas. Tamén se realiza unha proba de coagulación do sangue.
- Asegúrese de examinar o sistema cardiovascular usando un electrocardiograma, seguimento diario da presión arterial, probas de estrés, un ecocardiograma, dopplerografía por ultrasóns da aorta, escintigrafía de perfusión miocárdica, coronarografía, angiografía tomográfica computada.
- A condición neurolóxica do paciente concrétase mediante a dopplerografía por ultrasóns dos vasos cerebrais, tamén se realiza a dixitalización e a angiografía dos vasos cerebrais.
- Para avaliar o estado dos vasos sanguíneos periféricos, as extremidades examínanse mediante escaneo dúplex, dopplerografía por ultrasóns, arteriografía periférica, rheovasografía, capillaroscopia, oscilografía arterial.
Tratamento da microangiopatía diabética
 O tratamento da enfermidade en diabéticos consiste principalmente en proporcionar medidas para retardar o progreso dunha perigosa complicación vascular, que pode ameazar o paciente con discapacidade ou incluso morte.
O tratamento da enfermidade en diabéticos consiste principalmente en proporcionar medidas para retardar o progreso dunha perigosa complicación vascular, que pode ameazar o paciente con discapacidade ou incluso morte.
As úlceras tróficas das extremidades superiores e inferiores son tratadas baixo a supervisión dun cirurxián. En caso de catástrofe vascular aguda, realízase unha terapia intensiva adecuada. Tamén o médico pode dirixir o seu tratamento cirúrxico, que consiste en endarterectomía, eliminación de insuficiencia cerebrovascular, amputación do membro afectado, se xa é gangrena en diabetes mellitus.
Os principios básicos da terapia están asociados coa corrección de síndromes perigosas, que inclúen hiperglicemia, dislipidemia, hipercagulación, hipertensión arterial.
- Para compensar o metabolismo dos carbohidratos en diabéticos, o médico prescribe terapia con insulina e un control regular do azucre no sangue. Para iso, o paciente toma medicamentos para reducir os lípidos - estatinas, antioxidantes, fibratos. Ademais, é necesario seguir unha dieta terapéutica especial e unha restrición ao uso de alimentos cun alto contido en graxas animais.
- Cando hai risco de desenvolver complicacións tromboembólicas, prescríbense medicamentos antiplaquetas: ácido acetilsalicílico, dipyridamol, pentoxifilina, heparina.
- A terapia antihipertensiva no caso da detección de macroangiopatías diabéticas consiste en alcanzar e manter uns niveis de presión arterial de 130/85 mm RT. Art. Para este propósito, o paciente toma diuréticos inhibidores da ACE.Se unha persoa sufriu un infarto de miocardio, prescríbense beta-bloqueantes.
Medidas preventivas
Segundo as estatísticas, coa diabetes mellitus tipo 1 e 2, debido a complicacións cardiovasculares en pacientes, as taxas de mortalidade van do 35 ao 75 por cento. Na metade destes pacientes, a morte ocorre con infarto de miocardio, nun 15 por cento dos casos a causa é isquemia cerebral aguda.
Para evitar o desenvolvemento de macroangiopatías diabéticas, é necesario tomar todas as medidas preventivas. O paciente debe controlar regularmente o azucre no sangue, medir a presión arterial, seguir unha dieta terapéutica, supervisar o seu propio peso, seguir todas as recomendacións médicas e abandonar o máximo posible malos hábitos.
No vídeo deste artigo discuten métodos para tratar a macroangiopatía diabética das extremidades.
Síntomas da enfermidade
O principal problema asociado á aterosclerose das arterias coronarias débese á incapacidade de diagnosticar a patoloxía nas primeiras etapas do desenvolvemento. Estableceuse que as placas ateroscleróticas están formadas no corpo ata os 10 anos. Inicialmente, isto é simplemente unha deposición de lípidos: exceso de colesterol e triglicéridos. Aparecen en forma de raias ou manchas no endotelio das arterias. Dado que non se observan trastornos do fluxo sanguíneo, a forma inicial da patoloxía pasa sen síntomas.
A seguinte etapa de aterosclerose está asociada coa formación de tecido conectivo nos depósitos e a súa penetración nas paredes dos vasos sanguíneos. Eles son un "raíz". Isto forma unha placa aterosclerótica. En caso de danos nas arterias coronarias, isto leva aos seguintes síntomas:
- dor no corazón, no peito
- falta de respiración durante o esforzo físico,
- mareos
- debilidade xeral, agravada pola fatiga rápida.
A maioría dos síntomas tamén son característicos doutras formas de aterosclerose. O dano ás arterias coronarias pódese distinguir pola natureza e pola localización da dor. Obsérvase a súa relación coa actividade física, debido a que a falta de osíxeno no miocardio amplifícase. O paciente pode sentir dor compresiva e queimadura. A localización de sensacións espállase polo lado esquerdo do peito, pode ir á escápula.

Causas e patoxénese
 As causas do desenvolvemento da enfermidade poden ser as seguintes:
As causas do desenvolvemento da enfermidade poden ser as seguintes:
- sobrepeso
- colesterol alto
- malos hábitos
- estilo de vida sedentario
- diabetes mellitus e outros trastornos endocrinos,
- enfermidades coronarias.
Os factores ateroscleróticos no sistema cardiovascular levan a necrosis no tecido cardíaco, os receptores morren como consecuencia desta patoloxía, o que conduce a unha diminución da sensibilidade do corazón ao osíxeno.
A enfermidade caracterízase por un curso longo e en desenvolvemento activo, como resultado, o ventrículo esquerdo aumenta significativamente de volume, o que vai acompañado dunha insuficiencia cardíaca e todos os seus síntomas de acompañante (alteración do ritmo cardíaco, angina pectorais, etc.).
Síntomas característicos
 Os síntomas da cardiosclerose aterosclerótica teñen diferentes intensidades, depende da localización do proceso e da súa prevalencia. Nas fases iniciais da enfermidade, o paciente está preocupado pola falta de respiración e ocorre con tal esforzo físico que anteriormente non causaba ningún síntoma. Co desenvolvemento da enfermidade, a dispnea comeza a estar en repouso. Ademais, a cardiosclerose aterosclerótica maniféstase do seguinte xeito:
Os síntomas da cardiosclerose aterosclerótica teñen diferentes intensidades, depende da localización do proceso e da súa prevalencia. Nas fases iniciais da enfermidade, o paciente está preocupado pola falta de respiración e ocorre con tal esforzo físico que anteriormente non causaba ningún síntoma. Co desenvolvemento da enfermidade, a dispnea comeza a estar en repouso. Ademais, a cardiosclerose aterosclerótica maniféstase do seguinte xeito:
- desenvólvese arritmia,
- hai dor na rexión do corazón e a súa intensidade pode ser moi variable - desde pequenas molestias ata ataques graves, moitas veces a dor é dada ao lado esquerdo do corpo,
- a presión arterial vólvese espasmódica,
- son posibles mareos e orellas de peluche,
- aparece inchazo.

Se a cardiosclerose postinfarto ten todos estes síntomas de forma brillante e constante, aterosclerótica caracterízase por un curso ondulado, xa que os procesos patolóxicos no miocardio ocorren gradualmente.
Diagnóstico da enfermidade
O diagnóstico baséase nun estudo hardware, xa que os síntomas descritos anteriormente tamén se poden observar con outras enfermidades que non están relacionadas coa cardioloxía, por exemplo, o asma. A versión máis persistente de diagnóstico de hardware é un ECG. É moi importante gardar todos os resultados do ECG para que o médico poida rastrexar a dinámica e a cronoloxía da enfermidade. As patoloxías do ECG só poden ser descifradas por un especialista.
 Se hai signos de perturbación do ritmo cardíaco, no extremo do sistema se fará visible un extrasistole no seu cardiograma, se a conductividade se altera, o médico verá bloqueos, tamén poden aparecer dentes no cardiograma, que antes non tiña o paciente.
Se hai signos de perturbación do ritmo cardíaco, no extremo do sistema se fará visible un extrasistole no seu cardiograma, se a conductividade se altera, o médico verá bloqueos, tamén poden aparecer dentes no cardiograma, que antes non tiña o paciente.
A ecografía do corazón tamén pode dar información sobre a mala circulación. Para o diagnóstico da patoloxía tamén se usan outros métodos de investigación: ecocardiografía e ergometría en bicicleta. Estes estudos proporcionan información moi precisa sobre o estado do corazón en repouso e durante o esforzo.
Cal é o perigo da enfermidade e cales poden ser as complicacións
A cardiosclerose aterosclerótica é unha enfermidade latente, e dado que está asociada ao corazón, o perigo fala por si só. A cardiosclerose é perigosa polos seus cambios irreversibles. Como resultado da mala circulación sanguínea no miocardio, prodúcese a fame de osíxeno e o corazón non pode funcionar no modo adecuado. Como resultado, as paredes do corazón espesan e aumenta o seu tamaño. Debido a unha tensión muscular excesiva, o buque pode danarse (ou romperse completamente), prodúcese un infarto de miocardio.
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.

As complicacións da cardiosclerose aterosclerótica son varias enfermidades cardíacas que poden ser mortais.
Tipos e etapas da cardiosclerose
Existen varias etapas do desenvolvemento da patoloxía, cada unha delas ten os seus propios síntomas, e o tratamento en diferentes fases tamén ten diferenzas:
- Etapa 1: a taquicardia ea falta de respiración, só ocorren durante o esforzo físico,
- Etapa 2 con insuficiencia ventricular esquerda - os síntomas ocorren con exercicio moderado,
 Etapa 2 en caso de insuficiencia do ventrículo dereito: a inflamación ocorre nas pernas, palpitaciones, acrocianose rápida e moderada das extremidades
Etapa 2 en caso de insuficiencia do ventrículo dereito: a inflamación ocorre nas pernas, palpitaciones, acrocianose rápida e moderada das extremidades- Etapa 2B: obsérvase o estancamento nos dous círculos da circulación sanguínea, o fígado amplíase, o inchazo non diminúe
- Etapa 3: os síntomas son constantes, o traballo de todos os sistemas e órganos está perturbado.
A cardiosclerose pode ser dos seguintes tipos:
- aterosclerótico: desenvólvese como resultado da deposición de placas ateroscleróticas nos vasos coronarios,
- postinfarto
- cardiosclerose difusa - o músculo cardíaco está completamente cuberto polo proceso patolóxico,
- posmocárdico: procesos inflamatorios no miocardio.
Tratamento da enfermidade
 O primeiro que se recomenda ao paciente é o alimento dietético. É necesario deixar de comer pratos graxos, fritos, fariños, salgados e afumados. É recomendable restrinxir cereais, carnes dietéticas como polo, pavo, tenreira, comer máis froitas e verduras.
O primeiro que se recomenda ao paciente é o alimento dietético. É necesario deixar de comer pratos graxos, fritos, fariños, salgados e afumados. É recomendable restrinxir cereais, carnes dietéticas como polo, pavo, tenreira, comer máis froitas e verduras.
Tamén se mostra un cambio no estilo de vida: actividade física factible (nadar, correr sen présas, camiñar), aumentando gradualmente a carga. Todas estas medidas son terapia auxiliar para o tratamento con fármacos, sen o cal non é posible mellorar para os pacientes con aterosclerose.
Que medicamentos se deben usar para tratar a cardiosclerose aterosclerótica, un médico debería recomendar, é imposible tomar medicamentos por conta propia, para evitar graves consecuencias.
Medicamentos prescritos que reducen a viscosidade no sangue - Cardiomagnil ou Aspirina. A súa recepción é necesaria para que se ralentice a formación de placas e non se produza o bloqueo da embarcación. A inxestión a longo prazo e regular destes fondos é unha boa prevención do infarto de miocardio.

Medicamentos prescritos que reducen os lípidos sanguíneos: Simvastatina, Atorvastatina, Rosuvastatina. A nitroglicerina está indicada para ataques de cardiopatía isquémica, sen embargo, o seu efecto é a curto prazo, se os ataques se producen con frecuencia, paga a pena usar medicamentos que teñen un efecto máis longo.
Con edema severo, preséntanse diuréticos Spironolactona, Veroshpiron, se estes fondos non son eficaces, entón prescríbese Furosemida. Ademais, prescríbense medicamentos que reducen a presión arterial e alivian os síntomas da insuficiencia cardíaca: Enalapril, Captopril, Lisinopril.
Se é necesario, engádense outros medicamentos ao réxime de tratamento. Coa ineficacia do tratamento con drogas, proponse unha intervención cirúrxica, que ten como obxectivo mellorar o subministro de sangue ao miocardio.
Previsión e medidas preventivas
 A previsión só pode darse despois dun diagnóstico completo do paciente, avaliación do seu estado xeral e presenza de enfermidades concomitantes. Segundo as estatísticas, se a cardiosclerose aterosclerótica non deu complicacións graves e mortais, e se o tratamento comezou a tempo e rematouse con éxito, entón podemos falar de supervivencia do 100%.
A previsión só pode darse despois dun diagnóstico completo do paciente, avaliación do seu estado xeral e presenza de enfermidades concomitantes. Segundo as estatísticas, se a cardiosclerose aterosclerótica non deu complicacións graves e mortais, e se o tratamento comezou a tempo e rematouse con éxito, entón podemos falar de supervivencia do 100%.
Debo dicir que case todas as complicacións que afectan a porcentaxe de supervivencia están asociadas ao feito de que o paciente recorra despois ao médico para obter axuda, así como ao non seguir todas as recomendacións que prescribiu o especialista.
O tratamento das enfermidades cardíacas e vasculares, incluída a aterosclerose, é longo e bastante complicado, polo tanto, se unha persoa ten unha predisposición a estas patoloxías, é necesario iniciar a prevención en tempo e forma. Coñecendo as causas da enfermidade, é fácil entender cal é a prevención da cardiosclerose aterosclerótica:
- Nutrición adecuada. A comida só debe ser beneficiosa para o corpo, débese cociñar cunha cantidade mínima de aceite, é dicir, hai que empregar métodos de cociña suaves. Os alimentos graxos e afumados deberían reducirse drasticamente e reducir a inxestión de sal.
 Normalización do peso. O envellecemento prematuro e moitos problemas no corpo están asociados ao sobrepeso. Non é necesario adherirse a dietas estritas e debilitantes, basta con comer correctamente e equilibrado e o peso normalízase sen danos e estrés para o corpo.
Normalización do peso. O envellecemento prematuro e moitos problemas no corpo están asociados ao sobrepeso. Non é necesario adherirse a dietas estritas e debilitantes, basta con comer correctamente e equilibrado e o peso normalízase sen danos e estrés para o corpo.- Asegúrese de abandonar os malos hábitos. Este é un punto clave no tratamento das enfermidades cardíacas e vasculares. O tabaquismo e o abuso de alcol afectan negativamente o estado de todos os sistemas e órganos humanos, as adiccións destruen os vasos sanguíneos e empeoran os procesos metabólicos.
- Un estilo de vida activo é moi importante para manter o ton e fortalecer o corpo no seu conxunto. Non obstante, non paga a pena ser demasiado celoso nos deportes, a actividade física debe ser factible e darlle alegría á persoa. Se non hai ganas de correr e nadar, entón podes escoller paseos ou algunha outra actividade activa.
A prevención de enfermidades cardíacas e patoloxías vasculares é un estilo de vida sa. Por desgraza, nos últimos anos, menos persoas se preocupan pola súa saúde e escoitan os consellos dos médicos, deben lembrar que a cardiosclerose aterosclerótica é unha enfermidade que se desenvolve ao longo de moitos anos, non pode curarse rapidamente, pero pode previrse.
Cardiosclerose tras un ataque cardíaco: clasificación, causas e tratamento
Unha das máis formidables, que adoita levar á morte dun paciente, pode manifestarse que as manifestacións de enfermidade coronaria (CHD) son unha condición de emerxencia aguda de infarto de miocardio e cardiosclerose postinfarto.

É case imposible recoñecer de xeito independente tales enfermidades, só podemos asumir o desenvolvemento de convulsións ou patoloxía esclerótica.
Moitas veces, as principais manifestacións de patólogos como a aterosclerose postinfarrática poden ser cambios no ritmo cardíaco, así como a preservación da dor.
Para comprender como lidar con varias manifestacións da enfermidade coronaria, aprender a comportarse correctamente (se aterosclerose post-infarto apareceu na súa vida), é importante comprender cal é a condición descrita.
- Cal é esta condición?
- Clasificación patolóxica
- De que xorde?
- Síntomas e manifestacións da patoloxía
- Diagnósticos
- Posibles complicacións
- Tratamento de problemas
- Previsións e medidas preventivas
Cal é esta condición?
Co concepto de cardiosclerose postinfarto, adoita significar tal forma de patoloxía cardíaca isquémica (ou enfermidade coronaria) que pode manifestarse substituíndo seccións individuais do miocardio (as súas fibras musculares) por tecidos conectivos cicatrices.
Debe entenderse que despois da forma aguda de enfermidade cardíaca isquémica e o estado de emerxencia do infarto de miocardio, ocorre necesariamente unha cicatrización do tecido muscular e sempre aparece unha cicatriz aterosclerótica nos sitios da necrose primaria.

Noutras palabras, a cardiosclerose postinfarto sempre é o resultado lóxico de tal manifestación de IHD como infarto de miocardio. Ás veces, pode levar aproximadamente tres ou incluso catro semanas para curar completamente as áreas do miocardio afectadas pola necrose.
É por iso que, sen excepción, todos os pacientes que sufriron un ataque cardíaco son diagnosticados automaticamente cunha cardiosclerose postinfarto dun grao ou outro e moitas veces os médicos poden describir a calidade e o tamaño dunha cicatriz aterosclerótica existente.
Por desgraza, a cicatriz aterosclerótica no músculo cardíaco obtida despois do infarto de miocardio non ten elasticidade suficiente, non ten contractilidade, endurece e deforma o tecido miocárdico próximo, empeorando significativamente a calidade do corazón.
Clasificación patolóxica
A medicina clínica moderna describe as seguintes formas de cardiosclerose (como a manifestación máis común da enfermidade isquémica primaria ou enfermidade coronaria):
 forma focal
forma focal- forma difusa:
- patoloxía con lesións do aparello valvular.
Os cambios miocárdicos focales ateroscleróticos postinfarciais ocorren con máis frecuencia.
O mesmo dano ao tecido muscular pode ocorrer despois dunha forma localizada de miocardite. A esencia da cardiosclerose focal postinfarto reside na formación dunha área claramente definida de tecido cicatricial conectivo.
A gravidade desta patoloxía depende de tales factores posteriores ao infarto:
- As profundidades do dano miocárdico necrótico, que depende en gran medida do tipo de ataque cardíaco. A patoloxía pode ser superficial ou transmural, cando a necrose podería estenderse a todo o grosor da parede muscular.
- O tamaño do foco necrótico. Estamos falando de grandes lesións escleróticas focais ou pequenas. Canto máis grande sexa a área de lesión cicatricial, máis pronunciados serán os síntomas da cardiosclerose, menos optimista será o prognóstico dunha maior supervivencia.
 Localización do foco. Por exemplo, os focos situados nas paredes da aurícula ou o septa interventricular non son tan perigosos como as inclusións cicatriciales nas paredes do ventrículo esquerdo.
Localización do foco. Por exemplo, os focos situados nas paredes da aurícula ou o septa interventricular non son tan perigosos como as inclusións cicatriciales nas paredes do ventrículo esquerdo.- Do total de focos de necrose formados. Neste caso, os riscos de complicacións e as previsións posteriores de supervivencia dependen directamente do número de focos primarios de necrose.
- Do dano ao sistema condutor. Os focos ateroscleróticos que afectan os feixes condutores do corazón, por regra xeral, provocan violacións máis graves no funcionamento do corazón, en xeral.
Falando da forma difusa de cardiosclerose, cabe destacar que con este tipo de patoloxía, as lesións cicatriciais do miocardio distribúense uniformemente, por todas partes.Esta forma de cardiosclerose pode desenvolverse non só no ataque cardíaco agudo, senón tamén na forma crónica de enfermidades coronarias.
A cardiosclerose, que afecta ao aparello valvular do corazón, é a máis rara, xa que inicialmente as válvulas teñen unha estrutura de tecido conectivo.
Non obstante, os médicos distinguen dous tipos de lesións das válvulas cardiacas: a insuficiencia da válvula ou a súa estenose.
De que xorde?
É imposible non dicir que cada enfermidade ten certas fontes. A principal razón para o desenvolvemento da cardiosclerose considérase unha enfermidade coronaria (ou enfermidade coronaria).
Desde o punto de vista do mecanismo de desenvolvemento da cardiosclerose, as causas da cicatrización dos tecidos poden ser:
- estreitamento de grandes vasos coronarios, o que leva a un insuficiente subministro de sangue ao músculo cardíaco, a hipoxia e necrose,
 procesos inflamatorios agudos que poden cambiar a estrutura do miocardio,
procesos inflamatorios agudos que poden cambiar a estrutura do miocardio,- un forte aumento do tamaño do miocardio, o seu estiramento, digamos, debido ao tipo de dilatación cardiomiopatía.
Ademais, o desenvolvemento da cardiosclerose, ou máis ben a súa progresión, pode estar influído pola herdanza e as características dun determinado estilo de vida.
Complicar o curso da cardiosclerose pode:
- a falta de actividade física adecuada, que é urxente durante a rehabilitación despois dun ataque cardíaco ou outras formas de enfermidade coronaria,
- manter malos hábitos,
- desnutrición
- estrés constante
- denegación do tratamento preventivo correcto.
Por desgraza, debido á influencia dos factores descritos, a cardiosclerose provoca anualmente a morte dun número enorme de persoas.
Síntomas e manifestacións da patoloxía
Debido a que a cardiosclerose postinfarto forma lesións nos tecidos cardíacos que non son capaces de contraerse completamente, as manifestacións clínicas de insuficiencia cardíaca crónica poden considerarse as principais manifestacións desta enfermidade.
Na maioría das veces, os pacientes con esta enfermidade poden queixarse de:
- escaseza de respiración grave incluso a falta de actividade física,
 un forte aumento da frecuencia cardíaca, como a aparición dunha resposta a unha diminución das fraccións de expulsión,
un forte aumento da frecuencia cardíaca, como a aparición dunha resposta a unha diminución das fraccións de expulsión,- cor azulada dos beizos, extremidades, a área que rodea o nariz,
- varios tipos de arritmias (dicir, fibrilación auricular ou extrasistole, en casos máis complexos, taquicardia ventricular recorrente, que moitas veces pode causar a morte do paciente,
- estados dunha forte acumulación de fluído no corpo - o desenvolvemento de hidrotórax, hidropericardio, ascite, que tamén pode levar á morte do paciente.
Ademais, a cardiosclerose postinfarto leva a miúdo cambios estruturais en miocardio antes.
O tecido muscular cardíaco faise máis frouxo, a cavidade do corazón pode aumentar de tamaño, todo isto leva á remodelación de todo o órgano.
Como resultado, o problema só provoca un aumento dos síntomas da insuficiencia cardíaca.
Posibles complicacións
Debe entenderse que tanto por infarto de miocardio como por cardiosclerose postinfarto, estas enfermidades poden levar á morte do paciente.
Pero, entre as complicacións menos graves desta condición, os médicos chaman:
- o desenvolvemento de alteracións do ritmo cardíaco,
 a aparición de fibrilación auricular,
a aparición de fibrilación auricular,- extrasistoles - as chamadas contraccións extraordinarias do miocardio,
- bloqueo cardíaco, no que pode afectar a función "miocardio" de bombeo,
- aneurismas vasculares: expansión ou saída perigosas de certas seccións de tecido das paredes do corazón, aumentando o risco de hemorragia,
- insuficiencia cardíaca crónica.
Ao mesmo tempo, as estatísticas médicas confirman que calquera complicación do problema principal (enfermidade coronaria, infarto de miocardio ou cardiosclerose postinfarto) aumenta o risco de morte do paciente.
Clasificación das formas da enfermidade
En medicina, hai unha visión alternativa do que é a aterosclerose aórtica. De feito, esta é unha enfermidade coronaria. A patoloxía clasifícase segundo as formas e as etapas da enfermidade:
- fluíndo sen dor,
- angina pectorais de tres tipos,
- perturbacións do ritmo cardíaco
- cardiosclerose
- parada cardíaca primaria
- infarto de miocardio.
Cada unha das formas caracterízase polo seu propio curso e síntomas.

Angina pectoris
O nome popular da enfermidade é a angina pectora. Con aterosclerose da aorta coronaria, dependendo da natureza do curso, distínguense os seguintes tipos de angina:
- primeiro xurdiu
- estable - a enfermidade continúa sen cambios notables durante un longo período de tempo,
- inestable: a enfermidade avanza, con riscos de infarto de miocardio ou parada cardíaca primaria.
Incluso con angina pectoral estable, poden producirse complicacións, xa que a patoloxía con manifestacións frecuentes pode entrar nunha variedade inestable.

Tratamento de problemas
Debe entenderse que as funcións das áreas do miocardio afectadas pola cardiosclerose son completamente imposibles de restaurar.
É por iso que, o tratamento da cardiosclerose postinfarto, a maioría das veces, ten como obxectivo previr a progresión de procesos escleróticos patolóxicos, previr complicacións e reducir os síntomas desagradables do problema.
O tratamento con drogas da cardiosclerose é moi similar aos métodos terapéuticos empregados na enfermidade coronaria, coa adición de medicamentos para eliminar a insuficiencia cardíaca.
Por regra xeral, con tal patoloxía, pódense prescribir as seguintes:
 drogas diuréticas
drogas diuréticas- fármacos do grupo de inhibidores da ACE, que permiten retardar o proceso de reconstrución da estrutura do miocardio,
- axentes anticoagulantes para previr coágulos de sangue,
- medicamentos metabólicos para mellorar a nutrición do miocito,
- varios beta-bloqueantes, como medida preventiva para o desenvolvemento de arritmias.
Se se detectan aneurismas postinfarto que prexudican significativamente as funcións de bombeo do miocardio, o tratamento pode ser cirúrxico, eliminando o aneurisma cirurxicamente. Moitas veces, poden realizar simultaneamente o enxerto de arterias coronarias.
A fin de mellorar as funcións de sitios miocárdicos viables, aconséllase que os pacientes se sometan a angioplastia con globo ou stenting.
Previsións e medidas preventivas
Na maioría dos casos pódese determinar o prognóstico da supervivencia dos pacientes con problemas de cardiosclerose postinfarto.
- a porcentaxe de tecidos miocardios afectados e saudables,
- a gravidade dos cambios patolóxicos no músculo cardíaco,
- o estado real de todas as arterias coronarias.
Por exemplo, co desenvolvemento de aterosclerose postinfarctiva multifocal, cunha fracción de expulsión inferior ao vintecinco por cento, a esperanza de vida total dos pacientes normalmente non pode superar os tres anos.

A cardiosclerose postinfarto (así como o propio ataque cardíaco) é unha enfermidade mortal, en relación coa que, os médicos insisten na necesidade urxente de que o paciente cumpra con todo tipo de medidas de prevención secundaria para evitar a recaída do problema.
Coas patoloxías descritas, os médicos intentan estender o período de remisión o máximo posible, xa que calquera agravación contribuirá á formación de novas lesións cicatrices.
Para a prevención da recidiva da patoloxía é necesario:
- comer ben (evite os alimentos nocivos, prefiren os alimentos saudables e fortalecidos),
- evitar o estrés e os golpes nerviosos,
- intente excluír o esforzo físico excesivo, pero non rexeitar os exercicios terapéuticos correctos,
 o máis a miúdo posible para camiñar ao aire libre,
o máis a miúdo posible para camiñar ao aire libre,
vixiar a utilidade do sono e o descanso. É imprescindible desfacerse do ronco e do insomnio, por exemplo, empregando un medio tan sinxelo e accesible como a almofada "saudable" médica.
Por certo, a almofada médica de Zdorov está feita de materiais antialerxénicos e é totalmente seguro de usar,
En conclusión, quero observar: a cardiosclerose postinfarto é unha enfermidade que non se pode curar completamente.
Importante! De feito, non é posible eliminar todas as cicatrices post-infarto existentes nas paredes do corazón. Pero isto non significa en absoluto que este diagnóstico leve a unha morte inminente do paciente.
Con prevención adecuada da recaída, cun tratamento adecuado do problema, os pacientes poden prolongar significativamente a súa vida. E isto, xa ves, é importante!
- ¿A miúdo experimentas molestias na zona do corazón (dor, formigueo, constricción)?
- De súpeto pode sentirse débil e canso ...
- Cada vez hai maior presión ...
- Sobre falta de respiración despois do máis pequeno esforzo físico e nada que dicir ...
- E leva moito tempo tomando unha serie de medicamentos, facendo dieta e fai un seguimento do peso ...




 Etapa 2 en caso de insuficiencia do ventrículo dereito: a inflamación ocorre nas pernas, palpitaciones, acrocianose rápida e moderada das extremidades
Etapa 2 en caso de insuficiencia do ventrículo dereito: a inflamación ocorre nas pernas, palpitaciones, acrocianose rápida e moderada das extremidades Normalización do peso. O envellecemento prematuro e moitos problemas no corpo están asociados ao sobrepeso. Non é necesario adherirse a dietas estritas e debilitantes, basta con comer correctamente e equilibrado e o peso normalízase sen danos e estrés para o corpo.
Normalización do peso. O envellecemento prematuro e moitos problemas no corpo están asociados ao sobrepeso. Non é necesario adherirse a dietas estritas e debilitantes, basta con comer correctamente e equilibrado e o peso normalízase sen danos e estrés para o corpo. forma focal
forma focal Localización do foco. Por exemplo, os focos situados nas paredes da aurícula ou o septa interventricular non son tan perigosos como as inclusións cicatriciales nas paredes do ventrículo esquerdo.
Localización do foco. Por exemplo, os focos situados nas paredes da aurícula ou o septa interventricular non son tan perigosos como as inclusións cicatriciales nas paredes do ventrículo esquerdo. procesos inflamatorios agudos que poden cambiar a estrutura do miocardio,
procesos inflamatorios agudos que poden cambiar a estrutura do miocardio, un forte aumento da frecuencia cardíaca, como a aparición dunha resposta a unha diminución das fraccións de expulsión,
un forte aumento da frecuencia cardíaca, como a aparición dunha resposta a unha diminución das fraccións de expulsión, a aparición de fibrilación auricular,
a aparición de fibrilación auricular, drogas diuréticas
drogas diuréticas o máis a miúdo posible para camiñar ao aire libre,
o máis a miúdo posible para camiñar ao aire libre,