Aterosclerose: etioloxía, patoxénese, características clínicas e diagnóstico, tratamento, mecanismos de desenvolvemento
Aterosclerose (Ath Greekra grego, slurry + sklḗrōsis, endurecemento) é unha enfermidade crónica das arterias de tipo elástico e muscular-elástico, resultado dunha violación do metabolismo de lípidos e proteínas e acompañada da deposición de colesterol e algunhas fraccións de lipoproteínas no lumen dos vasos sanguíneos. Os depósitos fórmanse en placas ateromatosas. O crecemento posterior do tecido conectivo neles (esclerose) e a calcificación da parede do vaso provocan a deformación e o estreitamento do lumen ata a obstrución (bloqueo do buque). É importante distinguir a aterosclerose da arteriosclerose de Menkeberg, outra forma de lesións escleróticas das arterias, que se caracteriza pola deposición de sales de calcio na membrana media das arterias, a difusión da lesión (ausencia de placas), o desenvolvemento de aneurismas (e non bloqueo) dos vasos sanguíneos. A aterosclerose dos vasos sanguíneos do corazón leva ao desenvolvemento de enfermidades coronarias.
| Aterosclerose | |
|---|---|
 Cambios no buque (o proceso de desenvolvemento da aterosclerose), a acumulación de colesterol | |
| ICD-10 | Eu 70 70. |
| ICD-10-KM | I70 e I25.1 |
| ICD-9 | 440 440 |
| ICD-9-KM | 440 |
| Enfermidadesdb | 1039 |
| Medlineplus | 000171 |
| eMedicina | med / 182 |
| Malla | D050197 |
As taxas de mortalidade máis estudadas por enfermidades cardiovasculares como manifestación de aterosclerose xeneralizada. Na Federación Rusa no ano 2000, a taxa de mortalidade normalizada por enfermidades do sistema circulatorio foi de 800,9 por cada 100 mil persoas. Para comparación, en Francia esta cifra é de 182,8 (a máis baixa de Europa), en Xapón - 187,4. Comprobouse que a redución do risco de enfermidades cardiovasculares nestes países está asociada non tanto á calidade da atención médica como ao estilo de vida e aos hábitos dietéticos.
Polo momento, non existe unha única teoría sobre a aparición desta enfermidade. Preséntanse as seguintes opcións, así como as súas combinacións:
- teoría da infiltración de lipoproteínas - acumulación primaria de lipoproteínas na parede vascular,
- teoría da disfunción endotelial - violación principal das propiedades protectoras do endotelio e dos seus mediadores,
- autoinmune - a disfunción primaria de macrófagos e leucocitos, a súa infiltración da parede vascular,
- monoclonal - a aparición primaria dun clon patolóxico de células musculares lisas,
- viral - danos virais primarios no endotelio (herpes, citomegalovirus, etc.),
- peróxido - violación primaria do sistema antioxidante
- xenética - defecto hereditario primario da parede vascular,
- clamidial - danos primarios na parede vascular coa clamidia, principalmente Chlamydia pneumoniae.
- hormonal - un aumento relacionado coa idade no nivel de hormonas gonadotrópicas e adrenocorticotrópicas leva a unha maior síntese de material de construción para as hormonas do colesterol.
- fumar (factor máis perigoso)
- hiperlipoproteinemia (colesterol total> 5 mmol / L, LDL> 3 mmol / L, LP (a)> 50 mg / dL)
- hipertensión arterial (presión arterial sistólica> 140 mmHg. presión arterial diastólica> 90 mmHg.)
- diabetes mellitus
- obesidade
- estilo de vida sedentario (inactividade física)
- tensión emocional emocional
- desnutrición
- predisposición hereditaria
- postmenopausa
- hiperfibrinoxenemia
- homocisteinuria e homocisteinemia
- hipotiroidismo
Segundo as directrices europeas para a prevención de enfermidades cardiovasculares (programa Gu> europeo (ruso) (ligazón non dispoñible - a historia ) . cms.escardio.org. calculando o risco de desenvolver enfermidades cardiovasculares. Pódese facer unha valoración máis xeral segundo a táboa seguinte.
A patoxénese da aterosclerose chámase ateroxénese. Ten lugar en varias etapas. O desenvolvemento de lesións ateroscleróticas é unha combinación dos procesos de entrada e saída de lipoproteínas e leucocitos dela, a proliferación e morte de células, a formación e reordenación de sustancia intercelular, así como a proliferación de vasos sanguíneos e calcificación. Estes procesos están impulsados por moitos sinais, moitas veces multidireccionais. Cada vez son máis os datos que se acumulan sobre a complexa relación patoxenética entre o cambio na función das células da parede vascular e os leucocitos que migraron a ela e os factores de risco da aterosclerose.
A acumulación e modificación de lipoproteínas Edit
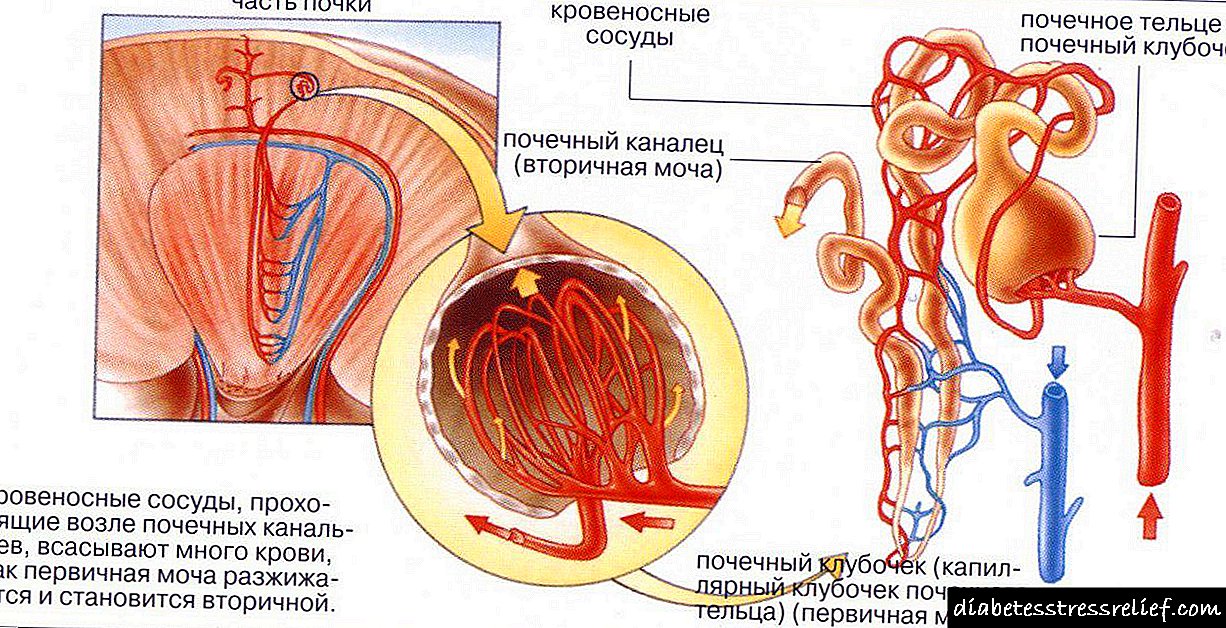
Normalmente, o íntimo das arterias está formado por unha capa endotelial unicelular, baixo a cal hai células musculares lisas inmersas na sustancia intercelular. As primeiras manifestacións da enfermidade son as chamadas manchas lipídicas. A súa aparencia está asociada á deposición local de lipoproteínas no íntimo. Non todas as lipoproteínas posúen propiedades ateróxenas, pero só de baixa densidade (LDL) e moi baixa densidade (VLDL). Inicialmente, acumúlanse no íntimo debido principalmente á unión aos compoñentes da substancia intercelular - proteoglicanos. Nos lugares onde se forman manchas de lípidos, xoga un papel importante o predominio dos sulfatos heparanos sobre outros dous glicosaminoglicanos, sulfatos de queratán e sulfatos de condroitina.
No sexo, as lipoproteínas, especialmente as asociadas a proteoglicanos, poden entrar en reaccións químicas. O papel principal xogan dous: a oxidación e a glicosilación non enzimática. A diferenza do plasma, os íntimos conteñen poucos antioxidantes. Fórmase unha mestura de LDL oxidado, con ambos os lípidos e un compoñente proteico. Durante a oxidación de lípidos fórmanse hidroperoxidos, lisofosfolípidos, oxisterinas e aldehidos (durante a peroxidación dos ácidos graxos). A oxidación das apoproteínas leva á escisión dos enlaces peptídicos e á conexión das cadeas laterais de aminoácidos (normalmente o grupo β-amino da lisina) cos produtos da descomposición de ácidos graxos (4-hidroxinonenal e malondialdehido). A persistente hiperglicemia en diabetes mellitus contribúe á glicosilación non enzimática de apoproteínas e proteínas intrínsecas íntimas, o que tamén viola as súas funcións e acelera a aheroxenese.
Migración de glóbulos brancos e formación de células de xanthoma (escuma)
A migración de leucocitos, principalmente monocitos e linfocitos, é a segunda etapa do desenvolvemento do punto lipídico. A súa migración á íntima é proporcionada por receptores situados nas moléculas de adhesión do endotelio. Destacan especialmente as moléculas VCAM-1 e ICAM-1 (da superfamilia das inmunoglobulinas) e as selectinas P. A síntese de moléculas de adhesión pode aumentar as citocinas. Entón, a interleucina-1 (IL-1) e o factor de necrose tumoral (TNFα) causan ou potencian a síntese de células endoteliais VCAM-1 e ICAM-1. Á súa vez, a liberación de citocinas polas células da parede vascular é estimulada por lipoproteínas modificadas. Fórmase un círculo vicioso.
A natureza do fluxo sanguíneo xoga un papel. Na maioría das áreas da arteria non modificada, o sangue flúe de xeito laminar e as forzas derivadas desta diminúen a expresión (manifestación) das moléculas de adhesión na superficie das células endoteliais. O fluxo sanguíneo laminar tamén contribúe á formación de óxido nítrico NO no endotelio. Ademais do efecto vasodilatador, en baixa concentración apoiada polo endotelio, o NO ten actividade antiinflamatoria, reducindo, por exemplo, a síntese de VCAM-1. Pero en lugares de ramificación, a corrente laminar é frecuentemente perturbada, é alí onde adoitan ocorrer placas ateroscleróticas.
Despois da adhesión, os glóbulos brancos pasan polo endotelio e entran no íntimo. As lipoproteínas poden mellorar directamente a migración: a LDL oxidada promove a quimiotaxis do leucocito.
Os monocitos están implicados na formación posterior da mancha lipídica. No íntimo, os monócitos convértense en macrófagos, a partir dos cales, debido á endocitose mediada por receptor de lipoproteínas, as células xantosas (escumosas) están cheas de lípidos. Anteriormente, se supuxo que os receptores LDL coñecidos están implicados na endocitose, pero con un defecto destes receptores, tanto animais experimentais como pacientes (por exemplo, hipercolesterolemia familiar) aínda teñen numerosas xantomas e placas ateroscleróticas cheas de células de xanthoma. Ademais, o colesterol exóxeno inhibe a síntese destes receptores e hai algúns con hipercolesterolemia. Agora asúmese o papel dos receptores de escarchadores de macrófagos (que ligan principalmente lipoproteínas modificadas) e outros receptores para LDL oxidada e VLDL pequena ateróxena. Algunhas células de xanthoma que absorben lipoproteínas da sustancia intercelular saen da parede da arteria, impedindo así a acumulación de lípidos nela. Se a inxestión de lipoproteínas no íntimo prevalece sobre a súa excreción con macrófagos (ou doutras formas), os lípidos acumúlanse e eventualmente fórmase unha placa aterosclerótica. Nunha placa en crecemento, algunhas células xantómanas sofren apoptose ou necrose. Como resultado, no centro da placa fórmase unha cavidade chea de ricas masas lipídicas, o que é característico das etapas tardías da ateroxénese.
Factores pro e anti-ateróxenos Editar
Durante a absorción de lipoproteínas modificadas, os macrófagos segregan citocinas e factores de crecemento que promoven o desenvolvemento da placa. Algunhas citocinas e factores de crecemento estimulan a división das células musculares lisas e a síntese de substancia intercelular, que se acumula na placa. Outras citocinas, especialmente o interferón-γ dos linfocitos T activados, inhiben a división das células musculares lisas e a síntese de coláxeno. Factores como IL-1 e TNFα causan a produción de factor de crecemento de plaquetas e factor de crecemento de fibroblastos na íntima, que desempeñan un papel no futuro destino da placa. Así, existe unha interacción complexa de factores, que aceleran e inhiben a ateroxénese. O papel dos mediadores non proteicos tamén é grande. Os macrófagos activados e as células da parede vascular (músculo endotelial e liso) producen radicais libres de osíxeno que estimulan a proliferación de células musculares lisas, aumentan a síntese de citocinas e tamén unen NO. Os macrófagos activados, por outra banda, son capaces de sintetizar indutible NO sintasa. Esta enzima altamente activa produce NO en altas concentracións potencialmente tóxicas, en contraste coa pequena concentración de NO creada pola forma constitutiva do encima, a NO sintasa endotelial.
Ademais dos macrófagos, as lipoproteínas de alta densidade (HDL), que proporcionan o chamado transporte inverso do colesterol, están implicadas na eliminación do colesterol da íntima afectada. Comprobouse unha clara relación inversa entre a concentración de colesterol HDL e o risco de CHD. En mulleres en idade fértil, a concentración de colesterol HDL é maior que en iguais, e en gran medida por iso, as mulleres son menos propensas a sufrir aterosclerose. O experimento demostrou que o HDL pode eliminar o colesterol das células do xanthoma.
Implicación muscular suave
A placa aterosclerótica desenvólvese a partir dun punto lipídico, pero non todas as manchas se converten en placas. Se a acumulación de células de xanthoma é característica de manchas lipídicas, a fibrose é característica de placas. A sustancia intracelular da placa está sintetizada principalmente por células musculares lisas, cuxa migración e proliferación é probablemente un momento crítico na formación dunha placa fibrosa no lugar de acumulación de células de xanthoma.
A migración á mancha lipídica das células musculares lisas, a súa proliferación e síntese de sustancia intercelular é causada por citocinas e factores de crecemento liberados baixo a influencia de lipoproteínas modificadas e outras substancias por macrófagos e células da parede vascular. Así, o factor de crecemento das plaquetas secretado por células endoteliais activadas estimula a migración de células musculares lisas de medios a íntimos. Os factores de crecemento xerados localmente provocan a división tanto das células do músculo liso intracelular coma das células que proveñen dos medios. Un dos potentes estimulantes para a síntese de coláxeno por estas células é un factor de crecemento transformador. páx. Ademais da paracrina (os factores proceden das células veciñas), tamén se produce a autocrina (un factor producido pola propia célula) regulación de células musculares lisas. Como resultado dos cambios que se producen con eles, acelérase a transición do punto lipídico á placa aterosclerótica, que contén moitas células musculares lisas e substancia intercelular. Do mesmo xeito que os macrófagos, estas células poden entrar na apoptose: é causada por citocinas que contribúen ao desenvolvemento da aterosclerose.
O desenvolvemento de placas complicadas
Ademais dos factores de risco habituais e das citocinas descritas anteriormente nas etapas tardías do desenvolvemento da aterosclerose, un papel importante pertence aos cambios no sistema de coagulación do sangue. Para a aparición de manchas lipídicas, non se precisa dano ou desquamación do endotelio. Pero no futuro poden aparecer lágrimas microscópicas. A adhesión plaquetaria prodúcese na membrana do soto exposto, e nestes lugares fórmanse pequenos trombos plaquetarios. As plaquetas activadas segregan varias substancias que aceleran a fibrose. Ademais do factor de crecemento plaquetario e o factor de crecemento transformador páx As células musculares lisas están afectadas por mediadores de baixo peso molecular, como a serotonina. Normalmente, estes coágulos de sangue disólvense sen causar síntomas e restablece a integridade do endotelio.
A medida que se desenvolven as placas, o vasa vasorum (vasos sanguíneos) comeza a crecer abundante nel. As novas embarcacións afectan o destino da placa de varias maneiras. Crean unha ampla superficie para a migración de leucocitos dentro e fóra da placa. Ademais, os novos vasos son unha fonte de hemorraxia en placa: do mesmo xeito que coa retinopatía diabética, son quebradizos e propensos á rotura. A hemorragia resultante leva a trombose, aparece trombina. Non só participa na hemostase, senón que afecta ás células intimais: estimula a división de células musculares lisas e a súa produción de citocinas e tamén provoca a síntese de factores de crecemento por endotelio. Como resultado da hemorragia, as placas adoitan conter fibrina e hemosiderina.
As placas ateroscleróticas a miúdo se calcifican. As placas conteñen proteínas que unen o calcio osteocalcina e osteopontina e algunhas outras proteínas características do tecido óseo (en particular, as proteínas - reguladoras da morfoxénese ósea).
As manifestacións clínicas a miúdo non corresponden á morfoloxía. Con autopsia posmortem, pode atoparse unha lesión vascular aterosclerótica extensa e pronunciada. Pola contra, pode producirse unha clínica de isquemia de órganos cunha obliteración moderada do lumen do buque. É característica unha lesión de certas piscinas arteriais. O cadro clínico da enfermidade depende disto. O dano ás arterias coronarias leva gradualmente a insuficiencia coronaria, manifestada por enfermidades coronarias. Aterosclerose As arterias cerebrais causan isquemia cerebral transitoria ou ictus. O dano nas arterias das extremidades é a causa de claudicación intermitente e gangrena seca. A aterosclerose das arterias mesentéricas leva a isquemia e infarto intestinal (trombose mesentérica). Tamén é posible danar as arterias renales coa formación dun ril Goldblatt. Incluso dentro de piscinas arteriais individuais son características lesións focais - coa implicación de sitios típicos e a seguridade dos veciños. Así, nos vasos do corazón, a oclusión ocorre na maior parte proximal da rama interventricular anterior da arteria coronaria esquerda. Outra localización típica é a arteria renal proximal e a bifurcación carótida. Algunhas arterias, como a arteria torácica interna, son raramente afectadas, a pesar de estar próximas ás arterias coronarias tanto na ubicación como na estrutura. As placas ateroscleróticas a miúdo ocorren na bifurcación de arterias - onde o fluxo sanguíneo é desigual, é dicir, a hemodinámica local xoga un papel na localización de placas (ver patoxénese).
O diagnóstico das enfermidades asociadas á aterosclerose inclúe:
- Entrevistar o paciente e aclarar os síntomas da enfermidade: síntomas da enfermidade coronaria, síntomas de accidente cerebrovascular, claudicación intermitente, síntomas do sapo abdominal, etc.
- Exame xeral do paciente: signos de envellecemento, escoitar murmurio sistólico no foco aórtico, necesariamente palpación de todas as arterias accesibles á palpación: aorta, arterias ilíacas externas, arterias femorais comúns, arterias popliteas, arterias do pé traseiro e arteria tibial posterior, arterias radiais e ulnarias, arterias carótidas.
- determinación do murmurio sistólico sobre puntos ausculatorios das arterias.
- se hai sospeita de danos no leito arterial das extremidades inferiores, a determinación dunha resposta capilar.
- Determinación da concentración de colesterol no sangue e determinación do equilibrio de lípidos no sangue,
- Exame de raios X dos órganos torácicos, métodos de exame endovascular,
- Exame por ecografía do corazón e dos órganos da cavidade abdominal e do espazo retroperitoneal,
- Dopplerografía de vasos extremos ou, o que podería ser mellor, ultrasonido dúplex ultrasonido e triplex de arterias da sección braquiocefálicas, arterias das extremidades inferiores, segmento aórtico-ilíaco, así como doppler transcranial.
- diagnósticos de rixidez arterial, incluída a esfigmografía volumétrica e determinación do índice vascular cardio-nocello (CAVI)
No réxime de tratamento da aterosclerose considéranse métodos tanto farmacéuticos como non farmacéuticos.
Métodos non farmacéuticos para a corrección da hiperlipidemia Editar
Para obter un efecto adecuado, a duración deste tratamento debería ser non menos de 6 meses. Os seguintes puntos son claves no réxime de tratamento (ver Factores de risco):
- deixar de fumar
- consumo moderado de alcol
- dieta antiatherosclerótica - por exemplo, "Mediterráneo": aceite rico en ácidos graxos poliinsaturados (Omega-3): linaza, colza ou oliva. De alcol, só viño de mesa de ata 150 ml por día (pero é mellor abandonar completamente o alcol, xa que é un factor de risco para un ictus). Rexeitar o pan de fariña de maior calidade, non un día sen froitas e verduras.
- estilo de vida activo - actividade física dosificada regularmente.
- mantendo o confort psicolóxico e físico
- perda de peso
Terapia con drogas
Inclúe a corrección da hipertensión arterial (especialmente a presión arterial sistólica), diabetes mellitus, síndrome metabólica. Non obstante, o máis significativo é a normalización do espectro lipídico. Os medicamentos usados para este propósito divídense en catro grupos principais:
- I - prevención da absorción de colesterol
- II - reduce a síntese de colesterol e triglicéridos no fígado e reduce a súa concentración no plasma sanguíneo
- III - aumento do catabolismo e excreción de lípidos e lipoproteínas ateróxenas
- IV - adicional
Desde 2012 vendeuse un medicamento no territorio de Rusia que trata a aterosclerose vascular mediante terapia xénica local.
Primeiro grupo de edición
- IA - resinas de intercambio de anión (colestiramina, gemfibrozil). Adsorben o colesterol por si mesmos. Non son absorbidos nin destruídos no tracto gastrointestinal. O pico de eficiencia conséguese despois dun mes de uso. O efecto dura 2-4 semanas despois da cancelación. Desvantaxes: adsorbir outras substancias - drogas, vitaminas, oligoelementos. Pode causar dispepsia. Ademais, estudos especiais indican que a gravidade da aterosclerose non se correlaciona co colesterol plasmático de ningún xeito, e o colesterol da placa non ten plasma senón orixe endotelial, é dicir, non se deposita na parede vascular do torrente sanguíneo, senón que é o seu propio metabolito patolóxico. fonte non especificada 3500 días
- IB - sorbentes das plantas (guarem, β-sitosterol). Evitar a absorción de colesterol no intestino. Necesita beber grande (polo menos 200 ml) a cantidade de líquido. Tamén poden causar dispepsia.
- IC - no desenvolvemento e probas dun bloqueador de transferase AC-CoA. Así, será posible reducir a esterificación do colesterol nos enterocitos e, como resultado, bloquear a captura no intestino. Non obstante, é ben sabido que a meirande parte (aproximadamente 2/3) do colesterol do órgano é de orixe endóxena, e que a "deficiencia" de colesterol alimentario se compensa facilmente coa súa síntese endóxena de acetato.
Así, a loita contra o colesterol alimentario e / ou plasmático como tal é un evento sen sentido e inseguro que non mellora o prognóstico desta enfermidade. fonte non especificada 3500 días
Edición do segundo grupo
- IIA - inhibidores da 3-OH-3-metilgluratil CoA reductasa (HMG-CoA reductasa). Son estatinas. O grupo de drogas máis popular (e caro). Representantes en orde de efecto crecente: lovastatina (mevacor, medostatina, apextatina), simvastatina (zokor, vasilip, simvor), fluvastatina (leskol), pravastatina (lipostat, pravol) e cerivastatina (lipobay), atorvastatina (lyprimin e rovarvard) cruz). Non obstante, cun aumento do efecto principal, o risco de efectos secundarios aumenta en parte. Entre eles: miopatía, rabdomiólise ata o desenvolvemento da insuficiencia renal, especialmente en combinación con fibratos e ácido nicotínico, hepatotoxicidade, impotencia, alopecia, dispepsia. Non se poden combinar con alcol, usados en nenos, embarazadas e lactantes, pacientes con dano hepático. Precaución pacientes despois do enxerto por arteria coronaria.
- IIB: derivados do ácido fibroico (fibratos): clofibrato (miskleron), bezafibrato (bisalip), ciprofibrato (lipanor), fenofibrato (tesoror). As complicacións ao usar estes medicamentos poden ser: miosite, alerxias, dispepsia, enfermidade de cálculos biliares en clofibrato. Polo tanto, estas drogas de xeracións anteriores agora practicamente non se usan. O derivado do ácido fenofibroico ou unha nova xeración de fibratos: o fenofibrato é agora moi utilizado. O fenofibrato ten un perfil de seguridade máis elevado e unha incidencia relativamente baixa de efectos secundarios. O fenofibrato é máis eficaz para tratar pacientes con diabetes tipo 2, que se caracteriza por un aumento dos triglicéridos, unha diminución do HDL e un aumento moderado da LDL. O fenofibrato tamén reduce o número de pequenas LDL densas, as máis ateróxenas LDα. Xunto a isto, ao tomar fenofibrato, hai unha diminución non só das complicacións macrovasculares (IHD, infarto de miocardio), senón tamén en complicacións microvasculares tan inhabilitantes como retinopatía, polineuropatía, nefropatía e amputación das extremidades inferiores da diabetes.
Para un tratamento máis intensivo da aterosclerose, recoméndase combinar o uso de estatinas e fenofibrato.
- IIC - ácido nicotínico (enduracina). Non é desexable o uso de diabetes. Dos efectos secundarios: coceira na pel, hiperemia, dispepsia.
- I> Edición do terceiro grupo
Ácidos graxos insaturados: linetol, lipostabil, tribuspamina, polisponina, ácido tioáctico (octolipeno, tiogamma, tiolepta), omacor, eikonol. Precaución: pode aumentar o efecto dos medicamentos para reducir o azucre.
Preparativos de proba Editar
A ciclodextrina, que demostrou a disolución de cristais de colesterol, e o tratamento exitoso da aterosclerose nun modelo de rato poden disolver o colesterol eliminándoo das placas. Dado que a ciclodextrina é coñecida como segura para os humanos, actualmente esta droga é un candidato potencial para facer probas en persoas enfermas para o tratamento da aterosclerose.
Demostrouse que un péptido chamado Ac-hE18A-NH2 (que aparece baixo o nome AEM-28 no desenvolvemento clínico) ten unha capacidade incrible para baixar o colesterol e os triglicéridos, e tamén ten propiedades antiinflamatorias. Ademais, a diferenza das estatinas e dos inhibidores de PCSK-9, pode reducir o colesterol uníndose a proteoglicanos de heparan sulfato (HSPG). Actualmente está en fase de ensaios clínicos de fase 1a / 1b e demostrou unha tolerancia aceptable e, o máis importante, unha eficacia prometedora.
Os fármacos antisentos como ISIS-APO (a) Rx e o seu máis potente análogo ISIS-APO (a) -LRx, que inhiben a tradución de ARNm de apolipoproteína (a), poden reducir os niveis plasmáticos de apo (a) / Lp (a) e formas oxidadas asociadas de fosfolípidos (OxPL) nun 86% e 93%, respectivamente.
Corrección cirúrxica
A cirurxía arterial pode ser aberta (endarterectomía), cando a eliminación da placa ou o endereitamento da tortuosidade realízase mediante unha operación aberta, ou endovascular - dilatación da arteria mediante catéteres de globos con colocación de stents no sitio de estreitamento da arteria que impiden a reclusión do vaso (angioplastia con globo transluminal e stenting da arteria) . A elección do método depende da localización e prevalencia do estreitamento ou peche do lumen da arteria.
A patoxénese da aterosclerose e o mecanismo do seu desenvolvemento

A aterosclerose é unha enfermidade moi común. Polo tanto, será útil para todos descubrir cal é a patoxénese da aterosclerose e que condicións contribúen ao seu desenvolvemento. Hai que dicir que os mecanismos e vías para o desenvolvemento de formacións ateroscleróticas nos vasos sanguíneos non foron estudados ata o momento. Pero identifícanse os puntos clave no desenvolvemento da enfermidade.
Os mecanismos e esquemas para o desenvolvemento da aterosclerose foron estudados durante moito tempo, pero non conseguiu ter unha idea precisa de cal é o "desencadeante" que desencadea o desenvolvemento da enfermidade.
Un certo papel na formación da aterosclerose está atribuído a factores negativos, estes son:
- perturbacións no metabolismo normal das graxas,
- trastornos hormonais
- a presenza de quilos extras,
- hipertensión arterial
- malos hábitos (falta de exercicio, dependencia de cigarros, etc.).
Hoxe en día, a teoría de que o desenvolvemento da enfermidade está baseada na simbiose de varios factores patóxenos.
Disfunción endotelial
Estudos modernos cren que a primeira etapa no desenvolvemento da aterosclerose é o dano na superficie interna da arteria. Hai moitas evidencias para esta teoría:
- Primeiro, as primeiras placas están sempre localizadas nos sitios de ramificación dos buques. No punto de separación do buque principal, créase unha zona de turbulencia polo que o risco de danos no revestimento interior do buque neste lugar é sempre maior.
- En segundo lugar, sábese desde hai tempo que a adicción ao tabaco xoga un papel no desenvolvemento da enfermidade. E o fume do tabaco afecta negativamente ao funcionamento das células endoteliais, porque debido ao aumento da cantidade de monóxido de carbono que circula no sangue, obsérvase hipoxia celular.
- En terceiro lugar, a hipertensión arterial aumenta a carga nos buques e tamén é un factor que aumenta o risco de desenvolver aterosclerose.
Sobre o colesterol
Hoxe en día hai poucas persoas que non oirían que o papel do colesterol no desenvolvemento da aterosclerose é moi significativo. Pero non todos saben cal é esta sustancia. Mentres tanto, este é un dos representantes da clase de esteroles, que xoga un papel importante no transcurso dos procesos biolóxicos naturais no corpo. As principais funcións do colesterol:
- a creación de ácidos biliares
- Síntese de vitamina D3
- a produción de hormonas sexuais e hormonas suprarrenais.
Dependendo da dieta, aproximadamente 300-500 mg de colesterol entra diariamente no corpo humano. Nos produtos, este lípido pode estar presente en estado libre ou ligado.
Pero incluso neste último caso, producirase escisión e liberación de colesterol libre no intestino delgado. No intestino absorbe o colesterol, úsase para procesos metabólicos e outros biolóxicos.
A distribución deste lípido no corpo é desigual. A maior parte de colesterol ten na cortiza das glándulas suprarrenais, cerebro e tecido nervioso. O mínimo de todos son os lípidos no tecido dos músculos conectivos e esqueléticos.
En principio, a síntese do colesterol pode realizarse en case calquera célula do corpo. Non obstante, a maioría das veces esta sustancia prodúcese no fígado e (en cantidades moito máis pequenas) no intestino delgado. Baixo a influencia de certos factores, aumenta a produción de colesterol. Estes factores inclúen:
- exposición á radiación
- desequilibrio hormonal cun aumento do número de hormonas tiroideas, insulina.
Consellos! Pero co aumento da produción de glucocorticosteroides (hormonas producidas polas glándulas suprarrenais) e a fame, ao contrario, diminúe a síntese de colesterol.
Comprobouse que o esterol no plasma sanguíneo non está contido en estado puro, senón en forma de lipoproteínas (un complexo de colesterol con proteínas). As lipoproteínas teñen tres tipos diferentes:
- densidade moi baixa (o seu importe total non supera o 10%),
- de baixa densidade (este é o tipo máis común de tales lipoproteínas no plasma arredor dun 65-70%),
- alta densidade.
Dependendo da proporción de especies de lipoproteínas, determínase o risco de desenvolver aterosclerose. Para iso, realízase unha análise especial coa determinación de fraccións, e entón o coeficiente calcúlase usando unha fórmula especial.
Consellos! O máis seguro en canto ao desenvolvemento da aterosclerose é a proporción de especies de lipoproteínas observadas en nenos pequenos, o seu coeficiente é a unidade. Na xente nova (uns 20 anos), a proporción ideal é un indicador de 2 a 3. Nas persoas maiores de 30 anos, o coeficiente non debe superar o 3,5 (para as enfermidades cardíacas, pode chegar a 6).
Mecanismo de formación de placa
Na formación de placa distínguense tres etapas:
- lipoidosis: a formación dunha mancha ou tira lipídica nas paredes dun vaso,
- liposclerose: a aparición de tecido fibroso,
- a formación de placa complicada, calcificación.
Unha mancha lipídica é unha formación pequena (de diámetro non superior a 1,5 mm) situada na superficie interior dunha arteria. Na composición desta formación amarela predominan as células escumosas, compostas por linfocitos T e graxas. Ademais, as células musculares lisas e os macrófagos están presentes na composición da formación.
A medida que aumenta o tamaño das manchas lipídicas, se fusionan, obtendo unha franxa estendida da mesma composición. As manchas e raias fórmanse nos sitios de danos primarios no endotelio.
Consellos! Un certo papel no dano na superficie interna do vaso e na formación dunha mancha lipídica atribúese a factores desfavorables. En particular, fumar, infección por clamidia ou viral, hipertensión arterial, etc.
En si mesmo, a formación dunha mancha non conduce a danos na embarcación. Ademais, estes lugares comezan a formarse na infancia. Crese que aos 25 anos, as formacións de lípidos poden ocupar ata a metade da superficie interior da aorta. Nas arterias que alimentan o cerebro aparecen tales manchas durante uns 40 anos.
Liposclerose
A segunda etapa na formación dunha formación patolóxica (placa) é o crecemento do tecido fibroso. Na zona do punto formado (tira), as células novas comezan a formarse gradualmente, o que leva ao crecemento do tecido conectivo.
A medida que madura, prodúcese un engrosamento da parede e fórmase unha placa: unha formación que sobresae no lumen do vaso. Isto crea un obstáculo para o fluxo de sangue. Na primeira fase da formación dunha formación aterosclerótica, a placa ten un núcleo lipídico pronunciado.
Neste caso, o marco do tecido conectivo é delgado. Esta formación chámase "amarela", afecta lixeiramente ao fluxo sanguíneo. Dado que a cápsula do tecido conxuntivo é fina, é moi facilmente danada.
Nas etapas tardías do desenvolvemento, a formación formada ten un denso marco de tecido conectivo.Chámase "placa branca" e ten un grave efecto na hemodinámica (velocidade do sangue).
Formación de placa
Esta etapa do desenvolvemento da enfermidade caracterízase por un aumento significativo do tamaño do núcleo lipídico na placa xa formada. Isto leva á destrución do esqueleto fibroso e á aparición de hemorragia.
Cando o marco da placa é destruído, prodúcese ulceración, que é o principal motivo da formación dun coágulo de sangue. Na fase final obsérvase a acumulación de calcio nos tecidos da placa, o que leva a unha compactación e un aumento do tamaño da placa.
A principal consecuencia da formación de formación aterosclerótica complicada é a aparición dun coágulo de sangue na parede do vaso. Coa separación dun coágulo de sangue, pode obstruír o vaso, restrinxindo drasticamente o fluxo de sangue.
Consellos! É nesta fase do desenvolvemento da aterosclerose que os pacientes presentan complicacións - o desenvolvemento de ictus isquémicos (con danos nos vasos do cerebro), ataque cardíaco (co desenvolvemento da aterosclerose das arterias coronarias), etc.
Complicacións
O esquema anterior para a formación de placa permítenos comprender as consecuencias do desenvolvemento da aterosclerose. Isto é:
- cambios hemodinámicos debido a unha diminución do lumen vascular,
- ulceración da cápsula fibrosa cando se rompe, a formación de coágulos de sangue,
- deposición de sales de cal no tecido da placa, o que aumenta significativamente a súa densidade.
Tipos de placas
Con aterosclerose, as placas poden ser estáticas e non. Esta propiedade depende da forma, tamaño e estrutura. O tecido fibroso predomina na placa estática e o lípido predomina na placa inestable. As formacións estáticas medran moi lentamente, polo que a condición do paciente non cambia durante moitos anos. As placas inestables teñen un núcleo grande e unha fina membrana fibrosa.
Estas placas rompen e ulceran facilmente, obtendo un coágulo de sangue. É a presenza de placas inestables que desempeña un papel fundamental no desenvolvemento de complicacións graves de aterosclerose.
Entón, a patoxénese da aterosclerose é un proceso moi complexo. Un certo papel no desenvolvemento da enfermidade xoga non só os factores internos, senón tamén os malos hábitos do propio paciente.
Provoca o desenvolvemento da adicción á enfermidade a alimentos graxos, tabaquismo, falta de exercicio físico, así como enfermidades infecciosas e alteracións hormonais no corpo.
Para evitar o desenvolvemento da enfermidade, paga a pena controlar periódicamente o nivel de colesterol no plasma.
Lesión aórtica
A lesión aterosclerótica da aorta adoita ser diagnosticada. A aorta é un gran vaso arterial do corpo humano, comeza no ventrículo esquerdo do corazón e esténdese a moitos órganos e tecidos internos.
As arterias son orixinarias da aorta torácica, que fornecen sangue ao peito, ás extremidades superiores, ao pescozo e á cabeza. A aorta abdominal é o sitio final, proporciona sangue aos órganos da cavidade abdominal. A sección final divídese en arterias ilíacas esquerda e dereita. Nutren a pelve e as extremidades inferiores con sangue.
Con aterosclerose da aorta torácica obsérvase un dano completo ou parcial, os síntomas da enfermidade dependen da localización dos depósitos e da súa gravidade. As principais características que debes especificar:
- ausencia prolongada de síntomas
- os primeiros síntomas aparecen aos 60 anos, cando a destrución chega a proporcións impresionantes,
- mareos, ataques de cefalea,
- dificultade para tragar
- envellecemento prematuro coa aparencia de pelo gris.
O paciente ten un rápido crecemento do cabelo nas orellas con alta presión sistólica, dor periódica detrás do esternón A aterosclerose dos vasos durante moito tempo continúa sen ningún síntoma.
Cando os danos na rexión abdominal van acompañados dunha circulación sanguínea inadecuada nos órganos internos, falan de enfermidade isquémica abdominal.
Coa aterosclerose da aorta abdominal comezan os problemas do apetito, a diarrea alterna co estreñimiento e o balonamento. Obsérvase dor na cavidade abdominal, o malestar está na natureza, a localización non é precisa.
Con trombose vascular visceral, o diabético sofre unha dor grave, é imposible eliminalos con antiespasmódicos e analxésicos.
A dor únese por un rápido deterioro do benestar. Neste caso, é preciso poñerse en contacto co médico o antes posible para obter axuda.
Arterias coronarias
Este tipo de aterosclerose provoca enfermidades coronarias, causadas por unha violación do subministro de sangue ao corazón. A etioloxía do infarto de miocardio e a angina está asociada á aterosclerose. Con bloqueo parcial, a enfermidade coronaria desenvólvese e o bloqueo completo dos vasos sanguíneos provoca un ataque cardíaco.
A causa máis común de perturbacións na circulación do sangue polas arterias coronarias é a deposición de colesterol nestas arterias. As placas deforman gradualmente e destruen as paredes vasculares, estreitando moito o lumen nelas.
Con este diagnóstico, o paciente sofre dor ardente no esternón, adoita darlle ás costas, ao ombreiro esquerdo, aumenta con esforzo físico, en situacións de estrés. O diabético ten severa respiración, sensación de falta de aire, especialmente cando está deitado. Por iso, intenta constantemente tomar unha posición sentada.
Os ataques son medicamentos tratables e modernos:
- contribuír ao mantemento dunha saúde relativamente normal,
- elimina con urxencia a angina pectora.
As complicacións da deposición de placas nas arterias coronarias son o infarto, a cardiosclerose. Os síntomas específicos das arterias coronarias determínanse unicamente grazas a métodos de diagnóstico especiais.
Lesión dos vasos mesentéricos
Este tipo de aterosclerose maniféstase a miúdo por dor na parte superior da cavidade abdominal, ocorre máis tarde, especialmente despois de comer.
A duración do ataque non é superior a uns minutos, nalgúns casos chega a unha hora. A dor vai acompañada de estreñimiento, eclosión, balonamento. Para a dor con aterosclerose, tomar unha solución de refresco non proporciona alivio.
A enfermidade tamén se denomina sapo abdominal, desenvólvese como consecuencia dun desaxuste no volume de sangue necesario para o funcionamento normal do sistema dixestivo e a súa cantidade real.
Unha das complicacións será o desenvolvemento da trombose nos vasos mesentéricos, a condición patolóxica vai acompañada de:
- náuseas
- dores ao redor do embigo
- retención de gas, feces,
- vómitos repetidos con secreción de bilis.
As secrecións están presentes en sangue, nun diabético, a temperatura corporal aumenta, desenvólvese un estado de colaptoide. A enfermidade remata coa gangrena do intestino, procedendo no fondo dos síntomas da peritonite.
A información sobre aterosclerose inclúese no vídeo neste artigo.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando non atopado Mostrando Buscando non atopado Mostrando Buscando non atopado
Probas básicas de laboratorio para aterosclerose
Despois da enquisa e o exame obxectivo, normalmente proceden a probas de laboratorio, en particular, fan un perfil bioquímico e unha proba de sangue xeral. Coa súa axuda, pode descubrir o nivel de varios indicadores á vez, que xogan un papel clave no desenvolvemento da aterosclerose. O nivel de colesterol total no estudo normalmente é de 3,4 a 5,9 mmol por litro.
Este é un parámetro importante, xa que é o colesterol que se deposita no íntimo dos vasos, o que leva á morte de células endoteliais, a infiltración da parede vascular por leucocitos e macrófagos, seguido dun estreitamento do seu lumen. Débese ter en conta que a maior parte desta sustancia é producida polo propio corpo, e só preto do 25% provén de fóra con alimentos.
Non obstante, o colesterol en si non pode disolverse na auga, o que compón a maior parte do sangue, polo que se usan varias proteínas para transportalo a través do corpo que o une á súa molécula.
Clases de lipoproteínas en sangue
O segundo indicador importante que indica o estado do metabolismo dos lípidos son as lipoproteínas de baixa densidade. Considéranse unha clase de substancias cun pronunciado ateróxeno, polo que o LDL non debe ser superior a 3 milimoles por litro.
Superar este nivel indica que hai un exceso de colesterol no corpo, que se transporta do fígado aos tecidos, incluída a íntima vascular.
Neste caso, son lipoproteínas de baixa densidade as que participan no transporte de lípidos. Son capturados por células endoteliais que teñen receptores nas súas membranas ás que se une a LDL. Tras a liberación de colesterol, parte da célula é usada para as súas necesidades, pero cun exceso, o residuo simplemente acumúlase no interior, debido ao que finalmente morre.
Pero as lipoproteínas de alta densidade teñen o efecto contrario e considéranse antiateróxenos. Isto débese a que teñen a capacidade de absorber moléculas de colesterol do sangue, incluso de moléculas de lipoproteínas de baixa densidade, así como de células endoteliais da parede vascular.
Así, reducen a cantidade total de colesterol no torrente sanguíneo, retardando así a súa deposición nos vasos. A cantidade de HDL no sangue diminúe coa aterosclerose, pero normalmente o seu nivel non debe ser inferior a 1 milimole por litro.
Datos adicionais de probas de laboratorio
Tamén ten un papel o nivel de triglicéridos, que tamén se depositan nos vasos. Cando se diagnostica aterosclerose, as análises indican un aumento dos triglicéridos, cuxa cantidade normalmente non debería superar os 1,6 milimoles por litro.
Tamén se determinan factores de risco condicionados (niveis de homocisteína e fibrinóxeno). O cambio de niveis pode proporcionar información adicional sobre o grao de risco en cada un dos pacientes, así como determinar as modificacións necesarias para a terapia farmacéutica.
Así, a análise de laboratorio para aterosclerose permite non só facer un diagnóstico, senón tamén avaliar os riscos de desenvolver complicacións da enfermidade. Ademais, trátase de diagnósticos de laboratorio que se utilizan para a posterior observación do paciente co fin de avaliar a eficacia do tratamento e a corrección das receitas de medicamentos.
Métodos instrumentais de diagnóstico
A información de diagnóstico máis valiosa sobre a aterosclerose pode proporcionar un método de angiografía. A súa esencia reside no feito de que se inxecta unha certa dose de medio de contraste na cama vascular do paciente, e logo tómase unha radiografía. Isto permítelle valorar a patencia dos buques, que se verá prexudicada en caso de aterosclerose.
Así, coa axuda deste estudo pódese avaliar o grao e prevalencia da lesión e prever posibles complicacións. Se por algún motivo este estudo non é posible, entón o exame por ultrasóns dos vasos sanguíneos con Dopplerografía pode fornecer datos extensos sobre o estado da cama vascular.
Con ela tamén se pode avaliar a patencia dos vasos principais, o cambio na velocidade e as características volumétricas do fluxo sanguíneo. O diagnóstico por ultrasóns tamén é moi útil para avaliar os niveis de fluxo sanguíneo nos vasos das extremidades inferiores, cuxo subministro de sangue pode padecer tanto por aterosclerose como por trombose.
Un método máis común é un exame de raios X dos órganos da cavidade torácica, que permite identificar posibles complicacións da aterosclerose, por exemplo, expandir as fronteiras do corazón debido á súa dilatación ou hipertrofia dun dos departamentos. Unha ecografía do propio corazón tamén pode proporcionar información extensa sobre o seu estado.
A ecografía pode determinar as consecuencias da aterosclerose, como a hipertrofia ventricular ou o septo interventricular, a dilatación do ventrículo esquerdo, como resultado da estenosis do orificio aórtico, a akinesia e a asinergia como resultado da necrose isocémica do miocito.
A patoxénese da aterosclerose e a súa etioloxía

A aterosclerose é unha enfermidade crónica moi común que pode ser asintomática durante moitos anos antes de comezar a dar sinais clínicos.
É moi importante poder recoñecelo nas primeiras etapas e comezar o tratamento oportuno. Para iso, é necesario comprender o mecanismo de inicio e desenvolvemento da enfermidade, así como ter unha idea de factores de risco.
O papel do colesterol
A aterosclerose é unha enfermidade crónica das arterias, na que se acumulan depósitos de colesterol e as chamadas lipoproteínas de baixa densidade nas paredes dos vasos sanguíneos.
O papel do colesterol no desenvolvemento da aterosclerose: o colesterol en si (máis precisamente, o colesterol) é unha substancia moi útil, que é o principal "material de construción" para as hormonas e necesario para a formación de membranas celulares. No corpo, o colesterol non está na súa forma pura, pero no "envasado" de proteínas, a combinación de proteínas e colesterol denomínase lipoproteína. Dependendo da relación de substancias distínguense lipoproteínas de alta, baixa e moi baixa densidade.
Os dous últimos tipos son perigosos: é que, en determinadas condicións, se asentan nas paredes das arterias, formando placas densas que estreitan o lumen do vaso, e ás veces poden bloquealo completamente, provocando a fame de osíxeno de órganos e tecidos.
Etioloxía da aterosclerose
 A día de hoxe, as causas da aterosclerose non se estableceron de forma fiable.
A día de hoxe, as causas da aterosclerose non se estableceron de forma fiable.
Hai varias teorías na etioloxía da aterosclerose:
- teoría da infiltración de lipoproteínas - segundo el, a causa raíz é a acumulación de lipoproteínas nos vasos,
- teoría da disfunción endotelial - as razóns para a violación das funcións protectoras do endotelio; a capa celular que recubre a superficie interior dos vasos,
é por iso que as lipoproteínas poden "infiltrarse" seccións engrosadas das paredes vasculares, - autoinmune - interrupción do sistema inmunitario e infiltración da parede vascular con leucocitos,
- viral - o endotelio está danado por virus (como o herpes),
- xenética un defecto na parede vascular é hereditario,
- hormonal - Coa idade, o nivel de certas hormonas aumenta, o que leva a un aumento da produción de colesterol.
E unha enfermidade tan formidable como a arteriosclerose carótida cun alto grao de probabilidade é de natureza autoinmune.
Factores de risco
Os médicos identificaron con precisión factores de risco que contribúen ao desenvolvemento desta enfermidade. Algúns deles refírense a factores biolóxicos non modificables que non poden ser influenciados (por exemplo, xénero e idade), mentres que algúns poden axustarse.
Factores non modificables:
 Predisposición xenética.
Predisposición xenética.- Fondo hormonal. O estróxeno “hormona feminina” aumenta o contido de lipoproteínas de alta densidade no sangue, que impiden o desenvolvemento da aterosclerose, polo tanto, homes e mulleres no período posmenopausa están en risco.
- Idade. O risco de desenvolver a enfermidade aumenta despois de corenta anos (especialmente nos homes).
Factores modificables:
- hipotiroidismo (unha deficiencia no corpo de hormonas producidas pola glándula tiroides),
- hiperfibrinogenemia (alto contido en proteínas no sangue en fibrinóxeno),
- homocisteinemia (aumento dos niveis de sangue de homocisteína - un aminoácido tóxico, un produto metabólico que se utiliza en condicións normais),
- hiperlipidemia,
- hipertensión
Na patoxénese da aterosclerose, i.e. esquema de desenvolvemento, hai tres etapas principais:
- Lipoidosis Nesta fase, as lipoproteínas de baixa densidade comezan a instalarse nas paredes do buque. Penetran no tecido do vaso, literalmente empapándoo, e forman as chamadas manchas lipídicas. Ás veces estas manchas se funden formando tiras lipídicas. Nesta fase, as manchas non sobresalen sobre a superficie da parede e non interfiren co fluxo de sangue.
 Esclerose Nos lugares de acumulación de lipoproteínas, o tecido conxuntivo comeza a xerminar. As placas lipídicas fanse máis grandes e máis densas.Ás veces, os capilares con paredes engrosadas poden formarse na parede da arteria arredor da placa.
Esclerose Nos lugares de acumulación de lipoproteínas, o tecido conxuntivo comeza a xerminar. As placas lipídicas fanse máis grandes e máis densas.Ás veces, os capilares con paredes engrosadas poden formarse na parede da arteria arredor da placa.- A formación de placas complicadas e calcificación. Nesta fase, as placas e paredes dos vasos adxacentes endurecen e deformanse debido á deposición de sales de calcio nelas. Os capilares nas paredes da arteria estoupan, prodúcense hemorraxias nas placas, por mor das cales fanse aínda máis grandes e estreitan significativamente o lumen do buque ata que se bloquee completamente.
Non obstante, o significado médico deste termo é diferente: a substitución dos tecidos funcionais dun órgano por tecido conectivo. Isto é o que ocorre na segunda etapa do desenvolvemento da aterosclerose: o tecido conectivo crece na placa graxa. Os procesos escleróticos nos vasos do cerebro conducen realmente á memoria deteriorada - de aí o mal uso da palabra.
Clínica e Diagnóstico
O cadro clínico da aterosclerose varía segundo a arteria que estea afectada. Non obstante, en calquera caso, incluirá signos de hipoxia - inanición de osíxeno de tecidos e órganos:
- con aterosclerose da aorta torácica, os principais síntomas son falta de respiración, fatiga xeral e fatiga, dores de tracción prolongadas detrás do esternón,
- con danos na parte abdominal da aorta e das arterias ilíacas (responsable do subministro de sangue á pelvis e ás pernas) - problemas dixestivos, alteración da motilidade intestinal, alteracións tróficas nas pernas - perda de sensibilidade, palidez e tenura da pel (en casos graves - cianose), estratificación das uñas, tarde etapas: gangrena,
- en caso de danos nas arterias subclavias que fornecen sangue ás mans - perda de sensibilidade das mans, palidez da pel, tremores, debilitamento ou ausencia completa dun pulso nos pulsos,
- con aterosclerose das arterias carótidas - memoria deteriorada e funcións cognitivas, mareos, dores de cabeza, cegueira temporal.
Segundo estudos, cun alto grao de probabilidade a natureza desta enfermidade é autoinmune. É característica a aterosclerose do arco aórtico, unha sección da aorta que "envolve" o corazón do que parten as arterias carótida e subclaviana.
O chamado "síndrome do arco aórtico" inclúe varios fenómenos de xeito simultáneo: mareos, perda de consciencia a curto prazo, bradicardia, baixa presión arterial e calambres epiléptiformes cun forte xiro da cabeza.
Tratamento e prevención
 O tratamento da aterosclerose ten como obxectivo principal reducir o colesterol no sangue. Con terapia farmacéutica, úsanse os seguintes grupos de drogas:
O tratamento da aterosclerose ten como obxectivo principal reducir o colesterol no sangue. Con terapia farmacéutica, úsanse os seguintes grupos de drogas:
- estatinas - inhibir a produción de colesterol, contribuíndo así a diminuír a concentración no sangue,
- fibratos - acelerar o proceso de división de graxas, o que tamén reduce a concentración;
- secuestro de ácidos graxos - evitar a absorción de ácidos graxos do tracto dixestivo, que axuda a reducir o colesterol,
- vitamina PP - acelera o proceso de división e procesamento de graxas.
Nas etapas posteriores da enfermidade úsase cirurxía. Dependendo da natureza e gravidade da lesión, esta pode ser:
- Eliminar a placa xunto cun fragmento da parede do buque.
- Cirurxía de derivación: hai un novo buque que pasou pola placa.
- Resección do Aneurisma: "suturación" cirúrxica da parede do vaso, unha placa deformada.
As principais recomendacións son as seguintes:
- Deixar de fumar: ten un efecto devastador nos vasos sanguíneos.
- Limita a inxestión de carnes graxas como carne de porco e carne. Substitúeo con carne de tenreira, carne de pouca graxa e aves de curral.
- Coma máis verdes, legumes e cereais: son ricos en graxas vexetais que baixan o colesterol.
- Se ten algunha anormalidade no metabolismo dos carbohidratos, verifique regularmente o nivel de azucre no sangue e impida que suba.
Epidemioloxía (prevalencia)
A aterosclerose é unha das enfermidades máis "mortais" e que incapacitan nos países desenvolvidos. A certa idade (en diferentes países de 40 a 60 anos), case o 100% da poboación ten signos de aterosclerose. En Rusia, en 2000, a mortalidade por condicións causadas pola aterosclerose foi do 800 por 100 mil da poboación, en países con dieta "mediterránea", 4 veces menos.
Etioloxía e patoxénese (causas e mecanismos do desenvolvemento da enfermidade)
Os pacientes con aterosclerose pódense dividir en dous grupos.
A aterosclerose “temperá”, raramente asociada, está asociada a erros xenéticos no funcionamento dos sistemas enzimáticos hepáticos, en relación co que se crea un exceso de cantidade de colesterol no normal estilo de vida e en movemento do paciente.
A "tardía", a aterosclerose masiva está asociada principalmente ao estilo de vida e a nutrición.
Para explicar claramente o motivo da aparición e a aparición xeneralizada de aterosclerose "tardía", cómpre imaxinar a vida dunha persoa antes do uso xeneralizado dos produtos da mente humana - máquinas, tecnoloxías, etc.
A vida do home era moi difícil de conseguir a súa propia comida, viuse obrigado a moverse moito. Non había tendas, non se podía atopar comida baixo os pés e nas árbores, nin para capturar (no caso dos pratos de carne), nin para cultivar, cultivando a terra por si soas.
Ao mesmo tempo, a relación entre a enerxía gastada na produción de alimentos e o valor enerxético do alimento en si estaba próxima á unidade: cantas calorías comín, tanto gasto na produción de alimentos (se obtivo menos calorías, morrín de fame).
Co desenvolvemento dos produtos do traballo mental do cerebro humano (ferramentas, o uso do poder dos animais grandes, os coches), o custo do desprazamento para obter comida comezou a diminuír e un exceso de comida facilmente dispoñible apareceu na vida da humanidade (polo menos parte dela).
O home tivo a oportunidade de moverse un pouco e comer moito.
Os representantes máis ricos da sociedade foron os primeiros en atoparse con este fenómeno e as investigacións arqueolóxicas confirman a presenza de aterosclerose en persoas en tempos moi antigos (está claro que os restos embalsamados de ricas eran máis propensos a ser ben conservados).
Durante miles de millóns de anos, os organismos vivos adaptáronse á falta de substancias: fame e sede. O corpo humano non estaba adaptado a un exceso de nutrientes.
A que se produce o exceso de comida?
Entran no corpo moitas moléculas, a partir das cales se sintetiza o colesterol. O nivel de colesterol no sangue aumenta, o que leva á "perda" de exceso de colesterol do sangue nas paredes das arterias (a formación das chamadas placas ateroscleróticas - ASB). Isto é aterosclerose. O crecemento de placas co paso do tempo leva a unha diminución do lumen da arteria e unha diminución do volume de sangue que circula polo sitio de estreitamento, ata a cesación completa do fluxo sanguíneo e a morte do sitio tisular correspondente.
Coa deposición de colesterol na parede do barco, xorden prerrequisitos para a formación dun trombo neste lugar (incluída a posibilidade de pechar rápido o lumen do buque - oclusión). Este fenómeno chámase aterotrombose, moitas veces é a causa dun forte deterioro na condición dos pacientes (ataques cardíacos, golpes, trastornos circulatorios das extremidades e órganos internos).
O "desenvolvemento" da sociedade humana levou a algúns dos seus representantes ao hábito de fumar. Fumar empeora gravemente o curso do proceso aterosclerótico, e se observas as estatísticas de amputacións dos extremos inferiores, verás un claro predominio de homes fumadores nunha poboación así. Entón, a humanidade unha vez máis "axudouse" a si mesma ao acender o tabaco.
Localización do proceso aterosclerótico (que son os órganos afectados):
- Arterias coronarias que fornecen o músculo cardíaco (enfermidade coronaria ou enfermidade coronaria).
- Válvulas do corazón (enfermidade cardíaca valvular adquirida). O corazón no proceso de desenvolvemento intrauterino do corpo está formado a partir de vasos sanguíneos, polo tanto, a capa interna do corazón é semellante ao revestimento interno dos vasos sanguíneos e o colesterol é depositado nel.
- Arterias que fornecen o cerebro (insuficiencia cerebrovascular crónica e aguda).
- Arterias das extremidades inferiores (claudicación intermitente, gangrena seca).
- As arterias renales (estreitamento (estenosis) das arterias renales leva a hipertensión severa - aumento da presión arterial).
- Outras arterias (isquemia de órganos internos).
"Cunning" de aterosclerose
O principal perigo do proceso aterosclerótico é o seu "segredo", asintomático ata certo punto.
O crecemento de placas ateroscleróticas non vai acompañado de sensacións, non fan dano e non causan molestias.
Un paciente ignorante vive marabilloso ata que o estreitamento das arterias alcanza un certo nivel crítico, tras o cal sufre un ataque cardíaco ou un ictus, moitas veces provocando discapacidade ou morte.
É por iso que o diagnóstico oportuno é tan importante.
Diagnóstico de aterosclerose
O diagnóstico da aterosclerose realízase en dúas direccións:
- Valoración da "preparación" de sangue para a liberación de exceso de colesterol nas paredes dos vasos sanguíneos.
- Avaliación de problemas asociados ao colesterol xa precipitado nas paredes dos vasos sanguíneos.
Unha proba de sangue bioquímica estándar proporciona os seguintes indicadores: colesterol total (OXS) - a norma é ata 5,2, colesterol de baixa densidade ("nocivo", colesterol LDL) - a norma é de 3,5, colesterol de alta densidade ("útil", colesterol HDL) - a norma é superior a 1 e triglicéridos: a norma é de ata 2.
Os laboratorios "avanzados" analizan indicadores adicionais - colesterol de moi baixa densidade (colesterol VLDL) e as chamadas apolipoproteínas AL e B.
A avaliación do estado da maioría das arterias faise mediante ecografía (ecografía das arterias ou, máis correctamente, dixitalización por triplex de cor).
A ecografía non ve arterias do corazón moi importantes (arterias coronarias), polo tanto, para diagnosticar aterosclerose coronaria, utilízase unha técnica especial invasiva (con penetración nas arterias): CAG (angiografía coronaria), na que se inxecta unha sustancia radiopaque nas arterias coronarias e se grava unha imaxe de radiografía. Aínda hai información non verificada de que no noso tempo a tomografía computada (MSCT con contraste) acadou un nivel digno de imaxe e permite ver placas nas arterias coronarias non invasivamente, peor que na CAG.
A ecografía permite obter unha imaxe das arterias do pescozo, brazos, pernas, arterias dos órganos internos.
As placas ateroscleróticas (ASB) poden ser locais (nunha pequena sección do buque) e estendidas, poden ocupar unha parede da arteria ou todas as súas paredes (como ASB chámanse concéntricas). O ultrasonido permítelle valorar un parámetro tan importante como "porcentaxe de estenose por diámetro".
Cando se detecta unha placa, fotografíase, tras a que se mide o seu "grosor" máximo e o diámetro da arteria. O primeiro indicador divídese no segundo, obtense a porcentaxe de estenose. ASB ten un efecto sobre o fluxo sanguíneo na arteria cunha porcentaxe de estenose superior a 50, e o 75-80% é unha indicación para as operacións máis difíciles de eliminar esas placas.
↓ Aquí móstrase a formación dunha ASB local (placa aterosclerótica) e o seu posterior desenvolvemento coa formación e crecemento do núcleo lipídico. A imaxe inferior mostra unha placa que xa afecta ao fluxo sanguíneo na arteria afectada (estenose do 50% de diámetro).
(Ilustracións creadas polo autor do sitio, unha sección lonxitudinal polo medio da arteria)

↓ E aquí ten un suceso tráxico: a rotura da placa. Neste caso, o sistema de coagulación do sangue cre que o buque está ferido e a reacción natural á lesión é a trombose. O fluxo sanguíneo na arteria pode case solaparse e os órganos alimentados ou as súas partes morren. No corazón, tal trombose leva a un infarto agudo de miocardio.

↓ Parece unha placa concéntrica (manga) estendida.

Tratamento de aterosclerose
O tratamento da aterosclerose, así como o diagnóstico, realízase en dúas direccións:
- Corrección de lípidos en alta sangue
- Se é necesario, procedementos invasivos (con manipulacións no interior dos vasos ou o corazón) para ampliar as constriccións ateroscleróticas. Isto o fan os cirurxiáns en departamentos especializados.
A corrección do colesterol lévase a cabo de dúas formas: cambios no estilo de vida (IOL) e terapia farmacológica.
O cambio de estilo de vida é a normalización do peso corporal (diminución no caso de sobrepeso), actividade física (movemento) e diminución da inxestión de alimentos, provocando un aumento do colesterol no sangue.
O único método de perda de peso real é conseguir un equilibrio entre a inxestión de calorías e a queima. Todas as técnicas "marabillosas" resultan unha farsa.
Despois de 40 minutos de camiñar, o corpo queima case tanta enerxía como consome con alimentos ao día, polo que a perda de peso é posible só cun maior nivel de estrés (ou cunha restrición significativa do consumo).
O principal "material" do que se sintetiza o colesterol son as chamadas graxas animais refractarias (é dicir, graxas derivadas de animais que non flúen a temperatura ambiente).
O aceite vexetal non é de orixe animal, non ten que ser limitado. O aceite de peixe flúe a temperatura ambiente, polo que pode comer peixe sen restricións ao tentar a corrección dietética do colesterol.
O consumo de graxa de vaca, carne de porco, cordeiro debería limitarse tanto en forma de graxa real en carne como en produtos cárnicos, polo tanto as salchichas e as carnes afumadas con inclusións brancas non son o mellor alimento para aterosclerose.
Outros alimentos que provocan colesterol elevado son a pel de aves (hai que eliminar a pel antes de cociñar as aves de curral), a manteiga (70-80% de graxa animal) e os queixos amarelos (aproximadamente o 70% de graxa, lea a composición no paquete).
O tratamento das drogas é prescrito só por un médico.
É importante ter en conta que o propósito de tomar as drogas non é resolver as placas, incluso os anos de tomar a droga e non en todos os casos pode reducir o seu tamaño por unidades de por cento. O principal é evitar o seu maior crecemento.
Trátase de estatinas (inhibidores da HMG-CoA reductasa), fibras, inhibidores da absorción de colesterol (absorción) do colesterol e ácidos graxos insaturados Omega-3.
As estatinas bloquean a acción dun encima no fígado que está implicado na síntese do colesterol.
Son relativamente baratos, normalmente ben tolerados e altamente eficaces.
Os terribles rumores sobre os fortes efectos secundarios das estatinas, manexados pola prensa amarela, son esaxerados.
O médico asistente, ao prescribir terapia con estatinas ao paciente, está obrigado a advertir sobre a necesidade de facer análises de sangue (ALT, AST, OXS, colesterol LDL, colesterol HDL, triglicéridos) un mes despois do inicio da administración, despois de dous e medio ano. Isto faise para avaliar a eficacia e a tolerabilidade do tratamento.
Por desgraza, a loita contra o colesterol é unha cousa longa (de por vida), polo que a frase "seguín o curso" parece moi pálida para o médico, 2 semanas despois da cancelación das estatinas, o colesterol no sangue volve ao seu nivel orixinal.
Novo caro grupo de anticorpos monoclonais para PCSK9. Pouca información ata agora, agarda, señor.
Ezetimibe (Ezetrol) funciona, a diferenza das estatinas, nos intestinos e bloquea a absorción do colesterol. Polo tanto, se o paciente come correctamente, non ten un gran efecto. E é bastante caro 🙁
O ezetrol pódese combinar con estatinas para reducir a dose deste último. Hai unha combinación de fábrica de Inegi (Simvastatin máis Ezetimibe).
O fenofibrato (Tricor) prescríbese se o nivel de triglicéridos aumenta moito xunto co colesterol.
Os ácidos omega-3 (Omacor) baixan lixeiramente o colesterol, pero fan moito para o corazón (protexen os trastornos do ritmo).
A aterosclerose é moi propicia para a trombose nas arterias, polo que os médicos adoitan prescribir Aspirina (ácido acetilsalicílico - ASA) en pequenas doses (50-150 mg por día) para previr a trombose.
En conclusión, expresarei a miña opinión persoal sobre o tratamento da aterosclerose.As preparacións de magnesio reducen moi lixeiramente os niveis de colesterol, pero reducen significativamente o proceso de "perda" de colesterol do lumen da arteria á parede (é dicir, inhiben o crecemento de placas). Polo tanto, o magnesio, ao non ser un medicamento, axuda ás preparacións de colesterol.
Medicina de emerxencia



Aterosclerose - unha enfermidade crónica de arterias de grande e medio calibre (tipo elástico e músculo-elástico), caracterizada pola deposición e acumulación no íntimo de lipoproteínas que conteñen apoproteína B plasmática con posterior proliferación reactiva de tecido conectivo e a formación de placas fibrosas.
Clasificación da aterosclerose (A. L. Myasnikov, I960)
Só se dan as seccións III, IV e V da clasificación con maior importancia clínica.
Localización do proceso:
- 1. Aorta.
- 2. Arterias coronarias.
- 3. Arterias cerebrais.
- 4. Arterias renais.
- 5. Arterias mesentéricas.
- 7. Arterias pulmonares.
Sección clínica:
- Período (preclínico): a) trastornos vasomotores, b) un complexo de trastornos de laboratorio,
- Período II (clínico): etapa a) isquémica, b) trombonecrótica, c) esclerótica.
Fase de fluxo:
- 1. A progresión da aterosclerose.
- 2. Estabilización do proceso.
- 3. Regresión da aterosclerose.
Factores de risco de aterosclerose.
- 1. Idade 40-50 anos e máis.
- 2. Xénero masculino. Os homes son máis propensos e 10 anos antes que as mulleres a desenvolver aterosclerose debido a que o contido de a-LP anti-ateróxeno no sangue dos homes é menor e son máis propensos a fumar e son máis susceptibles a factores de estrés.
- 3. Hipertensión arterial.
- 4. Fumar.
- 5. Violación da tolerancia á glicosa, diabetes.
- 6. Sobrepeso.
- 7. Hipodinamia.
- 8. Características da personalidade e do comportamento: o chamado tipo de estrés.
- 9. niveis sanguíneos patoloxicamente altos de triglicéridos, colesterol, lipoproteínas ateróxenas.
- 10. Herdanza cargada pola aterosclerose.
- 11. Gota.
- 12. Auga potable.
Etioloxía. Os principais factores etiolóxicos: estrés psicoemocional e psicosocial, abuso de graxas, rico en colesterol e alimentos de carbohidratos facilmente absorbibles, enfermidades metabólicas e endocrina (diabetes mellitus, hipotiroidismo, colelitiasis).
Patoxénese. A aterosclerose comeza coa deterioración da permeabilidade endotelial e a migración ao íntimo de células musculares lisas e macrófagos. Estas células acumulan intensamente lípidos e convértense en "células escumosas". A sobrecarga de "células escumosas" con colesterol e os seus ésteres leva á descomposición das células e á liberación de lípidos e enzimas lisosómicas ao espazo extracelular, o que leva ao desenvolvemento dunha reacción fibrosante, o tecido fibroso rodea a masa lipídica e fórmase unha placa fibromaterial. O desenvolvemento destes procesos prodúcese baixo a influencia de dous grupos de factores patoxenéticos: I - contribuíndo ao desenvolvemento da hiperlipoproteinemia aterogénica e II - contribuíndo á penetración de lipoproteínas ateróxenas na íntima da arteria. O grupo I de factores inclúe: factores de risco e etiolóxicos, disfunción do fígado, intestinos, glándulas endocrinas (glándula tiroides, glándulas xenitais, aparello insular). O segundo grupo de factores patoxenéticos inclúe: aumentar a permeabilidade do endotelio, reducir as funcións de aceptación de α-LP para eliminar o colesterol da íntima das arterias, reducir a formación de queilóns, o que aumenta o número de células musculares lisas, activar a peroxidación dos lípidos, aumentar a produción de tromboxano e endotelina e reducir a prostaticlina e factor vasodilatador, a inclusión de mecanismos inmunolóxicos - a formación de anticorpos ante pre e p arogénicos (5-LP).
Síntomas clínicos
Aterosclerose da aorta torácica.
1. Aortalxia: dor presionante ou ardente detrás do esternón, irradiando a ambas as mans, pescozo, costas, abdome superior. A diferenza da angina pectora, a dor non é paroxística, prolongada (dura horas, días, debilitándose e intensificándose periodicamente). Con estreitamento da boca das arterias intercostales con placas fibrosas, pode aparecer dor nas costas, como ocorre coa neuralxia intercostal.
2. Cunha expansión significativa do arco aórtico ou aneurisma, son posibles dificultades para tragar debido á compresión do esófago, roncosidade da voz (compresión do nervio recorrente), mareos, desmaio e convulsións con un forte xiro da cabeza.
3. Aumento da área de escordadura da percusión do feixe vascular na área de unión das costelas II ao esternón, expansión da zona de escordadura de percusión no nivel do segundo espazo intercostal á dereita do esternón por 1-3 cm (síntoma de Poten).
4. Unha pulsación retrosternal é visible ou palpada, raramente - ondulación intercostal á dereita do esterno. 5. Durante a auscultación, un ton II acurtado cunha tonalidade metálica, murmura sistólica, amplificado elevando as mans e inclinando a cabeza cara atrás (síntoma de Sirotinin-Kukoverov).
6. Un aumento da presión sistólica coa presión diastólica normal, un aumento da presión do pulso, un aumento da velocidade de propagación da onda do pulso.
Aterosclerose da aorta abdominal.
- 1. Dor abdominal de varias localidades, inchazo, estreñimiento como manifestación de anormalidades nos órganos abdominais debido ao estreitamento de diversas ramas arteriais que se estenden desde a aorta.
- 2. Con lesións ateroscleróticas de bifurcación aórtica, a síndrome de Leriche desenvólvese - obstrución aórtica crónica: claudicación intermitente, arrefriamento e entumecemento das pernas, atrofia dos músculos das pernas, impotencia, úlceras e necrose nos dedos e os pés con hinchazón e hiperemia, falta de pulsación da arteria das arterias, popa, poplite a miúdo a arteria femoral, a ausencia de pulsacións aórticas no ombligo, un murmurio sistólico sobre a arteria femoral no pregamento inguinal.
- 3. Cando a palpación da aorta abdominal vén determinada pola súa curvatura, densidade desigual.
- 4. Por encima da aorta abdominal, escóndese un murmullo sistólico na liña media superior e no nivel do ombligo.
Aterosclerose das arterias mesentéricas Pro é un "sapo abdominal" e trastornos dixestivos.
- 1. Unha forte queima ou corte de dor no abdome (principalmente no epigastrio), normalmente á altura da dixestión, que dura aproximadamente 1-3 horas.As veces, as dores son a curto prazo, detéñense coa nitroglicerina.
- 2. A dor vai acompañada de inchazo, estreñimiento, eclosión.
- 3. No futuro, a diarrea fetal pode xuntarse 2-3 veces ao día con anacos non digeridos de alimentos e graxa non absorbida, diminuíndo a función secretora do estómago.
- 4. Pódense facer dores reflexos na zona cardíaca, palpitacións, interrupcións, falta de respiración.
- 5. Cando se examina o abdomen, determínase flatulencia, posición elevada do diafragma, diminución ou ausencia de peristalsis e murmura sistólica no epigastrio.
- 6. Prodúcese gradualmente deshidratación, esgotamento e diminución do turgor da pel.
Aterosclerose das arterias renales.
- 1. Hipertensión arterial sintomática vasorenal.
- 2. Na orina: proteínas, glóbulos vermellos, cilindros.
- 3. Con estenose das arterias dun ril, a enfermidade procede como unha forma lentamente progresiva de hipertensión, pero con cambios persistentes na urina, hipertensión. Con dano renal bilateral, a enfermidade adquire o carácter de hipertensión arterial maligna.
- 4. Por encima das arterias renales, ás veces se escoita un murmurio sistólico ao longo da liña pararectal no medio da distancia entre o ombligo e o proceso xifóide á esquerda e á dereita.
ATEROSCLEROSIS OBLITERANTE DE ARTERIAS DE EXTREMIDADES MÁIS BAXAS.
- 1. Manifestacións subxectivas: debilidade e fatiga dos músculos das pernas, frialdade e entumecemento das pernas, o síndrome de claudicación intermitente (dor nos músculos do becerro mentres camiña, a dor se calma en repouso).
- 2. Palidez, pés fríos, trastornos tróficos (sequedad, peladura da pel, úlceras tróficas, gangrena).
- 3. Debilitamento ou falta de pulsacións na zona de grandes arterias do pé.
Datos de laboratorio
I. Carballo: ningún cambio.
2. LHC: aumento de colesterol, triglicéridos, npe-β- e β-lipoproteínas, NEFA, hiper-lipoproteinemia de tipos II, IV, III, aumento de colesterol de β- e pre-β-lipoproteínas, coeficiente de aterogenicidade.
Investigación instrumental
Exame de raios X: compactación, elongación, expansión da aorta nas rexións torácicas e abdominais. Fluometría por ultrasóns, rheovaso-, pletismo-, oscillo-, esfigmografía: redución e atraso do fluxo sanguíneo principal nas arterias das extremidades inferiores. Angiografía de arterias periféricas das extremidades inferiores e riles: estreitamento do lumen das arterias. Renografía de isótopos: alteración da función secreto-excretora dos riles con aterosclerose das arterias renales.
Programa de enquisa
1. OA sangue, ouriños. 2. LHC: triglicéridos, colesterol, pre-β- e β-lipoproteínas (segundo Burstein), poliacrilamida xel electroforese lipoproteína, p- e pre-p-lipoproteínas, transaminase, aldolase, proteínas totais e fraccións de proteínas, coagulograma . 3. ECG. 4. FCG. 5. Ecocardiografía. 6. Reovasografía das extremidades inferiores. 7. Fluoroscopia da aorta e do corazón.
Guía de diagnóstico do terapeuta. Chirkin A.A., Okorokov A.N., 1991

 Predisposición xenética.
Predisposición xenética. Esclerose Nos lugares de acumulación de lipoproteínas, o tecido conxuntivo comeza a xerminar. As placas lipídicas fanse máis grandes e máis densas.Ás veces, os capilares con paredes engrosadas poden formarse na parede da arteria arredor da placa.
Esclerose Nos lugares de acumulación de lipoproteínas, o tecido conxuntivo comeza a xerminar. As placas lipídicas fanse máis grandes e máis densas.Ás veces, os capilares con paredes engrosadas poden formarse na parede da arteria arredor da placa.