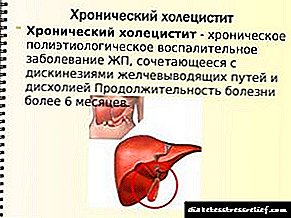
Síntomas, tratamento da colecistopancreatite aguda e crónica
Colecistopancreatite - Esta é unha enfermidade caracterizada por unha combinación de procesos inflamatorios da vesícula biliar e do páncreas. Esta enfermidade é unha das enfermidades gastrointestinais máis comúns. O código MBC-10 para a colecistopancreatite é K86.8.2. A enfermidade caracterízase por dor no hipocondrio dereito e esquerdo, epigastrio, vómitos prolongados e outros síntomas característicos. A causa principal deste problema está determinada pola estreita conexión anatómica e fisiolóxica entre estes dous órganos.
Polo tanto, se un destes órganos está afectado, hai probabilidade de transición do proceso patolóxico ao segundo órgano. Ademais, na colecistopancreatite aguda, o fígado está implicado no proceso patolóxico. Neste órgano poden producirse trastornos distróficos e necróticos.
Se unha enfermidade dun dos órganos falla a autorregulación do sistema do esfínter O pezón de Vater, entón nun determinado momento prodúcense cambios patolóxicos noutro órgano. O mecanismo de manifestación da colecistopancreatite está asociado a un paso deteriorado bile e zume de páncreas no duodeno. Se este proceso ocorre normalmente, a colación inversa do segredo non se produce debido ao funcionamento dos esfínteres do conducto biliar común e pancreático. Se a hipertensión intraductal desenvólvese debido á disquinesia do esfínter de Oddi ou a unha obstrución mecánica da papila de Vater, a bile comeza a entrar no conduto pancreático.
Como resultado, obsérvase a activación da fosfolipase e outros encimas pancreáticos. Dos compoñentes da bilis fórmanse substancias con alta toxicidade, que destruen gradualmente o órgano.
Casos cando en pacientes con pancreatite os enzimas son lanzados ao tracto biliar, o que provoca a manifestación colecistite.
Notase un factor adicional, que é a propagación da flora patóxena hematóxeno, refluxoe linfóxenopor certo.
As formas agudas da enfermidade caracterízanse por un proceso inflamatorio catarral ou purulento-necrótico, crónico - fibroxenerativo.
Clasificación
Sistematizar as formas da enfermidade, ter en conta as características do seu curso e a natureza dos cambios histolóxicos.
Dados os principais cambios morfolóxicos, determínanse as seguintes formas de colecistopancreatite:
- purulento,
- exudante,
- necrótico-destrutivo,
- atrófico.
Dependendo da natureza do curso da enfermidade, determínanse os seguintes tipos de enfermidade:
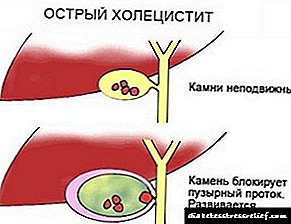
- Colecistopancreatite aguda - desenvólvese drasticamente se se producen obstrucións mecánicas ou trastornos alimentarios graves. O tipo agudo da enfermidade caracterízase por dor severa e síndromes de regurgitación. Esta é unha condición perigosa, xa que a falta dunha terapia adecuada, a mortalidade pode chegar ata o 55%.
- Colecistopancreatite crónica: esta enfermidade desenvólvese gradualmente. Ao mesmo tempo, obsérvanse síntomas dispepticos, sensación de malestar nas hipocondrias e rexións epigástricas. Dado que hai unha dexeneración gradual do páncreas, os procesos de dixestión son interrumpidos e este fenómeno avanza gradualmente. O código da enfermidade ICD-10 é K86.8.2.
- A colecistopancreatite crónica recorrente - por regra xeral, esta condición desenvólvese no contexto dunha forma aguda da enfermidade, menos a miúdo - debido a un curso persistente anterior.
A inflamación combinada do páncreas e da vesícula biliar ten lugar no fondo da lesión inicial dun dos órganos. En aproximadamente o 85% dos casos, a enfermidade desenvólvese ante os antecedentes de colecistite, nun 15% o proceso comeza no páncreas, tras o que se complica coa colecistite enzimática secundaria. O desenvolvemento da colecistopancreatitis determina a acción dos seguintes factores:
- Obstrución mecánica da papila de Vater - se se bloquean as vías para a excreción da bile, o zume do páncreas, obsérvase a estadía biliar. Como resultado, acumúlase moita flora intestinal na vesícula biliar, e o órgano se inflamou. A presión intraductal na glándula pancreática tamén aumenta e as súas propias encimas entran no tecido, o que leva a trastornos inflamatorios e destrutivos.
- Esfínter da disfunción de Oddi: con irritación constante con pequenas pedras, a discinesia dos músculos lisos da papilla Vater desenvólvese. Debido ao refluxo biliar-pancreático e pancreático-biliar, a bile entra no páncreas. As encimas pancreáticas tamén entran nos conductos biliares. A hipertensión intraductal no medio da hipertonicidade do esfínter de Oddi é un factor agravante.
En canto ás causas inmediatas da enfermidade, as máis comúns son:
- enfermidades infecciosas
- diabetes mellitus,
- metabolismo prexudicado,
- úlcera do estómago
- enfermidade do cálculo biliar,
- procesos inflamatorios na vesícula biliar,
- infección do parasito,
- procesos oncolóxicos.
Provoca o desenvolvemento desta enfermidade e desnutrición, así como malos hábitos. Aqueles que fuman moito e consumen alcol a miúdo e en gran cantidade aumentan significativamente a probabilidade de padecer colecistopancreatite.
Os procesos inflamatorios no páncreas e a vesícula biliar son posibles debido á inxestión incontrolada de medicamentos.
Un factor provocador é o estrés e a forte tensión emocional.
Outro factor que pode provocar esta enfermidade é a presenza de focos dunha infección bacteriana no corpo. Mesmo crónico sinusite ou carie pode levar ao desenvolvemento de colecistopancreatite.
Síntomas da colecistopancreatite
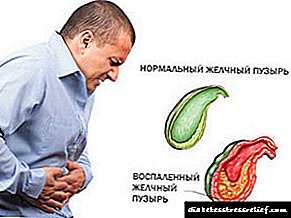
Os síntomas clínicos da colecistopancreatite crónica poden ser moi diversos e manifestarse como signos de inflamación da glándula pancreática e do proceso inflamatorio da vesícula biliar. Do mesmo xeito que o tipo agudo da enfermidade, a colecistopancreatite crónica maniféstase por dor no abdome, que se localiza na rexión epigástrica ou hipocondrio. En forma aguda, a dor intensifícase despois de que unha persoa come alimentos graxos ou consumira alcol. Tamén é probable o vómito repetido, no que se detectan impurezas biliares. Pero ela non aporta alivio ao paciente.
Ademais, co desenvolvemento da enfermidade, aparecen os seguintes síntomas:
- manifestacións disépticas: náuseas, eclosión, amargura na boca, sensación de pesadez no estómago,
- violación das feces - as feces descolóranse e nel hai comida non digerida, a defecación é frecuente ata varias veces ao día,
- a ouriña escurece
- a esclerótica, a pel e as mucosas poden quedar amarelas,
- pódese producir dor constante insomnio,
- durante a exacerbación observada febrebaixando presión arterial e unha sensación de debilidade xeral.
En xeral, os síntomas desta enfermidade son similares ás manifestacións doutras enfermidades do sistema dixestivo. En forma crónica, obsérvanse períodos de remisión e exacerbacións. Durante as exacerbacións da enfermidade, o fígado amplíase, que o médico determina durante a palpación.
Coa forma obstructiva da enfermidade, que é moi grave, os conductos do páncreas bloqueanse e os procesos dixestivos son perturbados. Como resultado, outros órganos do tracto gastrointestinal inflamáronse.
Algúns pacientes presentan síntomas raros desta enfermidade. Estes inclúen:
- ascites
- danos en pequenas embarcacións,
- falsos quistes.
Ensaios e diagnósticos
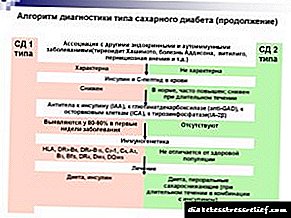
 Un especialista pode sospeitar de colecistopancreatite se o paciente se queixa de manifestacións típicas e ten certos síntomas físicos. Pero para confirmar o diagnóstico é necesario un exame completo. Para iso practícanse estudos de laboratorio e instrumentais. Os máis informativos á hora de facer un diagnóstico son os seguintes métodos:
Un especialista pode sospeitar de colecistopancreatite se o paciente se queixa de manifestacións típicas e ten certos síntomas físicos. Pero para confirmar o diagnóstico é necesario un exame completo. Para iso practícanse estudos de laboratorio e instrumentais. Os máis informativos á hora de facer un diagnóstico son os seguintes métodos:
- Exame de sangue bioquímico: durante este estudo de laboratorio, determínase un aumento significativo nos indicadores directos bilirrubina e alcalinos fosfatase. Se se observa necrose pancreática, aumentan os niveis de AST e ALT. Por dixestión insuficiente, detéctase hipoalbuminemia e disproteinemia.
- Análise microscópica de feces: revela os restos de alimentos que non foron dixeridos, grans de amidón e moitas fibras musculares non estriadas. Tamén se realiza un estudo de feces de alfa-amilase. Se o contido deste encima aumenta 3-4 veces, confírmase o diagnóstico.
- Análise de sangue xeral - coa exacerbación da enfermidade, obsérvase un aumento ESRpequeno leucocitosis.
- Exame bioquímico da urina urobilin e bilirrubina.
- Análises de sangue ligadas á enzima: lévanse a cabo se sospeita do paciente helmintiasis.
- Ultrasonido dos órganos abdominais - con tal estudo, pode determinar os signos de dano na vesícula biliar, páncreas. A enfermidade caracterízase pola presenza de inchazo da vesícula biliar, un engrosamento das súas paredes, cálculos, así como por deformación dos contornos do páncreas, heteroxeneidade do parénquima.
- MRI: a investigación realízase se outros métodos non son o suficientemente informativos. Usando pancreatocolangiografía por resonancia magnética, é posible estudar en detalle as características estruturais do páncreas e do sistema biliar. Usando este método, pódense detectar cistos, áreas de necrose, patoloxía hepática e páncreas.
- Colangiopancreatografía retrógrada - usando este método, visualízanse os conductos pancreáticos e os conductos biliares, permite avaliar a condición do esfínter Oddi para determinar o diámetro dos conductos biliares.
- Radiación X: realizada para excluír a presenza de patoloxías doutros órganos do tracto gastrointestinal.
O diagnóstico diferencial realízase, en primeiro lugar, con aguda apendicite.
Tratamento da colecistopancreatite
Á hora de escoller as tácticas de tratamento, hai que ter en conta unha serie de factores importantes: a dinámica do desenvolvemento da enfermidade, a presenza de cambios morfolóxicos nos órganos e trastornos concomitantes. Se o paciente desenvolve colecistopancreatitis aguda, será hospitalizado na unidade de hospitalización cirúrxica e proporcionarlle descanso funcional dos órganos dixestivos. Por regra xeral, a fame é practicada na descompresión intestinal. Se é necesario, realízase a nutrición das sondas - parenteral ou enteral.
O tratamento da colecistopancreatite crónica implica non só un tratamento médico, senón tamén unha estricta adhesión a unha dieta adecuada, con restrición estrita de alimentos graxos e unha diminución dos alimentos en carbohidratos.
Razóns para o desenvolvemento
O sexo máis xusto é máis susceptible. Os conductos pancreáticos e os conductos biliares están situados moi preto. Isto explica a transición do proceso inflamatorio dun órgano a un próximo. A colecistopancreatite, a función hepática adoita prexudicarse. As complicacións comúns da enfermidade do tracto intestinal son alteracións necróticas e estruturais nas células do fígado.
Os síntomas da colecistopancreatite dependen igualmente das causas da súa aparición. As causas da enfermidade inclúen:
 parasitos
parasitos- infeccións
- infestacións helmínticas,
- cancro de páncreas
- diabetes mellitus
- fungos
- hinchazón do pezón de Vater,
- aumento da presión sobre o fígado e o duodeno,
- catalizadores alérxicos ou tóxicos
- enfermidades bacterianas
- inflamación da vesícula biliar,
- úlcera péptica
- enfermidade do cálculo biliar
- trastorno metabólico
Ademais das razóns, o directorio de gastroenteroloxía tamén describe os factores que provocan a enfermidade. Entre eles están:
 malos hábitos (fumar, abuso de alcol),
malos hábitos (fumar, abuso de alcol),- trastorno emocional grave,
- forma irregular dos conductos biliares,
- estancamento da bile (ocorre durante o embarazo, un estilo de vida pasivo, prolapso dos órganos abdominais),
- trastornos dixestivos,
- exacerbación da pancreatite,
- dieta desequilibrada, comendo alimentos con transxénicos,
- alimentación excesiva ou obesidade,
- medicación descontrolada
- cálculos biliares e cálculos renales,
- gastrite
- estres frecuentes.
Síntomas dunha enfermidade do tracto gastrointestinal
Os signos de colecistopancreatitis son similares aos síntomas de varias enfermidades do tracto gástrico. Isto pode ser dor no hipocondrio dereito, trastorno dixestivo (dispéptico), vómitos ou náuseas ás poucas horas despois de comer. Quizais unha sensación de pesadez.
Hai 2 tipos de colecistopancreatite: aguda e crónica. Os síntomas dunha forma aguda ocorren despois de comer alimentos graxos ou fritos, inmediatamente despois dunha comida. Os síntomas da colecistopancreatitis aguda inclúen:
 estreñimiento
estreñimiento- dor de cinta
- diarrea
- insomnio por dor
- vómitos
- burping
- inchazo.
Manifestacións da forma crónica
A enfermidade caracterízase por períodos de remisión e exacerbacións. Os signos son semellantes ao aspecto agudo, pero coa remisión na imaxe de ultrasóns, é claramente visible un aumento do fígado. Ao palparse, o paciente experimenta dor.
A dor tamén é posible na área da vesícula biliar. A forma crónica da enfermidade ten un percorrido máis longo. Cun agravamento da forma crónica da enfermidade, obsérvanse as seguintes:
- perda de peso
- trastornos dispepticos
- inchazo
- steatorrea (graxa nas feces).
Tamén hai signos neurolóxicos de enfermidade. Estes son:
- formacións densas no páncreas,
- atrofia dos músculos do peritoneo,
- redución de graxa subcutánea
- dor no ángulo vertebral costela,
- pel azul arredor do ombligo,
- pequena erupción cutánea nesta zona.
Debido ao longo curso de trastornos do tracto intestinal, prodúcese unha falta de encimas dixestivas. Como resultado disto, maniféstanse signos clínicos:
- diminución da secreción de lipase (enzima pancreática hidrosoluble),
- compoñentes pobres ou non digeridos do músculo ou graxa nas feces,
- o taburete faise máis fluído e máis lixeiro.
Signos de forma obstructiva
A forma máis grave de colecistopancreatite é obstructiva. Leva a síntomas como a dixestión deteriorada e o desenvolvemento de inflamacións no tracto intestinal.
Con esta enfermidade, a enfermidade provoca obstrucións dos condutos do duodeno. Por regra xeral, isto sucede dentro de 5 anos. En poucos casos, o paciente desenvolve os restantes síntomas do proceso patolóxico:
- a aparición de falsas formacións quísticas,
- o desenvolvemento de ascites (dropy),
- pel seca e pelada,
- trastornos das articulacións pequenas,
- desenvolvemento de enfermidades das mans (artrite),
- revestimento branco na lingua
- suavizar as placas das uñas,
- amarelado da pel.
Posibles complicacións
Unha persoa que padece unha enfermidade durante moito tempo pode presentar insuficiencia pancreática. Se o tratamento da enfermidade non se leva a cabo en tempo e forma, o risco de complicacións aumenta.
Un desenlace letal é posible co desenvolvemento e ignorando a enfermidade. Isto ocorre na metade dos casos. Entre as consecuencias frecuentes das enfermidades están:
- inflamación que afecta o peritoneo (peritonite),
- obstrución do conducto biliar,
- danos nos nervios periféricos,
- trombose de veas,
- enfermidades endocrinas.
Procedementos de diagnóstico
Na base dun exame visual, dos resultados dos diagnósticos de laboratorio e en base ás queixas do paciente, faise o diagnóstico da colecistopancreatite. Os métodos de diagnóstico inclúen:
- resonancia magnética
- Exame ecográfico do páncreas e vesícula biliar,
- exames de sangue ou orina,
- fibrogastroduodenoscopia (FGDS).
O último método de diagnóstico consiste en examinar a membrana mucosa do duodeno e o contido do estómago. O procedemento de FGDS realízase mediante un endoscopio de vídeo. Como método de diagnóstico adicional, o médico prescribe a duodenografía de relaxación. Este exame de raios X axuda a detectar a presenza e natureza da patoloxía en áreas:
- páncreas
- conducto biliar e vexiga,
- gran papilla duodenal.
Métodos de tratamento
Diante de queixas e para o nomeamento do tratamento, é necesario consultar un gastroenterólogo. O especialista informará ao paciente sobre a colecistopancreatite crónica, os síntomas e o seu tratamento. A terapia da enfermidade debe ser necesariamente comprensiva.
En casos graves, a cirurxía pode ser necesaria. O tratamento complexo da colecistopancreatite realízase mediante:
- terapia farmacéutica
- axuste de dieta e nutrición,
- medicina tradicional
- procedementos fisioterapéuticos.
Fisioterapia
Un gastroenterólogo prescribe medicamentos apropiados para tratar a enfermidade. Para eliminar a inflamación e os síntomas desagradables da enfermidade, hai moitos grupos medicinais:
 Substituíntes de plasma sanguíneo (Polyglyukin, Reopoliglyukin, Refortan, Gemodez).
Substituíntes de plasma sanguíneo (Polyglyukin, Reopoliglyukin, Refortan, Gemodez).- Medios que reducen a acidez do estómago, antiácidos (Foshalugel, Almagel, Vicalin, Maalox).
- Fármacos que estimulan a motilidade do tracto gastrointestinal, procinética (Motilium, Perinorm, Cerucal, Raglan).
- Bloqueantes do receptor da histamina H2 (Kvamatel, Roxatidine, Ranitidine, Gastrosidine).
- Medicamentos que alivian a dor causada por espasmos, antiespasmódicos (Spazgan, Baralgin, No-Shpa, Buskopan).
- Inhibidores da bomba de protóns (Esomeprazol, Rabeprazol, Omeprazol, Lansoprazol).
- Analxésicos analxésicos (Analgin, Ketanov, Nimesil).
- Medicamentos colinérxicos, anticolinérxicos (Gastrocepina, Platifilina, Atropina, Scopolamina).
- Axentes e inhibidores enzimáticos (Festal, Kontrikal, Gordoks, Trasilol).
Axuste da dieta e nutrición
O tratamento integral da colecistopancreatite inclúe unha revisión completa da dieta. É extremadamente importante para o paciente seguir unha dieta estrita prescrita por un médico. Sen unha revisión completa do menú, é imposible curar unha enfermidade do tracto gástrico. Ao comer alimentos nocivos, a enfermidade volverá de novo. Recomendacións para axustar o réxime de beber:
- beber frecuente e abundante (aproximadamente 2 litros de auga), pero un pouco á vez,
- bebe auga morna con limón,
- tés de herbas útiles de camomila, dente de león, calendula.
O uso de zumes debe ser limitado, especialmente os cítricos. Tamén está prohibido o alcol e o café, as bebidas carbonatadas. Ao paciente móstrase que segue os consellos sobre nutrición da táboa de tratamento nº 5, cuxo autor é o dietista Pevzner M. I. É importante observar unha dieta estricta ata 3 meses, pero tamén pode ser necesaria unha dieta máis longa. Entre os alimentos prohibidos están:
 verduras crúas (especialmente tomates e pepinos),
verduras crúas (especialmente tomates e pepinos),- alimentos graxos, en conserva, picantes e fritos,
- carnes afumadas
- verdes
- chocolate
- pastelería e pastelería,
- pan moreno, pastelería,
- comida salgada
- comida enlatada
- alimentos con suplementos nutricionais
- caldos ricos elaborados con verduras, peixes e carnes,
- salchichas.
Un gastroenterólogo tamén ofrecerá ao paciente unha lista de alimentos recomendados. Esta lista inclúe alimentos que non exercen presión sobre o tracto dixestivo durante a dixestión. Os alimentos e bebidas recomendadas inclúen:
- chuletas de vapor de peixe, tenreira, polo,
- xelea
- puré de froitas e verduras,
- unha decocção de grosellas, cadros de rosa,
- té elaborado levemente
- allo
- noz moscada
- mingau rallado ou en forma líquida,
- tortillas de proteína de vapor (sen xema),
- sopas lixeiras.
Medicina tradicional
O uso de remedios populares é benvido no tratamento da colecistopancreatite. O tratamento médico pode complementarse con remedios populares. Para preparar decoccións e infusións medicinais, pode empregar:
 Herba de San Xoán
Herba de San Xoán- miñoca amarga
- menta pementa
- cor de tilo
- violeta
- yarrow
- inmortel
- albahaca
- xinseng.
Unha infusión especial de aloe, nomeadamente as súas placas de follas, alivia os síntomas da colecistopancreatite aguda. Receita para facer infusión de aloe:
- Lave os pratos picados finamente.
- Coloque nun recipiente de vidro.
- Verter auga fría nun recipiente de vidro.
- Insista durante 6 horas.
- Colar a través de queixo limpo.
O medicamento resultante consúmase en 1 cda. l 3 veces ao día. É importante observar o momento do ingreso - 40 minutos antes da comida. Non se deben usar todos os remedios populares sen antes consultar un médico. Outras receitas de medicina tradicional:
- Podes preparar un produto de menta pementa, herba de san Xoán e xentil. Debe tomar 1 cucharadita. todos os compoñentes, verter 0,5 litros. auga fervendo. Insista no remedio durante 20 minutos, tome 250 ml. 2 veces ao día cun estómago baleiro.
- Despeje a miñoca e o millo durante 1 cucharada, despeje un vaso de auga fervendo e deixe 30 minutos. Colar e beber ½ cunca ata 4 veces ao día.
- Tome 1 culler. margaridas, violetas, menta, flores de tilo. É necesario mesturar todos os ingredientes, botar 0,5 litros de auga fervendo. Insistir 30 minutos e tomar 250 ml. 3 veces ao día antes das comidas.
Procedementos fisioterapéuticos
Preséntanse procedementos similares para a colecistopancreatite crónica. A eficacia dos procedementos de fisioterapia explícase polo feito de que a súa aplicación axuda a eliminar a inflamación.
Despois de eliminar os síntomas dolorosos dunha enfermidade do tracto gástrico, pódese prescribir barro curativo. Teñen un efecto beneficioso no tratamento da colecistopancreatite, xa que fortalecen a defensa inmune do corpo, teñen un efecto analxésico e antiinflamatorio. Entre os procedementos fisioterapéuticos para a enfermidade úsanse:
- UHF terapia
- procedementos de ultrasóns
- electroforese.
Colecistopancreatite
Información teórica sobre a colecistopancreatite. Este artigo non é unha guía para a auto-medicación.
A pancreatite é unha inflamación do páncreas. A colecistite é unha inflamación da vesícula biliar. Os procesos inflamatorios en ambos os órganos, o páncreas e a vesícula biliar, levan ao desenvolvemento de colecistopancreatitis (o seu outro nome é pancreocolitistitis), a enfermidade máis común do tracto gastrointestinal. O cadro clínico caracterízase por graves perturbacións no funcionamento de todo o sistema dixestivo e os riscos de diversas complicacións, por exemplo, diabetes mellitus, obstrución do conducto biliar, trombose venosa, desviacións significativas no sistema endocrino.
Coa colecistopancreatite, o proceso de dividir graxas e hidratos de carbono é seriamente complicado e a produción de enzimas dixestivas do intestino delgado e o transporte da bile son interrompidas. A colecistopancreatite crónica en poucos anos provoca unha deficiencia de zume e enzimas pancreáticas, o que pode levar ao desenvolvemento dalgunhas enfermidades e os seguintes síntomas:
- taburetes soltos branquecinos
- unha diminución da produción de lipase pancreática,
- steatorrhea, con esta enfermidade, graxas non digeridas están presentes nas feces,
- creatorrhea: as fibras musculares non digeridas están presentes nas feces.
O desenvolvemento da colecistopancreatite débese á estreita conexión anatómica e fisiolóxica entre o páncreas e a vesícula biliar, máis precisamente, entre o conduto biliar e o principal conduto pancreático do páncreas. En tales circunstancias, a patoloxía que afecta a un órgano tamén se estende ao longo do tempo. Ademais, no caso da colecistopancreatitis aguda, o proceso inflamatorio afecta tamén ao fígado, dando lugar a cambios necróticos e distróficos nos seus tecidos.
Diagnóstico da enfermidade
É posible diagnosticar con precisión a colecistopancreatite só sobre a base dun exame de laboratorio do paciente, tendo en conta as súas queixas e exame visual. Se hai dificultades para facer un diagnóstico, o gastroenterólogo pode recorrer a métodos de diagnóstico directo, incluíndo:
- Exames RM e CT,
- FGDS, ou diagnóstico invasivo con biopsia,
- estudo do fondo hormonal utilizando un exame de sangue,
- Ecografía
- determinación dun encima proteolítico mediante exame bioquímico das feces.
A prescrición de fármacos faise só despois dun diagnóstico preciso, que separa a clínica de insuficiencia pancreática da colecistopancreatite.

Características do tratamento da enfermidade
O tratamento para a colecistopancreatitis aguda está dirixido a aliviar o espasmo do esfínter de Oddi, o conducto biliar común e o conducto pancreático común.
Sólvense por vía intravenosa solucións de 0,1% de atropina e metacina nunha cantidade de 1 ml. Os réximes de contagotas inclúen no shpu, difenhidramina, baralgin, aminofilina, magnesia e ácido ascórbico para aliviar síntomas inflamatorios e tóxicos. En casos graves realízase un bloqueo coa novocaína.
A terapia farmacéutica inclúe:
- antibióticos
- inhibidores de proteasas
- antifúngicos
- antiemeticos.
Dado que os pacientes reciben fame, poliglucina, glicosa adminístrase por vía intravenosa e os sorbentes danse dentro. Ás veces é necesaria a aspiración do contido do estómago.
A colecistopancreatite crónica é tratada durante as exacerbacións, pero no fondo da remisión é necesario eliminar completamente os alimentos graxos, os caldos de carne, as especias e os condimentos.
Un exame completo permite identificar a patoloxía: unha proba de sangue xeral, detectando o nivel de actividade de bilirrubina, proteína e transaminasa. Con inflamación prolongada, avalíase o metabolismo de lípidos, xa que a absorción deteriorada de graxas afecta o estado das células de todo o corpo.
Un gastroenterólogo realiza un diagnóstico e as probas serven de base para o tratamento médico. A ecografía mostra o estado dos conductos biliares e do fígado. Ás veces é necesario o exame e o tratamento do estómago e do duodeno para eliminar o seu efecto sobre os órganos adxacentes.
Algunhas persoas poden prescindir dunha dieta estrita e do uso de preparados enzimáticos se o ataque é causado por un consumo excesivo dun produto prohibido: crema de leite grasa, alcohol, noces e chocolate en grandes cantidades. Nos nenos, a disfunción maniféstase por alta acetona e vómitos.
Ademais da pancreatina, Mezim e analxésicos contra a inflamación e a presión nos condutos, utilízase unha terapia estimulante. O tratamento con metiluracil axuda á rexeneración de órganos, á inmunidade.
Métodos populares
É posible curar completamente a colecistopancreatite crónica con remedios populares se seleccionas medicamentos que afectan parasitos, unha infección que perturba o tracto gastrointestinal. É inútil tomar herbas indiscriminadas con propiedades antihelmínticas.
Mellorar a motilidade, aliviar a inflamación e suprimir a actividade dos microorganismos axudará aos axentes de acción xeral nas decoccións.
Para iso, cómpre tomar camomila, mostaza e menta de pementa, 1 culler de té cada un, botar dous vasos de auga fervendo, insistir durante media hora. Beba un vaso antes das comidas.
O tratamento da colecistopancreatite complétase con vitamina C en forma de suplementos ou zume de verza fresca. A miúdo os pementos doces, os cítricos son mal tolerados coa inflamación da vesícula biliar e do páncreas.
Consellos de alivio dos síntomas
A colecistopancreatite aguda con vómitos debe ser tratada nun hospital para evitar ascites, choques hipovolémicos, intoxicación. Alivie un pouco de molestia na casa.
Use respiración diafragmática profunda: deitada ás costas, agarra as costelas diante cos dedos. Con inspiración, abra a parte inferior do peito, ao exhalar - non deixe que as costelas baixen, estirando o diafragma e os ligamentos dos órganos adxacentes. Repita 2-3 veces.
Realiza unha auto-masaxe visceral: prema suavemente sobre a zona baixo a costela dereita e logo á dereita máis preto do centro e do proceso xifóide. Coloque os dedos sobre a esquerda nunha proxección similar e, a continuación, no centro da liña entre o ombligo e o ión dereito.
A osteopatía funciona coa inflamación do páncreas e da vesícula biliar coa motilidade dos esfínteres e do estómago. Os médicos eliminan o desequilibrio entre as partes parasimpáticas e simpáticas do sistema nervioso autónomo.
Medidas preventivas
Ás veces tomar medicamentos en terapia trae alivio temporal. A práctica médica depende de dietas estritas, nas que todo o que estimula a produción de enzimas é limitado. Calquera medicamento consiste en aliviar os síntomas sen resolver o problema. Polo tanto, non debes romper a dieta con colecistopancreatite, consumindo xeado, cebola, zumes azedo e, despois, tomar Pankeatin ou Omeprazol contra molestias.
Do mesmo xeito que a colecistite, a nutrición durante a exacerbación implica peixes cocidos ou ao vapor, carne, verduras en sopas e cereais ao vapor e semi-líquidos.
No hospital prescríbese unha dieta nº 5, que se implementa en comedores hospitalarios. Mantéñase a el durante outras dúas semanas despois do alta.
É posible comer pementa doce, queixo cottage, pan branco? Todo depende do estado actual dos órganos. Ao restaurar a motilidade, os produtos de feces introdúcense gradualmente, ampliando a dieta.
Para a prevención diaria da colecistopancreatite é necesaria actividade física en forma de camiñar. A función dos órganos depende da columna torácica, que realiza movementos rotativos a un paso.

 parasitos
parasitos malos hábitos (fumar, abuso de alcol),
malos hábitos (fumar, abuso de alcol), estreñimiento
estreñimiento Substituíntes de plasma sanguíneo (Polyglyukin, Reopoliglyukin, Refortan, Gemodez).
Substituíntes de plasma sanguíneo (Polyglyukin, Reopoliglyukin, Refortan, Gemodez). verduras crúas (especialmente tomates e pepinos),
verduras crúas (especialmente tomates e pepinos), Herba de San Xoán
Herba de San Xoán