Fetopatía diabética do recentemente nado
Un recentemente nado nunha nai cuxos médicos diagnosticaron diabetes mellitus antes ou durante o embarazo pode ter certas consecuencias para a saúde. Afortunadamente, o desenvolvemento da medicina deu lugar a que actualmente as complicacións perinatais graves son cada vez menos comúns.
A fetopatía diabética é un cambio morfolóxico nos recentemente nados cuxas nais padecen diabetes. Tamén inclúen trastornos funcionais e metabólicos que se observan nas primeiras horas de vida.
Lea máis sobre a fetopatía diabética máis tarde nos artigos que recollín sobre este tema.
Previsión e seguimento
Crese que en superviventes neonatais de nenos con fetopatía diabética que non presentan malformacións conxénitas, os signos de fetopatía se inverten completamente en 2-3 meses. A probabilidade de desenvolver diabetes mellitus no futuro é baixa e os nenos son propensos á obesidade. Hai un risco de danos orgánicos no sistema nervioso debido á hipoglucemia.
Posteriormente diagnostícase unha disfunción cerebral mínima en 1/3-1 / 4 dos nenos, cambios funcionais no sistema cardiovascular - en 1/2. En caso de enfermidades intercurrentes, é necesario determinar o azucre no sangue e a orina e realizar unha proba estándar para a tolerancia á glicosa unha vez ao ano.
A causa da fetopatía diabética nun recentemente nado é a diabetes en nai expectante
Os médicos diagnostican diabetes en 0,5% das mulleres embarazadas de media. En cada décima muller embarazada atópanse cambios bioquímicos típicos da diabetes mellitus non dependente da insulina (diabetes mellitus tipo 2). Trátase da chamada diabetes gestacional, que co paso do tempo a metade destas mulleres se converte en diabete.
As mulleres que padecen diabetes dependente da insulina (diabetes mellitus tipo 1) durante o embarazo poden atravesar períodos de hiperglicemia e cetoacidosis, que poden ser substituídos por períodos de hipoglucemia.
A cetoacidosis é un trastorno do metabolismo dos carbohidratos derivado da deficiencia de insulina.
Se non o detén a tempo, entón comeza un coma cetoacidótico diabético. Ademais, nun terzo das mulleres con diabetes, o embarazo ocorre con complicacións, en particular como a xestose.
Tamén se denomina toxicosis tardía. Neste caso, o traballo dos riles, vasos sanguíneos e cerebro da futura nai está deteriorando. As características características son a detección de proteínas nas probas de orina e un aumento da presión arterial.
Síntomas da fetopatía diabética nun recién nacido
A pesar de que a medicina moderna ten unha enorme tendencia de coñecemento, e os médicos convertéronse en moito máis experimentados e con frecuencia afrontan todo tipo de complicacións e anomalías, incluso cando corrixen a diabetes tipo 1 en mulleres embarazadas, aproximadamente o 30% dos nenos nacen con fetopatía diabética.
Precaución: A fetopatía diabética é unha enfermidade que se desenvolve no feto como consecuencia da diabetes (ou dun estado prediabético) dunha muller embarazada. Leva a interrupción do páncreas, riles e cambios nos vasos da microvasculatura.
As estatísticas din que nunha muller con diabetes tipo 1, a taxa de mortalidade fetal no período perinatal (desde a 22ª semana do embarazo ata o 7º día despois do nacemento) é 5 veces maior do normal e a mortalidade dos nenos antes do 28º día de vida. (neonatal) máis de 15 veces.
Os nenos con fetopatía diabética adoitan padecer hipoxia intrauterina crónica e durante o parto hai asfixia grave ou moderada ou depresión respiratoria. Ao nacer, estes bebés teñen sobrepeso, aínda que o feto naceu prematuramente, o seu peso pode ser o mesmo que o dos bebés comúns.
Síntomas
- sobrepeso (máis de 4 quilogramos),
- a pel ten un matiz azulado avermellado,
- erupción cutánea en forma de hemorragia puntual subcutánea,
- hinchazón de tecidos brandos e pel,
- hinchazón da cara
- barriga grande, que está asociada a tecido graxo subcutáneo excesivamente desenvolvido,
- curto, desproporcionado co tronco, extremidades,
- angustia respiratoria
- aumento do contido de glóbulos vermellos (glóbulos vermellos) nunha proba de sangue,
- nivel elevado de hemoglobina,
- glicosa reducida
- ictericia (proteínas da pel e dos ollos).
É de notar que esta manifestación non se debe confundir coa ictericia fisiolóxica, que se manifesta no 3-4º día de vida e pasa de forma independente ao 7-8º día. No caso da fetopatía diabética, a ictericia é un signo de cambios patolóxicos no fígado e require intervención e tratamento médico.
Nas primeiras horas da vida dun recentemente nado, trastornos neurolóxicos como:
- diminución do ton muscular
- opresión do reflexo de succión,
- a diminución da actividade é substancialmente substituída pola hiperexcitabilidade (tremor das extremidades, insomnio, ansiedade).
Diagnóstico precoz
Unha muller embarazada con diabetes é diagnosticada con fetopatía diabética incluso antes de nacer o bebé. Un requisito previo para isto pode ser a historia médica da nai (a presenza dun rexistro de diabetes mellitus ou un estado prediabético durante o embarazo).
Un método eficaz de diagnóstico para o feto de fetopatía diabética é o diagnóstico por ultrasóns, que se realiza nun período de 10-14 semanas de embarazo. O ultrasonido pode mostrar sinais que son os precursores desta enfermidade:
- o tamaño do feto é maior que a norma para unha idade xestacional dada,
- as proporcións do corpo están rotas, o fígado e o bazo están hipertrofiados,
- maior cantidade de líquido amniótico.
Tratamento antatal
En canto os médicos reciban probas dunha muller e do seu fillo non nacido e poidan, comparados os datos, con confianza para facer un diagnóstico de "fetopatía diabética", o tratamento debe iniciarse de inmediato, o que axudará a reducir o risco de efectos nocivos para esta enfermidade.
Durante toda a duración do embarazo, controlase o azucre e a presión arterial. Tal e como prescribe un médico, pódese prescribir terapia con insulina adicional. A nutrición durante este período debe ser equilibrada e conter todas as vitaminas necesarias para a nai e o fillo, se isto non é suficiente, pode prescribirse un curso adicional de vitaminización.
É necesario adherirse estrictamente á dieta, evitar unha sobreabundancia de alimentos graxos, limitar a dieta diaria a 3000 kcal. Pouco antes da data de nacemento designada, paga a pena enriquecer a dieta con hidratos de carbono dixestibles.
A partir de observacións e ultrasóns, os médicos determinan o período óptimo de parto. Se o embarazo continúa sen complicacións, considérase que o momento máis favorable para o parto é o de 37 semanas de embarazo. Se hai unha ameaza clara para a nai ou feto expectantes, pódense cambiar as datas.
Nas mulleres en situación de traballo, a glicemia é necesariamente controlada. A falta de azucre pode levar a contraccións debilitadas, xa que unha enorme cantidade de glicosa gasta en contraccións uterinas. Será difícil que unha muller poida dar a luz por falta de enerxía, durante o parto ou despois deles, é posible a perda de coñecemento e, en casos especialmente difíciles, caer en coma hipoglucémico.
Se unha muller ten síntomas de hipoglucemia, é necesario detelos con hidratos de carbono rápidos: suxírese beber auga doce na proporción de azucre e auga 1 cucharada por 100 ml, se o estado non mellora, entón se administra unha solución de glicosa do 5% por vía intravenosa (cun contagotas) nun volume de 500 ml Con convulsións, administra hidrocortisona nun volume de 100 a 200 mg, así como adrenalina (0,1%) non superior a 1 ml.
Manipulación posparto
Media hora despois do nacemento, o bebé está inxectado cunha solución de glicosa ao 5%, isto axuda a previr o desenvolvemento de hipoglucemia e as complicacións asociadas a el.
A muller moi traballadora, a cantidade de insulina que se lle administra despois do parto redúcese en 2-3 veces. A medida que os niveis de glicosa no sangue baixan, isto axuda a previr a hipoglucemia. Ao décimo día despois do nacemento, a normoglicemia volve a aqueles valores característicos dunha muller antes do embarazo.
As consecuencias da fetopatía diabética non diagnosticada
Complicacións e consecuencias da fetopatía diabética, pode ser moi diverso e pode levar a cambios irreversibles no corpo dun recentemente nado ou a morte, por exemplo:
- A fetopatía diabética no feto pode converterse en diabetes nun recién nacido, a chamada diabetes mellitus neonatal,
- baixo contido de osíxeno no sangue e tecidos do recentemente nado,
- síndrome de distress respiratorio do recentemente nado,
- despois de cortar o cordón umbilical, a glicosa da nai deixa de fluír no sangue do bebé (prodúcese hipoglucemia), mentres que o páncreas segue producindo insulina para o procesamento de glicosa nos volumes anteriores. Esta situación é extremadamente perigosa e pode causar a morte dun recentemente nado,
- nun recién nacido aumenta o risco de metabolismo mineral deteriorado, que está asociado a unha falta de magnesio e calcio, isto afecta negativamente as funcións do sistema nervioso central. Posteriormente, estes nenos poden padecer trastornos mentais e psicolóxicos e quedar atrás no desenvolvemento,
- o risco de insuficiencia cardíaca aguda,
- hai risco de predisposición dun neno a diabetes tipo 2,
- obesidade.
Con suxeición a todas as receitas dos médicos e un coidadoso control da súa saúde durante o embarazo, os médicos dan un prognóstico favorable tanto para unha muller embarazada con diabetes como para o seu bebé.
Etioloxía e patoxénese
A hipoglicemia que se produce en nenos cuxas nais están enfermas de diabetes pode explicarse, por unha banda, por hiperinsulininismo fetal ou neonatal, e por outra, pola insuficiente capacidade do corpo do bebé para manter a homeostase basal da glicosa despois do nacemento.
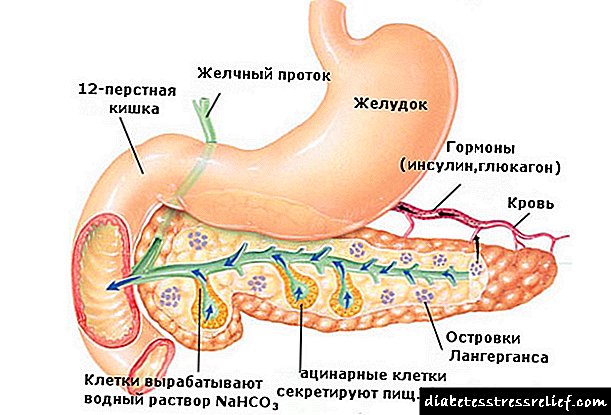
A insulina non atravesa a placenta, pero a glicosa pasa do sangue da nai ao feto. O aparello de insulina fetal responde aumentando a secreción de insulina á estimulación da glicosa. A hiperglicemia no corpo da nai leva ao desenvolvemento da hiperplasia das células β (illotes Langerhans) no feto, e a hiperinsulinemia, á súa vez, aumenta a formación de glicóxeno e graxa a partir da glicosa. O hiperinsulinismo leva a un aumento da concentración de STH e a hormona de crecemento similar á insulina, que son os promotores do crecemento.
Cadro clínico
Os nenos nacidos de nais con diabetes mellitus son, por regra xeral, de gran peso (4500-4900 g), inchados, teñen unha cara en forma de lúa, un pescozo curto e hipertricose. Son lentos, hipotónicos, hiporeflexia, inestabilidade hemodinámica, restauración tardía do peso corporal, alteración da función do sistema nervioso central, tendencia a manifestarse SDR, notan cardiopatía. Notanse hiperbilirubinemia, anomalías na composición das proteínas do soro de leite. Pode observarse unha diminución do tamaño do cerebro e da glándula timo.
Diagnósticos
Ao diagnosticar a fetopatía diabética, considere:
- antecedentes médicos
- manifestacións clínicas
- glicosa no sangue
- determinación da insulina
- resultados de ultrasóns pancreáticos.
O diagnóstico diferencial realízase:
- con diabetes
- embriopatía diabética
- glicogénose,
- galactosemia
- hipoglucemia secundaria,
- insuficiencia suprarrenal, síndrome de Itsenko-Cushing,
- hipo- e hipertiroidismo.
O tratamento de nenos con fetopatía diabética implica varias etapas:
1. Creando un modo cómodo (soporte de temperatura).
2. Corrección da hipoglucemia:
- cando o contido de glicosa no soro sanguíneo é superior a 1,92 mmol / l e pódese administrar unha glicosa en boas condicións satisfactorias,
- con hipoglucemia (menos de 1,65 mmol / l), a administración de glicosa indícase por goteo por vía intravenosa ou a través dun tubo no estómago a razón de 1 g de materia seca por 1 kg de peso corporal, primeiro en forma de solución ao 20%, e despois unha solución do 10%. A introdución debe continuar ata que o nivel de glicosa alcance os 2,2 mmol / l,
- mantendo un nivel de glicosa inferior a 1,65 mmol / l no fondo do tratamento, as hormonas son prescritas na dosificación habitual relacionada coa idade,
- a terapia correctiva está dirixida a mellorar e normalizar os procesos metabólicos.
3. Normalización de procesos de microcirculación e tróficos no sistema nervioso central.
4. Terapia sindromica.
Un pouco máis sobre a fetopatía diabética
A diabetes materna foi desde hai tempo a causa dunha alta morbilidade e mortalidade materna e perinatal. Antes do descubrimento de insulina en 1921, as mulleres con diabetes mellitus tipo 1 raramente alcanzaban a idade reprodutiva, só o 5% das mulleres quedaron embarazadas.
Consellos: moitas veces, os médicos recomendaban a terminación do embarazo nestes casos debido a unha grave ameaza para a vida da muller. Na fase actual, en relación coa mellora do control da enfermidade e, en consecuencia, coa mellora da calidade de vida dos pacientes con diabetes, diminuíu significativamente a mortalidade materna.
A pesar disto, a incidencia de malformacións conxénitas en recentemente nados de nais con diabetes oscila entre o 1-2% e o 8-15%, mentres que o 30-50% da mortalidade perinatal por malformacións está formada por pacientes nacidos de nais con diabetes mellitus.
En mulleres con diabetes tipo 1, o parto e a mortalidade perinatal de recentemente nados é 5 veces maior que na poboación xeral. Ao mesmo tempo, nos nenos nacidos de nais con diabetes tipo 1, a mortalidade neonatal é 15 veces maior e na lactante, 3 veces maior.
Os nenos nacidos de nais con diabetes mellitus tipo 1 (DM 1) teñen 3 veces máis probabilidades de nacer por cesárea, teñen dúas veces máis probabilidades de sufrir lesións ao nacemento e son 4 veces máis propensas a ter coidados intensivos. O resultado perinatal correlaciona significativamente no sistema Branco cos resultados da avaliación da condición dunha nai con diabetes.
A fetopatía diabética é unha condición do feto e do recentemente nado da nai con diabetes, caracterizada por anormalidades específicas no desenvolvemento do feto que se producen despois do primeiro trimestre do embarazo con diabetes mal compensada ou latente na nai.
A avaliación do feto comeza incluso durante o embarazo (estudo do líquido amniótico para a relación lecitina / esfingomielina, análise de cultivo, proba de escuma, mancha de Gram). Despois do nacemento, o bebé é valorado na escala de Apgar.
Os recentemente nados de nais con diabetes poden ter trastornos específicos, a saber:
- trastornos respiratorios
- xigantismo (grande para a idade xestacional LGA) ou malnutrición (pequeno para a idade xestacional SGA),
- hipoglucemia,
- policitemia, hiperbilirubinemia,
- hipocalcemia, hipomagnesemia,
- malformacións conxénitas.
En nenos de nais con diabetes mellitus tipo 1, hai un atraso na maduración do tecido pulmonar, xa que a hiperinsulinemia bloquea a estimulación da maduración pulmonar por cortisol. Ademais dos trastornos respiratorios, o 4% dos nenos presentan anormalidades pulmonares, o 1% presenta cardiomiopatía hipertrófica, taquipnea transitoria do recentemente nado e policitemia.
O xigantismo e a hipoglucemia explícanse pola hipótese de Pederson "hiperinsulinismo fetal - hiperglicemia materna". As malformacións do feto están asociadas a miúdo cun mal control do nivel de glicosa na nai no primeiro trimestre do embarazo.
Importante: A muller con diabetes tipo 1 precisa control glicémico preconceptual e planificación do embarazo para previr a patoloxía fetal conxénita.A hiperglucemia materna nas etapas posteriores da xestación está asociada ao nacemento dun neno cun gran peso corporal, cardiomegalía e trastornos diselectrolitos.
A macrosomia (xigantismo LGA) diagnostícase cunha desviación do crecemento e do peso corporal do neno por encima dos 90 centís por idade xestacional. A macrosomía ocorre no 26% dos nenos nacidos de nais con diabetes tipo 1 e no 10% dos nenos na poboación xeral.
Un gran peso corporal do feto e do recentemente nado leva a un aumento da frecuencia de complicacións perinatais como asfixia, distopía dos ombros do feto, danos no plexo braquial e fracturas óseas durante o parto. A todos os nenos con LGA deberías analizarlles unha posible hipoglucemia. Isto é especialmente importante se unha muller embarazada recibiu grandes volumes de infusión de glicosa durante o parto.
O retraso de crecemento intrauterino (IUGR) determínase se o crecemento e / ou o peso corporal do recentemente nado corresponde a indicadores inferiores a 10 centilares á súa idade xestativa, e a madurez morfofuncional é de 2 semanas ou máis por detrás da idade xestacional. O IUGR está diagnosticado nun 20% de nenos de nais con diabetes mellitus e nun 10% de nenos da poboación xeral. Este fenómeno está asociado a complicacións renovasculares graves na nai.
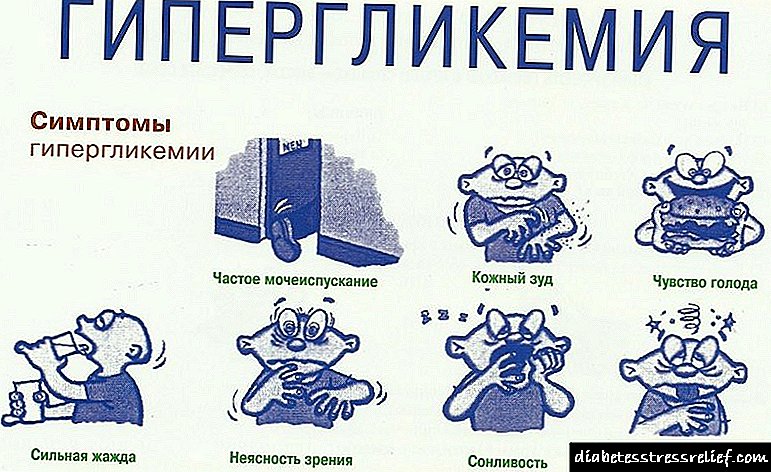
A hipoglicemia sempre está presente nas primeiras horas da vida dun neno e caracterízase por excitación, hipotensión muscular, un débil, alto timbre de berro, chupado letárgico e maior preparación convulsa. Na maioría dos casos, a hipoglucemia en recentemente nados non ten síntomas clínicos. A persistencia da hipoglucemia ocorre durante a primeira semana de vida.
A causa do estado hipoglucémico nun recentemente nado é a hiperinsulinismo debido á hiperplasia de células β pancreáticas fetales en resposta a un aumento do azucre no sangue materno. Despois de vendar o cordón umbilical, a glicosa da nai detense bruscamente e a secreción de insulina permanece elevada, o que conduce á hipoglucemia. O estrés perinatal con elevadas catecolaminas xoga un papel adicional no desenvolvemento da hipoglucemia no recentemente nado.
O risco de hipoglucemia en bebés prematuros e en "macrosomas" é do 25-40%. A mediados dos 80 do século XX, a maioría dos neonatólogos chegaron á conclusión de que o criterio para a hipoglucemia neonatal debería considerarse un nivel de glicosa de 2,2 mmol / L ou inferior en calquera momento despois do nacemento. A orientación sobre os criterios de M. Kornblat e R. Schwartz leva ao tratamento atrasado da hipoglucemia.
Ademais, a finais dos 80 e 90 do século pasado, houbo informes sobre un posible efecto nocivo no cerebro dun recentemente nado unha hipoglicemia repetida con niveis de glicosa por baixo dos 2,6 mmol / L. Neste sentido, o comité de expertos da OMS (1997) suxeriu que a hipoglucemia de recentemente nados debe ser unha condición cando o nivel de glicosa no sangue estea por baixo dos 2,6 mmol / L.
Precaución: As probas de selección externa para controlar a glicosa no sangue (Dextrostix, Chemstrips, etc.) dan un cambio de cor precisamente a un nivel de glicosa inferior a 2,2 mmol / L. Por iso, moitas pautas seguen co antigo criterio e a hipoglucemia dos recentemente nados consideran que os niveis de glicosa son inferiores a 2,2 mmol / l.
Hai que lembrar que as probas de cribado de hiperbilirubinemia mostran niveis de glicemia lixeiramente inferiores e, polo tanto, requiren confirmación mediante a determinación de glicosa en plasma ou soro por métodos bioquímicos. Ao mesmo tempo, ao determinar o nivel de glicosa no plasma, os valores de glicemia son un 14% máis altos que cando se determina en sangue enteiro.
Ao determinar a glicemia no sangue capilar tomado do talón dun recentemente nado, é necesario precalentalo durante 15 minutos e colocar inmediatamente o capilar con sangue no xeo. O incumprimento destas condicións provocará unha diminución da glicemia en 1 mmol / l por hora.
Policitemia, como resultado do aumento da eritropoiese debido á crónica
Que é a fetopatía diabética nun recentemente nado e como tratala?
Durante unha década, a diabetes foi a principal causa de mortalidade nos recentemente nados e as súas nais, xa que antes a dependencia do corpo da insulina era moito maior e non había onde extraela. Co tempo, a medicina desenvolveu un medicamento especial, a insulina, que axudou ás mulleres embarazadas a levar ao bebé e dar a luz a un recentemente nado san sen problemas de saúde evidentes. Importante: hai varias décadas, os médicos recomendaron ás mulleres que terminasen un embarazo cando a diabetes se desenvolva no corpo. Non obstante, hoxe, grazas ás drogas modernas, a muller é capaz de dar a un fillo e tampouco ter medo pola saúde do feto. Non obstante, non todos son tan "afortunados", xa que o 5% das mulleres que traballan aínda non foron capaces de protexer ao seu bebé que, como resultado da exposición á diabetes, nace con problemas de saúde. A fetopatía diabética que aparece nos recentemente nados é unha enfermidade, debido a que, debido á diabetes da nai, o neno desenvolve anormalidades específicas.
| Vídeo (fai clic para reproducir). |
Importante: como consecuencia desta enfermidade, moitos nenos nacen con defectos cardíacos, o que lles impide sobrevivir e morren antes dos 3 meses. É por iso que é importante que unha muller visite un xinecólogo en tempo e forma que, cando realice probas, axudará a identificar o desenvolvemento da diabetes nunha muller.
Esta enfermidade afecta negativamente non só á condición da nai, senón tamén ao recentemente nado, xa que na maioría dos casos nacen usando cesárea, o que adoita prexudicar o desenvolvemento dos nenos. Ademais, debido á diabetes e á elevada glicosa no corpo dunha muller, ten 4 veces máis feridas durante o parto, o que tamén afecta negativamente á súa saúde. Por iso, é importante controlar coidadosamente a súa saúde durante a xestación, xa que vostede é responsable non só da súa saúde, senón tamén do benestar do feto aínda en desenvolvemento e en crecemento.
A fetopatía diabética é a condición do feto, e despois do recentemente nado, que se produce debido a anormalidades específicas derivadas da infección da nai por diabetes. Estas evidentes desviacións no desenvolvemento do bebé no útero comezan a manifestarse activamente no primeiro trimestre, especialmente se a muller foi diagnosticada con esta enfermidade antes do embarazo.
Para comprender que trastornos de desenvolvemento se produciron no bebé, o médico prescribe unha serie de análises de sangue (análise xeral, proba de glicosa con exercicio, etcétera), grazas ás cales é posible identificar defectos no desenvolvemento do feto nunha fase inicial. Neste momento, o xinecólogo tamén valora a condición do feto e tamén examina o líquido amniótico para a lecitina. Ao mesmo tempo, é importante para unha muller someterse a unha análise cultural e unha proba de escuma, que revelará a presenza de anormalidades no desenvolvemento do feto asociado ao inicio da diabetes. Se se confirma a enfermidade, a condición dos recentemente nados despois do parto é valorada na escala de Apgar.
Non é difícil notar cambios no estado de saúde do recentemente nado que apareceron durante a infección da nai con diabetes. A maioría das veces maniféstase por tales desviacións:
- a presenza de hipoglucemia,
- trastornos respiratorios
- malnutrición,
- xigantismo (un bebé nace cun gran peso, polo menos 4 kg),
- malformacións conxénitas
- hipocalcemia.
Importante: a condición dos recentemente nados inmediatamente despois do nacemento é causada por un atraso na formación do feto pulmonar, que afecta á súa saúde - o bebé comeza a respirar duramente, aparecen falta de respiración e outros problemas respiratorios.
Con un tratamento adecuado para a nai expectante, o feto pode non ter fetopatía diabética se nos primeiros 3 meses de xestación os médicos controlan estrictamente o nivel de glicosa no corpo. Neste caso, os xinecólogos din que só o 4% dos recentemente nados cuxas nais non seguiron as recomendacións médicas e non visitaron un médico no momento adecuado atopan tales anomalías. Por iso, é importante visitar constantemente a un xinecólogo para que poida identificar anomalías no neno e tomar as medidas adecuadas para eliminalas - só entón o bebé nacerá san e non terá problemas graves que asombrecen a vida.
Non é difícil determinar a presenza da enfermidade tanto no feto como no recentemente nado. Moitas veces é causada por varios síntomas que son difíciles de notar:
- hinchazón na cara,
- peso groso, ás veces ata 6 kg,
- pel suave e tecidos hinchados
- unha erupción cutánea semellante hemorragia subcutánea,
- cianose da pel,
- extremidades curtas.
Tamén, nun recentemente nado, pódense identificar problemas de respiración que xorden como consecuencia dunha falta de tensioactivo (unha substancia especial nos pulmóns que lles permite abrirse e non unirse cando se inhala o bebé).
A ictericia nun recentemente nado é tamén un síntoma característico da enfermidade.
Importante: non se debe confundir esta condición con ictericia fisiolóxica, desenvolvéndose por certas razóns. Aínda que os síntomas desta enfermidade son os mesmos, é necesario tratar a ictericia con fetopatía diabética coa axuda dunha terapia complexa, mentres que o curso funcional da enfermidade desaparece 7-14 días despois do nacemento do feto.
Os trastornos neurálxicos do recentemente nado danse tamén con fetopatía, derivada da infección da nai por diabetes. Neste caso, o ton muscular do bebé diminúe, o neno non pode durmir normalmente, tremola constantemente e ten inhibición do reflexo de succión.
A diabetes mellitus fai que unha futura nai teña unha formación reducida de insulina: esta é a hormona do páncreas, encargada de eliminar a glicosa do corpo. Como resultado disto, o azucre no sangue aumenta drasticamente, o que leva a unha produción excesiva de glicosa por parte do bebé, que penetra ata a través da placenta. Como resultado, o páncreas do feto produce unha elevada cantidade de insulina, o que leva á aparición de graxa, que se deposita en exceso no neno. E, como vostede sabe, o exceso de peso prexudica a calquera persoa, xa sexa un recentemente nado ou un adulto, polo que é importante evitar que se deposite no bebé, porque moitas veces levan á morte, como consecuencia dun aumento da produción de insulina.
A infección do feto tamén pode ocorrer nunha nai infectada con diabetes gestacional, que é causada pola insuficiente produción de insulina polo corpo feminino. Como resultado disto, o neno non recibe suficiente glicosa e, pola contra, a nai ten un exceso de glicosa. Este fenómeno prodúcese nas etapas posteriores do embarazo, polo tanto é menos prexudicial para a saúde do recentemente nado e tamén é capaz de responder ao tratamento inmediatamente despois do nacemento.
Unha muller embarazada necesitará pasar unha serie de probas que confirmen a infección do feto:
- antecedentes médicos
- Líquido amniótico
- grandes tamaños fetales que non cumpren o prazo,
- violación do tamaño dos órganos internos nun neno, que se pode observar durante a ecografía.
Inmediatamente despois de parir a un recentemente nado, fóronlle tamén unha serie de probas e análises:
- medir o peso corporal, as proporcións e avaliar o estado do abdome,
- policitemia (aumento da porcentaxe de glóbulos vermellos),
- análise do nivel de hemoglobina, que na fetopatía diabética aumenta varias veces,
- proba bioquímica de sangue.
Así mesmo, o recentemente nado debería visitar un pediatra e un endocrinólogo, que axudará a avaliar o estado do neno e prescribirá o tratamento correcto.
O tratamento do bebé realízase en varias etapas, que dependen do estado de saúde xeral:
- Cada media hora, o bebé é levado a unha solución de glicosa inmediatamente despois da alimentación con leite. Isto é necesario para eliminar a hipolikemia, que aparece como consecuencia dunha diminución da glicosa no sangue dun neno que ingresa en grandes cantidades do corpo da nai (con desenvolvemento intrauterino). Se non, a falta da súa introdución, un neonato pode morrer.
- Ventilación mecánica, resultante dunha mala ou débil respiración do bebé. Debe realizarse ata que o corpo do neno comece a producir tensioactivo de forma independente, o que é necesario para a apertura completa dos pulmóns.
- Con trastornos neurolóxicos, o neno está inxectado con magnesio e calcio.
- Como tratamento para a ictericia nun recentemente nado, manifestado por alteración da función hepática, o amarelado da proteína da pel e dos ollos, úsase ultravioleta.
Toda muller debe saber que só o tratamento complexo dun recentemente nado axudará a superar a enfermidade e a excluír a súa reaparición. Polo tanto, cómpre gañar forza e facer todos os esforzos para que o neno creza forte e saudable.
A causa da fetopatía diabética nun recentemente nado é a diabetes en nai expectante
Os médicos diagnostican diabetes en 0,5% das mulleres embarazadas de media. En cada décima muller embarazada atópanse cambios bioquímicos típicos da diabetes mellitus non dependente da insulina (diabetes mellitus tipo 2). Trátase da chamada diabetes gestacional, que co paso do tempo a metade destas mulleres se converte en diabete.
As mulleres que padecen diabetes dependente da insulina (diabetes mellitus tipo 1) durante o embarazo poden atravesar períodos de hiperglicemia e cetoacidosis, que poden ser substituídos por períodos de hipoglucemia.
Cetoacidosis É unha violación do metabolismo dos carbohidratos derivada da deficiencia de insulina.
Se non o detén a tempo, entón comeza un coma cetoacidótico diabético. Ademais, nun terzo das mulleres con diabetes, o embarazo ocorre con complicacións, en particular como a xestose. Tamén se denomina toxicosis tardía. Neste caso, o traballo dos riles, vasos sanguíneos e cerebro da futura nai está deteriorando. As características características son a detección de proteínas nas probas de orina e un aumento da presión arterial.
A pesar de que a medicina moderna ten unha enorme tendencia de coñecemento, e os médicos convertéronse en moito máis experimentados e con frecuencia afrontan todo tipo de complicacións e anomalías, incluso cando corrixen a diabetes tipo 1 en mulleres embarazadas, aproximadamente o 30% dos nenos nacen con fetopatía diabética.
A fetopatía diabética é unha enfermidade que se desenvolve no feto como consecuencia da diabetes (ou dun estado prediabético) dunha muller embarazada. Leva a interrupción do páncreas, riles e cambios nos vasos da microvasculatura.
As estatísticas din que nunha muller con diabetes tipo 1, a taxa de mortalidade fetal no período perinatal (desde a 22ª semana do embarazo ata o 7º día despois do nacemento) é 5 veces maior do normal e a mortalidade dos nenos antes do 28º día de vida. (neonatal) máis de 15 veces.
Os nenos con fetopatía diabética adoitan padecer hipoxia intrauterina crónica e durante o parto hai asfixia grave ou moderada ou depresión respiratoria. Ao nacer, estes bebés teñen sobrepeso, aínda que o feto naceu prematuramente, o seu peso pode ser o mesmo que o dos bebés comúns.
- sobrepeso (máis de 4 quilogramos),
- a pel ten un matiz azulado avermellado,
- erupción cutánea en forma de hemorragia puntual subcutánea,
- hinchazón de tecidos brandos e pel,
- hinchazón da cara
- barriga grande, que está asociada a tecido graxo subcutáneo excesivamente desenvolvido,
- curto, desproporcionado co tronco, extremidades,
- angustia respiratoria
- aumento do contido de glóbulos vermellos (glóbulos vermellos) nunha proba de sangue,
- nivel elevado de hemoglobina,
- glicosa reducida
- ictericia (proteínas da pel e dos ollos).
É de notar que esta manifestación non se debe confundir coa ictericia fisiolóxica, que se manifesta no 3-4º día de vida e pasa de forma independente ao 7-8º día. No caso da fetopatía diabética, a ictericia é un signo de cambios patolóxicos no fígado e require intervención e tratamento médico.
Nas primeiras horas da vida dun recentemente nado, trastornos neurolóxicos como:
- diminución do ton muscular
- opresión do reflexo de succión,
- a diminución da actividade é substancialmente substituída pola hiperexcitabilidade (tremor das extremidades, insomnio, ansiedade).
Unha muller embarazada con diabetes é diagnosticada con fetopatía diabética incluso antes de nacer o bebé. Un requisito previo para isto pode ser a historia médica da nai (a presenza dun rexistro de diabetes mellitus ou un estado prediabético durante o embarazo).
Un método eficaz de diagnóstico para o feto de fetopatía diabética é o diagnóstico por ultrasóns, que se realiza nun período de 10-14 semanas de embarazo. A ecografía pode amosar signos precursores desta enfermidade:
- o tamaño do feto é maior que a norma para unha idade xestacional dada,
- as proporcións do corpo están rotas, o fígado e o bazo están hipertrofiados,
- maior cantidade de líquido amniótico.
En canto os médicos reciban probas dunha muller e do seu fillo non nacido e poidan, comparados os datos, con confianza para diagnosticar a "fetopatía diabética", o tratamento debe iniciarse de inmediato, o que contribuirá a reducir o risco de efectos nocivos sobre esta enfermidade.
Durante toda a duración do embarazo, controlase o azucre e a presión arterial. Tal e como prescribe un médico, pódese prescribir terapia con insulina adicional. A nutrición durante este período debe ser equilibrada e conter todas as vitaminas necesarias para a nai e o fillo, se isto non é suficiente, pode prescribirse un curso adicional de vitaminización. É necesario adherirse estrictamente á dieta, evitar unha sobreabundancia de alimentos graxos, limitar a dieta diaria a 3000 kcal. Pouco antes da data de nacemento designada, paga a pena enriquecer a dieta con hidratos de carbono dixestibles.
A partir de observacións e ultrasóns, os médicos determinan o período óptimo de parto. Se o embarazo continúa sen complicacións, considérase que o momento máis favorable para o parto é o de 37 semanas de embarazo. Se hai unha ameaza clara para a nai ou feto expectantes, pódense cambiar as datas.
Nas mulleres en situación de traballo, a glicemia é necesariamente controlada. A falta de azucre pode levar a contraccións debilitadas, xa que unha enorme cantidade de glicosa gasta en contraccións uterinas. Será difícil que unha muller poida dar a luz por falta de enerxía, durante o parto ou despois deles, é posible a perda de coñecemento e, en casos especialmente difíciles, caer en coma hipoglucémico.
Se unha muller ten síntomas de hipoglucemia, é necesario detelos con hidratos de carbono rápidos: suxírese beber auga doce na proporción de azucre e auga 1 cucharada por 100 ml, se o estado non mellora, entón se administra unha solución de glicosa do 5% por vía intravenosa (cun contagotas) nun volume de 500 ml Con convulsións, administra hidrocortisona nun volume de 100 a 200 mg, así como adrenalina (0,1%) non superior a 1 ml.
Media hora despois do nacemento, o bebé está inxectado cunha solución de glicosa ao 5%, isto axuda a previr o desenvolvemento de hipoglucemia e as complicacións asociadas a el.
A muller moi traballadora, a cantidade de insulina que se lle administra despois do parto redúcese en 2-3 veces. A medida que os niveis de glicosa no sangue baixan, isto axuda a previr a hipoglucemia. Ao décimo día despois do nacemento, a normoglicemia volve a aqueles valores característicos dunha muller antes do embarazo.
As complicacións e consecuencias derivadas da fetopatía diabética poden ser moi diversas e poden levar a cambios irreversibles no corpo dun recentemente nado, ou a morte, por exemplo:
- A fetopatía diabética no feto pode converterse en diabetes nun recién nacido, a chamada diabetes mellitus neonatal,
- baixo contido de osíxeno no sangue e tecidos do recentemente nado,
- síndrome de distress respiratorio do recentemente nado,
- despois de cortar o cordón umbilical, a glicosa da nai deixa de fluír no sangue do bebé (prodúcese hipoglucemia), mentres que o páncreas segue producindo insulina para o procesamento de glicosa nos volumes anteriores. Esta situación é extremadamente perigosa e pode causar a morte dun recentemente nado,
- nun recién nacido aumenta o risco de metabolismo mineral deteriorado, que está asociado a unha falta de magnesio e calcio, isto afecta negativamente as funcións do sistema nervioso central. Posteriormente, estes nenos poden padecer trastornos mentais e psicolóxicos e quedar atrás no desenvolvemento,
- o risco de insuficiencia cardíaca aguda,
- hai risco de predisposición dun neno a diabetes tipo 2,
- obesidade.
Con suxeición a todas as receitas dos médicos e un coidadoso control da súa saúde durante o embarazo, os médicos dan un prognóstico favorable tanto para unha muller embarazada con diabetes como para o seu bebé.
O embarazo en mulleres con metabolismo da glucosa deficiente require unha supervisión médica constante, porque debido ao azucre no sangue elevado nun neno, poden aparecer múltiples patoloxías, ás veces incompatibles coa vida. A fetopatía fetal inclúe anormalidades no desenvolvemento de órganos, enfermidades conxénitas, asfixia no útero e inmediatamente despois do nacemento, parto prematuro e traumatismo durante o debido ao excesivo peso do neno.
A causa da fetopatía pode ser a diabetes tipo 1, diabetes gestacional, cambios iniciais no metabolismo - tolerancia á glicosa deteriorada e tendo en conta a tendencia de rexuvenecemento da enfermidade e a diabetes tipo 2. Hai tan só un século, as nenas con diabetes simplemente non vivían ata unha idade fértil. E incluso coa chegada dos preparativos da insulina, só unha de cada vinte mulleres podería quedar embarazada e ter éxito cun fillo, debido ao alto risco, os médicos insistiron nun aborto. A diabetes mellitus privou practicamente á muller da oportunidade de converterse en nai. Agora, grazas á medicina moderna, a probabilidade de ter un bebé saudable coa compensación suficiente da enfermidade é de aproximadamente o 97%.
A fetopatía diabética inclúe patoloxías que se producen no feto debido a unha hiperglicemia constante ou periódica na nai. Cando a terapia contra a diabetes é insuficiente, irregular ou incluso ausente, os trastornos de desenvolvemento dun neno comezan xa desde o 1º trimestre. O resultado do embarazo depende pouco da duración da diabetes. É crucial o grao da súa compensación, a corrección oportuna do tratamento, tendo en conta os cambios hormonais e metabólicos durante o parto do neno, a presenza de complicacións diabéticas e enfermidades concomitantes no momento da concepción.
As tácticas de tratamento correctas para o embarazo, desenvolvidas por un médico competente, permítenche obter unha glicosa normal no estable - a norma do azucre no sangue. A fetopatía diabética nun neno neste caso está completamente ausente ou obsérvase nunha cantidade mínima. Se non hai malformacións intrauterinas graves, a terapia oportuna inmediatamente despois do nacemento pode corrixir un desenvolvemento pulmonar insuficiente, eliminar a hipoglucemia. Normalmente, os trastornos en nenos con leve grao de fetopatía diabética elimínanse ao final do período neonatal (primeiro mes de vida).
Se a hiperglicemia ocorre a miúdo durante o embarazo, os períodos de baixo contido de azucre alternan coa cetoacidosis, un recentemente nado pode experimentar:
- aumento do peso
- trastornos da respiración
- órganos internos ampliados
- problemas vasculares
- trastornos do metabolismo de graxas,
- a ausencia ou subdesenvolvemento de vértebras, cola de cola, ósos da coxa, riles,
- defectos cardíacos e do sistema urinario
- violación da formación do sistema nervioso, hemisferios cerebrais.
En mulleres con diabetes mellitus non compensado, durante a xestación obsérvase unha xestose grave, unha forte progresión de complicacións, especialmente nefropatía e retinopatía, infección frecuente dos riles e o canle de nacemento, crises e ictus hipertensivos.
Canto máis frecuentemente se produza hiperglucemia, maior será o risco de aborto - 4 veces en comparación coa media nas primeiras etapas. Máis frecuentemente comeza o parto prematuro, un 10% máis alto de ter un bebé morto.
Se hai un exceso de azucre no sangue da nai, tamén se observará no feto, xa que a glicosa pode penetrar na placenta. Entra continuamente ao neno nunha cantidade superior ao seu consumo enerxético. Xunto cos azucres, penetran aminoácidos e corpos cetonas. Hormonas pancreáticas (insulina e glucagón) ao sangue do feto non se transfiren. Comezan a producirse no corpo do neno só a partir das 9-12 semanas do embarazo. Así, nos primeiros 3 meses a posta de órganos e o seu crecemento prodúcese en condicións difíciles: as proteínas dos tecidos azucres en glicosa, os radicais libres perturban a súa estrutura, as cetonas envenenan o organismo formador. Neste momento formáronse defectos do corazón, ósos e cerebro.
Cando o feto comeza a producir a súa propia insulina, o páncreas faise hipertrofiado, a obesidade desenvólvese debido ao exceso de insulina e a síntese de lecitina está afectada.
A fetopatía diabética nos recentemente nados é claramente visible visualmente, tales nenos son significativamente diferentes dos bebés sans. Son máis grandes: 4,5-5 kg ou máis, con graxa subcutánea desenvolvida, un ventre grande, a miúdo inchado, cun rostro característico en forma de lúa, pescozo curto. A placenta tamén está hipertrofiada. As ombreiras do neno son moito máis anchas que a cabeza, as extremidades parecen curtas en comparación co corpo. A pel é vermella, cunha tonalidade azulada, a miúdo obsérvanse pequenas hemorraxias que se asemellan a unha erupción. O recentemente nado ten un exceso de crecemento do cabelo, está revestido abundante con graxa.
Os seguintes síntomas poden aparecer logo do nacemento:
- Trastornos respiratorios debido a que os pulmóns non poden endereitarse. Posteriormente, é posible a detención respiratoria, a respiración, a exhalacións frecuentes.
- Ictericia recentemente nado, como signo de enfermidade hepática. A diferenza da ictericia fisiolóxica, non pasa por si só, senón que require tratamento.
- En casos graves pode observarse subdesenvolvemento das pernas, luxacións das cadeiras e pés, fusión das extremidades inferiores, estrutura anormal dos xenitais, diminución do volume da cabeza debido ao subdesenvolvemento do cerebro.
Debido ao cesamento brusco da inxestión de azucre e o exceso de insulina, o recentemente nado desenvolve hipoglucemia. O neno pálase pálido, o ton muscular diminúe e logo comezan os cólicos, a temperatura e a presión caen, insuficiencia cardíaca posible.
O diagnóstico de fetopatía diabética faise durante o embarazo a partir de datos sobre hiperglucemia materna e a presenza de diabetes mellitus. Os cambios patolóxicos no feto son confirmados por ecografía.
No 1º trimestre, unha ecografía revelou macrosomia (aumento da altura e peso do neno), proporcións do corpo alteradas, tamaño do fígado grande, exceso de líquido amniótico. No segundo trimestre, coa axuda de ultrasóns, é posible identificar defectos no sistema nervioso, tecido óseo, órganos dixestivos e urinarios, corazón e vasos sanguíneos. Despois de 30 semanas de embarazo, a ecografía pode ver tecido edematoso e exceso de graxa no bebé.
A unha muller embarazada con diabetes tamén se lle prescriben varios estudos adicionais:
- Perfil biofísico do feto É unha fixación da actividade do neno, dos seus movementos respiratorios e da frecuencia cardíaca. Coa fetopatía, o neno é máis activo, os intervalos de sono son máis curtos do habitual, non máis de 50 minutos. Pode que se produzan desaceleracións frecuentes e prolongadas do latido do corazón.
- Dopplerometría designado ás 30 semanas para avaliar a función do corazón, o estado dos vasos do feto, a adecuación do fluxo sanguíneo no cordón umbilical.
- CTG do feto para avaliar a presenza e frecuencia cardíaca durante longos períodos, detectar hipoxia.
- Exames de sangue comezando con 2 trimestres cada 2 semanas para determinar o perfil hormonal da muller embarazada.
O diagnóstico da fetopatía diabética nun recentemente nado realízase a partir dunha valoración da aparición do bebé e dos datos das análises de sangue: aumento do número e volume de glóbulos vermellos, aumento do nivel de hemoglobina, caída do azucre a 2,2 mmol / L e menor 2-6 horas despois do nacemento.
O nacemento dun neno con fetopatía nunha muller con diabetes require atención médica especial. Comeza durante o parto. Debido ao gran feto e alto risco de preeclampsia, normalmente prescríbese un parto de rutina ás 37 semanas. Os períodos anteriores só son posibles nos casos en que o embarazo adicional ameaza a vida da nai, xa que a taxa de supervivencia dun bebé prematuro con fetopatía diabética é moi baixa.
Debido á alta probabilidade de hipoglucemia materna durante o parto, controlan regularmente os niveis de glicosa no sangue. O baixo contido de azucre corríxese oportunamente mediante a administración intravenosa dunha solución de glicosa.
Está atormentado pola presión alta? ¿Sabes que a hipertensión leva ataques cardíacos e golpes? Normaliza a presión. Opinión e feedback sobre o método lido aquí >>
No primeiro tempo despois do nacemento dun bebé, o tratamento con fetopatía consiste na corrección de posibles trastornos:
- Manter os niveis normais de glicosa. Preséntanse alimentacións frecuentes cada 2 horas, preferiblemente con leite materno. Se isto non é suficiente para eliminar a hipoglucemia, adminístrase unha solución de glicosa ao 10% por vía intravenosa en pequenas porcións. O seu nivel de sangue obxectivo é de aproximadamente 3 mmol / L. Non é necesario un gran aumento, xa que é necesario que o páncreas hipertrofiado deixe de producir exceso de insulina.
- Soporte da respiración. Para apoiar a respiración úsanse diversos métodos de osíxeno terapia, é posible administrar preparacións tensioactivas.
- Seguimento da temperatura. A temperatura corporal dun neno con fetopatía diabética mantense nun nivel constante de 36,5 -37,5 graos.
- Corrección do balance de electrólitos. A falta de magnesio compénsase cunha solución do 25% de sulfato de magnesio, a falta de calcio - unha solución do 10% de gluconato cálcico.
- Luz ultravioleta. A terapia de ictericia consiste en sesións de radiación ultravioleta.
En recentemente nados con fetopatía diabética que conseguiron evitar malformacións conxénitas, os síntomas da enfermidade degradan gradualmente. Aos 2-3 meses, un bebé é difícil de distinguir dun sa. É pouco probable que desenvolva máis diabetes mellitus e débese principalmente a iso factores xenéticosmáis que a presenza de fetopatía na infancia.
Os nenos nacidos de nais con diabetes adoitan ter unha tendencia á obesidade e un metabolismo lipídico deteriorado. Á idade de 8 anos, o seu peso corporal normalmente é superior á media, o seu nivel sanguíneo de triglicéridos e colesterol aumentan.
As disfuncións do cerebro obsérvanse nun 30% dos nenos, cambios no corazón e nos vasos sanguíneos - a metade, feridas no sistema nervioso - nun 25%.
Normalmente, estes cambios son mínimos, pero coa mala compensación da diabetes mellitus durante o embarazo, atópanse defectos graves que requiren intervencións cirúrxicas repetidas e terapia regular.
Debe prepararse para o embarazo con diabetes seis meses antes da concepción. Neste momento é necesario establecer unha compensación estable para a enfermidade, para curar todos os focos crónicos de infección. Un marcador de preparación para ter un fillo é un nivel normal de hemoglobina glicada. A normoglicemia antes da concepción, durante o embarazo e durante o parto é un requisito previo para o nacemento dun bebé saudable nunha nai con diabetes.
A glicosa no sangue mídese cada 3-4 horas, detense de xeito urxente a hiperglucemia e a hipoglucemia. Para a detección oportuna da fetopatía diabética nun neno, é necesario rexistrarse na clínica antenatal nos primeiros estadios, someterse a todos os estudos prescritos.
Durante o embarazo, unha muller debe visitar regularmente non só un xinecólogo, senón tamén un endocrinólogo para axustar a dose de medicamentos.
Asegúrese de aprender! Cres que as pílulas e a insulina son o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo. ler máis >>