Insulina de longa acción e o seu nome
A preparación para a insulina terapéutica varía en duración da acción a curto, medio, longo e combinado. A insulina longa está deseñada para manter uniformemente o nivel base desta hormona, que normalmente é producida polo páncreas. Úsase para a diabetes mellitus tipo 1 e 2, así como para as condicións nas que se require o control do azucre no sangue.

Mecanismo de acción
A insulina longa é un medicamento de acción prolongada necesario para manter os niveis fisiolóxicos de glicosa durante moito tempo. Imita a produción de insulina basal polo páncreas e impide o desenvolvemento da gluconeoxénese.
A activación da hormona prolongada obsérvase aproximadamente 4 horas despois da inxección. O pico é leve ou ausente, obsérvase unha concentración estable do medicamento durante 8-20 horas. Despois de aproximadamente 28 horas despois da administración (segundo o tipo de fármaco), a súa actividade redúcese a cero.
A insulina longa non está deseñada para estabilizar as espigas do azucre que se producen despois de comer. Imita o nivel fisiolóxico da secreción hormonal.
Tipos de drogas
Actualmente, úsanse dous grupos de fármacos de longa acción: de duración media e ultra-longa. As insulinas de duración media teñen un período máximo, aínda que non son tan pronunciadas como as drogas de acción curta. As insulinas de longa duración non teñen pico. Estas características teñen en conta á hora de seleccionar unha dose de hormona basal.
| Tipo | Prazo de validez | Nomes de drogas |
|---|---|---|
| Duración media Insulina | Ata 16 horas | Gensulina N Biosulina N Insuman Bazal Protafan NM Humulina NPH |
| Insulina de acción ultra longa | Máis de 16 horas | Tresiba NOVO Levemir Lantus |
Recoméndase o uso de insulina de acción longa para as seguintes indicacións:
- diabetes tipo 1
- diabetes tipo 2
- inmunidade a medicamentos orais para reducir a concentración de glicosa no sangue,
- preparación para a cirurxía
- diabetes gestacional.
Forma de solicitude
A insulina de acción longa está dispoñible en forma de suspensións ou solucións para inxección. Cando se administra de forma subcutánea, o medicamento permanece durante algún tempo no tecido adiposo, onde se absorbe lentamente e gradualmente no sangue.
A cantidade de hormona é determinada polo médico individualmente para cada paciente. Ademais, o paciente pode calcular de xeito independente a dose en función das súas recomendacións. Ao pasar da insulina animal a unha dose humana, é necesario seleccionar de novo. Ao substituír un tipo de fármaco por outro, é necesario un control do médico e comprobacións máis frecuentes da concentración de azucre no sangue. Se durante a transición, a dose administrada superou as 100 unidades, o paciente é enviado a un hospital.
A inxección realízase subcutaneamente, cada vez a un lugar diferente. Pódese facer unha inxección de insulina no músculo do tríceps, na rexión próxima ao ombligo, no cuadrante exterior superior do músculo gluteal ou na porción anterolateral superior da coxa. Non se deben mesturar nin diluír os preparados de insulina. Non se debe axitar a xeringa antes da inxección. Hai que xirar entre as palmas das mans, para que a composición se faga máis uniforme e quente un pouco. Despois da inxección, a agulla queda baixo a pel durante uns segundos para administrar completamente o medicamento, e logo elimínase.
Cálculo da dose
Unha persoa sa con función normal do páncreas produce 24-26 UI de insulina ao día, ou aproximadamente 1 UI por hora. Isto determina o nivel de insulina básica ou estendida que se debe administrar. Se a cirurxía, a fame, o estrés psicofísico se esperan durante o día, a dose debe aumentar.
Para calcular a dosificación de insulina básica realízase unha proba de estómago baleiro. Debe rexeitar a comida 4-5 horas antes do estudo. Recoméndase comezar durante a noite a selección dunha dose de insulina longa. Para que os resultados do cálculo sexan máis precisos, cómpre cear cedo ou saltar a comida da noite.
Cada hora, o azucre mídese cun glucómetro. Durante o período de proba, non debe haber aumento ou diminución da glicosa en 1,5 mmol. Se o nivel de azucre cambiou significativamente, cómpre corrixir a insulina base.
Sobredose
As cantidades excesivas de medicamentos poden levar á hipoglucemia. Sen axuda médica, leva a complicacións graves. Convulsións, trastornos nerviosos, non se exclúe coma hipoglucémico, e en casos difíciles o estado pode levar á morte.
Con hipoglucemia é urxente tomar carbohidratos rápidos, o que aumentará o nivel de glicosa no sangue. No futuro, necesitará o control dun médico, a corrección da nutrición e as doses inxectadas de insulina.
Contraindicacións
A insulina prolongada non está permitida para todos os grupos de pacientes. Non se pode usar para hipoglucemia e hipersensibilidade aos compoñentes da droga. Está contraindicado en mulleres embarazadas e menores de 6 anos.
O medicamento pode usarse por recomendación dun especialista se o beneficio previsto supera o risco de posibles complicacións. A dosificación sempre debe ser calculada polo médico.
Efectos secundarios
Cando se usa insulina de acción longa, hai que ter en conta que superar a dose pode provocar hipoglucemia, coma e coma. Non se descartan as reaccións alérxicas, vermelhidão e picazón no lugar da inxección.
A insulina prolongada está destinada só ao control da glicosa, non axuda coa cetoacidosis. Para eliminar corpos cetonas do corpo, úsase insulina curta.
Na diabetes tipo 1, a insulina prolongada combínase con fármacos de acción curta e actúa como elemento básico da terapia. Para manter a concentración do medicamento o mesmo, o sitio de inxección cambia cada vez. A transición de insulina media a longa debe realizarse baixo a supervisión dun médico e someterse a medición regular dos niveis de glicosa no sangue. Se a dose non cumpre as necesidades, terá que axustarse usando outros fármacos.
Para evitar a hipoglucemia de noite e mañá, recoméndase reducir a concentración de insulina longa e aumentar a dose de curto. O cálculo do volume de drogas é realizado polo médico.
Hai que corrixir a insulina longa se cambia a dieta e a actividade física, así como con enfermidades infecciosas, operacións, embarazo, patoloxías dos riles, sistema endocrino. A dose actualízase cun cambio pronunciado no peso, o consumo de alcol e baixo a influencia doutros factores que cambian a concentración de glicosa no sangue. Cun nivel reducido de hemoglobina glicosilada, hai que ter en conta que a hipoglicemia súbita pode ocorrer tanto o día como a noite.
Método de almacenamento
A insulina de longa acción nos envases de cartón debe almacenarse na estantería da porta do frigorífico, onde a temperatura é de +2. +8 ° С. En tales condicións, non se conxela.
Despois de abrir o paquete, a temperatura de almacenamento do produto non debe exceder os +25 ° C, pero non se debe eliminar no frigorífico. Manter a caixa fóra do alcance dos nenos. A vida útil da insulina selada é de 3 anos, aberto aproximadamente un mes.
De seguinte xeración Insulina de longa acción
Para diabéticos, hai insulina humana NPH e os seus análogos de acción longa. A táboa seguinte mostra as principais diferenzas entre estes medicamentos.
En setembro de 2015, introduciuse a nova insulina de acción longa de Abasaglar, que é case idéntica á omnipresente Lantus.
Insulina de longa duración
| Nome internacional / substancia activa | Nome comercial de drogas | Tipo de acción | Prazo de validez |
| Insulina glargina glargina | Lantus Lantus | 24 h | |
| Glargin | Abasaglar Abasaglar | Insulina de longa acción: un análogo | 24 h |
| Insulina detemir Detemir | Levemir Levemir | Insulina de longa acción: un análogo | ≤ 24 h |
| Insulina glargina | Toujeo Tojo | Insulina basal de acción prolongada | > 35 horas |
| Degludec | Tresiba tresiba | Insulina de acción moi longa: un análogo | > 48 h |
| NPH | Humulnin N, Insulatard, Insuman Basal, Polhumin N | Duración media Insulina | 18 - 20 h |
Administración de alimentos e drogas (FDA, EUA FDA) - Unha axencia gobernamental subordinada ao Departamento de Saúde dos EUA aprobou en 2016 outro análogo de insulina de longa acción, Toujeo. Este produto está dispoñible no mercado interno e demostra a súa eficacia no tratamento da diabetes.
Insulina NPH (NPH Neutral Protamine Hagedorn)
Esta é unha forma de insulina sintética modelada no deseño da insulina humana, pero enriquecida con protamina (proteína de peixe) para ralentizala. NPH está anubrado. Polo tanto, antes da administración, debe xirarse coidadosamente para mesturarse ben.
A NPH é a forma máis barata de insulina de acción longa. Por desgraza, presenta un maior risco de hipoglucemia e aumento de peso, xa que ten un pronunciado pico na actividade (aínda que o seu efecto é gradual e non tan rápido como o da insulina nun bolo).
Os pacientes con diabetes tipo 1 normalmente reciben dúas doses de insulina NPH por día. E os pacientes con diabetes tipo 2 poden inxectar unha vez ao día. Todo depende do nivel de glicosa no sangue e das recomendacións do médico.
Análogos de insulina a longo prazo
A insulina, cuxos compoñentes químicos son tan alterados que retardan a absorción e o efecto da droga, considérase un análogo sintético da insulina humana.
Lantus, Abasaglar, Tujeo e Tresiba teñen unha característica común: unha duración de acción máis longa e un pico de actividade menos pronunciado que o NPH. Neste sentido, a súa inxestión reduce o risco de hipoglucemia e aumento de peso. Non obstante, o custo dos análogos é maior.
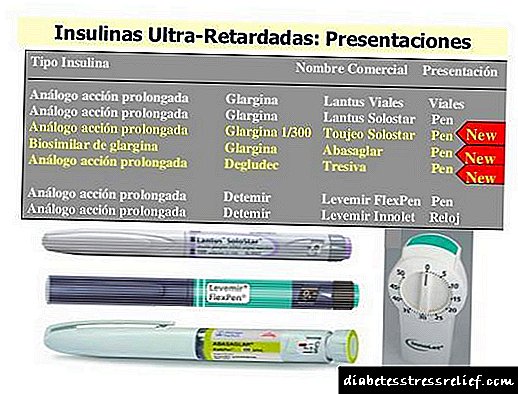
A insulina Abasaglar, Lantus e Tresiba tómanse unha vez ao día. Algúns pacientes tamén usan Levemir unha vez ao día. Isto non se aplica a diabéticos tipo 1 para os que a actividade farmacéutica é inferior a 24 horas.
Tresiba é a forma máis nova e actualmente a máis cara de insulina dispoñible no mercado. Non obstante, ten unha vantaxe importante: o risco de hipoglucemia, especialmente pola noite, é o máis baixo.
Canto dura a insulina
O papel da insulina de longa duración é representar a principal secreción de insulina polo páncreas. Así, asegúrase un nivel uniforme desta hormona no sangue ao longo da súa actividade. Isto permite ás nosas células do corpo usar glicosa disolta no sangue durante 24 horas.
Como inxectar insulina
Todas as insulinas de longa acción son inxectadas baixo a pel en lugares onde hai unha capa de graxa. A parte lateral da coxa é a máis adecuada para estes fins. Este lugar permite unha absorción lenta e uniforme da droga. Dependendo da cita do endocrinólogo, cómpre facer unha ou dúas inxeccións ao día.
Frecuencia de inxección
Se o seu obxectivo é manter as inxeccións de insulina o máis baixo posible, use análogos Abasaglar, Lantus, Toujeo ou Tresiba. Unha inxección (mañá ou noite, pero sempre á mesma hora do día) pode fornecer un nivel uniforme de insulina todo o día.
Pode que necesite dúas inxeccións ao día para manter os niveis óptimos de hormona do sangue ao elixir NPH. Non obstante, isto permite axustar a dose en función do tempo e da actividade: maior durante o día e menos antes de durmir.
O risco de hipoglucemia no uso de insulina basal
Comprobouse que os análogos da insulina de acción longa son menos propensos a provocar hipoglucemia (especialmente unha hipoglicemia grave durante a noite) en comparación coa NPH. Ao usalos, é probable que se alcancen os valores diana da hemoglobina glicada HbA1c.
Tamén hai evidencias de que o uso de análogos de insulina de acción longa en comparación co isoflan NPH provoca unha diminución do peso corporal (e, en consecuencia, unha diminución da resistencia á droga e a necesidade xeral do medicamento).
Diabetes tipo I de longa duración
Se sofres diabetes tipo 1, o páncreas non é capaz de producir suficiente insulina. Polo tanto, despois de cada comida, debes usar un medicamento de longa acción que imite a secreción primaria de insulina polas células beta. Se perda unha inxección, existe o risco de desenvolver cetoacidosis diabética.
Ao elixir entre Abasaglar, Lantus, Levemir e Tresiba, debes coñecer algunhas das características da insulina.
- Lantus e Abasaglar teñen un perfil lixeiramente máis liso que Levemir, e para a maioría dos pacientes están activas as 24 horas.
- Levemir pode ser necesario tomar dúas veces ao día.
- Usando Levemir, pódense calcular as doses segundo a hora do día, reducindo así o risco de hipoglucemia nocturna e mellorando o control durante o día.
- Ademais, as drogas de Tresibia reducen de xeito máis eficaz os síntomas anteriores en comparación con Lantus.
- Tamén debe considerar os efectos secundarios de medicamentos, como unha erupción cutánea. Estas reaccións son relativamente raras, pero poden producirse.
- Se necesitas cambiar de análogos de insulina de longa acción a NPH, teña presente que probablemente haxa que reducir a dose do medicamento despois das comidas.
Insulina de longa acción para a diabetes tipo II
O tratamento para a diabetes tipo II comeza normalmente coa introdución dunha dieta adecuada e medicamentos orais (Metformina, Siofor, Diabeton, etc.). Non obstante, hai situacións nas que os médicos se ven obrigados a usar insulina.
Os máis comúns figuran a continuación:
- Efecto insuficiente dos fármacos orais, incapacidade de conseguir glicemia normal e hemoglobina glicada
- Contraindicacións para a administración oral
- Diagnóstico de diabetes con altas taxas glicémicas, aumento dos síntomas clínicos
- Infarto de miocardio, angiografía coronaria, vertedura, infección aguda, procedementos cirúrxicos
- Embarazo
Perfil de insulina de longa duración
A dose inicial adoita ser de 0,2 unidades / kg de peso corporal. Esta calculadora é válida para persoas sen resistencia á insulina, con función hepática e renal normal. A dose de insulina é prescrita exclusivamente polo seu médico (!)
Ademais da duración da acción (a máis longa é degludec, a máis curta é a insulina isofana de enxeñería xenética humana), estes medicamentos tamén difiren en aparencia. No caso da insulina NPH, o pico de exposición distribúese ao longo do tempo e prodúcese entre 4 e 14 horas despois da inxección. O análogo activo de insulina detemir de acción longa alcanza o seu pico entre 6 e 8 horas despois da inxección, pero dura menos e menos.
A insulina glargina chámase, polo tanto, insulina basal. A súa concentración no sangue é moi baixa, polo que o risco de hipoglucemia é moito menor.
Enfermidade de Alzheimer: causas e tratamento. O que precisa saber
A preparación para a insulina terapéutica varía en duración da acción a curto, medio, longo e combinado. A insulina longa está deseñada para manter uniformemente o nivel base desta hormona, que normalmente é producida polo páncreas. Úsase para a diabetes mellitus tipo 1 e 2, así como para as condicións nas que se require o control do azucre no sangue.
Descrición do grupo
A vocación da insulina é a regulación dos procesos metabólicos e a alimentación das células con glicosa.Se esta hormona está ausente no corpo ou non se produce na cantidade requirida, unha persoa está en grave perigo, incluso a morte.
Está estrictamente prohibido escoller un grupo de preparados de insulina por conta propia. Ao cambiar o medicamento ou a dosificación, o paciente debe ser supervisado e controlar o nivel de glicosa no plasma sanguíneo. Polo tanto, para citas tan importantes, debe dirixirse ao seu médico.
As insulinas de acción longa, cuxos nomes serán dadas por un médico, úsanse a miúdo en combinación con outros medicamentos de acción curta ou media. Menos normalmente úsanse no tratamento da diabetes tipo 2. Estas drogas manteñen a glicosa ao mesmo nivel, en ningún caso deixando subir ou baixar este parámetro.
Estes medicamentos comezan a afectar ao corpo ás 4-8 horas, ea concentración máxima de insulina será detectada despois das 8-18 horas. Polo tanto, o tempo total que o efecto sobre a glicosa é de 20-30 horas. Na maioría das veces, unha persoa necesitará 1 procedemento para administrar unha inxección deste medicamento, menos veces faise isto dúas veces.
Variedades de medicamentos para salvar vidas
Hai varios tipos deste análogo da hormona humana. Entón, distinguen unha versión ultrahorta e curta, prolongada e combinada.
A primeira variedade afecta ao corpo 15 minutos despois da súa introdución, e o nivel máximo de insulina pódese ver nun prazo de 1-2 horas despois da inxección subcutánea. Pero a duración da sustancia no corpo é moi curta.
Se temos en conta as insulinas de longa duración, os seus nomes pódense poñer nunha táboa especial.
| Nome e grupo de drogas | Inicio da acción | Concentración máxima | Duración |
| Preparados por ultrasóns (Apidra, Humalog, Novorapid) | 10 minutos despois da administración | Despois de 30 minutos - 2 horas | 3-4 horas |
| Produtos de acción curta (Rapid, Actrapid HM, Insuman) | 30 minutos despois da administración | 1-3 horas despois | 6-8 horas |
| Medicamentos de media duración (Protofan NM, Insuman Bazal, Monotard NM) | 1-2,5 horas despois da administración | Despois de 3-15 horas | 11-24 horas |
| Medicamentos de longa acción (Lantus) | 1 hora despois da administración | Non | 24-29 horas |
Principais beneficios
A insulina longa úsase para imitar con máis precisión os efectos da hormona humana. Pódense dividir condicionalmente en 2 categorías: duración media (ata 15 horas) e acción ultra-longa, que chega ata 30 horas.

Os fabricantes fabricaron a primeira versión da droga en forma de líquido grisáceo e turbio. Antes de administrar esta inxección, o paciente debe axitar o recipiente para conseguir unha cor uniforme. Só despois desta sinxela manipulación pode entrar subcutáneamente.
A insulina de longa acción está dirixida a aumentar gradualmente a súa concentración e mantela ao mesmo nivel. Nun momento determinado, chega o tempo de concentración máxima do produto, despois do cal o seu nivel diminúe lentamente.
É importante non perder o nivel cando non chega a nada, despois da seguinte dose do medicamento debe administrarse. Non se deben permitir cambios bruscos neste indicador, polo que o médico terá en conta as especificidades da vida do paciente, despois de que elixirá o medicamento máis adecuado e a súa dosificación.
O bo efecto sobre o corpo sen saltos repentinos fai que a insulina de longa duración sexa a máis eficaz no tratamento básico da diabetes. Este grupo de medicamentos ten outra característica: debe administrarse só na coxa e non no abdome ou nas mans, como noutras opcións. Isto débese ao tempo de absorción do produto, xa que neste lugar ocorre moi lentamente.
O tempo e cantidade de administración depende do tipo de axente. Se o líquido ten unha consistencia nublada, este é un medicamento con actividade máxima, polo que o tempo de concentración máxima ocorre dentro das 7 horas. Tales fondos adminístranse 2 veces ao día.
 Se o medicamento non ten tal pico de concentración máxima e o efecto difire de duración, debe administrarse 1 vez ao día. A ferramenta é suave, duradeira e consistente. O líquido prodúcese en forma de auga limpa sen a presenza dun sedimento nublado na parte inferior. Esta insulina prolongada é Lantus e Tresiba.
Se o medicamento non ten tal pico de concentración máxima e o efecto difire de duración, debe administrarse 1 vez ao día. A ferramenta é suave, duradeira e consistente. O líquido prodúcese en forma de auga limpa sen a presenza dun sedimento nublado na parte inferior. Esta insulina prolongada é Lantus e Tresiba.
A selección da dose é moi importante para os diabéticos, porque incluso pola noite, unha persoa pode enfermarse. Debe ter en conta isto e facer a inxección necesaria a tempo. Para facer esta elección correctamente, especialmente pola noite, deberían tomarse medicións de glicosa durante a noite. Isto faise mellor cada 2 horas.
Para tomar preparativos de insulina de longa duración, o paciente terá que quedar sen cear. Á noite seguinte, unha persoa debería tomar as medidas adecuadas. O paciente asigna os valores obtidos ao médico que, despois de analizalos, seleccionará o grupo correcto de insulinas, o nome do medicamento, e indicará a dosificación exacta.
Para seleccionar unha dose durante o día, unha persoa debe pasar fame todo o día e tomar as mesmas medidas de glicosa, pero cada hora. A falta de nutrición axudará a recompilar unha imaxe completa e precisa dos cambios no corpo do paciente.
Instrucións de uso
Os preparativos de insulina de acción curta e longa úsanse en pacientes con diabetes tipo 1. Isto faise para preservar parte das células beta, así como para evitar o desenvolvemento de cetoacidosis. Ás veces, os pacientes cun segundo tipo de diabetes mellorar teñen que administrar este medicamento. A necesidade de tales accións explícase simplemente: non se pode permitir a transición da diabetes do tipo 2 ao 1.
Ademais, prescríbese insulina de longa acción para suprimir o fenómeno da madrugada e regular os niveis de glucosa no plasma durante a mañá (cun estómago baleiro). Para prescribir estes medicamentos, o seu médico pode solicitarlle un rexistro de control de glicosa de tres semanas.
A insulina de acción longa ten nomes diferentes, pero a maioría das veces os pacientes usan este. Non se debe axitar este medicamento antes da administración, o seu líquido ten unha cor e consistencia clara.Os fabricantes producen o medicamento en varias formas: unha pluma de xiringa OpiSet (3 ml), cartuchos Solotar (3 ml) e un sistema con cartuchos OptiClick.
Na última realización, hai 5 cartuchos, cada un de 5 ml. No primeiro caso, o bolígrafo é unha ferramenta conveniente, pero cada vez que os cartuchos deben cambiarse instalándose nunha xeringa. No sistema Solotar non se pode cambiar o fluído, xa que é unha ferramenta desbotable.
Tal fármaco aumenta a produción de proteínas, lípidos, uso e absorción de músculo esquelético e tecido adiposo por glicosa. No fígado estimúlase a conversión de glicosa en glicóxeno e tamén reduce o azucre no sangue.
As instrucións din a necesidade dunha única inxección e o endocrinólogo pode determinar a dosificación. Isto dependerá da gravidade da enfermidade e das características individuais do bebé. Asignar a nenos maiores de 6 anos e adultos cun diagnóstico de diabetes tipo 1 ou tipo 2.
Para unha persoa cunha deficiencia absoluta da hormona insulina, o obxectivo do tratamento é a repetición máis próxima posible da secreción natural, tanto básica como estimulada. Este artigo falará sobre a selección correcta dunha dose de insulina basal.
Entre os diabéticos, é popular a expresión "manter un fondo uniforme", para iso necesítase unha dose adecuada de insulina de acción prolongada.
Insulina prolongada
Para poder imitar a secreción basal, usan insulina de acción prolongada. No argot diabético de diabéticos hai frases:
- "Longa insulina"
- "Insulina básica",
- "Basal"
- Insulina estendida
- "Insulina longa."
Todos estes termos significan: insulina de acción longa. Hoxe en día úsanse dous tipos de insulinas de longa acción.
Insulina de duración media: o seu efecto dura ata 16 horas:
- Biosulina N.
- Bazal Insuman.
- Protafan NM.
- Humulina NPH.
Insulina de longa acción: funciona máis de 16 horas:
Levemir e Lantus difiren doutras insulinas non só na súa diferente duración de acción, senón tamén na súa transparencia absoluta externa, mentres que o primeiro grupo de fármacos ten unha cor branca nublada e antes da administración necesitan ser enrolados nas palmas das mans, entón a solución tórnase uniformemente anubrada.
Esta diferenza débese a diferentes métodos de produción de preparados de insulina, pero máis aló despois. Os medicamentos de duración media da acción considéranse pico, é dicir, no mecanismo da súa acción, un camiño non demasiado pronunciado é visible, como para a insulina curta, pero aínda hai un pico.
As insulinas de longa acción son consideradas sen pico. Ao seleccionar unha dose dun medicamento basal, hai que ter en conta esta característica. Non obstante, as regras xerais para todas as insulinas seguen sendo as mesmas.
Importante! A dose de insulina de longa duración debe seleccionarse de xeito que a concentración de glicosa no sangue entre as comidas sexa normal. Permítense pequenas flutuacións no rango de 1-1,5 mmol / l.
Noutras palabras, coa dosificación adecuada, a glicosa no torrente sanguíneo non debe diminuír nin, pola contra, aumentar. O indicador debe ser estable durante o día.
É necesario aclarar que a inxección de insulina de acción longa faise na coxa ou nádega, pero non no estómago e no brazo. Este é o único xeito de garantir unha boa absorción. Inxéctase insulina de acción curta no brazo ou abdome para alcanzar o pico máximo, que debería coincidir co período de absorción dos alimentos.
Insulina longa: dose durante a noite
Recoméndase a elección dunha dose de insulina longa para comezar cunha dose nocturna. Un paciente con diabetes debe supervisar o comportamento da glicosa no sangue durante a noite. Para iso, cada 3 horas é necesario medir os niveis de azucre, desde a 21ª hora e rematando coa 6ª mañá do día seguinte.
Se nun dos intervalos obsérvanse flutuacións significativas na concentración de glicosa cara arriba ou, pola contra, cara a abaixo, isto indica que a dose do medicamento foi escollida incorrectamente.
 En situación semellante, hai que ver con máis detalle esta sección. Por exemplo, un paciente sae de vacacións con glicosa de 6 mmol / L. Ás 24:00 o indicador sobe a 6,5 mmol / L e ás 03:00 súbese de súpeto a 8,5 mmol / L. Unha persoa reúnese pola mañá cunha alta concentración de azucre.
En situación semellante, hai que ver con máis detalle esta sección. Por exemplo, un paciente sae de vacacións con glicosa de 6 mmol / L. Ás 24:00 o indicador sobe a 6,5 mmol / L e ás 03:00 súbese de súpeto a 8,5 mmol / L. Unha persoa reúnese pola mañá cunha alta concentración de azucre.
A situación indica que a cantidade nocturna de insulina non foi suficiente e a dose debería aumentarse gradualmente. Pero hai un "pero"!
Coa existencia dun aumento (e maior) durante a noite, non sempre pode significar a falta de insulina. Ás veces a hipoglicemia está oculta baixo estas manifestacións, o que fai que unha especie de "retroceso", se manifeste por un aumento do nivel de glicosa no torrente sanguíneo.
- Para comprender o mecanismo de aumento do azucre durante a noite, o intervalo entre as medicións de nivel debe reducirse a 1 hora, é dicir, medido cada hora entre as 24:00 e as 03:00 horas.
- Se neste lugar se observa unha diminución da concentración de glicosa, é moi posible que se tratase dunha "pro-flexión" enmascarada cun retroceso. Neste caso, a dose de insulina básica non debe ser aumentada, senón reducida.
- Ademais, o alimento comido ao día tamén afecta á eficacia da insulina básica.
- Polo tanto, para avaliar correctamente o efecto da insulina basal, non debe haber glucosa e insulina de acción curta no sangue dos alimentos.
- Para iso, deberase saltar ou reprogramar a cea anterior á avaliación.
Só entón a comida e a curta insulina introducida ao mesmo tempo non afectarán a claridade do cadro. Pola mesma razón, recoméndase usar só alimentos para hidratos de carbono para a cea, pero excluír graxas e proteínas.
Estes elementos son absorbidos moito máis lentamente e posteriormente poden aumentar o nivel de azucre, o cal é extremadamente indesexable para unha correcta avaliación da acción da insulina nocturna basal.
Insulina longa - dose diaria
Comprobar a insulina basal durante o día tamén é bastante sinxelo, só tes que pasar fame un pouco e tomar medidas de azucre cada hora. Este método axudará a determinar en que período hai un aumento e en que - unha diminución.
Se isto non é posible (por exemplo, en nenos pequenos), o traballo de insulina básica debe verse periodicamente. Por exemplo, debes saltar o almorzo primeiro e medir cada hora dende o momento en que espertas ou desde o momento en que ingresas a insulina básica diaria (se se prescribe) ata o xantar. Algúns días despois, o patrón repítese co xantar, e incluso despois coa cea.
A maioría das insulinas de longa duración deben administrarse dúas veces ao día (con excepción de Lantus, inxéctase unha única vez).
Preste atención! Todas as preparacións de insulina anteriores, excepto Levemir e Lantus, teñen un pico de secreción, que normalmente ocorre entre 6-8 horas despois da inxección.
Polo tanto, durante este período, pode haber unha diminución dos niveis de glicosa, para o que é necesaria unha pequena dose de "unidade de pan".
Ao cambiar a dose de insulina basal, recoméndase repetir todas estas accións varias veces. O máis probable é que 3 días sexan bastante suficientes para asegurarse da dinámica nunha dirección ou outra. Estánse dando pasos máis de acordo co resultado.
Ao avaliar a insulina base diaria, deberían pasar polo menos 4 horas entre as comidas, idealmente 5. Para aqueles que usan insulina curta en vez de ultrashort, este intervalo debe ser moito máis longo (6-8 horas). Isto débese á acción específica destas insulinas.
Se se selecciona correctamente a insulina longa, pode proceder á selección de insulina curta.
A diabetes tipo 1 non se trata. Para estabilizar a afección, o paciente debe diariamente. Existen varios tipos de fármacos desta hormona, pero o básico entre eles é a insulina estendida.
Sen insulina, o corpo non pode funcionar correctamente. Esta hormona é a responsable do metabolismo de proteínas, graxas e carbohidratos. Na súa ausencia ou baixa concentración, os procesos metabólicos no corpo ralentizan. Isto leva a complicacións perigosas que poden ser mortais.
Todos os pacientes con diabetes necesitan insulina, especialmente medicamentos de longa duración. A enfermidade desenvólvese debido á ausencia no corpo do paciente de células responsables da produción da súa propia hormona, a insulina, que regularía os procesos metabólicos e os niveis de glicosa. Así, as drogas modernas de longa acción permiten que o corpo do paciente funcione de forma estable.
A diabetes é perigosa polas súas complicacións. A insulina administrada ao paciente, por exemplo, unha acción prolongada, evita o desenvolvemento destas complicacións, que moitas veces levan á morte.
Ao elixir insulina de acción media ou longa, cuxos nomes ás veces se confunden, é importante non auto-medicar. Se precisa cambiar o medicamento ou axustar a dosificación diaria, consulte co seu médico.
Tipos de inxeccións

Un paciente con diabetes está obrigado a tomar inxeccións de hormona todos os días, e moitas veces varias veces ao día. A insulina diaria introducida axuda a estabilizar a afección. Sen esta hormona, é imposible normalizar o azucre no sangue. Sen inxección, o paciente morre.
Os tratamentos modernos para a diabetes ofrecen varios tipos de inxeccións. Diferéncian en duración e velocidade de exposición.
Hai fármacos de acción curta, ultrahorta, combinada e prolongada.
Curto e comeza a funcionar case inmediatamente despois da administración. A concentración máxima conséguese entre unha e dúas horas, e entón o efecto de inxección desaparece gradualmente. En xeral, tales medicamentos funcionan durante aproximadamente 4-8 horas.Por regra xeral, recoméndase que estas inxeccións se administren inmediatamente despois dunha comida, despois da cal comeza a aumentar a concentración de glicosa no sangue do paciente.
A insulina prolongada é a base do tratamento. Actúa durante 10-28 horas, dependendo do tipo de droga. A duración da acción do medicamento difire en cada paciente, segundo a natureza do curso da enfermidade.
Características das drogas de acción prolongada

A insulina prolongada é necesaria para imitar con precisión o máximo proceso do proceso de produción da propia hormona nun paciente. Existen dous tipos de tales medicamentos: medicamentos de media duración (válidos aproximadamente 15 horas) e medicamentos de longa duración (ata 30 horas).
Os medicamentos de duración media teñen algunhas características de aplicación. A insulina en si ten unha cor branca grisáceo nublado. Antes de introducir a hormona, debes conseguir unha cor uniforme.
Despois da administración do fármaco, obsérvase un aumento gradual da concentración da hormona. Nalgún momento chega o auxe da acción da droga, despois da cal a concentración diminúe e desaparece gradualmente. Entón debería facerse unha nova inxección.
A dosificación está seleccionada para que o medicamento poida controlar eficazmente o estado do azucre no sangue, evitando saltos bruscos entre as inxeccións. Ao seleccionar a dose de insulina para o paciente, o médico ten en conta canto tempo se produce o pico de actividade do medicamento.
Outra das características é o sitio de inxección. A diferenza das drogas de acción curta, que se inxectan no abdome ou no brazo, a insulina longa colócase na coxa - isto permítelle conseguir o efecto dun bo fluxo da droga no corpo.
É un bo aumento da concentración do medicamento que determina a súa eficacia como inxección base.
¿Con que frecuencia fan as inxeccións?
Existen varios medicamentos para insulina prolongada. A maioría deles caracterízanse por unha consistencia nublada e a presenza de actividade pico, que se produce aproximadamente 7 horas despois da administración. Tales medicamentos adminístranse dúas veces ao día.
Algúns medicamentos (Tresiba, Lantus) adminístranse 1 vez ao día. Estes fármacos caracterízanse por unha duración máis longa do traballo e unha absorción gradual, sen un pico na actividade - é dicir, a hormona introducida actúa suavemente durante toda a duración da acción. Outra característica destes fármacos é que non teñen un precipitado nublado e distínguense por unha cor transparente.
O médico na consulta axudará a escoller o mellor medicamento para un determinado paciente. O especialista seleccionará a insulina básica de acción media ou prolongada e dirá os nomes dos mellores fármacos. Non se recomenda escoller insulina prolongada por conta propia.
Como elixir unha dose?

A diabetes non dorme pola noite. Por iso, cada paciente sabe o importante que é escoller a dosificación adecuada do medicamento para evitar picos de azucre durante o descanso nocturno.
Para seleccionar a dose o máis precisamente posible, debes medir o azucre no sangue cada dúas horas durante a noite.
Antes de comezar a usar insulina, acción prolongada, recoméndase rexeitar a cea. Durante a noite, mídese o nivel de azucre e, a partir destes datos, determínase a dosificación necesaria da inxección despois da discusión co médico.
Determinar a norma diaria de medicamentos de longa acción tamén require un enfoque especial. A mellor opción é rexeitar a comida durante todo o día con medicións horarias de niveis de azucre. Como resultado, pola tarde, o paciente saberá exactamente como se comporta o azucre no sangue cando se inxecta con efecto de longa acción.
Posibles complicacións por inxeccións

Calquera insulina, independentemente da duración da acción, pode causar varios efectos secundarios. Normalmente, a causa das complicacións é a desnutrición, a dose mal seleccionada, a violación do esquema de administración de fármacos. Nestes casos, é posible o desenvolvemento das seguintes consecuencias:
- manifestación dunha reacción alérxica ao fármaco,
- molestias no lugar da inxección,
- o desenvolvemento da hipoglucemia.
Como xa sabedes, a hipoglucemia pode levar a complicacións graves ata un coma diabético. Evite isto seguindo estrictamente todas as instrucións de tratamento recomendadas polo seu médico.
Como evitar complicacións?

A diabetes é unha enfermidade grave e custa facelo. Non obstante, só o propio paciente pode asegurar unha vida cómoda. Para iso, é necesario aplicar todas as medidas que axuden a evitar complicacións e mala saúde.
A base para o tratamento da diabetes tipo 1 é a inxección, pero a auto-medicación é perigosa. Polo tanto, para calquera dúbida sobre o medicamento administrado, o paciente debe consultar só cun médico.
Para sentirse sa, necesitas comer ben. A insulina axuda a controlar os picos de azucre no sangue, pero o paciente debe facer todos os esforzos para non provocalos. Para este fin, os médicos prescriben unha dieta especial que axudará a estabilizar o estado do paciente.
Calquera medicamento usado para o tratamento debe usarse de acordo coas instrucións do médico.