Enterosgel para pancreatite
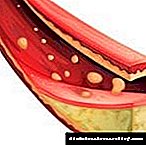
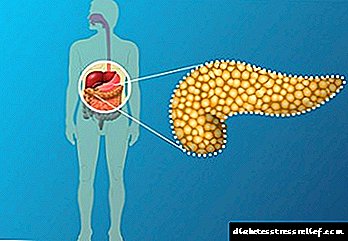
 A pancreatite é unha enfermidade pancreática que se produce debido a unha produción deteriorada de enzimas esenciais. Consideremos con máis detalle como e como tratar esta patoloxía, así como cales son os medicamentos para a pancreatite.
A pancreatite é unha enfermidade pancreática que se produce debido a unha produción deteriorada de enzimas esenciais. Consideremos con máis detalle como e como tratar esta patoloxía, así como cales son os medicamentos para a pancreatite.
As principais causas da enfermidade
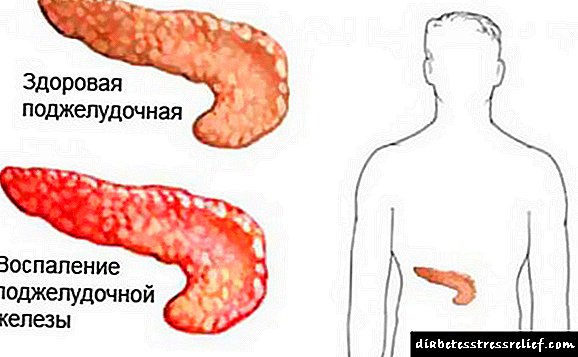 Os seguintes factores poden provocar o desenvolvemento de pancreatite:
Os seguintes factores poden provocar o desenvolvemento de pancreatite:
- O uso frecuente de bebidas alcohólicas é a causa máis común que leva á aparición rápida da pancreatite. Isto débese a que o alcol aumenta a concentración de substancias enzimáticas no intestino, provocando espasmos do esfínter e unha violación da nova produción de enzimas.
- Recentes lesións abdominais que conducen á inflamación do páncreas.
- Varios trastornos hormonais no corpo (poden ser durante o embarazo ou durante a menopausa en mulleres).
- Intoxicación grave do corpo por substancias químicas ou tóxicas.
- Tratamento a longo prazo con certos grupos de drogas.
- Danos infecciosos ou virales no corpo.
- Enfermidade do cálculo biliar, que non se pode tratar, así como doutras patoloxías gastrointestinais que están de forma aguda.
- Unha escaseza aguda de proteínas no corpo.
- Uso frecuente de alimentos excesivamente graxos, picantes ou fritos. Isto é especialmente perigoso cando unha persoa come comida lixo cun estómago baleiro.
- Fumar
- Úlcera do estómago.
- Recentemente foi sometido a unha cirurxía abdominal.
- Lesións intestinais espuriosas.
- Trastorno metabólico.
- A predisposición hereditaria dunha persoa á pancreatite.
Síntomas e manifestacións
 A pancreatite aguda vai acompañada dos seguintes síntomas:
A pancreatite aguda vai acompañada dos seguintes síntomas:
- A aparición de dor cortante no hipocondrio, localizada á dereita ou á esquerda (dependendo da ubicación exacta da lesión da glándula). Ás veces, a natureza da dor pode ser amordazada, puxante e costura.
- Un aumento da temperatura corporal é característico dunha forma aguda de pancreatite. Ademais, o paciente tamén ten hipertensión.
- A pel pálida e a cara cunha tonalidade gris.
- Ataques graves de náuseas e vómitos, tras o que o paciente aínda non sente alivio.
- Acidez do estómago.
- Perda de apetito
- Violación das feces (non saen alimentos dixeridos).
- Dureza do abdome na palpación.
- Floración.
- Aumento da suor.
- En casos máis graves, a aparición de manchas azuladas na pel do abdome.
A pancreatite crónica ten síntomas menos graves. Normalmente flúe en ondas (ás veces exacerbándose, despois pasando monótona). Un signo clásico desta forma da enfermidade é a detección de diabetes. Ademais, o paciente pode ser perturbado ocasionalmente por náuseas, diarrea, debilidade e dor abdominal aburrido.
Lea máis sobre os signos de inflamación do páncreas neste artigo.
Diagnósticos
Para detectar a pancreatite, debes seguir os seguintes procedementos diagnósticos:
- Ecografía do abdome.
- Palpación do abdome e toma de historia.
- Proba de páncreas con Elastase.
- Análises de sangue, urina e feces xerais.
 A terapia tradicional para a pancreatite implica o seguinte:
A terapia tradicional para a pancreatite implica o seguinte:
- adhesión á nutrición médica,
- realización de terapia antiinflamatoria
- eliminación de síntomas (dor, náuseas, etc.),
- prevención de complicacións.
Para o tratamento de enfermidades do páncreas en forma aguda, debes seguir estas recomendacións do médico:
- Deixar de fumar e beber alcohol.
- Nos primeiros tres días é preciso deixar a comida e beber só auga mineral alcalina.
- Aplique compresas frías na zona inflamada.
- Tome medicamentos para reducir a secreción pancreática (Sandostatina).
Cómpre lembrar que ademais da pancreatite, o páncreas tamén pode padecer outras enfermidades.
Características de citas e medicamentos para o tratamento
 O réxime de tratamento para diagnosticar pancreatite é seleccionado para cada paciente individualmente, segundo a forma e o descoido da patoloxía. A terapia clásica implica os seguintes medicamentos:
O réxime de tratamento para diagnosticar pancreatite é seleccionado para cada paciente individualmente, segundo a forma e o descoido da patoloxía. A terapia clásica implica os seguintes medicamentos:
- Antácidos (cimetidina) para reducir a acidez do estómago.
- Bloqueadores receptores (Omerrazol) para manter a función normal do órgano afectado.
- Preparados enzimáticos (Mezim, Creol, Festal, Pancreatina). Tales medicamentos reducirán significativamente a carga no páncreas, de xeito que o paciente sentirá mellora e eliminación da dor.
Debe tomar medicamentos encimáticos mentres come, lavándolos con moita auga mineral.
Importante! Os medicamentos encimáticos están autorizados a tomar con outras enfermidades do tracto gastrointestinal, pero só despois do nomeamento dun médico.
- Inhibidores do encima (Trafilol, Contrical).
- Se o paciente ten febre alta e náuseas graves (intoxicación do corpo), prescríbenselle antibióticos dun amplo espectro terapéutico de acción. Normalmente úsanse penicilinas (ampicilina e oxacilina) para este propósito. A duración do tratamento non debe ser superior a 5-7 días.
- Para eliminar espasmos, úsanse antiespasmódicos (No-shpa, Papaverine). Non pode tomar máis de dous destes comprimidos á vez.
- Para reducir o proceso inflamatorio, prescríbense Diclofenac ou Aspirina.
- Se o paciente foi diagnosticado cunha exacerbación da forma crónica de pancreatite, entón deberá prescribir o medicamento Octreotide. Debe administrarse por vía intravenosa durante sete días consecutivos.
- Os complexos vitamínicos (vitaminas A, C, E, D e K) pódense prescribir como terapia de mantemento para fortalecer a inmunidade.
- Con pancreatite crónica prolongada, que leva varios anos sucedendo, preséntanse Pentoxyl e Metiruracil. Eles axudarán a mellorar o metabolismo no corpo. Recoméndase tratar con estes fármacos en cursos varias veces ao ano.
- Despois de eliminar a síndrome da dor aguda, debes beber auga medicinal (Borjomi, Truskavets, etc.). Tamén é recomendable que o paciente visite un sanatorio con augas minerais.
Importante! Non auto-medicar, xa que pode levar a un empeoramento da condición do paciente. Isto é especialmente certo para o tratamento de nenos.
 Un requisito previo no tratamento da pancreatite (excepto para tomar drogas) é o cumprimento da nutrición terapéutica. (A lista de alimentos saudables para o páncreas xa está aquí.) Esta dieta inclúe o seguinte:
Un requisito previo no tratamento da pancreatite (excepto para tomar drogas) é o cumprimento da nutrición terapéutica. (A lista de alimentos saudables para o páncreas xa está aquí.) Esta dieta inclúe o seguinte:
- Cambiar a nutrición fraccionada significa que necesitas comer a miúdo, pero en pequenas porcións cinco veces ao día.
- Minimiza a inxestión de sal e azucre.
- Prohibición completa do uso de graxas, salgadas, fritas e afumadas.
- Aumento de proteínas na dieta debido ao uso frecuente de requeixo, carne, peixe e clara de ovo.
- Rexeitamento de graxas animais, embutidos e pan branco.

- Limita os hidratos de carbono na dieta (excluír a fariña).
- A base da dieta debe ser cereais, sopas e pratos fervidos.
- Pódense comer vexetais, pero só en forma fervida ou cocida.
- Pode beber té verde e camomila, así como unha decocción de froitos secos.
- Todas as comidas deben ser consumidas non moi quentes e frías.
- Para normalizar a microflora, recoméndase empregar diariamente produtos lácteos desnatados (leite cocido fermentado, kefir).
- Para fortalecer a inmunidade en pequenas cantidades, está permitido o uso de mel e noces.
- As salsas picantes e condimentos (mostaza, maionesa) deberían abandonarse completamente, especialmente se se detecta unha forma crónica de pancreatite.
Podes ler sobre produtos nocivos para o páncreas aquí.
Con atención médica oportuna, o páncreas normaliza as súas funcións e o estado do paciente mellora. Se unha persoa cumpre todas as recomendacións médicas, poderá conseguir unha remisión estable, é dicir, a enfermidade retrocederá.
Ao identificar a forma crónica desta patoloxía, moi probablemente, o paciente terá que seguir unha dieta sa durante toda a vida e someterse a cursos de terapia de apoio. En xeral, se leva un estilo de vida sa, o pronóstico nesta condición é favorable.
Indicacións de uso
Indicacións de uso de adsorbente de Enterosgel:
- intoxicación aguda e crónica (incluído profesional),
- enterite viral e bacteriana,
- gastrite e duodenite,
- envelenamento por substancias potentes e tóxicas,
- infeccións intestinais
- alerxias a alimentos e drogas,
- hepatite viral,
- acne
- pancreatite aguda e crónica
- dermatose, diátese, dermatite atópica,
- azia
- colecistite
- insuficiencia renal crónica e enfermidade renal,
- úlcera do estómago e úlcera duodenal.
Dosificación e administración
Con pancreatite, a pasta tómase na forma máis pura. O hidrogel disólvese en auga purificada e bebe nun gulp.
Dosificación recomendada para adultos:
- con agravamento da enfermidade - 2 culleres de sopa. l (30 g) 3 veces ao día,
- cunha forma crónica de pancreatite - 1 cda. l (15 g) 3 veces ao día.
Contraindicacións
Enterosgel está contraindicado en caso de:
- intolerancia individual aos compoñentes,
- trastornos de motilidade, inervación (comunicación das células nerviosas do órgano co sistema nervioso central) e hemodinámica (circulación sanguínea) do intestino con retrasos de feces de máis de 48 horas,
- obstrución intestinal.
Compatibilidade con alcohol: o enterosgel neutraliza os efectos negativos do alcohol etílico, impedindo que se absorba no torrente sanguíneo e tamén acelere a eliminación de produtos tóxicos do metabolismo do etanol.
A droga non ten efectos na condución.
Interacción con outras drogas
Enterosgel é ben tolerado cando se combina con outros medicamentos. Hai que lembrar que o tratamento complexo é posible cunha pausa de dúas horas entre os medicamentos.
Un remedio eficaz para a pancreatite é o Trasilol. Máis detalles ...
Composición e forma de lanzamento
O enterosgel é unha sustancia cunha estrutura porosa que pode unir a microflora patóxena, as toxinas sen contacto directo co sangue e a membrana mucosa dos intestinos do paciente. Prodúcese baixo a forma dunha espesa substancia similar á pasta de cor branca, practicamente inodora e insípida.
- pasta oral
- hidrogel para a preparación de suspensión.
- tubos de laminados de 100 e 225 g,
- bolsas de papel de aluminio e película de 22,5 g cada unha (tipos de envase: 2, 10, 20 bolsas).
Os tubos e as bolsas colócanse en paquetes de cartón xunto coas instrucións de uso.
- sustancia activa - Polihidrato de polimetililoxano (polihidrato de polimetililo),
- auga excipiente - purificada.
O enterosgel para nenos pode conter edulcorantes: ciclomat sódico (E952) e sacarina (E954).
Uso na infancia
Enterosgel está aprobado para o seu uso polos nenos desde o seu nacemento.
Dose recomendada para a agravación da enfermidade:
- menores de 12 meses - 1 culler. (5 g) 3 veces ao día,
- nenos de 1-5 anos - 2 cunetas cada un. (10 g) 3 veces ao día,
- nenos de 5-14 anos - 2 d. (20 g) 3 veces ao día.
Dose recomendada para pancreatite crónica:
- menores de 12 meses - ½ cucharada. (2,5 g) 3 veces ao día,
- nenos de 1-5 anos - 1 culler cada un. (5 g) 3 veces ao día,
- nenos de 5-14 anos - 1 d. (10 g) 3 veces ao día.