Lantus SoloStar: instrucións de uso
Lantus® SoloStar® debe administrarse subcutaneamente unha vez ao día a calquera hora do día, pero todos os días á mesma hora.
En pacientes con diabetes mellitus tipo 2, Lantus® SoloStar® pode usarse tanto como monoterapia como en combinación con outros fármacos hipoglicémicos. As concentracións de glicosa no sangue, así como as doses e o tempo de administración ou administración de fármacos hipoglucemicos deben determinarse e axustarse individualmente. O axuste da dose tamén pode ser requirido, por exemplo, ao cambiar o peso corporal, o estilo de vida do paciente, cambiar o tempo da dose de insulina ou noutras condicións que poidan aumentar a predisposición ao desenvolvemento de hipoxeclicemia ou hiperglucemia (ver sección "Instrucións especiais"). Calquera cambio na dose de insulina debe realizarse con precaución e baixo supervisión médica.
Lantus® SoloStar® non é a insulina escollida para o tratamento da cetoacidosis diabética.
Neste caso, debe preferencia a administración intravenosa de insulina de acción curta.
Nos esquemas de tratamento que inclúen inxeccións de insulina basal e prandial, o 40-60% da dose diaria de insulina en forma de insulina glargina adóitase administrar para satisfacer a necesidade de insulina basal.
En pacientes con diabetes tipo 2 que están tomando fármacos hipoglicémicos para a administración oral, a terapia combinada comeza cunha dose de insulina glargina 10 unidades ao día e no seguinte réxime de tratamento axústase individualmente.
En todos os pacientes con diabetes, recoméndase un seguimento da concentración de glicosa no sangue.
Transición do tratamento con outras drogas hipoglucémicas a Lantus® SoloStar®
Ao transferir a un paciente dun réxime de tratamento usando insulina de duración media ou de longa duración a un réxime de tratamento usando a preparación Lantus® SoloStar®, pode ser necesario axustar a cantidade (doses) e o tempo de administración de insulina de acción curta ou o seu análogo durante o día ou cambiar as doses de fármacos hipoglicémicos orais. .
Ao transferir pacientes dunha única inxección de insulina isofan durante o día a unha única administración do medicamento durante o día, Lantus® SoloStar®, as doses iniciais de insulina normalmente non se modifican (é dicir, a cantidade de unidades Lantus® SoloStar® por día igual á cantidade de insulina isofan ME por día). )
Ao transferir pacientes de administrar insulina-isófano dúas veces durante o día a unha única administración de Lantus® SoloStar® antes de durmir para reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá, a dose diaria inicial de insulina glargina adoita reducirse nun 20% (en comparación coa dose diaria insulina-isófano) e logo axústase en función da resposta do paciente. Lantus® SoloStar® non debe mesturarse con outras preparacións de insulina nin diluír. Asegúrese de que as xeringas non conteñan residuos doutras drogas. Cando se mestura ou se dilúe, o perfil de insulina glargina pode cambiar co paso do tempo.
Cando se pasa da insulina humana a Lantus® SoloStar® e durante as primeiras semanas posteriores a ela, recoméndase un coidado metabólico (control da concentración de glicosa no sangue) baixo supervisión médica, con corrección do réxime de dosificación de insulina se é necesario. Do mesmo xeito que ocorre con outros análogos da insulina humana, isto é especialmente certo para os pacientes que, debido á presenza de anticorpos contra a insulina humana, necesitan usar altas doses de insulina humana.En tales pacientes, ao usar insulina glargina, pódese observar unha mellora significativa na resposta á administración da insulina.
Cun control metabólico mellorado e o aumento da sensibilidade tisular á insulina, pode ser necesario axustar o réxime de dosificación de insulina.
Mestura e cría
Lantus® SoloStar® non debe mesturarse con outras insulinas. A mestura pode cambiar a relación tempo / efecto de Lantus® SoloStar®, así como levar á precipitación.
Grupos especiais de pacientes
O medicamento Lantus® SoloStar® pódese usar en nenos maiores de 2 anos. Non se estudou o uso en nenos menores de 2 anos.
Pacientes anciáns
En pacientes anciáns con diabete mellorable, recoméndase o uso de doses iniciais moderadas, o seu aumento lento e o uso de doses de mantemento moderadas.
O medicamento Lantus® SoloStar® é administrado como inxección subcutánea. Lantus® SoloStar® non está destinado á administración intravenosa.
A longa duración de acción da insulina glargina só se observa cando se introduce na graxa subcutánea. A administración intravenosa da dose habitual subcutánea pode provocar unha hipoglucemia grave.
Lantus® SoloStar® debe inxectarse na graxa subcutánea do abdome, ombreiros ou cadeiras.
Os sitios de inxección deben alternar con cada nova inxección dentro das áreas recomendadas para a administración subcutánea do medicamento. Como no caso doutro tipo de insulina, o grao de absorción e, en consecuencia, o comezo e a duración da súa acción, poden variar baixo a influencia da actividade física e outros cambios na condición do paciente.
Lantus® SoloStar® é unha solución clara, non unha suspensión. Polo tanto, non se necesita resuspensión antes do uso.
En caso de mal funcionamento da xiringa Lantus® SoloStar®, a insulina glargina pode ser sacada do cartucho á xeringa (adecuada para a insulina 100 UI / ml) e pódese facer a inxección necesaria.
Propiedades farmacolóxicas
A insulina en glulina está deseñada como un análogo da insulina humana, que ten baixa solubilidade nun ambiente neutral. En Lantus ® SoloStar ®, é completamente soluble debido ao ambiente ácido da solución de inxección (pH 4). Tras a introdución no tecido subcutáneo, a solución ácida neutralízase, o que conduce á aparición de microprecipitacións, das que se libera unha pequena cantidade de insulina glargina, o que proporciona un perfil liso (sen picos) e o perfil esperado da curva concentración-tempo, así como unha duración máis longa do medicamento.
A insulina glargina metabolízase en 2 metabolitos activos - M1 e M2 (ver sección "Farmacocinética").
Encuadernación do receptor de insulina:
Estudos in vitro indican que a afinidade da insulina glargina e os seus metabolitos M1 e M2 para o receptor da insulina humana é similar á da insulina humana.
Unión ao receptor do IGF-1 (factor de crecemento tipo insulina 1):
A afinidade da insulina glargina para o receptor de IGF-1 é aproximadamente 5-8 veces maior que a afinidade da insulina humana (pero aproximadamente 70-80 veces inferior á afinidade de IGF-1 para este receptor), mentres que os metabolitos M1 e M2 únense ao receptor de IGF. -1 con afinidade, lixeiramente menor afinidade de insulina humana.
A concentración terapéutica total de insulina (insulina glargina e os seus metabolitos), que se determinou en pacientes con diabetes mellitus tipo I, foi significativamente inferior á que sería necesaria para a unión do máximo máximo ao receptor IGF-1 e para unha maior activación do mecanismo mitogeno-proliferativo, que se inicia. Receptor do IGF-1. O IGF-1 endóxeno en concentracións fisiolóxicas pode activar o mecanismo mitogeno-proliferativo, pero as concentracións terapéuticas de insulina utilizadas na insulinoterapia, incluída a insulinoterapia con Lantus ® SoloStar ®, son significativamente inferiores ás concentracións farmacolóxicas,necesario para activar o mecanismo mediado por IGF-1.
A acción máis importante da insulina, incluída a insulina glargina, é a regulación do metabolismo da glicosa. A insulina e os seus análogos reducen o nivel de glicosa no sangue estimulando o seu consumo por tecidos periféricos, en particular o músculo esquelético e o tecido adiposo, así como inhibindo a formación de glicosa no fígado. A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
Os estudos clínicos e farmacolóxicos demostraron a equivalencia das mesmas doses de insulina glargina e insulina humana despois da introdución destes fármacos. Como con calquera insulina, a natureza da acción da insulina glargina ao longo do tempo pode verse afectada pola actividade física e outros factores.
Estudos empregando o método de fixación do estado euglicémico, que se realizaron coa participación de voluntarios saudables e pacientes con diabetes tipo I, demostraron que, en contraste coa NPH (proteína neutra Hagedorn) da insulina humana, a aparición da acción da insulina glargina despois da administración subcutánea ocorre despois, o fármaco actúa de xeito suave. sen provocar picos na concentración de glicosa no sangue, e a duración da súa acción prolóngase.
Na gráfica seguinte móstranse os resultados dun dos estudos entre pacientes.
Perfil de actividade en pacientes con diabetes tipo I.
|

O tempo (horas) transcorrido despois da administración do medicamento
Fin do período de observación
* Definido como a cantidade de glicosa introducida para manter un nivel constante de glicosa no plasma (media horaria).
A longa duración de acción da insulina glargina subcutánea está asociada directamente a unha absorción lenta, o que permite usar o medicamento unha vez ao día. A natureza temporal da insulina e os seus análogos, como a insulina glargina, poden ter unha variabilidade interindividual e intraindividual significativa.
Nun ensaio clínico, despois da administración de insulina glargina e insulina humana, os síntomas da hipoglucemia ou contraregulación das respostas hormonais foron similares en voluntarios sans e en pacientes con diabetes tipo I.
O efecto da insulina glargina (que se administrou 1 vez ao día) no curso de retinopatía diabética foi evaluado durante un ensaio aberto de cinco anos, o medicamento de comparación no que foi a insulina NPH (administrada dúas veces ao día) e que se realizou coa participación de 1024 pacientes con diabetes tipo II, na que se observou progresión da retinopatía por 3 ou máis puntos na escala empregada no estudo de Retinopatía Diabética de Tratamento Precoz (ETDRS). A progresión foi valorada mediante fotografía de fondos. Non houbo diferenza estatisticamente significativa entre a progresión da retinopatía diabética coa administración de insulina Lantus ® e insulina NPH.
O estudo ORIGIN (Outcome Reduction with Initial Glargine INtervention, "Reducir o risco de resultados clínicos adversos con uso primario de glargine") foi un estudo factorial multicéntrico, aleatorio, de 2 x 2, realizado en 12.537 pacientes con alto risco cardiovascular (SS), que tiveron alteración da glicemia en xaxún (PHN) ou alteración da tolerancia á glicosa (PTH) (12% dos participantes) ou diabetes mellitus tipo II, polo que recibiron ≤1 doses de medicamentos antidiabéticos (88% dos participantes). Os participantes no estudo foron aleatorizados (1: 1) para recibir insulina glargina (n = 6264), cuxa dose foi titulada antes de alcanzar un nivel de glicosa no plasma de estómago baleiro de ≤95 mg / dl (5,3 mmol / L), ou terapia estándar (n = 6273).
O primeiro indicador do extremo primario combinado foi o tempo ata a primeira causa de morte coa UE da causa, infarto de miocardio non letal (MI) ou accidente vascular cerebral non letal, e o segundo indicador do punto primario combinado foi o tempo ata a primeira aparición dalgún destes eventos do extremo primario combinado. ou realizar un procedemento de revascularización (vasos coronarios, carótidos ou periféricos), ou hospitalización por insuficiencia cardíaca.
Os endpoints secundarios incluían a mortalidade por todas as causas e o punto combinado dos eventos microvasculares.
A insulina glargina non alterou o risco relativo de enfermidade SS e morte con causas da UE en comparación coa terapia estándar. Non houbo diferenza entre a insulina glargina e a terapia estándar para ambos os indicadores no punto final primario combinado, nun compoñente do punto final, incluídas estas consecuencias clínicas adversas, na mortalidade por todas as razóns ou no punto final combinado de eventos microvasculares.
A dose media de insulina glargina ao final do estudo foi de 0,42 U / kg No inicio do estudo, a media de HbA1c entre os participantes foi do 6,4% e, no contexto do tratamento do estudo, o HbA1c oscilou entre o 5,9 e o 6,4% no grupo insulina glargina e do 6,2% ao 6,6% no grupo. terapia estándar durante todo o período de observación.
A incidencia de hipoglucemia grave (presentada como o número de participantes no estudo en que se observaron tales episodios por cada 100 anos de paciente de tratamento) foi de 1,05 no grupo insulina glargina e de 0,30 no grupo de terapia estándar e da frecuencia de episodios confirmados. a hipoglicemia leve foi de 7,71 no grupo insulina glargina e de 2,44 no grupo de terapia estándar. Durante este estudo de 6 anos, o 42% dos pacientes do grupo de administración de insulina glargina non experimentou ningún episodio de hipoglucemia.
Durante a última visita, realizada en segundo plano do tratamento estudado, observouse un aumento do peso corporal desde o nivel inicial no grupo de administración de insulina glargina nunha media de 1,4 kg e a súa diminución de media 0,8 kg no grupo de terapia estándar.
Nenos e adolescentes
Durante un ensaio clínico controlado aleatorizado, nenos (de 6 a 15 anos), pacientes con diabetes mellitus tipo I (n = 349) recibiron terapia con insulina basal-bolo durante 28 semanas, na que se administrou insulina humana normal antes de cada comida. A insulina Glulin administrouse 1 vez á noite e a insulina NPH administrábase unha ou dúas veces ao día. En ambos os grupos, o efecto sobre o nivel de hemoglobina glicosilada e a incidencia de hipoglucemia, acompañado de manifestacións clínicas, foi similar, con todo, a diminución da glicosa plasmática en xaxún en comparación coa liña base foi maior no grupo que recibía insulina glargina en comparación co grupo que recibía NPH. Ademais, no grupo insulina glargina, a gravidade da hipoglucemia foi menor. 143 pacientes que recibiron insulina glargina durante este estudo continuaron o tratamento con insulina glargina dentro da continuación descontrolada deste estudo, sendo o seguimento medio dos 2 anos. Co tratamento continuado con insulina glargina, non se recibiron novos sinais de perigo.
En 26 adolescentes con diabetes tipo 12, entre 12 e 18 anos, fíxose un estudo comparativo transversal sobre insulina glargine máis insulina lispro e insulina NPH máis insulina convencional humana (cada tipo de tratamento usouse durante 16 semanas ao azar). Como no estudo anterior entre nenos, a diminución da glicosa en sangue en xaxún en comparación coa liña base foi maior no grupo que recibiu insulina glargina en comparación co grupo no que se administrou NPH insulina / insulina normal humana. Os cambios no nivel de hemoglobina HbA1c en comparación co nivel inicial foron similares en ambos grupos, con todo, os índices glicémicos nocturnos foron significativamente maiores no grupo insulina glargina / insulina lispro que no grupo insulina / insulina regular NPH, mentres que as taxas medias baixas foron 5,4 mm e 4,1 mm.Así, a incidencia de hipoglucemia nocturna foi do 32% no grupo insulina glargina / insulina lispro e do 52% no grupo insulina / insulina normal NPH.
Realizouse un estudo de 24 semanas en grupos paralelos, no que tomaron parte 125 nenos con diabetes mellitus tipo I de 2 a 6 anos de idade, onde se comparou a insulina glargina, que se prescribiu unha vez ao día pola mañá, coa NPH-insulina, destinada a un. ou dúas veces ao día como insulina basal. Os participantes nos dous grupos de estudo recibiron inxeccións de insulina bolo antes das comidas.
O obxectivo principal do estudo foi demostrar que a insulina NPH polo menos non ten vantaxes sobre a insulina glargina en relación ao risco global de hipoglucemia, non se logrou, e no contexto da insulina glargina, houbo a tendencia a aumentar a frecuencia de eventos hipoglucémicos, a relación da frecuencia nos grupos de insulina glargina: uso de NPH (IC do 95%) = 1,18 (0,97–1,44).
O cambio nos niveis de hemoglobina glicosilada e glicosa no sangue nos dous grupos de estudo foi similar. Non se observaron novos datos de seguridade dos fármacos investigadores neste estudo.
A comparación da concentración sérica de insulina en voluntarios sans e en pacientes con diabetes mellitus indicou unha absorción máis lenta e máis longa, e tamén mostrou a ausencia dun pico de concentración despois da administración da preparación de insulina glargina en comparación co NPH de insulina humana. Así, as concentracións obtidas de insulina glargina corresponderon completamente ao perfil da actividade farmacodinámica do fármaco ao longo do tempo. O gráfico anterior mostra o perfil horario da actividade da insulina glargina e o NPH da insulina.
Coa introdución de insulina glargina unha vez ao día, a concentración de equilibrio alcánzase xa entre 2 e 4 días despois da primeira inxección.
Coa administración intravenosa, a semivida de insulina glargina e a insulina humana foron bastante comparables.
Despois da administración da preparación de insulina Lantus ® SoloStar ® en pacientes con diabetes mellitus, a insulina glargina metabolízase rapidamente no extremo carboxilo da cadea beta para formar dous metabolitos activos - M1 (21A-glicina-insulina) e M2 (21A-glicina-des-30B-treonina- insulina). No plasma sanguíneo, o principal composto circulante é o metabolito M1. A exposición de M1 aumenta en proporción á dose administrada de insulina Lantus ® SoloStar ®. Os datos farmacocinéticos e farmacodinámicos indican que o efecto da inxección subcutánea de insulina Lantus ® SoloStar ® está asociado principalmente á exposición á M1. A maioría dos participantes na investigación non tiñan insulina glargina e metabolito M2 e, cando se puido determinar o seu contido, as súas concentracións non dependían da dose administrada de insulina Lantus ® SoloStar ®.
Nos ensaios clínicos, ao analizar subgrupos formados por idade e xénero, non houbo diferenzas en seguridade e eficacia entre pacientes que recibían insulina glargina e a poboación do estudo no seu conxunto.
Nenos e adolescentes
A farmacocinética do fármaco en nenos de 2 a menos de 6 anos con diabetes mellitus tipo I foi evaluada nun estudo clínico (ver sección farmacolóxica). En nenos que recibiron insulina glargina, determináronse os niveis plasmáticos mínimos de insulina glargina e os seus principais metabolitos (M1 e M2). Comprobouse que os patróns de cambios nas concentracións plasmáticas son similares nos adultos e non se atopou ningunha evidencia a favor da acumulación de insulina glargina ou dos seus metabolitos cun uso prolongado do medicamento.
Datos preclínicos de seguridade
Os datos preclínicos obtidos no marco de estudos estándar sobre seguridade farmacolóxica, toxicidade con uso repetido, xenotoxicidade, potencial canceríxeno e toxicidade para a función reprodutiva, non mostraron perigo especial para os humanos.
Accións farmacolóxicas
O compoñente activo de lantus ten unha afinidade para os receptores de insulina similar á afinidade para a insulina humana. A glargina únese ao receptor da insulina IGF-1 5-8 veces máis forte que a insulina humana e os seus metabolitos son máis débiles.
A concentración terapéutica do agregado do compoñente activo da insulina e dos seus metabolitos no sangue de pacientes con diabetes mellitus tipo 1 é inferior ao necesario para asegurar unha conexión medio máxima cos receptores IGF-1 e desencadear aínda máis o mecanismo mitogénico-proliferativo catalizado por este receptor.
Este mecanismo normalmente está activado por IGF-1 endóxeno, pero as doses terapéuticas de insulina usadas na terapia con insulina son moi inferiores ás concentracións farmacolóxicas necesarias para desencadear o mecanismo mediante IGF-1.
A tarefa principal de calquera insulina, incluída a glargina, é a regulación do metabolismo da glicosa (metabolismo dos carbohidratos). A insulina lantus acelera o consumo de glicosa por tecido adiposo e muscular, como resultado do cal azucre no plasma diminúe. Ademais, esta droga inhibe a produción de glicosa no fígado.
A insulina activa a síntese de proteínas no corpo, á vez que inhibe os procesos de proteólise e lipólise nos adipocitos.
Estudos clínicos e farmacolóxicos demostraron que cando se administran por vía intravenosa, son equivalentes as mesmas doses de insulina glargina e insulina humana. A acción da insulina glargina no tempo, do mesmo xeito que outros representantes desta serie, depende da actividade física e de moitos outros factores.
Con administración subcutánea, o medicamento Lantus absorbe moi lentamente, de xeito que se pode usar unha vez ao día. É importante recordar que hai unha variabilidade interindividual pronunciada na natureza da acción da insulina ao longo do tempo. Os estudos demostraron que a dinámica da retinopatía diabética non ten grandes diferenzas ao usar insulina glargina e insulina NPH.
Cando se usa Lantus en nenos e adolescentes, o desenvolvemento de hipoglucemia nocturna obsérvase con moita menor frecuencia que no grupo de pacientes que reciben insulina NPH.
A diferenza da insulina NPH, a glargina debido á absorción lenta non causa un pico despois da administración subcutánea. O 2º e 4º día de tratamento obsérvase a concentración de equilibrio do medicamento no plasma sanguíneo cunha única administración diaria. A semivida da insulina glargina cando se administra por vía intravenosa corresponde ao mesmo período de insulina humana.
Co metabolismo da insulina glargina fórmanse dous compostos activos M1 e M2. As inxeccións subcutáneas de Lantus teñen o seu efecto principalmente debido á exposición a M1, e na gran maioría dos suxeitos non se detectan M2 e insulina glargina.
A eficacia do medicamento Lantus é a mesma en diferentes grupos de pacientes. Durante o estudo, os subgrupos formáronse por idade e xénero e o efecto da insulina neles foi o mesmo que na poboación principal (segundo os factores de eficacia e seguridade). En nenos e adolescentes non se realizaron estudos de farmacocinética.
Indicacións de uso
Lantus prescríbese para o tratamento da diabetes dependente da insulina en adultos e nenos maiores de seis anos.
O medicamento úsase para a administración subcutánea, está prohibido poñelo por vía intravenosa. O efecto prolongado de lantus está asociado coa súa introdución na graxa subcutánea.
É moi importante non esquecer que coa administración intravenosa da dose terapéutica habitual do fármaco, pode producirse unha hipoglucemia grave. Ao usar este medicamento, deben observarse varias regras:
- Durante o período de tratamento, cómpre seguir un certo estilo de vida e poñer correctamente as inxeccións.
- Pode introducir o fármaco na zona abdominal, así como na coxa ou o músculo deltoide. Non hai ningunha diferenza clinicamente significativa con estes métodos de administración.
- Cada inxección é administrada mellor nun lugar novo dentro das áreas recomendadas.
- Non pode criar Lantus nin mesturalo con outras drogas.
Lantus é unha insulina de acción prolongada, polo que debe administrarse unha vez ao día, preferiblemente á mesma hora.O réxime de dosificación para cada persoa é seleccionado individualmente, así como a dose e o tempo de administración.
 É aceptable prescribir a droga Lantus a pacientes con diagnóstico de diabetes mellitus tipo 2 xunto con axentes antidiabéticos para a administración oral.
É aceptable prescribir a droga Lantus a pacientes con diagnóstico de diabetes mellitus tipo 2 xunto con axentes antidiabéticos para a administración oral.
É importante considerar que as unidades de acción deste medicamento son diferentes das unidades de acción doutros medicamentos que conteñen insulina.
Os pacientes de idade avanzada necesitan axustar a dose, xa que poden diminuír a necesidade de insulina debido a unha progresiva insuficiencia renal. Ademais, en pacientes con alteración da función hepática, a necesidade de insulina pode diminuír. Isto débese a que o metabolismo da insulina diminúe e a gliconeoxénese tamén se reduce.
Cambiando a Lantus con outros tipos de insulina
Se unha persoa utilizou anteriormente medicamentos de media e alta duración da acción, entón cando cambia a Lantus, moi probablemente necesitará axustar a dose de inulina básica, así como revisar a terapia concomitante.
Para reducir o risco de hipoglucemia pola mañá e pola noite, ao cambiar a administración de dúas veces de insulina basal (NPH) a unha única inxección (Lantus), a dose de insulina basal debe reducirse nun 20-30% durante os primeiros vinte días de tratamento. E a dose de insulina administrada en conexión cunha comida necesitará aumentarse lixeiramente. Despois de dúas a tres semanas, o axuste da dose debe realizarse individualmente para cada paciente.
Se o paciente ten anticorpos contra a insulina humana, entón cando usa Lantus, a resposta do corpo ás inxeccións de insulina cambia, que tamén pode requirir unha revisión da dose. Tamén é necesario ao cambiar un estilo de vida, cambiar o peso corporal ou outros factores que afecten a natureza da acción da droga.
A droga Lantus debe administrarse só empregando as plumas de seringa OptiPen Pro1 ou ClickSTAR. Antes de comezar a usar, debes estudar atentamente as instrucións da pluma e seguir todas as recomendacións do fabricante. Algunhas regras para o uso das plumas de xeringa:
- Se o mango está roto, debe eliminarse e usar un novo.
- Se é necesario, pódese administrar o medicamento do cartucho cunha xeringa especial de insulina cunha escala de 100 unidades en 1 ml.
- O cartucho debe manterse a temperatura ambiente durante varias horas antes de colocalo na bolígrafa.
- Podes usar só aqueles cartuchos nos que a aparencia da solución non cambiou, a súa cor e transparencia, non apareceu ningún precipitado.
- Antes de introducir a solución do cartucho, asegúrese de eliminar as burbullas de aire (como facelo, está escrito nas instrucións da pluma).
- A recarga de cartuchos está estrictamente prohibida.
- Para evitar a administración accidental doutra insulina en lugar da glargina, é necesario comprobar a etiqueta en cada inxección.
Efecto secundario
A maioría das veces, en pacientes con efecto indesexable cando se usa o medicamento Lantus é a hipoglucemia. Desenvólvese se o fármaco se administra nunha dosificación superior á necesaria para o paciente. Tamén poden producirse as seguintes reaccións adversas á introdución de Lantus:
- dos órganos sensoriais e do sistema nervioso - disguusia, deterioración da agudeza visual, retinopatía,
- por parte da pel, así como do tecido subcutáneo - lipohipertrofia e lipoatrofia,
- hipoglucemia (trastorno metabólico),
- manifestacións alérxicas: inchazo e vermelhidão da pel no lugar da inxección, urticaria, choque anafiláctico, broncoespasmo, edema de Quincke,
- atraso de ións de sodio no corpo, dor muscular.
Hai que ter en conta que se a hipoglucemia grave se desenvolve con bastante frecuencia, o risco de desenvolver trastornos no funcionamento do sistema nervioso é elevado. A hipoglucemia prolongada e intensa é un perigo para a vida do paciente.
Cando se trata con insulina, pódense producir anticorpos contra o fármaco.
En nenos e adolescentes, Lantus pode desenvolver efectos non desexados como dor muscular, manifestacións alérxicas e dor no lugar da inxección. En xeral, tanto para adultos como para nenos, a seguridade de Lantus está ao mesmo nivel.
Contraindicacións
O Lantus non debe prescribirse a pacientes con intolerancia á sustancia activa ou compoñentes auxiliares en solución, así como a persoas con hipoglucemia.
Nos nenos, Lantus pódese prescribir só se alcanzan os seis anos de idade.
Como fármaco de elección para o tratamento da cetoacidosis diabética, esta droga non está prescrita.
É necesario usar Lantus con moito coidado en pacientes con maior risco para a saúde cando se producen momentos de hipoglucemia, especialmente en pacientes con estreitamento de vasos cerebrais e coronarios ou retinopatía proliferativa, segundo a instrución indica este punto.
É necesario ter moito coidado cos pacientes cuxas manifestacións de hipoglucemia poden estar enmascaradas, por exemplo, con neuropatía autónoma, trastornos mentais, o desenvolvemento gradual da hipoglucemia e o curso prolongado de diabetes mellitus. Tamén é necesario prescribir con coidado Lantus ás persoas maiores e aos pacientes que cambiaron a insulina humana por un medicamento de orixe animal.
Cando usas Lantus, debes controlar detidamente a dosificación en persoas con alto risco de desenvolver hipoglucemia grave. Isto pode ocorrer cando:
- aumentando a sensibilidade das células á insulina, por exemplo, no caso de eliminar factores que causan estrés,
- diarrea e vómitos
- dieta desequilibrada, incluídas as comidas,
- beber alcol
- a administración simultánea de certos fármacos.
No tratamento de Lantus, é mellor non participar en actividades que requiran atención, porque a hipoglucemia (como a hiperglicemia) pode provocar unha diminución da agudeza e concentración visual.
Lantus e embarazo
En mulleres embarazadas non se realizaron estudos clínicos deste medicamento. Os datos obtivéronse só en estudos de pos comercialización (aproximadamente 400 - 1000 casos) e suxiren que a insulina glargina non ten un efecto negativo no curso do embarazo e no desenvolvemento do neno.
Os experimentos con animais demostraron que a insulina glargina non ten efectos tóxicos no feto e non afecta negativamente a función reprodutiva.
As mulleres embarazadas Lantus pode ser prescrito por un médico se fose necesario. É importante ao mesmo tempo controlar constantemente a concentración de azucre e facer todo o posible, así como supervisar o estado xeral da nai expectante durante o período de xestación. No primeiro trimestre, a necesidade de insulina pode diminuír e no segundo e terceiro trimestre aumentará. Inmediatamente despois do nacemento do bebé, a necesidade do corpo por esta sustancia descende bruscamente e pode comezar a hipoglucemia.
Coa lactación, o uso de Lantus tamén é posible baixo un seguimento constante da dosificación do medicamento. Cando se absorbe no tracto gastrointestinal, a insulina glargina divídese en aminoácidos e non causa ningún dano ao bebé ao amamantar. As instrucións de que a glargina pasa ao leite materno, a instrución non contén.
Interacción con outras drogas
Co uso simultáneo da droga Lantus con outros medios que afectan o metabolismo dos carbohidratos, é necesario realizar axustes de dose.
O efecto de redución do azucre da insulina é reforzado por medicamentos contra a diabetes oral, inhibidores do efecto que converten a angiotensina, disopiramidas, fibratos, inhibidores da monoamina oxidasa, fluoxetina, pentoxifilina, salicilatos, propoxifeno, sulfonamidas.
O efecto hipoglicémico de Lantus redúcese pola acción de danazol, diazoxido, corticosteroides, glucagón, diuréticos, estróxenos e proxestinas, somatotropina, simpatomiméticos, isoniazida, derivados da fenotiazina, olanzapina, inhibidores da protease, clozapina, hormonas tiroideas.
Algúns fármacos, como clonidina, beta-bloqueantes, litio e etanol, poden mellorar e debilitar o efecto de Lantus.
A instrución para o uso simultáneo deste fármaco con pentamidina indica que primeiro pode ocorrer unha hipoglucemia, que despois se converte en hiperglicemia.
Sobredose
As doses sobreestimadas do medicamento Lantus pode provocar unha hipoglucemia moi forte, prolongada e grave, o que é perigoso para a saúde e a vida do paciente. Se a sobredose está mal expresada, pódese deter polo uso de hidratos de carbono.
En casos de desenvolvemento regular de hipoglucemia, o paciente necesita cambiar o seu estilo de vida e axustar a dose que se prescribiu para o seu uso.
Forma de dosificación
Contén 1 ml de solución
substancia activa - insulina glargina (unidades equimolares de insulina) 3.6378 mg (100 unidades)
excipientes para a solución no cartucho: metacresol, cloruro de cinc, glicerina (85%), hidróxido sódico, ácido clorhídrico concentrado, auga para a inxección.
excipientes para a solución no frasco: metacresol, polisorbato 20, cloruro de cinc, glicerina (85%), hidróxido sódico, ácido clorhídrico concentrado, auga para a inxección.
Líquido transparente incoloro ou case incoloro.
Dosificación e administración
Lantus® contén insulina glargina - unha análoga de insulina cunha acción prolongada. Lantus® debe usarse unha vez ao día, a calquera hora do día, pero á mesma hora diaria.
O réxime de dosificación (dose e tempo de administración) de Lantus debe seleccionarse individualmente. Para pacientes con diabetes tipo 2, Lantus® tamén se pode usar con antidiabéticos orais.
A actividade deste medicamento exprésase en unidades. Estas unidades son características unicamente para Lantus e non son idénticas a ME e ás unidades utilizadas para expresar a forza de acción doutros análogos da insulina (ver. Farmacodinámica).
Pacientes anciáns (≥ 65 anos)
En pacientes anciáns, unha diminución progresiva da función renal pode levar a unha diminución sostida dos requirimentos de insulina.
Función renal deteriorada
En pacientes con insuficiencia renal, a demanda de insulina pode diminuír debido á diminución do metabolismo da insulina.
Función hepática deteriorada
En pacientes con alteración da función hepática, a necesidade de insulina pode diminuír debido á capacidade reducida de gluconeoxénese e á diminución do metabolismo da insulina.
A seguridade e eficacia do fármaco Lantus® demostrouse en adolescentes e nenos a partir de 2 anos e máis (ver "Farmacodinámica"). Lantus® non se estudou en menores de 2 anos.
Pasando doutra insulina a Lantus®
Ao substituír un réxime de tratamento por insulina de duración media ou insulina de acción longa por terapia Lantus, pode ser necesario cambiar a dose de insulina basal e corrixir ao mesmo tempo o tratamento antidiabético (doses e tempo de administración de insulinas adicionais de acción curta ou análogos de insulina de acción rápida, ou doses de medicamentos antidiabéticos orais). fondos).
Para reducir o risco de hipoglucemia nocturna ou cedo, os pacientes que pasan dun dobre réxime de insulina basal NPH a un réxime único con Lantus deberían reducir a dose diaria de insulina basal nun 20-30% nas primeiras semanas de tratamento.
Nas primeiras semanas, a redución da dose debe compensarse polo menos parcialmente aumentando a dose de insulina empregada cos alimentos, despois deste período o réxime debe axustarse individualmente.
Do mesmo xeito que ocorre con outros análogos da insulina, en pacientes que reciben altas doses de insulina debido á presenza de anticorpos contra a insulina humana, é posible mellorar a resposta á insulina durante o tratamento con Lantus.
Durante a transición a Lantus® e nas primeiras semanas posteriores a ela, é necesario un seguimento estrito dos indicadores metabólicos.
A medida que o control metabólico mellora e, como resultado, a sensibilidade dos tecidos á insulina aumenta, pode ser necesario un maior axuste da dose. O axuste da dose tamén pode ser necesario, por exemplo, cun cambio no peso corporal ou no estilo de vida do paciente, cun cambio no tempo de administración da insulina e con outras circunstancias recentes que aumentan a predisposición a hipoglucemia ou hiperglicemia (ver "Instrucións especiais").
Lantus® debe administrarse subcutaneamente. Lantus® non debe administrarse por vía intravenosa. A acción prolongada de Lantus débese á súa introdución na graxa subcutánea. A administración intravenosa da dose habitual subcutánea pode levar a unha hipoglucemia grave. Non hai diferenzas clínicamente significativas na insulina sérica ou nos niveis de glicosa despois da administración de Lantus á parede abdominal, músculo deltoide ou coxa. É necesario cambiar cada vez o lugar da inxección dentro da mesma área. Lantus® non debe mesturarse con outra insulina nin diluirse. A mestura e a dilución poden cambiar o perfil de tempo / acción; a mestura pode provocar precipitación. Para instrucións detalladas sobre a manipulación da droga, consulte a continuación.
Instrucións especiais de uso
Os cartuchos Lantus® deberán usarse exclusivamente co bolígrafo OptiPen®, ClickSTAR®, Autopen® 24 (ver "Instrucións especiais").
As instrucións do fabricante para a manipulación do bolígrafo sobre a carga de cartuchos, boquillas e administración de insulina deben ser cumpridas.
Se a pluma de insulina está danada ou non funciona correctamente (debido a un defecto mecánico), debe descartarse e empregar un novo bolígrafo de insulina.
Se a pluma non funciona ben (consulte as instrucións para o manexo da pluma), a solución pódese eliminar do cartucho nunha xeringa (100 unidades / ml axeitadas para insulina) e inxectarse.
Antes de introducir no bolígrafo, o cartucho debe gardarse durante 1-2 horas a temperatura ambiente.
Inspeccione o cartucho antes do uso. Pódese usar só se a solución é transparente, incolora, sen inclusións sólidas visibles e ten unha consistencia acuosa. Dado que Lantus® é unha solución, non require resuspensión antes do uso.
Lantus® non debe mesturarse con ningunha outra insulina nin diluír. A mestura ou a dilución pode cambiar o seu perfil temporal / características de acción; a mestura pode provocar precipitación.
As burbullas de aire deben ser eliminadas do cartucho antes da inxección (ver instrucións do mango). Non se poden volver cargar cartuchos baleiros.
As plumas deben usarse con cartuchos Lantus®. Os cartuchos Lantus® deberán usarse exclusivamente coas seguintes plumas: OptiPen®, ClickSTAR® e Autopen® 24, non se deben usar con outras plumas reutilizables, xa que a precisión de dosificación só é fiable coas plumas listadas.
Inspeccione o frasco antes do uso. Pódese usar só se a solución é transparente, incolora, sen inclusións sólidas visibles e ten unha consistencia acuosa. Dado que Lantus® é unha solución, non require resuspensión antes do uso.
Lantus® non debe mesturarse con ningunha outra insulina nin diluír. A mestura ou dilución pode cambiar o seu perfil de tempo / acción; a mestura pode provocar precipitación.
Sempre é necesario comprobar a etiqueta sobre insulina antes de cada inxección, para non confundir insulina glargina con outras insulinas (ver "Instrucións especiais").
Administración errónea da droga
Informáronse de casos cando o medicamento se confundiu con outras insulinas, en particular, administráronse insulinas de acción curta en lugar da glargina por erro. Antes de cada inxección, é necesario comprobar a etiqueta de insulina para evitar confusións entre insulina glargina e outras insulinas.
Combinación de Lantus con pioglitazona
Coñécense casos de insuficiencia cardíaca cando se usou pioglitazona en combinación con insulina, especialmente en pacientes con factores de risco de insuficiencia cardíaca. Isto debe recordarse cando se prescribe unha combinación de pioglitazona e Lantus. Se se prescribe un tratamento combinado, os pacientes deben controlarse para detectar signos e síntomas de insuficiencia cardíaca, aumento de peso e inchazo. A pioglitazona debe ser interrompida se algún síntoma cardíaco empeora.
Este medicamento non se pode mesturar con outros medicamentos. É importante que as xeringas non conteñan restos doutras substancias.
Efectos secundarios
A hipoglicemia, a reacción adversa máis común á insulinoterapia, pode desenvolverse se a dose de insulina é demasiado alta en comparación coa necesidade de insulina, os episodios graves de hipoglucemia, especialmente os repetidos, poden danar o sistema nervioso. Os ataques prolongados ou graves de hipoglucemia poden prexudicar a vida do paciente. En moitos pacientes, os síntomas e signos de neuroglicopenia están precedidos de síntomas de contraregulación adrenérxica. En xeral, canto máis e máis rápido é o nivel de glicosa no sangue, máis pronunciado é o fenómeno da contraregulación e os seus síntomas.
Interaccións farmacéuticas
Un número de substancias afectan o metabolismo da glicosa e poden necesitar un axuste da dose de insulina glargina.
As substancias que poden mellorar o efecto de redución da glicosa no sangue e aumentar a susceptibilidade á hipoglucemia inclúen axentes antidiabéticos orais, inhibidores da enzima convertedora de angiotensina (ACEs), disopiramidas, fibratos, fluoxetina, inhibidores da monoamina oxidasa (MAOs), pententoxililidas, sulfuros de propileno e propileno.
As substancias que poden debilitar o efecto de redución da glicosa no sangue inclúen hormonas corticosteroides, danazol, diazoxido, diuréticos, glucagón, isoniazida, estróxenos e proxestóxenos, derivados de fenotiazina, somatropina, simpatomiméticos (por exemplo, epinefrina (adrenalina), salbutamida, salbutamida , fármacos antipsicóticos atípicos (por exemplo, clozapina e olanzapina) e inhibidores da protease.
Os beta-bloqueantes, clonidina, sales de litio e o alcohol poden potenciar e debilitar o efecto hipoglucémico da insulina no sangue. A pentamidina pode causar hipoglucemia, ás veces seguida de hiperglicemia.
Ademais, baixo a influencia de drogas simpatolíticas como β-bloqueantes, clonidina, guanetidina e reserpina, os signos de contraregulación adrenérxica poden ser leves ou ausentes.
Instrucións especiais
Lantus® non é a insulina que se elixe no tratamento da cetoacidosis diabética. En tales casos, recoméndase a administración intravenosa de insulina de acción curta.
Antes de proceder ao axuste da dose en caso de control insuficiente do nivel de glicosa ou predisposición a episodios de hipoglucemia ou hiperglicemia, é necesario comprobar a exactitude do cumprimento do réxime de tratamento prescrito, o sitio de inxección, a técnica correcta de administración e todos os outros factores importantes. A transferencia do paciente a outro tipo ou marca de insulina debe realizarse baixo estricta supervisión médica. Os cambios na forza de acción, marca (fabricante), tipo (acción curta, NPH, cinta, acción longa, etc.), orixe (animal, humano, análogo da insulina humana) e / ou método de produción poden levar á necesidade de cambiar a dose.
A administración de insulina pode provocar a formación de anticorpos contra a insulina.En poucos casos, debido á presenza de tales anticorpos contra a insulina, pode ser necesario axustar a dose de insulina para eliminar a tendencia á hiperglicemia ou á hipoglucemia (ver "Efectos secundarios").
O tempo para o desenvolvemento da hipoglucemia depende do perfil de acción das insulinas usadas e, polo tanto, pode cambiar se se cambia o réxime de tratamento. Debido á subministración máis constante de insulina basal durante a terapia con Lantus, pódese esperar menos nocturno, pero hai máis hipoglicemia máis cedo. Débese ter especial coidado e controlar mellor os niveis de glicosa en sangue en pacientes nos que os episodios de hipoglucemia poden ter especial significación clínica, por exemplo, con estenosis significativa das arterias coronarias ou dos vasos sanguíneos que fornecen o cerebro (risco de complicacións cardíacas e cerebrais de hipoglucemia), e tamén no caso da retinopatía proliferata, especialmente se non se tratou a fotocoagulación (risco de desenvolver cegueira transitoria despois da hipoglucemia).
Os pacientes deberán ser advertidos de condicións nas que os síntomas de hipblicemia son menos pronunciados. Nalgúns grupos de risco, os síntomas dos precursores da hipoglucemia poden cambiar, perder a súa gravidade ou incluso estar ausentes.
Isto inclúe aos pacientes:
Cunha mellora marcada no control glicémico
Co desenvolvemento gradual da hipoglucemia
Tras a transferencia da insulina animal á insulina humana
Con neuropatía autonómica
Cunha longa historia de diabetes
Enfermidade mental
Tratamento simultáneo con outros medicamentos (ver "Interaccións farmacéuticas").
En tales condicións, pode producirse unha hipoglucemia grave (con posible perda de coñecemento) antes de que o paciente se dea conta de que ten hipoglucemia.
A acción prolongada da insulina glargina subcutánea pode atrasar a recuperación da hipoglucemia. Se se observan niveis normais ou diminuídos de hemoglobina glicosilada, débese asumir a posibilidade de repetir episodios non recoñecidos (especialmente nocturnos) de hipoglucemia.
O cumprimento do paciente con esquemas de dosificación e dieta, administración adecuada de insulina e coñecemento de síntomas que predicen hipoglucemia son importantes para reducir o risco de hipoglucemia. Os factores que aumentan a predisposición á hipoglucemia requiren un seguimento especialmente coidado, a súa presenza pode implicar a necesidade de axuste da dose.
Estes inclúen:
Cambiar sitio de inxección
A sensibilidade aumentada á insulina (por exemplo, a eliminación de factores de estrés)
Actividade física non acostumada, máis intensa ou prolongada
Enfermidades concomitantes (por exemplo, vómitos, diarrea)
Violación da dieta e dieta
Saltar comidas
Consumo de alcol
Algúns trastornos endocrinos non compensados (por exemplo, hipotiroidismo e insuficiencia hipofisaria anterior ou insuficiencia adrenocortical)
Tratamento concomitante con certos outros fármacos.
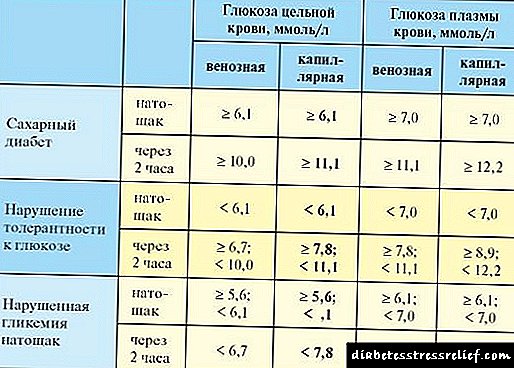
En presenza de enfermidades intercurrentes, é necesario un control intensivo do metabolismo do paciente. En moitos casos, móstrase a determinación de cetonas na urina, a miúdo hai que axustar a dose da insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo regularmente hidratos de carbono, incluso en pequenas cantidades, aínda que se atopen nun estado no que poidan tomar poucos alimentos ou poden rexeitar a comida, ou con vómitos e outras condicións, e nunca deben saltarse as inxeccións. insulina
Non se realizaron ensaios clínicos controlados sobre a seguridade e eficacia da insulina glargina en mulleres embarazadas.Unha cantidade limitada de datos en mulleres embarazadas (de 300 a 1000 resultados de embarazo) que foron sometidos a un tratamento con insulina glargina adquirida indica a ausencia de efectos nocivos da insulina glargina sobre o embarazo e a ausencia de toxicidade fetal / neonatal e a capacidade de provocar malformacións na insulina glargina. Estudos preclínicos non indican toxicidade reprodutiva. Durante o embarazo, se é necesario, é posible o uso de Lantus.
Para pacientes con diabetes preestablecido ou xestacional, é moi importante manter un estado de equilibrio metabólico durante todo o período do embarazo. A necesidade de insulina no primeiro trimestre do embarazo pode diminuír, normalmente aumenta no segundo e no terceiro trimestre. Inmediatamente despois do nacemento, a demanda de insulina diminúe rapidamente (aumento do risco de hipoglucemia). É necesario un control minucioso dos niveis de glicosa no sangue.
Non se sabe se a insulina glargina pasa ao leite materno humano. Non se esperan os efectos metabólicos da insulina glargina, tomada accidentalmente por vía oral, sobre un recién nacido ou lactante amamantado, porque a insulina glargina, como péptido, convértese en aminoácidos no tracto gastrointestinal humano. As mulleres que están amamantando poden necesitar un axuste da dose de insulina e dieta.
Estudos preclínicos non indican a presenza de efectos nocivos directos da insulina glargina sobre a fertilidade.
Características do efecto da droga na capacidade de conducir un vehículo ou mecanismos potencialmente perigosos
A capacidade do paciente para concentrarse, as súas reaccións motoras poden deteriorarse como consecuencia de hipoglucemia ou hiperglicemia ou, por exemplo, como resultado de discapacidade visual. Isto pode ser perigoso en situacións en que estas habilidades teñan especial importancia (por exemplo, ao conducir ou operar maquinaria).
Os pacientes deben instruír as precaucións para evitar o desenvolvemento de hipoglucemia durante a condución. Isto é especialmente importante para aqueles con síntomas leves ou ausentes de hipoglucemia e para aqueles con episodios frecuentes de hipoglucemia. É preciso decidir se é conveniente conducir un coche ou máquinas de traballo en tales condicións.
Formularios e envases
Solución para administración subcutánea de 100 pezas / ml
3 ml de disolución nun cartucho de vidro transparente e incoloro. O cartucho está selado por un lado cun tapón de bromobutilo e serrillado cunha tapa de aluminio, por outro lado cun émbolo de bromobutilo.
En 5 cartuchos envasados nunha tira de ampolla a partir dunha película de cloruro de polivinilo e papel de aluminio.
Para unha embalaxe de 1 tira de ampolla xunto con instrucións de uso médico no estado e en idiomas rusos, coloque unha caixa de cartón.
Solución para inxección subcutánea 100 Pezas / ml
10 ml de disolución en botellas de vidro transparente e incoloro, tapado con tapóns de clorobutilo e enrolado con tapóns de aluminio con tapóns protectores de polipropileno.
Para 1 botella, xunto coas instrucións de uso médico no estado e en idiomas rusos, coloque unha caixa de cartón.
Condicións de almacenamento
Almacenar a temperatura de 2 a 8 ºC nun lugar escuro.
Non conxele! Mantéñase fóra do alcance dos nenos!
Despois do primeiro uso, o cartucho instalado no mango pódese empregar durante 4 semanas e almacenarse a unha temperatura non superior a 25 ° C (pero non no frigorífico).
Despois de abrir a botella, pódese empregar a solución durante 4 semanas e gardala a unha temperatura non superior a 25 ° C (pero non na neveira).
Vida útil
2 anos (botella), 3 anos (cartucho).
Non use despois da data de caducidade indicada no paquete.
Insulina Lantus (Glargine): Descubre todo o que necesitas. A continuación atoparás escrito cunha linguaxe clara.Lea cantas unidades necesita introducir e cando, como calcular a dose, como usar a xeringa Lantus Solostar. Comprende canto tempo despois da inxección comeza a actuar este medicamento, que insulina é mellor: Lantus, Levemir ou Tujeo. Dáse numerosas críticas de pacientes con diabetes tipo 2 e 1.
Glargin é unha hormona de longa acción producida pola reputada empresa internacional Sanofi-Aventis. Quizais esta sexa a insulina de acción longa máis popular entre os diabéticos de fala rusa. As súas inxeccións hai que complementalas con métodos de tratamento que permitan manter estable o azucre no sangue 3,9-5,5 mmol / l estable 24 horas ao día, como en persoas saudables. Un sistema que leva diabéticos desde hai máis de 70 anos permite que adultos e nenos con diabetes se protexan de complicacións formidables.
Lea as respostas ás preguntas:
 Long insulin Lantus: un artigo detallado
Long insulin Lantus: un artigo detallado
Teña en conta que a Lantus de insulina estragada parece tan transparente como fresca. Pola aparición da droga, é imposible determinar a súa calidade. Debe non mercar insulina e medicamentos caros das mans, segundo anuncios privados. Recibe medicamentos contra a diabetes de farmacias respectables que seguen as regras de almacenamento.
Instrucións de uso
Ao inxectar a preparación de Lantus, como calquera outro tipo de insulina, cómpre seguir unha dieta.
Opcións de dieta segundo o diagnóstico:
Moitos diabéticos que inxectan insulina glargina consideran imposible evitar ataques de hipoglucemia. De feito, pode manter o azucre normal estable incluso con enfermidades autoinmunes graves. E máis aínda, con diabetes tipo 2 relativamente leve. Non é necesario aumentar artificialmente o nivel de glicosa no sangue para asegurarse de hipoglicemia perigosa. Mira un vídeo que discute este problema. Aprende a equilibrar as doses de nutrición e insulina.
| Embarazo e lactación materna | O máis probable é que Lantus poida usarse con seguridade para baixar o azucre nas mulleres embarazadas. Non se atoparon danos nin a mulleres nin a nenos. Non obstante, hai menos datos sobre este medicamento que sobre a insulina. Pícalle con calma se o médico o nomeou. Intente facelo sen insulina, seguindo a dieta correcta. Lea os artigos "" e "" para máis detalles. |
| Interacción con outros medicamentos | Entre os medicamentos que poden mellorar os efectos da insulina inclúense comprimidos que reducen o azucre, así como inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina, propoxifeno, salicilatos e sulfonamidas. Debilitamos a acción das inxeccións de insulina: danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos, xestagens, derivados da fenotiazina, somatotropina, epinefrina (adrenalina), salbutamol, terbutalina e hormonas tiroideas, inhibidores da protease, olanzapina. Falade co teu médico sobre todos os medicamentos que toma. |

| Sobredose | O azucre no sangue pode diminuír significativamente. Hai risco de conciencia deteriorada, coma, danos cerebrais irreversibles e incluso morte. Para a insulina glargina prolongada, este risco é menor que para as drogas con acción corta e ultrahort. Lea como proporcionarlle ao paciente atención na casa e nunha instalación médica. |
| Formulario de lanzamento | Insulin Lantus véndese en cartuchos de 3 ml de vidro claro e incoloro. Os cartuchos pódense montar en xeringas desbotables SoloStar. Pode atopar este medicamento envasado en frascos de 10 ml. |
| Termos e condicións de almacenamento | Para evitar estragar unha droga valiosa, estúdaos e séguelos atentamente. A vida útil é de 3 anos. Manter fóra do alcance dos nenos. |
| Composición | A sustancia activa é a insulina glargina. Excipientes - metacresol, cloruro de cinc (correspondente a 30 μg de cinc), 85% glicerol, hidróxido sódico e ácido clorhídrico - ata pH 4, auga para a inxección. |

Vexa a continuación para máis información.
Lantus é unha droga de que acción? ¿É longo ou curto?
Lantus é unha insulina de longa acción.Cada inxección deste medicamento reduce o azucre no sangue dentro das 24 horas. Non obstante, unha inxección por día non é suficiente. recomenda encarecidamente a inxección de insulina longa dúas veces ao día, mañá e á noite. El cre que Lantus aumenta o risco de cancro, e é mellor cambiar a Levemir para evitar isto. Vexa o vídeo para máis detalles. Ao mesmo tempo, aprende a almacenar adecuadamente a insulina para que non se deteriore.
Hai quen busca por algunha razón insulina curta chamada Lantus. Tal droga non está á venda e nunca o foi.
Pode inxectar insulina estendida pola noite e pola mañá, así como inxectar un dos seguintes medicamentos antes das comidas: Actrapid, Humalog, Apidra ou NovoRapid. Ademais do anterior, hai varios tipos de insulina de acción rápida que se libera na Federación Rusa e nos países da CEI. Non intente substituír inxeccións de insulina curta ou ultrahort antes das comidas por grandes doses de tempo. Isto levará ao desenvolvemento de complicacións agudas e, eventualmente, crónicas da diabetes.
Lea sobre os tipos de insulina rápida que se poden combinar con Lantus:
Crese que Lantus non ten un pico de acción, pero reduce o azucre uniformemente durante 18-24 horas. Non obstante, moitos diabéticos nas súas críticas sobre os foros afirman que aínda hai un pico, aínda que débil.
A insulina glargina actúa con máis precisión que outros medicamentos de duración media. Non obstante, funciona aínda máis suave e cada unha das súas inxeccións dura ata 42 horas. Se as finanzas o permiten, considere substituír Tresib por un novo medicamento.
Cantas unidades Lantus pinchar e cando? Como calcular a dose?
A dose óptima de insulina longa, así como o calendario das inxeccións, dependen das características do curso da diabetes no paciente. A pregunta que formulaches debe abordarse individualmente. Lea o artigo "". Actúa tal e como está escrito.
Os esquemas terapéuticos universais preparados coa insulina non poden proporcionar azucre normal no sangue, aínda que o paciente sexa diabético. Polo tanto, non recomenda o seu uso e o sitio non escribe sobre eles.
Tratamento da diabetes coa insulina - por onde comezar:
Cal debe ser a dose deste medicamento pola noite?
A dose de Lantus pola noite depende da diferenza de niveis de azucre pola mañá nun estómago baleiro e a noite anterior. Se o nivel de glicosa no sangue durante o estómago baleiro nun diabético normalmente é inferior ao da noite anterior, non necesita inxectar insulina durante a noite. O único motivo para apuñala para a noite é o desexo de espertar con azucre normal á mañá seguinte. Lea os detalles no artigo "Azucre no estómago baleiro pola mañá: como volver á normalidade".
Cando é mellor apuñalar Lantus: á noite ou á mañá? É posible pospoñer unha inxección nocturna pola mañá?
As inxeccións de insulina estendida e de mañá son necesarias para diferentes fins. As preguntas sobre o seu propósito e a selección de dosificación deben abordarse independentemente. Por regra xeral, a maioría das veces hai problemas co índice de azucre pola mañá cun estómago baleiro. Para volver á normalidade, realice unha inxección de insulina prolongada durante a noite.
Se un diabético ten un nivel de glicosa no sangue normal pola mañá cun estómago baleiro, entón non debe inxectar Lantus pola noite.
A inxección matinal de insulina longa está deseñada para manter o azucre normal durante o día nun estómago baleiro. Non pode tentar substituír a inxección dunha gran dose do medicamento Lantus pola mañá a introdución de insulina rápida antes das comidas. Se o azucre adoita saltar despois de comer, debes usar ao mesmo tempo dous tipos de insulina: prolongada e rápida. Para determinar se necesitas inxectar insulina longa pola mañá, terás que morrer de fame un día e seguir a dinámica do nivel de glicosa no sangue.
Non se pode aprazar unha inxección nocturna pola mañá. Se ten elevado azucre pola mañá cun estómago baleiro, non intente extinguilo cunha gran dose de insulina longa. Use isto para corto ou ultrahort preparados. Aumente a súa dose de insulina Lantus á noite seguinte.Para ter azucre normal pola mañá cun estómago baleiro, cómpre cear cedo - 4-5 horas antes de durmir. Se non, as inxeccións de insulina longa durante a noite non axudarán, por moito que se administre a dose.
Podes atopar esquemas de insulina Lantus máis sinxelos noutros sitios que os ensinados polo doutor Bernstein. Oficialmente, recoméndase facer unha inxección diaria.
Non obstante, os sinxelos réximes de insulinoterapia non funcionan ben. Os diabéticos que os usan sofren frecuentes ataques de hipoglucemia e picos de azucre no sangue. Co paso do tempo, desenvolven complicacións crónicas que acurtan a vida ou converten a unha persoa con discapacidade. Para controlar ben a diabetes tipo 1 ou tipo 2, cómpre cambiar a unha dieta baixa en carbohidratos, estuda o artigo sobre o cálculo das doses de insulina longa e faga o que di.
Cal é a dose máxima de insulina Lantus ao día?
Non hai unha dose máxima diaria de insulina Lantus establecida oficialmente. Recoméndase aumentala ata que o azucre no sangue dun diabético sexa máis ou menos normal.
En revistas médicas, describíronse casos de pacientes obesos con diabetes tipo 2 que recibían 100-150 unidades deste medicamento ao día. Non obstante, canto maior sexa a dose diaria, máis problemas provoca a insulina.
O nivel de glicosa salta continuamente, a miúdo hai ataques de hipoglucemia. Para evitar estes problemas, cómpre seguir unha dieta baixa en carbohidratos e inxectar doses baixas de insulina que coincidan con ela.
Debe seleccionarse unha dose adecuada de tarde e mañá de insulina Lantus individualmente. É moi diferente segundo a idade, o peso corporal do paciente e a gravidade da diabetes. Se necesitas inxectar máis de 40 unidades ao día, estás a facer algo mal. O máis probable é que non siga estrictamente unha dieta baixa en carbohidratos. Ou tentando substituír as inxeccións de insulina rápida antes das comidas coa introdución de grandes doses de glargina.
Os pacientes con sobrepeso con diabetes tipo 2 están fortemente animados a facer exercicio. A actividade física aumentará a sensibilidade do teu corpo á insulina. Isto permitirá prescindir de doses moderadas do medicamento. Pregunta que é Qi-running.

Algúns pacientes son máis propensos a tirar ferro no ximnasio que a correr. Tamén axuda.
Que pasa se perda unha inxección?
Terás azucre alto no sangue por falta de insulina no corpo. Máis precisamente, debido á falta de coincidencia do nivel de insulina coa necesidade do corpo para ela. Os niveis elevados de glicosa contribuirán ao desenvolvemento de complicacións de diabetes crónicas.
En casos graves tamén se poden observar complicacións agudas: cetoacidosis diabética ou coma hiperglicémica. Os seus síntomas son prexudicados. Poden ser mortais.
¿Podo inxectar Lantus nocturno e ao mesmo tempo recortar insulina antes de cear?
Oficialmente, pode. Non obstante, se ten problemas de azucre no sangue durante o estómago baleiro, é recomendable inxectar Lantus pola noite o máis tarde posible antes de durmir. Unha insulina rápida antes da cea, terá que ingresar unhas horas antes.
É importante que comprenda o propósito de cada unha das inxeccións enumeradas na pregunta. Tamén cómpre seleccionar correctamente a dosificación de preparados de insulina de acción rápida e prolongada. Lea no artigo "Tipos de insulina" en detalle sobre as drogas de acción corta e ultrahort.
Lantus para a diabetes tipo 2
O Lantus pode ser o medicamento co que comeza o tratamento coa insulina para a diabetes tipo 2. Primeiro de todo, deciden as inxeccións desta insulina pola noite e logo pola mañá. Se o azucre segue crecendo despois de comer, engádese outro fármaco curto ou ultrahort ao réxime de insulinoterapia - Actrapid, Humalog, NovoRapid ou Apidra.




Non obstante, primeiro hai que establecer inxeccións de insulina longa. Pode que poida prescindir da introdución de drogas rápidas antes das comidas. Lea o artigo "Insulina para diabetes tipo 2" para obter máis información.
Din que apareceu algunha nova insulina mellorada en lugar de Lantus. Que é esta droga?
Un novo medicamento mellorado chámase Tresiba (degludec). Cada unha das súas inxeccións ten unha duración de ata 42 horas. Despois de cambiar a esta insulina, faise máis doado manter o azucre normal no estómago baleiro pola mañá. Desafortunadamente, Tresiba aínda custa aproximadamente 3 veces máis caro que Lantus, Levemir e Tujeo. Non obstante, é aconsellable cambiar a ela se as finanzas ofrecen tal oportunidade. Oficialmente, recoméndase administrar esta insulina unha vez ao día. Non obstante, o doutor Bernstein aconsella dividir a dose diaria en dúas inxeccións: tarde e mañá. A pesar de que non se reduce o número de inxeccións, aínda é útil cambiar a insulina Tresib. Porque os niveis de azucre no sangue mellorarán. Faranse máis estables.

Cal insulina é mellor: Lantus ou Tujeo? Cal é a diferenza entre ambos?
Tujeo contén a mesma substancia activa que Lantus: insulina glargina. Non obstante, a concentración de insulina na solución de Tujeo é 3 veces maior - 300 UI / ml. En principio, podes aforrar un pouco se vas a Tujeo. Non obstante, é mellor non facelo. As críticas diabéticas sobre a insulina de Tujeo son principalmente negativas. Nalgúns pacientes, tras cambiar de Lantus a Tujeo, o azucre no sangue salta, noutros, por algún motivo, a nova insulina deixa de funcionar de súpeto. Debido á súa alta concentración, adoita cristalizar e obstruír a agulla da xeringa. Tujeo amigaba amablemente non só nos foros de diabetes en inglés, senón tamén en inglés. Por iso, se é posible, é mellor seguir apuñalando a Lantus sen cambialo. Paga a pena cambiar á nova insulina Tresiba polos motivos descritos anteriormente.

Cal insulina é mellor: Lantus ou Levemir?
Antes da chegada da insulina Treshib, o doutor Bernstein usou Levemir durante moitos anos, non Lantus. Na década dos noventa, apareceron varios artigos indicados, dicindo que Lantus aumenta o risco dalgúns tipos de cancro. O doutor Bernstein tomou os seus argumentos en serio, deixou de inxectar insulina glargina e prescribiuno aos pacientes. A compañía manufactureira comezou a pelexar e nos anos 2000 había decenas de artigos que afirmaban que a droga Lantus está segura. O máis probable, aínda que a insulina glargina aumente o risco dalgúns tipos de cancro, entón moi lixeiramente. Este non debe ser un motivo para ir a Levemire.
Se ingresas Lantus e Levemir nas mesmas doses, a acción da inxección de Levemir rematará un pouco máis rápido. Recoméndase oficialmente inxectar Lantus unha vez ao día, e Levemir - 1 ou 2 veces ao día. Non obstante, na práctica, os dous fármacos necesitan ser inxectados 2 veces ao día, mañá e noite. Non é suficiente unha inxección por día. Conclusión: se Lantus ou Levemir che convén ben, continúa utilizándoo. A transición a Levemir debe facerse só se é absolutamente necesario. Por exemplo, se un dos tipos de insulina causa alerxia ou xa non se entrega de xeito gratuíto. Non obstante, a nova insulina longa Tresiba é outra cuestión. Actúa moito mellor. Paga a pena cambiar se o alto prezo non o impide.
Lantus é probablemente a insulina de acción longa máis popular entre os diabéticos durante moitos anos. O seu principal competidor Levemir ten menos fans. A nova insulina avanzada Tresiba apareceu recentemente. Véndese a un prezo elevado e, polo tanto, non pode captar unha gran cota de mercado, a pesar das súas propiedades melloradas. Ao longo dos moitos anos de uso, acumuláronse moitas críticas sobre a droga Lantus. Están escritas principalmente por pacientes, e ás veces por médicos.
Os pacientes que non seguen unha dieta baixa en carbohidratos e / ou toman o medicamento unha vez ao día, deixan comentarios negativos sobre a insulina Lantus. Os réximes de terapia con insulina simplificada causan inevitablemente picos de azucre no sangue, así como ataques de hipoglucemia.
As inxeccións da droga Lantus 1 vez ao día non teñen punto de saída. Garante os diabéticos mala saúde, malos resultados das probas para a hemoglobina glicada e o desenvolvemento gradual de complicacións crónicas.Os peores resultados están nos que intentan substituír a introdución de insulina rápida antes de inxeccións de grandes doses dun medicamento longo.
 Insulina Lantus: remoción de pacientes con diabetes tipo 2
Insulina Lantus: remoción de pacientes con diabetes tipo 2
Pasar a unha dieta baixa en carbohidratos pode reducir a dosificación de insulina en 2-8 veces. Redúcense as doses de medicamentos de acción longa e rápida. Canto menor sexa a dose de insulina, máis estables son e menor será o risco de reaccións alérxicas. A diabetes tipo 2 ou 1 pode controlarse ben con insulina Lantus, seguindo unha dieta baixa en carbohidratos. Para obter máis información, consulte o artigo "Control da diabetes tipo 1" ou "Tratamento paso a paso para a diabetes tipo 2". Non obstante, os diabéticos que coñecen e tratan os métodos do Dr. Bernstein tradicionalmente usan Levemir, non Lantus. Polo tanto, é difícil atopar críticas sobre este medicamento para persoas que restrinxen carbohidratos na súa dieta e inxectan doses baixas de hormona.
Se non comezou a usar insulina longa, intente Levemir ou Tresiba. Pero se xa está convencido de que Lantus está ben axeitado para ti, continúa acoitelándoo. Cada paciente ten a súa propia diabetes. A experiencia doutra persoa normalmente non se aplica ao 100% á túa situación. Non te limites a unha inxección por día. Calcula con precisión a dosificación segundo o método descrito aquí. Asegúrese de que cambiar a unha dieta baixa en carbohidratos os reduce significativamente. Escribe a túa opinión sobre o consumo da droga Lantus nos comentarios deste artigo.

16 comentarios sobre "Lantus"
Teño 49 anos, peso 79 kg, diabetes tipo 2, moitas complicacións diferentes. Kolya Lantus, así como antes de comer Novorapid. Recentemente, a dor no estómago foi preocupante. Normalmente desaparecen despois de comer. Cal podería ser o motivo? ¿Os preparados de insulina poden ter tales complicacións?
¿Os preparados de insulina poden ter tales complicacións?
Máis ben, esta é unha das complicacións da diabetes que ten pouco control.
Vexa o seu gastroenterólogo.
Ola Teño 53 anos, altura 164 cm, peso 54 kg. Teño diabetes tipo 1, que foi diagnosticada en marzo de 2015. Grazas á dieta baixa en carbohidratos e outros métodos do doutor Bernstein, reduciu a dose de insulina Lantus de 16 a 7, e Apidra de 12 a 2 + 2 + 2 partes por día. Dime, por favor, como podo continuar a continuación? Quixera deixar a insulina. Oín dicir que Lantus é máis difícil de eliminar do corpo e é máis prexudicial que Apidra. ¿Podo deixar insulina rápida antes das comidas?
Quixera deixar a insulina.
Nin soña. Porque ten diabetes autoinmune.
Oín dicir que Lantus é máis difícil de eliminar do corpo e é máis prexudicial que Apidra.
Isto é un disparate. Segue preguntando aos vendedores de sementes no mercado.
Mide o azucre varias veces ao día, segue estrictamente unha dieta. Comprender o que hai que facer en caso de resfriado e outras situacións de emerxencia. Cambia a dosificación de insulina segundo sexa necesario, pero nin sequera soña con renunciar por completo ás inxeccións.
Teño CD1 cun curso hábil, dende pequeno. Insulina basal - Lantus. A hipoglicemia nocturna frecuente leva tempo preocupante: con pesadelos, sudoración e palpitaciones. Tamén azucre imprevisible pola mañá cun estómago baleiro. Podo comer o mesmo alimento durante moitos días seguidos, inxectar a mesma dose de insulina. Neste caso, o azucre na mañá seguinte pode ser de 2,7 a 13,8 mmol / L.
Atopou o seu sitio, interesouse e estudou artigos. Pasou a unha dieta baixa en carbohidratos, dividiu a dose diaria de insulina Lantus en 2 inxeccións. Reducido xa 2,5 veces. Pero o problema da hipoglucemia nocturna e do azucre caótico pola mañá nun estómago baleiro non desapareceu. Podes aconsellar algo? Non podo ir a Levemir ou Tresib, porque estas drogas non dan de balde. Teño medo de que me obriguen a cambiarme a Tujeo, que segundo as críticas é aínda peor que Lantus.
Pasou a unha dieta baixa en carbohidratos, dividiu a dose diaria de insulina Lantus en 2 inxeccións.
Esta é a decisión correcta.
Quizais non se inxecte cunha subcutánea, senón unha inxección intramuscular de insulina debido á técnica de inxección incorrecta.Neste caso, o medicamento absorbe rapidamente, provoca hipoglucemia nocturna e pola mañá o seu efecto cesa demasiado cedo.
Non me veñen á cabeza outros motivos para os teus problemas.
Ola Un fillo de 15 anos foi diagnosticado por primeira vez con diabetes tipo 1 hai 3 semanas e a Lantus asignáronlle 20 unidades. pola noite e Apidra para a comida. ¿É posible fixar Apidra ao mesmo tempo que Lantus ás 21 horas se o azucre aumentou debido a un XE incorrectamente calculado? Grazas!
É posible fixar Apidra ao mesmo tempo que Lantus?
As inxeccións de insulina prolongada e rápida fanse independentemente unhas das outras, para resolver diferentes problemas.
Despois de administrar insulina rápida, o doutor Bernstein recomenda agardar 4-5 horas antes de inxectar a seguinte dose. Non é desexable que dúas doses de potente insulina rápida funcionen simultaneamente no corpo. Isto é aplicable a diabéticos que seguen unha dieta baixa en carbohidratos.
A túa pregunta mostra que aínda non descubriu o uso de insulina. Comeza con este artigo - http://endocrin-patient.com/dozy-insulin-otvety/. Se é moi preguiceiro para afondar no tema, non confíe en bos resultados.
Hai 4 meses, convencín ao meu marido con diabetes tipo 2 para cambiar esta dieta para a empresa comigo. Descansou, pero actuei simultaneamente coa persuasión e o "poder suave". Antes de pasar a unha dieta baixa en carbohidratos, a súa dose diaria de insulina Lantus era de 43 unidades. Tamén intentou limitar a nutrición e tomou comprimidos de Glucofage 500 mg 2 veces ao día. A pesar de todo isto, os síntomas da neuropatía comezaron a molestalo. Queixouse especialmente de dor nas pernas. O azucre no sangue era normalmente de 8-9. Obviamente, cada mes empeoraba. Despois de 10 días de dieta baixa en carbohidratos, dixemos adeus á insulina. Non hai necesidade de picalo, se o azucre aínda mantén 5,3-6,3 mmol / l. As dores nas pernas foron incluso máis rápidas do prometido neste sitio.
Hai 4 meses, convencín ao meu marido con diabetes tipo 2 para cambiar esta dieta para a empresa comigo. Descansou, pero actuei simultaneamente coa persuasión e o "poder suave".
Non todos os diabéticos teñen a sorte de ter unha muller tan intelixente e devota.
O azucre no sangue era normalmente de 8-9. Obviamente, cada mes empeoraba.
Un nivel de glicosa entre 8 e 9 é 1,5-2 veces superior ao das persoas sanas. Non en balde, o paciente estaba empeorando e desenvolvía complicacións de diabetes.
Despois de 10 días de dieta baixa en carbohidratos, dixemos adeus á insulina.
Non todos os diabéticos teñen unha enfermidade tan leve. As doses de insulina redúcense significativamente, pero non prometo a ninguén de antemán que se poida saltar completamente das inxeccións. Non o fagas a costa de aumentar o azucre no sangue.
Non hai necesidade de picalo, se o azucre aínda mantén 5,3-6,3 mmol / l.
Non tirar insulina nin escondela demasiado. Pode que necesite retomar temporalmente as inxeccións durante un arrefriado ou outra infección.
Ola O meu nome é Tatyana, idade 35 anos, altura 165 cm, peso 67 kg, diabetes tipo 1. Historial de tratamento deficiente, última hemoglobina glicada 16,1%. A dieta para min é peor que a disparar: dificilmente podo afrontar psicolóxica e fisicamente, os azucres "estrañan" comigo e reaccionan á insulina como me gusta.
A hipoglicemia é moi rara. Principalmente o azucre é de 11-24 mmol / L. Creo que o punto son as inxeccións e as doses. En xeral, paréceme moito 40 unidades de extensión e 50 unidades de curta ao día. O problema é que a miña insulina está cambiando constantemente. Moitas veces son Protafan, Humalog, agora Lantus e Actrapid. Este par, por certo, me convén mellor, a xulgar polo azucre.
Que estou facendo agora:
1) Trasladouse a unha dieta máis estrita en termos de hidratos de carbono. Non penso só, senón que abandonou completamente unha serie de produtos.
Só teño medo de ter unha dieta baixa en carbohidratos cos meus tiróns.
2) Rexeitou a insulina ultrahorte a favor do actrapida.
3) Reducido o número total de XE a 15 por día, comezou a comer ao mesmo tempo porcións iguais. O obxectivo é tratar as doses e reducir a SC polo menos a 8-10 mmol / L.
Decidín dividir a dose de Lantus.Agora agarimo 38 unidades pola noite ás 22-00. A que hora é óptimo para acoitelar a mañá e que proporción? Supoño que necesitas 25 unidades pola noite ás 22-00 e 12 unidades pola mañá ás 8-00 ou non?
Teño 5 horas entre as comidas. ¿Son necesarios os lanches? Lin que con insulina Humalog é bo derrubar un SK alto. Pero non entendo como entón picalo? Xunto con actrapid, ou que?
Parece que os produtos sen hidratos de carbono non deben aumentar o SC. ¿Poden afogar a eterna sensación de fame?
a última hemoglobina glicada é do 16,1%. As dietas son peores para min que a execución
É estraño que aínda estea vivo. Se eu fose ti, resolvería problemas coa herdanza da propiedade.
Insulina ultrahort rechazada a favor de actrapida.
Isto non ten sentido sen cambiar á estrita dieta baixa en carbohidratos descrita aquí - http://endocrin-patient.com/dieta-pri-saharnom-diabete/
Decidín dividir a dose de Lantus. A que hora é óptimo para acoitelar a mañá e que proporción?
Isto é todo individual, consulte http://endocrin-patient.com/dlinny-insulin/. Sen pasar a unha dieta estrita, estas manipulacións pouco servirán.
Lin que con insulina Humalog é bo derrubar un SK alto. Pero non entendo como entón picalo? Xunto con actrapid, ou que?
Cálculo de doses rápidas de insulina para os alimentos, así como para a queimada de alto nivel de azucre - http://endocrin-patient.com/raschet-insulin-eda/
Parece que os produtos sen hidratos de carbono non deben aumentar o SC. ¿Poden afogar a eterna sensación de fame?
Eu descubrín a dieta. A dose houbo que aumentar a insulina curta e prolongada, unha emboscada é sinxela. Axuda a entender que pasa co azucre da mañá? Que facer con iso? A última comida ás 18.00, puxen a Actrapid na comida. Despois ás 22h inxecto insulina estendida. Ao mesmo tempo, medo o azucre: un indicador de ata 7, non hai hipo nocturno. As medicións de glicosa en diferentes horas da noite non revelaron ningún aumento nin diminución. Oscilacións non superior a 1,5 mmol / l. Pola mañá, inxecto insulina e comprobe o azucre ás 7.00 - sempre está por riba das 10. Intentei engadir un estendido pola noite - hipoglicemia nocturna. Intentei transferir a dose da tarde a máis tarde - comezan os problemas con azucres nocturnos. Descubriuse que o nivel de glicosa aumenta drasticamente na rexión das 5 da mañá. Como solucionar este problema?
Descubriuse que o nivel de glicosa aumenta drasticamente na rexión das 5 da mañá. Como solucionar este problema?
Na súa situación, só hai dúas opcións, ambas teñen dificultades propias:
1. Cambie de Lantus a insulina Tresiba, aínda que teña que mercala co seu propio diñeiro. Tresiba é bo porque mantén un disparo nocturno ata a mañá.
2. Levántate nun despertador a media noite para administrar unha dose extra de insulina. Algúns pacientes inxectan 1-2 unidades dun medicamento rápido, outras - unha prolongada.
Ola Agora apuño Lantus unha vez ao día, pola noite, pero entendo que é hora de cambiar dúas veces. A dose aumentou de 10 a 24 unidades, pero aínda non funciona ben. Pola mañá e pola mañá ocorre a miúdo hipoglucemia. E, ata onte á noite, a acción da inxección de onte non se esgota. Cantas unidades para poñer de noite, e canto pola mañá?
Agora apuño Lantus unha vez ao día, pola noite, pero entendo que é hora de cambiar dúas veces.
Cantas unidades para poñer de noite, e canto pola mañá?
Non hai resposta exacta a esta pregunta.
Comezaría cun 50% pola noite e a mesma cantidade pola mañá e logo probaría diferentes opcións, cada unha durante 3 días. Un día non basta para sacar conclusións.
Recórdovos que necesitas picar pola noite o máis tarde posible antes de ir para a cama. Pola mañá - en canto esperte. Hai amantes da dose diaria tamén dividida en dúas porcións: pola mañá e pola tarde.
Farmacodinámica
A insulina glulinina é un análogo da insulina humana obtida por recombinación das bacterias do ADN da especie Escherichia coli (Cepas K12).
A insulina en glulina está deseñada como un análogo da insulina humana, caracterizada por unha baixa solubilidade nun ambiente neutral. Como parte da preparación Lantus ® SoloStar ®, é completamente soluble, o que está asegurado pola reacción ácida da solución de inxección (pH 4). Despois da introdución na graxa subcutánea, a reacción ácida da solución neutralízase, o que conduce á formación de microprecipita, a partir da cal se liberan constantemente pequenas cantidades de insulina glargina, proporcionando un perfil previsible, liso (sen picos) da curva concentración-tempo, así como a acción prolongada da droga.
A insulina glargina metabolízase en dous metabolitos activos M1 e M2 (ver "Farmacocinética").
Comunicación cos receptores de insulina: a cinética da unión a receptores específicos de insulina na insulina glargina e os seus metabolitos - M1 e M2 - é moi próxima á da insulina humana e, polo tanto, a insulina glargina é capaz de levar a cabo un efecto biolóxico similar ao da insulina endóxena.
A acción máis importante da insulina e os seus análogos, incluída e insulina glargina, é a regulación do metabolismo da glicosa. A insulina e os seus análogos reducen a concentración de glicosa no sangue, estimulando a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo) e inhibindo a formación de glicosa no fígado.
A insulina inhibe a lipólise nos adipocitos e inhibe a proteólise, aumentando a síntese de proteínas.
A acción prolongada da insulina glargina está directamente relacionada coa taxa reducida da súa absorción, o que permite que a droga se use unha vez ao día. Despois da administración de sc, o inicio da súa acción prodúcese de media despois dunha hora.A duración media da acción é de 24 horas, o máximo é de 29 horas.A duración da acción da insulina e os seus análogos, como a insulina glargina, pode variar significativamente entre diferentes individuos ou un. mesma persoa.
Mostrouse a eficacia de Lantus ® SoloStar ® en nenos maiores de 2 anos con diabetes mellitus tipo 1. Ademais, en nenos con idades comprendidas entre os 2-6 anos, a incidencia de hipoglucemia con manifestacións clínicas co uso de insulina glargina foi menor durante o día e e pola noite en comparación co uso de insulina-isófano (respectivamente, unha media de 25,5 episodios fronte a 33 episodios nun paciente durante un ano). Durante un seguimento de cinco anos de pacientes con diabetes mellitus tipo 2, non houbo diferenzas significativas na progresión da retinopatía diabética con insulina glargina en comparación coa insulina isófana.
Relación cos receptores do factor de crecemento tipo insulina 1 (IGF-1): a afinidade da insulina glargina para o receptor IGF-1 é aproximadamente 5-8 veces maior que a da insulina humana (pero aproximadamente 70-80 veces inferior á do IGF-1), ao mesmo tempo, en comparación coa insulina humana, os metabolitos de insulina da glargina M1 e M2 teñen unha afinidade lixeiramente menor para o receptor de IGF-1.
A concentración terapéutica total de insulina (insulina glargina e os seus metabolitos), determinada en pacientes con diabetes tipo 1, foi significativamente menor que a concentración necesaria para a unión do máximo máximo aos receptores IGF-1 e a posterior activación da vía prolóxica mitogénica desencadeada a través de receptores IGF-1. As concentracións fisiolóxicas do IGF-1 endóxeno poden activar a vía proliferativa mitogénica. Non obstante, as concentracións terapéuticas de insulina determinadas durante a terapia con insulina, incluído o tratamento con Lantus ® SoloStar ®, son significativamente inferiores ás concentracións farmacolóxicas necesarias para activar a vía proliferativa mitogénica.
Investigación ORIXE (redución do resultado con intervención inicial da glargina) foi internacional, multicéntrico, aleatorio, realizado en 12.537 pacientes con alto risco de desenvolver enfermidades cardiovasculares e alteración da glucosa en xaxún (IHF), tolerancia á glucosa deteriorada (NTG) ou diabetes mellitus precoz tipo 2. Os participantes no estudo foron aleatorizados a grupos (1 : 1): un grupo de pacientes que recibían insulina glargina (n = 6264), que foi titulado para lograr unha concentración de glicosa no sangue en xaxún (GKN) ≤5,3 mmol, e un grupo de pacientes que recibiron tratamento estándar (n = 6273). O primeiro punto final do estudo foi o tempo antes do desenvolvemento da morte cardiovascular, o primeiro desenvolvemento de infarto de miocardio non fatal ou accidente vascular cerebral non fatal, e o segundo punto final foi o momento antes da primeira complicación de calquera das anteriores ou antes do procedemento de revascularización (arterias coronarias, carótidas ou periféricas) , ou antes da hospitalización para o desenvolvemento de insuficiencia cardíaca.
Os extremos menores foron a mortalidade por calquera motivo e unha medida combinada de resultados microvasculares. Investigación ORIXE demostrou que o tratamento con insulina glargina en comparación coa terapia hipoglucémica estándar non alterou o risco de desenvolver complicacións cardiovasculares ou mortalidade cardiovascular, non houbo diferenzas nas taxas de ningún compoñente que constitúe os puntos finais, a mortalidade por todas as causas e o indicador combinado dos resultados microvasculares.
No inicio do estudo, a mediana dos valores de HbA1c foi do 6,4%. Os valores medianos de HbA1c durante o tratamento situáronse no 5,9-6,4% no grupo de insulina glargina e do 6,2-6,6% no grupo de tratamento estándar durante todo o período de observación. No grupo de pacientes que recibiron insulina glargina, a incidencia de hipoglucemia grave foi de 1,05 episodios por cada 100 anos pacientes de terapia, e no grupo de pacientes que recibiron hipoglucemia estándar, de 0,3 episodios por cada 100 anos pacientes de terapia. A incidencia de hipoglucemia leve foi de 7,71 episodios por cada 100 anos de paciente de terapia no grupo de pacientes que recibían insulina glargina e de 2,44 episodios por cada 100 anos de terapia de paciente no grupo de pacientes que recibían hipoglucemia estándar. Nun estudo de 6 anos, non se observaron 42 casos de hipoglucemia no 42% dos pacientes do grupo insulina glargina.
A mediana do peso corporal en comparación co resultado na última visita de tratamento foi de 2,2 kg maior no grupo de insulina glargina que no grupo de tratamento estándar.
Farmacocinética
Un estudo comparativo das concentracións plasmáticas de insulina glargina e insulina-isofan en persoas saudables e pacientes con diabetes mellitus despois da administración de fármacos sc revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima na insulina glargina en comparación coa insulina-isofan. Cunha única administración diaria do medicamento Lantus ® SoloStar ® C ss insulina glargina faise no sangue despois dos 2-4 días coa administración diaria.
Co gallo de / na introdución de T 1/2 a insulina glargina e a insulina humana foron comparables. Cando se inxectou insulina glargina no abdome, no ombreiro ou na coxa, non se atoparon diferenzas significativas nas concentracións séricas de insulina. En comparación coa insulina humana de acción media, a insulina glargina caracterízase por unha menor variabilidade no perfil farmacocinético tanto no mesmo paciente como en diferentes pacientes. Nunha persoa con graxa subcutánea, a insulina glargina é separada parcialmente do extremo carboxilo (extremo C) da cadea β (cadea beta) coa formación de dous metabolitos activos M1 (21 A G1y-insulina) e M2 (21 A G1y-des- 30 B-Thr-insulina). Circula principalmente no metabolito M1 do plasma sanguíneo. A exposición sistémica do metabolito M1 aumenta aumentando a dose.
Unha comparación dos datos de farmacocinética e farmacodinámica demostrou que o efecto do medicamento débese principalmente á exposición sistémica do metabolito M1. Na gran maioría dos pacientes non se puido detectar insulina glargina e metabolito M2 na circulación sistémica. Nos casos en que aínda era posible detectar insulina glargina e metabolito M2 no sangue, as súas concentracións non dependían da dose administrada de Lantus ® SoloStar ®.
Grupos especiais de pacientes
Idade e xénero. Non se dispón de información sobre o efecto da idade e xénero na farmacocinética da insulina glargina. Non obstante, estes factores non causaron diferenzas na seguridade e eficacia da droga.
Fumar Nos ensaios clínicos, a análise de subgrupos non revelou diferenzas na seguridade e eficacia da insulina glargina para este grupo de pacientes en comparación coa poboación xeral.
Obesidade Os pacientes obesos non mostraron diferenzas na seguridade e eficacia da insulina glargina e da insulina-isófano en comparación con pacientes con peso corporal normal.
Nenos. En nenos con diabetes mellitus tipo 1 de 2 a 6 anos, as concentracións de insulina glargina e os seus principais metabolitos M1 e M2 no plasma sanguíneo antes da seguinte dose foron similares ás dos adultos, o que indica a ausencia de acumulación de insulina glargina e os seus metabolitos. uso continuo de insulina glargina en nenos.
Embarazo e lactación
Os pacientes deben informar ao seu médico sobre un embarazo actual ou previsto.
Non se realizaron ensaios clínicos aleatorios controlados sobre o uso de insulina glargina en mulleres embarazadas.
Un gran número de observacións (máis de 1000 resultados do embarazo en seguimento retrospectivo e prospectivo) co uso post-comercialización de insulina glargine demostrou que non tiña efectos específicos sobre o curso e o resultado do embarazo nin sobre a condición do feto, nin sobre a saúde do recentemente nado.
Ademais, para avaliar a seguridade da insulina glargina e o uso de insulina-isófano en mulleres embarazadas con diabetes mellitus anterior ou xestacional, levouse a cabo unha metaanálise de oito ensaios clínicos observacionais, incluíndo mulleres que usaron insulina glargina durante o embarazo (n = 331) e isophane insulina (n = 371). Esta metaanálise non revelou diferenzas significativas respecto á seguridade materna ou do recentemente nado ao usar insulina glargina e insulina-isófano durante o embarazo.
En estudos realizados en animais, non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
Para pacientes con diabetes mellitus preexistente ou xestacional, é importante manter unha adecuada regulación dos procesos metabólicos durante todo o embarazo para evitar que se produzan resultados indesexables asociados á hiperglucemia.
O medicamento Lantus ® SoloStar ® pode usarse durante o embarazo por razóns clínicas.
A necesidade de insulina pode diminuír no primeiro trimestre do embarazo e, en xeral, aumentar durante o segundo e terceiro trimestre.
Inmediatamente despois do parto, a necesidade de insulina diminúe rapidamente (o risco de hipoglucemia aumenta). Nestas condicións, é fundamental un coidado control da concentración de glicosa no sangue.
Os pacientes durante a lactación poden ter que axustar o réxime de dosificación de insulina e dieta.
Acción farmacolóxica
Farmacodinámica
A insulina glulinina é un análogo da insulina humana obtida por recombinación das bacterias do ADN da especie Escherichia coli (Cepas K12).
A insulina en glulina está deseñada como un análogo da insulina humana, caracterizada por unha baixa solubilidade nun ambiente neutral. Como parte da preparación Lantus ® SoloStar ®, é completamente soluble, o que está asegurado pola reacción ácida da solución de inxección (pH 4). Despois da introdución na graxa subcutánea, a reacción ácida da solución neutralízase, o que conduce á formación de microprecipita, a partir da cal se liberan constantemente pequenas cantidades de insulina glargina, proporcionando un perfil previsible, liso (sen picos) da curva concentración-tempo, así como a acción prolongada da droga.
A insulina glargina metabolízase en dous metabolitos activos M1 e M2 (ver "Farmacocinética").
Comunicación cos receptores de insulina: a cinética da unión a receptores específicos de insulina na insulina glargina e os seus metabolitos - M1 e M2 - é moi próxima á da insulina humana e, polo tanto, a insulina glargina é capaz de levar a cabo un efecto biolóxico similar ao da insulina endóxena.
A acción máis importante da insulina e os seus análogos, incluída e insulina glargina, é a regulación do metabolismo da glicosa.A insulina e os seus análogos reducen a concentración de glicosa no sangue, estimulando a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo) e inhibindo a formación de glicosa no fígado.
A insulina inhibe a lipólise nos adipocitos e inhibe a proteólise, aumentando a síntese de proteínas.
A acción prolongada da insulina glargina está directamente relacionada coa taxa reducida da súa absorción, o que permite que a droga se use unha vez ao día. Despois da administración de sc, o inicio da súa acción prodúcese de media despois dunha hora.A duración media da acción é de 24 horas, o máximo é de 29 horas.A duración da acción da insulina e os seus análogos, como a insulina glargina, pode variar significativamente entre diferentes individuos ou un. mesma persoa.
Mostrouse a eficacia de Lantus ® SoloStar ® en nenos maiores de 2 anos con diabetes mellitus tipo 1. Ademais, en nenos con idades comprendidas entre os 2-6 anos, a incidencia de hipoglucemia con manifestacións clínicas co uso de insulina glargina foi menor durante o día e e pola noite en comparación co uso de insulina-isófano (respectivamente, unha media de 25,5 episodios fronte a 33 episodios nun paciente durante un ano). Durante un seguimento de cinco anos de pacientes con diabetes mellitus tipo 2, non houbo diferenzas significativas na progresión da retinopatía diabética con insulina glargina en comparación coa insulina isófana.
Relación cos receptores do factor de crecemento tipo insulina 1 (IGF-1): a afinidade da insulina glargina para o receptor IGF-1 é aproximadamente 5-8 veces maior que a da insulina humana (pero aproximadamente 70-80 veces inferior á do IGF-1), ao mesmo tempo, en comparación coa insulina humana, os metabolitos de insulina da glargina M1 e M2 teñen unha afinidade lixeiramente menor para o receptor de IGF-1.
A concentración terapéutica total de insulina (insulina glargina e os seus metabolitos), determinada en pacientes con diabetes tipo 1, foi significativamente menor que a concentración necesaria para a unión do máximo máximo aos receptores IGF-1 e a posterior activación da vía prolóxica mitogénica desencadeada a través de receptores IGF-1. As concentracións fisiolóxicas do IGF-1 endóxeno poden activar a vía proliferativa mitogénica. Non obstante, as concentracións terapéuticas de insulina determinadas durante a terapia con insulina, incluído o tratamento con Lantus ® SoloStar ®, son significativamente inferiores ás concentracións farmacolóxicas necesarias para activar a vía proliferativa mitogénica.
Investigación ORIXE (redución do resultado con intervención inicial da glargina) foi internacional, multicéntrico, aleatorio, realizado en 12.537 pacientes con alto risco de desenvolver enfermidades cardiovasculares e alteración da glucosa en xaxún (IHF), tolerancia á glucosa deteriorada (NTG) ou diabetes mellitus precoz tipo 2. Os participantes no estudo foron aleatorizados a grupos (1 : 1): un grupo de pacientes que recibían insulina glargina (n = 6264), que foi titulado para lograr unha concentración de glicosa no sangue en xaxún (GKN) ≤5,3 mmol, e un grupo de pacientes que recibiron tratamento estándar (n = 6273). O primeiro punto final do estudo foi o tempo antes do desenvolvemento da morte cardiovascular, o primeiro desenvolvemento de infarto de miocardio non fatal ou accidente vascular cerebral non fatal, e o segundo punto final foi o momento antes da primeira complicación de calquera das anteriores ou antes do procedemento de revascularización (arterias coronarias, carótidas ou periféricas) , ou antes da hospitalización para o desenvolvemento de insuficiencia cardíaca.
Os extremos menores foron a mortalidade por calquera motivo e unha medida combinada de resultados microvasculares. Investigación ORIXE demostrou que o tratamento con insulina glargina en comparación coa terapia hipoglucémica estándar non alterou o risco de desenvolver complicacións cardiovasculares ou mortalidade cardiovascular, non houbo diferenzas nas taxas de ningún compoñente que constitúe os puntos finais, a mortalidade por todas as causas e o indicador combinado dos resultados microvasculares.
No inicio do estudo, a mediana dos valores de HbA1c foi do 6,4%.Os valores medianos de HbA1c durante o tratamento situáronse no 5,9-6,4% no grupo de insulina glargina e do 6,2-6,6% no grupo de tratamento estándar durante todo o período de observación. No grupo de pacientes que recibiron insulina glargina, a incidencia de hipoglucemia grave foi de 1,05 episodios por cada 100 anos pacientes de terapia, e no grupo de pacientes que recibiron hipoglucemia estándar, de 0,3 episodios por cada 100 anos pacientes de terapia. A incidencia de hipoglucemia leve foi de 7,71 episodios por cada 100 anos de paciente de terapia no grupo de pacientes que recibían insulina glargina e de 2,44 episodios por cada 100 anos de terapia de paciente no grupo de pacientes que recibían hipoglucemia estándar. Nun estudo de 6 anos, non se observaron 42 casos de hipoglucemia no 42% dos pacientes do grupo insulina glargina.
A mediana do peso corporal en comparación co resultado na última visita de tratamento foi de 2,2 kg maior no grupo de insulina glargina que no grupo de tratamento estándar.
Farmacocinética
Un estudo comparativo das concentracións plasmáticas de insulina glargina e insulina-isofan en persoas saudables e pacientes con diabetes mellitus despois da administración de fármacos sc revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima na insulina glargina en comparación coa insulina-isofan. Cunha única administración diaria do medicamento Lantus ® SoloStar ® C ss insulina glargina faise no sangue despois dos 2-4 días coa administración diaria.
Co gallo de / na introdución de T 1/2 a insulina glargina e a insulina humana foron comparables. Cando se inxectou insulina glargina no abdome, no ombreiro ou na coxa, non se atoparon diferenzas significativas nas concentracións séricas de insulina. En comparación coa insulina humana de acción media, a insulina glargina caracterízase por unha menor variabilidade no perfil farmacocinético tanto no mesmo paciente como en diferentes pacientes. Nunha persoa con graxa subcutánea, a insulina glargina é separada parcialmente do extremo carboxilo (extremo C) da cadea β (cadea beta) coa formación de dous metabolitos activos M1 (21 A G1y-insulina) e M2 (21 A G1y-des- 30 B-Thr-insulina). Circula principalmente no metabolito M1 do plasma sanguíneo. A exposición sistémica do metabolito M1 aumenta aumentando a dose.
Unha comparación dos datos de farmacocinética e farmacodinámica demostrou que o efecto do medicamento débese principalmente á exposición sistémica do metabolito M1. Na gran maioría dos pacientes non se puido detectar insulina glargina e metabolito M2 na circulación sistémica. Nos casos en que aínda era posible detectar insulina glargina e metabolito M2 no sangue, as súas concentracións non dependían da dose administrada de Lantus ® SoloStar ®.
Grupos especiais de pacientes
Idade e xénero. Non se dispón de información sobre o efecto da idade e xénero na farmacocinética da insulina glargina. Non obstante, estes factores non causaron diferenzas na seguridade e eficacia da droga.
Fumar Nos ensaios clínicos, a análise de subgrupos non revelou diferenzas na seguridade e eficacia da insulina glargina para este grupo de pacientes en comparación coa poboación xeral.
Obesidade Os pacientes obesos non mostraron diferenzas na seguridade e eficacia da insulina glargina e da insulina-isófano en comparación con pacientes con peso corporal normal.
Nenos. En nenos con diabetes mellitus tipo 1 de 2 a 6 anos, as concentracións de insulina glargina e os seus principais metabolitos M1 e M2 no plasma sanguíneo antes da seguinte dose foron similares ás dos adultos, o que indica a ausencia de acumulación de insulina glargina e os seus metabolitos. uso continuo de insulina glargina en nenos.
Indicacións da droga Lantus ® SoloStar ®
A diabetes mellitus que require tratamento con insulina en adultos, adolescentes e nenos maiores de 2 anos.
Contraindicacións
hipersensibilidade á insulina glargina ou a calquera dos compoñentes auxiliares do medicamento,
idade dos nenos ata 2 anos (falta de datos clínicos sobre o uso).
Con coidado: mulleres embarazadas (posibilidade de cambiar a necesidade de insulina durante o embarazo e despois do parto).
Embarazo e lactación
Os pacientes deben informar ao seu médico sobre un embarazo actual ou previsto.
Non se realizaron ensaios clínicos aleatorios controlados sobre o uso de insulina glargina en mulleres embarazadas.
Un gran número de observacións (máis de 1000 resultados do embarazo en seguimento retrospectivo e prospectivo) co uso post-comercialización de insulina glargine demostrou que non tiña efectos específicos sobre o curso e o resultado do embarazo nin sobre a condición do feto, nin sobre a saúde do recentemente nado.
Ademais, para avaliar a seguridade da insulina glargina e o uso de insulina-isófano en mulleres embarazadas con diabetes mellitus anterior ou xestacional, levouse a cabo unha metaanálise de oito ensaios clínicos observacionais, incluíndo mulleres que usaron insulina glargina durante o embarazo (n = 331) e isophane insulina (n = 371). Esta metaanálise non revelou diferenzas significativas respecto á seguridade materna ou do recentemente nado ao usar insulina glargina e insulina-isófano durante o embarazo.
En estudos realizados en animais, non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
Para pacientes con diabetes mellitus preexistente ou xestacional, é importante manter unha adecuada regulación dos procesos metabólicos durante todo o embarazo para evitar que se produzan resultados indesexables asociados á hiperglucemia.
O medicamento Lantus ® SoloStar ® pode usarse durante o embarazo por razóns clínicas.
A necesidade de insulina pode diminuír no primeiro trimestre do embarazo e, en xeral, aumentar durante o segundo e terceiro trimestre.
Inmediatamente despois do parto, a necesidade de insulina diminúe rapidamente (o risco de hipoglucemia aumenta). Nestas condicións, é fundamental un coidado control da concentración de glicosa no sangue.
Os pacientes durante a lactación poden ter que axustar o réxime de dosificación de insulina e dieta.
Efectos secundarios
Os seguintes efectos indesexables danse nos sistemas de órganos de acordo coas seguintes gradacións da frecuencia de aparición (de acordo coa clasificación do Dicionario médico para actividades reguladoras MedDRA ): moi a miúdo - ≥10%, a miúdo - ≥1- (xenéricos, sinónimos)
Rp: Lantus 100 ME / ml - 10 ml
D.t.d: nº 5 en amp.
S: SC, a dose é prescrita polo endocrinólogo.


Acción farmacolóxica
Lantus é unha preparación de insulina hipoglucémica. Lantus contén insulina glargine - un análogo da insulina humana, que ten baixa solubilidade nun ambiente neutral. A insulina glargina en solución Lantus disólvese completamente debido ao medio ácido, con todo, cando se introduce no tecido subcutáneo, o ácido neutralízase e fórmase microprecipitat, do que se libera unha pequena cantidade de insulina glargina. Así, conséguese un perfil suave da dependencia concentración-tempo da insulina no plasma sen picos e caídas afiadas. Ademais, a formación de microprecipito proporciona unha acción prolongada do medicamento Lantus. A afinidade do compoñente activo do medicamento Lantus aos receptores de insulina é similar á da insulina humana.
A unión ao receptor IGF-1 da insulina glargina é 5-8 veces maior que a da insulina humana e os seus metabolitos son lixeiramente inferiores á insulina humana.A concentración terapéutica total de insulina (o compoñente activo e os seus metabolitos), determinada en pacientes con diabetes mellitus tipo 1, foi significativamente inferior á requirida para a unión do máximo máximo aos receptores IGF-1 e a posterior activación do mecanismo mitogénico-proliferativo desencadeado por este receptor. O IGF-1 endóxeno normalmente pode activar o mecanismo proliferativo mitóxeno, pero as concentracións terapéuticas de insulina utilizadas na terapia con insulina son significativamente inferiores ás concentracións farmacolóxicas necesarias para activar o mecanismo mediado por IGF-1.
A función principal da insulina, incluída a insulina glargina, é a regulación do metabolismo dos carbohidratos (metabolismo da glicosa). Neste caso, o medicamento Lantus reduce a glicosa no plasma (debido ao aumento do consumo de glicosa por tecidos periféricos: tecido adiposo e muscular) e tamén inhibe a formación de glicosa no fígado. A insulina inhibe o proceso de lipólise en adipocitos e proteólise, ao mesmo tempo que activa o proceso de síntese de proteínas. Os estudos clínicos e farmacolóxicos demostraron a equivalencia das mesmas doses de insulina humana e insulina glargina despois da administración intravenosa. A natureza da acción da insulina glargina ao longo do tempo, como a outra insulina, está influenciada pola actividade física e outros factores. A absorción lenta despois da administración subcutánea permite o uso do medicamento Lantus unha vez ao día. Considerable variabilidade interindividual significativa na natureza da acción da insulina ao longo do tempo. Os estudos non revelaron diferenzas significativas na dinámica da retinopatía diabética con insulina glargina e insulina NPH. En nenos e adolescentes con uso do medicamento Lantus, o desenvolvemento da hipoglucemia nocturna foi menos observado (en comparación co grupo que recibe insulina NPH).
A insulina glargina absorbe lentamente e non crea un pico de actividade despois da inxección subcutánea (en comparación coa insulina NPH). Coa introdución de insulina glargina unha vez ao día, conséguense concentracións de equilibrio no 2º-4º día da terapia. Con administración intravenosa, a vida media da insulina glargina correspondía á da insulina humana.
A insulina glargina metabolízase para formar dous derivados activos (M1 e M2). O efecto da inxección subcutánea do medicamento Lantus está asociado principalmente á exposición á M1, mentres que na maioría dos participantes no estudo non se detectaron insulina glargina e M2. Non hai diferenzas entre a eficacia do fármaco Lantus en distintos grupos de pacientes; no curso de estudos en subgrupos formados por idade e xénero, non houbo diferenzas coa poboación principal en termos de eficacia e seguridade. En nenos e adolescentes non se realizaron estudos farmacocinéticos.
Formulario de lanzamento
Solución de inxección de Lantus de 3 ml nun cartucho, 5 cartuchos colócanse nun paquete de ampolla, 1 bolsa nunha bolsa de cartón.
A información da páxina que está a ver créase con fins informativos só e non propaga a auto-medicación. O recurso está destinado a familiarizar aos profesionais sanitarios con información adicional sobre certos medicamentos, aumentando así o seu nivel de profesionalidade. O uso do medicamento "" sen falla prevé a consulta cun especialista, así como as súas recomendacións sobre o método de uso e dosificación do medicamento elixido.