Fetopatía diabética no feto e nos lactantes
A fetopatía diabética é unha patoloxía que se produce no feto debido á presenza de diabetes na nai expectante. A enfermidade caracterízase por alterar as funcións renais e vasculares. Tamén se observan danos no páncreas. O seguimento minucioso do estado da muller e o uso oportuno dos medicamentos necesarios axuda a evitar este tipo de problemas.
A esencia da enfermidade
A fetopatía diabética fetal desenvólvese se a nai expectante ten diabetes mellitus, caracterizada por un aumento constante do volume de azucre. Para esta anomalía son características as disfuncións dos órganos internos do bebé. Na maioría das veces sofren vasos sanguíneos, riles e páncreas. Se a embriofetopatía diabética foi diagnosticada durante o embarazo, isto é unha indicación para a cesárea.

Un resultado favorable está influído por varios factores:
- Tipo de diabetes
- A presenza de complicacións da patoloxía,
- Tácticas de tratamento
- Características do embarazo
- Indemnización da diabetes por etapa.
O principal factor na aparición da patoloxía é a presenza de diabetes ou un estado prediabético na nai expectante. En presenza de prediabetes, obsérvase unha diminución da secreción de insulina ou unha violación do automatismo da síntese desta sustancia.
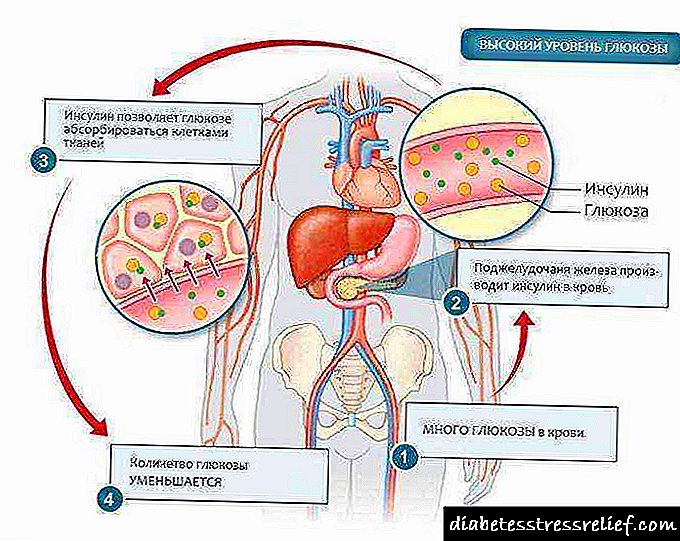
 A fetopatía aparece do seguinte xeito: unha cantidade excesiva de azucre entra no feto a través da barreira placentaria. Neste caso, o páncreas do neno produce un maior volume de insulina. Baixo a influencia desta hormona, unha cantidade excesiva de azucre transfórmase en graxa.
A fetopatía aparece do seguinte xeito: unha cantidade excesiva de azucre entra no feto a través da barreira placentaria. Neste caso, o páncreas do neno produce un maior volume de insulina. Baixo a influencia desta hormona, unha cantidade excesiva de azucre transfórmase en graxa.
Isto provoca un crecemento acelerado do feto. Como resultado, aparecen depósitos excesivos de graxa.
A fetopatía fetal desenvólvese ás veces durante a diabetes gestacional das mulleres embarazadas. Nesta situación, o páncreas non é capaz de producir un maior volume de insulina, dadas as necesidades do feto. Como resultado, unha muller ten un aumento dos niveis de azucre. A maioría das veces, esta desviación ocorre nas etapas posteriores.
Cadro clínico
A fetopatía diabética de recentemente nados ten manifestacións características. Esta violación vai acompañada de cambios na aparencia do neno. Para os nenos con tal diagnóstico, son característicos os seguintes síntomas:

- Peso grande: 4-6 kg,
- Cor de pel vermello-azul,
- A formación de erupcións petequiales no corpo - son hemorraxias baixo a pel,
- Ombros anchos
- Hinchazón dos tecidos brandos e epitelio,
- Hinchazón da cara,
- Brazos e pernas curtas
- Gran abdome - debido ao importante desenvolvemento de tecidos graxos baixo a pel.
Con este diagnóstico, un neno pode presentar insuficiencia respiratoria. Isto é debido a unha deficiencia na produción dun elemento específico nos pulmóns - un tensioactivo. É el quen contribúe á expansión dos pulmóns no momento da primeira respiración.
Outro síntoma distintivo é a ictericia. Acompáñase coa aparición dun ton de pel amarela e unha esclera dos ollos. Esta violación non debe confundirse co estado fisiolóxico, que ocorre a miúdo nos recentemente nados.
Despois do nacemento, o bebé pode presentar anormalidades neurolóxicas. Aparecen baixo as seguintes condicións:
- Diminución do ton muscular
- Reflexo de succión deteriorado
- Diminución da actividade, que se substitúe por unha excitabilidade aumentada: estes nenos caracterízanse por unha excesiva ansiedade, alteracións do sono, extremidades tremidas.

Investigación en diagnóstico
Para identificar a patoloxía, os diagnósticos deberían levarse a cabo antes do nacemento do bebé. Para comezar, o doutor estuda a historia dunha muller embarazada. Pode sospeitar do risco de fetopatía pola presenza de diabetes mellitus ou o estado de prediabetes nunha muller.
Unha ecografía, que leva entre 10 e 14 semanas, tamén ten un alto valor diagnóstico. Para sospeitar da probabilidade de fetopatía, paga a pena prestar atención a tales signos:
- Gran tamaño de froita,
- Hígado e bazo aumentado,
- Proporcións incorrectas do corpo do neno,
- Superación do volume normal de líquido amniótico.
Despois do nacemento, tamén pode realizar os diagnósticos necesarios. Para iso, o médico debe realizar un exame do bebé acabado de nacer. Con fetopatía, hai un gran peso, un gran ventre, unha violación das proporcións do corpo.
Asegúrese de prescribir estes procedementos:
- Oximetría de pulso
- Termometría
- Control da frecuencia cardíaca,
- Seguimento da glicosa en sangue
- Ecocardiografía
- Radiografía do peito do neno.






Igualmente importante é a realización dun exame de sangue clínico para un neno:
- A fetopatía vai acompañada de policitemia. Esta condición caracterízase por un aumento do volume de glóbulos vermellos.
- Aumento de hemoglobina. Esta sustancia é un compoñente proteico que contén ferro que é responsable da función respiratoria.
- Unha diminución da glicosa nun exame de sangue bioquímico.
Ademais, pode ser necesario consultar un pediatra e un endocrinólogo pediátrico. O diagnóstico debe ser completo.
Coidados antenais
Durante todo o período de embarazo é necesario controlar o contido de glicosa. Igualmente importante é a medición constante da presión. Se é necesario, o médico pode recomendarlle insulina adicional.
 Asegúrese de prestar atención ao control nutricional. A dieta debe conter as vitaminas necesarias para a nai e o feto. Se os produtos non conteñen nutrientes suficientes, o seu médico pode prescribir medicamentos adicionais.
Asegúrese de prestar atención ao control nutricional. A dieta debe conter as vitaminas necesarias para a nai e o feto. Se os produtos non conteñen nutrientes suficientes, o seu médico pode prescribir medicamentos adicionais.
Con base nos resultados de observacións médicas e ultrasóns, seleccionase a data óptima de nacemento. A falta de complicacións do embarazo, o ideal é de 37 semanas. Se hai unha ameaza grave por parte da nai ou do neno, pódese cambiar o prazo.
Na etapa do parto, a glicemia debe ser definitivamente controlada. Con falta de glicosa, existe o risco de debilitar as contraccións, xa que esta sustancia é necesaria para unha redución completa do útero.
A falta de enerxía xera dificultade para o traballo. Isto está cheo de perda de consciencia durante ou despois do parto. En situacións especialmente difíciles, unha muller pode incluso caer en coma.
En presenza de síntomas de hipoglucemia, deberase eliminar esta condición coa axuda de hidratos de carbono rápidos. Para este propósito, basta con tomar unha bebida doce disolvindo 1 cucharada grande de azucre en 100 ml de auga. Ademais, o médico pode recomendar a introdución por vía intravenosa dunha solución de glicosa ao 5%. Normalmente require 500 ml de fondos.

Cando se produce unha síndrome convulsiva, indícase o uso de 100-200 mg de hidrocortisona. Tamén pode ser necesario usar adrenalina ao 0,1%. Non obstante, a súa cantidade non debe ser superior a 1 ml.
Tratamento posparto
A media hora despois do nacemento, móstrase ao neno a introdución dunha solución de glicosa ao 5%. Grazas a isto, é posible previr a aparición de hipoglucemia e a aparición de complicacións perigosas.
 Unha muller laboral precisa insulina. Non obstante, a súa cantidade redúcese en 2-3 veces. Isto axuda a previr a hipoglucemia mentres cae o azucre. O dez días despois do nacemento, a glicemia volve a aqueles indicadores que se observaron nas mulleres antes do embarazo.
Unha muller laboral precisa insulina. Non obstante, a súa cantidade redúcese en 2-3 veces. Isto axuda a previr a hipoglucemia mentres cae o azucre. O dez días despois do nacemento, a glicemia volve a aqueles indicadores que se observaron nas mulleres antes do embarazo.
O primeiro día despois do nacemento dun neno, os médicos deberían realizar tales eventos:
- Manter as lecturas de temperatura requiridas.
- Supervise o nivel de glicosa no corpo do bebé. Cunha diminución do indicador ata 2 mmol / l, esta sustancia debe administrarse por vía intravenosa.
- Restaurar a función respiratoria. Para iso pódense usar medicamentos especiais ou un ventilador.
- Corrixir complicacións cardiovasculares.
- Restaurar o equilibrio normal dos electrólitos. Para este propósito, indícase a introdución de calcio e magnesio.
- Cando se produce ictericia, realice sesións de fototerapia. Para iso, o bebé sitúase baixo un dispositivo con radiación ultravioleta. Os ollos deben estar protexidos cun pano especial. O procedemento realízase necesariamente baixo a supervisión dun especialista.
As consecuencias
A fetopatía diabética nos recentemente nados pode provocar complicacións perigosas:
- Convertendo a patoloxía en diabetes neonatal.
- Síndrome de estrés respiratorio Esta condición é a causa de morte máis común en nenos que naceron con este diagnóstico.
- Hipoxia neonatal. Este trastorno caracterízase por unha cantidade insuficiente de osíxeno nos tecidos e sangue do feto e do bebé acabado de nacer.
- Hipoglicemia. Con este termo enténdese unha diminución crítica no contido de azucre no corpo. Esta violación pode ser consecuencia do cesamento repentino de glicosa materna no corpo do neno no contexto da produción continuada de insulina. Tal violación é un enorme perigo e pode levar á morte.
- Interrupción do metabolismo mineral nun neno. Isto causa unha falta de magnesio e calcio, que afecta negativamente ao funcionamento do sistema nervioso. Posteriormente, estes bebés adoitan quedar atrás no desenvolvemento mental e intelectual.
- Insuficiencia cardíaca aguda.
- Obesidade
- A tendencia do bebé a desenvolver diabetes tipo 2.
Medidas preventivas
Será posible evitar esta anomalía só do lado da nai expectante. As medidas preventivas inclúen as seguintes:
- Detección e tratamento rápido de diabetes e prediabetes. Isto debe facerse antes do embarazo e despois da concepción.
- Detección precoz de fetopatía. Para iso, cómpre realizar de forma sistemática exames de ultrasóns, cumprindo os prazos prescritos polo médico.
- Control e corrección detallada do azucre no sangue. Isto debe facerse desde o primeiro día que unha muller ten diabetes.
- Visitas sistemáticas ao xinecólogo segundo o horario establecido.
- Rexistro puntual da nai expectante. Isto debe facerse antes das 12 semanas.
Causas e consecuencias da fetopatía diabética

A fetopatía diabética é un complexo de enfermidades e malformacións que se producen nun neno recentemente nado debido a que a súa nai padecía diabete ou diabetes gestacional.
As desviacións están relacionadas coa aparición, os procesos metabólicos e o traballo do sistema endócrino.
As mulleres diabéticas que deciden quedar embarazadas necesitan ser controladas constantemente por un endocrinólogo e vixiar os niveis de azucre no sangue para minimizar o risco de anormalidades fetales.
Causas
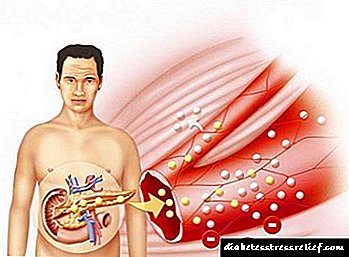
Durante o embarazo, o fondo hormonal dunha muller cambia. Os niveis elevados de proxesterona e estróxenos afectan á produción de glicosa. Debido a un aumento do azucre no sangue, a insulina é liberada. O corpo ten unha necesidade drasticamente reducida.
Ademais de aumentar o contido de hormonas existentes, aparecen outras novas. Así, por exemplo, o lactóxeno placentario comeza a producirse aproximadamente un mes despois da concepción. Co paso do tempo, faise cada vez máis. Como resultado, a produción de graxa da nai aumenta. Este proceso axuda a reducir a necesidade de glicosa e aminoácidos e o exceso de oligoelementos entra no feto.
A glicosa en exceso alimenta ao bebé. A insulina, que debería baixar os niveis de azucre, non atravesa a placenta. Polo tanto, un pequeno organismo vese obrigado a producir esta hormona en si.
Debido ao nivel inestable de glicosa e aminoácidos, a nai necesita novas fontes de enerxía. Para compensar as perdas, actívase a produción de ácidos graxos, cetonas e triglicéridos.
O aumento do azucre no sangue nunha muller no primeiro trimestre provoca acrobacias e, ás veces, a morte do embrión. No segundo trimestre, o propio feto xa pode loitar contra a hiperglicemia, respóndelle a través da liberación de insulina.
A hormona acumúlase no interior da placenta, ao tempo que se aumenta a produción de proteínas e graxas. Como resultado, o feto comeza a crecer máis rápido, desenvolve hiperfunción suprarrenal.
E os órganos internos están formados cun maior peso e tamaño do que debería ser normal.
Un exceso de glicosa e insulina tamén aumenta a demanda de osíxeno dos tecidos. Comeza a hipoxia. Presumiblemente, isto afecta á formación de tumores benignos do sistema circulatorio no neno por nacer e pode provocar patoloxías do cerebro e do corazón.
A fetopatía diabética provoca hiperfunción suprarrenal
Non só as mulleres diabéticas están afectadas por estes fenómenos. Ter sobrepeso e maiores de 25 anos aumenta o risco de complicacións. Debido a trastornos metabólicos na nai, prodúcese fetopatía diabética fetal. Como resultado, a miúdo nacen nenos con retraso de crecemento intrauterino.
Signos de Fetopatía Diabética
Os primeiros síntomas xa son visibles no ultrasonido. O tamaño do feto non cumpre o prazo. O seu corpo é desproporcionadamente grande debido a un bazo e fígado agrandados e unha grosa capa de graxa subcutánea. A cantidade de líquido amniótico supera a norma.
Despois do nacemento, inmediatamente notan anormalidades externas. O neno é grande, o seu peso supera os 4 kg. Ten o ventre grande, os ombros anchos, o pescozo curto.
No fondo dun corpo longo, a cabeza parece pequena, e os brazos e as pernas son curtas. O bebé ten a pel azul vermella con numerosas hemorragias hipodérmicas puntuais.
O corpo está cuberto cunha masa húmida de cor branco-gris, caracterizada por unha abundante pelo. A cara e os tecidos brandos están inchados.
Co tempo, a pel e a esclerótica dos ollos quedaron amarelas no bebé. Isto débese a que debido a trastornos hepáticos, a bilirrubina non se excreta. A diferenza da ictericia fisiolóxica, que ocorre en moitos bebés e pasa por conta propia despois duns días, en recentemente nados con fetopatía diabética, esta condición require tratamento.
Os trastornos neurolóxicos consisten nun ton muscular insuficiente e unha diminución do reflexo de succión. A falta de actividade no bebé é substancialmente substituída pola ansiedade e o tremor das extremidades. O neno ten unha perturbación no sono. A falta de alento ou parada respiratoria ocorre durante as primeiras horas de vida. As probas de laboratorio amosan unha falta de glicosa, calcio e magnesio e un exceso de insulina.
Exame materno
Comeza cunha avaliación dos datos da historia. Indican unha violación do metabolismo dos carbohidratos antes e durante o embarazo. O ultrasonido é importante. O estudo axuda a visualizar o proceso de desenvolvemento fetal no útero, para avaliar a formación de órganos vitais, para descubrir se hai malformacións. O ultrasonido úsase unha vez no primeiro e segundo trimestre e cada semana no terceiro.
Avalíase o estado biofísico do neno usando control dos movementos, frecuencia cardíaca e respiración. Un feto que padece fetopatía diabética é maioritariamente activo. O sono non dura máis de 50 minutos. Durante o espertar, obsérvase unha baixa frecuencia cardíaca.
Mediante a dopplemetría comproba o estado do sistema circulatorio e do sistema nervioso central. Para a monitorización da frecuencia cardíaca é necesaria unha cardiografía. O sangue e a orina son probados cada 2 semanas a partir do terceiro mes de embarazo. Eles axudan a avaliar a insulina, a glicosa, as proteínas e as hormonas.
Exame infantil
Despois de nacer o bebé, avalíase o seu aspecto: estado da pel, proporcións do corpo, anomalías conxénitas. Asegúrese de comprobar o pulso, temperatura, frecuencia cardíaca. Tamén se valora a gravidade dos trastornos respiratorios.
A partir de estudos instrumentais úsase ecografía da cavidade abdominal, riles e cerebro. Os pulmóns avalíanse mediante radiografía. Un ECG e ECHO tamén se realizan nos primeiros tres días despois do nacemento.
O ultrasonido é un dos métodos para diagnosticar a fetopatía diabética.
O bebé necesita supervisar os niveis de azucre no sangue.Para iso, tómase sangue para a súa análise na primeira hora despois do nacemento, e despois cada 2-3 horas e antes da alimentación. A partir do segundo día, o contido de glicosa compróbase unha vez ao día antes da alimentación.
Para avaliar o nivel de calcio e magnesio realízase unha proba de sangue bioquímica e para comprobar os glóbulos vermellos e a hemoglobina, clínica. O exame bacteriolóxico tamén é necesario. Quizais consulte cun pediatra e endocrinólogo pediatra.
Parto e manipulación posparto na detección de fetopatía
En función dos resultados da observación, selecciónase a data de nacemento. No embarazo normal, a mellor opción é 37 semanas. Por complicacións, pódense cambiar as datas.
Durante o parto, a monitorización dos niveis de azucre é obrigatoria. Con falta de glicosa, existe o risco de debilitar as contraccións debido ás contraccións inferiores do útero. Tamén falta enerxía, por mor da cal unha muller que pode traballar pode perder a consciencia e incluso caer en coma.
Para evitar complicacións, a nai expectante ten que tomar carbohidratos rápidos. Adoitan darlle a beber medio vaso de auga cunha cucharada de azucre diluída nel. Nalgúns casos é necesaria a administración intravenosa dunha solución de glicosa ao 5% cun volume de 500 ml.
En fetopatía diabética, a glicosa ás veces adminístrase por vía intravenosa.
Con convulsións, administranse 100-200 ml de hidrocortisona. Ás veces é necesario usar adrenalina. Non use máis que 1 ml dunha solución ao 0,1%.
Media hora despois do nacemento, o bebé necesita a introdución dunha solución de glicosa ao 5% para reducir o risco de complicacións. Unha muller está inxectada con menos insulina do habitual debido a baixos niveis de azucre. A glicosa volve ao seu nivel habitual só despois de semana e media.
Métodos de tratamento
Para evitar a hipotermia, o bebé colócase nunha cama quentada. En caso de insuficiencia respiratoria é necesaria unha ventilación mecánica. Tamén se inxecta un tensioactivo exóxeno na tráquea a bebés prematuros para que os pulmóns poidan contraerse. Para combater a inanición de osíxeno tamén se usan sedantes.
As recomendacións clínicas médicas inclúen alimentar ao bebé os dous primeiros días cada 2 horas, incluso pola noite. Isto é necesario para manter os niveis normais de glicosa.
A falta dun reflexo de chupar, o alimento introdúcese a través dunha sonda. Seguimento obrigatorio do azucre no sangue e administración puntual de glicosa.
Se non consegue o efecto desexado, use glucagon ou prednisona.
Con fetopatía diabética, o bebé colócase nunha cama quentada
Para restaurar a composición de electrólitos, colócanse contagotas con calcio e magnesio ou se inxectan solucións a chorro. Coa introdución de preparados de calcio, é obrigatorio controlar o traballo do corazón coa axuda dun ECG debido ao risco de bradicardia e arritmia.
Se se detectan infeccións, é necesario un tratamento antibacteriano. Tamén se usan inmunoglobulinas e interferóns. A ictericia axuda á radiación ultravioleta.
Cal é o perigo da fetopatía diabética?
A miúdo, o embarazo co desenvolvemento da fetopatía diabética acaba coa morte do feto. Os recentemente nados morren a miúdo por falta de glicosa ou insuficiencia pulmonar. Debido ao gran tamaño do neno, o risco de lesións ao nacer é grande. Unha muller ten numerosas bágoas e un bebé experimenta fracturas, paresis e danos no sistema nervioso central.
Os nenos nacidos de nais diabéticas adoitan ser obesos. Tamén a fetopatía no 1-6% dos casos pasa a diabetes neonatal e diabetes tipo 2. Por falta de calcio e magnesio, así como de fame de osíxeno, aumenta o risco de atraso no desenvolvemento intelectual e intelectual. Son frecuentes os casos de disfunción conxénita dos órganos do sistema xenitourinario, cerebro e corazón.
O sistema músculo-esquelético tamén sofre. As crías nacen ás veces con beizo superior fendido e padal suave, vértebras e femores subdesenvolvidos. Hai casos frecuentes de posición incorrecta do tracto dixestivo, falta de ano e ano.
Todas estas desviacións son opcionais. Coa detección oportuna da patoloxía e un tratamento adecuado, a probabilidade de ter un bebé saudable é alta.
Prevención
Para evitar a fetopatía diabética fetal e minimizar o risco de posibles complicacións, é necesario diagnosticar oportuna a diabetes e as condicións de fronteira na nai. Posteriormente, é importante controlar coidadosamente o nivel de azucre no sangue e, se é necesario, axustalo.
Unha visita regular ao xinecólogo e unha ecografía a tempo axuda a diagnosticar as desviacións no tempo e proceder co tratamento necesario. É aconsellable facer un seguimento de mulleres embarazadas e mulleres que traballan con diabetes en institucións especializadas.
Os métodos de prevención inclúen o seguimento continuo dos niveis de azucre en mulleres embarazadas.
Os nenos nacidos precisan o patrocinio do pediatra do distrito. A partir do 1 mes de vida, recoméndase a observación dun neurólogo pediátrico. E as visitas ao endocrinólogo deberían facerse regulares.
No pasado, a diabetes da muller era unha contraindicación absoluta para o embarazo. A maioría das veces, a nai expectante e o feto morreron. Se o neno aínda conseguiu nacer e non morrer nos primeiros tempos, non tiña oportunidade de ter unha vida plena. Agora a fetopatía diabética non é unha sentenza. Con diagnóstico oportuno e tratamento adecuado, é probable que o bebé quede saudable.
Como se trata a fetopatía diabética fetal?

Á muller con diagnóstico de diabete baixo unha forma non compensada é bastante difícil soportar o período de parto. Moitas veces no proceso de desenvolvemento fetal, este último tamén presenta unha serie de complicacións, moitas das cales corren un grave perigo. A detección puntual de desviacións permite organizar un tratamento completo e reduce significativamente o risco de desenvolver enfermidades perigosas.
Que signos ten a fetopatía diabética directamente no feto, como se trata, e unha serie de outros puntos importantes son descritos neste artigo.
Fetopatía diabética - causas
A enfermidade que se ten en conta desenvólvese nun neno no fondo da diabetes ou da diabetes gestacional, da que padece a súa nai. Normalmente, o nivel de glicosa no sangue mantense constantemente por riba dos niveis aceptables.
A enfermidade caracterízase por cambios funcionais que provocan trastornos fetales de:
Cando a enfermidade da nai está en estado compensado, é dicir, o nivel de azucre mantense constante dentro do rango normal, non deberías ter medo á fetopatía diabética. Con hiperglucemia, o desenvolvemento fetal non se produce correctamente. Neste caso, o neno normalmente nace prematuramente debido a que os médicos teñen que intervir e axilizar o parto de xeito operativo.
Na fetopatía diabética, os cambios na placenta prodúcense principalmente. Este último non pode funcionar con máis normalidade. Como resultado, hai un forte aumento da masa do feto - faise máis grande cos signos persistentes de subdesenvolvemento.
Debido ao exceso de azucre no sangue da nai, o páncreas do neno está activado: comeza a producir insulina en cantidades excesivamente grandes. Por este motivo, a glicosa é absorbida intensamente, como resultado do cal o seu exceso transfórmase en depósitos graxos.
Os principais síntomas da fetopatía diabética son os seguintes:
- desproporcionalidade do feto (o abdome é máis grande que a cabeza, a cara está inchada, os ombreiros anchos, as extremidades son moi curtas),
- malformacións
- macrosomia (neno maior - máis de 4 quilogramos),
- a presenza de exceso de graxa corporal,
- atraso no desenvolvemento,
- problemas de respiración
- actividade reducida
- cardiomegalia (o fígado e os riles tamén se agrandan, pero os órganos están subdesenvolvidos).
Diagnósticos
Basicamente, o diagnóstico faise por ecografía. É este método que permite observar persoalmente o proceso de desenvolvemento intrauterino do bebé. O paso regular do procedemento asegura a detección oportuna de anomalías.
As mulleres en situación de risco teñen que someterse a un exame de ecografía á primeira aparición nunha clínica prenatal.
Despois, faise unha ecografía entre a 24ª e a 26ª semana.
No terceiro trimestre, a verificación realízase polo menos 2 veces. Ademais, cando se trata de mulleres que padecen diabetes dependente da insulina, a ecografía prescríbese na semana 30 ou 32, e despois cada 7 días. Só cun control tan axustado é posible reducir ao mínimo o risco para o bebé e a súa nai.
O exame por ultrasóns en presenza da enfermidade considerada neste artigo amosará:
- a desproporción do neno
- Macrosomia
- hinchazón e acumulación da capa de graxa (o contorno do corpo duplicarase),
- zonas eco-negativas na área do cranio,
- polihidramnios
- o grosor dos tecidos na coroa é superior a 3 mm (cunha norma de 2).
Causas da fetopatía diabética
A condición está baseada en insuficiencia fetoplacental, disfunción placentaria hormonal e hiperglucemia materna. Así, o azucre elevado provoca inevitablemente un aumento da síntese de insulina no feto, que está chea de hipoglucemia grave nas primeiras 72 horas despois do nacemento.
Crese que a hipoglucemia en bebés a tempo completo comeza con glicosa por baixo de 1,7 mmol (por baixo de 1,4 en bebés prematuros), pero na práctica o azucre por baixo de 2,3 xa pode causar síntomas evidentes de hipoglucemia en recentemente nados e require unha terapia adecuada. As manifestacións clínicas poden ser moi diferentes.
tremor, convulsións, berros, letargo, letargo. Normalmente, o azucre normalízase ao final da primeira semana de vida.
O exceso de glicosa entregado ao feto, baixo a acción da insulina activa, tamén forma exceso de graxa, o que leva ao nacemento de bebés cun gran peso corporal.
Outros síntomas da enfermidade en recentemente nados
Fetopatía diabética en recentemente nados foto 1 Fetopatía diabética en recentemente nados foto 2
A pesar de que a medicina moderna ten unha enorme tendencia de coñecemento, e os médicos convertéronse en moito máis experimentados e con frecuencia afrontan todo tipo de complicacións e anomalías, incluso cando corrixen a diabetes tipo 1 en mulleres embarazadas, aproximadamente o 30% dos nenos nacen con fetopatía diabética.
As estatísticas din que nunha muller con diabetes tipo 1, a taxa de mortalidade fetal no período perinatal (desde a 22ª semana do embarazo ata o 7º día despois do nacemento) é 5 veces maior do normal e a mortalidade dos nenos antes do 28º día de vida. (neonatal) máis de 15 veces.
- sobrepeso (máis de 4 quilogramos),
- a pel ten un matiz azulado avermellado,
- erupción cutánea en forma de hemorragia puntual subcutánea,
- hinchazón de tecidos brandos e pel,
- hinchazón da cara
- barriga grande, que está asociada a tecido graxo subcutáneo excesivamente desenvolvido,
- curto, desproporcionado co tronco, extremidades,
- angustia respiratoria
- aumento do contido de glóbulos vermellos (glóbulos vermellos) nunha proba de sangue,
- nivel elevado de hemoglobina,
- glicosa reducida
- ictericia (proteínas da pel e dos ollos).
Nas primeiras horas da vida dun recentemente nado, trastornos neurolóxicos como:
- diminución do ton muscular
- opresión do reflexo de succión,
- a diminución da actividade é substancialmente substituída pola hiperexcitabilidade (tremor das extremidades, insomnio, ansiedade).
- as dimensións e o peso están por encima da norma,
- perturbacións aparentes nas proporcións do corpo,
- polihidramnios
- hinchazón na zona da cabeza,
- órganos ampliados (fígado, riles),
- desviacións no traballo dos sistemas nervioso, cardiovascular, xenitourinario.
A fetopatía diabética dun recentemente nado caracterízase por:
- peso groso (4-6 kg),
- erupción cutánea, similar á hemorraxia vascular,
- unha sombra vermellosa ou cianótica, de cor amarela,
- hinchazón dos tecidos brandos
- proporcións incorrectas do corpo (ombros anchos, brazos e pernas curtas, barriga grande).
Bebé recentemente nacido de fetopatía saudable e diabética
O bebé sofre calambres, ataques de asfixia (fame de osíxeno) de varios graos, taquicardia. Dorme inquedo, chupa mal o peito, berra constantemente.
- preparados de calcio e magnesio,
- analépticos respiratorios
- vitaminas
- hormonas
- glicósidos cardíacos.
A fopopatía dos recentemente nados maniféstase do seguinte xeito:
- afección respiratoria, que se explica pola falta de síntese dunha substancia específica nos pulmóns (tensioactivo), que lles axuda a endereitarse co primeiro alento,
- É probable que haxa respiración e incluso parada respiratoria inmediatamente despois do nacemento
- ictericia, considerado un signo dun cambio patolóxico no fígado, que require o tratamento necesario,
- trastornos neurolóxicos: diminución do ton muscular, inhibición do reflexo de succión, alternancia da diminución da actividade coa hiper excitabilidade.
Diagnóstico precoz
Unha muller embarazada con diabetes é diagnosticada con fetopatía diabética incluso antes de nacer o bebé. Un requisito previo para isto pode ser a historia médica da nai (a presenza dun rexistro de diabetes mellitus ou un estado prediabético durante o embarazo).
Para identificar anormalidades no feto, o médico prescribe os seguintes procedementos:
- Ecografía
- estudo do estado biofísico do feto,
- Dopplerometría
- CTG
- avaliación de marcadores bioquímicos do sistema fetoplacental.
Tratamento posparto
En canto os médicos reciban probas da muller e do seu fillo non nacido e poidan, comparados os datos, coa confianza de diagnosticar a "fetopatía diabética", o tratamento debe iniciarse de inmediato, o que contribuirá a reducir o risco de efectos nocivos sobre esta enfermidade.
Durante toda a duración do embarazo, controlase o azucre e a presión arterial. Tal e como prescribe un médico, pódese prescribir terapia con insulina adicional.
A nutrición durante este período debe ser equilibrada e conter todas as vitaminas necesarias para a nai e o fillo, se isto non é suficiente, pode prescribirse un curso adicional de vitaminización. É necesario adherirse estrictamente á dieta, evitar unha sobreabundancia de alimentos graxos, limitar a dieta diaria a 3000 kcal.
Pouco antes da data de nacemento sinalada, paga a pena enriquecer a dieta con hidratos de carbono dixestibles ..
A partir de observacións e ultrasóns, os médicos determinan o período óptimo de parto. Se o embarazo continúa sen complicacións, considérase que o momento máis favorable para o parto é o de 37 semanas de embarazo. Se hai unha ameaza clara para a nai ou feto expectantes, pódense cambiar as datas.
O principal conxunto de medidas no tratamento da fetopatía está dirixido a eliminar os síntomas e á rápida restauración das funcións normais do corpo.
- Restaurar a respiración por ventilación mecánica ou sufactante, se é necesario. En nenos con patoloxía, os pulmóns abren peor que noutros recentemente nados.
- Terapia da hipoglucemia e prevención mediante a administración intravenosa de glicosa, e coa ineficacia do medicamento, a introdución de medicamentos que conteñen hormonas.
- Alimentación despois de 1,5-2 horas
- Terapia con calcio / magnesio ou outras drogas en violación do estado neurolóxico
- Tratamento de ictericia en recentemente nados.
As futuras nais con diabetes tipo 1 deben planificar definitivamente a concepción, conseguindo a maior compensación posible para o metabolismo dos carbohidratos. Na actualidade, a diabetes non impide en absoluto un éxito do embarazo e do parto, pero require un enfoque especial e unha estreita interacción cos especialistas.
A fetopatía diabética implica a inxestión de vitaminas, a adhesión a unha dieta especial e outras recomendacións do médico. O alimento debe ser rico en hidratos de carbono facilmente digeribles, e recoméndase reducir o graxo.
Os médicos están obrigados a vixiar a glicemia durante o parto.Cunha forte diminución do azucre no sangue, a muller non terá a forza suficiente durante as contraccións, xa que se gasta moita glicosa nas contraccións uterinas. Durante o parto ou inmediatamente despois, existe o risco de que o paciente caia en coma hipoglucémico.
Fetopatía diabética do recentemente nado

A diabetes mellitus (DM) detéctase de media nun 0,3-0,5% das mulleres embarazadas. E no 3-12% das mulleres embarazadas, detéctanse os cambios bioquímicos típicos da diabetes mellitus non insulinodependente (diabetes tipo II): diabetes gestacional (no 40-60% destas mulleres, a diabetes desenvólvese dentro dos 10-20 anos).
Diabetes dependente da insulina (diabetes tipo I) durante o embarazo, por regra xeral, continúa con complicacións; os períodos de hiperglicemia e cetoacidosis substitúense por períodos de hipoglucemia. Ademais, en 1 / 3-1 / 2 mulleres con diabetes, o embarazo ocorre con xestose e outras complicacións.
En mulleres embarazadas con complicacións vasculares da diabetes, por regra xeral, desenvólvese unha insuficiencia utero-placentaria e o feto en consecuencia desenvólvese en condicións de hipoxia crónica. Incluso cunha corrección óptima (no nivel actual de coñecementos e capacidades) da diabetes tipo I nunha muller embarazada, aproximadamente un terzo dos nenos nacen cun complexo de síntomas chamado "Fetopatía diabética" (DF).
Crese que en nenos con diabetes tipo I nunha muller embarazada, a mortalidade perinatal é 5 veces maior, o neonatal - 15 veces maior, e a frecuencia de malformacións conxénitas é 4 veces maior que a da poboación.
Os principais problemas en nenos nacidos de nais con diabetes son macrosomia e trauma de nacemento, prematuridade, asfixia, enfermidade da membrana hialina e síndrome de taquipnea transitoria, cardiomegalía e cardiopatía, policitemia, hipoglucemia persistente, hipokalemia, hiperbilirubinemia e defectos conxénitos malignos. trombose intestinal, venal renal.
A patoxénese destes cambios está asociada á hiperinsulinemia fetal en resposta a hiperglicemia materna, cambios placentarios.
A embriopatía diabética é un compoñente da DF, que está asignada condicionalmente a describir nenos de nais con diabetes que presentan malformacións conxénitas múltiples (2% dos nenos) ou illadas (6-8%).
En recentemente nados de nais con diabetes tipo I, hai o risco maior de malformacións conxénitas: síndrome de disxénese caudal (ausencia ou hipoplasia do sacro e da cola de cola, e ás veces vértebras lumbares, subdesenvolvemento do fémur) - 200-600 veces, malformacións cerebrais - 40 - 400, a posición inversa dos órganos é 84, a duplicación do uréter é 23, a aplasia dos riles é 6, os defectos cardíacos 4 e a anencefalia 3 veces. Na literatura doméstica, os nenos con DF tamén describen defectos nos beizos e no padal, microphtalmia e atresia intestinal.
Por regra xeral, os nenos con DF sufriron hipoxia intrauterina crónica e naceron en asfixia, xa sexa de gravidade moderada ou grave, ou experimentaron depresión respiratoria ao nacer.
Normalmente ao nacer, teñen un gran peso corporal que non se corresponde coa idade xestacional (moito menos das veces que ocorre a variante paratrófica e hipotrófica da DF), e incluso se nacen entre 35 e 36 semanas de xestación, o seu peso pode ser o mesmo que o de nenos de duración completa.
Ao parecer, os nenos con DF aseméllanse a pacientes con síndrome de Cushing (de feito, tiñan hipercorticismo no período prenatal): cun longo tronco obeso, as extremidades aparecen curtas e delgadas, e no fondo dun peito ancho, a cabeza é pequena, a cara ten forma de lúa con fazulas cheas saíntes. , pel dunha tonalidade vermella brillante ou carmesí, periférica (mans e pés) e cianose periódica, abundante cabelo na cabeza, así como un peluxe escuro nos ombreiros, aurículas, ás veces na parte traseira, a miúdo hai inchazo no INE, raramente nos membros.
Xa nos primeiros minutos e horas de vida, presentan trastornos neurolóxicos: diminución do ton muscular e depresión fisiolóxica para reflexos recentemente nados, reflexo de succión, que reflicte un atraso na maduración morfofuncional do sistema nervioso central.
Despois dalgún tempo, a síndrome da depresión do SNC substitúese por unha síndrome de hiperexcitabilidade (ansiedade, tremor das extremidades, revitalización de reflexos, alteración do sono, rexurxitación, balonción). A tacipnea, a respiración e os ataques de apnea a miúdo son características típicas das primeiras horas e días de vida dos nenos con DF.
A cardiomegalia é unha síndrome característica de DF, que reflicte a organomegalia propia destes nenos, porque o fígado e as glándulas suprarrenais tamén se agrandan, pero funcionalmente estes órganos a miúdo son inmaturos. Polo tanto, no 5-10% dos nenos con DF, a insuficiencia cardíaca desenvólvese.
Tamén pode ser consecuencia dunha enfermidade cardíaca conxénita.
A hipoglicemia é a manifestación e complicación máis típica da DF no período neonatal temperán, reflectindo o hiperinsulinismo característico destes nenos. O hiperinsulinismo do feto, así como a inxestión excesiva da nai con diabetes a través da placenta de glucosa, aminoácidos, están asociados tanto á macrosomia como ao exceso de peso corporal dos nenos.
Os síntomas típicos das etapas iniciais da hipoglucemia nos recentemente nados son os síntomas dos ollos (movementos circulares flotantes dos globos oculares, nistagmo, diminución do ton muscular dos ollos), palidez, sudoración, tahipnea, taquicardia, tremor, tremor, encollemento dos grupos musculares individuais, rexurxitación, pobre apetito, rapidamente alternar con letarxia, apatía, movemento ou letarxia deficiente, hipotensión muscular, ataques de apnea, respiración irregular, choro débil, inestabilidade da temperatura corporal con tendencia á hipotermia, convulsións. Os nenos con DF caracterízanse por unha gran perda de peso corporal inicial e a súa recuperación lenta, unha tendencia a desenvolver hipocalcemia, trombose vascular renal e a presenza de enfermidades infecciosas adquiridas.
A media hora despois do nacemento, o nivel de glicosa no bebé está determinado e unha solución de glicosa do 5% está borracha. A continuación, cada 2 horas, o bebé é alimentado con leite materna (ou doadora) expresada ou aplicado ao peito. Se o nivel de glicosa no sangue está por baixo dos 2,2 mmol / l (desenvolveuse a hipoglucemia), a glicosa comeza a administrarse por vía intravenosa.
A previsión é favorable. Pero hai que lembrar que a mortalidade perinatal de nenos con DF é aproximadamente 2 veces superior á media rexional.
Materiais do libro: N.P. Shabalov. Neonatoloxía., Moscova, MEDpress-inform, 2004
Fetopatía diabética en recentemente nados: causas, síntomas e consecuencias

A fetopatía diabética inclúe patoloxías que se producen no feto debido a unha hiperglicemia constante ou periódica na nai. Cando a terapia contra a diabetes é insuficiente, irregular ou incluso ausente, os trastornos de desenvolvemento dun neno comezan xa desde o 1º trimestre.
O resultado do embarazo depende pouco da duración da diabetes.
É crucial o grao da súa compensación, a corrección oportuna do tratamento, tendo en conta os cambios hormonais e metabólicos durante o parto do neno, a presenza de complicacións diabéticas e enfermidades concomitantes no momento da concepción.
Ola O meu nome é Galina e xa non teño diabete! Só me tardaron 3 semanas en volver ao azucre e non ser dependente de drogas inútiles
>>
As tácticas de tratamento correctas para o embarazo, desenvolvidas por un médico competente, permítenche obter unha glicosa normal no estable - a norma do azucre no sangue. A fetopatía diabética nun neno neste caso está completamente ausente ou obsérvase nunha cantidade mínima.
Se non hai malformacións intrauterinas graves, a terapia oportuna inmediatamente despois do nacemento pode corrixir un desenvolvemento pulmonar insuficiente, eliminar a hipoglucemia.
Normalmente, os trastornos en nenos con leve grao de fetopatía diabética elimínanse ao final do período neonatal (primeiro mes de vida).
Se a hiperglicemia ocorre a miúdo durante o embarazo, os períodos de baixo contido de azucre alternan coa cetoacidosis, un recentemente nado pode experimentar:
- aumento do peso
- trastornos da respiración
- órganos internos ampliados
- problemas vasculares
- trastornos do metabolismo de graxas,
- a ausencia ou subdesenvolvemento de vértebras, cola de cola, ósos da coxa, riles,
- defectos cardíacos e do sistema urinario
- violación da formación do sistema nervioso, hemisferios cerebrais.
En mulleres con diabetes mellitus non compensado, durante a xestación obsérvase unha xestose grave, unha forte progresión de complicacións, especialmente nefropatía e retinopatía, infección frecuente dos riles e o canle de nacemento, crises e ictus hipertensivos.
Canto máis frecuentemente se produza hiperglucemia, maior será o risco de aborto - 4 veces en comparación coa media nas primeiras etapas. Máis frecuentemente comeza o parto prematuro, un 10% máis alto de ter un bebé morto.
As principais causas
Se hai un exceso de azucre no sangue da nai, tamén se observará no feto, xa que a glicosa pode penetrar na placenta. Entra continuamente ao neno nunha cantidade superior ao seu consumo enerxético. Xunto cos azucres, penetran aminoácidos e corpos cetonas.
As hormonas pancreáticas (insulina e glucagón) non se trasladan ao sangue fetal. Comezan a producirse no corpo do neno só a partir das 9-12 semanas do embarazo.
Así, nos primeiros 3 meses a posta de órganos e o seu crecemento prodúcese en condicións difíciles: as proteínas dos tecidos azucres en glicosa, os radicais libres perturban a súa estrutura, as cetonas envenenan o organismo formador. Neste momento formáronse defectos do corazón, ósos e cerebro.
Cando o feto comeza a producir a súa propia insulina, o páncreas faise hipertrofiado, a obesidade desenvólvese debido ao exceso de insulina e a síntese de lecitina está afectada.
| A causa da fetopatía na diabetes | Efecto negativo sobre o recentemente nado |
| Hiperglicemia | As moléculas de glicosa son capaces de unirse ás proteínas, o que viola as súas funcións. O azucre no sangue elevado nos vasos impide o seu crecemento normal e inhibe o proceso de recuperación. |
| Exceso de radicais libres | Especialmente perigoso ao poñer os órganos e sistemas do feto - nun gran número de radicais libres pode cambiar a estrutura normal dos tecidos. |
| Hiperinsulinemia en combinación co aumento da inxestión de glicosa | Aumento do peso corporal do recentemente nado, aumento do crecemento debido ao exceso de hormonas, aumento do volume de órganos, a pesar da súa inmadurez funcional. |
| Cambios na síntese de lípidos | Síndrome de socorro neonatal - insuficiencia respiratoria por adhesión dos alvéolos dos pulmóns. Ocorre debido á falta de tensioactivo - unha sustancia que reúne os pulmóns desde dentro. |
| Cetoacidosis | Efectos tóxicos sobre hipertrofia de tecidos, fígado e ril. |
| Hipoglucemia por sobredose de drogas | Subministro inadecuado de nutrientes ao feto. |
| Anxiopatía materna | A hipoxia fetal, un cambio na composición do sangue - un aumento no número de glóbulos vermellos. Desenvolvemento atrasado por insuficiencia placentaria. |
Síntomas e signos de fetopatía
A fetopatía diabética nos recentemente nados é claramente visible visualmente, tales nenos son significativamente diferentes dos bebés sans. Son máis grandes: 4,5-5 kg ou máis, con graxa subcutánea desenvolvida, un ventre grande, a miúdo inchado, cun rostro característico en forma de lúa, pescozo curto.
A placenta tamén está hipertrofiada. As ombreiras do neno son moito máis anchas que a cabeza, as extremidades parecen curtas en comparación co corpo. A pel é vermella, cunha tonalidade azulada, a miúdo obsérvanse pequenas hemorraxias que se asemellan a unha erupción.
O recentemente nado ten un exceso de crecemento do cabelo, está revestido abundante con graxa.
Os seguintes síntomas poden aparecer logo do nacemento:
- Trastornos respiratorios debido a que os pulmóns non poden endereitarse. Posteriormente, é posible a detención respiratoria, a respiración, a exhalacións frecuentes.
- Ictericia recentemente nado, como signo de enfermidade hepática. A diferenza da ictericia fisiolóxica, non pasa por si só, senón que require tratamento.
- En casos graves pode observarse subdesenvolvemento das pernas, luxacións das cadeiras e pés, fusión das extremidades inferiores, estrutura anormal dos xenitais, diminución do volume da cabeza debido ao subdesenvolvemento do cerebro.
Debido ao cesamento brusco da inxestión de azucre e o exceso de insulina, o recentemente nado desenvolve hipoglucemia. O neno vólvese pálido, o ton muscular diminúe, logo comezan os cólicos, a caída da temperatura e a presión, é posible a parada cardíaca.
Moi importante: deixa de alimentar constantemente á mafia da farmacia. Os endocrinólogos fan que gastemos infinitamente cartos en pastillas cando o azucre no sangue pode normalizarse con só 147 rublos ... >>
Diagnósticos necesarios
O diagnóstico de fetopatía diabética faise durante o embarazo a partir de datos sobre hiperglucemia materna e a presenza de diabetes mellitus. Os cambios patolóxicos no feto son confirmados por ecografía.
No 1º trimestre, unha ecografía revelou macrosomia (aumento da altura e peso do neno), proporcións do corpo alteradas, tamaño do fígado grande, exceso de líquido amniótico.
No segundo trimestre, coa axuda de ultrasóns, é posible identificar defectos no sistema nervioso, tecido óseo, órganos dixestivos e urinarios, corazón e vasos sanguíneos.
Despois de 30 semanas de embarazo, a ecografía pode ver tecido edematoso e exceso de graxa no bebé.
A unha muller embarazada con diabetes tamén se lle prescriben varios estudos adicionais:
- O perfil biofísico do feto é a fixación da actividade do neno, os seus movementos respiratorios e a frecuencia cardíaca. Coa fetopatía, o neno é máis activo, os intervalos de sono son máis curtos do habitual, non máis de 50 minutos. Pode que se produzan desaceleracións frecuentes e prolongadas do latido do corazón.
- A dopplerometría prescríbese na semana 30 para avaliar a función do corazón, o estado dos vasos do feto, a adecuación do fluxo sanguíneo no cordón umbilical.
- CTG do feto para avaliar a presenza e frecuencia do latido cardíaco durante longos períodos, detectar hipoxia.
- As probas de sangue a partir do 2º trimestre cada 2 semanas para determinar o perfil hormonal da muller embarazada.
O diagnóstico da fetopatía diabética nun recentemente nado realízase a partir dunha valoración da aparición do bebé e dos datos das análises de sangue: aumento do número e volume de glóbulos vermellos, aumento do nivel de hemoglobina, caída do azucre a 2,2 mmol / L e menor 2-6 horas despois do nacemento.
Como tratar a fetopatía diabética
O nacemento dun neno con fetopatía nunha muller con diabetes require atención médica especial. Comeza durante o parto.
Debido ao gran feto e alto risco de preeclampsia, normalmente prescríbese un parto de rutina ás 37 semanas.
Os períodos anteriores só son posibles nos casos en que o embarazo adicional ameaza a vida da nai, xa que a taxa de supervivencia dun bebé prematuro con fetopatía diabética é moi baixa.
Debido á alta probabilidade de hipoglucemia materna durante o parto, controlan regularmente os niveis de glicosa no sangue. O baixo contido de azucre corríxese oportunamente mediante a administración intravenosa dunha solución de glicosa.
No primeiro tempo despois do nacemento dun bebé, o tratamento con fetopatía consiste na corrección de posibles trastornos:
- Manter os niveis normais de glicosa. Preséntanse alimentacións frecuentes cada 2 horas, preferiblemente con leite materno. Se isto non é suficiente para eliminar a hipoglucemia, adminístrase unha solución de glicosa ao 10% por vía intravenosa en pequenas porcións. O seu nivel de sangue obxectivo é de aproximadamente 3 mmol / L. Non é necesario un gran aumento, xa que é necesario que o páncreas hipertrofiado deixe de producir exceso de insulina.
- Soporte da respiración. Para soportar a respiración úsanse diversos métodos de oxigenoterapia, é posible introducir preparados tensioactivos.
- Seguimento da temperatura. A temperatura corporal dun neno con fetopatía diabética mantense nun nivel constante de 36,5 -37,5 graos.
- Corrección do balance de electrólitos. A falta de magnesio compénsase cunha solución do 25% de sulfato de magnesio, a falta de calcio - unha solución do 10% de gluconato cálcico.
- Luz ultravioleta. A terapia de ictericia consiste en sesións de radiación ultravioleta.
Cales son as consecuencias
En recentemente nados con fetopatía diabética que conseguiron evitar malformacións conxénitas, os síntomas da enfermidade degradan gradualmente. Aos 2-3 meses, un bebé é difícil de distinguir dun sa. É pouco probable que desenvolva aínda máis diabetes mellitus e débese principalmente a factores xenéticos, e non á presenza de fetopatía na infancia.
Os nenos nacidos de nais con diabetes adoitan ter unha tendencia á obesidade e un metabolismo lipídico deteriorado. Á idade de 8 anos, o seu peso corporal normalmente é superior á media, o seu nivel de triglicéridos e colesterol no sangue son elevados.
As disfuncións cerebrais obsérvanse nun 30% dos nenos, cambios no corazón e nos vasos sanguíneos - á metade, feridas no sistema nervioso - nun 25%.
Normalmente, estes cambios son mínimos, pero coa mala compensación da diabetes mellitus durante o embarazo, atópanse defectos graves que requiren intervencións cirúrxicas repetidas e terapia regular.
Breve descrición
Aprobada pola Comisión Paritaria para a Calidade dos Servizos Médicos do Ministerio de Saúde da República de Kazajstán con data do 15 de setembro de 2017 Protocolo nº 27
A fetopatía diabética é unha enfermidade neonatal que se desenvolve en recentemente nados cuxas nais sofren diabetes mellitus ou diabetes gestacional, e que se caracteriza por unha lesión polisistémica, disfuncións metabólicas e endocrinas.
| ICD-10 | |
| Código | Título |
| P70.0 | Síndrome do recentemente nado |
| P70.1 | Síndrome de recentemente nado dunha nai con diabetes |
Data de desenvolvemento / revisión do protocolo: 2017.
Abreviacións utilizadas no protocolo:
| Ht | – | hematocrito |
| Mg | – | magnesio |
| DX | – | diabetes gestacional |
| Df | – | fetopatía diabética |
| ZVUR | – | retraso de crecemento intrauterino |
| CBS | – | condición de base ácida |
| ICD | – | clasificación internacional das enfermidades |
| Detenedor | – | Departamento de Patoloxía do recentemente nado |
| ORITN | – | unidade de coidados intensivos |
| RDSN | – | angustia respiratoria neonatal |
| Sa | – | calcio |
| SD | – | diabetes mellitus |
| UGK | – | glicosa no sangue |
| Scanografía por ultrasóns | – | Exame de ecografía |
| CNS | – | sistema nervioso central |
| ECG | – | electrocardiograma |
| Echo KG | – | Exame ecográfico do corazón |
Usuarios do protocolo: neonatólogos, pediatras, obstetricia-xinecólogos. Categoría de pacientes: recentemente nados.
Nivel de evidencia:
| A | Metaanálise de alta calidade, revisión sistemática dos ECA ou ECA a gran escala cunha probabilidade moi baixa (++) de erro sistemático, cuxos resultados poden difundirse á poboación correspondente. |
| En | Unha revisión sistemática (++) de alta calidade de estudos de cohorte ou caso-control ou un estudo de cohorte ou control de casos de alta calidade (++) cun risco moi baixo de erro sistemático ou ECA cun baixo (+) risco de erro sistemático, cuxos resultados poden ser difundidos á poboación correspondente. . |
| Con | Unha cohorte, ou estudo de caso, ou un estudo controlado sen aleatorización cun baixo risco de erro sistemático (+), cuxos resultados poden estenderse á poboación ou ECA correspondentes cun risco moi baixo ou baixo de erro sistemático (++ ou +), cuxos resultados non son pódese distribuír directamente á poboación relevante. |
| D | Descrición dunha serie de casos ou dun estudo ou opinión experta descontrolada. |
| GPP | Mellor práctica clínica. |
Clasificación
Clasificación: non desenvolvida.
Distínguense dous complexos de síntomas: • embriopatopatía diabética: un complexo de síntomas de laboratorio clínico que se desenvolve nos recentemente nados de nais que padecen diabetes ou diabetes gestacional e inclúe, ademais do seu aspecto característico, malformacións,
• fetopatía diabética: complexo de síntomas clínicos e de laboratorio que se desenvolve nos recentemente nados de nais que padecen diabetes ou diabetes gestacional e non acompañadas de malformacións.