Taxa de insulina en xaxún para adultos e nenos

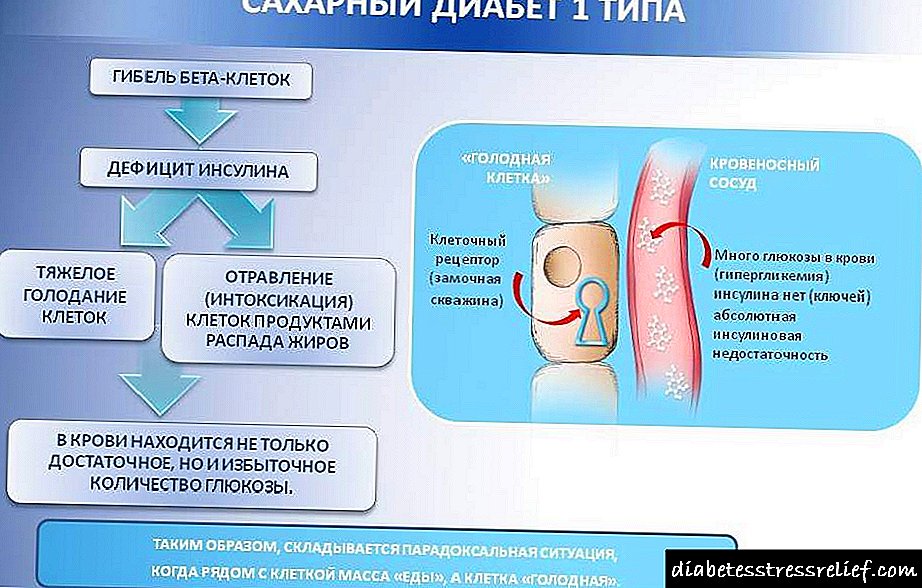
O páncreas é un órgano implicado na dixestión e garantindo o equilibrio hormonal do corpo. A insulina é unha das hormonas sintetizadas pola glándula. Esta sustancia activa está implicada na distribución do azucre (glicosa) nas células e tecidos para proporcionarlles enerxía. Os indicadores hormonais mantéñense no nivel necesario para unha determinada etapa da actividade humana.
Os diabéticos deben sabelo! O azucre é normal para todos, basta tomar dúas cápsulas todos os días antes das comidas ... Máis detalles >>
Nun neno, os niveis normais de insulina son lixeiramente diferentes dos adultos e dos anciáns. A norma de insulina no sangue dos nenos, as desviacións e os métodos para tratar estas condicións son discutidos máis adiante no artigo.
Por que o corpo necesita insulina?
Despois de que o alimento entre no corpo, divídese en pequenos compoñentes. Os monosacáridos son un exemplo dun "material de construción" que son utilizadas polas células e tecidos do corpo para satisfacer as súas necesidades enerxéticas.
En canto unha persoa rematou de comer, o seu nivel de azucre no sangue aumenta, polo que o páncreas recibe un sinal. A resposta é a liberación de certa cantidade de insulina, cuxa tarefa é transportar azucre por todo o corpo. Ademais, a insulina está implicada na formación de reservas de azucre nos músculos e tecidos graxos.
Outras funcións da substancia activa hormonal:
- estimula a síntese de ácidos graxos no fígado,
- activa os procesos de produción de proteínas no corpo,
- inhibe a descomposición de corpos de glicóxeno e acetona,
- detén o proceso de división de células de graxa,
- inhibe o proceso de descomposición de substancias proteicas nas células musculares.
Desempeño normal
A taxa de insulina nos nenos é lixeiramente diferente da de adultos. A cantidade máxima permitida de hormona nun estómago baleiro é de 20 mkU / l, polo menos 3 mkU / l. Estas cifras poden presumir dun neno menor de 12 anos.
O nivel normal da hormona en adolescentes maiores de 12 anos corresponde aos indicadores adultos:
- o nivel máximo permitido é de 25 μU / l,
- o nivel mínimo posible é de 3 mkU / l.
Exame de sangue
O paciente pasa o biomaterial nun estómago baleiro nun ambiente de laboratorio. Para que o resultado sexa correcto é necesario prepararse para a recollida de material. Para isto, a última comida non debe ser máis tarde de 10-12 horas antes do momento da toma de sangue. Pola mañá só podes beber auga ou auga mineral sen gas.
Tamén cómpre abandonar o uso de pasta de dentes, goma de mascar, fumar.
Determinación da tolerancia á glicosa
Este método de investigación baséase en que o paciente somete biomaterial varias veces. Unha análise realízase pola mañá cun estómago baleiro, toman sangue capilar ou venoso. Ademais, os traballadores do laboratorio dilúen a glicosa en auga, o paciente bebe esta solución e despois dun certo tempo (normalmente 60, 90 ou 120 minutos) toma sangue.
É importante valar do mesmo xeito que a primeira vez. Se o desexa, o médico asistente pode indicar o período de tempo para o que necesita avaliar os niveis de insulina no sangue.
Por que os niveis de insulina cambian ao longo da análise? O feito é que a glicosa en po é unha sustancia doce que provoca un aumento da glicosa no sangue e a liberación de insulina polo páncreas. Todos estes cambios obsérvanse en termos de dinámica do sangue.
Medición do azucre
Este método é eficaz para aclarar se o nivel de insulina no sangue dun neno ou os indicadores están fóra do rango aceptable. Os niveis de glicemia mídense de varias maneiras:
- analizador de laboratorio
- contador de glicosa no sangue na casa.
Estas medicións non amosarán o número exacto, pero axudarán a determinar o aumento ou diminución do nivel de substancias hormonais activas.
Medición da glucosa cun glucómetro:
- Lave as mans do neno e da persoa que tomará as medidas a fondo. Trata o dedo ao bebé con alcol ou outra solución desinfectante. Agarde ata que o dedo estea completamente seco.
- Podes usar non só o dedo, senón tamén o lobo do oído, o talón (dependendo da idade do bebé).
- Configura o contador inserindo nel a tira de proba adecuada tratada con produtos químicos.
- Golpear o dedo dun neno cun dispositivo especial que se inclúe co medidor.
- Unha gota de sangue emerxente debe aplicarse exactamente no lugar indicado nas instrucións da tira de proba.
- Despois de certo tempo (normalmente de 10 a 40 segundos), o resultado da medición da glicemia aparece na pantalla do dispositivo portátil.
Tarifas altas
Se aumenta o nivel da sustancia hormonal activa, aparecen síntomas dun estado hipoglucémico. Unha gran cantidade de insulina provoca unha diminución do azucre no torrente sanguíneo. Isto está cheo de que as células do corpo non reciban bastante enerxía. Primeiro de todo, isto aplícase ás células do cerebro. A hipoglucemia prolongada provoca consecuencias graves irreversibles. As células comezan a atrofiarse e morrer, dando lugar ao desenvolvemento da encefalopatía.
As causas de altos niveis de hormona no sangue son:
- a presenza dun tumor secreto de hormonas (insulinoma) do páncreas,
- manifestacións primarias de diabetes tipo 2,
- intervencións cirúrxicas, acompañadas da eliminación de parte do intestino delgado ou do estómago (a entrada rápida dos alimentos no tracto intestinal estimula unha liberación constante de insulina),
- patoloxía do sistema nervioso,
- infeccións transportadas a longo prazo,
- abuso da dieta
- excesiva actividade física.
Manifestacións
Os pais advirten que o neno pasa a ser pasivo, abandona os xogos habituais, o pasatempo divertido. Un tremor aparece nos dedos e nos dedos dos pés, as trampas do labio inferior (semellantes á patoloxía do sistema nervioso). O neno pide constantemente comer, pero ao mesmo tempo non gaña peso, ao contrario, pode perder peso aínda máis.
Tras o exame, o médico determina a palidez da pel e a sudoración excesiva. Os pais poden notar convulsións.
Métodos de control de condición
Durante o diagnóstico, o médico debe determinar por que se produce hiperinsulinismo. Sen eliminar as causas, é imposible desfacerse das manifestacións da patoloxía. Se a formación de natureza benigna ou maligna converteuse no factor etiolóxico, debe eliminarse, entón realízase a quimioterapia.
Un requisito previo é o cumprimento dos principios da terapia dietética. O neno debe recibir unha cantidade suficiente de proteínas, lípidos e carbohidratos, cuxo nivel corresponde á idade do paciente.
Se ocorre un ataque hipoglucémico:
- proporcionarlle ao paciente algo doce (doces, marmeladas, té doce quente),
- a introdución dunha solución glicosa nunha vea,
- inxección de adrenalina
- administración de glucagón
- tranquilizantes para convulsións convulsivas.
Baixos niveis hormonais
As razóns para a diminución da insulina no corpo do neno:
- diabetes tipo 1
- alimentación excesiva
- a recepción dun gran número de produtos ricos en monosacáridos,
- enfermidades infecciosas
- patoloxías de natureza inflamatoria,
- estrés
- actividade física reducida.
Ao medir o azucre no sangue, determínase a presenza de hiperglicemia. O neno pide a miúdo beber, comer, aparece un aumento patolóxico no número de miccións.
O neno come moito, pero non gaña peso ao mesmo tempo. A pel e as membranas mucosas están secas, o nivel de visión é reducido, poden aparecer erupcións patolóxicas que non se curan por moito tempo.
A condición hiperglicémica require atención de urxencia. É necesario administrar preparados de insulina. Comezan polo feito de que o medicamento se administra na súa forma pura, logo nunha solución de glicosa para evitar o desenvolvemento de hipoglucemia.
O tratamento consiste na terapia de reposición con análogos da insulina humana:
- insulinas curtas: comezan a actuar dentro dun cuarto de hora, o efecto dura ata 2-4 horas,
- fármacos de duración media: a acción desenvólvese durante 1-2 horas e dura ata 12 horas,
- insulina prolongada: a eficacia do medicamento obsérvase durante todo o día.
Outro requisito para a corrección dos niveis de insulina é a dieta baixa en carbohidratos. Os seus principios:
- Comer a miúdo en racións pequenas.
- Rexeita do azucre, uso de edulcorantes de orixe natural ou sintética.
- Rexeita alcol, alimentos graxos, fumados e salgados.
- Réxime de beber adecuado (1,5-2 litros por día).
- Prefírense os produtos cocidos ao vapor, cocidos ao vapor.
- O consumo de calorías calcúlase individualmente (normalmente 2500-2700 kcal por día).
- Unha diminución da cantidade de hidratos de carbono, proteínas e lípidos dixestibles permanecen dentro do rango habitual.
En caso de algún cambio no estado do neno, debes contactar cun especialista cualificado. Isto evitará o desenvolvemento da enfermidade ou acelerará a recuperación cando se detecta unha condición patolóxica nas primeiras etapas.
Información xeral
A hormona pancreática que regula o metabolismo dos carbohidratos, está implicada no metabolismo das graxas e mantén os niveis de azucre no sangue a un nivel óptimo, chamado insulina. Por natureza, é unha proteína que está feita a partir de proinsulina nas células do páncreas. Despois entra no torrente sanguíneo e cumpre as súas funcións. A súa deficiencia provoca a fame de células, contribúe a un aumento da glicosa no sangue. Todos estes factores afectan negativamente os procesos internos que se producen no corpo do individuo, provocando diversas perturbacións endocrinas. Un estudo sobre esta hormona revela:
- O grao de sensibilidade á insulina, é dicir, á resistencia á insulina.
- Violación de procesos metabólicos.
E tamén diagnostican a insulina (neoplasia) e a diabetes mellitus, na que existe un aumento da ruptura de carbohidratos complexos glicóxenos no fígado e no tecido muscular. Ademais, no fondo desta patoloxía, a taxa de oxidación da glicosa, o metabolismo de proteínas e lípidos diminúe, o nivel de colesterol malo aumenta e aparece un saldo negativo de nitróxeno.
A diabetes con azucre é de dous tipos:
- En primeiro lugar, o corpo non sintetiza insulina. A súa reposición realízase tomando hormonas, é dicir, o individuo recibe unha terapia de substitución hormonal. O número de unidades requiridas é seleccionado polo médico para cada paciente.
- O segundo: prodúcese unha cantidade insuficiente de hormona. Como resultado, non hai xeito de regular a concentración de azucre no sangue.
A diabetes é unha enfermidade grave e perigosa que reduce a calidade de vida dun individuo e provoca complicacións graves. Por iso, o seu diagnóstico oportuno determinando a concentración de insulina, por suposto, é importante.
Indicacións de análises de sangue para a insulina
O médico o recomenda nas seguintes situacións:
- Diagnóstico de trastornos endocrinos, incluída diabetes gestacional en nais en expectativa.
- Cribado de individuos con predisposición á diabetes.
- Seguimento do curso da diabetes.
- Selección dunha dose de insulina.
- Identificación da inmunidade do corpo á insulina.
- Descubrir os motivos para reducir a glicosa no sangue.
- Sospeita de neoplasia no páncreas.
- Sobrepeso
- Exame de pacientes con insuficiencia metabólica, así como de mulleres con insuficiencia da función ovárica.

Ademais, ao identificar os seguintes síntomas, os médicos tamén prescriben unha investigación sobre insulina en xaxún (as normas preséntanse no artigo):
- un longo período non cura as feridas na derme,
- mareos, conciencia borrosa, visión dobre
- debilidade, aumento da sudoración,
- discapacidade da memoria
- fatiga crónica, irritabilidade, depresión,
- sensación constante de fame e sede,
- boca e pel secas,
- fortes fluctuacións de peso mantendo a actividade física e a dieta habituais,
- antecedentes de ataques cardíacos e taquicardia.
Preparación para a análise e regras para a entrega de biomateriais
Para excluír a recepción de resultados incorrectos, a análise realízase antes do inicio da farmacoterapia e procedementos diagnósticos como resonancia magnética, ecografía, TC, radiografía, fisioterapia e outros ou dúas semanas despois deles. O sangue venoso da vena ulnar tómase para a súa análise. O momento óptimo para tomar biomaterial de sete a dez da mañá.
Normas para doar sangue á insulina:
- A última comida debería ser dez horas antes da toma do biomaterial.
- Durante varios días, elimine a excesiva sobrecarga física e emocional, o uso de líquidos que conteñen alcol e enerxía.
- Durante dous días, excluír a toma de medicamentos (segundo o acordado co médico tratador).
- Durante un día non coma pratos picantes e graxos, así como especias.
- O día da entrega permítese beber auga que non conteña gas e sales. A partir dos bebés toma biomaterial unha hora despois da alimentación. Non se recomenda fumar antes da análise.
- Vinte a trinta minutos antes do estudo, cómpre relaxarse, tomar unha posición sentada. É importante recordar que está prohibido calquera estrés emocional ou físico, xa que o estrés provoca a liberación de insulina no sangue.
Os resultados do estudo estarán listos ao día seguinte da toma de mostras. Os niveis de insulina en xaxún dependen do xénero, idade e do método empregado no laboratorio.
Por que é importante coñecer o seu nivel de insulina?
A insulina é a principal hormona que regula os procesos metabólicos no corpo dun individuo. A medición do xaxún da súa concentración realízase en individuos aos que tamén se lles mostra un estudo chamado "curva glicosa-insulina" ou un test de tolerancia á glicosa. Para identificar a máxima produción de insulina, faga unha provocación con glicosa. Antes de realizar tal proba, os médicos cancelan os seguintes medicamentos: salicilatos, estróxenos, corticosteroides, hipoglucemios. Se non, os resultados serán distorsionados.

O material biolóxico é entregado nun estómago baleiro de dez a dezaseis horas. Os adultos toman unha dose de carga de setenta e cinco gramos de glicosa. A mostraxe de sangue realízase tres veces: cun estómago baleiro e logo, despois de sesenta e cento vinte minutos. Diagnostique a diabetes se polo menos unha das mostras estivo por riba dos valores aceptables. Ademais, fan unha proba de xaxún. Nun estómago baleiro, a glicosa, a insulina e o péptido C determinanse no sangue dun individuo. Entón o paciente é limitado na inxestión de líquidos e alimentos durante vintecatro horas. Por outra banda, cada seis horas realízase unha análise dos tres indicadores anteriores.
Que significa alta e baixa insulina?
A insulina en xaxún excesiva indica:
- A enfermidade de Cushing
- acromegalia
- diabetes tipo 2
- uso a longo prazo de corticosteroides, anticonceptivos orais e medicamentos Levodopa.
Ademais, detéctase en individuos con sobrepeso con intolerancia á fructosa e galactosa.
A excesiva concentración desta hormona contribúe á aparición de hipoglucemia, que se caracteriza pola seguinte clínica: mareos, convulsións, sudoración grave, aumento da frecuencia cardíaca e deficiencia visual. A falta de glicosa pode provocar coma e levar á morte.
A concentración por baixo da insulina en xaxún normal obsérvase no primeiro tipo de diabetes, insuficiencia hipofisaria, inflamación do páncreas.
Conexión do péptido C
Este péptido e a insulina son os produtos finais da conversión da proinsulina en células do páncreas. No sangue son excretados en cantidades equimolares. A semivida do péptido C no plasma é de vinte e a insulina é de só catro minutos. Isto explica a maior cantidade de péptido de conexión no torrente sanguíneo, é dicir, é un marcador máis estable. A análise de péptidos C recoméndase para:
- Escolla unha táctica de tratamento da diabetes.
- Valoración da probabilidade de anormalidades fetales en mulleres embarazadas con diabetes.
- Síndrome do ovario poliquístico.
- Diabetes en adolescentes con sobrepeso.
- Diagnóstico do insulinoma.
- Diagnóstico diferencial do primeiro e segundo tipo de diabetes.
- Identificación e control da remisión da diabetes xuvenil.
- Avaliación da función residual das células beta en pacientes con diabetes mentres toman insulina.
- O pronóstico da diabetes.
- Infertilidade.
- Sospeita hipoglucemia artificial.
- Avaliación da secreción de insulina na patoloxía renal.
- Control despois da resección do páncreas.
Descodificación dos resultados da análise. A norma do péptido C (ng / ml)
O rango válido vai desde 0,78 a 1,89. A concentración por baixo do normal obsérvase con:
- diabetes tipo 1
- hipoglucemia alcohólica,
- situación estresante
- eliminación de parte do páncreas

O nivel de péptido C superior aos valores reguladores é característico das seguintes condicións:
- insulinoma
- insuficiencia renal crónica,
- tomando certos medicamentos hormonais
- hipoglucemia mentres toma comprimidos do grupo de derivados da sulfonilurea.
Nivel admisible de insulina (μU / ml)
Para un individuo saudable, os valores de referencia oscilan entre os tres e os vinte. A taxa de insulina no sangue sobre un estómago baleiro nas mulleres depende da idade, dos cambios hormonais e de tomar certos medicamentos. Se unha muller toma medicamentos hormonais, incluídos anticonceptivos orais, entón é necesario avisar a un profesional médico, como neste caso, a sobreestimación de insulina non é unha anormalidade. Durante o día, a concentración desta hormona cambia repetidamente, polo que os seus valores aceptables preséntanse nun rango bastante amplo. As desviacións da norma non sempre se consideran patolóxicas. Para identificar as causas e, se é necesario, son necesarios axustes, exames adicionais e consellos expertos.
Axudará a comprender cal é a norma da insulina en mulleres por idade, na táboa seguinte.
Nas mulleres embarazadas, o seu nivel admisible aumenta ata os 28, xa que durante este período necesítase máis enerxía para garantir o pleno crecemento e desenvolvemento do bebé. Durante este período, a placenta sintetiza hormonas que aumentan a cantidade de azucre no torrente sanguíneo e actúa como provocador da liberación de insulina. Como resultado, o nivel de glicosa aumenta, penetra ata as migas a través da placenta, obrigando ao páncreas a funcionar dun xeito mellorado e producir grandes cantidades de insulina. Este fenómeno considérase natural e non require corrección.

As normas de insulina no sangue en estómago baleiro en mulleres en situación dependen da duración do embarazo. Nas primeiras semanas, a necesidade é lixeiramente reducida, polo que a liberación da hormona no sangue redúcese. E a partir do segundo trimestre, a produción de insulina foi crecendo. Se neste momento o páncreas afronta a súa función, o nivel de azucre é normal. Nos casos en que a síntese dun gran volume de insulina é imposible, desenvólvese diabetes gestacional. No terceiro trimestre, a resistencia á insulina aumenta un cincuenta por cento e a produción de insulina triplícase. Despois do parto, a necesidade dunha hormona diminúe drasticamente, a síntese hormonal diminúe e a diabetes gestacional desaparece.
É bastante difícil para o sexo xusto, que ten sobrepeso ou diabetes, concibir un bebé. A razón deste fenómeno é que o corpo está en constante estrés.Os dous pais necesitan ter un nivel de insulina de 3 a 25 para poder concibir un bebé san. Na táboa de normas de insulina en mulleres por idade hai un artigo (ver máis arriba).
No caso de deficiencia de insulina, producirase un mal funcionamento do sistema muscular e será difícil para o organismo afrontar o aumento das cargas. Neste momento, a tarefa principal é manter as funcións vitais. Os excesos tamén se consideran un obstáculo para unha maternidade feliz.
Nos homes, a norma de insulina no sangue en xaxún é máis estable, a diferenza do sexo oposto e oscila entre 3 e 25. Na metade forte, os indicadores non só dependen da idade, senón tamén do peso, é dicir, canto maior sexa, maior será. o corpo necesita insulina. Ademais, o exceso de tecido adiposo axuda a reducir a cantidade de receptores de insulina, o que leva a unha diminución da sensibilidade á hormona. Coa idade, os límites inferior e superior móvense cara arriba. A taxa de insulina no sangue no estómago baleiro nos homes da categoría de idade maior (despois de cincuenta anos) é de 6 a 35 anos. Este fenómeno está asociado ás seguintes razóns:
- O corpo necesita máis enerxía para unha vida plena.
- Tratamento continuo con medicamentos para o tratamento de enfermidades crónicas.
- Esforzos frecuentes.
- Debilitamento do sistema inmunitario.
- Diminución da sensibilidade á insulina.

Os nenos son máis activos que os adultos, polo que precisan máis enerxía. Se o peso do neno está dentro dos límites normais e non hai signos de hipoglucemia, non se considera un motivo de preocupación un lixeiro aumento da insulina en exceso dos valores indicados a continuación. A razón deste fenómeno é a maduración e o crecemento natural. A taxa de insulina no estómago baleiro nos nenos:
- Nacidos e bebés de ata un ano - de tres a quince anos:
- Os preescolares - de catro a dezaseis anos,
- De sete a doce anos - de tres a dezaoito anos.
- En adolescentes, de catro a dezanove anos.
Durante a puberdade, o límite inferior aumenta ata os cinco.
O nivel de insulina (μU / ml) despois dunha comida
As normas de insulina nun estómago baleiro e despois de comer serán diferentes, porque despois de comer o traballo do páncreas mellórase e prodúcese máis hormona. Como resultado, a súa cantidade no torrente sanguíneo aumenta. Non obstante, isto só se aplica aos adultos. Nos nenos, a cantidade de insulina é independente da dixestión.

A concentración máxima de insulina, como a glicosa no sangue, obsérvase unha e media a dúas horas despois de comer. Grazas a esta análise, avalíase a función pancreática e o xeito de afrontar a produción de hormonas. O resultado avalíase polo nivel de azucre e a concentración de insulina, xa que estes indicadores dependen uns dos outros e varían en proporción directa. Para mulleres e homes, os límites admisibles van do 26 ao 28. Para as nais e persoas maiores en expectativa, entre 28 e 35. Na infancia, este indicador é de 19.
Insulina hormonal
A insulina humana é producida por células especiais (células beta) do páncreas. Estas células na súa masa sitúanse na cola da glándula e denomínanse illotes de Langerhans. Sitúanse no páncreas. A insulina é a principal responsable de regular os niveis de glicosa no sangue. Como vai isto?
- Coa axuda da insulina, mellórase a permeabilidade da membrana celular e a glicosa pasa facilmente por ela.
- A insulina participa na transición da glicosa ás tendas de glicóxeno nos músculos e no fígado
- A insulina no sangue axuda a reducir a glicosa.
- Reduce a actividade de encimas que descompoñen o glicóxeno e a graxa.
A diminución da produción de insulina polas propias células do corpo leva a que unha persoa comece con diabetes tipo I. Neste caso, as propias células beta son destruídas irreversiblemente, onde a insulina debe producirse durante o metabolismo normal dos carbohidratos. Unha persoa con tal diabetes require administración continua de insulina sintetizada artificialmente.Se a hormona se produce na cantidade adecuada, pero os receptores celulares fanse insensibles a iso, isto indica o desenvolvemento da diabetes tipo 2. A insulina non se usa para o seu tratamento nas primeiras etapas, pero a medida que a enfermidade avanza, o endocrinólogo pode prescribir inxeccións para reducir a carga no páncreas.
Ata hai pouco tempo, no tratamento de pacientes diabéticos usábase un fármaco baseado en hormonas animais ou insulina animal modificada, na que se substituía un aminoácido. O desenvolvemento da industria farmacéutica posibilitou a obtención de fármacos de alta calidade a través da enxeñaría xenética. As insulinas sintetizadas deste xeito non causan alerxias, para a súa correcta corrección da diabetes son necesarias doses máis baixas.
A taxa de insulina no sangue dos adolescentes no estómago baleiro: cal é o motivo da flutuación do nivel hormonal
| Vídeo (fai clic para reproducir). |
A taxa de insulina no sangue nun estómago baleiro nos nenos é de 3 a 20 mcU / ml. Calquera desviación implica o desenvolvemento da diabetes.
Con unha produción insuficiente de insulina, desenvólvese o primeiro tipo de enfermidade e o seu exceso no sangue indica resistencia á insulina.
Cal pode ser o nivel de insulina en varias patoloxías en adolescentes? Este artigo axudará a comprender este problema.
A insulina é unha hormona proteica que controla a concentración de azucres no plasma sanguíneo humano. As células beta son producidas pola insulina, que forman parte dos illotes de Langerhans situados no páncreas.
| Vídeo (fai clic para reproducir). |
Ademais da insulina producida polas células beta, as células alfa do aparello de Langerhans sintetizan o glucagón, unha hormona que aumenta a glicosa no sangue. Todas as perturbacións no funcionamento do illote do páncreas poden provocar o desenvolvemento de diabetes mellitus.
No corpo humano, a insulina cumpre a principal función hipoglucémica.
Ademais, a hormona participa en moitos procesos metabólicos:
- Proporciona a penetración da glicosa obtida cos alimentos nas células musculares e graxas.
- A insulina é un indutor na produción de glucóxeno a partir de glicosa nas células musculares e hepáticas a nivel celular.
- Proporciona a acumulación e prevención da descomposición de proteínas e graxas. Polo tanto, moi a miúdo o dente doce, os amantes do chocolate e a pastelería fresca sofren exceso de peso.
- A insulina aumenta a actividade de encimas que potencian a descomposición da glicosa e, pola contra, inhibe as encimas que promoven a descomposición de graxas e glicóxeno.
A insulina é a única hormona do corpo humana que pode proporcionar unha diminución do azucre no sangue. Proporciona o metabolismo dos carbohidratos.
Ao mesmo tempo, hai moitas hormonas no corpo que aumentan a concentración de azucres, por exemplo, glucagón, adrenalina, hormona de crecemento, hormonas "de mando" e así por diante.
O nivel normal da hormona en nenos e adolescentes debe estar comprendido entre 3 e 20 μU / ml. Nalgúns laboratorios, os valores normais poden variar lixeiramente. Polo tanto, ao superar o estudo, debe terse en conta este feito.
Co desenvolvemento dalgunhas patoloxías, o nivel de insulina no sangue pode aumentar e diminuír. Consideremos con máis detalle os posibles casos.
Na diabetes mellitus do primeiro tipo, as concentracións de hormonas están subestimadas. Este tipo de patoloxía desenvólvese principalmente na infancia. Neste caso, as células beta pancreáticas deixan de producir insulina e logo morren. A razón desta disfunción reside en trastornos autoinmunes.
Para compensar a falta de hormona no corpo, adminístrase por inxección. Co desenvolvemento da enfermidade, os nenos teñen sede, a miúdo van ao inodoro "un pouco", perden peso rapidamente, quéixanse de náuseas e vómitos.
En adolescentes pódese ocultar a progresión da diabetes. O neno pode ter erupcións na pel e tamén pode sufrir dor de cabeza e fatiga. No tratamento da diabetes tipo 1, a insulinoterapia xoga un papel fundamental.
Os niveis de insulina aumentan co desenvolvemento de diabetes tipo 2, insulinoma e hiperplasia de illotes de Langerhans. En nenos e adolescentes, a hiperplasia e o insulinoma son bastante raros, pero a diabetes tipo 2 é moi común. Con esta forma da enfermidade prodúcese insulina, pero os receptores celulares non a recoñecen, a glicosa non se absorbe e acumúlase no sangue.
A terapia para a diabetes tipo 2 inclúe medicamentos hipoglucémicos, dieta e terapia de exercicios.
Os resultados da análise poden mostrar niveis elevados de hormonas. Moitas veces isto indica o desenvolvemento ou o progreso de patoloxías graves coas que cómpre comezar a loitar.
Factores como o alto esforzo físico, o trastorno emocional grave e o estrés, unha forma de diabetes independente á insulina, a acromegalia (exceso de hormona de crecemento, ovarios poliquísticos en mulleres, sobrepeso, síndrome de Itsenko) poden ser factores no crecemento do contido de insulina tanto en nenos como en adultos. Cushing, resistencia á insulina, miotonia distrófica: enfermidade neuromuscular, insulinoma, neoplasias no páncreas e cancro, alteración da función da glándula hipofisaria.
Os pacientes con diabetes que toman medicamentos que conteñen insulina deben seguir a dosificación correcta. Coa introdución dun volume maior do requirido, prodúcese unha hipoglucemia - unha condición na que o nivel de glicosa baixa bruscamente e o contido de insulina, pola contra, aumenta. Neste caso, a persoa aumentou a sudoración, a conciencia confusa, a taquicardia, as náuseas, os desmaios.
Se se detectan estes sinais, é necesaria a hospitalización urxente. O médico introduce unha solución de glicosa para o paciente e despois de que o paciente volva á normalidade, déuselle comida cun alto contido en azucre e carbohidratos.
Os niveis baixos de insulina non permiten que a glicosa entre nas células do corpo. Como resultado, acumúlase no sangue. Tal proceso provoca síntomas típicos de diabetes nunha persoa: sede, micción frecuente, fame grave, irritabilidade e fatiga.
Non obstante, para descubrir con fiabilidade por que se producen os síntomas, cómpre pasar por unha análise dos niveis de insulina. Para isto, o sangue é extraído da vena ulnar a un estómago baleiro. Uns días antes da proba, non se pode tomar medicación, facer exceso de traballo. Tamén debes absterse de gran cantidade de doces e evitar o forte estrés emocional. O incumprimento de tales recomendacións pode distorsionar os resultados do exame.
Para obter a resposta máis fiable, é mellor realizar dúas análises á vez. O primeiro é un exame sanguíneo en xaxún e o segundo - dúas horas despois de tomar unha solución de glicosa. A partir dos resultados, o médico diagnostica a enfermidade nun neno ou nun adulto e desenvolve un réxime de tratamento.
Cando o nivel de insulina é moi baixo, isto pode indicar que o neno ten unha das seguintes patoloxías ou problemas:
- diabetes tipo 1
- mantendo un estilo de vida sedentario,
- coma diabético
- trastornos do sistema nervioso,
- disfunción hipofisaria,
- consumo constante de hidratos de carbono facilmente dixeribles,
- enfermidades infecciosas e virais,
- esforzo físico excesivo, especialmente sobre un estómago baleiro.
Para evitar altos ou baixos niveis de insulina no sangue, un neno ou adolescente debe manter unha dieta equilibrada. Os pais deben axudar nesta cuestión. En lugar de bollos, comida rápida e doces, cómpre comer máis verduras e froitas frescas, hidratos de carbono complexos e alimentos ricos en fibra. A familia debería dedicarse á educación física.
Pode ser calquera cousa: unha visita á piscina, deportes, paseos no parque, ioga, fitness e moito máis. O principal é manter un estilo de vida activo e unha alimentación adecuada. Evitarán o aumento de peso, é dicir, a obesidade, que é o principal compañeiro da "enfermidade do azucre".
Que é a insulina, cal é a súa norma e desviacións, sobre todo isto no vídeo deste artigo.
Necesítase insulina para nenos con azucre elevado no sangue. O páncreas é o responsable da produción da hormona. Se se altera o seu funcionamento, arranxanse problemas coa produción de compoñentes vitais, o que afecta negativamente á afección xeral. A insulina repón os custos de enerxía mediante a distribución da glicosa nos tecidos e células.
Despois de comer comida e entrar nel no corpo, comeza o proceso activo de dividir en pequenas partículas. Os monosacáridos son necesarios para reabastecer as reservas de enerxía e distribuílas por tecidos e células. As substancias presentadas son unha especie de material de construción. Coa súa falta, o benestar do neno se deteriora drasticamente.
Cada comida vai acompañada dun aumento do azucre no sangue. O sinal do seu recibo transmítese ao páncreas. O corpo responde a esta acción coa produción de insulina. É o responsable de transportar o ingrediente activo por todo o corpo.
A función principal da insulina é reabastecer as reservas de enerxía. As propiedades secundarias inclúen:
- Estimular a produción de ácidos graxos,
- Activación da produción de proteínas,
- Inhibición da descomposición do glicóxeno,
- Prevención da descomposición das células de graxa,
- Inhibición da descomposición de compoñentes proteicos.
A insulina é a responsable do funcionamento normal do corpo e dos procesos metabólicos. No caso da súa produción insignificante, as reservas de enerxía redúcense.
A norma de insulina no sangue dun neno non supera os 20 mkU / l. Este é o máximo permitido, calquera indicador que vaia máis alá das cifras presentadas leva un potencial risco para a saúde. O indicador mínimo flutúa na marca - 3 mkU / l. As cifras presentadas son relevantes para nenos menores de 12 anos. No sangue dos nenos maiores aumentan os valores admisibles. O máximo é de 25 μU / L, e o mínimo de 3 μU / L.
A insulina alta vén acompañada do desenvolvemento dun estado hipoglucémico. Unha taxa sobreestimada leva consecuencias graves. Baixo a súa influencia, as células atrofianse gradualmente, o que é perigoso polo desenvolvemento de anormalidades neurolóxicas por parte do cerebro.
Razóns polas que se elevan os niveis de insulina:
- Neoplasias benignas localizadas no páncreas,
- Diabetes tipo 2
- Cirurxía dirixida á eliminación parcial do estómago ou dos intestinos,
- Disturbios no funcionamento do sistema nervioso,
- Danos infecciosos no corpo,
- Malnutrición
- Aumento da actividade física.
Un forte salto na hormona vai acompañado de pasividade. O neno rexeita as actividades favoritas a favor da relaxación. Os dedos tremen, os golpes de beizos inferiores. O neno ten fame, pide constantemente comida, mentres non se gaña peso, ao contrario, rexístrase o seu descenso.
Con baixa insulina, o neno empeora en condicións xerais. O neno négase a comer, non quere xogar e fai as cousas habituais para el. É de destacar que os síntomas dun indicador baixo se superpoñen a un alto. Ao mesmo tempo, os factores de desenvolvemento provocadores varían.
A insulina baixa nos seguintes casos:
- Diabetes tipo 1
- A inxestión excesiva de alimentos
- Abuso do doce
- Enfermidades infecciosas e inflamatorias
- Baixa actividade física.
As probas de laboratorio axudarán a determinar a cantidade de azucre no sangue. Segundo as manifestacións clínicas, é imposible detectar os niveis de insulina.
Os expertos identifican varios métodos que permiten determinar o nivel fiable de insulina no sangue. Estes inclúen:
- Exame de sangue
- Tolerancia á glicosa
- Medición do azucre
- Medición da glicemia.
Exame de sangue. A cerca realízase sobre un estómago baleiro desde un dedo. Para determinar a tolerancia, é necesario doar varias veces sangue. Necesitará material dunha vea e dun dedo. A cerca realízase tres veces, nunha hora, media e dúas. Despois do primeiro parto, o neno necesita beber glicosa.
A medición do azucre realízase usando un analizador (a proba realízase na casa) e un glucómetro (a manipulación realízase na casa). Importante: non é posible calcular a cifra exacta segundo o método presentado. A medición do azucre é apropiada só se a desviación se determina cara arriba ou cara abaixo, sen un número específico.
A medicina moderna ten moitos aparellos e dispositivos adaptados. Para determinar o nivel de azucre no sangue, basta con usar un glucómetro. O neno ten que lavar completamente o dedo, o talón ou o lóbulo (dependendo do lugar elixido para a toma de sangue) e picar a pel. Aplícase unha gota de material biolóxico a unha tira especial, que en cuestión de minutos mostra un resultado fiable.
O mercado farmacolóxico moderno está representado por unha serie de medicamentos adaptados. Segundo a duración da exposición, hai:
- Drogas de acción rápida (Actrapid NM, Insulrap SPP). O nivel de insulina no sangue normalízase despois de 30 minutos despois da administración, a eficacia mantense durante 8 horas,
- Drogas de acción media (Monotard HM, Humulin N). A acción activa obsérvase tras 60-180 minutos despois da administración,
- Solucións de acción longa (Ultratard HM). A eficiencia está fixada dentro de 28-36 horas.
Outros tipos de drogas tamén son capaces de aumentar os niveis de insulina. Por orixe son animais e semellantes ao humano. O último tipo de insulina está en demanda, axuda a restaurar rapidamente o nivel do indicador no sangue e durante moito tempo conserva un efecto positivo.
Segundo o grao de purificación, todos os fármacos que reducen a resistencia á insulina divídense en monocomponentes tradicionais, monópicos e monocomponentes. Na infancia prescríbense os mesmos medicamentos que para os adultos. A única diferenza é a dosificación.
Só o médico asistente pode determinar a dose óptima de insulina para os nenos. Este é un proceso puramente individual que non tolera erros. Hai tres períodos principais de administración de hormonas:
- Nos primeiros 5 anos de vida: non máis que 0,5-0,6 unidades / kg de peso corporal,
- Despois de 5 anos - 1 unidade / kg de peso corporal,
- Na adolescencia - 2 unidades / kg.
Durante a puberdade activa aparecen dificultades para determinar a dosificación óptima. Un organismo fráxil está en fase de "transformación", que vai acompañado de aumentos incontrolados de azucre. Preséntanse inxeccións a nenos dependentes da insulina para indicacións especiais.
A dose recomendada non é constante, axústase durante a terapia con insulina e depende da idade do neno. O factor clave é a condición xeral do paciente e as características individuais do corpo.
Para determinar a dose óptima, o neno sométese anualmente a un exame de rutina nun centro médico. O control está dirixido a corrixir a terapia. Importante: o cálculo da insulina, así como dos propios medicamentos están en constante cambio.
A insulina adminístrase aos nenos de moitos xeitos. A hormona é "enviada" ao corpo perforando a pel no abdome, coxa superior, ombreiro, nádegas e costas. O sitio de inxección non importa e non afecta a eficacia da inxección.
Para a manipulación, use unha xeringa especial, unha pluma de xiringa ou unha bomba de insulina. Este último método permítelle "enviar" unha dose de hormona ao corpo a través dun dispensador especial.O fluxo de insulina é continuo. O dispositivo está no neno incluso de noite, sen causar molestias e molestias.
A administración constante de insulina a través das xeringas adoita causar medo nos nenos. Os pais deben considerar este punto e axudar ao bebé a facer fronte ao estrés emocional. Convén discutir co seu médico a elección dun método menos traumático de administración de dose.
A necesidade de insulina non é unha sentenza. Os nenos, como os adultos, viven a súa vida habitual, con restricións mínimas. Unha dose correctamente seleccionada do medicamento ten un efecto positivo no corpo. Se hai desviacións na norma do indicador, é recomendable consultar un médico para un axuste máis da terapia.
Valora este artigo:
40 Valora o artigo
Agora queda o número de comentarios sobre o artigo: 40 valoración media: 4,00 sobre 5
Cal é a norma de insulina no sangue en homes, mulleres e nenos
O corpo necesita hormonas en pequenas cantidades. Con todo, exercen unha función moi importante. Unha destas hormonas é a insulina. O exceso ou deficiencia pode levar a enfermidades graves. Por iso, débese controlar constantemente o seu contido. Como facelo e cal é a norma da insulina no sangue?
Podes comprobar o nivel de insulina na clínica. Para este propósito, úsanse dous métodos: nun estómago baleiro e despois dunha carga de hidratos de carbono. Para establecer un diagnóstico adecuado, ambos estudos son necesarios.
A análise da insulina en xaxún realízase só cun estómago baleiro. Deberían transcorrer, como mínimo, 8 horas entre a toma de sangue e a última comida, idealmente entre 12 e 14 horas. Polo tanto, o mellor momento para o diagnóstico considérase a mañá despois dun descanso nocturno. Isto permitirá que o paciente soporte facilmente unha negativa forzada de alimentos. 24 horas antes da análise, cómpre excluír da dieta os alimentos graxos e doces. Tamén debe absterse de beber alcol e fumar.
Para determinar correctamente o nivel de insulina no sangue, débense evitar trastornos emocionais fortes e un esforzo físico pesado. Na mañá anterior ao estudo, está prohibida calquera bebida (sen contar auga limpa sen gas), non se pode comer.
O sangue é tomado dun dedo para a súa análise. En casos excepcionais, úsase unha mostra de sangue venosa para a proba. Moitas veces, un endocrinólogo prescribe adicionalmente un diagnóstico do páncreas. Isto axuda a identificar lesións e procesos inflamatorios no órgano que causaron a morte das células β.
O segundo método, a análise de carga de glicosa, implica unha preparación similar ao método anterior. Durante o estudo, o paciente necesita beber 75 ml de solución de glicosa. 50 ml está indicado para nenos pequenos. Despois agardan 2 horas. A mostraxe de sangue para a súa análise realízase despois da liberación de insulina.
Ao medir os niveis de insulina, é importante manter a calma. O resultado da análise é capaz de distorsionar a actividade física e o exceso de tensión psicoemocional.
A información máis precisa pódese obter se realiza unha dobre análise sobre o nivel de insulina no sangue. A primeira proba faise pola mañá cun estómago baleiro. A continuación, o procedemento repítese, pero despois de 2 horas despois de consumir unha solución de glicosa. O método de investigación combinado proporcionará unha imaxe completa do funcionamento do páncreas.
Os niveis normais de insulina no sangue de mulleres e homes son aproximadamente os mesmos. En determinadas situacións, son posibles lixeiras diferenzas. Nas mulleres, é a puberdade (puberdade) e embarazo.
A taxa de insulina nas mulleres depende da idade. Co paso do tempo, os indicadores aumentan notablemente.
Nos homes, a taxa de insulina tamén depende da idade. As persoas maiores necesitan enerxía extra. Así, despois de 60 anos, o volume de insulina producido aumenta.
Os adolescentes e os nenos forman unha categoría especial. Os nenos non precisan enerxía extra, polo que a súa produción de insulina está subestimada.
No período de pubertade, a situación cambia drasticamente. A concentración da hormona no sangue dos adolescentes aumenta no contexto dun aumento hormonal.
Ao medir os niveis de insulina no estómago baleiro, os indicadores normais son:
- Adulto: de 1,9 a 23 km / l.
- Embarazada: de 6 a 27 mked / l.
- Nenos menores de 14 anos - de 2 a 20 m / l.
Con carga de alimentos, indicadores normais:
- Adulto: de 13 a 15 km / l.
- Mulleres embarazadas - de 16 a 17 km / l.
- Nenos menores de 14 anos - de 10 a 11 quilómetros / l.
A baixa insulina leva a un aumento da concentración de glicosa no sangue. As células morren de fame porque non reciben azucre na cantidade requirida. Os procesos metabólicos son perturbados, o glicóxeno deixa de depositarse no fígado e nos músculos.
Con exceso de glicosa no sangue, obsérvase frecuentemente urinar, sede constante e insaciable, fatiga, debilidade, irritabilidade, ansiedade, trastornos mentais, fame súbita. Se dubidas co tratamento, unha deficiencia hormonal provocará o desenvolvemento de diabetes tipo 1 dependente da insulina.
As causas dos baixos niveis de insulina no sangue poden ser:
- estrés e estados psicoemocionais graves,
- trastornos funcionais do hipotálamo e glándula pituitaria,
- enfermidades infecciosas ou crónicas
- diabetes mellitus non dependente da insulina, coma diabético,
- comer comida lixo, comer en exceso,
- estilo de vida sedentario
- esforzo físico prolongado e excesivo, especialmente sobre un estómago baleiro.
O nivel de insulina pode volver ser normal se identifica de inmediato a súa deficiencia. Isto axudará á investigación de laboratorio. O paciente debe seguir unha dieta, en primeiro lugar, reducir o consumo de produtos de fariña e azucre. Tamén é necesario tomar medidas para fortalecer o sistema inmunitario.
A seguinte acción importante é a inxección de preparados de insulina. O efecto deles é o mesmo que o da insulina natural producida no corpo. Diferéncianse entre si pola duración da exposición e son prolongados, medios e curtos.
Non menos importantes neste diagnóstico son as drogas que dilatan os vasos sanguíneos e restablecen as células pancreáticas.
Un aumento dos niveis de insulina por encima do normal vai acompañado dunha diminución da cantidade de glicosa no sangue. O alimento recibido deixa de converterse en enerxía. Ademais, nas reaccións metabólicas, as células graxas deixan de participar. O paciente quéixase de tremer, sudoración excesiva e tremores. Os síntomas comúns inclúen fame, palpitacións cardíacas, náuseas e perda de coñecemento.
Os altos niveis de hormona no sangue non son menos perigosos que a súa deficiencia. Esta condición está chea de desenvolvemento de diabetes tipo 2 non dependente da insulina. Non se descarta a aparición de enfermidades como bronquite, asma, miopía, vertedura, ataque cardíaco.
As causas de altos niveis de insulina no sangue poden ser:
- condicións estresantes, actividade física intensa e regular (especialmente en mulleres),
- diabetes insulina tipo 2
- sobrepeso e obesidade de varias etapas,
- trastornos funcionais da glándula pituitaria,
- un exceso de hormona de crecemento (acromegalia),
- ovarios poliquísticos, neoplasias no páncreas (insulinoma) ou glándulas suprarrenais,
- Síndrome de Cushing.
As causas menos comúns dun aumento do nivel da hormona no sangue son as enfermidades neuromusculares (en particular, miotonia distrófica) e a percepción deteriorada da insulina e dos carbohidratos consumidos.
En función das causas da patoloxía, constrúese un esquema de tratamento. Para reducir os niveis de hormonas, é importante facer exercicio moderado e ter máis probabilidades de estar ao aire libre. Os alimentos con baixo contido calórico e baixo en carbohidratos axudarán a desfacerse dos quilos adicionais e normalizar o páncreas.
Medicamentos certamente prescritos que reducen a insulina. Deben tomarse diariamente. Isto minimizará a carga no páncreas e evitará o seu esgotamento.
Para que o corpo funcione completamente, é necesario manter o nivel de insulina no sangue dentro de límites normais. Intente comer non máis de 2 veces ao día. Unha vez por semana, négase completamente a comer. O xaxún axuda a restaurar as células. Engade fibra á túa dieta e reduce os carbohidratos rápidos. Exercicio, pero sen exceso de traballo. Todo isto axudará a evitar enfermidades e a prolongar a vida.
O papel da insulina no mantemento do traballo do corpo é inestimable porque este compoñente hormonal mantén o azucre no sangue óptimo. Ademais, é a insulina que é capaz de regular o proceso de metabolismo de graxas e proteínas, transforma os compoñentes de nutrientes que penetran cos alimentos en masa muscular. É por iso que é moi importante sabelo todo sobre cal é a norma da insulina no sangue de mulleres, nenos e homes.
As normas de insulina no sangue varían segundo a idade e o xénero da persoa. Por exemplo, en nenos, os indicadores presentados serán de tres a 20 μU / ml. Nun neno menor de 12 anos, estamos a falar de indicadores de ata 10 mkU.
A norma en mulleres tamén pode ser diferente. Por exemplo, nunha representante feminina fóra do embarazo, os valores de insulina deberían situarse entre os tres e os 25 mcU. Mentres nunha muller espera un bebé, pode oscilar entre seis e 27 mkU. Os especialistas prestan atención a que:
- para os homes, estes indicadores tamén van de tres a 25 mkU,
- as persoas de idade avanzada normalmente poden presumir de indicadores de seis a 35 mkU,
- débese entender que a relación aumenta coa idade nos homes e nas mulleres,
- a norma de insulina despois do exercicio non pode ser tomada como indicador de saúde, porque neste caso a relación normalmente está sobreestimada.
Neste sentido, é moi importante familiarizarse coa táboa de hormonas e saber todo sobre como se determina a taxa de insulina no sangue das mulleres no estómago baleiro. O mesmo se aplica a homes e nenos. Neste caso, evitarase o tipo de diabetes (dependente da insulina) nos homes e non estará asociado a complicacións.
Os métodos para determinar a insulina pódense dividir en dous tipos: de laboratorio e independentes (na casa). No primeiro caso, os especialistas realizan dúas categorías de análises. O primeiro é a toma de sangue cun estómago baleiro e deberían pasar máis de oito horas desde a última comida.
O segundo tipo de análise significa unha proba de tolerancia oral á glicosa. O paciente consume unha solución de glicosa nun estómago baleiro (75 g. Substancias disoltas en 250-300 ml de auga). Despois de 120 minutos, tómase o sangue para a súa análise e determínase o azucre no sangue exacto, o que dá razón para calcular o contido exacto de insulina no torrente sanguíneo.
O resultado máis preciso obterase precisamente combinando os dous tipos de análise indicados: pola mañá tómase unha mostra de sangue sobre o estómago baleiro, logo utilízase unha solución de glicosa e despois de dúas horas realízase unha segunda mostraxe. Os resultados destes dous ensaios garanten información completa sobre o funcionamento do páncreas e sobre o nivel de glicosa no sangue. Antes da proba, recoméndase seguir unha dieta durante tres días.
Falando da determinación do azucre no sangue, da insulina e dos trastornos hormonais na casa, é necesario prestar atención a que:
- isto requirirá un glucómetro, que é un dispositivo especial para identificar con precisión estes indicadores,
- as medicións deben realizarse cun estómago baleiro,
- Lave as mans ben. Isto garantirá a desinfección, así como mellorará a circulación sanguínea no corpo,
- pódese tomar sangue das almofadas dos dedos como os dedos medios, aneis e pequenos,
- Para reducir a dor, é recomendable pincharse no centro, senón un pouco no lateral.Cando se recomendan medicións regulares de azucre, a zona de punción cambia. Isto eliminará a reacción inflamatoria ou o engrosamento da pel.
Os carniceiros dixeron toda a verdade sobre a diabetes! A diabetes desaparecerá en 10 días se o bebe pola mañá. »Ler máis >>>
A primeira gota de sangue limpase con la de algodón seco e só a seguinte gota colócase nunha tira de proba. Colócase nun glucómetro e aparece na pantalla o resultado dunha análise de insulina. É necesario comprender o perigo de aumento dos niveis de insulina e como se manifesta a hipoglucemia.
Un exceso prolongado de niveis de insulina comporta cambios patolóxicos irreversibles no corpo. Entón, o seu aumento provoca unha caída de azucre. Isto pode ir acompañado de tremor, sudoración, palpitacións cardíacas. Ademais, os niveis elevados de insulina son perigosos con súbitos ataques de fame, náuseas (especialmente cun estómago baleiro) e desmaio.
Débese ter en conta que unha sobredose de insulina pode ser un factor no desenvolvemento desta condición. É por iso que se recomenda a aqueles pacientes que usen o medicamento presentado para calcular coidadosamente a cantidade. Falando do que significa insulina por encima da norma, prestan atención á probabilidade de desenvolver insulinomas (tumores pancreáticos), un mal funcionamento na glándula pituitaria e algunhas enfermidades hepáticas. Así, non é necesario dubidar dos perigos do aumento da insulina.
A hipoglicemia está asociada a síntomas moi elocuentes. Primeiro de todo, cómpre entender que a falta da hormona presentada bloquea a penetración da glicosa nas células. Debido a isto, a súa concentración no sangue aumenta. O resultado disto é que un aumento do nivel de glicosa no sangue provoca os seguintes síntomas:
- intensa sede
- ansiedade
- ataques súbitos de fame
- irritabilidade
- micción frecuente.
Non se deben ignorar os síntomas deste trastorno, porque se caracterizan por unha progresión rápida. Destacan especialmente os casos de baixada de insulina nun neno. Na maioría das veces, as razóns para isto están asociadas a un estilo de vida sedentario, cargas excesivas, incluso nun estómago baleiro. Tamén os factores na formación da hipoglucemia inclúen trastornos no traballo da glándula hipofisaria (hipopituitarismo), enfermidades crónicas e infecciosas e o esgotamento nervioso.
O tratamento e a prevención da insulina alterada no sangue é máis que posible. Por suposto, esa terapia debería comezar o máis pronto posible, nese caso será posible falar sobre unha compensación oportuna e a exclusión do desenvolvemento de complicacións e consecuencias críticas.
Así, como parte da terapia con insulina, estamos a falar de facer dieta, manter un estilo de vida saudable, usar certos medicamentos. As drogas deben ser prescritas exclusivamente por un especialista xunto con axustes dietéticos. Neste caso, o curso de recuperación estará completo. Tradicionalmente, o menú inclúe de cinco a seis sesións de comer alimentos, é recomendable dar unha vantaxe aos produtos naturais. Outros aspectos da nutrición deben discutir co seu médico. Tamén é moi importante o control diario da insulina no sangue e dos niveis de azucre para determinar a eficacia dunha dieta modificada.
Así, o diagnóstico e tratamento oportuno son extremadamente importantes se unha persoa aumentou ou diminuíu o nivel de insulina. Este tipo de coidados sobre a propia saúde é o que permitirá evitar problemas graves e garantir toda a vida humana.
Unha das hormonas máis importantes responsables do metabolismo no corpo, así como da nutrición celular e dos tecidos, é a insulina.Nun adulto, os niveis de insulina dependen directamente da nutrición e dun gran número de factores, e nos nenos, a concentración da hormona no sangue permanece estable e practicamente non fluctúa.
Se o neno ten flutuacións no nivel desta hormona, entón isto indica certas violacións e mal funcionamentos no corpo do neno.
Unha forte diminución do nivel de hormona pancreática nun neno pode ser un indicador da diabetes tipo adolescente. Con tal enfermidade, practicamente non se produce insulina, polo que é necesaria unha inxección constante da hormona no sangue. Esta é unha enfermidade autoinmune e pode ser causada por causas hereditarias, así como por estrés e enfermidades virais que levan a deteriorar a función pancreática.
As farmacias volven ingresar aos diabéticos. Hai unha droga moderna e sensata europea, pero calan ao respecto. Iso.
A norma de insulina nos nenos é de 3 - 10 μU / ml (para adultos - ata 20 μU / ml). Se a norma se viola cara arriba, isto tamén pode levar a todo un fan de perturbacións metabólicas e o desenvolvemento dun gran número de patoloxías indesexables. Por exemplo, hipertensión, diabetes mellitus, enfermidades coronarias e moitas outras. Isto sucede a miúdo se o peso do neno é significativamente superior á media. Ademais, debido ao exceso de norma de insulina en nenos, é característica unha constante sensación de fatiga e fame. Neste caso, para que o corpo volva á normalidade e para un bo diagnóstico, é necesaria a consulta cun endocrinólogo.
Como nos adultos, nos nenos hai unha forte liberación da hormona no sangue durante o estrés e despois dun exceso de esforzo físico. Neste caso, son posibles dous escenarios: despois do esforzo, a conta de sangue volverá á normalidade (consecuencias reversibles) ou a patoloxía se desenvolverá para a vida. Isto pode suceder con intoxicación grave.
É importante saber que os niveis de insulina están directamente relacionados co azucre no sangue. Polo tanto, para calquera desviación da norma (cara arriba ou cara abaixo), é necesario comprobar o nivel de glicosa. Por regra xeral, con insulina reducida, diagnostícase un aumento da glicosa no sangue. Pero cando a concentración desta hormona é maior do normal, a glicosa pode manterse estable.
Os pais teñen que ter especial coidado cos nenos que son propensos á obesidade. E preste atención aos cambios máis pequenos no estado de saúde do neno, aínda que non teña problemas con sobrepeso.
Síntomas de problemas hormonais característicos dos nenos:
- apetito incontrolado,
- fame constante
- perda de peso súbita,
- fatiga constante (falta de respiración, somnolencia),
- sudoración pesada
- debilidade muscular, ás veces cambras musculares.
Tiven diabete durante 31 anos. Agora está san. Pero, estas cápsulas son inaccesibles para a xente común, non queren vender farmacias, non lles resulta rendible.
Voitkevich, A. A. Acción antitiroide de sulfonamidas e tioureados / A.A. Voitkevich. - M.: Editorial Estatal de Literatura Médica, 1986. - 232 p.
Zach, K.P. Inmunidade en nenos con diabetes mellitus / K.P. Zack, T.N. Malinovskaya, N.D. Tronko. - M .: Libro máis, 2002. - 112 p.
Mkrtumyan A.M., Podachina S.V., Petunina N. A. Enfermidades da tiroides. Unha guía para médicos, Medforum - M., 2012. - 136 c.- Bogdanovich V.L. Diabetes mellitus. A biblioteca do practicante. Nizhny Novgorod, "Editorial da NMMD", 1998, 191 p., Circulación 3000 exemplares.
- Okorokov A.N. Tratamento de enfermidades de órganos internos. Tomo 2. Tratamento de enfermidades reumáticas. Tratamento de enfermidades endocrinas. Tratamento de enfermidades renales, literatura médica - M., 2014. - 608 c.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Indicadores normais
Os niveis normais de insulina no sangue de mulleres e homes son aproximadamente os mesmos. En determinadas situacións, son posibles lixeiras diferenzas.Nas mulleres, é a puberdade (puberdade) e embarazo.
A taxa de insulina nas mulleres depende da idade. Co paso do tempo, os indicadores aumentan notablemente.
| 25 a 50 anos | maiores de 60 anos | Período de embarazo |
|---|---|---|
| 3-25 mced / l | 6-35 mced / l | 6-27 metros / l |
Nos homes, a taxa de insulina tamén depende da idade. As persoas maiores necesitan enerxía extra. Así, despois de 60 anos, o volume de insulina producido aumenta.
| de 25 a 50 anos | maiores de 60 anos |
|---|---|
| 6-35 mced / l |
A taxa de insulina coa carga de glicosa e no estómago baleiro
Ao medir os niveis de insulina no estómago baleiro, os indicadores normais son:
- Adulto: de 1,9 a 23 km / l.
- Embarazada: de 6 a 27 mked / l.
- Nenos menores de 14 anos - de 2 a 20 m / l.
Con carga de alimentos, indicadores normais:
- Adulto: de 13 a 15 km / l.
- Mulleres embarazadas - de 16 a 17 km / l.
- Nenos menores de 14 anos - de 10 a 11 quilómetros / l.
Debaixo da insulina normal
A baixa insulina leva a un aumento da concentración de glicosa no sangue. As células morren de fame porque non reciben azucre na cantidade requirida. Os procesos metabólicos son perturbados, o glicóxeno deixa de depositarse no fígado e nos músculos.
Con exceso de glicosa no sangue, obsérvase frecuentemente urinar, sede constante e insaciable, fatiga, debilidade, irritabilidade, ansiedade, trastornos mentais, fame súbita. Se dubidas co tratamento, unha deficiencia hormonal provocará o desenvolvemento de diabetes tipo 1 dependente da insulina.
As causas dos baixos niveis de insulina no sangue poden ser:
- estrés e estados psicoemocionais graves,
- trastornos funcionais do hipotálamo e glándula pituitaria,
- enfermidades infecciosas ou crónicas
- diabetes mellitus non dependente da insulina, coma diabético,
- comer comida lixo, comer en exceso,
- estilo de vida sedentario
- esforzo físico prolongado e excesivo, especialmente sobre un estómago baleiro.
O nivel de insulina pode volver ser normal se identifica de inmediato a súa deficiencia. Isto axudará á investigación de laboratorio. O paciente debe seguir unha dieta, en primeiro lugar, reducir o consumo de produtos de fariña e azucre. Tamén é necesario tomar medidas para fortalecer o sistema inmunitario.
A seguinte acción importante é a inxección de preparados de insulina. O efecto deles é o mesmo que o da insulina natural producida no corpo. Diferéncianse entre si pola duración da exposición e son prolongados, medios e curtos.
Non menos importantes neste diagnóstico son as drogas que dilatan os vasos sanguíneos e restablecen as células pancreáticas.
Máis alta que a insulina normal
Un aumento dos niveis de insulina por encima do normal vai acompañado dunha diminución da cantidade de glicosa no sangue. O alimento recibido deixa de converterse en enerxía. Ademais, nas reaccións metabólicas, as células graxas deixan de participar. O paciente quéixase de tremer, sudoración excesiva e tremores. Os síntomas comúns inclúen fame, palpitacións cardíacas, náuseas e perda de coñecemento.
Os altos niveis de hormona no sangue non son menos perigosos que a súa deficiencia. Esta condición está chea de desenvolvemento de diabetes tipo 2 non dependente da insulina. Non se descarta a aparición de enfermidades como bronquite, asma, miopía, vertedura, ataque cardíaco.
As causas de altos niveis de insulina no sangue poden ser:
- condicións estresantes, actividade física intensa e regular (especialmente en mulleres),
- diabetes insulina tipo 2
- sobrepeso e obesidade de varias etapas,
- trastornos funcionais da glándula pituitaria,
- un exceso de hormona de crecemento (acromegalia),
- ovarios poliquísticos, neoplasias no páncreas (insulinoma) ou glándulas suprarrenais,
- Síndrome de Cushing.
As causas menos comúns dun aumento do nivel da hormona no sangue son as enfermidades neuromusculares (en particular, miotonia distrófica) e a percepción deteriorada da insulina e dos carbohidratos consumidos.
En función das causas da patoloxía, constrúese un esquema de tratamento.Para reducir os niveis de hormonas, é importante facer exercicio moderado e ter máis probabilidades de estar ao aire libre. Os alimentos con baixo contido calórico e baixo en carbohidratos axudarán a desfacerse dos quilos adicionais e normalizar o páncreas.
Medicamentos certamente prescritos que reducen a insulina. Deben tomarse diariamente. Isto minimizará a carga no páncreas e evitará o seu esgotamento.
Para que o corpo funcione completamente, é necesario manter o nivel de insulina no sangue dentro de límites normais. Intente comer non máis de 2 veces ao día. Unha vez por semana, négase completamente a comer. O xaxún axuda a restaurar as células. Engade fibra á túa dieta e reduce os carbohidratos rápidos. Exercicio, pero sen exceso de traballo. Todo isto axudará a evitar enfermidades e a prolongar a vida.
Que mostra un exame de sangue para a insulina?
Unha proba de sangue para a insulina no estómago baleiro considérase unha importante proba de diagnóstico. A insuficiencia completa ou parcial de síntese de hormonas pancreáticas prodúcese a calquera idade. Segundo os resultados dunha proba de sangue para a insulina, verase canto o órgano non cumpre a súa función. En mozos e nenos, a manifestación da diabetes prodúcese de forma rápida e aguda, e principalmente mediante cetoacidosis. O fondo glicémico en estado crítico ascende a máis de quince milimoles por litro. As substancias tóxicas e compostos perigosos acumúlanse no sangue. Interfiren coa penetración da glicosa nas células e reducen a concentración de insulina natural no corpo.
¿Estase a contar un sangue completo cun estómago baleiro ou non?
Esta pregunta é frecuentemente feita aos médicos. Do mesmo xeito que un exame de insulina, un recuento de sangue completo tómase nun estómago baleiro. A excepción é só nos casos de emerxencia, que inclúen condicións de emerxencia, por exemplo, apendicite. O biomaterial tómase dun dedo ou dunha vea. Cando se recolle sangue venoso, xunto cunha análise xeral, tamén se pode realizar un estudo para outros indicadores, incluída a insulina.
Produción de insulina
A produción de insulina é un proceso complexo e en varias etapas. Primeiro, sintetízase unha substancia inactiva no corpo, precedendo á insulina de pleno rendemento (preproinsulina), que logo toma unha forma activa. A estrutura da preproinsulina prescríbese nun determinado cromosoma humano. Simultaneamente coa súa síntese, fórmase un péptido L especial, coa axuda da que a preproinsulina pasa pola membrana celular, convértese en proinsulina e permanece para madurar nunha estrutura celular especial (complexo de Golgi).
A maduración é a etapa máis longa da cadea de produción de insulina. Durante este período, a proinsulina descomponse en insulina e péptido C. A continuación, a hormona únese ao cinc, que está no corpo en forma iónica.
A liberación de insulina das células beta prodúcese despois de que aumente a cantidade de glicosa no sangue. Ademais, a secreción e liberación de insulina no sangue depende da presenza de certas hormonas, ácidos graxos e aminoácidos, ións de calcio e potasio no plasma. A súa produción diminúe en resposta á liberación doutra hormona - o glucagón, que tamén se sintetiza no páncreas, pero nas outras células - células alfa.
O sistema nervioso autónomo dunha persoa tamén afecta a secreción de insulina:
- A parte parasimpática afecta ao aumento da síntese da hormona insulina.
- Para a supresión da síntese é responsable a súa parte simpática.
Acción de insulina

A acción da insulina é que controla e regula o metabolismo dos hidratos de carbono. Isto conséguese aumentando a permeabilidade das membranas celulares para a glicosa, o que lle permite entrar rapidamente dentro da célula. A insulina no corpo actúa sobre os tecidos dependentes da insulina - músculos e graxa. Xuntos, estes tecidos compoñen 2/3 da masa celular e son responsables das funcións vitais máis importantes (respiración, circulación sanguínea).
A acción da insulina baséase no traballo dun receptor proteico situado na membrana celular. A hormona únese ao receptor e recoñéceselle, comezando o traballo de toda unha cadea de encimas. Como resultado de cambios bioquímicos, actívase a proteína quinase C, que afecta ao metabolismo intracelular.
A insulina humana afecta a varios encimas, pero a función principal de reducir a cantidade de glicosa no sangue realízase mediante:
- Aumenta a capacidade das células para absorber a glicosa.
- Activación de encimas de utilización de glicosa.
- Acelerar a formación de almacéns de glicosa como glicóxeno nas células do fígado.
- Reducindo a intensidade da formación de glicosa no fígado.
Ademais, a acción da insulina é que:
- Aumenta a absorción de aminoácidos polas células.
- Mellora o fluxo de ións de potasio, fósforo e magnesio á célula.
- Aumenta a produción de ácidos graxos.
- Promove a conversión de glicosa en triglicéridos no fígado e no tecido adiposo.
- Mellora a replicación do ADN (reprodución).
- Reduce o fluxo de ácidos graxos no torrente sanguíneo.
- Inhibe a descomposición de proteínas.
Azucre e insulina
A insulina no sangue afecta directamente ao uso da glicosa. Como ocorre isto nunha persoa sa? Normalmente, cunha longa pausa nos alimentos, o nivel de glicosa no sangue permanece sen cambios debido ao feito de que o páncreas produce pequenas porcións de insulina. En canto os alimentos ricos en carbohidratos entran na boca, a saliva descomponse en simples moléculas de glicosa que se absorben instantáneamente ao sangue a través da mucosa oral.
O páncreas recibe información de que se necesita unha gran cantidade de insulina para eliminar a glicosa entrante, e é tomada das reservas acumuladas polo ferro durante a pausa dos alimentos. A liberación de insulina neste caso chámase primeira fase da resposta á insulina.
Como resultado da liberación, o azucre no sangue descende ata a normalidade e a hormona do páncreas está esgotada. A glándula comeza a producir insulina adicional, que entra lentamente no torrente sanguíneo, esta é a segunda fase da resposta á insulina. Normalmente, a insulina segue producíndose e liberada ao sangue a medida que a comida é dixerida. O corpo almacena parte da glicosa en forma de glicóxeno nos músculos e no fígado. Se o glicóxeno non ten outro lado, e non quedan carbohidratos no sangue, a insulina axuda a convertelos en graxas e depositarse no tecido adiposo. Cando, co paso do tempo, a cantidade de glicosa no sangue comeza a diminuír, as células alfa pancreáticas comezarán a producir glucagón, unha hormona inversa á insulina na súa acción: dille aos músculos e ao fígado que é hora de converter os almacéns de glicóxeno en glicosa e manter así o azucre no sangue normal O organismo reporá as reservas de glicóxeno esgotadas durante a próxima comida.
Resulta que manter un nivel normal de glicosa no sangue é o resultado da regulación hormonal do corpo, e hai dous grupos de hormonas que afectan a cantidade de glicosa de diferentes xeitos:
- A insulina ten un efecto hipoglucémico: reduce a cantidade de azucre no sangue debido á deposición de glicosa en forma de glicóxeno no fígado e nos músculos. Se o nivel de glicosa é superior a unha determinada cifra, o corpo comeza a producir insulina para a utilización de azucre.
- O glágono é unha hormona hiperglicémica producida nas células alfa do páncreas e converte as células de glicóxeno no fígado e no músculo en glicosa.
Insulina: a norma nas mulleres
O nivel normal de insulina no sangue dunha muller indica que o corpo afronta o procesamento da glicosa. Un bo valor da glicosa en xaxún é de 3,3 a 5,5 mmol / l, a insulina é de 3 a 26 mcED / ml. Os estándares para anciáns e mulleres embarazadas son lixeiramente diferentes:
- Na terceira idade - 6-35 mkU / ml.
- En mulleres embarazadas - 6-28 mkU / ml.
A taxa de insulina debe terse en conta no diagnóstico da diabetes: xunto coa determinación da glicosa no sangue, unha análise da insulina permite comprender se existe unha enfermidade. Neste caso, tanto un aumento como unha diminución do indicador en relación aos números normais son de importancia. Así, o aumento da insulina suxire que o páncreas está ocioso, dando doses extra da hormona e non é absorbido polas células do corpo. Baixar a cantidade de insulina significa que as células beta do páncreas non son capaces de producir a cantidade correcta de hormona.
Curiosamente, nas mulleres embarazadas, a glicosa no sangue e os niveis de insulina teñen normas diferentes. Isto débese a que a placenta produce hormonas que aumentan a cantidade de glicosa no sangue e provoca a liberación de insulina. Como resultado, o nivel de azucre aumenta, atravesa a placenta ao bebé, obrigando ao seu páncreas a traballar nun modo mellorado e sintetizar moita insulina. A glicosa é absorbida e almacenada en forma de graxa, o peso do feto aumenta e isto é perigoso para o curso e o resultado dos futuros nacementos - un bebé grande pode simplemente quedar preso na canle de nacemento. Para evitalo, as mulleres que revelaron un aumento da cantidade de insulina e glicosa durante o embarazo deberían ser observadas por un médico e realizar o seu nomeamento.
Insulina: a norma en homes
A norma de insulina é a mesma para homes e mulleres e é de 3-26 μU / ml. O motivo da diminución da secreción hormonal é a destrución de células pancreáticas. Normalmente isto sucede nunha idade nova, no contexto dunha infección viral aguda (gripe) - a enfermidade comeza de forma aguda, a miúdo os pacientes chegan ao hospital en estado de coma hipoxecémico ou hiperglucémico. A enfermidade é de natureza autoinmune (as células son destruídas pola acción das súas propias células asasinas, que se forman por mal funcionamento do sistema inmunitario), e chámase diabetes tipo 1. Aquí só pode axudar a administración de insulina e unha dieta especial.
Cando un home ten un aumento do nivel de insulina, pódese sospeitar da presenza de tumores do páncreas, enfermidades hepáticas e glándulas suprarenais. Se, segundo os resultados do exame, non se revelou nada e un aumento dos niveis de insulina vai acompañado dun gran número de niveis de glicosa no sangue, pódese sospeitar de diabetes mellitus do segundo tipo. Neste caso, os receptores celulares perden a sensibilidade á insulina. A pesar de que o páncreas o produce en grandes cantidades, a glicosa non pode entrar nas células pola membrana celular. A diabetes mellitus tipo 2 no sexo máis forte aparece coa idade, contribuíndo á obesidade, a un estilo de vida insalubre e a malos hábitos.
Que problemas supón unha violación da produción e da absorción de insulina nos homes? Un problema específico masculino para diabéticos é a impotencia. Debido a que non se está usando correctamente a glicosa, o seu nivel sanguíneo é elevado e isto afecta mal aos vasos sanguíneos, empeora a súa patencia e perturba a erección. Ademais, o dano nervioso (neuropatía diabética) desenvólvese e a sensibilidade das terminacións nerviosas diminúe.
Para non atoparse con este delicado problema, os diabéticos masculinos deben ser observados por un endocrinólogo, realizar todas as súas citas, comprobar regularmente o nivel de glicosa e insulina no sangue.
O nivel de insulina nos nenos (normal)

A norma de insulina nun neno é de 3 a 20 mcU / ml. Nalgunhas enfermidades pódese observar tanto o seu aumento como a diminución:
- A diabetes tipo 1 caracterízase por unha diminución dos niveis de insulina.
Este tipo de enfermidades é a principal nos nenos. Comeza, por regra xeral, a unha idade temperá, distínguese por un comezo tormentoso e un curso severo. As células beta morren e deixan de producir insulina, polo que só as inxeccións hormonais poden salvar a un neno enfermo.A causa da enfermidade reside en trastornos autoinmunes conxénitos, calquera infección infantil pode converterse no mecanismo desencadeante. A enfermidade comeza cunha forte perda de peso, náuseas, vómitos. Ás veces os nenos chegan ao hospital xa en coma (cando o corpo é incapaz de facer fronte a unha forte diminución ou aumento da insulina e da glicosa en sangue). Nos adolescentes, o inicio da enfermidade pode ser borroso, o período latente dura ata 6 meses e neste momento o neno quéixase de dor de cabeza, fatiga, desexo indomable de comer algo doce. Pode aparecer erupcións pustulares na pel. O tratamento para o primeiro tipo de diabetes infantil é prescribir inxeccións de insulina para compensar a falta das nosas propias hormonas.
- Na diabetes tipo 2, a hiperplasia dos illotes de Langerhans, o insulinoma, o nivel de insulina no sangue aumenta.
O insululinoma e a hiperplasia son raros, e a diabetes tipo 2 é moi común. Difire en que co aumento da insulina, o azucre no sangue non se utiliza e permanece alto debido a unha violación da sensibilidade dos receptores celulares. O tratamento da enfermidade é restaurar a sensibilidade debido a medicamentos especiais, dieta e actividade física.
Niveis altos de insulina en adultos
Nun corpo saudable, todo debería estar en equilibrio. Isto tamén se aplica ao metabolismo dos carbohidratos, parte do cal é a produción e utilización de insulina. Ás veces as persoas cren erróneamente que a elevada insulina é boa: o corpo non padecerá un número elevado de glicosa. De feito, non é así. Superar o nivel de insulina no sangue é igual de nocivo que o seu menor valor.
Por que se produce tal violación? O motivo pode ser un cambio na estrutura e estrutura do propio páncreas (tumores, hiperplasia), así como enfermidades doutros órganos, debido aos cales se altera o metabolismo dos carbohidratos (danos nos riles, fígado, glándulas suprarenais, etc.). Non obstante, a maioría das veces, a insulina tórnase alta debido á diabetes mellitus do segundo tipo, cando o páncreas funciona como de costume e as células dos illotes de Langerhans continúan sintetizando normalmente a hormona. A razón para o aumento da insulina convértese na resistencia á insulina - unha diminución da sensibilidade das células a ela. Como resultado, o azucre no sangue non pode penetrar pola membrana celular, e o corpo, intentando entregar glicosa á célula, libera cada vez máis insulina, polo que a concentración é sempre alta. Ao mesmo tempo, unha violación do metabolismo dos carbohidratos é só unha parte dos problemas: case todos os diabéticos de tipo 2 teñen unha síndrome metabólica, cando, ademais de alta cantidade de azucre, unha persoa ten colesterol en sangue, hipertensión e enfermidades cardíacas. Sobre o risco de desenvolver diabete tipo 2 pódese dicir:
- Obesidade abdominal, na que se deposita graxa na cintura.
- Hipertensión arterial.
- Un aumento da cantidade de colesterol "malo" en comparación coa norma.
Os investigadores consideran que a xenética é o motivo do desenvolvemento da resistencia á insulina: suponse que a resistencia é un xeito de que o corpo poida sobrevivir en condicións de fame, porque unha violación da sensibilidade dos receptores de insulina permite abastecerse de graxa en tempos ben alimentados. Non obstante, a vantaxe evolutiva das condicións actuais converteuse nun problema: o corpo almacena graxa aínda que non o fai falta; a sociedade moderna desenvolvida xa se esqueceu da fame, pero a xente segue comendo cunha reserva, que logo se "deposita" nos seus lados.
Diagnostique un aumento do nivel de insulina (hiperinsulinismo) usando unha proba de sangue emitida nun estómago baleiro - normalmente o valor da hormona no plasma sanguíneo é de 3 a 28 mcED / ml. O sangue tómase estrictamente nun estómago baleiro, porque despois de comer a cantidade de insulina cambia drasticamente.
E se a análise amosase un alto nivel de insulina? Primeiro de todo, cómpre descubrir a razón: a táctica dun tratamento adicional depende disto: por exemplo, se a violación está asociada á presenza de insulinoma, o paciente ofrécelle unha eliminación cirúrxica do tumor. Cando a cantidade de hormona aumenta debido a enfermidades das glándulas suprarrenais e a súa cortiza, fígado, tumores hipofisarios, é preciso tratar con estas enfermidades, a súa remisión levará a unha diminución dos niveis de insulina. Ben, se a causa da enfermidade é unha violación do metabolismo dos carbohidratos e da diabetes, unha dieta especial con baixo contido de carbohidratos e medicamentos dirixidos a mellorar a sensibilidade das células á insulina axudarán.
Aumento da insulina durante o embarazo

Os niveis elevados de insulina adoitan atoparse durante o embarazo - neste caso falan do desenvolvemento da diabetes gestacional. Cal é o perigo de semellante diabetes para mamá e bebé? O neno pode ser moi grande, cos ombreiros demasiado desenvolvidos, e isto é perigoso para os nacementos futuros: o bebé pode quedar atascado na canle de nacemento. Os altos niveis de insulina poden causar hipoxia fetal. As nais poden desenvolver unha diabetes común que non está relacionada co embarazo.
O risco de desenvolver diabetes gestacional aumenta:
- Diabetes pasadas
- Exceso de peso
- Ovario poliquístico
- A presenza de diabetes na familia
Por que hai un maior nivel de insulina e unha violación do metabolismo dos carbohidratos durante o embarazo?
En condicións normais, a cantidade de glicosa no sangue é controlada pola insulina, que se forma no páncreas. Baixo a súa influencia, a glicosa é absorbida polas células, e o seu nivel no sangue diminúe. Durante o embarazo, a placenta forma hormonas que provocan un aumento dos niveis de azucre. A glicosa a través da placenta entra no torrente sanguíneo do bebé e o seu páncreas, intentando arranxar a situación, dá máis e máis insulina. Á súa vez, a hormona excesivamente secretada contribúe á rápida absorción de glicosa e á súa conversión en depósitos graxos. Como resultado, o peso do bebé non nacido está a medrar rapidamente - hai unha macrosomia do feto.
Como se manifesta a diabetes gestacional nunha muller?
Por regra xeral, non molesta de ningún xeito á nai expectante, e é detectado por casualidade ao pasar probas de rutina, e especialmente a proba de tolerancia á glicosa, que se realiza ás 26-28 semanas do embarazo. Ás veces a enfermidade maniféstase de forma máis viva: ataques de fame severa, sede constante e micción excesiva.
A diabetes gestacional pode sospeitarse por ultrasonido do feto - un avance no tamaño e no peso pode indicar o desenvolvemento da enfermidade.
O valor normal do nivel de insulina no plasma sanguíneo durante o embarazo é de 6-28 mkU / ml, glicosa - ata 5,1 mmol / l. Ás veces, ademais destas probas, prescríbese un estudo "hemoglobina glicada", que demostra canto tempo unha muller desenvolveu diabetes. A hemoglobina glicada é a hemoglobina pegada á glicosa. Fórmase cando o nivel de azucre no sangue é elevado durante moito tempo (ata 3 meses).
Como tratar a diabetes gestacional?
Primeiro de todo, a unha muller prescríbese unha dieta baixa en carbohidratos e autocontrol da glicosa no sangue usando medidores portátiles, cun estómago baleiro e despois de comer. A maioría dos trastornos pódense corrixir cunha dieta razoable coa excepción de "carbohidratos rápidos", comidas uniformes e unha actividade física adecuada (andar, nadar). A educación física é moi importante, porque os exercicios proporcionan ao corpo osíxeno, melloran o metabolismo, utilizan o exceso de glicosa e axudan a normalizar a cantidade de insulina no sangue. Pero se estes métodos non axudaron, a nai expectante está á espera das inxeccións de insulina permitidas durante o embarazo. Por regra xeral, as insulinas "curtas" son prescritas antes das comidas e as "longas" antes de durmir e pola mañá. Os medicamentos úsanse ata o final do embarazo e, despois do nacemento, a diabetes gestacional desaparece por conta propia e non é necesario un tratamento adicional.
Niveis altos de insulina nos nenos

Os altos niveis de insulina son un problema que se produce na infancia. Cada vez son máis os nenos que padecen obesidade, o motivo polo cal é unha mala alimentación e os pais ás veces non pensan o perigoso que é para o corpo. Por suposto, hai casos en que o aumento dos niveis de insulina está asociado a outras circunstancias: nos nenos, como nos adultos, pode haber tumores e enfermidades da glándula pituitaria, glándulas suprarrenais e a súa cortiza, insulinomas. Pero máis a miúdo, unha violación do metabolismo dos carbohidratos é de natureza hereditaria, na que se superpoñen nutrición inadecuada, falta de exercicio e estrés.
Como resultado, o neno desenvolve diabete tipo 2, no que, a pesar do traballo activo do páncreas e a secreción de insulina, as células perden a sensibilidade a ela. Por desgraza, os médicos din que a diabetes tipo 2 agora é "máis nova": cada vez son máis os nenos que sofren sobrepeso, síndrome metabólica e trastornos do metabolismo dos carbohidratos.
Que debo facer se as probas de sangue dun neno demostran un alto nivel de insulina? En primeiro lugar, é necesario excluír enfermidades debido ás cales aumenta a produción da hormona (insulina, hiperplasia dos illotes de Langerhans, danos no fígado, hipófise e glándulas suprarrenais). Se despois do exame non se detectan estas enfermidades e hai signos de diabetes tipo 2, o tratamento consiste en restaurar a sensibilidade dos receptores celulares á insulina e reducir a carga no páncreas para que non se esgote da excesiva síntese da hormona. Isto pódese conseguir coa axuda de drogas especiais, unha dieta baixa en carbohidratos e educación física. A violación do metabolismo e a obesidade dos carbohidratos nun neno é unha ocasión para revisar o menú e o estilo de vida de toda a familia: si - ao deporte e á alimentación adecuada, non - a comida rápida e un fin de semana no sofá.
Causas dos niveis elevados de insulina
Un alto nivel de insulina en humanos pode ser por varias razóns. Na medicina, o exceso de secreción hormonal chámase "hiperinsulinismo". En función do causado, distínguense a forma primaria e secundaria da enfermidade:
A primaria está asociada a unha falta de secreción de glucagón e un exceso de produción de insulina polas células beta dos illotes páncreas de Langerhans. Isto ocorre cando:
- O páncreas está afectado por un tumor que aumenta a produción de insulina. Por regra xeral, tales tumores son benignos e chámanse insulinomas.
- Os illotes de Langerhans na glándula medran, provocando un aumento da secreción de insulina humana.
- Nas células alfa, a secreción de glucagón redúcese.
A forma secundaria do trastorno non está asociada a problemas do páncreas e explícase por desviacións no funcionamento do sistema nervioso e secreción deteriorada doutras hormonas que afectan o metabolismo dos carbohidratos. Ademais, unha causa de hiperinsulinismo secundario (extrapanótico) pode ser un cambio na sensibilidade dos receptores de insulina. Que trastornos no corpo poden contribuír ao desenvolvemento de hiperinsulinismo?
- Enfermidade hipofisaria
- Enfermidades (incluíndo tumores benignos e malignos) da glándula suprarrenal, enfermidades da cortiza suprarrenal.
- Danos no fígado.
- Metabolismo deteriorado dos carbohidratos. Neste caso, con aumento da insulina, o azucre no sangue segue a ser elevado.
- As operacións no tracto gastrointestinal (en particular, a resección do estómago) poden levar a que os hidratos de carbono sexan evacuados demasiado rápido cara ao intestino delgado e se absorban activamente alí, provocando un forte aumento da cantidade de azucre no sangue e a liberación de insulina.
A causa máis común de hiperinsulinismo na actualidade é a sensibilidade á insulina deteriorada dos receptores celulares. As células deixan de percibir esta hormona e o corpo "non entende" isto e aumenta a produción de insulina, que, con todo, non reduce a glicosa no sangue - así se forma a diabetes tipo 2.Por regra xeral, é típico para persoas de mediana idade e maiores e supón máis do 90% de todos os casos de diabetes. E se sobre a diabetes tipo 1 pódese dicir que unha persoa non tivo a sorte de nacer cun xene defectuoso responsable do desenvolvemento da enfermidade, entón a diabetes tipo 2 é un "mérito" da propia persoa: desenvólvese nos que abusan de graxa e doce, leva unha vida sedentaria. e ten malos hábitos.
Diminución da insulina adulta
Por regra xeral, un nivel reducido de insulina indica o desenvolvemento da diabetes, debido á falta da hormona, a glicosa non se utiliza, senón que permanece no sangue. Unha diminución dos niveis de insulina na diabetes leva a síntomas desagradables:
- Aumento da micción, aumento da cantidade de ouriña (especialmente típica durante a noite). Isto é debido ao feito de que o exceso de glicosa no sangue se excreta na orina e a glicosa "leva" auga con ela, aumentando a cantidade de ouriños.
- Unha sensación de sede constante (deste xeito o corpo intenta compensar a perda de fluído na orina).
- Hiperglicemia: aumento da cantidade de glicosa: un baixo nivel de insulina no sangue ou a ausencia completa da súa produción leva a que a glicosa non entre nas células e experimenten a súa deficiencia. Podes compensar a falta de insulina por inxeccións constantes de medicamentos analóxicos de insulina.
Causas da insulina reducida
Os niveis de insulina no sangue poden descender debido a moitas circunstancias. Para saber exactamente por que ocorre isto, ten que contactar cun endocrinólogo. As principais razóns para reducir a produción de insulina de ferro son:
- Dieta insalubre: a dieta contén unha gran cantidade de alimentos ricos en calor e graxas animais, carbohidratos “rápidos” (azucre, fariña). Todo isto leva a que a insulina producida polo páncreas sexa crónica insuficiente para o uso dos hidratos de carbono recibidos, e o organismo intenta aumentar a súa produción ao esgotar as células beta.
- Incumprimento da dieta (alimentación excesiva).
- Diminución da inmunidade por infeccións e enfermidades crónicas.
- A falta de sono, ansiedade, estrés axudan a reducir a cantidade de insulina producida polo corpo.
- Falta de actividade física activa: por mor deles, a cantidade de azucre no sangue aumenta e o nivel de insulina diminúe ao mesmo tempo.
Diabetes tipo 1

A diabetes tipo 1 ocorre en mozos. Esta é unha enfermidade incurable na que só as inxeccións regulares de insulina que imitan a súa produción natural axudarán ao paciente.
Os científicos consideran que a causa da diabetes é unha predisposición hereditaria ao trastorno autoinmune, e o desencadeante pode ser unha lesión ou un resfriado, debido ao que comeza o proceso de destrución das células beta do páncreas polas células asasinas. Así, a insulina na diabetes tipo 1 deixa de sintetizarse en absoluto ou é insuficiente para o uso da glicosa.
Como comeza a enfermidade? O paciente quéixase de que se debilita axiña e cansa, faise irritable, moitas veces ouriña e ten sede, e perde peso. Ás veces engádense náuseas e vómitos aos síntomas.
A falta de tratamento con insulina, unha persoa pode morrer de hiperglucemia e hiperglucemia. Ademais, o exceso de azucre no sangue ten un efecto tóxico no corpo: os vasos sanguíneos (especialmente os riles e os ollos) están danados, a circulación sanguínea nos pés é perturbada e pode producirse gangrena, afectan os nervios, as enfermidades fúngicas aparecen na pel.
O único método de tratamento é recoller doses de insulina que substituirán a síntese natural do corpo da hormona. Un dato interesante é que cando se inicia a terapia, a chamada "lúa de mel" está fixada, cando o nivel de insulina está normalizado ata tal punto que o paciente pode prescindir de inxeccións.Por desgraza, este período non dura moito (en boa medida porque a xente deixa de facer dieta e non fai inxeccións prescritas). Se se achega ao tratamento con prudencia, pode tentar aforrar o maior número posible de células beta posibles, que seguirán sintetizando a insulina e farán cun pequeno número de inxeccións.
Diabetes tipo 2
Que é a diabetes tipo 2? Nesta diabetes, a insulina non deixa de ser producida polo corpo, pero a sensibilidade dos receptores a ela cambia: prodúcese unha resistencia á insulina. Por regra xeral, a enfermidade desenvólvese lentamente en persoas con idades comprendidas entre os 35 e os 40 anos e que teñen sobrepeso. A causa da diabetes é:
- Predisposición hereditaria ao desenvolvemento da síndrome metabólica e trastornos do metabolismo dos carbohidratos.
- Dieta insalubre con moitos hidratos de carbono "rápidos".
- Falta de actividade física.
Na etapa inicial, a diabetes insulina é producida polo páncreas en cantidades normais, pero os tecidos non responden a ela. O corpo aumenta a secreción da hormona e co paso do tempo, as células beta do páncreas están esgotadas e a persoa necesita inxeccións de insulina, como no primeiro tipo de diabetes.
A enfermidade normalmente non ten síntomas pronunciados. Os pacientes só se queixan de picazón, da presenza de infeccións fúngicas e ven a un médico cando a diabetes é complicada por retino, neuropatía e problemas nos riles.
Ao comezo da enfermidade, o paciente pode ser axudado por dieta e actividade física. Por regra xeral, a perda de peso leva a que os receptores volvan adquirir sensibilidade á insulina. A pesar de que o segundo tipo de diabetes chámase non dependente da insulina, máis tarde o paciente pode necesitar a introdución de insulina humana - isto sucede cando as células beta se agotan da síntese excesiva de hormonas.
Tipos de preparados de insulina
O tratamento con insulina é o principal tratamento para diabéticos. Dependendo de como se sintetice a preparación, hai:
- Insulina do gando vacún: pode dar fortes reaccións alérxicas, xa que a composición proteica é significativamente diferente da humana.
- Drogas derivadas do páncreas porcino. Tamén poden ser alérxicos, aínda que difiren da insulina humana nun só aminoácido.
- Análogos da hormona insulina humana - obtéñense substituíndo o aminoácido pola insulina porcina.
- Medicamentos modificados xeneticamente - a hormona é "producida" pola síntese de Escherichia coli.
Os análogos e as drogas modificadas xenéticamente son a mellor opción para o tratamento da insulina, porque non causan alerxias e proporcionan un efecto terapéutico estable. Podes ver a composición do medicamento no paquete: MS - monocomponent, NM - analóxico ou modificado xeneticamente. A etiquetaxe con números mostra cantas unidades da hormona están contidas en 1 ml do medicamento.
As insulinas difiren non só pola orixe, senón tamén pola duración da acción:
- "Rápido" ou ultrashort - comeza a funcionar inmediatamente despois da administración.
O efecto máximo obsérvase despois de 1-1,5 horas, a duración é de 3-4 horas. Adminístranse antes das comidas ou inmediatamente despois. O tipo de insulina ultra-curto inclúe Novorapid e Insulina Humalog.
- "Corto" - efectiva media hora despois da administración, actividade máxima - despois de 2-3 horas, en total, duran ata 6 horas.
Tales medicamentos adminístranse 10-20 minutos antes da comida. No cumio da actividade é preciso planificar un lanche adicional. Un exemplo de insulina "curta" é a insulina Actrapid, Insuman Rapid.
- "Medio" - actúa dentro das 12-16 horas, comeza a traballar 2-3 horas despois da administración, pico - despois de 6-8 horas.
Tales medicamentos adminístranse 2-3 veces ao día. Un exemplo de drogas: Protafan, Insulina Humulin NPH.
- "Longo" - ten un efecto prolongado e é un análogo da produción de insulina basal (de fondo).
É administrado 1-2 veces ao día.Algunhas drogas chámanse "sen pico" porque non teñen un pico pronunciado na actividade e imitan por completo a produción de hormonas de persoas sanas. O tipo de insulina sen pico inclúe Levemir e Lantus.
- Combinado ou mixto.
En tal preparación, xa se mesturan doses dunha insulina de acción longa e curta nunha xeringa, polo que o paciente ten que recibir menos inxeccións. Os medicamentos difiren en proporcións nas que se mesturan dous tipos de insulina. O tipo específico de fármaco, segundo a proporción, o seleccionará o endocrinólogo. Un exemplo de tipo combinado de insulina é Novomix.
Inxeccións de insulina

As inxeccións de insulina forman parte da vida dun paciente con diabetes tipo 1. O ben que os fai unha persoa depende do seu benestar e do grao de compensación da enfermidade. O medicamento adóitase introducir na graxa subcutánea, o que garante a súa absorción uniforme no sangue. Os lugares máis convenientes para inxeccións son o abdome (excepto o embigo), as nádegas, a coxa dianteira e o ombreiro fóra. En cada parte do corpo, a insulina entra no sangue a diferentes velocidades: o xeito máis lento é se se introduce na parte dianteira da coxa, a máis rápida do abdome. Ao respecto, débense inxectar medicamentos "curtos" no abdome e no ombreiro, e inxectar insulina a dose prolongada na parte lateral superior da nádega ou coxa. Se usa o medicamento Novorapid ou Lantus, pódense facer inxeccións en calquera destas áreas.
Non pode inxectar insulina no mesmo lugar e a unha distancia inferior a 2 cm da inxección anterior. Se non, poden aparecer focas graxas debido ás cales o medicamento é mal absorbido no sangue. O procedemento de inxección consta de varias etapas:
- Debe lavarse as mans con xabón.
- Limpar a pel cunha toallita de alcol (se non se ducha a diario).
- Unha seringa con insulina de acción prolongada debe ser revertida varias veces, pero non axitada - para unha mellor mestura.
- Despois debes marcar a dose desexada de insulina desprazando o dial nun círculo cara á esquerda ata o número desexado.
- Facer un dobre de pel e inserir a agulla nun ángulo de 45-90º, presionar sobre o pistón e agardar 15 segundos.
- Tira lentamente e suavemente a agulla para evitar que o medicamento saia da punción.
Para garantir o nivel óptimo de insulina no sangue, débese seleccionar a dose de medicamentos e o número de inxeccións xunto co endocrinólogo. Por regra xeral, úsanse os seguintes esquemas:
- Tres inxeccións (almorzo, xantar, cea) de "curto", e unha ou dúas (mañá e noite) - de insulina "longa". Este tratamento simula mellor a produción natural de insulina pola glándula, pero a miúdo require medir a glicosa no sangue para determinar a dose correcta de medicación.
- Dúas introducións (insulina "curta" e "longa") antes do almorzo e a cea. Neste caso, requírese unha dieta estrita e unha alimentación horaria.
Se un paciente desenvolve infeccións virais respiratorias agudas ou a gripe, pode ser necesaria a administración frecuente de insulina "curta" xa que a produción de hormonas está inhibida durante a infección viral.
Normas de administración de insulina
A introdución da insulina debe realizarse de acordo con determinadas regras:
- As xeringas con medicamentos deben almacenarse a temperatura ambiente. Se se usa insulina de acción longa, debe mesturarse xirando a xeringa.
- A elección da inxección depende de que tipo de insulina se inxecte (hai que inxectar "curto" nos lugares onde se absorbe rapidamente, "longo" - onde é lento).
- Non podes facer inxeccións no mesmo punto - isto leva á formación de selos na graxa subcutánea e prexudica a absorción da droga.
- Despois de retirar a tapa, necesitas unir a agulla á pluma de xiringa de acordo coas instrucións. É recomendable usar unha nova agulla con cada nova inxección.
- Se hai unha gran botella de aire na xeringa, toque no corpo coa agulla orientada cara arriba para que apareza o frasco e, a continuación, libere varias unidades do medicamento ao aire. Non se precisan eliminar pequenas burbullas.
- A dose do medicamento establécese xirando o regulador da xeringa de acordo coas instrucións.
- Para a correcta administración de insulina, ten que facer un dobre da pel na área desexada e logo introducir a agulla nun ángulo de 45 a 90 graos. Despois diso, prema suavemente e lentamente o botón da xeringa, conta ata 20 e sácao con coidado despois de soltar o dobre da pel.
Insulina no tratamento da diabetes

O tratamento coa insulina é o principal xeito de garantir unha vida normal a un paciente diabético. Para que a terapia traia o efecto desexado, debe ser prescrito polo endocrinólogo. A auto-selección de medicamentos e dosificación pode ameazar a súa saúde.
O obxectivo do tratamento coa insulina é substituír completamente a produción perdida da hormona pola administración artificial de fármacos. Para iso, o médico selecciona medicamentos que mellor actuarán sobre o corpo do paciente. Á súa vez, o paciente debe tratar de forma responsable o tratamento: seguir unha dieta, unha dieta e insulina.
Afortunadamente, o nivel actual de desenvolvemento da medicina permite que o paciente poida levar toda a vida: hai medicamentos combinados e de longa duración, pódense usar bombas. Ao mesmo tempo, a idea enraizou na mente de moitos: se comeza a inxectar insulina, significa recoñecerse como discapacitado. De feito, a terapia adecuada coa insulina é a garantía de que unha persoa non desenvolverá complicacións graves da diabetes que leven á discapacidade. Un tratamento adecuado fai posible “descargar” as restantes células beta e alivialas dos efectos nocivos da glicosa elevada crónicamente. Co tempo, o paciente pode necesitar doses máis pequenas de insulina.

Dieta baixa de insulina
Un baixo nivel de insulina no corpo humano é típico para a diabetes. O tratamento da diabetes require unha dieta baixa en carbohidratos (táboa 9 de Pevzner). Cales son as regras nutricionais para esta dieta?
- A dieta debe ser equilibrada e o seu contido en calorías debe reducirse.
- A falta de insulina, o azucre non ten tempo para ser usado no sangue, polo que é preciso limitar a cantidade de hidratos de carbono dixeribles rapidamente, e algúns deles deberán eliminarse completamente: os diabéticos non terán sêmola, patacas, arroz branco, azucre e mel.
- Segundo a receita do médico, en vez de azucre, pode usar xilitol, sorbitol, frutosa e outros edulcorantes. Por regra xeral, son absorbidos máis lentamente que a glicosa e permiten un mellor control do azucre no sangue.
- A comida debe ser fraccionada e frecuente e as racións deben ser pequenas. O número óptimo de comidas é polo menos cinco veces, e cada vez que tentas comer unha cantidade aproximadamente igual de hidratos de carbono.
- É necesario incluír unha gran cantidade de fibra na dieta, o que dá unha sensación de plenitude e favorece unha mellor utilización de graxas e carbohidratos. A fibra atópase principalmente nos vexetais crus: pepinos, repolo, tomates, calabacín.
- Dado que a violación da produción e absorción da insulina hormonal adoita estar acompañada dun metabolismo da graxa deteriorado, o menú debería conter produtos que teñen un efecto lipotrópico (división de graxa): queixo cottage, peixe baixo en graxa, carne de vacún, avena.
- É necesario abandonar pratos cun alto contido en graxa animal, caldos fritos e ricos.
Dieta alta en insulina
Un aumento do nivel de insulina no sangue suxire que o páncreas o produce en exceso. Ao mesmo tempo, pode verse prexudicada a sensibilidade dos receptores celulares - isto sucede coa síndrome metabólica, cando unha persoa ten diabetes mellitus, obesidade, metabolismo lipídico deteriorado, enfermidade cardíaca e vascular e hipertensión.O corpo produce insulina en balde, estimulando innecesariamente o páncreas. Como corrixir tal violación? Normalmente, os médicos prescriben medicación, exercicio e dieta. Os principais principios da dieta son os seguintes:
- Limitación de hidratos de carbono "rápidos", que provocan un aumento da produción de insulina no corpo. É mellor excluílos por completo, preferindo os hidratos de carbono "lentos": arroz integral, pasta de trigo duro, trigo mouro, pan de gran integral.
- Controle o tamaño da porción: a cantidade de comida nunha comida debe ser pequena, debes comer a miúdo (4-6 veces ao día).
- Se é posible, é mellor usar edulcorantes en lugar de azucre.
- Rexeitar o alcol.
- Beba moita auga común, apague completamente a sede.
- Reducir a cantidade de sal comida (tanto en pratos como en forma pura).
- Rexeite alimentos ricos en sodio (froitos secos salgados, embutidos, conservas).
Que alimentos deben estar na dieta dunha persoa que ten alta insulina?
- Carne baixa en graxa (preferiblemente carne).
- Produtos lácteos e leite salgado de pouca graxa, queixo cottage.
- Ovos en pequena cantidade.
- Cereais integrais e cereais.
- Vexetais que non conteñan almidón: repolo, cabaza, brócoli, tomate, etc.
- Verdes.
- Froitas cun baixo índice glicémico.
Prevención de niveis de insulina altos e baixos

Se a insulina no corpo se produce en cantidades insuficientes ou, pola contra, en exceso de cantidades, isto leva a un cambio nos niveis de glicosa no sangue. Aínda que os azucres altos e baixos presentan diferentes síntomas, a regulación do metabolismo dos carbohidratos require o cumprimento de certas regras:
- Se sofre unha insuficiencia de produción e absorción de insulina, consigue unha pulseira ou mete unha nota na carteira para que outros poidan responder e axudar rapidamente.
- Siga o seu endocrinólogo regularmente e segue o seu tratamento prescrito.
- Non beba alcol, xa que provoca un forte cambio no azucre no sangue.
- Intente levar un estilo de vida tranquilo e medido - porque, como vostede sabe, a produción da hormona insulina suprímese durante o estrés. Ademais, as persoas en estado de estrés poden ignorar a súa propia saúde segundo o principio de que "non haberá peor de todos os xeitos", causándolle danos importantes.
- Comproba regularmente o azucre no sangue con dispositivos portátiles (glucómetros): así podes avaliar se o corpo está a xestionar a carga ou se precisa cambiar a dose actual de medicamentos. A vixilancia dos niveis de glicosa evitará condicións de risco como a coma hipoglucemica e hiperglucémica.
- Ser sabio da actividade física. Non deberías establecer rexistros deportivos porque a produción de insulina non cambia no momento do exercicio, pero a utilización da glicosa acelérase e os niveis de azucre no sangue poden baixar a niveis inaceptablemente baixos. Podes afrontar isto comendo unha pequena cantidade de alimentos con hidratos de carbono antes de comezar as clases ou inxectando menos insulina con alimentos (se te prescriben insulinoterapia).
- Non descoidas as vacinacións preventivas, o obxectivo das cales é protexer o corpo contra a gripe e a infección pneumocócica, xa que durante a enfermidade prodúcense hormonas que bloquean a produción e a absorción de insulina no corpo, e isto afecta ao estado de saúde e agrava o curso da diabetes.
A insulina producida polo páncreas é quizais a hormona máis popular. Literalmente, todos os escolares saben que coa insulina reducida, o azucre no sangue aumenta e ocorre a diabetes tipo 1. Un aumento dos niveis de insulina tamén pode ser o signo inicial da diabetes, cando o páncreas acepta a mala absorción da hormona polos tecidos como a súa falta absoluta e comeza a producila incluso en exceso - este é o segundo tipo de diabetes.
O tratamento das enfermidades asociadas a unha deficiencia ou exceso de insulina é diferente e depende da causa específica:
- Con falta de hormona, prescríbese insulinoterapia.
- Con excesiva secreción de insulina e a falta de sensibilidade ao tecido á mesma, úsanse medicamentos que reducen a resistencia á insulina.
É importante lembrar: a violación da produción de insulina en si mesma non é unha sentenza, senón unha ocasión para recorrer a un endocrinólogo para axuda cualificada e cambiar os seus hábitos a outros máis saudables. Non é aceptable auto-medicarse e experimentar con doses e drogas - o médico debe prescribir toda a terapia dependendo da historia clínica e das características do estado de saúde.
O propósito funcional da hormona
Despois de comer comida e entrar nel no corpo, comeza o proceso activo de dividir en pequenas partículas. Os monosacáridos son necesarios para reabastecer as reservas de enerxía e distribuílas por tecidos e células. As substancias presentadas son unha especie de material de construción. Coa súa falta, o benestar do neno se deteriora drasticamente.

Cada comida vai acompañada dun aumento do azucre no sangue. O sinal do seu recibo transmítese ao páncreas. O corpo responde a esta acción coa produción de insulina. É o responsable de transportar o ingrediente activo por todo o corpo.
A función principal da insulina é reabastecer as reservas de enerxía. As propiedades secundarias inclúen:
- Estimular a produción de ácidos graxos,
- Activación da produción de proteínas,
- Inhibición da descomposición do glicóxeno,
- Prevención da descomposición das células de graxa,
- Inhibición da descomposición de compoñentes proteicos.
A insulina é a responsable do funcionamento normal do corpo e dos procesos metabólicos. No caso da súa produción insignificante, as reservas de enerxía redúcense.
Norma e desviacións
A norma de insulina no sangue dun neno non supera os 20 mkU / l - este é o máximo permitido, calquera indicador que vaia máis alá das cifras presentadas leva un potencial risco para a saúde. O indicador mínimo fluctúa na marca - 3 mkU / l. As cifras presentadas son relevantes para nenos menores de 12 anos. No sangue dos nenos maiores aumentan os valores admisibles. O máximo é de 25 μU / L, e o mínimo de 3 μU / L.
Taxa sobreestimada
A insulina alta vén acompañada do desenvolvemento dun estado hipoglucémico. Unha taxa sobreestimada leva consecuencias graves. Baixo a súa influencia, as células atrofianse gradualmente, o que é perigoso polo desenvolvemento de anormalidades neurolóxicas por parte do cerebro.
Razóns polas que se elevan os niveis de insulina:
- Neoplasias benignas localizadas no páncreas,
- Diabetes tipo 2
- Cirurxía dirixida á eliminación parcial do estómago ou dos intestinos,
- Disturbios no funcionamento do sistema nervioso,
- Danos infecciosos no corpo,
- Malnutrición
- Aumento da actividade física.

Un forte salto na hormona vai acompañado de pasividade. O neno rexeita as actividades favoritas a favor da relaxación. Os dedos tremen, os golpes de beizos inferiores. O neno ten fame, pide constantemente comida, mentres non se gaña peso, ao contrario, rexístrase o seu descenso.
Tarifa baixa
Con baixa insulina, o neno empeora en condicións xerais. O neno négase a comer, non quere xogar e fai as cousas habituais para el. É de destacar que os síntomas dun indicador baixo se superpoñen a un alto. Ao mesmo tempo, os factores de desenvolvemento provocadores varían.
A insulina baixa nos seguintes casos:
- Diabetes tipo 1
- A inxestión excesiva de alimentos
- Abuso do doce
- Enfermidades infecciosas e inflamatorias
- Baixa actividade física.

As probas de laboratorio axudarán a determinar a cantidade de azucre no sangue. Segundo as manifestacións clínicas, é imposible detectar os niveis de insulina.
Como controlar o seu nivel de azucre?
Os expertos identifican varios métodos que permiten determinar o nivel fiable de insulina no sangue.Estes inclúen:
- Exame de sangue
- Tolerancia á glicosa
- Medición do azucre
- Medición da glicemia.
Exame de sangue. A cerca realízase sobre un estómago baleiro desde un dedo. Para determinar a tolerancia, é necesario doar varias veces sangue. Necesitará material dunha vea e dun dedo. A cerca realízase tres veces, nunha hora, media e dúas. Despois do primeiro parto, o neno necesita beber glicosa.
A medición do azucre realízase usando un analizador (a proba realízase na casa) e un glucómetro (a manipulación realízase na casa). Importante: non é posible calcular a cifra exacta segundo o método presentado. A medición do azucre só é relevante se se detecta unha desviación cara arriba ou cara abaixo.

A medicina moderna ten moitos aparellos e dispositivos adaptados. Para determinar o nivel de azucre no sangue, basta con usar un glucómetro. O neno ten que lavar completamente o dedo, o talón ou o lóbulo (dependendo do lugar elixido para a toma de sangue) e picar a pel. Aplícase unha gota de material biolóxico a unha tira especial, que en cuestión de minutos mostra un resultado fiable.
Variedades de insulina
O mercado farmacolóxico moderno está representado por unha serie de medicamentos adaptados. Segundo a duración da exposición, hai:
- Drogas de acción rápida (Actrapid NM, Insulrap SPP). O nivel de insulina no sangue normalízase despois de 30 minutos despois da administración, a eficacia mantense durante 8 horas,
- Drogas de acción media (Monotard HM, Humulin N). O efecto activo obsérvase despois de 60-180 minutos despois da administración,
- Solucións de acción longa (Ultratard HM). A eficiencia está fixada nun período de 28 a 36 horas
Outros tipos de drogas tamén son capaces de aumentar os niveis de insulina. Por orixe son animais e semellantes ao humano. O último tipo de insulina está en demanda, axuda a restaurar rapidamente o nivel do indicador no sangue e durante moito tempo conserva un efecto positivo.
Segundo o grao de purificación, todos os fármacos que reducen a resistencia á insulina divídense en monocomponentes tradicionais, monópicos e monocomponentes. Na infancia prescríbense os mesmos medicamentos que para os adultos. A única diferenza é a dosificación.
Réximes de introdución
Só o médico asistente pode determinar a dose óptima de insulina para os nenos. Este é un proceso puramente individual que non tolera erros. Hai tres períodos principais de administración de hormonas:
- Nos primeiros 5 anos de vida: non máis de 0,5-0,0 u / kg de peso corporal,
- Despois de 5 anos - 1 unidade / kg de peso corporal,
- Na adolescencia - 2 unidades / kg.
Durante a puberdade activa aparecen dificultades para determinar a dosificación óptima. Un organismo fráxil está en fase de "transformación", que vai acompañado de aumentos incontrolados de azucre. Preséntanse inxeccións a nenos dependentes da insulina para indicacións especiais.

A dose recomendada non é constante, axústase durante a terapia con insulina e depende da idade do neno. O factor clave é a condición xeral do paciente e as características individuais do corpo.
Para determinar a dose óptima, o neno sométese anualmente a un exame de rutina nun centro médico. O control está dirixido a corrixir a terapia. Importante: o cálculo da insulina, así como dos propios medicamentos están en constante cambio.
Métodos de administración
A insulina adminístrase aos nenos de moitos xeitos. A hormona é "enviada" ao corpo perforando a pel no abdome, coxa superior, ombreiro, nádegas e costas. O sitio de inxección non importa e non afecta a eficacia da inxección.
Para a manipulación, use unha xeringa especial, unha pluma de xiringa ou unha bomba de insulina. Este último método permítelle "enviar" unha dose de hormona ao corpo a través dun dispensador especial. O fluxo de insulina é continuo.O dispositivo está no neno incluso de noite, sen causar molestias e molestias.
A administración constante de insulina a través das xeringas adoita causar medo nos nenos. Os pais deben considerar este punto e axudar ao bebé a facer fronte ao estrés emocional. Convén discutir co seu médico a elección dun método menos traumático de administración de dose.
- Lectura recomendada: azucre no sangue en nenos
A necesidade de insulina non é unha sentenza. Os nenos, como os adultos, viven a súa vida habitual, con restricións mínimas. Unha dose correctamente seleccionada do medicamento ten un efecto positivo no corpo. Se hai desviacións na norma do indicador, é recomendable consultar un médico para un axuste máis da terapia.