Hemoglobina para diabetes tipo 2: como subir un nivel baixo?
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A hipoglicemia é cando o azucre no sangue cae por baixo do normal. A hipoglucemia leve provoca síntomas desagradables, que se describen a continuación no artigo. Se se produce unha hipoglucemia grave, a persoa perde a consciencia e isto pode levar á morte ou á discapacidade debido a un dano cerebral irreversible. A definición oficial da hipoglucemia: unha diminución da glicosa en sangue ata un nivel inferior a 2,8 mmol / l, que vai acompañado de síntomas adversos e pode provocar un deterioro da conciencia. Tamén a hipoglucemia é unha diminución do azucre no sangue ata un nivel inferior a 2,2 mmol / l, aínda que unha persoa non sente síntomas.

A nosa definición de hipoglucemia: é cando un paciente con diabetes cae o azucre no sangue que está 0,6 mmol / L por debaixo do seu nivel individual ou menos. A hipoglucemia leve é o azucre no sangue 0,6-1,1 mmol / L por baixo do nivel obxectivo. Se o azucre segue caendo, a hipoglucemia vólvese grave cando a glicosa comeza a ser inadecuada para alimentar o cerebro. O matiz é que cada paciente ten un nivel de azucre no sangue obxectivo. Por regra xeral, cómpre tratar de manter o azucre no sangue, como en persoas saudables sen diabetes. Pero en casos graves de diabetes, os pacientes teñen que manter específicamente o azucre por primeira vez. Para obter máis información, consulte o artigo “Os obxectivos da atención á diabetes. Que é necesario manter o azucre no sangue. "
- Síntomas de hipoglucemia
- Hipoglucemia nocturna nun soño
- Se os síntomas de hipoglucemia son escuros
- Causas da hipoglucemia na diabetes
- Como entender o que causou hipoglucemia
- Tratamento (parado) da hipoglucemia
- Como curar a hipoglucemia sen aumentar o azucre por encima do normal
- Comprimidos de glucosa
- Que facer se o azucre no sangue é baixo xusto antes das comidas
- Como afrontar un ataque de glutonía con hipoglucemia
- O azucre aumentou á normalidade e os síntomas de hipoglucemia non desaparecen
- Comportamento agresivo de diabéticos en estado de hipoglucemia
- Que facer se un diabético xa está a piques de perder o coñecemento
- Atención de urxencia se pasa un paciente diabético
- Abastecerse de hipoglucemia con antelación
- Pulseiras de identificación da diabetes
- Hipoglucemia en diabetes: conclusións
A hipoglicemia na diabetes pode causar dúas razóns principais:
- inxeccións de insulina
- tomar pastillas que fan que o páncreas produza máis insulina.
As inxeccións de insulina para o tratamento da diabetes tipo 1 e tipo 2 son extremadamente importantes e os seus beneficios superan con moito o posible risco de hipoglucemia. Ademais, cando domine o método de pequenas cargas e pode xestionar pequenas doses de insulina, o risco de hipoglucemia será moi baixo.
Recomendamos encarecidamente que descartes as pílulas que provocan que o páncreas produza máis insulina. Estes inclúen todos os medicamentos contra a diabetes procedentes de clases de derivados de sulfonilurea e clases de meglitinidas. Estas pílulas non só poden causar hipoglucemia, senón que tamén causan danos por outros xeitos. Lea "Que medicamentos contra a diabetes fan máis mal que ben". Os médicos que están detrás dos tempos seguen prescribíndoos a pacientes con diabetes tipo 2. Os métodos alternativos, que se describen no programa de diabetes tipo 2, axudan a controlar o azucre no sangue sen risco de hipoglucemia.
Síntomas de hipoglucemia
Os síntomas da hipoglucemia maniféstanse máis claramente, canto máis rápido se produce a diminución da glicosa no sangue.
Os primeiros síntomas da hipoglucemia (necesidade urxente de comer carbohidratos "rápidos", especialmente comprimidos de glicosa):
- palidez da pel
- suor
- tremer, palpitacións
- fame severa
- incapacidade de concentración
- náuseas
- ansiedade, agresividade.
Os síntomas da hipoglucemia cando o azucre no sangue é críticamente baixo e o coma hipoglucémico xa está moi preto:
- debilidade
- mareos, dor de cabeza,
- sensación de medo
- trastornos da fala e visual no comportamento
- confusión,
- coordinación prexudicada dos movementos
- perda de orientación no espazo,
- extremidades tremendo, calambres.

Non todos os síntomas glicémicos aparecen ao mesmo tempo. No mesmo diabético, os signos de hipoglucemia poden cambiar cada vez. En moitos pacientes, a sensación de síntomas de hipoglucemia é "aburrida". Tales diabéticos perden de súpeto a conciencia cada vez debido ao desenvolvemento de coma hipoglucémico. Teñen un alto risco de discapacidade ou morte por hipoglucemia grave. Por mor do que está pasando:
- azucre no sangue constantemente moi baixo
- unha persoa padece diabete durante moito tempo,
- vellez
- se a miúdo se produce hipoglucemia, os síntomas non son tan pronunciados.
Estas persoas non deben supor un perigo para outras persoas no momento da hipoglucemia grave súbita. Isto significa que está contraindicado para que realicen traballos dos que dependen a vida doutras persoas. En concreto, a estes diabéticos non se lles permite conducir un coche e transporte público.
Algúns pacientes con diabetes recoñecen que teñen hipoglucemia. Manteñen a suficiente claridade de pensamento para obter un glucómetro, medir o seu azucre e deixar un ataque de hipoglucemia. Desafortunadamente, moitos diabéticos con recoñecemento subxectivo da súa propia hipoglucemia teñen grandes problemas. Cando o cerebro carece de glicosa, unha persoa pode comezar a comportarse de forma inadecuada. Estes pacientes seguen confiando en que teñen azucre normal no sangue ata o momento de perder a conciencia. Se o diabético experimentou varios episodios agudos de hipoglucemia, pode ter problemas co recoñecemento oportuno de episodios posteriores. Isto débese á desregulación dos receptores adrenérxicos. Ademais, algúns medicamentos interfiren no recoñecemento da hipoglucemia puntual. Trátase de bloqueantes beta que reducen a presión sanguínea e a frecuencia cardíaca.
Aquí hai outra lista de síntomas típicos de hipoglucemia, que se desenvolven a medida que aumenta a súa gravidade:
- Reacción lenta ante eventos circundantes, por exemplo, nun estado de hipoglucemia, unha persoa non pode frear o tempo durante a condución.
- Comportamento irritante e agresivo. Neste momento, o diabético está confiado en que ten azucre normal e resiste agresivamente aos esforzos doutras persoas para obrigalo a medir azucre ou comer carbohidratos rápidos.
- Nube de conciencia, dificultade para falar, debilidade, torpeza. Estes síntomas poden continuar despois de que o azucre volvese á normalidade, ata ata 45-60 minutos.
- Somnolencia, letarxia.
- Perda de conciencia (moi raro se non inxecta insulina).
- Convulsións.
- Morte.
- Programa de tratamento da diabetes tipo 1 para adultos e nenos
- Período de lúa de mel e como estendelo
- A diabetes tipo 1 nun neno é tratada sen insulina usando a dieta correcta. Entrevistas coa familia.
- Como frear a destrución dos riles
Hipoglucemia nocturna nun soño
Sinais de hipoglucemia nocturna nun soño:
- o paciente ten unha pel de suor fría e ameixa, especialmente no pescozo,
- respiración confusa
- durmir inquedo
Se o teu fillo ten diabetes tipo 1, entón tes que vela ás veces pola noite, comprobándolle o pescozo ao tacto, tamén podes espertalo e, por se acaso, medir o azucre no sangue cun glucómetro no medio da noite. Para reducir a dose de insulina e con ela o teu risco de hipoglucemia, siga un programa de tratamento da diabetes tipo 1. Traslada a un neno con diabetes tipo 1 a unha dieta baixa en carbohidratos en canto termine a lactación.
Se os síntomas de hipoglucemia son escuros
Nalgúns pacientes diabéticos, os primeiros síntomas da hipoglucemia son escuros. Con hipoglucemia, tremor de mans, palidez da pel, frecuencia cardíaca rápida e outros signos provocan a hormona epinefrina (adrenalina). En moitos diabéticos, a súa produción está debilitada ou os receptores son menos sensibles a ela. Este problema desenvólvese co paso do tempo en pacientes que teñen un azucre baixo no sangue crónicamente ou saltos frecuentes desde o azucre elevado ata a hipoglucemia. Por desgraza, estas son precisamente as categorías de pacientes que adoitan experimentar hipoglucemia e que necesitarían unha sensibilidade á adrenalina normal máis que outros.
Hai 5 razóns e circunstancias que poden provocar un atenuamento dos síntomas da hipoglucemia:
- A neuropatía diabética grave autonómica é unha complicación da diabetes que causa unha condución nerviosa deteriorada.
- Fibrosis do tecido suprarrenal. Esta é a morte do tecido da glándula suprarrenal - as glándulas que producen adrenalina. Desenvólvese se o paciente ten unha longa historia de diabetes e foi preguiceiro ou inadecuado.
- O azucre no sangue está crónicamente por baixo do normal.
- Un diabético toma medicamentos (beta-bloqueantes) para a presión arterial alta, despois dun ataque cardíaco ou para a súa prevención.
- En diabéticos que consumen unha dieta "equilibrada", sobrecargada de hidratos de carbono e, polo tanto, obrigados a inxectar grandes doses de insulina.
Algúns pacientes con diabetes rexeitan tomar pastillas de glicosa incluso cando mediron o seu azucre e descubriron que está por baixo do normal. Din que se senten ben incluso sen pastillas. Estes diabéticos son os principais "clientes" dos médicos de urxencia, para que poidan practicar a eliminación dunha coma dun hipoglucémico. Tamén teñen unha probabilidade especialmente elevada de accidentes de coche. Cando conduce, mide o azucre no sangue cun contador de glicosa no sangue cada hora, independentemente de se ten hipoglucemia ou non.
As persoas que teñen frecuentes episodios de hipoglucemia ou azucre no sangue crónicamente por baixo do normal desenvolven unha "adicción" a esta condición. A adrenalina no seu sangue aparece a miúdo en grandes cantidades. Isto leva a que a sensibilidade dos receptores á adrenalina se debilite. Do mesmo xeito, as doses excesivas de insulina no sangue prexudican a sensibilidade dos receptores de insulina na superficie celular.
Os primeiros síntomas da hipoglucemia - tremer da man, palidez da pel, frecuencia cardíaca rápida e outros - son sinais do corpo que o diabético necesita para intervir inmediatamente para salvar a vida. Se o sistema de sinais non funciona, o gran perde de súpeto o coñecemento debido ao desenvolvemento dun coma hipoglucémico. Tales diabéticos teñen un alto risco de discapacidade ou morte por hipoglucemia grave. O único xeito de facer fronte a este problema, se se desenvolve, é medir o azucre no sangue con frecuencia e corrixilo. Lea de novo o control total do azucre no sangue e como comprobar se o contador é preciso.
Causas da hipoglucemia na diabetes
A hipoglicemia desenvólvese en situacións nas que circula moita insulina no sangue, en relación coa inxestión de glicosa dos alimentos e das tendas do fígado.
Causas da hipoglucemia
A. Asociado directamente coa terapia farmacéutica para reducir o azucre no sangue
- Erro do paciente (erro de dose, doses demasiado altas, falta de autocontrol, diabético mal adestrado)
- Pluma xiringa de insulina defectuosa
- O contador non é preciso, mostra números demasiado altos
- O erro do médico: prescribiu a un paciente azucre no sangue branco demasiado alto, doses demasiado altas de insulina ou pílulas para o azucre
- Sobredose intencionada para suicidarse ou finxir
- Cambio da preparación da insulina
- Eliminación lenta da insulina do corpo debido a insuficiencia renal ou hepática
- Profundidade incorrecta de inxección de insulina: querían entrar de forma subcutánea, pero resultou intramuscular
- Cambio do sitio de inxección
- Masaxes do lugar de inxección ou exposición a alta temperatura: a insulina absorbe a un ritmo acelerado
- Interaccións farmacolóxicas de sulfonilureas
- Actividade física prolongada
- Primeiro período posparto
- Disfunción suprarrenal ou hipofisaria concomitante
- Saltar a comida
- Non hai suficientes carbohidratos comidos para cubrir a insulina
- Actividade física non planificada a curto prazo, sen tomar carbohidratos antes e despois do exercicio
- Beber alcol
- Intentos de perder peso ao limitar a inxestión ou a fame de calorías, sen unha correspondente redución de insulina ou pílulas para o azucre
- Diminución do baleiro gástrico (gastroparesis) por neuropatía autonómica diabética
- Síndrome de mala absorción: os alimentos están mal absorbidos. Por exemplo, debido a que non hai suficientes encimas pancreáticas que están implicadas na dixestión dos alimentos.
- Embarazo (1 trimestre) e lactación
A medicina oficial afirma que se un paciente diabético é tratado con insulina ou pílulas para o azucre, terá que experimentar os síntomas da hipoglucemia 1-2 veces por semana e non hai nada malo. Declaramos que se segues un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2, a hipoglucemia ocorrerá con moita menos frecuencia. Porque coa diabetes tipo 2, rexeitamos as pílulas nocivas (sulfonilureas e arcilidas) que poden provocala. En canto ás inxeccións de insulina, o método de pequenas cargas para a diabetes tipo 1 e tipo 2 pode reducir varias veces a dosificación de insulina e reducir así o risco de hipoglucemia.
Causas típicas da hipoglucemia nos tratados segundo os métodos do sitio web Diabet-Med.Com:
- Non esperaban 5 horas ata que a dose anterior de insulina rápida acabou por actuar e inxectaron a seguinte dose para reducir o aumento de azucre no sangue. Isto é especialmente perigoso pola noite.
- Inxectaron insulina rápida antes de comer e logo comezaron a comer demasiado tarde. O mesmo se tomas pílulas antes das comidas, provocando que o páncreas produza máis insulina. Basta con comezar a comer 10-15 minutos máis tarde do que debería sentir os síntomas da hipoglucemia.
- Gastroparesis diabética: retrasar o baleiro do estómago despois de comer.
- Tras o final da enfermidade infecciosa, a resistencia á insulina debilita de súpeto, e o diabético esquece volver de altas doses de insulina ou comprimidos para o azucre ás súas doses habituais.
- O diabético durante moito tempo picouse a si mesmo insulina "debilitada" dunha botella ou cartucho, que estaba mal almacenada ou caducada, e logo comezou a inxectar insulina normal "fresca" sen baixar a dose.
- Pasando dunha bomba de insulina a inxeccións con xeringas de insulina e viceversa se se produce sen un autosuficiente control do azucre no sangue.
- O diabético inxectouse a si mesmo con insulina ultrahort de maior potencia na mesma dose que normalmente inxecta a curto prazo.
- A dose de insulina non coincide coa cantidade de alimentos comidos. Ten menos carbohidratos e / ou proteínas do previsto para o almorzo, o xantar ou a cea. Ou comeron tanto como pretendían, pero por algún motivo inxectaron máis insulina.
- Un diabético leva a cabo unha actividade física non planificada ou esquece controlar o azucre no sangue cada hora durante a actividade física.
- Abuso de alcol, especialmente antes e durante as comidas.
- Un paciente diabético que inxecta unha protafan de NPH-insulina media se inxecta cun frasco, esqueceu axitar ben o frasco antes de tomar unha dose de insulina na xiringa.
- Inxección de insulina intramuscular en vez de subcutánea.
- Fixeron a inxección subcutánea correcta de insulina, pero naquela parte do corpo que está sometida a un intenso esforzo físico.
- Tratamento a longo prazo con gamma globulina intravenosa. Provoca unha recuperación accidental e imprevisible de parte das células beta en pacientes con diabetes tipo 1, o que reduce a necesidade de insulina.
- Tomando os seguintes medicamentos: aspirina en grandes doses, anticoagulantes, barbitúricos, antihistamínicos e algúns outros. Estas drogas baixan o azucre no sangue ou inhiben a produción de glicosa polo fígado.
- Quentamento brusco. Neste momento, moitos pacientes con diabetes necesitan menos insulina.
- Tratar a diabetes tipo 1 con insulina: Comeza aquí. Tipos de insulina e as normas para o seu almacenamento.
- Que tipo de insulina inxectar, a que hora e en que doses. Esquemas para a diabetes tipo 1 e diabetes tipo 2.
- Lantus e Levemir: insulina de acción prolongada
- Cálculo da dose rápida de insulina antes das comidas
- Xeringas de insulina, xeringas e agullas. Que xeringas son mellores para usar.
- Insulina por ultrasóns Humalog, NovoRapid e Apidra. Insulina curta humana
- Como diluír a insulina para inxectar con precisión baixas doses
- Tratamento dun neno con diabete tipo insulina diluída Humalog (experiencia polaca)
A fame é o síntoma máis común da hipoglucemia en fase inicial. Se segues un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2 e controlas ben a túa enfermidade, nunca debes experimentar fame severa. Antes dunha comida planificada, só terás que pasar un pouco de fame. Por outra banda, a fame adoita ser só un signo de fatiga ou estrés emocional, pero non unha hipoglucemia. Ademais, cando o azucre no sangue é demasiado alto, pola contra, as células carecen de glicosa e envían intensamente sinais de fame. Conclusión: se tes fame - mídese inmediatamente o azucre no sangue cun glucómetro.
Factores de risco de hipoglucemia grave:
- o paciente xa tivo casos de hipoglucemia grave,
- o diabético non sente os síntomas da hipoglucemia a tempo e, polo tanto, ten coma de súpeto.
- A secreción pancreática de insulina está completamente ausente,
- baixo estado social do paciente.
Como entender o que causou hipoglucemia
Debe recrear toda a secuencia de eventos que leva a episodios cando o azucre no sangue é demasiado baixo. Isto debe facerse cada vez, aínda que non houbese síntomas visibles para atopar o que estivo mal. Para que os eventos se recuperen, os pacientes diabéticos dependentes da insulina necesitan vivir continuamente no réxime de control total do azucre no sangue, é dicir, moitas veces medilo, rexistrar os resultados da medida e as circunstancias relacionadas.
A hipoglicemia severa pode levar a que os sucesos varias horas antes se borren completamente da memoria dun paciente con diabetes. Se garda coidadosamente o seu diario de autocontrol, entón en tales situacións as notas serán inestimables. Non basta con rexistrar só os resultados das medicións de azucre no sangue, tamén é necesario rexistrar as circunstancias que o acompañan. Se ten varios episodios de hipoglucemia, pero non pode entender o motivo, móstralle as notas ao médico. Quizais lle fará aclaracións e descubrirao.
Tratamento (parado) da hipoglucemia
Se experimenta algún dos síntomas da hipoglucemia que enumeramos anteriormente, especialmente fame grave, mídese inmediatamente o azucre no sangue cun glucómetro. Se está 0,6 mmol / L por baixo do seu nivel de destino ou incluso inferior, entón tome medidas para deter a hipoglucemia. Coma hidratos de carbono suficientes, especialmente pastillas de glicosa, para elevar o azucre ata o nivel obxectivo. Se non hai síntomas, pero mediu o azucre no sangue e observou que é baixo, o mesmo é necesario comer comprimidos de glicosa nunha dosificación calculada con precisión. Se o azucre é baixo, pero non hai síntomas, é preciso comer carbohidratos rápidos.Porque a hipoglucemia sen síntomas é máis perigosa que a que provoca síntomas obvios.
En canto o contador estea á súa disposición, mide o seu azucre. É probable que sexa elevado ou baixado. Trae de volta á normalidade e xa non peca, é dicir, manteña sempre o contador.
O máis difícil é se o seu azucre no sangue caeu debido a inxectar moita insulina ou tomar unha dose excesiva de pílulas perjudiciales para a diabetes. En tal situación, o azucre pode volver a caer despois de tomar pastillas de glicosa. Polo tanto, volva medir o azucre cun glucómetro 45 minutos despois de tomar un axente hipoglucémico. Asegúrate de que todo sexa normal. Se o azucre volve a ser baixo, tome outra dose de comprimidos e, a continuación, repita a medición despois de outros 45 minutos. E así sucesivamente, ata que finalmente todo volva á normalidade.
Como curar a hipoglucemia sen aumentar o azucre por encima do normal
Tradicionalmente, os pacientes con diabetes para deixar a hipoglucemia comen fariña, froitas e doces, beben zumes de froitas ou refrescos. Este método de tratamento non funciona ben por dúas razóns. Por unha banda, actúa máis lentamente do necesario. Debido a que os carbohidratos que se atopan nos alimentos, o corpo aínda ten que dixerir antes de que comezan a aumentar o azucre no sangue. Por outra banda, un "tratamento" aumenta o azucre no sangue excesivamente, porque é imposible calcular con precisión a dose de hidratos de carbono e, con medo, un paciente diabético come moitos deles.
A hipoglicemia pode facer dano terrible na diabetes. Un ataque severo pode levar á morte dun diabete ou a unha discapacidade debido a un dano cerebral irreversible, e non é doado descubrir cales son os peores. Por iso, esforzámonos en aumentar o azucre no sangue á normalidade o máis rápido posible. Hidratos de carbono complexos, fructosa, azucre no leite, lactosa - todos eles deben pasar polo proceso de dixestión no corpo antes de que comecen a aumentar o azucre no sangue. O mesmo se aplica ao amidón e ao azucre de mesa, aínda que o proceso de asimilación é moi rápido para eles.
Os produtos que enumeramos anteriormente conteñen unha mestura de hidratos de carbono rápidos e lentos, que actúan con demora e logo aumentan de xeito imprevisible o azucre no sangue. Sempre termina co feito de que despois de deixar de atacar unha hipoglucemia, o azucre dun paciente con diabetes "enrolla". Os médicos ignorantes seguen convencidos de que despois dun episodio de hipoglucemia é imposible evitar un incremento ricochetado do azucre no sangue. Consideran normal que despois dunhas horas o azucre no sangue dun paciente con diabetes sexa de 15-16 mmol / L. Pero isto non é certo se se actúa sabiamente. Que remedio aumenta o azucre no sangue máis rápido e é previsible? Resposta: glicosa na súa forma pura.
Comprimidos de glucosa
A glucosa é a propia sustancia que circula polo sangue e que chamamos "azucre no sangue". A glicosa alimentaria é inmediatamente absorbida no torrente sanguíneo e comeza a actuar. O corpo non precisa dixerilo, non sofre ningún proceso de transformación no fígado. Se te masticas unha pastilla de glicosa na boca e a bebes con auga, entón a maior parte del será absorbida no sangue desde a membrana mucosa da boca, incluso non é necesario tragar. Algunhas cousas máis entrarán no estómago e nos intestinos e serán absorbidas ao instante a partir de aí.
Ademais da velocidade, a segunda vantaxe das pastillas de glicosa é a previsibilidade. Durante a hipoglucemia nun paciente con diabetes tipo 1 ou tipo 2 que pesa 64 kg, 1 gramo de glicosa elevará o azucre no sangue en aproximadamente 0,28 mmol / L. Neste estado, nun paciente con diabetes tipo 2, a produción de insulina polo páncreas apágase automaticamente, mentres que nun paciente con diabetes tipo 1 non existe en absoluto. Se o azucre no sangue non é inferior ao normal, un paciente con diabetes tipo 2 terá un efecto máis débil na glicosa, porque o páncreas "o calma" coa súa insulina.Para un paciente con diabetes tipo 1, aínda 1 gramos de glicosa aumentará o azucre no sangue en 0,28 mmol / L, porque non ten a súa propia produción de insulina.
Canto máis pesa unha persoa, máis débil é o efecto da glicosa e máis baixo o peso corporal, máis forte. Para calcular a cantidade de 1 gramo de glicosa que aumentará o azucre no sangue ao seu peso, cómpre proporción. Por exemplo, para unha persoa cun peso corporal de 80 kg, haberá 0,28 mmol / L * 64 kg / 80 kg = 0,22 mmol / L, e para un neno que pesa 48 kg, obteránse 0,28 mmol / L * 64 kg / 48. kg = 0,37 mmol / l.

Entón, para deixar de hipoglicemia, a mellor opción é a dos comprimidos de glicosa. Véndense na maioría das farmacias e son moi baratos. Ademais, nas tendas de comestibles na área de venda, moitas veces véndense tabletas de ácido ascórbico (vitamina C) con glicosa. Tamén se poden usar contra a hipoglucemia. As doses de vitamina C nelas normalmente son moi baixas. Se che é moi preguiceiro para abastecerse de comprimidos de glicosa - leva con vostede franxas de azucre refinadas. Só 2-3 pezas, non máis. Os doces, froitas, zumes, fariña - non son adecuados para pacientes que realizan un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2 ..
Se tocou tabletas de glicosa, lave as mans antes de medir o azucre no sangue cun glucómetro. Se non hai auga, use un pano húmido. Como último recurso, lame o dedo que está a piques de perforar e despois limpalo cun pano ou pano limpo. Se hai rastros de glicosa na pel do dedo, distorsionaranse os resultados da medición do azucre no sangue. Manter os comprimidos de glicosa lonxe do contador e probalo tiras.
A pregunta máis importante é cantas pastillas de glicosa debo comer? Morde-los só o suficiente para elevar o azucre no sangue normal, pero non máis. Vexamos un exemplo práctico. Digamos que pesa 80 kg. Por riba, calculamos que 1 gramo de glicosa aumentará o azucre no sangue en 0,22 mmol / L. Agora tes azucre no sangue de 3,3 mmol / L, eo nivel obxectivo é 4,6 mmol / L, é dicir, ten que aumentar o azucre en 4,6 mmol / L - 3,3 mmol / L = 1,3 mmol / l. Para iso, toma 1,3 mmol / L / 0,22 mmol / L = 6 gramos de glicosa. Se usa comprimidos de glicosa que pesan 1 gramos cada un, resultará 6 comprimidos, nin máis nin menos.
Que facer se o azucre no sangue é baixo xusto antes das comidas
Pode ocorrer que te atopes baixo contido de azucre xusto antes de comezar a comer. Se segues unha dieta baixa en carbohidratos para controlar a diabetes tipo 1 ou tipo 2, neste caso, consome inmediatamente comprimidos de glicosa e logo comida "real". Porque os alimentos con poucos carbohidratos son absorbidos lentamente. Se non detén a hipoglucemia, entón isto pode producir exceso de consumo e un salto no azucre en poucas horas, que logo será difícil de normalizar.
Como afrontar un ataque de glutonía con hipoglucemia
A hipoglicemia leve e moderada pode causar fame e pánico graves e intolerables. O desexo de comer alimentos sobrecargados de hidratos de carbono pode ser case incontrolable. En tal situación, un diabético pode comer de inmediato un quilo enteiro de xeado ou fariña ou beber un litro de zume de froita. Como resultado, o azucre no sangue en poucas horas será monstruosamente alto. A continuación, aprenderás que facer coa hipoglucemia para reducir o pánico e a alimentación excesiva.
En primeiro lugar, pre-experimente e asegúrese de que as pastillas de glicosa sexan moi previsibles, especialmente con diabetes tipo 1. Cantos gramos de glicosa comiches, exactamente así subirá o azucre no sangue, nin máis nin menos. Verifícao por si mesmo, comproba por si mesmo con antelación. Isto é necesario para que non teñas pánico nunha situación de hipoglucemia. Despois de tomar pastillas de glicosa, estarás seguro de que a perda de consciencia e a morte non están definitivamente ameazadas.
Entón, tomamos o control do pánico, porque tiñamos preparado con antelación unha situación de posible hipoglucemia. Isto permite que o paciente diabético estea tranquilo, manteña a súa mente e hai menos posibilidades de que o desexo de glutonía saia do control. Pero e se despois de tomar pastillas de glicosa, aínda non podes controlar a fame salvaxe? Isto pode deberse a que a semivida da adrenalina no sangue é moi longa, como se describiu na sección anterior. Neste caso, mastiga e come alimentos con baixo contido de carbohidratos da lista permitida.
Ademais, é desexable empregar produtos que non conteñan hidratos de carbono. Por exemplo, o corte de carne. Nesta situación, non se pode picar as noces porque non se pode resistir e comer moitas delas. As noces conteñen unha certa cantidade de hidratos de carbono e en grandes cantidades tamén aumentan o azucre no sangue, provocando o efecto dun restaurante chinés. Entón, se a fame é insoportable, afóraa con produtos animais con poucos carbohidratos.
O azucre aumentou á normalidade e os síntomas de hipoglucemia non desaparecen
En situación de hipoglucemia, prodúcese unha forte liberación da hormona epinefrina (adrenalina) no sangue. É el quen causa a maioría dos síntomas desagradables. Cando o azucre no sangue cae excesivamente, as glándulas suprarrenais producen adrenalina en resposta a isto e aumentan a súa concentración no sangue. Isto ocorre en todos os pacientes con diabetes, excepto nos que teñen un recoñecemento prexudicial da hipoglucemia. Do mesmo xeito que o glucagón, a adrenalina proporciona ao fígado un sinal de que o glicóxeno debe converterse en glicosa. Tamén aumenta o ritmo de pulso, provoca palidez, tremor de mans e outros síntomas.
A adrenalina ten unha vida media de aproximadamente 30 minutos. Isto significa que incluso unha hora despois de que rematou o ataque de hipoglucemia, a ¼ adrenalina segue no sangue e segue a actuar. Por este motivo, os síntomas poden continuar durante algún tempo. É necesario sufrir 1 hora despois de tomar comprimidos de glicosa. Durante esta hora, o máis importante é resistir a tentación de comer demasiado. Se ao cabo dunha hora os síntomas da hipoglucemia non desaparecen, mídese de novo o azucre cun glucómetro e tome medidas adicionais.
Comportamento agresivo dun diabético en estado de hipoglucemia
Se un paciente con diabetes ten hipoglucemia, entón isto complica enormemente a vida dos membros da súa familia, amigos e compañeiros. Hai dúas razóns para isto:
- en estado de hipoglucemia, os diabéticos adoitan comportarse de xeito grosero e agresivo,
- o paciente pode perder de súpeto consciencia e requirirase atención médica de emerxencia.
Como actuar se un paciente con diabetes ten hipoglucemia realmente grave ou se perde a consciencia, falaremos na seguinte sección. Agora imos discutir o que causa un comportamento agresivo e como convivir cun paciente diabete sen conflitos innecesarios.
En estado de hipoglucemia, un diabético pode comportarse de forma estraña, grosera e agresiva por dúas razóns principais:
- perdeu o control de si mesmo
- Os intentos doutros de alimentarlle doces poden facer dano.
Vexamos que pasa no cerebro dun paciente con diabetes durante un ataque de hipoglucemia. O cerebro carece de glicosa para un funcionamento normal e, por mor disto, a persoa compórtase coma se estivese borracho. A actividade mental está prexudicada. Isto pódese manifestar por varios síntomas: letarxia ou, pola contra, irritabilidade, excesiva amabilidade ou agresividade inversa. En calquera caso, os síntomas da hipoglucemia semellan intoxicación con alcohol. O diabético está seguro de que agora ten azucre normal no sangue, do mesmo xeito que un borracho está seguro de que é absolutamente sobrio. A intoxicación e a hipoglucemia con alcohol interrompen a actividade dos mesmos centros de maior actividade nerviosa no cerebro.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Un paciente diabético aprendeu que o azucre elevado no sangue é perigoso, destrúe a saúde e, polo tanto, debe evitarse. Mesmo en estado de hipoglucemia, así o recorda firmemente. E xusto agora, está seguro de que o seu azucre é normal e, en xeral, está xeonllo. E entón alguén está intentando alimentalo con hidratos de carbono nocivos ... Obviamente, en tal situación, un diabético imaxina que é o segundo participante da situación quen se está comportando mal e intenta facerlle dano. Isto é especialmente probable se o cónxuxe, o pai ou o compañeiro intentaron anteriormente o mesmo, e despois resultou que o paciente diabete realmente tiña azucre normal.

A maior probabilidade de provocar unha agresión por parte dun paciente diabético é se intenta tirar os doces na boca. Aínda que, por regra xeral, a persuasión verbal é suficiente para iso. O cerebro, molesto pola falta de glicosa, dille ao seu dono ideas paranoicas de que o cónxuxe, pai ou compañeiro deséxalle dano e incluso tenta matalo, tentándoo con comida doce insalubre. En tal situación, só o santo podería ter resistido á agresión ... As persoas que nos rodean adoitan estar molestas e conmocionadas pola situación negativa dun paciente diabético nas súas tentativas de axudalo.
O cónxuxe ou pais dun paciente diabético poden ter medo a ataques graves de hipoglucemia, especialmente se o diabético xa perdeu a consciencia ante tales situacións. Normalmente, os doces gárdanse en distintos lugares da casa para que estean a disposición e o diabético comeu rapidamente cando o precise. O problema é que na metade dos casos, as persoas que os rodean sospeitan de hipoglucemia nun paciente diabético, cando o seu azucre é normal. Isto sucede a miúdo durante os escándalos familiares por outras razóns. Os opositores cren que o noso paciente diabético é tan escandaloso porque ten hipoglucemia agora, e así tratan de evitar as verdadeiras causas máis complicadas do escándalo. Pero na segunda metade dos casos de comportamento inusual, a hipoglucemia está realmente presente, e se un paciente diabético está seguro de que ten azucre normal, en vano ponse en risco.
Entón, na metade dos casos en que a xente que o rodea intenta alimentar a un paciente diabético con doces, equivócanse, porque realmente non ten hipoglucemia. Comer carbohidratos provoca un salto no azucre no sangue, e isto é moi prexudicial para a saúde dun diabético. Pero na segunda metade dos casos en que está presente a hipoglucemia e a persoa négalle, crea problemas innecesarios para outros, poñéndose en risco considerable. Como comportarse con todos os participantes? Se un paciente diabético se comporta inusualmente, entón tes que persuadilo de non comer doces, senón de medir o azucre no sangue. Despois, a metade dos casos resulta que non hai hipoglucemia. E se é así, as pastillas de glicosa acoden de inmediato ao rescate, que xa dispoñemos de stock e aprendemos a calcular correctamente as súas doses. Asegúrese de que o contador é preciso (como facelo). Se resulta que o teu contador está deitado, substitúeo por un preciso.
O enfoque tradicional, cando un diabético está persuadido a comer doces, fai polo menos tanto dano como bo. A alternativa que expuxemos no parágrafo anterior debería traer a paz ás familias e garantir unha vida normal para todos os interesados. Por suposto, se non aforras en tiras de proba para un glucómetro e lancetas. Vivir cun paciente diabético ten case tantos problemas como o propio diabético. A medición do seu azucre inmediatamente a petición de membros da familia ou compañeiros é responsabilidade directa do diabético. Entón xa se verá se se debe deixar a hipoglucemia tomando comprimidos de glicosa. Se non tes un contador de glicosa no sangue ou se esgotan tiras de proba, coma suficientes tabletas de glicosa para aumentar o azucre no sangue en 2,2 mmol / L. Isto está garantido para protexer contra unha hipoglucemia grave.E cun aumento de azucre, entenderás cando apareza o acceso ao contador.
Que facer se un diabético xa está a piques de perder o coñecemento
Se o diabético xa está a piques de perder a consciencia, entón é unha hipoglucemia moderada, converténdose en grave. Neste estado, o paciente diabético parece moi canso e inhibido. Non responde a chamamentos, porque non é capaz de responder a preguntas. O paciente segue consciente, pero xa non é capaz de axudarse. Agora todo depende dos que te rodean? ¿Saben axudar coa hipoglucemia? Ademais, se a hipoglucemia xa non é fácil, senón grave.

En tal situación, é demasiado tarde para intentar medir o azucre cun glucómetro, só perderás un tempo precioso. Se un comprimido ou doces de glicosa a un paciente diabético, é pouco probable que os mastique. O máis probable é que escupiera comida sólida ou sufocará peor. Neste estadio de hipoglucemia é correcto regar a un paciente diabético cunha solución de glicosa líquida. De non ser así, polo menos unha solución de azucre. As directrices estadounidenses sobre diabete recomendan nestas situacións o uso de glicosa, que lubrica as encías ou as meixelas por dentro, porque hai menos risco de que o paciente diabete inhalase líquido e sufoca. Nos países de fala rusa, só temos unha solución de glucosa en farmacia ou unha solución instantánea de azucre caseira á nosa disposición.
A solución de glicosa véndese nas farmacias e os pacientes diabéticos máis prudentes téñeno na casa. Está liberado para realizar un test de tolerancia á glicosa oral de 2 horas en institucións médicas. Cando bebe un diabético cunha solución de glicosa ou azucre, é moi importante asegurarse de que o paciente non sufoca, senón que traga o líquido. Se consegue facelo, os formidables síntomas da hipoglucemia pasarán rapidamente. Despois de 5 minutos, o diabético xa poderá responder a preguntas. Despois precisa medir o azucre cun glucómetro e reducilo ao normal cunha inxección de insulina.
Atención de urxencia se pasa un paciente diabético
Ten que ser consciente de que un paciente diabético pode perder a consciencia non só debido á hipoglucemia. A causa tamén pode ser un ataque cardíaco, un ictus, unha caída repentina da presión arterial. Ás veces os diabéticos perden a conciencia se teñen azucre no sangue moi alto (22 mmol / L ou superior) durante varios días seguidos, e isto vén acompañado de deshidratación. Isto chámase coma hiperglicémico, ocorre a un ancián enfermo de diabete. Se disciplinas o teu programa de tratamento da diabetes tipo 1 ou o programa de tratamento da diabetes tipo 2, é moi improbable que o azucre suba tan alto.
Por regra xeral, se ves que un diabético perdeu a consciencia, non hai tempo para descubrir as razóns para isto, pero o tratamento debería iniciarse inmediatamente. Se un paciente diabético se desmerece, primeiro precisa obter unha inxección de glucagón e despois comprender os motivos. O glucagono é unha hormona que aumenta rapidamente o azucre no sangue, facendo que o fígado e os músculos convertan as súas tendas de glicóxeno en glicosa e saturen o sangue con esta glicosa. As persoas que rodean un diabético deben saber:
- onde se garda o kit de emerxencia con glucagón,
- como facer unha inxección.
Véndese un botiquín de emerxencia para inxección de glucagón nas farmacias. É un caso no que se garda unha xeringa con líquido, así como unha botella con po branco. Tamén hai unha instrución clara nas imaxes como facer unha inxección. É necesario inxectar o líquido da xeringa no frasco a través da tapa, despois retirar a agulla da tapa, axitar ben o frasco para que a solución se mesture, volver a poñela na xeringa. Un adulto necesita inxectar todo o volume do contido da xeringa, de forma subcutánea ou intramuscular. Pódese facer unha inxección en todas as mesmas áreas nas que normalmente se inxecta insulina.Se un paciente con diabetes recibe inxeccións de insulina, os membros da familia poden practicar con antelación, facéndolle estas inxeccións, para que despois poidan afrontar facilmente se precisan ser inxectadas con glucagón.

Se non hai un kit de urxencia con glucagón na man, debes chamar a unha ambulancia ou entregar ao hospital un paciente diabético inconsciente. Se unha persoa perdeu a consciencia, en ningún caso debes intentar entrar algo pola súa boca. Non coloque comprimidos de glicosa ou alimentos sólidos na boca nin intente verter líquidos. Todo isto pódese entrar nas vías respiratorias e unha persoa sofre. En estado inconsciente, un diabético non pode nin mastigar nin tragar, polo que non o podes axudar deste xeito.
Se un paciente diabético desmaia debido á hipoglucemia, pode experimentar convulsións. Neste caso, a saliva libérase de xeito abundante e os dentes chámano e apréciase. Podes intentar inserir un pau de madeira nos dentes dun paciente inconsciente para que non puidese morder a lingua. É importante evitar que se morde os dedos. Poñelo do seu lado para que a saliva flúa da boca e non se afogue.
O glucagón pode causar náuseas e vómitos nun diabético. Polo tanto, o paciente debe estar de lado para que o vómito non entre nas vías respiratorias. Despois dunha inxección de glucagón, un paciente diabético debe producir dentro de 5 minutos. Non máis tarde de 20 minutos, xa debería poder responder a preguntas. Se dentro de 10 minutos non hai signos dunha mellora clara, un paciente diabético inconsciente necesita atención médica urxente. Un médico da ambulancia dálle glicosa por vía intravenosa.
Unha única inxección de glucagón pode aumentar o azucre no sangue ata os 22 mmol / L, dependendo de canto glicóxeno se almacenou no fígado. Cando a conciencia volveu totalmente, un paciente diabético debe medir o azucre no sangue cun glucómetro. Se pasaron 5 horas ou máis desde a última inxección de insulina rápida, é necesario que inxecte unha insulina para que o azucre volva á normalidade. Isto é importante porque este é o único xeito no que o fígado comeza a restaurar as súas tendas de glicóxeno. Recuperaranse dentro de 24 horas. Se un paciente con diabetes perde a conciencia dúas veces seguidas durante varias horas, entón unha segunda inxección de glucagón pode non axudar, porque o fígado aínda non restaurou as súas tendas de glicóxeno.
Despois de que un paciente diabético foi revivido cunha inxección de glucágono, ao día seguinte precisa medir o seu azucre cun glucómetro cada 2,5 horas, incluída a noite. Asegúrese de que a hipoglucemia non se volva a presentar. Se o azucre no sangue baixa, use inmediatamente comprimidos de glicosa para aumentalo ata a normalidade. Un control coidadoso é moi importante, porque se un paciente diabético se desmerece de novo, pode que unha segunda inxección de glucagón non lle axude a espertar. Por que - explicamos máis arriba. Ao mesmo tempo, o azucre elevado no sangue debe axustarse con menos frecuencia. Pódese facer unha segunda inxección de insulina rápida antes de 5 horas despois da anterior.
Se a hipoglucemia é tan grave que perde o coñecemento, cómpre revisar coidadosamente o seu réxime de tratamento da diabetes para comprender onde está cometendo un erro. Lea de novo a lista de causas típicas de hipoglucemia que se indican máis arriba no artigo.
Abastecerse de hipoglucemia con antelación
As existencias de hipoglucemia son comprimidos de glicosa, un kit de emerxencia con glucagón e aínda preferentemente unha solución glicosa líquida. Comprar todo isto na farmacia é fácil, non é caro, e pode salvar a vida dun paciente diabético. Ao mesmo tempo, as subministracións para o caso de hipoglucemia non axudarán se a xente que o rodea non sabe onde están gardadas ou non sabe como prestar asistencia de emerxencia.
Almacene os subministracións de hipoglucemia ao mesmo tempo en varios lugares convenientes na casa e no traballo e faga saber aos membros da familia e compañeiros onde se gardan. Manteña as pastillas de glicosa no coche, na carteira, no maletín e na bolsa. Cando viaxa en avión, conserve os seus accesorios hipoglicémicos na equipaxe, así como un duplicado na equipaxe. Isto é necesario no caso de que algunha equipaxe perda ou lle roube.

Cambie o kit de emerxencia por glucagón cando caduca a data de caducidade. Pero nunha situación de hipoglucemia, pode facer unha inxección con seguridade, aínda que estea caducada. O glucagono é un po nun frasco. Dado que está seco, permanece efectivo durante varios anos máis despois da data de caducidade. Por suposto, isto só se non estivo exposto a temperaturas moi altas, como sucede no verán nun coche pechado ao sol. É recomendable gardar o kit de emerxencia con glucagón na neveira a unha temperatura de + 2-8 graos centígrados. A solución de glucagón preparada pódese usar só dentro de 24 horas.
Se utilizaches algo das túas accións, volvelas a substituír canto antes. Almacene tabletas en exceso de glicosa e tiras de proba do contador de glucosa. Ao mesmo tempo, as bacterias son moi afeccionadas á glicosa. Se non usa comprimidos de glicosa durante 6-12 meses, poden quedar cubertos de puntos negros. Isto significa que se formaron colonias de bacterias sobre elas. É mellor substituír inmediatamente estas tabletas por outras novas.
Pulseiras de identificación da diabetes
Os brazaletes, correas e medallóns para diabéticos son populares nos países de fala inglesa. Son moi útiles se un diabético se desmaia porque proporcionan información valiosa aos profesionais médicos. Un paciente diabólico falante ruso apenas paga a pena pedir unha cousa desde o estranxeiro. Porque é improbable que un médico de emerxencia entenda o que está escrito en inglés.

Podes facerche unha pulseira de identificación ordenando un gravado individual. Unha pulseira é mellor que un armario, porque é máis probable que os profesionais médicos o noten.
Hipoglucemia en diabetes: conclusións
Probablemente escoitou moitas historias terribles que en pacientes con diabetes tipo 1, a hipoglucemia adoita producirse e é moi aguda. A boa nova é que este problema só afecta ás persoas con diabetes que seguen unha dieta "equilibrada", comen moitos hidratos de carbono e polo tanto teñen que inxectar moita insulina. Se estás a seguir o noso programa de tratamento da diabetes tipo 1, o risco de hipoglucemia grave é extremadamente baixo. Unha redución múltiple do risco de hipoglucemia é un motivo importante, pero nin sequera o máis importante para cambiar ao réxime de control da diabetes tipo 1.
Se segues unha dieta baixa en carbohidratos, as necesidades de insulina diminuirán significativamente. Ademais, os nosos pacientes non toman pílulas diabéticas nocivas que causan hipoglucemia. Despois disto, a hipoglucemia pode ocorrer só nun dos casos: inxectouse accidentalmente máis insulina da necesaria ou inxectou unha dose de insulina rápida sen agardar 5 horas ata que cesase a dose anterior. Sinto-se libre para pedir aos seus membros da familia e compañeiros de traballo que estuden este artigo. Aínda que o risco é reducido, aínda pode estar nunha situación de hipoglucemia grave, cando non pode axudar, e só as persoas que o rodean poden salvalo de perda de consciencia, morte ou discapacidade.
Hemoglobina para diabetes tipo 2: como subir un nivel baixo?
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
A hemoglobina no corpo é a responsable da transferencia de osíxeno dos pulmóns aos tecidos. Sitúase en glóbulos vermellos - glóbulos vermellos. A falta de contido no sangue, prodúcese anemia.
Para o diagnóstico, examínase sangue para os glóbulos vermellos, plaquetas, glóbulos brancos e hemoglobina.
A norma de hemoglobina para os homes é de 130-160 g / l, para as mulleres de 120-140 g / l. Na diabetes mellitus, a anemia desenvólvese como complicación dunha insuficiente función renal e require un tratamento cun fármaco especial, a eritropoyetina.
Signos de baixa hemoglobina
As manifestacións dunha diminución da hemoglobina na diabetes son similares aos signos comúns de anemia. É posible sospeitar que a hemoglobina é reducida polos seguintes signos:
- Mareos
- Pálida e mucosas pálidas.
- Debilidade e falta de respiración con pequeno esforzo.
- Palpitacións cardíacas.
- Fatiga constante.
- Atención e memoria deterioradas.
- Sensibilidade ao frío.
- Perda de peso.
- Insomnio
- A pel seca, rachaduras nas esquinas da boca.
 As razóns para a diminución da hemoglobina na diabetes poden ser diferentes. En diabetes grave, o tecido renal perde a súa función e é substituído por tecido conxuntivo groso.
As razóns para a diminución da hemoglobina na diabetes poden ser diferentes. En diabetes grave, o tecido renal perde a súa función e é substituído por tecido conxuntivo groso.
Neste caso, a hormona eritropoetina, que producen os riles, non entra na médula ósea. A maduración dos glóbulos vermellos e a súa produción na médula ósea é reducida, o que significa que hai menos hemoglobina no sangue. As plaquetas poden ser normais.
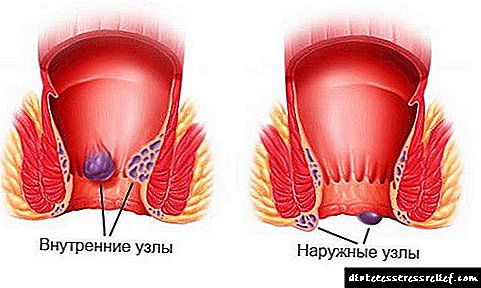
Segundo as estatísticas, un de cada catro sofre de anemia. Ademais do factor renal, a deficiencia de ferro, a destrución de glóbulos vermellos, o sangrado crónico (por exemplo, con hemorroides ou períodos pesados), a falta de osíxeno leva a unha diminución da hemoglobina.
Todos estes factores en persoas saudables provocan a activación da produción de glóbulos vermellos e hemoglobina, pero isto non ocorre na diabetes mellitus.
Polo tanto, o curso da anemia en tales pacientes é máis grave que con outras enfermidades.
Que enfermidades concomitantes poden levar a anemia?
Ademais da diabetes en si, tales patoloxías poden causar unha diminución da hemoglobina:
- Deficiencia de oligoelementos e vitaminas - ferro, vitamina B12, ácido fólico ou proteínas. Ocorre cunha dieta uniforme, ou con un aumento da demanda durante o período de crecemento, durante o embarazo, durante un esforzo físico pesado.
- Infeccións agudas ou crónicas (difteria, febre escarlata, tuberculose, gripe)
- Hemorraxia por lesións ou perda de sangue crónica (períodos pesados con enfermidades xinecolóxicas, pólipos do útero ou intestinos, úlceras, erosión do estómago ou intestinos, tumores)
- Enfermidades oncolóxicas.
- Enfermidades renales (nefrite, lesións autoinmunes)
Que causa unha hemoglobina reducida na diabetes? Ademais dos signos visibles de anemia, que reducen a calidade de vida en diabéticos (debilidade, palidez, mareos), a deficiencia de osíxeno leva ao desenvolvemento de danos nos órganos internos. As patoloxías máis comúns son:
- O desenvolvemento da insuficiencia cardíaca.
- Progresión da enfermidade coronaria.
- Fortalecemento das manifestacións de dano nos pequenos vasos da retina, riles.
- Danos no sistema nervioso.
Tal curso de anemia prodúcese porque os órganos con diabetes mellitus xa carecen de nutrición, polo que resulta difícil compensar a adición de fame de osíxeno ao corpo.
A falta máis grave de osíxeno e glicosa para o corazón e o cerebro.
Por iso, a miúdo neste contexto, prodúcense ataques cardíacos e golpes.
Como diagnosticar a anemia na diabetes
O principal indicador da anemia é unha baixa hemoglobina no sangue. Para determinalo, basta con realizar unha análise xeral. Pero para seleccionar un método para tratar a anemia diabética, realízanse probas de diagnóstico adicionais. Examine plaquetas, niveis de ferro, glóbulos brancos, glóbulos vermellos.
As plaquetas redúcense con anemia por deficiencia de ferro, enfermidades hepáticas. A destrución de glóbulos vermellos e procesos inflamatorios aumentan o seu contido.
Para determinar a perda de sangue escondida, realízase unha análise de feces. Para excluír a inflamación e os tumores do sistema dixestivo, o sangue examínase a proteína reactiva C.
Tratamento da anemia diabética
 No caso de que se confirme a anemia de orixe renal, a hemoglobina só se pode aumentar rapidamente coa eritropoetina. A droga adminístrase baixo supervisión médica e adminístrase por vía intravenosa ou subcutánea. O control do sangue constante é necesario. Durante o tratamento, prodúcese unha deficiencia de ferro e vitaminas, polo que xunto cos medicamentos móstrase unha dieta especial.
No caso de que se confirme a anemia de orixe renal, a hemoglobina só se pode aumentar rapidamente coa eritropoetina. A droga adminístrase baixo supervisión médica e adminístrase por vía intravenosa ou subcutánea. O control do sangue constante é necesario. Durante o tratamento, prodúcese unha deficiencia de ferro e vitaminas, polo que xunto cos medicamentos móstrase unha dieta especial.
Para o tratamento da anemia con baixos niveis de ferro, úsase en combinación con vitaminas ou como fármaco independente. As drogas máis comúns son as preparacións de ferro (Ferroplex, Totem, Actiferrin, Ferrum Lek, Sorbifer durules, Ferrum Lek, Tardiferon).
Complexos vitamínicos cun alto contido en ferro - Vitrum, Centrum de A a Zn, AlfaVit Classic, Iron Complivit.
Con enfermidades do estómago ou comida vexetariana, desenvólvese unha deficiencia de vitamina B 12, que está implicada na hematopoiese. Nestes casos, prescríbese en tabletas ou inxeccións intramusculares de cianocobalamina.
A falta de ácido fólico e proteína normalmente non require unha corrección importante dos fármacos e elimínase facilmente cunha dieta adecuada.
Que alimentos aumentan a hemoglobina?
Para mellorar o benestar e normalizar os procesos metabólicos, cómpre saber aumentar a hemoglobina na diabetes. Para iso, a dieta debe incluír tales produtos:
- Fígado de vaca e polo.
- Ternera e tenreira.
- Turquía
- Xema de ovo.
- Luras, mexillóns.
- Legumes - fabas, chícharos verdes
- Perejil, espinaca.
- Sementes de sésamo, sementes de xirasol e cabazas.
- Noces.
- Arándanos
- Albaricoques e ameixas.
- Froitos secos
- Framboesas.
- Carne de trigo mouro e salvado de trigo.
Todos estes alimentos conteñen moito ferro, pero é mellor absorbido dos produtos animais. O ácido ascórbico do caldo de rosa, mazá ou zume de groselha aumenta a súa absorción e inhibe o café, o té e os produtos lácteos.
As leguminosas son ricas en ferro e proteínas, pero para a súa mellor absorción é necesario empapalas durante a noite e despois aclaralas. Entón, o ácido fítico, que inhibe a absorción do ferro, desaparece.
Podes preparar unha mestura de froitos secos e noces, esmagados nun liquidificador, limóns. Todo debe levarse a partes iguais. Tome unha culler de sopa pola mañá cun estómago baleiro, lavado cun caldo de rosa.
Dieta para aumentar a hemoglobina
 A diabetes require nutrición dietética especial e alimentos dietéticos para diabéticos. Pode aumentar o nivel de hemoglobina usando o seguinte menú de mostra:
A diabetes require nutrición dietética especial e alimentos dietéticos para diabéticos. Pode aumentar o nivel de hemoglobina usando o seguinte menú de mostra:
Almorzo: fariña de avea sobre a auga e ameixas ao vapor, zume de mazá.
Segundo almorzo: pan de salvado, queixo de Adyghe, compota de grosella negra con xilitol.
Xantar: sopa de lentellas e cenorias, fígado de polo, leituga, zume de tomate.
Cea: ensalada de calamares fervidos con verduras, mingau de trigo mouro, caldo de rosa.
Os remedios populares para aumentar a hemoglobina Os fitoterapeutas e os curadores tradicionais saben aumentar a hemoglobina de xeito natural:
- Tome unha cucharadita de polen pola mañá.
- Prepare unha infusión de ortiga e unha xarda. Tome unha cucharadita de cada herba e bote auga fervendo. Insiste 25 minutos e bebe un terzo dun vaso dúas veces ao día.
- En vez de té, elabora unha folla de té de salgueiro.
- Beba zume cru de pataca en medio vaso antes das comidas. Só se usa recén preparado.
- Infusión de trevo de prado. Dez cabezas de flores por 200 ml de auga fervendo. Hora de insistencia. Beba 30 ml 4 veces ao día.
- Mestura a partes iguais os cadros de rosa e a cinza de montaña. Despeje unha culler de sopa da mestura esmagada con auga fervendo (250 ml) nunha termos durante a noite. Beba medio vaso antes do almorzo pola mañá.
- Coma media granada todos os días.
- Brote o trigo, tritura e toma unha culler de sopa ou engádelle á minga.
Prevención da anemia de diabetes
 É posible evitar unha condición tan grave como a anemia se sometes regularmente a un exame completo do corpo, controles a túa dieta e tomas medicamentos, asegúrate de camiñar ao aire fresco durante polo menos media hora ao día, facer ximnasia lixeira, nadar e ioga.
É posible evitar unha condición tan grave como a anemia se sometes regularmente a un exame completo do corpo, controles a túa dieta e tomas medicamentos, asegúrate de camiñar ao aire fresco durante polo menos media hora ao día, facer ximnasia lixeira, nadar e ioga.
Deixar de fumar e alcohol axuda a reducir o risco de danos no fígado e nos vasos sanguíneos, o que significa evitar o desenvolvemento de complicacións de diabetes. A perda de peso normaliza o metabolismo da graxa e facilita o curso da diabetes.
Que é a hemoglobina glicada? Hai un indicador de hemoglobina na diabetes mellitus, cuxa alta taxa é desfavorable. Este é o nivel de hemoglobina glicada (unida á glicosa).
Os glóbulos vermellos viven normalmente durante tres meses, polo que a súa avaliación reflectirá a media de azucre no sangue durante 120 días. A norma é do 4-6%. Todo o superior ao 6,5% é diabete, do 6 ao 6,5% prediabetes, por baixo do 4% é a hipoglucemia (baixo contido de azucre). As taxas baixas pódense presentar cunha sobredose de insulina ou medicamentos hipoglucémicos na diabetes tipo 2.
Por que medir a hemoglobina glicada? A medición da glicosa no sangue reflicte o estado do metabolismo dos carbohidratos no momento da medición. Na diabetes de tipo 2, a miúdo tómanse unha vez ao mes.
E para descubrir o ben que se seleccionan a dieta e as drogas, cómpre coñecer a taxa media diaria.
Así, o estudo da hemoglobina glicada reflicte o curso da diabetes e o nivel de compensación polo aumento do azucre. Debe investigalo polo menos unha vez cada tres meses. Isto non substitúe a definición de glicosa en sangue, que debe realizarse diariamente.
Para baixar o nivel de hemoglobina glicada, cómpre examinarse regularmente, tomar o tratamento prescrito e comer correctamente. Un estilo de vida activo é un factor que reduce esta proteína. Elena Malysheva continuará a discusión sobre o problema da hemoglobina no vídeo neste artigo.
Características e beneficios
Para os diabéticos, este é un bo xeito de controlar o seu estado, rastrexar o seu nivel de azucre rapidamente e axustar o seu estilo de vida segundo sexa necesario.
A hemoglobina glicada (HG) considérase unha proba conveniente para os propios médicos e os seus pacientes. En termos das súas características e capacidades, supera métodos de investigación similares, é dicir, unha proba de tolerancia e de estómago baleiro. Os beneficios son os seguintes:
- A entrega de GG non necesita necesariamente ter fame, polo tanto, pódense tomar mostras en calquera momento e non cun estómago baleiro,
- GG leva menos tempo e facilítase moito cando se compara cun test de tolerancia de dúas horas,
- os resultados son máis precisos, é posible detectar a diabetes nas etapas iniciais,
- dá unha resposta específica sobre a presenza ou ausencia de diabetes,
- con diabetes tipo 1 ou tipo 2, podes dicir canto controla o azucre e se houbo cambios graves nos últimos 3 meses,
- diferentes factores externos e internos non afectan aos resultados.
Polo tanto, se sospeitas que ten un alto nivel de azucre ou unha posible diminución en relación á norma, pero non se probou a diabetes, ao pasar un exame de sangue de rutina, recomendamos tomar un GG.
Este tipo de estudo de hemoglobina úsase para diagnosticar dous tipos de diabetes e para controlar o tratamento continuo para confirmar o diagnóstico.

Os tipos alternativos de probas están influenciados por varios factores que poden distorsionar os resultados finais, reducir os números e amosar un nivel demasiado baixo, aínda que en realidade o azucre aumenta. No caso da hemoglobina glicada, isto case nunca sucede. Os seguintes factores non afectan o resultado:
- hora de análise (pódense tomar mostras a calquera hora do día),
- cargas físicas transferidas previamente,
- tomar medicación (considéranse unha excepción as tabletas utilizadas para tratar a diabetes),
- antes ou despois de comer, fixeches unha análise,
- catarros, diversas enfermidades infecciosas,
- estado psicoemocional dunha persoa no momento da entrega de mostras.
Pero sempre hai algo que oporse incluso aos métodos de diagnóstico máis eficaces. Por iso, por equidade, consideramos varias carencias que se atribúen á hemoglobina glicada como unha ferramenta para estudar os niveis de azucre no sangue.
As desvantaxes desta proba inclúen:
- a análise é máis cara que os métodos alternativos de exame,
- nalgunhas persoas, a correlación entre os parámetros de GH e o valor medio de glicosa pode diminuír
- crese que ao tomar unha gran cantidade de vitamina C ou E, os indicadores redúcense enganosamente (pero non se probou este feito),
- con anemia e algunhas outras enfermidades, a análise mostra resultados lixeiramente deformados,
- cando o nivel hormonal da glándula tiroide diminúe, os valores de GH aumentan, aínda que o azucre en si non aumenta no sangue,
- nalgunhas rexións, a capacidade técnica para levar a cabo este tipo de proba de sangue de hemoglobina é máis precisa.
Se unha persoa mostrou resultados normais, isto non significa que agora poida relaxarse e esquecer por completo a necesidade de controlar a súa saúde. A diabetes desenvólvese gradualmente, baixo a influencia de varios factores provocadores, nutrición e estilo de vida.
Hai situacións en que, en presenza de diabetes nun paciente, a hemoglobina aumenta se se reduce ou se reduce o resultado. Crese que con tal patoloxía, o tratamento está dirixido só a baixar o nivel de hemoglobina. Na práctica, algunhas persoas con diabetes teñen que aumentar activamente as taxas. Isto débese á presenza dun diagnóstico como a anemia, que ocorre en paralelo coa diabetes.
Esta patoloxía provoca unha diminución activa dos niveis de hemoglobina por baixo dos niveis normais. E aquí hai que entender como aumentar a hemoglobina na diabetes. Recoméndase facelo só en consulta co médico asistente.
En primeiro lugar, determine se a súa hemoglobina é reducida ou elevada. Isto permitiralle facer un diagnóstico e desenvolver novas tácticas para as súas accións. En primeiro lugar, aprendemos sobre indicadores normais que se consideran óptimos para unha persoa.
Indicadores normais
Comprobando o nivel diana de hemoglobina glicada, unha persoa resolve dous problemas importantes.
- Determinar a presenza de diabetes mellitus. Sentir mal non sempre está asociado á fatiga no traballo ou ás consecuencias dun adestramento activo, como moitos dos nosos compatriotas cren. Algúns síntomas indican cambios e procesos negativos no corpo. Algúns deles indican a probabilidade de desenvolver diabete. Unha análise de GH permite verificar as sospeitas ou tranquilizarche da ausencia de signos de diabetes. Ademais, esta proba demostra a elevada probabilidade de desenvolver tal enfermidade.
- Supervise o curso da enfermidade. Se a diabetes foi diagnosticada previamente, unha análise de GG axuda a determinar a forma correcta e correcta do estado do paciente. Se hai desviacións, pode axustar rapidamente a hemoglobina e os indicadores de azucre cambiando o enfoque de nutrición, estilo de vida ou retomando a medicación.

Existen certas normas que son relevantes para pacientes de calquera idade. Segundo eles, unha persoa é guiada, realizando profilaxis, cambiando un estilo de vida ou toma varios medicamentos.
- Un indicador por baixo do 5,7% indica que todo está ben coa análise, o estado do paciente é normal e só hai un risco mínimo de padecer diabete.
- Con taxas do 5,7 ao 6%, a diabetes está ausente, pero o seu risco aumenta gradualmente. Aquí debes cambiar a unha alimentación adecuada cunha dieta baixa en carbohidratos. Isto faise para evitar a patoloxía.
- Os parámetros de análise do 6,1 ao 6,4% indican o maior risco posible de padecer diabete nun paciente.É importante cambiar a un estilo de vida saudable, comer alimentos con poucos hidratos de carbono e cumprir outras recomendacións do seu médico.
- Se o indicador é igual ou superior ao 6,5%, confírmase ao paciente o diagnóstico de diabetes. Un exame adicional é necesario para aclarar a condición.
Se a hemoglobina glicada é baixa, isto indica unha boa compensación nos últimos meses. Pero un resultado excesivamente baixo indica potencialmente o desenvolvemento de patoloxías perigosas, como a anemia. Por iso, é preciso aclarar o diagnóstico e, se é necesario, tomar medidas para aumentar o nivel de hemoglobina.
Que é a diabetes?
Que mostra a hemoglobina glicada? Esta análise determina a cantidade de hemoglobina dunha persoa conectada á glicosa. Canto máis glicosa no sangue, maiores son as taxas. Este estudo refírese a ferramentas de diagnóstico precoz e é adecuado para examinar aos nenos. A hemoglobina total determínase durante un exame sanguíneo clínico.
Con un tratamento inadecuado e un aumento prolongado da glicosa no sangue, a diabetes mellitus leva a danos importantes en todos os órganos internos. Os pequenos vasos sanguíneos de arteriolas e capilares, que alimentan todos os nosos órganos e tecidos con sangue, son os primeiros en sufrir diabete.
En pacientes con diabetes (mantendo un alto nivel de glicosa no sangue durante moito tempo), as paredes das arteriolas están saturadas de complexos de graxa e carbohidratos, o que á súa vez leva á morte celular nas paredes destes vasos e ao crecemento do tecido conectivo neles.
As arteriolas afectadas pechan e o órgano que alimentan comeza a padecer unha falta de osíxeno e nutrientes. Precisamente por este mecanismo desenvólvense danos aos riles en diabetes (nefropatía diabética).
A destrución masiva dos vasos dos riles en presenza de diabetes leva á morte do tecido de traballo dos riles e á súa substitución por tecido conectivo inactivo. A medida que se produce a nefropatía, os riles perden gradualmente a súa capacidade de filtrar sangue e formar urina.
A hemoglobina glicada é unha hemoglobina dunha composición especial que está presente no sangue dunha persoa sa. Hemoglobina glicada: a norma para diabéticos debe comprobarse inicialmente cun médico.
O obxectivo do tratamento da diabetes é restaurar co tempo a concentración de glicosa no torrente sanguíneo. En 1993 comezou unha nova etapa no diagnóstico de laboratorio desta enfermidade. Ao mesmo tempo, estableceuse que o risco de manifestación e progresión de complicacións despois da diabetes mellitus se correlaciona coa eficacia do control da hemoglobina glicada.
A hemoglobina glicada na diabetes debe medirse sen falla, xa que xoga un papel importante no tratamento e unha proba ordinaria para detectar azucre faise insuficiente para determinar a compensación da enfermidade por parte do organismo.
Isto é importante! Anteriormente, incluso en pacientes que controlaban regularmente os niveis de azucre no sangue e os seus indicadores seguían sendo positivos, desenvolvéronse complicacións da enfermidade. Neste sentido, como principal criterio de diagnóstico e seguimento do estado de saúde dos pacientes, comezou a empregarse a medición dos indicadores de hemoglobina glicada.
A taxa de conexión da hemoglobina coa glicosa aumenta con glicemia alta, é dicir, con azucre elevado no sangue. A media dos glóbulos vermellos é de 90 a 120 días, e durante este tempo podes ver o grao de glicata. Esta análise permite establecer a glicosa media diaria no sangue nos últimos 3 meses.
Tres meses despois, os glóbulos vermellos substitúen gradualmente por outros que caracterizan o nivel de glicemia nos próximos tres meses.
Para organizar probas de hemoglobina glicada en diabete será necesario para pacientes con primeiro e segundo tipo de patoloxía. Esta análise de laboratorio fai posible aumentar a eficacia da terapia posterior e establecer a dosificación de fármacos: insulina, etc.
O contido estándar de hemoglobina glicémica no sangue é o mesmo tanto para homes como para mulleres.
Oscilan entre o catro e medio ao seis por cento da masa total de material biolóxico tomado para a investigación. Se o nivel de hemoglobina glicémica detectado durante a análise supera estes valores de referencia, o paciente ten un grave risco de desenvolver diabete.
Para reducir a posibilidade de adquirir esta enfermidade, deben realizarse estudos adicionais para axudar a determinar as causas que afectan negativamente a condición do paciente.
Como vostede sabe, a diabetes é de dous tipos. A diabetes do primeiro tipo chámase "a enfermidade dos mozos", xa que a maioría das veces se manifesta en persoas que aínda non superaron o limiar de trinta anos.
Por que baixa a hemoglobina glicada: causas comúns
A principal razón para o desenvolvemento de calquera complicación da diabetes é o azucre no sangue.
En diabéticos, a hemoglobina glicada adoita ser elevada. A deficiencia de hormona insulina, a inmunidade celular a esta sustancia provocou a acumulación de glicosa no soro, a reacción de Mayer e a formación do complexo HbA1C.
Pero hai situacións nas que a análise mostra unha diminución deste parámetro.
Normalmente, isto débese a unha terapia farmacéutica seleccionada incorrectamente, ao incumprimento das receitas do médico. As causas da baixa HbA1C para as persoas con patoloxías das primeiras e segundas formas son diferentes.
O primeiro tipo de diabetes considérase dependente da insulina. Con este diagnóstico, unha persoa vese obrigada a inxectar hormona diariamente, que o páncreas non produce.
O segundo tipo de diabetes é unha forma independente da insulina. Neste caso, o páncreas produce unha hormona, pero nunha cantidade insuficiente. Unha persoa ten que seguirse cunha dieta estrita ou tomar drogas para reducir o azucre.
Obsérvase unha baixa concentración de HbA1C con:
- unha sobredose de medicamentos que reducen a glicosa no plasma,
- insulinoma (tumores do páncreas),
- malnutrición (comer alimentos baixos en calor),
- insuficiencia renal.
Tipos de hemoglobina
Os endocrinólogos e outros especialistas subdividen a hemoglobina glicada en 3 tipos:
Destes, só hba1c demostra que é posible descubrir a gravidade da enfermidade. Se non hai enfermidade, entón este indicador no sangue está nunha cantidade mínima. Nun diabético, revelan resultados de proba elevados.
Determinar o grao de glicosilación das proteínas pode un especialista.
- Este nivel depende directamente da concentración de glicosa que se detecte durante o diagnóstico.
- Tamén se determina a taxa de actualización de proteínas.
- Nos casos en que se produce a adición de sacarosa e proteínas, o endocrinólogo nota infraccións da aplicación das funcións deste último.
- Polo tanto, podemos falar nesta fase de complicacións concomitantes.
Proba de hemoglobina glicada: a norma en homes e mulleres con diabetes
A revista médica británica publicou os resultados dun experimento que suporía establecer a dependencia da hemoglobina glicosilada e o risco de mortalidade na metade masculina da humanidade. O HbA1C controlouse en voluntarios de diferentes idades: de 45 a 79 anos. Basicamente, eran persoas saudables (sen diabetes).
Entre os homes con lecturas de glicosa de ata o 5% (practicamente a norma), a mortalidade foi mínima (principalmente por ataques cardíacos e golpes).
O aumento deste indicador só nun 1% aumentou a probabilidade de falecemento nun 28%. Segundo os resultados do informe, un valor HbA1C do 7% aumenta o risco de morte nun 63% (en comparación coa norma), e o 7% para un diabético sempre se considerou un resultado digno.
A proba de hemoglobina glicada é un estudo importante, unha especie de marcador bioquímico que permite diagnosticar con precisión a diabetes. Axuda a controlar a eficacia do seu tratamento.
A función principal da hemoglobina é a entrega de osíxeno ás células. Esta proteína reacciona parcialmente coas moléculas de glicosa.
É esta sustancia a que se denomina hemoglobina glicosilada.
Análise de embarazos
A hemoglobina glicada durante o embarazo é unha das probas posibles para controlar o azucre no sangue. Non obstante, esta é unha mala elección. Durante o embarazo, é mellor non facer hemoglobina glicada, senón comprobar o azucre no sangue da muller doutras formas. Imos explicar por que é así e falemos de opcións máis correctas.

Cal é o perigo de aumento de azucre nas mulleres embarazadas? Primeiro de todo, o feito de que o feto creza demasiado grande, e por iso haberá un parto difícil. O risco tanto para a nai como para o fillo aumenta.
Sen esquecer os efectos adversos a longo prazo para ambos. O aumento do azucre no sangue durante o embarazo destrúe vasos sanguíneos, riles, vista, etc. Os resultados disto aparecerán máis tarde.
Ter un bebé é a metade da batalla. É necesario que aínda tivese a saúde suficiente para crecer ...
A pesar de todas as vantaxes, é mellor non facer unha proba para a hemoglobina glicada nas mulleres durante o embarazo. O nivel de azucre no sangue é un estudo importante para as nais en expectativa, pero os médicos recomendan determinalo mediante outros métodos cando transportan un fillo.
En primeiro lugar, hai que dicir sobre os perigos do azucre alto para unha muller embarazada e o seu bebé. Cun aumento da glicosa no sangue, o feto comeza a crecer activamente, o que invariablemente provocará complicacións durante o parto, porque dar a luz a un bebé que pesa máis de 4 kg é bastante difícil.
Ademais, un aumento do azucre afecta invariablemente a saúde dunha nai nova, mentres que o neno sofre. Os buques destrúense, desenvólvense enfermidades nos riles, a visión redúcese, etc.
Estas consecuencias poden producirse despois do parto e, a continuación, a nai simplemente non pode criar completamente ao seu bebé.
Non obstante, controlar o azucre no sangue nas mulleres embarazadas non é tan sinxelo. A cousa é que normalmente nas mulleres en posición, o nivel de glicosa aumenta despois das comidas. Nas 3-4 horas que está elevado, o azucre destrúe a saúde da nai expectante. Por este motivo, doar sangue para o azucre do xeito habitual a estómago baleiro ás mulleres embarazadas non serve de nada. Este estudo non pode mostrar unha imaxe verdadeira das condicións da muller.
Unha proba de hemoglobina glicosilada tampouco é adecuado para mulleres embarazadas. Por que? Só porque as mulleres embarazadas normalmente enfróntanse ao problema de aumentar a glicosa no sangue antes do sexto mes de xestación. Neste caso, a análise mostrará un aumento só despois de 2 meses, é dicir, máis preto do parto. Neste momento, as medidas para reducir o azucre xa non traerán os resultados desexados.
A única saída durante o embarazo é controlar o azucre despois de comer na casa. Para iso, cómpre mercar un analizador especial na farmacia e realizar unha proba 30, 60 e 120 minutos despois da comida.
A norma en mulleres neste caso non supera os 7,9 mmol / l. Se o indicador está por riba desta marca, debes consultar inmediatamente a un médico.
Para obter a imaxe completa, a proba debe realizarse despois de cada comida, escriba os indicadores nun caderno separado.
Durante o embarazo, a hemoglobina glicada adoita ser elevada e o azucre adoita estar dentro dos límites normais. A pesar do excelente estado de saúde, esta condición está chea de graves problemas de saúde, tanto para a muller como para o seu fillo por nacer. Por exemplo, isto manifestarase no feito de que os nenos nacen cun gran peso corporal - uns 5 quilogramos.O resultado será un parto difícil, cheo de consecuencias:
- lesións ao nacemento
- aumento do risco para a saúde das mulleres.
Cando se realiza unha análise de hemoglobina glicada, a norma para as mulleres embarazadas pode exagerarse, pero o estudo en si non se pode chamar de alta precisión. Este fenómeno débese a que o azucre no sangue durante o parto pode aumentar drasticamente despois da comida, pero pola mañá difire pouco da norma.
No vídeo deste artigo, Elena Malysha continuará revelando o tema da hemoglobina glicada.
diabetik.guru
A hemoglobina glicada (A1c) é un composto específico de hemoglobina de eritrocitos con glicosa, cuxa concentración reflicte a glicosa media no sangue durante un período de aproximadamente tres meses.
Glicohemoglobina, hemoglobina A1c, HbA1c, hemoglobina glicosilada.
Hemoglobina glicada, hemoglobina A1c, HbA1c, glicohemoglobina, hemoglobina glicosilada.
> Método de investigación
Cromatografía de intercambio de catións de alta presión
> Que biomaterial se pode usar para a investigación?
> Como prepararse para o estudo?
- Non coma por 2-3 horas antes da doazón de sangue, pode beber auga limpa limpa.
- Elimina o estrés físico e emocional e non fume durante 30 minutos antes do estudo.
> Información xeral de investigación
Unha proba de hemoglobina glicada (A1c) axuda a estimar a glicosa media nos últimos 2-3 meses.
A hemoglobina é unha proteína que transporta osíxeno dentro dos glóbulos vermellos (glóbulos vermellos). Hai varios tipos de hemoglobina normal, ademais, identificáronse moitas especies anormais, aínda que a forma predominante é a hemoglobina A, que supón o 95-98% do total da hemoglobina.

A hemoglobina A está dividida en varios compoñentes, un dos cales é A1c. Parte da glicosa que circula no sangue únese espontaneamente á hemoglobina, formando a chamada hemoglobina glicada.
Canto maior sexa a concentración de glicosa no sangue, máis hemoglobina glicada se forma. Cando se combina coa hemoglobina, a glicosa permanece "en conxunto" con ela ata o final da vida do glóbulo vermello, que é de 120 días.
A combinación de glicosa con hemoglobina A chámase HbA1c ou A1c. A hemoglobina glicada fórmase no sangue e desaparece a diario, a medida que morren os vellos glóbulos vermellos e os mozos (aínda non glicados) ocupan o seu lugar.
A proba de hemoglobina A1c úsase para supervisar o estado dos pacientes diagnosticados de diabetes mellitus. Axuda a avaliar a eficacia da glicosa durante o tratamento.
Para algúns pacientes, prescríbese unha proba de hemoglobina A1c para diagnosticar a diabetes e unha condición pre-diabética ademais dun test de glicosa no estómago baleiro e un test de tolerancia á glicosa.
O indicador resultante mídese en porcentaxe. Os pacientes con diabetes deben esforzarse por manter os niveis de hemoglobina glicada non superiores ao 7%.
O A1c debe indicarse nunha das tres formas:
- como porcentaxe do importe total de hemoglobina,
- en mmol / mol, segundo a Federación Internacional de Química Clínica e Medicina de Laboratorio,
- xa que o contido medio en glicosa é mg / dl ou mmol / l.
> Para que se usa o estudo?
- Para controlar a glicosa en pacientes con diabetes mellitus - para eles é moi importante manter o seu nivel no sangue o máis normal posible. Isto axuda a minimizar as complicacións nos riles, ollos, sistemas cardiovasculares e nerviosos.
- Determinar a glicosa media no sangue do paciente nos últimos meses.
- Para confirmar a corrección das medidas adoptadas para o tratamento da diabetes e descubrir se precisan axustes.
- Determinar en pacientes con diabetes mellitus recentemente diagnosticados aumentos incontrolados da glicosa.Ademais, a proba pódese prescribir varias veces ata que se detecte o nivel de glicosa desexado, e é preciso repetilo varias veces ao ano para asegurarse de que se manteña o nivel normal.
- Como medida preventiva, diagnosticar a diabetes nun primeiro momento.
Dependendo do tipo de diabetes e do ben que se pode tratar a enfermidade, a proba A1c realízase de 2 a 4 veces ao ano. En media, aconséllase que os pacientes con diabetes sexan probados por A1c dúas veces ao ano. Se por primeira vez se lle diagnostica diabete ao paciente ou se non ten éxito a medición de control, asignarase a análise.
Ademais, esta análise prescríbese se se sospeita que o paciente ten diabetes, porque hai síntomas de glicosa en sangue:
- intensa sede
- micción excesiva frecuente,
- fatiga,
- discapacidade visual
- maior susceptibilidade ás infeccións.
Valores de referencia: 4,8 - 5,9%.
Canto máis preto o nivel de A1c está ao 7% nun paciente con diabetes, máis fácil é controlar a enfermidade. Así, cun aumento do nivel de hemoglobina glicada, o risco de complicacións tamén aumenta.
Os resultados da análise sobre A1c interprétanse do seguinte xeito.
Hemoglobina glicada
O paciente non ten diabetes
Paciente diabético
Prediabetes (tolerancia á glucosa deteriorada asociada cun maior risco de diabete)
> Que pode afectar ao resultado?
En pacientes con formas anormais de hemoglobina, por exemplo en pacientes con glóbulos vermellos en forma de fouce, subestimarase o nivel de hemoglobina glicada. Ademais, se unha persoa padece de anemia, hemólise, hemorraxia, tamén se poden subestimar os resultados da súa análise.
Pola contra, os valores de A1c están sobreestimados cunha falta de ferro e cunha transfusión de sangue recente (xa que os conservantes de sangue líquidos conteñen unha alta concentración de glicosa).
> Notas importantes
A proba A1c non reflicte cambios bruscos na glicosa no sangue. Nesta proba tampouco se detectarán flutuacións na glicosa en pacientes con diabetes lábil.
- Glicosa plasmática
- Proba de tolerancia á glucosa
- Fructosamina
Síntomas e signos
A alta hemoglobina proporciona nutrición normal e abastecemento de osíxeno a todas as células do corpo. A hemoglobina baixa indica a presenza de enfermidades que afectan negativamente o proceso de hematopoiese. Ademais, debido á baixa hemoglobina, un diabético desenvolve os seguintes síntomas:
- fatiga crónica, debilidade,
- hipotermia dos brazos e das pernas,
- dor de cabeza, mareos,
- falta de respiración
- mal apetito
- disfunción sexual
- diminución da capacidade mental.
Hemoglobina glicada no diagnóstico da diabetes
A anemia é unha enfermidade complexa e, para estudala e identificar a verdadeira causa, os diabéticos deben someterse a un exame especial. A hemoglobina reducida determínase usando unha proba de sangue xeral, pero as razóns polas que se baixa é diferente. Moitas veces, o azucre elevado provoca enfermidades renales, o que conduce a anemia. Polo tanto, como parte do diagnóstico, poden ser necesarios os seguintes estudos:
- Nivel Hba1C. A hemoglobina glicosilada indica a presenza, a gravidade ou a predisposición á diabetes e tamén indica o nivel de risco de complicacións. O obxectivo é do 7%. Os diabéticos deben facer esta proba 4 veces ao ano.
- Análise de orina Indica un mal funcionamento no órgano emparellado.
- Ecografía dos riles. Detecta a presenza de lesións orgánicas do parénquima renal inherentes á diabetes.
- A concentración de eritropoetina. Indica a natureza da anemia. Un nivel normal desta hormona con baixa hemoglobina indica anemia por deficiencia de ferro. Se esta sustancia no sangue é demasiado pequena, é un dano renal grave. O tratamento adicional depende dos resultados deste estudo.
A anemia na diabetes aumenta o risco de desenvolver enfermidades do sistema cardiovascular.
A capacidade para compensar a patoloxía do metabolismo dos carbohidratos é a única medida preventiva da discapacidade e mortalidade precoz en diabéticos.
Hai tempo demostrou o risco de desenvolver anxiopatías con altos niveis glicémicos. O grao de compensación da "doenza doce" só se pode estimar a partir dunha valoración do nivel de hemoglobina glicada (HbA1c).
A frecuencia do diagnóstico é de ata 4 veces ao ano.
A hemoglobina glicada chámase indicador bioquímico do sangue que especifica os valores medios de glicosa do último trimestre.
É o tempo no que se poden calcular os resultados é un valioso criterio de diagnóstico, en contraste coa análise habitual, onde o indicador está asociado ao momento da toma de materiais.
No índice considérase a taxa de hemoglobina glicada na diabetes mellitus e a interpretación dos resultados.
Características de diagnóstico
Os glóbulos vermellos conteñen hemoglobina A. É quen, cando se combina coa glicosa e sofre unha serie de reaccións químicas, convértese en hemoglobina glicosilada.
A velocidade desta "conversión" depende dos indicadores cuantitativos do azucre no período en que o glóbulo vermello está vivo. O ciclo de vida dos glóbulos vermellos é de ata 120 días.
É durante este tempo que se calculan os números de HbA1c, pero ás veces, para obter os resultados máis precisos, céntranse na metade do ciclo de vida dos glóbulos vermellos - 60 días.
Segundo as estatísticas, o nivel de exame deste indicador non supera o 10% de todos os casos clínicos, o que non é certo pola súa necesidade recoñecida.
Isto débese ao contido informativo insuficiente dos pacientes sobre o valor clínico da análise, o uso de analizadores portátiles con baixo rendemento e unha cantidade insuficiente de diagnósticos nunha determinada área, o que aumenta a desconfianza dos especialistas na proba.
Hiperglicemia: a ligazón principal para aumentar os niveis de HbA1c
Descifrado de análise: normal
O material biolóxico para o estudo é o sangue dunha vea nunha cantidade de 3 ml.
Os diabéticos teñen que facer unha análise da hemoglobina glicada cada 3 meses, para que o médico coñeza a situación, pronto prescribise os medicamentos necesarios ou axuste ao réxime de tratamento usado.
Se os resultados das probas poñen en dúbida o que sucede en pacientes con algunha patoloxía sanguínea (anemia hemolítica), debes recorrer a métodos alternativos de diagnóstico de laboratorio da diabetes, por exemplo, para realizar un estudo da albúmina glicosilada (fructosamina).
A fructosamina reflicte o estado do metabolismo dos carbohidratos neste paciente durante as últimas 2-3 semanas antes da análise. Menos, por suposto, que hemoglobina glicada (2 meses), pero aínda así ... A miúdo terás que doar sangue para facer as probas.
Os non diabéticos que queiran saber se teñen algún requisito previo para o desenvolvemento da "doenza doce", agora xeneralizada, poden poñerse en contacto cun laboratorio bioquímico de xeito comercial. En case todos os centros rexionais (e moitos distritos), pode facer unha análise da hemoglobina glicada, cuxo prezo depende da rexión e do estado da institución médica (de 400 a 500 rublos en Bryansk e Makhachkala a 700 - 800 rublos en Moscova e San Petersburgo).
Non obstante, un indicador como o prezo non é un valor constante, polo tanto é mellor preguntalo sobre un laboratorio que asumiu a tarefa de realizar un estudo deste tipo.

En primeiro lugar, para detectar diabetes ou para avaliar o risco que ten unha persoa para padecer diabete. En segundo lugar, para avaliar coa diabetes o ben que o paciente consegue controlar a enfermidade e manter o azucre no sangue normal.
Para o diagnóstico da diabetes, este indicador foi usado oficialmente (por recomendación da Organización Mundial da Saúde) desde 2011, e converteuse en conveniente para pacientes e médicos.
Normas de hemoglobina glicada
| Que quere dicir |
|---|
| Co metabolismo dos carbohidratos está ben, o risco de diabete é mínimo |
| Aínda non hai diabetes, pero o seu risco aumenta.É hora de cambiar a unha dieta baixa en carbohidratos para a prevención. Paga a pena preguntarse cal é a síndrome metabólica e a resistencia á insulina. |
| O risco de diabete é o máis alto. Cambia a un estilo de vida saudable e, en particular, a unha dieta baixa en carbohidratos. En ningures a despedir. |
| Realízase un diagnóstico preliminar de diabetes mellitus. É necesario realizar probas adicionais para confirmalo ou refutalo. Lea o artigo "Diagnóstico de diabetes tipo 1 e tipo 2". |
Canto menor sexa o nivel de hemoglobina glicada no paciente, mellor se compensou a súa diabetes nos 3 meses anteriores.
Correspondencia de HbA1C ao nivel medio de glicosa no plasma sanguíneo durante 3 meses
| HbA1C,% | Glicosa, mmol / L | HbA1C,% | Glicosa, mmol / L |
|---|---|---|---|
| 4 | 3,8 | 8 | 10,2 |
| 4,5 | 4,6 | 8,5 | 11,0 |
| 5 | 5,4 | 9 | 11,8 |
| 5,5 | 6,5 | 9,5 | 12,6 |
| 6 | 7,0 | 10 | 13,4 |
| 6,5 | 7,8 | 10,5 | 14,2 |
| 7 | 8,6 | 11 | 14,9 |
| 7,5 | 9,4 | 11,5 | 15,7 |
Unha análise de sangue para HbA1C, en comparación cunha análise de azucre en xaxún, ten varias vantaxes:
- unha persoa non está obrigada a ter o estómago baleiro
- O sangue é convenientemente almacenado nun tubo de ensaio ata unha análise inmediata (estabilidade preanalítica),
- A glicosa no plasma de xexún pode variar moito debido ao estrés e ás enfermidades infecciosas, e a hemoglobina glicada é máis estable
Un exame de sangue para hemoglobina glicada permite detectar a diabetes nun primeiro momento, cando unha análise do azucre en xaxún aínda demostra que todo é normal.
Desvantaxes do exame sanguíneo de hemoglobina glicada:
- maior custo en comparación cun test de glicosa no plasma (pero con rapidez e comodidade!),
- nalgunhas persoas redúcese a correlación entre o nivel de HbA1C e o nivel medio de glicosa
- en pacientes con anemia e hemoglobinopatías, os resultados da análise están distorsionados,
- nalgunhas rexións do país, os pacientes quizais non teñan que facer ningunha proba,
- Suponse que se unha persoa toma altas doses de vitaminas C e / ou E, a súa taxa de hemoglobina glicada é enganosa (non comprobada!),
- os niveis baixos de hormonas tiroideas poden levar a un aumento de HbA1C, pero o azucre no sangue realmente non aumenta.
| Diabetes tipo 1 | Retinopatía (visión) | 35% ↓ |
| Neuropatía (sistema nervioso, pernas) | 30% ↓ | |
| Nefropatía (ril) | 24-44% ↓ | |
| Diabetes tipo 2 | Todas as complicacións micro-vasculares | 35% ↓ |
| Mortalidade relacionada coa diabetes | 25% ↓ | |
| Infarto de miocardio | 18% ↓ | |
| Mortalidade total | 7% ↓ |
Descifrar esta proba non levará moito tempo e traballo mental. Dado que a tecnoloxía para detectar azucre no sangue é diferente, cómpre analizar varias veces. Cos mesmos valores de azucre en dúas persoas, pode haber unha diferenza dentro do 1%.
A proba pode mostrar un resultado incorrecto, xa que a hemoglobina fetal falsa pode aumentar ou diminuír. Por iso, a diferenza pode ser do 1%. A hemorragia, anemia hemolítica e uremia poden provocar unha diminución.
Os diabetólogos e endocrinólogos descubriron as razóns polas que depende o nivel de hemoglobina glicada no sangue:
- Limiar de idade
- Categoría de peso
- Physique
Interpretación de indicadores de análise
- 5,7-6,0%. As posibilidades de desenvolver diabete son altas. Debe seguir unha dieta para que a glicosa volva á normalidade.
- 6,1-6,4%. As posibilidades de desenvolver diabete son moi altas. A dieta con tal indicador debe ser extremadamente estrita, e é imprescindible seguir un réxime e unha dieta sa.
Cepillo vermello - unha planta útil para diabéticos
Cepillo vermello frío ou rodiola (de catro membros) é unha planta herbácea que se atopa nas ladeiras e estepas do Altai. Inclúe fitohormonas, debido a que a planta ten un efecto diurético, antiinflamatorio, antiséptico e inmunostimulante. Debido a isto, úsase activamente na medicina, incluso para manter a saúde dun diabético.
- Por que se usa no tratamento da diabetes?
- Preparados de farmacia
- Receitas na casa
- Canto tempo leva un pincel vermello?
- Contraindicacións
Por que se usa no tratamento da diabetes?
No tratamento da diabetes dependente da insulina, o mantemento do estado da glándula tiroide xoga un papel clave, xa que é a súa derrota a que provoca o desenvolvemento da enfermidade. Para este propósito, selecciónanse remedios a base de plantas, cuxa acción axuda a restaurar a glándula tiroides e, polo tanto, a reducir o azucre no sangue. Esta planta é o pincel vermello.
Para fins terapéuticos, úsase a súa raíz debido á presenza de glicósido de salidrosida na súa composición. Este elemento ten o seguinte efecto:
- antibacteriano
- antitumoral
- antiinflamatorios.
Grazas a este efecto, o uso dun pincel vermello pode mellorar o estado xeral dun diabético:
- purifique o sangue, restaurando as súas fórmulas,
- aumenta a hemoglobina baixando o colesterol,
- aliviar os espasmos do cerebro,
- estabilizar a presión arterial coa hipertensión,
- calma o sistema nervioso
- activa a actividade física e mental,
- aumentar as defensas do corpo, o que o fará máis resistente ás enfermidades infecciosas,
- limpar o corpo de toxinas,
- normalizar o fondo hormonal.

A raíz do pincel vermello é unha excelente ferramenta para restaurar o funcionamento das células do páncreas, que son responsables da produción de insulina.
É de resaltar que o cepillo vermello pódese mercar na farmacia en forma de medicamento, e tamén usar a raíz da planta nas receitas do fogar. É importante ter en conta que unha sobredose do medicamento pode levar a unha forte diminución do nivel de azucre no sangue e na urina, polo que é importante seguir un réxime de inxestión competente.
Preparados de farmacia
Un diabético pode mercar os seguintes medicamentos a base dun cepillo vermello nunha farmacia:
- Tintura de alcol. Dispoñible en botellas de 30, 50 e 100 ml. Consiste no rizoma da planta e alcol etílico. Beba 3 veces ao día, 30 gotas. As tinturas de recepción permiten aliviar os espasmos do cerebro e tamén teñen un efecto hemostático.
- Té Pode escoller un té de un compoñente (composto só por un pincel vermello) ou multi-compoñentes. En calquera caso, tal bebida é un antidepresivo, ten un lixeiro efecto diurético e sedante. Tamén pode beber para reducir a presión arterial.
- Bálsamo É un medicamento multicomponent que se toma por vía oral en pequenas doses - 1 cucharadita tres veces ao día, pero o curso do tratamento non dura máis de 6 semanas. Os diabéticos pódense tomar como profilaxis de tumores e espasmos do cerebro.
- Pílulas Son prescritos como suplementos dietéticos para fortalecer o corpo. Inclúen vitaminas, oligoelementos e flavonoides. É necesario tomar 2 comprimidos 1 vez ao día coas comidas. Débese lavar con algúns vasos de auga.
- Femofit. Trátase de gotas consistentes en extractos de rodiola do útero frío e boro. Axudarán a fortalecer a inmunidade do corpo, aumentando a súa resistencia. Tómanse dentro de 30 días e 2-3 veces ao día antes das comidas. Por unha única dose, hai que diluír 20-30 gotas en medio vaso de auga.
A farmacia tamén vende xarope a base do rizoma de pincel vermello, pero está estrictamente prohibido aos diabéticos, xa que contén unha alta concentración de azucre.
Receitas na casa
Na farmacia pódese mercar a herba da planta, da que se preparan infusións, tinturas e decoccións. Para o tratamento, basta con mercar de 3 a 6 paquetes (aproximadamente 100-150 g de materias primas). Independentemente da receita específica, recorda as seguintes regras:
- A herba pódese levar ao vapor ou mantela nun baño de auga.
- A herba debe ser criada con auga fervida, cuxa temperatura non é superior a 80 ºC.
- Ao preparar tinturas de alcol, é recomendable usar non vodka do 40%, senón alcol.
- As decocións e infusións pódense manter ata 2 días e na neveira. Se se garda máis tempo, o produto perderá as súas propiedades beneficiosas.
- As tinturas de alcol poden conservarse durante máis de 12 meses nunha botella de vidro ben pechada. Mantéñase nun lugar frío e escuro, pero non na neveira.
Tendo presente estas recomendacións para manter un estado estable, un diabético pode preparar os seguintes remedios:
Prepárase nesta orde:
- Moer 100 g de materias primas e transferir a un recipiente de vidro.
- Despeje 1 litro de alcol ao 40% e pecha a tapa do recipiente.
- Traslada o produto a un lugar escuro a temperatura ambiente e manténlle tres semanas e todos os días o recipiente debe ser axitado.
Despois de 3 semanas, aparecerá un remedio vermello cun aroma de tarta agradable. O día 31 precisa ser filtrada. Debe tomar a ambientación 3 veces ao día media hora antes das comidas. Para iso, nun vaso de auga necesitarás diluír 40 gotas do produto. O curso de admisión é de 1 mes. Despois tes que facer un descanso de polo menos 2 semanas.

- Moer unha culler de sopa de materias primas e transferir a unha tixola.
- Verter 300 ml de auga e pechar a tapa.
- Ferva durante 5 a 10 minutos.
- Deixar o caldo durante 1-2 horas, e despois coar.
Debe tomar a droga tres veces ao día 30 minutos antes de comer un terzo dun vaso. Se o desexas, podes diluír 1 cucharadita de mel natural en caldo. O curso de admisión é de 5 a 45 días.
Unha excelente ferramenta para aliviar a inflamación, normalizar o rendemento do fígado e dos riles.
Para mellorar o efecto da decocción, xunto co pincel vermello, podes usar a raíz do cinquefoil branco.
Prepárase na seguinte secuencia:
- Unha cucharada de materia prima esmagada transfírese aos pratos de cerámica.
- Enchase con 1 vaso de auga fervida cunha temperatura de ata 80 ºC.
- Cóbrese o recipiente cunha tapa e colócase nun baño de auga.
- A capacidade elimínase do baño despois de 15 minutos.
- Filtrase e enfríase a infusión.
- Ponse auga extra para obter 200 ml de infusión.
A ferramenta debe tomarse 3 veces ao día durante 50 ml durante non máis de 3 días.
É especialmente útil beber infusión para mulleres con diabetes, nas que a menstruación causa dor severa ou o ciclo adoita romperse.
Canto tempo leva un pincel vermello?
Para non prexudicar a saúde, é posible tomar produtos vexetais só nos cursos. A súa duración adoita determinarse individualmente e, normalmente, vai de 1 a 3 meses. O diabético notará cambios positivos no seu estado despois de 2-4 semanas desde o inicio da dose.
Os cursos de admisión poden repetirse, pero é obrigatorio manter pausas de 15 días entre eles. O número óptimo de cursos é 3. Se tamén se prevé someterse ao cuarto curso de tratamento, paga a pena aguantar unha pausa de 30 días.

Contraindicacións
Os diabéticos deben deixar de usar o pincel vermello se:
- Notase a intolerancia individual.
- Tómanse medicamentos hormonais e anticonceptivos.
- Tómanse plantas que conteñen fitohormonas. Estes inclúen lúpulo, galo de froitas, alcaçuz e así por diante. A única excepción é o útero boro.
- A presión arterial alta nótase - máis de 180/100.
- Hai axitación psicolóxica, febre.
- Comezou o ciclo menstrual, embarazo, lactación (relevante para mulleres).
As herbas axudarán a un diabético a manter un estado estable. Tamén inclúen un pincel vermello. Con base no seu rizoma, pódense mercar diversos preparativos da farmacia. Por suposto, só podes mercar herba para preparar de forma independente unha tintura, decocción ou infusión. En calquera caso, antes de tomar calquera remedio, debes consultar co teu médico.
Características de análise
Non é tan difícil adherirse aos estándares de hemoglobina glicada para a diabetes. Depende moito do estado actual do paciente e do nivel de sustancia mostrado como parte do exame.
A diminución e o aumento dos indicadores requiren un enfoque diferente do tratamento, xa que tales cambios son provocados por patoloxías ou enfermidades apropiadas.
Para os diabéticos, unha norma recomendada oficialmente é un indicador do 7% ou inferior. Isto permítelle contar para manter a saúde normal e minimizar os riscos de complicacións. Canto máis baixo pode cambiar o nivel e achegalo ao ideal, mellor.
Os expertos cren que para os diabéticos o parámetro óptimo está por baixo do 6,5%. Pero o especialista en liderado Bernstein non está de acordo con eles, que está seguro de que co 6,5% a diabetes segue sendo mal compensada e as complicacións seguen a desenvolverse neste estado.
As persoas saudables cun físico fino e cun metabolismo normal de hidratos de carbono amosan resultados entre un 4,2 e un 4,6%. O doutor Bernstein cre que hai que buscar estes parámetros. Non é nada difícil alcanzar este obxectivo. A principal ferramenta para reducir a GH considérase unha dieta baixa en carbohidratos. É relevante para a diabetes tipo 1 e tipo 2.

O principal problema dos diabéticos é a necesidade de manter os niveis de hemoglobina nun marco estreito. Superar, ademais de baixar, respecto á norma ameaza a saúde e pode levar a complicacións indesexables. A xente ten que estudar detidamente as características do seu corpo, comprobar a reacción aos diferentes produtos, seleccionar a dosificación óptima de medicamentos e porcións de alimentos.
Intente comer menos alimentos ricos en carbohidratos. Este é o inimigo máis perigoso para un diabético. Si, comer alimentos con carbohidratos pódese compensar tomando pílulas apropiadas para baixar o azucre no sangue. Pero drogas como a insulina, que se toman con regularidade, achegan a hipoglucemia. Polo tanto, é mellor rexeitar outro doce, pero tomar unha tableta menos ao día.
As persoas de idade avanzada non deben entrar en pánico se a súa cantidade de hemoglobina glicada está constantemente nun nivel comprendido entre o 7,5 e o 8,0%. Algúns teñen maiores. Para os diabéticos desta idade, estes resultados das probas raramente conseguen cambiar para mellor.
E ás persoas que se enfrontan a diabetes a unha idade nova, recoméndase encarecidamente tentar manter os valores dentro do rango normal e non superar a marca do 6,5%.
Consellos de proba
Un estudo como a hemoglobina glicada ten como obxectivo predicir a probabilidade de padecer diabete ou as súas complicacións cun diagnóstico xa actual.

Os expertos dan algúns consellos sobre cando, como e onde tomar mostras para a investigación.
- Con indicadores inferiores ao 5,7%, considérase bo o seu estado, porque a probabilidade de desenvolver diabetes é mínima. É suficiente realizar probas repetidas cada 3 anos para asegurarse de que esta afección se manteña aínda máis.
- Se a análise non resultou excesivamente alta, pero se encaixa no marco do 5,7 - 6,4%, o risco de enfermidade aumenta, polo tanto, os exames repetidos deberían realizarse unha vez ao ano. Xa é mellor comezar a seguir unha dieta baixa en carbohidratos.
- Se tes un diagnóstico, continúas controlando cualitativamente o nivel de GH, é dicir, resulta estable ata un 7%. Despois fai probas cada 6 meses. Entón notará unha tendencia negativa en tempo e será capaz de axustar axiña as tácticas de control da enfermidade.
- Cunha periodicidade de 3 meses, danse repetidas probas se recentemente descubriu unha enfermidade e comezou a tratala, cambiou o réxime terapéutico ou ata que aprendeu a controlar eficazmente o azucre no sangue.
- Lugar de entrega. Outra recomendación importante é a elección do lugar onde o paciente envía mostras para o estudo da composición do sangue. A maioría vai a clínicas regulares do estado. Isto non é recomendable, pero é mellor visitar laboratorios privados independentes.Hoxe é unha institución moi estendida que conta con persoal cualificado, equipos modernos e ofrecen servizos a prezos razoables. Dada a necesidade de tomar mostras cada 3 a 48 meses, os custos serán pequenos.
Un exame correcto e regular, segundo o seu estado actual, axudará a controlar a súa saúde e a responder adecuadamente aos cambios na análise.
Visitar clínicas non sempre se xustifica. Aínda que se trata de instalacións médicas gratuítas onde os pensionistas e persoas de baixa renda acoden regularmente por mor da incapacidade de pagar o tratamento en clínicas privadas, teñen os seus propios inconvenientes obxectivos.
A práctica demostrou que as clínicas estatais non sempre dan resultados precisos das enquisas. Isto débese a varios factores á vez:
- os resultados poden falsificarse especialmente e chamarlle saudables para reducir a carga de traballo do persoal e reducir o fluxo de pacientes,
- a falsificación dos resultados faise para obter boas estatísticas do ano,
- ás veces acaban de chegar a unha conclusión, que se explica polo desexo de aforrar consumibles no laboratorio.
Por iso, as clínicas e laboratorios privados, especialmente en rede e amplamente distribuídos en cidades e países, proporcionarán resultados obxectivos da enquisa. Pero a elección é túa.
O estudo da hemoglobina glicada para persoas con diabetes, e con sospeitas dela, permite obter unha imaxe detallada e precisa do que está a suceder no corpo do paciente. Esta análise debe tomarse non só para o tratamento, senón tamén coa finalidade da prevención, para asegurarse de que non hai predisposición e inminente diabetes.
Grazas a todos pola vosa atención! Non deixe de subscribirse ao noso sitio web, deixar un comentario ou facer unha pregunta e tampouco esquezas invitar aos teus amigos a nós.