Anxiopatía diabética
A maioría dos pacientes con diabetes teñen todo tipo de enfermidades concomitantes que empeoran a condición dunha persoa e afectan a todos os vasos e órganos. Unha destas enfermidades é a angiopatía diabética.
A esencia desta enfermidade é que todo o sistema vascular está afectado. Se só os pequenos vasos están danados, a enfermidade clasifícase como microangiopatía diabética.
Se só atacan grandes vasos do sistema, a enfermidade chámase macroangiopatía diabética. Pero este non é o único problema que pode ter un paciente diabético. Con anxiopatía, a homeostase tamén está afectada.
Signos característicos da microangiopatía diabética
Ao considerar os principais signos de microangiopatía, destacan tres factores principais, chamados tríades Virchow-Sinako. Cales son estes signos?
- As paredes dos vasos sofren cambios.
- A coagulación do sangue está afectada.
- A velocidade do sangue diminúe.
Como resultado do aumento da actividade plaquetaria e da densidade sanguínea, faise máis viscoso. Os buques saudables teñen un lubricante especial que non permite que o sangue se adhira ás paredes. Isto garante un fluxo sanguíneo adecuado.
Os buques perturbados non poden producir este lubricante e hai un retraso no movemento do sangue. Todas estas violacións levan non só á destrución dos vasos sanguíneos, senón tamén á formación de microtubos.
No proceso de desenvolvemento da diabetes mellitus, este tipo de transformación implica un número aínda maior de embarcacións. Moitas veces a principal área de dano é:
- órganos da visión
- miocardio
- riles
- sistema nervioso periférico
- integumento da pel.
Por regra xeral, as consecuencias destas violacións son:
Pero os primeiros síntomas aparecen nas extremidades inferiores, causada por unha violación dos vasos sanguíneos nesta zona. O rexistro destes casos é aproximadamente do 65%.
Algúns médicos adoitan argumentar que a microangiopatía non é unha enfermidade separada, é dicir, é un síntoma da diabetes. Ademais, cren que a microangiopatía é consecuencia da neuropatía, que ocorre antes.
Outros científicos afirman que a isquemia nerviosa causa neuropatía e este feito non está asociado a danos vasculares. Segundo esta teoría, a diabetes mellitus provoca neuropatía e a microangiopatía non ten nada que ver con ela.
Pero hai tamén unha terceira teoría, cuxos adeptos sosteñen que unha violación da función nerviosa mal funcionará aos vasos sanguíneos.
A microangiopatía diabética divídese en varios tipos, causados polo grao de dano nas extremidades inferiores.
- Non hai un grao cero de danos na pel no corpo humano.
- Primeiro nivel: hai pequenos defectos na pel, pero non teñen procesos inflamatorios e están estreitamente localizados.
- No segundo nivel, aparecen lesións na pel máis notables que poden profundizar para que danen os tendóns e os ósos.
- O terceiro nivel caracterízase por úlceras na pel e os primeiros signos de morte de tecidos nas pernas. Tales complicacións poden producirse xunto con procesos inflamatorios, infeccións, edema, hiperemia, abscesos e osteomielite.
- Ao cuarto nivel, comeza a desenvolverse a gangrena dun ou varios dedos.
- O quinto nivel é o pé enteiro ou a maior parte está afectada pola gangrena.
Os trazos característicos da macroangiopatía
 A principal mortalidade de pacientes con diabetes é a macroangiopatía diabética. A macroangiopatía é a máis frecuente en pacientes diabéticos.
A principal mortalidade de pacientes con diabetes é a macroangiopatía diabética. A macroangiopatía é a máis frecuente en pacientes diabéticos.
Primeiro de todo, afectan grandes vasos das extremidades inferiores, como consecuencia das cales sofren arterias coronarias e cerebrais.
A macroanopatía pode desenvolverse no proceso de aumento da taxa de desenvolvemento da enfermidade aterosclerótica. A enfermidade divídese en varias etapas de desenvolvemento.
- Na primeira fase, pola mañá o paciente aumentou a fatiga, a sudoración excesiva, a debilidade, a somnolencia, unha sensación de frialdade nas extremidades e o seu pequeno adormecemento. Isto indica unha compensación na circulación periférica.
- Na segunda etapa, as pernas dunha persoa comezan a adormelarse, conxélase moito, a superficie das uñas comeza a romperse. Ás veces a cariño aparece nesta fase. Despois hai dor nas extremidades, tanto ao camiñar como en repouso. A pel faise pálida e delgada. Obsérvanse trastornos nas articulacións.
- A última etapa son os pés, dedos e perna inferior.
Como tratar a anxiopatía
Macro e microangiopatía na diabetes trátase aproximadamente igual. O primeiro que debe facer un paciente é levar os procesos metabólicos do corpo a un estado normal. O metabolismo dos carbohidratos debe restablecerse, porque a hiperglicemia é o motivo principal para o desenvolvemento da aterosclerose dos vasos sanguíneos.
Igualmente importante no proceso de tratamento é vixiar o estado do metabolismo dos lípidos. Se o nivel de lipoproteínas con indicadores de baixa densidade aumentou de súpeto e o nivel de triglicéridos, pola contra, diminuíu, isto suxire que é hora de incluír medicamentos hipolipídicos no tratamento.
Estamos falando de estatinas, fibratos e antioxidantes. Macro e microangiopatía na diabetes mellitus trátase coa inclusión obrigatoria de medicamentos terapéuticos de acción metabólica, por exemplo, a trimetazidina.
Estes medicamentos contribúen ao proceso de oxidación da glicosa no miocardio, que se produce debido á oxidación de ácidos graxos. Durante o tratamento de ambas formas da enfermidade, os pacientes reciben anticoagulantes.
Trátase de medicamentos que axudan a resolver coágulos de sangue no torrente sanguíneo e debilitan a función plaquetaria cando son diagnosticados con macroangiopatía.
Grazas a estas substancias, o sangue non adquire unha consistencia grosa e non se crean as condicións para obstruír os vasos sanguíneos. Os anticoagulantes inclúen:
- Ácido acetilsalicílico.
- Tiklid.
- Vazaprostan.
- Heparina.
- Dipiridamole.
Importante! Dado que a hipertensión está case sempre presente na diabetes mellitus, é necesario prescribir medicamentos que normalicen a presión arterial. Se este indicador é normal, aínda se recomenda controlalo constantemente.
Na diabetes mellitus, os valores óptimos son 130/85 mm Hg. Estas medidas de control axudarán a previr o desenvolvemento de nefropatía e retinopatía en tempo e forma significativa, reducindo significativamente o risco de accidente vascular cerebral e ataque cardíaco.
Entre estes fármacos distínguense antagonistas de canles de calcio, inhibidores e outros fármacos.
Durante o tratamento é necesario normalizar os indicadores de homeostase autónoma. Para iso, os médicos prescriben medicamentos que aumentan a actividade do sorbitol deshidroxenase. É igualmente importante realizar actividades que promovan a protección antioxidante.
Por suposto, o mellor é previr a enfermidade inicialmente. Para iso, necesitas levar un estilo de vida adecuado e supervisar constantemente a túa saúde. Non obstante, se aparecen signos de diabetes, debes contactar inmediatamente cunha institución médica.
Os métodos modernos de tratamento da diabetes e apoio preventivo axudarán a unha persoa a evitar consecuencias tan graves como a macro e a microangiopatía.
En pacientes con diabetes, os signos de angiopatía diabética adoitan manifestarse cando os pequenos vasos están afectados. A angiopatía diabética das extremidades inferiores é a máis frecuentemente diagnosticada, mentres que unha complicación deste tipo ocorre en diabéticos con patoloxía tipo 1 ou tipo 2. Se o tratamento cirúrxico ou conservador para a angiopatía diabética non se realiza puntualmente, son posibles complicacións graves con danos en moitos órganos.
Que tipo de enfermidade?
A angiopatía diabética caracterízase por danos en pequenas e grandes embarcacións e arterias. Os códigos da enfermidade de MBK 10 son E10.5 e E11.5. Por regra xeral, nótase enfermidade do pé diabético, pero tamén é posible danar nos vasos doutras partes do corpo e nos órganos internos. É habitual subdividir a anxiopatía na diabetes en 2 tipos:
- Microangiopatía. Caracterízase pola derrota dos capilares.
- Macroangiopatía Notan lesións arteriais e venosas. Esta forma é menos común e afecta a diabéticos que levan 10 anos ou máis enfermos.
Moitas veces, debido ao desenvolvemento de angiopatía diabética, o benestar xeral do paciente empeora e a esperanza de vida redúcese.
As principais causas da angiopatía diabética
A principal razón para o desenvolvemento de angiopatía diabética é regularmente elevados niveis de azucre no sangue. Identifícanse as seguintes causas que levan ao desenvolvemento de angiopatía diabética:
- hiperglucemia prolongada,
- aumento da concentración de insulina no fluído sanguíneo,
- a presenza de resistencia á insulina,
- nefropatía diabética, na que se produce unha disfunción renal.
Factores de risco
Non todos os diabéticos teñen tal complicación, hai factores de risco cando aumenta a probabilidade de danos vasculares:
- curso prolongado de diabetes,
- categoría de idade maior de 50 anos,
- forma de vida incorrecta
- desnutrición, con predominio de graxa e frito,
- desacelerar os procesos metabólicos,
- exceso de peso
- consumo excesivo de alcol e cigarros,
- hipertensión arterial
- arritmia do corazón,
- predisposición xenética.
Órganos de destino
É difícil predicir a aparición de angiopatía diabética. A miúdo obsérvase angiopatía das extremidades inferiores, xa que están fortemente cargadas de diabetes. Pero é posible un dano vascular, arterial, capilar noutras partes do corpo. Distínguense órganos diana que máis veces sofren de angiopatía:
Síntomas da patoloxía
A angiopatía diabética precoz pode non amosar signos especiais e é posible que unha persoa non teña coñecemento da enfermidade. Como a progresión se manifesta, varios síntomas patolóxicos son difíciles de notar. As manifestacións sintomáticas dependen do tipo e estadio da lesión vascular. Na táboa móstranse as principais etapas da enfermidade e as manifestacións características.
Diagnósticos
A angiopatía diabética dos vasos das extremidades inferiores detéctase mediante estudos de laboratorio e instrumentais.
Recoméndase consultar un endocrinólogo, nefrólogo, neurólogo, optometrista, cardiólogo, xinecólogo, cirurxián angiólogo, podólogo ou outros especialistas para obter consello. Os diabéticos son prescritos deste tipo de estudos:
- análise xeral de ouriños e sangue,
- bioquímica do sangue para o azucre, o colesterol e outros lípidos,
- electrocardiografía
- Ecografía dos vasos do cerebro e pescozo, pernas, corazón e outros órganos diana,
- medición da presión arterial
- análise de hemoglobina glicada,
- proba de tolerancia á glicosa.
Tratamento de patoloxía
Na angiopatía diabética é necesario un tratamento complexo, que implica tomar fármacos de distintos grupos e observar unha dieta e un réxime estrictos. Antes de tratar a patoloxía, debes abandonar o consumo de alcol e drogas, que afectan negativamente aos barcos. A farmacoterapia da angiopatía diabética é tomar os seguintes medicamentos:
- Baixada de azucre:
- Siofor
- Diabeton
- Glucófago.
- Medicamentos que reducen o colesterol:
- Lovastatina
- "Simvastatina".
- Diluíntes do sangue:
- Trombón,
- Ticlopidina
- Warfarina
- Clexano.
- Medios que melloran a circulación sanguínea e a microcirculación:
- Tivortin
- Ilomedin
- "Pestazolum".
 O ibuprofeno prescríbese para a dor que molesta ao paciente.
O ibuprofeno prescríbese para a dor que molesta ao paciente.Ademais, o médico recomendará o tratamento con vitamina E ou ácido nicotínico. Se o paciente está preocupado pola dor grave na angiopatía diabética, indícanse analxésicos: Ibuprofeno, Ketorolac. Se se uniu unha lesión infecciosa secundaria, entón indícanse medicamentos antibacterianos: ciprinol, ceftriaxona.
Anxiopatía diabética refírese a complicacións da diabetes e maniféstase por desnutrición dos tecidos das extremidades, o que leva á súa necrose. Na angiopatía diabética, están afectados vasos de varios calibres, pero maioritariamente os máis pequenos e medianos. Non só están afectadas as extremidades, senón tamén os órganos internos.
Danos en pequenos vasos en angiopatía diabética
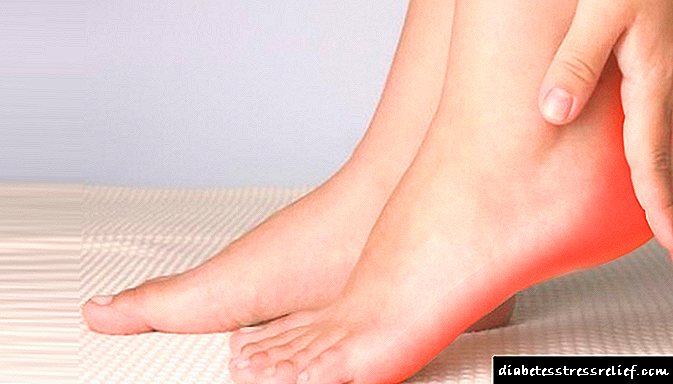
Cando os pequenos vasos están afectados, prodúcense cambios na súa parede, a coagulación sanguínea perturbada eo fluxo sanguíneo ralentízase. Todo isto crea as condicións para a formación de coágulos de sangue. Os pequenos vasos dos riles, retina, músculos cardíacos e pel están afectados principalmente. A primeira manifestación de angiopatía diabética é un dano nas extremidades inferiores.
Os procesos que se producen nos vasos son de dous tipos: engrosamento da parede de arteriolas e veas ou engrosamento de capilares. Inicialmente, baixo a influencia de produtos tóxicos que se forman durante a utilización incompleta de glicosa, a capa interna dos vasos sanguíneos incha, despois da que se estreitan.
As primeiras manifestacións de angiopatía diabética son hemorraxias menores baixo a placa das uñas do dedo groso. O paciente sente dor nas extremidades e advirte que a pel está pálida, aparecen manchas nela, as uñas quebradizas, os músculos das pernas "secan". O pulso nas arterias principais das extremidades inferiores non cambia, pero no pé pode ser débil.
Pódense detectar cambios nas arterias retinais e pode aparecer proteína na orina. Na pel dos pés aparece unha vexiga indolora específica chea de líquido sanguento. Cura por si só, mentres que a cicatriz non se forma, con todo, os microorganismos poden entrar no tecido e provocar inflamacións.
Para diagnosticar a angiopatía diabética úsanse os seguintes métodos de investigación:
- capillaroscopia
- termografía infravermella
- a introdución de isótopos radioactivos
- fluometría láser
- polarografía ou oxihemografía.
Danos a grandes vasos en angiopatía diabética
Con angiopatía diabética, os vasos medianos e grandes poden verse afectados. Nelas, a cuncha interna espesa, deposítanse sales de calcio e fórmanse placas ateroscleróticas.
A manifestación da enfermidade neste caso é similar á que ocorre con lesións de pequenas arterias. A dor nos pés é inquietante, fanse fríos e pálidos, a nutrición dos tecidos que morren co paso do tempo é perturbada. A gangrena dos dedos desenvólvese e, a continuación, os pés.
Angiopatía diabética de órganos internos
Na diabetes mellitus, os vasos da retina e os órganos internos son máis frecuentemente afectados polo proceso patolóxico. Isto débese á formación de produtos tóxicos cunha "queima" incompleta de glicosa. Case todos os pacientes con glicosa elevada no sangue presentan unha enfermidade retiniana chamada retinopatía. Con esta enfermidade, a agudeza visual diminúe primeiro, e despois vértese sangue na retina e exfolia. Isto leva a unha perda completa da visión.
O segundo órgano diana, os buques afectados pola diabetes, son os riles: a nefropatía desenvólvese. Nas fases iniciais, a enfermidade non se manifesta, pódense detectar cambios só durante o exame do paciente. Cinco anos despois, a función renal está prexudicada e as proteínas aparecen nos ouriños. Se se identifican cambios nesta fase, aínda poden ser reversibles. Pero no caso de que non se efectúe o tratamento, o proceso patolóxico nos vasos dos riles avanza e despois de dez anos aparecen signos visibles da enfermidade.Primeiro de todo, unha gran cantidade de proteínas comeza a excretarse na orina. Faise menos no sangue, e isto leva á acumulación de fluído nos tecidos e inchazo. Inicialmente, o edema é visible baixo os ollos e nas extremidades inferiores, e entón o fluído acumúlase no peito e nas cavidades abdominais do corpo.
O corpo comeza a usar as súas propias substancias proteicas durante toda a vida e os pacientes perden peso moi rápido. Teñen debilidade, dor de cabeza. Neste momento tamén aumenta a presión arterial, que teimudamente mantén un número elevado e non diminúe baixo a influencia dos medicamentos.
O resultado final da angiopatía renal diabética é a etapa final da insuficiencia renal. Os riles fallan case por completo, non cumpren a súa función e a orina non se excreta. A intoxicación do corpo polo metabolismo proteico.
Anxiopatía diabética Tratamento en diferentes etapas da enfermidade
O tratamento con éxito da angiopatía diabética só é posible cando é posible normalizar os niveis de glicosa no sangue. Isto é o que fan os endocrinólogos.
Para evitar procesos irreversibles en tecidos e órganos, é necesario:
- controlar o azucre no sangue e a orina
- asegúrese de que a presión arterial non supere os 135/85 mm. Hg. Art. en pacientes sen proteínas na orina e 120/75 mm. Hg. Art. en pacientes cuxa proteína estea determinada,
- controlar os procesos do metabolismo das graxas.
Para manter a presión arterial ao nivel adecuado, os pacientes con diabetes necesitan cambiar o seu estilo de vida, limitar a inxestión de cloruro sódico, aumentar a actividade física, manter o peso corporal normal, limitar a inxestión de hidratos de carbono e graxas e evitar o estrés.
Ao elixir medicamentos que reducen a presión arterial, debes prestar atención a si afectan o metabolismo de graxas e hidratos de carbono e se teñen un efecto protector sobre os riles e fígado. Os mellores remedios para estes pacientes son o captopril, o verapamil, o valsartán. Non se deben tomar beta-bloqueantes, xa que poden contribuír á progresión da diabetes.
Os pacientes con angiopatía diabética móstranse tomando estatinas, fibratos, así como medicamentos que melloran o metabolismo da graxa. Para manter un nivel normal de glicosa no sangue, é necesario tomar glicidona, repaglimida. Se a diabetes progresa, os pacientes deben ser cambiados por insulina.
A angiopatía diabética require un control constante dos niveis de glicosa, o metabolismo da graxa e o estado vascular. Cando se realiza a necrosis dos tecidos das extremidades, realízanse operacións para retiralos. No caso de insuficiencia renal crónica, o único xeito de prolongar a vida do paciente é un ril "artificial". Con desprendemento de retina como resultado da angiopatía diabética, pode ser necesaria a cirurxía.
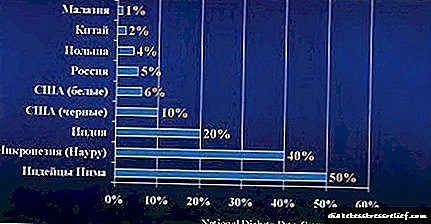
A principal razón para a aparición de complicacións de diabetes é o efecto prexudicial da glicosa sobre os tecidos do corpo, especialmente as fibras nerviosas e as paredes vasculares. A derrota da rede vascular, a angiopatía diabética, está determinada no 90% dos diabéticos xa aos 15 anos da aparición da enfermidade.
É importante saber! Unha novidade aconsellada polos endocrinólogos para Seguimento continuo da diabetes Só é necesario todos os días.
En etapas graves, o caso remata con discapacidade por amputacións, perda de órganos, cegueira. Por desgraza, incluso os mellores médicos só poden retardar lixeiramente a progresión da angiopatía. Só o propio paciente pode evitar complicacións da diabetes. Isto requirirá vontade de ferro e comprensión dos procesos que se producen no corpo dun diabético.
A diabetes e as subidas de presión serán cousa do pasado
A diabetes é a causa de case o 80% de todos os golpes e amputacións. 7 de cada 10 persoas morren por arterias obstruídas do corazón ou do cerebro. En case todos os casos, a razón deste terrible fin é a mesma: azucre elevado no sangue.
O azucre pode e debe ser derribado, se non, nada. Pero isto non cura a enfermidade en si, senón que axuda a loitar contra a investigación, e non a causa da enfermidade.
O único medicamento que se recomenda oficialmente para o tratamento da diabetes e tamén o empregan os endocrinólogos no seu traballo.
A eficacia do fármaco, calculada segundo o método estándar (o número de pacientes que se recuperaron ao número total de pacientes do grupo de 100 persoas que se someteron ao tratamento) foi:
- Normalización do azucre 95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte latido cardíaco 90%
- Desfacerse da presión arterial alta 92%
- Fortalecer o día, mellorar o sono durante a noite - 97%
Os fabricantes non son unha organización comercial e están financiados con apoio do estado. Polo tanto, agora todos os residentes teñen a oportunidade.
A parede interna dos vasos está en contacto directo co sangue. Representa células endoteliais que cubren toda a superficie nunha soa capa. O endotelio contén mediadores e proteínas inflamatorias que promoven ou inhiben a coagulación do sangue. Tamén funciona como unha barreira: pasa auga, moléculas a menos de 3 nm, selectivamente outras substancias. Este proceso proporciona o fluxo de auga e nutrición aos tecidos, limpándoos de produtos metabólicos.
A angiopatía é o endotelio que máis sofre, as súas funcións son prexudicadas. Se non se controla a diabetes, os niveis elevados de glicosa comezan a destruír as células vasculares. Prodúcense reaccións químicas especiais entre as proteínas endoteliais e os azucres no sangue - glicación. Os produtos do metabolismo da glicosa acumúlanse gradualmente nas paredes dos vasos sanguíneos, engrosan, engrosan, deixan de funcionar como barreira. Debido á violación dos procesos de coagulación, os coágulos de sangue comezan a formarse, como resultado: o diámetro dos vasos diminúe e o movemento do sangue diminúe neles, o corazón ten que traballar cunha carga aumentada, a presión arterial aumenta.
Os vasos máis pequenos son máis danados, a perturbación circulatoria deles leva ao cesamento de osíxeno e nutrición no tecido corporal. Se en zonas con angiopatía severa no tempo non hai substitución dos capilares destruídos por outros, estes tecidos atrofianse. A falta de osíxeno impide o crecemento de novos vasos sanguíneos e acelera o exceso de tecido conectivo danado.
Estes procesos son especialmente perigosos nos riles e ollos, o seu desempeño é prexudicado ata a perda completa das súas funcións.
A angiopatía diabética de grandes vasos é frecuentemente acompañada de procesos ateroscleróticos. Debido ao deterioro do metabolismo da graxa, as placas de colesterol deposítanse nas paredes, o lumen dos vasos estreita.
Factores de desenvolvemento da enfermidade
A angiopatía desenvólvese en pacientes con diabetes tipo 1 e tipo 2 só se o azucre no sangue é elevado durante moito tempo. Canto máis longa sexa a glicemia e maior é o nivel de azucre, máis rápidos comezan os cambios nos vasos. Outros factores só poden agravar o curso da enfermidade, pero non causala.
| Factores de desenvolvemento da anxiopatía | O mecanismo de influencia da enfermidade |
| Duración da diabetes | A probabilidade de angiopatía aumenta coa experiencia da diabetes, xa que os cambios nos vasos se acumulan co paso do tempo. |
| Idade | Canto máis vello sexa o paciente, maior será o risco de desenvolver enfermidades de grandes vasos. Os diabéticos mozos son máis propensos a padecer microcirculación prexudicada nos órganos. |
| Patoloxía vascular | As enfermidades vasculares concomitantes aumentan a gravidade da angiopatía e contribúen ao seu rápido desenvolvemento. |
| Dispoñibilidade | Os niveis elevados de insulina no sangue acelera a formación de placas nas paredes dos vasos sanguíneos. |
| Tempo de coagulación curto | Aumenta a probabilidade de morrer coágulos sanguíneos e malla capilar. |
| Exceso de peso | O corazón se desgasta, o nivel de colesterol e triglicéridos no sangue aumenta, os vasos estreitan máis rápido, os capilares situados lonxe do corazón son peor abastecidos de sangue. |
| Hipertensión arterial | Aumenta a destrución das paredes dos vasos sanguíneos. |
| Fumar | Interferiu no traballo de antioxidantes, reduce o nivel de osíxeno no sangue, aumenta o risco de aterosclerose. |
| Traballo de pé, descanso na cama. | Tanto a falta de exercicio como a fatiga excesiva das pernas aceleran o desenvolvemento da angiopatía nas extremidades inferiores. |
Que órganos son afectados pola diabetes
Dependendo de que vasos padecen a influencia dos azucres na diabetes sen compensación, a angiopatía divídese en tipos:
- - representa unha derrota dos capilares nos glomérulos dos riles. Estes vasos son os primeiros en sufrir, xa que funcionan baixo carga constante e pasan unha cantidade enorme de sangue por si mesmos. Como resultado do desenvolvemento da angiopatía, prodúcese unha falla renal: a filtración do sangue por produtos metabólicos empeora, o corpo non se elimina completamente das toxinas, a orina excrétase nun pequeno volume, edema, fórmanse órganos constritivos en todo o corpo. O perigo da enfermidade reside na ausencia de síntomas nas fases iniciais e unha perda completa da función renal no final. O código da enfermidade segundo a clasificación do ICD-10 é 3.
- Angiopatía diabética das extremidades inferiores - A maioría das veces desenvólvese como consecuencia da influencia da diabetes nos pequenos barcos. Os trastornos circulatorios con úlceras tróficas e gangrena poden desenvolverse incluso con trastornos menores nas principais arterias. Resulta unha situación paradóxica: hai sangue nas pernas e os tecidos morren de fame, xa que a rede capilar é destruída e non ten tempo para recuperarse debido ao azucre no sangue constantemente elevado. A angiopatía das extremidades superiores diagnostícase en casos illados, xa que as mans da persoa traballan con menos carga e están máis preto do corazón, polo que os vasos neles están menos danados e recupéranse máis rápido. O código para ICD-10 é 10.5, 11.5.
- - leva a danos nos vasos da retina. Do mesmo xeito que a nefropatía, non ten síntomas ata as etapas graves da enfermidade, que requiren tratamento con fármacos caros e cirurxía con láser na retina. O resultado da destrución vascular na retina é visión borrosa por inchazo e manchas grises diante dos ollos por hemorragias, desprendemento da retina seguido de cegueira por cicatrices no lugar do dano. A angiopatía inicial, que só se pode detectar no consultorio de oftalmólogo, cura por si soa coa compensación da diabetes a longo prazo. Código H0.
- Angiopatía diabética dos vasos cardíacos - leva á angina pectora (código I20) e é a principal causa de morte por complicacións da diabetes. A aterosclerose das arterias coronarias causa inanición de osíxeno do tecido cardíaco, ao que responde cunha dor compresiva presionante. A destrución dos capilares e o seu posterior exceso de tecido conectivo prexudica a función do músculo cardíaco, prodúcense perturbacións do ritmo.
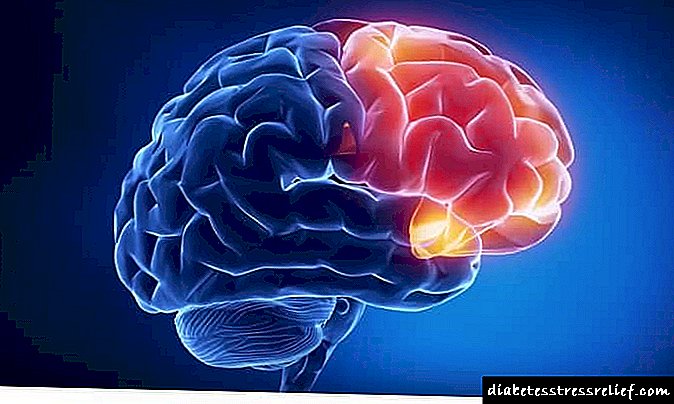
- - violación do subministro de sangue ao cerebro, manifestado ao principio por dores de cabeza e debilidade. Canto máis longa é a hiperglicemia, maior será a deficiencia de osíxeno no cerebro e máis se ve afectada polos radicais libres.
Síntomas e signos de anxiopatía
Nun primeiro momento, a angiopatía é asintomática. Aínda que a destrución é pouco crítica, o corpo logra cultivar novos barcos para substituír ao danado. Na primeira fase preclínica, os trastornos metabólicos pódense determinar só aumentando o colesterol no sangue e aumentando o ton vascular.
Os primeiros síntomas da angiopatía diabética prodúcense no estadio funcional, cando as lesións se volven extensas e non teñen tempo de recuperarse. O tratamento iniciado neste momento pode reverter o proceso e restaurar completamente a función da rede vascular.
- dor nas pernas despois dunha longa carga -
- entumecimiento e formigueo nas extremidades,
- calambres
- pel fría nos pés
- proteína na urina despois do exercicio ou o estrés,
- manchas e visión borrosa,
- feble de cabeza feble, non aliviada por analxésicos.

Os síntomas ben definidos ocorren no último estadio de anxiopatía, orgánico. Neste momento, os cambios nos órganos afectados xa son irreversibles e o tratamento con drogas só pode retardar o desenvolvemento da enfermidade.
- Dor constante nas pernas, soltura, danos na pel e nas uñas por falta de alimentación, inchazo dos pés e das pantorrillas, incapacidade de manterse en posición durante moito tempo con angiopatía das extremidades inferiores.
- Alta, non susceptible de terapia, presión arterial, inchazo na cara e corpo, ao redor dos órganos internos, intoxicación con nefropatía.
- Pérdida de visión severa con retinopatía, néboa ante os ollos como consecuencia dun edema na angiopatía diabética do centro da retina.
- Mareos e desmaio por arritmia, letarxia e falta de respiración por insuficiencia cardíaca, dor no peito.
- Insomnio, memoria deteriorada e coordinación dos movementos, diminución das capacidades cognitivas na angiopatía cerebral.
Síntomas de lesións vasculares nas extremidades
| Síntoma | Razón |
| Pálida e fría pel dos pés | A disrupción capilar aínda é tratable |
| Debilidade muscular da perna | Nutrición muscular inadecuada, aparición de angiopatía |
| Enrojecemento nos pés, pel quente | Inflamación debida á unión da infección |
| Falta de pulso nas extremidades | Estreito significativo das arterias |
| Edema prolongado | Danos vasculares graves |
| Reducir os músculos das pantorrillas ou das coxas, parando o crecemento do pelo nas pernas | A fame prolongada de osíxeno |
| Feridas non curativas | Múltiples danos capilares |
| Dedos de cor negra | Anxiopatía vascular |
| Piel fría azul nas extremidades | Danos graves, falta de circulación sanguínea, comezando a gangrena. |
Capa interior
Ademais, esta capa segrega normalmente o factor relaxante endotelial. Con falta deste factor (o que se observa coa diabetes ) aumenta o lumen do endotelio e aumenta a resistencia dos vasos. Así, debido á síntese de varias substancias biolóxicas, a parede interna dos vasos cumpre unha serie de funcións importantes.
- impide a formación de coágulos de sangue nos vasos sanguíneos,
- regula a permeabilidade da parede vascular,
- regula a presión arterial
- realiza unha función de barreira, impide a penetración de substancias estranxeiras,
- participa en reaccións inflamatorias, sintetizando mediadores inflamatorios.
O mecanismo de dano vascular na diabetes
Tamén, como resultado de danos na parede vascular, actívase o proceso de coagulación (coágulos de sangue ), xa que se sabe que o endotelio capilar produce factores de coagulación do sangue. Este feito empeora aínda máis a circulación sanguínea nos vasos. Debido á violación da estrutura do endotelio, deixa de segregar o factor relaxante endotelial, que normalmente regula o diámetro dos vasos.
Así, coa angiopatía, obsérvase a tríade de Virchow - un cambio na parede vascular, unha violación do sistema de coagulación e unha desaceleración do fluxo sanguíneo.
Debido aos mecanismos anteriores, os vasos sanguíneos, principalmente pequenos, diminúen, o seu lumen diminúe eo fluxo sanguíneo diminúe ata que se detén. Nos tecidos que fornecen sangue obsérvase hipoxia (inanición de osíxeno ), atrofia e como resultado dun aumento da permeabilidade e edema.
A falta de osíxeno nos tecidos activa os fibroblastos da célula, que sintetizan o tecido conectivo.Polo tanto, a hipoxia é a causa do desenvolvemento da esclerose vascular. En primeiro lugar, os vasos máis pequenos - os capilares dos riles - sofren.
Como consecuencia da esclerose destes capilares, a función renal está deteriorada e a insuficiencia renal desenvólvese.
Ás veces, os pequenos vasos están obstruídos por coágulos de sangue, mentres que noutros fórmanse pequenos aneurismas (abombado muro vascular ) Os vasos se fan fráxiles e quebradizos, o que leva a frecuentes hemorraxias (a maioría das veces na retina ).
Síntomas da Anxiopatía Diabética
Tipos de angiopatía diabética:
- retinopatía diabética (dano vascular da retina ),
- nefropatía diabética (dano renal ),
- angiopatía diabética con danos nos capilares e arterias coronarias do corazón,
- angiopatía diabética das extremidades inferiores,
- encefalopatía diabética (enfermidade cerebrovascular ).
Síntomas da retinopatía diabética
 Estrutura dos ollos
Estrutura dos ollos
O ollo consta de globo ocular, nervio óptico e elementos auxiliares (pálpebras musculares ) O globo ocular en si consiste na cuncha exterior (córnea e esclerótica ), retina media - vascular e interna. A retina ou "retina" ten a súa propia rede capilar, que é o obxectivo da diabetes. Está representado por arterias, arteriolas, veas e capilares. Os síntomas da angiopatía diabética divídense en clínicos (as presentadas polo paciente ) e oftalmoscópico (os que se detectan durante un exame oftalmoscópico ).
Síntomas clínicos
O dano nos vasos da retina en diabetes mellitus é indolor e case asintomático nas fases iniciais. Os síntomas só aparecen nas etapas posteriores, o que se explica coa tarde visita ao médico.
Queixas presentadas por un paciente que sofre retinopatía diabética:
- diminución da agudeza visual,
- manchas escuras ante os ollos
- chispas, destellos ante os ollos,
- veo ou cortina ante os ollos.
Se a retinopatía é complicada por hemorraxias vítreas, entón maniféstase pola presenza de manchas flotantes escuras diante dos ollos. Estas manchas poden entón desaparecer, pero a visión pódese perder irrevocablemente. Dado que o corpo vítreo é normalmente transparente, a presenza de acumulacións de sangue nel (por rotura de vasos sanguíneos ) e provoca a aparición de manchas escuras no campo da visión. Se unha persoa non consultou a un médico a tempo, entón entre o corpo vítreo e a retina, fórmanse cordas que tiran a retina, o que conduce ao seu desprendemento. O desprendemento de retina maniféstase por unha forte diminución da visión (ata a cegueira ), a aparición de destellos e chispas diante dos ollos.
Tamén pode producirse retinopatía diabética co desenvolvemento de edema da retina. Neste caso, o paciente ten unha sensación de velo diante dos ollos, unha perda de claridade das imaxes. Un velo continuo diante dos ollos ou unha nube local é o sitio de proxección do edema ou se exuda sobre a retina.
Síntomas oftalmoscópicos
Estes síntomas detéctanse durante un exame oftalmoscópico, que consiste en visualizar o fondo mediante un oftalmoscopio e unha lente. No proceso deste estudo, o médico examina os vasos da retina, nervioso. Os síntomas do dano vascular na retina aparecen moito máis cedo que as queixas do paciente.
Ao mesmo tempo, visualízanse arterias estreitadas no fondo, e detéctanse microaneurismos en lugares. Na zona central ou ao longo das grandes veas hai poucas hemorraxias en forma de puntos. O edema está localizado ao longo das arterias ou no centro da mácula. Tamén se observan varios exsudados suaves na retina (acumulación de fluídos ) Ao mesmo tempo, as veas dilátanse, recóllense cun gran volume de sangue, sinuosa e o seu contorno é claramente delineado.
Ás veces no corpo vítreo son visibles numerosas hemorragias. Posteriormente fórmanse cordas fibrosas entre ela e a retina. O disco do nervio óptico penetra nos vasos sanguíneos (neovascularización óptica ) Normalmente, estes síntomas van acompañados dunha forte diminución da visión. Moi a miúdo, só nesta fase, os pacientes que descoidan os exames físicos de rutina consultan a un médico.
Síntomas da nefropatía diabética
Estrutura dos riles
A unidade funcional do ril é o nefron, que consta dun glomérulo, cápsula e túbulos. O glomérulo é unha acumulación de moitos capilares polos que flúe o sangue do corpo. A partir do sangue capilar ata os túbulos, filtranse todos os produtos vitais do corpo e tamén se forma a orina. Se a parede capilar está danada, esta función viola.
Os síntomas da nefropatía diabética inclúen queixas do paciente, así como signos diagnósticos precoz. Durante moito tempo, a nefropatía diabética é asintomática. Os síntomas xerais da diabetes mellitus saen á cabeza.
Síntomas comúns da diabetes:
- sede
- boca seca
- coceira na pel
- micción frecuente.
Varias manifestacións clínicas de nefropatía diabética aparecen 10 a 15 anos despois do diagnóstico da diabetes. Antes disto, só había signos de nefropatía de laboratorio. O principal signo deste tipo é a proteína na orina (ou proteinuria ), que se pode detectar durante un exame médico de rutina.
Normalmente, a cantidade de proteínas na urina diaria non debe superar os 30 mg. Nas fases iniciais da nefropatía, a cantidade de proteínas na urina por día oscila entre 30 e 300 mg. Nas etapas posteriores, cando aparecen síntomas clínicos, a concentración proteica supera os 300 mg diarios.
O mecanismo deste síntoma é o dano ao filtro renal (a súa permeabilidade aumenta ), como resultado primeiro pasa pequenas moléculas proteicas.
A medida que a enfermidade avanza, os síntomas de insuficiencia renal comezan a unirse aos síntomas xerais e diagnósticos.
Síntomas da nefropatía na diabetes:
- hipertensión arterial
- síntomas xerais de embriaguez - debilidade, somnolencia, náuseas.
Nun primeiro momento, o edema localízase na rexión periorbital (arredor dos ollos ), pero a medida que a enfermidade progresa, comezan a formarse nas cavidades do corpo (abdominal, pericárdico ) O edema con nefropatía diabética é pálido, cálido, simétrico, pola mañá.
O mecanismo de formación de edema está asociado á perda de proteínas no sangue, que se excretan xunto coa urina. Normalmente, as proteínas sanguíneas crean presión oncótica, é dicir, conservan a auga dentro do leito vascular. Non obstante, coa perda de proteínas, o líquido xa non se conserva nos vasos e penetra nos tecidos. A pesar de que os pacientes con nefropatía diabética perden peso, cara ao exterior parecen edematosos debido a un edema masivo.
Hipertensión arterial
Nas etapas posteriores, os pacientes con nefropatía diabética teñen hipertensión. A presión arterial aumentada considérase cando a presión sistólica supera os 140 mmHg e a presión diastólica supera os 90 mmHg.
O mecanismo para aumentar a presión arterial consiste en varios enlaces patóxenos. Primeiro de todo, é a retención de auga e sales no corpo. O segundo é a activación do sistema renina-angiotensina. A renina é unha sustancia bioloxicamente activa producida polos riles e que, a través dun mecanismo complexo, regula a presión arterial. A renina comeza a producirse activamente cando o tecido renal experimenta fame. Como vostede sabe, os capilares do ril en diabetes mellitus son escleróticos, como resultado do cal o ril deixa de recibir a cantidade necesaria de sangue e con ela osíxeno. En resposta á hipoxia, comeza a producirse un exceso de renina. Á súa vez, activa a angiotensina II, que constrúe os vasos sanguíneos e estimula a secreción de aldosterona. Os dous últimos puntos son clave no desenvolvemento da hipertensión.
Síntomas comúns de embriaguez - debilidade, somnolencia, náuseas
A debilidade, a somnolencia e as náuseas son síntomas tardíos de nefropatía diabética. Desenvólvense debido á acumulación de produtos metabólicos tóxicos no corpo. Normalmente, os produtos vitais do corpo (amoníaco, urea ) son excretados polos riles. Non obstante, coa derrota dos capilares do nefron, a función excretora do ril comeza a sufrir.
Estas substancias deixan de ser excretadas polos riles e acumúlanse no corpo. A acumulación de urea no corpo proporciona un olor específico a pacientes con nefropatía diabética. Non obstante, o máis perigoso é a acumulación de amoníaco tóxico no corpo. Penetra facilmente no sistema nervioso central e dana.
Síntomas de hiperrammonemia (alta concentración de amoníaco ):
- náuseas
- mareos
- somnolencia
- calambres se a concentración de amoníaco no cerebro alcanzou os 0,6 mmol.
Angiopatía diabética das extremidades inferiores
Síntomas da angiopatía diabética das extremidades inferiores:
- sensación de entumecimiento, arrefriamento, pelos de ganso,
- dor, calambres nas pernas e claudicación intermitente,
- alteracións distróficas na pel das extremidades,
- úlceras tróficas.
Unha sensación de entumecimiento, golpe de frío e golpes de ganso nas pernas son os primeiros síntomas da angiopatía diabética das extremidades inferiores. Poden aparecer en varias áreas - na zona dos pés, perna inferior, músculos da pantorrilla.
O mecanismo de desenvolvemento destes síntomas débese principalmente a unha insuficiente subministración de sangue aos tecidos, así como a un dano aos nervios. Frío, frialdade nas pernas debido á mala circulación sanguínea, especialmente con esforzo físico prolongado. As picaduras de oca, a sensación de queima, a adormecemento son causadas por danos nos nervios periféricos (neuropatía diabética ), así como o vasospasmo.
Dor, calambres nas pernas e claudicación intermitente
A dor desenvólvese cando os músculos das pernas comezan durante moito tempo a padecer unha falta de osíxeno. Isto é debido a un estreitamento significativo do lumen do vaso sanguíneo e unha diminución do fluxo sanguíneo neles. Inicialmente, a dor ocorre ao camiñar, o que obriga a parar a unha persoa. Estas dores transitorias chámanse claudicación intermitente. Vai acompañado dunha sensación de tensión, pesadez nas pernas. Despois dunha parada forzada, a dor desaparece.
Os calambres nas pernas ocorren non só ao camiñar, senón tamén en repouso, a maioría das veces durante o sono. Débense a unha concentración reducida de potasio no corpo. A hipocalemia desenvólvese en diabetes mellitus debido a unha micción frecuente, xa que o potasio se excreta intensamente na urina.
Cambios distróficos na pel das extremidades
Nas primeiras etapas, a pel faise pálida, fría e o pelo cae sobre ela. Ás veces a pel faise azulada. As uñas ralentízanse, deformanse, fanse grosas e quebradizas.
Os cambios prodúcense debido á desnutrición prolongada de tecidos, xa que o sangue subministra aos tecidos non só con osíxeno, senón tamén con diversos nutrientes. O tecido, sen recibir as substancias necesarias, comeza a atrofiarse. Así, en persoas con angiopatía diabética, a graxa subcutánea atrofíase a maioría das veces.
Úlceras tróficas
As úlceras tróficas desenvólvense en formas descompensadas de diabetes mellitus e son a etapa final da angiopatía diabética das extremidades inferiores. O seu desenvolvemento está asociado a unha resistencia tisular reducida, unha diminución xeral e inmunitaria da localidade. A maioría das veces desenvólvese ante un trasfondo parcial do buque.
O desenvolvemento das úlceras, por regra xeral, vén precedido por algún tipo de lesión, química ou mecánica, ás veces pode ser un rabuñamento elemental. Dado que os tecidos están mal abastecidos de sangue e a súa nutrición é perturbada, a lesión non se cura moito tempo. O lugar da lesión incha, aumenta de tamaño. Ás veces unha infección únese a ela, o que diminúe a curación aínda máis. A diferenza entre as úlceras tróficas na diabetes é a súa indolor. Esta é a razón da tarde visita ao médico e, ás veces, os propios pacientes durante moito tempo non notan o seu aspecto.
Na maioría das veces, as úlceras localízanse no pé, o terzo inferior da perna, na rexión de coutos vellos. En formas descompensadas de diabetes, as úlceras tróficas poden pasar á gangrena das extremidades.
Pé diabético
O pé diabético é un complexo de cambios patolóxicos do pé que se producen nas etapas tardías da diabetes, debido á progresión da angiopatía diabética. Inclúe cambios tróficos e osteoarticulares.
Cun pé diabético, obsérvanse úlceras profundas que chegan aos tendóns e ósos.
Ademais das úlceras tróficas, o pé diabético caracterízase por cambios patolóxicos nos ósos e as articulacións. O desenvolvemento da osteoartropatía diabéticaPé de Charcot ), que se manifesta por luxacións e fracturas dos ósos do pé. Posteriormente, isto leva a unha deformación do pé. Tamén un pé diabético vai acompañado da síndrome de Menkeberg, que consiste na esclerose e a calcificación dos vasos das extremidades fronte aos antecedentes da diabetes avanzada.
Síntomas da encefalopatía diabética
Os síntomas da encefalopatía diabética desenvólvense moi lentamente. Todo comeza cunha debilidade xeral e un aumento da fatiga. Os pacientes adoitan estar preocupados por dores de cabeza que non responden a analxésicos. Posteriormente únense trastornos do sono. A encefalopatía caracterízase por perturbar o sono durante a noite e, ao mesmo tempo, sonar durante o día.
Ademais, desenvólvense trastornos de memoria e atención: os pacientes distraianse e esquécense. Obsérvase un pensamento lento e ríxido, diminución da capacidade de fixación. Engádense síntomas focais aos síntomas cerebrais.
Síntomas focais en angiopatía diabética de vasos cerebrais:
- trastorno do movemento,
- marcha cutre
- anisocoria (diámetro da pupila diferente ),
- trastorno de converxencia
- reflexos patolóxicos.
Nitróxeno en sangue residual
Urea
No sangue de persoas sanas, a concentración de urea oscila entre os 2,5 e os 8,3 mmol / litro. Con nefropatía diabética, a concentración de urea aumenta significativamente. A cantidade de urea depende directamente da fase de insuficiencia renal da diabetes. Así, unha concentración de urea superior a 49 mmol / litro indica danos masivos nos riles. En pacientes con insuficiencia renal crónica por nefropatía diabética, a concentración de urea pode alcanzar os 40-50 mmol / litro.
Creatinina
Do mesmo xeito que a urea, a concentración de creatinina fala da función renal. Normalmente, a súa concentración no sangue nas mulleres é de 55-100 micromol / litro, nos homes - de 62 a 115 micromol / litro. Un aumento da concentración por encima destes valores é un dos indicadores da nefropatía diabética.Nas fases iniciais da nefropatía diabética, o nivel de creatinina e urea aumenta lixeiramente, pero no último estadio nefrosclerótico as súas concentracións aumentan drasticamente.
Espectro de lípidos en sangue
A concentración de colesterol varía en diferentes persoas de diferentes xeitos. Unha opinión ambigua sobre este asunto entre especialistas. Algúns recomendan que non exceda o colesterol por encima dos 7,5 mmol por litro. A norma xeralmente aceptada hoxe non é superior a 5,5 mmol por litro. O aumento do colesterol por encima dos 6 mmol considérase un risco de desenvolver macroangiopatía.
Métodos instrumentais para o estudo da angiopatía diabética:
- un exame oftalmolóxico completo, que inclúe oftalmoscopia directa, gonioscopia, exame de fundus, fotografía de retina estereoscópica e tomografía de coherencia óptica (OCT ).
- electrocardiograma
- ecocardiografía
- angiografía coronaria,
- dopplerografía das extremidades inferiores,
- arteriografía das extremidades inferiores,
- ecografía renal
- Dopplerografía dos vasos dos riles,
- resonancia nuclear magnética do cerebro.
Dopplerografía das extremidades inferiores
O método é obrigatorio para persoas con pé diabético, úlceras tróficas ou gangrena das extremidades inferiores. Avalía a extensión de todas as lesións e tácticas de tratamento adicional. Se non hai bloqueo completo dos vasos sanguíneos e a circulación sanguínea pode restaurarse, entón tómase unha decisión a favor do tratamento conservador. Se durante a dopplerografía se detecta oclusión completa dos vasos, sen posibilidade de restablecer a circulación sanguínea, falará a favor dun tratamento cirúrxico.
Causas da Anxiopatía
Cun longo curso de diabetes, baixo a influencia dun gran número de azucres que pasan polos vasos, destrúense as paredes das arterias, veas e pequenos capilares. Nalgúns lugares fanse máis delgados e deformes, noutros engrosan, obstruíndo o fluxo sanguíneo normal e metabolismo entre tecidos. Neste sentido, xorde hipoxia (inanición de osíxeno) dos tecidos circundantes e afecta a moitos órganos do paciente.
Entre os vasos grandes, as patas (nun 70% de todas as angiopatías) e o corazón son as máis afectadas. A maior parte da carga aplícase a estas partes do corpo, polo que o proceso de cambio dos buques é acelerado. Entre microangiopatías a lesión máis frecuente do fondo (retinopatía). Esta complicación considérase por separado.
Cun curso prolongado de angiopatía das extremidades inferiores e a ausencia dun tratamento adecuado, poden producirse complicacións que levan á discapacidade dunha persoa.
Simptomatoloxía
Os síntomas da angiopatía diabética dependen do tamaño dos vasos afectados e do grao desta lesión.
A microangiopatía divídese en 6 graos:
- 0 grao. O paciente non mostra queixas, sen embargo, con diagnóstico preventivo, o médico descobre cambios iniciais nos vasos
- 1 grao. A pel das patas é pálida, fría ao tacto. Podes detectar pequenas llagas superficiais que non teñen áreas inflamatorias menos dolorosas
- 2 grao. As úlceras afondan. Pode afectar a músculos e ósos, molestar ao paciente con dor
- 3 grao. Os bordos e o fondo da úlcera teñen áreas de necrose (morte) en forma de fragmentos negros. Hai hinchazón deste lugar, vermelhidão. Pode aparecer osteomielite (inflamación do tecido óseo e da médula ósea), abscesos e flemón (enfermidades purulentas da pel e capas subxacentes)
- 4 grao. A necrosis esténdese máis alá da úlcera (ata o dedo ou ao comezo do pé)
- 5 grao. A necrosis ocupa case todo o pé. A amputación é entón inevitable
A macroangiopatía divídese en etapas:
- 1ª etapa. O paciente está preocupado pola fatiga nas pernas, rixidez durante os primeiros movementos da mañá, adormecemento nos dedos dos pés, engrosamento das uñas. As pernas destes pacientes conxélanse facilmente, suan fortemente. A claudicación intermitente pode ocorrer a intervalos de ata 0,5-1 km.
- 2a etapa. O paciente está preocupado pola adormecemento dos pés, as pernas se conxelan incluso no verán. A pel das pernas é pálida, con sudoración excesiva. A claudicación intermitente prodúcese a intervalos máis curtos - de 200 a 500 m.
- 2b etapa. As queixas seguen molestando o mesmo, pero a soltura ocorre despois dos 50-200 m.
- 3a etapa. A dor nas pernas, peor pola noite, calambres nas pernas, únete con queixas previas. A pel das miñas pernas parece que se queima ou pica. Na posición propensa, a pel adquire unha cor pálida pronunciada, e nunha posición prolongada coas patas cara abaixo (sentado, de pé), os dedos adquiren unha cor azul. A pel está seca e escamosa. A coherencia prodúcese a unha distancia inferior a 50 m.
- Etapa 3b. As dores nas pernas son permanentes. As patas hincharon. Podes atopar úlceras individuais ou múltiples con áreas de necrose.
- 4ª etapa. É característico o esvaecemento dos dedos ou incluso o pé enteiro. Vai acompañado de debilidade severa, febre (a infección únese).
Tratamento da angiopatía diabética
Inicialmente, é necesario equilibrar o nivel de azucre no sangue.
Os tratamentos específicos inclúen:
- Estatinas - atorvastatina, simvastatina.
- Antioxidantes - Vitamina E (un antioxidante natural que ten un bo efecto sobre os vasos sanguíneos).
- Drogas metabólicas: trimetazidina, mildronato, tiazolina.
- Diluentes do sangue: clopidogrel, heparina, fraxiparina, cardiomagnil.
- Anxioprotectores: parmidina, dobesilato, anginina, dicinona.
- Estimulantes bióxenos - corpo vítreo, aloe, FiBS.
- Amputación da parte necrótica do pé ou da perna (en presenza de gangrena).
Con un tratamento oportuno e adecuado, é posible non obter gangrena do pé. Non obstante, se non se seguen as recomendacións do médico, a gangrena desenvólvese dentro dos 5 anos desde o inicio da angiopatía no 90% de todos os pacientes con esta patoloxía. Á súa vez, arredor do 10-15% morre por intoxicación sanguínea con toxinas por necrose, e o resto permanece inhabilitado.
Ecografía dos riles
A nefropatía diabética caracterízase por nefrosclerose difusa e nodular. No primeiro caso, os crecementos dos tecidos conectivos visualízanse de xeito aleatorio. En segundo lugar, a esclerose nótase en forma de nódulos. Na ecografía, estes lugares de esclerose son visibles en forma de focos hiperecoicos (as estruturas de luz son visibles no monitor da pantalla ).
Taxas de drogas
Colección número 2
A infusión nesta colección de herbas debe tomarse dentro dunha semana, despois da cal é necesaria unha pausa. Debe usar unha decocción para un terzo dun vaso (65 mililitros ) dez minutos antes de comer.
Ingredientes para a preparación da colección:
- sementes de liño - dez gramos,
- raíz de elecampane - 20 gramos,
- follas de ortiga - 30 gramos,
- cola de cabalo - 30 gramos.
Independentemente da composición da recolección de herbas usada para preparar o baño, hai que observar as seguintes regras despois dos procedementos de auga:
- excluír a actividade física dentro das dúas horas despois do baño,
- evite comer alimentos ou bebidas frías despois do procedemento,
- excluír o uso de produtos nocivos e tóxicos dentro das 24 horas posteriores ao baño.
50 gramos de raíz de herba seca que se arrastra vertendo auga fervendo (de un a dous litros ) e manteña o lume durante dez a quince minutos. Despeje o caldo nunha bañeira chea de auga, cuxa temperatura non exceda os 35 graos. A duración do procedemento non será superior a quince minutos. O curso de tomar baños é todos os días durante dúas semanas, despois da cal é necesaria unha pausa semana.
Bañeira de raíz branca
Encha 50 gramos da planta con auga (de dous a tres vasos ) e insistir en varias (de dous a tres ) horas. A continuación, poña a infusión ao lume e deixe repousar a lume pequeno durante vinte minutos. Coar o caldo e engadir ao baño con auga (35 - 37 graos ) Este procedemento de auga debe realizarse antes de durmir durante dez a doce días.
Baño con alcachofa de Xerusalén
Para preparar un baño con alcachofa de Xerusalén, prepare un quilogramo e medio dunha mestura de tapas, flores, tubérculos (fresco ou seco ) Verter a alcachofa de Xerusalén cun cubo de auga fervendo (dez litros ) e poñer un pequeno lume. Despois de dez a quince minutos de ferver pequeno, retire do lume e deixe infundir durante vinte minutos. Coar o caldo e engadilo ao baño de auga (35 - 40 graos ) Tomar un baño con alcachofa de Xerusalén debe ser unha vez cada dous días durante dúas a tres semanas.
Baño de trébol
Tome 50 gramos de trevo de prado seco e enche cun litro (4 cuncas ) auga quente. Despois de dúas horas de infusión, engádelle ao baño cuxa temperatura da auga non debe superar os 37 graos. É necesario facer os procedementos antes de durmir dúas semanas. A duración do baño é de dez a quince minutos.
Após herbas
Para preparar unha compresa, moer o ingrediente na receita e aplicar ás úlceras. A masa fíxase cun vendaje de gasa. Antes de aplicar a composición do pé, lave con auga morna. Despois de eliminar o vendaje, aclarado os pés e póñase medias limpas de algodón. A frecuencia das compresas a base de plantas é de dúas a tres veces ao día.
Compoñentes para compresas:
- follas de caléndula trituradas e frescas enteiras,
- follas esmagadas e en forma de corazón case tilo,
- ortiga seca deixa terra en po.
As compresas a base de aceites, herbas e outros compoñentes beneficiosos teñen un efecto curativo sobre as úlceras tróficas, suavizan a pel e reducen a dor.
Ingredientes para comprimir o mel:
- aceite vexetal refinado - 200 gramos,
- resina de piñeiro ou abeto - 50 gramos (a resina debe ser adquirida nunha farmacia ou tendas especializadas ),
- cera de abella - 25 gramos.
Control do azucre no sangue
Despois do diagnóstico da diabetes, a prevención está dirixida a previr complicacións. O nivel de colesterol no sangue é un indicador que hai que controlar, xa que o seu aumento provoca patoloxía vascular e destrución de tecidos. Cando os niveis de azucre aumentan por encima dos 10 mmol / litro, penetra no filtro renal e aparece na orina. Por iso, recoméndase non permitir un aumento da glicosa en xaxún superior a 6,5 mmol / litro. Ao mesmo tempo, non se poden permitir fortes subidas e baixadas nos niveis de glicosa, xa que son precisamente as flutuacións na glicemia as que danan os vasos sanguíneos.
Parámetros aos que se debe cumprir a angiopatía diabética:
- glicosa de xexún: 6,1 - 6,5 mmol / litro,
- glicosa dúas horas despois da comida: 7,9 - 9 mmol / litro,
- hemoglobina glicosilada: 6,5 - 7,0 por cento da hemoglobina total,
- colesterol: 5,2 - 6,0 mmol / litro,
- presión arterial: non superior a 140/90 mmHg.
Os parámetros aos que se debe cumprir a angiopatía diabética complicada por enfermidades coronarias, así como frecuentes condicións hipoglucémicas:
- glicosa de xexún: 7,8 - 8,25 mmol / litro,
- hemoglobina glicosilada: do 7 ao 9 por cento,
- flutuacións glicémicas nun día non superior a 10-11 mmol / litro.
Ración de alimentos
Normas nutricionais para a prevención da angiopatía diabética:
- excluír o uso de alimentos fritos e afumados,
- aumentar a cantidade de cebola (cocido ou fervido ),
- aumentar a cantidade de froitas e verduras cruas consumidas,
- Os alimentos ao vapor, cocidos ou cocidos ao vapor deben prevalecer na dieta
- carnes graxas (cordeiro, carne de porco ) debe ser substituído por lean (polo, pavo, tenreira ),
- ao cociñar aves, debe eliminarse a pel da carne,
- Os alimentos enlatados e os suplementos nutricionais deben minimizarse
- para mellorar o proceso de dixestión das graxas, hai que engadir especias aos alimentos (agás pementa quente ).
Alimentos para a prevención da angiopatía diabética:
- produtos de fariña integral,
- arroz, trigo mouro e cebada, fariña de avea,
- avea, trigo, arroz, salvado de centeo,
- patacas e outros alimentos ricos en fibra.
Produtos estimulantes de páncreas:
- chucrut,
- arándanos
- fabas verdes
- espinacas
- apio.
Manter un equilibrio hídrico sa é unha das medidas preventivas importantes no desenvolvemento de complicacións diabéticas. Unha cantidade suficiente de auga estimula a produción de insulina e a súa absorción polo corpo. Para proporcionar ás células a cantidade de humidade necesaria, debes beber uns dous litros de líquido ao día (oito vasos ) Prefire auga quente mineral, tés de herbas e froitas sen azucrar. Para a prevención da angiopatía diabética, é útil tomar zume de granada, pepino fresco, zume de ameixa.
A inxestión de fluído debe limitarse en caso de insuficiencia renal, hipertensión arterial.
Coidado dos pés
Normas para o coidado do pé para anxiopatía das extremidades inferiores diabéticas:
- cada noite, os pés deben lavarse con auga morna con permanganato de potasio e xabón para bebés,
- despois dos procedementos de auga, os pés deben ser manchados cunha toalla, aplicar unha crema bactericida e engrasar a pel entre os dedos con alcohol,
- ten que cortar as uñas unha vez á semana nun ángulo recto,
- excluír os procedementos para vapor e suavización da pel das pernas,
- non manteña os pés preto dun lume, lareira ou outros dispositivos de calefacción,
- non mides zapatos novos en pés descalzos,
- non use calzado alleo, calcetíns, toallas de pé,
- en lugares públicos (hotel, piscina, sauna ) usa zapatos desbotables.
Actividade física
Tipos de actividade física en diabetes mellitus:
- paseos por parques, prazas,
- visita á piscina
- ciclismo
- andando en escaleiras en lugar dun ascensor,
- redución das rutas usando o transporte a favor de camiñar,
- sendeirismo no bosque.