Onde inxectar insulina na diabetes: lugares para a administración de drogas indoloras
A diabetes mellitus é coñecida dende tempos antigos. Pero o tratamento desta perigosa enfermidade comezou moito máis tarde, cando se sintetizou a hormona máis importante, a insulina. Comezou a introducirse activamente na medicina en 1921, e desde entón considérase que este evento é un dos máis importantes do mundo da medicina. Inicialmente, houbo moitos problemas coa técnica de administración da hormona, determinando os lugares para a súa administración, pero co paso do tempo, a terapia con insulina mellorou cada vez máis, como resultado, seleccionáronse esquemas óptimos.
A terapia con insulina é unha necesidade vital para as persoas con diabetes tipo 1. A falta de dinámicas positivas no tratamento con comprimidos de diabetes tipo 2, tamén é necesaria a administración continua de insulina. Os diabéticos e a súa familia inmediata precisan saber onde e como inxectar correctamente a hormona.

A importancia dunha correcta administración de insulina
A administración adecuada da hormona é a principal tarefa para compensar a diabetes. A administración adecuada do medicamento determina a súa eficacia. Cousas a ter en conta:
- A biodisponibilidade ou porcentaxe de insulina que entra no sangue depende do lugar da inxección. Cando se inxecta un tiro no abdome, a porcentaxe da súa entrada no sangue é do 90%, cando se inxecta no brazo ou na perna, o 70% da hormona é absorbida. Se se inxecta na rexión escapular, aproximadamente o 30% do medicamento é absorbido e a insulina actúa moi lentamente.
- A distancia entre os puntos de perforación debe ser de polo menos 3 centímetros.
- Pode que non haxa dor en absoluto se a agulla é nova e afiada. A zona máis dolorosa é o abdome. No brazo e na perna, podes apuñalar case sen dor.
- A inxección repetida no mesmo punto está permitida despois de 3 días.
- Se se libera sangue despois da inxección, significa que a agulla entrou no vaso sanguíneo. Non pasa nada con iso, durante algún tempo haberá sensacións dolorosas, pode aparecer unha contusión. Pero para a vida non é perigoso. Os hematomas disólvense co paso do tempo.
- A hormona adminístrase de forma subcutánea, menos intramuscular e por vía intravenosa. A administración intravenosa só é necesaria para coma diabético e úsase para insulinas de acción curta. É preferible a administración subcutánea. A punción offset pode cambiar o modo de acción da droga. Se non hai suficiente graxa corporal nos brazos ou nas pernas, entón a inxección pode administrarse intramuscularmente, e isto levará a unha acción inadecuada da insulina. A hormona será absorbida moito máis rápido, polo tanto, o efecto será rápido. Ademais, as inxeccións no músculo son máis dolorosas que baixo a pel. Se a insulina se administra intramuscular, entrará no sangue moito máis rápido e, en consecuencia, o efecto da droga cambiará. Este efecto úsase para deter a hiperglucemia rapidamente.
- Ás veces a insulina pode filtrarse do lugar de perforación. Así, subestimarase a dosificación da hormona e o azucre manterase a un nivel elevado incluso cunha dose adecuadamente calculada.
- A violación da seguridade da administración de insulina leva á formación de lipodistrofia, inflamación e contusións. A técnica de administración do diabético ensínase mentres está no hospital, cando se determina a dose de hormona e o calendario para a súa administración.
- O lugar de administración da insulina debe cambiarse cada vez, empregando ao máximo todas as áreas posibles. É necesario usar toda a superficie do abdome, cambiar brazos e pernas. Así que a pel ten tempo para recuperarse e non aparece lipodistrofia. A distancia entre as perforacións frescas non debe ser inferior a 3 centímetros.
- Os sitios de inxección cambian as súas propiedades habituais como consecuencia do quecemento ou masaxe, tanto antes como despois da inxección ou despois da actividade física activa. Se a hormona se coloca no estómago, a súa acción aumentará se comeza a realizar exercicios en prensa.
- As infeccións virais, os procesos inflamatorios, a carie provocan saltos no azucre no sangue, polo que pode ser necesaria insulina. As enfermidades infecciosas na diabetes poden reducir a sensibilidade dos tecidos á insulina, polo que a súa hormona pode non ser suficiente e hai que ingresala desde o exterior. Para evitar este tipo de problemas, é necesario dominar a técnica de administración indolora de insulina. Neste caso, unha persoa pode axudarse nunha situación crítica.
Lugares de presentación
A elección do lugar de administración da insulina é un factor importante, xa que diferentes lugares do corpo humano teñen diferentes índices de absorción da hormona, aumentan ou diminúen o seu tempo de acción. Hai varias áreas principais nas que é mellor inxectar insulina: nádegas, abdome, brazo, perna, omoplata. A hormona administrada en diferentes áreas actúa de xeito diferente, polo que un diabético debe ter coñecemento dos matices de onde inxectar insulina.
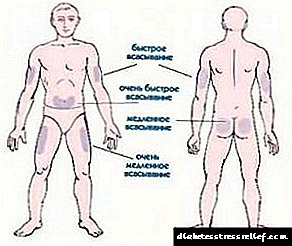
1) A parede abdominal anterior.
A zona ideal para a administración de insulina é o abdome. A hormona introducida na parede abdominal anterior é absorbida o máis rápido posible e dura moito tempo. Segundo os diabéticos, esta área é a máis conveniente desde o punto de vista da administración de insulina, xa que ambas as mans permanecen libres. As inxeccións pódense facer ao longo de toda a parede abdominal dianteira, excluíndo o ombligo e 2-3 cm ao seu redor.
Os médicos tamén apoian este método de administración da insulina, que xeralmente é de ultrasóns e de acción curta, tanto antes como despois das comidas, xa que se absorbe e absorbe ben. É máis, fórmase menos lipodistrofia no abdome, o que prexudica enormemente a absorción e acción da hormona.
2) A superficie frontal da man.
Tamén é unha das áreas máis populares para a administración de insulina. A acción da hormona comeza rapidamente, pero ao mesmo tempo a absorción realízase ao redor do 80%. Esta zona é a máis empregada se se prevé que poida practicar deporte no futuro para non provocar hipoglucemia.
3) A área das nádegas.
Emprégase para a inxección de insulina estendida. A succión non se produce mal, pero ocorre bastante lentamente. Basicamente, esta zona úsase para inxectar medicamentos a nenos pequenos ou cando se produce a remisión, entón as dosificación estándar observadas nas plumas de xiringa son demasiado grandes.
4) A superficie dianteira das pernas.
As inxeccións nesta área proporcionan a absorción máis lenta do medicamento. Só se inxecta insulina prolongada na superficie dianteira da perna.
Normas de administración de insulina
Para unha terapia adecuada, debes saber inxectar insulina correctamente:
- O medicamento debe estar a temperatura ambiente, xa que a hormona do frío absorbe máis lentamente.
- Lave as mans con xabón antes da inxección. A pel no lugar da inxección debe estar limpa. É mellor non usar alcol para limpar, xa que seca a pel.
- O tapón elimínase da xeringa, o selo de goma perfórase no frasco de insulina e necesítase un pouco máis para a cantidade necesaria de insulina.
- Quite a xeringa do frasco. Se hai burbullas de aire, toque a xeringa coa uña para que as burbullas se levanten e, a continuación, prema o pistón para liberar o aire.
- Cando se use unha pluma de xeringa, é necesario quitarlle a tapa, atornillar a agulla, recoller 2 unidades de insulina e presionar o arranque. Isto é necesario para comprobar se a agulla funciona. Se a hormona sae pola agulla, pode proceder á inxección.
- É necesario encher a xeringa con medicamento na cantidade adecuada. Cunha man, co dedo índice e o polgar, debes recoller o dobre da pel, agarrando a capa de graxa subcutánea no lugar escollido para a inxección e introducir a agulla nun ángulo de 45 graos na base do dobre. Non é necesario espremer demasiado o dobre para non deixar contusións. Se se introduce unha agulla nas nádegas, non se necesita recoller a engrenaxe, xa que hai unha cantidade suficiente de graxa.
- Conta lentamente ata 10 e saca a agulla. A insulina non debe verterse do lugar de perforación. Despois diso, pode soltar a engrenaxe. Non é necesario masaxear ou limpar a pel despois da inxección.
- Se hai que administrar dous tipos de insulina á vez, entón se administra unha dose dunha hormona curta e, a continuación, realízase unha inxección prolongada.
- Cando se use Lantus, debe administrarse só cunha xeringa limpa. Se non, outro tipo de hormona entra en Lantus, pode perder parte da súa actividade e causar consecuencias imprevisibles.
- Se ten que introducir insulina estendida, debe axitarse para que os contidos se mesturen ata quedar suaves. Se se inxecta insulina ultra-curta ou curta, debes tocar a xeringa ou a xeringa para que as burbullas de aire suban. Non é necesario axitar un frasco de insulina de acción curta, xa que isto leva á espuma e, polo tanto, non será posible recoller a cantidade correcta de hormona.
- Os medicamentos toman un pouco máis do que precisa. Isto é necesario para eliminar o exceso de aire.
Como administrar o medicamento?
Actualmente, a hormona adminístrase empregando plumas de xeringa ou xeringas desbotables. As xeringas son preferidas polas persoas maiores, para os mozos unha jeringa considérase máis atractiva, o que é cómodo de usar; é fácil de transportar, é fácil marcar a dosificación necesaria. Pero as plumas de xeringa son bastante caras en contraste coas xeringas desbotables, que se poden mercar nunha farmacia a un prezo accesible.
Antes da inxección, deberase comprobar que a pluma de xeringa é operativa. Pode romperse, tamén é probable que a dose sexa puntuada incorrectamente ou a agulla estea defectuosa. Simplemente non pode enroscar completamente a agulla ao mango e a insulina non fluirá pola agulla. Entre as xeringas de plástico, debes escoller aquelas cunha agulla incorporada. Neles, por regra xeral, a insulina non permanece despois da administración, é dicir, a dose da hormona administrarase completamente. Nas xeringas con agullas extraíbles, permanece unha certa cantidade de medicamentos despois da inxección.
Debe prestar atención a cantas unidades de insulina representan unha división da escala. As xeringas de insulina son desbotables. Basicamente, o seu volume é de 1 ml, que corresponde a 100 unidades médicas (UI). A xeringa ten 20 divisións, cada unha das cales corresponde a 2 unidades de insulina. Nas plumas de xeringa, unha división da escala corresponde a 1 UI.
Inicialmente, a xente ten medo de inxectarse, especialmente no abdome, porque resultará ferido. Pero se domina a técnica e fai todo correctamente, as inxeccións non causarán medo nin molestias. Os diabéticos co segundo tipo teñen medo de cambiar á insulina precisamente polo medo a inxectar insulina todos os días. Pero aínda que unha persoa ten diabetes tipo 2, ten que aprender a técnica de administración dunha hormona, xa que despois pode resultar útil.
A administración adecuada de insulina asegura un nivel estable de azucre no sangue. Isto asegura a prevención de complicacións da diabetes.
Zonas para a administración de insulina
A insulina para persoas con diabetes prescríbese para manter un nivel normal de azucre no corpo neses casos nos que o páncreas deixa de producir completamente a hormona.
O tratamento realízase co fin de normalizar os procesos metabólicos, para previr a hiperglicemia e posibles complicacións. Ao prescribir insulinoterapia, os pacientes con diabetes necesitan aprender a inxectar correctamente.
Primeiro de todo, debes descubrir ao provedor de asistencia sanitaria onde se inxecta insulina, como facer unha inxección con precisión e seguridade, que matices se teñen en conta durante a manipulación, que posición do corpo debe tomar durante a inxección.
As principais áreas para a introdución de insulina baixo a pel:
- rexión abdominal: a parte dianteira na rexión do cinto coa transición cara aos lados,
- zona do brazo: a parte exterior do brazo desde a articulación do cóbado ata o ombreiro,
- zona das pernas: coxaxe dende o xeonllo ata a zona da ingle,
- rexión da escápula: as inxeccións de insulina fanse baixo a escápula.
Ao escoller unha zona, ten en conta a zona permitida para a inxección dun medicamento que conteña insulina, o grao de absorción da hormona, o nivel de azucre no sangue e a dor das inxeccións.
- O mellor lugar para a administración subcutánea é o estómago, a hormona neste lugar é absorbida nun 90%. Recoméndase facer unha inxección do ombligo sobre os lados dereito e esquerdo, o efecto da droga comeza aos 15 minutos e chega ao seu cumio unha hora despois da administración. No estómago fai inxeccións de insulina rápida - un medicamento que comeza a funcionar de inmediato.
- Introducida na coxa e nas mans, a hormona é absorbida nun 75%, afecta ao corpo despois dunha hora e media. Estes lugares úsanse para a insulina con acción prolongada (longa).
- A rexión subscapular só absorbe o 30% da hormona, raramente se usa para inxeccións.
As inxeccións necesitan estar en diferentes lugares do corpo, isto reduce o risco de desenvolver complicacións non desexadas. Onde é mellor administrar insulina tamén depende de quen estea a realizar o procedemento. É máis conveniente pinchalo de forma independente no abdome e na coxa, estas áreas do corpo son principalmente empregadas por pacientes coa introdución do medicamento.
Técnica de manipulación
O algoritmo de administración de insulina é explicado polo médico despois de prescribir o medicamento. A manipulación é sinxela, é fácil de aprender. A regra principal é que a hormona se administra só na área da graxa subcutánea. Se o medicamento entra na capa muscular, violarase o seu mecanismo de acción e xurdirán complicacións innecesarias.
Para acceder facilmente á graxa subcutánea, selecciónanse xeringas de insulina cunha agulla curta - de 4 a 8 mm de lonxitude.
Canto peor tecido adiposo se desenvolva, canto máis corta debe ser a agulla empregada. Isto evitará que parte da insulina entre na capa muscular.
Algoritmo de inxección subcutánea:
- Lave e trate as mans cun antiséptico.
- Prepare o lugar de inxección. A pel debe estar limpa, tratala antes da inxección con antisépticos que non conteñan alcol.
- A xeringa colócase perpendicularmente ao corpo. Se a capa de graxa é insignificante, entón fórmase un pliegue da pel cun grosor de aproximadamente 1 cm.
- A agulla está empuxada cun movemento rápido e pronunciado.
- Se a insulina introdúcese no pregamento, o medicamento é inxectado na súa base, a xeringa colócase nun ángulo de 45 graos. Se a inxección se fai na parte superior da engrenaxe, a xeringa mantense en posición vertical.
- Despois da introdución da agulla, prema lentamente e uniformemente o pistón, contando mentalmente ata 10.
- Despois da inxección, a agulla é eliminada, o sitio da inxección debe ser presionado cun tampón durante 3-5 segundos.
O alcohol non se usa para tratar a pel antes de que se inxecte insulina, xa que inhibe a absorción da hormona.
Como dar inxeccións sen dor

A terapia con insulina prescríbese non só a pacientes con diabetes tipo 1. A hormona tamén se prescribe no segundo subtipo de diabetes, especialmente nos casos en que as células beta pancreáticas morren baixo a influencia de patóxenos.
Polo tanto, teoricamente, os pacientes con calquera tipo de enfermidade deben prepararse para inxeccións de insulina. Moitos deles retrasan a transición á terapia con insulina debido ao temor banal á dor. Pero provocando así o desenvolvemento de complicacións non desexadas e difíciles de corrixir.
As inxeccións de insulina serán indoloras se aprendes a realizar a manipulación correctamente. Non hai sensacións incómodas expresadas no momento do procedemento, se a agulla insírese como un lanzamento dun dardo ao xogar a dardos, cómpre introducir no lugar previsto no corpo cun movemento preciso e preciso.
Para dominar a inxección subcutánea indolora é sinxelo. Para iso, primeiro debes practicar a utilización dunha xeringa sen agulla ou con un tapón. Algoritmo de accións:
- A xeringa máis próxima á agulla está cuberta por tres dedos.
- A distancia do lugar da inxección á man é de 8-10 cm.Isto é suficiente para dispersarse.
- O empuxe realízase usando os músculos do antebrazo e do pulso.
- O movemento realízase á mesma velocidade.
Se non hai inhibición preto da superficie do corpo, entón a agulla entra facilmente e a inxección faise invisible ás sensacións. Despois da introdución, é necesario exprimir suavemente a solución presionando o pistón. A agulla elimínase despois de 5-7 segundos.
O mal durante o procedemento aparece se usa constantemente unha agulla. Co paso do tempo, faise máis sombrío, dificultando a perforación na pel. O ideal sería que as xeringas de insulina desbotables deben cambiarse despois de cada inxección.
Unha pluma de xiringa é un dispositivo conveniente para administrar a hormona, pero tamén hai que eliminar as agullas nel despois de cada manipulación.
Podes detectar filtracións de insulina do lugar de perforación polo cheiro característico do fenol, aseméllase ao cheiro a guaix. Non é necesaria unha segunda inxección, xa que é imposible establecer a cantidade de fármacos en cantidade e a introdución dunha dose maior levará a unha hipoglucemia.
Os endocrinólogos aconsellan enfrontarse a hiperglucemia temporal e, antes da seguinte inxección, comprobar o nivel de azucre e, en función disto, axustar a cantidade do medicamento.
- Para reducir a probabilidade de que se produzan fugas de medicamentos, non elimine a xeringa inmediatamente despois da inxección. Reduce o risco de fugas e a introdución da agulla nun ángulo co corpo a 45-60 graos.
- Onde inxectar a insulina prescrita depende do seu tipo. Inxectase un medicamento cun mecanismo de acción prolongado (de longa duración) nos cadros e por riba das nádegas. Insulinas curtas e medicamentos combinados inxectan principalmente no estómago. O cumprimento desta regra axuda a manter o nivel da hormona no corpo ao mesmo nivel durante todo o día.
- O medicamento antes da administración é eliminado do frigorífico, levado á temperatura ambiente. Se a solución ten un aspecto nublado, a viraxe xira nas mans ata que o líquido quede branco leitoso.
- Non use un medicamento caducado. Almacene a droga só nos lugares indicados nas instrucións.
- Despois da inxección dunha curta preparación, cómpre lembrar que debes comer durante os próximos 20-30 minutos. Se non se fai isto, o nivel de azucre baixará drasticamente.
Inicialmente, podes aprender a técnica de inxección na sala de tratamento. As enfermeiras con experiencia coñecen os matices da manipulación e explican en detalle o procedemento para administrar a hormona, contándolle como evitar complicacións non desexadas.
Para calcular correctamente a dose de insulina administrada, calcúlase a cantidade de alimentos hidratos de carbono consumidos durante o día. Con diabetes tipo 2 e 1, debes aprender a elaborar un menú con antelación, isto axudará a calcular a cantidade correcta de hormona.
Normas de procedemento
Os diabéticos deben lembrar a principal regra de administración de insulina: unha inxección durante o día faise en diferentes lugares:
- A zona de inxección divídese mentalmente en 4 cuadrantes ou 2 metades (nas cadeiras e nádegas).
- Haberá 4 áreas no estómago - por riba do ombligo á dereita e á esquerda, por baixo do ombligo á dereita e á esquerda.
Cada semana utilízase un cuadrante para a inxección, pero calquera das inxeccións realízase a unha distancia de 2,5 cm ou máis da anterior. O cumprimento deste esquema permite saber onde se pode administrar a hormona, o que evitará que se produzan reaccións adversas.
A área de inxección co medicamento prolongado non cambia. Se se inxecta a solución na coxa, entón cando a hormona é inxectada no ombreiro, a taxa de entrada no sangue diminuirá, o que levará a unha flutuación de azucre no corpo.
Non use xeringas de insulina con agullas demasiado longas.
- A lonxitude universal (apta para pacientes adultos, pero para os nenos é o único posible) - 5-6 mm.
- Con peso normal, os adultos necesitan agullas de entre 8 e 8 mm.
- En obesidade, adícanse xeringas cunha agulla de 8-12 mm.
O pregamento formado para a inxección non se pode liberar ata que a agulla se retire da pel. Para que o medicamento se distribúa correctamente, non é necesario espremer demasiado o dobre.
Masaxes do lugar de inxección aumenta a absorción de insulina nun 30%. O amasado lixeiro debe facerse continuamente ou non en absoluto.
Non se poden mesturar diferentes tipos de preparados de insulina na mesma xeringa, isto fai difícil seleccionar a dose exacta.
Xeringas de inxección

Para a introdución da insulina na casa úsase unha xeringa plástica de insulina, unha alternativa é a pluma de xiringa. Os endocrinólogos aconsellan mercar xeringas cunha agulla fixa, non teñen "espazo morto" - un lugar onde permanece o medicamento despois da inxección. Permiten introducir a cantidade exacta da hormona.
O prezo de división para os pacientes adultos debería ser idealmente 1 unidade, para os nenos é mellor escoller xeringas con divisións de 0,5 unidades.
Un bolígrafo de xiringa é un dos dispositivos máis convenientes para administrar medicamentos que regulan o nivel de azucre. O medicamento é cuberto con antelación, divídense en desbotables e reutilizables. O algoritmo para usar o handle:
- Agita a insulina antes da administración, para iso, a xeringa está torcida nos palmas das mans ou o brazo baixa baixo a altura do ombreiro 5-6 veces.
- Comprobe a patencia da agulla - bote 1-2 unidades de medicamento cara ao aire.
- Estableza a dose desexada xirando o rolo situado na parte inferior do dispositivo.
- Realiza a manipulación de xeito similar á técnica de empregar unha xeringa de insulina.
Moitos non dan importancia á substitución de agullas despois de cada inxección, crendo erróneamente que a súa eliminación, segundo os estándares médicos, está dictada só polo risco de infección.
Si, o uso repetido dunha agulla para inxeccións a unha persoa raramente leva á entrada de microbios nas capas subcutáneas. Pero a necesidade de substituír a agulla baséase noutras consideracións:
- Agullas delgadas cun afiado especial da punta, despois da primeira inxección, quedan mordidas e adoptan a forma dun gancho. No procedemento posterior, a pel está ferida - intensifícanse as sensacións de dor e créanse requisitos previos para o desenvolvemento de complicacións.
- O uso repetido leva ao bloqueo da canle coa insulina, o que dificulta a administración do medicamento.
- O aire pasa pola agulla que non foi tomada da xeringa no frasco co medicamento, isto leva a un avance lento da insulina ao presionar o pistón, o que cambia a dosificación da hormona.
Ademais de xeringas para inxeccións de insulina, algúns pacientes usan unha bomba de insulina. O dispositivo consta dun depósito con medicamento, un xogo de infusión, unha bomba (con memoria, módulo de control, baterías).
A subministración de insulina a través da bomba é continua ou realízase a intervalos fixados. O médico configura o dispositivo, tendo en conta os indicadores de azucre e as características da terapia dietética.
Posibles complicacións
A terapia con insulina adoita ser complicada por reaccións adversas non desexadas e cambios patolóxicos secundarios. Inmediatamente coa inxección, son posibles reaccións alérxicas e o desenvolvemento de lipodistrofia.
As reaccións alérxicas divídense en:
- Local. Manifesta pola vermelhidão do lugar de inxección do medicamento, o seu inchazo, compactación, coceira da pel.
- Xerais As reaccións alérxicas están expresadas por debilidade, erupción xeneralizada e picazón da pel, inchazo.
Se se detecta unha alerxia á insulina, o medicamento substitúese, se é necesario, o médico prescribe antihistamínicos.
A lipodistrofia é unha violación da decadencia ou formación do tecido adiposo no lugar da inxección. Divídese en atrófica (a capa subcutánea desaparece, as indentacións permanecen no seu lugar) e hipertrófica (a graxa subcutánea aumenta de tamaño).
Normalmente, desenvólvese nun principio un tipo hipertrófico de lipodistrofia, o que posteriormente conduce á atrofia da capa subcutánea.
Non se estableceu a base da causa da lipodistrofia como complicación da inxección de fármacos para a diabetes. Identifícanse posibles factores provocadores:
- Trauma permanente na agulla da xeringa de pequenos nervios periféricos.
- Uso de medicamentos insuficientemente purificados.
- A introdución de solucións en frío.
- Penetración de alcol na capa subcutánea.
A lipodistrofia desenvólvese despois de varios anos de insulina. A complicación non é especialmente perigosa, pero provoca molestias e estraga a aparencia do corpo.
Para reducir a probabilidade de lipodistrofia, debería seguirse todo o algoritmo de inxección, inxectar só unha solución cálida, non usar agullas dúas veces e alternar sitios de inxección.
Na diabetes mellitus, a administración de insulina é unha medida necesaria para manter a enfermidade baixo control.
Os pacientes con diabetes necesitan prepararse para que teñan que facer inxeccións ao longo da súa vida. Por iso, para evitar complicacións, aceptar adecuadamente cambios no tratamento e non experimentar molestias e dor, debes preguntar ao teu médico con antelación sobre todos os matices da insulinoterapia.