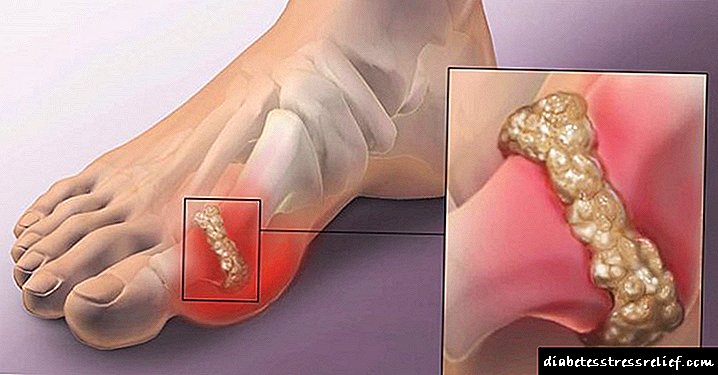
Diabetes e todo sobre iso
Na diabetes mellitus, moitas veces ocorre un mal funcionamento do fígado. O Forte esencial para a diabetes úsase para restaurar a actividade do órgano afectado. A pesar de que o medicamento é bastante eficaz, tamén ten unha serie de reaccións adversas, polo que antes de usalo, debes consultar un especialista e ler atentamente as instrucións de uso.
IMPORTANTE SABER! Incluso a diabetes avanzada pode curarse na casa, sen cirurxía nin hospitais. Basta ler o que di Marina Vladimirovna. lea a recomendación.

Composición e forma comercializable
O Forte Esencial prodúcese en forma de cápsulas marróns, no seu interior contén unha substancia oleosa que ten unha tonalidade amarela. A composición da 1ª cápsula inclúe 300 mg de fosfolípidos activos de soia, que conteñen o 76% de colina. Os compoñentes adicionais son etanol, graxa e aceite de ricino. As cápsulas están situadas en ampollas de 10 pezas e están embaladas en caixas de cartón.
O azucre redúcese ao instante! A diabetes co paso do tempo pode levar a unha serie de enfermidades, como problemas de visión, condicións de pel e cabelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinou experiencia amarga para normalizar os niveis de azucre. ler máis.
Indicacións de uso
As instrucións din que Essential Forte se usa para tratar as seguintes condicións:
- hepatite crónica,
- cirrosis
- dexeneración graxa,
- danos no órgano filtrante de natureza tóxica,
- hepatite, que se observa no fondo do alcoholismo,
- malfuncións no fígado, que xurdiron debido a enfermidades concomitantes,
- toxicosis durante o embarazo,
- medidas preventivas para evitar o desenvolvemento da enfermidade do cálculo biliar,
- síndrome de radiación.
Por que se usa para a diabetes?
Na diabetes mellitus, a miúdo diagnostícanse fallos na actividade do fígado, por exemplo, obesidade ou hepatose. Coa hepatose nun paciente transfórmase un tecido saudable do órgano de filtración. Os seguintes factores poden provocar tales cambios:
- cambios constantes no peso corporal
- dieta pouco saudable
- un efecto prexudicial no fígado das farmacéuticas para o tratamento da diabetes,
- efecto negativo no corpo de bebidas alcohólicas.
Co uso de Essential Forte para a diabetes, é posible parar a transformación do tecido hepático e regular a súa actividade.
Características do uso de Essential Forte para a diabetes
Segundo se recolle nas instrucións de uso, Essential Forte é para uso oral. Ao mesmo tempo, non se deben masticar cápsulas medicinais, engádense e lavanse cunha cantidade abundante de líquido. O tratamento da insuficiencia hepática na diabetes realízase para pacientes que cumpriron os doce anos e teñen un peso superior a 45 quilogramos. Os médicos prescriben predominantemente 2 cápsulas de productos farmacéuticos tres veces ao día. As instrucións din que pode usar o medicamento Essential Forte ilimitadamente e o curso do tratamento depende do grao de perturbación no fígado. A duración da terapia é determinada polo médico que o atende.
Efectos secundarios
Como se indica nas instrucións de uso, principalmente o medicamento "Essential Forte" é ben tolerado polos pacientes e non provoca o desenvolvemento de reaccións adversas. Non obstante, en situacións excepcionais, os pacientes observan a aparición dos seguintes síntomas secundarios:
- trastornos de feces
- dor no tracto gastrointestinal,
- erupcións na pel,
- pemfigus
- coceira e queima.
Condicións de vacacións e almacenamento
Non necesitarás unha receita médica para adquirir Essential Forte. É importante conservar o medicamento nun lugar escuro e seco, onde non haberá acceso á luz solar directa, nenos e animais. O réxime de temperatura nun lugar así non debe superar os 21 graos centígrados. O prazo de conservación do produto farmacéutico é de 3 anos desde a data da súa produción, data na que se pode ver nos envases de cartón. Unha vez rematada a data de caducidade, está prohibido usar un medicamento, xa que é posible o desenvolvemento de síntomas secundarios.
Analóxicos de productos farmacéuticos
As farmacias teñen unha ampla selección de farmacéuticos que teñen a mesma composición ou mecanismo de acción sobre o corpo que Essential Forte. A miúdo, en institucións médicas, os médicos prescriben os seguintes medicamentos analóxicos aos pacientes:
Os médicos observan que cada un dos medicamentos anteriores ten contraindicacións diferentes para o seu uso e efectos secundarios. Está completamente prohibida a substitución independente do Essential Forte prescrito por un médico cos seus análogos, xa que ás veces pode causar graves problemas de saúde. En caso de diabetes mellitus tipo 2 e anormalidades na actividade do fígado, é importante consultar un médico que coñeza a historia clínica do paciente e coñeza todas as súas características individuais. Só un especialista poderá prescribir o medicamento adecuado, que será o máis útil e inofensivo posible para un determinado paciente.
"Karsil forte": instrucións de uso, críticas
Ata a data, un dos medicamentos máis populares que evitan enfermidades hepáticas é Karsil forte. As instrucións de uso dinos que a composición do medicamento inclúe só ingredientes naturais a base de plantas. Polo tanto, unha persoa ten o dereito a confiar nun efecto de aforro nun órgano enfermo. Os efectos secundarios despois do uso obsérvanse en casos raros ou son minimizados.
En que casos o signo do fígado se angustia?
Se comparamos o tamaño e a función do fígado de acordo con outros órganos da cavidade abdominal, resulta que este órgano non só é o maior. O fígado recibe as funcións máis importantes que realiza o corpo. É nela onde teñen lugar os procesos metabólicos, a síntese de hormonas e ela é a que está chamada a loitar contra os resultados do estilo de vida inadecuado dunha persoa. No fígado prodúcense transformacións biolóxicas de calquera sustancia, incluíndo toxinas. Polo tanto, canto máis graxa é a comida sobre a mesa dunha persoa, canto máis atención lle preste ao alcol, máis notará a carga sobre este importante órgano.
A pesar de que está influído regularmente por factores externos, o fígado intenta constantemente minimizar o dano das toxinas aos humanos. Non obstante, as posibilidades deste corpo están lonxe de ser ilimitadas. E se unha persoa sentía síntomas desagradables inmediatamente despois de comer alimentos graxos, náuseas, pesadez no lado dereito da cavidade abdominal na zona directamente baixo a costela, entón estes signos son un tipo de sinal de axuda. A droga "Karsil forte" pode actuar como salvador. As instrucións de uso clasifican o medicamento como un grupo de hepatoprotectores, protectores do fígado. O medicamento axudará a compensar as capacidades compensatorias dun órgano vital, aumentará a resistencia das células do fígado aos danos, incluída a intoxicación con bebidas alcohólicas.

As instrucións indicaban que a composición do produto axuda a restaurar as células hepáticas deterioradas polos hepatocitos. É así?
Como funcionan os hepatoprotectores?
Neste artigo, consideramos a droga "Karsil forte". As instrucións para medicamentos naturais deben lerse inmediatamente antes do uso. Descubramos como as drogas defensivas estabilizan a capacidade do corpo para manter o seu estado interno constante ou, na linguaxe científica, estabilizan a homeostase:
- As substancias activas afectan os procesos metabólicos e a restauración da fermentación no fígado.
- Prodúcese a unión dos radicais libres.
- Suprímese a oxidación de lípidos.
- Evítase a destrución das membranas celulares.
- Estímase a síntese de proteínas.
- Hai efectos nos procesos rexenerativos e reparadores.
Hepatite C viral e cirrosis: como evitar?
Os nosos lectores usaron con éxito Leviron Duo para o tratamento do fígado. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A incidencia da hepatite C viral está a crecer cada ano en todo o mundo. A situación actual pode chamarse epidemia mundial. O 60-85% das persoas infectadas polo virus C desenvolven hepatite crónica, cuxo segundo cada cirrose é o 5% do carcinoma hepatocelular. O risco de cancro increméntase polo consumo de alcol e a coinfección con virus C e B.
É posible evitar a infección cun virus e un resultado tan perigoso? A práctica demostrou que é posible. Isto indícase no artigo.
- O concepto de hepatite e cirrosis
- Síntomas e diagnóstico
- Tratamento
O concepto de hepatite e cirrosis
A hepatite é unha inflamación do tecido hepático de natureza viral ou sen conexión coa infección. Entre as hepatites virais (delas hai 7), as máis comúns son a hepatite A (normalmente con curso benigno e recuperación do paciente) e a hepatite C, caracterizada por un predominio de formas anicétericas leves e unha transición cara a unha forma crónica.
Causas da infección polo virus da hepatite C:
- o uso de xeringas non estériles (a principal causa de infección dos consumidores de drogas),
 transfusión de produtos sanguíneos infectados,
transfusión de produtos sanguíneos infectados,- o uso de ferramentas non tratadas para tatuaxes, manicura, piercings, etc.,
- sexo sen protección cunha parella infectada,
- incumprimento das normas de hixiene (uso dunha navalla común, conxunto de manicura, etc.),
- axudar a unha persoa infectada con virus C con hemorraxias sen observar as regras de asepsia,
- non está excluída a posibilidade de transmisión da infección ao feto in utero por parte dunha nai infectada.
En forma aguda, a hepatite C viral é diagnosticada en poucos casos. Normalmente caracterízase por un curso leve. En formas máis graves, os nenos e pacientes anciáns poden estar enfermos.
Opcións para o resultado da hepatite C aguda:
 recuperación (nun 10-20% dos pacientes) dentro dun ano coa desaparición de marcadores de hepatite no laboratorio,
recuperación (nun 10-20% dos pacientes) dentro dun ano coa desaparición de marcadores de hepatite no laboratorio,- transición ao estadio de transporte do virus (ata o 20% dos casos), no que desaparecen as manifestacións clínicas e de laboratorio do proceso agudo e a persistencia (presenza continua) do virus é detectada no sangue, mentres continúa o dano ás células do fígado,
- a transición do proceso a unha forma crónica (ata un 60-70%) con manifestacións clínicas e de laboratorio de hepatite en curso en distintos graos de severidade.
A miúdo o paciente nin sequera sabe da forma aguda de hepatite C viral e a enfermidade hepática detéctase por azar no estadio do transporte de virus ou da hepatite crónica. Ambos estes procesos poden durar anos sen manifestacións clínicas e dar lugar ao desenvolvemento de cirrosis.
É por iso que o virus C é chamado "asasino cariñoso". A cirrose é significativamente máis rápida (en 5-8 anos), baixo a influencia do virus en persoas que abusan de alcol.
 A transición da enfermidade a unha forma crónica é gradual, independentemente do brillo dos síntomas na fase aguda. Na vellez, o pronóstico para o resultado da hepatite crónica é deficiente.
A transición da enfermidade a unha forma crónica é gradual, independentemente do brillo dos síntomas na fase aguda. Na vellez, o pronóstico para o resultado da hepatite crónica é deficiente.
As células do fígado danadas son substituídas gradualmente por tecido conectivo, a fibrose desenvólvese, aínda que a función hepática pode persistir durante moito tempo.
A cirrosis enténdese como un proceso patolóxico progresivo crónico caracterizado por unha violación da estrutura do tecido hepático e unha insuficiencia funcional do fígado. Os hepatocitos nocivos (células do tecido hepático), o virus pode (ademais do proceso inflamatorio e os efectos tóxicos sobre as células) provocar unha resposta autoinmune na que o corpo considera que as células danadas son estranxeiras e intenta activamente destruílas.
As células mortas forman áreas de necrose, o tecido cicatricial queda no seu lugar e o fígado xa non é capaz de facer fronte ás súas funcións. A substitución do tecido cicatricial saudable é a esencia da cirrosis. Os homes son máis susceptibles ao seu desenvolvemento en idade nova e media.
Os trastornos funcionais máis graves da cirrosis:
 violación da desintoxicación do sangue: normalmente o fígado neutraliza as substancias tóxicas formadas no intestino e, con cirrosis por trastornos circulatorios, este sangue non entra no fígado e as substancias nocivas teñen un efecto tóxico no corpo, perturbando o cerebro,
violación da desintoxicación do sangue: normalmente o fígado neutraliza as substancias tóxicas formadas no intestino e, con cirrosis por trastornos circulatorios, este sangue non entra no fígado e as substancias nocivas teñen un efecto tóxico no corpo, perturbando o cerebro,- violación do metabolismo auga-sal, a relación de oligoelementos e auga: o edema desenvolve e, en casos avanzados, a acumulación de fluído na cavidade abdominal (ascites),
- unha diminución da coagulabilidade do sangue leva a un risco de hemorraxia (nasal, hemorroidal, de veas do esófago) ata a aparición de contusións no corpo.
O tecido cicatricial perturba o subministro de sangue ao fígado: algúns vasos están comprimidos, noutras áreas conflúen os vasos da conca das veas centrais e portais, aumenta a presión nos vasos venosos (hipertensión portal); a cirrosis descompensa.
Acelere a progresión da cirrosis:
 persistencia combinada de virus C e B,
persistencia combinada de virus C e B,- alcoholismo
- patoloxía endocrinolóxica,
- efectos tóxicos (medicamentos hepatotóxicos, velenos),
- agravamentos da hepatite crónica,
- inflamación do conduto biliar.
Síntomas e diagnóstico
De forma aguda e con agravamento da hepatite C crónica ten síntomas leves: perda de apetito, debilidade e fatiga, alteración do sono, dor nas articulacións. Tamén pode aparecer unha pequena esclerose e ouriños escuros.
Máis tarde ou máis cedo, a hepatite crónica acaba coa formación de cirrosis. A hepatite crónica e a cirrosis teñen case os mesmos síntomas, polo tanto, sen un exame minucioso para distinguir con precisión entre estas enfermidades é bastante difícil.
Posibles manifestacións clínicas de cirrosis:
 molestias ou dor no cuadrante superior da dereita
molestias ou dor no cuadrante superior da dereita- falta de apetito, ás veces aversión á comida,
- veas de araña na pel,
- eritema palmar (pel avermellada nas palmas das mans),
- un cambio no tamaño do fígado (inicialmente un aumento e logo engurras, unha diminución debido á atrofia) e a súa densidade,
- bazo engrandido,
- expansión das veas na parede anteriorolateral do peritoneo ("cabeza de medusa"),
- varices do esófago e das hemorroides,
 ascite (fluído na cavidade abdominal),
ascite (fluído na cavidade abdominal),- aumento do sangrado (gengivas do nariz),
- trastorno dixestivo (náuseas, vómitos, trastorno de feces, aumento da formación de gas)
- amarela da pel e da esclerótica,
- ouriña escura
- coceira na pel
- perda de peso.
A presenza de síntomas depende do estadio da enfermidade. A medida que aumenta a morte celular, a sintomatoloxía intensifícase e o proceso faise irreversible. As complicacións da cirrosis poden ser insuficiencia hepática co desenvolvemento dun coma (encefalopatía hepática) ou sangrado de veas do esófago.
Ambas as dúas condicións supoñen un perigo mortal para a vida do paciente.
Só a metade dos pacientes poden sobrevivir ao fito de dez anos da cirrosis, e a esperanza de vida total da cirrosis é de 12 anos.
No contexto da epidemia de hepatite C, dado o feito de que calquera pode estar en risco, é importante establecer unha infección por virus C en tempo e forma.Para iso, recoméndase realizar unha proba de sangue dos anticorpos do VHC unha vez ao ano. Tal exame pódese facer en calquera clínica.
 Se se detectan anticorpos, a PCR debe realizar unha proba de sangue para a presenza de virus C no corpo. Só a detección de anticorpos contra o VHC indica hepatite C. transferida. Só a persistencia do virus detectado por PCR indica unha forma crónica de hepatite C.
Se se detectan anticorpos, a PCR debe realizar unha proba de sangue para a presenza de virus C no corpo. Só a detección de anticorpos contra o VHC indica hepatite C. transferida. Só a persistencia do virus detectado por PCR indica unha forma crónica de hepatite C.
Pero é necesario realizar unha serie de estudos de laboratorio e instrumentais para aclarar o grao de actividade do proceso, a insuficiencia hepática e a identificación de datos sobre o desenvolvemento da cirrosis.
 Exame de sangue bioquímico (determinación da actividade das encimas hepáticas ALT, AST, indicadores de bilirrubina, fraccións de proteínas, protrombina, composición de electrólitos do sangue). Na etapa inactiva da hepatite, os indicadores serán normais. O nivel de aumento da bilirrubina corresponde á intensidade da amarelidade da pel.
Exame de sangue bioquímico (determinación da actividade das encimas hepáticas ALT, AST, indicadores de bilirrubina, fraccións de proteínas, protrombina, composición de electrólitos do sangue). Na etapa inactiva da hepatite, os indicadores serán normais. O nivel de aumento da bilirrubina corresponde á intensidade da amarelidade da pel.Con cirrosis hepática descompensada, a actividade das encimas despois do aumento pode reducirse drasticamente. Con insuficiencia hepática, a fracción de gama globulinas aumenta cun nivel reducido de albúmina, colesterol, protrombina, lipoproteínas alfa.
Para tratar o problema de tratar a un paciente, estudos importantes son:
 Determinación do xenotipo (variedade) do virus C. Hai 6 xenotipos coñecidos, responden de forma diferente ao tratamento antiviral, que se ten en conta á hora de prescribir a duración do curso de tratamento (durante 6 meses ou un ano).
Determinación do xenotipo (variedade) do virus C. Hai 6 xenotipos coñecidos, responden de forma diferente ao tratamento antiviral, que se ten en conta á hora de prescribir a duración do curso de tratamento (durante 6 meses ou un ano).- Carga viral: o número de copias do virus en 1 ml de sangue. Este indicador é importante para avaliar a eficacia do tratamento antiviral e do prognóstico.
Métodos instrumentais de diagnóstico:
- A ecografía permite non só determinar o tamaño do bazo e do fígado, senón tamén cambios estruturais (heteroxeneidade ecogénica do tecido, presenza de áreas inflamatorias e fibrosis, ganglios linfáticos aumentados, presenza de formacións volumétricas), determinar ascites,
 método moderno non invasivo para determinar a presenza e gravidade da fibrose no aparello "Fibroscan",
método moderno non invasivo para determinar a presenza e gravidade da fibrose no aparello "Fibroscan",- laparoscopia - un exame visual do fígado e do bazo para a biopsia dirixida do fígado (tomar unha agulla especial do tecido hepático para exame histolóxico e detección de hepatite crónica, cirrosis e cancro de fígado primario),
- a exploración con iodo radioactivo ou ouro permite determinar o tamaño e a forma do fígado, o estadio da cirrosis: os isótopos radioactivos non se acumulan no tecido conectivo,
- a esplenografía determina o tamaño do bazo e a localización dos vasos, revela signos de hipertensión portal (o seu aspecto indica a etapa de descompensación da cirrosis).
A hepatite C crónica só non desaparecerá, senón que precisa tratamento. Hai que abordar a cuestión do tratamento antiviral con cambios significativos nos parámetros de laboratorio, xa que o risco de cirrosis nestes casos é moi elevado.
Se a infección procede como portadora de virus, sempre hai o risco de activar o proceso con todas as súas complicacións.
Incluso no diagnóstico da hepatite C crónica con cirrose na etapa inicial, é necesario un exame profundo para resolver o problema da terapia antiviral. Ata certo punto, a fibrose é reversible. Ás veces é posible, se non lograr un desenvolvemento inverso, polo menos retardar a progresión do proceso.
Dado que non é posible predicir o grao de progresión da hepatite, cada paciente con hepatite crónica debe decidir sobre o tratamento con antivirais. Segundo as recomendacións da Asociación Europea de Hepatólogos, a terapia antiviral anterior é iniciada, máis alto será o prognóstico de curar.
A base para a terapia antiviral eficaz son:
 idade nova do paciente (ata 40 anos),
idade nova do paciente (ata 40 anos),- cambios nos parámetros bioquímicos do sangue,
- carga viral elevada (ata 600.000 UI / ml),
- cambios na estrutura do fígado segundo a ecografía,
- a presenza de fibrosis de 2-3 graos.
Tamén se ten en conta a presenza de patoloxía concomitante, o risco de reaccións adversas e a disposición do paciente para comezar o tratamento.
O máis eficaz é a administración combinada de preparados de interferón e ribavirina, e non a monoterapia con estes fármacos. Dos interferóns úsanse interferóns pegilados alfa-a e alfa-2b (Pegasis, Intron, Kopegus, Laferon, PegIntron) e interferóns de acción curta (IFN-α-2a e α-2b). Das ribavirinas prescríbense Rebetol, Ribapeg, Ribamidil. As doses e a duración de uso calcúlanse individualmente para cada paciente.
Dende 2011, usouse un inhibidor da protease viral como terceiro compoñente da terapia antiviral combinada. O custo de tal tratamento é maior, pero a efectividade é moito maior.
As contraindicacións para o tratamento son:
 enfermidade da tiroides
enfermidade da tiroides- insuficiencia renal
- enfermidade cardíaca descompensada,
- embarazo e lactación do neno (o embarazo está contraindicado dentro dos seis meses posteriores ao tratamento),
- idade ata 2 anos
- intolerancia individual aos medicamentos antivirais,
- enfermidades autoinmunes
- enfermidades do sangue
- diabetes mellitus descompensado,
- transplante de órganos.
A cuestión do tratamento antiviral decídese individualmente para pacientes menores de 18 anos, consumidores de drogas, en combinación coa infección polo VIH.
A avaliación da eficacia do tratamento antiviral inclúe os seguintes criterios:
 análise bioquímica do sangue (normalización dos indicadores de actividade encimática),
análise bioquímica do sangue (normalización dos indicadores de actividade encimática),- virolóxico (en PCR despois dun mes, unha diminución da carga viral de 100 ou máis veces e a desaparición completa do ARN do virus despois de 3 meses),
- histolóxico (diminución da actividade da inflamación e falta de progresión da fibrose segundo o estudo sobre "Fibroscan").
Pero ás veces, por razóns non claras, a recuperación non é posible. Cando o tratamento comeza tarde, é máis difícil conseguir o efecto.
É posible un segundo curso de tratamento en pacientes que xa recibiron interferón de corta acción sen ribavirina ou con el. Se o primeiro curso sen efecto foi realizado por Peg-Interferon en combinación con ribavirina, a terapia repetida resulta pouco práctica.
 O fosfogliv prescríbese a tales pacientes con cursos de 15 inxeccións intravenosas (ou cursos mensuais dunha preparación de comprimidos) tres veces ao ano. Nalgúns casos, a tales pacientes reciben monoterapia de mantemento con interferóns cunha dose seleccionada individualmente.
O fosfogliv prescríbese a tales pacientes con cursos de 15 inxeccións intravenosas (ou cursos mensuais dunha preparación de comprimidos) tres veces ao ano. Nalgúns casos, a tales pacientes reciben monoterapia de mantemento con interferóns cunha dose seleccionada individualmente.
Os posibles efectos secundarios dos fármacos antivirais reducen a calidade de vida do paciente durante o seu uso. Pero esta é a única oportunidade para protexerse do desenvolvemento da cirrosis e da capacidade de salvar unha vida. Incluso se non se produciu a recuperación completa, o tratamento antiviral mellora o estado do fígado e inhibe a formación de fibrose, e nalgúns casos provoca o seu desenvolvemento inverso.
No caso de cambios cirróticos e imposibilidade da terapia antiviral, realízase o seguinte tratamento:
- hepatoprotectores: Glutargin, Citrarginine, Karsil, Galstena, Essentiale forte, Ursofalk, Gepabene e outros,
 terapia de desintoxicación: solución de Ringer, Reosorbilact,
terapia de desintoxicación: solución de Ringer, Reosorbilact,- sorbentes: Enterosgel, Polysorb, etc.,
- enzimas: Creon, Mezim forte, etc.,
- diuréticos (con ascite e edema): Trifas, Furosemida, Veroshpiron, etc.
- complexos vitamínicos e minerais.
Nitrosorbide, Anaprilina, con hipertensión portal, é usada para reducir a presión da vea portal. Cun baixo nivel de proteínas no sangue, a albumina prescríbese en pinga a pinga. Con ascita pronunciada e un débil efecto dos diuréticos, realízase laparocentesis (punción cunha agulla especial na parede abdominal anterior para evacuar o fluído da cavidade abdominal).
Os nosos lectores usaron con éxito Leviron Duo para o tratamento do fígado. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Con hemorraxia venosa no esófago, realízase terapia hemostática conservadora ou tratamento cirúrxico (cirurxía reconstructiva) con hemorraxia masiva. Con cirrosis progresiva e insuficiencia hepática crónica, o único xeito de salvar a vida é un transplante de fígado.
Unha condición indispensable para o tratamento con hepatite e cirrosis activa é a dieta e o rexeitamento completo do alcol.
Non se recomenda usar:
 carne e peixe de graxas graxas,
carne e peixe de graxas graxas,- cogomelos
- salchichas e conservas
- faba
- bebidas carbonatadas
- panadaría, pastelería fresca,
- alimentos fritos
- condimentos e salsas.
A inxestión de alimentos recomendada é de 5-6 veces ao día. Se permiten sopas de vexetais, carne fervida ou cocida non graxa, verduras e froitas despois do tratamento térmico, produtos lácteos fermentados. Con insuficiencia hepática, o consumo de proteína animal redúcese drasticamente, con ascites, o uso de sal está practicamente excluído, a cantidade de fluído consumido é limitada. Con remisión persistente, a dieta expándese gradualmente.
Tratamento do fígado para a diabetes: Hepatosis graxa
A hepatose diabética graxa é unha complicación grave da diabetes mellitus, que destrúe o órgano desintoxicante - o fígado. Con esta enfermidade, o exceso de graxa acumúlase nos hepatocitos - células do fígado. Normalmente nos hepatocitos son encimas que destruen substancias tóxicas. As gotas de graxa, que se acumulan nas células do fígado, violan a integridade das súas membranas, e logo entran no sangue o contido de hepatocitos, incluídos encimas responsables da neutralización dos velenos.
Ovo ou polo: diabetes mellitus ou hepatose graxa
Así como a enfermidade do azucre pode causar hepatose graxa, as enfermidades graxas que afectan o fígado poden levar á diabetes. No primeiro caso, a hepatose graxa chámase diabética.
Así, en pacientes con diabetes mellorable grave cun desequilibrio hormonal: unha falta de insulina e un exceso de glucagón, a caída da glicosa diminúe, prodúcese máis graxa. A consecuencia destes procesos é a hepatose de fígado graxo.
A medicina moderna usa feitos indiscutibles que demostran que a enfermidade do fígado graxo é un dos factores de risco máis graves para desenvolver diabete tipo 2.
Corrixible ou non? - tratamento da hepatose diabética
Nas primeiras etapas da enfermidade graxa, o fígado afectado pode restaurarse completamente. Para iso, os médicos recomendan excluír os alimentos graxos, o alcol da dieta, prescribir fosfolípidos esenciais en comprimidos. Despois de 3 meses deste tratamento, o fígado do paciente estará en orde. Aqueles cambios morfolóxicos que se formaron no tecido hepático estarán suxeitos a un desenvolvemento inverso: o potencial único do fígado realizarase nun contexto de observar un réxime dietético e tomar medicamentos. Despois, este órgano humano é o único capaz de rexenerarse por completo. 
Medicamentos
O éxito das medidas para curar a hepatose graxa diabética depende directamente da eficacia do tratamento da enfermidade subxacente: a diabetes.
Para mellorar a función hepática realízase un tratamento con fármacos como o urosano, o ácido ursodeoxicólico ou os seus análogos. O médico selecciona a dosificación individualmente! O especialista fará un seguimento da dinámica dos procesos de recuperación a partir dos resultados dunha proba bioquímica de sangue. Se é necesario, o tratamento será heptral.
A normalización dos procesos coleréticos confía a hofitol, aceite de cabaza, auga mineral mineral. Debe beber tanta auga diariamente durante un mes pola mañá. Tales métodos de intercambio de auga mineral practícanse 4 veces ao ano.
Para mellorar a dixestión, prescríbense preparados enzimáticos: mezim, hermitais ou os seus análogos. Así mesmo, co fin de axudar a restaurar o fígado, os expertos recomendan que os pacientes tomen medicamentos que aceleren os procesos rexenerativos, como o hepabeno, o esencial, etc.
Fitoterapia
Para facer un prognóstico favorable en caso de tentativa de tratar enfermidades tan graves como a diabetes mellitus e a hepatose diabética con remedios populares, non se emprenderá un só médico certificado. Pola contra, aconsellará a herbas como unha boa axuda para o tratamento destas doenzas.
Entre as plantas que protexen o fígado, contribúen á normalización do peso e os procesos coleréticos, baixan o colesterol e axudan a eliminar substancias tóxicas do corpo - estigmas de millo, cardo de leite, alcachofa.
Entón, o cardo de leite pódese tomar en po - 1 cucharadita media hora antes da comida, ou pode ser en forma de infusión de sementes. Para preparalo, debes botar unha culler de sopa de sementes de cardo de leite cun vaso de auga fervendo, insistir nun baño de auga durante 20 minutos. Despois do arrefriamento, a infusión é filtrada e tómase en 0,5 cuncas 30 minutos antes da comida. A frecuencia e a duración dos cursos deben acordarse co seu médico.
Principios da nutrición do paciente
Para os diabéticos con hepatose graxa, o principal é controlar o nivel de glicosa. Tales pacientes deben seguir por defecto os principios dunha dieta equilibrada.
Cales son estes principios?
- Comer alimentos cun alto índice glicémico.
- Rexeitamento de pratos de carne graxa, fritos, afumados, picantes, alcohol, especias, especias, maionesa, doces. Bolos e marmeladas, leite condensado e pastelería: incluso un consumo mínimo en exceso de produtos desta serie converterán os hidratos en graxas e, como consecuencia, agravar unha enfermidade perigosa. Tamén debes absterse de pastelería e pasta.
- Ao vapor, os alimentos tamén poden ser cocidos, cocidos ou fervidos.
- Aumenta as comidas ata seis veces ao día.
- Unha diminución da cantidade de carbohidratos e graxas na dieta. Pero as proteínas para diabéticos con hepatose graxa deben consumirse na mesma cantidade que as persoas sans.
- Rexeitamento do azucre a favor dun substituto recomendado por un médico.
Esta dieta está recomendada para diabéticos con danos no fígado graxo. A pesar dos moitos "imposibles", o menú de tales pacientes pode variarse, e os pratos que o compoñen non só son útiles, senón tamén moi saborosos.
Que permite esta dieta terapéutica? Aquí tes unha lista de alimentos e algúns pratos:
- carne de aves, coello, pavo
- peixe magro
- grans integrais
- verduras e froitas frescas
- trigo mouro, trigo, avea
- produtos lácteos con baixo contido de graxa e leite azedo
As ensaladas deberán condimentarse con crema azedo baixa en graxa, zume de limón, iogur caseiro en baixo contido de graxa. Pódense consumir ovos, pero non máis dun por día.
Así, por exemplo, a dieta diaria dun paciente pode consistir en:
- cazola de queixo cottage e caldo de rosehip para o almorzo,
- sopa de repolo e pementos de recheo para xantar,
- ovo fervido para un lanche pola tarde
- e peixe fervido cunha ensalada de verduras frescas para a cea.
Cómpre lembrar que o tratamento sen facer dieta con este diagnóstico non terá éxito.
Complicacións de complicacións: cirrosis
Descoidar unha dieta por un paciente con hepatose graxa pode levar a fibrosis, e incluso a cirrosis do fígado - unha enfermidade na que non se exclúe un desenlace fatal. Así, 300.000 persoas morren por cirrosis cada ano no planeta.
É un erro considerar a cirrosis unha enfermidade de alcohólicos crónicos. A cirrosis tamén pode converterse nun desastre para un paciente con diabetes e insuficiente atención á súa dieta e tratamento.
Segundo as estatísticas, a cirrosis adoita afectar a persoas de 35 a 60 anos e a morte de cada centésima persoa deste grupo de idade prodúcese precisamente por cirrosis.
Pero incluso a cirrosis non é unha sentenza! Para que non se produza irreparable, sométese regularmente a exames preventivos, siga as instrucións do médico e teña paciencia para loitar contra unha enfermidade insidiosa. Estar saudable!
A suor aumentou
A sudoración aumentada ou a hiperhidrose é un proceso de sudoración profusa, que non depende de factores físicos (movemento activo, condicións climáticas quentes, temperatura corporal elevada e outros). Este problema proporciona a unha persoa molestias tanxibles e reduce a calidade de vida.
Nas mulleres, este síntoma ocorre varias veces máis veces que nos homes debido ás características fisiolóxicas do corpo.
Non é fácil atopar o que causa a sudoración excesiva. Os médicos identifican varias razóns principais da súa aparición. Estes inclúen:
- Problemas no fígado (hepatite, cirrosis, colecistite).
- Infeccións (malaria, tuberculose, gripe, brucelose).
- Enfermidade renal.
- Predisposición xenética.
- Doenzas neurolóxicas (neurose, distonía vexetovascular, estrés, fobia).
- Intoxicación.
- Interrupcións hormonais.
- Neoplasias.
- Diabetes mellitus.
- Enfermidades do corazón e vasos sanguíneos (hipertensión, angina pectorais, aterosclerose).
- Climax
- Embarazo
- Función da tiroide deteriorada.
- Síndrome premenstrual.
- Síndrome de retirada.
- Parasitos.

Formas de manifestación
Dependendo do factor etiolóxico que contribúa á aparición deste síntoma, distínguense dous tipos de hiperhidrose:
- primario (idiopático),
- secundario (no contexto de enfermidades, medicamentos, envelenamento).
Por localización, divídese tamén en dúas variedades: xeral e local. O primeiro é diferente porque captura toda a superficie do corpo. A última opción son só certas áreas (cara, coiro cabeludo, axilas, pés, palmas).
Fígado e hiperhidrose
Grazas ao fígado, as toxinas son eliminadas do corpo, regúlase a produción das hormonas necesarias e os procesos metabólicos. Se hai algún fallo no traballo deste corpo, entón aparecen síntomas característicos:
- dor no hipocondrio dereito,
- malestar xeral
- erupcións cutáneas, alerxias,
- dores de cabeza
- hinchazón
- hepatomegalía (o fígado aumenta de tamaño)
- sudoración excesiva.
Os signos anteriores poden indicar as seguintes enfermidades:
- hepatite (viral, tóxico, fármaco),
- cirrosis
- granulomatosis
- carcinoma de células hepáticas,
- infiltración de fígado graxo (esteatosis).

Síntomas similares tamén ocorren en patoloxías dos conductos biliares intrahepáticos ou lesións vasculares. Aquí tes unha lista deles:
- colangite,
- obstrución do conducto,
- fístulas arteriovenosas,
- trombose da vea hepática,
- fígado conxestivo.
Un gastroenterólogo ou hepatólogo está implicado no tratamento da hiperhidrose asociada a enfermidades hepáticas. Realiza un exame obxectivo, entrevista ao paciente e nomea os exames necesarios. Se estamos a falar de neoplasias, tamén será necesaria a observación dun oncólogo.
Como eliminar a sudoración
Para desfacerse deste síntoma, primeiro debes tratar o tratamento do órgano afectado. Para estes efectos úsanse:
- hepatoproctores,
- drogas coleréticas
- encimas
- terapia de desintoxicación,
- complexos vitamínicos e minerais
- dieta especial Táboa nº 5.

No tratamento da hepatite viral, os medicamentos antivirais están necesariamente relacionados.
Como hepatoprotectores úsanse os seguintes medicamentos:
Ademais, os sedantes son frecuentemente incluídos no réxime de tratamento, porque a sudoración profusa adoita ir acompañada de trastornos nerviosos e ansiedade. Estes inclúen:
A presenza de neoplasias de natureza benigna ou maligna require intervención cirúrxica.
Como terapia sintomática, pode empregar desodorantes especiais (Dry Dry, Odoban, Drysol, Maxim). Conten sales de aluminio, extractos con taninos de orixe vexetal. Outro remedio eficaz é a pasta de Teymurov. Aplícase en zonas problemáticas e lave con auga despois dunhas horas. Este é un axente non tóxico que non ten contraindicacións. As erupcións cutáneas son moi raras cando se usan.

Botox ou Dysport
Este método é adecuado para a forma local da enfermidade. A administración subcutánea ou intradérmica de toxina botulínica a áreas problemáticas bloquea a transmisión de impulsos nerviosos ás glándulas sudoríparas e elimina o problema. Non obstante, o efecto da droga dura só 6-8 meses. O procedemento realízase de forma ambulatoria en institucións médicas ou salóns de beleza.
Medicina popular
Os remedios populares teñen moitas formas que axudan a reducir a transpiración.
Como tratamento externo, podes usar áreas problemáticas de frotado:
- decoccións de herbas (camomila, salvia, menta, cortiza de carballo),
- unha solución de vinagre de sidra de mazá (engádese unha cucharada de vinagre a un vaso de auga fervida),
- zume de limón
- solución de refresco.
Tamén podes usar baños medicinais con adición de agullas de piñeiro e herbas.

Outro método eficaz é o uso de tés de herbas no seu interior (por exemplo, con bálsamo de limón).
Outras medidas
Para evitar a transpiración excesiva, será suficiente seguir recomendacións especiais. Aquí tes unha lista deles:
- Nutrición adecuada. É necesario abandonar produtos que estimulen a hiperhidrose. Estes inclúen framboesas, mel, algúns condimentos. Debe eliminarse completamente da dieta, ou polo menos minimizar as bebidas con cafeína e teobromina (café, chocolate, cacao, enerxía). O uso de mazás frescas, grosellas e amorodos, pola contra, normaliza o traballo das glándulas sudoríparas.
- Ducha con frecuencia (segundo sexa necesario), practique a ducha contrastante.
- Conecta actividade física moderada.
- Cambiar a roupa interior, calcetíns, medias.
- Dálle preferencia á roupa feita con tecidos naturais (algodón, viscosa, liño). A sintética non permite pasar o aire e favorece a transpiración profusa.
- É mellor rexeitar malos hábitos (fumar e beber alcohol).
Se se produce unha transpiración excesiva, é mellor solicitar inmediatamente axuda de especialistas. Só a eliminación da causa raíz levará á eliminación completa do problema, as axudas só alivian os síntomas por tempo indefinido.
No vídeo, o doutor fala sobre a taxa de transpiración, as causas dunha sudoración excesiva e os métodos de desfacerse dela.
Dobre potencia para protexer o fígado
A sustancia activa do medicamento habitual producido en comprimidos da preparación "Karsil" é a silimarina (unha mestura de flavonoides obtida a partir do cardo de leite manchado). Non obstante, os médicos de Sopharma JSC entenden que ás veces unha persoa inmersa no ritmo moderno da vida pode esquecer tomar un medicamento. É por iso que un novo produto mellorado "Carsil forte" (90 mg) apareceu nos estantes das farmacias. As instrucións de uso indican un aumento do contido na cápsula da sustancia activa da silimarina, o que equivale a 225 mg de extracto seco de cardo de leite. Cómpre salientar que as propiedades curativas desta planta son coñecidas desde hai moito tempo. Está confirmado científicamente que os froitos do cardo de leite levan máis de 2.000 anos en medicina. Non obstante, os científicos lograron estudar a composición química da materia en detalle só no século XX. Agora, o derivado da silimarina é unha das substancias máis estudadas.

Que efecto ten "Karsil forte" no fígado? As instrucións da ferramenta describen en detalle o mecanismo de acción da sustancia hepatoprotectora:
- un obstáculo para a destrución de hepatocitos,
- estabilización da membrana hepática,
- manifestación dun efecto antioxidante,
- redución de hepatoxinas,
- supresión do estrés oxidativo,
- interacción con radicais libres, a súa transformación en compostos non tóxicos.
Karsil forte: aplicación e indicacións
O medicamento prescríbese debido a unha intoxicación aguda do fígado, con intoxicación por alcohol. As indicacións para o uso poden incluír:
- período de rehabilitación despois da hepatite,
- en caso de detección de hepatite crónica non vírica,
- diabetes tipo 2
- cirrosis do fígado
- intoxicación toadstool,
- esteatosis alcohólica,
- intoxicación crónica.
- medidas preventivas despois de tomar medicación,
- recuperación despois dun curso de quimioterapia.

Non se estudou completamente o efecto dos derivados do cardo de leite no tratamento e prevención de varios cancro.
¿En que outros casos se prescribe o hepatoprotector?
A droga atopou tamén un éxito de uso en toxicosis de diversa gravidade en mulleres embarazadas. Como se usa Carsil Forte neste caso? As revisións das nais expectantes e os seus xinecólogos tratantes indican un aumento da función protectora do fígado. As células dos órganos realizan o seu traballo de xeito máis produtivo e reflicten os síntomas negativos asociados ao tracto dixestivo no seu conxunto. O estado xeral da muller embarazada tamén mellora.
A droga está recomendada para traballadores da industria química pesada e para as persoas empregadas en industrias perigosas que emiten radiación. A produción de produtos químicos perigosos, así como os longos cursos anuais de tomar medicamentos, saturan excesivamente o corpo de toxinas, o que significa que debilita as funcións protectoras do fígado. Ao tomar a medicación "Carsil forte" (as opinións din exactamente iso), os procesos metabólicos melloran, a capacidade das células para repeler os ataques de toxinas e velenos aumenta. Para fins preventivos, o medicamento prescríbese nun curso completo de 2 veces ao ano.
Como tomar a droga?
Falando de tomar varias cápsulas terapéuticas, non hai que esquecer que, a pesar da composición sintética das preparacións ou o contido de compoñentes a base de plantas, é necesario abordar correctamente a medicación. Calquera uso, incluso preventivo, require unha estricta adhesión ao réxime. Esta afirmación aplícase a unha droga como Karsil forte (90 mg). A instrución da cápsula afirma que o consumo diario de dano hepático grave comeza cunha única dose tres veces ao día.
No caso de lesións moderadas, así como con menores danos no fígado, a dosificación do medicamento é de 1-2 cápsulas diarias.
Tamén se toman cápsulas con fins profilácticos: a dose diaria de silimarina debe ser de 90 a 210 mg.
Tamén usan a droga como parte da terapia complexa. Entón, con diabetes, recoméndase aos pacientes que tomen "Carsil forte". As instrucións de uso (daremos un pouco máis tarde comentarios sobre o medicamento) recomenda usar unha dose diaria aumentada - tres veces 200 mg cada unha.
No tratamento da hepatite crónica, a dosificación aumenta a 240 mg, pero tómase dúas veces ao día. Na terapia complexa para a hepatite, a silimarina é mellor absorbida xunto coas preparacións que conteñen fosfatidilcolina.
"Karsil forte": instrucións de uso. Antes ou despois dunha comida?
Moitos pacientes están interesados nos seus médicos asistentes, como tomar o medicamento prescrito? De feito, non hai restricións nesta cuestión. O principal é observar estrictamente a dosificación, en función dos obxectivos do tratamento. Importante! Non se recomenda aos nenos menores de 12 anos prescribir a droga. As cápsulas tómanse con moita auga morna.

Que facer se se esquece accidentalmente tomar a seguinte dose? Neste caso, non podes esperar a seguinte dose e, logo que te acordes, debes usar a cápsula perdida. Non se recomenda encarecer a dosificación para compensar a cápsula perdida.
Curso de tratamento
Considere a duración do curso do tratamento coa droga "Karsil forte" (90 mg). As instrucións, as revisións e as recomendacións están presentadas neste artigo e só teñen carácter informativo. Nas fases agudas de hepatite e intoxicación prescríbese un curso de tratamento de 30 días. En caso de danos graves aos órganos, o médico que poida prescribir un curso máis longo de terapia. Os períodos de rehabilitación e recuperación poden levar ata 60 días. Con cirrosis do fígado e insuficiencia hepática, o curso de uso pode ser ilimitado. Ben, con fins preventivos, a duración do curso completo é de 30 días. As persoas que nunca antes tomaron o medicamento prescrito pregúntanse se os efectos secundarios do Carsil Forte poden causalo. Revisións sobre os que usaron o medicamento indican que pequenas reaccións adversas nalgúns casos aínda causan as cápsulas. Consideramos estes casos a continuación.
Contraindicacións
En caso de hipersensibilidade a derivados da silimarina, este axente non se recomenda para o seu uso. Non prescribir a droga a menores de 12 anos. As mulleres embarazadas toman a droga baixo a supervisión dun médico se o risco de rematar o embarazo supera o risco de exposición ao feto. Durante a lactación, é mellor absterse de tomar o medicamento. As mulleres con trastornos hormonais son prescritos con precaución. Os condutores do transporte público e privado, así como as persoas que traballan na produción das máquinas-ferramentas, están interesados en saber se a droga "Karsil forte" afectará a súa reacción habitual. As instrucións para o uso do medicamento neste aspecto son categóricas e advirte de que a droga non pode causar cambios característicos.
Karsil para a diabetes
Moitas veces, "Karsil" úsase como parte da terapia complexa, por exemplo, con diabetes. Este medicamento contén ingredientes naturais exclusivamente a base de plantas que actúan na loita contra varias enfermidades do fígado. "Karsil" considérase unha das drogas máis populares, xa que xunto coa súa alta eficiencia é baixa inofensividade. Non obstante, a pesar da máxima seguridade do medicamento, o seu uso por pacientes con diabetes debe ser estrictamente prescrito por un médico cualificado.

Información xeral
A droga farmacéutica "Karsil" ten un pronunciado efecto hepatoprotector e antitóxico, que lle permite ser usado para tratar enfermidades do fígado. Como indica a anotación do medicamento, debe ser empregada por persoas que, como resultado dun exame diagnóstico, puidesen identificar unha capacidade funcional reducida do parénquima hepático. A miúdo esta patoloxía contribúe aos efectos tóxicos do alcol, medicamentos e substancias químicas alimentarias. "Karsil" refírese aos hepatoprotectores - dispositivos médicos que poden estimular a rexeneración das células do fígado - hepatocitos. Os pacientes observan que o día 7, como máximo o décimo quinto día desde o inicio da inxestión regular de Karsil, o estado xeral mellora, as manifestacións de insuficiencia hepática diminúense e un aumento da forza.
Composición e forma de lanzamento
O karsil prodúcese en forma de cápsulas duras, cada unha das cales contén silimarina como compoñente activo. Na preparación tamén hai substancias adicionais:
- MCC
- azucre no leite
- amidón de trigo
- xemelgo 80,
- povidona
- Aerosil
- aditivos alimentarios E421, E172, E572, E171,
- crospovidona
- sal ácida de ácido carbónico e sodio,
- xelatina.
Volver á táboa de contidos
Karsil atopou a súa aplicación no tratamento de condicións patolóxicas asociadas a unha alteración da función hepática.Neste sentido, prescríbese un hepatoprotector para eliminar os danos hepáticos tóxicos asociados ao uso de bebidas alcohólicas e certos medicamentos. "Karsil" é eficaz no tratamento da hepatite crónica, cirrosis do fígado, así como psoríase e manifestacións alérxicas da pel. Recoméndase que o medicamento o use persoas expostas a sales de metais pesados e intoxicación ocupacional.
Características de tomar "Karsila" para a diabetes
Está permitido usar Karsil para pacientes diagnosticados de diabetes tipo 2, xa que o medicamento non contén dextrosa, un compoñente que axuda a aumentar o azucre no sangue. Moitas veces, "Karsil" está incluído nun réxime terapéutico para mellorar a función hepática. Especialmente importante é o hepatoprotector para pacientes que foron diagnosticados con hepatose graxa diabética derivada do exceso regular de niveis de azucre no sangue. Con este diagnóstico, o tratamento implica principalmente a eliminación da principal causa: a diabetes coa axuda de comprimidos antidiabéticos. E coa normalización do fígado, "Carsil" pode facer un bo traballo.
Recoméndase tomar o hepatoprotector para diabete nunha dose diaria aumentada - 200 mg tres veces ao día. A duración do curso terapéutico é determinada polo médico individualmente para cada paciente. Normalmente, cunha forma aguda de hepatite ou unha intoxicación grave do corpo, requírese tomar o medicamento durante un mes ou máis.
Efectos negativos
"Carsil" ten boa tolerancia, pero dun xeito ou outro, a súa administración pode provocar síntomas secundarios. Maniféstase en forma de náuseas graves, feces frouxas frecuentes e dixestión con dificultades. É extremadamente raro que o tratamento estea acompañado de picazón, erupcións cutáneas e caída excesiva de cabelo. Os pacientes que usaban Carsil para trastornos vestibulares observaron un aumento da condición patolóxica. Os efectos negativos derivados do uso de hepatoprotector son temporais e moitas veces non precisan medidas terapéuticas especiais. Os síntomas secundarios pasan despois da terminación do tratamento con Karsil.
Instrucións especiais
O medicamento hepatoprotector é o máis eficaz no tratamento das patoloxías hepáticas, se combina o curso terapéutico cunha dieta e o rexeitamento das bebidas que conteñen alcohol. Ao tomar "Karsil", debe terse especial coidado en pacientes con trastornos hormonais e os pacientes que teñen rara intolerancia hereditaria á galactosa e deficientes en lactasa deben abandonala. Debe saber que o hepatoprotector non afecta a velocidade de reacción ao controlar TS e mecanismos.
Que é o fígado graxo?
 A dexeneración graxa é unha condición perigosa do corpo na que o exceso de graxa, baixo a influencia de varios factores, comeza a oxidarse nas células do tecido hepático coa formación de compostos activos que poden danar o tecido hepático. A progresión da enfermidade leva á morte de células do tecido hepático e á súa substitución por tecido conectivo.
A dexeneración graxa é unha condición perigosa do corpo na que o exceso de graxa, baixo a influencia de varios factores, comeza a oxidarse nas células do tecido hepático coa formación de compostos activos que poden danar o tecido hepático. A progresión da enfermidade leva á morte de células do tecido hepático e á súa substitución por tecido conectivo.
Os procesos negativos no fígado conducen a trastornos circulatorios no órgano, o que agrava aínda máis a condición do órgano e leva ao desenvolvemento de insuficiencia hepática.
Na maioría das veces, o curso da enfermidade na fase inicial é asintomático e a súa detección é aleatoria.
Para evitar que se produza esta complicación durante a progresión nun paciente con diabetes mellitus, úsanse varios fármacos para restaurar o funcionamento normal das células do fígado.
O grupo máis popular de medicamentos que restablecen a eficiencia das células do fígado son os hepatoprotectores.
Este grupo de medicamentos inclúe medicamentos capaces de protexer e restaurar as células do tecido hepático.
Este grupo de medicamentos inclúe máis de 700 dispositivos médicos diferentes. Todos os fondos pódense dividir en dous grupos:
- Produtos naturais
- Preparativos obtidos sinteticamente.
Un dos produtos de reparación de células hepáticas máis populares é Essenteale Forte.
Moi a miúdo, o uso deste medicamento é o único xeito de curar o fígado e evitar o desenvolvemento de complicacións no traballo do corpo.
A forma de liberación do medicamento e o seu efecto sobre as células do fígado
 A liberación do medicamento ten a forma de cápsulas de xelatina.
A liberación do medicamento ten a forma de cápsulas de xelatina.
O principal compoñente activo da droga son os fosfolípidos esenciais obtidos a partir de soia.
Unha cápsula do medicamento na súa composición contén 300 mg de fosfatidilcolina.
Ademais do principal ingrediente activo, a composición do contido dunha cápsula do medicamento inclúe os seguintes compostos que desempeñan un papel auxiliar:
- graxa sólida
- aceite de soia
- aceite de ricino hidroxenado,
- etanol
- vanilina etilica
- 4 metoxiacetofenona,
- Tocoferol alfa.
A cápsula que recolle a droga, na súa composición contén os seguintes compoñentes:
- Xelatina
- Auga depurada.
- Dióxido de titanio
- O colorante é amarelo de óxido de ferro.
- O colorante é óxido de ferro negro.
- O colorante é vermello de óxido de ferro.
- Lauryl sulfate de sodio.
As cápsulas do medicamento son opacas, de cor marrón. As cápsulas do medicamento na súa composición conteñen unha masa oleosa pastosa de cor marrón amarelenta.
Os fosfolípidos contidos na preparación son o principal elemento de construción que forma parte da estrutura da parede celular das células do fígado.
Co desenvolvemento de complicacións que afectan o funcionamento das células do fígado, o desenvolvemento de diabetes mellitus leva a unha ruptura na conexión entre fosfolípidos e encimas na superficie das células e os seus orgánulos. Isto leva á disrupción da actividade encimática e á diminución da capacidade das células para realizar a rexeneración.
Os fosfolípidos presentes na preparación, debido ao alto contido en ácidos graxos esenciais neles, son altamente activos. Estes compoñentes, cando se introducen no corpo, entran no fígado, están incrustados nas seccións danadas das membranas celulares das células do fígado.
A incorporación destes compoñentes ás estruturas de membrana axuda a restaurar a integridade das estruturas celulares e activar os procesos de rexeneración. A incorporación do compoñente activo do medicamento á membrana celular aumenta o afrouxamento da membrana celular, o que conduce á intensificación dos procesos metabólicos no fígado.
O uso de Essential Forte para a diabetes mellitus tipo 2 en nenos e adultos permite normalizar os procesos metabólicos no fígado e normalizar o funcionamento do órgano no seu conxunto.
Esta acción do medicamento permite o uso de drogas que poden afectar negativamente o funcionamento do fígado no tratamento da diabetes.
Instrucións para o uso da droga
 As principais indicacións para o uso do medicamento son a presenza de hepatite crónica no corpo, o desenvolvemento de cirrosis no corpo humano, a dexeneración graxa do tecido hepático de calquera etioloxía, a aparición de danos nos órganos tóxicos, a aparición de hepatite alcohólica e a aparición de perturbacións no funcionamento do fígado.
As principais indicacións para o uso do medicamento son a presenza de hepatite crónica no corpo, o desenvolvemento de cirrosis no corpo humano, a dexeneración graxa do tecido hepático de calquera etioloxía, a aparición de danos nos órganos tóxicos, a aparición de hepatite alcohólica e a aparición de perturbacións no funcionamento do fígado.
As contraindicacións ao uso do medicamento son a hipersensibilidade a un ou varios compoñentes do medicamento.
Está prohibido o uso do medicamento para o tratamento de pacientes que non teñan cumpridos os 12 anos.
Cando se usa o medicamento máis a miúdo en pacientes, non se observan efectos secundarios.
Os efectos secundarios ao usar Essential Forte son os seguintes:
- a aparición de molestias gástricas,
- a aparición no paciente de violacións no tracto dixestivo, que se manifestan en forma de diarrea en diabetes ou feces suaves,
- en poucas ocasións son posibles reaccións alérxicas en forma de erupción cutánea, urticaria ou picazón,
Cando se usa o medicamento para o tratamento, as cápsulas engádense enteiras e lavanse cunha cantidade suficiente de auga.
Cando se usa o medicamento para tratar trastornos hepáticos na infancia, maiores de 12 anos e cun peso corporal superior a 43 kg, recoméndase usar 2 cápsulas tres veces ao día. Para un adulto, úsase unha dosificación similar.
A duración do uso do medicamento é ilimitada e depende da condición do corpo do paciente e do grao de dano ao tecido hepático.
A duración do medicamento está determinada polo médico que o atende.
Formulario de liberación, custo, recensións sobre o medicamento e os seus análogos
 A droga está dispoñible en envases de ampolla de 10 cápsulas. As burbullas están feitas de PVC e papel de aluminio. As ampollas colócanse nunha caixa de cartón, que tamén contén instrucións para o uso da droga. O paquete pode conter entre 1 e 15 ampollas coa droga.
A droga está dispoñible en envases de ampolla de 10 cápsulas. As burbullas están feitas de PVC e papel de aluminio. As ampollas colócanse nunha caixa de cartón, que tamén contén instrucións para o uso da droga. O paquete pode conter entre 1 e 15 ampollas coa droga.
O fabricante do medicamento produce ampollas que conteñen 12 cápsulas. As burbullas colócanse en envases de cartón nunha cantidade de 3 a 11 pezas.
Se a ampolla contén 15 cápsulas, entón de 2 a 10 ampollas colócanse nun paquete de cartón.
Cada paquete do medicamento contén instrucións para o uso do medicamento na súa configuración.
O fabricante do medicamento é A. Nuttermann & Sie GmbH, Alemaña.
A droga é dispensada en farmacias sen receita médica.
Manteña a droga fóra do alcance dos nenos a unha temperatura non superior a 21 graos centígrados. A vida útil da droga é de 3 anos.
Despois do vencemento do período de almacenamento, está prohibido o uso da droga.
A xulgar polas revisións que deixan os pacientes que consumían a droga, ten un alto grao de eficacia.
Os análogos máis comúns da droga son medicamentos como:
O custo de Essential Forte na Federación Rusa depende do envase e da rexión onde se vende a droga. O custo dun medicamento en envases mínimos é de media aproximadamente 540 rublos.
O vídeo neste artigo falará sobre os métodos para tratar a hepatose na diabetes.
Tratamento de exacerbación pancreática
A pancreatite é unha enfermidade que pode volverse crónica e empeorar de cando en vez. A frecuencia e intensidade das convulsións depende directamente do estilo de vida e da dieta do paciente. O consumo regular de alimentos graxos, fritos e picantes, así como a adicción ao alcol son factores de risco que provocan síntomas desagradables.
Os principais signos dunha exacerbación do páncreas inclúen dor no abdome superior, indixestión e feces, febre e malestar xeral. É de notar que cun curso prolongado de pancreatite crónica, a dor vólvese mordida, o que se asocia coa destrución gradual do parénquima pancreático, a deposición de calcificacións e unha diminución do número de terminacións nerviosas no órgano.
Cando o páncreas é comprimido polo tracto biliar, os síntomas de exacerbación son os seguintes:
- amarelado da pel,
- ouriña escura
- febre
- feces lixeiras
- dor á dereita debaixo das costelas ou as cintas.
É importante saber que os primeiros signos de exacerbación aparecen nas primeiras etapas da pancreatite. Por iso, recoméndase consultar un médico o antes posible para comezar o tratamento do páncreas en tempo e forma.
Primeiros auxilios
A exacerbación do páncreas pode causar non só excesivamente sistemático e alcol, senón tamén interrupcións hormonais no corpo, enfermidades da vesícula biliar e duodeno, así como inxestión incorrecta de certos medicamentos.
Cando se produce un ataque, é necesario, antes de nada, abandonar calquera comida e bebida, excepto a auga potable. Tales limitacións explícanse polo feito de que a entrada de produtos no sistema dixestivo provoca a produción de encimas e aínda máis irritación do páncreas.
O xaxún terapéutico debe continuar polo menos 24 horas. Debe saír dela gradualmente, e primeiro come galletas sen azucre e, a continuación, introducir na dieta alimentos. Recoméndase beber auga mineral sen gas, especialmente útil para a pancreatite Narzan e Borjomi.
Para aliviar a dor, necesitas sentarte e inclinarse cara adiante. É imposible deitarse, especialmente nas primeiras horas despois do inicio dun ataque, xa que isto provocará un aumento dos síntomas. Unha compresa fría - un quentador de xeo ou unha bolsa de alimentos conxelados da neveira axudarán a reducir a inflamación. É mellor aplicalas na parte traseira, xusto por encima da parte inferior das costas, e envolver previamente cunha toalla.
Os ataques son frecuentemente acompañados de náuseas e vómitos graves, o que trae certo alivio, aínda que temporal. A liberación do estómago do contido axuda a aliviar o páncreas. Polo tanto, con vómitos, pode acelerar o proceso premendo con dous dedos na raíz da lingua.
Cómpre lembrar que o tratamento para a exacerbación da pancreatite debe realizarse nun lugar hospitalario, xa que hai unha ameaza non só para a saúde, senón tamén para a vida do paciente. Nalgúns casos, a función pancreática exocrina aumenta significativamente, o que provoca un aumento da produción de enzimas.
Un exceso de enzimas é perigoso porque comezan a corroír a glándula e poden entrar na circulación sistémica. Como resultado, o funcionamento de todos os órganos e sistemas, incluído o respiratorio e o cardiovascular, é perturbado.
O tratamento independente e alternativo neste caso non só non será inútil, senón que pode danar o corpo e agravar a afección. Por iso, chama a un equipo de ambulancia cando aparezan os primeiros signos de inflamación do páncreas.
Antes da chegada dos médicos, está prohibido tomar calquera medicamento agás antiespasmódicos. Os preparados enzimáticos, analxésicos e comprimidos antiinflamatorios non esteroides están prohibidos. As restricións aplícanse mesmo á cantidade de líquido consumido: a auga pode beber cada media hora, pero non máis de 50-70 ml á vez.
Tratamento de drogas
Como e con que tratar o páncreas durante unha exacerbación, o médico debe decidir. En cada caso, a terapia pode variar significativamente segundo a gravidade dos síntomas e o estadio da enfermidade.
Para o tratamento da pancreatite, prescríbense medicamentos de varios grupos:
- antiespasmódicos (Papaverine, Drotaverin, No-shpa),
- encimas (Mezim, Pancreatin, Creon),
- antiácidos (Almagel, Fosfalugel),
- corticosteroides (prednisona),
- analxésicos (Baralgin),
- colerético (Allohol, Ginseng),
- Inhibidores da bomba de protóns que reducen a produción de ácido clorhídrico do estómago (omeprazol, lansoprazol, pantoprazol),
- antibióticos (cefuroxime),
- complexos vitamínicos
- hepatoprotectores (Essential Forte, Essliver Forte),
- enterosorbentes e probióticos (Smecta, Polysorb, Hilak Forte).
Nalgúns casos, tamén poden prescribirse diuréticos (diuréticos) e sedantes. O estadio agudo da pancreatite é frecuentemente acompañado dunha maior síntese de enzimas, polo que algúns pacientes se amosan inicialmente que suprimen a actividade pancreática.
Os hepatoprotectores son prescritos para restaurar as células do fígado, en paralelo co curso dos antibióticos.
Modo de potencia
Unha dieta terapéutica é un compoñente esencial do tratamento para a exacerbación da pancreatite. Un menú correctamente compilado e o cumprimento das recomendacións médicas poden aliviar os órganos dixestivos e proporcionarlles tranquilidade.
A prohibición de calquera alimento pode durar ata tres días. Só se permite beber auga mineral alcalina ata 1,5 litros por día. A continuación introdúcense pratos líquidos e semilíquidos - puré de sopas, marmelada. Debe comer en racións pequenas, pero a miúdo.Prohíbense bebidas alcohólicas de calquera forza, alimentos graxos, picantes e fritos.
Se segues unha dieta de aforro durante polo menos varios meses, entón podes conseguir unha remisión estable e reducir significativamente a cantidade de medicamentos tomados. É moi importante satisfacer a necesidade de proteínas, polo que case inmediatamente despois da fame, recoméndase introducir produtos cárnicos na dieta.
As variedades débiles como o coello, o polo, o pavo e a tenreira absorbense mellor. Antes de cociñar, a carne debe limparse de veas e picar nun picador de carne. A medida que se recupera, pódese cocer ou cociñar nunha peza enteira.
Dado que a insulina se produce no páncreas, non se pode comer azucre un mes despois da exacerbación. Despois da estabilización, permítese facer bebidas de marmelada e froita con frutosa.
Ata o final da primeira semana de enfermidade, o menú pode incluír peixes con pouca graxa e coitelos de vapor. As variedades dietéticas inclúen bacallau, pollo, perca e azafrán. O 2% de graxa contén lupa, lucha, flota e carpa cruciana. Produtos prohibidos durante todo o período de tratamento son produtos prohibidos en conserva e carne, salgados, secos e secos.
Despois da fame, recoméndase comer gachas de arroz e fariña de avea en auga, ben fervidas. Non se lles pode engadir azucre, aceite e sal. Non é desexable incluír manteiga de millo, millo e cebada no menú, xa que son moi difíciles de dixerir.
Dieta durante a remisión
Cando rematou o ataque e non hai síntomas agudos, elimínase unha parte importante das restricións nutricionais e amplíase o rango de produtos permitidos. Non obstante, non é necesario sobrecargar o páncreas, polo tanto, hai que seguir certas regras:
- nutrición fraccionada. Comer comida en pequenas porcións ata 6 veces ao día contribúe a unha mellor absorción e é máis fácil para unha persoa rexeitar alimentos nocivos,
- todos os pratos deben estar lixeiramente quentados, non quentes e fríos,
- a cantidade de graxas, proteínas e carbohidratos na dieta é limitada e respectivamente é de 60, 120 e 400 g. Non se recomenda exceder estes estándares,
- a comida en bruto está prohibida: os alimentos deben ser fervidos ou ao vapor.
As sopas de puré de verduras reladas, o pan de onte ou o branco pre-secado de fariña do 1º e 2º grao, pasta e cereais - arroz, avea, trigo sarraceno introdúcense progresivamente na dieta. Ao elixir a pasta, é mellor dar preferencia aos produtos pequenos (estrelas, aneis, orellas).
Os alimentos dietéticos recomendados para a pancreatite crónica inclúen tortillas de proteína, vexetais cocidos ou cocidos ao forno - patacas, cabaza, calabacín, cenoria e remolacha. Podes comer produtos lácteos con pouca graxa, por exemplo, queixo cottage, leite cocido fermentado, kefir e queixo. O leite fresco é aceptable só en pequenas cantidades e diluído, é mellor engadilo a comidas preparadas ou té.
Como graxas, manteiga e aceite vexetal úsanse dentro da norma admisible. Das froitas, as mazás cun nivel medio de acidez e doces, así como mermelada, marmelada, mousse e froitas guisadas serán moi útiles.
Para facilitar o funcionamento do órgano danado e acelerar o proceso dixestivo, é necesario un réxime de beber adecuado. A cantidade de fluído consumido é duns dous litros. Pode beber zumes de verduras e froitas, caldo de rosa, auga mineral alcalina, tés de herbas, marmelada e froita guisada.
O máis útil serán os zumes de pexego, mazás, peras, albaricoque, patacas, cabazas, tomates e pepinos. Estas bebidas prepáranse por si soas, xa que se engaden colorantes e conservantes para os produtos da tenda. Ademais, os zumes recén espremidos deben consumirse inmediatamente, non se poden gardar no frigorífico.
O té verde e vermello de hibisco ten o efecto máis leve, está permitido beber cogomelos de té. Os bonecos pódense cociñar a partir de fariña de avea, froitos secos, linaza, leite e tamén a base de froitas e froitas.
Alimentos prohibidos e métodos de cocción
Independentemente do estadio da pancreatite, os seguintes produtos están prohibidos:
- carne graxa - carne de porco, cordeiro, gansos e patos, manteca,
- algunhas verduras e froitas - rábano, repolo, uvas, plátanos, allo e albor,
- todas as leguminosas - fabas, chícharos, millo, lentellas, soia,
- picles e encurtidos,
- margarina, café e cacao,
- xeados, sorbetes, bolos.
Os pacientes deben ter especialmente precaución para beber bebidas alcohólicas.
Para reducir a probabilidade de agudización da pancreatite e estender o período de remisión, todos os produtos deben ser previamente triturados. Despois pódense cocer, cocer ou cociñar nunha caldeira dobre. Non se recomenda consumir varios tipos de proteínas nunha soa comida - por exemplo, ovos e polo, peixe e pavo, queixo e tenreira, etc.
Parar un ataque de pancreatite non significa unha recuperación completa. Despois da eliminación de síntomas agudos, un gastroenterólogo é necesario observalo durante un ano ou máis. O médico dará recomendacións sobre como tratar o páncreas durante a remisión e prescribirá a terapia de mantemento.

 transfusión de produtos sanguíneos infectados,
transfusión de produtos sanguíneos infectados, recuperación (nun 10-20% dos pacientes) dentro dun ano coa desaparición de marcadores de hepatite no laboratorio,
recuperación (nun 10-20% dos pacientes) dentro dun ano coa desaparición de marcadores de hepatite no laboratorio, violación da desintoxicación do sangue: normalmente o fígado neutraliza as substancias tóxicas formadas no intestino e, con cirrosis por trastornos circulatorios, este sangue non entra no fígado e as substancias nocivas teñen un efecto tóxico no corpo, perturbando o cerebro,
violación da desintoxicación do sangue: normalmente o fígado neutraliza as substancias tóxicas formadas no intestino e, con cirrosis por trastornos circulatorios, este sangue non entra no fígado e as substancias nocivas teñen un efecto tóxico no corpo, perturbando o cerebro, persistencia combinada de virus C e B,
persistencia combinada de virus C e B, molestias ou dor no cuadrante superior da dereita
molestias ou dor no cuadrante superior da dereita ascite (fluído na cavidade abdominal),
ascite (fluído na cavidade abdominal), Determinación do xenotipo (variedade) do virus C. Hai 6 xenotipos coñecidos, responden de forma diferente ao tratamento antiviral, que se ten en conta á hora de prescribir a duración do curso de tratamento (durante 6 meses ou un ano).
Determinación do xenotipo (variedade) do virus C. Hai 6 xenotipos coñecidos, responden de forma diferente ao tratamento antiviral, que se ten en conta á hora de prescribir a duración do curso de tratamento (durante 6 meses ou un ano). método moderno non invasivo para determinar a presenza e gravidade da fibrose no aparello "Fibroscan",
método moderno non invasivo para determinar a presenza e gravidade da fibrose no aparello "Fibroscan", idade nova do paciente (ata 40 anos),
idade nova do paciente (ata 40 anos), enfermidade da tiroides
enfermidade da tiroides análise bioquímica do sangue (normalización dos indicadores de actividade encimática),
análise bioquímica do sangue (normalización dos indicadores de actividade encimática), terapia de desintoxicación: solución de Ringer, Reosorbilact,
terapia de desintoxicación: solución de Ringer, Reosorbilact, carne e peixe de graxas graxas,
carne e peixe de graxas graxas,